Организация сестринского ухода за пациентомпри гнойной хирургической, анаэробной инфекции и столбняке
План лекции:
1. Понятие о гнойной хирургической, анаэробной инфекции и столбняке;
2. Местные и общие признаки хирургической инфекции;
3. Организация сестринского ухода за пациентом при гнойной хирургической, анаэробной инфекции и столбняке.
Хирургическая инфекция – это заболевания, вызываемые внедрением в организм патогенных микроорганизмов, сопровождающиеся гнойно-воспалительными и гнойно-некротическими процессами в органах и тканях, требующие хирургического лечения.
По клиническому течению:
Ø острая гнойная инфекция;
Ø хроническая гнойная инфекция.
По этиологическому фактору:
Ø Неспецифическая,
Ø Специфическая.
По распространенности:
По анатомической локализации:
ü абсцесс предплечья и т.д.
Ø общая (сепсис).
Острая гнойная хирургическая (аэробная) инфекция – возбудители: кокки (стафилококки, стрептококки, пневмококки), патогенные грибы, простейшие.
Местная гнойная хирургическая инфекция:
Ø Фурункул– это воспаление волосяного мешочка (опасен на лице).
Ø Карбункул – это воспаление нескольких волосяных луковиц, сальных желез и клетчатки вокруг.
Ø Гидраденит — это воспаление потовых желез. Вызывает стафилококк.
Ø Фолликулит — это воспаление волосяного фолликула.
Ø Флегмона – это неограниченное распространенное гнойное воспаление в межклеточном пространстве.
Ø Специфическая флегмона – это аденофлегмона, медиастенит, парапроктит, паранефрит, параколит.
Ø Абсцесс – это ограниченное пиогенной оболочкой гнойное расплавление тканей (в любых тканях и органах).
Ø Рожистое воспаление – это острое поверхностное прогрессирующее воспаление кожи и слизистых оболочек (вызывает стрептококк).
Ø 4 формы рожи — это эритематозная, буллезная, флегмонозная, некроз.
Ø Эризипелоид— это свиная рожа.
Ø Лимфангит – это воспаление лимфатических сосудов (обычно бывает вторичным заболеванием, осложнением гнойных заболеваний кожи и слизистых оболочек).
Ø Лимфаденит— это воспаление лимфатических узлов (чаще вторичное).
Ø Флебит — это воспаление стенки вены без образования в ее просвете тромбов.
Ø Тромбофлебит – это острое воспаление стенки вены с образованием в просвете ее тромба (сгустка крови).
Ø Бурсит — это воспаление синовиальных суставных сумок.
Ø Тендовагинит– воспаление синовиальных влагалищ сухожилий (может быть острым или хроническим, асептическим и гнойным).
Ø Гнойный артрит– это гнойное воспаление сустава.
Ø Остеомиелит — это гнойное воспаление костного мозга.
Общая гнойная хирургическая инфекция (сепсис) – тяжелое патологическое состояние, которое вызывается разнообразными микроорганизмами, и их токсинами.
Острая анаэробная хирургическая инфекция –тяжелая токсическая раневая инфекция, вызванная анаэробными микроорганизмами, с преимущественным поражением соединительной и мышечной ткани. Её часто называют анаэробной гангреной, газовой гангреной, газовой инфекцией.
Гнилостная анаэробная инфекция – вызывается различными представителями анаэробной неклостридиальной микрофлоры в сочетании с анаэробными микроорганизмами.
Острая специфическая инфекция –это столбняк, сибирская язва, дифтерия ран и бешенство.
Хроническая специфическая инфекция – это туберкулез, актиномикоз, сифилис и лепра, вызывается специфическими возбудителями (туберкулезной палочкой, лучистым грибком, бледной спирохетой, палочкой лепры).
Местные признаки хирургической инфекции:
2. Отёк, уплотнение (инфильтрация),
3. Местное повышение температуры,
5. Нарушение функции органа.
Общие признаки хирургической инфекции:
1. Лихорадка (повышение температуры),
2. Общая интоксикация (проявляется общей слабостью, головными болями, периодически возникающими ознобами, учащением пульса),
5. Протеинурия (белок в моче),
6. Нарушение функции печени и почек,
Сестринский уход за пациентом при гнойной хирургической, анаэробной инфекции и столбняке:
1. Пациента поместить в специализированный бокс и закрепить за ним для ухода медицинскую сестру.
2. Заходить в палату медицинской сестре нужно надев чистый халат, косынку, маску, бахилы и резиновые перчатки.
3. Обеспечить пациенту строгий пастельный режим.
4. Создать пациенту полный физический и психический покой.
5. Каждые 2 ч проводить мониторинг функций жизненно важных органов:
ü частотой и характером стула.
6. Регулярно делать анализ мочи (для контроля функции почек).
7. Подсчитывать суточный диурез.,
8. При наличии дренажей в ранах обеспечить контроль за их состоянием, количеством и характером отделяемого, состоянием кожи вокруг дренажного канала. Для предупреждения возможности дополнительного инфицирования используют закрытый аппарат Боброва.
9. В истории болезни отмечать количество отделяемого и его характер (гной, кровь и т.д.).
10. Раз в сутки меняют соединительные трубки на новые или промывать и дезинфицировать старые.
11. Иметь в палате подготовленный стерильный специальный передвижной столик для срочной перевязки. Перевязки накладывают отдельными инструментами, предназначенными только для данного пациента, которые потом погружают в дезинфицирующий раствор.
12. Повязка, закрывающая послеоперационную рану, всегда должна быть чистой, при ее промокании (кровью, гноем, любым секретом) необходимо немедленно сообщить врачу.
13. Перевязочный материал после дезинфекции сжигают.
14. Оказывать психологическую поддержку пациенту.
15. Пища пациента должна быть щадящей, легкоусвояемой, богатой витаминами.
16. Посуду после кормления пациента дезинфицировать в 2 % растворе гидрокарбоната натрия, прокипятить и промыть в проточной воде.
17. Оказывать помощь при физиологических отравлениях.
18. Обеспечить гигиенический туалет кожи и слизистых.
19. Осуществлять контроль за мочеиспусканием и своевременным опорожнением кишечника.
20. Проводить уход за мочевым катетером при его наличии.
21. Следить за положением пациента в постели: поднимать головной конец кровати при нарушении функции дыхания, корректировать положение при дренировании ран и полостей тела.
22. Проводить профилактику пролежней, которые при сепсисе рано развиваются и плохо заживают.
23. Поддерживать санитарно-эпидемиологический режим палаты. Палату убирать 2 — 3 раза в сутки с применением 6 % раствора перекиси водорода и 0,5 % раствора моющего средства, после чего включать бактерицидный облучатель.
24. Постельное и нательное белье дезинфицировать в 2 % растворе кальцинированной соды с последующим кипячением и отправлением в прачечную.
25. Создавать атмосферу покоя в палате.
Дата добавления: 2015-09-29 ; просмотров: 7161 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Основная задача медсестры — обеспечить улучшение дренажа абсцесса. С этой целью она должна давать больному большое количество жидкости (для разжижения мокроты), придаёт больному дренажное положение в зависимости от локализации абсцесса, производит вибрационный массаж и стимуляцию откашливания.
При уходе за больным необходимо обеспечить его закрывающейся банкой с крышкой для сбора мокроты. Это необходимо для соблюдения требований сан-эпидрежима и для контроля мокроты. Медсестра должна ежедневно осматривать мокроту и при обнаружении крови немедленно сообщить об этом врачу.
Необходимо обеспечить частое проветривание палат, индивидуальный источник кислорода.
Так как аппетит у больного чаще всего понижен, медсестра должна следить за разнообразием, качеством и внешним видом пищи.
В период обильного выделения мокроты необходимо следить, чтобы не произошла аспирация. Для ее предотвращения больной укладывается с головой, повернутой набок.
Примеры дренажных положений:
• Для дренирования нижнедолевых бронхов — лёжа на спине, животе и
здоровом боку с подъемом ножного конца на 30-40 градусов или стоя на
четвереньках в коленно-локтевом положении.
• Для средних отделов — лёжа на спине с прижатыми к груди ногами и
откинутой назад головой.
• Для верхних отделов — сидя с подложенной под колени подушкой.
• Существуют специальные дренажные положения при локализации
процесса в определенных сегментах легких.
Бронхоэктатическая болезнь— это хроническое заболевание, при котором гнойно-воспалительный процесс локализуется в необратимо измененных и функционально неполноценных бронхах-бронхоэктазах.
Этиология и патогенез
Бронхоэктазы могут быть врождёнными и приобретёнными. Врожденные встречаются очень редко. Приобретенные бронхоэктазы развиваются как результат перенесённых в детстве инфекций бронхолёгочной системы (пневмонии, коклюш и др). Более редкие причины бронхоэктазов — бронхопневмонии, хронический бронхит, туберкулез и абсцесс лёгких, попадание в дыхательные пути инородных тел.
Длительно существующий воспалительный процесс в бронхах ведёт к перерождению стенки бронха: дегенерации хрящевых пластинок, замене гладкомышечной ткани на фиброзную. Стенка бронха теряет свою эластичность и при повышении внутрибронхиального давления (при кашле или скоплении секрета) происходит выпячивание стенки бронха. Выделяют бронхоэктазы цилиндрические, веретенообразные, мешотчатые и смешанные. В расширенных бронхах создаются условия для застаивания секрета и его инфицирования. Воспалительный процесс в бронхоэктазах приводит к прогрессированию заболевания, развитию эмфиземы, пневмосклерозу и легочному сердцу.
Клинические проявления
Заболевание протекает с периодами обострения и ремиссии. В фазу обострения основные жалобы: кашель с отхождением гнойной мокроты с неприятным запахом, особенно утром («полный рот»), а также при принятии дренажного положения — от 20-30 до нескольких сотен миллилитров; возможно кровохарканье, общая слабость, анорексия, подъём температуры. При осмотре: бледность кожи и слизистых, похудание, пальцы в виде «барабанных палочек», ногти в виде «часовых стекол». При развитии сердечной недостаточности — цианоз, одышка.
Перкуторно: притупление перкуторного звука над очагом поражения. Аускультативно: жёсткое дыхание над очагом поражения, сухие и влажные разнокалиберные хрипы.
Дополнительное обследование
Рентгенологически — рисунок лёгких имеет ячеистый и сотовый характер; при бронхографии — наличие бронхоэктазов.
Вне обострения многих симптомов может и не быть, но сохраняется непродуктивный кашель с выделением большого количества мокроты. По мере прогрессирования заболевания у больного появляются характерные признаки эмфиземы и лёгочного сердца (см. лекцию), развивается железо дефицитная анемия и амилоидоз внутренних органов.
Принципы лечения
Основная задача — санация бронхиального дерева, подавление активности воспалительного процесса, восстановление проходимости бронхов. С этой целью проводится:
1. Антибактериальная терапия с учётом чувствительности возбудителя
(парентерально, эндотрахеально, эндобронхиально).
2. Дренаж бронхов (с помощью бронхоскопа и лечебного постурального
дренажа).
3. Бронхолитики, средства, разжижающие мокроту и отхаркивающие
(внутрь, в виде ингаляций, эндобронхиально).
4. Обильное питье (если нет явлений сердечной недостаточности).
5. Вибрационный массаж грудной клетки, дыхательная гимнастика.
6. Полноценное питание богатое белками и витаминами.
8. Необходимость хирургического лечения возникает при тяжёлом,
непрекращающемся лёгочном кровотечении, а также при локальных
бронхоэктазах для предотвращения прогрессирования заболевания.
Сестринская помощь — как при абсцессе лёгких.
Плевриты— это воспаление листков плевры с образованием на их поверхности фибрина или скоплением в плевральной полости выпота — экссудата.
Плевриты можно разделить на две группы: инфекционные и неинфекционные. Инфекционные плевриты чаще всего развиваются на фоне острой пневмонии, туберкулеза. Неинфекционные плевриты — на фоне опухолей, системных заболеваний соединительной ткани (СКВ, РА), травм и оперативных вмешательств.
Сухой плевритчаще всего является проявлением туберкулёзного процесса, но может быть при острой пневмонии, инфаркте лёгкого.
Клинические проявления
Характерные симптомы: боли в грудной клетке, усиливающиеся при кашле и глубоком дыхании. Уменьшаются боли в положении на больном боку. При вовлечении в процесс диафрагмальной плевры могут быть боли в животе, симулирующие «острый живот». Жалобы на сухой кашель, недомогание, подъём температуры до субфебрильных цифр.
При осмотре: отставание поражённой половины грудной клетки в акте дыхания. При перкуссии изменения перкуторного звука не отмечается. При аускультации: шум трения плевры, который выслушивается на вдохе и на выдохе и не меняется после откашливания.
Прогноз и лечение зависят от этиологии.
Сестринская помощь
Для уменьшения болей медсестра ставит банки, горчичники, согревающие компрессы с тугим бинтованием, йодные сетки. Для подавления непродуктивного болезненного кашля по назначению врача медсестра даёт противокашлевые средства (кодеин, либексин, дионин). Хороший эффект оказывают противовоспалительные препараты (аспирин, бутадион и др).
Эксудативный плеврит.Экссудативные плевриты подразделяют на серозно-фибринозные, геморрагические, гнойные. Серозно-фибринозный экссудат наиболее часто развивается при туберкулезе, СКВ на фоне острой пневмонии. Геморрагический экссудат — при опухолях (раке лёгкого, опухоли плевры, метастазах в плевру злокачественных опухолей) других локализаций. Гнойный экссудат развивается в результате гнойно-воспалительных процессов в легких (абсцесс лёгкого, бронхоэктатическая болезнь).
Клинические проявления
Начало может быть как постепенным, так и острым. Если заболевание началось с сухого плеврита, то боли по мере накопления экссудата сменяются одышкой. Может быть повышение температуры, слабость, потливость, однако, выпот может и не сопровождаться симптомами интоксикации.
При осмотре: состояние может быть тяжёлым (особенно, при гнойном плеврите). Пораженная половина грудной клетки отстает в акте дыхания. При пальпации над скоплением жидкости не определяется голосовое дрожание. Перкуторно: тупость с верхней линией в виде косой линии
Дамуазо. Аускультативно: резко ослабленное дыхание или его полное отсутствие над местом скопления жидкости.
Дополнительное обследование: рентгенография, плевральная пункция.
Лечение — это лечение основного заболевания.
Сестринская помощь
Медсестра должна обеспечить больному высококалорийное питьё с достаточным количеством белков и витаминов. Она должна хорошо представлять процедуру плевральной пункции и уметь ассистировать врачу во время ее проведения. В период рассасывания экссудата для предотвращения развития спаек медсестра должна проводить с больным занятия ЛФК, дыхательной гимнастикой, производить массаж грудной клетки.
После изучения материала Вы должны:
- дать определение заболеванию
- знать факторы риска (этиологию)
- знать клинические проявления заболевания (симптомы)
- возможные проблемы пациента
- принципы диагностики заболевания
- принципы лечения и ухода
- особенности профилактики заболевания
- знать алгоритм оказания неотложной помощи (при наличии неотложного состояния в изучаемой теме)
Литература для преподавателей
1. Диагностика и лечение внутренних болезней /Руководство для врача в 3-х томах/ под ред. Комарова Ф.И., М.: Медицина, 1991.
2. Внутренние болезни /в 10-ти томах/под ред. Браунвальда Е., М.: Медицина, 1995.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
источник
Прежде чем пользоваться понятием хирургическая инфекция следует вспомнить общее определение ИНФЕКЦИЯ. Итак, инфекция – это внедрение и размножение микроорганизмов в макроорганизме сопровождающееся развитием заболевания.
С чем связана необходимость говорить о хирургической инфекции? Определение. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ – это группа инфекционных заболеваний для лечения которых нередко применяется хирургический метод (см определение «хирургия»).
Особенностью хирургической инфекции является способность микроорганизмов-возбудителей вызывать выраженные местные изменения в месте внедрения (входных ворот).
Степень выраженности инфекционного процесса зависит от таких факторов как:
1 Количество и вирулентность микроорганизма
2 Локализация патологического очага
3 Состояния защитных сил макроорганизма
1 По этиологии (виду возбудителя)
■ аэробная (стафилококковая, стрептококковая, коли-бацил-лярная, синегнойная и т. д.);
■ анаэробная (клостридиальная, неклостридиальная);
• специфическая (туберкулез, сифилис, актиномикоз и др.).
2 По характеру течения заболевания
5 По источнику инфицирования:
аэробная хирургическая инфекция
Возбудителями аэробной хирургической инфекции могут быть кокки (стафилококки, стрептококки, пневмококки и др.), патогенные грибки, простейшие и др. Возбудитель, проникший в организм человека, вызывает изменения в нем местного и общего характера.
Местные проявления воспаления. Проявление местных симптомов зависит от стадии патологического процесса.
1 В стадии инфильтрации появляется отек, местное повышение температуры, уплотнение тканей и болезненность при пальпации, гиперемия кожи при поверхностно расположенном очаге воспаления, боли носят ноющий характер, нарушается функция пораженного органа.
2В стадии нагноения усиливается отек и гиперемия мягких тканей, при пальпации появляется резкая болезненность и размягчение, дающее симптом флюктуации (баллотирование гнойного содержимого очага), боли носят дергающий, пульсирующий характер, увеличиваются регионарные лимфатические узлы.
3 В стадии вскрытия из гнойного очага выделяется гной, составными элементами которого являются лейкоциты, разрушенные ткани и бактерии. .
В зависимости от вида микробной флоры гной имеет различную консистенцию, запах, цвет. Так, при
—стафилококковой инфекции гной желтоватого цвета, густой, без запаха.
—При стрептококковой — жидкий, слизистый, светлый.
—Синегнойная палочка даст синеватый или зеленый цвет гноя сладковатого запаха.
—Кишечная палочка — коричневый гной с запахом фекалий.
Для определения возбудителя и чувствительности микроорганизмов к антибиотикам из очага берут гнойное содержимое для посева на питательные среды. Для определения уровня поражения тканей проводятся ультразвукавая диагностика, рентгенодиагностика, термодиагностика.
Общие симптомы воспаления. Выраженность симптомов зависит от сопротивляемости организма, вирулентности микроорганизмов. Количества токсинов и продуктов распада тканей, проникших в организм из очага поражения.
Клиническими проявлениями являются: повышение температуры тела от 37 С до 40 С, озноб, слабость, головная боль и головокружение, тошнота, рвота. При высокой интоксикации наблюдаются сухость во рту, жажда, частое поверхностное дыхание, учащение пульса, падение артериального давления, помрачение или потеря сознания, нарушение функции печени и почек. В крови уменьшается процент гемоглобина, идет уменьшение эритроцитов и увеличение количества лейкоцитов до 25000—30000, резко ускоряется СОЭ, отмечается сдвиг лейкоцитарной формулы влево. В плазме крови возрастает процент глобулинов и падает количество альбуминов. В моче появляется белок, лейкоциты и цилиндры.
Принципы лечения пациента. В стадии инфильтрации при остром процессе местно показаны влажно-высыхающие повязки с антисептическими растворами (20% р-р димексида, 10% р-р натрия хлорида, 25% р-р магния сульфата), иммобилизация конечности. При уменьшении гиперемии и отека — сухие и влажные согревающие компрессы (спиртовые растворы, 10% р-р камфорного масла), физиопроцедуры (УВЧ, электрофорез, ультразвук с лекарственными препаратами).
В стадии нагноения обязательная госпитализация в гнойно-септическое отделение хирургического стационара, вскрытие гнойника с дренированием и наложением влажно-высыхающих повязок для улучшения оттока гноя из очага воспаления (10% р-р натрия хлорида, 25% р-р магния сульфата, 0,5% водный раствор хлоргексидина биглюконата и др.). Через несколько дней после очищения послеоперационной раны от гноя — мазевые повязки для улучшения заживления раны. Рана заживает вторичным натяжением (без наложения швов).
Общее лечение состоит в применении антибиотиков, сульфаниламидов, нитрофуранов и др. под контролем чувствительности микрофлоры; иммуноглобулинов, вакцин, проведении инфузионной терапии с целью дезиинтоксикации, поливитаминов. Общее лечение зависит от распространенности местной и общей гнойной инфекции.
фурункул — воспаление волосяного мешочка. Возбудитель чаще всего — стафилококк. Локализация в местах роста волос и постоянной травматизации: задняя поверхность шеи, лицо, предплечье, тыл кисти, ягодицах, спина. Предрасполагающим фактором являются: нарушение личной гигиены, микротравмы, авитаминоз, хронические заболевания желудочно-кишечного тракта, сахарный диабет.
При фурункуле образуется вокруг волоса конусовидный узелок с гиперемией и отеком вокруг. Через 1—2 дня на верхушке появляется гнойное образование — стержень. Появление нескольких фурункулов одновременно называется фурункулезом. Общее состояние страдает незначительно. Лечение проводится амбулаторно. При лечении в стадии инфильтрации используют ихтиоловую мазь, обработку кожи вокруг спиртом. При нагноении рекомендуется хирургическое лечение — вскрытие фурункула, удаление гнойного стержня и наложение влажно-высыхающих повязок с антисептическими растворами до уменьшения отека и очищения раны от гноя. Потом показаны сухое тепло, физиотерапевтические процедуры (УВЧ, УФО). При фурункулезе лечение проводится в хирургическом гнойно-септическом отделении стационара, в общем лечении необходима витаминотерапия (витамины А, В, С, РР), антибиотикотерапия, аутогемотерапия, лечение хронических заболеваний.
Уход за пациентом. Волосы вокруг фурункула тщательно выстригают. При фурункулах туловища, шеи, конечностей следует применять наклейки, которые предохраняют кожу в области воспаления от механических воздействий (трения), чего нельзя избежать при наложении повязок. При локализации на конечностях рекомендуется иммобилизация ее косыночной повязкой. Категорически запрещается массаж в области очага воспаления.
Карбункул — воспаление нескольких волосяных луковиц, сальных желез и клетчатки вокруг. Это заболевание может развиться первично и как следствие плохого лечения фурункулов. При карбункуле процесс быстро распространяется на лимфатические сосуды и узлы. Заболевание сопровождается выраженными общими симптомами интоксикации. Состояние пациента обычнотяжелое: температура тела повышается до 39°С, головная боль, слабость, озноб. В области карбункула болезненность, отек, гиперемия, плотный болезненный инфильтрат, на верхушке которого через 1—2 дня появляется отслойка эпидермиса и несколько гнойных образований (стержней).
Необходимо проводить дифференциальную диагностику с сибиреязвенным карбункулом. Опасность осложнений и тяжелое общее состояние пациента требует госпитализации его в хирургическое гнойно-септическое отделение стационара. В лечении используют антибиотики, сульфаниламиды с учетом чувствительности микрофлоры, иммунотерапия, болеутоляющие препараты, дезиинтоксикационная терапия, витаминотерапия. Оперативное лечение проводится под наркозом. Карбункул вскрывается крестообразным разрезом и удаляется весь гнойный стержень, рана дренируется.
Уход за пациентом. Пациенту необходим постельный режим, иммобилизация конечности. При карбункуле лица — уменьшить сокращение мимических и жевательных мышц. Показана молочно-растительная диета, обильное питье.
Гидроденит — воспаление потовых желез. Заболевание вызывается чаще всего стафилококком. Локализуется процесс в подмышечной впадине, паховых складках, перианально. Причиной может быть повышенная потливость, нарушение личной гигиены, дерматиты.
Заболевание начинается с образования поверхностного болезненного инфильтрата конусовидной формы с гиперемией и отеком вокруг. Через 1—2 дня появляется гнойное содержимое, кожа над ним истончается и приобретает синюшно-серый вид. Иногда возникает сразу несколько образований, которые могут соединяться между собой. Общее состояние ухудшается, появляются симптомы интоксикации.
Лечение такое же как и при других заболеваниях аэробной хирургической инфекции.
Уход за пациентом. Перед лечением осторожно удаляют волосы, тщательно антисептическими растворами обрабатывают область поражения. Руку на стороне гидроденита подвешивают на косынке. Для предупреждения развития новых очагов кожу в этой области обрабатывают спиртом (салициловым, ле-
вомицетиновым, борным). Для закрытия раны рекомендуется применить не повязки, а наклейки. С пациентом обязательно проводится беседа о важности гигиенического содержания областей, где может развиться гидроденит, о борьбе с потливостью.
Флегмона — неограниченное распространенное гнойное воспаление в межклеточном пространстве (подкожной, межмышечной, забрюшинной и другой клетчатки). Возбудителями могут являться стафилококки, стрептококки и другие микробы, которые проникают в клетчатку из ран лимфогенным, гематогенным путем или из соседних областей, как осложнение других гнойных образований. Заболевание начинается остро, с выраженными местными и общими симптомами гнойного воспаления. При поверхностном процессе появляется отек, гиперемия, повышение местной температуры, вначале уплотнение тканей без четких границ, а при нагноении размягчение этого участка (симптом флюктуации). Общая симптоматика резко выраженная: температура тела повышается до 40°С, озноб, головная боль, нарушается функция пораженной области.
Лечение проводится только в хирургическом стационаре гнойно-септического отделения. В начальной стадии инфильтрат можно попытаться лечить консервативно: местно влажно-высыхающие повязки с 25 % р-ром магнезии сульфата или 10 % р-ром натрия хлорида; внутримышечно инъекции антибиотиков широкого спектра действия, поливитамины, обезболивающие.
При формировании гнойника оперативное лечение: широкое и глубокое вскрытие гнойника или вскрытие его несколькими разрезами с последующим дренированием и наложением влажно-высыхающих повязок с антисептическими растворами. Несколько дней проводится промывание послеоперативной раны через трубчатый дренаж. Оперативное лечение сопровождается комплексным консервативным лечением: антибиотики, сульфаниламиды с учетом чувствительности микрофлоры, витаминотерапия, инфузионная терапия.
Уход за пациентом. Пациент должен соблюдать постельный режим, необходима иммобилизация конечности. Назначается обильное питье, молочно-растительная диета. В первые 3-4 дня сохраняется строгое наблюдение за состоянием пациента: измерение температуры тела до 4 раз в день, подсчет пульса, измерение артериального давления, ежедневное исследование общего анализа крови и мочи. Все эти мероприятия необходимы для профилактики осложнений
Абсцесс — ограниченное гнойное расплавление тканей. Развивается в любых тканях и органах. Причиной являются ссадины, гематомы, раны, инъекции, метастазирование хирургической инфекции из других областей лимфогенным и гематогенным путем. Абсцессы вызываются стафилококками, стрептококками, синегнойной и кишечной палочками и др.
Клиническая картина бывает различной в зависимости от этиологии, локализации, распространения и размеров абсцесса. Постановка диагноза поверхностного абсцесса нетрудная. Классическими симптомами являются гиперемия, отек, сначала ограниченное уплотнение с последующим размягчением и положительным симптомом флюктуации. Общее состояние ухудшается в зависимости от тяжести инфекции и размеров абсцесса. При расположении абсцесса в глубже лежащих тканях появляются ремитирующая температура тела с размахом в 1,5—2°С, озноб, боли, при глубокой пальпации уплотнение. Для уточнения диагноза проводится диагностическая пункция. Серьезную опасность представляют гнойники, расположенные во внутренних органах и вблизи крупных сосудов. При этом возможен прорыв абсцесса в полость и ухудшение состояния пациента.
Осложнениями могут быть лимфаденит, тромбофлебит, сепсис. Абсцесс следует дифференцировать с гематомой, аневризмой сосуда, флегмоной, опухолями. Начинающийся абсцесс, до сформирования гнойной полости, лечится консервативно в хирургическом отделении под наблюдением врача. При нагноении проводится вскрытие абсцесса и дренирование с промыванием полости лекарственными препаратами. Часто применяется проточно-аспирационное дренирование.
Уход за пациентом. Пациент обязательно должен быть госпитализирован в гнойно-септическое хирургическое отделение, соблюдать постельный режим. Для пораженной части обеспечивается покой или иммобилизация конечности, необходимо избегать давление на пораженную область, ни в коем случае не растирать и не массировать ее и не пользоваться согревающими компрессами, так как это может привести к распространению гнойного воспаления и сепсису.
Рожистое воспаление— острое поверхностное прогрессирующее воспаление кожи и слизистых оболочек. Вызывается пио-генным стрептококком. В организм человека стрептококк проникает через ссадины, потертости, опрелости, царапины, раны, может распространяться гематогенным и лимфогенным путем. Через 4—6 дней (инкубационный период) после проникновения стрептококка в организм болезнь проявляется остро — озноб, высокая температура тела, интоксикация (слабость, головная боль, нарушение сна и аппетита, учащение пульса, тошнота, рвота, иногда спутанное сознание и бред). Местные симптомы появляются на следующий день. Рожистое воспаление по проявлению местных симптомов делится на 4 формы: эритематоз-ная, буллезная, флегмонозная, некротическая.
Эритематозная проявляется яркой четко ограниченной гиперемией, отеком кожи ( воспаленный участок возвышается над здоровой кожей), кожа лоснится, блестит, горячая и резко болезненная при поверхностной пальпации. Регионарные лимфатические узлы увеличены, болезненны, часто развивается лимфангит.
Для буллезной формы характерно появление на фоне покрасневшей кожи пузырьков различного размера, заполненных серозным или серозно-гемморагическим экссудатом. Длительность заболевания 1—2 недели. Окончание болезни сопровождается критическим падением температуры тела с обильным потоотделением. По выздоровлении отечность и гиперемия исчезают и на участке поражения появляется шелушение.
При флегмонозной форме рожистого воспаления под кожей ив подкожно-жировой клетчатке появляется серозно-гнойное содержимое. Общее состояние более тяжелое чем при эритема-тозной форме.
Для некротической (гангренозной) формы характерно появление некротических участков мягкой ткани. Наиболее часто рожистое воспаление локализуется на лице, нижних конечностях, туловище. После перенесенного заболевания повышается чувствительность организма к стрептококку, вследствие чего рожа нередко может неоднократно повторяться. Осложнениями могут быть тромбофлебиты, лимфадениты и лимфангиты, слоновость конечностей, сепсис.
Лечение проводится обязательно в стационарных условиях. Из антибиотиков чаще применяются такие как пенициллин, бициллин, стрептомицин; из сульфаниламидных препаратов выбирают белый стрептоцид, сульфацил, этазол. Местно хорошие результаты дает ультрафиолетовое облучение (эритемная доза), обработка пораженных участков спиртом и наложение повязок с синтомициновой эмульсией, стрептоцидной суспензией. При флегмонозной форме вскрывается участок со скопившимся гноем и дренируется; при некротической — удаляется некротическая ткань. При интоксикации проводится дезинтоксикационная терапия.
Уход за пациентом. Больные обязательно госпитализируются в инфекционное или хирургическое гнойно-септическое отделение в отдельную палату. Персонал должен быть соответствующим образом подготовлен, безупречно соблюдать правила ухода за пациентом и личной гигиены, тщательно следить за обезвреживанием инфицированного перевязочного материала. Пациенту обеспечивается постельный режим, иммобилизация пораженной конечности, тщательный уход за всей кожей и слизистыми, высококалорийная диета с большим содержанием витаминов. Пациентам, переболевшим рожистым воспалением рекомендуется во избежание рецидивов следить за чистотой кожи, соблюдать личную гигиену, своевременно обрабатывать ссадины, трещины и потертости кожи йодной настойкой или 1% раствором бриллиантовой зелени.
Эризипелоид — свиная рожа — инфекционное заболевание, вызываемое палочкой свиной рожи. Попадает в организм человека через небольшие повреждения кожи. Наблюдается в основном у людей работающих с мясом, рыбой, охотников, поваров, ветеринаров. Заболевание поражает пальцы, кисть, стопы. Заражение происходит контактным путем. Инкубационный период длится от нескольких часов до недели.
С первого дня заболевания на тыльной поверхности пальцев появляется болезненная, зудящая гиперемия и отек, резко ог-раниченные от неизмененной кожи. К концу недели пятно становится багрово-красным и отмечается сильный зуд. Потом все изменения претерпевают обратное развитие. Процесс может перейти на соседние пальцы, кисть, сопровождаться лимфаденитом и лимфангитом. Общее состояние почти не нарушается. Дифференцировать необходимо с рожей, острым лимфангитом, панарицием.
Лечение проводится так же как при рожистом воспалении. Дополнительно вводят специфическую сыворотку.
Лимфаденит — воспаление лимфатических узлов. Чаще всего это вторичное заболевание, вызванное токсинами, микробами, продуктами распада тканей в зоне первичного очага, поступившими в лимфатические узлы по лимфатическим сосудам. Вызывают лимфаденит гноеродные,и специфические микробы. Воспалительный процесс может быть катаральным и гнойным, распространяться на окружающие ткани, осложняться развитием флегмоны окружающей клетчатки (аденофлегмоны). При катаральном воспалении лимфатические узлы увеличиваются, отекают, при пальпации болезненны, плотные с четкими границами, смещаются по отношению к другим тканям. Общее состояние может не нарушаться. При нагноении наблюдается гиперемия и отек кожи вокруг лимфатического узла, сам узел резко болезнен с участками размягчения, гной может прорываться в окружающие ткани, что приводит к образованию флегмоны. В этом случае общее состояние ухудшается. Чтобы решить вопрос о лечении лимфаденита, надо у пациента хорошо осмотреть близлежащие ткани и органы, которые могут при патологических изменениях вызвать воспаление узлов.
При обнаружении первичного очага пациент направляется к специалисту для лечения основного заболевания. В случае необнаружения первичного очага пациента направляют к педиатру или терапевту для более тщательного обследования, на исследование общего анализа крови, флюорографическое исследование легких для дифференциальной диагностики туберкулезного процесса. Катаральную форму лечат консервативно: антибиотики, сульфаниламиды, местно тепло и компрессы (спиртовые или с камфорным маслом). При лимфадените на конечностях обязательно проводят ее иммобилизацию. Во всех случаяхнеобходимо лечить первичный очаг воспаления. В стадии нагноения показано оперативное лечение: пункции, вскрытие с дренированием или удаление лимфатического узла.
Лимфангит— воспаление лимфатических сосудов. Острый лимфангит обычно бывает вторичным заболеванием, вызванным различными воспалительными очагами.
По локализации различают поверхностные и глубокие лимфангиты.
Клинически лимфангит делится на 2 формы: сетчатый и стволовый. Для сетчатого характерна местная гиперемия в виде сетки, нити которой идут к регионарным лимфатическим узлам. Стволовой имеет красные широкие полосы от входных ворот инфекции до увеличенного регионарного лимфатического узла. При развитии глубокого лимфангита часто на коже нет никаких изменений, кроме болезненного увеличенного малоподвижного регионарного лимфатического узла, выраженной интоксикации, изменения в общем анализе крови. Лечение заключается в санации первичного очага, дезинтоксикационной и антибактериальной терапии, иммобилизации и возвышенном положении конечности. Лечение обычно проводится в хирургическом гнойно-септическом отделении стационара.
Флебит— воспаление вены. Развивается обычно как вторичная инфекция в результате любой другой хирургической инфекции близлежащих тканей и органов, инфицированной раны или неправильно выполненных внутривенных инфекций.
Пациенты отмечают боль по ходу поверхностной или глубокой вены. Пальпаторно поверхностная вена уплотнена и болезненна, изменения на коже незначительные. При глубоком процессе пациент отмечает боль при напряжении мышцы и движениях. Общее состояние ухудшается редко. Лечение обычно консервативное: гепариновые мази, мазь Вишневского, согревающие компрессы. С целью профилактики образования тромбов проводят обследования крови (коагулограмму или исследование протромбинового индекса), назначают препараты, уменьшающие свертываемость крови (фенилин, неодикумарин). 8.3.12.
Тромбофлебит— острое воспаление стенки вены с образованием в просвете ее тромба.
Причиной может послужить повреждение сосудистой стенки (травма, инъекция), воспаление вены, замедление тока крови, осложнение родов, операции, инфекционные заболевания (тиф, сепсис), повышение свертываемости крови.
По локализации различают тромбофлебит поверхностных и глубоких вен, по клиническому течению — острый и хронический.
При поверхностном тромбофлебите характерно острое начало — интенсивные боли, гиперемия и отек по ходу вены, пальпация плотных болезненных тяжей и узлов под кожей, отек стопы, нарушение функции конечности, повышение температуры тела.
Тромбофлебит глубоких вен более тяжелое заболевание: появляются сильные боли в конечностях, отек всей конечности, интоксикация, повышение температуры тела до 40оС. Осложнением может быть тромбоэмболия любых сосудов, приводящая иногда к смерти пациента.
Лечение тромбофлебита проводят только в стационаре: антибиотики, сульфаниламиды, обезболивание, антикоагулянты под контролем протромбинового индекса, местно влажно-высыхающие повязки с антисептиками или мазевые повязки. При тромбоэмболии хирургическое лечение — тромбэктомия.
Уход за пациентом.Необходимо пациенту соблюдать строгий постельный режим. Конечность должна быть иммобилизи-рованна и находиться в возвышенном положении. Массаж конечности и тепловые процедуры строго запрещены. При лечении антикоагулянтами ежедневный осмотр пациента на наличие симптомов кровотечения (осмотр слизистых, кожи, десен, цвет мочи икала). При лечении гепарином исследование крови на протромбиновый индекс через каждые 6 часов, при введении препаратов кумаринового ряда — через 48 часов. Снижение протромбина ниже 50% может привести к кровотечению. Медицинская сестра должна знать, что лечение этими препаратами нельзя прекращать на высоких дозах, а постепенно снижать дозы в течение 4—5 дней. С пациентами проводится беседа о профилактике тромбофлебита: лечение хронических воспалительных, сердечно-сосудистых заболеваний, занятия лечебной физкультурой, борьба с гиподинамией.
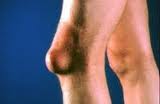
Бурсит — воспаление синовиальных суставных сумок. Наиболее частым возбудителем является стафилококк. Причиной могут быть травмы и проникновение микробов по лимфатическим путям из вблизи расположенных очагов. Бурсит может быть серозным и гнойным, острым и хроническим.
При воспалении сумки в области сустава появляется образование с гиперемией и отеком тканей вокруг, температура кожи повышается. При пальпации суставная сумка плотная болезненная, при нагноении с симптомами флюктуации. Функция самого сустава не ограничена, движения безболезненны, боль может появиться при натяжении сумки. Общие изменения выражены незначительно. Гнойный бурсит может осложниться артритом сустава. Лечение может проводиться в амбулаторных условиях. Конечность иммобилизируется, местно применяются влажно-высыхающие повязки с 25% р-ром сульфата магния или повязки с мазью Вишневского. После уменьшения отека и гиперемии применяется сухое тепло и физиопроцедуры. При затянувшемся течении проводят пункцию полости сумки с удалением экссудата и введением в нее антибиотиков.
При гнойном процессе показано оперативное лечение — вскрытие слизистой сумки и дренирование или удаление ее без вскрытия. Общее лечение заключается в проведении антибиотикоте-рапии, витаминотерапии.
Артрит — воспаление сустава. Артриты вызывают стрептококки, стафилококки, пневмококки и смешанная форма микрофлоры. Причиной могут послужить раны, травмы, занос инфекции лимфогенным и гематогенным путем из расположенных рядом гнойных очагов.
Клинически появляется боль в суставе, усиливающаяся при движении. Сустав увеличивается в объеме, контуры его сглаживаются, активные движения в нем полностью прекращаются. При пальпации области сустава определяется местное повышение температуры и резкая болезненность при надавливании. При нагноении — баллотирование сустава. Гнойный процесс может переходить на сухожилия, фасции и мышцы. Общее состояние постепенно ухудшается: появляется интоксикация, температура тела повышается, озноб.
При рентгенографии изменения в суставе могут быть только на 10 день — небольшое расширение суставной щели, позднее будут деформации и сужения суставной щели, остеопороз.
Осложнениями артрита могут быть контрактуры, подвывихи, артрозы и анкилозы сустава.
Лечение проводится в хирургическом стационаре. Лечение состоит в иммобилизации конечности (окончатая гипсовая повязка), антибиотикотерапии местно и парентерально с учетом чувствительности микрофлоры, эвакуации экссудата из сустава. Пункции сустава с выведением экссудата и введением антибиотиков проводят ежедневно. После очищения сустава от гноя проводят физиотерапевтические процедуры и лечебную физкультуру. При ухудшении состояния показано оперативное лечение — артротомия (вскрытие сустава) с дренированием и последующим промыванием сустава антисептическими растворами. После лечения необходимо санаторно-курортное лечение.
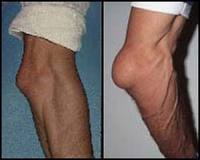
Остеомиелит — гнойное воспаление костного мозга, распространяющееся на кость и надкостницу. Причиной остеомиелита могут быть травма кости и мягких тканей вокруг, Послеоперационные осложнения, занос инфекции гематогенным путем из другого очага. Наиболее часто встречается острый гематогенный остеомиелит. Инфекция, попав в кость, вызывает воспаление костного мозга, гной через костные канальцы прорывается наружу под надкостницу, которая отслаивается от кости. Гной разрушает надкостницу и выходит в мягкие ткани, образуя обширную флегмону мягких тканей.
Клинически острый гематогенный остеомиелит начинается с подъема температуры тела до высоких цифр, появления боли в пораженной конечности. Состояние быстро ухудшается, появляется интоксикация, спутанное сознание, бред, изменения в общем анализе крови (высокий лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускорение СОЭ), в анализе мочи (появление белка и цилиндров). В пораженной конечности усиливается боль, приобретает рвущий, сверлящий, распирающий характер. Мышцы напряжены и болезненны. Через несколько дней появляется отек мягких тканей и гиперемия кожи, местное повышение температуры, увеличиваются регионарные лимфатические узлы. К концу недели появляется межмышечная флегмона (болезненное уплотненное образование с флюктуацией в центре). Состояние может осложниться сепсисом.
На рентгенограммах пораженной конечности изменения в кости начинаются только после 10 дня от начала заболевания (сначала появляется отслойка надкостницы — периостит, потом разрушение кости). Хронический остеомиелит часто является дальнейшим развитием острого. При разрушении кости образуются кусочки костной ткани (секвестры), которые при образовании свищей в мягких тканях выходят наружу. Общее состояние при хроническом остеомиелите страдает только в период обострения (выхождение секвестров и нагноение свищевого хода). На пораженной конечности появляются свищи, из которых выделяются костные секвестры, серозный или гнойный экссудат. При обострении может образоваться опять флегмона мягких тканей.
Локализацию свищей и секвестров определяют на фистулограмме (рентгенография с введением контрастного вещества в свищевой ход).
Пациент с острым остеомиелитом подлежит экстренной госпитализации в гнойно-септическое отделение хирургического стационара.
Общее лечение осуществляют по принципам лечения острых гнойных заболеваний.
Местное лечение заключается во вскрытии флегмоны, рассечении надкостницы, трепанации костномозговой полости, дренировании костной полости ипроведении проточноаспирационного дренирования.
При хроническом остеомиелите применяется секвестротомия ипластика костной ткани.
Уход за пациентом. Пациенту необходим строгий постельный режим с иммобилизацией конечности гипсовой лонгетой. Ежедневно по дренажам проводится промывание костной полости антисептиками ивведение таких препаратов как линкомицин, диоксидин, трипсин. В первые дни устанавливается индивидуальный медсестринский пост — наблюдение за состоянием пациента (измерение температуры тела до 4 раз в день, артериального давления, подсчет пульса, диуреза), проведение про-точно-аспирационного дренирования 2-3 раза в день. По разрешению врача необходимо вставание пациента на костылях безнагрузки пораженной конечности, ранние движения в суставах, которые способствуют регенерации кости. Перевязки проводятся со строгим соблюдением асептики для профилактики реинфекции. После снятия гипсовой повязки длительное хождение на костылях, занятие лечебной физкультурой, массаж мышц конечностей, физиотерапевтическое лечение исанаторно-курортное лечение.
Лечение гнойных ран состоит из двух направлений — местного и общего лечения. Характер лечения, кроме того, определяется фазой раневого процесса.
МЕСТНОЕ ЛЕЧЕНИЕ ГНОЙНЫХ РАН
Задачи лечения в фазе воспаления (гидратации)
В первой фазе раневого процесса (фаза воспаления) перед хирургом стоят следующие основные задачи:
■ Борьба с микроорганизмами в ране.
■ Обеспечение адекватного дренирования экссудата.
■ Содействие скорейшему очищению раны от некротических тканей.
■ Снижение проявлений воспалительной реакции.
При местном лечении гнойной раны используют методы механической, физической, химической, биологической и смешанной антисептики.
При нагноении послеоперационной раны обычно бывает достаточно снять швы и широко развести ее края. Если этих мероприятий недостаточно, то необходимо выполнение вторичной хирургической обработки (ВХО) раны. В первой фазе заживления, когда имеется обильная экссудация, нельзя применять мазевые препараты, так как они создают препятствие оттоку отделяемого, в котором находится большое количество бактерий, продуктов протеолиза, некротических тканей. В этот период повязка должна быть максимально гигроскопична и содержать антисептики. Ими могут быть: 3% раствор борной кислоты, 10% раствор хлорида натрия, 1% раствор диоксидина, 0,02% раствор хлоргексидина и др. Лишь на 2-3 сутки возможно применение водорастворимых мазей: «Левомеколъ», «Левосин», «Левонорсин», «Сулъфамеколъ и 5% диоксидиновая мазь.
Определенное значение в лечении гнойных ран имеет «химическая некрэктомия» с помощью протеолитических ферментов, оказывающих некролитическое и противовоспалительное действие. Для этого используются трипсин, химотрипсин, химопсин. Препараты засыпаются в рану в сухом виде или вводятся в растворе антисептиков. Для активного удаления гнойного экссудата непосредственно в рану укладывают сорбенты, наиболее распространенным из них является полифепан.
Лечение в фазе регенерации (дегидратации)
В фазе регенерации, когда рана очистилась от нежизнеспособных тканей и стихло воспаление, приступают к следующему этапу лечения, основными задачами которого являются подавление инфекции и стимуляция репаративных процессов.
Во второй фазе заживления ведущую роль играет процесс образования грануляционной ткани. В этом периоде при отсутствии осложнений экссудация резко сокращается и необходимость в гигроскопичной повязке, применении гипертонических растворов и дренировании отпадает. Грануляции очень нежные и ранимые, поэтому становится необходимым применение препаратов на мазевой основе, препятствующей механической травматизации. В состав мазей, эмульсий и лениментов вводят также антибиотики (синтомициновая, тетрациклиновая, гентамициновая мази и др.), стимулирующие вещества (5% и 10% метилурациловаямазь, «Солкосериль, «Актовегин»).
Широко применяются многокомпонентные мази. Они содержат противовоспалительные, стимулирующие регенерацию и улучшающие региональное кровообращение вещества, антибиотики. К ним относятся «Левометоксид», «Оксизон», «Оксициклозоль».
В первой фазе для купирования острых явлений воспаления, уменьшения отека, болевого синдрома, ускорения отторжения некротизированных тканей используют электрическое поле УВЧ и ультрафиолетовое облучение в эритемной дозе, которое также стимулирует фагоцитарную активность лейкоцитов и оказывает антимикробное действие. Для местного введения антибиотиков, противовоспалительных и обезболивающих препаратов используется электро- и фонофорез. Следует помнить, что при недостаточном оттоке гнойного содержимого физиотерапевтические процедуры приводят к усугублению гнойно-воспалительного процесса.
Во второй и фазе раневого процесса с целью активизации репаративных процессов и эпителизации применяют УФ-облучение и лазерное облучение расфокусированным лучом. Сосудорасширяющим и стимулирующим действием обладает магнитное поле. Отмечено, что при воздействии пульсирующим магнитным полем активизируется рост нервного волокна, повышается синаптогенез, уменьшается размер рубца.
источник
Воспаление — это местная реакция организма на различные болезнетворные воздействия, заключающиеся в развитии особых форм нарушения кровообращения и сосудистой проницаемости в сочетании с явлениями тканевой дистрофии и пролиферации. Воспаление может локализоваться в органе (гепатит) или его отдельной части (нижнедолевая пневмония), а также развиваться в определенных анатомических и функциональных образованиях. Этиологическим фактором воспалительного процесса в подавляющем большинстве случаев является инфекция. Хирургическая инфекция — это внедрение и размножение в организме человека болезнетворных микроорганизмов, сопровождающихся гнойно-воспалительным процессом в органах и тканях, потенциально требующие хирургического лечения. В процессе возникновения гнойной инфекции присутствуют 3 важных фактора:
1. Возбудитель — гноеродный микроб, обладающий свойством вирулентности;
2. Входные ворота — куда, и каким образом внедрился возбудитель;
3. Организм человека с его защитными силами.
Классификация гнойной хирургической инфекции:
1. По этиологическому признаку:
2. По клиническому течению:
Основными возбудителями являются:
— стафилококки (1 место), стрептококк (2 место), пневмококк, кишечная палочка, синегнойная палочка, протей, грибы и т.д.
Возбудитель, попадая в организм, начинает сою жизнедеятельность не сразу, а через 5-6 часов. Поэтому начинать лечебно-профилактические мероприятия необходимо как можно раньше.
Местная реакция:
— покраснение (гиперемия) кожи, которое происходит из-за расширения кровеносных сосудов;
— припухлость, причиной которой является повышенная проницаемость капилляров и мелких вен;
— боль и болезненность при пальпации;
— местное повышение температуры определяется прикосновением;
— нарушение функции происходит из-за боли и отека.
Общая реакция:
— повышение температуры тела;
— недомогание слабость, разбитость;
— головная боль, головокружение;
— увеличение печени и селезенки;
Выраженность общей реакции зависит от вирулентности и массивности инфекции, реактивности организма и локализации гнойного очага.
Воспалительный процесс протекает в 3 стадии:
1. стадия воспалительного инфильтрата
В 1 стадии на фоне вышеперечисленных признаков воспаления пальпируется плотный болезненный инфильтрат. Во 2 стадии очаг расплавляется, образуется полость, наполненная гноем, появляется флюктуация, в центре гнойника. В 3 стадии вскрывшийся гнойник опорожняется, и явления воспаления стихают.
Принципы лечения больных с гнойной хирургической инфекцией:
Местное лечение:
В стадии воспалительного инфильтрата — главное ограничить воспаление — лечение консервативное, применение криотерапии (холодом), или тепла, обкалывание новокаином с антибиотиками, УВЧ, УФО.
В стадии абсцедирования — своевременное вскрытие гнойника (показанием является флюктуация в центре гнойника). Нельзя выдавливать гной, так как нарушается грануляционный слой! После опорожнения полости гнойника, ревизии и промывания растворами антисептиков — дренирование различными способами. Важно также соблюдение покоя (иммобилизация).
Общее лечение:
4. Восстановление функции внутренних органов.
Отдельные виды острой аэробной хирургической инфекции:
Ф У Р У Н К У Л Ы.
Фурункул — гнойно-некротическое воспаление волосяного фоликула и окружающих тканей. Этиология определена стафилококком или смашанной микрофлорой. Причиной внедрения инфекции является растирание кожи, раздражение химическими веществами, повышенное потение и салоотделение, микротравмы, обменные заболевания. Локализация фурункулов разнообразна, не может быть в области ладоней и подошв стоп, т.к. нет волосяных фоликулов. Но излюбленной локализацией являются предплечья, голени, шея, лицо, ягодичные области. Диагноз ставится просто, на основание осмотра и пальпации.Формирование диагноза производится по следующим принципам. Указывается диагноз «фурункул», локализация по сегменту тела, стадия процесса. Например, фурункул правой голени, стадия инфильтрации; фурункул лица, стадия абсцедирования. При наличии нескольких фурункулов в одной анатомической области, в диагнозе указывается «множественные фурункулы», название анатомического сегмента и стадия процесса. При множественных фурункулах по всему телу, обычно, разных стадиях развития, что указывает на системность заболевания, ставится диагноз «фурункулез» (лечение и обсле-дование таких пациентов проводят врачи-дерматологи). Фурункулы в своем развитии проходят несколько стадий. Процесс начинается с остиофолликулита: в толще дермы образуется небольшой болезненный узелок (фолликул), а у устья волоса маленький гнойничок (пустула). В народе называется термином «прыщ» и, к сожалению, люди стараются его выдавить, путая с угреватой сыпью. Хотя лечение в эту стадию должно заключаться в протирании кожи спиртом, настойкой иода и другими антисептиками (воспаление может быть купировано).
При выдавливании, процесс углубляется, распространяясь на волосяной фолликул и окружающие ткани — развивается стадия инфильтрации. Появляется отек и гиперемия с размытыми краями, в центре: уплотнение (инфильтрат), который конусообразно возвышается над кожей — она над ним багрово-красного цвета, истончена. Лечение в эту стадию проводят консервативное: компрессы с антисептиками (спиртовыми или мазевыми), микроволновая терапия (УВЧ) или ультрафиолетовое облучение. Но процесс уже не купируется. Размеры фурункула варьируют от 1 до 2 см, реактивное воспаление окружающих тканей может быть обширнее. На 3-4 день развивается стадия абсцедирования:инфильтрат размягчается, кожа над ним прорывается с выделением небольшого количества гноя и обнажается верхушка гнойно-некротического стержня. По лечению состояние пограничное. Хирургическому вмешательству подвергаются только «злокачественные» фурункулы, сопровождающиеся развитием симптома

Особую опасность представляют фурункулы, локализующиеся в средней части лица (от бровей — до уголков рта). Венозная кровь из этой зоны поступает через угловые вены лица (vena oftalmika) непосредственно в кавернозные синусы черепа с развитием гнойного менингита. Фурункулы такой локализации обязательно должны лечиться в стационаре. Часто фурункулы лица осложняются подчелюстными абсцессами, какисходами лимфаденитов.Фурункулы других локализаций, хотя и редко, но могут вызывать другие осложнения: лимфангоит и лимфаденит (при локализации на конечностях), переходный остеомиелит (особенно, при локализации на передней поверхности голени с переходом гнойного воспаления на надкостницу), сепсис (припопытке выдавливания или выскабливания грануляций), распространение нагноения по типу флегмонозного процесса с переходом в карбункул, развитие флебитов и тромбофлебитов в случаях вовлечении в воспалительный процесс вен.
К А Р Б У Н К У Л
Вскрытие карбункула производят под наркозом, крестообразным разрезом, кожные края отсепаровывают и иссекают. Гнойно-некротический стержень удаляют только методом химической некрэктомии с использованием энзимотерапии или кератолитиков. Повязки применяют, преимущественно, мазевые с активными антисептиками. После очищения карбункула от некроза и выполнения грануляциями, производят кожную пластику . Общая терапия обязательна. Объем ее зависит от тяжести процесса, наличия осложнений, состояния больного, наличия сопутствующий заболеваний и определяетсяиндивидуально для каждого пациента.
Гнойное воспаление потовых желез ( народное название-«сучье вымя»). Патология частая, вызывается раздражающими химическими веществами (чаще, продуктами переработки нефти), обильным потением (гипергидроз), бритьем волос в подмышечных впадинах, опрелостью кожи, купанием в загрязненной воде, эндокринными заболеваниями. Гидроаденит развивается у людей среднего возраста, когда потовые железы апокринового строения наиболее активны (у детей и стариков он не наблюдается). Излюбленной локализацией является подмышечная впадина, хотя может формироватья в паховой области, межягодичной складке и других отделах с обильным потоотделением. Клиническая картина заболевания полиморфна, т.к. воспалительный процесс захватывает множество потовых желез с разными стадиями его развития. Начинается с зуда, отека игиперемии кожи. Через 1-2 дня в толще дермы формируются плотные и болезненные узелки размером 0,5 — 1,0 см. Кожа над ними становится багрово-красного цвета, спаяна с инфильтратами и воронкообразно втягивается в них. Открываются множественные отверстия по типу свищей со зловонным гнойным содержимым к 5-7 дню от начала заболевания. Лечение острых форм в начальные сроки, до вскрытия инфильтратов, проводят консервативное: обработка кожи спиртовыми антисептиками, наложение антисептических мазевых повязок, общая антибактериальная терапия. После вскрытияинфильтратов, производят расширение свищевых ходов зажимами с тонкими браншами (типа «москит»). Вскрытие разрезом нежелательно, т.к. формируются рубцово-хронические и длительно незаживающие формы процесса. После промывания перекись водорода, накладывают повязки с антисептическими мазями. Перевязки производят ежедневно, по мере созревания других гидроаденитных узлов, дополнительно расширяют свищевые ходы. Обычно, гидроаденит купируется в течение 9-15 дней. Но заболевание склонно к рецидивированию с образованием обширного рубцово-бугристого инфильтрата. В этих случаях показана пластическая операция Войно-Ясенецкого,которая заключается в иссечении кожи подмышечной впадины и подкожной клетчатки в пределах здоровых тканей с последующей пластикой перемещенным лоскутом или пересадкой кожи.
Абсцесс— скопление гноя, отграниченное от окружающих тканей пиогенной оболочкой. Возбудитель: стафилококк, стрептококк, кишечная палочка. Он может развиваться в мягких тканях, например, после внутримышечных инъекций, произведенных с нарушением правил асептики. Абсцесс может появиться и во внутренних органах (легких, печени, головном мозге).
Симптомы: зависят от локализации абсцесса и его размеров. При поверхностном расположении гнойника всегда присутствуют 5 классических признаков воспаления. Флюктуация основной признак абсцесса. При расположении абсцесса в глублежащих тканях эти симптомы проявляются не всегда, но характерна ремитирующая температура тела с размахом в 1,5-2 гр., озноб, боль, отграниченное уплотнение в тканях, отек. Для уточнения диагноза — диагностическая пункция. Если получен гной — абсцедирование.
Лечение: в стадии серозного инфильтрата — консервативное (УВЧ, УФО, компрессы с мазью Вишневского, обкалывание АБ). При абсцедировании — вскрытие, туалет и ревизия полости гнойника (разрыв перемычек), лечение гнойной раны + АБ (с учетом чувствительности), витамины и т.д. Возможна пункция абсцесса и промывание полости растворами антисептиков. Маленькие абсцессы иссекают полностью.
Флегмона — гнойное разлитое воспаление жировой клетчатки (подкожной, межмышечной, околопочечной, околопрямокишечной и т.д.). Различают флегмоны:
— первичные (возникают при непосредственном внедрении микробов);
— вторичные (воспаление распространяется на клетчатку из окружающих тканей — при остеомиелите);
Флегмона начинается с появления серозного выпота в клетчатке, затем развивается её некроз, образуются гнойные полости.
Симптомы: протекает остро, с выраженными местными признаками воспаления и общими симптомами интоксикации (повышение температуры тела, озноб, сопровождающийся проливным потом, головная боль). Плотный инфильтрат размягчается, появляется флюктуация. Флегмона сопровождается лимфаденитом, лимфангитом, тромбозом сосудов. Глубокие флегмоны длительное время не дают местных признаков, что затрудняет диагностику. Прогноз всегда серьёзный.
Лечение: только в условиях стационара. Консервативное — в начальных стадиях, при нагноении — оперативное под наркозом с широким вскрытием полостей и затеков (чаще несколькими разрезами) с последующим дренированием + комплексные консервативные мероприятия: функциональный покой пораженной области, инфузионная, дезинтоксикационная терапия.
РОЖИСТОЕ ВОСПАЛЕНИЕ.
Рожистое воспаление — острое воспаление кожи или слизистых оболочек. Возбудителем является гемолитический стрептококк. Заболевание относится к аэробной неспецифической инфекции. Возбудитель входит через входные ворота (мелкие ранки) и через 2-7 дней появляются клинические признаки заболевания. Чаще всего поражаются нижние конечности, лицо.
— пустулезная (с нагноившимися пузырями);
— геморрагическая (С кровянистыми пузырями);
— флегмонозная (с захватом подкожной клетчатки);
— мигрирующая (переходящая с участка на участок). Симптомы: протекает с тяжелой интоксикацией: острое начало, недомогание, слабость, головная боль, подъем t до 39-40 гр., нарушается сон, иногда спутанное сознание, бред, тахикардия, возможны тошнота, рвота, изменения в ОАК — лейкоцитоз, ускоренное СОЭ. Внешние признаки: резко ограниченное покраснение кожи в виде «языков пламени», выраженный отек, больше на периферии очага, отек плотный при пальпации — болезненность. Регионарные л/у увеличены, регионарный лимфангит.
Местное лечение: УФО, возвышенное положение конечности, для улучшения венозного оттока, повязки с сухим стрептоцидом, пузыри вскрывают и накладывают повязки с фурацилином. Некротическая форма — требует кожной пластики.
Общее лечение: АБ, сульфаниламиды, инфузионная, дезинтоксикационная терапия, витамины, антигистаминные препараты.
ОСТЕОМИЕЛИТ.
Остеомиелит — гнойное воспаление костного мозга, распространяющееся на компактное и губчатое вещество кости и надкостницу. В 80% случае возбудитель — золотистый стафилококк.
1) острый гематогенный остеомиелит (когда инфекция попадает в костный мозг с током крови, из другого гнойного очага в организме — эндогенный путь);
2) травматический остеомиелит — после травм, чаще открытых переломов — экзогенный путь.
3) контактный остеомиелит — при распространении гнойного процесса из мягких тканей на кость (н-р, панариций).

Симптомы: острое начало с подъёмом t до 39-40 гр., характер её постоянный, боль в конечности. Сознание спутанное, бред. Одышка, тахикардия, до 100-120 в мин, нарушен сон. Боль приобретает распирающий характер. В ОАК — лейкоцитоз, ускоренное СОЭ. Через 2-3 дня — местные симптомы — отек, болезненность при пальпации, активных и пассивных движениях, вынужденное положение, ограничение движений в суставах, позже — гиперемия кожи над очагом, флюктуация в месте скопления гноя. На рентгенограмме изменения выявляются через 2-3 недели после появления боли.
Лечение: иммобилизация конечности, дезинтоксикационная терапия, АБ. Оперативное вскрытие поднадкостничных абсцессов или трепанация кости для опорожнения гнойника.
Хронический остеомиелит— часто рецидивирует, сопровождаясь образованием новых свищей. Конечность деформируется, нарушаются движения в суставах, возможны патологические переломы.
Осложнения: амилоидоз печени и почек.
Лечение: оперативное — трепанация кости, удаление секвестров и нежизнеспособных тканей.
источник