
Основными возбудителями абсцесса и гангрены легких являются стафилококковая инфекция, грамотрицательные микробы (Pseudomonas aeruginosa (Синегнойная палочка), Haemophilus influenzae (Гемофильная палочка), Escherichia coli (Кишечная палочка), Klebsiella pneumoniae (палочка Фридлендера)), неспорообразующие анаэробы (фузобактерии, анаэробные кокки, бактероиды).
Этиология инфекционной деструкции легких:
- Посттравматическая
- Постпневмоническая
- Аспирационная (в случае аспирации содержимого желудка)
- Гематогенная (в результате сепсиса)
- Обтурационная (при обтурации бронха инородным телом или опухолью)
Отметим, что инфекционной деструкции легких также способствуют состояния, предрасполагающие к аспирации содержимого ротоглотки: черепно-мозговая травма, нарушения мозгового кровообращения, эпилепсия, наркомания, алкоголизм. Кроме этого, предрасполагающими факторами являются иммунодефицитные состояния и хроническая обструктивная болезнь легких (ХОБЛ). Важную роль в возникновении инфекционной деструкции легких играют нарушения легочного кровообращения (в том числе, вызванное тромбоэмболией легочной артерии с развитием инфаркта легких) и гиповентиляция.
Клинические проявления инфекционной деструкции легких характеризуются болью в области грудной клетки (преимущественно на стороне поражения), одышкой, кашлем (с отхождением гнойной мокроты), повышением температуры тела (как правило, гектического типа – с ознобом и интоксикацией). При прорыве гнойника в бронх начинается откашливание большого количества мокроты, после чего температура тела снижается, симптомы интоксикации становятся менее выраженными. Аускультация характеризуется ослабленным или жестким дыханием, разнокалиберными хрипами. Анализ крови показывает лейкоцитоз со сдвигом формулы влево.
Абсцесс легкого – некротизированный участок ткани легкого, полностью ограниченный пиогенной капсулой от окружающих тканей с последующим гнойным расплавлением и формированием полости, содержащей гной. В большинстве случаев развивается одиночный абсцесс, который занимает 1-2 сегмента легкого. Множественные абсцессы легких, как правило, имеют гематогенный путь развития и, по своей сути, являются септической эмболией легких (см статью «Рентгенография: Септическая пневмония» ). Площадь некроза и образующейся в последствии деструкции при абсцессе легкого больше площади перифокальных инфильтративных изменений, в отличие от деструктивного воспаления легких, при котором отмечаются обратные соотношения.
Гангрена легкого – обширный некротизированный участок ткани легкого без ограничения с тенденцией к распространению. Процесс часто распространяется на все легкое, либо на целую долю или несколько долей. Гангрена легкого характеризуется образованием множественных полостей деструкции, в которых содержатся фрагменты некротизированной ткани – секвестры.
Гангренозный абсцесс легкого (ограниченная гангрена) – промежуточная форма инфекционной деструкции, при котором происходит частичное ограничение обширного некротизированного участка от окружающей легочной ткани воспалительным валом без тенденции к распространению. Гангренозный абсцесс, как правило, распространяется в пределах доли легкого. В отличие от неосложненного абсцесса легкого, при гангренозном абсцессе в полости определяются секвестры. При неблагоприятном течении заболевания процесс переходит в гангрену легких, при благоприятном – формируется пиогенная капсула, ограничивающая некроз.
Абсцесс легких может быть острый (длительность до 2-3 месяцев) и хронический (длительность более 3-х месяцев). При абсцессах, как правило, поражаются задние сегменты легкого (S 2, 6, 9, 10), патологи часто развивается справа, в верхней доле. Размеры абсцессов варьируют в пределах от 3 до 10 см (часто не менее 3 см) – эти размеры важно учитывать при проведении дифференциальной диагностики с туберкуломой и периферическим раком легкого.
Острый абсцесс легкого имеет три стадии развития (см рисунок 1):
- Недренированный абсцесс
- Частично дренированный абсцесс
- Дренированный абсцесс
Рисунок 1. Острый абсцесс легких. Стадии развития: 1 – недренированный абсцесс; 2 – образование полости распада (неправильной формы) после прорыва в бронх; 3 – частичной дренированный абсцесс (на рентгенограмме определяется горизонтальный уровень содержимого в полости; 4 – остаточная полость (ложная киста легкого)
1. Недренированный абсцесс (до прорыва в бронх) на рентгенограмме определяется как инфильтративная тень округлой (или овальной) формы с размытыми, нечеткими контурами. Инфильтраты крупных размеров, как правило, неправильной формы или приобретают форму пораженных сегментов легкого. Структура тени однородная (может отличатся более высокой интенсивностью по сравнению с обычным пневмоническим инфильтратом – рисунок 2а и 7а), поскольку при абсцессе развивается некроз ткани легкого и ее гнойное расплавление. Отметим, что симптом «воздушной бронхографии» нехарактерен для абсцесса легкого.
Рисунок 2. А – Недренированный абсцесс нижней доли правого легкого (рентгенограмма в прямой и боковой проекциях): справа отмечается однородный, высокоинтенсивный инфильтрат, который распространяется почти на всю нижнюю долю легкого. Б – частично дренированный гангренозный абсцесс (рентгенограмма того же пациента, выполненная через 7 дней после первой рентгенографии (2А)): нижняя доля справа занята большой полостью с горизонтальным уровнем содержимого; в полости определяются пристеночные секвестры, которые «нарушают» ровный горизонтальный уровень содержимого полости
При осложненном течении пневмонии также можно подозревать формирование абсцесса, если тень инфильтрата в легком становится более однородной и интенсивной. Если абсцесс располагается в верхней доле, над междолевой плеврой может определяться симптом «провисания» плевры (рисунок 5). Отметим, что для абсцесса характерно увеличение размеров пораженного участка легкого.
2. Частично дренированный абсцесс (после прорыва в бронх) на рентгенограмме определяется как неоднородная тень (из-за поступления воздуха), визуализируется одна или несколько небольших полостей распада – в инфильтрате образуются участки просветления (рисунок 3).
Рисунок 3. Абсцесс верхней доли левого легкого. В верхней доле слева определяется инфильтрат с двумя полостями распада. А – рентгенограмма в прямой проекции. Б – рентгенограмма в левой боковой проекции
Полости распада в абсцессе со временем увеличиваются, сливаются между собой, в результате чего образуется одна большая полость с горизонтальным уровнем содержимого. Из-за неравномерного отторжения некротизированных тканей внутренние контуры полости сначала неровные; наружные конуры абсцесса нечеткие. Внутренние стенки полости становятся более ровными по мере отторжения некротизированных тканей, толщина стенок уменьшается (рисунок 4). В отличие от гангренозного абсцесса, при обычном абсцессе происходит относительно быстрое формирование одной крупной полости с горизонтальным уровнем содержимого.
Рисунок 4. Абсцесс верхней доли справа в динамике. А – определяются неровные внутренние контуры полости из-за неравномерного отторжения некротических масс. Б – рентгенограмма того же пациента, выполненная через 7 дней терапии: визуализируются ровные внутренние стенки полости, определяется горизонтальный уровень полостного содержимого
По мере ограничения абсцесса от окружающей ткани его наружные контуры становятся более ровными и четкими. Легочная ткань, окружающая абсцесс, изменяется – определяется перифокальная инфильтрация. В некоторых случаях на некотором расстоянии от абсцесса обнаруживаются «отсевы» в виде очаговых теней.
Блокированный абсцесс легкого образуется при нарушении функции дренирующего бронха. При этом секвестры (некротизированные ткани) и гнойное содержимое остаются в полости абсцесса: на рентгенограмме визуализируется овальный (округлый) инфильтрат с нечеткими контурами (часто неоднородной структуры). В этом случае для диагностики рекомендовано применять рентгеновскую компьютерную томографию (РКТ).
3. Дренированный абсцесс при благоприятном течении заболевания характеризуется очищением полости от содержимого, уменьшением ее размеров, а также исчезновением перифокальной инфильтрации. В результате формируется «сухая» тонкостенная полость, которая со временем либо уменьшается в размерах и на ее месте образуется участок фиброза, либо сохраняет остаточную полость (рисунок 5).
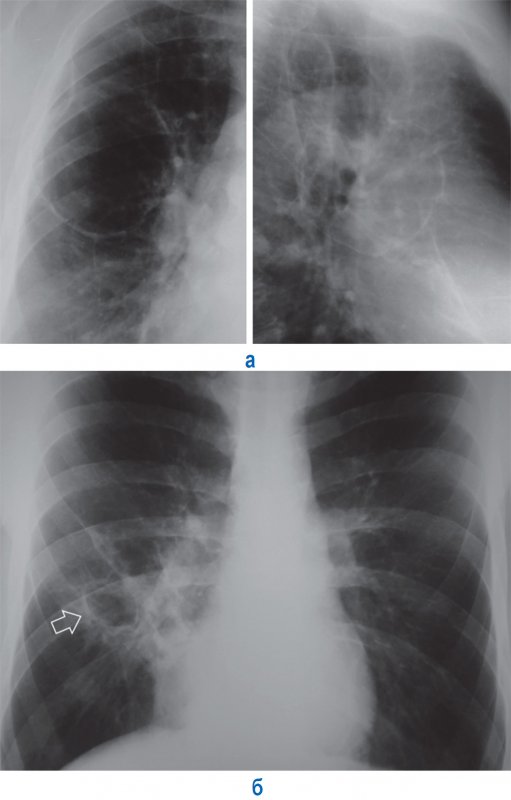
Рисунок 5. Остаточные полости в легких. А – остаточная полость в правом легком после абсцесса (фрагмент рентгенограмм в прямой и правой боковой проекциях). Б – остаточная полость в нижней доле справа (см стрелка) после деструктивной пневмонии: вокруг полости определяется фиброзная ткань
В случае нарушения проходимости дренирующих бронхов, есть вероятность повторного инфицирования остаточной полости с наполнением ее гнойным содержимым.
При гангренозном абсцессе происходит более медленное расплавление некротических масс и в полости присутствует распад секвестров. Полости гангренозного абсцесса имеют неровные, бухтообразные внутренние контуры. Если в полости появляется жидкостное содержимое, дополнительные тени секвестров могут «нарушать» ровный горизонтальный контур уровня жидкости (рисунок 2Б). Бывают случаи, когда при гангренозном абсцессе обнаруживаются несколько полостей с содержимым (рисунок 6).
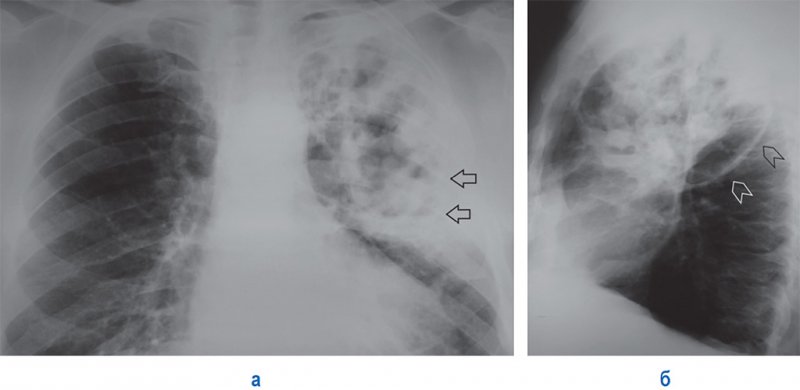
Рисунок 6. Инфекционная деструкция легких по типу крупного гангренозного абсцесса в верхней доле слева. А – рентгенограмма в прямой проекции: в верхней доле левого легкого визуализируются полости распада неправильной формы с секвестрами и горизонтальные уровни содержимого (см стрелки). Б – рентгенограмма в левой боковой проекции: междолевая плевра смещена вниз (см указателями); рентгеновский снимок данного пациента дает основание предполагать риск развития гангрены легкого
Благоприятное течение гангренозного абсцесса предполагает формирование одной большой полости, расплавление секвестров, увеличение уровня содержимого в полости и образование крупного абсцесса.
В клинической практике часто проводят дифференциальную диагностику абсцесса легкого с распадом, или с туберкулезом легких, протекающим с образованием полостей (фиброзно-кавернозным туберкулезом, инфильтративным туберкулезом в фазе распада). Нужно отметить, что при инфильтративном туберкулезе с образованием каверны клинические проявления, как правило, менее выражены, отмечается более частая локализация патологических изменений в 1, 2, 6 сегментах легкого и наличие очагов отсева. Для фиброзно-кавернозного туберкулеза характерны выраженные фиброзные изменения вокруг каверны (толстостенной полости), в каверне редко определяется уровень жидкости, также характерен полиморфизм изменений (наличие плотных фиброзных, «старых» очагов, кальцинатов и более «свежих» очагов).
Гангрена легкого может поражать либо долю (или несколько долей), либо все легкое. При этом воспалительный процесс может распространяться через междолевую плевру. К типичным рентгенологическим признакам гангрены легкого относятся тотальное затемнение гемиторакса, на фоне которого визуализируются множественные просветления неправильной формы за счет полостей деструкции. Эти полости увеличиваются, сливаются между собой, в них определяются секвестры (в полостях распада обычно содержится небольшое количество жидкости). В динамике площадь поражения увеличивается.
Хронический абсцесс развивается вследствие острого абсцесса или из-за повторного инфицирования остаточной полости. Развитию хронического абсцесса могут способствовать нарушения процесса дренирования полости абсцесса, наличие секвестров в полости, большой объем полости. При хроническом абсцессе рентгенологическая картина зависит от сохранения проходимости дренирующего бронха. При сохранении проходимости дренирующего бронха на рентгенограмме визуализируется полость абсцесса с неровными внутренними контурами (полость может быть многокамерной). В легком хронический абсцесс могут окружать фиброзные тяжи, участки фиброза неправильной формы, утолщенная плевра, бронхоэктазы. Уменьшается площадь пораженного участка легкого. При обострении в полости абсцесса визуализируются секвестры, горизонтальные уровни содержимого (рисунок 7), вокруг полости может образоваться инфильтрация.
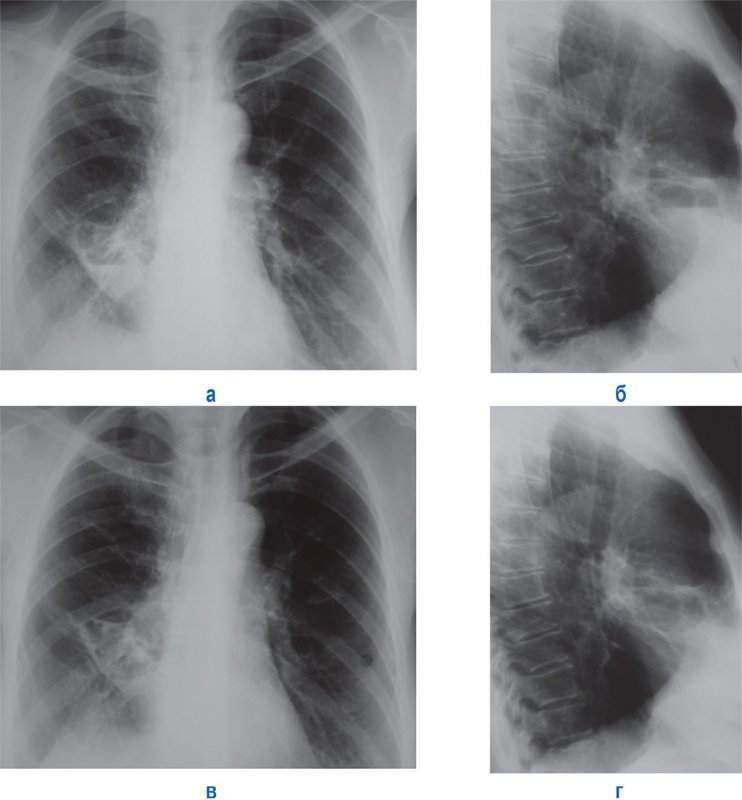
Рисунок 7. Хронический абсцесс средней доли справа. Рентгенограмма в прямой (А) и в правой боковой (Б) проекциях: в средней доле легкого полость неправильной формы с неровным внутренним контуром и горизонтальным уровнем содержимого – период обострения. В, Г – рентгенограмма в прямой и в правой боковой проекции (рентгенограмма того же пациента после терапии): содержимое в полости не обнаруживается. Обратим внимание, что на всех снимках определяются фиброзные изменения средней доли легких, «подтянутость» и деформация правого купола диафрагмы плевральными сращениями
В случае нарушения проходимости дренирующего бронха из полости абсцесса вытесняется воздух, при этом на рентгенограмме абсцесс визуализируется как округлое образование или сегментарное (долевое) затемнение. В некоторых случаях тяжело проводить дифференциальную диагностику хронических абсцессов, особенно с распадающимся периферическим раком легкого (в этом случае необходимо провести РКТ и другие методы диагностики).
При инфекционной деструкции легких может возникать осложнение – прорыв гнойника в плевральную полость, что приводит к развитию пиопневмоторакса (или гидропневмоторакса) и эмпиемы плевры (см рисунок 8).
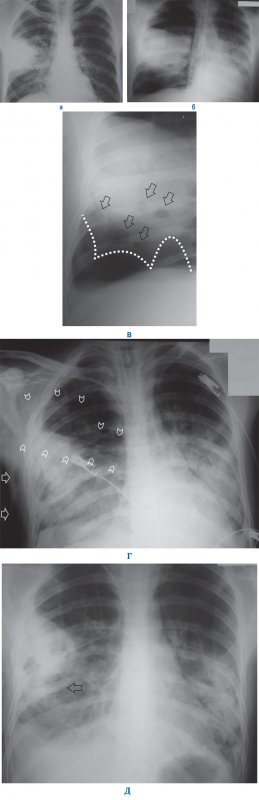
Рисунок 8. Инфекционная деструкция правого легкого при осложненном течении. А – в верхней доле справа определяется однородный инфильтрат с тенью высокой интенсивности. Б – рентгенограмма того же пациента, выполненная через 5 дней терапии: справа визуализируется пневмоторакс и выпот в плевральной полости, тень средостения смещена влево; слева в легком образовалась инфильтрация. В – увеличенный фрагмент рентгенограммы Б: пунктирной линией обозначен край легкого, поджатого пневматораксом, в легком определяются небольшие полости деструкции (см стрелки). Рентгенологическая картина соответствует инфекционной деструкции правого легкого с осложнением пневмогидроторакса (эмпиема плевры). Г – рентгенография, проведенная у того же пациента после дренирования плевральной полости справа: пневмоторакс справа уменьшился, смещения средостения не наблюдается, справа визуализируется подкожная (см стрелки) и межмышечная (см указатели) эмфизема. Д – рентгенограмма того же пациента, выполненная через 3 дня после дренирования плевральной полости справа: пневмоторакс, межмышечная и подкожная эмфиземы не визуализируются. Справа отмечается полостное образование с горизонтальным уровнем содержимого и секвестром (см стрелка) – в этом случае нужно дифференцировать эмпиему плевры и абсцесс легкого справа.
Кроме прорыва гнойника в плевральную полость к осложнениям инфекционной деструкции легких относятся: гнойный медиастинит, пневмомедиастинум, кровотечение в легких, аспирационное воспаление противоположного легкого. При медиастините на рентгенограмме отмечается расширение тени средостения; при инфильтрации прилегающих отделов легких контур средостения становится нечетким. Образование абсцесса средостения определятся в виде горизонтального уровня жидкости (газа) в проекции срединной тени. При флегмонозном медиастините множественные просветления небольшого размера на фоне расширенной тени средостения обусловлены воздушными полостями. В случае развития медиастинита на рентгенограмме также могут определяться признаки пневмомедиастинума. Отметим, что в диагностике медиастинита главную роль играет РКТ.
При абсцедирующей пневмонии на фоне инфильтрации ткани легких образуются полости деструкции. При этом инфильтративные изменения в легких доминируют по площади над деструктивными. Одиночные или множественные полости деструкции сначала имеют неровные и нечеткие контуры (рисунок 9), в самих полостях может определяться горизонтальный уровень содержимого.
Рисунок 9. Деструктивная пневмония. Рентгенограммы одного пациента, выполненные с интервалом 5-7 дней. А – в верхней доле слева определяется распространенная, однородная инфильтрация. Б – отмечается уменьшение инфильтрации по однородности; на фоне инфильтрации отмечаются полости распада неправильной формы с неровными контурами (см стрелки). В – полости распада хорошо визуализируются на фоне уменьшения инфильтративных изменений
Развитие деструкции характерно при стафилококковой пневмонии и инфекции Klebsiella pneumoniae. При стафилококковой деструктивной пневмонии в легких иногда могут образовываться тонкостенные полости, которые напоминают кисты. Развитие деструктивной пневмонии может сопровождаться формированием крупной полости распада – в этом случае рентгенологическая картина напоминает абсцесс легких. Также нужно отметить, что при гангрене легкого, в отличие от деструктивной пневмонии, процесс прогрессирует, распространяется на соседние доли, в полостях деструкции видны секвестры, состояние пациента заметно ухудшается.
Обратим внимание: при пневмонии инфильтрат может быть округлой формы, тем самым напоминая недренированный абсцесс легкого – так называемая «шаровидная» пневмония. В таких случаях полость распада не формируется, а инфильтративные изменения разрешаются при лечении антибактериальными препаратами (рисунок 10).
Рисунок 10. «Шаровидная» пневмония. Рентгенограмма в прямой (А) и левой боковой (Б) проекциях в нижней доле слева: на снимке определяется инфильтрат неправильно-округлой формы. В, Г – рентгенограмма того же пациента, выполненная после курса антибактериальной терапии: рассасывание инфильтрации
источник
Секвестрация легкого, так называемое добавочное легкое, представляет собой порок развития, характеризующийся тем, что часть аберрантной легочной ткани не имеет связи с бронхиальным деревом и кровоснабжается артериями большого круга кровообращения отходящими от аорты.
Некоторые авторы предполагают наличие предрасположенности у мужского пола (когда речь идет о внедолевой легочной секвестрации). Возраст зависит от типа секвестрации.
Внедолевая секвестрация часто выявляется еще в периоде новорожденности за счет сопутствующего респираторного дистресс синдрома, цианоза или инфекции дыхательных путей. Внутридолевая секвестраця проявляется в позднем детском или подростковом периодах в виде рецидивирующих легочных инфекций.
Легочную секвестрацию можно разделить на две группы основываясь на отношении аберрантного сегмента легочной ткани к плевре:
- внутридолевая секвестрация
- встречается чаще и составлет 75-85% всех случаев [4,5,7]
- встречается в детском возрасте или подростковом периоде в виде рецидивирующих инфекций
- внедолевая секвестрация
- менее частая, составляет 15-25% всех случаев [4,5,7]
- обычно проявляется в период новорожденности в виде респираторного дистресс синдрома, цианоза и инфекций
- чаще встречается у мальчиков (М:Ж
10% случаев бывает поддиафрагмальной
Оба типа схожи в отсутствии связи с бронхиальным деревом и легочными артериями, но имеют отличие в локализации по отношению к плевре. В большинстве случаев аберрантная легочная ткань кровоснабжается ветвью аорты. Венозный отток зависти от типа:
- внутридолевая секвестрация
- венозный отток обычно осуществляется в легочные вены, но иногда возможен отток в систему парной-непарной вен, воротную вену, правое предсердие или нижнюю полую вену
- аномальная ткань прилегает к нормальной легочной ткани и не отделена от нее плеврой
- внедолевая секвестрация
- венозный отток осуществляется через системные вены в правое предсердие
- отделена от окружающей легочной ткани собственной плеврой
Почти все случаи спорадические.
Легочная секвестрация преимущественно встречается в нижних долях. 60% внутридолевых секвестраций встречается в левой нижней доле и 40% в правой нижней доле. Внедолевая секвестрация почти всегда встречается в левой нижней доле, однако в 10% случаев внедолевая секвестрация может локализоваться поддиафрагмально [8].
Сочетанная патология чаще сопутствует внедолевой секвестрации (50-60%):
- врожденная кистозноаденоматозная мальформация легкого
- врожденные пороки сердца
- врожденные диафргагмальные грыжи
- синдром ятагана [15]
- часто проявляется в виде участка снижения пневматизации треугольной формы
- при присоединении инфекции возможно формирование кистозных просветлений
- при обоих типах наличие воздушной бронхограммы может указывать на связь с бронхиальным деревом (сформированную в результате инфекционной деструкции) или с пищеводом или желудком, как части комбинированного порока
Секвестрированная ткань обычно имеет более эхогенна по отношению к здоровой легочной ткани. При антенатальном УЗИ внедолевая секвестрация визуализируется с 16 недель в виде солидного, хорошо отграниченного эхогенного образования треугольной формы [8]. ЦДК может визуализировать афферентный сосуд. При поддиафрагмальной локализации секвестрация может визуализироваться в виде эхогенного образования брюшной полости.
источник
Секвестрация легкого – порок формирования легких, заключающийся в обособлении от основного органа рудиментарного участка легочной ткани с автономным кровотоком, не участвующего в процессе газообмена. Клиника при секвестрации легкого может быть скудной; при обострении инфекционного воспаления включает лихорадку, слабость, одышку, кашель со слизисто-гнойной мокротой, кровохарканье; при сдавлении пищевода и желудка — нарушение прохождения пищи. Диагноз основан на данных рентгенографии и КТ легких, бронхографии, бронхоскопии, ангиопульмонографии. При секвестрации легкого лечение только оперативное – секвестрэктомия, сегментэктомия или лобэктомия.
Секвестрация (от лат. «sequestratio» — отделение, сепарация) легкого – врожденная патология с частичным или полным отделением и независимым развитием порочно измененной части легочной ткани (самостоятельное кровоснабжение, изоляция от обычных бронхолегочных структур). Секвестрация легкого входит в число редких аномалий развития легких (1-6%), а среди хронических неспецифических легочных заболеваний ее частота в пульмонологии составляет 0,8-2%.
Секвестр легочной ткани не участвует в дыхательной функции, имеет небольшую величину и обычно представлен кистовидным образованием (единичной бронхогенной кистой или скоплением мелких кист). Участок секвестрации не связан с сосудами малого круга кровообращения (легочной артерией), а имеет аномальное кровоснабжение через дополнительные сосуды, идущие от нисходящей дуги грудной или брюшной аорты или ее ветвей (подключичной и селезеночной артерий). Основной венозный отток от порочного участка реализуется через систему верхней полой вены, реже — через легочные вены. Иногда секвестрированная ткань может сообщаться с бронхами пораженного легкого.
Секвестрация легкого является сложным пороком, вызванным комбинированным нарушением формирования различных бронхолегочных структур. Аномалия развивается в результате тератогенных влияний в раннюю внутриутробную фазу. Источником развития легочного секвестра являются добавочные выпячивания первичной кишки, рудименты дивертикула пищевода, отделившиеся от организующихся легких и затем теряющие связь с первичной кишкой и бронхиальным деревом. Иногда может оставаться связь рудимента легкого с пищеводом или желудком с помощью соустья-тяжа (бронхолегочно-кишечная мальформация).
Согласно теории тракции, развитию секвестрации легкого способствует нарушение редукции ветвей первичной аорты с трансформацией их в аномальные сосуды. Через эти сосудистые ветви зачаточные фрагменты легкого отграничиваются от нормальной легочной закладки.
Секвестрация легкого часто комбинируется с другими пороками развития: ЭЛС — с неиммунной водянкой плода, анасаркой, гидротораксом новорожденного; ИЛС – с врожденной аденоматоидной мальформацией легкого 2-го типа, рабдомиоматозной дисплазией, трахео- и бронхопищеводными свищами, воронкообразной деформацией грудной клетки, открытым средостением, диафрагмальной грыжей, гипоплазией почки, дефектами позвоночника и тазобедренных суставов.
Различают 2 формы секвестрации легкого: внутридолевую (интралобарную – ИЛС) и внедолевую (экстралобарную – ЭЛС). При интралобарной легочной секвестрации кистозный участок располагается среди функционирующей паренхимы легкого в границах висцерального листка плевры (чаще всего в области медиально-базальных сегментов нижней доли левого легкого) и васкуляризуется одним или несколькими аберрантными сосудами. ИЛС можно рассматривать как врожденную кисту с аномальным кровообращением. Секвестрированные легочные кисты имеют эпителиальную выстилку и жидкое или слизистое содержимое, часто первично не связаны с бронхиальным деревом. В кистозно-измененном участке секвестрации легкого рано или поздно возникает нагноение.
При экстралобарной форме легочный секвестр имеет отдельный плевральный листок и изолирован от основного органа, являясь полностью эктопированной тканью (добавочной легочной долей). ЭЛС чаще наблюдается в левой половине грудной клетки (в 48% случаев), в правой (20%), в переднем (8%) или заднем (6%) средостении, поддиафрагмально (18%), в брюшной полости (10%), интраперикардиально (единичные случаи). ЭЛС обеспечивается кровью исключительно через артерии большого круга кровообращения (грудную или брюшную аорту). Микроскопически ткань ЭЛС включает множество неразвитых одинаковых бронхиол, ацинусов, состоящих из альвеолярных ходов неправильной формы и обычных или расширенных альвеол. В четверти случаев ЭЛС диагностируется пренатально, в 2/3 случаев — в первые 3 месяца жизни ребенка.
Встречаемость внутридолевой секвестрации легкого примерно в 3 раза выше, чем внедолевой, иногда возможно их одновременное присутствие у одного больного. ЭЛС в 3–4 раза чаще выявляется у мальчиков, чем у девочек.
По клиническим критериям выделяют 3 формы секвестрации легкого:
- бронхоэктатическую (с расплавлением смежной легочной ткани и появлением вторичного сообщения с бронхиальной системой);
- псевдотуморозную (со скудной или отсутствующей симптоматикой)
- кистозно-абсцедирующую (с развитием гнойного воспаления легкого)
Клиническая картина секвестрации легкого определяется локализацией секвестра, наличием или отсутствием его связи с дыхательными путями, степенью развития гипоплазии легочной ткани и воспалительных изменений. Симптомы интралобарной секвестрации легкого редко проявляются на этапе новорожденности и раннего детства, развиваясь обычно в более старшем возрасте при инфицировании, воспалении, нагноении и прорыве кистозного секвестра.
При нагноении кисты и абсцессе порочной доли легкого заболевание начинается остро с лихорадки, слабости, потливости, умеренного болевого синдрома, одышки при нагрузке, непродуктивного кашля, а при прорыве гнойника — с выделения значительного объема гнойной мокроты. Иногда возможно кровохарканье и легочные кровотечения, часты плевральные осложнения. Течение секвестрации легкого обычно приобретает хронический характер с повторяющимися вялыми обострениями и ремиссиям. При ИЛС может иметь место клиника рецидивирующей пневмонии.
Экстралобарная секвестрация легкого часто протекает асимптомно и начинает беспокоить больного только в подростковом и более позднем возрасте. Внедолевые секвестры могут провоцировать сдавление пищевода, желудка и других органов, что может проявляться одышкой, цианозом, нарушением эвакуации пищи. Риск инфекционного процесса крайне низок.
Секвестрация легкого может осложниться пневмомикозом, туберкулезом, профузным легочным кровотечением и массивным гемотораксом, формированием опухоли, развитием острой сердечной недостаточности по причине объемной перегрузки сердца за счет артериовенозного шунтирования в секвестрированной кисте.
Ранняя диагностика секвестрации легкого затруднена из-за схожести ее клинико-рентгенологических симптомов с таковыми при другой легочной патологии. Диагноз устанавливают по совокупности данных обзорной рентгенографии и КТ легких, бронхографии, бронхоскопии, УЗИ брюшной полости, аортографии, ангиопульмонографии.
Рентгенологически интралобарная секвестрация легких (в отсутствии связи с бронхом и воспаления) определяется как затенение неправильной формы разной степени интенсивности с просветлением в толще или как полостное образование с горизонтальным уровнем жидкости или без него. При обострении вокруг секвестра в нижней доле легкого отмечается выраженная деформация сосудисто-бронхиального рисунка, умеренная перифокальная инфильтрация легочной ткани. При бронхографии наблюдается деформация и смещение бронхов, соседних с пораженным сегментом легкого. Бронхоскопическая картина секвестрации легкого, сообщающейся с дыхательными путями, соответствует катарально-гнойному эндобронхиту на стороне пораженного легкого.
Брюшнополостная ЭЛС выявляется на УЗИ как четко отграниченное образование однородной эхогенности с кровоснабжением через ветви крупных артерий. Диагноз окончательно подтверждается МСКТ легких и ангиопульмонографией с установлением наличия, количества и топографии аномальных сосудов, питающих область секвестрации. Радиоизотопное сканирование печени и перитонеография помогают отграничить правостороннюю секвестрацию легких от патологии органов ЖКТ. Секвестрация легкого нередко выявляется в ходе хирургического вмешательства по поводу хронического гнойного процесса в легком. Дифференциальный диагноз при секвестрации легкого проводится с деструктивной пневмонией, туберкулезным процессом, кистой или абсцессом легкого, бронхоэктазами, опухолью грудной полости.
При секвестрации легких требуется проведение оперативного вмешательства – удаление аномального участка легочной ткани. При выявлении бессимптомной внутридолевой секвестрации легких возможно выполнение сегментэктомии, однако чаще всего требуется удаление всей пораженной легочной доли (обычно нижней) – лобэктомия. Тактика хирургического лечения внедолевой формы заключается в удалении секвестрированного участка (секвестрэктомии). Наличие при секвестрации легких аномальных крупных артериальных сосудов нетипичной локализации делает важным тщательную предварительную диагностику во избежание их интраоперационного повреждения и развития тяжелого угрожающего жизни кровотечения.
Прогноз при интралобарной форме в отсутствие гнойно-септических процессов – удовлетворительный, при экстралобарной секвестрации легкого брюшнополостной локализации, как правило, лучше, чем при ее внутригрудном расположении.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс легкого – это тяжелое заболевание, характеризующееся формированием гнойной полости в легком, склонное к прогрессированию, развитию осложнений и хронизации [2].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| J85.1 | Абсцесс легкого с пневмонией | 32.00 32.304 | Резекция легких и бронхов Торакоскопическая резекция легкого (кист, доброкачественных опухолей), ушивание разрыва |
| J85.2 | Абсцесс легкого без пневмонии | ||
| J85 | Абсцесс легкого и средостения | ||
| J85.0 | Гангрена и некроз легкого | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: пульмонологи, терапевты, врачи общей практики, хирурги, врачи скорой медицинской помощи, торакальные хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| По виду абсцесса | По происхождению | По тяжести | По виду возбудителя | По локализации | По клинико-рентгенологической характеристике |
| Острый гнойный | Воспалительный | Легкий | Стафилококковый | Односторонний | Деструктивно-пневмонический |
| Гангренозный | Травматический | Средней тяжести | Стрептококковый | Двусторонний | Перифокально-полостной. |
| Гангрена легкого | Инфарктно-эмболический | Тяжелый | Пневмококковый | Одиночный | Кистоподобный |
| Септический | Осложненный | Протейный | Множественный | Туморозный | |
| Аспирационный | Неосложненный | Клебсиеллезныцй | Центральный | — | |
| Нагноение видоизмененный полости | — | Синегнойный | Периферический | — | |
| — | — | Полимикробный | — | — | |
| — | — | Анаэробный | — | — |
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнез
Жалобы:
· повышение температуры тела выше 38˚С, озноб;
· снижение аппетита;
· снижение массы тела;
· боли в грудной клетке (длительные, тупые, ноющие, сопровождаются чувством тяжести и распирания связанные с дыханием).
Анамнез:
· чаще встречается у мужчин, в соотношении с женщинами 10:1. Возраст пациентов составляет преимущественно 20-45 лет.
· не разрешившаяся пневмония (70%);
· аспирация желудочным содержимым при угнетении сознания (медикаментозном, алкогольном опьянении, коматозном состоянии) (17,9%);
· деструктивный процесс в легких (сепсиса при заносе инфицированных эмболов гематогенно в легочную ткань из первичного гнойного очага (8%); травма груди с образованием внутрилёгочных гематом и их инфицированием (1,2%). [2,3,4].
Факторы риска:
· алкоголизм, наркомания, курение;
· хронический бронхит;
· бронхоэктазы;
· бронхиальная астма;
· пневмосклероз;
· сахарный диабет;
· длительный прием гормонов;
· позднее обращение за медицинской помощью.
Физикальное обследование:
1 фаза – Острая инфекционная воспаления и гнойно-некротическая деструкция:
· болезненные непродуктивные кашли;
· возможно кровохарканье в виде прожилок.
2 фаза – После прорыва абсцесса в бронх:
· выделение большого количества (от 100 до 1500 мл в сутки) гнойной мокроты с ихорозным запахом.
NB! В этот период отмечается уменьшение интоксикации, улучшение общего состояния больного, формирование четко обозначенной полости распада в легком с воздушно-жидкостным уровнем, занимающим 1|3 объёма полости.
При периферической локализации абсцесса в плевральную полость с развитием пиопневмоторакса:
· боли при пальпации грудной клетки;
· притупление перкуторного звука и отсутствие дыхательных шумов на стороне поражения.
Лабораторные исследования:
· ОАК – высокий лейкоцитоз, со сдвигом лейкоцитарной формулы влево, СОЭ увеличивается от 20-40 мм/ч;
· биохимический анализ крови – наблюдается гипопротеинемия, за счет снижения уровня альбумина, гипохолестеринемия, снижение уровня протромбина, трансаминаз и фибриногена;
· ОАМ – характерна микрогематурия, цилиндрурия, лейкоцитурия, бактериаурия, а также гипо- изостенурия;
· бактериологический анализ мокроты — определение патогенной микрофлоры и ее чувствительности к антибиотикам. При абсцессе лёгкого доминируют кокковые микроорганизмы: Staphylococcus aureus (75%), Streptococcus haemoliticus (10%), Pneumococcus (10%). Реже обнаруживаются грамотрицательные бактерии : Esherichia coli (8%), Pseudomonas aeruginosa (7%), Proteus species(4%), Klebsiella pneumonia (4%). В монокультуре микроорганизмы высеваются в 65%, различные их ассоциации – в 35%. В мокроте могут присутствовать анаэробные бактерии, которые высеваются на специальных средах в анаэробных условиях.
Инструментальные исследования:
· рентгенологическая картина:
— в 1 фазе — наличие массивной инфильтративной тени в легком с вовлечением междолевой плевры (типа перициссурита), либо поражение всей доли (типа лобита);
— во 2 фазе – появление полости распада с уровнем жидкости и перифокальной инфильтрацией. Внутренний край полости неровный, в полости могут содержаться секвестры. Имеется «дорожка» по направлению к корню.
При переходе в хроническую форму абсцесса легких:
· внутренний край полости сглаживается стенка утолщается, в окружающей легочной ткани формируется фиброз, уровень жидкости сохраняется/исчезает только на дне.
Клинико-рентгенологические типы абсцесса легкого [5]:
— первый тип – деструктивно-пневмонический, характеризуется выраженной инфильтрацией легочной ткани, на фоне которой имеются множественные полости распада небольших размеров (22,3%);
— второй тип – перифокально-полостной, он представлен четко обозначенной полостью больших размеров с уровнем жидкости. Нередко полость имеет плевро-легочный характер, перифокальная инфильтрация распространяется на рсстояние 3-6 см от стенки абсцесса, прослеживается «дорожка» к корню (65,4%);
— третий тип – кистоподобный, преобладает деструктивная реакция в легочной паренхиме с нарушением проходимости дренирующего бронха, что способствует формированию тонкостенной полости, содержащей небольшое количество жидкости. Перифокальная инфильтрация не выражена (4,0%);
— четвертый тип – туморозный, особенностью которого является наличие фокусной тени с бугристыми контурами, так называемый блокированный абсцесс, напоминающий тумор (8,3%).
· фибробронхоскопия – до прорыва абсцесса в бронх слизистая бронхиального дерева ярко гиперемирована, отечная («пылающий эндобронхит»). После прорыва гнойника в бронх обнаруживается гнойный секрет в большом количестве, поступающий из бронха пораженной доли («гнойный панбронхит»).
Диагностический алгоритм:
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза.
Медикаментозное лечение: нет.
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК для определения общей воспалительной реакции со стороны гемограммы;
· ОАМ для установления интоксикационного нефрита;
· определение группы крови по системе АВ0 с целью возможной гемотрансфузии;
· определение резус фактора крови во время операции, либо при развитии легочного кровотечения;
· кровь на электролиты – для коррекции нарушение электролитного обмена;
· обзорная рентгенография органов грудной клетки – с целью диагностики легочной деструкции;
· микробиологическое исследование мокроты (или мазок из зева) и определение чувствительности к антибиотикам – для верификации вида возбудителя и его чувствительности к антибактериальным препаратам.
Перечень дополнительных диагностических мероприятий:
· ЭКГ для исключения сердечной патологии;
· анализ крови на ВИЧ методом ИФА – для исключения инфицированности вирусом;
· микрореакция на сифилис – для исключения заболевания;
· определение HBsAg в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО) – для диагностики синдрома диссиминированого внутрисосудистого свертывания крови;
· КТ органов грудной клетки – подтверждение наличия полости деструкции легкого, распространённости процесса, связь с окружающими органами и внешней средой, ограниченность (УД1, А);
· ФБС – определение степени эндобронхита;
· УЗИ органов брюшной полости с целью выявления интоксикационного поражения печени и селезенки
· диагностическая торакоскопия – в случаях коллапса/ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабактериальных препаратов, закрытия свища.
· спирография – для оценки функции внешнего дыхания;
· МРТ органов брюшной полости – при наличии свища между плевральной и брюшной полостью/полым органом брюшной полости, а также при подозрении на перитонит;
· микробиологическое исследование экссудата экссудата из плеврального дренажа и определение чувствительности микрофлоры к антибиотикам;
· УЗИ плевральной полости – с целью диагностики плеврита;
· пункция плевральной полости – с целью эвакуации содержимого, оценки его состава, визуальной характеристики, цитологического и бактериологического исследования.
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс легкого | Наличие полости распада в легком | КТ-грудного сегмента | С уровнем жидкости и перифокальной инфильтрацией |
| Инфильтративный туберкулез в фазе распада | Наличие инфильтрата с деструкцией | КТ-грудного сегмента | Отсутствие жидкости в полости распада, наличие очагов обсеменения |
| Распадающаяся форма рака легкого | Выявление полости распада в легком | КТ-грудного сегмента и ФБС | Подрытый внутренний край полости, наличие опухоли заинтересованного бронха |
| Вскрывшаяся эхинококковая киста | Кистоподобная полость в легком | КТ-грудного сегмента | Равномерно утолщенная стенка полости, наличие в ней спавшейся хитиновой оболочки паразита (симптом «волны») |
| Буллезная эмфизема | Тонкостенные одиночные или множественные кисты заполненные воздухом | КТ-грудного сегмента | Расположение кист на поверхности легкого без перифокальной инфильтрации |
| Вторичный аспергиллез | Полость с утолщенными стенками | КТ-грудного сегмента, анализ мокроты на грибки | Присутствие полости грибкового тела, перемещающегося при изменении тела (симптом «погремушки»). Выявление друз грибков при микроскопии мокроты |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Альбумин человека (Albumin human) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Натрия ацетат (Sodium acetate) |
| Натрия хлорид (Sodium chloride) |
| Плазма нативная концентрированная |
| Протеин (Proteine) |
| Флуконазол (Fluconazole) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Тактика лечение при неосложненном течение абсцесса легкого в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозное лечение. При бактериальных абсцессах применяется назначение антибиотиков, в зависимости от вида возбудителя. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение:
Режим:
• III, I (в случае развитий осложнений легочного кровотечения, пиоторакса режим постельный).
Диета:
• стол № 15.
Медикаментозное лечение [22]:
Начинают с внутривенного лечения цефалоспоринов 2 и 3 поколения. В дальнейшем после получения результатов бактериологического исследования мокроты и определения чувствительности к антибиотикам проводят коррекцию антибактериальной терапии с учетом бактериограммы.
| № п/п | название МНН | доза | кратность способ введения продолжи тельность лечения | примеча ние | УД |
| Основные лекарственные средства | |||||
| Антибактериальная терапия по показаниям | |||||
| 1 | Цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] |
| 2 | Цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] |
| 3 | Цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] |
| 4 | Цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] |
| 5 | Гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] |
| 6 | Ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] |
| 7 | Левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки.В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А [12] |
| 8 | Меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] |
| 9 | Ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] |
| 10 | Метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] |
| 11 | Клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] |
Перечень основных лекарственных средств:
· цефтриаксон;
· цефотаксим;
· цефепим;
· цефазолин;
· гентамицин;
· ципрофлоксацин;
· левофлоксацин;
· меропенем;
· ванкомицин;
· метронидазол;
· клиндамицин.
Перечень дополнительных лекарственных средств:
· флуконазол.
Алгоритм действий при неотложных ситуациях [23]:
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация пульмонолога – в целях постановки диагноза и определения тактики лечения;
· консультация абдоминального хирурга – при наличии свищевого хода в брюшную полость для решения вопроса о хирургической тактики;
· консультация терапевта, кардиолога и других узких специалистов – по показаниям.
Профилактические мероприятия:
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Мониторинг состояния пациента: наблюдение профильными врачами по месту жительства.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: Тактика лечения в каждом случае определяется тяжестью течения заболевания и наличием осложнений. Возможно как консервативное, так и хирургическое лечение. Антибактериальная терапия назначается сразу после поступления больного в стационар. После выявления возбудителя заболевания и определения его чувствительности к противомикробным средствам проводят коррекцию антибиотической терапии. Антибиотики можно вводить и непосредственно в полость абсцесса легкого. Так, если абсцесс расположен на периферии легких и имеет большой размер, прибегают к пункции через переднюю грудную стенку. Дополнительно, проводится стимуляции иммунной системы, и переливание компонентов крови. Также применяют по показаниям антистафилококковый и/или γ-глобулин. Если консервативная терапия малоэффективна и не препятствует развитию осложнений, проводят хирургическое лечение в виде резекции части легкого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· далее – при гладком течении послеоперационного периода – свободный режим.
Диета:
· стол №15.
Медикаментозное лечение [22]: При абсцессе легкого назначают антибактериальную терапию до получения результатов бактериологического исследования эмпирически, не имея результатов чувствительности микрофлоры к антибиотикам.
Назначают антибиотики цефалоспоринового ряда (клиндомицин 600 мг внутри вено каждые 6-8 часов).
| № п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | примечание | УД | |
| Основные лекарственные средства | ||||||||
| Антибактериальная терапия по показаниям | ||||||||
| 1 | цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] | |||
| 2 | цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] | |||
| 3 | цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] | |||
| 4 | цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] | |||
| 5 | гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] | |||
| 6 | ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] | |||
| 7 | левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки. В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А[12] | |||
| 8 | меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] | |||
| 9 | ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] | |||
| 10 | метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] | |||
| 11 | клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] | |||
Перечень основных лекарственных средств:
Антибактериальная терапия:
• ампицилин;
• роцефин;
• цефтриаксон;
• цефотаксим;
• цефепим;
• цефазолин;
• гентамицин;
• ципрофлоксацин;
• левофлоксацин;
• меропенем;
• ванкомицин;
• метронидазол;
• клиндамицин;
Перечень дополнительных лекарственных средств:
При интоксикационном синдроме:
• раствор натрия хлора;
• натрия хлорида раствор сложный [калия хлорид + кальция хлорид + натрия хлорид];
• 5% глюкоза;
• натрия ацетат + натрия хлорид;
При гипопротеинемии:
• альбумин,
• протеин,
• плазма нативная концентрированная.
Хирургическое вмешательство
Санация трахеобронхиального дерева.
Показания для проведения процедуры/ вмешательства:
• диффузно-гнойный эндобронхит.
Противопоказания к процедуре/вмешательству:
• легочное кровотечение
Трансторакальная санация абсцесса легкого:
Показания для проведения процедуры/ вмешательства:
• трансформация острого абсцесса в хронический
Противопоказания к процедуре/вмешательству:
• поражение гнойно-деструктивным процессом контралатерального легкого, низкие показатели функции внешнего дыхания, сердечная недостаточность, тяжелое декомпенсированное состояние больного
Резекция легкого
Показания для проведения процедуры/ вмешательства:
• легочное кровотечение;
• пиопневмоторакс;
• гангрены легкого.
Противопоказания к процедуре/вмешательству:
• низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больного.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация торакального хирурга — при прорыве абсцесса в плевральную полость и развитии пиопневмоторакса для дренирования по Бюлау, а также в случаях трансформации острого абсцесса в хронический, для решения вопроса об оперативном лечении;
· консультация клинического фармаколога — с целью подбора адекватной терапии антибактериальными, патогенетическими и симптоматическими препаратами до, во время и после операции и на протяжении всего лечения;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
· в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого) — у оперированных больных полное расправление легкого, отсутствие жидкости в плевральной полости;
· рубцевание полости распада легкого, подтверждённое компьютерной томографией.
Дальнейшее ведение:
• рентгенологическое обследование легкого 1 раз в 6 месяцев в течение 2 лет, затем 1 раз в год;
• ограничение физических нагрузок в течение 3 месяцев.
Послеоперационное ведение включает мероприятия по предупреждению в зависимости от обширности патологического процесса и объема прогрессирования гнойно-деструктивного процесса в легком, профилактику пост резекционной эмпиемы плевры и бронхиального свища, для чего назначают антибиотики, аэрозольтерапию, общеукрепляющее лечение, дыхательную гимнастику, лечебную физкультуру. Через 1-1,5 месяца после операции пациентам рекомендуется санаторно-курортное лечение в профильных санаториях. Полная после операционная восстановление наступает через 3,5-4 месяцев в зависимости от обширности патологического процесса и объема перенесенной операции.
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет.
ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· хронический абсцесс легких.
Показания для экстренной госпитализации:
· острый гнойный/хронический абсцесс легкого с осложнениями в виде легочного кровотечения, пиопневмоторакса, с признаками интоксикации.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких, М., 261 с; 2) Колесников И.С., Лыткин М.И. Хирургия легких и плевры, Л., 1988, С. 186-227; 3) Алиев М.А. Справочник хирурга, Алматы, 1997, С. 228-229; 4) Путов Н.В., Левашев Ю.Н., Коханенко В.В. Пиопневмоторакс, Кишинев,1988, 225 с; 5) Островский В.К. Клиническая диагностика и лечение острых деструкций легких: Методические рекомендации: Семипалатинск, 1985, 23 с; 6) Колос А.И. Диагностическая и лечебная тактика при обширных гнойных заболеваниях легких и плевры: Дисс. д.м.н. Алматы, 1999, 218 с; 7) Ержанов О.Н. Разработка патогенетически обоснованных способов лечения эмпиемы плевры: Автореферат дисс. д.м.н., Алматы, 2000, 266 с; 8) Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с; 9) Lung Abscess Surgery Treatment & Management Author: Shabir Bhimji, MD, PhD; Chief Editor: Jeffrey C Milliken, MD http://emedicine.medscape.com/article/428135-treatment 10) Lung abscess BMJ Best Practice http://bestpractice.bmj.com/best-practice/monograph/927/treatment/step-by-step.html 11) Lung abscess-etiology, diagnostic and treatment optionsIvan Kuhajda,1 Konstantinos Zarogoul >
ВИЧ – вирус иммунодефицита человека ДН – Дыхательная недостаточность ИФА – иммуноферментный анализ КТ – компьютерная томография МНО – международное нормализованное отношение МРТ – магнитно-резонансная томография ОАК – общий анализ крови ОАМ – общий анализ мочи СОЭ – скорость оседания эритроцитов УД – Уровень доказательности УЗИ – ультразвуковое исследование ФБС – Фибробронхоскопия ФЭГДС – Фиброэзофагогастродуоденоскопия ЭКГ – Электрокардиография ЭхоКГ – Эхокардиография Naocl – Гипохлорит натрия Список разработчиков протокола с указанием квалификационных данных:
1) Колос Анатолий Иванович – д.м.н., профессор, главный научный сотрудник АО «Национальный научный медицинских центр» МЗСР РК.
2) Медеубеков Улугбек Шалхарович – д.м.н., профессор, заместитель директора ННЦХ им. Сызганова по научно-клинической работе;
3) Ешмуратов Темур Шерханович – к.м.н., заведующий торакальным отделением 1 городской больницы г. Алматы.
4) Калиева Мира Маратовна — к.м.н, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Тургунов Ермек Мейрамович – д.м.н., профессор, заведующий кафедрой хирургических болезней №2 и патологической анатомии РГП на ПХВ «Карагандинский государственный медицинский университет».Пересмотр протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Методы диагностического вмешательства
Санационные мероприятия
Цель проведения процедуры/вмешательства: санация трахеобронхиального дерева
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: диффузно-гнойный эндобронхит
Противопоказания к процедуре/вмешательству: легочное кровотечениеПеречень основных и дополнительных диагностических мероприятий: см. стационарный уровень.
Методика проведения процедуры/вмешательства:
Эндотрахиальное, эндобронхиальное включают:
· постуральный дренаж;
· отхаркивающие микстуры, отвары трав;
· ингаляции (0,5% диоксидин, фурациллин 1:5000);
· эндотрахеальное вливание антибиотиков и антисептиков с помощью гортанного шприца с предварительной анестезией ротоглотки 4% раствором лидокаина;
· назотрахеальную катетеризацию бронхов проводится во время фибро-бронхоскопии. Под местной анестезией и контролем бронхоскопа через носовой ход проводится катетер. Рабочий конец, которого устанавливается над бифуркацией трахеи. В положении больного на больном боку осуществляют капельное орошение бронхиального дерева лечебными растворами. Курс лечения 7-10 дней;
Микротрахеостомическая санация проводится путем чрезкожной пункции трахеи с последующим проведением в ее просвет микрокатетера. Последний фиксируется пластырем к коже. Капельно бронхи орошают теплым раствором антисептиков с периодическим откашливанием больным мокроты и промывного раствора. Курс лечения 7-10 дней.
Санационная (туалетная) бронхоскопия выполняется под местной анестезией, при этом аспирируется гнойная мокрота, бронхи промываются растворами антисептиков, протеолитеческих ферментов. Курс 3-7 сеансов, до купирования гнойного эндобронхита.
В случаях прорыва абсцесса легкого в плевральную полость выполняется дренирование по Бюлау. Может быть применена методика временной окклюзии бронха с одновременным дренированием плевральной полости.Трансторакальная санация абсцесса легкого:
· чрезкожная пункция полости абсцесса выполняется при периферическом расположении гнойной полости размерами не менее 3 см в диаметре с наличием уровня жидкости. Точка пункции определяется полипозиционным рентгенологическим исследованием. Под местной анестезией новокаином игла проводится трансторакально в полость абсцесса, шприцем аспирируется содержимое, вводятся антисептики, ферменты протеолитического действия (трипсин 20 мг, карипазим 350 ПЕ);
· микродренирование полости абсцесса трансторракальное с последующим введением в гнойную полость лечебных растворов, процедура также выполняется под местной анестезией.Индикаторы эффективности:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).Метод оперативного вмешательства
Название оперативного вмешательства — Резекция легкогоI. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
Оперативное вмешательство при остром абсцессе легкого выполняется только по жизненным показаниям, в случаях развития осложнений виде легочного кровотечения, пиопневмоторакса, гангрены легкого.
Примечание*: В случаях позднего обращения больного за медицинской помощью, либо при исходно обширной деструкции легкого, неадекватном лечении через 2-2,5 месяца острый абсцесс трансформируется в хронический, при этом образуется фиброзная капсула гнойной полости, препятствующая спадению и рубцеванию полости деструкции. Клиническая картина заболевания приобретает волнообразный характер, сохраняется гнойный эндобронхит, интоксикация. Лечение хронического абсцесса хирургическое, для чего больной переводится в торакальное отделение. После снятия острых воспалительных явлений, купирования интоксикации, эндобронхита выполняются резекции легких различного объёма в пределах патологического процесса. Предпочтение отдается анатомическим резекциям (лобэктомии, билобэктомии, пневмонэктомии). Экономные (сегментарные) резекции выполняются редко.Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: Наличие необратимых патоморфологических изменений в легких при формировании хронического абсцесса легкого
Противопоказания к процедуре/вмешательству: Низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больногоПеречень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. стационарный уровень.
Методика проведения процедуры/вмешательства: Выполняется торакотомия из классических доступов (задне-боковой, боковой, передний), пневмолиз, выделение элементов корня легкого или доли с перевязкой сосудов, усечением бронха, удаление легкого с абсцессом в пределах анатомического образования.
Индикаторы эффективности
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).источник


