Абсцесс легкого — округлый участок воспаленияе гнойным расплавлением. Он может быстро развиваться и прорываться в прилежащий бронх или плевру. В эру лечения антибиотиками образование абсцессов стало намного менее частым, но серьезным осложнением пневмонии с летальностью 20-50%.
Пневмония, вызванная стафилококками или клебсиеллами, может осложниться формированием абснесса. Кроме того, абсцессы развиваются в результате аспирации, инфаркта легкого, бронхоэктазов или дистальнее места бронхиальной обструкции. Множественные абсцессы также могут быть проявлением септической эмболии в легкие, возникающей при наличии где-либо очага инфекции. Правосторонний бактериальный эндокардит. включая инфекционное поражение трехстворчатого клапана у наркоманов, использующих внутривенный путь введения наркотических веществ, инфицированные венозные катетеры и бактериальный фарингит/тонзиллит на фрне синдрома Лемьера признаны причинами септической эмболии в легкие.
Желтоватый гнойный очаг абсцесса окружен серозно-гнойным экссудатом в прилежащих альвеолах. При благоприятных обстоятельствах гной отхаркивается, и заживление заканчивается рубцеванием. В других случаях остаточные полости могут колонизировать Aspergillus fumigatus или другие микроорганизмы. В тяжелых случаях абсцесс может прорваться в плевральную полость, что приводит к образованию пиопневмоторакса.
У детей остаточная полость в легком может чрезмерно расшириться вследствие клапанного механизма, что приводит к образованию пневматоцеле. которое обычно проходит самопроизвольно через 4-6 нед.
Большинство абсцессов возникает в области пневмонического уплотнения и характеризуется образованием обособленного участка некроза с низкой плотностью и формированием полости. Наиболее часто страдают заднебазальные сегменты нижних долей. Рентгенологическое прогрессирование может быть очень быстрым. Прорыв абсцесса в дренирующий бронх вызывает появление в полости уровня газ—жидкость. Множественные полости, возникающие в пределах уплотнения легочной ткани, известны как некротизирующая пневмония.
КТ позволяет обнаруживать образование абсцесса на участке уплотнения легочной ткани раньше, чем стандартная рентгенография органов грудной клетки. КТ также превосходит рентгеновский метод в определении взаимоотношений абсцесса с плевральной полостью. Следующие признаки могут помочь в дифференциальной диагностике с эмпиемой.
Эмпиема имеет склонность к двояковыпуклой форме, а угол поверхности по отношению к стенке грудной клетки обычно тупой. Абсцессы легкого обычно сферические и образуют острый угол со стенкой грудной клетки.
При эмпиеме жидкость находится между утолщенными париетальным и висцеральным листками плевры (симптом расщепления плевры. Это утолщение плевры сравнительно гладкое в отличие от стенки абсцесса, которая может быть утолщена. иметь неровный контур и содержать скопления газа. Ткань легкого, прилежащая к эмпиеме, сдавлена, сосуды легких смещены. Абсцесс легкого сопровождается разрушением паренхимы легких.
Рис.3 Абсцедирующая пневмония
Рис.4 Дренированный абсцесс
Симптомы имеют сходство с клиническими признаками пневмонии — лихорадка, озноб, продуктивный кашель с большим количеством гнойной мокроты, лейкоцитоз. Больные с сахарным диабетом, алкоголизмом и иммунодефицитом имеют повышенный риск развития абсцесса легкого.
- Себастьян Ланге, Джеральдин Уолш, ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ОРГАНОВ ГРУДНОЙ КЛЕТКИ РУКОВОДСТВО • АТЛАС
В трахее и бронхах доброкачественные опухоли встречаются очень редко и всегда располагаются внутри их просвета. Чаше всего это мезенхимальные опухоли (гемангиома, гамартома), но могут выявляться также параганглиомы, нейрофибромы и папилломы.
Воспалительные заболеваний лёгких
Злокачественные опухоли трахеи встречаются очень редко — в 180 раз реже, чем рак бронхов.
Пневмония — инфекционный процесс в легких, вызванный бактериями, микоплазмами, вирусами или другими микроорганизмами.
Злокачественные и доброкачественные опухоли лёгких. Диагностика, критерии, классификация, морфология, прогноз и лечение
источник
Абсцесс образуется в легких из-за гнойного расплавления легочной ткани, спровоцированного гнойной или аспирационной пневмонией, инфарктом легкого, распадом раковой опухоли, септикопиемией и рядом других факторов. Абсцесс легкого на рентгенограмме выглядит по-разному в зависимости от стадии и состояния запущенности процесса.
Форма воспаления легочной ткани на рентгеновских снимках зависит от следующих факторов:

- Стадия процесса:
- в острой – правильная форма с нечеткими контурами;
- в хронической – неправильная форма с множественными «карманами».
- Размер гнойно-деструктивного процесса:
- небольшой – не меньше 2 см в поперечнике;
- большой – более 10 см в поперечнике.
- Структура абсцесса:
- однородная – до прорыва в бронх;
- резко неоднородная – после прорыва с визуализацией просветления и горизонтальным уровнем из-за появления газа и жидкости в полости.
На ранних стадиях снимок рентгена не дает четкой картины заболевания и может выглядеть, как очаговая пневмония, например. Характерной особенностью снимка грудной клетки на этой стадии является наличие затемненности с неровными контурами в легочной области.
Рентгенологические признаки в стадии распада (прорыва абсцесса в бронхи) отличаются более выраженной картиной, позволяющей определить полость с уровнем жидкости, увидеть газ, расположенный над жидкостью в виде осветленного полукруга.
Для выявления размеров и расположения полостей снимки рекомендуется делать в нескольких стадиях наполнения плевральной полости жидкостью, например, до и после отхаркивания и в нескольких проекциях. Полость абсцесса на рентгенологических снимках чаще всего имеет овальную форму.
Абсцедирование легочной ткани – это острый патологический процесс, представляющий собой неспецифическое воспаление легочной ткани, сопровождающееся образованием ограниченной полости в ткани легких в результате её отмирания и гнойного расплавления. Локализация абсцесса разнообразна, но чаще всего поражение приходится на верхнюю долю правого легкого. По статистике, данное заболевание чаще встречается у мужчин среднего возраста 25-50 лет, по сравнению с женщинами в соотношении 10:1.
Для точности постановки подобного диагноза используют:
- сбор анамнеза больного (жалобы в последнее время);
- аускультацию (прослушивание);
- перкуссию (простукивание);
- пальпацию (прощупывание) верхних и нижних отделов грудной клетки;
- лабораторные исследования биологических материалов;
- инструментальные исследования (рентгенодиагностика, томограмма грудной клетки для более точной картины – на усмотрение врача).
Данное заболевание может носить как острый, так и хронический характер. Вследствие сниженного иммунитета или неквалифицированной и несвоевременно оказанной помощи в лечении острой формы наблюдаются следующие признаки:

- сонливость;
- снижение веса (вплоть до истощения);
- гавкающий (лающий) кашель, проявляющийся в виде приступов;
- обильное выделение зловонной мокроты;
- гипергидроз (повышенное потоотделение).
Клиническая симптоматика абсцесса легкого различна на всем протяжении течения болезни, её тяжесть и выраженность напрямую зависят от стадии заболевания, которых выделяют всего две:
- Формирование полости расплавления. Сопровождается такой симптоматикой: длительное устойчивое повышение температуры тела, общее недомогание (головокружение, озноб), нарушения со стороны дыхательной системы (изменения частоты дыхательных сокращений, выраженная одышка), болевой синдром в области грудины, появление непродуктивного сухого кашля, со временем переходящего в продуктивный, отделяющий гнойную мокроту.
- Вскрытие и отхождение экссудата (гнойных масс, содержащихся в полости легкого). Во время второй стадии, собственно самого прорыва абсцесса и дренирования плевральной полости, наблюдается усиление вышеперечисленной симптоматики первой стадии, к которой добавляется выделение большого количества (100-1500 мл в сутки) гнойной мокроты с гнилостным запахом. В то же время после прорыва абсцесса пациент ощущает уменьшение интоксикации, улучшение общего состояния. На рентгеновском снимке в легком видна четко обозначенная полость распада с воздушно-жидкостным уровнем, занимающим 1/3 ее объёма.
Причин развития легочного абсцесса достаточно много, его относят к неспецифическим полиэтиологическим заболеваниям. В группу риска входят:
- люди, страдающие сахарным диабетом;
- пациенты с бронхоэктатической болезнью или любыми бронхиальными инфекциями, чаще всего, пневмонией;
- люди, страдающие алкоголизмом, часто это чревато попаданием рвоты в легкие, это также один из факторов риска возникновения абсцесса.
К абсцессу могут привести инфаркт легкого, спровоцированный закупоркой любой из ветвей легочного ствола, а также прямые повреждения грудной клетки человека.
Лечение состоит в активной комплексной консервативной терапии и даже в хирургическом вмешательстве – при неэффективности медикаментозного лечения, хроническом течении заболевания или развитии различных осложнений.
Алгоритм лечения при абсцессе:

- санация ротовой полости и дыхательных путей:
- удаление гнойного содержимого;
- постуральный дренаж (определенное положение тела, зачастую лежа на здоровом боку, используемое для улучшения качества отхождения мокроты);
- массажные процедуры вибрационной методикой;
- специальные дыхательные упражнения;
- проведение бронхоскопии с целью санации экссудата на протяжении всего бронхиального дерева (с помощью подобной процедуры также могут вводиться необходимые препараты).
При абсцессе чаще всего назначаются такие группы медикаментов:
- муколитические препараты (для улучшения разжижения мокроты);
- антисептические средства (для промывания пораженной полости);
- антибиотикотерапия (с предыдущим выявлением чувствительности флоры к ним);
- бронхолитики (назначаются для улучшения отхождения экссудата);
- иммуномодуляторы.
Интенсивная терапия состоит из следующих мероприятий:

- интенсивное проведение инфузий (устранение гиповолемии, восстановление электролитного баланса, коррекция уровня белка в крови);
- дезинтоксикация (применение форсированного диуреза, плазмафереза);
- оксигенотерапия с применением гипохлорита натрия для окисления крови;
- гемофильтрация;
- диетическое питание с повышенной калорийностью (при необходимости осуществляется парентерально).
При неэффективности консервативного лечения применяется хирургическое вмешательство:
- Пунктирование плевральной области (прокол абсцесса) при помощи специальной удлиненной иглы с целью удаления гнойного содержимого, промывания полости антисептическими средствами для дальнейшего введения антибиотиков. Проводится при размерах абсцесса, не превышающих 5 см в диаметре.
- Абсцесс необходимо дренировать при помощи торакоцентеза. Осуществляется для эвакуации содержимого (гнойной мокроты и воздуха). В плевральную полость вводят специальную перфорированную трубку-дренаж, которую подключают к аспиратору или сифону по методу Бюлау, он обеспечивает пассивный отток экссудата.
- Резекция (удаление) необходимого объема и части легких. Такой тип хирургического вмешательства характерен для хронических абсцессов, когда консервативное лечение оказывается неэффективным.

Проведение данной процедуры имеет ряд противопоказаний, в особенности со стороны сердечно-сосудистой системы и при дыхательной недостаточности тяжелой выраженности. Печальная статистика летальности после вмешательства также присутствует и составляет 3-10% из всех случаев.
При множественных абсцессах легкого применяется широкая пневмотомия, то есть тотальное вскрытие всех возможных абсцессов на пораженном участке легкого, что удается не всегда. При успешном проведении оперативного вмешательства отмечается позитивная динамика состояния больного, выход из состояния тяжелой интоксикации. В обратном случае возможно серьезное последствие – бронхиальные свищи, требующие вновь прибегнуть к хирургии.
источник
Без воды и еды человек может прожить несколько дней, а вот без воздуха лишь несколько минут. Не секрет, что дыхание является основой нашей жизни, поэтому заболевания легких нужно выявлять и лечить своевременно. В нашей статье подробно описывается абсцесс легких, его признаки на снимке, а также даются рекомендации по методам лечения этого заболевания.
Зачастую воспаление легких, которое не долечили до конца или запущенная его форма приводит к тяжелым последствиям. Одним из таких последствий выступает заболевание, именуемое абсцессом легкого. Он представляет собой процесс гниения в капсуле, образовавшейся в легком.
Туберкулезной природы это воспаление не имеет. Полость окружена пиогенной мембраной. Образуется абсцесс в результате того, что ткани лёгкого расплавились и превратились в гной. В дальнейшем при правильном лечении капсула с гноем прорывается и он выходит через бронхи влажным кашлем. Ткани зарубцовываются.
Опасным является самопроизвольное вскрытие капсулы. Ни в коем случае нельзя заниматься самолечением. Заболевший человек нуждается в постоянном наблюдении врача.
Вызывают болезнь бактерии, которые различными путями попадают в легкие. К причинам, приводящим к возникновению заболевания, относят следующие:
- закупорка дыхательных путей слизью;
- попадание рвотных масс в легкие;
- попадание чужеродных тел;
- низкий уровень иммунитета;
- заражение через кровь;
- физические повреждения.
Таким образом, причиной возникновения этой болезни может стать запущенная пневмония, а также повреждение легкого при ранении.
По пути проникновения инфекции в легкие различают следующие абсцессы:
- аспирационный — из-за вдыхания слизи из носа, рта;
- метапневмонический;
- обтурационный – характеризуется закупоркой бронха;
- гематогенный, например, при использовании катетера;
- лимфогенный;
- травматический — при ранениях, травмах, ушибах, при которых бактерии попадают в легкие.
Травматический еще называют первичным абсцессом, а последствия пневмонии, аспирационный — вторичным.
По расположению различают следующие:
- центральные;
- периферические, то есть находящиеся на краю органа.
Состояние больного можно определить, только рассмотрев орган на рентгенограмме . По степени тяжести выделяют 3 стадии:
- легкая, при которой симптомы и последствия болезни выражаются слабо, хотя самочувствие больного плохое;
- средняя характеризуется более острым проявлением симптомов;
- тяжелая, при которой симптомы проявляются критично и возможны осложнения.
По срокам развития заболевания выделяют следующие типы:
- острый, протекающий за полтора месяца от начала до зарубцовки;
- хронический, при котором наблюдаются поочередно обострения и ремиссии в течение нескольких месяцев.
Для того чтобы вовремя обратиться к врачу за помощью, необходимо уметь различать симптомы заболевания. Болезнь имеет 2 периода — образование капсулы и ее разрыв.
Следует отметить, что отдельно выделяется еще один не менее важный период — рубцевание, или стадия ложной кисты, при которой происходит заживление и зарастание поврежденных тканей при правильном лечении и благоприятном исходе болезни.
Рассмотрим симптомы каждого периода болезни.
В течение 1 периода наблюдается образование гноя, поэтому симптомы будут следующими:
- непрекращающийся сухой кашель в течение недели и дольше;
- дышать трудно, а физические нагрузки вызывают одышку;
- колющие боли в грудной клетке, особенно при вдохе, зевке или кашле;
- отмирание легочной ткани провоцирует сильное повышение температуры.
Иногда бывает, что не все симптомы проявляются. Все проявляется индивидуально. Так, температуры или сильной боли может и не наблюдаться. Также температура при лихорадке может то повышаться, то падать в пределах 3-5 градусов. Чем дольше прогрессирует болезнь, тем больше проявляются у пациентов головная боль, утомляемость, отсутствие аппетита, а также происходить снижение веса. При абсцессе легкого грудная клетка во время вдоха колеблется неравномерно, так как сторона с поражением вздымается немного позже, чем здоровая.
В течение 2 периода наблюдаются такие симптомы:
- если произошло самопроизвольное вскрытие, то гной выходит по бронхам;
- высокая температура держится, человека лихорадит;
- кашель становится мокрым с тёмной мокротой, которой больной откашливает до 1 литра за 20 часов, причем сначала откашливаются обрывки легочной ткани, а затем гнойный слой и пена;
Насколько долго затянется процесс откашливания гнойной мокроты, зависит от физиологических особенностей пациента. А вот когда уже мокрота отойдет, тогда человека перестает лихорадить, нормализуются температурные показатели и данные анализов.
Рассмотрим вопросы возможности заражения, а также на кого больше всего распространяется заболевание. В группу риска заражения данной болезнью входят люди, которые предрасположены к гнойным заболеваниям, страдающие, например, сахарным диабетом, а также те, кто страдает тяжелыми сопутствующими заболеваниями. Также рискуют заболеть те, кто имеет алкогольную зависимость, так как повышается вероятность того, что рвотных массы могут попасть в легкие.
Показательно, что человек с любой формой пневмонии рискует получить абсцесс легкого, так как именно воспаление легких может перерасти в это заболевание, если не до конца вылечиться. Для того чтобы не допустить развития такого заболевания, необходимо следовать рекомендациям врачей и соблюдать постельный режим.
Для правильного диагностирования необходимо использовать все методы исследования в комплексе.
- Анализы крови, как общий, так и биохимический, в случае возникновения абсцесса покажут большее количество лейкоцитов, нежели в норме.
- Берут на анализ также мокроту с целью определения типа возбудителя.
- Используют метод рентгенографии, показывающий состояние грудной клетки, желательно в 2 проекциях — прямо и сбоку.
- Компьютерная томография
Врач учитывает все нюансы, изучив рентгенограмму абсцесса легкого, а затем принимает решение по поводу назначения необходимых препаратов.
Рентгеновские признаки абсцесса легкого:
- наблюдается шарообразное затмение;
- видны на снимке расплывчатые контуры круглого образования;
- проявляется средняя затемненность;
- заметно однородное содержимое гнойника;
- на снимке заметно наполнение жидкостью капсулы
- наблюдается по центру шарообразного образования распад с неким просветлением.
Размер шара 1-4 см в диаметре. Со временем и жидкости в капсуле становится больше, и ее стенки утолщаются, что приводит к деформированию шара. В дальнейшем рентгеновские признаки изменяются. Рисунок становится четче, так стенки шара уплотняются.
Рассмотрим теперь изменения данных рентгена абсцесса легкого на стадии прорыва капсулы. Наблюдаются следующие признаки:
- стенки опять начинают изменяться, но теперь становятся все тоньше;
- заметен просвет по центру шара, а также горизонтальный уровень наполняемого его гноя;
- увеличивается количество некротической ткани;
- окружность перестает быть четкой.
Важны также рентгеновские признаки процесса рубцевания, свидетельствующие о благоприятном исходе болезни:
- стенки образования очень тонкие;
- жидкости внутри не наблюдается;
- стенки обрастают соединительной тканью;
- капсула остается тех же размеров, постепенно превращаясь в рубец.
Признаки, заметные на снимке, доказывают важность рентгенологического исследования на разных стадиях заболевания при определении специалистом состояния больного и при назначении соответствующего лечения.
Выбор методов лечения абсцесса легкого будет зависеть во многом от того, в каком состоянии находится иммунитет больного, от тяжести и стадии самого заболевания. Главное условие лечения заболевания — это госпитализация, после чего под наблюдением врачей будут проводить диагностические исследования и назначаться необходимое лечение. Также необходимым условием является соблюдение постельного режима. Пациент должен каждый день принимать особое положение, при котором мокрота отходит наиболее эффективно.
Естественно, больному назначается курс антибактериальных препаратов. По результатам анализов и после определения возбудителя назначаются определенные антибиотики. Следует также позаботиться об истощенном организме и принимать иммуностимулирующие препараты, комплексы витаминов. Это восстановит силы организма, укрепит иммунитет, а также защитит от воздействия иных бактерий. Бывает так, что капсула не разрывается естественным путем. В таком случае назначается бронхоскопия и вымывание гноя при помощи асептического раствора.
Иногда антибиотики вводят прямо в абсцесс и за этим следует искусственное дренирование. В крайнем случае, если лечение не помогает, необходимо хирургическое вмешательство и удаление части пораженного легкого.
Помимо рентгеновского исследования существует также томографическое, позволяющее рассматривать бронхи крупным планом. Рентген помогает выявить рак, когда показывает уменьшение части легкого, а также то, что образование находится близко к корню или несоответствие изображения симптомам. Если существует подозрение на центральное или периферическое раковое образование, тогда рекомендуется сделать бронхоскопию и бронхографию, так как они помогут рассмотреть внутреннюю сторону бронхов.
Таким образом, рентгенография дает возможность проследить за всеми стадиями легочного заболевания и отслеживать динамику лечения.
Конечно же, этого вида исследования мало, чтобы выявить раковую природу кольцевого образования, поэтому для этого необходимы другие методы исследования — компьютерная томография, бронхография и бронхоскопия.
Надеемся, что знания об абсцессе легкого помогут вам и вашим близким избежать проблем со здоровьем, так как зачастую именно несвоевременное обращение к специалистам приводит к обострению или осложнению заболевания.
При первых симптомах необходимо обратиться к врачу, который поставит диагноз и назначит лечение. Самолечение опасно и может привести к ухудшению состояния.
Здоровье дыхательной системы напрямую зависит от нашего образа жизни, поэтому стоит заниматься дыхательной гимнастикой, совершать небольшие пробежки, отказаться от курения, если такая привычка существовала, а также чаще бывать в приморских регионах.
Желаем вам крепкого здоровья и долголетия!
Автор публикации: Ирина Ананченко
источник

Основными возбудителями абсцесса и гангрены легких являются стафилококковая инфекция, грамотрицательные микробы (Pseudomonas aeruginosa (Синегнойная палочка), Haemophilus influenzae (Гемофильная палочка), Escherichia coli (Кишечная палочка), Klebsiella pneumoniae (палочка Фридлендера)), неспорообразующие анаэробы (фузобактерии, анаэробные кокки, бактероиды).
Этиология инфекционной деструкции легких:
- Посттравматическая
- Постпневмоническая
- Аспирационная (в случае аспирации содержимого желудка)
- Гематогенная (в результате сепсиса)
- Обтурационная (при обтурации бронха инородным телом или опухолью)
Отметим, что инфекционной деструкции легких также способствуют состояния, предрасполагающие к аспирации содержимого ротоглотки: черепно-мозговая травма, нарушения мозгового кровообращения, эпилепсия, наркомания, алкоголизм. Кроме этого, предрасполагающими факторами являются иммунодефицитные состояния и хроническая обструктивная болезнь легких (ХОБЛ). Важную роль в возникновении инфекционной деструкции легких играют нарушения легочного кровообращения (в том числе, вызванное тромбоэмболией легочной артерии с развитием инфаркта легких) и гиповентиляция.
Клинические проявления инфекционной деструкции легких характеризуются болью в области грудной клетки (преимущественно на стороне поражения), одышкой, кашлем (с отхождением гнойной мокроты), повышением температуры тела (как правило, гектического типа – с ознобом и интоксикацией). При прорыве гнойника в бронх начинается откашливание большого количества мокроты, после чего температура тела снижается, симптомы интоксикации становятся менее выраженными. Аускультация характеризуется ослабленным или жестким дыханием, разнокалиберными хрипами. Анализ крови показывает лейкоцитоз со сдвигом формулы влево.
Абсцесс легкого – некротизированный участок ткани легкого, полностью ограниченный пиогенной капсулой от окружающих тканей с последующим гнойным расплавлением и формированием полости, содержащей гной. В большинстве случаев развивается одиночный абсцесс, который занимает 1-2 сегмента легкого. Множественные абсцессы легких, как правило, имеют гематогенный путь развития и, по своей сути, являются септической эмболией легких (см статью «Рентгенография: Септическая пневмония» ). Площадь некроза и образующейся в последствии деструкции при абсцессе легкого больше площади перифокальных инфильтративных изменений, в отличие от деструктивного воспаления легких, при котором отмечаются обратные соотношения.
Гангрена легкого – обширный некротизированный участок ткани легкого без ограничения с тенденцией к распространению. Процесс часто распространяется на все легкое, либо на целую долю или несколько долей. Гангрена легкого характеризуется образованием множественных полостей деструкции, в которых содержатся фрагменты некротизированной ткани – секвестры.
Гангренозный абсцесс легкого (ограниченная гангрена) – промежуточная форма инфекционной деструкции, при котором происходит частичное ограничение обширного некротизированного участка от окружающей легочной ткани воспалительным валом без тенденции к распространению. Гангренозный абсцесс, как правило, распространяется в пределах доли легкого. В отличие от неосложненного абсцесса легкого, при гангренозном абсцессе в полости определяются секвестры. При неблагоприятном течении заболевания процесс переходит в гангрену легких, при благоприятном – формируется пиогенная капсула, ограничивающая некроз.
Абсцесс легких может быть острый (длительность до 2-3 месяцев) и хронический (длительность более 3-х месяцев). При абсцессах, как правило, поражаются задние сегменты легкого (S 2, 6, 9, 10), патологи часто развивается справа, в верхней доле. Размеры абсцессов варьируют в пределах от 3 до 10 см (часто не менее 3 см) – эти размеры важно учитывать при проведении дифференциальной диагностики с туберкуломой и периферическим раком легкого.
Острый абсцесс легкого имеет три стадии развития (см рисунок 1):
- Недренированный абсцесс
- Частично дренированный абсцесс
- Дренированный абсцесс
Рисунок 1. Острый абсцесс легких. Стадии развития: 1 – недренированный абсцесс; 2 – образование полости распада (неправильной формы) после прорыва в бронх; 3 – частичной дренированный абсцесс (на рентгенограмме определяется горизонтальный уровень содержимого в полости; 4 – остаточная полость (ложная киста легкого)
1. Недренированный абсцесс (до прорыва в бронх) на рентгенограмме определяется как инфильтративная тень округлой (или овальной) формы с размытыми, нечеткими контурами. Инфильтраты крупных размеров, как правило, неправильной формы или приобретают форму пораженных сегментов легкого. Структура тени однородная (может отличатся более высокой интенсивностью по сравнению с обычным пневмоническим инфильтратом – рисунок 2а и 7а), поскольку при абсцессе развивается некроз ткани легкого и ее гнойное расплавление. Отметим, что симптом «воздушной бронхографии» нехарактерен для абсцесса легкого.
Рисунок 2. А – Недренированный абсцесс нижней доли правого легкого (рентгенограмма в прямой и боковой проекциях): справа отмечается однородный, высокоинтенсивный инфильтрат, который распространяется почти на всю нижнюю долю легкого. Б – частично дренированный гангренозный абсцесс (рентгенограмма того же пациента, выполненная через 7 дней после первой рентгенографии (2А)): нижняя доля справа занята большой полостью с горизонтальным уровнем содержимого; в полости определяются пристеночные секвестры, которые «нарушают» ровный горизонтальный уровень содержимого полости
При осложненном течении пневмонии также можно подозревать формирование абсцесса, если тень инфильтрата в легком становится более однородной и интенсивной. Если абсцесс располагается в верхней доле, над междолевой плеврой может определяться симптом «провисания» плевры (рисунок 5). Отметим, что для абсцесса характерно увеличение размеров пораженного участка легкого.
2. Частично дренированный абсцесс (после прорыва в бронх) на рентгенограмме определяется как неоднородная тень (из-за поступления воздуха), визуализируется одна или несколько небольших полостей распада – в инфильтрате образуются участки просветления (рисунок 3).
Рисунок 3. Абсцесс верхней доли левого легкого. В верхней доле слева определяется инфильтрат с двумя полостями распада. А – рентгенограмма в прямой проекции. Б – рентгенограмма в левой боковой проекции
Полости распада в абсцессе со временем увеличиваются, сливаются между собой, в результате чего образуется одна большая полость с горизонтальным уровнем содержимого. Из-за неравномерного отторжения некротизированных тканей внутренние контуры полости сначала неровные; наружные конуры абсцесса нечеткие. Внутренние стенки полости становятся более ровными по мере отторжения некротизированных тканей, толщина стенок уменьшается (рисунок 4). В отличие от гангренозного абсцесса, при обычном абсцессе происходит относительно быстрое формирование одной крупной полости с горизонтальным уровнем содержимого.
Рисунок 4. Абсцесс верхней доли справа в динамике. А – определяются неровные внутренние контуры полости из-за неравномерного отторжения некротических масс. Б – рентгенограмма того же пациента, выполненная через 7 дней терапии: визуализируются ровные внутренние стенки полости, определяется горизонтальный уровень полостного содержимого
По мере ограничения абсцесса от окружающей ткани его наружные контуры становятся более ровными и четкими. Легочная ткань, окружающая абсцесс, изменяется – определяется перифокальная инфильтрация. В некоторых случаях на некотором расстоянии от абсцесса обнаруживаются «отсевы» в виде очаговых теней.
Блокированный абсцесс легкого образуется при нарушении функции дренирующего бронха. При этом секвестры (некротизированные ткани) и гнойное содержимое остаются в полости абсцесса: на рентгенограмме визуализируется овальный (округлый) инфильтрат с нечеткими контурами (часто неоднородной структуры). В этом случае для диагностики рекомендовано применять рентгеновскую компьютерную томографию (РКТ).
3. Дренированный абсцесс при благоприятном течении заболевания характеризуется очищением полости от содержимого, уменьшением ее размеров, а также исчезновением перифокальной инфильтрации. В результате формируется «сухая» тонкостенная полость, которая со временем либо уменьшается в размерах и на ее месте образуется участок фиброза, либо сохраняет остаточную полость (рисунок 5).
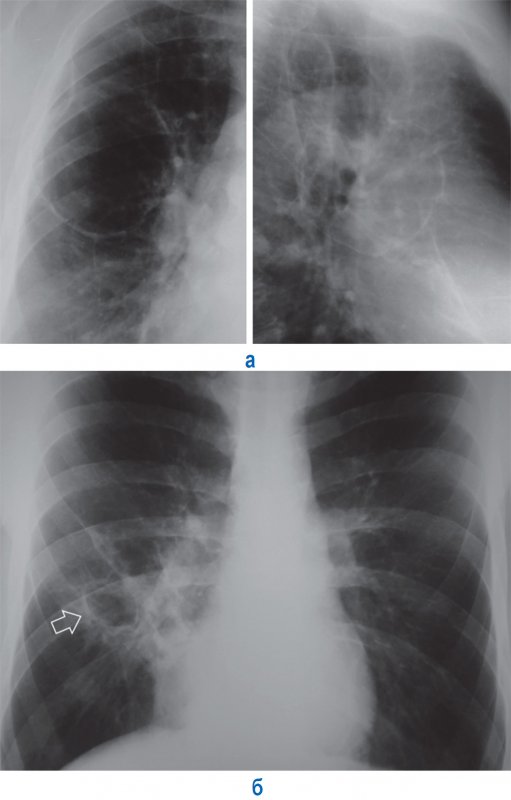
Рисунок 5. Остаточные полости в легких. А – остаточная полость в правом легком после абсцесса (фрагмент рентгенограмм в прямой и правой боковой проекциях). Б – остаточная полость в нижней доле справа (см стрелка) после деструктивной пневмонии: вокруг полости определяется фиброзная ткань
В случае нарушения проходимости дренирующих бронхов, есть вероятность повторного инфицирования остаточной полости с наполнением ее гнойным содержимым.
При гангренозном абсцессе происходит более медленное расплавление некротических масс и в полости присутствует распад секвестров. Полости гангренозного абсцесса имеют неровные, бухтообразные внутренние контуры. Если в полости появляется жидкостное содержимое, дополнительные тени секвестров могут «нарушать» ровный горизонтальный контур уровня жидкости (рисунок 2Б). Бывают случаи, когда при гангренозном абсцессе обнаруживаются несколько полостей с содержимым (рисунок 6).
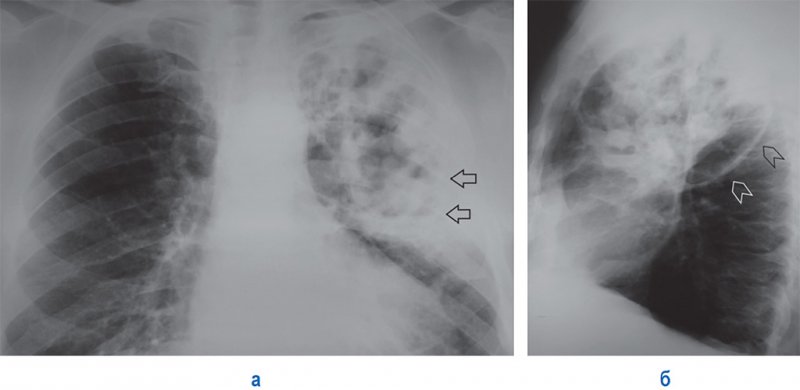
Рисунок 6. Инфекционная деструкция легких по типу крупного гангренозного абсцесса в верхней доле слева. А – рентгенограмма в прямой проекции: в верхней доле левого легкого визуализируются полости распада неправильной формы с секвестрами и горизонтальные уровни содержимого (см стрелки). Б – рентгенограмма в левой боковой проекции: междолевая плевра смещена вниз (см указателями); рентгеновский снимок данного пациента дает основание предполагать риск развития гангрены легкого
Благоприятное течение гангренозного абсцесса предполагает формирование одной большой полости, расплавление секвестров, увеличение уровня содержимого в полости и образование крупного абсцесса.
В клинической практике часто проводят дифференциальную диагностику абсцесса легкого с распадом, или с туберкулезом легких, протекающим с образованием полостей (фиброзно-кавернозным туберкулезом, инфильтративным туберкулезом в фазе распада). Нужно отметить, что при инфильтративном туберкулезе с образованием каверны клинические проявления, как правило, менее выражены, отмечается более частая локализация патологических изменений в 1, 2, 6 сегментах легкого и наличие очагов отсева. Для фиброзно-кавернозного туберкулеза характерны выраженные фиброзные изменения вокруг каверны (толстостенной полости), в каверне редко определяется уровень жидкости, также характерен полиморфизм изменений (наличие плотных фиброзных, «старых» очагов, кальцинатов и более «свежих» очагов).
Гангрена легкого может поражать либо долю (или несколько долей), либо все легкое. При этом воспалительный процесс может распространяться через междолевую плевру. К типичным рентгенологическим признакам гангрены легкого относятся тотальное затемнение гемиторакса, на фоне которого визуализируются множественные просветления неправильной формы за счет полостей деструкции. Эти полости увеличиваются, сливаются между собой, в них определяются секвестры (в полостях распада обычно содержится небольшое количество жидкости). В динамике площадь поражения увеличивается.
Хронический абсцесс развивается вследствие острого абсцесса или из-за повторного инфицирования остаточной полости. Развитию хронического абсцесса могут способствовать нарушения процесса дренирования полости абсцесса, наличие секвестров в полости, большой объем полости. При хроническом абсцессе рентгенологическая картина зависит от сохранения проходимости дренирующего бронха. При сохранении проходимости дренирующего бронха на рентгенограмме визуализируется полость абсцесса с неровными внутренними контурами (полость может быть многокамерной). В легком хронический абсцесс могут окружать фиброзные тяжи, участки фиброза неправильной формы, утолщенная плевра, бронхоэктазы. Уменьшается площадь пораженного участка легкого. При обострении в полости абсцесса визуализируются секвестры, горизонтальные уровни содержимого (рисунок 7), вокруг полости может образоваться инфильтрация.
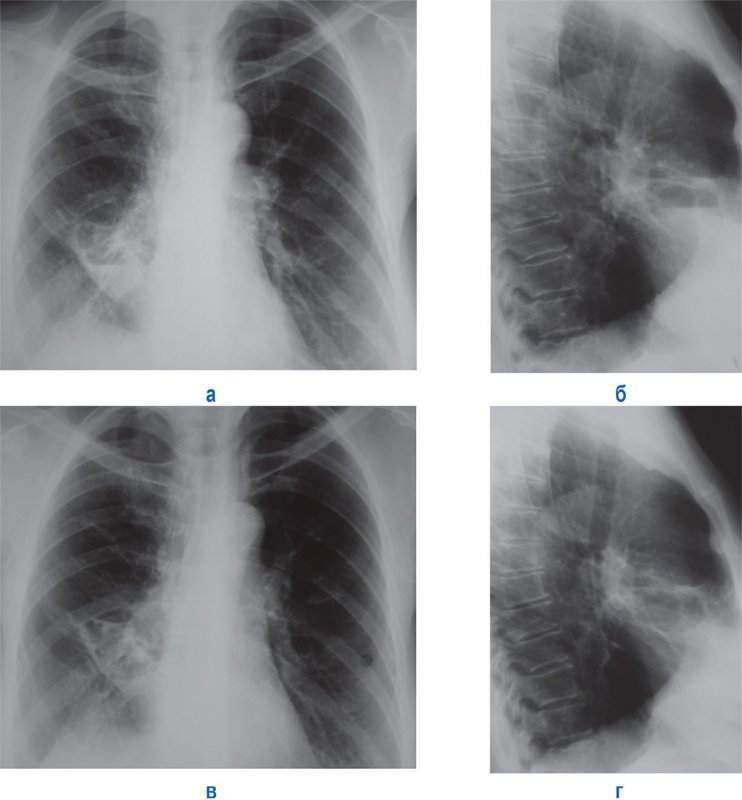
Рисунок 7. Хронический абсцесс средней доли справа. Рентгенограмма в прямой (А) и в правой боковой (Б) проекциях: в средней доле легкого полость неправильной формы с неровным внутренним контуром и горизонтальным уровнем содержимого – период обострения. В, Г – рентгенограмма в прямой и в правой боковой проекции (рентгенограмма того же пациента после терапии): содержимое в полости не обнаруживается. Обратим внимание, что на всех снимках определяются фиброзные изменения средней доли легких, «подтянутость» и деформация правого купола диафрагмы плевральными сращениями
В случае нарушения проходимости дренирующего бронха из полости абсцесса вытесняется воздух, при этом на рентгенограмме абсцесс визуализируется как округлое образование или сегментарное (долевое) затемнение. В некоторых случаях тяжело проводить дифференциальную диагностику хронических абсцессов, особенно с распадающимся периферическим раком легкого (в этом случае необходимо провести РКТ и другие методы диагностики).
При инфекционной деструкции легких может возникать осложнение – прорыв гнойника в плевральную полость, что приводит к развитию пиопневмоторакса (или гидропневмоторакса) и эмпиемы плевры (см рисунок 8).
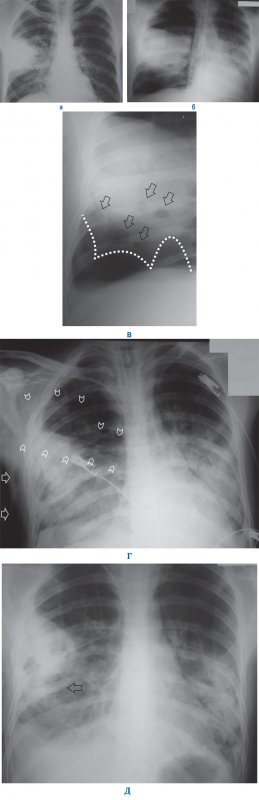
Рисунок 8. Инфекционная деструкция правого легкого при осложненном течении. А – в верхней доле справа определяется однородный инфильтрат с тенью высокой интенсивности. Б – рентгенограмма того же пациента, выполненная через 5 дней терапии: справа визуализируется пневмоторакс и выпот в плевральной полости, тень средостения смещена влево; слева в легком образовалась инфильтрация. В – увеличенный фрагмент рентгенограммы Б: пунктирной линией обозначен край легкого, поджатого пневматораксом, в легком определяются небольшие полости деструкции (см стрелки). Рентгенологическая картина соответствует инфекционной деструкции правого легкого с осложнением пневмогидроторакса (эмпиема плевры). Г – рентгенография, проведенная у того же пациента после дренирования плевральной полости справа: пневмоторакс справа уменьшился, смещения средостения не наблюдается, справа визуализируется подкожная (см стрелки) и межмышечная (см указатели) эмфизема. Д – рентгенограмма того же пациента, выполненная через 3 дня после дренирования плевральной полости справа: пневмоторакс, межмышечная и подкожная эмфиземы не визуализируются. Справа отмечается полостное образование с горизонтальным уровнем содержимого и секвестром (см стрелка) – в этом случае нужно дифференцировать эмпиему плевры и абсцесс легкого справа.
Кроме прорыва гнойника в плевральную полость к осложнениям инфекционной деструкции легких относятся: гнойный медиастинит, пневмомедиастинум, кровотечение в легких, аспирационное воспаление противоположного легкого. При медиастините на рентгенограмме отмечается расширение тени средостения; при инфильтрации прилегающих отделов легких контур средостения становится нечетким. Образование абсцесса средостения определятся в виде горизонтального уровня жидкости (газа) в проекции срединной тени. При флегмонозном медиастините множественные просветления небольшого размера на фоне расширенной тени средостения обусловлены воздушными полостями. В случае развития медиастинита на рентгенограмме также могут определяться признаки пневмомедиастинума. Отметим, что в диагностике медиастинита главную роль играет РКТ.
При абсцедирующей пневмонии на фоне инфильтрации ткани легких образуются полости деструкции. При этом инфильтративные изменения в легких доминируют по площади над деструктивными. Одиночные или множественные полости деструкции сначала имеют неровные и нечеткие контуры (рисунок 9), в самих полостях может определяться горизонтальный уровень содержимого.
Рисунок 9. Деструктивная пневмония. Рентгенограммы одного пациента, выполненные с интервалом 5-7 дней. А – в верхней доле слева определяется распространенная, однородная инфильтрация. Б – отмечается уменьшение инфильтрации по однородности; на фоне инфильтрации отмечаются полости распада неправильной формы с неровными контурами (см стрелки). В – полости распада хорошо визуализируются на фоне уменьшения инфильтративных изменений
Развитие деструкции характерно при стафилококковой пневмонии и инфекции Klebsiella pneumoniae. При стафилококковой деструктивной пневмонии в легких иногда могут образовываться тонкостенные полости, которые напоминают кисты. Развитие деструктивной пневмонии может сопровождаться формированием крупной полости распада – в этом случае рентгенологическая картина напоминает абсцесс легких. Также нужно отметить, что при гангрене легкого, в отличие от деструктивной пневмонии, процесс прогрессирует, распространяется на соседние доли, в полостях деструкции видны секвестры, состояние пациента заметно ухудшается.
Обратим внимание: при пневмонии инфильтрат может быть округлой формы, тем самым напоминая недренированный абсцесс легкого – так называемая «шаровидная» пневмония. В таких случаях полость распада не формируется, а инфильтративные изменения разрешаются при лечении антибактериальными препаратами (рисунок 10).
Рисунок 10. «Шаровидная» пневмония. Рентгенограмма в прямой (А) и левой боковой (Б) проекциях в нижней доле слева: на снимке определяется инфильтрат неправильно-округлой формы. В, Г – рентгенограмма того же пациента, выполненная после курса антибактериальной терапии: рассасывание инфильтрации
источник
Острый абсцесс легкого представляет собой гнойную полость, которая отграничена со всех сторон пиогенной (гнойной) капсулой, образованной в процессе постепенной деструкции (нарушение структуры) легочной ткани.
Тот факт, что воспалительный процесс отграничен со всех сторон, говорит о защитной реакции организма, в то время как отсутствие отграничения, например как при гангрене легкого, является следствием некроза под влиянием неподдающемуся контролю иммунной системы продукции интерлейкинов и других медиаторов воспаления. В случае тяжелой инфекции мы можем наблюдать иммунологическую реакцию, которая подавляется переизбытком противовоспалительных и антивоспалительных интерлейкинов (медиаторов воспаления), что приводит к развитию сепсиса (заражение крови) и полиорганной недостаточности.
Среди людей, болеющих абсцессом легкого, преобладают мужчины в возрасте 30 – 35 лет, в то время как женская заболеваемость в 5 -6 раз реже. Данный факт связывают с особенностями производственной деятельности мужского населения и более распространенное в мужском контингенте злоупотребление алкоголем и курение, что в свою очередь приводит к бронхитам и нарушениям дренажной функции бронхов.
Существует несколько путей попадания инфекции в легкие:
— Аспирационный (бронхолегочной) путь,
В данном случае происходит аспирация слизи и рвотных масс из ротовой полости и глотки в момент, когда больной находится в бессознательном состоянии, алкогольном опьянении или после наркоза. Инфицированный материал (частички пищи, слюна, зубной камень, рвотные массы), содержащий в большом объеме анаэробные и аэробные микроорганизмы, может вызывать отек и воспаление слизистых оболочек, сужение или закупорку просвета бронха. В последствие может развиваться ателектаз (завоздушенность) и воспаление участка легкого, расположенного дальше места закупорки. Как правило, в таких случаях абсцессы формируются в задних сегментах, чаще правого легкого.
Но попадание инфекционных агентов не единственный фактор вызывающий данное заболевание. Аналогичная ситуация часто возникает при закупорке бронха опухолью, инородным телом или рубцом. Но в данном случае удаление инородного тела или рубца часто приводит к скорейшему выздоровлению больного.
Этот путь проникновения инфекции характеризуется попаданием инфекционного агента с током крови из других очагов воспаления в организме (остеомиелит, септикопиемия, тромбофлебит). Частота абсцессов, возникающих по этой причине, составляет 6 – 9%. В случае попадания инфекции с током крови тромбируются мелкие сосуды легкого и, из-за нехватки кислорода, развивается некроз питаемого участка. В дальнейшем в результате отмирания легочной ткани происходит гнойное расплавление очага. Абсцессы, вызванные тромбами сосудов, часто локализуются в нижних долях легкого и являются множественными.
Лимфогенный путь. Данный путь характеризуется заносом инфекции в легкие с током лимфы. Как правило, данный путь развития встречается довольно редко и причиной является ангина, медиастенит, поддиафрагмальный абсцесс.
Травматический путь. В данном случае абсцесс может быть вызван в результате проникающего ранения или закрытой травме грудной клетки.





















