Для рентгенологического определения содержимого грыжевого выпячивания передней брюшной стенки в большинстве случаев достаточно
1 обзорного исследования брюшной полости
2. исследования в условиях латеропозиции
3. контрастного исследования желудочно-кишечного тракта в прямой проекции
4 контрастного исследования желудочно-кишечного тракта в боковой проекции
333. К рентгенологическим признакам наличия свободной жидкости в брюшной полости относятся все перечисленные симптомы, за исключением признака
1 расширения латеральных каналов: нечеткость анатомических деталей
2. воздушной тонкокишечной «арки» с закругленными контурами
3. треугольного, полулунного и полосовидного затемнения между раздутыми кишечными петлями
4 при перемене положения больного наибольшая степень затемнения каждый раз определяется в нижележащих отделах брюшной полости
334. Ориентируясь на наружный край правой доли печени, полоску просветления вдоль правого бокового канала и другие признаки, по обзорным рентгенограммам можно диагностировать свободную жид-кость в брюшной полости (асцит, кровоизлияние и др.). При этом точность диагностики составляет
Наиболее простым методом обнаружения свободной жидкости в брюшной полости является
1. обзорная рентгенография живота
4. компьютерная томография
Прямое рентгенологическое изображение спаек в брюшной полости может быть получено
1. при контрастном исследовании желудочно-кишечного тракта с барием
2 при пневмо-гастро-колонографии
4. при обзорном исследовании органов брюшной полости
Ограниченный перитонит — абсцесс брюшной полости чаще всего встречается и выявляется рентгенологически
3. в правой подвздошной области
К прямым рентгенологическим признакам абсцесса брюшной полости относят
1. ограниченное затемнение брюшной полости
2. смещение органов, окружающих участок затемнения
3 ограниченный парез соседних кишечных петель
4. горизонтальный уровень жидкости в ограниченной полости
Для патологического образования брюшной полости (полости брюшины) воспалительной природы характерна следующая рентгенологическая симптоматика
1. симптом «пустоты», обусловленный раздвиганием кишечных петель
2. смещение ободочной кишки кзади
3. фиксация и раздраженность смещенных образованием кишечных петель
4. ригидность стенок, атипичный рельеф слизистой и нарушение проходимости смещенных кишечных петель
При забрюшинной локализации патологических образований наиболее наглядным симптомом является
1. смещение желудка кверху
2. смещение желудка кпереди
3 смещение селезеночного угла ободочной кишки книзу и медиально
4 смещение двенадцатиперстнотощего изгиба книзу и вправо
Наиболее надежным симптомом забрюшинного процесса является
1 смещение поперечной ободочной кишки кверху
2 смещение восходящего и нисходящего отделов ободочной кишки кпереди
3. сдавление и расширение мочеточников
4. фиксация петель тонкой кишки
Рентгенологическим симптомом первичной доброкачественности забрюшинного образования является
4 деформация прилежащих частей скелета
Из патологических неорганных образований забрюшинного пространства чаще всего встречаются
1. доброкачественные опухоли
2. злокачественные опухоли
4. воспалительные инфильтраты
Достоверным симптомом перфорации полого органа является
1. нарушение положения и функции диафрагмы
2. свободный газ в брюшной полости
3. свободная жидкость в отлогих местах брюшной полости
У больного с клиникой острого живота при обзорном рентгенологическом исследовании обнаружен свободный газ в брюшной полости. Рентгенолог должен
1. при тяжелом состоянии больного закончить исследование
2. дополнительно исследовать больного на латероскопе
3. при состоянии средней тяжести провести контрастное исследование желудка и 12-перстной кишки с бариевой взвесью или водорастворимыми препаратами
4. произвести двойное контрастирование желудка
Минимальное количество свободного газа в брюшной полости, которое можно выявить рентгенологически
При подозрении на прободную язву желудка или 12-перстной кишки больному необходимо произвести в первую очередь
1. бесконтрастное исследование брюшной полости
2. двойное контрастирование желудка
3. исследование желудка с водорастворимыми контрастными препаратами
4. исследование желудка и 12-перстной кишки с дополнительным введением газа
Диагноз механической непроходимости тонкой кишки и правой половины ободочной кишки по данным бесконтрастного рентгенологического исследования брюшной полости может быть установлен
349. Классификация кишечной непроходимости по В.И.Петрову создана на основе
2. рентгенологических проявлений
3. причины, вызвавшей непроходимость
350. Для любого вида механической кишечной непроходимости общими рентгенологическими признаками являются
1 свободный газ в брюшной полости
2. свободная жидкость в брюшной полости
3 арки и горизонтальные уровни жидкости в кишечнике
4. нарушение топографии желудочно-кишечного тракта
Непроходимость вследствие обтурации кишки желчным камнем чаще локализуется
1. на уровне большого дуоденального соска
2. на уровне Трейцевой связки
3. в дистальном отделе подвздошной кишки
4. в дистальном отделе толстой кишки
352. На рентгенограммах брюшной полости видны вздутые газом кишечные петли, в которых при вертикальном положении больного определяется жидкость с горизонтальными уровнями. Такая картина характерна
1. для закрытой травмы живота
2. для разрыва стенки кишки
3. для механической кишечной непроходимости
4 для хронического аппендицита
353. Определяющим рентгенологическим признаком выраженной механической непроходимости тонкой кишки и правой половины оболочной кишки является выявление
1. арок с концами на разной высоте и керкринговыми складками
2 горизонтальных уровней жидкости, ширина которых превышает их высоту
3. скопления газа в тонкой и ободочной кишках
4. скопления газа в тонкой кишке
Первые рентгенологические симптомы кишечной непроходимости появляются
355. При каком из перечисленных ниже видов механической непроходимости можно ожидать симптом фиксации кишечных петель (по Смагиной)?
1. при полном завороте тонкой кишки
2. при остром расширении желудка
3 при инвагинации в илеоцекальной области
4 при спаечной непроходимости, завороте отдельных петель, ущемленной грыже
источник
Абсцесс легкого на рентгенограмме проявляется локальным нагноением и образованием полости, отграниченной от окружающей ткани. Центральная часть кольцевидной тени содержит гной.
Обнаружить абсцесс легкого можно при рентгенографии в прямой и боковой проекциях по следующим признакам:
- синдром круглой тени;
- нечеткие контуры (воспалительные);
- средняя интенсивность;
- однородное содержимое (гнойник);
- увеличенные лимфатические узлы в корне на стороне поражения;
- полость распада в центре просветления;
- толстые стенки: внутри неравномерные из пристеночных секвестров (отграниченных гнойных очагов);
- уровень жидкости внутри кольца.
Рентгенограмма легких на разных стадиях абсцесса показывает несколько отличную картину.
Схема. Течение абсцесса (Розенштраух, Рыбакова, Виннер) с образованием рубца (г) и ложной кисты (д)
Рентгенодиагностика абсцедирования на ранних стадиях:
- На ранних стадиях полость абсцедирования небольшая (1-4 см).
- Вокруг кольцевидной тени наблюдаются перифокальные воспалительные очаги.
- Деформация легочного рисунка.
- Нарастающий в динамике уровень жидкости.
Несколько позже внутренняя стенка кольцевидной тени уплотняется и становится более гладкой.
Как определить на снимке абсцесс в стадии дренирования (прорыва гнойника в бронх):
- стенка полости утончается;
- в центральной части наблюдается просветление с горизонтальным уровнем жидкости;
- некротизированные ткани (секвестры) выше уровня;
- внешняя часть капсулы становится менее четкой за счет гнойного воспаления.
Рентген-признаки ложной кисты (очистившийся абсцесс):
- тонкие стенки капсулы;
- внутри нет уровня жидкости;
- постепенно стенки полости зарастают соединительной тканью, поэтому ложная киста некоторое время сохраняет размеры, а затем превращается в рубец.
Таким образом, при благоприятном течении гнойная полость легкого проходит 3 стадии: острую, хроническую и ложную кисту (рубцевание). Острая фаза продолжается около 3 месяцев, хроническая – 1-1,5 месяца.
Данный синдром на рентгенограмме при деструктивном разрушении легочной паренхимы пиогенными (гноеродными) бактериями приводит к следующим осложнениям:
- Образование каверн.
- Фиброзно-кавернозные полости.
- Гнойное расплавление легкого (эмпиема).
- Повторное рецидивирование.
Сложности при рентгенодиагностике патологии возникают, если абсцесс формируется при туберкулезе. Врач-рентгенолог периодически по направлению фтизиатра пересматривает снимки таких пациентов. Затруднения при интерпретации рентгеновской картины у него возникают при отсутствии воспалительных очагов вокруг кольцевидной тени. На помощь приходит бактериологическое исследование мокроты, которое позволяет определить активность микобактерий туберкулеза.
Большое значение при рентгенодиагностике имеет отличие воспалительных абсцессов и каверн от раковых аналогов. Это можно сделать по следующим признакам:
- при периферическом раке нет завершенных контуров кольцевидной тени;
- раковая полость имеет толстые бугристые стенки и лучистость наружных контуров;
- воспалительная деструкция легких сопровождается уровнем жидкости и перифокальными очагами.
Рентгеновское обследование органов грудной клетки в прямой и боковой проекциях не является единственным методом рентгенодиагностики патологии.
Томографическое исследование помогает увидеть крупные бронхи и исключить ретростенотическую деструкцию, которая является последствием внутрибронхиальной опухоли. Существуют рентген-признаки раковых абсцессов:
- близкое расположение образования к корню;
- уменьшение сегмента или доли легкого;
- несоответствие рентген-картины клиническим симптомам.
При подозрении на раковую природу патологической тени необходимо выполнить бронхоскопию и бронхографию для изучения внутреннего просвета бронха, где локализована опухоль. Бронхография также позволяет дифференцировать ложные кисты от фиброзно-кавернозного туберкулеза. Истинная ложная киста контрастируется через несколько деформированных бронхов.
Подводим итог: рентгенограмма абсцесса легкого является показательной. На ней четко прослеживаются все стадии протекания гнойной деструкции легочной ткани. Она также используется врачами для отслеживания динамики лечения заболевания.
Обзорной рентгенографии органов грудной клетки недостаточно при дифференцировке причин синдрома кольцевидной тени. Исследование всегда дополняется томографией, чтобы исключить раковую природу деструкции. При необходимости выполняется бронхоскопия и бронхография.
источник
Абсцесс брюшной полости – ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др.
В широком смысле к абсцессам брюшной полости оперативная гастроэнтерология относит внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д.
В 75% случаев абсцессы брюшной полости располагаются внутри- или забрюшинно; в 25% — внутриорганно. Обычно абсцесс брюшной полости формируется спустя несколько недель после развития перитонита. Типичными местами локализации абсцессов брюшной полости служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
Причиной абсцесса брюшной полости могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит,параметрит, пиовар, пиосальпинск, тубоовариальный абсцесс. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
Псоас-абсцесс (или абсцесс подвздошно-поясничной мышцы) может являться следствием остеомиелита позвоночника,туберкулезного спондилита, паранефрита.
Пиогенная флора абсцессов брюшной полости чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные, метастатические абсцессы брюшной полости.
По расположению относительно брюшины абсцессы брюшной полости делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются поддиафрагмальные, межкишечные, аппендикулярные, тазовые (абсцессы дугласова пространства), пристеночные и внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто при абсцессе брюшной полости отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц.
Симптом напряжения мышц живота наиболее выражен при абсцессах брюшной полости, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой.
При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка. Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе.
Выраженность симптоматики при абсцессе брюшной полости связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре обращает внимание вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота при абсцессе брюшной полости обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
В общем анализе крови при абсцессе брюшной полости обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса.
УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики абсцесса брюшной полости показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение абсцесса брюшной полости проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры.
Принципы оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии гнойника, его адекватном дренировании и санации. Доступ к абсцессу брюшной полости определяется его локализацией: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д. При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания.
Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе брюшной полости прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис.
Профилактика абсцессов брюшной полости требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалений со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% — после экстренных операций.

Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

Смертность при абсцессе брюшной полости составляет от 10 до 40%. Прогноз в большой мере зависит от того, насколько серьезная фоновая патология, какое состояние больного, где локализован гнойник.

Постинъекционный абсцесс – это одна из разновидностей абсцессов, возникающая после какого-либо инъекционного введения препаратов. Такой абсцесс после укола, будь то внутримышечная или внутривенная инъекция, проявляется развитием болезненного воспалительного элемента с гнойным содержимым.
источник
2. в заднем отделе правого купола
3. в заднем отделе левого купола
+ 4. в переднем отделе левого купола
186. При дифференциальной диагностике между опухолевыми образованиями, релаксацией диафрагмы и патологическими процессами под диафрагмой наиболее информативной рентгенологической методикой является
1. бесконтрастная рентгенография
+ 3. компьютерная томография
187. При дифференциальной рентгенодигностике между патологическими образованиями диафрагмы и органов грудной клетки наиболее инфрормативной рентгенологической методикой является
1. обзорная рентгенография грудной клетки
+ 4. компьютерная томография
188. Для рентгенологического определения содержимого грыжевого выпячивания передней брюшной стенки в большинстве случаев достаточно
1. обзорного исследования брюшной полости
2. исследования в условиях латеропозиции ;
3. контрастного исследования желудочно-кишечного тракта в прямой пооекции
+ 4. контрастного исследования желудочно-кишечного тракта в боковой проекции
189. К рентгенологическим признакам наличия свободной жидкости в брюшной полости относятся все перечисленные симптомы, за исклю к чением признака
1. расширения латеральных каналов: нечеткость анатомических деталей
+ 2. воздушной тонкокишечной «арки» с закру тонными контурами
3. треугольного, полулунного и попосовидного затемнения между раздутыми кишечными петлями
4. при перемене положения больного наибош.шая степень затемнения каждый определяется в нижележащих отделах брюшной полости
190. Ограниченный перитонит — абсцесс брюшной полости чаще всего встречается и выявляется рентгенологически
3. в правой подвздошной области
1. ограниченное затемнение брюшной полости
2. смещение органов, окружающих участок затемнения
3. ограниченный парез соседних кишечных петель
+ 4. горизонтальный уровень жидкости в ограниченной полости
1. смещение поперечной ободочной кишки кверху
+ 2. смещение восходящего и нисходящего отделов ободочной кишки кпереди
3. сдавление и расширение мочеточников
4. фиксация петель тонкой кишки
193. Рентгенологическим симптомом первичной доброкачественности забрюшинного образования является
+ 4. деформация прилежащих частей скелета
1. нарушение положения и функции диафрагмы
+ 2. свободный газ в брюшной полости
3. свободная жидкость в отлогих местах брюшной полости
195. Минимальное количество свободного газа в брюшной полости, которое можно выявить рентгенологически
196. При подозрении на прободную язву желудка или 12-перстной кишки больному необходимо произвести в первую очередь
+ 1. бесконтрастное исследование брюшной полости
2. двойное контрастирование желудка
3. исследование желудка с водорастворимыми контрастными препаратами
4. исследование желудка и 12-перстной кишки с дополнительным введением газа
197. Для любого вида механической кишечной непроходимости общими рентгенологическими признаками являются
1. свободный газ в брюшной полости
2. свободная жидкость в брюшной полости
+ 3. арки и горизонтальные уровни жидкости в кишечнике
4. нарушение топографии желудочно-кишечного тракта
198. На рентгенограммах брюшной полости видны вздутые газом кишечные петли, в которых при вертикальном положении больного определяется жидкость с горизонтальными уровнями. Такая картина характерна
1. для закрытой травмы живота
2. для разрыва стенки кишки
+ 3.для механической кишечной непроходимости
4. для хронического аппендицита
199. При каком из перечисленных ниже видов механической непроходимости можно ожидать симптом фиксации кишечных петель (по Смагиной)?
1. при полном завороте тонкой кишки
2. при остром расширении желудка
3. при инвагинации в илеоцекальной области
+ 4. при спаечной непроходимости, завороте отдельных петель, ущемленной грыже
200. Отличительным признаком функциональной кишечной непроходимости является прежде всего клиническая картина в зависимости от преобладания спастических или паралитических явлений
1. вздутие кишечника, иногда значительно выраженное, относящееся к петлям тонких и ободочных кишок
2. количество жидкого содержимого в раздутых газом кишках невелико — газ преобладает над жидкостью, в желудке значительное скопление жидкости и газа в связи с его расширением
3. уровни жидкости в арках располагаются на одной высоте. При латероскопии на одном и другом боку отмечается медленное перемещение раздутых газом петель кишки в верхнюю для данного положения больного половину брюшной полости (Н.К.Симагина). Диафрагма высоко расположена
201. Методика рентгенологического исследования при острых желудочно-кишечных кровотечениях зависит
1. от предполагаемой локализации источника кровотечения
источник
Абсцесс брюшной полости может сформироваться под диафрагмой, в тазовой полости, а ещё в почке, селезёнке, поджелудочной железе, печени и других органах. Как правило, такая патология является последствием травм, воспалений или прободения кишечника.
В брюшной полости могут сформироваться такие абсцессы – внутрибрюшинные, забрюшинные, внутриорганные. Первые два типа болезни формируются в зоне анатомических каналов, карманов, сумок брюшины и межорганных пространствах. А внутриорганные формируются в самих органах, о чём и говорит название абсцесса.
Медики определили, что гнойник в теле человека начинает появляться после перенесённых травм, инфекционных болезней, прободений и воспалений. Поддиафрагмальный тип развивается в том случае, когда инфицированная жидкость из поражённого органа перемещается наверх брюшной полости. Новообразования в средней части пространства прогрессируют по причине разрыва или повреждения аппендикса, воспаления в кишечнике или дивертикулеза. Абсцессы полости таза образуются по тем же причинам, что и вышеперечисленные, а также при заболеваниях органов, которые расположены в этой области.
Формированию и прогрессированию недуга способствует наличие таких бактерий:
- аэробные – кишечная палочка, протей, стрептококки, стафилококки;
- анаэробные – клостридии, бактероиды, фузобактерии.
Помимо бактерий, источником гнойного процесса может быть наличие паразитов в организме.
Появление гнойника в аппендиксе или поджелудочной железе провоцируется инфекционным воздействием. В межкишечном пространстве развивается абсцесс после деструктивного аппендицита, перфорации язвенных образований и перитонита гнойной формы.
Абсцессы в зоне таза у женщин формируются вследствие гинекологических патологий. Причины образования опухоли в иных органах брюшной полости могут быть такие:
- в почках – провоцируется бактериями или инфекционными процессами;
- в селезёнке – инфекция проникает в орган с кровотоком и повреждает селезёнку;
- в поджелудочной – проявляются после приступа панкреатита острой формы;
- в печени – злокачественные бактерии попадают из кишечника в печень по лимфатическим сосудам, из заражённого желчного пузыря, из места инфекции в брюшине или из другого органа.
Зачастую абсцесс не является первичной патологией, а только осложнением при разных недугах. Доктора диагностируют, что после проведения операции в брюшной полости может сформироваться такое гнойное образование.
В медицинской практике доктора неоднократно сталкивались с разными формами недуга. В связи с этим абсцессы брюшной полости разделяются на такие типы:
- внутрибрюшинный;
- забрюшинный;
- внутриорганный.
По первоисточнику абсцесс разделяют по таким характеристикам:
- после травм;
- после операции;
- метастатический;
- перфоративный.
В зависимости от возбудителя, который спровоцировал гнойный процесс, подразделяется на:
- бактериальный;
- паразитарный;
- некротический.
Абсцессы могут быть разного количества, а именно:
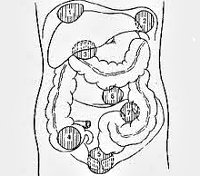
Также отмечают различие гнойного процесса в зависимости от места расположения:
- пристеночный;
- внутриорганный;
- межмышечный;
- поддиафрагмальный;
- аппендикулярный;
- тазовый.
В основном признаки недуга проявляются по-разному. Наиболее часто абсцесс брюшной полости характеризуется лихорадкой и дискомфортом в зоне живота. Также для прогрессирования недуга характерны тошнота, нарушенный стул, частое мочеиспускание, плохой аппетит и похудение.
Ещё у патологии есть характерные симптомы:
- ускоренное сердцебиение;
- напряжённые мышцы передней стенки живота.
Если болезнь развилась в поддиафрагмальной зоне, то к вышеупомянутым основным признакам добавляются и иные показатели:
- болевые приступы в зоне подреберья, которые прогрессируют при вдохе и переходят на лопатку;
- изменение в ходьбе больного – туловище наклоняется в сторону;
- высокая температура тела.
Во время первичного осмотра пациента, доктору важно определить основные симптомы. При принятии горизонтального положения больной чувствует неприятные ощущения в районе гнойного процесса. Также, диагностируя абсцесс, важно учитывать состояние языка — появляется сероватый налёт и сухость слизистой рта. Живот при воспалении немного вздувается. Доктор обязательно проводит пальпацию передней брюшной стенки, во время которой пациенту прощупывают воспалённую зону. При обнаружении гнойника больной почувствует сильную боль.
После проведения физикального осмотра, больного направляют на проведение общеклинических и биохимических анализов крови, мочи и кала.
Во время диагностирования недуга, ещё нужно провести такие инструментальные исследования:
- УЗИ;
- рентген;
- КТ и магнитно-резонансная томография;
- пункция.
Рентген позволяет обнаружить в теле больного с поражённой стороны купол диафрагмы, который немного приподнялся, в плевральной полости можно выявить реактивный выпот. А при поддиафрагмальном типе абсцесса, на снимке заметен газовый пузырь с определённым уровнем жидкости под ним.
В медицине лучшим методом исследования считается УЗИ. Во время такого исследования можно точно диагностировать недуг, рассмотреть состояние органа и определить локализацию, размер и плотность гнойника.
При осложнённом диагностировании болезни и в целях установления дифференциального диагноза доктора назначают компьютерную томографию и лапароскопию.
После того как доктором проведено УЗИ, и диагноз «абсцесс брюшной полости» подтверждён с помощью КТ, то можно назначать схему лечения. Самый эффективный и кардинальный способ лечения – операция.
Способ и объем хирургического вмешательства зависит от места расположения патологического процесса. При гнойном процессе обширных размеров производится разрез передней брюшной стенки с дальнейшим удалением гнойника.
Если же у пациента несколько абсцессов маленьких размеров, то используется метод дренирования. При этом делают несколько небольших проколов через кожу и, под контролем УЗИ аппарата, удаляют гной.
При лечении больного, врачи стараются найти более адекватные и консервативные способы устранения недуга для предотвращения разных осложнений. На любой стадии больному назначаются антибиотики. Такие препараты используются для уменьшения гематогенного размножения инфекции, поэтому медикаментозная терапия проводится до и после операции. Также доктор может назначить лекарства для подавления кишечной микрофлоры.
Так как абсцесс в брюшной полости — заболевание, которое может рецидивировать даже после проведения операции и очистки органа, то прогноз на жизнь зависит от многих факторов. Для установления предположительной продолжительности жизни, доктор учитывает показатели обследования, общее состояние пациента, его возраст, объем поражения инфекцией органа и место расположения гнойника.
По статистическим данным докторов, от абсцесса умирают 10–35% пациентов. Если же у пациента развилось несколько гнойников, то прогноз будет неблагополучным.
Дабы не допустить развития тяжёлой гнойной патологии, доктора советуют вовремя проходить обследование и своевременно устранять такие недуги:
- гастроэнтерологические болезни;
- острые хирургические патологии;
- воспаления женских половых органов.
Предотвратить формирование гнойника довольно просто, если вовремя выявить причину и своевременно её ликвидировать.
источник
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
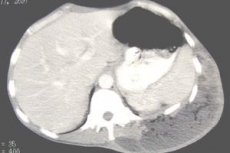
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
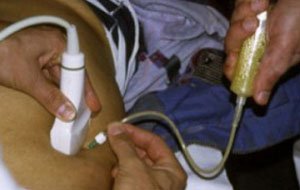
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник


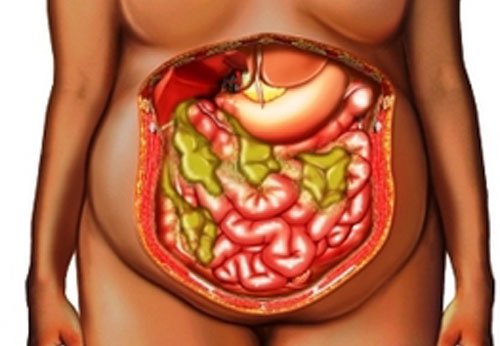
 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.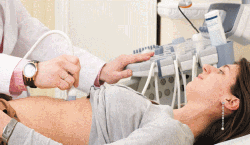 Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.