Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
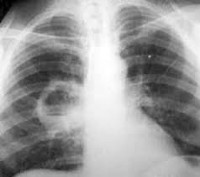
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
- Боль за грудиной
- Выделение гнойной мокроты
- Головная боль
- Интоксикация
- Истощение
- Кашель
- Кашель с кровью
- Мокрота с неприятным запахом
- Обильное отделение мокроты
- Одышка
- Повышенная температура
- Потеря аппетита
- Потливость
- Слабость
- Ухудшение общего состояния
Абсцесс лёгкого – неспецифический воспалительный недуг дыхательной системы, в результате прогрессирования которого в лёгком формируется полость с тонкими стенками, внутри которой содержится гнойный экссудат. Данное заболевание более часто начинает развиваться в случае, если было проведено неполноценное лечение пневмонии – на участке лёгкого наблюдается расплавление с последующей некротизацией ткани.
Реже тонкостенная полость формируется после перекрытия небольшого бронха эмболом. Как результат, в этот участок перестаёт поступать кислород, он спадается, и в него легко проникают инфекционные агенты. На фоне всего этого начинает формироваться абсцесс. В более редких клинических ситуациях полость с гноем формируется в результате заноса в лёгочные ткани инфекции гематогенным путём (из очага воспаления, который уже имеется в организме человека).
Абсцесс лёгкого – это инфекционный процесс. Его развитию способствуют патогенные бактерии или грибки. Обычно заболевание прогрессирует вследствие патологической активности пневмококков, золотистого стафилококка, синегнойной палочки, стрептококков, грибов. Микроорганизмы проникают в лёгочные ткани через бронхи или же с током крови из очагов воспаления.
Чаще всего абсцесс лёгкого развивается:
- в виде осложнения ранее перенесённой пневмонии;
- при попадании в воздухоносные пути содержимого желудка;
- из-за перекрытия бронха эмболом;
- из-за сепсиса. Это тяжёлый недуг инфекционной природы, который характеризуется возникновением очагов гнойного воспаления в жизненно важных органах человеческого тела.
- курение;
- грипп;
- употребление алкогольных напитков в большом количестве;
- переохлаждение;
- снижение реактивности организма.
В медицине используют несколько классификаций абсцесса лёгкого, которые основываются на причинах возникновения патологического процесса, его расположении в органе, длительности и характере течения.
- центральный абсцесс лёгкого;
- периферический. В этом случае очаг воспаления располагается ближе к периферии лёгкого.
От причин, спровоцировавших прогрессирование недуга:
- первичный. В этом случае основной причиной формирования патологического очага является травма грудины;
- вторичный.
От длительности течения патологического процесса:
- острый абсцесс лёгкого. Длительность прогрессирования патологического процесса составляет не более 6 недель. Как правило, после этого наступает период выздоровления;
- хронический абсцесс лёгкого. Длительность заболевания составляет более 6 недель. Для данного недуга характерным является чередование периодов обострения и ремиссии.
От характера течения недуга:
- лёгкое течение. Характерные симптомы абсцесса лёгкого (одышка, кашель) выражены не ярко;
- среднетяжелое. Симптомы выражены умеренно;
- тяжёлое. Симптомы недуга резко выражены, также возможно развитие опасных осложнений.
Симптоматика абсцесса напрямую зависит от того, какая форма патологии (острая или хроническая) развилась у человека. Стоит отметить, что если на периферии органа формируется небольшая патологическая полость с гнойным экссудатом, то характерных симптомов патологии может и не наблюдаться, что значительно усложняет диагностику. Это приводит к хронизации воспалительного процесса.
Данное заболевание имеет две клинические стадии течения:
- период формирования тонкостенной полости с гноем;
- период вскрытия.
В период формирования абсцесса наблюдается следующая симптоматика:
- отмечаются симптомы сильной интоксикации;
- высокая температура;
- потеря аппетита;
- одышка;
- головная боль;
- состояние больного стремительно ухудшается;
- кашель;
- боли различной интенсивности в грудине.
Тяжесть протекания патологии зависит от количества и размеров сформированных абсцессов, от типа возбудителя, который стал причиной их формирования. Указанный период длится до 10 дней. Но стоит отметить тот факт, что его течение может быть как стремительным – до 2–3 дней, так и замедленным – до 2–3 недель.
После этого наступает период вскрытия гнойника. Он прорывает свою оболочку, и гной начинает выделяться наружу через воздухоносные пути. В это время состояние больного сильно ухудшается. Основной симптом, указывающий на данный процесс, влажный и внезапный кашель, во время которого происходит выделение большого количества гнойной мокроты. Клиницисты характеризуют это состояние, как «отхаркивание мокроты полным ртом». Объем её может достигать одного литра.
Как только гнойник прорвёт, состояние больного постепенно начинает улучшаться. Симптомы интоксикации уменьшаются, нормализуется температура, восстанавливается аппетит. Но стоит отметить, что одышка, слабость и боль в грудине сохраняются. Длительность протекания недуга напрямую зависит от состояния дренажа, а также от правильно подобранной терапии.
О развитии данной формы недуга стоит говорить, если острый процесс длится более двух месяцев. Также прогрессированию патологии способствуют большие размеры гнойного образования, его локализация в нижней части органа, а также плохое отхождение мокроты. Кроме этого, стоит выделять также такие причины:
- снижение реактивности организма;
- хронические патологии;
- неправильное лечение острого абсцесса лёгких.
Основные симптомы данной формы недуга:
- одышка;
- кашель, во время которого происходит выделение мокроты со зловонным запахом;
- период ухудшения состояния сменяется периодом его стабилизации;
- слабость;
- истощение;
- повышенная потливость.
При появлении первых симптомов, которые указывают на прогрессирование абсцесса лёгкого, следует незамедлительно обратиться в медицинское учреждение для прохождения полной диагностики и установки точного диагноза. Стандартная программа диагностики включает в себя:
- сбор и анализ жалоб;
- проведение общего осмотра пациента;
- анализ крови. Данный метод диагностики необходим, так как даёт возможность обнаружить признаки воспаления в организме;
- биохимия крови;
- анализ мокроты. С помощью этого диагностического метода есть возможность выявить истинного возбудителя недуга, а также определить его чувствительность к антибиотикам;
- рентген грудной клетки – метод, с помощью которого можно обнаружить место локализации образований с гноем;
- КТ – наиболее информативная методика диагностики. Позволяет определить локализацию, а также размеры абсцесса;
- фибробронхоскопия – метод диагностики, который даёт возможность детально осмотреть дыхательные пути и определить наличие в них аномальных образований.
Только после получения результатов диагностики можно начинать проводить лечение абсцесса лёгкого.
Терапию заболевания рекомендовано проводить как можно раньше, тогда шансы на полное выздоровление значительно возрастают. Лечение абсцесса лёгкого проводится как консервативными методиками, так и хирургическими.
Медикаментозная терапия основывается на применении таких препаратов:
- антибиотики;
- муколитики;
- антисептики;
- отхаркивающие лекарства;
- иммуномодуляторы;
- дезинтоксикационные средства;
- кислородотерапия.
Также во время консервативного лечения применяют методики, позволяющие максимально быстро удалить гнойную мокроту из дыхательных путей:
- постуральный дренаж;
- дыхательная гимнастика;
- вибрационный массаж грудной клетки;
- санационная бронхоскопия.
Хирургическое вмешательство показано проводить в том случае, если медикаментозная терапия не оказала должного эффекта. Применяют следующие методики:
- пункция. Абсцесс прокалывается при помощи специальной иглы. Гнойное содержимое удаляется, полость промывается антисептическими растворами, после чего в неё вводят антибиотики;
- торакоцентез и дренирование полости абсцесса;
- удаление определённой части лёгкого (доли).
- лёгочное кровотечение;
- эмпиема лёгких;
- дыхательная недостаточность;
- пиопневмоторакс;
- септикопиемия;
- вторичные бронхоэктазы.
источник
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. В большинстве случаев он возникает из-за попадания в легкие содержимого полости рта во время пребывания человека в бессознательном состоянии.
Лечение патологии проводится антибактериальными препаратами из группы бетта-лактамных антибиотиков. У 7-10 больных из ста через 2 месяца от начала заболевания абсцесс легких переходит в хроническую форму. Примерно 5% случаев острой формы заболевания и 15% от всех случаев хронического абсцесса легкого заканчиваются летальным исходом.
Патогенные микроорганизмы попадают в легкие бронхогенным путем. Исключительно редко абсцесс в легких провоцируют возбудители, попавшие туда гематогенным путем через систему кровообращения.
Анаэробные бактерии – грамположительные и грамотрицательные бациллы;
Аэробные бактерии — грамположительные и грамотрицательные бациллы;
Паразиты (возбудители эхинококкоза, амебиаза, парагонимиаза).
Причины появления абсцесса:
Аспирация секрета из ротовой полости у больных, имеющих в анамнезе гингивит, тонзиллит, пародонтоз, не соблюдающих правила ухода за полостью рта, во время приема алкоголя, наркотиков, седативных препаратов, опиоидов.
Попадание в легкие содержимого полости рта у пожилых пациентов и у больных с неврологическими патологиями, провоцирующими беспомощное состояние.
Осложнение некротизирующей пневмонии в виде обсеменения легких септическими эмболами, как следствие гнойной тромбоэмболии, внутривенных инъекций наркотиков. Гематогенный путь заражения провоцирует множественные абсцессы легкого.
Инфицирование легкого в результате его инфаркта из-за легочной эмболии.
Аспирация рвотными массами или инородными телами.
Наличие раковой опухоли легкого, гранулематоза Венгера, узлового силикоза в анамнезе.
В начале инфицирования ткань легких подвергается воспалению, формируется ограниченный инфильтрат. С развитием заболевания инфильтрат от центра к периферии подвергается гнойному расплавлению. Образуется полость, выстланная грануляционной тканью, образуется область пневмосклероза.
Участок, подвергавшийся некрозу, преобразуется в абсцесс. Если он прорывается в бронх, гнойное содержимое абсцесса откашливается. Оставшаяся полость заполняется жидкостью и воздухом. При неблагоприятном исходе, когда гнойный процесс переходит в хроническую форму, инфекция в полости поддерживается очень долго, воспалительный очаг не очищается.
Осложнения хронического инфицирования легкого:
Легочное кровотечение возникает в результате повреждения бронхиальных артерий. При этом выделяется от 50 до 500 мл крови. Признаки легочного кровотечения – выделение при кашле или самопроизвольно мокроты с примесью пенистой алой крови. Больной становится бледным, у него фиксируется частый пульс и снижение артериального давления. В тяжелых случаях кровотечение бронхиальных артерий становится причиной смерти больного.
При классифицировании заболевания по этиологии обращают внимание на возбудителя патологии.
По патогенезу ориентируются на пути заражения:
По расположению в ткани легких различают:
Абсцесс легкого может располагаться в одном или в обоих легких (двусторонний процесс).
До прорыва гнойника в бронхи различают следующие симптомы патологии:
Выраженная гипертермия высоких значений;
Признаки дыхательной недостаточности (невозможность сделать глубокий вдох, одышка, затрудненное дыхание);
Боль в груди при кашле, возникает на пораженной стороне;
При прослушивании фонендоскопом различают ослабленное жесткое дыхание, приглушенные тоны сердца;
При перкуссии – укорочение звука над областью абсцесса;
Стремление больного занять вынужденное положение;
Пониженное артериальное давление, при шоке – резкое падение АД.
После прорыва абсцесса в полость бронхов у больного начинается приступ кашля, заканчивающийся выделением большого количества гнойной мокроты с неприятным запахом. В среднем выделяется от 100 до 150 мл.
Симптомы после прорыва абсцесса:
Улучшение общего состояния;
При прослушивании – мелкопузырчатые хрипы;
При перкуссии – укорачивание звука над областью абсцесса.
Спустя 1,5-2 месяца симптомы заболевания не проявляются. Если дренирование легкого затруднено, симптомы воспалительного процесса остаются. Больной с трудом выделяет при кашле зловонную мокроту, у него фиксируются следующие характерные симптомы:
Последние фаланги пальцев приобретают форму «барабанных палочек»;
Ногти на пальцах рук становятся похожи на «часовые стекла».
Отхаркиваемая мокрота при выдерживании ее в емкости разделяется на фракции:
Нижняя – густой плотный слой тканевого детрита;
Средняя – жидкий гной со слюной;
Верхний – пенистая серозная жидкость.
За сутки у больного может выделиться до литра мокроты. Ее количество зависит от объема полости, образованной абсцессом.
Наиболее информативный метод диагностирования абсцесса легких – рентгенография. До прорыва абсцесса на снимке заметен инфильтрат в ткани легкого, после прорыва гнойного образования фиксируется светлое пятно с горизонтальным уровнем жидкости. Это исследование поможет поставить точный диагноз и дифференцировать его от других легочных заболеваний.
Дополнительные инструментальные методы:
МРТ, КТ легких – проводится при подозрении на кавитацию легкого или при сдавлении бронхов образованием большого размера;
Бронхоскопия – позволяет исключить злокачественные опухоли легкого;
Для исключения плеврита при появлении похожих симптомов проводится плевральная пункция.
Лабораторная диагностика – методы и показатели, подтверждающие заболевание:
Общий анализ крови – на первой стадии лейкоцитоз, повышенный уровень СОЭ, сдвиг лейкоцитарной формулы, на второй стадии показатели приближаются к норме, при переходе в хроническую стадию – признаки анемии, уровень СОЭ стабилен.
Общий анализ мочи – микрогематурия, альбуминурия, наличие белка;
Биохимический анализ крови – увеличение количества фибрина, гаптоглобинов, ?-глобулина.
Общий анализ мокроты – наличие атипичных клеток, жирных кислот, микобактерий туберкулеза, эластических волокон;
Бактериоскопия мокроты – выявление возбудителя;
Бактериальный посев мокроты – определение чувствительности возбудителя к антибактериальным препаратам.
По результатам диагностического обследования врач определяет тактику лечения, ориентируясь на тяжесть состояния больного.
Это заболевание лечат в стационарных условиях в отделении пульмонологии. В острой стадии больному показан постельный режим. Несколько раз в день, от 10 до 30 минут его помещают в дренирующее положение для стимулирования оттока мокроты.
Возможные манипуляции и лечебные процедуры:
Лечение антибиотиками, эффективно действующими против вида поразивших легкое патогенных бактерий – Клиндамицин, Ампициллин-сульбактам, Метронидазол, Цефтриаксон, Цефотаксим, Амоксициллин-клавуналат;
Переливание крови, аутогемотрансфузия – активирует иммунитет пациента;
Назначение антистафилококкового глобулина и гамма-глобулина при необходимости;
Бронхоальвеолярный лаваж – промывание полостей абсцесса антисептиками;
Трансторокальная пункция на крупных периферических абсцессах;
Трахеотомия и отсасывание мокроты у ослабленных пациентов;
Чрескожный или хирургический дренаж абсцессов;
Дренирование сопутствующей эмпиемы;
Резекция легкого при неэффективности консервативной терапии, множественных абсцессах, гангренозном поражении тканей.
Средняя продолжительность лечения абсцесса легкого – 3-6 недель, при крупных образованиях и множественных поражениях она продлевается до 6-8 недель.
Возбудители хронической формы заболевания те же, что и при острой форме патологии – грибы, грамотрицательные и грамположительные бациллы, различные штаммы стафилококка.
Диагностировать переход заболевания в хроническую форму непросто, потому что его симптомы могут быть минимальны, находиться в стадии ремиссии. Совершенствование методов диагностики и лечения острого абсцесса легкого привели к снижению числа переходов его в хроническую форму.
Клинические проявления хронической формы:
Симптомы интоксикации (головная боль, слабость, быстрое утомление);
Боль в груди на пораженной стороне;
Нарушение работы других органов неясной этиологии.
Причины перехода заболевания в хроническую форму:
Наличие множественных или слишком крупных абсцессов;
При неэффективном дренировании образовалась фиброзная капсула, покрытая соединительной тканью, что затрудняет уменьшение полости абсцесса;
Наличие секвестров в полости абсцесса, препятствующих полноценному дренажу;
После лечения образовалась сухая остаточная полость;
Сниженный иммунитет, неадекватный ответ организма на лечение;
Наличие в легком плевральных сращений, препятствующих деструкции полости абсцесса.
Наличие хронического воспалительного процесса негативно влияет на функционирование организма. Хроническая гипоксия и интоксикация продуктами жизнедеятельности патогенных бактерий, разбалансировка деятельности эндокринной и нервной системы приводит к опасным последствиям:
Формирование легочной гипертензии;
Нарушение микроциркуляции в тканях различных органов;
Нарушение белкового и энергетического обмена.
Хронический абсцесс легкого может осложниться легочным кровотечением, развитием сепсиса, вторичной бронхоэктазии, амилоидозом паренхимы.
Лечение хронического абсцесса. Единственно эффективный путь лечения – операционное вмешательство для удаления полости с гноем из легкого. Поскольку больные значительно ослаблены, требуется тщательная подготовка к операции.
Санация гнойной полости антисептиками;
Борьба с последствиями интоксикации;
Коррекция общего состояния организма больного для повышения иммунитета и резервных возможностей.
После операции важно уделить особое внимание реабилитации пациента для профилактики послеоперационных осложнений.
При реанимации особое внимание уделяется восстановлению кровообращения и дыхательной функции, профилактике инфекционного поражения. После расправления оперированного легкого, восстановления нормальных показателей крови, наличии у больного возможности самостоятельно вставать и ходить можно считать, что операция завершилась успешно.
Для профилактики образования абсцесса легких нужно своевременно лечить заболевания дыхательной системы, санировать полость рта и очаги хронического инфицирования.
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
5 лучших продуктов для мужской силы!
Боль в левом боку — что это может быть и как лечить?
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник
Неспецифическое воспаление легочной ткани, которое приводит к образованию в ней наполненной гноем полости, называется острым абсцессом. Информацию по частоте этой патологии найти сложно. Стоит отметить, что абсцесс легкого развивается на фоне травм, аспирации бронхов, недолеченной пневмонии или туберкулеза.
Основная причина развития абсцесса – проникновение в легкое бронхогенным путем бактерий: золотистого стафилококка, кишечной палочки, пневмококка, пептококка. Еще патология развивается вследствие попадания в бронхи инородного тела. Так, абсцесс вызывают следующие заболевания и состояния:
- пародонтоз;
- тонзиллит;
- гингивит;
- инфаркт легкого;
- ранения и прямые повреждения грудной клетки;
- тромбофлебит;
- бронхоэктатическая болезнь;
- септикопиемия;
- крупозная или вирусная пневмония;
- опухоли, рубцы, суживающие просвет бронха;
- попадание в бронхи рвотных масс.
Процесс абсцедирования легочной ткани может происходить по-разному. Всего выделяют три основных варианта течения этой деструктивной патологии:
Развивается примерно спустя 1,5–3 недели после начала пневмонии на фоне обычной динамики воспаления. Состояние пациента улучшается, но затем снова поднимается температура, появляются боли в груди, нарастает интоксикация. Все заканчивается выделением гнойной мокроты.
Происходит на протяжении 3–4 недель после возникновения пневмонии и выглядит как ее затянувшаяся форма при безуспешном лечении. У пациента наблюдаются постоянно высокая температура, интоксикации. Количество гнойной мокроты постоянно увеличивается.
Деструкция в легком возникает с самых первых дней заболевания, абсцесс – спустя 5–10 суток. Патология приводит к аспирационным процессам.
Кроме острого существует хроническая форма абсцесса. Еще выделяют его осложненный тип, когда присоединяются пневмоторакс, эмпиема плевры и пр. Другие классификации гнойных процессов в легочной ткани:
- Этиология. В зависимости от возбудителя патология делится на следующие формы: стафилококковую, анаэробную, колибациллярную, пневмококковую, смешанную.
- Происхождение. С учетом этого критерия гнойный процесс бывает бронхогенным, гематогенным, травматическим, аспирационным, ретростенотическим, метастатическим, инфарктным.
- Локализация. По расположению в легочной ткани абсцессы бывают центральными и периферическими, двусторонними, лево- или правосторонними.
- Количество. Абсцесс бывает одиночным или множественным.
Для острого абсцесса характерно постадийное развитие. Симптомы напрямую зависят от фазы заболевания. Всего в его течении выделяют две основные стадии:
- Стадия формирования гнойника. Продолжается 7–10 дней, но может затянуться до 2–3 недель. Иногда встречается стремительное формирование гнойника – за 2–3 суток. На этой стадии нарастают симптомы интоксикации.
- Стадия вскрытия гнойной полости. Длится 1–2 дня, после чего начинают развиваться осложнения заболевания. После прорыва состояние пациента улучшается. Анализы крови тоже указывают на угнетение инфекционного процесса. При быстром гнойном расплавлении возникает гангрена.
На ранней стадии ткани легкого начинают воспаляться, эта зона инфильтруется. Гной начинает распространяться от центра к периферическим участкам – возникает полость в виде гнойника. Основные симптомы этой стадии абсцедирования:
- озноб;
- сильное потоотделение;
- резкое повышение температуры до 40 градусов;
- тахикардия;
- болезненные ощущение в груди со стороны пораженного легкого;
- влажные хрипы;
- слабость;
- головная боль;
- отсутствие аппетита;
- ослабленное дыхание;
- сухой непродуктивный кашель.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник

Одним из наиболее опасных воспалений является абсцесс легкого, имеющий яркую клиническую картину и быстро ухудшающий общее состояние пациента.
Абсцесс легкого характеризуется гнойно-деструктивными проявлениями. В ходе воспалительного процесса образуется один или несколько внутренних нарывов (полостей) в легких (в паренхиме) с гноем. Воспаление сопровождается интоксикацией и лихорадкой.
По статистике чаще всего патология диагностируется у мужчин работоспособного возраста. Причем большинство (2/3) заболевших злоупотребляли алкоголем. Это информация к размышлению.
С точки зрения медицины, принято говорить, что тот самый нарыв образуется путем расплавления ткани. Образуется полость, ограниченная как бы пленкой (пиогенная мембрана). И внутри этой полости собирается гной.
Абсцессы могут встречаться во всех паренхиматозных органах, а также в коже, подкожной клетчатке и других мягких тканях. Возникают они вследствие проникновения в ткани гноеродных микроорганизмов и только при условии сохранного иммунитета.
Абсцесс легкого – это ситуация, при которой бактерии проникают в паренхиму органа.
Происходит это тремя путями – через бронхи, с током крови или с током лимфы. Оказываясь в ткани легкого, микроорганизмы провоцируют возникновение воспаления и разрушают паренхиму.
Абсцесс легкого – это воспаление, при котором образуется полость, заполненная гноем, которая может опорожняться (дренироваться) самостоятельно через рядом лежащий бронх.
Для некоторых абсцессов характерно рецидивирующее заполнение гноем после опорожнения.
Этиологическими факторами абсцесса могут быть гноеродные бактерии, грибы или, реже, простейшие. К числу последних относится 
Причины возникновения абсцесса легкого могут быть следующими:
- пневмонии и пневмониты;
- бронхоэктатическая болезнь;
- туберкулезный процесс ;
- инфаркт и гангрена легкого;
- гнойные заболевания зубочелюстного аппарата, например, кариес;
- аспирация содержимого желудка во время рвоты;
- сепсис в стадии септикопиемии.
Очень редко возникают первичные абсцессы, когда микроорганизмы попадают в легкие из окружающей среды и воспаление сразу идет по пути образования абсцесса.
Попасть в паренхиму легкого микроорганизмы могут тремя путями:
- Бронхогенный. В этом случае возбудитель либо изначально проникает в организм через бронхи, либо находится в ротовой полости, откуда вместе с воздухом проникает в легкое.
- Лимфогенный. Этот путь осуществляется в том случае, если очаг инфекции находится в легких или близлежащих тканях и микроорганизмы перемещаются оком лимфы.
- Гематогенный. Процесс распространения возбудителя током кровью получил название сепсис. В случае, если возникают гнойные очаги в разных органах из-за перемещения микроорганизмов по кровеносным сосудам, говорят о септикопиемии.

Респираторный синдром проявляется кашлем с отделением мокроты. Продуктивный кашель – свидетельство того, что абсцесс дренируется через бронх. Количество мокроты зависит от величины абсцесса и диаметра бронха, с которым он связан.
Возможно развитие и других симптомов, но встречаются они реже и только в том случае, если выполняются определенные условия. Боль в грудной клетке выраженной интенсивности, связанная с актом дыхания, возникает в том случае, если абсцесс расположен близко к плевре.
Сухой кашель еще до прорыва содержимого в бронх может возникнуть, если крупный абсцесс сдавливает бронхиальное дерево.
Стоит учитывать, что общеинфекционный синдром хорошо выражен в первую фазу заболевания, когда абсцесс закрыт. Во вторую фазу, когда происходит отток гноя, интоксикация значительно уменьшается, температура тела постепенно нормализуется.
Абсцесс в своем развитии проходит несколько фаз – от формирования воспаления до его разрешения, от заполнения полости, до ее опорожнения и заживления.
Под действием этиологического фактора постепенно воспаление распространяется от центра к периферии. Погибшие нейтрофильные лейкоциты вместе с фрагментами некротизированного легкого и погибшими бактериями образуют гной.
Таким образом образуется полость, стенками которой являются несколько рядов плотно расположенных друг к другу иммунных клеток, а содержимым – гнойный экссудат.
Со временем абсцесс может прорвать стенку бронха, вследствие чего содержимое его полости выйдет наружу. Дренированные абсцессы постепенно опорожняются, а затем либо заживают, либо переходят в хроническую форму.
Фибробласты – это клетки, синтезирующие коллаген – основной элемент соединительной ткани, они в стенке абсцесса легкого есть всегда. Если полость опорожняется и в ней больше нет воспаления, она заживает.
В случае, если абсцесс легкого полностью не санирован и пиогенная мембрана продолжает вырабатывать гной, соединительная ткань начинает разрастаться по периферии абсцесса. Таким образом в стенке полости возникает самый наружный ее слой – фиброзный. Так возникает хронический абсцесс.
По течению абсцессы разделяются на два вида:
- Острый – возникший менее двух месяцев назад, имеющий тонкую пиогенную мембрану, вскрывшийся или не вскрывшийся в бронх;
- Хронический – существующий более двух месяцев, имеющий толстую капсулу с разрастанием соединительной ткани по периферии, как правило периодически дренируется бронхом.
Пиогенная мембрана постепенно рассасывается, на месте абсцесса формируется участок соединительной ткани. Если полость была небольшого диаметра, после ее заживления, никакие остаточные явления могут быть не видны. Если полость была большой, остается участок фиброза.
Хронический абсцесс легкого более опасен, он имеет затяжное течение и может существовать десятилетиями.
Каждое обострение сопровождается теми же симптомами, что характерны для острого абсцесса. При этом вокруг патологического очага постепенно разрастается соединительная ткань, образуя грубые фиброзные тяжи.
Длительно существующий патологический очаг в легком приводит к нарушению функционирования бронхо-легочной системы. Развиваются такие симптомы, как: постоянная одышка, непереносимость физической нагрузки, синюшность кожных покровов. Со временем начинает страдать и сердечно-сосудистая система, что может привести к сердечной недостаточности.
Наличие длительное время существующей полости в легком создает опасность повреждения плевры. Любая травма грудной клетки может привести к разрыву стенки абсцесса и образованию пневмоторакса, лечить который придется оперативным путем.
Диагноз абсцесс легкого можно поставить с помощью следующих методов исследования:
- Физикальные. В том случае, если абсцесс имеет маленький диаметр и находится достаточно глубоко в легком, обнаружить его с помощью физикальных методов исследования невозможно. Большие и поверхностные абсцессы можно выявить с помощью аускультации и перкуссии. Аускультативно над не дренированным абсцессом выслушивается ослабленное бронхиальное дыхание, над дренированным – амфорическое дыхание. Перкуторно над заполненным абсцессом определяется притупление звука, над опустошенным – коробочный его оттенок.
- Лабораторные. Общий анализ крови не позволяет подтвердить или опровергнуть наличие абсцесса, но позволяет увидеть воспалительные изменения в крови. При этом наблюдается повышение нейтрофильных лейкоцитов и сдвиг лейкоцитарной формулы до юных форм. В тяжелых случаях возможно развитие анемии.
- Обзорная рентгенография органов грудной клетки. Рентгенографическая картина зависит от стадии патологического процесса. Не дренированный абсцесс выглядит как округлое затемнение с четкими ровными контурами. Дренированный абсцесс выглядит как полость с горизонтальным уровнем жидкости. Если полость тонкостенная – абсцесс острый, если ее стенки толстые – хронический. По мере развития заболевания, вокруг или внутри абсцесса появляются признаки фиброзных изменений.
- Компьютерная или магнитно-резонансная томография. Являются такими же методами визуализации легких, как и рентген. Однако КТ и МРТ позволяют послойно рассмотреть ткань легких и создать их трехмерную проекцию. Это необходимо для определения точной локализации и размеров абсцесса.
- Анализ мокроты. Проводится в специальной лаборатории после сбора мокроты в стерильный контейнер. С помощью микроскопии удается обнаружить в мокроте большое количество нейтрофильных лейкоцитов и бактерии. Кроме того, проводят бактериологическое исследование для выявления вида возбудителя и его чувствительности к антибиотикам.
- Бронхоскопия. Этот вид исследования выполняют очень редко. Он необходим в тех случаях, когда необходимо ускорить процесс дренирования абсцесса или провести дифференциальную диагностику с заболеваниями бронхов.
Абсцесс легкого лечат консервативно или с помощью хирургических методов.

Острый дренированный абсцесс легкого можно лечить консервативно. Прежде всего используют этиотропную терапию, воздействуя на возбудителя инфекции. Для этого применяют антибиотики сначала широкого спектра действия, а затем – по результатам антибиотикограммы.
Дополнительно назначают нестероидные противовоспалительные препараты, например, ибупрофен. Они позволяют снизить температуру и ускорить процесс заживления.
Важным условием выздоровления является полный покой пациента и калорийное питание, богатое белковыми продуктами и витаминами.
Дренировать абсцесс можно через бронхиальное дерево. Для этого дренаж проводят с помощью бронхоскопа и отсасывают содержимое полости. Затем ее можно санировать путем введения в полость антибактериальных препаратов.
Хронические абсцессы необходимо удалять. Как правило, вычленить их самостоятельно не представляется возможным. Для этого проводят сегментэктомию – удаление сегмента легкого или лобэктомию – удаление доли.
В случае, если в патологический процесс вовлекается больше одной доли, проводится пульмонэктомия – удаление легкого. Последняя из перечисленных операций при абсцессе проводится крайне редко.
Возможно полное выздоровление или возникновение незначительных остаточных явлений. При хроническом абсцессе прогноз сомнительный, поскольку лечить его достаточно сложно, и он представляет опасность для здоровья. Если развились необратимые осложнения заболевания, прогноз неблагоприятный.
Профилактикой абсцесса легкого, прежде всего, является лечение первичных очагов эндогенной инфекции. Для этого важное значение имеет своевременное обращение к врачу при ухудшении самочувствия и возникновении общеинфекционных проявлений.
источник