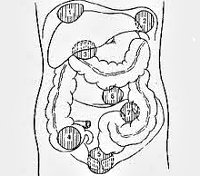
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Гнойно-септические осложнения ВИЧ-инфицированных больных Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Тимербулатов В.М., Сибаев В.М., Тимербулатов Ш.В., Тимербулатов М.В., Валишин Д.А.
Острая хирургическая патология у больных с ВИЧ-инфекцией протекает значительно тяжелее из-за иммунодефицита, оппортунистических и сопутствующих инфекций, особенно при генерализации коинфекции и неопластических процессов.Цель исследования выявление основных патофизиологических факторов, влияющих на результаты лечения гнойно-септических состояний у ВИЧ-инфицированных больных и поиск путей их улучшения.В результате исследования выявлено решающее влияние на тяжесть течения гнойно-септических абдоминальных заболеваний у ВИЧ-инфицированных больных таких факторов, как исходный фон, включающий продолжительность заболевания, стадия ВИЧ-инфекции , эффективность антиретровирусной терапии (АРТ), наличие коморбидной патологии. Гнойно-воспалительные поражения мягких тканей при ВИЧ инфицировании отличаются слабо выраженными признаками местного воспаления, поэтому для уточнения обширности и глубины поражения диагностические исследования необходимо дополнить УЗИ. Своевременная стартовая антибактериальная терапия крайне важна для купирования гнойно-воспалительного процесса. При этом необходимо практически во всех случаях учитывать наличие смешанной микрофлоры.Ранняя диагностика ВИЧ-инфекции , систематически проводимая АРТ, адекватное вскрытие и дренирование гнойных очагов, применение при этом миниинвазивных технологий, таргентная антибактериальная терапия позволяют улучшить результаты лечения данной категории больных.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Тимербулатов В.М., Сибаев В.М., Тимербулатов Ш.В., Тимербулатов М.В., Валишин Д.А.,
The course of an acute surgical pathology at patients with HIV infection is much severe because of an immunodeficiency, the opportunistic and accompanying infections, especially at generalization of a coinfection and neoplastic processes.Research objective is >HIV infection stage, effectiveness of antiretroviral therapy (ART), existence of comorb >HIV infection differ in poorly expressed signs of local inflammation, therefore, it is necessary to enhance diagnostic tests with ultrasonography for specification of extensiveness and depth of lesion. Timely starting antibacterial therapy is extremely important for arresting pyoinflammatory process. At the same time it is necessary to cons >HIV infection which is systematically carried out by ART, adequate opening and a drainage of suppurativefocuses, usage of mini-invasive technologies, targent antibacterial therapy allow to improve the results of treatment of this category of patients.
ме, особенно их катаболического пула. Накопление ВН и СММ в эритроцитах следует рассматривать как механизм обезвреживания ЭТ путем связывания с гликокаликсом. Уменьшение выведения ВН и СММ с мочой отражает нарушение экскреторной функции почек, но не указывает на развитие ЭИ. Уровень ВН и СММ в плазме, эритроцитах и моче зависит от степени тяжести и периода ГЛПС. Некоторые осмотически активные ЭТ (моче-
вина, креатинин и МСМ (254 нм)) не выводятся почками при ГЛПС в результате развивающейся ОПН, но утрачивают токсичность при образовании связи с гликокаликсом эритроцитов. Кишечные же токсины являются составной частью ВН и СММ плазмы крови, но не инактивируются гликокаликсом эритроцитов, не выводятся почками при ОПН и, обладая свойствами ЭТ, участвуют в развитии интоксикации у больных ГЛПС.
Сведения об авторах статьи:
Бородина Жанна Ивановна — ассистент кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО ИГМА Минздрава России. Адрес: 426000, г. Ижевск, ул. Труда, 17. E-mail: jannaborodina@yandex.ru.
Каменщикова Татьяна Михайловна — ассистент кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО ИГМА Минздрава России. Адрес: 426000, г. Ижевск, ул. Труда, 17. E-mail: tmkamenshikova@gmail.com.
Малинин Олег Витальевич — к.м.н., доцент, зав. кафедрой инфекционных болезней и эпидемиологии ФГБОУ ВО ИГМА Минздрава России. Адрес: 426000, г. Ижевск, ул. Труда, 17. E-mail: oleg.malinin@yahoo.com.
Манахов Константин Михайлович — врач-ординатор кафедры поликлинической терапии с курсами клинической фармакологии и профилактической медицины ФГБОУ ВО ИГМА Минздрава России. Адрес: 426000, г. Ижевск, ул. Труда, 17. E-mail: kmanakhov@yandex.ru.
1. Дьяченко, И.И. Информационный бюллетень: анализ работы инфекционной службы Удмуртской республики за 2015 год/ И.И. Дьяченко, Н.С. Кирпичёва. — Ижевск, 2016. — 64 с.
2. Клинические особенности геморрагической лихорадки с почечным синдромом в России / В.Г.Морозов [и др.] // Медицинский совет. — 2017. — № 5. — С.156-161.
3. Фазлыева, Р.М. Геморрагическая лихорадка с почечным синдромом в Республике Башкортостан / Р.М. Фазлыева, Д.Х. Хуна-фина, Ф.Х. Камилов. — Уфа: Изд-во Башкирский государственный медицинский университет, 1995. — 242 с.
4. Малахова, М.Я. Эндогенная интоксикация как отражение компенсаторной перестройки обменных процессов в организме / М.Я. Малахова // Эфферентная терапия. — 2000. — Т. 6, № 4. — С.3-14.
5. Медицинские лабораторные технологии: справочник / А.И. Карпищенко [и др.]. — СПб.: Изд-во Интермедика, 1999. — Т. 2. — 653 с.
6. Гиттер, А. Справочник по клиническим и функциональным исследованиям / А. Гиттер, Л. Хейльмейер. — М.: Медицина, 1966. — 612 с.
УДК 616.988:616.94 © Коллектив авторов, 2017
В.М. Тимербулатов, В.М. Сибаев, Ш.В. Тимербулатов, М.В. Тимербулатов, Д.А. Валишин ГНОЙНО-СЕПТИЧЕСКИЕ ОСЛОЖНЕНИЯ ВИЧ-ИНФИЦИРОВАННЫХ БОЛЬНЫХ
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России г. Уфа
Острая хирургическая патология у больных с ВИЧ-инфекцией протекает значительно тяжелее из-за иммунодефицита, оппортунистических и сопутствующих инфекций, особенно при генерализации коинфекции и неопластических процессов.
Цель исследования — выявление основных патофизиологических факторов, влияющих на результаты лечения гнойно-септических состояний у ВИЧ-инфицированных больных и поиск путей их улучшения.
В результате исследования выявлено решающее влияние на тяжесть течения гнойно-септических абдоминальных заболеваний у ВИЧ- инфицированных больных таких факторов, как исходный фон, включающий продолжительность заболевания, стадия ВИЧ-инфекции, эффективность антиретровирусной терапии (АРТ), наличие коморбидной патологии. Гнойно-воспалительные поражения мягких тканей при ВИЧ инфицировании отличаются слабо выраженными признаками местного воспаления, поэтому для уточнения обширности и глубины поражения диагностические исследования необходимо дополнить УЗИ. Своевременная стартовая антибактериальная терапия крайне важна для купирования гнойно-воспалительного процесса. При этом необходимо практически во всех случаях учитывать наличие смешанной микрофлоры.
Ранняя диагностика ВИЧ-инфекции, систематически проводимая АРТ, адекватное вскрытие и дренирование гнойных очагов, применение при этом миниинвазивных технологий, таргентная антибактериальная терапия позволяют улучшить результаты лечения данной категории больных.
Ключевые слова: ВИЧ-инфекция, гнойно-септические осложнения.
V.M. Timerbulatov V.M. Sibaev, Sh.V. Timerbulatov, M.V. Timerbulatov, D.A. Valishin PURULENT-SEPTIC COMPLICATIONS IN HIV-INFECTED PATIENTS
The course of an acute surgical pathology at patients with HIV infection is much severe because of an immunodeficiency, the opportunistic and accompanying infections, especially at generalization of a coinfection and neoplastic processes.
Research objective is identification of major pathophysiological factors influencing the results of treatment of purulent-septic states at HIV-positive patients and searching of paths of their improvement.
The research resulted in determination of decisive influence on the severity of the course of purulent — septic abdominal diseases at HIV — infected patients of such factors as the initial background including the disease duration, the HIV infection stage, effectiveness of antiretroviral therapy (ART), existence of comorbid pathology. Pyoinflammatory lesions of soft tissues at HIV infection differ in poorly expressed signs of local inflammation, therefore, it is necessary to enhance diagnostic tests with ultrasonography for specification of extensiveness and depth of lesion. Timely starting antibacterial therapy is extremely important for arresting pyo-inflammatory process. At the same time it is necessary to consider nearly in all cases existence of mixed microflora.
Early diagnosis of HIV infection which is systematically carried out by ART, adequate opening and a drainage of suppurative focuses, usage of mini-invasive technologies, targent antibacterial therapy allow to improve the results of treatment of this category of patients.
Key words: HIV infection, purulent — septic complications.
Острая хирургическая патология у больных с ВИЧ-инфекцией протекает значительно тяжелее из-за иммунодефицита, оппортунистических и сопутствующих инфекций, особенно при генерализации коинфекции и неопластических процессов. Поэтому трудна не только диагностика, но и выбор тактики и метода лечения. Основные ошибки в лечении острой хирургической патологии у больных с 4Б-5-й стадиями ВИЧ-инфекции, которые составляют 22% случаев и делятся на диагностические и тактические в пред- и послеоперационном периодах [1-4].
Довольно часто у больных СПИДом встречаются абсцессы печени [2,5]. Гнойные процессы в печени чаще всего отличаются множественностью поражения и довольно крупными размерами полостей деструкции (до 10-15 см). Вне зависимости от генерализации оппортунистических инфекций, методом выбора лечения является хирургический -наружное дренирование под КТ-контролем, при его невозможности или неэффективности выполняют лапаротомию и санацию патологического очага. При небольших абсцессах ( 3 см) целесообразно наружное дренирование под контролем КТ, при его неэффективности необходима ла-паротомия с ликвидацией патологического очага и последующим дренированием.
Внеорганные абсцессы при терминальной стадии ВИЧ-инфекции с локализацией в брюшной полости и забрюшинном пространстве — наиболее частая острая хирургическая патология. Абсцессы брюшной полости выявляются в 25-50% случаев [6, 8, 9], их диагностика может вызывать сложности при наличии сопутствующего асцита. МСКТ с контрастным болюсным усилением позволяет выявлять не только топическую локализацию абсцессов, но и ее связь с просветом кишки. Довольно часто клиническая картина абсцессов брюшной полости у больных с терминальной стадией ВИЧ-инфекции не соответствует тяжести состояния пациентов. При небольших абсцессах (до 1-3 см) показано ми-ниинвазивное хирургическое лечение (дренирование), при крупных (>3 см) — лапаротомия. Внеорганные забрюшинные абсцессы встречаются реже, чем абсцессы брюшной полости [3,4], но клинически протекают тяжелее из-за более частой почечной недостаточности. Известно, что у ВИЧ-инфицированных пациентов практически всегда наблюдаются явления сепсиса. У больных с терминальной стадией СПИДа забрюшинные абсцессы устраняют хирургически, проводят санацию и дренирование забрюшинного пространства.
Особенно тяжело у ВИЧ-инфицированных больных протекает перитонит, причем при морфологическом исследовании во всех случаях обнаруживается туберкулезная инфекция [5,6]. У больных с асцит-перитонитом тяжесть состояния обусловлена выраженным полисерозитом, полиорганной недостаточностью, сепсисом, наличием большого количества свободной жидкости в брюшной и в грудной полостях. Таким больным показаны программированные лапаротомии и повторное дренирование грудной полости. Послеоперационная летальность в данных случаях достигает 40%.
Цель исследования — выявление основных патофизиологических факторов, влияющих на результаты лечения гнойно-септических состояний у ВИЧ-инфицированных больных, и поиск путей их улучшения.
Нами проведен ретроспективный анализ историй болезни больных с гнойными ослож-
нениями ВИЧ-инфекции и СПИДа за 20122016 годы, находящихся на стационарном лечении в ГБУЗ РБ «Больница скорой медицинской помощи» г. Уфы — клинической базе кафедры хирургии с курсом эндоскопии ИДПО ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России.
Экспресс-диагностика ВИЧ-инфекции иммунохромотаграфическим методом с помощью тест-полоски у больных с подозрением на данную инфекцию, поступающих в экстренном порядке, проводится в клинике с 1.08.2012 года. Чувствительность данного метода 100%, специфичность — 98,4%. Ежегодно экспресс-диагностика на ВИЧ-инфекцию проводится 200-300 больным. У 85% больных ВИЧ-инфекция подтверждается при углубленном исследовании.
Обследование и лечение исследуемых больных проводились в соответствии с протоколами диагностики, лечения и национальными клиническими рекомендациями по основному заболеванию, а также с учетом осложнения (синдрома), определяющего тяжесть патологического процесса, состояния больного и являющегося поводом для госпитального лечения. Обследование включало общеклиническое и лабораторное исследования, биохимический анализ крови, экссудатов, пунктатов, цитологическое, микробиологическое исследование пунктатов, выпотов, экссудатов, операционных образцов, эндоскопические (ФЭГДС, ФКС, лапароскопия) и лучевые (ультразвуковые, рентгенологические, КТ-, МРТ-исследования) исследования, при необходимости проводилось контрастное исследование сосудов с помощью КТ или инва-зивной ангиографии.
На стационарном лечении за 2012-2016 годы находилось 425 больных, из них 246 (57,88%) мужчин и 179 (42,12 %) женщин (рис. 1). Средний возраст составил 46 лет, у мужчин — 48, у женщин — 45 лет.
Рис. 1. Динамика госпитализации больных по годам периода наблюдения
Данные о распределении госпитализированных больных с ВИЧ-инфекцией по спе-
циализированным отделениям представлены в табл. 1. Профиль отделения при госпитализации определяли в зависимости от характера осложнения, определяющего ведущий синдром, тяжести патологического процесса и состояния конкретного больного.
Сведения о госпитализации больных с осложнениями _ВИЧ-инфекции в профильных отделениях_
Профиль отделения Количество больных
Отделение абдоминальной хирургии 22 5,1
Отделение интенсивной терапии
Наиболее часто больные с ВИЧ-инфекцией при наличии осложнений были госпитализированы в отделения неврологического профиля — неврологическое, отделение с нарушениями мозгового кровообращения и нейрохирургическое отделение. В целом поражения ЦНС составили 41,6%, среди них инфекционные осложнения (туберкулез, ток-соплазмоз, криптококкоз, герпес) — 54,8%. В ОРИТ первично были госпитализированы 18,3% больных. Показаниями для направления в данное отделение были тяжелое состояние больных (по шкале АРАСНЕ более 20 баллов), проявление синдрома системной воспалительной реакции (SIRS), признаки сепсиса (чаще при установленном источнике), тяжелые поражения головного мозга, выраженная кардио-респираторная недостаточность.
На втором месте по частоте находятся гнойно-септические поражения внутренних половых органов — гнойный аднексит, тубо-овариальные воспалительные опухоли, большие и гигантские злокачественные опухоли (саркомы) (17,6%).
У госпитализированных больных про-грессирование иммунодефицита варьировало в широких пределах, причем определенное прогностическое значение для прогрессирования ВИЧ имеют следующие факторы, которые учитывались при выборе стратегии лечения: наличие коморбидности; лекарственная полипрагма-зия; алкоголизм; наркомания; длительная инсоляция; проведение АРТ и ее регулярность.
Кроме того, необходимо учесть, что основной причиной летальных исходов ВИЧ-
инфицированных больных являются так называемые вторичные заболевания, которые определяют клиническую картину и тяжесть состояния больных.
Основной причиной смертности ВИЧ-инфицированных больных были заболевания легких, осложненные сепсисом.
Среди наблюдаемых нами больных у 114 была выявлена пневмония, чаще правосторонняя (48%), реже двухсторонняя (34%) и левосторонняя (18%). Мужчин среди них было 75%, женщин — 25%. Психоактивные препараты употребляли 58% больных пневмонией, 30% страдали алкоголизмом. Уровень СБ4 был определен у 46 больных с ВИЧ-инфекцией и пневмонией, при этом выявлено, что показатель СБ4 более 500*109/л наблюдался у 26 (22,8%), от 201 до 500х109/л — у 51 (44,7%) и менее 200х109/л — у 37 (32,4%) больных. Следует отметить, что распространенность воспалительного процесса в легких коррелирует с показателями уровня СБ4. Двухсторонняя пневмония с сепсисом была выявлена у ВИЧ- инфицированных больных с показателями СБ4 менее 200* 109/л. У этих же больных в последующем выявлялись абсцессы легких, как правило, множественные, вне-легочные осложнения в виде плеврита, экссу-дативного перикардита. Указанные тяжелые осложнения также встречались у ВИЧ-инфицированных больных в продвинутых стадиях заболевания (4Б и 4В стадиях).
Клиническая картина пневмоний у ВИЧ-инфицированных больных характеризуется выраженной лихорадкой — температура тела повышалась до 39,5°С и, несмотря на массивную антибактериальную, антипирети-ческую терапию, температура сохранялась в течение более 10 суток. Характерными признаками также были распространенная лим-фаденопатия и увеличение печени. При УЗИ выявлено увеличение лимфатических узлов до 7мм (в среднем 7,1±0,63 мм), печени — до 1,5 см (1,5±0,23 см). Потеря массы тела у больных колебалась от 10% и более, у 12 (10,52%) больных была установлена кахексия. При лабораторном исследовании во всех случаях выявлена анемия, в том числе у 22,8% -тяжелая (НЬ менее 70 г/л), ускорение СОЭ (39,84±1,92 мм/час), лейкопения (3,18±1,06 109/л). При биохимическом исследовании крови выявлено увеличение уровня печеночных трансфераз: показатель АЛТ составил в среднем 70,43±2,46 мкмоль/л; креатинин -123,48±4,12мкмоль/л.
При стандартном исследовании на наличие патогенных и условно-патогенных микро-
организмов крови при ВИЧ-инфицировании цитомегаловирус (ЦМВ) выявлен у 40% больных, вирус простого герпеса (ВПГ) — у 38%, грибы рода Candida в ротовой полости — у 13%. При микробиологическом исследовании мокроты высевались различные микробные ассоциации: St. aureus, St.epidermidis, St. haemolyti-cus, Str. pneomoniae, E.coly, Klebsiella pneomo-niae. У 10 (8,7%) больных установлена пнев-моцитная пневмония.
При лечении больных за период стационарного лечения были использованы 2-3 препарата антибиотиков (цефалоспорины, кар-бапенемы, полусинтетические пенициллины).
В ходе исследования установлено, что все больные с пневмонией, у которых развился сепсис, употребляли внутривенно наркотики. Во всех случаях были отмечены клинико-лабораторные проявления острого повреждения почек — в первые 2-3 дня в виде олигоану-рии, далее до 7-8-го дня — в виде полиурии.
Стационарное лечение больных в этой группе было в 1,8 раза длительнее, чем у больных с пневмонией без ВИЧ-инфицирования.
Абсцессы печени были выявлены у 13 больных, что составило 15,47% от числа больных с острой абдоминальной хирургической патологией. Особенностью данного вида гнойного осложнения у ВИЧ-инфицированных больных было наличие нескольких, иногда множественных абсцессов размерами до 10 см и более в диаметре. Диагноз абсцесса печени уточняли при УЗИ и МСКТ.
Клиническая картина абсцессов печени достаточно скудна: у больных отмечали лихорадку (более 38,5%), неприятные ощущения, незначительные боли в правом подреберье, лейко- и нейтропению, тромбоцитопению, гипопротеин- и гипоальбуминемию, у 4 больных наблюдалась желтуха (уровень билирубина составил более 40ммоль/л).
При наличии абсцессов печени под контролем УЗИ или КТ производили пункцию абсцесса и наружное чрескожное дренирование (n=9). При множественных абсцессах (n=4) наружное чрескожное дренирование выполняли под контролем лапароскопии и дополнительно УЗИ. В трех случаях ввиду смещения дренажей и их неэффективности проведено повторное дренирование абсцесса. В послеоперационном периоде проводились инфузионная интенсивная антибактериальная терапия, коррекция белкового и электролитного обмена. Особенностью при абсцессах печени при ВИЧ-инфекции явились длительное очищение полостей абсцессов, необходимость промывания полостей растворами анти-
септиков, а продолжительность дренирования достигала 10-18 дней.
Абсцессы селезенки — наиболее частая форма гнойных осложнений у ВИЧ-инфицированных больных, они выявляются у всех больных при генерализации процесса сепсисом. Наиболее характерными являются мелкие множественные (10- 30 мм в диаметре) абсцессы, которые сочетаются с абсцессами других локализаций (легких, печени, поджелудочной железы, внеорганные). УЗИ и МСКТ были не всегда информативными при их диагностике абсцессов, более ценной является МРТ. Мелкие множественные абсцессы селезенки не требовали специального хирургического лечения. Только у двух больных во время лапаротомии при перитоните и больших размерах абсцессов с разрушением большей части селезенки была выполнена спленэктомия.
Перитониты и внеорганные (межпетельные, тазовые, поддиафрагмальные, под-печеночные) абсцессы встречались в 34,3% случаев среди острых хирургических заболеваний органов брюшной полости. Внеорган-ные абсцессы достигали 4,5-5,0 см в диаметре, чаще в количестве 2-3. Крайне тяжелое течение перитонита наблюдалось при поздних стадиях ВИЧ-инфекции (4Б и В — 5ст.) с развитием абдоминального сепсиса и полиорганной недостаточности (ПОН). У 48% больных при микробиологическом исследовании были высеяны туберкулезные бактерии, в остальных случаях — смешанная флора с присутствием микобактерий. Чаще перитонит протекал по типу асцита — перитонита с обильным экссудатом в брюшной полости, проявлением синдрома кишечной недостаточности II- III степеней. При КТ выявляли значительное количество выпота в брюшной полости, а также в плевральных полостях. Перфорации кишечника чаще были множественными, при лапароскопии и лапаротомии обнаруживали распространенный гнойно-казеозный процесс, значительное утолщение стенок кишечника и брыжейки. Летальность у этих больных была крайне высокой и наступала на фоне сепсиса и некупированного перитонита (рис. 2).
Во всех случаях гнойно-воспалительных осложнений выявляли лимфаденопатию. Генерализованная лимфаденопатия (42%) наблюдалась у больных с тяжелой гнойной инфекцией при наличии органной дисфункции или ПОН, генерализации инфекции (сепсис) и проявлялась в увеличении не менее двух лимфатических узлов до размеров более 1 см в двух группах лимфатических узлов и более в тече-
ние 3 месяцев и более. Лимфатические узлы, как правило, безболезненны, не спаяны между собой, мягко-эластической консистенции, размерами от 1 до 5 см. У 12 больных выявлено инфицирование лимфатических узлов (у 8 -паховых, у 4 — подмышечных) с развитием гнойного лимфаденита. Ввиду атипичности течения лимфаденита, для уточнения диагноза было использовано ультразвуковое исследование, которое позволило установить точный диагноз. Всем больным выполнено хирургическое лечение — вскрытие, санация и дренирование гнойников.
Рис. 2. Формирующийся абсцесс брюшной полости
Если при ЫП стадиях ВИЧ-больные относительно удовлетворительно переносят хирургическое вмешательство, то при ^-У стадиях послеоперационный период характеризуется различными осложнениями.
Среди наблюдаемых нами больных у 58 возникли следующие гнойные осложнения мягких тканей: инфицированная рана — у 6 (10,34%), абсцессы (в т.ч. постинъекционные) -у 12 (20,68%); флегмоны — у 22 (37,93%); нагноившаяся гематома — у 11 (18,96%); тромбофлебит — у 7 (12,06%).
Особенностью гнойных заболеваний мягких тканей при ВИЧ- инфекции явилось развитие у 39 (67,24%) больных сепсиса даже после своевременного радикального вскрытия и дренирования гнойников. Диагноз сепсис был подтвержден при бактериологическом исследовании крови (выделены 81. аигеш, Е.со1у, клебсиелла, клостридии, чаще смешанная флора) высокими показателями С-реактивного белка (СРБ) — 180±12,5 мг/л, прокальцитонина — 8,6±1,8 нг/мл.
К особенностям гнойно-септических процессов при ВИЧ-инфекции можно также отнести относительно слабо выраженные местные проявления воспаления со стороны кожи, хотя процессы протекали по типу цел-люлита, мионекроза, некротизирующего фас-циита. Поэтому для уточнения диагноза и оценки топографоанатомических параметров важное значение имеет ультразвуковое иссле-
дование, которое позволяет определить распространенность деструктивного процесса, его глубину, вовлеченность фасций и мышц в воспалительный процесс, нередко выявить газ.
Гнойно-воспалительные процессы при ВИЧ-инфекции протекали на фоне выраженной лейкопении, нейтропении (менее 3 тыс./л), дефиците СБ4 клеток (табл. 2,3).
Гематологические показатели у больных с ВИЧ-инфекцией и гнойными осложнениями_
Виды гематологических нарушений Количество
Анемия (гемоглобин менее 100г/л) 19 12,3
Нейтропения (абс. число нейтрофи-лов менее 1300/мкл) 18 10,7
Тромбоцитопения (количество тромбоцитов менее 120 тыс/мкл) 17 8,1
Гематологические нарушения при гнойно- септических заболеваниях у больных с ВИЧ- инфекцией и СПИДом, %
Виды гематологических нарушений При ВИЧ-инфекции При СПИДе
Во время операции наблюдали клинические признаки целлюлита, мионекроза, некротизирующего фасциита. Экссудат был скудный, мутный с геморрагической примесью, что соответствует картине неклостри-диальной анаэробной инфекции. В ходе хирургических вмешательств проводили широкое вскрытие гнойника, его затеков в мышцах и под фасциями, обширную некрэктомию, широкое проточное дренирование полостей для послеоперационного промывания.
В послеоперационном периоде двум третям больных потребовалось в среднем 2,6 дополнительных вмешательств в виде повторных вскрытий, дренирования новых затеков, некрэктомий. У этих больных отмечено вялое течение раневого процесса, что обусловливало длительные сроки стационарного лечения (26,4±4,7 дня). Аутодермопластика для закрытия обширных дефектов кожи потребовалась 8 пациентам.
Массивная стартовая антибиотикотера-пия при гнойно-септических осложнениях у ВИЧ-инфицированных больных часто не способствует купированию воспалительного процесса и не препятствует прогрессирова-нию местного процесса, а также генерализации инфекции, развитию сепсиса, септического эндокардита, который был отмечен у 22 (37,93%) больных. Оценку эффективности стартовой антибактериальной терапии проводили через 24 и 48 часов по динамике уровня СРБ. Установлено, что у 37 (63,79%) больных
терапия была неэффективной, поскольку не было отмечено существенного снижения уровня СРБ (исходный уровень составил 180±12,5мг/л, через 24 часа — 168,6±20,4 мг/л, через 48 часов — 154±18,7мг/л (Р>0,05)). Указанная ситуация требовала пересмотра антибактериальной терапии, перехода на антибиотики резерва, что существенно повлияло на стоимость лечения.
Часто в послеоперационном периоде вследствие размножения оппортунистической флоры, иммунодепрессии, резистентности к антибиотикам значительно повышается риск дополнительных системных осложнений, развития ПОН и, в конечном итоге, неблагоприятного исхода. При исследовании микрофлоры на чувствительность к антибиотикам в 3 случаях был высеян штамм клебсиеллы, обладающей резистентностью ко всем антибиотикам.
Летальность при гнойно-септических осложнениях у ВИЧ-инфицированных больных составила 22,41%. Основными причинами были тяжелый сепсис, полиорганная недостаточность (13 случаев) и тромбоэмболические осложнения (ТЭЛА — 2 случая). Риск смерти у ВИЧ-инфицированных больных с гнойными осложнениями и тяжелой анемией (НЬ менее 80 г/л) в 7 раз был выше по сравнению с больными, имеющими легкую анемию (табл. 4).
Выраженность анемии у выживших и умерших
ВИЧ- инфицированных больных с гнойными осложнениями
Исход Уровень гемоглобина, г/л ОР:95%ДИ*
Умершие Менее 80 4,83:3,76-7,68
*ОР:95%ДИ — относительный риск с 95% доверительным интервалом.
1. Гнойно-воспалительные поражения мягких тканей при ВИЧ инфицировании отличаются слабо выраженными признаками местного воспаления, поэтому для уточнения обширности и глубины поражения диагностические исследования необходимо дополнить УЗИ, которое в данном случае является целесообразным для определения объема хирургического вмешательства.
2. При хирургическом вмешательстве следует отдавать предпочтение пункционным методам вскрытия гнойников под контролем УЗИ и КТ. В случае их невозможности гнойники должны вскрываться широко, дренироваться с установкой проточно-промывной системы.
3. Своевременная стартовая антибактериальная терапия крайне важна для купирования гнойно-воспалительного процес-
са. При этом необходимо практически во всех случаях учитывать наличие смешанной микрофлоры.
4. Прогностически высокоин-
формативным лабораторным методом кон-
троля эффективности антибактериальной терапии является определение уровня С-реактивного белка. Отсутствие достоверного его снижения является показанием для назначения антибиотиков резерва.
Сведения об авторах статьи: Тимербулатов Виль Мамилович — д.м.н., профессор, член-корр. РАН, зав. кафедрой хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО ФГБОУ ВО БГМУ Минздрава России. Адрес: 450008, г. Уфа, ул. Ленина, 3. E-mail: timervil@yandex.ru.
Сибаев Вазир Мазгутович — д.м.н., профессор кафедры хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО ФГБОУ ВО БГМУ Минздрава России. Адрес: 450008, г. Уфа, ул. Ленина, 3. E-mail: ahrb@ yandex.ru. Тимербулатов Шамиль Вилевич — д.м.н., профессор кафедры хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО ФГБОУ ВО БГМУ Минздрава России. Адрес: 450008, г. Уфа, ул. Ленина, 3. E-mail: timersh@yandex.ru. Тимербулатов Махмуд Вилевич — д.м.н., профессор, зав. кафедрой факультетской хирургии ФГБОУ ВО БГМУ Минздрава России. Адрес: 450008, г. Уфа, ул. Ленина, 3. E-mail: timerm@yandex.ru.
Валишин Дамир Асхатович — д.м.н., профессор, зав. кафедрой инфекционных болезней ИДПО ФГБОУ ВО БГМУ Минздрава России. Адрес: 450008, г. Уфа, ул. Ленина, 3. E-mail: damirval@yandex.ru.
1. Результаты десятилетнего выявления ВИЧ-инфекции в стационаре скорой медицинской помощи / Н.А. Беляков [и др.] // Медицинский академический журнал. — 2014. — № 14. — С. 48-54.
2. Структура обращений ВИЧ-инфицированных больных в стационар скорой помощи / С.Ф. Багненко [и др.] // ВИЧ-инфекция и иммуносупрессии. — 2011. — N° 3. — С. 81-87.
3. Леонова, О.Н. Тяжелые и коморбидные состояния у больных с ВИЧ-инфекцией: анализ неблагоприятных исходов / О.Н. Леонова, EB. Степанова, Н.А. Беляков // ВИЧ-инфекция и иммуносупрессии. — 2017. — № 9. — С. 55-64.
4. Коморбидные и тяжелые формы ВИЧ-инфекции в России / Н.А. Беляков [и др.] // ВИЧ-инфекция и иммуносупрессии. — 2016. -№ 3(8). — С. 9-25.
5. Савельева, Т.В. Особенности абдоминальной патологии у ВИЧ-инфицированных с клинической картиной «острого живота» -возможности лучевых методов диагностики (МСКТ и МРТ) / Т.В. Савельева, Т.Н. Трофимова, Д.М. Гинзберг // ВИЧ-инфекция и иммуносупрессии. — 2011. — № 2. — С. 31-36.
6. Каримов, И.Р. Гнойно-воспалительные и септические поражения у ВИЧ-инфицированных наркозависнмых лиц как факторы и показатели прогрессии ВИЧ-инфекции [Электронный ресурс] / И.Р. Каримов, Л.М. Киселева, Ю.И. Буланьков // Современные проблемы науки н образования. — 2012. — № 6: URL: http://www.science-education.ru/106-7678 (дата обращения: 07.12.2016).
7. Россохин, В.В. Злокачественные опухоли при ВИЧ-инфекции. Эпидемиология, патогенез, формы опухолей. Ч. 1 / В.В. Россо-хин, А.В. Некрасова, Н.Б. Михайлова // ВИЧ-инфекция и иммуносупрессии. — 2017. — № 9. — С. 7-21.
8. Major abdominal operations in aequired immunodefieiency syndrome / D. J. Dezel [et. al.] //Ann. Surg. — 1990. — N 56(7). — P. 445-450.
УДК 616.12-008.331.1-055.2-056.2-07:575.174.015.3 © Коллектив авторов, 2017
З.М. Исламгалеева, Л.Н. Мингазетдинова, А.В. Кабилова, А.Б. Бакиров ВЗАИМОСВЯЗЬ ЭНДОТЕЛИАЛЬНОЙ ДИСФУНКЦИИ С ПОЛИМОРФИЗМОМ ГЕНОВ SELP И VEGF У ЖЕНЩИН
С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ И АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа
Целью исследования явились изучение функционального состояния эндотелия у женщин с метаболическим синдромом и артериальной гипертонией, а также установление взаимосвязи распределения генотипов полиморфизма генов с эндоте-лиальной дисфункцией.
В исследование включено 126 женщин с артериальной гипертонией, из них у 104 определялся метаболический синдром, у 22 — только артериальная гипертония. Метаболический синдром установлен по критериям NCEP-ATP III (2004), среди которых ведущим является абдоминальное ожирение. Изучение функции эндотелия проводилось путем определения молекул межклеточной адгезии (VCAM-1, ICAM-2, sP-селектин), васкулотромбоцитарного фактора VEGF, эндотелина-1, фактора Виллебранда, адгезии тромбоцитов. Анализ генетического полиморфизма осуществлялся методом полимеразной цепной реакции синтеза ДНК гена SELP (sP-селектин) и гена VEGF. Установлено, что у женщин с метаболическим синдромом и артериальной гипертонией наблюдаются признаки дисфункции эндотелия, представленные максимальными значениями молекул адгезии VCAM-1 и sP-селектина, повышением показателей фактора роста VEGF, эндотелина-1. Полиморфизм генов молекулы адгезии SELP и фактора VEGF, установленный у больных с артериальной гипертонией, ассоциирован с показателями иммунного воспаления при метаболическом синдроме.
Ключевые слова: метаболический синдром, артериальная гипертония, эндотелиальная дисфункция, молекулы межклеточной адгезии, полиморфизм генов SELP и VEGF.
Z.M. Islamgaleeva, L.N. Mingazetdinova, A.V. Kabilova, A.B. Bakirov INTERDEPENDENCE OF ENDOTHELIAL DYSFUNCTION
WITH POLYMORPHISM OF SELP AND VEGF GENES IN WOMEN WITH METABOLIC SYNDROME AND ARTERIAL HYPERTENSION
источник
ЛИГ часто наблюдают у пациентов, инфицированных ВИЧ, и у больных, получающих длительную иммуносупрессивную терапию в качестве профилактики отторжения трансплантата или в рамках лечения аутоиммунных заболеваний или системных заболеваний соединительной ткани.
Используют все диагностические возможности, описанные выше (см. врезку 20-1), однако у данной категории пациентов часто возникают редкие оппортунистические инфекции. Кроме того, ВИЧ-инфицированные и пациенты, получающие иммуносупрессивную терапию, более подвержены развитию некоторых злокачественных новообразований, при которых также может возникать ЛНГ. Наиболее распространённые диагнозы представлены во врезке 20-3. Большинство инфекционных заболеваний, такие, как токсоплазмоз головного мозга, пневмоцистный или криптококковый менингит, имеют характерную клиническую картину, позволяющую сразу выставить диагноз. Другие заболевания, первым симптомом которых часто становится ЛНГ, обсуждены ниже.
Пиогенные абсцессы могут формироваться в любом месте. При СПИДе они нередко имеют необычную локализацию, например в простате или в придаточных пазухах носа. При объективном осмотре и в ходе диагностики следует исключать эти причины.
Инфекция Mycobacterium tuberculosis, как правило, манифестирует лихорадкой в сочетании с кашлем и потерей массы тела. На рентгенограмме органов грудной клетки обнаруживают инфильтраты в лёгочной ткани. Чаще наблюдают внелёгочное поражение, однако на рентгенограмме менее выражен фиброз и каверни- зация по сравнению с больными с нормальным уровнем иммунитета. Посев мокроты нередко отрицателен.
Mycobacterium avium-intracellulare — частая причина ЛНГ на тяжёлых стадиях СПИДа, которую обнаруживают у 10—20% больных. Воротами инфекции становится ЖКТ. Возбудитель диссеминирует по кровеносному руслу и обнаруживается в печени, костном мозге и лимфатических узлах. Клиническую картину характеризуют колебания температуры и ознобы. Диагностика основана на результатах специального посева крови, посева кала, костного мозга и биопсии печени.
Неходжкинская лимфома также нередко становится причиной ЛНГ на поздних стадиях СПИДа. Лимфома может формироваться в любом месте. У пациентов со СПИДом, как правило, обнаруживают обширное увеличение лимфатических узлов, что затрудняет диагностику только на основании клинической картины. Для подтверждения диагноза необходима биопсия увеличенных узлов, КТ органов брюшной полости и биопсия костного мозга.
Стойкая лихорадка неясного генеза возникает на поздней стадии СПИДа и может сохраняться в течение нескольких месяцев. Часто проводят попытки лечения инфекции Mycobacterium avium-intracellulare и пиогенных инфекций, которые обычно не дают результата, поэтому назначают симптоматическую терапию нестероидными и стероидными препаратами.
Врезка 20-3. Причины лихорадки неясного генеза на фоне ВИЧ-инфекции или у пациентов с иммуносупрессией
Бактериальные инфекции Пиогенная бактериальная инфекция (образование абсцесса)
Mycobacterium tuberculosis Mycobacterium avium-intracellulare Другие атипичные микобактерии Г рибковые инфекции Candida Cryptococcus Aspergillus Протозойные Токсоплазмоз ГТневмоцистная инфекция Злокачественные заболевания Лимфома Саркома Капоши Эпителиальные опухоли Стойкая лихорадка неясного генеза
Пациент, 65 лет, бизнесмен, обратился с жалобами на ознобы в течение 6 нед, потерю массы тела и слабость. Его жена умерла 5 лет назад, он долго пребывал в тяжёлой депрессии и нередко в большом количестве употреблял алкоголь. В течение многих лет пациент страдает запорами, по поводу которых регулярно принимает слабительные. По совету своего лечащего врача он поехал на восстановительный отдых в южную Италию, где у него однократно возникла боль в левой подвздошной области и диарея с незначительной примесью крови в кале. В течение 5 дней он получал антибиотики широкого спектра действия, и симптомы исчезли через 3 дня. Рецидивов диареи не было. Через
две недели после возвращения он почувствовал себя плохо, стала подниматься температура, появился дискомфорт в верхних отделах живота.
При осмотре: лёгкая анемия, температура 38,4 °С. Данные обследования живота в пределах нормы, за исключением лёгкой болезненности нисходящей ободочной кишки.
При обследовании: гемоглобин 102 г/л; средний объём эритроцитов 100 фл; средняя концентрация гемоглобина в эритроците 31 пкг; лейкоциты 10,4х109/л (80% нейтрофилов, 17% лимфоцитов, 3% эозинофилов); СОЭ 72 мм/ч; на рентгенограмме органов грудной клетки определяется незначительный выпот в плевральной полости справа и фиброз в верхних отделах слева. При микроскопии мочи: следы белка, в остальном — в пределах нормы. Серологические анализы на сальмонеллу отрицательны, за исключением анализа на антиген Н Salmonella typhi, положительный 1/10 при двух измерениях с интервалом 10 дней.
• Каков наиболее вероятный диагноз?
• Какие исследования дадут больше всего информации для диагностики?
• Каков ваш план неотложного лечения?
У данного больного был приступ диареи, купированный антибиотиками широкого спектра действия до начала нынешнего заболевания. Очень велика вероятность, что его нынешнее состояние связано с этим фактом. Нет объективных признаков скопления гноя в животе или полости таза, однако не исключена возможность абсцесса печени или подциафрагмально- го абсцесса. Первый вариант вероятнее, так как предшествующее заболевание быстро исчезло и вряд ли у пациента в это время произошла перфорация полого органа. Абсцесс печени чаще развивается у пожилых ослабленных пациентов, поэтому нередко он протекает с минимальными местными симптомами. Небольшой выпот в правой плевральной полости также подтверждает этот диагноз. После частичного лечения инфекции может возникать незначительный нейтрофильный лейкоцитоз.
Не исключено также скрытое злокачественное новообразование, и в первую очередь необходимо исключать поражение желудка, печени и кишечника. У европейцев рак печени практически всегда возникает на фоне цирроза печени. Его предшествующее заболевание трудно объяснить злокачественной патологией; продолжительность симптомов составляет всего лишь 6 нед, признаки метастазирования отсутствуют.
На рентгенограмме грудной клетки обнаружен фиброз в верхних отделах, однако этого слишком мало, чтобы предполагать у пациента туберкулёз лёгких. При туберкулёзе кишечника, вызвавшем диарею, не было бы реакции на антибиотики широкого спектра действия. Возможно поражение забрюшинных лимфоузлов, но это не объясняет предшествующего приступа диареи.
Длительность заболевания слишком велика для брюшного тифа. Серологические данные соответствуют иммунизации, но не инфекции. Высокая интермиттирующая лихорадка и ознобы не типичны для бруцеллёза. Лимфома с поражением забрюшинных лимфатических узлов может давать лихорадку, однако заболевание слишком непродолжительно и предшествующий приступ диареи этот диагноз также не объясняет. Несмотря на отсутствие признаков поражения печени, у пациента может быть цирроз печени в связи со злоупотреблением алкоголя, что становится причиной лёгкой лихорадки или может осложняться грамотрицательной септицемией.
Для обследования большое значение имеет УЗИ печени, так как оно может продемонстрировать дефект наполнения при абсцессе печени. При его обнаружении КТ позволяет дифференцировать абсцесс и опухоль. Следует выполнить посевы крови. Если УЗИ печени не даст результатов, целесообразно проведение рентгенологических исследований с пассажем бария и ирригоскопии для исключения рака желудка и кишечника. Высокая активность щелочной фосфатазы печёночного происхождения в сочетании с низкой концентрацией альбумина характерна для диффузного поражения печени. При обнаружении патологии печени рассматривают возможность тонкоигольной аспирации для бактериологического и цитологического исследования.
Если все эти обследования не дают результатов, оценивают целесообразность лапаротомии. До постановки диагноза лечение не проводят. В настоящее время назначают лишь симптоматическую терапию.
У данного больного был пиогенный абсцесс печени после приступа дивертикулита. При УЗИ печени обнаружен дефект наполнения, после аспирации которого и назначения антибиотиков широкого спектра действия пациент выздоровел.
источник
Абсцессы при перитоните возникают в типичных местах, где имеются благоприятные условия для задержки экссудата и отграничения его рыхлы ми спайками. Наиболее часто они локализуются в субдиафрагмальном, подпеченочном пространствах, между петлями кишечника, в боковых каналах, в подвздошной ямке, в дугласовом пространстве малого таза. Абсцесс может сформироваться вблизи воспаленного органа (червеобразный отросток, желчный пузырь и др.). Раннее отграничение воспаления предупреждает развитие диффузного перитонита (рис. 26.2).
Клиническая картина и диагностика. Клинические проявления абсцессов
весьма разнообразны: от легкого, почти бессимптомного течения до тяжелого, ха рактерного для синдрома системной реак ции на воспаление, сепсиса и полиорган ной недостаточности. Одним из тяжелых осложнений является прорыв гноя в сво бодную брюшную полость. Симптомы за висят от локализации гнойников.
Поддиафрагмальные и подпеченочные абсцессы могут образоваться в процессе лечения распространенного перитонита вследствие осумкования экссудата под диафрагмой, в малом тазу, т. е. в местах, где происходит наиболее интенсивное вса сывание экссудата. Нередко они являются осложнением различных операций на ор ганах брюшной полости или острых хирур гических заболеваний органов живота.
Клиническая картина и диагностика.
Больных беспокоят боли в правом или левом подреберье, усиливающиеся при глубоком вдохе. В ряде случаев они иррадиируют в спину, лопатку, пле чо (раздражение окончаний диафрагмального нерва). Температура тела по вышена до фебрильных цифр, имеет интермиттирующий характер. Пульс учащен. Лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Иногда абсцесс проявляется лишь повышением температуры тела. В тяжелых слу чаях наблюдается симптоматика, характерная для синдрома системной ре акции на воспаление, сепсиса, полиорганной недостаточности. При бес симптомном течении осмотр больного не дает существенной информации. Заподозрить абсцесс при отсутствии других заболеваний можно при нали чии субфебрильной температуры, ускоренной СОЭ, лейкоцитоза, неболь шой болезненности при надавливании в межреберьях, поколачивании по правой реберной дуге. При тяжелом течении болезни имеются жалобы на постоянные боли в правом подреберье, боли при пальпации в правом или левом подреберье, в межреберных промежутках (соответственно локализа ции абсцесса). Иногда в этих областях можно определить некоторую пастозность кожи. Симптомы раздражения брюшины определяются нечасто. В общем анализе крови выявляют лейкоцитоз, нейтрофилез, сдвиг лейкоци тарной формулы крови влево, увеличение СОЭ, т. е. признаки, характерные для гнойной интоксикации.
Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы на стороне поражения, ограничение ее подвижности, «сочувственный» выпот в плевральной полости. Прямым рентгенологиче ским симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним. Наиболее ценную для диагноза ин формацию дают ультразвуковое исследование и компьютерная томогра фия.
Лечение. Показано дренирование абсцесса, для чего в настоящее время чаще используют малоинвазивные технологии. Под контролем ультразвуко вого исследования производят чрескожную пункцию абсцесса, аспирируют гной. В полость гнойника помещают специальный дренаж, через который можно многократно промывать гнойную полость и вводить антибактериаль ные препараты. Процедура малотравматична и гораздо легче переносится больными, чем открытое оперативное вмешательство. Если эту технологию
Рис. 26.3. Абсцесс ного углубления,
применить невозможно, то по лость абсцесса вскрывают и дре нируют хирургическим способом. Применяют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как позво ляет избежать массивного бакте риального обсеменения брюшной полости.
Абсцесс полости малого таза
(дугласова пространства) сравни тельно часто является осложнени ем местного перитонита при ост рых хирургических заболеваниях органов брюшной полости или следствием диффузного распро страненного перитонита (рис. 263).
Клиническая картина и диагностика. Больные предъявляют жалобы на постоянные боли, тяжесть в нижней части живота, тенезмы, жидкий стул со слизью, частые позывы на мочеиспускание. Температура тела может быть повышенной. В тяжелых случаях, как при всяком тяжелом гнойном заболе вании, развивается синдром системной реакции на воспаление. Температу ра тела повышается до °С с суточным колебанием в С. Возни кают тахикардия, тахипноэ, лейкоцитоз свыше 12 000. При пальпации жи вота, как правило, не удается выявить защитного напряжения мышц перед ней брюшной стенки и перитонеальных симптомов. Лишь при распростра нении воспаления по брюшине в проксимальном направлении за пределы малого таза появляется мышечная защита. При пальцевом исследовании прямой кишки определяют нависание ее передней стенки, плотное образо вание (инфильтрат, нижний полюс абсцесса), болезненное при ощупыва нии. У женщин это плотное образование пальпируется при исследовании через влагалище. Отмечается резкая болезненность при надавливании на шейку матки и смещении ее в стороны. Наиболее точную информацию о наличии абсцесса дают УЗИ и компьютерная томография. Достоверные данные можно получить при пункции заднего свода влагалища или перед ней стенки прямой кишки у мужчин в месте наибольшего размягчения ин фильтрата.
Лечение, Основной метод лечения — дренирование абсцесса и адекватная антибиотикотерапия. Дренирование может быть произведено малоинвазивным способом под контролем УЗИ или хирургическим методом. Операцию выполняют под наркозом. Для доступа к абсцессу осуществляют насильст венное расширение ануса. Через переднюю стенку прямой кишки, в месте наибольшего размягчения, абсцесс пунктируют и вскрывают по игле. Обра зовавшееся отверстие расширяют корнцангом, в полость абсцесса вводят дренажную трубку.
Для антибиотикотерапии используют препараты широкого спектра дей ствия, чтобы подавить развитие анаэробной и аэробной микрофлоры.
Межкишечные абсцессы развиваются при распространенном перитоните,
при острых хирургических и гинекологических заболеваниях органов брюшной полости.
Клиническая картина и диагностика. Больных беспокоят тупые боли в животе умеренной интенсивности, без четкой локализации, периодическое вздутие живота. По вечерам температура тела повышается до 38 °С и выше. Живот остается мягким, признаков раздражения брюшины нет, и лишь при близкой локализации гнойника к передней брюшной стенке и при его боль ших размерах определяется защитное напряжение мышц передней брюш ной стенки. В анализах крови выявляют умеренный лейкоцитоз, ускорение СОЭ. При больших размерах абсцесса на рентгеновских снимках выявляет ся очаг затемнения, иногда с уровнем жидкости и газа. Компьютерная то мография и ультразвуковое исследование являются основными способами диагностики.
Лечение. Полость абсцесса пунктируют и дренируют под контролем ульт развукового исследования, компьютерной томографии или лапароскопии. При невозможности использования этого способа абсцесс вскрывают хи рургическим путем через лапаротомный разрез.
В настоящее время эта форма перитонита встречается чаще, чем в 70— годы, в связи с ростом заболеваемости туберкулезом. Туберкулезные возбудители проникают в брюшную полость тремя путями: 1) трансмурально из пораженной туберкулезом кишки или из мезентериальных лимфати ческих узлов; 2) из фаллопиевых труб; 3) гематогенным путем из отдален ного туберкулезного очага. Большинство пациентов при рентгенологиче ском исследовании не имеют признаков туберкулеза легких или желудочнокишечного тракта, однако на аутопсии у подавляющего большинства обна руживаются очаги туберкулеза в разных органах.
Клиническая картина и диагностика. Выделяют экссудативную, казеозноязвенную и фиброзную формы туберкулезного перитонита. При э к с с у д а — т и в н о й ф о р м е наблюдаются нарастающий асцит, повышенная темпера тура, боли в животе, слабость. Ф и б р о з н а я и к а з е о з н о — я з в е н н а я ф о р м ы проявляются теми же симптомами, но без асцита; и в том, и в дру гом случае на поверхности брюшины имеются туберкулезные бугорки. Ско пившаяся в животе асцитическая жидкость представляет собой транссудат.
Наиболее часто наблюдается хронический туберкулезный перитонит, при фиброзной и казеозной форме которого может возникать частичная или полная непроходимость кишечника вследствие образования спаек, казеозного конгломерата, состоящего из сальника и петель кишки. Иногда формируются свищи. Картина распространенного перитонита наблюдается редко. В диагностике помогают данные анамнеза о перенесенном туберку лезе, выявление пораженного туберкулезом органа, положительная проба Манту. Наиболее точные сведения о туберкулезном характере поражения дает лапароскопия с прицельной биопсией и посевом полученного материа ла. Положительный результат посева бывает менее чем в 50 % случаев. При исследовании жидкости из брюшной полости выявляется значительное чис ло лимфоцитов и редко — туберкулезные бактерии.
Лечение, Обычно проводят консервативную терапию с учетом современ ных принципов лечения туберкулеза. При появлении симптомов острой не проходимости кишечника или распространенного перитонита показано хи рургическое вмешательство.
источник
 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота. Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.