Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела.
- Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела.
- Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход.
- Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит.
- Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу
- Прорыв внутрь (в брюшную полость или полость сустава)
- Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит.
- Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит.
- Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга.
- Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия.
- Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии.
- Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний.
- Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса.
- Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии.
- Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором.
- Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения.
- Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки.
- Если припухлость не имеет видимую выпуклость, то разрез производят на
- предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу.
- Разрез делают длиной не более 2 см.
- При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса.
- Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение.
- После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей.
- Полость промывается антисептиком.
- Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами.
- После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам.
- Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты.
- Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок.
- Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике.
- Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды.
- Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии.
- Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву.
- Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь.
- В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение.
- Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях.
- Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением.
- Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
источник
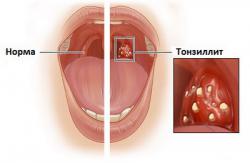
Что такое вскрытие паратонзиллярного абсцесса?
Вскрытие абсцесса является основным методом лечения гнойных заболеваний в области глотки (Паратонзиллярный абсцесс, заглоточный абсцесс). Оно проводится почти у всех пациентов, независимо от их возраста или пола. Считается, что абсцесс можно вскрывать на 4 – 5 день после его образования. Если сделать операцию раньше, может оказаться, что полость с гноем еще не сформирована. На этом этапе гноеродные микробы уже пропитали клетчатку вокруг миндалины, однако расплавления ткани еще не наступило. Для проверки «готовности» абсцесса к вскрытию иногда делают диагностическую пункцию.
- ангина длительностью более 5 дней (Этого времени достаточно, чтобы сформировался абсцесс); сильные боли в горле (Усиливаются при глотании, разговоре, движении головы); температура более 39 градусов; сильное увеличение одной из миндалин (Очень редко встречается и двусторонний паратонзиллярный абсцесс); увеличение регионарных лимфатических узлов (Хотя бы одного); признаки общей интоксикации — головные боли, апатия, сонливость, боли в мышцах; умеренное учащение дыхания и сердцебиения.
В принципе, во время пункции под контролем аппарата УЗИ или рентгеноскопии можно удалить большую часть гноя из полости. Однако все равно рекомендуется проводить вскрытие абсцесса.
- Она помогает предотвратить распространение гноя. Содержимое полости выпускается или отсасывается специальным шприцом. Во время вскрытия (В отличие от пункции) врач имеет возможность обработать полость абсцесса. Для этого он промывает ее специальными антисептическими растворами. При абсцессах маленького размера (До 1 сантиметра в диаметре) может быть принято решение не о вскрытии полости, а об ее удалении целиком, со стенками. После выпускания гноя наблюдается резкое улучшение состояния пациента. Боль спадает, температура тела снижается, а общее состояние нормализуется в течение нескольких дней. Вскрытие абсцесса предполагает уничтожение гноеродных микробов (В отличие от пункции), поэтому риск повторного образования гнойной полости очень мал. При вскрытии абсцесса часто проводят параллельную тонзилэктомию (Удаление гланд). Это облегчает доступ к глубоким абсцессам и устраняет хронический воспалительный очаг. Благодаря удалению гланд риск рецидивов (Повторного образования абсцесса) сильно снижается.
Сама операция с точки зрения медицины является довольно несложной и редко приводит к каким-либо осложнениям. Большинство пациентов даже не оставляют на стационарное лечение. Вскрытие абсцесса проводится амбулаторно, после чего пациенту расписывают подробный курс лечения на дому и предупреждают о необходимости контрольного обследования через несколько дней.
- дети (Дети дошкольного возраста могут быть госпитализированы с одним из родителей); лица со сниженным иммунитетом; лица с тяжелыми сопутствующими заболеваниями; беременные женщины; больные с высокой угрозой осложнений (Сепсис, флегмона, медиастинит); пациенты, у которых пункция показала отсутствие сформировавшейся полости с гноем, госпитализируются для тщательного медицинского контроля.
Непосредственно вскрытие абсцесса проводят под местным обезболиванием (Раствор дикаина 2%, раствор кокаина 5%). В экстренных случаях допускается рассечение стенки абсцесса и без дополнительного местного обезболивания. Разрез делается в месте наибольшего выпячивания стенки глотки (Здесь стенка наиболее тонкая, а абсцесс лежит более поверхностно). Глубина разреза не должна превышать 1 – 1,5 см, чтобы не повредить находящиеся поблизости пучки сосудов и нервов. После выпускания основной массы гноя врач проникает в полость тупым инструментом и разрушает перегородки внутри нее, если таковые имеются. Это улучшает отток гноя и предотвращает его точечные скопления, которые могут впоследствии привести к рецидиву. После этого в полость нагнетается дезинфицирующий раствор. После ушивания полости обычно не требуется дополнительных мер по остановке кровотечения.
- запрещено прогревать шею, так как это усилит отек и замедлит заживление; запрещено пить чрезмерно горячие или холодные напитки, чтобы не вызвать сильное локальное сужение или расширение сосудов; желательно употреблять полужидкую или жидкую пищу; в период реабилитации запрещено употреблять алкоголь и желательно воздержаться от курения; во избежание рецидива необходимо принимать противовоспалительные препараты, антибиотики и витаминно-минеральные комплексы, назначенные лечащим врачом; через несколько дней после хирургического вмешательства нужно обязательно показаться лечащему врачу, чтобы он оценил процесс заживления.
У подавляющего большинства пациентов вскрытие паратонзиллярного абсцесса проходит без каких-либо осложнений. Период реабилитации обычно длится не более недели, после чего пациент может возвращаться к привычной жизни.
Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела. Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела. Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход. Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит. Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу Прорыв внутрь (в брюшную полость или полость сустава) Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит. Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит. Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга. Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия. Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии. Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний. Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса. Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии. Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором. Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения. Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки. Если припухлость не имеет видимую выпуклость, то разрез производят на предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу. Разрез делают длиной не более 2 см. При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса. Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение. После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей. Полость промывается антисептиком. Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами. После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам. Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты. Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок. Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике. Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды. Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии. Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву. Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь. В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение. Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях. Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением. Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
//www. tiensmed. ru/news/answers/zaglotabsces-vskrytie. html
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
#1 belle
- Группа: Заблокированные
- Сообщений: 316
- Регистрация: 22 Февраль 10
- Город Дорогая моя столица — супергород С.
#2 MedicusAmicus
Домашним самолечением не занимайтесь. Чревато флегмоной шеи, что довольно опасно.
Сегодня к хирургу в поликлинику. При необходимости — направят в стационар.
Скорую вызывать есть смысл, если больной в тяжелом состоянии.
#3 belle
- Группа: Заблокированные
- Сообщений: 316
- Регистрация: 22 Февраль 10
- Город Дорогая моя столица — супергород С.
#4 MedicusAmicus
#5 belle
- Группа: Заблокированные
- Сообщений: 316
- Регистрация: 22 Февраль 10
- Город Дорогая моя столица — супергород С.
MedicusAmicus (09 Апрель 2010 — 09:37) писал:
Посылала ему ссылки на скайп. Может он и не читает. Говорила с ним, с его родственниками. Его мать мне сказала:»Зачем ты мне гадости говоришь? Не будет у него никакого сепсиса». Я ей сказала, что опасность ведь есть, зачем же рисковать? Но меня никто не слушает. И я решила опустить руки. Я сделала все, что могла. Буду надеятся, что его организм справится с инйекцией, и действитьельно ничего не будет. А что еще я могу сделать? Если даже бы к нему скорая приехала, он бы написал отказ и все.
#6 belle
- Группа: Заблокированные
- Сообщений: 316
- Регистрация: 22 Февраль 10
- Город Дорогая моя столица — супергород С.
#7 MedicusAmicus
Ну, процентов тут не считает никто, но лихорадка свидетельствует о поступлении микробных токсинов в организм.
Т.е. «процесс идет» и не в лучшую сторону.
#8 belle
- Группа: Заблокированные
- Сообщений: 316
- Регистрация: 22 Февраль 10
- Город Дорогая моя столица — супергород С.
#9 Batiy
#10 MedicusAmicus
belle, со времен древних греков Ubi pus ibi evacua (Ubi pus, ibi incisio) Где гной — там вскрой.
Гнойные образования не имеют тенденции к самопроизвольному рассасыванию. В лучшем случае — самопроизвольный прорыв наружу и дренирование.
Как правильно сказал Batiy , без очной консультации хирурга мы занимаемся гаданием на неизвестно чем.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Как вылечить паратонзиллярный абсцесс, если при этом нету температуры?
Высокая температура является одним из главных симптомов паратонзиллярного абсцесса, который наблюдается практически у всех пациентов. В большинстве случаев она появляется еще на этапе острого тонзиллита (ангины) и нарастает по мере распространения воспалительного процесса. После формирования гнойной полости температура может подниматься более 39 градусов. Абсцессы же без подъема температуры наблюдаются крайне редко.
Исходя из этого, перед тем как начать лечение абсцесса, нужно удостовериться, правильно ли поставлен диагноз. Существует еще целый ряд воспалительных заболеваний, протекающих без подъема температуры, которые необходимо исключить. Такие болезни как заглоточный абсцесс или флегмонозная ангина почти всегда сопровождаются повышением температуры. А вот при сильных фарингитах и ларингитах этот симптом может отсутствовать. В то же время все остальные проявления вышеперечисленных заболеваний во многом схожи.
Окончательный диагноз ставится на основании следующих диагностических обследований:
- данные общего осмотра;
- диагностическая пункция;
- рентгенография;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Если вышеперечисленные обследования подтверждают диагноз паратонзиллярного абсцесса при отсутствии температуры, это может иметь несколько объяснений. Во-первых, не все у всех людей наблюдается выраженная температурная реакция в силу физиологических особенностей организма. Однако при сформировавшемся абсцессе температура все равно поднимается, хоть и не достигает таких высоких показателей. Во-вторых, температура при абсцессах иногда носит гектический характер. Это значит, что по утрам она может быть в пределах нормы, а ближе к вечеру резко поднимается на 3 – 3,5 градуса. В-третьих, температура может не подниматься у пожилых людей и людей с истощенным иммунитетом. Если данный симптом отсутствует, это значит, что организм не борется с инфекцией. Лечение таких больных наиболее сложное.
В целом при отсутствии температуры лечение абсцесса не сильно отличается от лечения обычных больных с данной патологией. Добавляется лишь консультативная помощь врача-иммунолога, который оценивает состояние иммунной системы и по необходимости вносит определенные поправки в лечение.
Рекомендуется следующая схема лечения для больных с паратонзиллярным абсцессом без температуры:
1. хирургическое вскрытие абсцесса;
2. антибиотикотерапия;
3. местные антисептики;
4. иммунокоррекция.
Опорожнение полости с гноем показано при абсцессе независимо от того, есть ли температура у пациента. Проблема заключается в том, что при угнетенном иммунитете высок риск присоединения вторичных послеоперационных инфекций. Ввиду этого логично будет оставить дренаж для оттока гноя, а также ввести антибиотики локально. Эти меры должны предотвратить повторное образование гноя и присоединение новой инфекции.
Удаление гланд при угнетенном состоянии иммунитета не рекомендуется. Это создает дополнительную угрозу осложнений. Параллельную тонзиллэктомию (операцию по удалению миндалин) проводят только тогда, когда лимфатическая ткань гланд затрудняет доступ к абсцессу или ухудшает отток гноя.
Антибиотики при лечении паратонзиллярного абсцесса назначаются в высоких дозах, чтобы максимально быстро уничтожить гноеродные микробы. Эту максимальную дозу лечащий врач определяет индивидуально. Дело в том, что многие антибактериальные препараты могут повлиять на состояние иммунитета. Если же иммунная система и так угнетена, подбор эффективной дозы становится нелегкой задачей.
Тем не менее, антибиотики назначают обязательно. Дело в том, что при ослабленном иммунитете велика вероятность распространения гноя на соседние области и переход абсцесса во флегмону. Защитные силы организма ослаблены, поэтому гноеродные микроорганизмы легко размножаются и распространяются.
Местные антисептики применяются независимо от наличия температуры у пациента. Их задачей является общее оздоровление ротовой полости и полости глотки. При ослабленном иммунитете это особенно важно, так как прием местных антисептиков снижает вероятность вторичных осложнений в послеоперационном периоде.
При лечении паратонзиллярных абсцессов используют следующие средства:
- хлорофиллипт (спрей, масляный раствор для смазывания миндалин);
- раствор Люголя;
- фарингосепт (спрей, таблетки);
- септолете (таблетки рассасывающиеся).
Иммунокоррекция должна проводиться врачом-иммунологом после тщательного обследования пациента. Основной задачей является восстановление иммунной системы и защитных сил организма. Данный компонент лечения особенно важен при отсутствии температуры. Эта особенность течения болезни говорит о неадекватной реакции организма на гнойный процесс.
Многие пациенты начинают лечить ангину самостоятельно, надеясь на скорое выздоровление. При образовании паратонзиллярного абсцесса без температуры легко упустить момент, когда необходимо обратиться за квалифицированной помощью. Запоздалое начало лечения чревато серьезными осложнениями. Поэтому пациентам с ангиной необходимо обращать внимание не только на температуру, но и на другие симптомы скопления гноя.
При пониженном иммунитете паратонзиллярный абсцесс проявляется следующим образом:
- сильные боли в горле;
- увеличение одной из миндалин;
- увеличение регионарных лимфатических узлов;
- ухудшение общего состояния (головные боли, апатия, сонливость);
- учащение сердцебиения и дыхания.
Все эти симптомы не зависят от состояния иммунитета и указывают на формирование абсцесса даже при отсутствии выраженной температурной реакции.
источник
Контроль температуры тела пациента при лечении гнойно-воспалительных заболеваний челюстно-лицевой области
Г. А. Хацкевич
д. м. н., профессор, заслуженный врач Российской Федерации, заведующий кафедрой стоматологии детского возраста с курсом челюстно-лицевой хирургии, главный детский стоматолог Комитета по здравоохранению Правительства Санкт-Петербурга
Д. А. Кардаков
аспирант кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова
Т. Л. Онохова
врач отделения челюстно-лицевой хирургии ГМПБ № 2 Санкт-Петербурга
Как показывает медицинская практика, больные с диагнозом «флегмона» обращаются к врачу на стадии, требующей оперативного хирургического вмешательства, что предполагает от медицинского персонала решительных действий, основанных на статистических данных о данном заболевании и личном врачебно-хирургическом опыте. Как правило, острое гнойное воспаление различных клетчаточных пространств начинается с появления на определенном участке кожи припухлости, покраснения, возникновения боли при прикосновении и сопровождается повышением температуры тела и ухудшением общего состояния здоровья больного. Именно при этом состоянии у больного возникает положительная мотивация для обращения к врачу, когда терапевтические методы лечения уже малоэффективны и выжидательная тактика исключена.
После адекватного раскрытия клетчаточного пространства в области локализации гнойного процесса, эвакуации гноя и некротизированных лизированных тканей необходимо продолжить дренирование гнойной полости, продолжительность которого зависит от качества оперативного вмешательства и других факторов. В начальной стадии послеоперационного периода у пациента, как правило, сохраняется высокая температура и в случае успешной операции и лекарственного воздействия в течение непродолжительного времени температура снижается до нормального значения.
Клинические наблюдения за больными после дренирования абсцессов и флегмон показали, что температура тела в подмышечной впадине (общая температура тела) имеет существенные колебания во времени и может значительно отличаться от температуры в области проведенной операции. В медицинской практике лечения абсцессов и флегмон периодически происходят случаи, когда оперативное вмешательство и послеоперационные профилактические мероприятия не в состоянии предотвратить продолжение развития инфекционно-воспалительного процесса. При этом изменяется продолжительность послеоперационного периода, зависящая от вирулентности микрофлоры и имунного статуса пациента.
Для повышения эффективности послеоперационного лечения, исключения распространения гнойного процесса за пределы первичной локализации, нарастания интоксикации и развития сепсиса необходимо скорейшее выявление первых клинических признаков неблагополучия.
При осложненном течении инфекционно-воспалительного процесса наблюдается колебание общей температуры тела при стабильно высокой температуре в области операции. Далее общая температура тела повышается, стабилизируется и принимает значение, сопоставимое с температурой тела в области дренируемой флегмоны.
При дренировании флегмон происходят случаи, когда оперативное вмешательство и профилактические мероприятия не могут предотвратить развития инфекционно-воспалительного процесса
На основании вышеизложенного, контроль динамики теплового состояния пациента — изменения общей температуры тела и температуры тела в области операции на протяжении лечения может служить оправданным диагностическим инструментом по выявлению послеоперационных осложнений. Для исследования динамики теплового состояния больных были выбраны автономные терморегистрирующие устройства семейства iButton Data Loggers, имеющие в составе своей конструкции микропроцессорное устройство управления, большой объем энергонезависимой памяти для хранения накопленных данных и узел часов реального времени [1]. Высокая точность измерения температуры и способность фиксировать ее значения через определенные, заранее заданные промежутки времени позволяет без присутствия врача производить контроль динамики теплового состояния больных в процессе всего периода лечения. Перед началом работы два терморегистратора с помощью пластыря приклеивались на тело больного, один в подмышечной впадине, а другой в области оперативного вмешательства, и запускались на отработку рабочей сессии с предварительно заданными значениями установочных параметров.
Начало регистрации температуры определялось временем первичного осмотра пациента или завершения операции, значение температуры фиксировалась с периодичностью 30 минут.
Приведем клинические наблюдения. Пациент Т. поступил на стационарное лечение с жалобами на боли в области нижней челюсти с правой стороны, боли при глотании, с ограничением открывания рта. Поставлен диагноз: абсцесс челюстно-язычного желобка справа. Острое гнойное воспаление челюстно-лицевой области было вызвано удалением зуба 47 по поводу обострения хронического периодонтита. Был произведен внутриротовой разрез и выполнено дренирование очага гнойного воспаления, установлены терморегистраторы с внешней стороны области оперативного вмешательства и в подмышечной впадине.
Результаты контроля динамики теплового состояния послеоперационного периода показали:
- в течение первых суток наблюдалась высокая температура как в области оперативного вмешательства, так и в подмышечной впадине, достигала 39 ?С;
- на вторые сутки общая температура тела нормализовалась, в области вскрытия абсцесса наблюдалась повышенная температура (до 38,2 ?С), имеющая тенденцию к снижению;
- в течение третьего дня температура в области вскрытия абсцесса нормализовалась.
Хирургическое вмешательство и последующее антибактериальное терапевтическое лечение прошли успешно, дальнейшего развития инфекционно-воспалительного процесса не произошло. Пациент на седьмые сутки выписан в удовлетворительном состоянии.
Пациент А. поступил в стационар в экстренном порядке, с жалобами на боли в области нижней челюсти, боли при глотании, при ограничении открывания рта, с отеком и инфильтрацией в мягких тканях подчелюстного пространства справа, в лихорадочном состоянии с температурой до 39 ?С.
Поставлен диагноз: острый остеомиелит нижней челюсти от зубов 48 и 47, флегмона подчелюстного пространства справа. Были проведены наружный разрез очага воспаления, удаление зубов 48 и 47, дренирование флегмоны, эвакуация гноя и некротизированных тканей, дренирование флегмоны, установлены терморегистраторы в области оперативного вмешательства и в подмышечной впадине.
Результаты контроля динамики теплового состояния до и послеоперационного периода:
- до оперативного вмешательства у пациента фиксировалась высокая температура, в области флегмоны 39,4 ?С, в подмышечной впадине 38,4 ?С;
- за первые послеоперационные сутки наблюдалось снижение температуры, значение которой в конце суток достигло в области операции 38,0 ?С, а в подмышечной впадине 37,4 ?С;
- в течение вторых суток температура в местах измерения повысилась до 39 ?С, что свидетельствует об активации инфекционно-воспалительного процесса (было проведено дополнительное раскрытие тканей в зонах воспаления, удаление гноя и остаточных некротизированных тканей);
- в течение третьих суток общая температура тела нормализовалась и составила 36,6 ?С, в области операции сохранялась повышенная температура;
- на четвертые сутки на всех участках тела температура нормализовалась.
После первичного хирургического вмешательства и последующего антибактериального терапевтического лечения, на основании анализа динамики теплового состояния пациента было сделано предположение об инициации воспаления в области флегмоны. Вторичное вмешательство, связанное с активацией нагноения, было обоснованным.
В дальнейшем негативных явлений не происходило, пациент на восьмые сутки был выписан в удовлетворительном состоянии.
Таким образом, осуществление контроля динамики теплового состояния больных до и после удаления флегмоны дает возможность зафиксировать возобновление инфекционно-воспалительного процесса до проявления его внешних диагностических признаков, что позволит повысить эффективность лечения, оптимизировать профилактические мероприятия и сократить сроки пребывания в стационаре. В настоящее время продолжено изучение эффективности использования контрольных резисторов у пациентов с переломами нижней челюсти без смещения отломков, не требующих специальных методов иммобилизации в виде шинирования или остеосинтеза. Резистор приклеивается к подбородку под эластичную опорно-удерживающую нижнюю челюсть подбородочно-теменную повязку. Снятие в последующем графических показателей с резистора-регистратора позволяет контролировать аккуратность выполнения пациентом рекомендаций врача.
Cписок литературы находится в редакции
источник