Хронический гематогенный остеомиелит чаще развивается в исходе острого. Температура тела становится субфебрильной, боли исчезают. Пораженная конечность утолщена, отечна, функция ее ограничена. На участке, где был произведен разрез или произошел самопроизвольный прорыв гноя, формируются свищи, иногда множественные. Наружное отверстие свища невелико, окружено грануляционной тканью. Из свища постоянно выделяется в небольшом количестве гной. Свищи существуют длительно, годами, закрываются только после удаления или отхождения секвестра. Иногда свищи временно закрываются. При задержке гноя в мягких тканях появляется боль, повышается температура тела; свищ открывается снова. Костные секвестры небольших размеров иногда выделяются самопроизвольно; вокруг крупных секвестров образуется из надкостницы капсула (секвестральная коробка) с отверстием (клоакой), ведущим в свищевой ход (см. Секвестр, секвестрация).
Лечение. Все больные с подозрением на острый гематогенный остеомиелит подлежат срочной госпитализации. В стационаре проводится комплексное лечение: назначают антибиотики, по показаниям хирургическое вмешательство и общеукрепляющие средства. Необходимо обеспечить покой пораженной конечности наложением гипсовой лонгеты. Иммобилизацию продолжают до полного стихания воспалительных явлений, а при переходе остеомиелита в хронический — до образования секвестральной капсулы, так как возможен патологический перелом. При хроническом гематогенном остеомиелите лечение сводится к вскрытию секвестральной коробки и удалению секвестра, поддерживающего нагноение и свищ. После операции накладывают глухую гипсовую повязку. Одновременно проводится общеукрепляющее лечение. При обострениях процесса — антибиотикотерапия. Больным с хроническим гематогенным остеомиелитом после операции, а также больным с рецидивирующим остеомиелитом со свищами в случаях, когда операция не показана, проводится лечение на грязевых курортах.
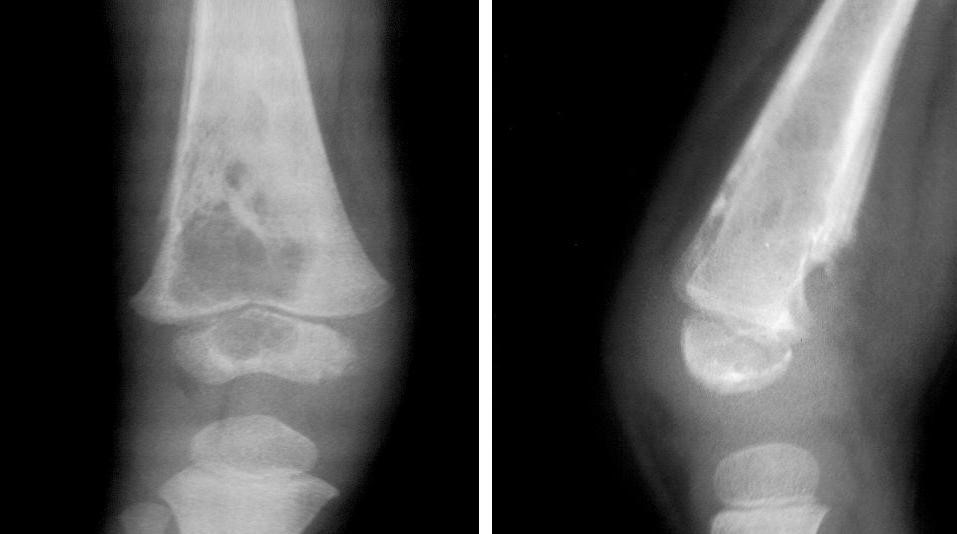
Абсцесс Броди в метафизе большеберцовой кости.
Абсцесс Броди — своеобразный первично-хронический гематогенный остеомиелит, при котором воспалительный очаг локализуется на ограниченном участке, чаще в проксимальном метафизе большеберцовой кости (рис.). Наблюдается преимущественно у лиц мужского пола в молодом возрасте. Возбудителем процесса является золотистый стафилококк или тифозная палочка. Протекает абсцесс Броди доброкачественно, иногда незаметно для больного и обнаруживается случайно на рентгенограмме, сделанной по какому-нибудь другому поводу. Иногда бывают обострения, появляются боли, усиливающиеся при надавливании на очаг, повышается температура тела. Свищи никогда не образуются.
Лечение. В период обострения — антибиотики. Радикальное лечение хирургическое. Трепанируя кость, вскрывают очаг, грануляционную пиогенную оболочку выскабливают острой ложечкой. Если больной оперирован в период обострения, рану лучше не зашивать. Внутримышечно вводят антибиотики в течение недели.
Рис. 2. Гематогенный остеомиелит метафиза бедренной кости: 1 — внутрикостные гнойники с секвестрами губчатого вещества; 2 — субпериостальный гнойник.
Хронический гематогенный остеомиелит чаще всего развивается в исходе острого гематогенного остеомиелита. Процесс локализуется обычно в эпиметафизарной области длинных трубчатых костей, реже в области диафиза или в плоских и коротких костях. Он начинается, как диффузная флегмона костного мозга, далее воспаление распространяется на гаверсовы каналы и надкостницу (цветн. рис. 2).Воспаление сопровождается некрозом костного мозга и компактной пластинки и через несколько дней приобретает локализованный характер, отграничиваясь демаркационной линией, а затем и грануляциями; в результате в кости формируется гнойник, содержащий гнойно расплавленный костный мозг и омертвевшие участки компактной пластинки и губчатого вещества. С течением времени гнойник окружается гноеродной оболочкой, а располагающиеся в нем некротизированные, пропитанные гноем участки кости подвергаются секвестрации.
Величина и форма секвестров зависят от размеров очага нагноения: секвестры бывают тотальными, субтотальными или представляют собой небольшие фрагменты компактной пластинки.
Гной из очага в кости оттекает наружу после того, как образуются узура в кости и свищи в мягких тканях, или через операционные разрезы, стенки которых быстро покрываются грануляциями. С образованием секвестров воспаление принимает хроническое течение.
При развитии нагноения вся пораженная кость, особенно ее отделы, расположенные ближе к гнойному очагу, подвергается разрежению, а в прилежащих к области нагноения участках периоста и костного мозга возникают костные разрастания, образующие вокруг гнойника секвестральную капсулу и приводящие к очаговой эбурнеации кости. Секвестральная капсула имеет одно или несколько отверстий (клоак), сообщающихся со свищами в мягких тканях. Каждое новое обострение процесса вызывает реактивное образование костной ткани вокруг секвестральной капсулы и в прилежащих участках надкостницы, часто с возникновением экзостозов.
В процессе заболевания продолжается и разрежение кости, особенно в зоне роста грануляций, что ведет к разрушению компактной пластинки («костоеда», воспалительный кариес). Под влиянием разрежения и эбурнеации в связи с образованием экзостозов происходит деформация пораженной кости (рис. 1), а у детей и в юношеском возрасте возможно и нарушение ее роста. Так, при локализации очага в области метафиза возможно отставание в росте из-за разрушения росткового хряща, а при диафизарном остеомиелите — удлинение кости в связи с раздражением росткового хряща, находящегося при этом в зоне коллатеральной гиперемии, а возможно, и за счет интерстициального роста кости.
Рис. 1. Хронический остеомиелит бедренной кости с крупным секвестром, секвестральной капсулой и массивными периостальными костными разрастаниями.
Клиническая картина и течение. При переходе острого остеомиелита в хронический после прорыва гноя наружу улучшается общее состояние, снижается температура до субфебрильной, исчезают боли. Однако пораженная конечность остается отечной, функция ее не восстанавливается. Формируются свищи, сообщающиеся с костью, из которых длительно и упорно выделяется гной. Наружное отверстие свища невелико, окружено участком грануляций. Иногда оно временно закрывается. В этих случаях гной задерживается, появляются боли, лихорадочное состояние; затем свищ открывается вновь. Иногда через него самостоятельно выделяются мелкие секвестры (см. Секвестр, секвестрация). Более крупные самостоятельно не выделяются. Процесс отторжения секвестров может затянуться на несколько лет. При хроническом остеомиелите возможны повторные вспышки инфекции, т. е. рецидивы или обострения. Промежутки между ними могут составлять 6—8 лет и больше.
Эпифизарный остеомиелит хронической формы не имеет.
Склерозирующий остеомиелит Гарре наблюдается редко и обычно у взрослых. Клинически характеризуется вялым течением без острых проявлений. Боли появляются в поздних стадиях процесса. Постепенно развивается утолщение конечности вследствие равномерного веретенообразного утолщения коркового слоя кости. Секвестры и свищи, как правило, не образуются.
источник
ТЕМА 11. Осложнения при лечении переломов костей конечностей: замедленная консолидация, ложные суставы, остеомиелит
001. Противопоказанием для использования метода компрессионно-дистракционного остеосинтеза при ложном суставе длинных трубчатых костей является
а) ложный сустав в сочетании с остеомиелитом
б) ложный сустав в сочетании с тяжелыми рубцовыми изменениями кожных
в) «тугой» фиброзный ложный сустав
г) ложный сустав с сохранением оси конечности и удовлетворительным
состоянием кожных покровов сегмента
д) ложный сустав со значительным по величине дефектом костной ткани
002. При использовании компрессионно-дистракционного остеосинтеза для лечения «тугого» ложного сустава целесообразно использование аппарата
в) из 4 колец
003. Для лечения ложного сустава бедренной кости, осложненного остеомиелитом, методом компрессионно-дистракционного остеосинтеза целесообразно использовать все следующие методики, кроме
а)внеочагового чрескостного остеосинтеза без оперативного вмешательства наочаге
б) внеочагового чрескостного остеосинтеза с оперативным вмешательством на очаге
в) резекции пораженных остеомиелитическим процессом концов и замещением дефекта аутотрансплантатом
г) резекции пораженных концов ложного сустава с компрессией и последующей дистракцией фрагментов
д) резекции пораженных концов сегмента, поднадкостничной остеотомии одного из фрагментов, компрессии резецированных и дистракции остеотомированных фрагментов
004. При лечение тугого ложного сустава большеберцовой кости с укорочением на 4 см методом компрессионно-дистракционного остеосинтеза необходимо использовать следующие из указанных приемов
а) дозированную выраженную компрессию фрагментов до сращения сустава б) дозированную выраженную дистракцию в) поднадкостничную остеотомию малоберцовой кости в сочетании с
дистракцией г) поднадкостничную остеотомию малоберцовой кости, дистракцию ложного
сустава,а через 10 дней — компрессию д)поднадкостничную остеотомию малоберцовой кости,компрессию,а через
10 дней — дистракцию ложного сустава
005. При рецидивирующих формах хронического остеомиелита, повышенной порозности костной ткани нецелесообразно применять
а) лазерное излучение б) кальций-фосфор-электрофорез
в)общее ультрафиолетовое излучениег) электрическое поле УВЧ
006. При обострении хронического остеомиелита с противовоспалительной целью следует применять все перечисленное, кроме
а) электрического поля УВЧ
б) электрофореза линкомицина в) аэроинотерапии и парафиновых аппликаций
г) электромагнитного поля СВЧ (460 МГц)
007. При обострении хронического остеомиелита показано применение
а) индуктотермии на симметричную конечность
б) тока надтональной частоты
г) интерференциальных токов
008. При гематогенном остеомиелитическом процессе в стадии репарации с целью консолидации применяют
а)инфракрасное облучениеб) кальций-фосфор-электрофорез и общее облучение в) сероводородные ванны г) фонофорез гидрокортизона д) все перечисленное
009. При рецидивирующих формах хронического остеомиелита в стадии образования свищей показано применение всего перечисленного, кроме
а) диадинамических токов б)лазерного излучения
в) электромагнитного поля СВЧ (460 МГц) г) ультразвука
010. При хроническом остеомиелите в восстановительном периоде с целью улучшения крово-лимфообращения и иммунологической активности целесообразно применение при
| санаторно-курортном лечении всего перечисленного, кроме | |
| а) | диадинамических токов |
| б) | грязевых аппликаций |
| в) | электрического поля УВЧ |
| г) | ванн минеральных |
| д) | правильный |
| 011. При хроническом остеомиелите в стадии клинико-лабораторной ремиссии | с целью |
| профилактики обострений целесообразно применить все перечисленное, кроме | |
| а) | общего ультрафиолетового облучения |
| б) | ванн хлоридных натриевых |
| в) | гидрокинезотерапии |
| г) | желтых скипидарных ванн |
| д) | электрического поля УВЧ |
| 012. При переломах с замедленной консолидацией костной ткани после снятия гипса | |
| целесообразно назначение | |
| а) | ультрафиолетовых облучений и фосфор-кальций электрофорез |
| б) | УФВ-терапии |
| в) | аэрозольтерапии |
| г) | пеллоидин-электрофореза |
| д) | всего перечисленного |
013. Оптимальным методом лечения неправильно сросшегося перелома костей голени является
а)повторная репозиция,наложение гипсовой повязкиб) скелетное вытяжение
в) остеотомия малоберцовой кости, корригирующая остеотомия большеберцовой кости с остеосинтезом в правильном положении
г) остеотомия малоберцовой кости, гипсовая повязка д) остеотомия малоберцовой кости, корригирующая остеотомия
большеберцовой кости с наложением компрессионно-дистракционного аппарата
014. Устранение ложного сустава включает все перечисленное, кроме а) операции Бека, резекции концов ложного сустава б)костнопластической операции по Хахутову-Ольби
в) корригирующей остеотомии с формированием скользящего трансплантата и постепенного перекрытия им ложного сустава с помощью аппарата Илизарова
г) пластики ложного сустава иди дефекта костным трансплантатом на сосудистой ножке с использованием компрессионно-дистракционного аппарата
д) операции “обходного” полисиностоза
015. При заживлении перелома:
а) обнаружение многоядерных лейкоцитов в месте перелома указывает на
б) одним из наиболее ранних изменений является гиперемия и размножение
в) первичная костная ткань формируется из периаста
с образованием ткани типа кости
г) имеется два типа хрящевой ткани в формирующейся костной мозоли:
прозрачная, чистая и фиброзная
д) заживление считается полностью законченным, когда имеется достаточная
костная мозоль между отломками, которая надежно удерживает тяжесть тела и силу мышц
016. К переломам, медленно срастающимся и часто не срастающимся, относятся а) проксимальный отдел плеча б) межвертельный перелом бедра
в)внутрисуставной перелом шейки бедраг) граница средней трети и нижней трети большеберцовой кости д) головка ладьевидной кости
017. Основными причинами, приводящими к несращению перелома или замедленной консолидации, являются
а) повреждение кровеносных сосудов
б) недостаточная тракция для восстановления физиологической длины кости
в) несовершенная иммобилизация
г) раннее прекращение иммобилизации
д) периферические и ротационные смещения
018. По клиническому течению гематогенный остеомиелит может быть
д) все вышеперечисленные формы
019. Гематогенный остеомиелит чаще встречается
г) одинаково часто во всех возрастных группах
020. Гематогенный остеомиелит чаще встречается
а) у мальчиков
021. Начало острого гематогенного остеомиелита характеризуется а) резкими болями и болевой контрактурой б) реактивным артритом в) высокой температурой г) повышенной СОЭ
д) всем вышеперечисленным
022. Рентгенологическими признаками гематогенного остеомиелита являются
а) местное утолщение мягких тканей
б) периостальное костеобразование и экзофитные наросты
в) слоистые напластования периоста (луковичный периостит)
д) все перечисленное
023. Принципами лечения гематогенного остеомиелита является воздействие а) на очаг воспаления б) на возбудителя болезни
в) на иммунитет организма г) на создание покоя д)все перечисленное
024. Оперативное лечение гематогенного остеомиелита заключается
а) во внутрикостном промывании
б) в некросеквестрэктомии и костной пластике
г) все перечисленное по показаниям
025. Кортикальный абсцесс характеризуется наличием а)коркового секвестраб) центрального секвестра
в) проникающего секвестра г) трубчатого секвестра д) циркулярного секвестра
026. Для субпериостального абсцесса характерны а) местная температура и распирание боли б) утолщение периоста
в) игольчатый периостит (спикул в виде частокола)
г) наличие треугольника Кадмана (симптома козырька) д)все вышеперечисленное
027. Хронический посттравматический остеомиелит диагностируется на основании наличия а) гнойного свища б) костного секвестра
в) рецидивирующего течения г) травмы в анамнезе д)всего вышеперечисленного
028. Хронический посттравматический остеомиелит следует дифференцировать
а) с посттравматическим периоститом
б) с абсцессом Броди и склерозирующим остеомиелитом Гарре
д) со всеми вышеперечисленными
029. Остеомиелит Гарре (хронический склерозирующий остеомиелит Гарре) диагностируется на основании
а) веретенообразного утолщения длинной трубчатой кости (чаще большеберцовой) со склерозированием кортикального слоя
б) гектической температуры и ночных болей в) вялого течения
г) облитерации костно-мозгового канала на отдельных участках д)всех перечисленных признаков
030. Консервативное лечение хронического посттравматического остеомиелита состоит
а) в антимикробной терапии
д) во всем вышеперечисленном
031. Оперативное лечение хронического посттравматического остеомиелита предусматривает
б) секвестрэктомию
д) сегментарную резекцию кости
032. Хронический посттравматический остеомиелит может привести
а) к амилоидозу паренхиматозных органов
б) к рецидиву хронического остеомиелита
г) к озлокачествлению процесса
д) ко всему вышеперечисленному
033. Хронический огнестрельный остеомиелит характеризуется наличием а) огнестрельного ранения в анамнезе б) функционирующего гнойного свища
г) рецидивирующего течения
д) всего перечисленного
034. Рентгенологический хронический огнестрельный остеомиелит характеризуется
а) остеосклерозом на фоне остеопороза
б) нарастанием толщины и плотности кости
в) кортико-трубчатыми секвестральными коробками,
окруженными грануляционной тканью
г) остепорозом живой кости на фоне остеосклероза
д) всем вышеперечисленным
035. При абсцессе Броди (ограниченном гематогенном остеомиелите) имеется а) солитарный абсцесс кости с утолщением надкостницы, склерозированием
окружающей ее участком кости и секвестром в центре б) поражение эпифизов большеберцовой, лучевой и других костей в) многолетнее течение г) ночные боли и повышенная температура д)все перечисленное
036. Основными осложнениями при лечении закрытых и открытых переломов являются
г) травматические остеомиелиты
д) все вышеупомянутые
037. Причинами псевдоартрозов при консервативном лечении переломов являются а) недостаточная и часто меняющаяся фиксация б) неполная репозиция фрагментов в) интерпозиция иди диастаз между обломками г) неполноценное питание д)все вышеперечисленное
038. Причинами псевдоартроза при оперативном лечении переломов являются а) неадекватный выбор метода остеосинтеза б) нарушение техники остеосинтеза в) расширение показаний к операциям г) инфекционные осложнения д)все вышеперечисленное
039. Псевдоартрозу предшествуют
б) замедленное костеобразование
в) несросшийся перелом
г) чрезмерное костеобразование
040. Рентгенологический диагноз ложного сустава устанавливается на основании
б) закрытия костно-мозгового канала
в) формирования суставных поверхностей
г) гипертрофии костной мозоли
041. Для лечения ложных суставов костей применяются а) костная пластика б) внутрикостный остеосинтез
в)компрессионно-дикстрационный остеосинтезг) бальнеотерапия
042. Приобретенные костные дефекты могут образоваться вследствие а) огнестрельных ранений б) открытых переломов
в) оперативного лечения закрытых переломов г) лучевой терапии д)всего вышеперечисленного
043. При лечении больных с костными дефектами применяются а) костная пластика б) кожно-костная аутопластика на сосудистой ножке в) операция Гана
г) операция Илизарова д)все перечисленное
044. «Болтающиеся суставы» характеризуются а) ложным суставом с потерей костного вещества
б) истончением и изменением концов костных фрагментов в) афункциональностью конечности г)всем перечисленным
Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Студалл.Орг (0.038 сек.)
источник
26. негематогенный остеомиелит
Различают несколько основных видов негематогенного остеомиелита: при переходе гнойного воспаления на кость с окружающих тканей; при различных травмах, сопровождающихся открытыми повреждениями (переломами) костей и их инфицированием, в том числе при огнестрельных ранениях. Отмечено, что остеомиелит подобным образом развивается чаще всего в костях, близко примыкающих к кожным покровам или не окружённых мышцами. Так начинается остеомиелит большеберцовой кости при флегмонозной форме рожи, костный панариций при запущенном подкожном панариции, остеомиелит костей свода черепа при обширных инфицированных ранах волосистой части головы с прогрессирующим гнойным лизисом апоневроза и др. Гнойно-деструктивный процесс может распространяться на кость и с соседних поражённых тканей, вследствие чего развиваются одонтогенный остеомиелит челюсти и отогенный остеомиелит височной кости.
25. Внутрикостный абсцесс Броди. Склерозирующий остеомиелит Гарре Внутрикостный абсцесс Броди — ограниченный некроз губчатого вещества кости с последующим её расплавлением и образованием полости. Последняя заполнена гнойной, серозной или кровянистой жидкостью, иногда в ней находят тканевый детрит. Возбудителем в большинстве случаев является стафилококк. Локализуется процесс чаще в проксимальном отделе большеберцовой кости. Этот вид остеомиелита патогенетически связан с маловирулентной инфекцией и пониженной реактивностью организма.
Клинические проявления заболевания различны. Наблюдается ограниченная чувствительность при надавливании на кость, однако нередко очаги ничем не проявляются, боль возникает лишь временами — ночью, после физического напряжения, при перемене погоды. Повышение температуры тела, озноб и другие общие симптомы обычно отсутствуют. Встречаются, однако, и формы с периодическим обострением, повышением температуры тела, покраснением кожи, болезненностью при надавливании и движениях. Процесс может длиться годами, периоды обострения сменяются временной ремиссией. Осмотр обычно малоинформативен, в более выраженных случаях находят утолщение в области метафиза, нередки реактивные явления в суставе. На рентгеновских снимках можно видеть в губчатой части метафиза полость диаметром 2-2,5 см, округлой или овальной формы, окружённую хорошо выраженной зоной склероза в виде узкой или широкой каймы, на поверхности кости нередко видны нежные периостальные наложения.
Основной метод лечения абсцесса хирургический. Производят трепанацию полости, выскабливают внутреннюю стенку. Рану зашивают наглухо. При больших полостях применяют мышечную пластику.
Склерозирующий остеомиелит Гарре начинается подостро, без резких болей в конечности или выраженных воспалительных явлений. Флегмоны и гнойные свищи образуются крайне редко. Течение воспалительного процесса вялое, клинически оно характеризуется болями в конечности, чаще ночными, нарушением её функций, умеренным повышением температуры тела, СОЭ и лейкоцитозом. Особенность этой формы остеомиелита — резко выраженный склероз поражённой кости (чаще длинной трубчатой), определяемый рентгенологически. На фоне склероза имеются небольшие очаги разрежения костной ткани. Костномозговой канал со временем суживается и может полностью склерозироваться, одновременно диафиз кости веретенообразно утолщается
Основной вид лечения — консервативный с введением антибиотиков (линкомицина, фузидовой кислоты, полусинтетических пенициллинов), электрофорезом трипсина и применением физиотерапевтического лечения (УВЧ-терапии). Хирургическое лечение направлено на удаление множества мелких остеомиелитических очагов.
источник
ТЕМА 11. Осложнения при лечении переломов костей конечностей: замедленная консолидация, ложные суставы, остеомиелит
001. Противопоказанием для использования метода компрессионно-дистракционного остеосинтеза при ложном суставе длинных трубчатых костей является
А) ложный сустав в сочетании с остеомиелитом
Б) ложный сустав в сочетании с тяжелыми рубцовыми изменениями кожных
В) «тугой» фиброзный ложный сустав
Г) ложный сустав с сохранением оси конечности и удовлетворительным
Состоянием кожных покровов сегмента
Д) ложный сустав со значительным по величине дефектом костной ткани
002. При использовании компрессионно-дистракционного остеосинтеза для лечения «тугого» ложного сустава целесообразно использование аппарата
003. Для лечения ложного сустава бедренной кости, осложненного остеомиелитом, методом компрессионно-дистракционного остеосинтеза целесообразно использовать все следующие методики, кроме
А)Внеочагового чрескостного остеосинтеза без оперативного вмешательства наочаге
Б) внеочагового чрескостного остеосинтеза с оперативным вмешательством на очаге
В) резекции пораженных остеомиелитическим процессом концов и замещением дефекта аутотрансплантатом
Г) резекции пораженных концов ложного сустава с компрессией и последующей дистракцией фрагментов
Д) резекции пораженных концов сегмента, поднадкостничной остеотомии одного из фрагментов, компрессии резецированных и дистракции остеотомированных фрагментов
004. При лечение тугого ложного сустава большеберцовой кости с укорочением на 4 см методом компрессионно-дистракционного остеосинтеза необходимо использовать следующие из указанных приемов
А) дозированную выраженную компрессию фрагментов до сращения сустава б) дозированную выраженную дистракцию в) поднадкостничную остеотомию малоберцовой кости в сочетании с
Дистракцией г) поднадкостничную остеотомию малоберцовой кости, дистракцию ложного
Сустава, а через 10 дней — компрессию Д)Поднадкостничную остеотомию малоберцовой кости, компрессию, а через
10 дней — дистракцию ложного сустава
005. При рецидивирующих формах хронического остеомиелита, повышенной порозности костной ткани нецелесообразно применять
А) лазерное излучение б) кальций-фосфор-электрофорез
В)Общее ультрафиолетовое излучениег) электрическое поле УВЧ
006. При обострении хронического остеомиелита с противовоспалительной целью следует применять все перечисленное, кроме
А) электрического поля УВЧ
Б) электрофореза линкомицина в) аэроинотерапии и парафиновых аппликаций
Г) электромагнитного поля СВЧ (460 МГц)
007. При обострении хронического остеомиелита показано применение
А) индуктотермии на симметричную конечность
Б) тока надтональной частоты
Г) интерференциальных токов
008. При гематогенном остеомиелитическом процессе в стадии репарации с целью консолидации применяют
А)Инфракрасное облучениеб) кальций-фосфор-электрофорез и общее облучение в) сероводородные ванны г) фонофорез гидрокортизона д) все перечисленное
009. При рецидивирующих формах хронического остеомиелита в стадии образования свищей показано применение всего перечисленного, кроме
А) диадинамических токов Б)Лазерного излучения
В) электромагнитного поля СВЧ (460 МГц) г) ультразвука
010. При хроническом остеомиелите в восстановительном периоде с целью улучшения крово-лимфообращения и иммунологической активности целесообразно применение при
К группе атипических остеомиелитов относятся и локализованные в кости абсцессы, большей частью без свища или секвестра, являющиеся одной из разновидностей вяло текущего хронического остеомиелита.
Впервые указал на наличие костного абсцесса Девид (David) в 1764 г. Подробно описал эту форму в 1832 г. Броди, обнаруживший полость в большеберцовой кости голени, ампутированной по требованию больного вследствие нестерпимых болен, не поддававшихся консервативному лечению. Затем он привел 9 таких случаев, выделив их из общей группы белой опухоли, причем в 8 остальных случаях он лечил больных путем трепанации кости и выскабливания полости. С тех пор эти наблюдения стали чаще опубликовываться в литературе, причем эта форма получила название абсцесса Броди. В 1901 г. Гросс (Gross) смог собрать 141 наблюдение, Томсон (Thomson) в 1904 г. — 161, а М. Ф. Корецкий в 1928 г.—174 наблюдения 56 авторов.
В дальнейшем число наблюдений еще более увеличилось — в 1938 г. Венкр и Генби (Wenger и Henby) нашли в литературе уже 374 случая (цит. по Г. А. Мезенцову). В действительности число этих наблюдений значительно больше. В отечественной литературе описано свыше 100 наблюдений (С. А. Рейнберг, Ф. Ф. Березкин, Г. А. Мезенцев, И. Б. Кузнецов, Ф. М. Данович, И. Ф. Иваницкий, М. А. Кунин, М. Д. Михельман и др.). Кроме того, М. М. Дитерихс (1932) упоминает о 54 случаях костных абсцессов, наблюдавшихся им на курорте Мойнаки.
Чаще всего внутрикостный абсцесс клинически проявляется в более зрелом возрасте; средний возраст этих больных 20—30 лет. У детей эта форма почти не описывалась и, по-видимому, является большой редкостью. Надо полагать, что известная часть подобных случаев у детей пропускается и выявляется клинически лишь в более зрелом возрасте.
Но существующим и в настоящее время воззрениям абсцесс Броди развивается вследствие закупорки бактериальным эмболом одной из конечных ветвей внутрикостной артериальной системы, вследствие чего развивается некроз кости на ограниченном участке. По мнению С. М. Дерижанова, вообще отрицающего значение эмболии сосудов в патогенезе остеомиелита, закупорка метафизарных артерий в происхождении абсцессов Броди не играет роли.
Ряд авторов придает большое значение слабой вирулентности инфекции, вследствие чего происходит медленное развитие воспалительного процесса на небольшом, ограниченном участке. Однако представление о костном абсцессе как о качественно менее интенсивной инфекции вызывает возражения, так как полученные из абсцесса бактерии вполне вирулентны и не отличаются по своей жизнедеятельности от обычных возбудителей остеомиелита. Гной может сохранять свою вирулентность длительное время; даже при многолетнем существовании закрытых костных полостей обычно удается выделить из их содержимого золотистого стафилококка. Несомненно, большую роль играет особая реактивность организма, его защитная реакция, в результате чего развивается как бы абортивная флегмона костного мозга.
В типичных случаях возбудителем большей частью является стафилококк. Необходимо, однако, указать, что значительное число описанных в литературе абсцессов Броди, особенно у взрослых, относится к тифозным остеомиелитам.
У В. Д. Чаклина из 17 случаев в 6 были найдены возбудители паратифа, в 2—брюшного тифа, в 4 — стафилококк.
Клиническая картина при абсцессе Броди различна. Обычно наблюдается ограниченная чувствительность к давлению. Нередко очаги ничем не проявляются и боли наступают лишь временами, чаще ночью, после физических напряжений или при перемене погоды. Повышение температуры, озноб и другие симптомы общей инфекции обычно отсутствуют. Встречаются, однако, и формы с периодическими обострениями, с повышением температуры, покраснением кожи, болезненностью при давлении и самопроизвольной. Процесс может длиться годами, давая временами ремиссии. С. А. Рейнберг наблюдал заболевание, которое продолжалось 55 лет.
Осмотр обычно мало что дает; в более выраженных случаях находят утолщение в области метафиза, нередко имеются и реактивные явления в суставе. На рентгеновских снимках, на которых в ряде случаев впервые обнаруживается это заболевание, можно видеть в губчатой части метафиза полость диаметром 2—2,5 см, круглой или овальной формы, слегка вытянутую изо длине кости, с резко очерченными правильными контурами. По мере роста кости в длину полость может переместиться по направлению к диафизу. Она окружена хорошо выраженной зоной склероза в виде узкой или более широкой беловатой каймы; на поверхности кости нередко видны нежные периостальные наложения. При локализации абсцесса в диафизе периостальная реакция выражена отчетливее (рис. 51). На операции находят полость, окруженную склерозированной костью и выстланную оболочкой, напоминающей грануляционную ткань или состоящую из более плотной соединительной ткани. Полость эта выполнена гнойной, серозной или кровянистой жидкостью, иногда в ней находят детрит.
Многие современные авторы относят к абсцессам Броди и такие случаи, при которых образовались межмышечные гнойные скопления и свищи. О. Старовойтенко, А. И. Эльяшев и др. описывают под этим названием и костные полости с секвестрами, и патологические переломы. Все это значительно отличает многие приводимые в настоящее время случаи от того описания, которое первоначально дал Броди. И действительно, течение этой формы остеомиелита может быть разнообразным.
Ф. Ф. Березкин различает три формы абсцесса Броди: 1) скрытую, или затихшую, 2) зрелую, вяло текущую, 3) стадию обострения с образованием свищей. В. Д. Чаклин различает: 1) скрытый период неопределенных тупых болей, 2) период инфильтрата или начинающегося склероза, 3) период абсцесса, 4) период свища.
Рис. 51. Абсцесс в нижнем метафизе большеберцовой кости (ребенок Ч., 7 лет). Большой очаг разрежения округлой формы, окруженный зоной склероза.
Чаще всего поражается верхний отдел большеберцовой кости, далее следуют дистальный отдел бедра, плечо, предплечье, остальные кости. Отдельные авторы относят к абсцессам Броди и костные полости, расположенные в эпифизах, а также в коротких и плоских костях (М. А. Куинн, А. И. Мариупольский, М. М. Казаков, С. А. Покровский и др.).
Приводят также поражения фаланг пальцев, грудины, костей черепа.
Из наблюдающихся нами случаев в 9 имелось типичное описанное Броди течение с постепенным припуханием конечности и перемежающейся болезненностью.
На рентгеновских снимках определялась характерная полость с образованием секвестра или без такового.
Помимо этих типичных случаев, мы наблюдали еще 13 больных с процессом, весьма напоминающим абсцесс Броди, но отличающимся более острым течением, с частыми обострениями, с образованием секвестров и свищей. Начало заболевания напоминало обычную форму остеомиелита; процесс локализовался в метафизе или близлежащем отделе диафиза, однако с образованием свища. Необходимо отметить, что в наших наблюдениях обострения встречались чаще, чем это описывается у взрослых. Это, несомненно, объясняется анатомо-биологическими особенностями детского возраста. Приведем одно наблюдение.
Рис. 52. Внутрикостный абсцесс в дистальном метафизе большеберцовой кости (ребенок К., 7 лет).
А — до операции. Костная полость с секвестром и свищевым ходом;
Б — через полгода после операции. Полость выполнена новообразованной
К., 7 лет. Поступил 19/1 1959 г. по поводу незакрывающегося свища в нижней трети левой голени. Год назад мальчик упал с велосипеда.
Вскоре повысилась температура, появились припухлость, болезненность, затем свищ на голени. Лечился амбулаторно. При поступлении на рентгеновском снимке в нижнем метафизе большеберцовой кости определяется полость удлиненно-овальной формы, открывающаяся в сторону эпифизарного хряща; в ней определяется секвестр (рис. 52, А). На операции удален секвестр размером 2X1,5 см, полость выскоблена и засыпана пенициллином и стрептомицином. Рана зашита наглухо. Стойкое выздоровление. На рентгеновском снимке через 6 месяцев отмечается заполнение костного дефекта новой костью (рис. 52, Б).
Мы наблюдали 3 случая перелома на месте воспалительной костной кисты. Случаи патологического перелома при абсцессе Броди встречаются в литературе в виде отдельных казуистических описаний.
С., 5 лет. Вчера упал на ровном полу и получил перелом левого бедра; до этого ничем не болел и на боли не жаловался. Общее состояние хорошее, левое бедро в нижней трети утолщено. Ощупыванием определяются крепитация и болезненность, имеются также припухлость и контрактура в коленном суставе. На рентгеновских снимках в дистальном метафизе левого бедра видна полость овальной формы, окруженная несколько склерозированной костью; в этом месте имеется перелом со смещением (рис. 53). Наложена гипсовая повязка с тазовым поясом. Выписан в гипсовой повязке. Был осмотрен через 2 года. Ходит свободно. Деформации и укорочения конечности пет. На рентгеновском снимке на месте бывшей кисты имеется лишь неправильной формы уплотненный участок.
Рис. 53. Перелом бедра на месте внутрикостного абсцесса (ребенок С., 5 лет).
Диагноз легок, если помнить об этом заболевании и своевременно сделать рентгеновский снимок.
С. А. Рейнберг приводит случай, когда диагноз был поставлен через 34 года после начала заболевания, как только была произведена рентгенография. Однако дифференциальная диагностика абсцесса Броди представляет в ряде случаев известные затруднения. Прежде всего его можно смешать с туберкулезом, который, особенно у маленьких детей, может локализоваться в диафизе длинных трубчатых костей; приходится иногда отличать абсцесс также от киоты невоспалительного происхождения, в редких случаях — от остеосаркомы.
При затруднительной диагностике лучше решиться на операцию, которая показана при внутрикостном абсцессе и заключается во вскрытии полости, удалении содержимого, выскабливании с последующей обработкой антибиотиками и зашиванием раны наглухо.
Приведенные выше формы: 1) склерозирующего остеомиелита, 2) альбуминозного, 3) внутрикостного абсцесса — принято объединять в общую группу первично хронических остеомиелитов.
Как видно из описания клинического течения этих форм, подобное определение неверно, так как начало и при этих атипичных формах часто бывает острое или подострое, острое начало может быть просмотрено. К первично хроническим формам отдельные авторы ошибочно относят и остеомиелиты другой этиологии. Часто не принимается во внимание, что у детей реактивность организма более живая; заболевание принимает с самого начала острое или подострое течение, нередко наблюдаются обострения.
источник
ТЕСТЫ ПО ПАТОЛОГИИ КРУПНЫХ СУСТАВОВ.
001. К невропатическим артритам относятся
в) сирингомиэлические поражения суставов
г) дистрофические изменения при рассеянном склерозе
002. Табетические артропатии характеризуются
а) внезапным началом с обильным выпотом и субфебрильной температурой
б) разболтанностью сустава
в) параартикулярным обызвествлением
г) расстройством чувствительности
003. Для сирингмиелитической артропатии характерны
а) мышечные атрофии верхней конечности
в) деструкция суставных концов костей
г) «когтистость» пальцев кисти
004. При рассеянном склерозе наблюдается
а) триада Шарко (нистагм, интенционные дрожания, сканированная речь)
б) утомляемость ног к концу дня в начале болезни
в) вестибулярные нарушения (головокружение, тошнота)
г) нарушение чувствительности (парастезии и боли)
005. При гемофилическом поражении суставов наблюдается
а) понижение свертываемости крови
в) кровоизлияние в суставе
006. Болезнь Кашина — Бека характеризуется
а) обезображивающими полихондроостеоартрозами
б) эндемичностью и неясной этиологичностью
в) симметричностью и прогрессированием
г) деформацией и тугоподвижностью суставов
007. Третья стадия уровской болезни (деформирующего эндемического остеоартроза или болезни Кашина — Бека) устанавливается на основании
а) коротколапости (медвежья лапа) и утиной походки
б) ограничения движения в коленных суставах и голеностопных суставах,
а также тугоподвижности в суставах пальцев и лордоза поясничного отдела позвоночника
в) недостаточности функции паращитовидных желез
д) всего вышеперечисленного
008. При абсцессе Броди (ограниченном гематогенном остеомиелите) имеется
а) солитарный абсцесс кости с утолщением надкостницы, склерозированием окружающей ее участком кости и секвестром в центре
б) поражение эпифизов большеберцовой, лучевой и других костей
г) ночные боли и повышенная температура
009. Основными осложнениями при лечении закрытых и открытых переломов являются
г) травматические остеомиелиты
010. Причинами псевдоартрозов при консервативном лечении переломов являются
а) недостаточная и часто меняющаяся фиксация
б) неполная репозиция фрагментов
в) интерпозиция иди диастаз между отломками
011. Причинами псевдоартроза при оперативном лечении переломов являются
а) неадекватный выбор метода остеосинтеза
б) нарушение техники остеосинтеза
в) расширение показаний к операциям
г) инфекционные осложнения
012. Псевдоартрозу предшествуют
б) замедленное костеобразование
г) чрезмерное костеобразование
д) первичное сращение костной раны
013. Рентгенологический диагноз ложного сустава устанавливается на основании
б) закрытия костно-мозгового канала
в) формирования суставных поверхностей
г) гипертрофии костной мозоли
д) всего вышеперечисленного
014. Для лечения ложных суставов костей применяются
б) внутрикостный остеосинтез
в) компрессионно-дикстрационный остеосинтез
015. Приобретенные костные дефекты могут образоваться вследствие
в) оперативного лечения закрытых переломов
д) всего вышеперечисленного
016. При лечении больных с костными дефектами применяются
б) кожно-костная аутопластика на сосудистой ножке
017. «Болтающиеся суставы» характеризуются
а) ложным суставом с потерей костного вещества
б) истончением и изменением концов костных фрагментов
в) афункциональностью конечности
018. Патологический вывих бедра возникает в результате
а) костно-суставного туберкулеза и остеомиелита
019. Диагноз патологического вывиха бедра осуществляется на основании
а) болевого синдрома в области сустава
б) нарушения опороспособности конечности
в) положительного синдрома Тренделенбурга
д) совокупности всех перечисленных признаков
020. Рентгенологическими признаками патологического вывиха бедра являются
а) структурные изменения в костях головки бедра и вертлужной впадины
б) изменение топографического соотношения костей в тазобедренном суставе
в) наличие отягощенного анамнеза заболеванием
г) сочетание структурных изменений и топографических взаимоотношений костей
021. Характер лечения патологического вывиха бедра связан
а) с заболеванием, приведшим к патологическому вывиху бедра
б) с локализацией и характером костных изменений
в) с возрастом больного и состоянием больного, а также давностью заболевания
г) с возможностью врачей, лечебного учреждения и желанием больного
д) со всем вышеперечисленным
022. Консервативное лечение патологического вывиха бедра включает в себя
в) так называемое «функциональное» лечение,
включая лечебную гимнастику, массаж и бальнеологию
023. При оперативном лечении патологического вывиха бедра
применяются следующие виды вмешательства
в) артродезирование сустава
024. При приобретенном «кокса вара» применяется
а) вальгизирующая остеотомия бедра
в) артродез и артропластика тазобедренного сустава
г) ношение ортопедической обуви и разгрузка сустава
025. При приобретенном «кокса вальга» применяется
а) варизирующая остеотомия
б) артродез тазобедренного сустава
в) ношение ортопедической обуви
г) консервативное лечение и разгрузка сустава
026. «Кокса вара» возникает в связи с поражением
а) головки и эпифиза бедра
г) подвертельной и диафизной зоны бедра
д) комбинации всех вышеперечисленных зон
027. Приобретенные «кокса вара» бывают вследствие
а) диспластических процессов
б) специфических и неспецифических инфекций
г) нарушения минерального обмена
д) комбинации всего перечисленного
028. Диагноз щелкающего тазобедренного сустава ставится на основании наличия
а) щелкающего бедра при активном сгибании с внутренней ротацией
б) уплотнения широкой фасции бедра
в) шума в области бедра при ходьбе
г) двусторонности поражения
д) нормальной структуры тазобедренного сустава в рентгеновском изображении
029. При лечении кисты мениска используются
030. Синдром мелиопателлярной связки характеризуется
а) наружной гиперабдукцией голени и гипотрофией мышцы бедра
б) внутренней нестабильностью коленного сустава
в) болезненностью в области прикрепления связки
г) рентгенологической резорбцией мыщелков бедра и большеберцовой кости
031. Привычный вывих надколенника характеризуется
а) латеральным смещением надколенника
б) меньшим размером внутренней площадки надколенника
в) натяжением латеральной порции четырехглавой мышцы
г) рецидивностью, привычностью и постоянством вывихов
032. При лечении врожденного вывиха надколенника применяются
г) операция Ру — Фридланда — Волкова
033. Болезнь Гоффа диагностируется на основании
а) гиперплазии жировых складок коленного сустава
в) блокад коленного сустава
г) боли при нагрузке на стопу при выпрямленной ноге в лежачем положении
034. Лечение болезни Гоффа включает
б) длительную иммобилизацию
в) оперативное удаление складок и жировых тел
г) лазеротерапию и введение ферментов
035. Хондроматоз суставов характеризуется
а) подвижными и пальпируемыми образованиями в суставах
в) костно-хрящевыми тенями на рентгенограмме
036. Наиболее частая причина деформирующего артроза тазобедренного сустава
а) травма тазобедренного сустава
(вывих бедра, перелом заднего или верхнего края вертлужной впадины)
г) перенесенный эпифизеолиз
д) недоразвитие тазобедренного сустава
(большой угол антеторсии, большой угол шеечно-диафизарный,
037. Наиболее распространенной теорией патогенеза деформирующего артроза является
в) нейротрофическая теория
038. Основным ранним клиническим симптомом
деформирующего артроза тазобедренного сустава является
а) боль в области тазобедренного сустава
б) боль в нижней трети бедра и в области коленного сустава
в) приводящая сгибательная контрактура
д) ограничение объема движений в суставе
039. Дифференцировать коксартроз следует
а) с ревматоидным полиартритом
б) с туберкулезным процессом
г) с остеохондрозом с корешковым синдромом
040. Наиболее характерный рентгенологический признак коксартроза
б) дегенеративная киста в головке и в крышке впадины
в) костные разрастания вокруг сустава
г) склероз субхондрального участка головки и впадины
в области наиболее нагруженной части сустава
041. При радионуклидном исследовании в области сустава
во II и III степени артроза отмечается
а) увеличение накопления пирофосфата технеция
б) снижение накопления радиофармпрепарата
в) не отличается по концентрации от здорового сустава,
а также от соседнего участка кости
г) закономерности не выявляется
042. Основная задача консервативного лечения коксартроза состоит
а) в устранении контрактуры сустава
б) в увеличении объема движений
в) в снятии болевого синдрома
г) в компенсации укорочения конечности
043. Комплексная консервативная терапия показана на протяжении многих лет
а) при идиопатическом коксартрозе
б) при диспластическом коксартрозе
в) при посттравматическом коксартрозе
г) при последствиях асептического некроза головки бедра
044. Ранняя операция в I и II стадии показана
а) при идиопатическом коксартрозе
б) при диспластическом коксартрозе
в) при посттравматическом коксартрозе
г) при последствиях асептического некроза головки бедра
045. Основными показаниями к оперативному лечению коксартроза являются
а) отсутствие эффекта от консервативного лечения
б) короткие периоды ремиссии
в) диспластический коксартроз I, II степени
г) ограничение объема ротационных движений
046. Операцией выбора при идиопатическом коксартрозе II степени является
б) варизирующая остеотомия по Паулсу
г) операция эндопротезирования
д) артропластическая операция
047. Наиболее приемлемой операцией при диспластической коксартрозе I, II стадии
с дефицитом покрытия головки у лиц молодого возраста является
а) остеотомия по Мак-Маррею
б) деторсионно-варизирующая остеотомия
г) эндопротезирование сустава
048. У больных с коксартрозом III стадии в сочетании с остеохондрозом поясничного отдела позвоночника показаны
б) артродез тазобедренного сустава
в) эндопротезирование сустава
г) остеотомия по Мак-Маррею
д) деторсионно-варизирующая остеотомия бедра
049. При коксартрозе III стадии с обеих сторон предпочтительнее
а) двустороннее эндопротезирование
б) операция Мак-Маррея с обеих сторон
в) не оперировать оба сустава
г) вначале произвести операцию эндопротезирования с одной стороны,
а при благоприятном исходе произвести эндопротезирование другого сустава
д) с обеих сторон произвести операцию по Фоссу
050. У молодых женщин 18-25 лет с диспластическим коксартрозом II стадии
а) операция на тазобедренном суставе по Мак-Маррею
б) деторсионно-варизирующая остеотомия бедра
г) эндопротезирование сустава
д) операция артродезирования сустава
051. При диспластическом артрозе тазобедренного сустава у подростков,
когда недоразвита крыша вертлужной впадины,
показаны все перечисленные операции, кроме
б) создания навеса из крыла подвздошной кости на мышечной ножке
в) только деторсионно-варизирующая остеотомия
052. Благоприятный эффект при остеотомии по Мак-Марею
у больных с идиопатическим коксартрозом II стадии достигается в результате
а) лучшей центрации головки бедра
б) изменения биомеханики сустава, улучшения кровоснабжения
и снижения давления на сустав за счет медиализации бедра
в) изменения объема движений в суставе
г) изменения площади нагрузки на сустав
053. Наиболее приемлемая методика фиксации фрагментов
после межвертебральной остеотомии
а) фиксатор Харьковского НИИТО
в) пластинка Троценко — Нуждина
д) только гипсовая иммобилизация
054. У больного 50 лет с двусторонним коксартрозом III стадии,
резким болевым синдромом и ограничением движений в тазобедренных суставах (приводяще-сгибательная контрактура в сагитальной плоскости в пределах 160-100°, ротационных движения нет, отведение бедер отсутствует).
На рентгенограммах суставная щель едва прослеживается;
головки склерозированные, склерозированы крыши вертлужных впадин.
Имеются одиночные дегенеративные кисты в головках и во впадинах.
При радионуклидном обследовании отмечается снижение концентрации радиофрампрепарата в проекции обоих тазобедренных суставов.
а) регулярная консервативная терапия 2 раза в году, включая грязелечение
б) артропластика с обеих сторон
в) эндопротезирование двухполюсным протезом с одной стороны
и вторым этапом — артродезирование второго сустава
г) двустороннее эндопротезирование
д) остеотомия по Мак-Маррею с обеих сторон
055. Больная 21 года имеет диспластический правосторонний коксартроз I, II степени.
Беспокоят боли в тазобедренном суставе после физической нагрузки,
во время ходьбы на большие расстояния.
Ротационные движения ограничены, приведение и отведение не ограничены.
Объем движения в сагитальной плоскости полный.
На рентгенограмме имеется склероз субхондрального отдела головки и впадины
на участке наибольшей нагрузки.
Впадина мелкая, крыша недоразвита, дефицит покрытия головки бедра.
а) консервативная терапия, включающая ультразвук с гидрокортизоном,
д) подвертельная деторсионная остеотомия и остеотомия по Хиари
056. Больной 50 лет с идиопатическим коксартрозом II ст. левого тазобедренного сустава
Беспокоят боли при ходьбе в конце дня после функциональной нагрузки. Ограничение ротационных движений в суставе, ограничение отведения бедра, приводяще-сгибательная контрактура.
На рентгенограмме отмечается хорошая центрация головки бедра, глубокая впадина, отсутствует дефицит покрытия головки.
Суставная щель сужена, имеется реактивное разрастание кости в области крыши,
дегенеративная киста в головке.
б) операция по Брантесу — Фоссу
г) подвертельная остеотомия по Паулсу
д) эндопротезирование тазобедренного сустава
057. Наиболее часто встречающаяся причина
деформирующего артроза коленного сустава
а) травмы коленного сустава: внутрисуставные переломы,
неправильно сросшиеся переломы голени бедра,
последствия повреждения менисков и связок коленного сустава, вывихи голени
б) врожденный вывих надколенника
г) воспалительные процессы
058. Патогенез деформирующего артроза коленного сустава
б) механо-функциональная теория
в) теория макро-микротравматизации суставного хряща
г) нейротрофическая теория
059. Основные клинические признаки деформирующего артроза коленного сустава
а) боли в коленном суставе
в) хруст в суставе при движениях
г) варусная или вальгусная деформация коленного сустава
060. Дифференциальный диагноз деформирующего артроза коленного сустава
а) с ревматоидным полиартритом
б) с туберкулезным гонитом
061. Наиболее характерные рентгенологические признаки
при деформирующем артрозе коленного сустава включают
а) сужение и деформацию суставной щели
б) костные разрастания вокруг сустава
в) наличие дегенеративных кист в эпифизах
г) уплощение суставных площадок большеберцовой кости
с варусной или вальгусной деформацией
062. Радионуклидное исследование коленного сустава
при II-III стадии артроза коленного сустава выявляет
а) повышение накопленного радиофармпрепарата
б) снижение накопленного радиофармпрепарата
в) не отличается от концентрации сустава или соседнего участка кости
г) метод не дает дополнительной информации
063. Показаниями к применению консервативной терапии
при деформирующем артрозе коленного сустава является
064. Показаниями к оперативному лечению деформирующего артроза коленного сустава являются
а) отсутствие эффекта от консервативного лечения
б) короткие периоды ремиссии
в) дефартроз с варусной или вальгусной деформацией
г) выраженный пателло-феморальный артроз коленного сустава
065. Операцией выбора при пателло-феморальном артрозе II-III стадии является
б) эндопротезирование коленного сустава
в) артродез коленного сустава
д) артропластика коленного сустава
066. При деформирующем артрозе коленного сустава II-III стадии
наиболее приемлемой операцией является
а) высокая корригирующая остеотомия большеберцовой кости
б) вычерпывающая внутрикостная остеотомия
проксимального конца большеберцовой кости
в) эндопротезирование коленного сустава
г) артродез коленного сустава
д) артропластика коленного сустава
067. У молодых лиц 24-40 лет с деформирующим артрозом коленного сустава I-II стадии и нестабильностью сустава показана операция
а) эндопротезирования коленного сустава
б) артродеза коленного сустава
в) высокой корригирующей остеотомии большеберцовой кости
г) стабилизирующая операция на коленном суставе
с восстановлением связочного аппарата
068. У лиц 40-60 лет с деформирующим артрозом коленного сустава II-III стадии,
варусной или вальгусной деформацией показаны
а) эндопротезирование коленного сустава
б) артродез коленного сустава
в) высокая корригирующая остеотомия большеберцовой кости
069. Операция Банди показана
а) при деформирующем артрозе коленного сустава I-II стадии
б) при пателло-феморальном артрозе коленного сустава
в) при дефартрозе с варусной или вальгусной деформацией сустава
г) при ревматоидном моноартрите коленного сустава в стадии ремиссии
070. Наиболее приемлемой методикой фиксации костных фрагментов
после высокой корригирующей остеотомии большеберцовой кости является
071. Межпозвоночный диск, образовавший дефект в замыкающей пластинке позвонка
и пролабировавший в тело позвонка, известен как
источник
Атипичные формы остеомиелита в современной ортопедической практике встречаются все чаще. Связано это с повышенной инфекционной нагрузкой на организм, ростом антибиотикорезистентных форм бактерий, бесконтрольным применением противомикробных средств. Вялотекущий процесс, приводящий к деформации, нарушению функции, косметическим дефектам пораженного участка тела обуславливает актуальность темы.
Остеомиелит – инфекционно-воспалительное поражение костей и окружающих их тканей любой локализации и вида костей, которое характеризуется развитием местных и общих реакций, обусловленных интоксикацией организма.
Для атипического воспаления характерно хроническое течение. Среди форм заболевания выделяют:
- абсцесс Броди;
- остеомиелит Гарре (склерозирующий);
- остеомиелит Оллье (альбуминозный);
- антибиотический;
- фиброзный;
- послетифизный;
- опухолевидный.
Формирование хронического воспаления возникает из-за высокой устойчивости организма человека или низкой вирулентности микроба, ставшего причиной повреждения костной ткани.
При абсцессе Броди или ограниченном гематогенном остеомиелите имеется единичный гнойник, расположенный в метаэпифизарной части трубчатой кости. Впервые эту форму повреждения кости описал английский хирург Броди.
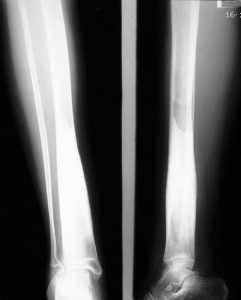
Гнойная полость в дистальном эпифизе большеберцовой кости правой ноги
Причиной образования ограниченного абсцесса является стафилококк, который попадает в сосудистую зону кости из отдаленного очага инфекции. Болеют чаще дети и молодые люди. Связано это с наличием в костях незакрытых зон роста, которые являются благоприятной средой для размножения бактерий.
Образование очага в кости ребенка начинается в раннем возрасте, а манифестирует болезнь через несколько лет. Костный отграниченный абсцесс Броди возникает в крупных костях (бедренной, большеберцовой, лучевой, плечевой).
Длительное время заболевание себя никак не проявляет, а симптомы появляются при достижении диаметра образования более 4 см. При этом ребёнок начинает предъявлять жалобы на болезненность в области сустава.
Ограниченный нарыв Броди вызывает следующие клинические проявления:
- тупую боль в близкорасположенном суставе;
- незначительное повышение температуры общей и локальной в области поражения;
- усиление болезненности при постукивании по кости;
- отечность и выраженность сосудистого рисунка кожи в области воспаления.
Патологический процесс всегда односторонний и имеет плотную капсулу. Редко нагноение возникает в пяточной кости. При абсцессе Броди никогда не образуются свищи.
В общих анализах мочи и крови существенных изменений не бывает. При обострении может наблюдаться незначительное повышение уровня лейкоцитов. «Золотой стандарт» диагностики абсцесса Броди – рентгенологическое обследование.
Рентгенографическая картина показывает следующие отличительные признаки абсцедирующего остеомиелита:
- очаг просветления в области метафиза;
- кайма склероза вокруг гнойной полости;
- абсцесс имеет форму круга или эллипса;
- отсутствие включений в полости;
- неизменные окружающие участки кости.
Дифференциальную диагностику абсцесса Броди проводят с такими заболеваниями, как туберкулез, сифилитическое поражение костей, остеохондропатии и онкология.
Отличия абсцесса Броди от этих патологий – отсутствие периостальной реакции, интоксикационного синдрома, отрицательных специфических маркеров (проба Манту, реакция Вассермана), сохранность функции сустава.
Внимание! При туберкулезном инфицировании чаще поражаются тела позвонков с развитием спондилита, реже в процесс вовлекается губчатая кость челюсти.
Лечить эту атипичную форму приходится оперативным путем. Во время оперативного вмешательства проводится трепанация кости, вылущивание гнойной полости, удаление некротизированных тканей до появления «капель кровяной росы». Затем полость промывается антисептиком и, при больших размерах полости, тампонируется мышцей.
Склерозирующий остеомиелит или болезнь Гарре относится в первично-хронической форме болезни. Изучением этой патологии занималось несколько ученых, но более полную ее характеристику привел немецкий хирург Карл Гарре.
Причиной развития воспалительного процесса в трубчатых костях при болезни Гарре чаще выступает условно-патогенная микрофлора (стафилококки, клебсиеллы). Первично происходит попадание микробного агента в костные ткани. Возникает нарушение микроциркуляции с развитием недостатка кровоснабжения участка кости.
Под действием защитных сил иммунной системы инфекционный процесс стихает, оставляя небольшие участки повреждения. Далее может происходить хронизация инфекции с развитием вялотекущего воспаления, без ярких клинических проявлений. С течением времени происходит массивное повреждение тканей кости с замещением ее фиброзной тканью.
При этой форме заболевания чаще поражаются большеберцовая и бедренная кости, что обусловлено богатой сосудистой сетью. Пациенты длительное время проходят лечение по поводу ошибочно диагностированного ушиба или миозита. Отчасти это связано с тем, что в процесс воспаления вовлекается нервный пучок (малоберцовый и большеберцовый нервы). Клинические проявления патологии неспецифичны и проявляются такими симптомами, как:
- тянущие «ночные» односторонние боли в области бедра или голени;
- отечность пораженной конечности;
- умеренное повышение температуры при обострении;
- нарушение функции ноги в период рецидива.
При этой форме воспаления костной ткани редко возникают гнойные затеки с образованием флегмон или свищей.
Остеомиелит Гарре диагностируется на основании специфических рентгенологических признаков болезни. На рентгенограмме определяются:
- веретенообразное утолщение тела кости;
- очаги разряжения;
- отсутствие структурности костной ткани;
- мелкая секвестрация;
- облитерация (заращение) костномозгового канала.
В общем анализе крови отмечается незначительный нейтрофильный лейкоцитоз, повышение СОЭ. Длительное существование склеротического процесса вызывает повреждение почек, которое отражается в изменениях анализа мочи (повышение плотности, обнаружение белка, цилиндров, большого количества слизи и эпителия).
При болезни Гарре склероз кости и наличие множества секвестров существенно затрудняет проведение оперативного вмешательства, поэтому при данной форме заболевания применяют консервативную терапию. В основе лечения лежит назначение:
- Антибактериальной терапии.
- Физиопроцедур на пораженную конечность (магнито-, лазеротерапия, озокерит, грязи).
- Витаминов.
- Средств иммунологической коррекции.
- Обезболивающих препаратов при выраженном болевом синдроме.
Оперативное вмешательство показано при развитии флегмоны, частых рецидивах, выраженном нарушении функции конечности. Проводят резекцию кости в пределах здоровых тканей, для того чтобы ограничить распространение гнойного процесса.
Этот вид воспаления костной ткани впервые описал основоположник французской оперативной ортопедии – Луи Оллье. Альбуминозный остеомиелит характеризуется образованием слизистого детрита в некротической полости.
Возбудителями альбуминозного остеомиелита являются представители кокковой флоры – стрепто- и стафилококки. Ученые связывают образование слизистого экссудата внутри патологической полости с недостаточной активностью микроорганизма. Изначально богатая белком воспалительная жидкость не перерабатывается бактериями и не превращается в гной.
Рассматриваемое заболевание с большей частотой встречается у подростков. Симптомы болезни малоспецифичны и заключаются в возникновении следующих жалоб:
- постоянные боли в бедре, усиливающиеся при физической нагрузке;
- покраснение кожи в проекции очага поражения;
- постепенно нарастающая припухлость.
Возникнуть альбуминозный остеомиелит может в эпифизе нижнего отдела бедренной кости.
Как и при других формах атипического течения болезни, основной метод диагностики – рентген. На обзорных снимках, выполненных в двух проекциях, выявляются следующие характерные изменения:
- очаги просветления неправильной формы с округлыми очертаниями;
- периостальная инфильтрация;
- мелкие секвестральные очаги.
При оперативном вмешательстве в очаге обнаруживается опалесцирующая слизь, в посеве которой определяется рост стафилококка.
Основной метод терапии – операция. Осуществляется трепанационный доступ к очагу воспаления, после чего жидкость откачивается, плотная капсула удаляется, а полость промывается растворами антисептиков и антибиотика.
Помимо вышеописанных первично-хронических форм остеомиелита, выделяют вторичные формы, возникающие как последствие предшествующего патологического процесса.
Антибиотический остеомиелит возникает у ослабленных больных на фоне проведения терапии антимикробными препаратами. Кроме того, воспаление тканей кости может происходить из-за неправильно проводимой антибактериальной терапии в амбулаторных условиях. Это происходит, когда антибиотик не соответствует имеющейся патологической флоре, не соблюдаются сроки лечения и дозы препарата.
Течение заболевания вялотекущее со стертой клинической и лабораторной симптоматикой. Поражаться могут крупные и мелкие кости с развитием патологических очагов, которые нередко подвергаются склерозу. Свищи образуются крайне редко. Рентгеновский снимок характеризуется обнаружением мелких полостей и секвестров.
Послетифозный остеомиелит может появляться на фоне или через короткое время (менее 1 недели) после перенесенного инфекционного заболевания: скарлатины, гриппа и других. Но больший процент возникновения болезни обуславливает перенесенный ранее тиф (сыпной, брюшной) или паратиф.
Воспаление костного мозга вызывают не сами возбудители перенесенной инфекции, а условно-патогенная гноеродная флора, которая активизируется на фоне ослабления иммунитета. Клиническая картина болезни не имеет ярко выраженных симптомов и может характеризоваться периодическим возникновением болевого синдрома.
Это особая форма, характеризующаяся тем, что в результате воспаления образуется не гнойное расплавление внутрикостных структур, а замещение их фиброзной тканью. Костномозговая полость полностью облитерируется соединительнотканными волокнами. На рентгенограмме кости имеют размытые границы без четкого выделения костномозгового канала.
Самая редкая форма поражения кости, которая проявляется остеогенным разрастанием тканей, окружающих кость. Больных беспокоит деформация конечности, припухлость и болезненность в области кости. Дифференцируют опухолевидный остеомиелит с остеогенной саркомой. Для диагностики важно тщательно изучить историю болезни пациента, провести биопсию, МРТ исследование, а также смотреть на динамику патологического процесса. При саркоме отмечается неуклонный рост опухоли с быстрым развитием нарушения функции органа.
Каков прогноз при хроническом течении остеомиелита? Как долго происходит лечение и какова вероятность полного излечения?
Хронический остеомиелит при своевременной диагностике и полноценном лечении имеет благоприятный прогноз для жизни. Что касается вероятности рецидива, длительности лечения и возможности полного избавления от болезни, то здесь все решается индивидуальными особенностями организма, наличием сопутствующей патологии, временем существования патологического очага и объемом повреждения.
Какую группу инвалидности дают при остеомиелите Оллье?
Для присвоения той или иной группы инвалидности должны иметься веские основания, которые определяют специалисты МСЭК. Данный вид заболевания не является прямым показанием для присуждения инвалидности. Важную роль играет объем поражения, частота рецидивов, степень нарушения функции конечности, возможность к самообслуживанию и выполнению трудовых обязанностей по основной профессии.
В 20 лет перенесла острый остеомиелит берцовой кости правой ноги, который перешел в хроническую форму. Остался небольшой шрам на голени, боль беспокоит только при нагрузке. Можно ли планировать беременность и не передастся ли болезнь ребенку?
Перед тем как планировать беременность нужно исключить наличие гнойного очага. Для этого необходимо пройти комплексное обследование с обязательным выполнением рентгенографии. Только устранив все источники хронической инфекции можно решать вопрос о зачатии. Остеомиелит не передается ребенку при беременности, но гнойный очаг может стать причиной внутриутробного инфицирования и развития воспаления в любом органе.
Атипично развивающиеся формы остеомиелита протекают как первично-хроническая патология и имеют несколько вариантов клинического течения. Характерно чередование периодов ремиссии и рецидивов. Своевременная диагностика, использование консервативных и оперативных методов лечения значительно улучшают прогноз относительно дальнейшего течения болезни, а в некоторых случаях приводят к полному выздоровлению.
источник