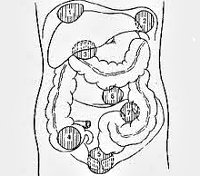
Абсцесс мозга возникает при проникновении инфекции в мозг:
1) контактным путем — при гнойном очаге в среднем ухе или сосцевидном отростке (отогенный путь), воспалении околоносовых пазух (риногенный путь);
2) гематогенным путем из любого источника инфекции, но чаще при воспалительных заболеваниях легких, пороках сердца синего типа;
3) нарушение целости твердой мозговой оболочки с ликвореей (ЧМТ, нейрохирургические операции).
В острой стадии абсцесс представляет собой участок воспаления мозга — ограниченный энцефалит (редко менингоэнцефалит). Однако общеинфекционные симптомы бывают стертыми, лихорадка бывает только у 50% больных, очаговые симптомы — в 30% случаев, эпилептические припадки — в 30% случаев. Ликвородинамические нарушения вплоть до окклюзионных приступов бывают при абсцессе мозжечка.
Именно КТ позволяет выявить множественные абсцессы и определить их локализацию. МРТ может выявить абсцесс мозга раньше, чем КТ. По мере формирования капсулы, визуализации абсцесса, изменения на ангиограмме находят в 80%, однако они не всегда позволяют провести дифференциальную диагностику с другими очаговыми процессами в мозге [Мельничук П.В., Штульман Д.Р., 2001].
Острая стадия абсцесса может остаться незамеченной на фоне острого гнойного поражения внутренних органов. В последующем экспансивный церебральный процесс выступает как самостоятельное, не связанное с прежним гнойным процессом объемное заболевание головного мозга. Такими же представляются так называемые криптогенные абсцессы, этиология которых остается неизвестной. Абсцессы мозга характеризуются экспансивным течением с повышением внутричерепного давления, застойными явлениями на глазном дне. Головная боль отмечается в 80-90% случаев.
Как и при опухоли мозга, головная боль имеет все признаки гипертензионной, интенсивность и скорость ее нарастания зависят от темпов нарушения ликвородинамики и выраженности дислокации мозговых структур. При медленном («холодном») развитии абсцесса состав спинномозговой жидкости может оставаться нормальным. При Эхо-ЭГ устанавливают смещение срединных структур мозга и деформацию желудочковой системы, вентрикулография и ангиография подтверждают объемный процесс в головном мозге.
Гамма-сцинтиграфия выявляет накопление радионуклида в капсуле и по шарообразной форме «горячего» очага позволяет заподозрить абсцесс. Наиболее информативной оказывается компьютерная томография, при которой обнаруживают округлое, четко отграниченное образование в веществе мозга, окруженное более светлой каймой [Вагsom A.H. et al., 1981; Arseni С, Ciurae A.V., 1982].
При прорыве абсцесса бурно развивается гнойный менингоэнцефалит с высокой температурой, резкой головной болью, грубым менингеальным синдромом, нарушением сознания. Очаговые неврологические симптомы зависят от локализации абсцесса. Давление спинномозговой жидкости обычно повышено, выявляется значительный нейтрофильный цитоз.
Традиционный метод лечения — хирургическое удаление абсцесса, предпочтительнее полное. Однако при множественных абсцессах прибегают к пункции с промывкой полости и введением в промытую полость антибиотиков.
Имеются сообщения о консервативном лечении при крайне тяжелом состоянии больного или в случаях множественных абсцессов. Лечение проводят комбинацией и последовательной сменой антибиотиков: пенициллин 20 млн. ЕД/сут, хлорамфеникол 1 г/сут, ампициллин 14 г/сут, гентамицин 350 мг/сут, сульфаметоксазол 2400 мг/сут, триметоприн 480 мг/сут. Антибактериальную терапию проводят в течение 4— 9 нед., но в некоторых случаях при иммунодефицитных состояниях длительно — до 6 мес.
источник
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
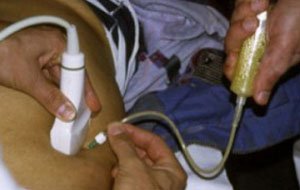
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
Абсцесс – воспалительный процесс в тканях любой локации с образованием гнойной полости. Ему свойственно формироваться в костных тканях, мышцах, подкожной клетчатке. Новообразование диагностируют на органах и между ними.
Патологии свойственно развиваться самостоятельно либо формироваться на фоне травм, воспаления легких либо быть осложнением при ангине.
Чрезмерное скопление экссудата, последовательно приводит к нагнетанию на стенки капсулы, разрыву и выходу гноя наружу.
Гноеродные микроорганизмы, через очаг заносят возбудителя в лимфатическое и кровеносное русло, что в дальнейшем вполне может стать причиной сепсиса, расплавления кровеносного сосуда, под действием гноя.
Развитие процесса зависит от состояния барьерных функций организма. Чтобы выстроить защиту и не допустить распространение гноя, в очаге формируется капсула, купирующая возможности патогенной микрофлоры интенсивно проникать в здоровые ткани.
Для того, чтобы заболевание стало прогрессировать, необходимо иметь врата инфекции – рану, через которую в организм попадают гноеродные патогенные бактерии. Активная жизнедеятельность микроорганизмов в благоприятной среде, приводит к расплавлению эпидермиса и образованию капсулы, заполненной гноем. Стоит заметить, что процесс настолько стремительный, что в него втягивается полезная микрофлора и при ускоренном размножении, она увеличивает объемы выделяемого гноя.
Излюбленные места локализации микроорганизмов – слизистые ткани ротовой полости, носа, кишечника, глаз и половых органов, но стоит заметить, что выявить и идентифицировать патогенного агента сложно.
Лишь точно определив бактерию, спровоцировавшую гнойное образование, может быть назначено адекватное лечение абсцесса с положительным результатом.
Из многообразия существующих микроорганизмов, стоит рассмотреть наиболее популярные виды в практике хирургов:
- Staphylococcus aureus – золотистый стафилококк, определяют в 30% случаев при возникновении нагноений. При бактериальном посеве, наблюдают чистую культуру, без примесей сопутствующей микрофлоры.
Подобрать губительные для золотистого стафилококка антибиотики при абсцессе мягких тканей достаточно сложно, так как штаммы не всегда реагируют на медикамент.
При формировании патологического очага, ограниченный участок наполняется гноем и сопровождается воспалительным процессом рыхлой клетчатки. Такое явление можно наблюдать в следующих случаях:
- в раневых полостях герметично закрытых швами;
- в колотых ранах;
- в углублении от огнестрельного ранения;
- в месте образования гематом, лимфоэкстравазатов;
- в участках размозжения тканей;
- как следствие образования метастаз из других очагов инфекции;
- после подкожной инъекции скипидара, керосина, хлоралгидрата.
Терапевтические схемы могут быть эффективными при определении точной причины, спровоцировавшей признаки абсцесса.
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптоматика острого абсцесса может отличаться, так как место локации влияет на клиническую картину.
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |

Гнойные новообразования бывают доброкачественными — содержат густой гной. При лабораторных исследованиях в структуре содержимого выявляют большие объемы лимфоцитов.
В содержимом капсулы почти отсутствуют микроорганизмы. При диагностировании злокачественного очага, гной включает в себя большое количество микроорганизмов.
Перед назначением лечения, врач определяет место расположения пораженного участка. По локации гнойные образования классифицируют следующие абсцессы:
- мягких тканей — охватывает мышцы и жировую клетчатку;
- Бецольда — глубоко расположенный гнойник в мышцах шеи;
- мозга головы;
- легочной;
- малого таза;
- бактериальный, амебный либо печеночный;
- осложнение аппендицита в острой форме либо аппендикулярный нарыв;
- заглоточный;
- гнойный очаг между петлями кишечника и брюшиной;
- осложнение ангины — паратонзиллярный;
- поражение клетчатки, вокруг оболочки спинного мозга — спинальный эпидуральный абсцесс.
Патологию принято классифицировать по продолжительности течения на хроническую и острую.
Острая — развивается молниеносно и имеет явно выраженную, докучающую симптоматику.
Хронический абсцесс — сложно поддается лечению, создает дискомфорт и сопровождается частыми рецидивами.
Клиническое течение болезни не однозначно, так как на него влияет причина, место локации, индивидуальные особенности пациента и наличие сопутствующих патологий. Соответственно наблюдают следующие отличия:
- Холодные абсцессы — проявляются при занесении палочки Коха либо грибка актиномикоза. Особенностью течения считается медленное развитие и полное отсутствие признаков воспаления.
- Поддиафрагмальный — гнойная капсула под диафрагмой, как следствие хирургического вмешательства (послеоперационный абсцесс), травм.
- Натечный абсцесс — скопление гноя в ограниченном количестве. При таком течении не наблюдается острое воспаление.
- Горячие — дают высокую местную температуру из-за жизнедеятельности гноеродных бактерий в коже, крови, лимфе. После вскрытия абсцесса, боль устраняется, и температура приходит в норму.
Устанавливать диагноз и назначать терапевтические схемы, может только врач.
Преимущественно, проблема такого рода устраняется оперативным вмешательством.
Врач устанавливает окончательный вердикт после осмотра пациента, выслушивания жалоб. Диагностика острого абсцесса, расположенного на поверхности, не представляет сложности. Скрытые в глубоких слоях очаги обнаружить труднее. Для выявления патологии применяют:
- рентгенографию;
- ультразвук;
- КТ;
- МРТ;
- общий анализ крови;
- биохимическое исследование.
Основанием для установки точного диагноза являются результаты анализов и инструментальных исследований.
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.
Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
Сформировавшийся гнойник требует оперативного вмешательства.
В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.
Для скорейшего созревания абсцессов народный опыт рекомендует следующие средства:
- Луковый пластырь.
Взять 2 части печеного лука и 1 часть натертого мыла. Компоненты хорошо смешать. Приготовить из смеси пластырь и приложить на больное место. Пластырь менять несколько раз в сутки. Помогает быстрому созреванию и очищению нарывов.
- Прополисная мазь.
Кусочек прополиса величиной с грецкий орех помещают в морозильную камеру холодильника, а когда застынет, измельчают.
Затем растапливают 200 г топленого сливочного масла и добавляют туда прополис. Перемешивая, греют на водяной бане минут 30 — до полного растворения прополиса. Смесь охлаждают и процеживают.
Полученную таким образом мазь намазывают на бинт и накладывают на пораженное нарывом место, забинтовывают. Повязку меняют 2-3 раза в сутки. Через несколько часов боль утихает.
Лечатся до выздоровления. Иногда достаточно 2-3 дня лечения, если болезнь не запущена.
- Солевые компрессы.
Повязка из льняной или х/б ткани (в крайнем случае из марли), смоченная в солевом прокипяченном растворе (на 1 л. воды 100 г поваренной соли) и сложенная в 4 слоя (а марля в 8 слоев) накладывается на больные места на ночь, до полного излечения.
Этот метод эффективен при лечении абсцессов, панарициев, не вскрывшихся фурункулов.
Несвоевременное обращение за помощью в медицинское учреждение при гнойном нарыве, несоблюдение рекомендаций врача, нарушение дозировок, могут спровоцировать развитие осложнений. Инфицирование при бездействии прогрессирует, распространяется, сопровождается бактериемией.
Следует понимать, что объемная гнойная капсула, может самопроизвольно разорваться как наружу, так и в соседние полости и ткани, вызвать аррозивные кровотечения.
Если дренирование проведено неадекватно либо упущено время, инфекция переходит в генерализированную форму, а воспаление преобразовывается в хроническое течение патологии.
Запущенная болезнь, приводит к дисфункции жизненно важных органов, анорексии, истощению, распаду тканей.
Не допустить развитие гнойного очага можно выполняя правила асептики и антисептики. Инъекции, обработку ран, должны осуществлять медицинские специалисты с соблюдением техник выполнения манипуляций. Травмы, раны, повреждения, следует своевременно обследовать и если необходимо, прибегнуть к помощи хирурга.
Если проблему своевременно купировать, определить и устранить причину развития патологии, после удаления абсцесса, прогноз на выздоровление — благоприятный. Запущенные формы, могут стать причиной достаточно серьезных осложнений, привести к интоксикации, сепсису и даже летальному исходу.
Гнойные абсцессы – опасное состояние, которое нельзя игнорировать, так как результат жизнедеятельности гноеродных микробов, бывает необратимым. В случае если, иммунитет ослаблен и не помогла операция, симптоматика проявляется более агрессивно, врач назначает антибиотики, симптоматическую терапию, лечение, направленное на дезинтоксикацию.
источник
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% — после экстренных операций.

Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Стенки брюшной полости выстилает париетальная брюшина, а на наружной поверхности внутренних органов, расположенных здесь, лежит висцеральная брюшина. Между этими двумя листками имеется небольшое количество жидкости, которое обеспечивает свободное скольжение органов во время их сокращений. Листки брюшины очень хорошо снабжены сосудами и реагируют воспалением на любое попадание инфекции.
Брюшина имеет высокие пластические свойства. Это означает, что она способна быстро склеиваться вокруг первичного инфекционного очага, останавливая распространение гноя по всей брюшной полости. Нередко развивается спаечный процесс между петлями кишечника, сальником, внутренними органами. Это создает условия для формирования ограниченных участков гнойного воспаления – абсцессов брюшной полости.
По сути, такой абсцесс является ограниченным перитонитом. Он окружен плотной капсулой из листков брюшины и стенок органов. Расположение этого очага зависит от первичной локализации патологического процесса (желчный пузырь, аппендикс и так далее), а также от степени миграции гнойного содержимого под действием гравитации или распространения инфекции по лимфатическим или венозным путям.
Различают 4 основных вида абсцессов брюшной полости:
- поддиафрагмальный;
- малого таза;
- периаппендикулярный;
- межкишечный (одиночный и множественные).
Несмотря на общность патогенеза, клинические проявления этих заболеваний различаются. Хирург должен обладать большим опытом, чтобы распознать такие абсцессы на ранней стадии.
Диафрагма представляет собой мышечную стенку, отделяющую брюшную полость от грудной. Она имеет форму двух куполов, по окружности прикрепленных к ребрам и позвоночнику, а в центре приподнятых над внутренними органами. В этих отделах наиболее высока вероятность образования поддиафрагмального абсцесса. Патология возникает как у мужчин, так и у женщин и в половине случаев вызвана хирургическим вмешательством на органах брюшной полости.
Заболевания, которые могут осложниться поддиафрагмальным абсцессом:
В редких случаях причину образования гнойника установить не удается, и тогда он называется первичным поддиафрагмальным абсцессом.
Значительно чаще наблюдаются острые абсцессы, сопровождающиеся клинической симптоматикой. Хронические гнойные очаги сохраняются в тканях под диафрагмой более полугода и не сопровождаются явными проявлениями.
Пациента беспокоят постоянные боли в правом или левом подреберье. Из-за раздражения окончаний диафрагмального нерва эти ощущения могут иррадиировать (распространяться) в верхнюю часть спины, лопатку, дельтовидную мышцу. Вследствие этой же причины возникает частая тошнота и икота.
Появляются рвота, потеря аппетита, постоянный кашель, затрудненное дыхание, потливость, в тяжелых случаях, особенно у пожилых людей, – спутанность сознания.
Для поддиафрагмального абсцесса типична затяжная лихорадка с ознобами. Сердцебиение и дыхание учащаются.
При осмотре врач отмечает вынужденное положение больного: пациент лежит на спине или боку, реже находится полусидя. Отмечается сухость языка и слизистых, язык обложен серым налетом. Часто регистрируется сухой кашель. Живот несколько вздут. При его пальпации возникает боль справа или слева в подреберье. Могут быть болезненны и межреберные промежутки в области VIII-XII ребер.
Если абсцесс очень большой, отмечается выпирание нижних ребер и межреберных пространств на соответствующей стороне. Грудная клетка становится асимметричной. Поколачивание по реберной дуге болезненно. Гнойник смещает печень вниз, поэтому ее нижний край становится доступным для пальпации (прощупывания). Если не определить верхний край печени, то может создаться неправильное предположение об ее увеличении.
В тяжелых случаях происходит сдавливание венозной системы брюшной полости. В результате возникают отеки ног, увеличение живота (асцит). Нарушение функции печени сопровождается желтушностью кожи. Перистальтика кишечника замедляется.
Больной часто растерян, встревожен и не понимает причин своего плохого самочувствия.
- сепсис и септицемия при попадании микробов в кровоток;
- общая слабость, истощение;
- абсцессы мозга, легких или печени;
- разрыв диафрагмы;
- перикардит, медиастинит, пневмония;
- обструкция нижней полой вены, через которую кровь возвращается к сердцу;
- тромбофлебит;
- плеврит, асцит, отеки;
- менингит;
- геморрагический синдром.
В анализе крови изменения соответствуют воспалительному процессу. Увеличивается СОЭ, количество лейкоцитов, возникает нейтрофилез и сдвиг лейкоформулы влево.
Важное значение в быстрой диагностике поддиафрагмального абсцесса имеет рентгенологическое исследование. Правый купол диафрагмы приподнимается вверх и уплощается. При рентгеноскопии определяется снижение его подвижности.
Нижняя доля правого легкого может сжиматься, возникает ее ателектаз. В отдельных случаях отмечается реакция плевры на воспаление с другой стороны диафрагмы, и развивается выпот в плевральную полость. Эти процессы приводят к снижению прозрачности легочного поля на стороне поражения.
Признак, специфичный для поддиафрагмального абсцесса, – пузырь с горизонтальным уровнем жидкости и полусферой газа над ним.
Используются и рентгеноконтрастные методы исследования органов пищеварения.
Наилучшая визуализация абсцесса достигается с помощью ультразвукового исследования, компьютерной или магнитно-резонансной томографии органов брюшной полости.
Поддиафрагмальный абсцесс необходимо вскрыть и очистить (дренировать). Такая операция очень сложна технически, так как несет опасность попадания микробов во вскрытую брюшную или грудную полость. Из-за этого хирурги обычно применяют доступ со стороны спины. Разрез проводят от позвоночника до подмышечной линии, удаляют часть XI-XII ребер, отслаивают плевру, а затем вскрывают диафрагму и достигают абсцесса. Его очищают, оставляя в его полости тонкую трубочку, через которую оттекает содержимое гнойника.
В некоторых случаях при небольших поверхностных абсцессах возможно их чрескожное дренирование с помощью специальной длинной иглы, вводимой под контролем рентгеновских лучей или УЗИ.
При неполном очищении полости абсцесса возможно его рецидивирование.
Одновременно пациенту назначают массивную антибиотикотерапию, направленную на уничтожение микробов, которые могут случайно попасть в кровь. При длительном течении процесса необходима так называемая нутритивная поддержка – внутривенное введение питательных смесей для быстрого восстановления энергетического баланса организма.
Если такой абсцесс не лечить, он в большинстве случаев приводит к летальному исходу на фоне прогрессирующей интоксикации. Наилучшие результаты лечения достигаются при сочетании открытой операции и массивного применения антибиотиков.
Для профилактики поддиафрагмальных абсцессов любой пациент, которому была сделана операция на органах грудной или брюшной полости, в первые 2 суток должен начать дыхательную гимнастику. Активные вдохи и выдохи заставляют диафрагму двигаться, что препятствует образованию ограниченного гнойника.
Такой гнойник возникает между петлями кишечника, сальником, брыжейкой. Размеры абсцессов обычно невелики, но их может быть несколько. Основные причины:
- деструктивный аппендицит;
- прободная язва желудка или кишечника;
- остаточные явления после перенесенного разлитого перитонита;
- последствия оперативных вмешательств на органах брюшной полости.
При появлении межкишечного абсцесса в послеоперационном периоде состояние больного ухудшается. Нарастает интоксикация, следствием которой является потеря аппетита, слабость, потливость. Возможны тошнота и рвота. Температура повышается в разной степени, к вечеру достигая фебрильных цифр.
Больной жалуется на умеренные тупые боли в животе, которые могут быть непостоянными. Болезненность часто локализована в области пупка. Иногда наблюдается вздутие живота. У детей возникает понос, в стуле появляется примесь слизи, реже кровь.
В отличие от острых хирургических заболеваний, живот при межкишечном абсцессе мягкий, симптомов раздражения брюшины нет. Лишь в месте локализации гнойника всегда отмечается болезненность при пальпации.
Если абсцесс имеет крупный размер и близко подходит к передней брюшной стенке, могут определяться признаки ее защитного напряжения – повышенная плотность мышц живота. Вероятен отек и покраснение кожи в этой области.
Межкишечный абсцесс может осложниться обтурационной (вызванной сдавлением) кишечной непроходимостью. В этом случае возникает задержка стула, отсутствие газов, вздутие и боли в животе.
Распознать межкишечный абсцесс довольно сложно. Изменения в крови неспецифичны и отражают воспаление: повышается СОЭ, растет количество лейкоцитов за счет нейтрофильных форм. Рентгенологически определяется очаг затемнения. Уровень жидкости и газ видны очень редко. Большую помощь в диагностике оказывает УЗИ, с помощью которого врач определяет размеры и локализацию гнойника. Обычно гнойные очаги можно увидеть посредством томографии органов брюшной полости.
В сомнительных случаях назначается лапароскопия для поиска абсцессов между кишечными петлями. Иногда требуется диагностическая лапаротомия.
Назначается антибактериальная терапия, общеукрепляющие средства, внутривенное введение растворов. Если через 1-2 дня состояние больного не улучшается, межкишечный абсцесс лечится хирургически. Определяется зона точной проекции гнойника на брюшную стенку, проводится ее разрез, удаление гноя и дренирование полости абсцесса. Несколько раз в день ее промывают лекарственными растворами, через неделю дренаж удаляют.
Это патологическое состояние чаще всего развивается после острого аппендицита или гинекологических вмешательств. Он также может осложнить течение болезни Крона, дивертикулита или любой операции на органах брюшной полости. Абсцесс малого таза довольно долго протекает бессимптомно, порой достигая больших размеров.
У мужчин гной скапливается между мочевым пузырем и прямой кишкой, у женщин – между маткой и задним сводом влагалища с одной стороны и прямой кишкой – с другой. Один из видов абсцесса малого таза – тубоовариальный. Он развивается у женщин репродуктивного возраста и может осложнить течение воспалительных заболеваний половых органов (яичники, маточные трубы).
Предрасполагающие факторы – сахарный диабет, беременность, болезнь Крона и иммунодефицит.
Вероятные признаки абсцесса малого таза:
- общая интоксикация: лихорадка, тошнота, рвота, отсутствие аппетита;
- локальные симптомы: боль в нижней части живота, понос, болезненные позывы на дефекацию, выделение слизи из прямой кишки, частое мочеиспускание, выделения из влагалища;
- болезненность и выбухание передней стенки прямой кишки при ректальном или вагинальном исследовании;
- иногда – признаки частичной непроходимости тонкой кишки (боли в животе, вздутие, расстройства стула).
Дополнительные исследования включают общий анализ крови (определяются неспецифические признаки воспаления), УЗИ, компьютерную томографию органов малого таза.
Необходима госпитализация больного. После уточнения локализации гнойного очага его пунктируют с помощью особой иглы через стенку влагалища или прямой кишки, под контролем УЗИ или КТ. В некоторых случаях требуется пункция абсцесса в области над лобком. Иногда возникает необходимость в операции – лапароскопии или лапаротомии. Одновременно назначаются антибиотики.
После ликвидации абсцесса устраняют его причину, например, аппендицит или воспаление придатка.
Это осложнение аппендикулярного инфильтрата, который формируется через несколько дней после начала острого аппендицита. Инфильтрат включает купол слепой кишки, аппендикс, петли кишечника, сальник. При его нагноении и возникает периаппендикулярный абсцесс.
Образование такого гнойника сопровождается повторным ухудшением состояния пациента. Отмечается значительная лихорадка и ознобы. Усиливаются ранее стихшие боли в правой подвздошной зоне. При пальпации (прощупывании) там определяется болезненное образование, постепенно растущее и размягчающееся. Появляются положительные симптомы раздражения брюшины.
В анализе крови выявляются признаки воспаления. Для диагностики можно применять компьютерную томографию или магнитно-резонансное исследование.
Периаппендикулярный абсцесс нужно обязательно лечить хирургически. Если этого не сделать, гной неизбежно прорвется либо в просвет кишечника, либо в брюшную полость. В первом случае состояние пациента улучшится, боль уменьшится, появится понос с примесью большого количества гноя с неприятным запахом.
Если же гнойник прорвется в брюшную полость, микроорганизмы из него попадут в кровь и вызовут образование множественных абсцессов в печени, легких, других органах. Появятся признаки перитонита. Такое состояние опасно для жизни.
Доступ к абсцессу проводится внебрюшинно. Его полость вскрывают и дренируют, назначают антибактериальные препараты. После нормализации температуры дренаж удаляют.
Через 2 месяца пациент вновь проходит обследование. Если аппендикс за это время не подвергся расплавлению, выполняют плановую аппендэктомию.
Длительность нетрудоспособности зависит от типа операции (чрескожное дренирование абсцесса или лапаротомия). У пожилых людей время восстановления дольше. Также на продолжительность нетрудоспособности влияет микрофлора, вызвавшая нагноение. При ее лекарственной устойчивости период лечения и реабилитации удлиняется.
После операции пациент еще в течение нескольких недель получает лекарственную терапию, в частности, антибиотики. Ему не рекомендуется поднимать тяжелые предметы и ходить на длинные дистанции. В течение периода реабилитации работоспособность больного ограничена, но в дальнейшем он может вернуться к нормальной жизни.
Рекомендуется частое питание небольшими порциями. В первые дни больному дают бульоны, жидкие каши, морсы, затем постепенно переходят на протертые, паровые и запеченные блюда. Пища должна быть богата белками и витаминами для скорейшего восстановления защитных сил организма.
При подозрении на абсцесс брюшной полости необходимо обратиться к хирургу. Лучше, если это будет тот врач, который проводил перед этим операцию на органах брюшной полости. В диагностике нередко помогает врач-радиолог, анализирующий данные КТ или МРТ внутренних органов.
источник
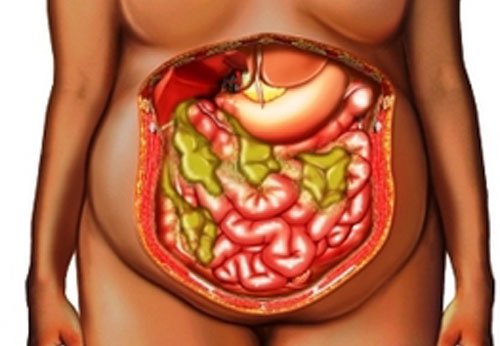
 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота. Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.