В полном и своевременном заживлении любой раны огромную роль играет правильный выбор повязки. Современные повязки для лечения ран обеспечивают надлежащий уход за раневой поверхностью, обладают антисептическим эффектом и способствуют скорейшему заживлению даже сложных и инфицированных ран.
Еще одно огромное преимущество, которым обладают современные повязки для лечения ран — они удобны и просты в применении, для правильного наложения повязок не требуются специальные знания и навыки. Это дает возможность использовать повязки для лечения ран как в условиях медицинского стационара, так и в домашних условиях. Удобные, надежные, гипоаллергенные повязки значительно облегчают уход за ранами и способствуют их быстрому заживлению.
Пауль Харманн — ведущий европейский производитель и поставщик инновационной медицинской и гигиенической продукции. Хартманн предлагает интегральные новаторские решения, включающие продукцию, удобную в использовании для профессионалов в области медицинских услуг и осуществления ухода за больными. Ежедневное использование этой продукции (с отличным соотношением качества и цены) улучшает обслуживание больных, способствует более эффективному их лечению и хорошему самочувствию.
Гидротул — это мазевая повязка, способствующая очищению раны, грануляции и ухаживающая за краями раны. Из крупноячеистой воздухо- и секретопроницаемой полиамидной ткани, пропитанной гидроактивной мазевой массой на основе триглицеридов. Гидроколлоидные частицы, входящие в состав мазевой массы абсорбируют экссудат и поддерживают в ране влажную среду, что способствует процессу заживления.
Гидротул предназначен для лечения ожогов, трофических и диабетических язв, пролежней, ссадин и других плохо заживающих ран, при трансплантации кожи, для фиксирования расщепленных кожных трансплантатов. Не содержащая фармпрепаратов гидроактивная мазевая повязка из крупноячеистой полиамидной ткани, пропитанная мазевой массой на основе триглицеридов. Гидроколлоидные частицы, входящие в состав мазевой массы абсорбируют экссудат и поддерживают в ране влажную среду, что ускоряет процесс заживления. Мазевая основа смягчает края раны, обеспечивая их эластичность, предотвращает мацерацию кожи вокруг раны.
Атрауман — мазевые повязки без фармпрепаратов
Повязка Атрауман используется для атравматичной обработки ран во всех фазах раневого процесса. Особенно рекомендуется для пациентов с высокой чувствительностью кожи и повышенной реакцией на медикаменты.
Не содержащая фармпрепаратов мазевая повязка из гидрофобного полиэфирного материала, пропитанного нейтральной мазью без примесей вазелинов и парафинов; хорошо драпируется, проницаема для секрета, не приклеивается к ране. Мазь содержит триглицериды жирных кислот, нейтральные жиры.
Atrauman Ag используется для ран с повышенной угрозой инфицирования или уже инфицированных.
Серебросодержащая повязка с антибактериальными свойствами из полиамидной сетки, покрытой элементарным серебром. Ионы серебра воздействуют на грамположительные и грамотрицательные бактерии, включая штаммы MRSA. Сетка также пропитана гидрофильной мазью из триглицеридов.
Atrauman Ag характеризуется высокой воздухо- и паропроницаемость.
Раны с высоким риском инфицирования ( в том числе первая помощь). Инфицированные раны (хронические раны, острые раны, ожоги 2-3А степени). Профилактика вторичного инфицирования ран у пациентов с ослабленной иммунной системой. С целью дополнительной профилактики возможного инфицирования раны.
Противопоказания:
Чувствительность к компонентам мазевой основы. Раны с обильной экссудацией.
Во избежание снижения эффективности повязки не рекомендуется использовать повязку в комбинации с мазевыми массами содержащими парафин.
Бранолинд — сетчатая повязка на раны без фармпрепаратов. Предназначена для наложения на поверхностные раны и ссадины, является хорошей \»прокладкой\» между раной и покрывающей повязкой, например марлей.
Используется для лечения ожогов ( в том числе у детей), трофических и диабетических язв, пролежней, абсцессов, фурункулов, ссадин и других плохо заживающих ран, при трансплантации кожи, для фиксирования расщеплённых кожных трансплантатов .
Мазевая повязка, способствующая грануляции, из крупноячеистой воздухо- и секретопроницаемой хлопчатобумажной ткани, пропитанной безводной мазевой массой с перуанским бальзамом*. Перуанский бальзам обладает антисептическим и ранозаживляющим эффектом.
1 г мазевой массы Branoilnd N содержит: перуанский бальзам 50 мг, вазелин белый, цетомакрагол 1000, глицерина моностеарат 40–50%, жир гидрогенизированный, триглицериды среднего звена.
Брандолинд N во всех фазах раневого процесса делает поверхность и края раны эластичными и предохраняет ее от высыхания. При этом повязка стимулирует процессы грануляции и эпителизации, способствует профилактике Рубцовых контрактур. Перуанский бальзам, входящий в состав мазевой массы, в сочетании с антибактериальным и антисептическим действием оказывает стимулирующий эффект на рост грануляций и образование молодого эпителия. Branolind® N не приклеивается к ране.
Смена повязки проходит безболезненно. Крупноячеистая ткань делает возможным доступ кислорода и обеспечивает хорошую вентиляцию.
Секреты могут беспрепятственно удаляться, предотвращается образование влажных полостей.
Область применения
Для ухода за ранами, в особенности поверхностными (при ссадинах, рваных и ушибленных ранах, термических и химических ожогах, а также для покрытия мест взятия кожного лоскута и фиксирования расщепленных кожных трансплантатов, при удалении ногтей, фимозных операциях, в пластической и косметической хирургии; особенно, для обработки инфицированных и плохо гранулирующихся ран и для стимулирования процесса эпитетелизации, например, при пролежнях, трофических и диабетических язвах и т.п.).
Если в лечебных целях необходимо длительное наложение повязки на рану, то возможна резорбция мазевой массы и приклеивание повязки к ране, что легко преодолевается наложением второй повязки сверху.
Противопоказания:
Чувствительность к перуанскому бальзаму. Обширные некрозы тканей.
Полезная информация:
* Перуанский бальзам — смола, получаемая из коры бальзамного дерева и др. деревьев из рода мироксилон (Myroxylon), произрастающих в тропиках Америки. Темно-бурая густая маслянистая жидкость с ароматом ванили и кислой реакцией; не растворима в воде, хорошо растворима в хлороформе, уксусной кислоте, смеси спирта с эфиром; плотность — 1,14— г/см3. Перуанский бальзам состоит в основном из эфиров бензойной и коричной кислот и смоляных спиртов с примесью ванилина) был впервые приготовлен и использован для лечения ран знаменитым средневековым хирургом Амбруазом Паре (XVI век).
Научное обоснование терапевтической эффективности перуанского бальзама дано в работах А.В. Вишневского (1925-1930 гг.). Классическая пропись мази Вишневского содержала в своей основе 3 % перуанский бальзам, который во время войны был заменен на березовый деготь.
Воскопран – мазевая повязка с уникальными «живыми» свойствами. В основе разработки этой марлевой стерильной повязки лежит открытие российских ученых, которыми было установлено, что рана воспринимает органику воска как активную ранозаживляющую среду. Пчелиный воск – это гемолимфа насекомого, которая содержит большое количество аминокислот, минеральных веществ и витаминов. Воск оказывает стимулирующее действие на репаративные процессы в ране, благодаря чему процессы заживления протекают более интенсивно.
Сетчатая основа со специальным плетением ячеек дренирует экссудат (раневое отделяемое) и пропускает его во вторичную повязку
Благодаря уникальным свойствам воска повязка Воскопран на начальной, воспалительной, стадии раневого процесса не прилипает к ране, а содержащиеся в повязке мази переходят в глубокие слои раны.
Как только рана «очистилась», повязка за счет воска прилипает к поверхности раны и воспринимается раной, как биологический струп (корочка), помогая образованию эпителия. Если на ране нет очагов инфицирования, повязку можно оставить на поверхности до полного заживления. Далее повязка естественным путем отходит от раны, образуя на ее месте ровную, без рубцов, поверхность.
Противовоспалительная повязка с мазью Левомеколь обеспечивает одновременно антимикробное (защита от инфицирования) и противовоспалительное действие
Показания:
Для лечения гнойных и инфицированных ран, трофических язв, пролежней, опрелостей, термических, химических, радиационных ожогов I-III ст., обморожений, гнойно-воспалительных заболеваний кожи
Антимикробная повязка с мазью диоксидина 5% обеспечивает стойкую антимикробную защиту, способствует эпителизации ран.
Показания:
Для лечения поверхностных и глубоких гнойных и инфицированных ран, длительно незаживающих ран: трофических язв, пролежней, термических, химических, радиационных ожогов I-III ст., обморожений, гнойничковых заболеваний кожи
Заживляющая – с мазью метилурациловой 10% — стимулирует процесс регенерации, оказывает противовоспалительное и ранозаживляющее действие
Показания:
Для скорейшего заживления чистых, вялозаживающих и гранулирующих ран: ожогов, послеоперационных швов, дерматитов, фотодерматозов, фурункулов
Бактерицидная повязка – с мазью Повидон-Йод — обеспечивает профилактику раневых инфекций и лечение инфицированных ран.
Показания:
Для лечение бактериальных и грибковых инфекций кожи; ожогов I-III степени; трофических язв, пролежней; инфекционных дерматитов; ссадин, ран, профилактика инфицирования ран.
Продолжить чтение:
Узнать цены на мазевые повязки можно по телефону: 676-62-78
Аптеки «Будьте Здоровы!» СПб, ул.Парашютная, д.25 корп.1
Ждем Вас 24 часа в сутки
АПТЕКА «БУДЬТЕ ЗДОРОВЫ!» ИСКРЕННЕ ЖЕЛАЕТ ВАМ ЗДОРОВЬЯ И БЛАГОПОЛУЧИЯ!
источник
2% вернётся бонусами на следующую покупку
Раневое покрытие Протеокс-Т обладает выраженным протеолитическим очищающим эффектом для лечения инфицированных пролежней гнойно-некротического характера.
Курс лечения в среднем требует от 3 до 10 покрытий в зависимости от интенсивности воспаления, состояния раны, количества гнойно-некротических тканей.
Показания к применению:
— гнойно-воспалительные заболевания мягких тканей
— лечение пролежней 3-4 стадии
— гнойные осложнения после хирургических вмешательств
— трофические и диабетические язвы
— глубокие гнойные полости и затеки
— абсцессы
— флегмоны
Особенности салфетки Протеокс-Т: салфетка с трипсином Протеокс-Т применяется для быстрого очищения гнойно-некротических ран разного происхождения от нежизнеспособных тканей, по принципу «биологического скальпеля» растворяет некроз и гнойное отделяемое, не затрагивая живые ткани.
Эффективность повязки Протеокс-Т обусловлена использованием современной технологии молекулярного моделирования (иммобилизация активных веществ на материал-носитель), когда лекарственное вещество посредством ковалентных связей присоединяется к молекуле материала-носителя.
Преимущества салфеток Протеокс-Т:
— Сверхбыстрый эффект – прогресс заметен уже через 1-2 суток с начала применения
— Комплексное воздействие на рану: очищение, снятие воспаления, стимулирование заживления, оказание антисептического эффекта
— Общие сроки лечения сокращаются в несколько раз (в среднем, 2,5 раза)
— Повязки атравматичны, не прилипают к поверхности ран
— Редкие перевязки (время действия покрытия – до 48 часов)
— Содержание оптимальной дозировки активных веществ благодаря использованию технологии молекулярного моделирования, в следствие чего минимизируется лекарственная нагрузка на организм
— Отсутствие побочных эффектов и аллергических реакций в результате применения
— Высокая экономичность: в 10-30 раз в сравнении с прочими формами средств, содержащих протеолитические ферменты (пропитанные ферментами повязки, мази, растворы, присыпки)
Особенности технологии изготовления: салфетки Протеокс-Т обладают раноочищающей протеолитической активностью не менее 0,1 ПЕ/г, проявляющейся при гидролитической деструкции материала в период контакта с влажной раневой поверхностью. Сополимер вносит в раневую среду наночастицы, являющиеся фрагментами модифицированной целлюлозы с иммобилизованным трипсином, который растворяет некротизированные белковые массы и очищает поверхность раны. Экссудат впитывается нетканым медицинским материалом, а на раневой поверхности образуется тонкая гелевая пленка, не позволяющая повязке прилипнуть к ране.
Инструкция по применению: откройте стерильный пакет и извлеките повязку. Полностью смочите её раствором антисептика (хлоргексидин, мирамистин), физиологическим раствором или кипячёной водой. Промойте рану раствором антисептика (хлоргексидин, мирамистин) и наложите покрытие на рану, обеспечив контакт материала и раневой поверхности. В случае, если рана глубокая – рыхло тампонировать салфетку вглубь раны. Покрытие должно покрывать рану целиком. Для крупных ран используйте несколько повязок против пролежней Протеокс-Т. Не рекомендуется использовать в обработке раны перекись водорода и перманганат калия.
Зафиксируйте покрытие вторичной повязкой — пластырем, бинтом или плёночным покрытием (для этих целей хорошо подходит покрытие Гидрофилм, удерживающее влагу и противостоящее высыханию средства от пролежней Протеокс-Т).
Обратите внимание — сухая салфетка не активна. Необходимо поддерживать влажность в течение всего времени нахождения салфетки на ране либо добавлять хлоргексидин или физраствор каждые 4 часа, либо использовать специальные плёночные покрытия, удерживающие влагу.
Рекомендуется производить перевязку раз в сутки.
При замене снимите повязку, хорошо промойте рану раствором антисептика и наложите новую повязку Протеокс-Т до полного очищения раны от гноя и некроза.
Регистрационное удостоверение МЗ России №ФСР 2008/02114.
Состав: трипсин кристаллический, диальдегидцеллюлоза.
Срок хранения: 5 лет.
Условия хранения: при температуре от 4 до 40°С в сухом, защищённом от света месте.
источник
Пролежни – это последствия отмирания тканей кожного покрова, которое происходит по причине сбоя в процессе циркуляции крови. Появляются пролежни они из-за долгого нахождения человека в неподвижном статичном положении.
Чаще всего поражают кожу пациентов, которые находятся в инвалидном кресле или прикованы к постели по причине болезни.
Начинаются с небольших повреждений кожи и заканчиваются глубокими ранами.
Для действенного лечения пролежней были созданы инновационные гидрогелевые повязки.
Как они работают:
- значительно снижают ощущение боли,
- помогают убрать гной из язв,
- уменьшают вероятность распространения инфекции.
Повязка накладывается на больную область, фиксируется и оставляется на нужный период. За это время происходит лечебный эффект: очищение, абсорбация либо заживление.
Повязки от пролежней бывают разных видов. Различают их по способу воздействия и по форме. Именно от выбора подходящего средства зависит результат всего лечения.
Подбирать приспособление нужно в зависимости от действующего вещества, а также учитывать при этом конкретную пораженную область тела.
Повязка должна правильно ложиться, не скатываться (только так возможно обеспечить должный уход и лечение).
Существует несколько разновидностей лечебных приспособлений.
| Вид | Описание |
| Повязка от пролежней Гидрокол | Гидроколлоидная повязка имеет функцию самофиксации и полупроницаемую поверхность. Это обеспечивает надежную защиту пораженной поверхности кожного покрова от проникновения патогенной микрофлоры. При контакте гидроколла с экссудатом из язвы он превращается в гель. С помощью этого образуется влажный микроклимат, ускоряется рост новых клеток эпителия. |
| ТендерВет активити | Выглядит как небольшая подушка, пропитанная раствором Рингера. Гарантирует очистку поврежденной кожи на протяжении 24 часов. Применяется на начальной стадии появления язвы. Удаляет некротические участки кожного покрова и восстанавливает его. |
| Грануфлекс | Двухслойная повязка от пролежней на основе гидроколла. Контакт с поврежденным участком кожи происходит гидроколлоидной стороной повязки, она содержит пектин, натрий карбоксиметилцелюлозу и желатин. Наружная сторона содержит адгезивную кайму. Повязка обеспечивает создание влажного микроклимата. Из-за этого ускоряется обновление кожи и очищение пораженных участков. |
| Комфил плюс | Самофиксирующаяся гидроколлоидная. Используется для воздействия на раны, где есть инфекция или воспаление. Содержит гидроколл, целлюлозу, альгинат. Внешний слой – полиуретановая пленка, что ускоряет обновление кожного покрова. Контролирует выделения из поврежденного участка кожи. Если они увеличились, поры между слоями повязки расширяются, если уменьшились – сужаются. Также поддерживает правильный микроклимат, чтобы быстрее заживить раны, ускорить регенерацию кожи. Легко снимается. |
Есть 2 самых популярных вида.
Первый – это Сорбалгон. Эта повязка от пролежней тампонируемая, используется для заживления язв большой площади.
В составе содержит волокна кальция альгината. Становится гелем после контактирования с поврежденным участком кожи.
Справка! Вся полость язвы заполняется средством, отсутствует склеивание с кожей, поэтому эпидермис быстрее обновляется.
Используется для повреждений высокой тяжести. Средство быстро впитывает влагу.
Второй вид – ГидроТак комфорт. Ее особенности и преимущества заключаются в следующем.
- Повязка от пролежней губчатая самоклеящаяся.
- Наружный слой – это сетка с гелем, который впитывает состав язв, если они влажные.
- Питает рану влагой, если она пересушена.
- Поддерживает требуемый микроклимат на поврежденном участке кожи, втягивает экссудат, не прилипает.
- Внешняя сторона повязки обеспечивает надежную защиту от попадания микробов и воды.
Посмотрите видео обзор повязки «HydroTac transparent comfort»:
Далее представлен подробный список заживляющих приспособлений.
Выпускается в виде сетки. В составе есть пчелиный воск, с его помощью быстрее заживляются раны.
Применяют в комплексе с мазями для снятия воспаления.
Важно! При аллергии на мед повязку использовать запрещено.
Используется для ран, которые долго заживают:
- Содержит антимикробное вещество с частицами гидроксида алюминия.
- Имеет атравматический сеточный слой.
- Хорошо заживляет поврежденные участки кожи.
- Обеспечивает качественную очистку, убирает зуд и боль, устраняет запахи, ускоряет рост клеток эпителия.
Используется для повреждений различной степени поражения.
Быстро очищает раны, снимает воспаление. Содержит трипсин и мексидол. Трипсин расщепляет некротические участки и сгустки крови. Мексидол улучшает дыхание клеток кожи. Легко снимается. Повязка гипоаллергена. Время действия – 48 часов.
Содержит хитозан и ферментативный комплекс:
Важно! Отличный вариант для сухих пролежней, ран с воспалением и инфекцией.
Применяется для средней степени поражения. Очищает раны от некротической ткани, останавливает воспаление. Выполняет роль антисептика, обновляет эпителий, не вызывает боли, не прилипает в коже.
Считается биокожей. Повязка для быстрого заживления пораженных участков кожи:
- Хорошо контактирует с неровными участками кожи, где есть язвы.
- Пропускает кислород, оберегает проникновения инфекции, затягивает раны без проявления рубцов.
Содержит гиалуроновую кислоты, комбинацию пептидов. С их помощью контролируется уровень водного баланса в коже. В течение недели материал сам распадается, после этого просто требуется наложить новую повязку.
Важно! Применяется только если раны сухие и без гноя.
Как правильно выбрать заживляющую повязку рассказывается на видео:
Итак, гидрогелевые повязки от пролежней – это результативный способ избавления от ран. Приспособления не только очищают пораженный участок, но и стимулируют создание новых клеток.
Если верно подобрать тип повязки, можно не только облегчить состояние пациента, а и полностью излечить язвы.
источник
Развитие пролежней на теле осложняет лечение больных в палатах интенсивной терапии, гериатрических отделениях, а также в период реабилитации дома, после инфарктов, инсультов, при спинальных параличах, сложных переломах конечностей, травмах позвоночника, коматозных состояниях, других патологиях, с вынужденным нахождением человека в однообразной позе.
Пролежни – это патологическое изменение кожи, подкожной клетчатки, мышц, костей, других тканей организма, развивающееся по типу нейротрофического расстройства, причины которого – нарушение иннервации, крово- и лимфообращения локального участка тела, при длительном контакте с твердой поверхностью.
развиваются на стороне тела, прилегающей к твердой поверхности;
характеризуются стадийностью патогенеза, начинаются застоями кровообращения, при отсутствии лечения, заканчиваются нейротрофическим некрозом влажного или сухого типа, сепсисом или газовой гангреной;
наиболее быстро, в течение суток, развиваются у истощенных больных, с застойными явлениями при сердечно-сосудистой недостаточности;
локализуются на выпирающих участках тела, наиболее типичные участки поражения:
при положении больного на спине, поражается область (крестца и копчика, ягодиц, остистых отростков позвоночника, область лопаток, пяток);
при положении больного на животе, поражается область (коленных суставов, гребней подвздошной кости, выпирающей поверхности груди);
при положении больного на боку или полусидя, поражается область (седалищных бугров);
редко локализуются на затылке и складках молочных желез.
Специфическая локализация пролежней на коже: под гипсовыми повязками, в местах плотного прилегания непроникающих для влаги материалов (клеенчатые пеленки, резиновые трубки), складки постельного белья, бандажи, другое.
Специфическая локализация пролежней на слизистых оболочках: под зубными протезами, при длительном дренировании мочеиспускательного канала – на уретре, при длительной катетеризации кровеносных сосудов – на слизистой сосудов.
Пролежни редко развиваются у лиц в молодом возрасте, находящихся в сознании, без анамнеза, отягощенного хроническими заболеваниями. Обычно у такой категории пациентов, если пролежни бывают, развиваются постепенно, велика вероятность пропустить надвигающуюся патологию.
Субъективные ощущения, которые больной может сообщить ухаживающим лицам, при нахождении в сознании и сохраненной болевой чувствительности участков тела:
покалывание на коже в местах вероятного развития пролежней, связано с застоем биологических жидкостей (кровь, лимфа) питающих нервные окончания;
потеря чувствительности (онемение), примерно через 2-3 часа на этом участке тела.
Видимые признаки начинающегося пролежня, которые обязаны знать лица, ухаживающие за больным:
застой периферической крови и лимфы, вначале в виде венозной эритемы синюшно-красного цвета, без четких границ, с локализацией в месте соприкосновения костных, мышечных выступов тела с ложем постели, интенсивность окрашивания кожи: от едва заметной до насыщенной;
слущивание эпидермиса кожи с предварительным образованием гнойных пузырьков или без них.
Это признаки начинающегося пролежня. Необходимо срочно принимать меры по недопущению дальнейшего усугубления патологии.
менять позы больного каждые два часа, если нет противопоказаний, рекомендовано использовать специальные подушки для изменения положения конечностей и тела относительно поверхности кровати, образующие зазоры между кожей и постелью;
следить за уровнем изголовья постели больного, изголовье должно быть ниже или вровень с ним;
регулировать влажность кожи больного гигиеническими средствами (моющий крем, пенка, раствор, спрей, можно теплые ванны (запрещено использовать горячую воду), делать эти процедуры от двух раз в сутки, при неконтролируемой дефекации удалять загрязнения максимально быстро;
удалять излишнюю влагу с кожи и кожных складок (вода, остатки жидкой пищи, мочу, раневой экссудат, пот) с помощью специальных адсорбирующих прокладок, памперсов салфеток, полотенец, пленок;
регулярно перестилать постель или менять постельное белье не реже одного раза в сутки;
не делать интенсивный массаж, допускается легкое поглаживание участков кожи с признаками застоя, проводите эту процедуру осторожно, без трения, особенно на участках с близким расположением костей;
использовать противопролежневые матрасы баллонного или ячеистого типа, оснащенные специальными бесшумными компрессорами для поддержания и смены жесткости его основания, с регулируемым и программируемым надуванием разных участков.
использовать, для больных в инвалидных креслах, подушки заполненные гелем пеной, воздухом, следить за сменой положения тела в кресле не реже одного раза в час.
Пролежни относятся к патологиям, лечение которых лучше избежать. Если это не удалось сделать, то при образовании очагов мацерации кожи, патогенез развивается очень быстро, с образованием очагов некроза ткани и характеризуется длительным лечением гнойной раны. Опасны исходы пролежней. В отдельных случаях пролежни являются причиной:
обширных иссечений мягких тканей и образования дефектов с нарушением иннервации и кровообращения нижележащих участков тела,
ампутаций нижних конечностей;
некротического поражения надкостницы и костной ткани в виде остеомиелита, периостита;
истощения защитных сил организма, усложняющего лечение основного заболевания;
При развитии пролежней по типу влажного некроза происходит инфицирование раны, с развитием гнойных процессов (флегмона, сепсис, газовая гангрена).
При развитии пролежней по типу сухого некроза развивается затяжной патогенез с длительными периодами заживления дефекта.
Причина пролежней состоит в следующем. Наше тело сплошь пронизано маленькими кровеносными сосудами. По этим сосудам – капиллярам – кровь поступает к различным органам тела. Если происходит передавливание кровеносных сосудов, то кровь перестает поступать к тканям, вследствие чего ткани омертвляются.
Если человек находится в неподвижном состоянии в течение двух часов, его кровеносные сосуды сдавливаются и кровь перестает поступать в отдельные участки тканей тела. Поэтому образуются пролежни. Помните, что очень опасно долго сидеть или лежать неподвижно.
Также пролежни образуются, если из-под больного человека часто вытягивают мокрую простыню. При этом происходит разрыв кровеносных сосудов. Это совсем незаметно человеческому глазу. Но после разрыва кровеносных сосудов к тканям перестает поступать кровь. Образуются пролежни.
Также кровеносные сосуды могут порваться, если человек не может, например, ходить и постоянно сам сползает, чтобы принять другое положение.
Замечено, что пролежни развиваются у лежачих больных в разные сроки. В лечебных учреждениях, для систематизации оценки факторов риска развития пролежней, используются шкалы Нортона, Брэдена или Ватерлоу. В домашних условиях они не имеют значения. На основе указанных критериев сформулированы факторы риска связанные с погрешностями ухода и индивидуальными особенностями больного, пригодные для домашнего применения.
неопрятная постель, перестилаемая менее одного раза в сутки;
редкая смена нательного белья на сухое и чистое;
пренебрежение гигиеническими процедурами (обработка тела специальными растворами, обсушивание, массаж участков тела где это возможно без дополнительной травматизации пролежня);
твердая, неровная поверхность ложа.
истощение или наоборот тучность больного;
заболевания сердечно-сосудистой системы;
заболевания связанные с нарушением иннервации тела (в том числе инсульты);
нарушения связанные с изменением обменных процессов в организме (сахарный диабет, нарушение водно-солевого обмена или обычное ограничение в питье);
несбалансированное питание или недостаток в рационе белковой пищи, белковые дистрофии (нарушения белкового обмена);
состояние больного (кома, слабоумие, другое) при котором он не контролирует дефекацию, мочеотделение.
Кроме того, к факторам, провоцирующим возникновение пролежней, относят курение, сахарный диабет, недостаток воды и мало питания, лишний или, напротив, очень небольшой вес, недержание мочи и кала, грязная кожа, крошки и мелкие предметы в постели, аллергическая реакция на средства по уходу за кожей, складки, швы, пуговицы на белье, а также травмы и заболевания спинного и головного мозга, потоотделение при повышенной температуре.
Патогенез пролежней характеризуется стадийностью развития. Выделяют четыре стадии патогенеза.
Визуально определяется венозной эритемой в месте прилегания кожи к посторонней поверхности. Венозная эритема – результат затрудненного оттока крови от локального участка.
Отличие от артериальной гиперемии:
цвет венозной эритемы – красно-синюшный, цвет артериальной эритемы – ярко-красный;
местная температура венозной эритемы соответствует температуре кожи или чуть ниже, местная температура артериальной гиперемии – теплый участок кожи в месте определения температуры.
красно-синюшный цвет кожи в месте давления пальца не изменяется (синяк)
аналогичный цвет кожи в месте давления бледнеет (венозная гиперемия).
Венозная гиперемия (эритема) выступающих костных участков тела человека, прилегающих к посторонним поверхностям, без нарушения целостности кожи – наиболее важный признак пролежня первой стадии.
Визуально определяется истончением эпидермиса – верхнего слоя кожного покрова, с последующим шелушением, образованием пузырьков. Патогенез развивается следующим образом: венозный застой провоцирует нарушение питание тканей, иннервацию участка тела, избыток жидкости в коже, вызывает набухание (мацерацию) и разрыв клеток эпидермиса.
Поверхностные повреждения кожи в виде истончения и шелушения эпидермиса, нарушения целостности, мацерация (увлажнение) – наиболее важный признак второй стадии пролежня.
Визуально определяется как рана с нагноением (обсеменение микрофлорой) или без нагноения.
Вовлечение в патогенез глубоких слоев тканей кожи, подкожной клетчатки, мышц с гнойным типом воспаления и начинающиеся процессы некроза (отмирание тканей) – наиболее важный признак третьей стадии пролежня.
Визуально определяется как локальная полость или дефект, образованный в результате распада (некроза), по краям полость выполнена стенками дефекта на которых продолжается гнойное воспаление.
Некротизированная полость и её расширение за счет воспаления стенок – наиболее важный признак четвертой стадии пролежня.
На разных участках тела, могут быть разные стадии пролежней.
Нагноение участка пролежня начинается со второй стадии, развивается в третьей и четвертой, после обсеменения раны стафилококками, стрептококками, другими гноеродными микроорганизмами участка.
Частый путь развития гнойного пролежня – это рожистое воспаление и флегмона. В тяжелых случаях пролежень переходит в сепсис или газовую гангрену.
Рожа– местное гнойное воспаление на локальном участке кожи. Возбудитель гемолитический стафилококк и другие гноеродные микроорганизмы. Рожистое воспаление встречается у лиц с ослабленным иммунитетом, старшей возрастной группы, сопровождается токсикозом, гипертермией.
кожа в месте пролежня ярко-красного цвета с заметной плотной холодной припухлостью – основной симптом;
повышение температуры тела до 39 градусов;
экссудат из раны, без лечения попадает в кровь.
Флегмона – это разлитое гнойное воспаление без четких границ. Возбудитель стафилококк, иные гноеродные микроорганизмы, кишечная палочка. Флегмона может иметь локализацию под: кожей, фасциями, в межмышечном пространстве.
лоснящаяся припухлость без четких границ красного цвета, горячая на ощупь – основной симптом начала флегмонозного воспаления ;
температура тела до 40 градусов;
быстрое развитие свища с гнойным или гнилостным содержимым.
Сепсис или гнойное заражение крови – продолжение рожистого или флегмонозного воспаления. Крайняя стадия сепсиса – септический шок, часто закачивающийся гибелью пациента.
Можно выделить такие симптомы, как:
атипичность – разнообразие симптомов, отсутствие основного (патогномоничного).
высокая температура вначале процесса и низкая при завершении;
быстрое развитие процесса.
С явлениями сепсиса начинают борьбу на ранних стадиях пролежня с помощью антибиотикотерапии. В настоящее время доведение больного до септического состояния случается редко, возможно при иммунодефицитном состоянии пациента, нечувствительности к антибиотикам.
Газовая гангрена — тяжелая гнойная, гнилостная патология. Возбудитель микроорганизм клостридия, чаще всего клостридия перфрингенс (почвенный микроорганизм). Заражение происходит при попадании зараженной почвы на мацерированную поверхность пролежня.
звуки крепитации (хруст) при проведении по поврежденному участку кожи – патогномоничный симптом.
быстрое развитие в течение шести-семи часов;
Гигиеническая обработка кожи, для поддержания физиологических свойств кожного покрова (влажность, рН кожи, смягчение покровов, повышение упругости), удаление физиологических выделений организма (пот, кожное сало, чешуйки эпидермиса), агрессивных сред испражнений (моча и кал) и дезодорация кожи;
Профилактическая обработка кожи, для стимуляции местного кровообращения, восстановления чувствительности, предупреждения растрескивания кожи.
Лечебная обработка, применение лекарственных средств в препаративных формах (мазь, крем, раствор, гель, спрей, порошок, присыпка, раствор для наружного применения, другое),
В современной хирургии применение растворов в лечении пролежней несколько утратило былое значение. Между тем, простые растворы успешно использовали многие десятилетия в военно-полевой хирургии для лечения ран и их осложнений.
Для предупреждения развития пролежней рекомендованы: 2% раствор камфарного спирта, 0,5% раствор нашатырного спирта, 1-2% раствор танина в спирте, 1% салициловым спиртом 2-3 раза в день.
Для лечения пролежней рекомендованы:
наружные растворы – 25% раствор MgSO4, 10% гипертонический раствор NaCl с химотрипсином, 05% водного раствора хлоргексидина биглюконата;
парентеральные растворы – внутривенно, капельно 0,5% раствор метронидазола.
Не рекомендованы для профилактики и лечения растворы в любых концентрациях: йод, KMnO4 – марганцовка, бриллиантовая зелень, перекись водорода.
Важно следить за питанием больного. В рацион нужно включить продукты, в которых есть цинк, железо и другие полезные микроэлементы. Пролежни часто образуются от недостатка железа. Им богаты молочные продукты, рыба, мясо птицы, куриные яйца. Больному следует есть больше зеленых овощей и свежих фруктов. Для тех пациентов, пищеварительная система которых плохо справляется с мясом, в качестве альтернативы подойдут бульоны.
Обычное положение лежачего больного на спине. Наиболее уязвимые места для развития пролежней – ягодицы, копчик, пятки, иногда область лопаток. Поэтому в первую очередь при гигиенических процедурах больного следует обращать внимание на указанные участки тела.
Необычная, на первый взгляд локализация, однако встречается часто. Известно несколько болезней пяток, которые хотя и не связаны с пролежнями, но являются доказательством уязвимости этой зоны тела, а именно: некроз пятки (болезнь Хаглунда – Шинца), бурситы, эпифизиты пяток и так далее.
нагрузка при лежании на спине;
толстая кожа, трудно заметить начинающуюся патологию;
трещины кожи пяток, повышена вероятность микробного обсеменения;
застойные явления нижних конечностей – частый спутник пожилых людей, встречается при некоторых заболеваниях (сахарный диабет и тому подобное).
Во многих источниках указывается отсутствие предвестников пролежня на пятках. Появлению пролежня может предшествовать белое пятно, покалывание, потеря чувствительности в области пяток.
Профилактика пролежней на пятках включает:
используйте разгружающие приспособления для пяток (клиновидные подушки, овчинки, специальные матрасы);
стимулируйте кровообращение (легкий массаж икр ног), втирайте 2% камфорный спирт, меняйте положение ног каждые два часа;
защищайте кожу пяток от попадания микрофлоры, например с помощью коллоидной повязки-бабочки (Комфил Плюс), создающей эффект влажной стерильной камеры. Материалы из которых сделана повязка, пропитывающий состав позволяют оставлять повязку на ране в течении двух-пяти дней.
Средства и методы лечения пролежней на пятках не отличаются от лечения пролежней на других участках тела. Учитывают анатомические особенности места локализации пролежня.
Пролежни на ягодицах опасны последствиями. Этот участок расположен близко к важным органам (прямая кишка, тазобедренный сустав, органы малого таза, нервные узлы и кровеносные сосуды иннервирующие нижние конечности), нарушение работы которых значительно влияет на качество жизни, в отдельных случаях на сохранение жизни.
Ягодицы имеют мощный мышечный аппарат, который должен противостоять формированию пролежней. Однако регулярное загрязнение кожи мочой, калом, без должной гигиенической обработки, стимулирует развитие пролежней. При формировании некротического очага, образуются обширные дефекты мягких тканей трудно поддающиеся лечению. Предвестники и симптомы пролежней на ягодицах типичные.
Профилактика пролежней на ягодицах включает:
проводите регулярные гигиенические процедуры ягодиц и промежности с помощью моющих кремов, жидкостей, спреев, для упрощения процедур используйте специальные рукавички с латексным покрытием, которые изолируют руки человека, ухаживающего за больным, не травмируют поврежденные участки кожи больного;
для предотвращения опрелостей кожи ягодиц и промежности используйте адсорбирующие трусы, простыни, подгузники, пеленки, нейтральные впитывающие присыпки;
Регулярно, каждые два часа меняйте позу больного, используйте противопролежневые матрасы с программируемым изменением жесткости ложа и его разных участков, используйте подушки, валики и другие приспособления для профилактики пролежней на ягодицах.
На ранних этапах рекомендованы салфетки мультиферм Российского производства или их аналоги. Использование салфеток мультиферм показано при гнойных процессах со слабой–умеренной экссудацией. Время экспозиции и кратность курса указаны на упаковке.
Лечение запущенных форм пролежней на ягодицах проводится с учетом анатомических особенностей этого участка тела, аналогично лечению гнойных ран.
Эта зона тела несколько выпирает и при лежании, плотно соприкасается костями копчика с ложем кровати. Пролежни на копчике опасны в виду небольшого мышечного слоя и наличия в нем важных нервных сплетений. Расплавление тканей при некрозе повреждает нервные окончания и провоцирует нарушение иннервации нижней части тела.
Предвестники и симптомы пролежня на копчике соответствуют классическим представлениям развития его патогенеза. В виду анатомической близости ягодиц и копчика профилактические мероприятия и лечение ранних стадий идентичны мероприятиям на ягодицах.
Лечение пролежней второй, особенно третьей и четвертой стадии должно соответствовать лечению гнойных ран. Гнойные раны трудно поддаются лечению, однако за многие годы полевой хирургии выработан стандартный алгоритм лечения. Безусловно дополнения и усовершенствования в лечение регулярно вносятся, однако цель и задачи лечения остались без изменения.
В первую фазу, когда рана пролежня заполнена гноем и некротизированными тканями следует:
обеспечить отток гноя из раны;
подавить микробное обсеменение раны.
Ревизию раны, очистку краев от некротизированных тканей выполняют в условиях хирургического отделения. Для оттока гноя делают дренажные трубки и регулярно их ревизируют.
Для этого рану заполняют специальными салфетками, пропитанные составами, способствующими оттоку гноя. Периодически салфетки меняют. В качестве салфеток можно использовать обычные бинты, края которых не распадаются на нити. Для пропитки салфеток используют растворы и мази.
Устаревшие лекарственные средства: гипертонические растворы 10% хлорид натрия, 3-5% раствор борной кислоты и другие. В настоящее время использование таких растворов ограничено в виду малой отсасывающей силы от 4 до 8 часов.
Гидрофобные мази (линименты, эмульсии) на вазелиновой основе (линимент по Вишневскому, синтомициновая эмульсия, тетрациклиновая, неомициновая и другие). Их недостаток в том, что они не впитывают гной, антибиотики в их составе не действуют в полную силу.
Современные лекарственные средства: гидрофильные (водорастворимые мази) – Левомеколь, Левосин и другие водорастворимые составы. Они хорошо выводят из раны гной, примерно в течение 20-24 часов. Внимание! Гидрофильные мази использовать только при наличии гноя в ране, в другой ситуации (гной отсутствует) эти мази не эффективны.
Энзимотерапия — следующий метод хирургического лечения гнойных ран (терапия удаляющими гной ферментами).
Протеолитические ферменты (трипсин, химотрипсин, другие). Для усиления их действия используют сочетание указанных или иных ферментов с мазями, например, сочетание ферментов и мази Ируксол.
Антисептические растворы наружного применения. фурацилин, перекись водорода, борная кислота (в настоящее время используются ограниченно). Показаны для применения современные составы – 0,5% раствор йодопирона, 1% раствор диоксидина.
Физические методы лечения. Используют традиционные методы (УВЧ, ультразвуковая кавитация, оксигенация, виброфонирование, лазерная терапия и другие аналогичные методы)
Во вторую фазу, после очистки пролежня от гноя добиваются появления здоровых тканей. Здоровый струп – это тонкий слой подсохших грануляций. Гнойный струп – это толстая корочка, состоящая из подсохшего гноя. Выздоровление под гнойным струпом невозможно!
снимающее воспалительные явления;
защищающее здоровые грануляции (здоровые ткани) от случайного повреждения;
стимулирующие процессы восстановления тканей.
мази (гидрофобные мази – метилурациловая, троксевазиновая, гидрофильные мази – бепантен и другие);
лазеротерапию с терапевтических эффектом стимулирования эпителизации тканей.
В третью фазу, добиваются регенерацию и рубцевание раневого процесса. Используют современные препараты стимулирующие эпителизацию и рубцевание тканей, например: ЭДАС-201М, витамины, иммуностимуляторы. На всех фазах патогенеза допускается использование антибактериальных средств, рекомендовано внутривенное капельное введение раствора метрогила, антибиотиков.
Образовавшиеся дефекты и последствия пролежней лечат в условиях стационара.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
источник
Пролежни – частая проблема длительно обездвиженных пациентов. В результате постоянного трения тела о поверхности разрушаются капилляры, происходят инфицирование, некроз тканей, нарушается кровоток. Раны, возникающие на коже, эффективно лечатся пластырями от пролежней.
Пластыри от пролежней – изделия, которые предотвращают появление новых ран и излечивают уже существующие. Действие противопролежневых средств зависит от группы, к которой они принадлежат, но основной принцип един. Изделие относится к категории лечебных повязок, состоящих из подложки и фиксирующей поверхности.
Верхний слой средства свободно пропускает кислород, необходимый для регенерации тканей, а нижний впитывает выделения и заживляет рану. Пластыри обладают восстанавливающими, лечебными, обезболивающими свойствами. Компоненты, входящие в состав подложки (адсорбенты, пектины, лечебные мази, гели), питают ткани, защищают рану от пересушивания, очищают раневую поверхность.
Снимать лейкопластырь легко, поскольку слой, соприкасающийся с раной, не прилипает к ней.
Пластыри от пролежней – изделия, которые предотвращают появление новых ран и излечивают уже существующие.
Изделия показаны инвалидам, престарелым людям, длительно прикованным к постели, пациентам, вынужденным долгое время быть обездвиженными. Пролежни часто возникают на пояснице, ягодицах, между лопатками, в затылочной области, на ступнях.
Особенно эффективны пластыри против пролежней двух начальных стадий, характеризующихся покраснениями и появлением множественных язв.
Третья стадия затрагивает весь эпидермис послойно, образуются области, наполненные экссудатом – для таких пролежней применяют изделия на основе экстракта морских водорослей, коллоидные.
Пластыри, предотвращающие пролежни, бывают трех видов:
Препараты этой группы основаны на гидрогелевой подложке. Изделия адсорбируют небольшие выделения, заживляют рану, воздействуя на нее лечебными компонентами. Применяются при начальных стадиях пролежней для закрытия чистых поверхностей. Не позволяют микробам проникать в рану. К подгруппе относится средство Hydrosorb Comfort, HYDROTAC.
Предназначены для запущенных пролежней с выделением обильного экссудата. Изделия пропитаны альгинатом натрия (вытяжка из морских водорослей). Средства применяют в местах, где сложно прикрепить обычный пластырь – на пятках или крестце. Изделие меняет форму, наполняясь выделениями из раны. Medisorb A – представитель подгруппы альгинатных пластырей.
Универсальная группа средств. Подходит для всех видов пролежней: сухих, язвенных, глубоких, с признаками некроза. Изделия антисептические, очищающие, эргономичные (повторяют контуры тела). Следует выделить «Гидроколл», Tegaderm, а также обеззараживающую самоклеящуюся повязку Granuflex.
Если содержимого в ране немного, то противопролежневые пластыри с добавлением серебра – отличное решение (Atrauman, Mepilex Ag).
Следует остановиться на указанных изделиях подробнее:
Средство содержит не только аргентум, но и триглицеридовую мазь. Изделие сохраняет ранозаживляющие свойства около недели.
Самоклеящаяся повязка с добавлением серебра. Средство обеззараживает поверхность раны, не позволяя воспалению развиваться, разрушать ткани. Отличается мягким силиконовым контактным слоем.
Целесообразно применять пациентам с чувствительной кожей. Подходит для заживления не гноящихся пролежней. Перед использованием средства раны протирают антисептиком. Пластырь на основе гидрогеля допустимо применять до 7 дней кряду.
Изделие состоит из полиуретана и гибридного полимера, устраняет патогенные микроорганизмы, залечивает раневые поверхности. Допускается держать в области появления пролежня до 5 суток.
Альгинатный пластырь регенерирует кожу раны благодаря пропускающему кислород внешнему слою. Не позволяет выделениям покидать пределы пластыря.
Немецкий гидроколлоидный пластырь используют для исцеления пролежней, их профилактики. Из изделия легко можно сформировать кармашек для пятки или локтя. Снимается безболезненно, крепится надежно.
Изделие произведено в Англии. Качественный коллоидный пластырь, используется не только для заживления пролежневых ран, но и исцеления трофических язв, обожженных областей. Изделие активно впитывает выделения. Есть виды средств для сухих пролежней, а также обеззараживающие, с включением серебра.
Покрыт специальной адгезивной пленкой, запатентованной производителем (3M Health Care).
Благодаря внешнему слою пластырь надежно фиксируется, обладает мощными адсорбирующими свойствами, убивает болезнетворные бактерии, поддерживает здоровую влажную среду, эффективно лечит пролежни.
По причине свободного пропуска водных паров исключена мацерация кожных покровов раны. На начальных этапах повязку меняют ежедневно, далее – допускается использовать средство до 7 суток подряд.
Не всегда пластырь используют столько дней, как указано в инструкции – если рана не чистая, менять изделие следует чаще. Перед фиксацией пораженную область обрабатывают некрепким раствором «Хлоргексидина». Зеленку и йод использовать запрещено, поскольку они сушат кожу.
В основном пластыри и повязки для лечения пролежней не имеют противопоказаний, наоборот, изделия рекомендуются в обязательном порядке для лежачих больных. Но существует несколько запретов:
- Индивидуальная непереносимость средства.
- Открытая костная ткань.
- Грибковое поражение кожи.
Нельзя использовать пластырь на обильно гноящихся ранах. Перед применением для запущенных стадий пролежневых ран производят их первичное очищение.
Пролежни бывают внешне и внутренне спровоцированные. Процессу заживления раны в первом случае отлично способствуют пластыри или антисептические повязки-салфетки, приматываемые бинтом.
Второй вид опаснее: его последствия не сразу заметны, они обусловлены сбоями внутри организма: нарушением метаболизма, заболеваниями головного мозга, опухолями, сахарным диабетом.
Пациенты из групп риска обязательно находятся под постоянным врачебным контролем.
Усредненные цены на пластыри от пролежней указаны в таблице ниже.
| Препарат | Стоимость за упаковку (в рублях) |
| Hydrosorb Comfort | 115 |
| HYDRO TAC | 130 |
| Medisorb A | 400 |
| Гидроколл | От 240 |
| Granuflex | 1080 |
| Tegaderm | От 118 |
Вложения окупаются, ведь пластырь лечит раны, обезболивает, а исцеление в нетяжелых случаях наступает быстро.
Мнения хирургов однозначны: преимущества использования пластыря от пролежней многообразны, а его применение полностью оправданно. Изделие легко крепится, оказывает ощутимый эффект за счет ускорения регенерации тканей, надежно защищает раны от инфекций. Специалисты советуют использование пластырей и для профилактики пролежней у обездвиженных больных.
Пациенты, которые подолгу находятся в лежачем положении, часто страдают от некротических поражений кожи, именуемых пролежнями.
В местах, где выступают кости, например, на коленях, лодыжках, бёдрах и в паху, ухудшается питание тканей, и появляются язвы. Через некоторое время начинается некроз.
Для облегчения состояния применяются разные средства, в том числе специальные пластыри от пролежней.
Даже самые лучшие пластыри не могут предотвратить появления новых язв, но они помогают устранить те повреждения, которые уже есть. Лечебное приспособление представляет собой повязку с подложкой, покрытую гидроколлоидным слоем. Пропитка состоит из лекарственных препаратов, пектиновых веществ и абсорбентов. Активные компоненты действуют следующим образом:
- восстанавливают целостность кожи;
- абсорбируют лишнюю влагу;
- обезболивают;
- обеззараживают раны.
Эпителий в месте прикрепления пластыря не повреждается, благодаря мягкому гелевому слою. Раны надёжно защищены от инфицирования и заживают быстрее, чем при использовании других средств.
Существует несколько степеней пролежней, и выбирать повязку нужно с учётом тяжести поражений. В первую очередь следует обращать внимание на состояние участков кожи, которые большую часть времени соприкасаются с твёрдой поверхностью. У лежачих больных к таким относятся:
- затылок;
- зона между лопатками;
- ягодичная область;
- колени;
- пятки;
- локти;
- поясница.
У человека, подолгу сидящего в инвалидной коляске, в зону риска попадают ступни. При 1 стадии поражения кожа становится красной, теряет эластичность и не белеет, если на неё надавить. Для 2 степени характерны язвочки и пузырьки. Сначала они одиночные, а через некоторое время образуются целые очаги. В некоторых местах кожа отслаивается.
Пролежни 3 степени поражают все слои кожного покрова, включая дерму, эпидермис и подкожно-жировую клетчатку. На теле формируются раны, похожие на кратеры. Внутри них находится желтоватый экссудат.
При пролежнях 4 степени некроз поражает мышцы и кости. Кожа чернеет и отслаивается пластами.
Если на этом этапе не принять экстренных мер, может развиться газовая гангрена, и речь будет идти уже о том, чтобы сохранить жизнь больному.
Губчатые полиуретановые повязки и гелевые пластыри показывают хорошие результаты на 1 и 2 стадиях. Также можно применять медицинские повязки, пропитанные физраствором. Все они действуют похожим образом:
- воздухопроницаемый наружный слой пропускает кислород, необходимый коже для дыхания;
- нижний слой абсорбирует влагу;
- впитавшаяся жидкость выводится через верхний слой.
Кожа под повязкой находится в благоприятных условиях, беспрепятственно дышит и не подвергается атаке микроорганизмов.
Противопролежневые приспособления для лежачих больных можно купить в аптеке без рецепта. Отличия между дорогими и дешёвыми изделиями незначительны, в основном они касаются состава и назначения. Повязки и пластыри надёжных производителей:
- Hydrosorb Comfort. Подходит людям с нежной кожей. Пластырь выглядит как мягкая подушечка с клейкими краями, наполненная гелем. Используется для укрытия чистых ран, в том числе с небольшими выделениями экссудата. Длительность ношения одного пластыря — до 7 дней. Перед закреплением пролежни обрабатывают антибактериальным препаратом для наружного применения.
- HYDROTAC. Губчатая противопролежневая повязка может находиться на поражённом участке кожи до 5 суток. С одной стороны пластыря находится гибридный водосодержащий полимер, с другой — губчатая полиуретановая структура, не позволяющая бактериям проникать в рану. Изделие ускоряет регенерацию тканей, обеспечивает воздухообмен и защищает от заражения.
- «Мультиферм». Регенерирующая повязка без клейкого слоя. Состоит из впитывающего материала, ранозаживляющего слоя и антибактериального покрытия. Крепится при помощи перевязочных приспособлений. Держать на ране одну салфетку можно не дольше 48 часов, затем нужно заменить.
- «Супрасорб». Гидрогелевая повязка с болеутоляющим и дезинфицирующим эффектом. Компоненты в составе этого средства охлаждают и бережно увлажняют кожу, впитывают экссудат. Омертвевшие клетки растворяются и абсорбируются. Супрасорб нужно менять 2−3 раза в день.
- PermaFoam («Пемафом»). Губчатая повязка из воздухопроницаемого полиуретана. Производитель — компания Paul Hartmann («Пауль Хартманн»).
- «Тиелле Плюс Сакрум». Гидрополимерная водозащитная повязка для лечения пролежней у диабетиков и пациентов с другими заболеваниями. Верхний слой обеспечивает воздухообмен, средний впитывает экссудат, а нижний повторяет форму раны и создаёт благоприятные условия для её заживления.
Эта группа объединяет пластыри и повязки, способные абсорбировать большое количество гнойных и кровянистых выделений. Альгинатные средства применяют для лечения глубоких ран и пролежневых язв. Их удобно крепить на труднодоступных участках тела, где сложно зафиксировать повязку, например, на пятках или крестце.
Они хорошо очищают полостные раны, вытягивая жидкие выделения. Такие лейкопластыри изготавливаются из высокоактивных энтеросорбентов — альгината кальция и натрия.
Это волокнистые вещества, добываемые из морской растительности. Преимущество альгинатного противопролежневого пластыря — способность менять форму по мере заполнения, подстраиваясь под форму раны.
Инструкция по применению:
- обработать антисептическим препаратом кожу вокруг пролежня;
- промокнуть сухой стерильной салфеткой;
- закрепить пластырь;
- при необходимости зафиксировать повязкой;
- заменять по мере заполнения или через 2 дня.
Если экссудат выделяется в небольшом количестве, альгинатные повязки не используют, потому что недостаток жидкости приводит к высыханию волокон. В результате пластырь прилипнет к ране и вместо пользы нанесёт вред. Эффективные средства на основе альгината:
- «Сорбалгон». Выпускается в виде таблеток, повязок и тампонадных лент. При контакте с альгинатными волокнами кровянистое и гнойное содержимое раны преобразуется в гель. Впитавшаяся жидкость не вытекает обратно, гелеподобная масса не прилипает к ране. Пластырь легко снимается после наполнения и создаёт оптимальные условия для скорейшей регенерации язв.
- «Аскина Сорб». Структура изделия образована карбоксиметилцеллюлозой и альгинатом кальция. Средство способно впитать большое количество выделений, поэтому рекомендовано к применению при пролежнях 2 и 3 степени.
Небольшие язвы и раны с минимальным количеством отделяемого рекомендуется закрывать пластырями и мазевыми повязками с добавлением серебра.
Этот химический элемент обеззараживает рану и предотвращает проникновение бактерий извне. Одно из таких средств — ранозаживляющий пластырь длительного действия Atrauman.
Кроме ионов серебра, бактерицидный слой содержит мазь на основе триглицеридов. Повязку следует менять каждые 7 дней, можно и чаще.
В рамках противопролежневой терапии при повреждениях 3 и 4 степени пластыри от пролежней с серебром лучше применять как вспомогательное средство. Они обладают заживляющим эффектом, но наилучшие результаты достигаются, если рану сначала очистить хирургическим путём.
Достоинство пластырей этого типа — универсальность: их можно фиксировать как на сухие, так и на влажные раны. Наружный слой повязки — водонепроницаемый, внутренний — самоклеящийся. Под липким веществом находятся капсулы.
Жидкость из раны проникает в них и преобразуется в гель. Пластыри изготавливаются в виде гибких пластинок, способных подстраиваться под контуры тела.
Гидроколлоидные средства рекомендованы для лежачих больных, у которых есть следующие типы поражений:
- глубокие сухие и мокнущие раны;
- язвы с минимальным количеством экссудата;
- пролежни 1 степени;
- раны с грануляционной тканью;
- участки пролежней с некрозом.
Гидроколлоидную повязку можно держать на ране не дольше 7 дней. По истечении этого срока её обязательно меняют, иначе заживление язв приостановится и может начаться обратный процесс.
Повязка снимается легко, не причиняя боли или дискомфорта больному, потому что гипоколлоид прилипает только к тканям, окружающим рану.
В российских аптеках представлены гипоколлоидные противопролежневые средства нескольких производителей.
Пластыри этой марки используются 30 с лишним лет, что свидетельствует об их эффективности. Водонепроницаемая гибкая пластинка имеет вид сердечка или бабочки.
Она легко фиксируется на крестце, локтях и пятках, а также на других труднодоступных участках тела, где трудно закрепить пластыри обычной формы. Наружный слой изготавливается из полиуретана, благодаря чему исключается проникновение бактерий в рану.
Крепление получается герметичным, при этом влага беспрепятственно впитывается в средний слой.
Coloplast выпускает 2 типа пластырей против пролежней: прозрачные — для сухих язв или ран со скудными выделениями, непрозрачные — для поражений с умеренным количеством гнойного или кровянистого экссудата. Кроме того, производитель изготавливает абсорбирующие порошки, адгезивные, неадгезивные и альгинатные повязки, в том числе с добавлением серебра.
Компания «Пауль Хартманн» специализируется на производстве медицинских и сопутствующих товаров, в том числе пластырей для лечения пролежней. Выпускаются изделия разной толщины, формы и конфигурации, например, в виде сердца, бабочки или кармашка.
Есть прозрачные и плотные пластины, самоклеящиеся и без липкого слоя. Пластыри Hydrocoll применяют для профилактики и лечения пролежневых поражений.
Они без труда крепятся и удаляются, не причиняют дискомфорта и боли пациенту, обеспечивают оптимальную влажность кожи, не давая ране намокать и пересыхать.
Пластыри «Гидроколл» могут иметь разный состав, обусловленный предназначением. Иногда их приходится менять чаще, чем это предусмотрено инструкцией, например, если из раны выделяется много гноя.
Производитель этого средства — британская компания ConvaTec, официальный представитель в России — ЗАО «КонваТек». В продаже есть повязки разной толщины, от ультратонких до очень плотных, используемые для пролежней всех степеней. Для кожных поражений 1 и 2 степени подходит супертонкая повязка Granuflex. Она предохраняет язвы от заражения и хорошо впитывает кровяной и гнойный экссудат.
Применяя повязки, важно понимать, когда наступает время для их замены. Инструкция не всегда может служить ориентиром, так как количество и консистенция отделяемого экссудата отличаются у разных больных. Если салфетка, повязка или пластырь набухли, значит, их пора заменить.
Использовать зелёнку или йод категорически не рекомендуется, потому что они замедляют регенерацию клеток и часто вызывают ожоги.
Чаще всего пролежни (язвы) встречаются у пожилых пациентов с переломом шейки бедра, больных, которые находятся в реанимации, парализованных людей, находящихся на домашнем лечении. Терапия таких язв чрезвычайно сложна и приносит непродолжительное облегчение.
Для людей, прикованных к постели или инвалидному креслу, разработаны специальные перевязочные материалы, позволяющие уменьшить боли, причиняемые пролежнями, абсорбировать выделяемый из ран экссудат. Антисептические повязки и пластыри также снижают вероятность инфицирования.
Лечение пролежней должно начинаться после появления первых признаков некроза тканей. Пролежни образуются в местах длительного соприкосновения кожи с твердой поверхностью:
- если человек постоянно лежит на спине в зону риска попадает поясница и ягодицы, кожа между лопатками, затылок;
- у больного в инвалидном кресле поражаются еще и ступни.
В зависимости от степени повреждения кожи различают 4 вида пролежней:
- Покраснение кожи, при нажатии участок не белеет;
- Помимо красного цвета, на коже образуются небольшие пузырьки и язвочки, верхний слой начинает отслаиваться;
- На коже формируется «кратер», заполненный содержимым желтого цвета, поражаются все слои кожи.
- Некроз проникает в мышечную и костную ткани, на дне наблюдаются черные пласты кожи.
Принцип их действия прост: верхний водозащитный слой пропускает кислород, необходимый для восстановления тканей кожи, нижний слой впитывает отделяемое из раны, обеспечивает влажную среду, избыток влаги испаряется через верхний слой.
Какие этого типа повязки для лечения пролежней можно приобрести в аптеках:
- Hydrosorb Comfort. Пластырь представляет собой мягкую подушечку, наполненную гидрогелем с липкими самоклеящимися краями. Предназначено средство для закрытия чистых ран с незначительными выделениями. Показана людям с чувствительной кожей. Одна гидрогелевая повязка может находиться до 7 суток на ране. Перед креплением необходимо протереть пролежни антисептическим раствором.
- HYDROTAC. Противопролежневый пластырь с одной стороны покрыт полиуретаном, с другой стороны – водосодержащим гибридным полимером. Губчатая повязка не позволяет микроорганизмам проникать в рану, поддерживает влажную среду, ускоряет заживление тканей. Средство разрешается оставлять на ране до 5 дней.
- Ранозаживляющая повязка Мультиферм. Состоит из нескольких слоев лечебных слоев, впитывающего материала. Способствует скорейшей регенерации клеток, крепится изделие на 24-48 часов.
- Повязка гидрогелевая Супрасорб. Обладает дополнительным обезболивающим эффектом за счет охлаждающего компонента в составе средства. Плотно прилегая к ране, повязка увлажняет кожу, абсорбирует экссудат, растворяет некротические клетки.
Качественные повязки на пролежни производят компании Хартманн (Пемафом) из губчатого материала (воздухонепроницаемый полиуретан), Тиелле (водозащитная повязка из гидрополимера).
Альгинатный пластырь от пролежней предназначен для абсорбции гнойного содержимого, крови из ран. Такие изделия показаны для глубоких пролежней с обильными выделениями. Эффективны альгинатные пластыри на участках тела труднодоступных для перевязки — крестец или пятки.
Средства выпускают в форме плоских пластырей или тампонадных лент, предназначенных для очищения глубоких полостей.
Изготовлен медикамент из волокон альгината натрия и кальция, которые добывают из морских водорослей.
Немаловажное преимущество альгинатных пластырей — по мере поглощения крови и жидкости, они меняют форму в зависимости от контуров пролежня. Это свойство обеспечивает максимальное очищения раны.
Применяются изделия из альгината:
- для обработки кожи вокруг пролежня используют антисептики;
- стерильной салфеткой промакивают кожу;
- крепят альгинатный пластырь;
- для фиксации накладывается дополнительная повязка.
Пластырь меняют каждые 2-3 дня либо в случае выделения из-под повязки жидкости. Альгинатные повязки не назначаются при скудном выделении экссудата. Пересыхание альгината приведет к раздражению кожи, пластырь прилипнет к ране, что ухудшит состояния раны.
Что могут предложить фармацевты:
- Сорбалгон. Производится в форме тампонадной ленты, повязки и салфеток. Гнойное содержимое, кровяные выделения соединяются с альгинатными волокнами и превращаются в гидрофильный гель. Масса не приклеивается к ране, удаляется пинцетом, после чего промывается физраствором.
- Medisorb A. Гель, который получается после впитывания жидкости, создает благоприятные условия для регенерации тканей кожи. Пластырь обеспечивает кислородный обмен, в результате чего излишки жидкости не протекают на здоровую кожу.
- Аскина Сорб. Изделие состоит из альгината кальция и карбоксиметилцеллюлозы, что усиливает абсорбирующий эффект. Показано для пролежней с обильными выделениями.
Например, ранозаживляющим свойством обладает пластырь Atrauman. Концентрация серебра и мази из триглицеридов обладает бактерицидным действием, пластырь сохраняет свои антибактериальные свойства до 7 дней.
Несмотря на эффективность таких средств, для терапии пролежней 3 и 4 степени одних таких повязок будет недостаточно. Чаще всего очищение ран происходит хирургическим путем, затем пациентам назначаются ранозаживляющие пластыри.
Повязки такого типа универсальны — гидроколлоидные средства можно фиксировать как на влажные, так и на сухие пролежни. Пластыри состоят из уникальных гелеобразующих капсул, которые находятся внутри клейкого вещества. Чаще всего гидроколлоидная повязка выглядит как самоклеящаяся и водонепроницаемая гибкая пластинка.
Гидроколлоидные изделия показаны для пролежней любой степени:
- раны с некрозом и грануляцией;
- сухие пролежни 1 степени в качестве профилактики;
- глубокие раны;
- раны и язвы с умеренным и незначительным отделяемым.
Гидроколлоидные пластыри-повязки имеют максимальный срок использования — 7 дней, что немаловажно в случае заживления раны. К тому же гидроколлоид не прилипает к ране, а фиксируется только к окружающим тканям около пролежней. Обычно такие изделия производятся в необычной форме, повторяющей контуры тела.
В аптеках можно приобрести такие гидроколлоидные повязки:
- Противопролежневая повязка Coloplast comfeel plus. Эффективность изделия доказана 30 годами применения его на практике. Водонепроницаемая гибкая пластина имеет форму «бабочки», что облегчает ее фиксацию на сложные участки тела: локти, пятки, крестец. Повязка Комфил плюс герметично крепится на рану и эрозию кожи, верхняя пленка из полиуретана защищает от проникновения инфекции, при этом не препятствуя испарению влаги. Колопласт выпускает прозрачные повязки для пролежней со скудными выделениями и пластыри для пролежней с умеренным выделением экссудата.
- Гидроколл. Немецкая компания Хартманн производит гидроколлодиные пластыри в различных формах: тонкие и плотные пластинки, сердце для области поясницы, пластырь с возможность сформировать кармашек для локтей и пяток. Гидроколл поддерживает оптимальную влажность в ране, не причиняет боли при смене повязки, легко удаляется. В зависимости от состава изделия Гидроколл применяют и на стадии профилактики, и на стадии заживления.
- ConvaTec Granuflex. Производится в Великобритании. Предназначена для терапии пролежней, трофических язв и ожогов. Granuflex супертонкая используется только для пролежней 1 и 2 степени. Повязка изолирует раны от инфицирования, впитывает выделяемое пролежней.
Несмотря на описанный в инструкции длительный срок использования пластырей и повязок для лечения пролежней, иногда приходится менять их раньше. Определить необходимость смены легко: пластырь разбухает от влаги.
Перед фиксацией любого пластыря или повязки от пролежней участок кожи обязательно нужно дезинфицировать.
Предпочтение лучше отдать слабому раствору Хлоргексидина, поскольку агрессивные йод или бриллиантовый зеленый вызывают ожоги, что значительно замедляет процесс заживления кожи.
Пролежни достаточно часто появляются у лежачих больных. Они требуют срочного лечения, поскольку некротический процесс очень быстро прогрессирует.
Для профилактики пролежней больного необходимо регулярно переворачивать, выполнять гигиенические процедуры и обрабатывать его кожу специальными средствами.
Следует уделять больше внимания местам, где чаще всего возникают пролежни у лежачих больных: затылок, область между лопаток, ягодицы, копчик, бедра, голени и пятки.
Для лечения и профилактики пролежней могут быть использованы специальные повязки, пластыри, крема и мази. В лечебных целях активно используют повязки от пролежней, которые дезинфицируют очаг поражения, удаляют гнойное отделяемое, уменьшают болевые ощущения. Подобрать необходимую повязку поможет лечащий врач, в зависимости от состояния пролежневой раны.
Получить квалифицированную консультацию о методах лечения и профилактики пролежней можно у специалистов Юсуповской больницы. Врачи предоставляют полную информацию о способах лечения пролежней у лежачих больных, а также выполняют консервативное и хирургическое лечение пролежней любой локализации и степени.
Для лечения пролежней хорошо помогают специальные повязки. Они отличаются по форме и содержанию подложки. Выбор повязки будет зависеть от стадии развития пролежневой раны. Повязки от пролежней очищают рану и способствуют ее заживлению.
При помощи повязки можно вылечить в домашних условиях пролежни 1 и 2 степени, когда наблюдается покраснение участка кожи или небольшие язвенные раны.
В случае распространения некротического процесса на все слои кожи и костную ткань (3 и 4 степень пролежней), повязки используются как дополнение к основному хирургическому лечению.
К наиболее часто используемым повязкам от пролежней относятся:
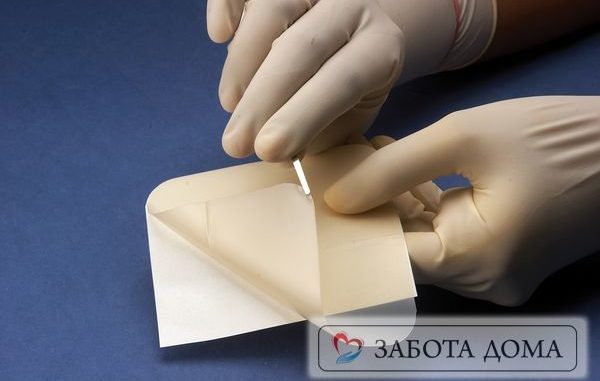
- Hydrocoll. Гидроколлоидная повязка с самоклеящейся поверхностью. Повязка абсорбирует экссудат и превращает его в гель, способствует регенерации тканей. Верхний слой повязки пропускает воздух, и в то же время препятствует проникновению микробов и лишней влаги в рану. Специальное вещество, которым пропитана подложка повязки, создает в пораженной области благоприятный микроклимат, который способствует скорейшему заживлению тканей;
- Atrauman. Представляет собой сетку, пропитанную гидрофильной мазью и покрытую ионами серебра. Такая повязка от пролежней хорошо дезинфицирует рану, уничтожает в ней бактерии, помогает восстановиться эпителию;
- Branolind. Повязка-сетка, смоченная перуанским бальзамом. Повязка обеззараживает рану и ускоряет заживление кожных покровов;
- TenderWet activity. Маленькая мягкая подушка, пропитанная раствором Рингера. Повязка обеспечивает очищение пролежневой раны, способствует устранению некротических участков кожи, восстанавливает поврежденные ткани;
- Hydrosorb. Повязка имеет гидрогелевую подложку и полупроницаемый наружный слой, обеспечивающий поступление воздуха к тканям. Повязка поддерживает требуемую влажность в ране, стимулирует развитие эпителия. Самоклеящийся слой состоит из гипоаллергенных материалов, надежно фиксируется и защищает от проникновения инфекции;
- Sorbalgon. Тампонируемая повязка, абсорбирующая экссудат и гнойное содержимое раны. Используется для лечения обширных пролежневых ран. После контакта с экссудатом повязка преобразуется в гелеобразную субстанцию, которая долго не высыхает и легко удаляет из раны. Повязка не прилипает к тканям организма, что способствует их лучшей регенерации.
Для лечения и профилактики пролежней могут использоваться специальные кремы и мази. Выделяют следующие виды наружных средств от пролежней:
- антибактериальные;
- антисептические;
- обезболивающие;
- регенерирующие;
- комбинированные.
Мази и кремы для профилактики и лечения пролежней наносятся на участки кожи после проведения гигиенических процедур.
Наносить наружные средства следует очень аккуратно, не надавливая на кожу и не растягивая ее, поскольку у лежачих больных кожные покровы истончаются и становятся очень хрупкими. Неосторожное движение может нанести травму и спровоцировать появление или прогрессирование пролежня.
Если мазь или крем наносится для лечения пролежневой раны, то она должна быть предварительно обработана обеззараживающим средством (например, хлоргексидином).
Мази и кремы от пролежней могут содержать ионы серебра, оказывающие губительное действие на множество бактерий; более сильные антибактериальные средства, протеолитический фермент коллагенозу, цинк, анестетики и другие компоненты. Мазь или крем от пролежней подбирается в зависимости от состояния пациента. Подобрать правильное средство для профилактик и лечения пролежней у лежачих больных поможет лечащий врач.
Лежачие больные требуют круглосуточного ухода и, в некоторых случаях, профессиональной медицинской помощи. Больному необходимо принимать медикаменты, делать инъекции, правильно питаться, достаточно пить, менять белье, выполнять гигиенические мероприятия и действия для профилактики пролежней и отеков.
Не всегда родственники и близкие люди могут в должной мере обеспечить полноценное обслуживание лежачему больному. Для создания комфортных условий пребывания больного и предоставления ему профессиональной помощи следует воспользоваться услугами квалифицированных специалистов.
В Юсуповской больнице уход за лежачими больными осуществляется опытным медицинским персоналом, который выполняет все необходимые действия для поддержания его здоровья.
Пациент может находиться в стационаре Юсуповской больницы, где ему обеспечивается круглосуточный уход и постоянный контроль состояния со стороны врачей различного профиля, в зависимости от его заболевания (неврологи, кардиологи, онкологи, хирурги, травматологи, реаниматологи и др.).
Палаты Юсуповской больницы оснащены удобной мебелью, в частности, кроватью с изменением уровня головной и ножной секции, а также с кнопкой вызова медицинской сестры. Воздух в помещениях больницы фильтруется и кондиционируется центральной системой вентиляции. При необходимости можно настроить необходимую температуру воздуха непосредственно в палате.
Качественный и внимательный уход за пациентом в Юсуповской больнице способствует улучшению его самочувствия. Медицинский персонал выполняет профилактику пролежней, отеков, застойных явлений в суставах и мышцах.
При необходимости пациенту выполнят лечение уже имеющихся поражений кожи и мягких тканей.
Лечение пролежней может быть произведено как консервативным методом, с применением повязок и пластырей, так и хирургически, если того требует ситуация.
Если больной после лечения будет пребывать дома, врачи Юсуповской больницы предоставляют полную информацию его родственникам или близким людям о методах ухода за ним. Также врачи могут осуществлять консультации по телефону.

Выделяют 4 степени пролежней: I степень — Выглядит как легкое покраснение без нарушения кожных покровов. Быстро проходит после легкого массажа и смены позы. II степень — Выглядит как небледнеющее покраснение, которое не проходит после смены позы и массажа. Возможны болезненные язвы, пузыри, эрозии, везикулы, поверхностные наросты.
Кожный покров поврежден и отслаивается. III степень — Выглядит как глубокое поражение кожи. Поражены все слои кожи. Характерна припухлость, кратерообразные язвы, сильное покраснение. Язвы заполнены желтой массой или красной грануляцией с неприятным запахом. IV степень — Выглядит как некроз кожи, мышц и кости.
Обилие омертвелой ткани и язв, дно которых наполнено черными кусками кожи.
Что способствует образованию пролежней?
— Длительное пребывание без движения в горизонтальном положении — Недержание мочи и кала — Повышенное потоотделение — Влажное или грязное постельное белье — Плохой уход за кожей (редкое омывание, недостаточное увлажнение) — Складки простыней, швы, пуговицы на одежде, крошки в постели — Недостаточный или избыточный вес — Неполноценное питание — Сердечно-сосудистые заболевания, сахарный диабет
Какие части тела поражаю пролежни?
Место образования пролежня зависит от того, в какой позе лежит больной. — Затылок, лопатки, крестец, ягодицы, пятки и локти страдают, если больной лежит на спине. — Область подвздошных костей и колени страдают, если больной лежит на животе.
— Область подвздошных костей и лодыжки страдают, если больной лежит на боку. Главная задача ухаживающих за больным человеком заключается в профилактике пролежней. Пролежни — это боль и страдание для больного человека, и лечатся они очень сложно.
Всегда проще предупредить их появление, чем обрекать на муки близкого человека и тратить собственные физические и моральные силы. Правильная профилактика пролежней — это компресс мер, которые осуществляются непрерывно.
Важнейшими факторами в профилактике пролежней являются: — противопролежневые средства — тщательный уход за кожей больного
Средства профилактики пролежней
Для профилактики пролежней используются следующие средства и приспособления: -.противопролежневые матрасы — противопролежневые подушки — надувной резиновый круг — вибромассажеры — кварцевые облучатели открытого типа
Лечение пролежней
Пролежни I и II степени можно вылечить в домашних условиях. Лечение будет длится долго, но в итоге даст результаты. А пролежни III и IV степени лечатся только оперативно в клинике.
Лечение пролежней состоит из трех этапов:
— восстановление кровообращения в поврежденной области — очищение раны от экссудата, гноя и некротических масс — ускорение заживления раны Восстановить кровообращение можно с помощью противопролежневых матрасов, массажа, изменения положения тела больного. Для очищение раны и ускорения заживления предусмотрены противопролежневые повязки. По типу воздействия на рану противопролежневые повязки условно делят на 2 категории: — очищающие и вытягивающие отделяемое — заживляющие Деление условное, потому что все противопролежневые повязки в той или иной мере очищают рану и ускоряют заживление. Отличаются противопролежневые повязки и по форме. — Для лечения пролежней в легкодоступных местах используются повязки классической квадратной или прямоугольной формы — Для лечения пролежней в области крестца используются повязки в форме бабочки и сердечка — Для лечения пролежней на пятках используются повязки в форме бабочка и трилистника
Очищающие противопролежневые повязки
Наиболее распространенными повязками, очищающими пролежни, на сегодняшний день являются повязки: — Гидроколл (Hydrocoll) — Гидросорб (Hydrosorb) — ТендерВет активити (TenderWet activity) Повязки Hydrocoll накладываются на 3-8 дней, очищают рану, впитывают экссудат, превращая его в гель.
Повязки Hydrosorb создают в ране влажную среду, стимулирует отторжение некротической ткани, ускоряют заживление. Повязки TenderWet activity выглядят как мягкие подушечки. Они пропитаны раствором Рингера и создают эффект непрерывного промывания раны в течение 24 часов. Отторгают некротическую ткань и способствуют заживлению.
Очищающие и вытягивающие повязки для глубоких пролежней
Наиболее распространенными повязками для глубоких пролежней с отделяемым (гной, экссудат) на сегодняшний день являются повязки: — Сорбалгон (Sorbalgon) — ПермаФорм (PermaForm) Повязки Sorbalgon — это ватообразный стерильный материал, который нужно вводить в карман обширного пролежня.
Данный материал впитывает в себя гной, очищает дно раны, затвердевает, затем легко и безболезненно удаляется из раны. Если дно пролежня чистое, ватообразный материал превращается в гель, очищает рану и вытекает из нее самостоятельно. Повязки PermaForm — это губчатая матрица, которая поглощает гной и экссудат, удерживая его в себе.
Удаляются безболезненно, оставляя после себя благоприятную для заживления среду.
Заживляющие противопролежневые повязки
Наиболее распространенными противопролежневыми повязками с ярко выраженными заживляющими свойствами на сегодняшний день являются повязки: — Атрауман (Atrauman) — Бранолинд (Branolind) Повязки Atrauman — это сеточка, покрытая тонким слоем серебра и пропитанная гидрофильной мазью. Оказывают бактерицидное действие, дезинфицирует рану и способствует быстрому восстановлению кожного покрова.
ACTICOAT 7 — абсорбирующая раневая повязка, способствующая поддержанию влажной среды на раневой поверхности. Контактный слой повязки имеет низкие адгезивные свойства.
Антибактериальная абсорбирующая повязка, включающая три слоя: абсорбирующая гидропористая прокладка, содержащая сульфадиазин серебра, расположена между перфорированным адгезивным внутренним покрытием и водостойкой наружной пленкой.
Неадгезивная повязка ALLEVYN представляет собой абсорбирующую прокладку, расположенную между перфорированным неприлипающим полиуретановым слоем, контактирующим с раневой поверхностью, и водонепроницаемой наружной пленкой.
Самоклеющаяся повязка из полиуретана с высоким уровнем абсорбции, разработанная специально для использования на ранах в области крестца.
Самоклеящаяся повязка из полиуретанового матрикса с включением частиц с высокой абсорбирующей способностью, покрытого водостойкой наружной пленкой.
Нетканая повязку из прозрачного аморфного гидрогеля. Гидрогель содержит полимер из модифицированной карбоксиметилцеллюлозы, пропиленгликоля и воды.
Гель INTRASITE является прозрачным аморфным гидрогелем, содержащим полимер из модифицированной карбоксиметилцеллюлозы, пропиленгликоля и воды.
При уходе за лежачими больными, в послеоперационный период, с ожогами разной степени сложности, требуются специальные перевязочные средства. Одно из них гидроколлоидные повязки от пролежней. Они эффективно устраняют некротические ткани, гной и экссудат, при этом не прилипают, не причиняют пациенту дискомфорт.
Могут прикладываться как к влажной, так и сухой поверхности. Приобрести подобные пластыри, гели и салфетки можно в компании «МегаМед Корпорэйшн». В наличии полный спектр изделий подходящий для обработки и лечения пролежней на участках любой формы и сложности.
При необходимости вы всегда можете получить консультацию нашего специалиста по поставке медицинского оборудования, мы ответим на все возникающие вопросы.
Подобные средства используются для лечения:
- Пролежней разной степени тяжести.
- Затяжных ран, гноящихся язв.
- Глубоких ссадин, ранений с рваными краями.
- После сложных хирургических операций.
- При лечении ожогов I и II степени.
- При других тяжелых повреждениях кожных покровов.
Современные перевязочные средства подобного типа состоят из губки с коллоидным гелем, которая помещена на водонепроницаемый клеящий слой. Бывают разных размеров – от маленьких до больших, различных форм – квадратные, круглые, фигурные.
Последние применяются для ухода за определенными частями тела – например, крестцовым отделом. Клейкие края салфетки можно фиксировать только на здоровых участках, поэтому повязка должна быть больше повреждения.
Перед наложением нового перевязочного средства остатки прошлого коллоидного слоя тщательно удаляются.
В нашем каталоге представлен специальный гель, который наносится непосредственно на пролежневую рану. Под его воздействием некротические ткани отделяются, устраняются другие болезнетворные частицы. Поверхность увлажняется, что способствует заживлению повреждений.
- Защищают рану от попадания инфекций.
- Плотно прилегают к пораженному участку.
- Водонепроницаемы, что важно для гигиены пациента.
- Могут использоваться в течение 5 дней.
- Не причиняют дискомфорта человеку.
- Несколько снижают болевые ощущения.
Мучаясь в поисках эффективного средства от пролежней, многие медики и обычные люди, которые столкнулись с данной проблемой, опробовали огромное количество различных средств и способов по борьбе с недугом. Но, к большому сожалению, на сегодняшний день вопрос остается открытым. В больницах каждый врач использует только тот способ, который, по его мнению наиболее эффективный.
Главная проблема, из-за которой не получается окончательно определится с методикой лечения пролежневых ран, кроется в том, что в результате долгого неподвижного лежания пациента происходит нарушение оттока крови в месте сдавливания тканей и сосудов. Так давайте же и мы попробуем разобраться, какой метод на сегодняшний день наиболее действенный.
Пролежень на начальных стадиях на ноге
Пролежневая рана – это застойные перемены в жировой подушке, которое сопровождается разложением тканей. Это происходит, когда выступающая часть кости соприкасается с твердой постелью, а кожные покровы и сосуды сдавливаются.
Если же больной долгое время находится в обездвиженном состоянии, жировые клетки рассасываются, из-за чего избежать застойных изменений невозможно.
Чаще всего пролежневые раны образуются в таких местах:
- Если человек находится на спине – раны образуются на пятках, крестце, лопатках, седалищном бугре, затылке, локтях.
- Если больной долго лежит на боку – раны возникают на бедре, колене и лодыжке.
- В положении на животе – в области лобка и скул.
Бытует мнение, что такие раны образуются после чрезмерного увлажнения, либо наоборот, пересушивания эпителия. Из-за этого отшелушивается роговой слой дермы, который играет роль «защитника».
Под этим слоем находится легко повреждаемая кожа, чрезмерное воздействие влаги на которую, приводит к занесению и распространению инфекции.
Также, усугубляет данный процесс нарушенный отток крови в месте, которое подвергается чрезмерному длительному давлению.
Пленочный пластырь от пролежней для лежачих больных
Для лечения пролежней и их профилактики, для лежачих больных, используют специализированные мази и пластыри, которым под силу поддерживать необходимый уровень влажности. Это помогает избежать чрезмерного увлажнения кожи, а также сухости эпителия.
Сегодня можно встретить специализированные пленки, которые накладывают на место сдавливания лежачим больным. Они помогают справиться с чрезмерной влажностью и не препятствуют воздухообмену.
В составе таких средств находится спирт, который предотвращает попадание и последующее развитие инфекции на кожных покровах.
Также данная пленка помогает избавиться от инфильтративной жидкости, которая находится в раневом содержимом.
Медики с многогодовым опытом советуют перед тем, как накладывать защитную пленку, обрабатывать кожу противогрибковой мазью. Как утверждают дерматологи — не стоит бороться с пролежнями йодом, либо бриллиантовым зеленым. Такие своеобразные пигменты содействуют скорейшему затягиванию верхних тканей, после чего в более глубоких слоях дермы начинаются гнилостные изменения.
Хочется сделать акцент на том, что во время заживления пролежневой раны, образуется налет белого цвета, который ни в коем случае не нужно протирать спиртом либо перекисью водорода.
Чтоб его снять достаточно использовать отвар растений с противовоспалительным действием, например ромашку либо зверобой.
Если же в пролежневой ране есть гной, нужно приложить к ней компресс, смочив его в физ.растворе.
Для эффективного лечения пролежневых ран необходимо придерживаться трех главных принципов, а именно:
- Позаботьтесь об избавлении от мертвой ткани.
- Восстановите снабжение крови к пораженному участку тела.
- Проведите мероприятия для скорейшего заживления раны.Пластырь для лечения пролежней белый
Восстановить процесс кровоснабжения у лежачего пациента – дело не из легких, но это необходимо. Для этого на протяжении дня нужно менять положение тела.
Если же использование пластыря, различных мазей и компресса не помогают решить проблему с омертвевшими тканями, удалить их придется только с помощью хирурга. Его действия будут базироваться на цели вскрыть гнойники, дренировать рану и очистить ее. Затем будет проведена обработка антисептиками и обеспечен доступ к поврежденному месту снаружи.
Если же больной находится дома, избавиться от омертвевшей кожи поможет только специализированная мазь или народная медицина. Также можно использовать антибактериальные, антиэкссудативные и ранозаживляющие медикаменты с серебром.
Антибактериальные препараты для избавления от пролежней используют через 7-14 дней после применения антиэкссудативных. Большая часть медиков отдают свое предпочтение антибактериальному крему «Фузикутан», которым обрабатывают место пролежня 3 раза в сутки.
Чтоб избавиться от зараженного содержимого из раны, лучше использовать «Деласкин», который помогает «вытянуть» ненужную жидкую массу из глубины кожи. Компресс с данным веществом нужно прикладывать 7 дней. После этого стоит обрабатывать пролежень «Вульностимулином», который используется 2 раза в сутки, с промежутком в 6-8 часов.
Надеемся, что эта информация стала вам полезной. Но обратите внимание, что использовать вышеупомянутые средства следует с осторожностью, только после консультации с врачом. Ведь неправильно подобранная терапия может еще больше усугубить ситуацию.
Пластырь от пролежней прозрачный пленочный
Пластырь – максимально эффективное изделие для постоянной защиты раны. Во время очищения пролежневой раны они помогают избавиться от гноя, а если использовать его каждый день – вы быстрее справитесь с трещинами на коже.
До того, как использовать противопролежневый пластырь, его разогревают в течении получаса в ладонях, такие манипуляции придают пластырю большей эластичности. Замена изделия должна проводиться не реже, чем через трое суток, ведь на нем адсорбируются частички омертвевшей кожи.
Если пролежневые раны слишком сухие, перед нанесением пластыря потребуется купить гелевый или пастообразный оксид цинка. Он будет содействовать быстрейшему затягиванию кожного покрова и не позволит образовываться мелким трещинам.
Пользоваться пластырями можно до того момента, пока под ним не начнем накапливаться жидкое содержимое в большом количестве. Такой экссудат из глубины раны должен полностью вывестись наружу, поэтому пролежень все время должен быть влажным. Также, для этого можно купить в аптеке специальный гель либо масло пихты.
Пластырь от пролежней с серебром коллоидный
Грануфлекс Granuflex – это первый в мире коллоидный пластырь, применение которого позволяет обеспечить влажную среду в ране. Большое количество клинических испытаний подтвердило, что повязка позволяет добиться максимального комфорта для больных, а ее использование позволяет сделать процесс заживления поврежденного участка кожи более щадящим.
Сегодня в серии Granuflex разработана широкая линейка пластырей, которые можно использовать как при сухих ранах, с использованием специализированного геля, так и в труднодоступных местах (на крестце, пятке, локтях). Еще один вид – пластырь с серебром, которым обработаны края изделия. Такая конструкция позволяет контролировать размер раны, немного стягивая ее.
Также существует супертонкий пластырь, который используется для ускорения процесса эпителизации. В основе его разработки — обеспечить надежную защиту новообразовавшейся дермы, а также сохранить целостность кожного покрова.
Средняя стоимость на изделия от пролежней серии Granuflex приведена ниже в таблице.
| Гидроколлоидная экстратонкая повязка: | 10х10см | От 185 руб. |
| Гидроколлоидная повязка: | 10х10см | От 260 руб. |
| Гидроколлоидная экстратонкая повязка | 15х15см | От 340 руб. |
| Гидроколлоидная повязка: | 15х15см | От 438 руб. |
| Гидроколлоидная повязка: | 15х20см | От 655 руб. |
| Гидроколлоидная повязка: | 20х20см | От 750 руб. |
| Гидроколлоидная повязка: | 20х30см | От 1295 руб. |
Пластырь гидроколлоидный Грануфлекс для поверхностных ран
Такой лейкопластырь от пролежней можно использовать не только при язвах, но и при ожогах, кожных трансплантациях, поверхностных ранах. Пластырь может покрывать рану до недели, не более.
Благодаря множеству клинических исследований было доказано, что пластырь защищает кожу от проникновения таких вирусов и бактерий, как:
Безусловно, такая защита будет возможна исключительно в том случае, если пластырь не был поврежден и не протек. В противном случае гарантировать не заражение будет невозможно.
Также было замечено, что у более 80% больных с пролежневыми ранами уменьшились болевые ощущения. Пластырь обеспечивает надежную фиксацию, не наносит вреда новообразовавшейся дерме, безболезненно и легко удаляется, не повреждая раневое ложе.
Как мы уже говорили, пластырь можно использовать около недели, но на первых стадиях выздоровления, когда происходит их очищение, замену изделия стоит проводить чаще, иногда даже каждые сутки.
Будьте готовы к тому, что после пары-тройки использований пластыря пролежневая рана может вырости в размере, ведь изделие содействует удалению мертвых тканей и клеток. Если же у больного пролежень достиг глубины более 5мм, необходимо купить пасту либо гель вышеупомянутой фирмы.
Этими веществами наполняют полость раны, после чего накладывают пластырь или же можно попробовать пластырь Бранолинд.
Также по краям раны кожу можно обрабатывать цинковой пастой и использовать пластырь большого размера, чтоб охватить всю территорию пролежня. Старайтесь все время контролировать пораженный участок кожи, ведь пока не выйдет весь гной, пролежень должен находиться во влажности.
Пластырь Грануфлекс с ионами серебра фиксирующий
Только после полного очищения пролежня можно давать ему подсыхать. Чистое раневое место можно обрабатывать маслом пихты в неразбавленном виде. Также, для подсушивания, можно использовать йод или зеленку. Рана должна с некоторой периодичностью вентилироваться.
Хочется тут же обратить ваше внимание на то, что если пролежень достиг кости – вмешательство хирурга неизбежно. В особенно сложных случаях требуется пересадка донорской кожи. Приготовьтесь к тому, что излечение от пролежневых ран может длиться месяцы.
Поэтому, дабы не усугубить ситуацию, при малейшем намеке на пролежень необходимо принимать срочные меры:
- Чаще менять положение больного.
- Не допускать чрезмерного давления на «больной» участок кожи.
- Можно сделать из ваты либо бинта бублик, отверстие которого будет совпадать с диаметром пролежня, и подкладывать его под рану.
Не хочется вас пугать, но если не заниматься лечением пролежневых ран, гнилостные изменения кожного покрова могут добраться и до мышц, сухожилий, костей. В свою очередь это приведет к заражению крови, после которого летальный исход предотвратить не удастся.
источник