Постинъекционные осложнения (ПИО), как видно из названия, это осложнения возникающие после инъекции (укола). А что такое инъекция? Википедия нам говорит, что инъекция, это способ введения в организм различных растворов (к примеру, лекарственных средств) с помощью шприца и пустотелой иглы. В зависимости от того, куда именно нужно доставить этот самый раствор, существуют несколько видов инъекций:
- подкожная;
- внутримышечная;
- внитуривенная;
- внутрикостная;
- внутрикожная;
- внутриартериальная;
Согласно недавно проведенному опросу, большая часть пациентов, особенно старшего поколения, предпочитают инъекции или капельницы, как один из способов введения лекарственных средств в организм. То есть, люди не знают или недооценивают риск возникновения постинъекционных осложнений.
Роль медицинской сестры состоит не только в том, что бы правильно выполнить саму инъекцию, с соблюдением всех правил асептики, но и дать необходимую консультацию по профилактике ПИО. Многие медсестры этим просто пренебрегают. По завершении процедуры, необходимо сделать соответствующую запись в журнале.
Осложнения, которые могут возникать после инъекций (уколов) делятся на 3 группы по фактору их возникновения:
Асептика — недопущение попадания в открытую рану различных микроорганизмов.
Постинъекционный инфильтрат — возникает, как правило, после подкожных и внутримышечных уколов. Причиной развития может

послужить неправильный выбор длины иглы или же низкое качество её исполнения. И если уж в процедурных кабинетах, где чаще всего и выполняются инъекции, медсестры обучены правилам выбора длины иглы, то за качество выполнения самого укола ответить достаточно сложно (все мы знаем, что у кого-то рука «легкая», а у кого-то и наоборот). Существует множество компаний, выпускающих одноразовые иглы для инъекций, но только единицы делают это на совесть.
Также причиной возникновения постинъекционного инфильтрата может стать неправильное определение места для выполнения укола , введение лекарства в места предыдущих уколов или слишком быстрое введение лекарства.
Нарушение стерильности при проведении инъекции является причиной №1 для развития постинъекционного инфильтрата.
Абсцесс – образование внутри мягких тканей воспаленной полости с гнойным содержимым. Причина возникновения постинъекционного абсцесса та же, что и при инфильтратах, только с обязательным присоединением инфекции.

Чаще всего инъекцию делают именно в ягодичные мышцы. Соответственно для уменьшения шанса появления абсцесса следует учитывать ряд факторов:
- Не колите дважды в одну и ту же точку, обязательно меняйте стороны. Каждая инъекция и так является своего рода микротравмой для мышцы. Многократные инъекции в одну точку могут вызвать постинъекционный абсцесс даже при полном соблюдении правил асептики.
- Количество препарата, рекомендованное для одной инъекции, при повторном уколе в ту же точку может привести к некрозу тканей.
- Слабый иммунитет больного и нарушения в кровоснабжении тканей тоже могут привести к абсцессу
Флегмона — острое разлитое гнойное воспаление клетчаточных пространств; в отличие от абсцесса, не имеет чётких границ. Существует несколько типов: подкожная, подфасциальная, межмышечная, забрюшинная, околопочечная (паранефрит), околопрямокишечная (парапроктит), клетчатки средостения, флегмоны стопы, кисти и др.
Причина возникновения — попадание в клетчатку болезнетворных бактерий через поврежденную кожу или из расположенных рядом очагов инфекции (фурункул, кариес зубов, нагноившиеся лимфоузлы и т. д.); иногда заносятся с током крови (гематогенно) из расположенных вдали очагов.
Гепатиты В и С, ВИЧ – самые неприятные и долго не проявляющиеся последствия, которые можно получить во время инъекции с нарушением правил асептики. К счастью, современные возможности использования одноразовых шприцев сводят к минимуму риск заражения через уколы.
Более подробную информацию о видах инфильтратов и способах их лечения можно прочитать в статье «Что такое инфильтрат. Виды и лечение«.
Повреждение нервных окончаний – чаще возникает при внутримышечных инъекциях, если место укола выбрано выше допустимого, ближе к пояснице. Напомним, что для оптимального внутримышечного укола следует выбирать верхний наружный квадрант ягодицы. Раздражение нервного ствола иглой либо введенным лекарством может привести к сильным люмбалгиям (сильные боли в области поясницы) и ишиалгиям и даже к невритам и параличам.
Повреждение надкостницы – может встретиться, когда для внутримышечного укола в бедро выбирают слишком длинную иглу.
Повреждение сосудов иглой либо лекарством, которое раздражает стенки сосуда.
Поломка иглы – возникает из-за нарушения техники внутримышечного укола (выполнение укола стоя и/или без предупреждения), что приводит к резкому спазму ягодичных мышц. Некачественные иглы могут быть как сопутствующим, так и отдельным фактором. Отсутствие опыта выполнения внутримышечных инъекций тоже следует учитывать.
Масляная или воздушная эмболия – в обоих случаях возникает из-за попадания масляного лекарственного раствора или воздуха из шприца в вену. Профилактикой такого грозного осложнения является проверка на предмет попадания иглой в сосуд (слегка оттянуть поршень и убедится, что в шприце нет крови).
Образование тромбов – данное осложнение возникает при длительном использовании одной и той же вены для введения лекарственного средства.
Некроз тканей после укола. По сути, некроз, это процесс отмирания клеток. Согласитесь, очень неприятное явление. Образуется при различных повреждениях клеток организма, при несоблюдении осторожности во время пункции вены и введении раздражающих лекарственных средств помимо вен (подкожно, внутримышечно). Обязательно следует проверять наличие иглы в вене при введении хлористого (10% раствора хлорида кальция).
Гематома происходит из-за сквозного прокалывания вены, благодаря чему кровь поступает в окружающие ткани. Устранить гематому можно теплым компрессом.
Из-за слишком быстрого ввода лекарства может возникнуть головокружение и нарушения в ритме сердца.
Аллергические реакции (крапивница, отек Квинке вплоть до анафилактического шока) возникают в результате невыясненного аллергического анамнеза у пациента. Появляются, как правило, через 30 минут после ведения лекарственного средства, но могут быть и раньше и немедленно после укола. Основными правилами профилактики этого осложнения являются: выяснение аллергоанамнеза перед уколом, особенно перед первым и наблюдение за пациентом в течение первых 30 минут после инъекции, если препарат был введён впервые в жизни.
Кроме этих трех факторов, постинъекционные осложнения классифицируются по срокам их появления:
- немедленные – возникают в первые сутки после укола (аллергическая реакция);
- краткосрочные – срок появления от нескольких дней до недели (инфильтрат);
- отсроченные – могут появиться даже через несколько месяцев (гепатит, ВИЧ).
Как правило, уколы выполняют в мед. учреждениях, и в основном этим занимаются медсестры, соответственно, для профилактики постинъекционных осложнений, медсестра должна соблюдать ряд правил:
- Быть внимательной при подготовке лекарства для укола. Каждый пациент должен получать только то лекарство, которое прописал врач.
- Соблюдать правила асептики и антисептики.
- Соблюдать правила введения лекарств.
- Соблюдать технику выполнения инъекции.
- Легкий массаж области инъекции способствует лучшему рассасыванию лекарства
- Не допускать введения лекарства в одну и ту же точку.
Почти 80% случаев возникновения ПИО приходятся на инъекции, поставленные вне медицинских учреждений и неквалифицированными исполнителями. В частности, уколы на дому.
источник
Главная → Домашнее лечение → Кожные заболевания → Абсцесс
Главная причина возникновения постинъекционного абсцесса – несоблюдение антисептических норм в момент введения лекарства. Это один из видов осложнения после введения лекарства. Так, инфекция может попасть вследствие необработанных рук медицинского работника, нестерильного шприца или ваты, а также, если кожа на месте введения инъекции не обрабатывалась антисептиком. Для того чтобы избежать таких ситуаций, следует корректно выполнять процедуру с соблюдением технических правил. Очень важно попасть иглой именно в мышечную ткань.
Также существуют факторы, которые способствуют появлению абсцесса:
- образование гематомы при попадании иглой в кровеносный сосуд с последующим нагноением;
- введение сильнодействующих препаратов не в мышечную ткань, а под кожу, то есть неправильно проведенная процедура;
- постоянный постельный режим, в результате чего кровь слабо циркулирует;
- большое количество подкожного жира, возникающее у людей с лишним весом;
- слабая иммунная система, это касается людей с иммунодефицитом и лиц преклонного возраста;
- аллергические реакции.
Читайте! Паратонзиллярный абсцесс, что это.
Сроки возникновения абсцесса после инъекции составляют от 2 дней и более.
Важно знать! В период проведения курса инъекций место введения инъекции следует каждый день менять! Ни в коем случае не делать укол в одной и той же области кожи.
Чаще всего после проведенной процедуры страдает ягодичная часть, внешняя область плеча или бедра. В первые сутки наблюдается незначительное уплотнение, а уже через сутки проявляются такие признаки:
- раздражение кожных покровов в месте введения лекарства;
- местная опухлость;
- болезненные ощущения при касании или надавливании;
- местная повышенная температура, область укола становится горячим на ощупь;
- образование наружных свищей, которые начинают распространять воспаление.
Узнайте! О лечении абсцесса бартолиновой железы.
Кроме того, человек начинает чувствовать общие недомогания. Это проявляется такими симптомами:
- общая слабость организма;
- быстрая утомляемость, в результате чего снижается работоспособность;
- повышенная потливость;
- потеря аппетита.
В зависимости от степени распространения воспалительного процесса, признаки проявляются с разной тяжестью.
Важно помнить! После прохождения процедуры введения инъекции, требуется внимательно наблюдать за местом укола несколько дней! Если вокруг него образовалось уплотнение, это свидетельствует о начале воспалительного процесса. В таком случае требуется осмотр специалиста.
Что делать при постинъекционном абсцессе? Методы лечения в каждом индивидуальном случае подбираются отдельно. Существуют такие способы воздействия на образованный нарыв:
- Хирургическое вмешательство. Данный метод применяется при скоплении большого количества гнойных образований. Заключается в том, что проводится вскрытие постинъекционного абсцесса с использованием местного обезболивания. После чего пораженное место освобождается от гноя. Если абсцесс очень глубокий, то пациента определяют на стационарное лечение. Местной анестезии для удаления нарыва не достаточно, она делается внутривенно. Полость гнойника обрабатывается антисептическими средствами после выведения жидкости. В конце операции накладывается марлевая повязка, которую требуется менять ежедневно.
- Физиотерапевтические процедуры – воздействие на пораженный участок кожи процедурой электрофореза. Еще место инъекции смазывается йодом, а также применяются теплые компрессы.
Важно помнить! Способ воздействия на постинъекционный абсцесс может выбрать только специалист! Ведь следует учитывать степень поражения кожи.
Постинъекционный абсцесс ягодичной области является наиболее распространенным. Поэтому специфике его лечения следует уделить особое внимание. Такой абсцесс может достигать значительных размеров. Лечение на ранних стадиях направлено на рассасывание уплотнений. Можно нанести йодную сетку, а также воздействовать теплом.
Народная медицина предлагает нанесение компрессов для избавления от абсцесса на ягодице, которые можно наносить в домашних условиях. На ранней стадии развития их использование дает положительный результат.
Потребуется несколько листьев свежей капусты, которые следует немного отбить молотком для отбивных. Приложить их на больное место, сверху наложить кусочек марли и зафиксировать лейкопластырем. Данный компресс следует оставить на всю ночь. Утром промыть очищенной водой и повторить манипуляцию. Продолжать такую процедуру до тех пор, пока воспаление не уйдет полностью.
У каждого человека в аптечке всегда найдется аспирин. Поэтому приготовить данное лекарство не составит особого труда. Следует взять 2 ст. л. спирта или водки, развести в этой жидкости 1 таблетку аспирина. Следует наносить полученную смесь на пораженный участок с помощью небольшого куска марли, предварительно смазав его детским кремом или маслом. На марлю наложить полиэтилен и зафиксировать пластырем. Выполнять данную процедуру лучше на ночь, чтобы тело было максимально обездвижено. Средство очень эффективное – дает положительный результат уже через 3 процедуры.
Для приготовления мази потребуется по 2 ст. л. таких ингредиентов: измельченный репчатый лук, мед, спирт, тертое хозяйственное мыло. Тщательно перемешать все компоненты и поставить на водяную баню до полного растворения. Немного остывшую смесь нанести на бинт и приложить к больному месту, после чего наложить полиэтилен и укутать плотной тканью. Процедуру проводить несколько раз в день. Мазь сильнодействующая, поэтому может помочь даже в тяжелых случаях.
Важно помнить! Перед применением средств народной медицины требуется консультация специалиста!
Данное образование в результате лечения оставляет небольшой шрам, которого невозможно избежать по причине обязательного надреза. Поэтому соблюдение профилактических норм после введения инъекции очень важно:
- соблюдение правил проведения процедуры. Важную роль играет скорость введения и правильная техника;
- после введения лекарства следует размять кожу легкими движениями для более качественного распространения препарата;
- не проводить процедуру в одном и том же месте;
- обработка рук медицинского работника и области введения лекарства антисептическими средствами;
- использование одноразового шприца.
Важно! Узнайте в нашей статье о причинах и симптомах заглоточного абсцесса.
Также не забывать о том, что помещение, в котором проводится процедура, должно быть чистым, пол следует мыть с использованием хлорированного раствора.
Постинъкционные абсцессы возникают от нарушений правил асептики при выполнении инъекций, либо от введения препаратов, обладающих раздражающим действием в ткани, неспособные их резорбировать (введение диклофенака или реопирина в подкожную клетчатку).
Чаще всего встречаются абсцессы после инъекций в ягодичную область у тучных людей, чаще женщин. Причиной является инъекция недостаточно длинной иглой, вследствие чего препарат, предназначенный для внутримышечного введения, попадает в подкожно-жировую клетчатку. Кроме того, у полных женщин контуры ягодичной области определяются нечетко, и инъекции часто производятся не в ягодичную, а нижнюю часть поясничной области, не обладающей достаточным мышечным массивом.
Из препаратов, инъекции которых вызывают развитие абсцессов, наибольшее значение имеют нестероидные противовоспалительные препараты и ненаркотические анальгетики, обладающие местнораздражающим действием. Так же часто бывают абсцессы после инъекций витаминов, биостимуляторов (экстракт алоэ, стекловидное тело), внутримышечного введения раствора магнезии. Практически не бывает абсцессов после введения антибиотиков.
Заболевание развивается постепенно. Яркая клиника наблюдается через 7–14 дней. В месте инъекции появляется болезненный инфильтрат. Боли сначала беспокоят только при движении и пальпации, затем и в покое. Характер их сначала ноющий, затем сменяется на пульсирующий. Интенсивность болей нарастает. Симптомы общей интоксикации сначала выражены слабо – субфебрильная температура, незначительное недомогание. По мере усиления болей лихорадка приобретает гектический характер, нарастает общая слабость, появляются головная боль, тошнота. При осмотре в первые дни болезни определяется болезненный инфильтрат без четких границ, а при локализации воспалительного очага в толще или под большой ягодичной мышцей, инфильтрат может не пальпироваться. По мере нарастания болей и лихорадки инфильтрат становится все более плотным. На коже над ним появляется гиперемия. При сформировавшемся абсцессе в центре инфильтрата начинает пальпироваться размягчение, а гиперемия приобретает синюшный оттенок. Флюктуация определяется редко, только при больших поверхностно расположенных абсцессах. Необходимо отметить, что при глубоком расположении гнойника (под большой ягодичной мышцей) гиперемия на коже может отсутствовать, а контуры инфильтрата оставаться нечеткими. В таких случаях следует ориентироваться на сроки заболевания, а в сомнительных случаях применять УЗИ и пункции под контролем УЗИ. Диагностические пункции «в слепую» редко бывают эффективными и требуют определенных хирургических навыков, отсутствующих у врача общей практики.
Значительно реже наблюдаются абсцессы после подкожного введения вакцин и сывороток в подлопаточную область и предплечья. Особенностью клиники в данном случае является то, что воспалительная местная и общая реакция является нормальным ответом организма на введение многих иммунных препаратов. В этом плане следует отметить вакцины, приготовленные с использованием формалина или карболовой кислоты (вакцина против клещевого энцефалита, антирабическая акцина). Настороженность должны привлекать случаи, сопровождающиеся лихорадкой выше 38ºС, продолжительностью более 3 дней, при увеличении размеров инфильтрата, отсутствии эффекта от назначения противогистаминных препаратов и местной физиотерапии. Использование УЗИ при данной патологии не всегда бывает информативным, так как в толще инфильтрата может образовываться множество мелких гнойников. В то же время следует отметить, что такие гнойники обычно бывают асептическими и поддаются консервативному лечению. Больные с осложнениями вакцинации подлежат госпитализации в хирургический стационар для наблюдения и возможного хирургического лечения.
Очень тяжело протекают постинъекционные осложнения после паравазального введения препаратов, предназначенных для внутривенного введения, в первую очередь хлористого кальция и цитостатиков.
При попадании хлористого кальция в подкожную клетчатку мимо вены пациент сразу испытывает сильное жжение в месте инъекции. В этом случае важно сразу прекратить введение препарата, не меняя положение иглы отсоединить ее от шприца и ввести в нее равное по объему количество 25%раствора сульфата магния. Он нейтрализует хлорид кальция:
Следом за этим место инъекции, из нескольких дополнительных вколов, инфильтрируется 15–25мл 0,25% раствором новокаина. Накладывается полуспиртовый компресс. В дальнейшем больной подлежит наблюдению хирурга. При неблагоприятном течении процесса наступает распространенный некроз кожи и подкожной клетчатки с образованием подкожной флегмоны, а затем обширной раневой поверхности, требующей пластического закрытия. Показаниями к срочной госпитализации являются:
Сохранение болей на протяжении нескольких ближайших часов
Появление на коже синюшных или багровых (затем становятся коричнево-черными) пятен
Яркая гиперемия в месте инъекции
Значительный отек предплечья и кисти
Признаки пареза нервов кисти
При паравазальном введении цитостатиков (Фторурацил, Фторафур) ближайшие симптомы осложнения, как правило, отсутствуют. Через 1–2 недели в месте инъекции образуется участок некроза, который может инфицироваться с образованием подкожной флегмоны. Вследствие прямого действия введенного препарата самостоятельное отторжение некротических масс затягивается на многие недели, а иногда и месяцы. Больные подлежат лечению у хирурга. Раны после хирургической обработки заживают плохо. Пересаженная кожа часто отторгается. Заживление часто заканчивается образованием грубых келлоидных рубцов со склонностью к изъязвлению.
Постинъекционный абсцесс – это образованием полости, в результате воспаления мягких тканей, заполненной гноем в месте проведенных инъекций.
Основными причинами формирования абсцесса на месте инъекций является несоблюдение правил антисептики и асептики. Существуют и другие возможные этиологические факторы, которые встречаются гораздо реже, но они также возможны. К ним относятся:
1) снижение иммунитета и общей устойчивости организма (лица пожилого возраста, лица с иммунодефицитом)
2) большое количество инъекций в одну и ту же область (при длительном курсе лечения)
3) введение лекарственного вещества в подкожно-жировую клетчатку (использование короткой иглы при развитой подкожно-жировой клетчатке, либо нарушение техники проведения инъекции)
4) попадание иглой в кровеносный сосуд с кровоизлиянием и образованием гематомы (предусмотреть невозможно, но желательно провести массаж в месте проведенной инъекции)
Ягодичная область являемся наиболее частым местом формирования абсцесса, так как чаще инъекциями при лечении, которые назначаются большим курсом, являются внутримышечные. Хорошо развитая подкожно-жировая клетчатка способствует быстрому размножению попавших сюда патологических микроорганизмов. Более подробно об абсцессе на ягодице читайте по ссылке.
Клинически постинъкционный абсцесс проявляется болью в месте его формирования. В случаях несвоевременного обращения может появиться лихорадка и ухудшение общего состояния в виде слабости, потливости, потери аппетита.
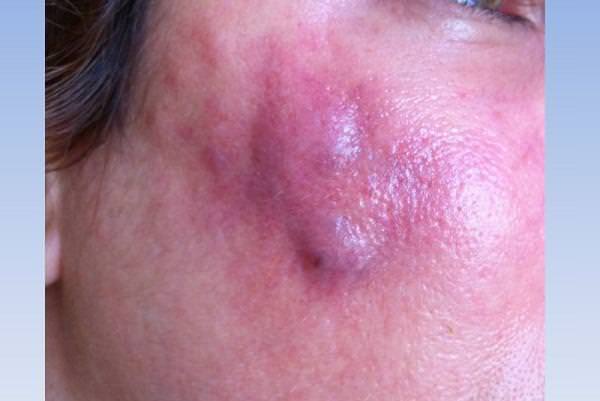
Визуально абсцесс представляет собой уплотнение, чаще округлой формы, которое при прогрессировании возвышается над здоровыми тканями. Температура в этом месте повышается, а цвет кожи становится — от розового до ярко-красного. Также выделяют так называемый холодный абсцесс после БЦЖ инъекции.
Основной и эффективный метод лечения постинъкционного абсцесса является хирургический. В данном случае с помощью скальпеля под местным обезболивание производится его вскрытие и дальнейшее дренирование содержимого полости. После чего она промывается и закладывается турундами с мазью. Если абсцесс был вскрыт до конца, то вскоре состояние пациента улучшается. Возможно назначение антибиотиков при абсцессе.
Не прибегать к хирургическому лечению можно только в том случае, если абсцесс еще не сформировался, т.е. на месте инъекции еще не образовалась полость с гноем, а есть инфильтрат либо гематома. Отличительной особенностью между ними является то, что и инфильтрат и гематома на ощупь плотные, а абсцесс, вследствие образования полости и скопления в ней гноя, становится мягкой. В таком случае возможно применение в лечебных целях компрессов, массажа и йодной сетки, чтобы образование смогло рассосаться. Если лечение не дает результатов, то лучше обратиться к хирургу, который сможет провести диагностику и оказать Вам своевременную качественную помощь.
Основным пунктом в профилактике постинъекционного абсцесса является соблюдение правил антисептики и асептики. Важным моментом также является введение лекарства в разные области и соблюдение техники проведения инъекции.
Постинъкционные абсцессы возникают от нарушений правил асептики при выполнении инъекций, либо от введения препаратов, обладающих раздражающим действием в ткани, неспособные их резорбировать (введение диклофенака или реопирина в подкожную клетчатку).
Чаще всего встречаются абсцессы после инъекций в ягодичную область у тучных людей, чаще женщин. Причиной является инъекция недостаточно длинной иглой, вследствие чего препарат, предназначенный для внутримышечного введения, попадает в подкожно-жировую клетчатку. Кроме того, у полных женщин контуры ягодичной области определяются нечетко, и инъекции часто производятся не в ягодичную, а нижнюю часть поясничной области, не обладающей достаточным мышечным массивом.
Из препаратов, инъекции которых вызывают развитие абсцессов, наибольшее значение имеют нестероидные противовоспалительные препараты и ненаркотические анальгетики, обладающие местнораздражающим действием. Так же часто бывают абсцессы после инъекций витаминов, биостимуляторов (экстракт алоэ, стекловидное тело), внутримышечного введения раствора магнезии. Практически не бывает абсцессов после введения антибиотиков.
Заболевание развивается постепенно. Яркая клиника наблюдается через 7–14 дней. В месте инъекции появляется болезненный инфильтрат. Боли сначала беспокоят только при движении и пальпации, затем и в покое. Характер их сначала ноющий, затем сменяется на пульсирующий. Интенсивность болей нарастает. Симптомы общей интоксикации сначала выражены слабо – субфебрильная температура, незначительное недомогание. По мере усиления болей лихорадка приобретает гектический характер, нарастает общая слабость, появляются головная боль, тошнота. При осмотре в первые дни болезни определяется болезненный инфильтрат без четких границ, а при локализации воспалительного очага в толще или под большой ягодичной мышцей, инфильтрат может не пальпироваться. По мере нарастания болей и лихорадки инфильтрат становится все более плотным. На коже над ним появляется гиперемия. При сформировавшемся абсцессе в центре инфильтрата начинает пальпироваться размягчение, а гиперемия приобретает синюшный оттенок. Флюктуация определяется редко, только при больших поверхностно расположенных абсцессах. Необходимо отметить, что при глубоком расположении гнойника (под большой ягодичной мышцей) гиперемия на коже может отсутствовать, а контуры инфильтрата оставаться нечеткими. В таких случаях следует ориентироваться на сроки заболевания, а в сомнительных случаях применять УЗИ и пункции под контролем УЗИ. Диагностические пункции «в слепую» редко бывают эффективными и требуют определенных хирургических навыков, отсутствующих у врача общей практики.
Значительно реже наблюдаются абсцессы после подкожного введения вакцин и сывороток в подлопаточную область и предплечья. Особенностью клиники в данном случае является то, что воспалительная местная и общая реакция является нормальным ответом организма на введение многих иммунных препаратов. В этом плане следует отметить вакцины, приготовленные с использованием формалина или карболовой кислоты (вакцина против клещевого энцефалита, антирабическая акцина). Настороженность должны привлекать случаи, сопровождающиеся лихорадкой выше 38ºС, продолжительностью более 3 дней, при увеличении размеров инфильтрата, отсутствии эффекта от назначения противогистаминных препаратов и местной физиотерапии. Использование УЗИ при данной патологии не всегда бывает информативным, так как в толще инфильтрата может образовываться множество мелких гнойников. В то же время следует отметить, что такие гнойники обычно бывают асептическими и поддаются консервативному лечению. Больные с осложнениями вакцинации подлежат госпитализации в хирургический стационар для наблюдения и возможного хирургического лечения.
Очень тяжело протекают постинъекционные осложнения после паравазального введения препаратов, предназначенных для внутривенного введения, в первую очередь хлористого кальция и цитостатиков.
При попадании хлористого кальция в подкожную клетчатку мимо вены пациент сразу испытывает сильное жжение в месте инъекции. В этом случае важно сразу прекратить введение препарата, не меняя положение иглы отсоединить ее от шприца и ввести в нее равное по объему количество 25%раствора сульфата магния. Он нейтрализует хлорид кальция:
Следом за этим место инъекции, из нескольких дополнительных вколов, инфильтрируется 15–25мл 0,25% раствором новокаина. Накладывается полуспиртовый компресс. В дальнейшем больной подлежит наблюдению хирурга. При неблагоприятном течении процесса наступает распространенный некроз кожи и подкожной клетчатки с образованием подкожной флегмоны, а затем обширной раневой поверхности, требующей пластического закрытия. Показаниями к срочной госпитализации являются:
Сохранение болей на протяжении нескольких ближайших часов
Появление на коже синюшных или багровых (затем становятся коричнево-черными) пятен
Яркая гиперемия в месте инъекции
Значительный отек предплечья и кисти
Признаки пареза нервов кисти
При паравазальном введении цитостатиков (Фторурацил, Фторафур) ближайшие симптомы осложнения, как правило, отсутствуют. Через 1–2 недели в месте инъекции образуется участок некроза, который может инфицироваться с образованием подкожной флегмоны. Вследствие прямого действия введенного препарата самостоятельное отторжение некротических масс затягивается на многие недели, а иногда и месяцы. Больные подлежат лечению у хирурга. Раны после хирургической обработки заживают плохо. Пересаженная кожа часто отторгается. Заживление часто заканчивается образованием грубых келлоидных рубцов со склонностью к изъязвлению.
источник
Абсцесс после укола часто встречается в медицинской практике, особенно когда инъекцию делает человек с недостаточным количеством практики. Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Абсцесс — это гнойно-воспалительный процесс, который протекает в мягких тканях и вызывается, чаще всего, стафилококками. Но причиной развития патологического процесса могут стать и другие патогенные микроорганизмы.
Причины образования постинъекционного абсцесса чаще всего связаны с несоблюдением правил асептики и антисептики, но бывают и другие причины, которые приводят к появлению абсцесса. К провокаторам, которые способны вызывать постинъекционный абсцесс относят:
- использование нестерильного шприца;
- грязные руки человека, который делает укол;
- расчесывание места укола;
- нестерильные расходные материалы (вата, бинт);
- необработанное место укола;
- несоответствующая длинна иглы;
- ожирение (лекарство попадает в подкожный жир, а не в мышцу);
- ошибочное введение инъекции (вместо подкожного или внутривенного — укол в ягодичную мышцу);
- прокол сосуда, который привел к возникновению гематомы;
- ослабленный иммунитет;
- длительный курс лечения лекарственными препаратами, которые раздражающе влияют на организм (антибиотики, сульфат магния и другие);
- аллергия на используемую инъекцию;
- аутоиммунные заболевания;
- пролежни.
Постинъекционный абсцесс чаще всего возникает на ягодицах, так как многие внутримышечные инъекции делают именно туда. Ягодицы имеют достаточное количество жировой клетчатки, которая является благоприятной средой для активного размножения патогенных микроорганизмов.
Вторым местом, на котором часто диагностируются постинъекционные абсцессы, являются бедра (их боковая или передняя сторона). Данная часть тела используется для инъекций, когда пациент сам себе делает укол.
Симптомы, которые указывают на то, что появился абсцесс после укола, могут быть общими и местными.
Общая симптоматика патологического процесса характеризуется ухудшением самочувствия пациента. Больной испытывает слабость, на фоне чего снижается работоспособность. Воспалительный процесс приводит к повышению температуры дела. Рост температуры может достигать критической отметки.
Если укол был сделан на ягодице, то пациенту трудно сидеть, так как воспалительный процесс провоцирует возникновение боли в ягодичной области.
К местным признакам, которые указывают на то, что появился абсцесс после укола, относят:
- Покраснение кожных покровов и их припухлость в пораженной области.
- Боль при надавливании на место укола. Через некоторое время болевой синдром будет присутствовать независимо от того, оказывается на него воздействие или нет.
- Повышение температуры тела в месте укола.
- Образование гнойного содержимого. При тяжелом течении заболевания наблюдается генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекции.
Гнойник образуется не сразу после того, как будет сделан укол и занесена инфекция. До формирования абсцесса после укола должно пройти определенное время, которое сопровождается вышеперечисленными симптомами. Если своевременно обратить внимание на проблему и направиться к врачу, то можно предотвратить развитие серьезных осложнений.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностика патологии изначально осуществляется с помощью визуального осмотра пациента и его опроса. Чтобы поставить правильный диагноз степени выраженности абсцесса, пациенту назначается ряд анализов:
- общий анализ мочи и крови;
- биохимический анализ крови;
- посев на микрофлору.
При необходимости может быть назначено ультразвуковое обследование или магнитно-резонансная томография. Такие способы диагностики рекомендуются при тяжелом течении воспалительного процесса, когда есть вероятность поражения воспалительным процессом внутренних органов.
Постинъекционный абсцесс, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Капсула ограждает окружающие ткани от проникновения в них гнойного содержимого и предотвращает распространение инфекции по всему организму. Бурно протекающий воспалительный процесс без должного лечения рано или поздно приведет к большому скоплению гноя. Когда капсула уже не сможет вмещать в себе весь выработанный гной, происходит ее прорыв. Распространение гноя в межмышечное пространство и окружающие ткани приводит к образованию свищевых ходов и обширной флегмоны. Такие осложнения могут приводить к сепсису и формированию остеомиелита.
Лечение рекомендуется начинать еще на начальной стадии, когда происходит формирование инфильтрата. Первое, что требуется сделать, это прекратить инъекционное ведение лекарств в проблемную область. Далее пациенту назначаются физиотерапевтические процедуры. Дополнительно прописывается курс антибиотиков широкого спектра действия. При наличии высокой температуры пациенту назначают жаропонижающие средства. Если данный способ лечения патологического процесса не дает результатов даже после 4-го сеанса физиотерапии, пациенту назначают ультразвуковое обследование. При обнаружении аппаратом УЗИ капсулы с жидким содержимым пациенту назначается более серьезный курс лечения. Лечить инъекционный абсцесс, который уже находится в стадии обострения, медикаментозно можно с помощью мазей, которые вытягивают гной (мазь Вишневского или Гепариновая). Но в большинстве случаев такое лечение непродуктивно. Чтобы избавиться от гнойного содержимого, рекомендуется хирургический способ лечения.
Хирургическое лечение подразумевает вскрытие очага абсцесса и дренирование его содержимого. Существует также пункционный способ лечения, но он используется редко по причине частых осложнений.
После хирургического лечения у пациента остается шрам. Как правило, рубец выглядит некрасиво из-за неровной формы. Также происходит деформация подкожного жирового слоя. На месте абсцесса остается ямка.
В домашних условиях самостоятельно вскрывать гнойник и пытаться избавиться от его содержимого нельзя.
Такие действия небезопасны и могут привести к заражению крови и летальному исходу.
Если пациенту прописывают курс лечения, который подразумевает инъекционное введение лекарственных средств внутримышечным способом, рекомендуется придерживаться некоторых правил, которые позволят избежать появления постинъекционного абсцесса.
Профилактика появления абсцесса заключается в следующем:
- Правильный способ введения лекарственных средств. Нужно точно соблюдать дозировку и учитывать совместимость лекарств. Наряду с этим важную роль в данном вопросе играет скорость введения инъекции. Никогда нельзя спешить.
- Инъекционная игла должна полностью входить в тело, чтобы ее край вошел в мышцу.
- Не делать укол дважды в одну точку.
- Соблюдать правила антисептики и асептики.
- Делать предварительный массаж той области, в которую будет вводиться лекарство. Легкий массаж благотворно влияет на процесс рассасывания инъекции.
- Не допускать переохлаждения.
Если пациенту назначается лечение, которое подразумевает внутримышечное введение лекарственных препаратов, то постановку уколов рекомендуется доверить специалисту. Такое решение позволит сократить вероятность возникновения осложнений более, чем в половину.
- Виды абсцессов
- Причины возникновения заболевания
- Симптомы кожных воспалений
- Диагностика и лечение
Под абсцессом надо понимать гнойное воспаление тканей с ограниченным очагом распада. Абсцесс (гнойник) мягких тканей, как правило, вызывается стафилококком или стрептококком. При абсцессе очаг воспаления четко разграничивается от окружающих тканей. Гнойник начинается как покраснение, постепенно очаг уплотняется. В конечной стадии абсцесс становится мягким с наличием внутри гноя.
Гной – это скопление смеси лейкоцитов, белков, других клеток, задачей которых является изолирование патогенной микрофлоры. Кожные гнойники встречаются одинаково у лиц обоих полов, но различаются преимущественным местом локализации абсцесса. Для мужчин характерно возникновение гнойников на шее, голове, периректальной зоне, на конечностях. У женщин основная локализация – подмышечные впадины, вульвовагинальное и периректальное расположение
Существует несколько видов гнойников
- Холодный. Гной скапливается в определенном участке, обычно небольшом. Какие-либо местные симптомы в виде боли, покраснения кожи или повышения температуры не наблюдаются.
- Аппендикулярный. Причина – острое воспаление аппендикса, при разрыве которого образуется локальный гнойник.
- Паратонзиллярный.
- Гнойные воспаления лимфоузлов чаще встречаются в детском возрасте и поражают лимфоузлы на шее. Данное воспаление может быть результатом инфицирования миндалин или сопровождать туберкулез лимфатических узлов.
- Гнойное воспаление молочных желез в связи с растрескиванием сосков при кормлении.
- Абсцесс печени, почки и легких.
- Поддиафрагмальный абсцессбрюшной полости. Гной локализуется под диафрагмой, часто с образованием газов. Возникает как осложнение после перенесения аппендицита, холецистита, панкреатита, прободной язвы желудка или других повреждений внутренних органов, которые сопровождаются перитонитом.
- Натечный абсцесс – скопление гнойных масс без проявления признаков острой воспалительной реакции. Бывает при туберкулезе костей и суставов.
- Гнойное воспаление пародонта (пародонтальный).
- Постинъекционный абсцесс – нагноение участка после укола.
- Карбункул, фурункул, панариции также принадлежат к абсцессам.
Любое гнойное воспаление – это нарушение защитных барьеров нашего организма и попадание внутрь вредоносных агентов (вирусов, инфекций, грибов). В нашем организме живут как вредные, так и полезные бактерии. При благоприятных для вредных бактерий условий, они активизируются, их количество возрастает, они формируют капсулу, заполненную гноем. Эти микроорганизмы и бактерии постоянно находятся на слизистых оболочках рта, носа, глаз, на половых органах, в кишечнике. Наиболее часто в медицинской практике встречаются такие возбудители гнойного процесса, как:
- золотистый стафилококк;
- Proteus mirabilis, обитающий преимущественно в толстом кишечнике и провоцирующий абсцессы на нижней части тела;
- кишечная палочка.
Причиной возникновения гнойного воспаления могут стать некоторые заболевания – вросший ноготь, фарингит, парапроктит, остеомиелит, болезнь Крона, фтириаз, амебиаз, орхоэпидемит.
Абсцесс может возникнуть везде, но в основном там, где есть нарушение целостности кожных покровов при травмах и порезах. Враждебные микроорганизмы могут проникнуть через поврежденный эпителий и в начнут активно размножатся в благоприятных для них условиях. Иммунная система распознает проникновение вражеских агентов и старается оградить зараженный участок группой воспалительных клеток. Если таких клеток недостаточно, возникает капсула с формирующимся абсцессом.
Основные симптомы гнойного воспаления:
- припухлость и болезненность пораженного участка развивается в течение 3-4 дней от начала инфицирования;
- через 5-6 дней появляется флюктуация;
- субфебрильная температура при уже сформированном абсцессе;
- в редких случаях симптомы интоксикации.
Поставить диагноз не сложно по его ярким симптомам, но в некоторых запущенных случаях при вторичном инфицировании достаточно затруднительно найти первичный очаг инфекции. Поэтому берут дополнительные анализы: отпечаток с абсцесса, общий анализ крови и мочи. Выясняют, имелись ли травмы, ожоги, пореза накануне. Врачу необходимо при осмотре сообщить о сопутствующих заболеваниях – сахарный диабет, опухоли, сосудистые заболевания.
На начальных стадиях развития гнойного воспаления можно его лечитьв домашних условиях. Лечение на первых этапах ограничивается теплыми компрессами для улучшения кровообращения в воспаленной области, в следствие чего концентрация лейкоцитов увеличивается, что помогает устранить патологическую микрофлору. Внимание! Если гнойный процесс уже начал формироваться, ни в коем случае нельзя прогревать гнойник дома. Необходимо проконсультироваться у врача. Нагноившееся воспаление лечится хирургическим путем – делается рассечение гнойника и его дренирование. Если нет осложнений в виде интоксикации, никакого другого лечения антибиотиками не назначается.
- Причины развития, проявления и терапия эпидурального абсцесса позвоночника
- Остеохондроз шейного отдела — как и чем лечить?
- Что такое ангиолипома позвоночника?
- Проявления и терапия артрита грудного отдела позвоночника
- Боль в спине когда сидишь — в чем причина?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 08 марта 2019
- плохо обработанные руки медперсонала;
- материалы (например, само лекарство или шприц. Также иногда инфекция может попадать через вату);
- плохо обработанная врачом кожа пациента на месте на месте ввода инъекции (или после ввода) — подобное халатное отношение к правилам безопасности обычно приводит к тем или иным серьезным последствиям. Среди них абсцесс сам по себе или инфильтрат даже не входят в ряд особо серьезных;
- ошибка — например, ввод в ягодичную область инъекцию внутривенного или подкожного типа. При такой ошибке средство плохо рассасывается или не рассасывается вовсе, тем самым образуя асептический инфильтрат. В итоге возникает застой жидкости.
- неправильный ввод инъекции;
- гнойные инфекции;
- когда игла попадает в сосуд, после чего появляется большая гематома;
- плотный слой подкожной жировой клетчатки;
- введение слишком большого числа уколов в одну область (обычно во время долговременного лечебного курса);
- длительный ввод антибиотиков.
- Краснота;
- Отек;
- Боль при прикосновении или надавливании на отек. В последствие болевые ощущения могут возникнуть при соприкосновении с кожей;
- Флюктуация;
- Локальная высокая температура;
- Образование наружных и внутренних свищей, которые развивают и распространяют инфекцию.
- Слабость;
- Пониженная работоспособность;
- Отсутствие аппетита;
- Утомляемость;
- Повышенное потоотделение;
- Температура тела повышается до 40 градусов.
- Ранний этап: припухлость, ощущение боли, краснота.
- Вторая стадия: смягчение инфильтрата, образование гнойного «венчика».
- Третий этап: самопроизвольное вскрытие постинъекционного абсцесса.
- Йодная сетка;
- Лист капусты;
- Лист подорожника;
- Спиртовой компресс;
- Тертый сырой картофель;
- Лист лопуха.
- следите, чтобы иглы не были искривлены или затуплены;
- пользуйтесь только одноразовыми шприцами и иглами;
- если инъекции частые, то область укола лекарства необходимо менять;
- если вам нужно сделать внутримышечный ввод инъекции, не используйте с этой целью инъекции иных видов;
- не стоит вводить изначально негодное, нестерильное средство, либо препарат, содержащий осадок;
- перед процедурой обязательно следует вымыть руки тщательно;
- ампула с лекарством должна иметь комнатную температуру, после чего ее нужно протереть мед.спиртом;
- необходимо провести спиртовое обеззараживание области кожи, куда будет сделан укол;
- не следует после укола сидеть на холоде;
- если вы обнаружили небольшое уплотнение, как можно скорее сделайте йодную сеточку на месте укола.
- образование гематомы при попадании иглой в кровеносный сосуд с последующим нагноением;
- введение сильнодействующих препаратов не в мышечную ткань, а под кожу, то есть неправильно проведенная процедура;
- постоянный постельный режим, в результате чего кровь слабо циркулирует;
- большое количество подкожного жира, возникающее у людей с лишним весом;
- слабая иммунная система, это касается людей с иммунодефицитом и лиц преклонного возраста;
- аллергические реакции.
- раздражение кожных покровов в месте введения лекарства;
- местная опухлость;
- болезненные ощущения при касании или надавливании;
- местная повышенная температура, область укола становится горячим на ощупь;
- образование наружных свищей, которые начинают распространять воспаление.
- общая слабость организма;
- быстрая утомляемость, в результате чего снижается работоспособность;
- повышенная потливость;
- потеря аппетита.
Стоит ли делать артроскопию при боли в голеностопных суставах?
Результаты обследования МРТ — помогите расшифровать
Что может быть причиной боли в спине и насколько это серьезно?
Перелом поперечного отростка — можно ли ходить в корсете?
источник
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Каждый человек с детства знаком с уколами, когда лекарство вводят внутримышечно. Данный процесс сопровождается небольшой болью в области укола, однако лечебный эффект от уколов гораздо лучше, чем от таблеток. Иногда из-за неправильного ввода лекарства появляются гематомы, в результате это приводит к осложнению, которое носит название постинъекционный абсцесс.
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Основная причина постинъекционного абсцесса — халатное отношение к правилам предупреждения нагноения ран. Инфекция попадает в человеческую ткань несколькими способами:
Основная причина постинъекционного абсцесса
Ситуации, когда игла входит в мышцу не до конца (наполовину). Сюда же входят случаи с использованием короткой иглы.
Учитывая, что большую часть внутримышечных уколов вводят в область ягодиц, то именно в этой зоне зачастую возникают осложнения. Здесь жировая клетчатка очень хорошо развита, что отлично подходит для распространения бактерий, попадающих в неё.
Также нередко постинъекционный абсцесс возникает на бедрах. Зачастую больные, которые проводят ввод инъекций самостоятельно, делают это на боковой или передней поверхности. Именно здесь частой причиной абсцесса является халатное отношение к правилам антисептики и асептики.
В большинстве случаев данный тип абсцесса имеет вид гнойного инфильтрата. Область укола начинает краснеть и уплотняться. Дальше зона смягчается, но внутри капсулы скапливается гной, который содержит в себе лейкоциты, протеины, всё то, что ограничивает развитие и распространение бактерий и прочих микроорганизмов.
В редких случаях возникает так называемый «холодный абсцесс». В нем также имеет место скопление гноя, однако он не имеет тех же симптомов (покраснение, отек, повышение температуры), что и у обычного гнойного абсцесса.
Симптомы постинъекционного абсцесса у человека
Выраженность абсцесса зависит от того, насколько глубоко идет воспаление. Чем оно глубже, тем симптоматика менее выражена. Но если на рану надавить, то можно ощутить небольшую боль.
В первый день после ввода укола пациент может почувствовать боль и небольшое уплотнение. И чем сильнее разрастается гнойник, тем сильнее становятся и болевые ощущения. На месте укола возникает ярко-выраженное покраснение и отек. В это время обычно пациент начинает плохо себя чувствовать, повышается локальная температура. Сильная и неприятная боль в области укола может нарушить физическое и эмоциональное состояние пациента. В таких случаях не стоит медлить, и лучше сразу связаться с врачом.
Местные симптомы постинъекционного абсцесса:
Диагноз постинъекционного абсцесса ставится в процессе первого осмотра врача и на основании жалоб больного. Признаки болезни очень характерны. Осмотр может показать определенный этап болезни:
Для выявления уровня выраженности заболевания проводят такие исследования как: ОАК (общий анализ крови, благодаря ему можно убедиться в наличии воспаления) и ОАМ (общий анализ мочи), биохимическое исследование крови, посев (выявляет принадлежность возбудителя).
Если болезнь перетекла в хроническую стадию врач назначает исследование УЗИ, которое точно устанавливает место воспаления и его масштабы. Если случай гораздо серьезнее, то проводится МРТ и КТ тканей.
Прежде всего, не стоит полагаться на собственные силы, а лучше сразу обратиться к доктору. Под влиянием омертвевших масс мягкие ткани повреждаются, в результате увеличивается зона инфекционного развития.
Существует два вида лечения постинъекционного абсцесса.
Хирургический метод лечения является результативным. Перед процедурой пациенту вкалывают обезболивающее. В хирургическое лечение входит удаление омертвевших тканей по средствам вмешательства опытного хирурга, а также вакуумное удаление гноя путем оттока её из раны. После чего проводится проточно-промывное дренирование (с применением гипохлорита натрия и протеолитических ферментов). Эта процедура также является прекрасной профилактической мерой от возникновения вторичной инфекции. Сама же рана обычно заживает очень быстро. Если у пациента наблюдаются сильные боли и повышенная температура, то ему назначается симптоматическое лечение.
Хирургическое лечение постинъекционного абсцесса фото
Лечение постинъекционного абсцесс ягодичной области проводится с применением пункции. Впрочем, сейчас этот метод потерял свою актуальность из-за участившихся осложнений.
Данное лечение зависит от тяжести абсцесса и его возбудителя. Лечебная процедура включает в себя использование антибиотиков, дезинтоксикацию и обезболивание. Правда, данный вид лечения далеко не всегда отличается эффективностью, а иногда возникает угроза сепсиса.
Нанесение йодной сетки – очень результативный метод не только лечебных, но и профилактических процедур. А электрофорез, компресс, УВЧ-терапия отлично устраняет воспаление.
На начальном этапе образования абсцесса можно использовать домашние средства. Правда, врачебной помощью пренебрегать нежелательно. Особенно в тех случаях, если общая ситуация с абсцессом не улучшается.
По рекомендациям народной медицины можно использовать такие средства:
Наилучшим отличием постинъекционного абсцесса от других является плотная оболочка, в результате воспаление не распространяется за пределы своей локализации.
Однако, если запустить лечение, либо при неправильном лечении, количество гнойной массы может увеличиться до такой степени, что стенки могут не выдержать и прорваться. В результате может появиться флегмонозное воспаление, а оно в свою очередь имеет риск осложнения образованием свищей.
Также при запущенном случае из-за попадания болезнетворных микроорганизмов развивается септическое поражение. Есть риск заражения крови, которое может сочетаться с тяжелой патологией. Попадание болезнетворных бактерий в кровь может привести к остеомиелиту.
Прогноз может быть благоприятным, если лечение начать вовремя, не давая возможности развиться осложнениям постинъекционного абсцесса. При спонтанном вскрытии гнойные массы выходят наружу. В худшем варианте возможно образование свища.
Профилактика постинъекционных абсцессов включает в себя следующие правила:
источник
Постинъекционный абсцесс – это воспалительный процесс в мягких тканях с появлением гнойных образований. Является осложнением после введенных лекарственных препаратов внутримышечно или внутривенно. Чаще всего возникает вследствие нестерильных инъекций. Представляет собой полость, которая заполнена гноем. Код по мкб 10 – L02.
Главная причина возникновения постинъекционного абсцесса – несоблюдение антисептических норм в момент введения лекарства. Это один из видов осложнения после введения лекарства. Так, инфекция может попасть вследствие необработанных рук медицинского работника, нестерильного шприца или ваты, а также, если кожа на месте введения инъекции не обрабатывалась антисептиком. Для того чтобы избежать таких ситуаций, следует корректно выполнять процедуру с соблюдением технических правил. Очень важно попасть иглой именно в мышечную ткань.
Также существуют факторы, которые способствуют появлению абсцесса:
Сроки возникновения абсцесса после инъекции составляют от 2 дней и более.
Важно знать! В период проведения курса инъекций место введения инъекции следует каждый день менять! Ни в коем случае не делать укол в одной и той же области кожи.
Чаще всего после проведенной процедуры страдает ягодичная часть, внешняя область плеча или бедра. В первые сутки наблюдается незначительное уплотнение, а уже через сутки проявляются такие признаки:
Кроме того, человек начинает чувствовать общие недомогания. Это проявляется такими симптомами:
В зависимости от степени распространения воспалительного процесса, признаки проявляются с разной тяжестью.
Важно помнить! После прохождения процедуры введения инъекции, требуется внимательно наблюдать за местом укола несколько дней! Если вокруг него образовалось уплотнение, это свидетельствует о начале воспалительного процесса. В таком случае требуется осмотр специалиста.
Что делать при постинъекционном абсцессе? Методы лечения в каждом индивидуальном случае подбираются отдельно. Существуют такие способы воздействия на образованный нарыв:
- Хирургическое вмешательство. Данный метод применяется при скоплении большого количества гнойных образований. Заключается в том, что проводится вскрытие постинъекционного абсцесса с использованием местного обезболивания. После чего пораженное место освобождается от гноя. Если абсцесс очень глубокий, то пациента определяют на стационарное лечение. Местной анестезии для удаления нарыва не достаточно, она делается внутривенно. Полость гнойника обрабатывается антисептическими средствами после выведения жидкости. В конце операции накладывается марлевая повязка, которую требуется менять ежедневно.
- Физиотерапевтические процедуры – воздействие на пораженный участок кожи процедурой электрофореза. Еще место инъекции смазывается йодом, а также применяются теплые компрессы.
Важно помнить! Способ воздействия на постинъекционный абсцесс может выбрать только специалист! Ведь следует учитывать степень поражения кожи.
Постинъекционный абсцесс ягодичной области является наиболее распространенным. Поэтому специфике его лечения следует уделить особое внимание. Такой абсцесс может достигать значительных размеров. Лечение на ранних стадиях направлено на рассасывание уплотнений. Можно нанести йодную сетку, а также воздействовать теплом.
Народная медицина предлагает нанесение компрессов для избавления от абсцесса на ягодице, которые можно наносить в домашних условиях. На ранней стадии развития их использование дает положительный результат.
Потребуется несколько листьев свежей капусты, которые следует немного отбить молотком для отбивных. Приложить их на больное место, сверху наложить кусочек марли и зафиксировать лейкопластырем. Данный компресс следует оставить на всю ночь. Утром промыть очищенной водой и повторить манипуляцию. Продолжать такую процедуру до тех пор, пока воспаление не уйдет полностью.
У каждого человека в аптечке всегда найдется аспирин. Поэтому приготовить данное лекарство не составит особого труда. Следует взять 2 ст. л. спирта или водки, развести в этой жидкости 1 таблетку аспирина. Следует наносить полученную смесь на пораженный участок с помощью небольшого куска марли, предварительно смазав его детским кремом или маслом. На марлю наложить полиэтилен и зафиксировать пластырем. Выполнять данную процедуру лучше на ночь, чтобы тело было максимально обездвижено. Средство очень эффективное – дает положительный результат уже через 3 процедуры.
Для приготовления мази потребуется по 2 ст. л. таких ингредиентов: измельченный репчатый лук, мед, спирт, тертое хозяйственное мыло. Тщательно перемешать все компоненты и поставить на водяную баню до полного растворения. Немного остывшую смесь нанести на бинт и приложить к больному месту, после чего наложить полиэтилен и укутать плотной тканью. Процедуру проводить несколько раз в день. Мазь сильнодействующая, поэтому может помочь даже в тяжелых случаях.
Важно помнить! Перед применением средств народной медицины требуется консультация специалиста!
Данное образование в результате лечения оставляет небольшой шрам, которого невозможно избежать по причине обязательного надреза. Поэтому соблюдение профилактических норм после введения инъекции очень важно:
- соблюдение правил проведения процедуры. Важную роль играет скорость введения и правильная техника;
- после введения лекарства следует размять кожу легкими движениями для более качественного распространения препарата;
- не проводить процедуру в одном и том же месте;
- обработка рук медицинского работника и области введения лекарства антисептическими средствами;
- использование одноразового шприца.
Также не забывать о том, что помещение, в котором проводится процедура, должно быть чистым, пол следует мыть с использованием хлорированного раствора.
источник