Абсцесс после укола — возможное осложнение внутримышечных инъекций. В том месте, куда был поставлен укол, формируется гнойный очаг, сопровождающийся болями, покраснением и другими симптомами. Не нужно путать абсцесс с «шишкой», это разные состояния и лечение будет отличаться.
Абсцесс возникает, когда во время укола были нарушены правила антисептики и асептики. Инфекция может попасть через грязные руки врачей и медсестер, зараженное лекарство, нестерильный шприц, вату или другие приспособления для инъекции, из-за недостаточной обработки кожи пациента до и после укола.
В зоне ягодиц, куда обычно ставят укол, под кожей находится большое количество жира. Потому, если произошло заражение, инфекция будет развиваться активно именно в этом слое.
Вторая по частоте зона развития абсцесса после укола — это бедра. Пациенты в таких случаях предпочитают самостоятельно делать уколы, потому вводят лекарство не в ягодицу, а в бедро. Если не соблюдены правила асептики, то мягкие ткани могут инфицироваться.
Диагноз ставят на основе жалоб пациента после осмотра. Врач может назначить еще такие исследования: общий анализ крови, общий анализ мочи, биохимия крови, посев инфильтрата на микрофлору.
Если осложнение хроническое, то делается ультразвуковая диагностика для того, чтобы понять, как далеко распространилось воспаление. В наиболее запущенных ситуациях будут назначены КТ или МРТ.
Выраженность симптомов зависит от того, насколько глубоко началось воспаление. Если глубина большая, то симптомы будут внешне мало заметны. Но, если надавить на зону поражения, можно ощутить боль, даже если зона сделанного укола не красная и не припухшая.
Местные симптомы абсцесса:
покраснение в зоне укола,
припухость места укола,
болезненные ощущения при прикосновении,
через какое-то время возникает боль, даже если не надавливать на место укола,
симптом флюктуации (на припухлость накладывают пальцы, при нажатии на кожу пальцами одной конечности приподнимается ткань и пальцы на другой конечности, потому что в тканях собирается лишняя жидкость),
кожа горячая, что говорит о местном повышении температуры,
при отсутствии лечения процесс генерализируется: формируется свищи внутри и снаружи, что усугубляет инфицирование.
Общие симптомы абсцесса после укола:
слабость в теле,
утомляемость,
низкий аппетит,
повышенное потоотделение,
подъем температуры выше 37-40˚ в разных случаях,
низкая работоспособность.
Абсцесс развивается постепенно. Сначала скапливается инфильтрат, и только потом начинаются гнойные процессы. Чтобы осложнение не усугубилось, важно вовремя пролечиться.
Постинъекционные абсцессы отличаются тем, что они окружены инфильтративной капсулой и пиогенной мембраной. Капсула может прорваться, если в ней много гноя (при отсутствии лечения), и тогда будут заражены рядом находящиеся ткани. Это приводит к формированию свищей и обширной флегмоны. Это и есть осложнение, которое фиксируют в большинстве случаев без лечения. Также в редких случаях врачи обнаруживают остеомиелит и сепсис. После абсцесса мышечного слоя (даже если человек вовремя вылечился) на коже остается рубец. Поскольку была деформация жировой прослойки, то остается ямочка в том месте.
Как только вы обнаружили, что с местом укола что-то не так, срочно идите на очную консультацию к врачу.
Мягкие ткани подвержены расплавлению отмершими клетками, что увеличивает зону распространения патологического процесса.
В основном для лечения абсцессов применяют хирургическую некрэктомию с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи. После этого делают проточно-промывное дренирование. Раны так заживут быстрее, чем, если вводить препарат открытым путем.
Промывание ран делается протеолитическими ферментами и гипохлоритом натрия. Это дает возможность избежать вторичного инфицирования. Раньше часто происходило присоединение синегнойной палочки, пока не была разработана выше описанная процедура.
Абсцесс на ягодичной мышце лечится пункцией. Но в последние годы врачи всё реже отдают предпочтение этому методу, потому что часто формируются гнойные затеки и флегмоны, или же процесс становится хроническим. Это очень нежелательно, потому от пункции постепенно отказываются.
При разработке общей терапии для пациента учитывается тяжесть абсцесса и природа возбудителя. Актуальны антибиотики широкого спектра действия. Вместе с этим применяют обезболивающие средства и дезинтоксикационные препараты. Но общая терапия не во всех случаях дает возможность избавиться от проблемы. Иногда всё больше тканей начинает отмирать, что может закончиться сепсисом.
Гной обязательно должен быть выведен наружу, чтобы процесс не прогрессировал.
Если появился инфильтрат, перестают вводить препараты в пораженную зону и активно лечат воспалительный процесс. Актуальна физиотерапия динамическими токами, электрофорез протеолитических ферментов и гамма-глобулина. Если пациент прошел три или четыре таких сеанса, а лучше ему не стало, и есть болевой синдром, то актуально хирургическое лечение. Необходимость более серьезной терапии также определяется при помощи УЗИ.
Чтобы избежать абсцесса, важно правильно вводить лекарства, учитывая кратность, скорость и дозировку введения препарата. Также нужно знать, совместимы ли те лекарства, которые набираются в один шприц.
Когда проводится укол, игла должна достичь мышцы, проходя насквозь через жир. Чтобы препарат хорошо рассосался, нужно слегка помассировать ту область, куда он был введен. И важно это делать продезинфицированной ваткой, а не грязными руками. Если нужно ставить несколько уколов (в один день и в последующие дни), постарайтесь не попадать в одну и ту же зону, отклонитесь хотя бы на несколько миллиметров.
Соблюдайте правила асептики и антисептики. Перед проведением укола руки того, кто его делает, должны быть хорошо вымыты и протерты дезинфицирующим средством. До и после укола область инъекции нужно обработать антисептиком. Шприцы и другие расходные материалы должны быть одноразовыми, это в разы снижает риск заражения.
источник
Постинъекционный абсцесс является одним из осложнений внутримышечной или внутривенной инъекции лекарственных средств. В классификации абсцессов он выделен в отдельную группу, имеет свои особенности течения и лечения.
Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Введение лекарственного средства, предназначенного для внутривенного или подкожного введения, в ягодичную мышцу (рибоксина, хлористого кальция и др.). При подобном ошибочном введении препараты просто не успевают рассосаться или вовсе не рассасываются, формируя сначала асептический инфильтрат, а затем и инфекционный вследствие застоя жидкости в тканях.
- Нарушение техники проведения инъекции
Это использование короткой иглы (например, инсулиновых шприцов для внутримышечного введения), недостаточное введение иглы (на треть или наполовину), когда игла просто не доходит до мышечной ткани.
- Длительное введение раздражающих ткани лекарств (антибиотики, сульфат магния и др.).
- Большое количество инъекций в одну область, часто возникает при длительном курсе лечения
- Большой слой подкожной жировой клетчатки у людей с выраженным ожирением.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Занесение инфекции самим пациентом через руки: расчесывание места инъекции.
- Гнойные инфекции кожи
- Пролежни
- Снижение иммунитета у лиц с иммунодефицитом, пожилых пациентов
- Повышенный аллергостатус
- Аутоиммунные заболевания
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
Выраженность симптоматики постинъекционного абсцесса зависит от глубины воспалительного процесса: чем он глубже, тем менее выражены видимые симптомы, но при надавливании человек ощущает значительную болезненность, которая несопоставима с внешним видом места инъекции.
Постинъекционный абсцесс в классическом течении проявляется всеми характерными симптомами воспалительного гнойного процесса, протекающего внутри организма:
- Покраснение кожи в месте укола
- Припухлость
- Болезненность при прикосновении к припухлости, при надавливании. В дальнейшем развивается болезненность вне прикосновений к коже
- Симптом флюктуации: пальцы накладывают на припухлость, при нажатии на кожу пальцами одной руки приподнимается ткань и пальцы на другой руке вследствие скопления жидкости в тканях
- Повышенная температура пораженной области (кожа горячая на ощупь)
- В запущенном случае — генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекцию.
- Общая слабость
- Повышение утомляемости
- Снижение работоспособности
- Повышение температуры тела (до 40С)
- Потливость
- Потеря аппетита
Абсцесс после укола даже в случае занесения инфекции формируется не сразу – гнойному расплавлению предшествует инфильтративная стадия. Своевременное лечение инфильтрата позволяет предотвратить образование гнойного очага. Выраженность общесоматических проявлений зависит от тяжести и распространенности гнойного процесса: чем они сильнее, тем большее количество токсических веществ попало в кровоток.
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции. Но прогрессирование процесса приводит к накоплению большого количества гноя и прорыву капсулы. При этом гной проникает в ткани и межмышечные пространства, формируя обширную флегмону и свищевые ходы.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Как правило, диагноз устанавливается уже во время первого врачебного осмотра и на основании жалоб пациента. Для определения степени выраженности абсцесса проводится ряд исследований: общие анализы мочи и крови, биохимическое исследование крови, посев инфильтрата на микрофлору.
При хроническом течении патологии назначается УЗИ, позволяющее точно определить локализацию и масштабы воспалительного процесса. В сложных ситуациях, с вовлечением в процесс внутренних органов, проводится магнитно-резонансная томография или компьютерная томография тканей.
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
Самым эффективным методом лечения является хирургическая некрэктомия с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи с последующим проточно-промывным дренированием. Заживление ран происходит в 3 раза быстрее, нежели при открытом ведении.
Проточно-промывное дренирование проводится с использованием протеолитических ферментов и гипохлорита натрия. Помимо непосредственной функции вымывания гноя из раны, данный способ служит профилактикой присоединения вторичной инфекции.
Используемая ранее открытая техника ведения раны без формирования первичного шва приводила к вторичному инфицированию у каждого третьего пациента с превалированием синегнойных палочек в отделяемом раны.
Абсцесс после уколов на ягодицах можно лечить путем пункции очага, однако в последнее время данный способ теряет актуальность ввиду частых осложнений в виде флегмон и гнойных затеков, а также перехода в хроническую стадию.
Проводится с учетом тяжести абсцесса и этиологического возбудителя, высеянного из отделяемого раны. Применяются антибактериальные препараты широкого спектра с параллельной дезинтоксикационной и обезболивающей терапией. Только общее лечение не всегда дает желаемый результат и приводит к формированию обширных зон некротического поражения тканей, угрожает сепсисом. Еще древние говорили, что гной должен быть выпущен — в данном случае это правило является залогом успешного лечения.
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
Абсцесс ягодицы и другой области даже в случае успешного и быстрого лечения оставляет некрасивый рубец кожи с деформацией подкожного жирового слоя в виде ямки. Поэтому профилактика постинъекционных осложнений играет важнейшую роль:
- Соблюдение правил введения лекарственных средств. Это касается дозы, скорости введения, кратности и совместимости лекарств в одном шприце.
- Соблюдение техники выполнения инъекции: игла должна практически полностью погрузиться в мягкие ткани и достичь мышцу.
- Легкий массаж области инъекции для лучшего рассасывания препарата.
- Исключение введения лекарств в одну и ту же точку.
- Соблюдение правил асептики и антисептики: обработка рук персонала обеззараживающими составами, обработка кожи в зоне инъекции до и после укола антисептиком, использование одноразовых, стерильных расходных материалов.
- Правильное определение топографических точек для введения иглы. Сложность представляет введение инъекций людям с выраженным ожирением, у которых наружно-верхний квадрант представляет собой зону подкожного жира. В таком случае выбирают другое место для укола.
источник
Постинъекционные осложнения (ПИО), как видно из названия, это осложнения возникающие после инъекции (укола). А что такое инъекция? Википедия нам говорит, что инъекция, это способ введения в организм различных растворов (к примеру, лекарственных средств) с помощью шприца и пустотелой иглы. В зависимости от того, куда именно нужно доставить этот самый раствор, существуют несколько видов инъекций:
- подкожная;
- внутримышечная;
- внитуривенная;
- внутрикостная;
- внутрикожная;
- внутриартериальная;
Согласно недавно проведенному опросу, большая часть пациентов, особенно старшего поколения, предпочитают инъекции или капельницы, как один из способов введения лекарственных средств в организм. То есть, люди не знают или недооценивают риск возникновения постинъекционных осложнений.
Роль медицинской сестры состоит не только в том, что бы правильно выполнить саму инъекцию, с соблюдением всех правил асептики, но и дать необходимую консультацию по профилактике ПИО. Многие медсестры этим просто пренебрегают. По завершении процедуры, необходимо сделать соответствующую запись в журнале.
Осложнения, которые могут возникать после инъекций (уколов) делятся на 3 группы по фактору их возникновения:
Асептика — недопущение попадания в открытую рану различных микроорганизмов.
Постинъекционный инфильтрат — возникает, как правило, после подкожных и внутримышечных уколов. Причиной развития может

послужить неправильный выбор длины иглы или же низкое качество её исполнения. И если уж в процедурных кабинетах, где чаще всего и выполняются инъекции, медсестры обучены правилам выбора длины иглы, то за качество выполнения самого укола ответить достаточно сложно (все мы знаем, что у кого-то рука «легкая», а у кого-то и наоборот). Существует множество компаний, выпускающих одноразовые иглы для инъекций, но только единицы делают это на совесть.
Также причиной возникновения постинъекционного инфильтрата может стать неправильное определение места для выполнения укола , введение лекарства в места предыдущих уколов или слишком быстрое введение лекарства.
Нарушение стерильности при проведении инъекции является причиной №1 для развития постинъекционного инфильтрата.
Абсцесс – образование внутри мягких тканей воспаленной полости с гнойным содержимым. Причина возникновения постинъекционного абсцесса та же, что и при инфильтратах, только с обязательным присоединением инфекции.

Чаще всего инъекцию делают именно в ягодичные мышцы. Соответственно для уменьшения шанса появления абсцесса следует учитывать ряд факторов:
- Не колите дважды в одну и ту же точку, обязательно меняйте стороны. Каждая инъекция и так является своего рода микротравмой для мышцы. Многократные инъекции в одну точку могут вызвать постинъекционный абсцесс даже при полном соблюдении правил асептики.
- Количество препарата, рекомендованное для одной инъекции, при повторном уколе в ту же точку может привести к некрозу тканей.
- Слабый иммунитет больного и нарушения в кровоснабжении тканей тоже могут привести к абсцессу
Флегмона — острое разлитое гнойное воспаление клетчаточных пространств; в отличие от абсцесса, не имеет чётких границ. Существует несколько типов: подкожная, подфасциальная, межмышечная, забрюшинная, околопочечная (паранефрит), околопрямокишечная (парапроктит), клетчатки средостения, флегмоны стопы, кисти и др.
Причина возникновения — попадание в клетчатку болезнетворных бактерий через поврежденную кожу или из расположенных рядом очагов инфекции (фурункул, кариес зубов, нагноившиеся лимфоузлы и т. д.); иногда заносятся с током крови (гематогенно) из расположенных вдали очагов.
Гепатиты В и С, ВИЧ – самые неприятные и долго не проявляющиеся последствия, которые можно получить во время инъекции с нарушением правил асептики. К счастью, современные возможности использования одноразовых шприцев сводят к минимуму риск заражения через уколы.
Более подробную информацию о видах инфильтратов и способах их лечения можно прочитать в статье «Что такое инфильтрат. Виды и лечение«.
Повреждение нервных окончаний – чаще возникает при внутримышечных инъекциях, если место укола выбрано выше допустимого, ближе к пояснице. Напомним, что для оптимального внутримышечного укола следует выбирать верхний наружный квадрант ягодицы. Раздражение нервного ствола иглой либо введенным лекарством может привести к сильным люмбалгиям (сильные боли в области поясницы) и ишиалгиям и даже к невритам и параличам.
Повреждение надкостницы – может встретиться, когда для внутримышечного укола в бедро выбирают слишком длинную иглу.
Повреждение сосудов иглой либо лекарством, которое раздражает стенки сосуда.
Поломка иглы – возникает из-за нарушения техники внутримышечного укола (выполнение укола стоя и/или без предупреждения), что приводит к резкому спазму ягодичных мышц. Некачественные иглы могут быть как сопутствующим, так и отдельным фактором. Отсутствие опыта выполнения внутримышечных инъекций тоже следует учитывать.
Масляная или воздушная эмболия – в обоих случаях возникает из-за попадания масляного лекарственного раствора или воздуха из шприца в вену. Профилактикой такого грозного осложнения является проверка на предмет попадания иглой в сосуд (слегка оттянуть поршень и убедится, что в шприце нет крови).
Образование тромбов – данное осложнение возникает при длительном использовании одной и той же вены для введения лекарственного средства.
Некроз тканей после укола. По сути, некроз, это процесс отмирания клеток. Согласитесь, очень неприятное явление. Образуется при различных повреждениях клеток организма, при несоблюдении осторожности во время пункции вены и введении раздражающих лекарственных средств помимо вен (подкожно, внутримышечно). Обязательно следует проверять наличие иглы в вене при введении хлористого (10% раствора хлорида кальция).
Гематома происходит из-за сквозного прокалывания вены, благодаря чему кровь поступает в окружающие ткани. Устранить гематому можно теплым компрессом.
Из-за слишком быстрого ввода лекарства может возникнуть головокружение и нарушения в ритме сердца.
Аллергические реакции (крапивница, отек Квинке вплоть до анафилактического шока) возникают в результате невыясненного аллергического анамнеза у пациента. Появляются, как правило, через 30 минут после ведения лекарственного средства, но могут быть и раньше и немедленно после укола. Основными правилами профилактики этого осложнения являются: выяснение аллергоанамнеза перед уколом, особенно перед первым и наблюдение за пациентом в течение первых 30 минут после инъекции, если препарат был введён впервые в жизни.
Кроме этих трех факторов, постинъекционные осложнения классифицируются по срокам их появления:
- немедленные – возникают в первые сутки после укола (аллергическая реакция);
- краткосрочные – срок появления от нескольких дней до недели (инфильтрат);
- отсроченные – могут появиться даже через несколько месяцев (гепатит, ВИЧ).
Как правило, уколы выполняют в мед. учреждениях, и в основном этим занимаются медсестры, соответственно, для профилактики постинъекционных осложнений, медсестра должна соблюдать ряд правил:
- Быть внимательной при подготовке лекарства для укола. Каждый пациент должен получать только то лекарство, которое прописал врач.
- Соблюдать правила асептики и антисептики.
- Соблюдать правила введения лекарств.
- Соблюдать технику выполнения инъекции.
- Легкий массаж области инъекции способствует лучшему рассасыванию лекарства
- Не допускать введения лекарства в одну и ту же точку.
Почти 80% случаев возникновения ПИО приходятся на инъекции, поставленные вне медицинских учреждений и неквалифицированными исполнителями. В частности, уколы на дому.
источник
Постинъекционный абсцесс – это воспалительный процесс в мягких тканях с появлением гнойных образований. Является осложнением после введенных лекарственных препаратов внутримышечно или внутривенно. Чаще всего возникает вследствие нестерильных инъекций. Представляет собой полость, которая заполнена гноем. Код по мкб 10 – L02.
Главная причина возникновения постинъекционного абсцесса – несоблюдение антисептических норм в момент введения лекарства. Это один из видов осложнения после введения лекарства. Так, инфекция может попасть вследствие необработанных рук медицинского работника, нестерильного шприца или ваты, а также, если кожа на месте введения инъекции не обрабатывалась антисептиком. Для того чтобы избежать таких ситуаций, следует корректно выполнять процедуру с соблюдением технических правил. Очень важно попасть иглой именно в мышечную ткань.
Также существуют факторы, которые способствуют появлению абсцесса:
- образование гематомы при попадании иглой в кровеносный сосуд с последующим нагноением;
- введение сильнодействующих препаратов не в мышечную ткань, а под кожу, то есть неправильно проведенная процедура;
- постоянный постельный режим, в результате чего кровь слабо циркулирует;
- большое количество подкожного жира, возникающее у людей с лишним весом;
- слабая иммунная система, это касается людей с иммунодефицитом и лиц преклонного возраста;
- аллергические реакции.
Сроки возникновения абсцесса после инъекции составляют от 2 дней и более.
Важно знать! В период проведения курса инъекций место введения инъекции следует каждый день менять! Ни в коем случае не делать укол в одной и той же области кожи.
Чаще всего после проведенной процедуры страдает ягодичная часть, внешняя область плеча или бедра. В первые сутки наблюдается незначительное уплотнение, а уже через сутки проявляются такие признаки:
- раздражение кожных покровов в месте введения лекарства;
- местная опухлость;
- болезненные ощущения при касании или надавливании;
- местная повышенная температура, область укола становится горячим на ощупь;
- образование наружных свищей, которые начинают распространять воспаление.
Кроме того, человек начинает чувствовать общие недомогания. Это проявляется такими симптомами:
- общая слабость организма;
- быстрая утомляемость, в результате чего снижается работоспособность;
- повышенная потливость;
- потеря аппетита.
В зависимости от степени распространения воспалительного процесса, признаки проявляются с разной тяжестью.
Важно помнить! После прохождения процедуры введения инъекции, требуется внимательно наблюдать за местом укола несколько дней! Если вокруг него образовалось уплотнение, это свидетельствует о начале воспалительного процесса. В таком случае требуется осмотр специалиста.
Что делать при постинъекционном абсцессе? Методы лечения в каждом индивидуальном случае подбираются отдельно. Существуют такие способы воздействия на образованный нарыв:
- Хирургическое вмешательство. Данный метод применяется при скоплении большого количества гнойных образований. Заключается в том, что проводится вскрытие постинъекционного абсцесса с использованием местного обезболивания. После чего пораженное место освобождается от гноя. Если абсцесс очень глубокий, то пациента определяют на стационарное лечение. Местной анестезии для удаления нарыва не достаточно, она делается внутривенно. Полость гнойника обрабатывается антисептическими средствами после выведения жидкости. В конце операции накладывается марлевая повязка, которую требуется менять ежедневно.
- Физиотерапевтические процедуры – воздействие на пораженный участок кожи процедурой электрофореза. Еще место инъекции смазывается йодом, а также применяются теплые компрессы.
Важно помнить! Способ воздействия на постинъекционный абсцесс может выбрать только специалист! Ведь следует учитывать степень поражения кожи.
Постинъекционный абсцесс ягодичной области является наиболее распространенным. Поэтому специфике его лечения следует уделить особое внимание. Такой абсцесс может достигать значительных размеров. Лечение на ранних стадиях направлено на рассасывание уплотнений. Можно нанести йодную сетку, а также воздействовать теплом.
Народная медицина предлагает нанесение компрессов для избавления от абсцесса на ягодице, которые можно наносить в домашних условиях. На ранней стадии развития их использование дает положительный результат.
Потребуется несколько листьев свежей капусты, которые следует немного отбить молотком для отбивных. Приложить их на больное место, сверху наложить кусочек марли и зафиксировать лейкопластырем. Данный компресс следует оставить на всю ночь. Утром промыть очищенной водой и повторить манипуляцию. Продолжать такую процедуру до тех пор, пока воспаление не уйдет полностью.
У каждого человека в аптечке всегда найдется аспирин. Поэтому приготовить данное лекарство не составит особого труда. Следует взять 2 ст. л. спирта или водки, развести в этой жидкости 1 таблетку аспирина. Следует наносить полученную смесь на пораженный участок с помощью небольшого куска марли, предварительно смазав его детским кремом или маслом. На марлю наложить полиэтилен и зафиксировать пластырем. Выполнять данную процедуру лучше на ночь, чтобы тело было максимально обездвижено. Средство очень эффективное – дает положительный результат уже через 3 процедуры.
Для приготовления мази потребуется по 2 ст. л. таких ингредиентов: измельченный репчатый лук, мед, спирт, тертое хозяйственное мыло. Тщательно перемешать все компоненты и поставить на водяную баню до полного растворения. Немного остывшую смесь нанести на бинт и приложить к больному месту, после чего наложить полиэтилен и укутать плотной тканью. Процедуру проводить несколько раз в день. Мазь сильнодействующая, поэтому может помочь даже в тяжелых случаях.
Важно помнить! Перед применением средств народной медицины требуется консультация специалиста!
Данное образование в результате лечения оставляет небольшой шрам, которого невозможно избежать по причине обязательного надреза. Поэтому соблюдение профилактических норм после введения инъекции очень важно:
- соблюдение правил проведения процедуры. Важную роль играет скорость введения и правильная техника;
- после введения лекарства следует размять кожу легкими движениями для более качественного распространения препарата;
- не проводить процедуру в одном и том же месте;
- обработка рук медицинского работника и области введения лекарства антисептическими средствами;
- использование одноразового шприца.
Также не забывать о том, что помещение, в котором проводится процедура, должно быть чистым, пол следует мыть с использованием хлорированного раствора.
источник
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Каждый человек с детства знаком с уколами, когда лекарство вводят внутримышечно. Данный процесс сопровождается небольшой болью в области укола, однако лечебный эффект от уколов гораздо лучше, чем от таблеток. Иногда из-за неправильного ввода лекарства появляются гематомы, в результате это приводит к осложнению, которое носит название постинъекционный абсцесс.
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Основная причина постинъекционного абсцесса — халатное отношение к правилам предупреждения нагноения ран. Инфекция попадает в человеческую ткань несколькими способами:
- плохо обработанные руки медперсонала;
- материалы (например, само лекарство или шприц. Также иногда инфекция может попадать через вату);
- плохо обработанная врачом кожа пациента на месте на месте ввода инъекции (или после ввода) — подобное халатное отношение к правилам безопасности обычно приводит к тем или иным серьезным последствиям. Среди них абсцесс сам по себе или инфильтрат даже не входят в ряд особо серьезных;
- ошибка — например, ввод в ягодичную область инъекцию внутривенного или подкожного типа. При такой ошибке средство плохо рассасывается или не рассасывается вовсе, тем самым образуя асептический инфильтрат. В итоге возникает застой жидкости.
- неправильный ввод инъекции;
Основная причина постинъекционного абсцесса
Ситуации, когда игла входит в мышцу не до конца (наполовину). Сюда же входят случаи с использованием короткой иглы.
- гнойные инфекции;
- когда игла попадает в сосуд, после чего появляется большая гематома;
- плотный слой подкожной жировой клетчатки;
- введение слишком большого числа уколов в одну область (обычно во время долговременного лечебного курса);
- длительный ввод антибиотиков.
Учитывая, что большую часть внутримышечных уколов вводят в область ягодиц, то именно в этой зоне зачастую возникают осложнения. Здесь жировая клетчатка очень хорошо развита, что отлично подходит для распространения бактерий, попадающих в неё.
Также нередко постинъекционный абсцесс возникает на бедрах. Зачастую больные, которые проводят ввод инъекций самостоятельно, делают это на боковой или передней поверхности. Именно здесь частой причиной абсцесса является халатное отношение к правилам антисептики и асептики.
В большинстве случаев данный тип абсцесса имеет вид гнойного инфильтрата. Область укола начинает краснеть и уплотняться. Дальше зона смягчается, но внутри капсулы скапливается гной, который содержит в себе лейкоциты, протеины, всё то, что ограничивает развитие и распространение бактерий и прочих микроорганизмов.
В редких случаях возникает так называемый «холодный абсцесс». В нем также имеет место скопление гноя, однако он не имеет тех же симптомов (покраснение, отек, повышение температуры), что и у обычного гнойного абсцесса.
Симптомы постинъекционного абсцесса у человека
Выраженность абсцесса зависит от того, насколько глубоко идет воспаление. Чем оно глубже, тем симптоматика менее выражена. Но если на рану надавить, то можно ощутить небольшую боль.
В первый день после ввода укола пациент может почувствовать боль и небольшое уплотнение. И чем сильнее разрастается гнойник, тем сильнее становятся и болевые ощущения. На месте укола возникает ярко-выраженное покраснение и отек. В это время обычно пациент начинает плохо себя чувствовать, повышается локальная температура. Сильная и неприятная боль в области укола может нарушить физическое и эмоциональное состояние пациента. В таких случаях не стоит медлить, и лучше сразу связаться с врачом.
Местные симптомы постинъекционного абсцесса:
- Краснота;
- Отек;
- Боль при прикосновении или надавливании на отек. В последствие болевые ощущения могут возникнуть при соприкосновении с кожей;
- Флюктуация;
- Локальная высокая температура;
- Образование наружных и внутренних свищей, которые развивают и распространяют инфекцию.
- Слабость;
- Пониженная работоспособность;
- Отсутствие аппетита;
- Утомляемость;
- Повышенное потоотделение;
- Температура тела повышается до 40 градусов.
Диагноз постинъекционного абсцесса ставится в процессе первого осмотра врача и на основании жалоб больного. Признаки болезни очень характерны. Осмотр может показать определенный этап болезни:
- Ранний этап: припухлость, ощущение боли, краснота.
- Вторая стадия: смягчение инфильтрата, образование гнойного «венчика».
- Третий этап: самопроизвольное вскрытие постинъекционного абсцесса.
Для выявления уровня выраженности заболевания проводят такие исследования как: ОАК (общий анализ крови, благодаря ему можно убедиться в наличии воспаления) и ОАМ (общий анализ мочи), биохимическое исследование крови, посев (выявляет принадлежность возбудителя).
Если болезнь перетекла в хроническую стадию врач назначает исследование УЗИ, которое точно устанавливает место воспаления и его масштабы. Если случай гораздо серьезнее, то проводится МРТ и КТ тканей.
Прежде всего, не стоит полагаться на собственные силы, а лучше сразу обратиться к доктору. Под влиянием омертвевших масс мягкие ткани повреждаются, в результате увеличивается зона инфекционного развития.
Существует два вида лечения постинъекционного абсцесса.
Хирургический метод лечения является результативным. Перед процедурой пациенту вкалывают обезболивающее. В хирургическое лечение входит удаление омертвевших тканей по средствам вмешательства опытного хирурга, а также вакуумное удаление гноя путем оттока её из раны. После чего проводится проточно-промывное дренирование (с применением гипохлорита натрия и протеолитических ферментов). Эта процедура также является прекрасной профилактической мерой от возникновения вторичной инфекции. Сама же рана обычно заживает очень быстро. Если у пациента наблюдаются сильные боли и повышенная температура, то ему назначается симптоматическое лечение.
Хирургическое лечение постинъекционного абсцесса фото
Лечение постинъекционного абсцесс ягодичной области проводится с применением пункции. Впрочем, сейчас этот метод потерял свою актуальность из-за участившихся осложнений.
Данное лечение зависит от тяжести абсцесса и его возбудителя. Лечебная процедура включает в себя использование антибиотиков, дезинтоксикацию и обезболивание. Правда, данный вид лечения далеко не всегда отличается эффективностью, а иногда возникает угроза сепсиса.
Нанесение йодной сетки – очень результативный метод не только лечебных, но и профилактических процедур. А электрофорез, компресс, УВЧ-терапия отлично устраняет воспаление.
На начальном этапе образования абсцесса можно использовать домашние средства. Правда, врачебной помощью пренебрегать нежелательно. Особенно в тех случаях, если общая ситуация с абсцессом не улучшается.
По рекомендациям народной медицины можно использовать такие средства:
- Йодная сетка;
- Лист капусты;
- Лист подорожника;
- Спиртовой компресс;
- Тертый сырой картофель;
- Лист лопуха.
Наилучшим отличием постинъекционного абсцесса от других является плотная оболочка, в результате воспаление не распространяется за пределы своей локализации.
Однако, если запустить лечение, либо при неправильном лечении, количество гнойной массы может увеличиться до такой степени, что стенки могут не выдержать и прорваться. В результате может появиться флегмонозное воспаление, а оно в свою очередь имеет риск осложнения образованием свищей.
Также при запущенном случае из-за попадания болезнетворных микроорганизмов развивается септическое поражение. Есть риск заражения крови, которое может сочетаться с тяжелой патологией. Попадание болезнетворных бактерий в кровь может привести к остеомиелиту.
Прогноз может быть благоприятным, если лечение начать вовремя, не давая возможности развиться осложнениям постинъекционного абсцесса. При спонтанном вскрытии гнойные массы выходят наружу. В худшем варианте возможно образование свища.
Профилактика постинъекционных абсцессов включает в себя следующие правила:
- следите, чтобы иглы не были искривлены или затуплены;
- пользуйтесь только одноразовыми шприцами и иглами;
- если инъекции частые, то область укола лекарства необходимо менять;
- если вам нужно сделать внутримышечный ввод инъекции, не используйте с этой целью инъекции иных видов;
- не стоит вводить изначально негодное, нестерильное средство, либо препарат, содержащий осадок;
- перед процедурой обязательно следует вымыть руки тщательно;
- ампула с лекарством должна иметь комнатную температуру, после чего ее нужно протереть мед.спиртом;
- необходимо провести спиртовое обеззараживание области кожи, куда будет сделан укол;
- не следует после укола сидеть на холоде;
- если вы обнаружили небольшое уплотнение, как можно скорее сделайте йодную сеточку на месте укола.
источник
Цель исследования — изучение роли осмотической активности лекарств в их местном раздражающем действии и разработка способа оценки локальной агрессивности лекарств на подкожно-жировую клетчатку.
Материалы и методы исследования. При госпитальном лечении 1000 пациентов в отделениях хирургического, терапевтического и акушерско-гинекологического профиля девяти лечебно-профилактических учреждений города Ижевска на протяжении 2000-2011 годов исследовано состояние мест инъекций с учетом факторов физико-химической агрессивности лекарственных средств из большинства фармакологических групп.
В экспериментах на 30 бодрствующих 2-месячных поросятах обоего пола породы ландрас массой от 5 до 7 кг на глаз, с помощью ультразвукового прибора марки Aloka SSD-900 и с помощью тепловизора марки NEC TH91XX изучена динамика рассасывания и воспаления постинъекционных медикаментозных инфильтратов подкожно-жировой клетчатки в местах подкожных инъекций растворов лекарственных средств в области передней брюшной стенки [4; 8], а также динамика локальной температуры органа зрения бодрствующих поросят после закапывания лекарств в конъюнктивальную полость [9]. В общей сумме проведено более 2000 опытов.
В работе использованы растворы лекарственных средств, выпущенные для инъекций разными производителями, отвечающие своим качеством требованиям соответствующих фармакопейных статей и снабженные сертификатами качества и паспортами лекарственных средств установленных образцов. Осмотическая активность растворов лекарственных средств определена криоскопическим методом с помощью осмометра марки OSMOMAT-030 RS производства фирмы ANSELMA Industries. Величина рН растворов лекарственных средств определена потенциометрическим методом с помощью отечественных универсальных ионометров.
Статистическая обработка результатов проведена с помощью программы BIOSTAT, предназначенной для статистической обработки медицинских исследований. Вычисляли среднюю арифметическую (M), ошибку средней арифметической (m), коэффициент достоверности (±). Степень различий показателей определяли в каждой серии по отношению к исходным показателям в контрольной серии. Разницу значений считали достоверной при Р £ 0,05.
Результаты исследования и их обсуждение. Первоначально нами был проведен ретроспективный анализ назначений лекарственных средств, сделанных врачами при госпитальном лечении пациентов. Проведенное нами изучение историй болезней показало, что каждый пациент клиники ежедневно получает от 1 до 25 подкожных, внутримышечных и внутривенных инъекций растворов лекарственных средств. При этом оказалось, что за курс стационарного лечения среднестатистического пациента ему под кожу вводится до 2 лекарственных средств, в скелетную мышцу — до 10, а внутривенно — до 40 лекарственных средств. Иными словами, в настоящее время лидером инъекционного введения растворов лекарственных средств является внутривенная инъекция.
Показано, что в историях болезней отсутствуют указания о том, каким шприцом, с помощью какой иглы, в какую часть тела и на какую глубину была произведена инъекция того или иного раствора лекарственного средства. Кроме этого, отсутствуют указания о состоянии мест инъекции сразу после введения препаратов и о последующей динамике рассасывания и/или воспаления постинъекционных медикаментозных инфильтратов.
В связи с этим нами было проведено наблюдение за технологиями инъекций лекарств пациентам в палатах и в процедурных кабинетах лечебных учреждений. Полученная информация позволила определить, что наиболее широким перечнем наименований растворов для инъекций пользуются врачи отделений интенсивной терапии, анестезиологии и реанимации. Они же являются лидерами по частоте применяемых внутривенных инъекций.
Выяснено, что подкожные инъекции производятся в основном в плечо, внутримышечные инъекции — в основном в ягодицы, внутривенные инъекции — в основном в поверхностные вены в области локтевой ямки. При этом в вену наиболее часто вводятся плазмозамещающие жидкости.
В связи с этим нами было сделано предположение о том, что лидерство внутривенных инъекций может объясняться желанием врачей уменьшить вероятность появления локальных постинъекционных осложнений, поскольку при внутривенных инъекциях лекарства разводятся кровью, что по случайности уменьшает их фармацевтическую агрессивность.
Затем были изучены современные фармацевтические требования к качеству растворов для инъекций. Установлено, что качество растворов лекарственных средств, приготовленных для введения в вену, в мышцу и под кожу (а также и в другие мягкие, жидкие и твердые ткани), регламентируется единым стандартом качества лекарственных форм, а именно — «Растворы для инъекций». Этот стандарт контроля качества лежит в основе всех отдельных фармакопейных статей, регламентирующих качество каждого раствора лекарственного средства, предназначенного для инъекций.
Дополнительно к этому нами проведен анализ законного перечня контролируемых показателей качества растворов для инъекций и диапазонов их допустимых значений. Оказалось, что фармакопейные требования не регламентируют производство растворов для инъекций с показателем рН 7,4, с показателем осмотической активности 280 мОсмоль/л воды, а также с отсутствием местного воспалительного (раздражающего) и денатурирующего (прижигающего) действия на подкожно-жировую клетчатку. Поэтому растворы для инъекций, считающиеся сегодня качественными, могут иметь различную локальную агрессивность, включая прижигающее (денатурирующее) действие.
Так, например, в соответствии с отдельными фармакопейными статьями, определяющими качество растворов 5, 20 и 40% глюкозы для инъекций и растворов 2,4 и 24% эуфиллина для инъекций, растворы глюкозы должны быть очень кислым (вплоть до рН 2,8), а растворы эуфиллина — очень щелочными (вплоть до рН 11,0). К этому следует добавить, что фармакопейные требования качества растворов указанных средств не предусматривают контроль их осмотического и иного физико-химического агрессивного действия на подкожно-жировую клетчатку, поэтому указанная локальная агрессивность лекарств остается никому неведомой [8].
Нами проведено исследование кислотной (щелочной) и осмотической активности качественных растворов 200 лекарственных средств из различных фармакологических групп отечественных и зарубежных производителей. Полученные результаты показали, что абсолютное большинство растворов лекарственных средств, выпущенных для инъекций, имеет рН ниже 7,0, то есть не обладает изощелочностью, и имеет осмотическую активность выше или ниже 280-300 мОсмоль/л воды, то есть не обладает изоосмотичностью. Установлено также, что растворы лекарственных средств, имеющих суммарную концентрацию ингредиентов выше 10%, являются чрезмерно гиперосмотическими, способными при парентеральном введении денатурировать ткани и вызывать некроз за счет их обезвоживания.
Таким образом, большинство современных растворов лекарственных средств не являются изотоническими и изощелочными растворами по отношению к плазме нормальной крови человека.
Установлено, что степень гиперосмотической активности растворов находится в прямой зависимости от суммарной концентрации ингредиентов. Так, растворы 20% пирацетама, 20% натрия оксибутирата, 20% натрия кофеина-бензоата, 20% натрия сульфацила, 24% эуфиллина, 25% магния сульфата, ортофена (26,5% суммарная концентрация ингредиентов), 30% натрия тиосульфата, 40% глюкозы, 40% гексаметилтетрамина, 50% натрия метамизола и 76% урографина имеют осмотическую активность соответственно 3000±15, 3300±20, 1620±15, 1720±15, 1620±10, 980±5, 1170±5, 4360±20, 2800±15, 2400±15, 5222±25, 3950±20 и 3900±25 (Р≤0,05, n=5) мОсмоль/л воды. С другой стороны, растворы 0,05% прозерина, 0,1% атропина сульфата и 1% димедрола имеют осмотическую активность соответственно 7±1, 11±1 и 64±2 (Р≤0,05, n=5) мОсмоль/л воды. При этом инъекции растворов прозерина, атропина сульфата и димедрола с концентрацией ингредиентов от 0,05 до 1% не вызывают, а инъекции растворов глюкозы, сульфацила натрия, метамизола натрия и урографина с концентрацией ингредиентов выше 10% вызывают постинъекционный некроз клетчатки.
Кроме этого показано, что разведение концентрированных растворов лекарственных средств водой для инъекций уменьшает их осмотическую активность. В частности, разведение раствора 20% натрия оксибутирата в 2, 10, 20 и 100 раз водой для инъекций снижает его осмотическую активность с 3300 ± 5 до 1650±10, 320±5, 160±3 и 30±1 (Р≤0,05, n=5) мОсмоль/л воды (соответственно). Подобным же гипоосмотическим действием обладает раствор 0,25% новокаина, поскольку он имеет осмотическую активность в пределах 16 ± 3 мОсмоль/л воды. Показано, что гипоосмотическая активность раствора 0,25% новокаина проявляется не только in vitro, но и in vivo. В частности, препарат эффективно уменьшает гиперосмотичность концентрированных растворов лекарственных средств при разведении их непосредственно в подкожных медикаментозных инфильтратах [7].
Оказалось, что выраженность местного раздражающего действия препаратов не всегда соответствует значениям концентрации основных ингредиентов. Так, раствор ортофена имеет суммарную концентрацию ингредиентов 26,5%, а его осмотичность составляет 4360±25 мОсмоль/л воды, в то время как раствор диклогена имеет суммарную концентрацию ингредиентов 6,5%, а его осмотичность составляет 2200±20 мОсмоль/л воды.
Для объяснения этих фактов нами был проведен анализ ингредиентов, входящих в состав ортофена и диклогена. Оказалось, что они содержат пропиленгликоль и бензиловый спирт, которые вносят погрешность в определение осмотической активности методом криоскопии, поскольку являются антифризами. Поэтому показатели осмотической активности ортофена и диклогена, выявленные криоскопическим методом, скорее всего, отражают содержание спиртов-антифризов, а не содержание ингредиентов с осмотической активностью.
Кроме этого, нами проведены экспериментальные исследования местного агрессивного (слезоточивого) действия лекарств на орган зрения поросят. Полученные при этом результаты показывают, что при закапывании в конъюнктивальную полость (в объеме 1-2 капель) и при введении под кожу (в объеме 0,1-0,2 мл) растворов лекарственных средств с суммарной концентрацией ингредиентов менее 1% не вызывает, а с концентрацией более 10% вызывает чрезмерно выраженные локальные воспаления. В органе зрения развивается острый конъюнктивит с такими симптомами воспаления, как слезотечение, гиперемия, гипертермия, отечность, болезненность, а на месте подкожной инъекции развивается острый дерматит и целлюлит с такими симптомами, как гиперемия, гипертермия, отечность, болезненность. Причем введение растворов с концентрацией 20-76% вызывает в подкожно-жировой клетчатке воспаление необратимого характера и ее некроз, а в конъюнктиве — кратковременное воспаление обратимого характера. Причиной отличий местной агрессивности является, на наш взгляд, то, что возникающий медикаментозный конъюнктивит сопровождается «спасительным» слезотечением, которое своевременно разводит препарат, уменьшает его концентрацию и устраняет прижигающую активность.
Следовательно, при суммарной концентрации ингредиентов ниже 1% или выше 10% растворы лекарственных средств являются соответственно гипотоническими или гиперосмотическими и имеют соответственно слабое или выраженное местное агрессивное (раздражающее) действие при парентеральном введении.
Вслед за эти нами было проведено исследование гиперосмотической активности растворов лекарственных средств и их локального агрессивного (местного раздражающего) действия. Установлено, что из всех растворов для инъекций, имеющих показатель концентрации 10%, самыми гиперосмотическими являются растворы солей натрия и кальция. Так, растворы натрия оксибутирата, натрия тиопентала, натрия гексобарбитала, натрия метамизола, натрия тиосульфата, натрия кофеина-бензоата, натрия сульфацила, натрия гидрокарбоната, натрия цитрата, натрия бензилпенициллина и натрия цефазолина в концентрации 10% имеют осмотическую активность соответственно 1650±10, 1700±11, 1300±9, 800±5, 930±5,840±5, 810±5, 1900±10, 900±5, 570±5, 540±5 (Р≤0,05, n=5) мОсмоль/л воды, а растворы кальция хлорида, кальция глюконата, магния сульфата, глюкозы, маннита, эуфиллина, урографина, пирацетама и лидокаина гидрохлорида в концентрации 10% имеют осмотическую активность соответственно 1300±7, 1200±8 580±5, 600±3, 720±5, 620±5, 540±5, 670±6 (Р≤0,05, n=5) мОсмоль/л воды.
Помимо этого, показано, что подкожные инъекции 10%-ных растворов кальция хлорида, кальция глюконата, натрия хлорида, натрия оксибутирата, 20%-ных растворов натрия сульфацила, натрия оксибутирата, глюкозы, пирацетама, 25%-ного раствора магния сернокислого, 50%-ного раствора натрия метамизола, а также 60 и 76%-ных растворов урографина образуют инфильтраты, которые не рассасываются, а воспаляются, увеличиваются в размерах в 1,33 ± 0,55 раза (Р≤0,05, n=75) и в последующем некротизируются.
При подкожных инъекциях растворов с чрезмерно выраженным местным агрессивным (раздражающим) действием (при суммарной концентрации ингредиентов выше 10%) выявлена следующая динамика воспаления мест инъекций. Через 6,5 ± 1,5 минут после инъекции кожа над медикаментозным инфильтратом (папулой) теряет физиологическую окраску и становится ярко-красной, затем через 2,5 ± 0,5 минуты после этого цвет становится темно-синюшно-багровым, а участок кожи приобретает форму круга с четкими границами и узкой ярко красной каемкой по наружной окружности. На следующие сутки в рамках этого синюшно-багрового участка кожи развивается некроз.
Установлено, что обкалывание медикаментозных инфильтратов водой для инъекции или 0,25%-ным раствором новокаина в объеме, достаточном для нормализации осмотической активности раствора, осуществленное немедленно или в течение 5 минут после инъекции, предотвращает некроз клетчатки при инъекциях всех препаратов, за исключением растворов кальция хлорида и кальция глюконата [2; 3; 5; 7]. Более позднее обкалывание инфильтрата, производимое через 10-15 минут после инъекции, не предотвращает некроз.
Следовательно, полученные нами результаты доказывают, что термин «качественные лекарственные средства» не следует рассматривать сегодня как характеристику абсолютной безопасности растворов для инъекций. Более того, в сложившихся условиях этот термин вводит в заблуждение добросовестных потребителей, которые ассоциируют его с характеристикой качественности лекарств в полном объеме требований, включая требования об их локальной безопасности для подкожно-жировой клетчатки. Однако локальное агрессивное действие лекарств на подкожно-жировую клетчатку сегодня не контролируется, поскольку фармакомитет упорно игнорирует эту давно назревшую необходимость.
В этих условиях, на наш взгляд, данный термин нужно учитывать лишь как факт соответствия контролируемых показателей качества лекарств требованиям существующего стандарта качества «Растворы для инъекций». При этом фармакопейному комитету следует как можно скорее пересмотреть данный стандарт, поскольку он до сих пор не регламентирует изощелочность (значения рН в пределах 7,4), изотоничность (значения осмотической активности в пределах 280 мОсмоль/л воды) и отсутствие локального агрессивного (местного раздражающего, прижигающего) действия у лекарств, предназначенных для парентерального введения.
Очевидно, что до той поры, пока лекарства не будут производиться изощелочными, изоосмотичными и лишенными местной фармацевтической агрессивности (местного раздражающего, прижигающего, денатурирующего действия), самая «правильная» инъекция самого «качественного» лекарства не может исключать развитие в подкожно-жировой клетчатке (куда лекарства неизбежно попадают «по ошибке», «по небрежности», «по неведению» или «по случайности») постинъекционного некроза и абсцесса. Поэтому пациенты, пострадавшие от инъекций лекарств, обладающих чрезмерным агрессивным действием на подкожно-жировую клетчатку, вправе призвать к ответственности не столько медицинских, сколько фармацевтических работников включая фармакопейный комитет.
С целью национальной безопасности и сохранения здоровья граждан России предлагаем расширить перечень контролируемых показателей качества «Растворы для инъекций» и включить в него контроль осмотической активности и локальной агрессивности для подкожно-жировой клетчатки. В качестве теста на локальную фармацевтическую агрессивность лекарства мы предлагаем его инъекцию под кожу поросенка [1]. Бесследное рассасывание инфильтрата, завершающееся через несколько минут после его инъекции, позволяет заключить об отсутствии у лекарства локальной фармацевтической агрессивности и о безопасности его инъекционного введения в подкожно-жировую клетчатку и в другие ткани. Отсутствие рассасывания медикаментозного инфильтрата, усиление симптомов его воспаления (локальной гипертермии, гиперемии, отечности и болезненности) в первые 6-10 минут после инъекции и последующее развитие постинъекционного некроза на месте инъекции позволяет заключить о наличии у лекарства чрезмерно выраженного агрессивного действия, о низком качестве лекарства и о наличии у него способности вызывать постинъекционный некроз и абсцесс.
- Ларионов Л.П., д.м.н., профессор, зав. кафедрой фармакологии ГБОУ ВПО «Уральская государственная медицинская академия», г. Екатеринбург.
- Шкляев А.Е., д.м.н., доцент кафедры факультетской терапии ГБОУ ВПО «Ижевская государственная медицинская академия», г. Ижевск.
источник
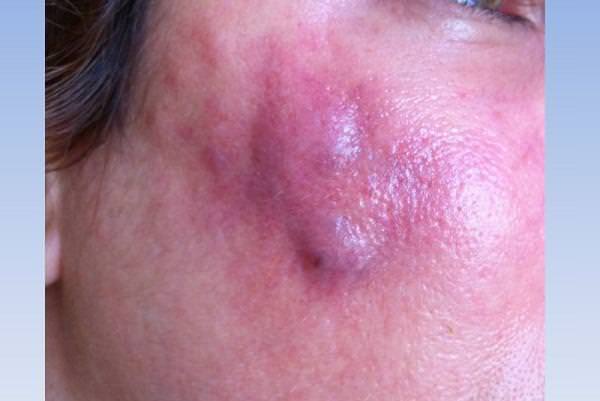
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета. Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40 о С. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома — в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
- УЗИ абсцесса. В трех случаях из четырех скопление гноя локализуется в толще мышцы и межмышечных промежутках и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
- МРТ пораженной области. Назначается в тех случаях, когда информативность УЗИ недостаточна для постановки правильного диагноза. На снимках, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет обнаружить патологические изменения, провести дифференциальную диагностику, выявить осложнения.
- Лабораторные тесты. С целью подбора эффективного антибактериального препарата может быть выполнен посев содержимого гнойника на флору и ее чувствительность к антибиотикам. В обязательном порядке выполняется общий и биохимический анализы крови, общий анализ мочи для исключения патологии со стороны внутренних органов.
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.
- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция.Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения. Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
источник