3.1. ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К УДАЛЕНИЮ ЗУБОВ
♦ Показания к удалению зуба
Несмотря на успешное развитие терапевтической стоматологии операция удаления зуба является самым распространенным хирургическим вмешательством. Более 90% операций, которые проводятся в условиях поликлиники, связаны с удалением зуба.
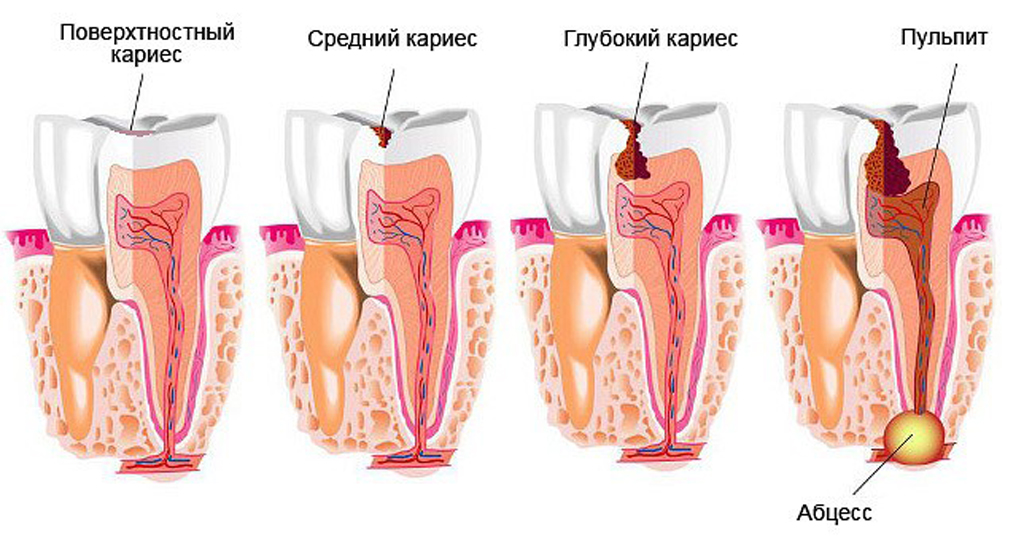
Консервативные методы лечения различных форм осложненного кариеса — пульпитов, периодонтитов — нельзя признать совершенными. Несмотря на внешнее благополучие печенные зубы в определенном проценте случаев продолжают оставаться источниками хронической инфекции в течении ряда лет и являются причиной развития различных одонтогенных воспалительных процессов как мягких тканей, так и костей челюстно- лицевой области. Особенностью одонтогенных очагов воспаления является то, что дефекты твердых тканей зуба, являющиеся входными воротами инфекции, не возмещаются естественным путем. Это обусловливает постоянное дополнительное инфицирование не только тканей челюстно- лицевой области, но и всего организма, способствуя формированию очагов хронической инфекции. Между таким очагом инфекции и организмом больного устанавливается своеобразное динамическое равновесие. Оно может быть нарушено в результате снижения иммунологической, реактивности организма больного или изменениями со стороны одонтогенного очага (вирулентности или количества бактерий, при повреждении пиогенной мембраны, окружающей инфекционный очаг).
Ликвидация хронических очагов воспаления при терапевтическом лечении периодонтитов происходит не сразу после завершения пломбирования корневых каналов, даже в том случае, если лечение оказывается полноценным. У 22% больных одонтогенные очаги хронического воспаления исчезают через 4-8 месяцев, в 68% — только через 1-2 года после завершения лечения зуба, а у остальных больных в более поздние сроки (В.И. Грошиков, 1966; А.И. Рыбаков, 1976 и др.)- Многие авторы указывают, что нарушаются определенные методы и сроки лечения заболеваний зубов (А.И. Рыбаков, 1976; Н.Ф. Данилевский и соавт., 1982, 1988; А.И. Марченко и соавт., 1988, 1989 и др.). Очаги открытого инфицирования превращаются в закрытые, недренируемые, которые служат источником сенсибилизации и хрониосепсиса в организме больного. В результате хронической интоксикации могут развиться одонтогенные заболевания различных органов и систем (сердца, почек, костей, нервной системы).
Показания к удалению зубов следует разделить на абсолютные (срочные) и относительные (плановые).
К неотложному (срочному) удалению зуба прибегают в том случае, если в периодонте, несмотря на ранее проведенное консервативное лечение, воспалительный процесс не стихает, а усиливается. То есть развивается острое гнойное (обострение хронического) воспаление в периодонте, которое является источником развития воспаления в кости, синусита, околочелюстного воспалительного инфильтрата, абсцессов и флегмон, лимфаденитов. К удалению зуба прибегают при осложнении затруднения прорезывания зубов мудрости, если последние не имеют места для прорезывания.
Удалять зуб приходится при нагноении кистозных форм некоторых опухолей челюстей (амелобластома и др.) и нагноении радикулярных кист, когда зуб не может быть сохранен.
При переломах нижней челюсти, если зуб находится в линии перелома, также может возникнуть необходимость в срочном удалении зуба. Более подробно показания к удалению зубов, находящихся в линии перелома, будут рассмотрены в соответствующей главе руководства.
Плановое удаление зубов проводится по следующим показаниям:
• хронический гранулирующий и гранулематозный периодонтит, который в результате неэффективного консервативного лечения остается в организме больного очагом хронической инфекции; последний не может быть устранен путем применения других хирургических методов лечения периодонта — резекцией верхушки корня, коронаро-радикулярной сепарацией, реплантацией, гемисекцией и ампутацией корня зуба;
• осложнения, связанные с лечением зубов (перфорация полости зуба или его корня, поломка инструмента в труднодоступных участках зуба и др.);
• невозможность медикаментозного лечения зуба при разрушении значительной части его коронки, а корень последнего нельзя использовать для протезирования;
• неправильно расположенные в зубном ряду одиночные зубы, которые вызывают постоянное травмирование слизистой оболочки щеки, языка, крылочелюстной складки, особенно, если возникают посттравматические эрозии и язвы; конвергирующие, дивергирующие и сверхкомплектные зубы, мешающие изготовлению зубного протеза;
• подвижность зубов III степени и выдвинувшиеся из-за отсутствия антагонистов зубы (феномен Попова-Годона);
• одиночные зубы, препятствующие стабилизации съемного протеза;
• для устранения аномалий прикуса при ортодонтическом и хирургическом лече-нии;
• зубы, которые обезображивают внешний вид больного (особенно при улыбке);
• иногда может быть связано с дефектами фонации, когда наличие одного или нескольких зубов препятствует правильному произношению звуков;
• при наличии новообразований альвеолярного отростка приходится в некоторых случаях удалять зубы для получения доступа к радикальному оперативному вмешательству;
• в случае рождения ребенка с прорезавшимися молочными зубами (обычно нижними резцами) они подлежат удалению, так как препятствуют кормлению грудью (если их не удалось покрыть защитной пластинкой);
• молочные зубы, которые служат причиной воспалительных заболеваний, что препятствует вовлечению в воспалительный процесс зачатков постоянных зубов и развитию гнойных поражений челюстей и околочелюстных мягких тканей;
• удаление молочного зуба можно проводить с целью своевременного прорезывания постоянного зуба;
• разрушенные нижние постоянные шестые зубы у детей для правильного прорезывания нижнего седьмого зуба;
• удаление молочного зуба может быть показано при его подвижности, возникающей в результате рассасывания корней или при замедлении рассасывания и обнажении корня.
♦ Противопоказания к удалению зуба
Абсолютных противопоказаний к удалению зубов нет, однако при некоторых заболеваниях и физиологических состояниях операцию следует временно отложить. Удаление зуба у этих больных следует выполнить после соответствующей подготовки. Временными (относительными) противопоказаниями к операции удаления зуба являются:
♦ сердечно-сосудистые заболевания (гипертоническая болезнь в период криза, ишемическая болезнь сердца с частыми приступами стенокардии покоя, мерцательная аритмия, пароксизмальная тахикардия, прединфарктное состояние, первые 3-6 месяцев после инфаркта миокарда, ревматизм, асептический эндокардит в период обострения, выраженная декомпенсация сердечной деятельности и др.);
♦ заболевания почек (острый гломерулонефрит, почечная недостаточность);
♦ заболевания поджелудочной железы (острый панкреатит, гипер- и гипогликеми-ческая кома);
♦ инфекционный гепатит (острый и в стадии обострения);
♦ заболевания крови (лейкоз, агранулоцитоз, геморрагические диатезы — гемофилия, тромбоцитопения и другие состояния, протекающие с геморрагическими симптомами);
♦ гиповитаминозы (С- авитаминоз);
♦ острые заболевания дыхательных путей (грипп, ОРЗ, бронхиты, пневмонии);
♦ острые инфекционные заболевания (дифтерия, коклюш, корь, скарлатина, дизентерия, туберкулез и др.);
♦ заболевания центральной нервной системы (менингиты, энцефалиты, острые нарушения мозгового кровообращения — инсульт);
♦ психические заболевания в период обострения (эпилепсия, шизофрения, маниакально- депрессивный психоз и др.);
♦ беременность (1-2 и 8-9 месяцы из-за опасности выкидыша или преждевременных родов);
♦ лучевая терапия, проводимая по поводу опухолей челюстно- лицевой локализации;
♦ острые воспалительные заболевания слизистой оболочки полости рта и зева (стоматиты, гингивиты, ангина);
♦ зубы, расположенные в зоне злокачественной опухоли (рак, саркома) или гемангиомы;
♦ молочные зубы у взрослых людей при отсутствии смены их постоянными зубами.
источник
В настоящее время, благодаря развитию стоматологии, к процедуре удаления зубов прибегают довольно редко. Однако совсем отказываться от удаления зуба нельзя, так как существует немало случаев, когда консервативное лечение невозможно и зуб сохранить не удается.
В статье вы найдете показания к удалению зубов при заболеваниях пародонта, у детей, зубов мудрости, при пародонтите, корней зубов, в ортодонтии, при дистопии клыков.
Под операцией удаления зубов понимают совокупность мероприятий, выполняемых в определенной последовательности, в результате которой из лунки извлекают корень разрушенного зуба или больной зуб.
Показания к удалению зуба подразделяются на срочные и плановые.
В срочном порядке необходимо удалить зубы:
- Зубы, являющиеся источником инфекции и послужившие причиной развития гнойных воспалительных заболеваний (периодонтиты, периоститы, флегмоны и абсцессы, гаймориты), в том случае, когда консервативное лечение не удается или бесполезно, когда зуб сильно разрушен и не представляет никакой ценности в плане выполнения своей функции.
- Причинные зубы, от которых развился одонтогенный остеомилелит.
- Продольный перелом зуба
- Поперечный перелом коронки зуба, если вскрыта полость, но зуб не поддается эндодонтическому лечению
Показания для удаления зубов в плановом порядке:
- Разрушенные корни зубов, если их нельзя использовать под протезы
- Невозможность консервативного лечения вследствие искривления или непроходимости корневых каналов
- Если зуб значительно подвижен (3 степень)
- Дистопированные зубы, травмирующие слизистую оболочку различных отделов полости рта (в случае безуспешности ортодонтического лечения)
- Зубы, находящиеся в щели перелома и мешающие сопоставлению отломков
- Частично прорезавшиеся зубы, которые постоянно вызывают воспалительные явления в окружающих их тканях при невозможности лечения консервативными методами
1. Острая стадия одонтогенного остеомиелита челюстей.
2. Одонтогенные гнойные периоститы, околочелюстные флегмоны, абсцессы, гнойные лимфадениты, синуситы.
3. Зуб не подлежит лечению.
4. Анамалийное расположение зуба.
6. При хронических воспалительных процессах в периодонте.
10. Подготовка полости рта к протезированию.
Удаление зуба как источника инфекции.
Невозможность использования оставшейся части зуба для протезирования.
Невозможно исправить ортодонтическим путем.
Если они непригодны для протезирования.
При наличии других хронических соматических заболеваний, при безуспешности лечения зуба.
Мешают прорезыванию постоянных зубов.
Если лечение неэффективно.
Прорезывание осложнилось воспалительным процессом.
При феномене Попова-Годона; единственный зуб, нарушающий стабилизацию протеза.
12. По эстетическим показаниям.
Препятствует репозиции отломков, является источником инфекции.
Сверхкомплектные, неправильно расположенные, ведущие к деформации зубного ряда и губ.
Абсолютных противопоказаний к удалению зуба нет. Временные противопоказания к удалению зуба:
1. Сердечно-сосудистые заболевания.
3. Инфекционные заболевания.
4. Тяжелое состояние больного.
5. Удаление технически трудно выполнимо.
7. Психические заболевания в период обострения.
8. I, II, IX месяцы беременности.
9. Лучевая терапия по поводу опухолей челюстно-лицевой локализации.
Гипертоническая болезнь, стенокардия, инфаркт миокарда в первые 3-6 месяцев, ревматизм в период обострения, септический эндокардит и др.
Острый диффузный гломерулонефрит, почечная недостаточность.
Инфекционный гепатит, грипп, ОРЗ, острые заразные и особо опасные заболевания.
Резко выраженная контрактура.
Острый лейкоз, агранулоцитоз, гемофилия.
Эпилепсия, маниакально-депрессивный психоз и т. д.
источник
Удаление зуба — самое распространённое стоматологическое хирургическое вмешательство. Оно имеет свои особенности и отличается от всех известных в хирургии методов. При этом происходит нарушение целостности СОПР, циркулярной связки зуба, надкостницы, сосудов, нервов и костной структуры лунки.
При проведении операции следует учитывать то обстоятельство, что, даже если она проводится с минимальной травмой, в организме человека происходят значительные изменения. Страх перед операцией и обстановка в стоматологическом кабинете обычно вызывают отрицательные эмоции. Эта на первый взгляд не очень объёмная операция может приводить к временным нарушениям функции центральной нервной, сердечно-сосудистой и других систем. Также происходят изменения в эндокринной системе, что сказывается на течении послеоперационного периода.
Операция удаления зуба выполняется в уже инфицированных тканях ротовой полости, где активно представлена резидентная микрофлора.
После операции удаления зуба наступают анатомо-функциональные изменения не только в том участке альвеолярного отростка (части) челюсти, где производилось вмешательство, но и в области соседних зубов, на уровне антагонистов, нарушаются окклюзионные соотношения с зубами противоположного зубного ряда. При удалении значительного количества зубов снижается жевательная эффективность, возможно нарушение речи, возникают косметические дефекты.
Современная медицина и стоматология, в частности, диктуют принципы максимального сохранения тканей и органов при проведении лечения. В то же время стремление сохранить зубы не даёт права пренебрегать тем, что своевременное устранение очагов хронической инфекции, которыми они являются, позволит избежать распространения её на окружающие образования. Следует также учитывать возможное распространение инфекции на различные системы и органы всего организма.
Все вышесказанное даёт основание полагать, что операцию удаления зуба следует выполнять в щадящем режиме, по строго определённым показаниям, с учётом положительных и отрицательных последствий этого вмешательства.
Показания и противопоказания к удалению зуба могут быть общими и местными. К общим показаниям относят: хрониосепсис, одонтогенную хроническую интоксикацию, развившиеся в результате распространения инфекции из одонтогенного воспалительного очага, особенно при безуспешности эндодонтического лечения. К общим противопоказаниям относят: острые заболевания сердечно-сосудистой системы, заболевания крови и т.д.
Молочные зубы, не поражённые патологическим процессом, следует сохранять до прорезывания постоянных. Показания к удалению временных зубов:
• зубы с полностью рассосавшимися корнями, при их расположении в десне;
• наличие воспалительных очагов в области периапикальных тканей молочных зубов, которые могут вызвать поражение зачатков постоянных зубов;
• временные зубы, являющиеся причиной развития септического состояния.
Противопоказания к удалению временных зубов
В тех случаях, когда отсутствует зачаток постоянного зуба, удалять временный зуб не следует, так как в течение нескольких лет он может выполнять функцию постоянного.
Не следует удалять временные зубы в раннем возрастном периоде, так как в дальнейшем это может привести к дистопии постоянных зубов и другим анатомическим нарушениям.
Современная медицина предполагает максимально бережное отношение к органам и системам организма. В то же время чрезмерное желание сохранить сомнительные зубы (разрушенные зубы, зубы с проведённым и неэффективным консервативным лечением) может быть причиной развития тяжёлых соматических заболеваний и состояний (миокардит, эндокардит, ревматизм, артрит, миозит, пиелонефрит и др.).
Местные показания к удалению зуба могут быть абсолютными и относительными.
Абсолютным показанием к удалению зуба является не поддающийся консервативной терапии гнойный воспалительный процесс в периапикальных тканях, при котором имеется опасность развития острого остеомиелита челюсти, абсцесса или флегмоны, верхнечелюстного синусита, лимфаденита и др.
Относительными показаниями к удалению зуба являются следующие:
• невозможность консервативной терапии из-за значительного разрушения коронки зуба или непроходимости каналов;
• перфорация инструментом корня зуба;
• безуспешность консервативных лечебных мероприятий по поводу периодонтита у многокорневых зубов;
• зубы, располагающиеся в щели перелома челюсти;
• зубы, вовлеченные в воспалительный процесс при специфических заболеваниях (сифилис, актиномикоз, туберкулёз);
• причинные зубы, вызвавшие воспалительный процесс в верхнечелюстном синусе;
• зубы III-IV степени подвижности при пародонтите;
• сверхкомплектные зубы в случае затруднения прорезывания;
• при наличии травмы слизистой оболочки зубом;
• ретенированные и дистопированные зубы при наличии в области их патологических процессов (костная деструкция, киста и др.);
• эстетические показания для удаления при невозможности ортопедического или ортодонтического лечения;
• премоляры или третьи моляры при ортодонтическом смещении фронтальных групп зубов;
• невозможность функционального использования разрушенного зуба для протезирования;
• зубы, смещенные по оси или в сторону дефекта при отсутствии антагониста.
Противопоказания к удалению постоянных зубов всегда относительные, за исключением тех случаев, когда удаление зубов должно осуществляться по жизненно важным мотивам.
Противопоказания к удалению постоянных зубов делятся на общие и местные.
• инфекционные заболевания в острую стадию развития (грипп, ОРВИ, ангина, дифтерия, гепатит А и т.п.);
• системные заболевания крови: лейкоз, лейкемия, агранулоцитоз, гемофилия и пониженная свертываемость крови, болезнь Верльгофа и др.;
• беременность до 3-го и после 7-го мес;
• менструация (за 2-3 дня до и спустя такой же срок после неё);
• эндокринные заболевания в стадии декомпенсации;
• диабетическая кома;
• гипо- и гипертиреоз в стадии обострения;
• заболевания сердечно-сосудистой системы в состоянии обострения или декомпенсации: острый инфаркт миокарда, стенокардия покоя, гипертонический криз, различные виды аритмий и т.д.;
• органические и функциональные поражения нервной системы: острое нарушение мозгового кровообращения, менингит, энцефалит;
• эпилепсия, психозы, инсульт в острой стадии, черепномозговая травма, опухоли головного мозга и др.;
• психические заболевания в стадии обострения (шизофрения, маниакально-депрессивный психоз);
• острые заболевания паренхиматозных органов.
Наличие общих соматических заболеваний, препятствующих удалению зуба, не может быть противопоказанием длительное время. После купирования острой стадии, консультации специалиста и соответствующей клинической подготовки (лучше в условиях стационара) возможно удаление зуба по жизненным показаниям.
• острое герпетическое поражение СОПР, красной каймы губ и кожи;
• язвенные гингивиты и стоматиты;
• расположение зуба в зоне злокачественной или сосудистой опухоли.
источник
Абсцесс зуба – крайне неприятное патологическое явление, которое, к сожалению, встречается довольно часто, особенно среди пациентов со слабым иммунитетом и стоматологическими заболеваниями. Это гнойное воспаление, которое зачастую приводит к развитию отечности и формированию новообразования на десне. Вскрывать его самостоятельно ни в коем случае нельзя – лечение проводится в стерильных условиях и только врачом-стоматологом. Здесь важно своевременно отреагировать на проблему, чтобы предупредить развитие еще более серьезных осложнений. Далее в этой статье поговорим о том, что собой представляет патология, что делать с гнойником и как его лечить.
Патология проявляется в виде гнойной инфекции, которая развивается в результате проникновения болезнетворных микроорганизмов в ткани полости рта. Вследствие этого происходит распухание слизистой, а в толще мягких тканей скапливается гнойный экссудат. Воспалительные процессы постепенно набирают обороты, и через некоторое время на десне над или под зубом проступает своеобразная шишка, наполненная гноем. Попутно появляются такие симптомы, как покраснение слизистой, отечность, боль. К слову, у детей абсцесс молочного зуба развивается в разы быстрее, что во многом обусловлено тонкой эмалью, большой пульповой камерой, а также относительно слабой иммунной системой, которая находится только на стадии своего развития.
Если у человека ослаблен иммунитет, заболевание будет прогрессировать очень быстро. Важно вовремя распознать проблему и при обнаружении первых признаков патологии как можно скорее обратиться за квалифицированной помощью. В противном случае можно столкнуться с серьезными осложнениями, а воспаление может перерасти в хроническую форму.
Абсцесс обычно развивается на фоне стоматологических болезней, инфицирования мягких тканей полости рта. Среди потенциальных провоцирующих факторов эксперты в области стоматологии выделяют следующие предпосылки:
- травмы зубов и слизистой,
- кариес, гингивит, пульпит, пародонтит, киста зуба и прочие стоматологические болезни,
- повреждение тканей полости рта вследствие термического или химического воздействия,
- герпетическая сыпь, фурункулы и гнойные новообразования вблизи рта,
- общие инфекционные заболевания, например, грипп или ангина,
- травмы челюсти,
- патологии эмали,
- не до конца залеченный канал или некорректно установленная пломба.

Также стоит заметить, что в зоне повышенного риска люди, которые плохо следят за состоянием своих зубов и гигиеной полости рта, страдают от сахарного диабета, хронических патологий инфекционного характера, онкологии, аутоиммунных заболеваний, ВИЧ, СПИДа и прочих патологий, для которых характерно резкое снижение иммунной защиты организма.
Процесс развития патологии обычно сопровождается выраженной симптоматикой, поэтому диагностировать проблему не составит труда. На присутствие в полости рта гнойного воспаления указывают следующие сопутствующие симптомы:
- тупая тянущая боль, которая может приобретать пульсирующий характер. Приступами проявляется острая болезненность,
- горьковатый или металлический привкус во рту,
- повышенная реакция зубных тканей на температурные и механические раздражители,
- увеличение лимфатических узлов в области шеи,
- отечность слизистой вблизи очага воспаления,
- потеря аппетита, жар и озноб, повышение температуры тела,
- головные боли, бессонница, общий упадок сил,
- покраснение воспаленных мягких тканей,
- выделение гнойного экссудата из десны,
- появление неприятного запаха из полости рта.

Постепенно интенсивность проявления выше перечисленных симптомов ослабевает. Однако это вовсе не означает, что воспаление проходит без посторонней помощи. Чаще всего это связано с отмиранием нерва и корня, на фоне чего инфекция продолжает прогрессировать, но уже без яркой симптоматики. При худшем развитии событий инфекция распространится на челюстною кость.
Также улучшение состояния пациента может наступить после прорыва гнойника. Происходит спад отечности, опухшая щека уменьшается в размерах, проходит озноб и признаки воспалительного процесса. Но проблема не решена – патология приобрела хронический характер, что может привести к рецидиву и образованию свища 1 . В любом случае необходимо проконсультироваться со стоматологом и обеспечить грамотную профилактику заболевания.
В рамках диагностики врач внимательно изучает внешние проявления болезни, при необходимости отправляет пациента на рентген-обследование. Перед тем, как приступить к лечению, требуется выяснить, с какой формой абсцесса мы имеем дело. Ниже приведена базовая классификация заболевания.
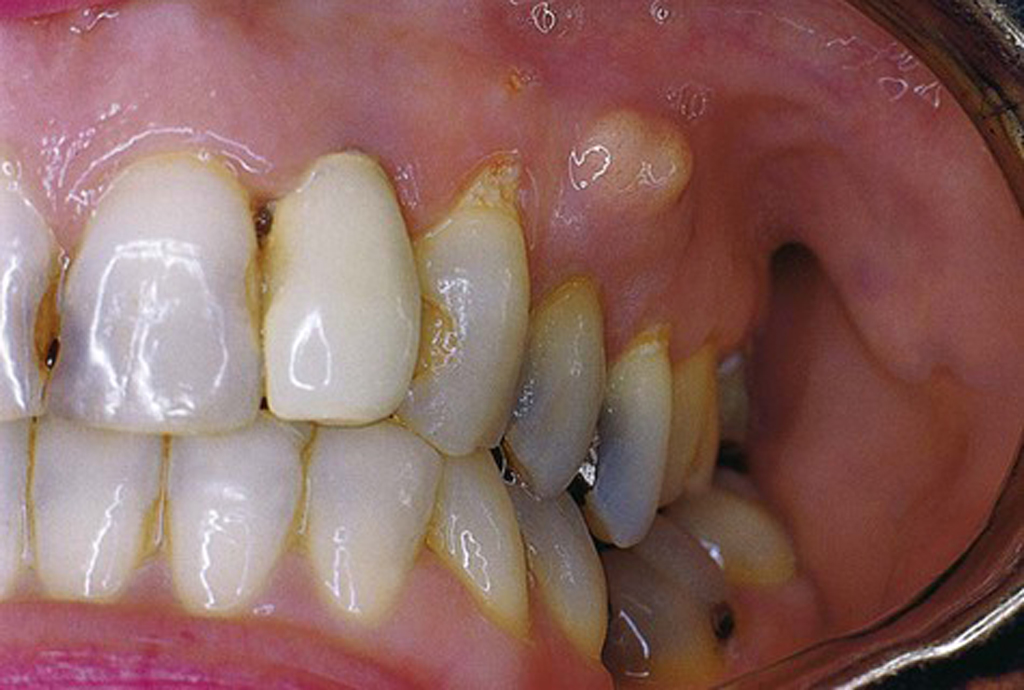
В этом случае поражение затрагивает только мягкие десневые ткани, но не распространяется на периодонтальные связки. При проникновении в более глубокие слои инфекция может спровоцировать воспаление надкостницы, и тогда развивается флюс, который сопровождается образованием гнойной шишки на десне. Среди наиболее частых причин патологии выделяют травмирование мягких тканей, например, в результате слишком интенсивной чистки зубов или повреждения рыбной косточкой. Сначала краснеет и отекает ограниченный участок, и уже на вторые сутки начинается процесс роста новообразования с возможным выделением гноя при надавливании.
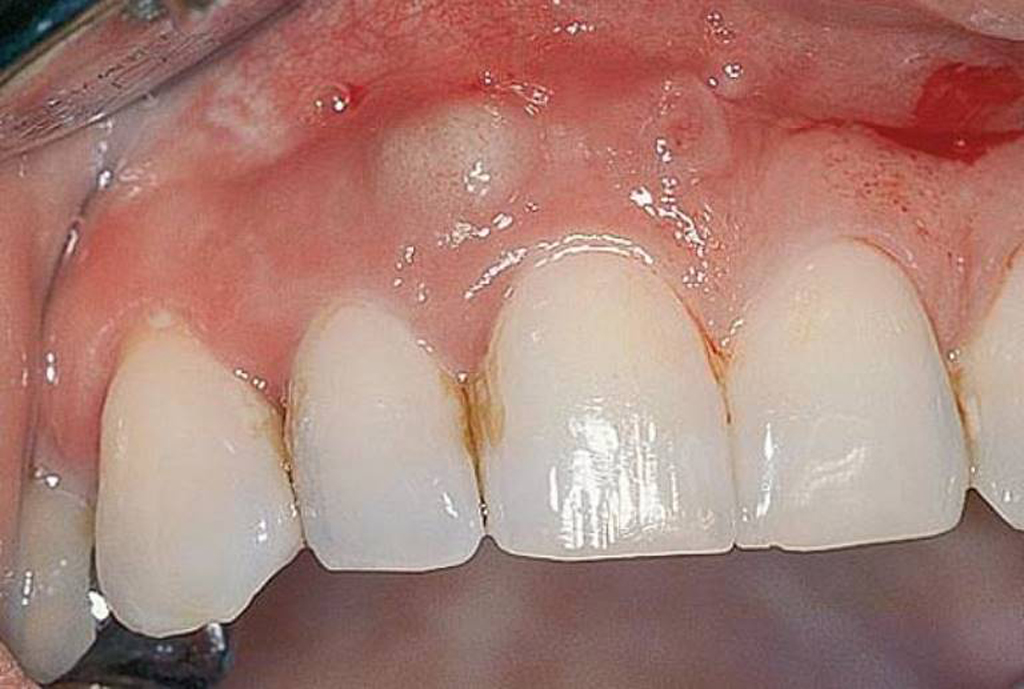
При периапикальном абсцессе воспалительные процессы развиваются в пульпе зуба. Пациент испытывает притупленную ноющую боль в одном месте, возможно появление неприятного запаха изо рта. Среди прочих сопутствующих проявлений эксперты выделяют общий упадок сил, озноб, повышение температуры тела. Важно успеть провести вскрытие до момента серьезного поражения нерва – в таком случае есть шанс спасти зуб.
Инфекция через альвеолярную кость постепенно пробирается ближе к корню зуба. В результате появляется резкая острая боль при механическом воздействии на слизистую в области очага поражения. Также повышается чувствительность к температурным перепадам. Параллельно с этим происходит концентрация гнойного экссудата в зубодесневом кармане. На запущенных стадиях может отмечаться патологическая подвижность зубов. Действовать нужно быстро, чтобы избежать нежелательных последствий, в том числе и полной потери зуба.
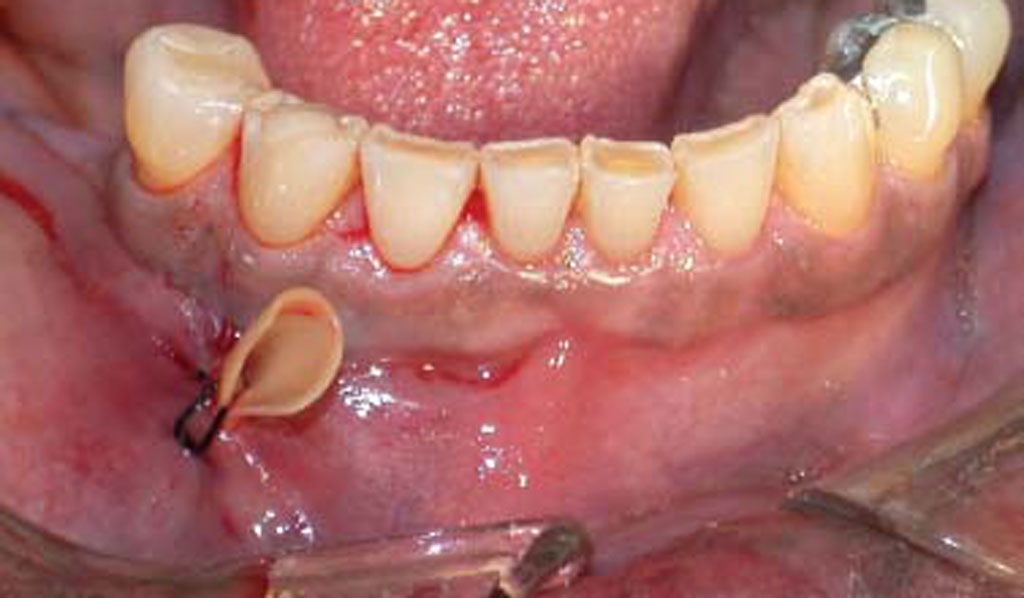
После хирургического вмешательства обязательно назначается курс антибиотиков – это необходимо, чтобы предупредить дальнейшее развитие и распространение инфекции. Обычно назначают прописывают широкого спектра действия, например, «Линкомицин» для детей до 6 лет или «Амоксициллин» для взрослых пациентов. Курс в среднем занимает около недели. Если процесс реабилитации протекает без осложнений, на восстановление пораженных тканей уходит около 5 дней.
После вскрытия гнойника и фиксации дренажной системы специалист может назначить антисептические полоскания. Это специальные аптечные средства, которые способствуют остановке воспалительных процессов, обеспечивают антибактериальную обработку и стимулируют процесс восстановления поврежденных тканей. Вместо готовых ополаскивателей можно использовать настои и отвары из лечебных трав, но только после согласования с лечащим врачом.

Прием болеутоляющих – это лишь попытка облегчить свое состояние, но никак не решение проблемы. Допускается выпить одну таблетку, чтобы снять острый симптом до момента визита к врачу. Также обезболивающие назначаются в послеоперационный период. Среди наиболее популярных препаратов данной категории эксперты в области стоматологии выделяют следующие средства:
- «Ибупрофен» – допускается прием 3-4 таблеток в день. Препарат в таблетированной форме противопоказано давать детям до 6 лет, а свечи и суспензию – малышам до 3-х месяцев,
- «Анальгин» – назначается в дозировке 0,5-2 таблетки за раз, но не более 8 в сутки. Давать средство ребенку можно только с разрешения врача. Препарат в таблетках разрешен детям от 10 лет, свечи – от года,
- «Парацетамол» – максимальная суточная дозировка соответствует 8 таблеткам – с 12 лет. Специально для маленьких пациентов выпускается детский «Парацетамол» для деток от 2-х лет.
Перед тем, как принимать какие-либо медикаменты, стоит проконсультироваться со своим лечащим врачом. Нельзя злоупотреблять болеутоляющими непосредственно перед походом к стоматологу, поскольку это может исказить клиническую картину.
Чтобы в домашних условиях снять острые проявления патологического процесса, для начала нужно приложить к пораженному участку холод. Это поможет немного снять отечность и болезненность. Что же касается терапии народными средствами, то она допускается только с разрешения врача. Заниматься самолечением нельзя ни в коем случае, потому как иначе можно спровоцировать усиление симптомов и развитие опасных осложнений.

Важно! Пародонтальный абсцесс нельзя нагревать – согревающие компрессы только усилят воспаление и поспособствуют его более стремительному распространению.
Если лечащий врач дал добро на применение средств на основе лечебных трав, можно приготовить отвар из целебного сбора. Для этого достаточно взять по чайной ложке дубовой коры, крапивы, шалфея и корня аира, все компоненты залить 1 л кипятка и оставить отвар на пару часов. Далее средство процеживают и используют для периодического полоскания рта в течение дня.
Воспаление может начать развиваться буквально в любом участке челюсти, и довольно часто оно возникает в области зубов мудрости. Разрушение последних происходит очень быстро, поскольку нередко развитию патологии способствуют кариозные процессы, вызванные неудовлетворительной гигиеной ротовой полости.
«У меня так зуб мудрости лез, вместе с абсцессом. Когда появилась тянущая тупая боль, я решила, что это просто восьмерка лезет. Но с каждым днем боль усиливалась, а десна раздувалась. Страшно не хотела идти с этим к врачу, так как прекрасно понимала, что придется удалять. В общем обратилась к стоматологу только на третий день. Мне разрезали десну, вскрыли абсцесс, установили дренаж. Экстракцию назначили через неделю – нужно было, чтобы воспаление прошло. Саму операцию проводили под седацией, поэтому я ничего не почувствовала и даже не запомнила. А с абсцессом главное не тормозить и сразу ехать к врачу!»
Людмила К.Н., г. Челябинск, из переписки на форуме woman.ru
В большинстве случаев процесс прорезывания и роста восьмерок происходит неправильно, из-за чего страдают соседние зубы. Поэтому чаще всего при формировании абсцесса назначают удаление восьмерки. И даже после экстракции остается риск дальнейшего прогрессирования патологии, поскольку открытая ранка становится идеальное средой для размножения бактерий. Поэтому после процедуры врач должен провести тщательную дезинфекцию тканей и назначить антибиотики.
Нежелательные последствия могут развиться даже после лечения, поэтому так важно строго следовать всем инструкциям и предписаниям специалиста. Если же слишком долго оттягивать поход к врачу, можно столкнуться с серьезными осложнениями:
- поражение костной ткани челюсти с риском дальнейшего распространения инфекции по всему телу и развития общей интоксикации организма,
- воспаление легких и другие патологии дыхательной системы,
- менингит – развивается на фоне длительного течения болезни,
- образование свища с постоянным выделением гноя, что чревато опасными инфекционными осложнениями,
- воспаление костного и головного мозга, остеомиелит на поздних стадиях.
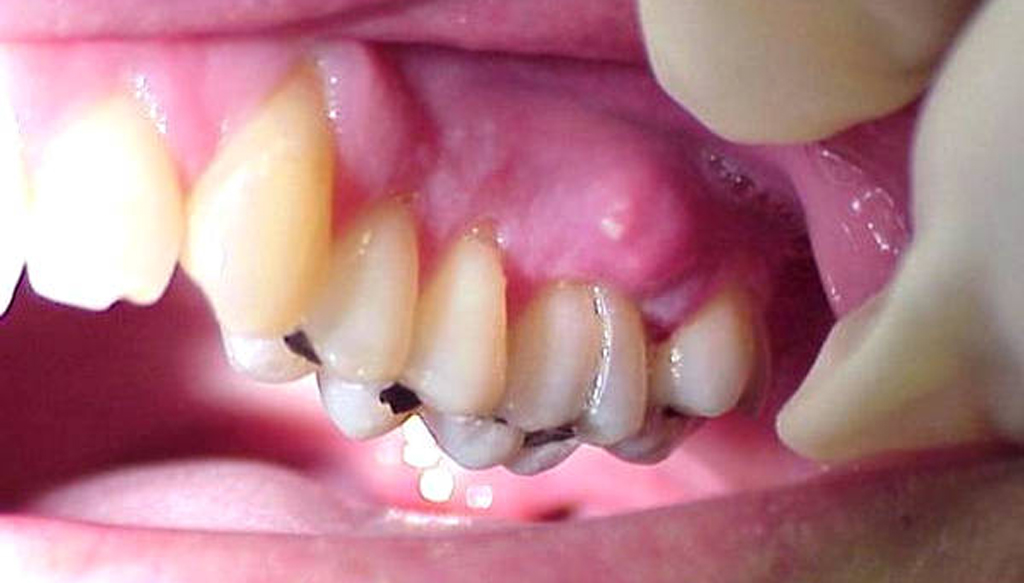
Потеря зубов случается на запущенных стадиях патологии. В результате повышается риск деформации лица, развития сепсиса и серьезных системных заболеваний.
Избежать проблемы можно, но для этого придется обеспечить грамотную гигиену полости рта и уделять должное внимание профилактике, особенно во избежание рецидивов, если вы уже сталкивались с подобной проблемой. Итак, эксперты приводят следующие рекомендации на этот счет:
- нужно чистить зубы дважды в день, ополаскивать полость рта после еды, пользоваться зубной нитью,
- раз в полгода следует проходить профессиональную чистку от налета и зубного камня в кабинете стоматолога,
- при кариесе, сколах, повреждениях мягких тканей полости рта, повышенной чувствительности эмали и подвижности зубов нужно своевременно обращаться за квалифицированной помощью,
- также нужно следить за здоровьем организма в целом, укреплять иммунитет и не допускать развития заболеваний ЛОР-органов.
Для усиления гигиены не лишним будет приобрести ирригатор – это специальное устройство, которое обеспечивает мощную подачу струи воды и воздуха для эффективного очищения труднодоступных мест. Также не забывайте каждые полгода посещать кабинет стоматолога для прохождения плановых профилактических осмотров.
- Биберман Я.М., Стародубцев B.C., Литовкина Т.М. Изменение состава и свойств микрофлоры при абсцессах и флегмонах челюстно-лицевой области, 1991.
Добрый день! Если на десне выступила гнойная шишка, к стоматологу какой специализации лучше обратиться?
источник
Удаление зубов – самая распространенная хирургическая операция в стоматологии. Несмотря на значительное продвижение в консервативном лечении зубов, их удаление занимает 90% всех операций, проводимых в условиях стоматологической поликлиники. Оставаясь источником хронической инфекции, больной зуб может себя никак не проявлять. Но при снижении иммунитета зубные болезни обостряются, и тогда может потребоваться их удаление.
Показания к удалению зубов бывают неотложными (срочными) и плановыми:
| Неотложные показания | Плановые показания |
|---|---|
|
|
Абсолютных противопоказаний к экстракции зубов не существует. То есть нет таких состояний, при которых зуб удалять ни в коем случае нельзя, иначе это неминуемо приведет к ухудшению здоровья пациента. Но при некоторых заболеваниях, эту процедуру лучше отложить.
К относительным противопоказаниям относятся любые острые состояния, которые требуют неотложной терапевтической помощи:
- сосудистые расстройства в виде стенокардии, инсульта, инфаркта;
- нарушение ритма сердца;
- хроническая сердечная недостаточность;
- почечная недостаточность;
- острые заболевания почек, печени, крови;
- тяжелая анемия;
- ОРВИ, грипп, пневмония.
Помимо этого, вырывать зубы нельзя на 1 и 2 триместре беременности.
Во время первого посещения пациента стоматолог проводит осмотр зуба и определяет, шатается ли он, есть ли воспаление. При необходимости делается рентген. Если будет выявлено показание к неотложной экстракции, стоматолог проведет операцию в тот же день. При наличии планового показания – назначит дату удаления.
Взрослый или маленький пациент должен быть предупрежден о необходимости удаления зуба, о примерной длительности операции, о возможных осложнениях. Доктор должен рассказать об ощущениях, который будет испытывать пациент. Перед операцией слишком эмоциональным людям могут предложить применение седативных средств.
При экстракции используется местное обезболивание лидокаином, тримекаином или ультракаином, поэтому болевых ощущений не возникает. Пациент может почувствовать лишь легкий дискомфорт и услышать характерный хруст.
Удаление зуба состоит из четырех этапов:
- Наложение инструмента – щипцов.
- Смыкание щипцов.
- Вывихивание зуба.
- Извлечение удаленного зуба из лунки.
Сложные зубы, к примеру, зубы мудрости с неровными корнями, удаляются иначе. В ходе экстракции может потребоваться разрезание десны, распиливание моляра на несколько частей для поочередного извлечения, наложение швов.
По окончании операции врач накладывает на лунку марлевый тампон, который необходимо удерживать во рту в течение 7 минут. На месте вырванного зуба должен сформироваться кровяной сгусток. Он необходим, чтобы в лунку не попадала слюна, микроорганизмы из ротовой полости.
Ни в коем случае нельзя извлекать тампон раньше положенного времени и полоскать рот в течение нескольких дней после экстракции. Первое действие чревато длительным кровотечением и попаданием в рану инфекции, второе – повреждением защитного сгустка.
В первые два дня после процедуры нельзя принимать слишком горячую, твердую и раздражающую пищу. После еды, вместо полоскания рта, можно делать антисептические ванночки (удерживание раствора во рту). Следует соблюдать осторожность во время чистки зубов, чтобы не повредить послеоперационную рану.
Рана покрывается эпителием в течение двух-трех недель. Если был удален зуб с одним корнем, то заживление десны займет 16–18 дней. Если же у зуба было много корней, то десна после его удаления заживет за 19–23 дня.
На 14-й день после удаления в лунке образуется рыхлая мягкая ткань, которая замещает кровяной сгусток. Затем по краям лунок появляются костяные балочки, к концу 45-го дня лунка полностью заполняется мелкопетлистой губчатой костной тканью. К началу четвертого месяца образуется крупнопетлистая костная ткань. К шестому месяцу на рентгеновском снимке будет видна полноценная костная ткань. У молодых людей заживление происходит быстрее, чем у пожилых.
После удаления зуба могут развиться самые разные осложнения – от кровотечения до воспаления лунки и развития остеомиелита – воспаления костных тканей челюсти. Чаще всего в последствиях виноват сам пациент, так как игнорирует правила послеоперационного ухода за полостью рта.
Такое осложнение, как кровотечение, возникает в 0,25–0,5% случаев. Луночковые кровотечения делятся на 3 степени:
- 1 степень – длительность кровотечения свыше 20 минут;
- 2 степень – длительность кровотечения свыше 40 минут;
- 3 степень – кровотечение на протяжении 1 часа и более.
Классификация луночковых кровотечений:
| Первичное | Появляется сразу после извлечения удаленного зуба |
| Вторичное | Появляется через несколько часов или суток |
| Ятрогенное | Появляется вследствие хирургического вмешательства |
| Идиопатическое | Возникает спонтанно из-за болезни крови или сосудов, при разрушении опухолей |
| Вызванное местными причинами | При повреждении сосудов костей и мягких тканей, окружающих лунку, а также при наличии сосудистой опухоли (внутрикостной) |
| Вызванное общими причинами | Если нарушен механизм свертывания крови: гемофилия, ДВС-синдром |
При кровотечении необходимо срочно обратиться к врачу. Он окажет пациенту первую помощь и при необходимости произведет зашивание сосуда или ранки. После этого доктор назначит больному местные и общие гемостатические средства: хлорид кальция, дицинон, гемостатическую губку.
Альвеолит – это воспалительный процесс в лунке, образовавшейся на месте удаленного зуба. Данное осложнение частое в стоматологии, оно бывает в 24–35% случаев удаления зубов. Нередко патология проявляется у детей, у которых формируется постоянный прикус.
Альвеолит чаще развивается на нижней челюсти, чем на верхней. По сезонности: чаще в марте-апреле, реже – в декабре.
Основная причина альвеолита – пренебрежение правилами гигиены, из-за которого лунка на месте удаленного зуба подвергается инфицированию.
- боль – постоянная или ноющая, усиливающаяся во время еды;
- при присоединении гнойной инфекции плохо пахнет изо рта, из раны начинает выделяться гной;
- слабость, недомогание, головная боль;
- может повыситься температура тела.
При несвоевременном обращении к врачу альвеолит может перейти из острой формы в хроническую. Лечение болезни заключается в частом промывании полости рта раствором антисептика и заполнении лунки антибактериальной пастой, которую назначит врач. В комплексном лечении используются антибиотики, обезболивающие, противовоспалительные средства.
Современная стоматология значительно продвинулась вперед. На сегодняшний день в клиниках Москвы и других крупных городов используются самые передовые технологии по лечению и удалению зубов. Поэтому не стоит бояться стоматологических процедур. Следует почаще обращаться к стоматологу, чтобы получать качественную и своевременную помощь.
источник
Удаление зуба является одной из самых распространенных операций в поликлинической стоматологической практике.
Для ее проведения требуются знания последовательности технических приемов исполнения, навыки владения специальными инструментами. Как правило, это вмешательство производят, прилагая силу извне. Щипцы и элеваторы действуют как рычаг. При этом происходит нарушение целостности слизистой оболочки, покрывающей зубо-челюстной сегмент, травмируется надкостница, пародонт и находящиеся в нем сосуды и нервы, а также повреждается надкостница и костная ткань альвеолы.
Показания и противопоказания к удалению зуба могут быть общими и местными.
Общие показания обусловлены развитием хронической эндогенной интоксикации за счет одонтогенной инфекции, в том числе развитие или обострение общих заболеваний. Это вмешательство особенно показано при хронической интоксикации организма больного из одонто-генных очагов инфекции (хронический сепсис, миокардит, кардиомиодистрофия, эндокардит, ревматизм и другие заболевания соединительной ткани).
Местные показания могут быть абсолютными и относительными.
Операция может проводиться по неотложным показаниям и в плановом порядке.
К срочному удалению зуба прибегают при гнойном воспалительном процессе в периодон-те, когда, несмотря на предшествующее консервативное лечение, он не купируется, а, наоборот, нарастает. По неотложным показаниям удаляют зуб, являющийся источником инфекции при остром остеомиелите, а также периостите, околочелюстном абсцессе и флегмоне, синусите, лимфадените, когда они не подлежат консервативному лечению или не представляют функциональной ценности.
В порядке неотложной помощи удаляют зуб при продольном его переломе, переломе коронко-вой части с обнажением пульпы, если коронку его невозможно восстановить путем пломбирования или ортопедического лечения.
Показания к плановому удалению зуба следующие:
безуспешность эндодонтического лечения при наличии хронического воспалительного очага в периодонте и окружающей кости;
невозможность консервативного лечения из-за значительного разрушения коронки зуба или технических трудностей, связанных с анатоми ческими особенностями (непроходимые или искривленные каналы корней); погрешности лечения, вызвавшие перфорацию корня или по лости зуба;
полное разрушение корешковой части зуба, не возможность использовать оставшийся корень для зубного протезирования;
подвижность III степени и выдвижение зуба вследствие резорбции кости вокруг альвеолы при тяжелой форме пародонтита и пародонтоза;
неправильно расположенные зубы, травмирую щие слизистую оболочку рта, языка и не подле жащие ортодонтическому лечению. Такие зубы удаляют и по эстетическим показаниям;
не прорезавшиеся в срок или частично проре завшиеся зубы, вызывающие воспалительный процесс в окружающих тканях, который ликви дировать другим путем невозможно;
расположенные в щели перелома зубы, мешаю щие репозиции отломков и не подлежащие кон сервативному лечению;
• сверхкомплектные зубы, создающие трудности 4 для протезирования, травмирующие мягкие тка ни, вызывающие болевые ощущения, нарушаю щие функцию жевания;
• выдвинувшиеся в результате потери антагониста зубы, конвергирующие и дивергирующие зубы, мешающие изготовлению функционального зубного протеза. Для устранения аномалии при куса при ортодонтическом лечении удаляют даже устойчивые, не пораженные кариесом зубы.
Установив показания к операции удаления зуба, определяют срок ее проведения. Он зависит от общего состояния организма больного, имеющихся сопутствующих заболеваний различных органов и систем.
Противопоказания. Некоторые общие и местные заболевания являются относительными противопоказаниями к этому вмешательству. Удаление зуба в таких случаях можно выполнить после соответствующего лечения и подготовки больного. Относительным (временным) противопоказанием к операции удаления зуба являются следующие заболевания:
а сердечно-сосудистые (предынфарктное состояние и время в течение 3—6 мес после перенесен-
ного инфаркта миокарда, гипертоническая болезнь II и III степени, в том числе в период криза, ишемическая болезнь сердца с частыми приступами стенокардии, пароксизм мерцательной аритмии, пароксизмальная тахикардия, острый септический эндокардит и др.); а острые заболевания паренхиматозных органов — печени, почек, поджелудочной железы (инфекционный гепатит, гломерулонефрит, панкреатит
А геморрагические диатезы (гемофилия, болезнь Верльгофа, С-авитаминоз); заболевания, протекающие с геморрагическими симптомами (острый лейкоз, агранулоцитоз);
ж острые инфекционные заболевания (грипп, острые респираторные заболевания, рожистое воспаление, пневмония);
а заболевания центральной нервной системы (острое нарушение мозгового кровообращения, менингит, энцефалит);
а психические заболевания в период обострения (шизофрения, маниакально-депрессивный психоз, эпилепсия).
После лечения этих заболеваний и улучшения состояния больных зуб удаляют. Целесообразно это сделать после консультации с соответствующим специалистом. Пациентам с тяжелыми сопутствующими заболеваниями удалять зубы лучше в условиях стационара.
Вместе с тем при остром одонтогенном периодонтите и опасности распространения инфекции больной должен быть госпитализирован в отделение хирургической стоматологии, при системных заболеваниях крови — в гематологический стационар; при острых инфекционных заболеваниях — в инфекционную больницу; при болезнях сердца—в специализированное кардиологическое отделение; при органических и функциональных поражениях нервной системы — в неврологическое отделение; при психических заболеваниях — в психиатрическую больницу. В настоящее время ургентная помощь при острых одонтогенных заболеваниях предусматривает наличие в штатном расписании больниц разного профиля стоматолога, который оказывает квалифицированно стоматологическую помощь при подготовке пациента к операции узкими специалистами: гематологом, инфекционистом, кардиологом, невропатологом, психиатром. В условиях многопрофильной больницы совместная работа специалистов, в том числе стоматолога, позволяет провести удаление зуба и провести профилактику осложнений общего заболевания.
Местными противопоказаниями к удалению зуба являются:
острая лучевая болезнь 1—111 стадии;
заболевания слизистой оболочки полости рта (яз венно-некротические гингивиты, стоматиты);
поражения слизистой оболочки полости рта при таких заболеваниях, как скарлатина, туберкулез, сифилис, лепра, вирусные процессы (герпесы, ВИЧ-инфекция, грибковые инфекции);
аллергические и токсикоаллергические заболе вания (стоматит, гингивит, хейлит от химиче ских веществ), синдром Стивенса—Джонсона, синдром Лайелла, системные васкулиты, вклю чая синдром Вегенера;
предраковые заболевания (облигатные и факу льтативные) и опухоли (доброкачественные и злокачественные). Особо следует быть осторож ным при расположении зуба в зоне злокачест венной или сосудистой опухоли.
источник
Удаление зубов является одной из старейших стоматологических процедур и одной из наиболее часто выполняемых стоматологами операций в полости рта.
Среди всего разнообразия ситуаций, необходимость удаления возникает при следующих ситуациях:
-
- Обширный кариес – наиболее распространенная и главная причина. Кариес повредил настолько, что его восстановление не представляется возможным.
- Некроз пульпы – следующая причина. Отмирание пульпы (тканей, находящихся под эмалью) или же необратимый воспалительный процесс, не поддающийся лечению – гарантированно приводят к потере.
- Тяжелые формы болезни периодонта, что ведет к чрезмерной подвижности. Результат гиперподвижности – удаление.
- Ортодонтические причины – пациент проходит процедуры коррекции и в полости рта необходимо создать пространство для выравнивания зубов.
- Неправильное расположение, которое ведет к травме мягких тканей рта.
- Трещина или же перелом корня. Такой может причинять боль и не поддаваться восстановлению и консервативному лечению.
- Установка протезов. Иногда они мешают разработке и установке протезов. Поэтому предпротезное удаление обязательно.
- Ретинированные зубы. Непрорезавшиеся в большинстве случаев подлежат удалению.
- Полиодонтия. Имеющиеся у пациента сверхкомплектные зубы вызывают деформацию рядов челюсти.
- Лучевая терапия. В случае наличия опухолей в полости рта пациент должен рассмотреть возможность удаления в зоне облучения.
- Перелом челюсти. Зуб участвует в линии перелома и может быть оставлен, но, в случаях сильного повреждения или вывиха из костной ткани, его удаление необходимо для предотвращения развития инфекции.
- Эстетика. Пациенты нередко просят об удалении по эстетическим причинам.
- Финальным фактором является экономический. Все вышеназванные показания могут стать решающими, если пациент не в состоянии оплатить процедуры по сохранению.
Несмотря на то, что обычно удаление (простое) является не сложной операцией, существует ряд противопоказаний:
-
- наличие сердечно-сосудисты заболеваний;
- нарушения свертываемости крови (по этой причине операцию не рекомендуют проводить во время менструации);
- первые и последние несколько месяцев беременности;

- обострения психических заболеваний;
- инфекционные заболевания в ротовой полости и воспаления гайморовых пазух и др;
Для того чтобы минимизировать риск осложнений необходимо предупредить врача о наличии хронических заболеваний.
В отличие от показаний, вариантов удаления существует всего два. Это «простой» и «хирургический» способы.
«Простое» применяется для удаления однокоренных либо подвижных, которые не характеризуются возникновением воспалительного процесса или хронического заболевания. В таком случае для извлечения требуются лишь стоматологические щипцы.
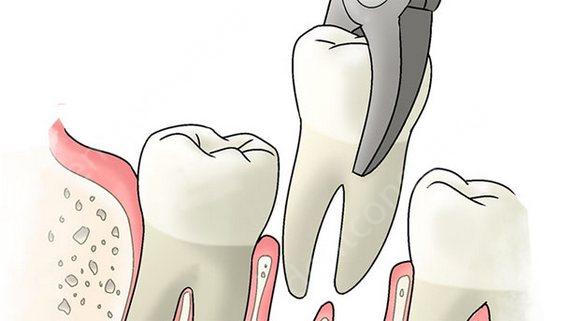
Удаление происходит следующей последовательности:
- Осуществление обезболивания зуба, а также окружающей его десны и кости.
- Отделение шейки от десны.
- Накладывание щечек щипцов. Процедура должна производиться правильно, иначе это приводит к перелому корня при вывихивании. Для этого стоматолог должен четко видеть зуб и прилежащие к нему ткани.
- Опускание щипцов по шейке под десну и их прочная фиксация.
- Раскачивание и поворачивание по принципу рычага, в результате чего происходит надрыв периодонтальной связки, и он достается из лунки.
- Извлечение корня из альвеолы.
- Наложение на лунку ватного тампона или марлевого шарика.
«Хирургический» вариант применяется, когда расположение зуба, его форма, хрупкость или плохое общее состояние затрудняет его удаление и требуется хирургическое вмешательства для выполнения задачи. Самый простой пример – это удаление сломанного или же зуба мудрости.
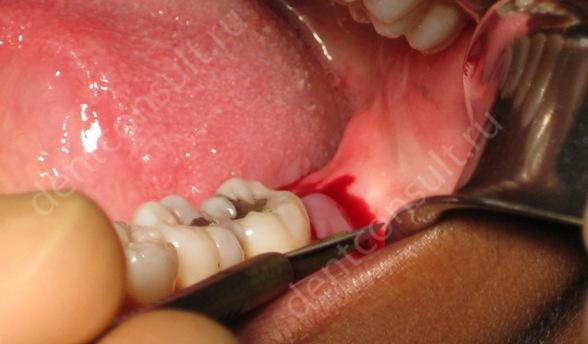
Операция происходит под анестезией. Для начала определяется доступ, после чего врач выкраивает слизисто-надкостный лоскут треугольной формы. Затем с помощью хирургического бора или пьезоножа осуществляется удаление костной ткани над зубом и полностью извлекается он сам, не повреждая оставшуюся кость. Завершающая процедура — накладывание швов на место удаленного зуба. В большинстве случаев используются нитки, которые растворяются сами собой. Однако и снятие нерастворяющихся швов является абсолютно безболезненным.
Важным фактором после удаления является сохранение альвеолярного гребня и правильное заживление лунки. Для этих целей при серьезных хирургических вмешательствах применяют био-мембраны или же подсыпать костную стружку (измельченные костные гранулы). Так, после удаления стоматолог осуществляет кюретаж лунки (то есть очищает ее от воспалений и мягких тканей). Далее костный заменитель смешивают с кровью, полученной из лунки, и помещается в нее. Сверху размещается изолирующая био-мембрана, лунка зашивается. Мембраны могут быть как рассасывающимися (не нуждаются в дальнейшем удалении), так и нерассасывающимися (актуальны для устранения больших дефектов).
Процесс нормального заживления лунки протекает безболезненно и длится около 4 месяцев.
источник
Недолеченный кариес, воспаления дёсенной ткани или пульпы способны привести к различным осложнениям.
Одно из них – гнойное воспаление дёсен или зубных тканей.
Особое место среди патологий такого рода занимает абсцесс зуба, который характеризуется болезненностью протекания и тяжестью последствий при отсутствии своевременного лечения.
Абсцесс зуба представляет собой гнойно-инфекционное заболевание, поражающее дёсенную ткань в районе зубного корня. Такое гнойное скопление часто сопровождается чувством тянущей или пульсирующей боли.
При отсутствии своевременного лечения, локализация очага заболевания может измениться — инфекция способна переместиться на соседние зубы или костную ткань.
Ключевая причина образования абсцесса – инфицирование зубной ткани патогенными микроорганизмами в результате повреждения целостности эмали.
Наиболее распространенными факторами, сопутствующими развитию заболевания, являются следующие:
- наличие невылеченных заболеваний ротовой полости – кариеса, гингивита, пульпита, периодонтита;
- неправильная обработка стоматологических инструментов в процессе оперативного вмешательства, которая способна привести к инфицированию зубной ткани;
- наличие кариозных поражений, сколов и трещин эмали, сквозь которые инфекция пробирается к корню зуба;
- повреждение целостности слизистой оболочки ротовой полости;
- присутствие в организме инфекции, вызывающей ангину или ОРВИ, которая на фоне ослабленного иммунитета может вызвать осложнения, в том числе образование абсцесса;
- наличие фурункулов, располагающихся на лице в области челюсти;
- некачественная гигиена полости рта, использование чужой зубной щетки;
- травмы челюсти – вывихи либо переломы;
- присутствие в организме хронических инфекций, например, хронического тонзиллита;
- недостаточно квалифицированное удаление зуба мудрости.
В зависимости от того, на какой части челюсти возникает гнойное образование, выделяют несколько разновидностей абсцесса:
- Десневой абсцесс характеризуется локализацией на мягкой ткани слизистой оболочки, без затрагивания зубов или периодонтальной связки.
- Периодонтальная форма заболевания означает развитие воспаления в области пародонтального канала и корня зуба, что приводит к его подвижности.
- Периапикальный абсцесс предполагает проникновение инфекции внутрь зуба.
В видео подробно рассказывается о том, что такое абсцесс и о возможных причинах его возникновения.
Развитие абсцесса характеризуется возникновением следующих признаков:
- ноющая или пульсирующая боль в районе пораженного зуба, которая передается в десну и может утихать и снова возвращаться;
- возникновение в ротовой полости ощущения горечи;
- боль в зубе и десне во время надавливания, прикусывания и жевания;
- образование на дёсенной ткани язвы, в которой присутствуют гнойные выделения;
- припухлость и покраснение десны в районе поражения, на месте которого может образоваться белая головка гнойника при отсутствии лечения;
- возникновение неприятного запаха изо рта;
- боль при употреблении холодных или горячих блюд;
- припухлость и болезненность лимфатических узлов, расположенных под челюстью и в районе шеи;
- опухлость лица в районе челюсти.
При отмирании корня пораженного элемента зубного ряда некоторые симптомы могут исчезнуть, а общее состояние несколько улучшиться.
Однако это временное явление, на фоне которого инфекция продолжает проникать вглубь зубной ткани, распространяясь на соседние участки.
При несвоевременном обращении к стоматологу или недоброкачественном лечении, абсцесс способен повлечь за собой множество осложнений. Вот некоторые из них:
- Возникновение свища – канальца, через который гнойные массы выступают на поверхность десны.
- Поражение нервных волокон, которые окружают поврежденный зуб из-за распространения инфекции в костную ткань.
- Разрастание абсцесса в мягких тканях, что может стать причиной развития остеомиелита, ведущий к поражению костного мозга.
- Расшатывание и дальнейшее выпадение зубов.
- Поражение головного мозга в результате проникновения инфекции сквозь пробитую кость, которое может привести к смертельному исходу.
- Поражение внутренних органов и систем при распространении абсцесса через кровоток — отек легких, менингит, поражение сердца и сосудов, развитие диабета, заражение крови.
Поговорим здесь о тактике лечения катарального гингивита в зависимости от степени запущенности.
По этому адресу http://dr-zubov.ru/lechenie/bolezni-polosti-rta/chto-takoe-lejkoplakiya-i-chem-ona-opasna.html предлагаем подробный материал о лейкоплакии слизистой полости рта и методах лечения патологии.
Затем врач осуществляет осмотр, который начинается с пальпации подчелюстных и шейных лимфатических узлов.
За этим следует инструментальный осмотр ротовой полости пациента, при которой стоматолог оценивает состояние всех зубов и мягких тканей. Таким образом, выявляется наличие свищей, воспалений и язв слизистой оболочки.
Помимо визуального осмотра, для диагностики абсцесса используется рентгенограмма, которая помогает оценить состояние корней зубов, и составить план терапии.
Самостоятельно избавиться от абсцесса невозможно, как и дождаться его самоизлечения. В случае возникновения этого заболевания, необходимо незамедлительно обратиться за профессиональной стоматологической помощью.
На основании рентгенологического исследования стоматолог определяет, проникла ли инфекция в костную ткань.
Еще один метод терапии абсцесса – лечение инфицированных зубных каналов.
При помощи бормашины стоматолог осуществляет очистку открытых каналов, удаляет из них мельчайшие остатки пищи и скопления патогенных микроорганизмов. Далее, производится удаление из пульпы гноя.
При распространении инфекции на костную ткань зуба, консервативное лечение не принесет должного результата.
В этом случае стоматологи прибегают к крайней мере − удалению пораженного моляра, после которого осуществляется дренирование гнойных отложений через альвеолу.
Антибиотикотерапия применяется исключительно после назначения лечащего врача. Этот метод лечения используется для предотвращения распространения инфекции, снятия отечности и снижения риска возникновения осложнений.
Чаще всего для этих целей используются такие препараты, как Метронидазол, Амоксициллин и Тримокс. При необходимости купирования боли, врачи рекомендуют подходящие обезболивающие медикаменты.
Стоматологи не рекомендуют самостоятельно назначать себе какие-либо антибиотики, поскольку прием неподходящих препаратов в повышенной дозировке способен привести к поражению различных органов и систем.
В этой публикации мы расскажем о симптомах острого периодонтита.
При распространении инфекции на соседние ткани и органы, например, в область шеи либо челюсти, требуется незамедлительное оперативное вмешательство, которое производится после госпитализации больного в стационар отделения челюстно-лицевой хирургии.
При наличии кариозного повреждения и, в результате которого произошло проникновение в образовавшуюся полость инфекции, необходимо произвести ее чистку, устранение гнойных отложений и дезинфекцию обрабатываемых поверхностей.
После этого, производится пломбирование зуба. Такая методика лечения допустима лишь в случае, когда инфекция не успела проникнуть в костную ткань.
Чтобы ускорить вскрытие гнойного образования и предотвратить заражение соседних моляров врачи прибегают к назначению специальных антисептических растворов для полоскания ротовой полости.
Чаще всего в таких целях используют фурацилиновый, йодно-солевой или солевой состав. Из народных средств выделяют растительные отвары, обладающие противовоспалительным, антисептическим и болеутоляющим эффектом.
При возникновении первых признаков заболевания необходимо обратиться к стоматологу, так значительно снижается риск развития заболевания и появления осложнений.
Чтобы избежать возникновения абсцесса, стоматологи рекомендуют следовать таким правилам:
- регулярно и качественно осуществлять гигиенические процедуры по уходу за ротовой полостью с использованием правильно подобранной зубной щетки, пасты и иных приспособлений;
- своевременно устранять возникающие заболевания ротовой полости – кариес, гингивит, пародонтит и иные патологии;
- не менее раза в полгода проходить осмотр у стоматолога.
Об особенностях дентального абсцесса и методиках его лечения узнайте из видеоматериала.
Стоматологи утверждают, что чем быстрее человек, у которого образовался абсцесс зуба, обратится за профессиональной помощью, тем консервативней будет лечение и меньше риск развития осложнений.
Если вам приходилось сталкиваться с этим заболеванием, делитесь особенностями его протекания и методикой лечения в разделе комментариев в этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник



