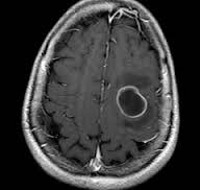
Абсцесс головного мозга (АГМ) – это очаговое поражение высшего отдела ЦНС со скоплением гноя в мозговом веществе, ограниченным капсулой. Гнойный компонент образуется в результате попадания в структуры головного мозга бактерий, грибковой инфекции, простейших микроорганизмов.
Распространенными возбудителями абсцесса являются такие формы патогенных агентов, как стафилококки, стрептококки, менингококки, протеи, эшерихия коли и др. Зачастую диагностируется одновременно две и более бактерии, а также комбинация анаэробных и аэробных инфекций. При этом абсцесс может быть одиночным и множественным. Проникновение в мозговые ткани гноеродного источника происходит контактным, травматическим, гематогенным путем.
Гнойное поражение мозга – явление достаточно редкое, но опасное. На 100 тыс. человек, госпитализированных в неврологический стационар, приходится 1 случай с данной патологией. Опасность прогрессирующего абсцесса состоит в развитии тяжелых осложнений: угнетение функций ЦНС, судорожные припадки, гидроцефалия (водянка головного мозга), воспаление костных вместилищ мозга и пр. Определяются очень высокие риски инвалидности и смертности.
Несмотря на факт широкого внедрения бактерицидных препаратов мощного действия, успехи микробиологической и тепловизионной диагностики, медико-статистический показатель уровня заболеваемости остается относительно константным.
- Патология может развиться на любом этапе жизни, но согласно статистике, средний возраст пациентов составляет от 35 до 45 лет.
- Распространенность случаев абсцесса головного мозга среди мужского и женского населения идет в соотношении 2:1. То есть, мужчины в 2 раза чаще подвержены заболеванию, чем женщины.
- Из 100% больных около 25% составляют дети и подростки, не достигшие 15 лет. Заболеваемость у малышей до двух лет на практике встречается крайне редко, преимущественно на фоне перенесенного менингита с грамположительной флорой.
- На почве перенесенного отита среднего уха болезнь достигает пика развития у детей и взрослых старше 40 лет.
- Последствия различных форм синуситов в виде АГМ в основном наблюдаются у людей 10-30 лет.
- Абсцессы головного мозга – преобладающий вид внутричерепных инфекционных процессов у ВИЧ-инфицированных больных. При ВИЧ чаще всего его возбудителем является токсоплазма (до 30% случаев).
К сожалению, вероятность летального исхода не исключена: смерть по причине АГМ наступает у 10% пациентов. Патология может угрожать и инвалидизацией, которая возникает у 50% больных, даже после лечения. У 1/3 оставшихся в живых пациентов, последствием АГМ становится эпилептический синдром.
Благоприятную почву для внедрения инфекции в мозг создает снижение иммунитета в сочетании с наличием патогенного источника в организме. На фоне угнетенной иммунной системы получить осложнение в виде внутричерепного абсцесса возможно даже от ангины, гайморита или отита. Акцентируем, острые воспаления среднего или внутреннего уха и придаточных пазух носа в 45% случаев являются виновниками абсцессов ГМ. Кроме того, часто источниками заражения выступают:
- хронические инфекции легких – бронхоэктатическая болезнь, пиоторакс, абсцедирующая пневмония;
- остеомиелит костей;
- холецистит;
- инфекционные патологии ЖКТ;
- инфекции органов малого таза.
Несколько реже причинными факторами являются осложнения следующих патологий:
- бактериальный эндокардит;
- наследственный геморрагический ангиоматоз;
- ВПС – врожденные пороки сердца;
- бактериальный менингит (традиционно осложняется абсцессом у детей, у взрослых в основном нет).
Также абсцессы головного мозга могут образоваться из-за развившегося гнойного осложнения после плановой нейрохирургической операции или тяжелой ЧМТ. Как правило, их обуславливает ауреус стафилококк. Постоперационные последствия составляют примерно 0,5%-1,5% в общей структуре абсцессов головного мозга. При пенетрирующих черепно-мозговых травмах, то есть при открытых ранениях черепа с нарушением целостности твердой мозговой оболочки, риск инфицирования с развитием гнойно-септического патогенеза крайне высокий.
Заражение мозга гноеродными бациллами может осуществляться по одному из механизмов:
- контактным путем – прямой перенос инфицированного материала через область, примыкающую к остеиту/остеомиелиту, или ретроградный через вены-эмиссарии (н-р, при ЛОР-инфекциях остеомиелитах челюсти и др.);
- гематогенным (метастатическим) путем – диссеминация возбудителя происходит через кровеносное русло из отдаленной (первичной) зоны локализации инфекции (как вариант, при эндокардитах, легочных поражениях, урогенитальных, кишечных инфекциях и т. д.);
- травматическим способом – заражение нервной ткани при непосредственном взаимодействии раневой поверхности с внешней средой (это – местное посттравматическое и послехирургическое инфицирование).
Особенно стоит подчеркнуть, что в значительной мере подвержены такой болезни ослабленные люди, имеющие сложные диагнозы: сахарный диабет, рак, наркомания, СПИД.
Патогистология заболевания складывается из отдельных 4 этапов, или стадий. Итак, что же происходит в тканях головного мозга, когда в них вселяется и активизируется коварный патоген?
- Первый этап – ранняя инфильтрация. В течение первых 3 суток после попадания болезнетворного агента формируется слабо отграниченный диффузный очаг воспаления с деструкцией мозговой ткани и отечностью вокруг.
- Второй этап – поздний церебрит. Центр очагового воспаления на 4-9 день претерпевает нагноение и некротизацию, что сопровождается образованием полости. Полость заполняет полужидкий гнойный экссудат. По внешней части скапливаются фибропласты.
- Третья стадия – зарождение глиозной капсулы. С 10-13 суток начинается закладываться защитная капсула абсцесса. Так, отмечается интенсификация роста слоя фибропластов, окаймленного ободком неоваскуляризации. Вместе с этим отмечается реактивный астрорцитоз.
- Последний этап (4 ст.) – окончательное формирование капсулы. Капсулярная составляющая вокруг заполненной гнойной полости полноценно уплотняется (в этом принимает участие реактивный коллаген). Некротический фокус приобретает четкие очертания.
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков.
Клинические признаки абсцесса головного мозга могут быть выражены по-разному – от жуткой головной боли до целого симптомокомплекса церебральных расстройств. Поле концентрации болевого синдрома в голове напрямую связано с локализацией гнойника. Но, заметим, локальные признаки могут быть не столь выраженными, а то и вообще отсутствовать. Подобное стечение ситуации препятствует своевременной диагностике, быстрому принятию специализированных мер терапии, от скорости которых зависит прогноз исхода. Симптоматика, которая должна послужить стимулом для немедленного обращения к врачу:
- интенсивные головные боли, они преимущественно бывают распирающего, давящего, пульсирующего характера в определенном месте (часто обостряются по утрам);
- лихорадочные явления с интоксикацией – озноб, гипертермия тела, тошнота, рвота, головокружения, упадок сил;
- гиперестезии различного вида – неприятные ощущения при прикосновении к коже, ползание мурашек и покалывание, непереносимость яркого света и шума;
- расстройство остроты зрения, проптоз глаза, отечность века, отек лица;
- нарушения со стороны органов слуха в виде ощущения звуков в ушах, снижения или обострения звукового восприятия;
- симптом Кернинга – невозможность разгибания нижней конечности из согнутого положения под углом 90 градусов в ТБС и коленном суставе;
- симптом Брудзинского – при пассивном сгибании одной ноги противоположная нога рефлекторно сгибается или при пассивном приведении головы вперед конечности невольно сгибаются;
- резкие болевые феномены по ходу тройничного и затылочного нерва, при надавливании на наружную стенку слухового прохода или на область скуловой кости;
- ригидность шейных мышц, затрудняющих опускание головы к груди и ее запрокидывание кзади;
- необъяснимые мышечные боли в конечностях, судороги, эпилептические припадки;
- нарушение сердечного и дыхательного ритма (брадикардия, рефлекс Кушинга), повышение систолического (верхнего) давления;
- нарастающее угнетение сознания с возможным падением в обморок, проблемы с координацией, заторможенность мозговой деятельности.
Каждый должен понимать, что подобные симптомы – не норма для организма, тем более, если они имеют тенденцию к повторению. Поэтому, чем недоволноваться и получить инвалидизирующие осложнения или подвергнуть себя смертельному риску, лучше лишний раз поволноваться и пройти дифференциальную диагностику. Если болезнь подтвердится, неотложно требуется квалифицированная медицинская помощь.
Подозревая заболевание, больного подвергают тщательным обследованиям для опровержения или установления факта его наличия на аргументированных основаниях. Необходимо учесть, что в позднем периоде клиническая картина сходна с клиникой опухолей головного мозга. Огромную роль в диагностике играет принцип дифференцирования. Он базируется на данных анамнеза об инфекционно-воспалительных заболеваниях пациента и применении методов визуализационного исследования.
Компьютерная томография с контрастом – основополагающий метод, позволяющий отличить гнойный патогенез в мозговых тканях от внутричерепных новообразований, установить точное место локализации, размер, вид и множественность очага, перифокальные признаки. В качестве вспомогательных приемов диагностики для уточнения диагноза применяются:
- магниторезонансное исследование;
- эхоэнцефалография;
- церебральная ангиография;
- абсцессография.
Пациенту выписывают направления на общие лабораторные анализы, которые являются обязательной частью любой программы диагностики. Но, как обозначают специалисты, лабораторные тесты, в отличие от нейровизуализационных способов, ключевой роли не играют в постановке диагноза. Например, СОЭ, высокие значения С-реактивного белка, повышенное содержание лейкоцитов характеризуют множество состояний организма, связанных с воспалениями и инфекциями. То есть, это не конкретизированные, а общеинфекционные показатели. Более того, посевы на бактериемию в доминирующем количестве (почти у 90% пациентов) в итоге оказываются стерильными.
Данная патология относится к проблеме нейрохирургического профиля, почти всегда ее лечат хирургическим путем. Обязательно оперативное вмешательство должно сочетаться с антибиотикотерапией. Нейрохирурги в зависимости от тяжести медицинской проблемы, показаний и противопоказаний применяют 3 способа хирургического устранения мозгового абсцесса.
- Простое приточно-отточное дренирование гнойной полости. Хирургическое вмешательство подразумевает выведение гноя через установленное в капсулу катетерное устройство. Процедура проводится под местной анестезией. После откачивания патологической жидкости, промывания полости физраствором выполняется введение бактерицидных лекарств. Лечение может продолжаться несколько суток, поэтому дренажные элементы не убираются до завершения терапии.
- Стереотаксическая биопсия внутримозговых абсцессов. Оперативное вмешательство осуществляется по аналогии с малоинвазивной процедурой дренирования. Но в данном случае используется пункционный метод. Полость очага пунктируют, промывают раствором антисептика и/или антибиотиком в жидкой форме определенной концентрации. Процедура подходит людям с глубоко расположенным патогенезом или пациентам в критичном состоянии, нуждающимся в экстренной лечебной помощи. Пункционная аспирация может также выступать частью подготовки к открытой операции.
- Классическая открытая операция удаления гнойного образования. Это – радикальная операция под контролем интраоперационного микроскопа, включающая «выпиливание» костного лоскута в проекции области нагноения, рассечение твердой мозговой оболочки. Сеанс проходит под общим наркозом. Через созданный доступ гнойную каверну частично опорожняют от патологической субстанции. Далее выполняется щадящая энцефалотомия с последующим выделением и резекцией капсулы. После капсулотомии и проведенного гемостаза операционное поле промывают антисептиком и дренируют. Твердую мозговую оболочку ушивают, черепной дефект закрывают костным лоскутом, последний фиксируется. Рассеченные кожные покровы сопоставляются и послойно ушиваются.
Консервативная инъекционная, пероральная антибиотикотерапия в усиленном и продолжительном режиме уместна сугубо в начале развития инфекционного процесса, когда прошло не более 14 суток. При этом размеры очага не должны превышать 2 см в диаметре, максимум 3 см, а проблемный участок не должен иметь признаков формирования капсулы.
На практике, все же специалисты чаще имеют дело уже с запущенной болезнью, имеющей отграничительную капсулу. Безоперационный подход здесь нецелесообразен, с проблемой борются исключительно при помощи выше озвученных оперативных вмешательств.
Нейрохирургию мозга – технически сложнейшее вмешательство на самом уязвимом органе ЦНС – следует доверять проверенным специалистам высокого уровня. Россия имеет незавидные позиции в данном направлении. Увы. Предпочтительнее оперироваться за границей, в клиниках, безупречно оснащенных передовыми кадрами (нейрохирургами, анестезиологами, реабилитологами и пр.), высокотехнологичным оборудованием для диагностики и хирургии. Это позволит вам рассчитывать на минимизацию вероятности развития интра- и послеоперационных последствий: остеомиелита черепных костей, эпилепсии, гидроцефалии, мозговой гематомы, парализации тела и т. д.
Центральный Военный Госпиталь г.Прага.
Отличная нейрохирургическая база, что подтверждают мировые эксперты и отзывы пациентов, находится в Чехии. Чешские медучреждения признаны передовыми по оказанию оперативной помощи больным с разными поражениями нервной системы, включая операции по поводу абсцессов головного мозга любой локализации и тяжести.
В Чехии все услуги хирургии – это продуманные инновационные тактики, которые предполагают безопасный доступ, комфортное и безболезненное перенесение манипуляций, быструю реабилитацию и восстановление качества жизни до уровня здорового человека. Стоят здесь процедуры на мозге головы в 2 раза меньше, чем в Германии или Израиле, и это при не менее качественном исполнении лечебного процесса.
https://www.ncbi.nlm.nih.gov/books/NBK441841/
https://www.medicalnewstoday.com/articles/185619.php
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga-epidemiologiya-etiologiya-patogenez-gistopatologiya-obzor-literatury
источник
Медицинский справочник болезней
Абсцесс мозга. Причины, виды, симптомы, стадии развития и дифференциальнвя диагностика абсцессов мозга.
Абсцесс мозга — ограниченное скопление гноя в веществе мозга.
- В этиологии заболевания большое значение имеют гнойные процессы среднего и внутреннего уха (отогенные абсцессы).
- Абсцессы мозга, обусловленные поражением придаточных пазух носа, встречаются значительно реже.
- Большую роль играет травма черепа, особенно огнестрельная.
- Однако основное значение имеют метастатические абсцессы, обусловленные чаше всего гнойными процессами в легких (бронхоэктазы, эмпиемы, абсцессы);
- Реже гнойные метастазы являются следствием поражения других органов.
Абсцессы мозга чаще встречаются в молодом возрасте, преимущественно у мужчин.
Патоморфологические изменения в нервной системе в начальной фазе заболевания проявляются в виде очагового гнойного менингоэнцефалита.
Следующая стадия — некроз ткани и образование полости абсцесса: к некротическим изменениям присоединяются экссудативные и инфильтративные процессы.
В дальнейшем вокруг полости абсцесса формируется капсула. Инкапсулированная полость может существовать длительное время без клинических проявлений. После опорожнения абсцесса образуются линейные рубцы. В некоторых случаях остаются кисты, наполненные серозным содержимым.
Клиническая картина характеризуется общемозговыми и очаговыми симптомами, а в острой стадии — общеинфекционными.
Начало болезни обычно сопровождается головной болью, рвотой, высокой температурой, брадикардией, оглушенностью.
Больные вялы, апатичны. Иногда наблюдаются диспепсические явления, нарушения сна. Нередко возникают изменения на глазном дне в виде разной степени застоя, иногда развивается неврит зрительных нервов. Характерно наличие менингеальных симптомов, причем может наблюдаться их диссоциация, т. е. отсутствие симптома Кернига при наличии ригидности мышц затылка.
Наиболее часто абсцессы локализуются в височной доле мозга, мозжечке и лобной доле.
Абсцессы височной доли мозга,
Абсцессы височной доли мозга, как правило, отогенной природы. При левосторонней локализации они характеризуются амнестической и реже сенсорной афазией. Типичны гемианопсия, эпилептические припадки, расстройства слуха, реже нарушения вкуса и обоняния, а также координаторные расстройства. Наряду с очаговыми симптомами выявляются дислокационные признаки, обусловленные сдавлением либо смещением среднего мозга, в основном в виде синдрома Вебера: частичное поражение глазодвигательного нерва на стороне очага и симптомы пирамидной недостаточности различной интенсивности на противоположной стороне. Иногда наблюдаются двусторонние симптомы поражения глазодвигательных нервов и пирамидных путей.
Абсцессы мозжечка.
Основными симптомами являются статические и динамические расстройства координации: гомолатеральная гемиатаксия и снижение мышечного тонуса, дисдиадохокинез, падение больных в сторону очага поражения или назад, горизонтальный крупноразмашистый нистагм в сторону очага, дизартрия. Может быть вынужденное положение головы, поворот подбородка в противоположную абсцессу сторону или наклон головы вперед и вниз, реже парез взора и девиация глазных яблок обычно в здоровую сторону, геми- и монопарезы, тонические судороги, поражение VII, IX, X, XII черепных нервов.
Абсцессы лобных долей по частоте занимают третье место после абсцессов височной доли и мозжечка. Их диагностика трудна в связи с бедностью симптоматики. Могут наблюдаться джексоновские припадки, моно- или гемипарезы, моторная афазия, изменения психики, дизартрия, апраксия конечностей, хватательный рефлекс, атаксия, каталепсия, нистагм.
Абсцессы теменной и затылочной долей встречаются значительно реже. Для них характерна очаговая симптоматика.
Очень редко встречаются Абсцессы спинного мозга, сопровождающиеся болью в спине, интенсивность которой зависит от локализации процесса, с последующим присоединением корешковых болей. В зависимости от течения абсцедирования (острого, подострого, хронического) развиваются симптомы нарастающего сдавления спинного мозга вплоть до пара- или тетрапареза (-плегии).
Стадии развития абсцессов.
В течении абсцесса мозга выделяют отдельные стадии.
- В начальной стадии отмечают повышение температуры, общемозговые и менингеальные симптомы.
- Скрытая стадия характеризуется улучшением состояния больного и сопровождается недомоганием, умеренной головной болью, небольшой температурой.
- Явная стадия заболевания сопровождается очаговыми симптомами мозгового абсцесса. Возможны как ремиссии, так и осложнения абсцесса мозга — гнойный менингит либо прорыв гноя в желудочки мозга.
В крови — умеренный лейкоцитоз со сдвигом формулы влево и увеличение СОЭ. Давление цереброспинальной жидкости, как правило, повышено, количество клеток колеблется от нормального уровня до высокого (тысячи клеток); максимальный цитоз отмечается в начальной стадии болезни, когда регистрируются лимфоциты и полинуклеары, при этом количество белка не превышает 1 г/л. Содержание сахара в цереброспинальной жидкости может быть снижено. Падение его уровня указывает на осложнение абсцесса менингитом.
При спинальном абсцессе наблюдается блок подпаутинного пространства. На рентгенограммах черепа могут выявляться признаки внутричерепной гипертензии.
Диагностика.
Для диагностики абсцесса мозга используют:
- эхоэнцефалографию,
- электроэнцефалографию,
- люмбальную пункцию,
- ангиографию и
- компьютерную томографию.
Диагноз абсцесса основывается на данных анамнеза (острое инфекционное начало, наличие очагов гнойной инфекции), клинической картине и результатах дополнительных методов исследования.
Дифференциальный диагноз.
Дифференциальный диагноз проводят с опухолями, энцефалитом, синустромбозом, гнойным менингитом. Опухоли головного мозга отличаются от абсцесса более медленным течением, отсутствием оболочечных симптомов и воспалительных изменений в крови и цереброспинальной жидкости; при синустромОрзе отмечаются выраженные менингеальные симптомы, повышение внутричерепного давления, очаговые симптомы, поражение черепных нервов.
Лечение хирургическое.
До и после операции назначают массивные дозы антибиотиков с учетом чувствительности к ним микроорганизмов, дегидратирующие средства.
Примерно половина больных, успешно оперированных по поводу абсцессов головного мозга, сохраняют трудоспособность; при спинальных абсцессах прогноз хуже.
Профилактика абсцессов головного мозга заключается в своевременном и правильном лечении первичных гнойных процессов, а при черепно-мозговых ранениях — в полноценной первичной обработке раны.
источник
Абсцесс головного мозга – это ограниченное скопление гноя в веществе мозга. Наиболее часто абсцессы бывают внутримозговыми, реже — эпи-субдуральными. Причиной абсцесса мозга являются стрептококки, стафилококки, пневмококки, менингококки, кишечная палочка и др. Наиболее часто в клинике встречаются контактные абсцессы (связанные с близко расположенным гнойным очагом) — гнойными процессами в костях черепа, придаточных полостях носа, глазнице, мозговых оболочках, гнойных воспалениях ушей. Метастатические абсцессы чаще всего связаны с заболеваниями легких — пневмонией, абсцессом и др. Они глубинные и множественные. Травматические абсцессы обязаны своим происхождением открытым травмам черепа.
КЛИНИКА. Выделяют симптомы:
общеинфекционные — повышение температуры, озноб, лейкоцитоз крови, увеличение СОЭ, признаки хронического инфекционного заболевания (бледность, слабость, похудание);
общемозговые, появляющиеся вследствие повышения внутричерепного давления: головная боль, рвота, застойные диски зрительных нервов, брадикардия, психические расстройства. Обращает на себя внимание вялость больного, замедленность мышления. Постепенно могут развиваться оглушенность, сонливость и кома. Могут быть эпиприпадки;
очаговые, зависящие от локализации абсцесса в лобных, височных долях, мозжечке.
В ликворе отмечаются плеоцитоз лимфоцитарный, повышение уровня белка и давления. При подозрении на абсцесс мозга показаны компъютерная, магнитно-резонансная томография или радиоизотопная сцинтиграфия. На ранней стадии формирования абсцесса компъютерная томография выявляет гомогенную зону пониженной плотности, которая в последующем окружается кольцом контрастного усиления, а по ее периферии располагается зона пониженной плотности, соответствующая перифокальному отеку. С помощью ЭХО-ЭГ можно обнаружить смещение срединных структур, но ее данные не всегда надежны. Для установления первичного очага прибегают к рентгенографии грудной клетки, эхокардиографии, ультразвуковому исследованию органов брюшной полости. Рентгенография черепа и компъютерная томография помогает выявлять остеомиелит костей черепа, синусит, отит, мастоидит.
ПРОГНОЗ. Смертность держится на высоком уровне (40 — 60%). Самый плохой прогноз у больных с множественными метастатическими абсцессами.
ЛЕЧЕНИЕ проводят оперативное. В ранней фазе, когда еще не сформировалась капсула, при небольших множественных или недоступных для оперативного вмешательства абсцессах возможна консервативная терапия (под контролем компъютерной томографии). Используют комбинацию антибактериальных средств (метронидазол, цефалоспорины III поколения, оксациллин). Необходимо санировать первичный очаг. При наличии признаков внутричерепной гипертензии назначают осмотические диуретики и кортикостероиды.
Возникает при попадании в желудочно-кишечный тракт человека яиц свиного солитера. Частая локализация цистицерка — головной мозг, глаза, мышцы. Продолжительность жизни паразита в мозге от 5 до 30 лет.
Цистицерк представляет собой наполненный прозрачной жидкостью пузырь размером от горошины до грецкого ореха. Локализуются в мягких мозговых оболочках на основании мозга, в поверхностных отделах коры, в полости желудочков, где они могут свободно плавать. Погибая, паразит обызвествляется, однако, оставаясь в мозге, поддерживает хронический воспалительный процесс.
КЛИНИКА. Наблюдаются в основном симптомы раздражения, а признаки выпадения отсутствуют или выражены очень слабо. Симптомы раздражения проявляются приступами, протекающими по типу локальных джексоновских и общих судорожных эпилептических припадков. В тяжелых случаях возможно возникновение эпилептического статуса.
Для цистицеркоза типичны разнообразные изменения психики. Они выражаются в невротическом синдроме, а также в более тяжелых состояниях: возбуждении, депрессии, галлюцинаторно-бредовых явлениях, корсаковском синдроме.
Внутричерепная гипертензия и отек мозга обусловливает приступообразную, интенсивную головную боль, головокружение, рвоту, застойные диски зрительных нервов.
ДИАГНОСТИКА. При исследовании цереброспинальной жидкости обнаруживаются лимфоцитарный и эозинофильный цитоз, иногда повышение уровня белка, в некоторых случаях — сколекс и обрывки капсулы цистицерка. В крови часто отмечается эозинофилия. Диагностическую ценность имеет РСК крови и особенно цереброспинальной жидкости с использованием цистицеркозного антигена. На рентгенограмме черепа иногда обнаруживаются рассеянные мелкие образования с плотными контурами — обызвествленные цистицерки, которые могут находиться также в мышцах конечностей, шеи, груди. Иногда цистицерк выявляется на глазном дне. На глазном дне отмечаются застойные диски зрительных нервов.
ЛЕЧЕНИЕ. Показания к удалению цистицерков возникают в тех случаях, когда они располагаются в желудочках мозга и могут быть причиной острой окклюзии ликворных путей. При локализации в других отделах мозга показания к операции возникают реже в связи с диссеминацией процесса и выраженностью воспалительных изменений.
ПРОФИЛАКТИКА. Необходимы соблюдение правил личной гигиены, соответсвующая обработка пищевых продуктов, овощей, фруктов. Санитарный надзор на бойнях за свиными тушами.
ПРОГНОЗ. При множественном цистицеркозе и цистицеркозе IY желудочка прогноз всегда серьезный.
источник
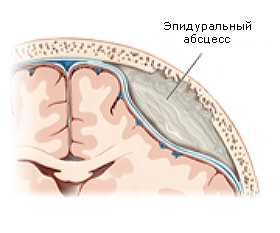
Это заболевание угрожает жизни больного, поэтому важное место в лечении абсцесса мозга занимает правильная и своевременная диагностика.
В медицине имеется классификация абсцессов головного мозга.
По месту скопления гнойного содержимого относительно оболочек 
- Внутримозговым (гной локализуется в самом веществе головного мозга).
- Субдуральным (очаг гноя расположен под твердой оболочкой головного мозга).
- Эпидуральным(гной локализуется над твердой оболочкой головного мозга).
- Первентрикулярный абсцесс.
По месту локализации очага абсцесса в головном мозге различают:
- Абсцесс височной области головного мозга.
- Абсцесс лобной области головного мозга.
- Абсцесс мозжечка.
- Абсцесс затылочной доли головного мозга.
- Абсцесс теменной доли головного мозга.
По этиологии, или причине возникновения, абсцессы головного мозга подразделяются на:
- Абсцессы, возникшие после
черепно-мозговой травмы (открытой или закрытой).
- Метастатические гематогенные абсцессы (возникшие, как осложнение абсцесса легких,бронхоэктазии, эндокардита и других серьезных заболеваний).
- Риногенные абсцессы (возникшие по причине гнойного ринита, фарингита, синусита).
- Отогенные абсцессы мозга (возникающие после гнойных евстахиита, отита, мастоидита, лабиринтита).
- Абсцессы вследствие несоблюдения стерильности при введении лекарственных препаратов внутривенно.
В 20% случаев абсцессов головного мозга источник и причину бактериемии тканей мозга обнаружить не удаётся.
По развитию гнойного воспаления в головном мозге абсцессы имеют четыре стадии:
- Начальная стадия.
- Скрытая стадия.
- Явная стадия.
- Терминальная стадия.
- Наиболее частой причиной возникновения абсцессов головного мозга служат
воспалительные заболевания в других органах и тканях организма – например, хроническая и острая пневмония, эмпиема плевры, абсцессы различной локализации, чаще – в легких. Инфицирование мозга происходит вследствие попадания из воспаленного участка тела инфицированного тромба – эмбола–по кровеносным сосудам в мозг.
- Если причиной возникновения абсцесса мозга служат открытые черепно-мозговые травмы, путь попадания инфекции – прямой, через рану.
- При наличии у больного гнойного синусита, гайморита, фронтита, гнойного отита инфекция может проникнуть в головной мозг двумя путями – ретроградным, то есть – по синусам оболочек и венам мозга, и прямым – проникновение через твердую оболочку головного мозга, формируя абсцесс инфицированного его участка.
- Абсцессы головного мозга возникают иногда после нейрохирургических операций – как правило, у ослабленных больных с тяжелым течением заболевания.
Возбудители гнойного воспаления головного мозга:
- Чаще всего возбудителями гнойного абсцесса головного мозга гематогенной природы являются стрептококки.
- При отогенных абсцессах головного мозга преобладают возбудители энтеробактерии.
- При открытых травмах головного мозга, повлекших за собой абсцесс, возбудителями чаще являются стафилококки, и несколько реже — энтеробактерии.
В 30% случаев абсцессов головного мозга возбудителя воспаления выделить не удается, потому что лабораторный анализ гнойного содержимого показывают его стерильность.
Развитие абсцессов головного мозга включает в себя несколько этапов:
- На начальной стадии– на 1-3 сутки — у больного может диагностироваться
энцефалит. Если лечение началось на данной стадии заболевания, то процесс легко прекращается. Иногда заболевание регрессирует самостоятельно.
- С 4 по 9 дня заболевания, если оно не было остановлено на предыдущем этапе, воспаление нарастает. В головном мозге возникает полость с гнойным содержимым, которая может увеличиваться.
- На 10-13 день формирования абсцесса в головном мозге формируется плотная капсула вокруг очага воспаления, которая препятствует распространению процесса на другие участки мозга.
- С 14-х суток капсула вокруг абсцесса головного мозга может ещё больше уплотняться, вокруг неё формируется зона глиоза. Дальнейшее развитие заболевания различно – оно может регрессировать на данной стадии, или же продолжать развиваться, нередко образовывая новые очаги воспаления и абсцессов.
Симптомы абсцесса головного мозга:
- На начальных стадиях –
- Признаки общей интоксикации организма – лихорадка, озноб, повышение температуры тела, тяжелое состояние больного, тошнота, рвота, головокружение.
- Симптомы раздражения мозговых оболочек – менингеальный синдром.
- Стойкая головная боль, которая может усиливаться после небольшого напряжения, пульсировать, распирать.
- Ригидность затылочных мышц.
- Симптомы Брудзиньского, Кёрнига.
- Больной не переносит яркий свет и звуковые раздражители.
- Сознание больного может нарушаться, вплоть до комы. Больной может быть гипервозбужден.
- Гипертензия.
- Брадикардия.
- Отек дисков зрительных нервов (по результатам исследования глазного дна).
- На стадии полного развития абсцесса головного мозга:
- Как правило, происходит улучшение состояния больного, симптомы общей интоксикации немного стихают.
- Сохраняется внутричерепная гипертензия.
- Появляются параличи, судороги, эпилептические припадки, может нарушаться чувствительность различных участков тела, возникать афазия, нарушение полей зрения.
Наиболее информативными в отношении абсцессов головного мозга, его локализации и стадии развития, а также причины возникновения и возбудителя, в настоящее время являются следующие диагностические методы:
- Общий анализ крови: на начальной стадии формирования абсцесса
наблюдается ядерный сдвиг влево, увеличение СОЭ, полинуклеарный лейкоцитоз. В стадии капсулирования абсцесса наблюдается нормальное количество лейкоцитов в крови, или чуть повышенное.
- Компьютерная томография: результаты диагностики зависят от стадии развития заболевания. На начальных стадиях этот метод диагностики может не предоставить явных результатов наличия абсцесса. На более поздних стадиях заболевания КТ более информативна.
- Электрофизиология: очень достоверный метод в диагностике абсцесса ГМ.
- Магнитно-резонансная томография: Этот метод диагностики рассматриваемого заболевания является наиболее информативным – по его результатам может назначаться лечение, даже без проведения бактериологического лабораторного анализа.
- Эхоэнцефалоскопия: назначается, если по каким-то причинам невозможно выполнить КТ и МРТ. Данное исследование помогает выявить смещение структур головного мозга, что указывает на сдавливание тканей абсцессом.
- Краниография: помогает определить признаки гипертензии внутри черепа.
- Бактериологическое лабораторное исследование гнойного содержимого абсцесса: Этот метод помогает выявить возбудителя абсцесса для более точной терапии. Гной извлекается из полости абсцесса посредством пункции очага.
- Рентгенография черепа, области грудной клетки и т.д.: Этот метод позволяет выявить первоисточник абсцесса головного мозга, очаг инфекции, которая привела к возникновению абсцесса.
Абсцесс головного мозга необходимо дифференцировать от опухолей ГМ, поэтому очень большое значение в постановке правильного диагноза имеет правильная расшифровка результатов диагностики и сбор данных анамнеза.
источник
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения — стереотаксической пункции абсцесса.
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причиной образования гематогенных абсцессов головного мозга чаще всего являются воспалительные процессы в легких (бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). В таких случаях бактериальным эмболом становится фрагмент инфицированного тромба (из сосуда на периферии воспалительного очага), который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где и фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
В случае открытой проникающей черепно-мозговой травмы абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
При гнойно-воспалительных процессах в придаточных пазухах носа (синусит), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae. При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными.
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга. В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре. На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза. На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. В случае абсцесса головного мозга без черепно-мозговой травмы или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. В случае исчезновение абсцесса (по данным нейровиуализационных исследований) назначают флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей. У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение таких пациентов должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу. Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
источник
Абсцесс головного мозга представляет собой патологическое состояние, при котором гнойный экссудат скапливается в полости черепа. Данное заболевание влечет за собой большую опасность для человека. Согласно статистике, примерно в десяти процентах случаев оно заканчивается летальным исходом, а в пятидесяти — становится причиной инвалидизации больного человека. Сама по себе такая патология встречается относительно редко. Она диагностируется примерно у одного человека на десять тысяч населения.
В зависимости от локализации патологического очага абсцесс головного мозга разделяется на три основные формы: внутримозговую, субдуральную и эпидуральную. Внутримозговая форма подразумевает под собой локализацию гноя внутри вещества головного мозга. При субдуральной форме гнойный экссудат скапливается непосредственно под твердой мозговой оболочкой, а при эпидуральной — над ней.
В подавляющем большинстве случаев абсцесс головного мозга развивается вторично на фоне какого-либо другого заболевания. Основным провоцирующим фактором его возникновения является инфекционная флора, которая может проникать в полость черепа посредством открытой черепно-мозговой травмы или с током крови из других инфекционных очагов. Наиболее часто причиной формирования этой болезни являются воспалительные заболевания легких. Гораздо реже устанавливается взаимосвязь с перенесенными инфекциями со стороны сердечно-сосудистой системы или желудочно-кишечного тракта.
На долю травматической природы абсцесса головного мозга приходится около двадцати процентов случаев. Здесь инфекционная флора попадает в полость черепа непосредственно через открытую рану. Помимо этого, нередко свою роль в развитии данной болезни играют инфекционные очаги, локализующиеся в области придаточных пазух носа, а также в среднем и внутреннем отделах уха. В некоторых редких случаях воспалительный процесс может являться результатом хирургических вмешательств на головном мозге. Однако это встречается преимущественно у очень ослабленных больных.
Наиболее часто в качестве возбудителей данного заболевания выступают стрептококки, стафилококки и энтеробактерии. При этом стафилококки проникают преимущественно при травматическом повреждении, а стрептококки и энтеробактерии — гематогенным путем. Интересным моментом является то, что у людей с выраженными иммунодефицитными состояниями нередко высеиваются плесневые грибы, относящиеся к роду Aspergillus. Стоит заметить, что выделение возбудителя не всегда представляется возможным. Примерно в тридцати процентах случаев никакие микроорганизмы при посеве не обнаруживаются.
В развитии абсцесса головного мозга выделяют несколько последовательно сменяющих друг друга стадий. Первая стадия (первые — третьи сутки) характеризуется формированием ограниченного воспалительного очага в веществе головного мозга. На этом этапе патологический процесс является еще обратимым и может регрессировать как самостоятельно, так и при применении антибактериальных средств. Вторая стадия (четвертые — девятые сутки) сопровождается прогрессированием воспаления и появлением полости, заполненной гнойным экссудатом. Такая полость может увеличиваться в своих размерах. Третья стадия (десятые — тринадцатые сутки) проявляется формированием вокруг гнойной полости соединительнотканной капсулы, которая препятствует ее дальнейшему росту. Примерно на третьей неделе болезнь переходит в четвертую стадию. Отмечается окончательное уплотнение капсулы, что может сопровождаться регрессом патологии или углублением гнойной полости.
При таком заболевании какие-либо специфические симптомы не выделяются. Наиболее характерным признаком является выраженная головная боль, которая становится наиболее интенсивной даже при малейших движениях. На этом фоне больной человек может предъявлять жалобы на приступы головокружения, тошноты и рвоты, а также на повышение температуры тела.
В целом симптомы при данном патологическом процессе напрямую зависят от локализации очага и его размеров. Как правило, наблюдаются очаговые нарушения, которые как раз и определяются местоположением гнойной полости. Нередко клиническая картина дополняется ригидностью затылочных мышц и другими менингеальными признаками. В тяжелых случаях развивается нарушение сознания.
Очень часто отмечается присоединение таких симптомов, как эпилептические припадки, повышение артериального давления и урежение частоты сердечных сокращений. Эпилептические припадки в ряде случаев становятся первым клиническим проявлением этого заболевания.
Как мы уже говорили, данная патология является опасной для жизни больного человека. Нередко она становится причиной эпилепсии, гидроцефалии или отека головного мозга.
В связи с тем, что клиническая картина абсцесса головного мозга не имеет каких-либо специфических признаков, в обязательном порядке прибегают к дополнительным методам исследования. Наиболее информативными из них являются компьютерная томография и магнитно-резонансная томография. При этом на ранних этапах развития патологического процесса более точные данные выдает именно магнитно-резонансная томография.
В том случае, если возможности прибегнуть к помощи этих методов нет, могут проводиться краниография и эхоэнцефалоскопия.
В данном случае терапия может складывать как из консервативных, так и из хирургических методов. На ранних стадиях развития заболевания назначаются антибактериальные препараты. Совместно с антибактериальными средствами нередко используются глюкокортикостероиды. Неэффективность проведенного лечения или наличие большого очага вынуждают прибегать к помощи хирургического вмешательства.
Основным методом профилактики является своевременное лечение имеющихся инфекционных очагов в организме. Помимо этого, необходимо соблюдать все правила обработки раневых поверхностей в области черепа.
источник
Абсцесс головного мозга — очаговое скопление гноя в веществе головного мозга и является жизнеугрожающим состоянием, требующим незамедлительного лечения и быстрой идентификации при помощи инструментальных методов исследования.
Эпидемиология.
- Заболеваемость: примерно 1:100 000 в год
- М:Ж=2,3:1
- К группе высокого риска относятся пациенты с иммунодефицитом, СПИДом, а также больные, которым проводилась трансплантация костного мозга или органов.
Классификация
По этиологии:
- риногенные абсцессы мозга (вследствие гнойных ринитов, синуситов)
- отогенные абсцессы мозга (вследствие гнойных отитов, лабиринтитов, евстахиитов, мастоидитов)
- абсцессы в результате черепно-мозговой травмы
- метастатические абсцессы в результате гнойных поражений других органов, преимущественно лёгких.
По расположению очага абсцесса:
- абсцесс височной доли
- абсцесс мозжечка
- абсцесс лобной доли
- абсцесс теменной
- абсцесс затылочной доли
Клинические проявления.
Клинические проявления неспецифичны в тех случаях, когда нет убедительных данных за воспалительный процесс или сепсис.
Повышение ВЧД, судороги и фокальные неврологические нарушения – наиболее частые симптомы. В худших случаях многие абсцессы распространяются на вентрикулярную систему, что приводит к внезапному быстрому ухудшению состояния больного, и соответственно предвещает неблагоприятный исход.
Абсцесс головного мозга является следствием роста патогенных микроорганизмов в паренхиме головного мозга, изначально приводящих к церебриту, а в дальнейшем – к формированию абсцесса.
Наиболее частым этиологическим фактором является прямое распространение инфекции (синусит, воспалительный процесс в среднем ухе), реже – гематогенная диссеминация. Еще реже абсцесс головного мозга формируется после травмы или хирургических манипуляций.
Выделяют 4 стадии абсцесса, как патоморфологически, так и радиологическими:
• ранний церебрит
• поздний церебрит
• ранняя инкапсуляция
• поздняя инкапсуляция
Факторы риска:
Факторы риска при гематогенной диссеминации включают в себя:
• левосторонний сброс крови при врожденных пороках сердца или легочная артериовенозной мальформация или фистуле
• бактериальный эндокардит (при внутривенном введении лекарств)
• заболевания легких (абсцесс легкого, бронхоэктазы, эмпиема)
• синоназальные инфекции
• зубной абсцесс
• сепсис
Микробиология:
• Streptococcus sp: 35-50%, особенно S. pneumoniae
• стерильный – 25 %
• смешанный: варьирует в зависимости от источника в пределах 10-90%
• Staphylococcus aureus и S. epidermidis – при нейрохирургических операциях
• Гр (-) флора – чаще у младенцев
• листерия – у беременных и пожилых
• у новорожденных – стрептококк группы B и кишечная палочка
Наиболее частые возбудителя у пациентов с иммунодефицитом:
• Toxoplasma gondii
• Nocardia asteroides
• Candida albicans
• Listeria monocytogenes
• Mycobacterium sp
• Aspergillus fumigatus
Картина абсцесса и на КТ, и на МРТ имеет схожие признаки, хотя МРТ способна лучше отличить абсцессы от очагов поражения с кольцевым усилением.
По стадиям:
1. Ранний церебрит:
• может быть невидимым на КТ;
• плохо отграниченная кортикальная или субкортикальная гиподенсивная область с масс-эффектом и отсутствием контрастного усиления (или со слабым усилением)
2. Поздний церебрит:
• очаг поражения с кольцевидным усилением и гиподенсивным центром, лучше определяемый по сравнению с 1-ой стадией
3. Ранняя инкапсуляция:
• пораженная область с четким кольцевидным контрастным усилением, которая имеет гиподенсивное внешнее кольцо и гиперденсивное внутреннее (симптом «двойного кольца») – в большинстве случаев
4. Поздняя инкапсуляция:
• очаг с кольцевидным контрастным усилением с утонченной капсулой и уменьшенной гиподенсивной центральной полостью;
У пациентов с подозрением на абсцесс должны получены пре- и постконтрастные изображения при невозможности выполнения МРТ.
Типичные признаки:
• изо- или гиперденсивное кольцо ткани равномерной толщины
• центральное низкое затухание (жидкость/гной)
• окружающая область низкой плотности (вазогенный отек)
• вентрикулит
• обструктивная гидроцефалия возможна при внутрижелудочковом прорыве
МРТ – более чувствительный и в совокупности с МРС и DWI более специфичный метод диагностики церебральных абсцессов.
1. Т1:
• низкая интенсивность центральной области (гиперинтенсивна по отношению к ЦСЖ)
• низкая интенсивность периферических областей (вазогенный отек)
• кольцевидное усиление
• может быть вентрикулит
2. Т2/FLAIR:
• высокая интенсивность центральной области (гипоинтенсивна по отношению к ЦСЖ, не ослабляется на FLAIR)
• высокая интенсивность периферических областей (вазогенный отек)
• капсула абсцесса может выглядеть как тонкий обод низкой интенсивности
3. DWI/ADC:
• высокий DWI-сигнал обычно в центре
• представляет истинную ограниченную диффузию (низкий сигнал на ADC, обычно -650+/-160 * 10^-6 mm^2/s)
• периферическая или неоднородная ограниченная диффузия; данная находка не является такой постоянной, поскольку около половины очагов с кольцевидным усилением могут не являться абсцессами
• значения ADC возрастают при успешном лечении
4. SWI:
• низкая интенсивность обода: замкнутый в 90%, гладкий в 75%; в большинстве случаев совпадает с ободом при контрастном усилении
• симптом «двойного кольца»: гиперинтенсивная линия, расположенная внутри низкоинтенсивного обода
5. МР перфузия:
- rCBV снижен в окружающей зоне отека по сравнению и с нормальным белым веществом, и с отеком в случае высоко злокачественных глиом.
6. МР спектроскопия:
- увеличение пика сукцината – относительно специфичная черта, но не для всех абсцессов; могут быть высокие уровни лактата, ацетата, аланина, валина, лейцина и изолейцина, Cho/Crn отношение и уровень NAA снижены.
Лечение медикаментозное с применением различных антибиотиков, витаминов и ноотропных средств и нейрохирургическое, заключающееся в удалении абсцесса. Прогноз обычно благоприятный. Летальность исхода ниже 10 % .
Профилактика
Полноценное питание (употребление свежих овощей и фруктов, мясных продуктов, приём витаминов А, Е, С, а также витаминов группы B. Достаточный объём хирургической помощи по обеззараживанию раны при черепно-мозговых травмах. Своевременное лечение гнойных процессов в придаточных пазухах носа, внутреннем и среднем ухе. Своевременное лечение очагов инфекции в организме: фурункулов (гнойное воспаление волосяных луковиц), пневмонии (воспаление ткани легкого).
источник

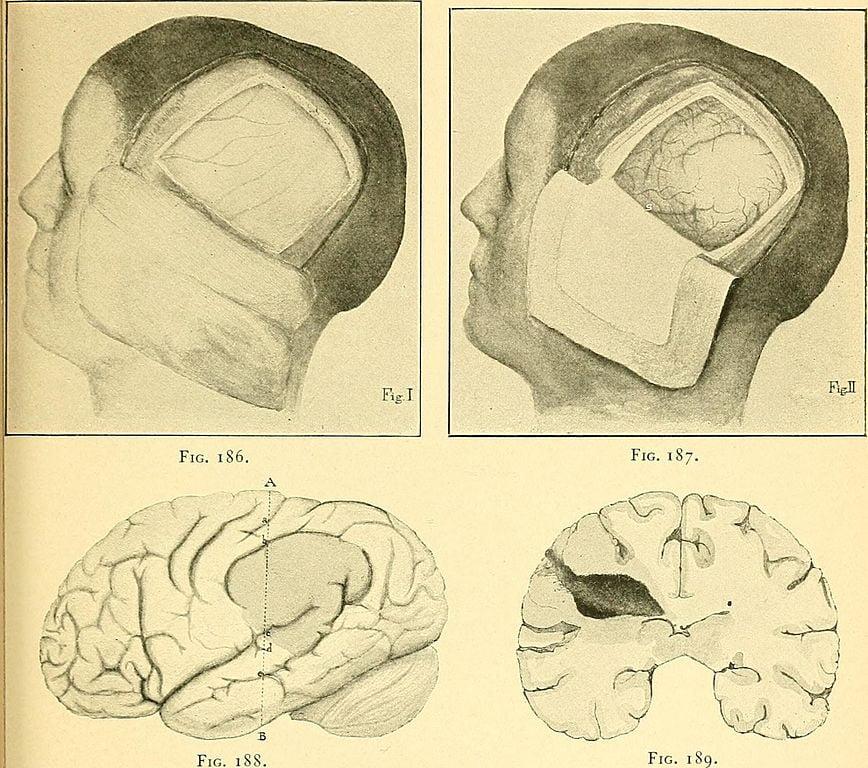
 черепно-мозговой травмы (открытой или закрытой).
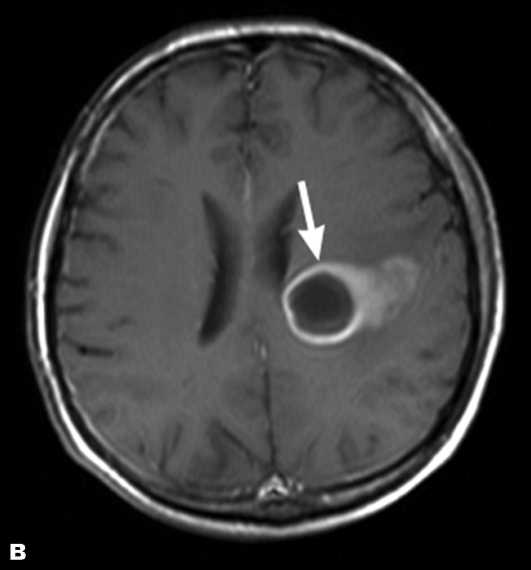
черепно-мозговой травмы (открытой или закрытой).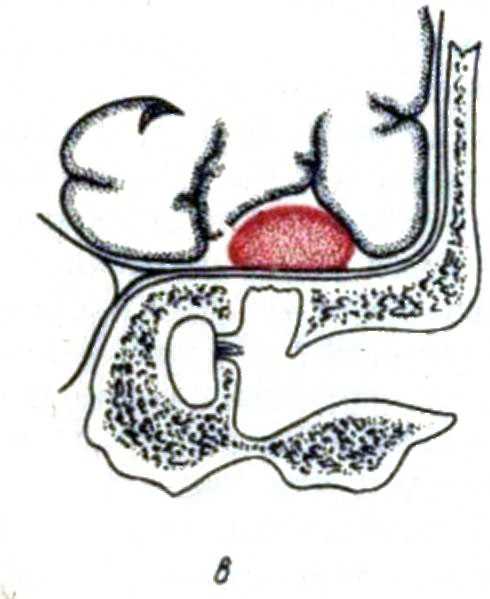 воспалительные заболевания в других органах и тканях организма – например, хроническая и острая пневмония, эмпиема плевры, абсцессы различной локализации, чаще – в легких. Инфицирование мозга происходит вследствие попадания из воспаленного участка тела инфицированного тромба – эмбола–по кровеносным сосудам в мозг.
воспалительные заболевания в других органах и тканях организма – например, хроническая и острая пневмония, эмпиема плевры, абсцессы различной локализации, чаще – в легких. Инфицирование мозга происходит вследствие попадания из воспаленного участка тела инфицированного тромба – эмбола–по кровеносным сосудам в мозг.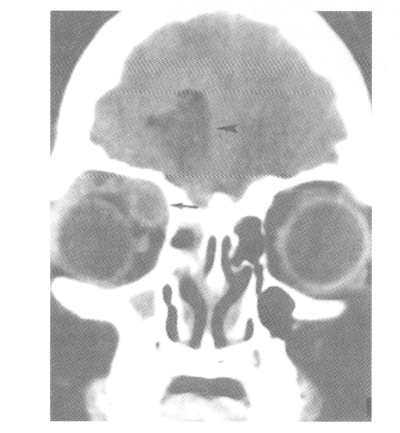 энцефалит. Если лечение началось на данной стадии заболевания, то процесс легко прекращается. Иногда заболевание регрессирует самостоятельно.
энцефалит. Если лечение началось на данной стадии заболевания, то процесс легко прекращается. Иногда заболевание регрессирует самостоятельно.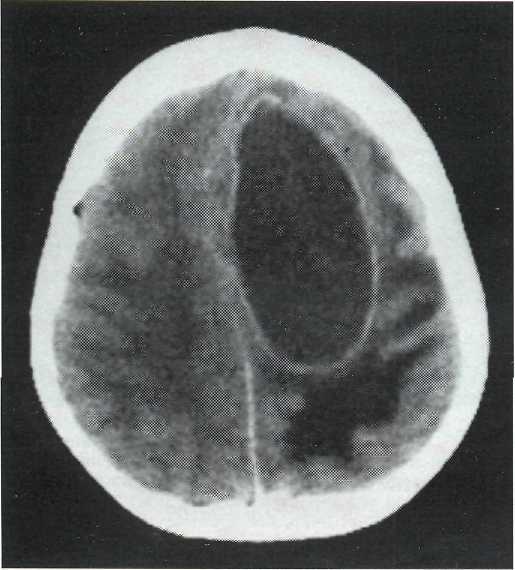 наблюдается ядерный сдвиг влево, увеличение СОЭ, полинуклеарный лейкоцитоз. В стадии капсулирования абсцесса наблюдается нормальное количество лейкоцитов в крови, или чуть повышенное.
наблюдается ядерный сдвиг влево, увеличение СОЭ, полинуклеарный лейкоцитоз. В стадии капсулирования абсцесса наблюдается нормальное количество лейкоцитов в крови, или чуть повышенное.