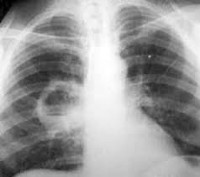
Абсцесс лёгкого — патология органов дыхания, сопровождающаяся образованием гнойных полостей в лёгочных тканях. Возбудители — бактерии. Чаще золотистый стафилококк. Абсцесс различается по формам течения, поражает одно лёгкое или два, а возникает в любом возрасте. Без корректного лечения патология приводит к опасным осложнениям, в том числе к летальному исходу.
Абсцесс лёгкого делится по типу течения.
Абсцессы подразделяются на первичные, вызванные патогенными микроорганизмами, и вторичные, возникшие как следствие осложнений других заболеваний. Также абсцессы протекают в лёгкой степени, средней и тяжёлой. Последняя самая опасная, так как существует риск развития осложнений. Кроме того, патология делится на две формы течения — острая и хроническая. При этом симптомы, прогнозы, методы лечения и состояние пациента различаются. Абсцесс лёгкого имеет код по МКБ 10 — J85.1 (с образованием пневмонии), J85.1 (без диагностированной пневмонии).
Абсцесс лёгкого всегда сопровождается негативной симптоматикой.
Наиболее частый механизм формирования абсцесса лёгкого острой формы — попадание в организм болезнетворных микробов. Первая фаза определяется образованием полостей в лёгких. На начальном этапе формируется один или несколько очагов поражения. При этом симптоматика отмечается сразу и беспокоит пациента в виде:
- высокой температуры;
- лихорадки с ознобом;
- сухого кашля;
- болей в груди;
- затруднённого дыхания.
На второй фазе полости в бронхах прорываются, во время кашля отходит мокрота гнойного характера, нередко с примесями крови. При этом болевые ощущения в области груди усиливаются, отмечаются ярко выраженные хрипы при дыхании, а температура держится на высоких отметках. Прорыв абсцесса обычно происходит на 7—14 сутки после возникновения.
Обратите внимание. Острая форма патологии длится меньше, чем 6 недель, и при комплексном лечении заканчивается выздоровлением. Если не принимать меры по устранению болезни, то она быстро переходит в хроническую стадию, что приводит к осложнениям.
Осложнённая форма абсцесса лёгкого требует срочного лечения.
Хронический абсцесс лёгкого возникает как осложнение острой формы патологии. Это происходит из-за отсутствия лечения или недостаточного терапевтического эффекта после приёма назначенных медикаментов. Хронической формой принято считать заболевание, которое протекает больше 6—8 недель.
Из симптомов при этом отмечается высокая температура тела, боли в грудной клетке и сильный кашель с отхождением гнойной мокроты. Отличительная особенность хронического течения — чередование периодов ремиссии (без проявления симптомов) с обострением, сопровождающимся ухудшением состояния пациента.
Возбудители патологического процесса — болезнетворные микроорганизмы.
Факторов, которые влияют на возникновение и развитие патологического процесса, несколько:
- Отсутствие лечения пневмонии.
- Сердечно-сосудистые патологии.
- Сахарный диабет тяжёлой стадии.
- Обструктивная болезнь лёгких (хронического течения).
- Туберкулёз, рак лёгких и прочие воспалительные болезни ЛОР-органов (гингивит, синусит, тонзиллит).
К большой группе риска относятся люди, злоупотребляющие алкоголем, у которых в полубессознательном состоянии возникают неконтролируемые рвоты. При этом рвотные массы попадают в полость лёгких, за счёт чего возникают абсцессы. Также к развитию патологии склонны люди, часто подвергающиеся переохлаждению, и пациенты с ослабленным иммунитетом.
Первые симптомы — повышенная температура и кашлевой синдром.
Как уже говорилось выше, симптоматика различается в зависимости от этапов формирования патологии и формы течения:
- температура тела на начальном этапе развития может повышаться незначительно;
- кашель сухой, а боли в груди усиливаются при вдохе и выдохе;
- лихорадочное состояние сопровождается повышенным потоотделением;
- по мере развития болезни появляется отдышка, головные боли и тошнота;
- у многих отмечается потеря аппетита и слабость.
После того как абсцессы начинают вскрываться, появляется внезапный мокрый кашель с отхождением гнойной мокроты (до 1 литра в течение суток и больше).
Обратите внимание. Симптомы в период вскрытия гнойников становятся менее выраженными, а самочувствие пациента улучшается. Однако, если не лечить болезнь, облегчение будет кратковременным, и в ближайшее время патология начнёт прогрессировать.
Сначала врач прослушивает лёгкие и собирает анамнез.
Чтобы поставить точный диагноз, назначаются такие процедуры, как:
- Общие анализы кала, мочи и крови.
- Биохимический анализ крови.
- Исследование мокроты.
- Рентгенография лёгких.
При невозможности определения полной клинической картины проводятся дополнительные диагностические мероприятия:
- ЭКГ (электрокардиография).
- МРТ лёгких (магнитно-резонансная томография).
- Пикфлоуметрия — измерение скорости выдоха (для определения функций лёгких).
- Бронхоскопия (исследование дыхательных путей).
В случае подозрения на плеврит (заболевание лёгких) назначается плевральная пункция. После проведённой диагностики врач назначает необходимые терапевтические меры — медикаменты или операционное вмешательство.
Методы лечения зависят от вида абсцесса лёгкого.
Чаще всего терапевтические мероприятия проводятся в условиях стационара, так как болезнь достаточно опасная и требует постоянного контроля врача-пульмонолога. Если лечение предусматривает приём медикаментов, то пациенту выписываются лекарства, представленные в таблице:
| Группа препаратов | Наименование |
|---|---|
| Антибиотики | Цефалоспорины — «Цефтриаксон», аминогликозиды — «Гентамицин» или фторхинолоны — «Ципрофлоксацин». |
| Иммуномодуляторы | «Ликопид», «Амиксин», «Циклоферон». |
| Сульфаниламиды | «Сульфаниламид», «Норсульфазол». |
| Антистафилококковые | Антистафилококковая плазма (если патология вызвана стафилококком). |
| Медикаменты, разжижающие мокроту, и, устраняющие отдышку | Муколитические — «Амброксол». «Лазолван», бронхолитики — «Эуфиллин». |
Для снятия симптоматики, сопровождающей болезнь, предназначаются жаропонижающие, противорвотные, обезболивающие. Чтобы укрепить организм выписывают поливитаминные комплексы и диетотерапию со специальным лечебным меню. Питание во время абсцесса лёгкого должно быть сбалансированным, богатым белками и полезными микроэлементами.
Для отхождения мокроты делается лечебный массаж, а для нормализации дыхания выполняется дыхательная гимнастика. В случае отсутствия терапевтического эффекта врач принимает решение о хирургическом лечении:
- прокол абсцесса — выполняется специальной иглой, после чего полости обрабатываются антисептическими медикаментами, а затем в них вводятся антибиотики;
- дренирование полостей абсцесса — сначала делается разрез в грудной стенке. Затем в абсцесс вводится специальная дренажная трубка, подключённая к медицинскому аппарату, с помощью которой происходит откачивание гнойного содержимого;
- удаление части или целого лёгкого — метод, как правило, требуется при больших очагах поражения тканей лёгкого или при хронической форме течения.
После операции пациенту назначаются медикаменты, диетотерапия, соблюдение постельного режима. Хорошие результаты показывает фитотерапия (лечение травами). При абсцессе лёгкого применяют зверобой, ромашку, болотную сушеницу, горькую полынь, эвкалипт.
Важно! Антибиотики и другие препараты подбираются врачом в зависимости от вида инфекции, вызвавшей абсцесс. При бесконтрольном употреблении лекарств болезнь устранить невозможно, поэтому самолечение категорически запрещено.
Без лечения болезнь стремительно прогрессирует и приводит к лёгочным кровотечениям, плевриту, а также летальному исходу. Если абсцесс лёгкого диагностировался на первых стадиях, а терапевтические мероприятия начаты вовремя, то риск опасных осложнений снижается. При правильном лечении полное выздоровление наступает через 6—8 недель.
Табакокурение вызывает абсцесс лёгких.
Чтобы не допустить развития болезни, соблюдайте меры профилактики:
- В холодное время года носите тёплую одежду и избегайте переохлаждения.
- Своевременно лечите вирусные и инфекционные патологии.
- Откажитесь от вредных привычек, в том числе табакокурения, алкоголя и прочего.
- Занимайтесь спортом и употребляйте полезную пищу.
Для поддержки иммунитета принимаются поливитаминные комплексы (по согласованию с врачом). Во избежание возникновения простудных болезней, которые являются причиной появления абсцесса лёгкого, избегайте скоплений людей в периоды сезонных эпидемий.
Кроме того, следует остерегаться травм грудной клетки и соблюдать правила гигиены (мытьё рук и продуктов).
Врач высшей квалификационной категории. Имею оконченное высшее образование во Владивостокском государственном медицинском институте по специальности дерматология. Опыт работы в сфере косметологии и дерматологии — 15 лет. Регулярно посещаю международные мастер-классы, а так же являюсь постоянным участником международных конгрессов и симпозиумов.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Абсцесс легкого является инфекционным процессом и вызывается бактериями или грибами. Наиболее часто причиной абсцесса легкого служат бактероиды, золотистый стафилококк, стрептококк, клебсиелла, синегнойная палочка, пневмококк, грибы, а также смешанная флора.
Микроорганизмы попадают в легкое через бронх или с током крови из имеющихся в организме очагов инфекции.
Обычно абсцессы развиваются:
- как осложнение пневмонии (воспаление легких);
- при закупорке бронха (опухолью, инородным телом) и нарушении проходимости по нему, что ведет к застаиванию слизи в нижних отделах и присоединению инфекции;
- при попадании в дыхательные пути желудочного содержимого;
- на фоне сепсиса (тяжелое инфекционное заболевание, обусловленное попаданием микроорганизмов в кровь и характеризующееся развитием гнойных воспалительных очагов в различных органах).
Предрасполагающие факторы:
- курение;
- употребление алкоголя;
- переохлаждение;
- нарушения со стороны иммунной системы (снижение защитных сил организма);
- наличие хронических заболеваний дыхательной системы (например, хронический бронхит – воспаление бронхов);
- грипп.
Врач пульмонолог поможет при лечении заболевания
- Сбор жалоб (повышение температуры тела, ознобы, одышка, кашель, сначала сухой, потом с большим количеством мокроты с неприятным запахом, общая слабость).
- Сбор анамнеза (истории развития) заболевания – выяснение обстоятельств возникновения болезни (например, ухудшение на фоне пневмонии (воспаление легких), после переохлаждения).
- Общий осмотр (осмотр кожных покровов, грудной клетки, выслушивание легких с помощью фонендоскопа).
- Общий анализ крови – обнаруживает признаки воспаления (увеличение количества лейкоцитов, ускорение СОЭ (скорость оседания эритроцитов)).
- Биохимический анализ крови – обнаруживает признаки воспаления (снижение уровня общего белка и альбуминов, увеличение гамма-глобулинов, фибриногена, С-реактивного белка).
- Анализ мокроты на предмет выявления возбудителей и их чувствительности к антибиотикам.
- Рентгенография органов грудной клетки – позволяет обнаружить абсцесс.
- Компьютерная томография (КТ) – позволяет более детально определить характер изменений в легких при недостаточно ясных данных рентгенографии.
- Фибробронхоскопия – метод, позволяющий осмотреть дыхательные пути и имеющиеся в них патологические образования изнутри с помощью специального аппарата (бронхоскоп), вводимого в бронхи.
- Гигиена дыхательных путей – направлена на удаление гнойной мокроты:
- постуральный дренаж — использование определенного положения тела для лучшего отхождения мокроты (как правило, мокрота лучше отходит в положении на противоположном расположению абсцесса боку);
- вибрационный массаж грудной клетки;
- дыхательная гимнастика;
- санационная бронхоскопия – удаление мокроты с помощью специального аппарата, вводимого в бронхиальное дерево, с введением в полость абсцесса муколитиков (средств, разжижающих вязкую мокроту), антибиотиков и антисептиков.
- Медикаментозная терапия:
- антибиотики – основные препараты для лечения абсцесса. Вводятся внутривенно для обеспечения лучшего попадания внутрь абсцесса;
- антисептики;
- муколитики — средства, разжижающие вязкую мокроту;
- отхаркивающие средства – улучшают отхождение мокроты;
- дезинтоксикационные средства – направлены на устранение интоксикации организма и нормализацию работы всех органов и систем;
- иммуномодуляторы (средства, стимулирующие иммунную систему организма) – в период ремиссии;
- кислородотерапия – ингаляции кислорода с помощью специального аппарата.
- Хирургическое лечение:
- пункция — прокол абсцесса специальной иглой, удаление гноя, промывание полости абсцесса антисептиками с последующим введением в полость антибиотиков. Применяется при малых размерах (менее 5 см в диаметре) абсцесса, его расположении в краевых участках легкого и плохом отхождении гнойных масс через бронх;
- торакоцентез и дренирование полости абсцесса – процедура, представляющая собой введение в полость абсцесса через разрез грудной стенки специальной трубки, которая подсоединяется к аппарату, способствующему « отсасыванию» гноя. Показано при большом размере абсцесса (более 5 см в диаметре) и тяжелом состоянии пациента;
- удаление части (доли) или целого легкого – основной метод лечения хронических абсцессов.
- Переход в хроническую форму.
- Дыхательная недостаточность – дефицит кислорода в организме.
- Пиопневмоторакс – прорыв абсцесса в плевральную полость (полость, образованная внешней оболочкой легких) со скоплением в ней гноя и воздуха.
- Эмпиема плевры – гнойное воспаление плевры (внешняя оболочка легких).
- Легочное кровотечение.
- Распространение гнойного процесса на здоровое легкое.
- Образование вторичных бронхоэктазов – деформации бронхов с развитием в них хронического гнойного воспаления.
- Септикопиемия – проникновение микроорганизмов в кровь с развитием гнойных очагов в различных органах (например, в печени, головном мозге).
- Своевременное и адекватное лечение заболеваний легких (например, пневмонии – воспаления легких).
- Отказ от курения и употребления алкоголя.
- Избегание переохлаждений.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача пульмонолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Абсцесс легкого (лат. Abscessus pulmonum) представляет собой гнойное расплавление легочной ткани в виде ограниченного очага, окруженного воспалительным валиком.

Пути проникновения инфекции в легкие различны. Профессор С. И. Спасокукоцкий разделил легочные нагноения на 6 групп:
- эмболические;
- обтурационные;
- аспирационные;
- матапневмонические, возникающие как исход пневмонии;
- паразитарные (эхинококк, актиномикоз);
- травматические.

Первичный абсцесс легкого обычно возникает остро при ранениях грудной клетки, аспирации инородных тел, после операции на верхних дыхательных путях (удаление миндалин и т. д.). Возможно также развитие абсцесса гематогенным или лимфогенным путем, когда инфекция заносится в легкие из отдаленного гнойного очага в организме.
Расплавление легочной ткани (абсцесс легкого) может произойти и без участия микробов. Например, при распадающихся опухолях или инфарктах легкого может образоваться полость в результате нарушения кровообращения в определенном участке. В таких случаях омертвение легочной ткани предшествует нагноению.
Абсцесс легкого характеризуется наличием или множественных гнойников, расположенных в одном или обоих легких. Посла опорожнения абсцесса образуется полость. Вокруг полостей имеются воспалительные инфильтраты. При расплавлении легочной ткани, острые абсцессы окружены тонким воспалительным валиком, хронические – фиброзной капсулой. При длительном течении заболевания развивается склероз окружающей легочной ткани.
В клинической картине абсцесса легких различают два периода:
- до вскрытия абсцесса;
- после вскрытия абсцесса.
Первый период, когда происходит формирование абсцесса, имеет в разных случаях различную длительность, но в среднем продолжается 10-12 дней. В начале заболевания больные жалуются на общее недомогание, слабость, озноб, кашель со скудной мокротой, боль в грудной клетке. При расплавлении легочной ткани, наблюдается лихорадка, сначала умеренно высокая, потом постепенно становится ремитирующей, а затем гектической. Даже при небольших абсцессах отмечается одышка.
При пальпации грудной клетки в некоторых случаях определяется болезненность по межреберьям на больной стороне. Этот симптом связан с вовлечением в процесс костальной плевры. Может быть, отставание в акте дыхания одной половины грудной клетки, соответствующей воспалению. Голосовое дрожание зависит от локализации очага воспаления. При периферическом расположении голосовое дрожание нередко усилено, а при глубоком – не изменено.
При перкуссии можно определить притупление перкуторного звука на больной стороне, особенно при метапневмонических абсцессах. Выслушивание в начальных стадиях и при глубоко расположенных абсцессах отклонений от нормы не обнаруживает. При более поверхностно расположенном абсцессе дыхание над зоной поражения везикулярное ослабленное, иногда с бронхиальным оттенком. В некоторых случаях определяются жесткое дыхание и рассеянные сухие хрипы.
Важным объективным критерием в диагностике абсцесса легкого является картина крови. Характерным считается нейтрофильный лейкоцитоз (15000-20000 в 1 мм 3 ) со сдвигом влево, а иногда вплоть до миелоцитов, и значительное ускорение РОЭ. В моче может быть обнаружено небольшое количество белка (до 0,33%).
При расплавлении легочной ткани, исследование мокроты до вскрытия абсцесса ничего характерного не дает.
Рентгенологическая картина абсцесса в первом периоде заболевания почти ничем не отличается от обычной пневмонии или туберкулезного инфильтрата: определяется крупноочаговое затемнение с неровными краями и нечеткими контурами.

При абсцессе легкого, при осмотре обращает на себя внимание лихорадочный вид больного. При вовлечении в процесс плевры наблюдается отставание больной половины грудной клетки при дыхании. После опорожнения полости от гноя в зависимости от ее локализации и величины физикальные данные могут быть различными. При перкуссии при больших и поверхностно расположенных абсцессах определяется тимпанит. Дыхание может быть жестким (как при не вскрывшемся абсцессе), бронховезикулярным или бронхиальным, а при крупных содержащих воздух полостях с наличием отводящего бронха – амфорическим. Обычно на ограниченном участке выслушиваются звонкие влажные средне- и крупнопузырчатые хрипы. Если одновременно обнаруживается диффузный бронхит с большим количеством хрипов, это затрудняет определенно локализации гнойника.
При абсцессе легкого, в крови отмечается лейкоцитоз с нейтрофилией и сдвигом влево и ускорение РОЭ. В тяжелых, длительно текущих случаях развивается железодефицитная анемия.
Ценные сведения дает исследование мокроты. При стоянии она делится на три слоя: верхний – пенистый, слизистый, средний – большой, жидкий, серозный и нижний – гнойный. При микроскопическом исследовании мокроты, кроме большого количества лейкоцитов и эритроцитов, находят эластические волокна, а также кристаллы холестерина и жирных кислот. О прекращении распада легочной ткани судят по отсутствию в мокроте эластических волокон. Бактериальная флора обильная, чаще кокковая; при лечении антибиотиками становится скудной.
Рентгенологическое исследование после опорожнения полости дает характерное просветление с уровнем жидкости, который меняется в зависимости от положения больного. Если дренажный бронх располагается у дна полости, что бывает при абсцессах верхушек легких, то уровень жидкости не определяется. Это связано с тем, что все содержимое полости стекает и выводится через отводящий бронх. При расплавлении легочной ткани, полость абсцесса со всех сторон окружена каймой воспалительной ткани с размытым наружным контуром. При множественных абсцессах отмечается несколько уровней.
Клиническое течение абсцесса легкого и его заживление зависят от локализации полости, возможности ее опорожнения и сопутствующих осложнений. Большая часть абсцессов излечивается с образованием очагового пневмосклероза на месте бывшей полости, но в 30-40% случаев излечение не наступает, и они становятся хроническими. Затяжному течению нагноения способствуют хронические заболевания легких (бронхоэктатическая болезнь, пневмосклероз, рак легких и т. д.). Различают следующие осложнения абсцесса легких:
- прорыв гнойника в плевральную полость с развитием пиопневмоторакса;
- легочное кровотечение;
- возникновение новых абсцессов легких;
- метастазы абсцессов в мозг, печень, селезенку и другие органы.
- Возникающие осложнения утяжеляют клиническое течение легочных нагноений и ухудшают прогноз заболевания.


При отсутствии улучшения под влиянием консервативной терапии через 1-2 месяца нужно ставить вопрос о хирургическом вмешательстве. Если процесс быстро прогрессирует, особенно при наличии большого распада, то оперируют через 2-3 недели. Операция состоит в удалении доли, а при множественных абсцессах – иногда и целого легкого.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмонии и бронхита, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом и курением.
источник
Абсцесс легкого – очаг воспаление легочной ткани с ее распадом и образованием гнойной полости. Данная патология развивается, как правило, на фоне инфекционного поражения легких. Развитие воспалительного процесса может привести к закупорке бронхов, что ведет к ухудшению оттока мокроты с дальнейшей гибелью и распадом пораженного участка легкого. Так образуются гнойные массы, которые отделяются от остальных тканей капсулой. Спустя некоторое время абсцесс прорывается, и гнойное содержимое выходит в бронхи и человек может откашляться. После этого полость абсцесса сжимается и образуется рубец или уплотненная ткань.
Абсцесс легкого представляет собой инфекционный процесс, который вызывается бактериями или грибками. Чаще всего причиной данной патологии являются бактероиды, золотистый стафилококк, клебсиелла. Стрептококк, пневмококк, синегнойная палочка, а также смешанная патогенная флора. Микроорганизмы могут попадать в легкие через бронхи или же с током крови из уже имеющихся очагов инфекции.
Как правило, абсцессы легкого возникают в качестве осложнений пневмонии, при закупорках бронхов, при попадании в дыхательные пути желудочного содержимого, а также на фоне сепсиса.
Предрасполагающими факторами к развитию абсцесса легкого могут быть курение, переохлаждение, чрезмерное употребление алкогольных напитков, нарушения в работе иммунной системы, а также наличие хронических заболеваний дыхательных органов.
До прорыва абсцесса у больного отмечается высокая температура тела, озноб, повышенная потливость, одышка, кашель, а также боль в грудной клетке. Из общих симптомов возможно снижение аппетита, общая слабость и головные боли.
После того, как абсцесс прорывается, у больного начинает беспокоить кашель с обильным выделением мокроты. Мокрота окрашена в темный цвет и имеет неприятный запах. На этом этапе температура тела снижается до нормальных показателей, а общее состояние больного улучшается.
Изначально проводится сбор анамнеза и общий осмотр больного. При анализе крови обнаруживаются признаки воспаления, а именно – увеличение количества лейкоцитов и СОЭ. При биохимическом анализе крови обнаруживается снижение уровня общего белка и альбуминов, увеличение С-реактивного белка и гамма-глобулинов. Проводится бактериологический анализ мокроты с дальнейшим определением чувствительности микроорганизмов к антибиотикам.
Из инструментальных методов диагностики может проводиться рентгенография органов грудной клетки, компьютерная томография и фибробронхоскопия.
В зависимости от причин возникновения абсцесс легкого может быть первичным и вторичным. Первичный абсцесс развивается при травматических повреждениях легкого, а вторичный – на фоне какой-нибудь патологии дыхательных путей.
По локализации патологического процесса выделяют центральный и периферический абсцесс легкого.
По течению абсцесс легкого может быть острым (до 6 недель) и хроническим (более 6 недель). Хроническая форма обычно характеризуется сменой периодов ремиссии и обострения. По тяжести течения различают легкую, среднетяжелую и тяжелую форму заболевания.
Появление симптомов абсцесса легкого (особенно на фоне заболевания дыхательной системы) требуют срочного обращения к врачу-терапевту.
Для удаления гнойной мокроты может проводиться постуральный дренаж, вибрационный массаж грудной клетки, специальная дыхательная гимнастика или санационная бронхоскопия.
Медикаментозная терапия заболевания включает в себя применение фторхинолонов, сульфаниламидных лекарственных препаратов (бисептол), антибиотиков, антисептических препаратов, муколитических средств. В лечении абсцесса легкого также могут применяться иммуномодуляторы, дезинтоксикационные средства и кислород.
При необходимости проводится хирургическое лечение:
- пункция абсцесса;
- торакоцентез и дренирование абсцесса;
- удаление части легкого (или целого легкого).
Абсцесс легкого может давать такие осложнения:
- переход в хроническую форму;
- пиопневмоторакс;
- дыхательная недостаточность;
- эмпиема легких;
- дальнейшее распространение гнойного процесса на здоровое легкое;
- образование бронхоэктазов;
- легочное кровотечение;
- септикопиемия.
Основной профилактической мерой в отношении абсцесса легкого является своевременное и адекватное лечение заболеваний дыхательной системы.
источник

Одним из наиболее опасных воспалений является абсцесс легкого, имеющий яркую клиническую картину и быстро ухудшающий общее состояние пациента.
Абсцесс легкого характеризуется гнойно-деструктивными проявлениями. В ходе воспалительного процесса образуется один или несколько внутренних нарывов (полостей) в легких (в паренхиме) с гноем. Воспаление сопровождается интоксикацией и лихорадкой.
По статистике чаще всего патология диагностируется у мужчин работоспособного возраста. Причем большинство (2/3) заболевших злоупотребляли алкоголем. Это информация к размышлению.
С точки зрения медицины, принято говорить, что тот самый нарыв образуется путем расплавления ткани. Образуется полость, ограниченная как бы пленкой (пиогенная мембрана). И внутри этой полости собирается гной.
Абсцессы могут встречаться во всех паренхиматозных органах, а также в коже, подкожной клетчатке и других мягких тканях. Возникают они вследствие проникновения в ткани гноеродных микроорганизмов и только при условии сохранного иммунитета.
Абсцесс легкого – это ситуация, при которой бактерии проникают в паренхиму органа.
Происходит это тремя путями – через бронхи, с током крови или с током лимфы. Оказываясь в ткани легкого, микроорганизмы провоцируют возникновение воспаления и разрушают паренхиму.
Абсцесс легкого – это воспаление, при котором образуется полость, заполненная гноем, которая может опорожняться (дренироваться) самостоятельно через рядом лежащий бронх.
Для некоторых абсцессов характерно рецидивирующее заполнение гноем после опорожнения.
Этиологическими факторами абсцесса могут быть гноеродные бактерии, грибы или, реже, простейшие. К числу последних относится 
Причины возникновения абсцесса легкого могут быть следующими:
- пневмонии и пневмониты;
- бронхоэктатическая болезнь;
- туберкулезный процесс ;
- инфаркт и гангрена легкого;
- гнойные заболевания зубочелюстного аппарата, например, кариес;
- аспирация содержимого желудка во время рвоты;
- сепсис в стадии септикопиемии.
Очень редко возникают первичные абсцессы, когда микроорганизмы попадают в легкие из окружающей среды и воспаление сразу идет по пути образования абсцесса.
Попасть в паренхиму легкого микроорганизмы могут тремя путями:
- Бронхогенный. В этом случае возбудитель либо изначально проникает в организм через бронхи, либо находится в ротовой полости, откуда вместе с воздухом проникает в легкое.
- Лимфогенный. Этот путь осуществляется в том случае, если очаг инфекции находится в легких или близлежащих тканях и микроорганизмы перемещаются оком лимфы.
- Гематогенный. Процесс распространения возбудителя током кровью получил название сепсис. В случае, если возникают гнойные очаги в разных органах из-за перемещения микроорганизмов по кровеносным сосудам, говорят о септикопиемии.

Респираторный синдром проявляется кашлем с отделением мокроты. Продуктивный кашель – свидетельство того, что абсцесс дренируется через бронх. Количество мокроты зависит от величины абсцесса и диаметра бронха, с которым он связан.
Возможно развитие и других симптомов, но встречаются они реже и только в том случае, если выполняются определенные условия. Боль в грудной клетке выраженной интенсивности, связанная с актом дыхания, возникает в том случае, если абсцесс расположен близко к плевре.
Сухой кашель еще до прорыва содержимого в бронх может возникнуть, если крупный абсцесс сдавливает бронхиальное дерево.
Стоит учитывать, что общеинфекционный синдром хорошо выражен в первую фазу заболевания, когда абсцесс закрыт. Во вторую фазу, когда происходит отток гноя, интоксикация значительно уменьшается, температура тела постепенно нормализуется.
Абсцесс в своем развитии проходит несколько фаз – от формирования воспаления до его разрешения, от заполнения полости, до ее опорожнения и заживления.
Под действием этиологического фактора постепенно воспаление распространяется от центра к периферии. Погибшие нейтрофильные лейкоциты вместе с фрагментами некротизированного легкого и погибшими бактериями образуют гной.
Таким образом образуется полость, стенками которой являются несколько рядов плотно расположенных друг к другу иммунных клеток, а содержимым – гнойный экссудат.
Со временем абсцесс может прорвать стенку бронха, вследствие чего содержимое его полости выйдет наружу. Дренированные абсцессы постепенно опорожняются, а затем либо заживают, либо переходят в хроническую форму.
Фибробласты – это клетки, синтезирующие коллаген – основной элемент соединительной ткани, они в стенке абсцесса легкого есть всегда. Если полость опорожняется и в ней больше нет воспаления, она заживает.
В случае, если абсцесс легкого полностью не санирован и пиогенная мембрана продолжает вырабатывать гной, соединительная ткань начинает разрастаться по периферии абсцесса. Таким образом в стенке полости возникает самый наружный ее слой – фиброзный. Так возникает хронический абсцесс.
По течению абсцессы разделяются на два вида:
- Острый – возникший менее двух месяцев назад, имеющий тонкую пиогенную мембрану, вскрывшийся или не вскрывшийся в бронх;
- Хронический – существующий более двух месяцев, имеющий толстую капсулу с разрастанием соединительной ткани по периферии, как правило периодически дренируется бронхом.
Пиогенная мембрана постепенно рассасывается, на месте абсцесса формируется участок соединительной ткани. Если полость была небольшого диаметра, после ее заживления, никакие остаточные явления могут быть не видны. Если полость была большой, остается участок фиброза.
Хронический абсцесс легкого более опасен, он имеет затяжное течение и может существовать десятилетиями.
Каждое обострение сопровождается теми же симптомами, что характерны для острого абсцесса. При этом вокруг патологического очага постепенно разрастается соединительная ткань, образуя грубые фиброзные тяжи.
Длительно существующий патологический очаг в легком приводит к нарушению функционирования бронхо-легочной системы. Развиваются такие симптомы, как: постоянная одышка, непереносимость физической нагрузки, синюшность кожных покровов. Со временем начинает страдать и сердечно-сосудистая система, что может привести к сердечной недостаточности.
Наличие длительное время существующей полости в легком создает опасность повреждения плевры. Любая травма грудной клетки может привести к разрыву стенки абсцесса и образованию пневмоторакса, лечить который придется оперативным путем.
Диагноз абсцесс легкого можно поставить с помощью следующих методов исследования:
- Физикальные. В том случае, если абсцесс имеет маленький диаметр и находится достаточно глубоко в легком, обнаружить его с помощью физикальных методов исследования невозможно. Большие и поверхностные абсцессы можно выявить с помощью аускультации и перкуссии. Аускультативно над не дренированным абсцессом выслушивается ослабленное бронхиальное дыхание, над дренированным – амфорическое дыхание. Перкуторно над заполненным абсцессом определяется притупление звука, над опустошенным – коробочный его оттенок.
- Лабораторные. Общий анализ крови не позволяет подтвердить или опровергнуть наличие абсцесса, но позволяет увидеть воспалительные изменения в крови. При этом наблюдается повышение нейтрофильных лейкоцитов и сдвиг лейкоцитарной формулы до юных форм. В тяжелых случаях возможно развитие анемии.
- Обзорная рентгенография органов грудной клетки. Рентгенографическая картина зависит от стадии патологического процесса. Не дренированный абсцесс выглядит как округлое затемнение с четкими ровными контурами. Дренированный абсцесс выглядит как полость с горизонтальным уровнем жидкости. Если полость тонкостенная – абсцесс острый, если ее стенки толстые – хронический. По мере развития заболевания, вокруг или внутри абсцесса появляются признаки фиброзных изменений.
- Компьютерная или магнитно-резонансная томография. Являются такими же методами визуализации легких, как и рентген. Однако КТ и МРТ позволяют послойно рассмотреть ткань легких и создать их трехмерную проекцию. Это необходимо для определения точной локализации и размеров абсцесса.
- Анализ мокроты. Проводится в специальной лаборатории после сбора мокроты в стерильный контейнер. С помощью микроскопии удается обнаружить в мокроте большое количество нейтрофильных лейкоцитов и бактерии. Кроме того, проводят бактериологическое исследование для выявления вида возбудителя и его чувствительности к антибиотикам.
- Бронхоскопия. Этот вид исследования выполняют очень редко. Он необходим в тех случаях, когда необходимо ускорить процесс дренирования абсцесса или провести дифференциальную диагностику с заболеваниями бронхов.
Абсцесс легкого лечат консервативно или с помощью хирургических методов.

Острый дренированный абсцесс легкого можно лечить консервативно. Прежде всего используют этиотропную терапию, воздействуя на возбудителя инфекции. Для этого применяют антибиотики сначала широкого спектра действия, а затем – по результатам антибиотикограммы.
Дополнительно назначают нестероидные противовоспалительные препараты, например, ибупрофен. Они позволяют снизить температуру и ускорить процесс заживления.
Важным условием выздоровления является полный покой пациента и калорийное питание, богатое белковыми продуктами и витаминами.
Дренировать абсцесс можно через бронхиальное дерево. Для этого дренаж проводят с помощью бронхоскопа и отсасывают содержимое полости. Затем ее можно санировать путем введения в полость антибактериальных препаратов.
Хронические абсцессы необходимо удалять. Как правило, вычленить их самостоятельно не представляется возможным. Для этого проводят сегментэктомию – удаление сегмента легкого или лобэктомию – удаление доли.
В случае, если в патологический процесс вовлекается больше одной доли, проводится пульмонэктомия – удаление легкого. Последняя из перечисленных операций при абсцессе проводится крайне редко.
Возможно полное выздоровление или возникновение незначительных остаточных явлений. При хроническом абсцессе прогноз сомнительный, поскольку лечить его достаточно сложно, и он представляет опасность для здоровья. Если развились необратимые осложнения заболевания, прогноз неблагоприятный.
Профилактикой абсцесса легкого, прежде всего, является лечение первичных очагов эндогенной инфекции. Для этого важное значение имеет своевременное обращение к врачу при ухудшении самочувствия и возникновении общеинфекционных проявлений.
источник
Абсцесс легкого – ограниченный гнойно-деструктивный процесс, сопровождающийся образованием одиночных или множественных гнойных полостей в легочной ткани.
Гангрена легкого – распространенный гнойно-некротический процесс в легочной ткани, не имеющий четких границ.
Классификация абсцессов легких:
а) по патогенезу: аэрогенно-аспирационные, гематогенно-эмболические, травматические, септические
б) по течению: острые, хронические
в) по локализации: центральные; периферические (одиночные, множественные с указанием доли и сегмента)
г) по наличию осложнений: неосложненные и осложненные (эмпиемой, пиопневмотораксом, кровотечением, острым респираторным дистресс-синдромом легких, сепсисом, флегмоной грудной клетки и др.)
II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы) – промежуточная форма инфекционной деструкции легких, отличающаяся от гангрены менее обширным и более склонным к отграничению омертвением легочной ткани.
III. Распространенная гангрена.
Этиология абсцессов легких.
1. Бактерии (в 60-65% — неспорообразующие облигатные анаэробы: бактероиды, фузобактерии, анаэробные кокки, в 30-40% — золотистый стафилококк, стрептококк, клебсиелла, синегнойная палочка и др.)
2. Грибы, простейшие и др. инфекционные агенты (в очень редких случаях).
Предрасполагающие факторы: курение, хронический бронхит, бронхиальная астма, сахарный диабет, эпидемический грипп, алкоголизм, травма челюстно-лицевой области, длительное пребывание на холоде и др.
Патогенез абсцессов легких:
Проникновение возбудителя в легочную паренхиму трансбронхиально, реже гематогенно, лимфогенно, путем распространения с соседних органов и тканей, непосредственно из внешней среды при проникающих ранениях грудной клетки с развитием:
а) абсцесса — ограниченной воспалительной инфильтрации с гнойным расплавлением легочной ткани и образованием полости распада, окруженной грануляционным валом; через 2-3 нед гнойный очаг прорывается в бронх (дренируется), а стенки полости спадаются с образованием рубца или участка пневмосклероза
б) гангрены – на фоне воспалительном инфильтрации паренхимы легких, воздействия продуктов жизнедеятельности микроорганизмов и тромбоза сосудов развивается обширный некроз без четких границ; в некротизированной ткани формируется множество очагов распада, которые частично дренируются через бронх
Клинические проявления абсцесса легкого.
а) до прорыва гноя в бронх:
— выраженный синдром токсикации: высокая температура тела, ознобы, проливные поты
— сухой кашель с болями в груди на стороне поражения
— затрудненное дыхание или одышка (в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью)
— бледность кожи, иногда цианотичный румянец на лице, больше выраженный на стороне поражения
— вынужденное положение (чаще на больной стороне)
— пульс учащен, иногда аритмичен; тоны сердца приглушены; АД с тенденцией к гипотензии
— перкуторно — интенсивное укорочение звука над очагом поражения
— аускультативно – везикулярное дыхание ослабленное с жестким оттенком, иногда бронхиальное дыхание
— приступ кашля с выделением большого количества гнойной, часто зловонной, мокроты (100-500 мл)
— при хорошем дренировании абсцесса самочувствие улучшается, температура и другие признаки интоксикации уменьшаются; при плохом дренировании — температура тела остается высокой, характерны ознобы, поты, кашель с плохим отделением зловонной мокроты, одышка, потеря аппетита и др.
— перкуторно – укорочение легочного звука над очагом поражения, реже тимпанический оттенок (за счет наличия воздуха в полости)
— аускультативно — мелкопузырчатые хрипы
После прорыва бронх симптоматика абсцесса редуцируется в течение 6-8 нед. При неблагоприятном течении отсутствует тенденция к очищению воспалительно-некротического очага, и появляются различные осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром, инфекционно-токсический шок, сепсис,
Диагностика абсцесса легкого.
1. Рентгенография легких: до прорыва абсцесса в бронх — инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх — просветление с горизонтальным уровнем жидкости.
а) OAK: лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, значительное увеличение СОЭ
б) ОАМ: умеренная альбуминурия, цилиндрурия, микрогематурия.
в) БАК: увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, 2— и -глобулинов, при хроническом течении абсцесса — снижение уровня альбуминов.
г) общий анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии — лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот.
Клинические проявления гангрены легких.
— тяжелое общее состояние больного: гектическая температура тела, ознобы, похудание, отсутствие аппетита, тахикардия, одышка
— боли в груди на стороне поражения, усиливающиеся при кашле
— перкуторно над зоной поражения тупой звук и болезненность (симптом Крюкова-Зауэрбруха), при надавливании стетоскопом на межреберье в этой области появляется кашель (симптом Кисслинга); при быстром распаде некротизированной ткани зона притупления увеличивается, на ее фоне появляются участки более высокого звука
— аускультативно дыхание над зоной поражения ослабленное везикулярное или бронхиальное.
— симптомы интоксикации остаются достаточно выраженными
— появляется кашель с отхождением зловонной мокроты грязно-серого цвета в большом количестве (до 1 л
— аускультативно над очагом поражения – влажные хрипы
Диагностика гангрены легких.
1. Рентгенография легких: до прорыва в бронх — массивная инфильтрация без четких границ, занимающая одну-две доли, а иногда и все легкое; после прорыва в бронх — на фоне массивного затемнения определяются множественные, чаще мелкие, просветления неправильной формы, иногда с уровнями жидкости.
а) ОАК: признаки анемии, лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, выраженное повышение СОЭ.
б) ОАМ: протеинурия, цилиндрурия.
в) БАК: увеличение содержания сиаловых кислот, фибрина, серомукоида, гаптоглобина, 2— и -глобулинов, трансаминаз, снижение содержания альбуминов.
г) общий анализ мокроты: цвет — грязно-серый, при отстаивании образуются три слоя: верхний — жидкий, пенистый, беловатого цвета, средний — серозный, нижний – гнойный детрит и обрывки расплавляющейся легочной ткани; в мокроте определяются эластические волокна, множество нейтрофилов.
1. Рациональная диета (энергетическая ценность до 3000 ккал/сут, повышенное содержание белка: 110-120 г/сут, умеренное ограничение жиров: 80-90 г/сут, продукты, богатые витаминами).
2. Рациональная противомикробная терапия (в полость гнойника, внутрибронхиально, парентерально): цефепим 1-2 г 2 раза/сут в/в в сочетании с амоксиклавом 625 мг 2 раза/сут внутрь или левофлоксацином 0,5 г 1 раз/сут в/в до клинико-рентгенологического выздоровления (6-8 недель).
3. Улучшение условий дренирования гнойной полости и бронхиального дерева: отхаркивающие, протеолитические ферменты, бронхоскопия, пункция с аспирацией гноя, наружное дренирование тонким дренажом, пневмотомия, позиционный дренаж, дыхательная гимнастика
4. Иммунотерапия (антистафилококковая плазма, стафилококковый анатоксин и др.)
5. Симптоматическое лечение — как при пневмонии.
6. При неэффективности консервативного лечения – хирургическое лечение (всегда показано в следующих случаях: множественные абсцессы; тканевые секвестры; абсцессы нижнедолевой локализации; образования с диаметром полости более 5 см): резекция легкого, лобэктомия, пульмонэктомия, плевропульмонэктомия.
источник