Антибиотики в стоматологии: благо или зло?
Дата: 2001-11-04 10:25:00
Тема: Антимикробные препараты
Рекомендации о необходимости применения антибиотиков при заболеваниях периодонта грозит большим ростом потребления антибиотиков в стоматологии. В то же время, практически отсутствуют данные, подтверждающие целесообразность антибиотикотерапии при многих манипуляциях в стоматологии. Более того, результаты клинических исследований свидетельствуют о нежелательности использования антибиотиков в некоторых ситуациях.
Новости МСРПА :: Выпуск 3, 2000
Ричард Уолтон
College of Dentistry, University of Iowa, Iowa City, IA, USA
Марвин Зерр
College of Dentistry, University of Nebraska, Lincoln, NE, USA
Дарри Петерсон
College of Dentistry, The Ohio State University, Columbus, OH, USA
По данным Medical Advertising News (США) врачи-стоматологи ежедневно назначают от 2 до 10 антибиотиков, особенно часто антибиотики используются у пациентов с жалобами на боль и припухание [1]. Рекомендации о необходимости применения антибиотиков при заболеваниях периодонта грозит ещё большим ростом потребления антибиотиков в стоматологии. В то же время, практически отсутствуют данные, подтверждающие целесообразность антибиотикотерапии при многих манипуляциях в стоматологии. Более того, результаты клинических исследований свидетельствуют о нежелательности использования антибиотиков в некоторых ситуациях.
Несмотря на то, что опасности, таящиеся в неразумном использовании антибиотиков, в частности, рост антимикробной резистентности, известны уже в течение десятилетий, широкая дискуссия, развернувшиеся на страницах журналов, по-прежнему привлекает всеобщее внимание. Многочисленные статьи в журналах и газетах вызывают серьёзное общественное беспокойство. В публикациях экспертов приводились достаточно убедительные доказательства грозных последствий неправильного использования антибиотиков и высказывались призывы к их разумному применению в медицине и стоматологии. Однако, сохраняется впечатление, что антибиотики используются в стоматологии в той же степени, что и прежде. Старые привычки и убеждения трудно умирают, наряду со значительным социальным и медико-юридическим давлением на стоматологов в отношении назначения антибиотиков. Врачи стремятся предупредить неприятные последствия стоматологических вмешательств, и их убеждение, что многие проблемы в ротовой полости обусловлены инфекциями, стимулирует назначение антибиотиков.
Нельзя утверждать, что врачи произвольно назначают антибиотики. Учебники, публикации в медицинских журналах, преподаватели стоматологических факультетов, вероятно, указывают на необходимость назначения антибиотиков (хотя бы и эмпирически). Складывается впечатление, что и пациенты чувствуют себя лучше после назначения антибиотиков. Реальность заключается в том, что симптомы и признаки заболевания обычно носят циклический характер: проходят спонтанно и снова возобновляются. Временное улучшение может возникать, несмотря на проведение антибиотикотерапии.
Чаще всего в стоматологии антибиотики назначаются при эндодонтических вмешательствах, заболеваниях периодонта и в челюстно-лицевой хирургии. Наиболее популярный антибиотик — пенициллин или его аналоги, особенно амоксициллин [1]. Стоматологи хорошо осведомлены о дозах пенициллина, его низкой токсичности и стоимости. Однако наблюдаемый рост частоты использования других антибиотиков вызван надеждами на большую эффективность современных и дорогостоящих препаратов. Эта уверенность в большей степени основана на маркетинговых данных, так как эффективность многих новых антибиотиков не была доказана в клинических исследованиях.
При заболеваниях эндодонта чаще всего поражаются пульпа зуба и апикальный периодонт. Основная функция пульпы — участие в формировании вокруг себя других тканей зуба. После завершения этого процесса пульпа становится рудиментарным органом и отличается повышенной чувствительностью к кариесу, повреждениям при пломбировании глубоких полостей и при травмах. Подобные повреждения приводят к воспалению, иногда сильной боли, и даже некрозу пульпы. Смесь некротизированных тканей и бактерий, обособленная внутри замкнутого пространства канала зуба, не может быть самостоятельно удалена и возникает необходимость проведения эндодонтического лечения или удаления зуба. Сильнодействующие раздражители (продукты жизнедеятельности бактерий, остатки погибшей ткани, медиаторы воспаления) проникают из пульпы в окружающую костную ткань в области верхушки корня зуба, вызывая её воспаление и, иногда, образование абсцесса. Этот процесс вначале может не сопровождаться клиническими симптомами, но со временем появляется боль и/или припухание, которые в некоторых случаях могут быть очень выраженными, но, как правило, не угрожают жизни пациента.
Остаётся дискутабельным вопрос, является ли эта патология со стороны пульпы или периапикальной области истинной инфекцией. Большинство выделенных бактерий является обычными факультативными или облигатными анаэробными микроорганизмами ротовой полости и не отличаются высокой патогенностью и быстрым размножением в тканях организма (таблица 1), скорее, они лучше выживают в погибших тканях [4]. Поэтому, повреждения, которые они вызывают, носят вторичный характер. Более того, имеются доказательства, что эти повреждения на самом деле вызываются иммунными механизмами в ответ на воздействие токсинов и гистолитических ферментов бактерий, а также на медиаторы, высвобождающиеся из воспалённых или погибших клеток организма [6,7].
Даже, если эти состояния относятся к инфекционным процессам, эффективность антибиотикотерапии в данных случаях является спорной. Ввиду отсутствия циркуляции крови внутри некротизированной пульпы или абсцесса, маловероятно, чтобы там могли создаваться терапевтические концентрации антибиотиков.
Таблица 1. Возбудители инфекций ротовой полости (эндо- и пародонта).
| Некроз пульпы или апикальный абсцесс | |
|---|---|
| Облигатные анаэробы | |
| Грам-отрицательные палочки | Prevotella spp. и Porphyromonas spp. Fusobacterium spp. Campylobacter rectus |
| Грам-положительные палочки | Eubacterium spp. Actinomyces spp. |
| Грам-положительные кокки | Peptostreptococcus spp. |
| Факультативные анаэробы | |
| Грам-положительные кокки | Streptococcus spp. Enterococcus spp. |
| Заболевания периодонта | |
| Гингивит | Fusobacterium spp. Streptococcus spp. Actinomyces spp. |
| Периодонтит у взрослых | Bacteroides forsythus Porphyromonas gingivalis Peptostreptococcus micros Prevotella intermedia |
| Острый язвенно-некротический гингивит | Spirochetes Prevotella intermedia Fusobacterium spp. |
| Локальный ювенильный периодонтит | Actinobacillus actinomycetemcomitans |
Пульпит. При пульпитах пульпа зуба остается жизнеспособной, но воспаляется. Несмотря на сильную боль, воспаление носит ограниченный характер и не является истинной инфекцией. Лечение заключается в удалении воспалённой ткани. Назначение антибиотиков не требуется, хотя, по данным проведённого исследования, стоматологи нередко их применяют [1].
Острый гнойный верхушечный периодонтит (острый локальный апикальный абсцесс). Это наиболее частые абсцессы ротовой полости. Они начинаются в костной ткани у верхушки корня зуба с серозного воспаления, которое постепенно нагнаивается. Гнойный процесс может в дальнейшем распространиться на прилежащие к челюсти мягкие ткани. Возникшая в результате этого отёчность мягких тканей локализуется в основном в ротовой полости, но может быть видна как лёгкая припухлость на щеке или губе. Абсцесс содержит смесь бактерий, с преобладанием анаэробов [8]. Сообщалось о возможной взаимосвязи между грам(-) анаэробами канала корня зуба (Bacteroides spp.) и симптомами напряжения, припухания или экссудации [9,10].
Немедленная помощь заключается, прежде всего, в удалении раздражителя (бактерий, продуктов их жизнедеятельности, медиаторов воспаления) из канала зуба и уменьшении давления с помощью разреза и дренирования. Если зуб спасти невозможно, то его следует удалить с последующим кюретажем, разрезом и дренированием. Контролируемые клинические исследования показали, что пенициллин не повышает эффективность адекватного местного лечения [11,12].
Острый гнойный верхушечный периодонтит, осложненный флегмоной. Сравнительно редко возникающая флегмона является более тяжёлым проявлением локализованного абсцесса, при котором абсцесс и воспалительная реакция распространяются на прилежащие ткани и в пространства. В результате возникает искажение черт лица за счет выраженной отёчности мягких тканей. Без лечения инфекция может распространиться на жизненно важные структуры, приводя к слепоте, абсцессам мозга, вовлечению средостения и даже смерти. Такие тяжёлые последствия наблюдаются редко, преимущественно у ослабленных пациентов. Остается не выясненной роль антибиотиков в предотвращении подобных явлений. Несмотря на то, что в клинических исследованиях не была доказана эффективность антибиотиков при лечении острых гнойных верхушечных периодонтитов, которые распространились на мягкие ткани лица, их использование является обоснованным. Выбор антибиотика производится эмпирически, так как отсутствуют достоверные данные о возбудителях инфекции. Однако известно, что инфекции полости рта обычно вызываются смешанной микрофлорой, с преобладанием облигатных анаэробов [5,8,9,10]. Длительное время существовала теория, в которой утверждалась роль стрептококков и выделяемых ими факторов, способствующих быстрому развитию флегмоны [13]. Антибиотиком выбора в данном случае является пенициллин, который назначают внутрь в высоких дозах. Внутривенное введение антибиотиков используется редко, преимущественно у госпитализированных пациентов с тяжёлой инфекцией.
Местное лечение остаётся наиболее важной частью терапии и включает удаление некротических тканей и бактерий из полости зуба с последующим дренированием. Удаление зуба при наличии необходимых показаний позволяет решить обе задачи. Антибиотики являются только дополнением к местному лечению, без проведения которого нельзя ожидать выздоровления. Более того, тяжёлые осложнения часто возникали при использовании только антибиотиков без проведения местного лечения [14].
Микробиологическое исследование материала может быть полезным в случае флегмоны, однако, при этом достаточно трудно получить образец хорошего качества, а идентификация анаэробной флоры может занять от нескольких дней до недель. Поэтому, при необходимости немедленной антибиотикотерапии выбор антибиотика следует проводить эмпирически. Результаты посева и определения чувствительности полезны в случае неэффективности проводимой терапии. Если был выявлен и устранён источник инфекции, обеспечено хорошее дренирование, исход лечения, как правило, благоприятный.
Антибиотикопрофилактика в эндодонтии. Антибиотики часто назначаются для предупреждения осложнений эндодонтического лечения и в челюстно-лицевой хирургии. В контролируемых проспективных клинических исследованиях было показано, что антибиотики не дают дополнительного преимущества при устранении клинических симптомов, возникших после эндодонтического лечения зуба [15]. При этом иногда наблюдаются нежелательные лекарственные реакции [16].
Не сообщалось о применении антибиотиков для предотвращения инфекции после хирургического лечения заболеваний эндодонта. Клинические исследования эффективности антибиотикопрофилактики для уменьшения инфекций, возникающих после других хирургических процедур в ротовой полости, не выявили преимуществ назначения антибиотиков [17]. То же самое относится и к хирургическому лечению заболеваний эндодонта.
Пародонт представляет собой ткани, являющиеся поддерживающими элементами зуба, например, стенка альвеол, десна и связки зуба. Воспаления пародонта возникают достаточно часто (таблица 1), особенно у взрослых. Антибиотики используются для лечения деструктивных заболеваний пародонта, при некротических гингивитах и пародонтальных абсцессах, а также для профилактики осложнений хирургических вмешательств.
Лечение заболеваний пародонта. Использование антибиотиков для лечения и предупреждения заболеваний пародонта рассматривалось на страницах медицинских и популярных журналов. На основании данных контролируемого клинического исследования пациентов с различными формами хронического пародонтита, газеты и популярные журналы сообщали, что антибиотики могут улучшать течение заболевания без проведения дорогостоящей и болезненной терапии пародонта и хирургических вмешательств [18]. Пациенты в этом исследовании страдали состояниями, требующими хирургической коррекции, однако у некоторых из них выздоровление было достигнуто при использовании системных (метронидазол или доксициклин) и местных антибиотиков и антисептиков (метронидазол и/или хлоргексидин). Авторы заключили, что эта схема лечения, основанная на диагностике и лечении анаэробной инфекции пародонта, является весьма эффективной у пациентов, которым необходимо хирургическое лечение [18]. В рецензионном сообщении от редакции по поводу этого исследования предупреждалось, что нельзя заменять антибиотиками хирургическое лечение. Обсуждались недостатки планирования исследования, которые поставили под сомнение достоверность полученных результатов.
Таким образом, с современной точки зрения системное назначение антибиотиков не даёт какого-либо преимущества в дополнение к стоматологическим манипуляциям у взрослых пациентов с пародонтитами [20]. Необходимо тщательно собрать анамнез перед тем как универсально применять системные или местные антибиотики для лечения хронического пародонтита. Антибиотики являются полезным дополнительным фактором при лечении локального ювенильного пародонтита [21], быстро прогрессирующего и не поддающегося стандартной терапии пародонтита. Местное подведение антибиотика может быть использовано при лечении некоторых рецидивирующих заболеваний. В любом случае, антибиотики следует рассматривать как дополнительный фактор, но не первичным условием терапии.
Лечение пародонтальных абсцессов. Острый пародонтальный абсцесс проявляется болезненным припуханием десны, окружающей зуб. Причиной является бактерии и бактериальные продукты, скапливающиеся в десневом кармане и вызывающие расплавление тканей. Кроме того, нельзя не учитывать и иммуногенный компонент. Абсцессы обычно являются локализованными и редко распространяются на другие ткани.
Лечение заключается в местных мерах (удаление раздражителей и дренирование) и назначение обезболивающих средств. Антибиотики, обычно пенициллин или тетрациклин, показаны при наличии системных проявлений, таких как повышение температуры [22]. Однако пародонтальные абсцессы редко сопровождаются выраженными симптомами интоксикации, поэтому, рутинное использование антибиотиков остаётся сомнительной.
Острый язвенно-некротический гингивит. Это состояние получило название «окопный рот», так как некроз мягких тканей, окружающих зубы, часто встречался у солдат во время I Мировой войны. В первую очередь, данная патология наблюдается у пациентов, страдающих от стресса, недостатка сна, плохого питания и т.д. Это заболевание вызвано спирохетами и другими грам(-) анаэробами, как Prevotella intermedia. При этом маргинальный край десны покрывается сероватой пленкой, которая легко отслаивается и кровоточит. Это состояние часто сопровождается зловонным запахом и болью.
Лечение направлено на купирование острых симптомов и удаление или уменьшение местных раздражителей. Пациенты с регионарной лимфоаденопатией и повышенной температурой должны получать пенициллин внутрь, либо метронидазол или эритромицин в случае аллергии на бета-лактамы [22]. Необходимо помнить, что антибиотики являются дополнительным, а не основным лечением. Первичным является проведение местного лечения (удаление раздражителей и меры, направленные на улучшение гигиены полости рта).
Антибиотикопрофилактика при хирургических вмешательствах по поводу заболеваний пародонта. Антибиотики используются системно некоторыми клиницистами для уменьшения послеоперационных осложнений. Результаты клинических исследований не установили эффективности антибиотикопрофилактики при хирургических вмешательствах в ротовой полости.
Однако новые хирургические методы и технологии для улучшения регенерации кости используют мембраны, которые частично выступают в ротовую полость. Эти мембраны служат проводником бактерий ротовой полости в ткани. Полагают, что системные антибиотики могут повышать регенерацию кости, вероятно, за счет подавления бактерий.
Антибиотики назначаются при перикоронаритах, ранениях лицевой области, с целью предоперационной профилактики и при остеомиелитах. Челюстно-лицевые хирурги часто лечат пациентов со многими выше указанными состояниями, включая инфекции эндо- и пародонта, в экстренном порядке.
Перикоронарит. Перикоронарит это воспаление десневого кармана, который покрывает частично прорезавшийся зуб, обычно третий моляр (зуб мудрости). Остатки пищи и бактерии заполняют пространство между зубом и десной, которая травмируется верхним зубом путем сдавливания. Это повреждение приводит к вторичной инфекции, сопровождающейся болью и припуханием, обычно с внутренней стороны нижней челюсти, распространяясь назад в сторону глотки. Изредка наблюдается тяжёлая инфекция со значительным отёком лица и лихорадкой.
Лечение лёгких и умеренных форм перикоронарита заключается в удалении раздражителя из-под капюшона, а также иногда в удалении мягких тканей или зуба. Более тяжёлые инфекции требуют агрессивной терапии, включая антибиотикотерапию. Так как возбудители часто являются обитателями ротовой полости, антибиотиком выбора является пенициллин [23].
Ранения лица. Травматические повреждения мягких и твёрдых тканей лица могут лечиться стоматологами и челюстно-лицевыми хирургами. Различают повреждения мягких тканей лица, переломы и вывихи зубов, переломы лицевых костей. При правильной первичной хирургической обработке чистых ран и их ушивании нет необходимости в назначении антибиотиков [24]. Однако, если раны значительно загрязнены или не могут быть хорошо обработаны, то назначение антибиотиков может быть оправданным.
Антибиотики широко использовались в качестве дополнительной терапии для предотвращения инфекций при лечении переломов костей лица [25]. Последние данные показывают, что антибиотики полезны во время проведения первичной хирургической обработки, с их отменой после репозиции и фиксации костных отломков. Продолжение антибиотикотерапии после операции не уменьшает общую частоту инфекции [26].
Антибиотикопрофилактика в челюстно-лицевой хирургии. Большинство хирургических вмешательств на тканях ротовой полости характеризуются низким риском развития инфекций. Часто выполняемые в амбулаторной практике вмешательства в ротовой полости редко носят обширный характер, для того чтобы проводить антибиотикопрофилактику. Однако некоторые сложные манипуляции, а также вмешательства у пациентов с иммунодефицитами могут потребовать профилактического назначения антибиотиков. Это такие операции, как сложное удаление ретенированного третьего моляра, имплантация зубов, реконструктивные операции.
При наличии показаний к проведению антибиотикопрофилактики её необходимо начинать до операции с использованием правильных доз подходящего антибиотика и заканчивать после завершения хирургического вмешательства. При соблюдении этих рекомендаций снижается риск инфекционных осложнений [17].
Остеомиелит. Остеомиелит — это воспаление костного мозга. Нарушение микроциркуляции в костной ткани приводит к ишемии и некрозу кости. Так как защитные факторы крови не могут достигнуть костной ткани, происходит размножение бактерий. Возникающая инфекция распространяется с образованием секвестров, чаще в нижней челюсти. Провоцирующим фактором является перелом челюсти или не леченная одонтогенная инфекция. Очень часто у пациентов с остеомиелитом имеются нарушения иммунитета. Остеомиелит требует хирургического лечения и соответствующей антибиотикотерапии [27].
В качестве возбудителей остеомиелита выступают микроорганизмы, вызывающие другие инфекции в ротовой полости [28]. Остеомиелит нижней челюсти может вызываться Staphylococcus aureus, но с гораздо меньшей частотой, чем остеомиелит других костей организма.
Лечение обычно заключается в коррекции первоначального повреждения и хирургическом удалении некротизированной ткани. Пациента следует госпитализировать и назначать высокие дозы антибиотиков внутривенно. Антибиотиком выбора является пенициллин, альтернативным — клиндамицин. Микробиологическое исследование может быть очень полезным для идентификации возбудителя и выбора подходящего антибиотика. Антибиотикотерапию следует проводить в течение более длительного срока, чем при лечении инфекций другой локализации: как минимум в течение 4 недель после исчезновения симптомов заболевания.
Принято считать, что манипуляции в ротовой полости могут привести к гематогенному распространению микроорганизмов (или продуктов их жизнедеятельности, или иммунных комплексов) с развитием отдаленных участков инфекции [29], убедительные доказательства этого отсутствуют. Соответственно, вопросы — когда и при каких состояниях необходима антибиотикопрофилактика — остаются противоречивыми [30]. По многим причинам некоторые заболевания сердца требуют профилактических мер (таблица 2) [2,31].
Таблица 2. Состояния, требующие антибиотикопрофилактики инфекционного эндокардита*
|
* Dajani A.S., et al. Prevention of Bacterial Endocarditis: Recommendations by the American Heart Association. JAMA 1990;264:2919.
Спорной остаётся обоснованность антибиотикопрофилактики с целью предупреждения метастатических инфекций, вызванных микрофлорой ротовой полости, у пациентов с искусственными суставами [32,33], которую нередко проводят хирурги-ортопеды. Как и прежде, отсутствуют данные об экономической целесообразности профилактики, поэтому решение о целесообразности подобной антибиотикопрофилактики должна решаться совместно стоматологами и ортопедами [34].
Пациенты с иммунодепрессивными состояниями и пересаженным костным мозгом могут быть рассмотрены как категория лиц, нуждающихся в антибиотикопрофилактике при вмешательствах в полости рта. Эти рекомендации в большей степени эмпирические, чем практические; не было проведено клинических исследований в виду их практической невозможности. Так, ВИЧ-инфицированные и больные СПИДом пациенты не относятся к категории более высокого риска, чем здоровые пациенты и не требуют антибиотикопрофилактики при рутинном стоматологическом лечении [2].
источник
Антибиотики в сочетании со скейлингом и сглаживанием корней (scaling and root planing -SRP) могут дать дополнительное преимущество по сравнению только SRP при лечении пародонтита с точки зрения проблемы потери клинического прикрепления, изменения глубины кармана и снижения риска дополнительной потери клинического прикрепления. Однако антибиотики не являются безобидными препаратами. Их использование должно быть оправдано на основе четко выраженной потребности и не должно заменять адекватное местное лечение.
Целью этого обзора является обсуждение обоснования, правильного выбора, дозировки и продолжительности терапии антибиотиками, чтобы оптимизировать медикаментозную терапия пациентов.
Антибиотики определяются как природные или синтетические органические вещества, которые в низких концентрациях ингибируют или убивают некоторые виды микроорганизмов. В течение последних двух десятилетий стоматологи и микробиологи применяли пародонтальную антибиотикотерапию как мощное дополнение к традиционной механической обработке для терапевтического лечения заболеваний пародонта.
Концепция антибиотической пародонтальной терапии сосредотачивается на патогенной микробиоте, пациенте и препаратах. Существует множество антибиотиков, которые можно применять для лечения пародонтальных инфекций, но часто неясно, какой антибиотик будет оказывать наибольшую пользу пациенту с определенной пародонтальной инфекцией и с минимальными побочными эффектами.
Механическое и хирургическое лечение в сочетании с надлежащими мерами гигиены полости рта могут останавливать или предотвращать дальнейшую потерю клинического прикрепления у большинства людей путем уменьшения общей над- и подддесневой бактериальной массы. Однако, несмотря на добросовестную стоматологическую терапию, у некоторых людей продолжается разрушение пародонта, возможно, из-за способности крупных пародонтальных патогенов, таких как Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Fusobacterium nucleatum, Treponemadenticola bacteroids, вторгаться в ткани пародонта или находиться в фуркациях или других структур зуба вне досягаемости для пародонтальных инструментов или из-за слабых механизмов защиты хозяев. Кроме того, предполагаемые пародонтальные патогены («красный комплекс»), как правило, находятся в биопленки, прикрепленной к эпителиальной поверхности пародонтального кармана, и пациент не может достичь этого места во время мероприятий по гигиене полости рта.
Первыми кандидатами на системную антимикробную терапию являются те пациенты, которые проявляют потерю прикрепления после кажущейся адекватной традиционной терапии или пациенты с агрессивными формами пародонтита, имеющие заболевания, предрасполагающие к развитию пародонтита. Пациентам с острыми или тяжелыми пародонтальными инфекциями (пародонтальный абсцесс, острый язвенно-некротический гингивит / пародонтит) также может быть полезно применение антибиотиков.
Системная пародонтальная антибиотикотерапия направлена на усиление механического пародонтологического лечения и поддержку системы защиты хозяев в преодолении инфекции путем уничтожения поддесневых патогенов, которые остаются после обычной механической пародонтальной терапии. Восприимчивость бактерий к антибиотикам может быть ключом к эффективности системных антибиотиков при лечении заболеваний пародонта. Другие химиотерапевтические агенты также могут уменьшить разрушение коллагена и кости за счет их способности ингибировать ферментацию коллагеназы. Пациенты с гингивитом или стабильным взрослым пародонтитом обычно хорошо реагируют на механическую пародонтальную терапию и практически не получают дополнительного эффекта от антибактериальной терапии.
1. Клинический диагноз и ситуация диктуют необходимость возможной антибактериальной терапии в качестве дополнения к контролю активного пародонтального заболевания, поскольку диагноз пациента может изменяться в течение времени.
2. Продолжающаяся активность болезни является показателем для пародонтального вмешательства и возможного микробного анализа путем отбора проб бляшек. Кроме того, случаи устойчивого или агрессивного пародонтита могут указывать на необходимость антимикробной терапии.
3. При использовании для лечения заболеваний пародонта антибиотики выбираются на основании медицинского и стоматологического статуса пациента, приема текущих лекарств и результатов микробного анализа, если таковые проводились.
4. Микробные образцы могут быть получены из отдельных карманов с недавней активностью заболевания или из «объединенных» поддесневых участков. «Объединенный» поддесневой образец может обеспечить хорошее представление о диапазоне пародонтальных патогенов, на которые должна быть нацелены антибиотикотерапия.
5. Отбор проб бляшек может проводиться при начальном обследовании, сглаживании поверхностей корня, повторных осмотрах или при вспомогательном назначении периодонтальной терапии.
6. Также было показано, что антибиотики имеют ценность в снижении необходимости в пародонтальной хирургии у пациентов с хроническим пародонтитом.
7. Системная антибактериальная терапия должна быть дополнением к комплексному плану лечения пародонта. Концентрация антибиотика, в 500 раз превышающая системную терапевтическую дозу, может потребоваться, чтобы быть эффективной против бактерий, расположенных в биопленках. Поэтому важно нарушить эту биопленку физически, чтобы антибиотики могли получить доступ к пародонтальным патогенам.
8. Slots и соавторы описали серию опытов с использованием антимикробных средств для улучшения результатов лечения. Они рекомендуют начинать антибиотики за 1-2 дня до операции и продолжать в течение как минимум 8 дней, однако достоинства этого режима не были хорошо документированы.
9. Haffajee и соавторы пришли к выводу, что данные подтверждают аналогичные эффекты для большинства антибиотиков. Риски и преимущества, связанные с антибиотиками в качестве дополнения к пародонтальной терапии, должны обсуждаться с пациентом до использования антибиотиков.
Установив необходимость использования антибиотика у пациента, часто бывает трудно решить, какой из них выбрать из большого количества доступных. Факторами, определяющими решение о выборе антибиотиков, являются следующие пункты.
1. Возраст пациента. Он может влиять на фармакокинетику многих антибиотиков, например, тетрациклины накапливаются в развивающихся зубах и костях.
2. Почечная и печеночная функция. Осторожное использование и модификация дозы антибиотика становится необходимым, когда есть проблемы в органах выведения.
3. Местные факторы. Условия, преобладающие в месте заражения, сильно влияют на действие антибиотиков, таких как наличие гноя и секретов, некротический материал и инородное тело, низкий уровень рН.
4. Аллергия на лекарственные средства. Должна быть получена история предыдущего воздействия антибиотика и возможности любой аллергической реакции.
5. Нарушение защиты хозяина. У человека с нормальной защитой бактериостатический антибиотик может помочь достичь полного излечения, в то время как интенсивная терапия бактерицидными препаратами является обязательной для пациентов с нарушенной защитой.
6. Беременность. Применение антибиотиков следует избегать во время беременности из-за риска для развивающегося плода.
7. Вопросы, связанные с организмом. Хотя терапия является эмпирической в большинстве случаев, необходимо учитывать вероятность присутствие того или иного патогена.
8. Факторы лекарственного средства. Включают специфические свойства антибиотиков, такие как спектр активности (узкий / широкий), тип активности (бактерицидный / бактериостатический), чувствительность организма (минимальные значения ингибирующей концентрации), относительная токсичность, фармакокинетический профиль, путь введения, доказательства клинической эффективности и стоимость препарата.
Микробная композиция поддесневой бляшки значительно варьируется от пациента к пациенту.
Описание реакции окрашивания по Граму и потребностей инфекционной пародонтальной микробиоты дало первые рекомендации по выбору антимикробной терапии.
Разграничение типа парододонтальной инфекции (экзогенного / эндогенного) может иметь важное значение при выборе правильной стратегии антимикробной терапии в пародонтологии.
При выборе системного антибиотика при терапии пародонта следует особо учитывать два важных фактора: концентрацию в десневой жидкости и минимальную ингибирующую концентрацию.
1. Концентрация десневой жидкости (C GCF ) дает информацию о пиковых уровнях, достигаемых системной доставкой в первичную экологическую нишу. Для пародонтальных патогенов это- пародонтальный карман.
2. Минимальная ингибирующая концентрация 90% (MIC 90 ) представляет собой определение in vitro концентрации, которая будет ингибировать рост 90% бактериальных штаммов исследуемого вида. Противомикробная активность может быть определена как взаимосвязь между C GCF и MIC 90
100 (C GCF / MIC 90 ) = антимикробная активность, выраженная в процентах для каждого антибиотика и каждого организма.
Антибиотики, которые могут достичь 90% -ного ингибирования роста организма, появляются на 100% -ной линии. Наиболее эффективными антибиотиками для лечения определенного пародонтального возбудителя являются те, которые равны или превышают 100% значение.
1. Хронический пародонтит. Антибактериальная терапия обычно рекомендуется для пациентов, имеющих прогрессирующую деструкцию пародонта даже после обычной механической обработки, пациенты не реагирующих на пародонтальную терапию (невосприимчивый, устойчивый пародонтит) и больным с рецидивами заболевания.
В обзоре соответствующей литературы было предложено использовать следующие антибиотики: тетрациклин, доксициклин, метронидазол, клиндамицин, амоксициллин + клавулановая кислота (аугментин), азитромицин, метронидазол + амоксициллин, спирамицин.
2. Агрессивный пародонтит: локализованный агрессивный пародонтит, в основном вызванный Aggregatibacter actinomycetemcomitan, контролируется или устраняется системной комбинированной терапией метронидазол-амоксициллин. Другие антибиотики, рекомендуемые как для локализованного, так и для генерализованного агрессивного пародонтита: тетрациклин, доксициклин, миноциклин, метронидазол, амоксициллин + клавулановая кислота (аугментин), метронидазол + амоксициллин.
3. Некротические пародонтальные заболевания. Пациенты с умеренным или тяжелым ЯНГ или язвенно-некротическим пародонтитом (ЯНП), местной лимфаденопатией и системными проявлениями нуждаются в антибактериальной терапии. Рекомендуемыми антибиотиками являются амоксициллин, метронидазол и комбинация амоксициллина + метронидазола.
4. Пародонтальный абсцесс. Антибиотики показаны для пародонтальных абсцессов с системными проявлениями (лихорадка, недомогание, лимфаденопатия). Антибиотики для лечения абсцессов следует назначать в сочетании с хирургическим разрезом и дренажом.
Схемы приема для взрослых пациентов с острыми пародонтальными абсцессами.
1. Амоксициллин: ударные дозы 1,0 г с последующей поддерживающей дозой 500 мг / день в течение 3 дней с последующей оценкой пациента для определения необходимости дополнительной антибиотикотерапии или корректировки дозы.
2. При аллергии на β-лактамные препараты: азитромицин: ударная доза 1,0 г в день 1, затем 500 мг / ежедневно 2 или 3 дня; или клиндамицин: ударная доза 600 мг в день 1, затем 300 мг / день в течение 3 дней.
1. Используйте высокие дозы в течение короткой продолжительности: успех антибиотика зависит от поддержания концентрации крови и ткани выше минимальной ингибирующей концентрации для целевого организма. Высокие концентрации являются более критическими для аминогликозидов, метронидазола и хинолонов (зависимы от концентрации антибиотика), тогда как длительное воздействие организма на противомикробный агент более критично для бета-лактамов (зависимы от времени воздействия антибиотика).
2. Используйте пероральную ударную дозу для введения антибиотика: без ударной дозы требуется 6-12 часов для достижения максимального терапевтического уровня в крови и в тканях при пероральном введении.
3. Достижение уровня антибиотика в крови в 2-8 раз ниже минимальной ингибирующей концентрации. Такие уровни в крови необходимы для компенсации тканевых барьеров, которые препятствуют проникновению антибиотиков на участки инфекции.
4. Используйте небольшие интервалы между приемами. Это важно для более старых бета-лактамных антибиотиков, таких как пенициллин V и цефалоспорины первого поколения (цефалексин, цефрадин), чтобы поддерживать относительно постоянный уровень в крови.
5. Определите продолжительность терапии путем создания условий для ремиссии заболевания. Прием антибиотика прекращается, когда защитные силы организма получают контроль над инфекцией, достаточный для разрешения процесса. Системно назначенные бактериостатические антибиотики характерно требуют более длительных периодов введения, чтобы быть эффективными по сравнению с их бактерицидными аналогами.
Восемь основных видов антибиотиков были широко изучены и описаны для лечения заболеваний пародонта: тетрациклин, миноциклин, доксициклин, эритромицин, клиндамицин, ампициллин, амоксициллин и метронидазол.
1. Тетрациклин
Фармакология
1. Производится естественным путем из определенных видов Streptomyces или полусинтетических производных.
2. Бактериостатические препараты, эффективнее против быстро размножающихся бактерий и грамположительных бактерий, чем против грамотрицательных бактерий.
3. Концентрация в десневой борозде в 2-10 раз больше, чем в сыворотке.
4. Обладают уникальными не-антибактериальными характеристиками — ингибированием коллагеназы, ингибированием хемотаксиса нейтрофилов, противовоспалительным эффектом, ингибированием микробной адгезии.
Механизм действия
Действуют путем ингибирования синтеза белка путем связывания с 30 S рибосомами в восприимчивом организме.
Клиническое использование
1. Вспомогательный препаратпри лечении локализованного агрессивного пародонтита.
2. Останавливает потерю кости и подавляет уровни A. actinomycetemcomitans в сочетании с скейлингом и сглаживанием корней.
Тетрациклин, миноциклин и доксициклин являются полусинтетическими членами группы тетрациклина, которые использовались при терапии пародонта.
Режим дозирования — 250 мг четыре раза в день.
2.Миноциклин
1. Эффективен против широкого спектра микроорганизмов.
2. Подавляет спирохеты и подвижные палочки так же эффективно, как скейлинг и сглаживание корней, с подавлением до 3 месяцев после терапии.
3. Можно принимать два раза в день, что облегчает соблюдение правил приема.
4. Хотя сопровождается меньшей фототоксичностью и почечной токсичностью, чем тетрациклин, может вызвать обратимое головокружение.
5. Увеличивает уровень препарата десневой жидкости в 5 раз.
6. За исключением влияния миноциклина на актиномицеты, ни один из тетрациклинов по существу не ингибирует рост оральных грамположительных организмов путем системной доставки.
3. Доксициклин
1. Тот же спектр активности, что и у миноциклина.
2. Удобен в приеме, поскольку его необходимо принимать один раз в день, абсорбция из желудочно-кишечного тракта лишь слегка может быть изменена кальцием, ионами металлов или антацидами.
3. Рекомендуемая доза составляет 100 мг 2 раза в день в первый день, затем 100 мг. Чтобы уменьшить желудочно-кишечные расстройства, 50 мг можно принять 2 раза в день.
Сравнение биологических эффектов, пиковых концентраций тетрациклинов после системного введения в обычной дозе для взрослых показано в таблице 1.
4. Метронидазол
Фармакология
1. Синтетическое нитроимидазольное соединение с бактерицидными эффектами в основном применяются против облигатных грамположительных и грамотрицательных анаэробов. Campylobacterrectus является единственным факультативным анаэробным и вероятным пародонтальным возбудителем, который восприимчив к низким концентрациям метронидазола.
2. Спектр активности препарата : превосходное лечение инфекций, вызванных Fusobacterium и Selenomonas , лучший препарат, воздействующий на инфекции Peptostreptococcus , средняя эффективность воздействия на инфекции, вызванные P. gingivalis, Pintermedia и C. rectus , низкая эффективность воздействия на инфекции, вызванные A. actinomycetemcomitans и инфекций E. corrodens , существенно не влияет на подавление роста полезных видов бактерий
3. Концентрации, измеренные в десневой жидкости, обычно немного меньше, чем в плазме.
Способ действия
Метронидазол действует путем ингибирования синтеза ДНК.
Клиническое использование
1. Для лечения гингивита, острого некротического язвенного гингивита, хронического периодонтита и агрессивного пародонтита.
2. В качестве монотерапии метронидазол является не эффективным, его следует использовать в сочетании с обработкой поверхности корня, хирургическим вмешательством или с другими антибиотиками. Наиболее часто назначаемый режим составляет 250 мг трижды в день в течение 7 дней.
3. В исследовании, проведенном Haffajee et al обследовались пациенты с глубиной кармана ≥6 мм. Пациенты, получавших метронидазол или азитромицин, показали значительно большее уменьшение глубины кармана и большее усиление прикрепления , чем пациенты, получавше доксициклин.
5.Пенициллин
Фармакология
1. Природные и полусинтетические производные бульонных культур Penicillium mould.
2. Узкий спектр и бактерицидный характер. Основная активность в грамположительном спектре. Только широкого спектра пенициллины, такие как ампициллин и амоксициллин, обладают значительной антибактериальной антимикробной активностью для грамотрицательных видов.
Способ действия
Вмешивается в синтез клеточной стенки бактерий, ингибируют транспептидазы, так что перекрёстное сшивание не происходит.
Клиническое использование
1. В лечении пациентов с агрессивным пародонтитом, как в локализованных, так и в генерализованных формах. Рекомендуемая доза составляет 500 мг трижды в день в течение 8 дней.
2. Показывает высокую антимикробную активность по отношению к бактериям, которые встречаются в зубодесневой жидкости, за исключением E. corrodens, S. sputigena и Peptostreptococcus, ингибирует рост грамположительных факультативных анаэробов.
Исследования показывают, что более 60% взрослых пациентов с пародонтитом, у которых брали пробы на анализ пародонтльной бляшки, проявили β-лактамазную активность. По этой причине введение чувствительных к β-лактамазе пенициллинов, включая один амоксициллин, обычно не рекомендуется, а в некоторых случаях может ускорять разрушение пародонта.
Амоксициллин-клавуланат (Augmentin). Общепринятой стратегией является введение амоксициллина с ингибитором бета-лактамазы, такой как клавулановая кислота. Аугментин может быть полезен при лечении пациентов с невосприимчивым или локализованным агрессивным пародонтитом.
При направленной тканевой регенерации систематическая терапия амоксициллин-клавулановой кислотой использовалась для подавления пародонтальных патогенов и увеличения усиления клинического прикрепления.
6.Цефалоспорины
Фармакология
1. Используется против инфекций, которых в противном случае можно было бы лечить с помощью пенциллина.
2. Устойчив к ряду β-лактамаз, обычно активных против пенициллина.
Способ действия
Тот же способ действия, что и у пенициллинов, т. е. ингибирование синтеза клеточной стенки бактерий. Однако они связываются с другими белками, чем те, с которыми связываются пенициллины.
Клиническое использование
Цефалексин является цефалоспорином, доступным для введения в пероральной лекарственной форме.
1. Достигает высоких концентраций в зубодесневой жидкости.
2. Эффективно тормозит рост грамотрицательных облигатных анаэробов, не препятствует грамотрицательным факультативным анаэробам.
3. Более новые цефалоспорины с повышенной грамотрицательной эффективностью могут быть полезны при лечении заболеваний пародонта.
7.Клиндамицин
Фармакология
Эффективен против анаэробных бактерий и у пациентов, имеющих аллергию на пенициллин.
Способ действия
Ингибирование синтеза белка путем связывания с 50 S рибосомой.
Клиническое использование
1. Клиндамицин достигает более высоких уровней антимикробной активности, чем другие антибиотики.
2. Gordon и соавторы наблюдали средний прирост клинического прикрепления 1,5 мм и снижение активности болезни у пациентов через 24 месяца после дополнительной терапии клиндамицином.
3. Walker и соаворы показали, что клиндамицин помогает в стабилизации процесса у трудноподдающихся лечению пациентов. Дозировка составляла 150 мг 4р./день в течение 10 дней.
4. Jorgensen и соавторы рекомендовали режим 300 мг 2р./день в течение 8 дней
8.Ципрофлоксацин
Фармакология
1. Фторхинолоновый антибиотик, доступный для перорального введения.
2. Мощный ингибитор грамположительных бактерий (все факультативные и некоторые анаэробные предполагаемые пародонтальные патогены), включая Pseudomonas aeruginosa , с величинами MIC 90 в диапазоне от 0,2 до 2 мкг / мл.
Способ действия
Ингибирование репликации и транскрипции бактериальной ДНК путем ингибирования фермента ДНК-гиразы, фермента, уникального для прокариотических клеток .
Клиническое использование
1. Способствует созданию микрофлоры, связанной с пародонтальным здоровьем, с минимальным воздействием на виды стрептококков, которые связаны с пародонтальным здоровьем.
2. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтальной терапии, к которому чувствительны все штаммы A. actinomycetemcomitans .
3. Также используется в сочетании с нитроимидазолами (метронидазолом и тинидазолом).
9.Макролиды
Фармакология
1. Содержит полилактонное кольцо, к которому прикреплены один или несколько дезоксисахаров.
2. Может быть бактериостатическим или бактерицидным, в зависимости от концентрации препарата и природы микроорганизма.
3. Макролидные антибиотики, используемые для лечения пародонта, включают эритромицин, спирамицин и азитромицин.
4. Основным ограничением эритромицина является его плохая абсорбция тканями. Препараты для системного введения доступны в качестве пролекарств (эритромицинэстолат, стеарат эритромицина или этилсукцинат эритромицина) для облегчения абсорбции. Пролекарство обладает незначительной антибактериальной активностью до тех пор, пока не будет гидролизовано эстеразами в сыворотке.
Способ действия
Ингибирование синтеза белка путем связывания с 50 S рибосомными субъединицами чувствительных микроорганизмов и препятствование трансляции.
Эритромицин
Клиническое использование
1. Очень безопасный препарат, который часто рекомендуется в качестве альтернативы пенициллину для пациентов с аллергией.
2. Уровни десневой жидкости указывают на то, что лишь небольшая часть достигает пародонтального кармана оральным путем.
Спирамицин
Он выводится с высокой концентрацией через слюну . Результаты различных клинических испытаний показали хорошую эффективность спирамицина в лечении пародонтита, и метаанализ этих исследований показал высокие уровни доказательств, подтверждающих его эффективность . Было показано, что он уменьшает количество зубодесневой жидкости, глубину кармана и спирохет на поддесневом уровне. Herrera и соавторы в мета-анализе, оценивающем спирамицин, амоксициллин совместно с метронидазолом, и метрамидазол показали статистически значимый дополнительный эффект спирамицина по сравнению с другими антибиотиками в отношении уменьшения глубины зондирования кармана для участков с начальной глубиной зондирования более 6 мм
Клиническое использование
Эффективен против грамположительных организмов, оказывает минимальное влияние на увеличение уровня прикрепления.
Азитромицин
Клиническое использование
1. Эффективен против анаэробов и грамотрицательных палочек.
2. После пероральной дозы 500 мг в течение 3 дней в большинстве тканей в течение 7-10 дней могут быть обнаружены значительные уровни азитромицина.
3. Было высказано предположение, что азитромицин проникает в фибробласты и фагоциты в концентрациях, в 100-200 раз превышающих концентрации внеклеточного компартмента. Азитромицин активно переносится в места воспаления фагоцитами, а затем непосредственно высвобождается в местах воспаления как разрыв фагоцитов при фагоцитозе .
4. Терапевтическое применение требует разовой дозы 250 мг / день в течение 5 дней после начальной загрузочной дозы 500 мг.
10.Аминогликозиды
1. Ингибируют синтез белка путем связывания необратимым с конкретным белком или белками 30 S-рибосомной субъединицы.
2. Неактивны в анаэробных условиях, потому что внутриклеточный перенос сильно нарушен в отсутствие кислорода. Поэтому все анаэробные бактерии очень устойчивы, хотя они содержат рибосомы, чувствительные к этим антибиотикам.
Сравнение биологических эффектов, пиковых концентраций тетрациклинов после системного введения в обычной дозе для взрослых (все значения в мкг / мл)
Есть пять проблем, которые замедляют ход антибактериальной терапии:
1. Пародонтальные заболевания гетерогенны;
2. Клинические диагнозы производятся на основании клинических признаков, а не молекулярной патологии;
3. Фактический причинный фактор (ы) не определен окончательно;
4. Нет микробиологической выборки.
5. Существует множество различных протоколов приема антибиотиков, но мало хорошо спланированных рандомизированных контролируемых испытаний, которые проверяют эффективность этих протоколов.
Пародонтальные инфекции могут рассматриваться как смешанные инфекции, в которых участвуют различные аэробные, микроаэрофильные и анаэробные бактерии, как грамотрицательные, так и грамположительные, чувствительные к различным лекарственным средствам. Поэтому лучше использовать более одного антибиотика для охвата всех пародонтальных патогенов в некоторых клинических ситуациях.
Комбинация антибиотиков может помочь
1. Расширить антимикробный диапазон терапевтического режима, выходящий за рамки любого антибиотика.
2. Не допустить или предотвратить возникновение бактериальной резистентности с использованием агентов с перекрывающимися антимикробными спектрами.
3. Уменьшить дозу отдельных антибиотиков, используя возможную синергию между двумя препаратами против целевых организмов.
Недостатками сочетания антибиотиков являются:
1. Повышенные побочные реакции
2. Антагонистические взаимодействия с неправильно подобранными антибиотиками.
Побочные эффекты выбранных антибиотиков, используемых при лечении заболеваний пародонта, приведены в таблице 2.
Антибиотики, которые являются бактериостатическими (например, тетрациклин), обычно эффективны против микроорганизмах, способных к быстрому делению. Они плохо работают, если одновременно назначают бактерицидный антибиотик (например, амоксициллин или метронидазол). Когда требуются оба типа лекарств, их лучше всего назначать поочередно, а не в сочетании, чтобы избежать неблагоприятного взаимодействия, но получить результат от обоих.
В одном из исследований шесть пациентов с рецидивирующим прогрессирующим пародонтитом получали обычную взрослую дозу доксициклина в течение 4 дней с последующим амоксициллином с клавуланатом в течение 5 дней. Пять подобных пациентов получали доксициклин в течение 10 дней. Через 25 недель пациенты, получавшие последовательную комбинацию, имели значительно большее уменьшение глубины кармана, чем те, которые получали только доксициклин.
В другом исследовании все пациенты с рецидивирующим пародонтитом получали регулярное двухмесячное снятие отложений и последовательную дозу доксициклина и метронидазола. В комбинированной группе антибиотикотерапии у 9% наблюдался рецидивирующий пародонтит, тогда как у 42% группы плацебо наблюдались признаки рецидивирующего заболевания. Хотя эти различия статистически значимы, через 7 месяцев после метронидазола не было обнаружено различий в микробиоте между группами.
Сочетание метронидазола и амоксициллина (МА) показало, что это эффективный антибактиериольный режим для борьбы с Aggregatibacter actinomycetemcomitans и Porphyromonas gingivalis-связанными с пародонтальными инфекциями.
Одно из важных клинических исследований было проведено Winkel et al . Наблюдения показали, что пациенты с поддесневым P. gingivalis на исходном уровне, которые получали лечение метронидазолом + амоксициллином, имели в два раза меньше пародонтальные карманы размером> 5 мм после терапии по сравнению с P . gingivalis -положительными пациентами, которые получали плацебо.
Guerreo et al использовали сопоставимый протокол лечения у пациентов с агрессивным пародонтитом и показали значительное улучшение всех параметров пародонта у пациентов, получавших антибиотики, по сравнению с пациентами, получавшими плацебо, через 6 месяцев после лечения.
Эти исследования показали, что при хроническом, а также при агрессивном пародонтите антибиотики приводят к лучшему разрешению воспаления пародонта, улучшению глубины зондирования и уменьшению потери прикрепления.
Метронидазол и азитромицин, по-видимому, более эффективны в деле искоренения анаэробных пародонтопатогенных бактерий, чем доксициклин или механическая терапия.
Комбинация метронидазола и ципрофлоксацина эффективна против A. actinomycetemcomitans . Метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин нацелен на факультативные анаэробы. Это мощная комбинация против смешанных инфекций. Исследования этой комбинации лекарств при лечении трудноподдающегося лечению пародонтита подтвердили значительное клиническое улучшение.
Пациенты с неконтролируемым диабетом, трансплантацией органов, трансплантацией костного мозга, заменой протезного сустава, лейкемией, нейтропенией, тромбоцитопенией подвергаются большему риску развития инфекции после стоматологических процедур из-за иммуносупрессии или уменьшения количества иммунных клеток. Хронические заболевания почек также требует антибиотикопрофилактику для предотвращения эндартериита артериовенозной свищей или шунтов. Для профилактики инфекционного эндокардита у пациентов с предшествующей историей инфекционного эндокардита, с искусственными сердечными клапанами, основными врожденными пороков сердца (тетралогия Фалло, транспозиции больших артерий, хирургически сконструированных системных легочных шунтов или каналов), приобретенной клапанной функцией (например, ревматическая болезнь сердца ), гипертрофической кардиомиопатией, пролапсом митрального клапана, рекомендуется профилактика антибиотиками.
Пародонтальные процедуры, рассматриваемые как процедуры высокого риска у этих пациентов, — это зондирование, скейлинг и сглаживание корней, поддесневое размещение антибиотических препаратов, интралигаментарная анестезия, профилактическая чистка зубов или имплантатов с предполагаемым кровотечением, пародонтальная хирургия, утсановка зубного имплантата.
Амоксициллин используется чаще всего для антибиотикопрофилактики. Рекомендуемая доза составляет 2 г у взрослых и 50 мг / кг у детей, перорально за час до процедуры. Для пациентов, которые не могут использовать пероральные препараты, ампициллин вводят внутримышечно или внутривенно в дозе 2,0 г у взрослых и 50 мг / кг у детей в течение 30 минут до процедуры. У пациентов, страдающих аллергией на пенициллин, предпочтительными антибиотиками являются клиндамицин (взрослые, 600 мг, дети, 20 мг / кг перорально за час до процедуры), цефалексин или цефадроксил (взрослые, 2,0 г, дети 50 мг / кг перорально за час до процедуры ), азитромицин или кларитромицин (взрослые, 500 мг, дети, 15 мг / кг перорально за час до процедуры). Пациентам с аллергией на пенициллин и неспособных принимать пероральные препараты, назначают клиндамицин (взрослым — 600 мг; дети, 15 мг / кг в/в за час до процедуры) или цефазолин (взрослым, 1,0 г, детям, 25 мг / кг в/м или в/в в течение 30 минут до процедуры).
Клинические причины возникновения неудачи антибиотикотерапии следующие:
1. Неправильный выбор антибиотика
2. Появление антибиотикорезистентных микроорганизмов
3. Слишком низкая концентрация антибиотика в крови
4. Медленный темп роста микроорганизмов
5. Нарушенная защита хозяина
6. Несоблюдение режима лечения пациентом
7. Антагонизм антибиотиков
8. Невозможность проникновения антибиотика в место заражения
9. Сосудистые ограничения или снижение кровотока
10. Неблагоприятные местные факторы (снижение рН ткани или кислородного напряжения)
11. Неспособность искоренить источник инфекции (отсутствие разреза и дренажа)
Установлено, что системные антибиотики могут значительно усилить эффекты механической пародонтальной терапии в сочетании с мерами, которые улучшают гигиену полости рта. Клинические исследования системной антибиотикотерапии при пародонтите взрослых, устойчивым к лечению пародонтите, пациентах с агрессивным пародонтитом приведены в таблице 3.
Как было предложено Herrera et al и Haffajee et al средний прирост клинического прикрепления может составить 0,3-0,4 мм.
В качестве контроля выступили пациенты с пародонтитом, прошедшие мониторинг после лечения и поддерживающей пародонтальной терапии в течение примерно 12 лет. Все они испытывали только среднегодовую потерю прикрепления в 0,042 мм до 0,067 мм. Таким образом, «уровень укрепления » клинического прикрепления в 0,3 мм будет эквивалентен изменению 4-7 лет прогрессирования заболевания у вылеченного и «поддерживаемого» пациента.
Клинические исследования системной антибиотикотерапии у взрослых пациентов с пародонтитом с недавней активностью заболевания
Все антибиотики, используемые в пародонтальной терапии, ингибируют рост основных пародонтопатогенов P. gingivalis, C. rectus и Capnocytophaga.
Прямо противоположно ни один из них не особенно эффективен при ингибировании E. corrodens (лучше всего подходят миноциклин и доксициклин).
Миноциклин, по-видимому, является наиболее эффективным антибиотиком, который достигает уровней, которые должны быть полностью ингибирующими (активность антибиотика = 600%) для большинства патогенных патогенов, но также может ингибировать рост полезных видов. Амоксициллин проявляется почти так же эффективно, как и миноциклин. Тетрациклин, наиболее часто используемый антибиотик, но, по-видимому, является относительно плохим выбором для A. actinomycetemcomitans -инфекции, для которых он использовался чаще всего. Эритромицин, по-видимому, является плохим выбором для любой патогенной инфекции полости рта. Метронидазол уникально эффективен при лечении инфекций Selenomonassputigena и Peptostreptococcus и равен миноциклину при лечении инфекций Fusobacterium .
Пародонтальные инфекции могут включать различные патогены с различными антимикробной чувствительностью и резистентностью. В пародонтальных инфекциях тканевые барьеры и биопленки следует удалять механической очисткой до или с помощью антибиотиков. Состояние пародонтальной болезни и антимикробный режим необходимо тщательно определить, чтобы добиться успеха с помощью антимикробной терапии. Если антимикробные агенты против пародонтальной болезни не используются разумно, мы можем вскоре столкнуться с новым видом оральных микроорганизмов с повышенной защитой, которая обеспечит выживание вида, позволяет увеличить патогенность и передавать генетический материал, кодирующий повышенную вирулентность и устойчивость к антибиотикам.
Статья «Systemic antibiotic therapy in periodontics» Anoop Kapoor, Ranjan Malhotra, Deepak Grover переведена редакцией «Современная пародонтология»
источник
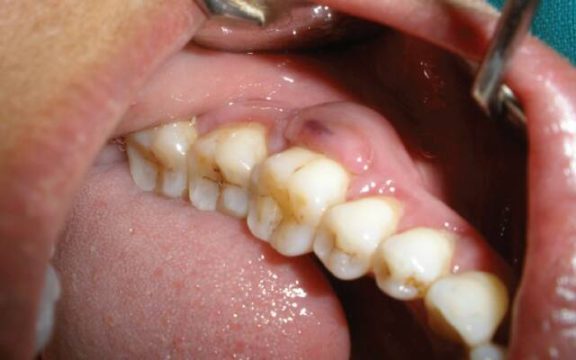
Пародонтальный абсцесс — это довольно распространенное заболевание в области пародонтологии.
Любой абсцесс — это гнойник, расположенный в мягких тканях, который лечится только хирургическим путем. Поэтому при первых признаках появления опухоли лучше сразу показаться стоматологу.
Если затянуть с визитом к врачу, инфекция может проникнуть глубоко внутрь корня и поразить костную структуру челюсти.
Наибольшую опасность возникновение патологического процесса представляет для женщин в период гестации, или в детском возрасте из-за не до конца сформировавшегося иммунитета.
Для ослабленного организма даже легкая инфекция может закончиться заражением всего организма.
Пародонтальный или периодонтальный абсцесс – это гнойное новообразование, которое возникает на фоне развития деструктивных процессов в тканях десны.
Согласно международной классификации 10-го пересмотра (МКБ-10) болезнь проходит под кодом К05.2, который включен в группу «Острый пародонтит».
Заболевание различается по форме, степени тяжести и месту локализации.
Чтобы определить развитие абсцесса в ротовой полости нужно знать его симптомы, иметь представление, что спровоцировало проблему и как это лечится.
Эффективность лечения напрямую зависит от стадии развития гнойного воспаления. Чем раньше вы отреагируете на его появление, тем легче и быстрее избавитесь от проблемы.
В норме, в микрофлоре полости рта постоянно обитает масса бактерий и микробов, которые содействуют бесперебойной работе функций организма.
Однако под воздействием провоцирующих факторов, колония патогенных микроорганизмов начинает активно размножаться.
Проникая в пародонтальные карманы десны, вредоносные бактерии вызывают воспалительные процессы слизистой, вплоть до образования гнойного нарыва.
Причины, провоцирующие образование абсцесса в мягких тканях пародонта, бывают двух типов — экзогенные (внешние) и эндогенные (внутренние).
- Воспаление десны на фоне стоматологических заболеваний (гингивита, пародонтита, пародонтоза, периодонтита).
- Механические повреждения — травмы, химические и термические ожоги слизистой оболочки.
- Ошибки врачей — неправильно подобранный или установленный протез, брекет-система, нависающие пломбы, нарушение прикуса.
- Часто нарыв появляется на фоне сложного удаления зуба, особенно 8-го моляра.
- Попадание инородного тела в десневой карман (частицы пищи, зубной осколок и т. д.).
- Переохлаждение или перегрев организма.
- Склонность к частым инфекционным заболеваниям.
- Хронические болезни зубов, например, запущенный кариес, средняя или тяжелая стадия пародонтита.
- Нарушения на фоне гормонального сбоя или обмена веществ.
- Дисфункции эндокринной системы, иммунодефицитное состояние любой этиологии.
- Глубокое расположение зубных отложений.
- Недостаточный отток гнойного экссудата.
- Бруксизм — скрежет зубов во сне, вызывающий расшатывание зубов.
По скорости развития, интенсивности болевого синдрома и выраженности симптоматики различают два вида парадонтального абсцесса.
- симптомы выражены и очевидны;
- отмечается резкое усиление болевых и прочих ощущений;
- в десневых карманах образуются гнойные очаги;
- появляются признаки интоксикации.
- абсцесс быстро прогрессирует, в течение короткого срока происходит сильное ухудшение самочувствия человека.
Хронический (или холодный) абсцесс:
- клиническая картина стертая;
- болевой синдром и геморрагия (кровоточивость) слизистой проявляется периодически;
- отмечается возможность спонтанного обострения.
По месту локализации абсцесс может располагаться в следующих зонах:
- на верхушке корневого канала;
- в средней части корня;
- в области пришеечного участка дентина.
При этом воспаление может охватить один зуб, несколько соседних участков или разные зоны челюстной области.
Острый периодонтальный абсцесс даже в начальной стадии имеет яркую клиническую картину, которая выражается следующими симптомами:
- появление небольшого шарика (капсулы) в мягких тканях;
- отечная, гиперемированная десна;
- сильные болевые ощущения, особенно при жевании, пальпации или перкуссии;
- образование парадонтальных карманов, наполненных гнойным экссудатом.
При прогрессировании абсцесса клиника усиливается:
- заметнообнажаются зубные корни, при этом просматривается гнойник;
- появляется гиперестезия (чувствительность на внешние раздражители);
- боль становится нестерпимой;
- при нажатии на пораженное место может выделяться гной, пошатываться зуб.
- рост опухоли может привести к изменению контура челюстей;
- отмечается увеличение лимфоузлов.
А также при развитии воспаления появляются признаки интоксикации и общего недомогания:
- может подскочить температура тела;
- наблюдаются наплывы тошноты, иногда вызывающие рвоту;
- мучительные пульсирующие боли в голове со стороны пораженного участка;
- расстройство сна, потеря аппетита.
При выбухании нарыва может произойти разрыв капсулы с гноем, после чего последует некоторое облегчение.
Однако это не означает, что нужно отменить визит к врачу. Внутри полости может остаться инфекция, которая послужит фактором для рецидива.
Даже при первичном осмотре стоматолог-терапевт может диагностировать развитие пародонтального абсцесса.
Назначение забора крови на увеличение уровня лейкоцитов и анализ ПЦР (полимеразная цепная реакция) на наличие инфекции — подтвердит предварительный диагноз.
Чтобы точно определить глубину, степень тяжести, причину возникновения и возможных осложнений необходимо проведение полноценной диагностики дополнительными методами.
Инструментальное обследование включает следующие процедуры:
- рентген пораженного участка;
- цитологическое исследование гнойного инфильтрата;
- УЗИ, КТ, МРТ — для определения точного места расположения и размеров абсцесса.
Важно дифференцировать новообразование от других воспалительных процессов или заболеваний (периодонтит, нагноение челюстной кисты, остеомиелит) со схожими признаками.
При появлении признаков пародонтального абсцесса больному требуется срочная квалифицированная помощь.
В домашних условиях невозможно справиться с проблемой такого рода. Самолечением можно спровоцировать ухудшение своего состояния и массу серьезных осложнений.
Однако допускаются доврачебные меры, которые помогут на время снять интенсивность болевого синдрома:
- прополоскать рот антисептическими средствами — эффективно применение раствора фурацилина, мирамистина или хлоргексидина;
- аналогичное действие окажет полоскание отварами лекарственных растений (зверобой, ромашка, шалфей);
- приложить наружный холодный компресс с больной стороны, хорошо поможет лед, обернутый в ткань или тонкое полотенце;
- попробуйте аккуратно почистить зубы, чтобы очистить ротовую полость от пищевых частиц;
- можно принять обезболивающие — безрецептурные анальгетики (кетопрофен, нимесулид, ибупрофен).
Категорически запрещается по личной инициативе:
- принимать антибиотики или НВПС (нестероидные противовоспалительные средства);
- прокалывать нарыв или выдавливать гной;
- прогревать место воспаления.
Схема и стратегия лечения зависит от степени тяжести и повреждения зубных коронок на пораженном участке.
Периодонтальный абсцесс начальной стадии начинают лечить предварительными терапевтическими методами:
- профессиональная очистка зубов от налета, камня, отложений;
- при наличии запущенных кариозных очагов проводится соответствующее лечение;
- санация ротовой полости с помощью ирригатора антисептическими растворами для свободного выхода гноя;
- назначение препаратов (антибиотики, НВПС, противопротозойные).
Если методы не оказывают эффективного воздействия, хирург-стоматолог проводит периостомию — вскрытие пародонтального абсцесса.
Оперативный метод включает следующие процедуры:
- делают анестезирующую блокаду больного участка;
- вскрывают нарыв — делают надрез капсулы с гноем;
- проводят кюретаж лунки — выскабливание гнойного экссудата, удаление глубоких поддесневых отложений, резекция пораженных тканей;
- дренирование полости для полного выведения остатков гноя;
- санация раны и слизистой антисептиками;
- для устранения карманов формируют лоскут из мягких тканей надкостницы, который имплантируют на место резекции ткани;
- в завершение накладывают шов.
Для защиты открытой раны, комфорта больного и фиксации лоскута в определенном положении, в течение 7-10 дней после операции применяют пародонтологические повязки на основе оксида цинка.
Гигиенист обучает пациента правильному уходу за полостью рта. При этом поясняет, по каким параметрам рекомендуется выбирать пасты с лечебным эффектом, зубную щетку и прочие принадлежности.
Для стабилизации восстановительного процесса и регенерации тканей в послеоперационный период врачи назначают следующие препараты и процедуры:
- прием таблетированных или в виде инъекций антибиотиков (амоксиклав, сумамед, линкомицин, амоксициллин);
- наружные аппликации или втирания (метрогилдента, асепта, холисал);
- полоскания антисептическими препаратами;
- витаминотерапия (группы В, комплекс С, А, Е, РР), микроэлементы — магний, кальций, селен, железо;
- физиотерапия — ультра- и электрофорез, ультразвуковое и лазерное излучение, магнитотерапия;
- применение народных средств — лекарственные травы для приготовления рецептов для втираний и ротовых ванночек (алоэ, хлорофилл, кора дуба и т. д.);
- гомеопатическая терапия — в качестве противовоспалительной терапии применяют аконит, апис, меркуриус, нукс вомика.
Несмотря на эффективность народных методов и гомеопатии все средства должны быть одобрены врачом.
- воздержание от переедания, курения, алкоголя;
- не злоупотреблять седативными или успокоительными препаратами;
- сильнодействующие анальгетики принимать в крайнем случае;
- исключить из рациона твердое, кислое, острое, сладкое;
- с аккуратностью проводить полоскания и чистку зубов.
При первых признаках дискомфорта или ухудшения состояния (сильная боль, отек, температура) незамедлительно показаться лечащему врачу.
Запущенный периодонтальный абсцесс, самолечение или игнорирование проблемы может закончиться тяжелыми последствиями.
Таблица наиболее распространенных осложнений:
| Название | Основные симптомы | Прогноз врача |
| Свищевой ход | Отек, гиперемия, образование белого или красного пятна с четкими границами, выделение гноя | Удаление зуба в 50% |
| Утрата зуба | Расшатывание коронки 2-3 степени, обнажение корня на 1/3 | Протезирование |
| Абсцесс головного мозга | Устойчиво-высокая температура, сильная цефалгия, заложенность носа, спутанность сознания, раскоординация | Кома, инвалидизация, летальный исход |
| Синусит | Заложенность и гноетечение из носа, боли в области лица | Удаление зуба |
| Ангина Людвига | Инфицирование дыхательных путей, удушье, синюшность лица | При отсутствии лечения возможен летальный исход |
Для предотвращения появления или рецидива воспалительного процесса необходимо систематизировать выполнение рекомендаций врача.
Профилактика пародонтального абсцесса:
- Строгое соблюдение правил гигиены — чистка зубов пастой с лечебным эффектом утром и вечером не менее 3-5 минут + применение ополаскивателя, хороший пример — Listerine «Сильные зубы здоровые десны» или Splat «Лечебные травы».
- Использовать зубную щетку, жесткость которой позволяет эффективно очищать пространства между зубов.
- После каждого приема пищи применять флосс (зубную нить) или ершик, дополнительно проводить полоскание рта, после грубой пиши повторно чистить зубы.
- Старайтесь избегать травмирования слизистой, даже легких проколов или царапин.
- При первых признаках дискомфорта, боли или изменений в тканях ротовой полости сразу покажитесь врачу.
- Раз в полгода проходите плановый осмотр в кабинете стоматолога.
- Сбалансированный рацион с включением максимального количества полезных продуктов и витаминов — это залог здоровья ваших зубов.
источник