- Боль в деснах
- Боль в лимфоузлах на шее
- Выделение гноя из свища
- Гной в десневых карманах
- Головная боль
- Кровоточивость десен
- Нарушение сна
- Невозможность нормально пережевывать пищу
- Обнажение корня зуба
- Отечность десны
- Повышенная температура
- Повышенная чувствительность зуба
- Повышенное слюноотделение
- Покраснение слизистой рта
- Потеря аппетита
- Расшатывание зубов
- Рвота
- Свищ на десне
- Тошнота
- Увеличение лимфоузлов на шее
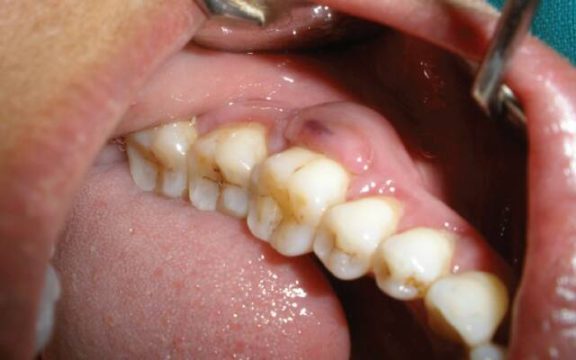
Пародонтальный абсцесс — воспалительный процесс в десне, на фоне которого формируется образование с размерами от небольшой горошины до грецкого ореха, а внутри очага гнойная жидкость. Мужчины и женщины страдают от патологии в равной степени.
Главными причинами возникновения абсцесса служат обострение воспалительно-деструктивного процесса в пародонте, наличие глубоких десневых карманов и твердых отложений, скапливающихся под десной.
Симптомы заболевания выделяют специфичные (патологическая подвижность зубных единиц) и общие (повышение температуры тела и ухудшение общего состояния).
Диагностика основывается на лабораторно-инструментальных обследованиях, которые в обязательном порядке дополняются манипуляциями, выполняемыми непосредственно стоматологом, в частности физикальным осмотром ротовой полости.
Лечить абсцесс десны принято только хирургическими методиками, которые направлены на предупреждение развития непоправимых осложнений и достижение стойкой ремиссии.
В международном классификаторе заболеваний десятого пересмотра абсцесс не обладает отдельным шифром, а относится к категории «Другие повреждения пародонта». Из этого следует, что код по МКБ-10 будет К05.2.
Как известно, в ротовой полости проживает большое количество условно-патогенных микроорганизмов, составляющих нормальную микрофлору рта. Однако под влиянием негативных факторов бактерии могут увеличивать свою численность, приникая в десневые карманы и приводя к воспалительному процессу в десне.
Таким образом, пародонтальный абсцесс может быть сформирован на фоне таких патологий:
- пародонтит;
- гингивит;
- пародонтоз;
- неправильно подобранные зубные протезы;
- механическое травмирование или ожог десны;
- некачественная работа стоматолога, установившего пломбу, которая постоянно соприкасается и травмирует десну;
- частое протекание инфекций;
- попадание постороннего предмета в десневой карман;
- нарушение обмена веществ;
- наличие у человека патологий эндокринной системы;
- любые иммунодефицитные состояния.
Среди местных причин развития абсцесса стоит выделить:
- сохранившаяся циркулярная связка зубной единицы;
- глубоко расположенные зубные отложения;
- неполный отток гнойной жидкости;
- течение хронического пародонтита, особенно средней или тяжелой степени.
Нередко абсцесс формируется после удаления зуба, особенно в тех ситуациях, когда возникли осложнения после процедуры или при неадекватной работе стоматолога.
Основную роль в возникновении болезни играют такие микроорганизмы:
- Prevotella intermedia;
- Porphyromonas gingivalis;
- Bacteroides forsythus;
- Treponema denticola.
Группу риска составляют лица преклонного возраста, однако это вовсе не означает, что абсцесс не может развиваться на десне у ребенка или у людей средней возрастной категории.
По характеру протекания десневой абсцесс бывает:
- острый — отличается ярким проявлением клинических признаков и резким нарастанием болевых ощущений;
- хронический или холодный — характеризуется стертой симптоматикой, на первый план выходят такие симптомы, как повышенная кровоточивость и болезненность десен.
Опираясь на локализацию воспалительно-гнойного процесса, абсцесс может быть расположен в таких зонах:
- апикальная область корней зубных единиц;
- в середине корня;
- район пришеечной части зуба.
Пародонтальный абсцесс может быть единичным и множественным.
Первыми клиническими признаками абсцесса выступают сильнейший болевой синдром и отечность пораженной части десны. По мере прогрессирования патологического процесса в острой форме будут возникать следующие внешние проявления:
- покраснение слизистой;
- гиперемия;
- глубокие пародонтальные карманы, наполненные грануляциями;
- патологическая подвижность зубных единиц 2 или 3 степени тяжести протекания;
- проблемы с пережевыванием пищи;
- оголение корней зубов;
- увеличение и болезненность регионарных лимфатических узлов;
- усиление болевых ощущений при надавливании на очаг;
- повышенная чувствительность зубов к горячим или холодным напиткам и блюдам.
Когда пародонтальный абсцесс увеличивается в размерах, клиническая картина будет дополняться такими признаками:
- сильнейшие головные боли;
- постоянная тошнота, изредка приводящая к рвотным позывам;
- возрастание температуры;
- нарушения сна;
- снижение аппетита.
Симптомы хронического пародонтального абсцесса представлены таким перечнем:
- кровоточивость десен;
- умеренно выраженные болевые ощущения;
- пародонтальные карманы полностью наполняет гнойный экссудат;
- повышенное слюнотечение;
- трудности с пережевыванием пищи.
Возможно формирование свища, через который вытекает гнойная жидкость. Тем не менее, это вовсе не означает, что человеку не нужна консультация работников стоматологических учреждений.
При возникновении одного или нескольких вышеуказанных признаков следует как можно быстрее обратиться за квалифицированной помощью к стоматологу. Однако если боль высокой интенсивности, можно немного унять ее самостоятельно.
Таким образом, доврачебная помощь объединяет:
- полоскание ротовой полости антисептическими растворами или отварами на основе ромашки, зверобоя или шалфея;
- прикладывание льда к проблемной области — использовать теплые компрессы категорически запрещено;
- осторожное очищение больного зуба и окружающего пространства от частичек пищи;
- прием слабодействующих анальгетиков — недопустимо самостоятельно использовать антибиотики и противовоспалительные вещества.
Поставить диагноз «пародонтальный абсцесс» может стоматолог-терапевт или пародонтолог. Помимо назначения лабораторных тестов и инструментальных обследований, клиницист должен в обязательном порядке самостоятельно выполнить несколько манипуляций.
Таким образом, первичная диагностика включает:
- изучение истории болезни — для поиска острого или хронического патологического процесса, который мог привести к формированию абсцесса на десне у ребенка или взрослого;
- сбор и анализ жизненного анамнеза;
- пальпация проблемного участка десны;
- оценка состояния зубов и их подвижности;
- детальный опрос — для установки первого появления и степени выраженности клинических признаков.
Лабораторные тесты при диагностировании представлены такими анализами:
- общеклинический анализ крови;
- биохимия крови;
- ПЦР-пробы;
- цитологическое изучение гнойной жидкости;
- исследование слюны методом хемилюминесценции.
Среди инструментальных процедур выделяют:
- дентальная рентгенография;
- ортопантомография;
- КТ.
Пародонтальный абсцесс в обязательном порядке следует дифференцировать от таких патологий:
- острое течение или обострение хронического периодонтита;
- нагноение челюстной кисты;
- периостит;
- остеомиелит.
В дополнение может потребоваться консультация стоматолога-хирурга.
Устранение абсцесса осуществляется только хирургическими методами. Перед началом специфического лечения необходима определенная подготовка:
- удаление зубных отложений;
- терапия кариеса и его осложнений;
- полоскание рта антисептиками;
- пероральный прием лекарств, среди которых антибиотики, противопротозойные и противовоспалительные вещества.
Чтобы гнойная жидкость смогла беспрепятственно выходить, осуществляют промывание проблемной области антисептическими растворами под давлением.
При неэффективности вышеописанных процедур проводят хирургическое вскрытие пародонтального абсцесса, что может быть выполнено полулунным или точечным путем.
Такая процедура включает несколько этапов:
- Кюретаж пародонтальных карманов.
- Иссечение грануляций.
- Сглаживание поверхности корня.
- Формирование слизисто-надкостничного лоскута с последующей репозицией.
- Наложение швов.
После операции показаны применение пародонтологической повязки на протяжении 10 суток, фотодинамическая терапия с применением лазера.
Для предупреждения осложнений пациентам рекомендуют:
- отказаться от вредных привычек;
- не переедать;
- принимать в пищу пюреобразные блюда;
- не принимать медикаменты — в случае крайней необходимости разрешены сильнодействующие обезболивающие;
- при любых признаках ухудшения обратиться к лечащему врачу.
Лечение в домашних условиях народными средствами категорически запрещено, поскольку это может привести к увеличению размеров абсцесса и развитию осложнений.
Во избежание появления пародонтального абсцесса необходимо придерживаться несложных общих правил профилактики:
- отказ от пагубных пристрастий;
- рациональное питание;
- избегание травм десны;
- своевременное выявление и лечение любых аномалий, которые могут привести к формированию гнойника;
- соблюдение рекомендаций клинициста после удаления зуба;
- адекватный подбор зубных протезов;
- регулярное посещение стоматолога.
В случаях своевременного обращения за квалифицированной помощью и осуществления комплексной терапии прогноз будет благоприятным: патологический процесс удается полностью купировать или достичь длительной ремиссии.
Однако абсцесс имеет серьезные последствия — необратимую деструкцию костной ткани и высокую вероятность рецидива или обострения.
источник
Пародонтальный абсцесс — это довольно распространенное заболевание в области пародонтологии.
Любой абсцесс — это гнойник, расположенный в мягких тканях, который лечится только хирургическим путем. Поэтому при первых признаках появления опухоли лучше сразу показаться стоматологу.
Если затянуть с визитом к врачу, инфекция может проникнуть глубоко внутрь корня и поразить костную структуру челюсти.
Наибольшую опасность возникновение патологического процесса представляет для женщин в период гестации, или в детском возрасте из-за не до конца сформировавшегося иммунитета.
Для ослабленного организма даже легкая инфекция может закончиться заражением всего организма.
Пародонтальный или периодонтальный абсцесс – это гнойное новообразование, которое возникает на фоне развития деструктивных процессов в тканях десны.
Согласно международной классификации 10-го пересмотра (МКБ-10) болезнь проходит под кодом К05.2, который включен в группу «Острый пародонтит».
Заболевание различается по форме, степени тяжести и месту локализации.
Чтобы определить развитие абсцесса в ротовой полости нужно знать его симптомы, иметь представление, что спровоцировало проблему и как это лечится.
Эффективность лечения напрямую зависит от стадии развития гнойного воспаления. Чем раньше вы отреагируете на его появление, тем легче и быстрее избавитесь от проблемы.
В норме, в микрофлоре полости рта постоянно обитает масса бактерий и микробов, которые содействуют бесперебойной работе функций организма.
Однако под воздействием провоцирующих факторов, колония патогенных микроорганизмов начинает активно размножаться.
Проникая в пародонтальные карманы десны, вредоносные бактерии вызывают воспалительные процессы слизистой, вплоть до образования гнойного нарыва.
Причины, провоцирующие образование абсцесса в мягких тканях пародонта, бывают двух типов — экзогенные (внешние) и эндогенные (внутренние).
- Воспаление десны на фоне стоматологических заболеваний (гингивита, пародонтита, пародонтоза, периодонтита).
- Механические повреждения — травмы, химические и термические ожоги слизистой оболочки.
- Ошибки врачей — неправильно подобранный или установленный протез, брекет-система, нависающие пломбы, нарушение прикуса.
- Часто нарыв появляется на фоне сложного удаления зуба, особенно 8-го моляра.
- Попадание инородного тела в десневой карман (частицы пищи, зубной осколок и т. д.).
- Переохлаждение или перегрев организма.
- Склонность к частым инфекционным заболеваниям.
- Хронические болезни зубов, например, запущенный кариес, средняя или тяжелая стадия пародонтита.
- Нарушения на фоне гормонального сбоя или обмена веществ.
- Дисфункции эндокринной системы, иммунодефицитное состояние любой этиологии.
- Глубокое расположение зубных отложений.
- Недостаточный отток гнойного экссудата.
- Бруксизм — скрежет зубов во сне, вызывающий расшатывание зубов.
По скорости развития, интенсивности болевого синдрома и выраженности симптоматики различают два вида парадонтального абсцесса.
- симптомы выражены и очевидны;
- отмечается резкое усиление болевых и прочих ощущений;
- в десневых карманах образуются гнойные очаги;
- появляются признаки интоксикации.
- абсцесс быстро прогрессирует, в течение короткого срока происходит сильное ухудшение самочувствия человека.
Хронический (или холодный) абсцесс:
- клиническая картина стертая;
- болевой синдром и геморрагия (кровоточивость) слизистой проявляется периодически;
- отмечается возможность спонтанного обострения.
По месту локализации абсцесс может располагаться в следующих зонах:
- на верхушке корневого канала;
- в средней части корня;
- в области пришеечного участка дентина.
При этом воспаление может охватить один зуб, несколько соседних участков или разные зоны челюстной области.
Острый периодонтальный абсцесс даже в начальной стадии имеет яркую клиническую картину, которая выражается следующими симптомами:
- появление небольшого шарика (капсулы) в мягких тканях;
- отечная, гиперемированная десна;
- сильные болевые ощущения, особенно при жевании, пальпации или перкуссии;
- образование парадонтальных карманов, наполненных гнойным экссудатом.
При прогрессировании абсцесса клиника усиливается:
- заметнообнажаются зубные корни, при этом просматривается гнойник;
- появляется гиперестезия (чувствительность на внешние раздражители);
- боль становится нестерпимой;
- при нажатии на пораженное место может выделяться гной, пошатываться зуб.
- рост опухоли может привести к изменению контура челюстей;
- отмечается увеличение лимфоузлов.
А также при развитии воспаления появляются признаки интоксикации и общего недомогания:
- может подскочить температура тела;
- наблюдаются наплывы тошноты, иногда вызывающие рвоту;
- мучительные пульсирующие боли в голове со стороны пораженного участка;
- расстройство сна, потеря аппетита.
При выбухании нарыва может произойти разрыв капсулы с гноем, после чего последует некоторое облегчение.
Однако это не означает, что нужно отменить визит к врачу. Внутри полости может остаться инфекция, которая послужит фактором для рецидива.
Даже при первичном осмотре стоматолог-терапевт может диагностировать развитие пародонтального абсцесса.
Назначение забора крови на увеличение уровня лейкоцитов и анализ ПЦР (полимеразная цепная реакция) на наличие инфекции — подтвердит предварительный диагноз.
Чтобы точно определить глубину, степень тяжести, причину возникновения и возможных осложнений необходимо проведение полноценной диагностики дополнительными методами.
Инструментальное обследование включает следующие процедуры:
- рентген пораженного участка;
- цитологическое исследование гнойного инфильтрата;
- УЗИ, КТ, МРТ — для определения точного места расположения и размеров абсцесса.
Важно дифференцировать новообразование от других воспалительных процессов или заболеваний (периодонтит, нагноение челюстной кисты, остеомиелит) со схожими признаками.
При появлении признаков пародонтального абсцесса больному требуется срочная квалифицированная помощь.
В домашних условиях невозможно справиться с проблемой такого рода. Самолечением можно спровоцировать ухудшение своего состояния и массу серьезных осложнений.
Однако допускаются доврачебные меры, которые помогут на время снять интенсивность болевого синдрома:
- прополоскать рот антисептическими средствами — эффективно применение раствора фурацилина, мирамистина или хлоргексидина;
- аналогичное действие окажет полоскание отварами лекарственных растений (зверобой, ромашка, шалфей);
- приложить наружный холодный компресс с больной стороны, хорошо поможет лед, обернутый в ткань или тонкое полотенце;
- попробуйте аккуратно почистить зубы, чтобы очистить ротовую полость от пищевых частиц;
- можно принять обезболивающие — безрецептурные анальгетики (кетопрофен, нимесулид, ибупрофен).
Категорически запрещается по личной инициативе:
- принимать антибиотики или НВПС (нестероидные противовоспалительные средства);
- прокалывать нарыв или выдавливать гной;
- прогревать место воспаления.
Схема и стратегия лечения зависит от степени тяжести и повреждения зубных коронок на пораженном участке.
Периодонтальный абсцесс начальной стадии начинают лечить предварительными терапевтическими методами:
- профессиональная очистка зубов от налета, камня, отложений;
- при наличии запущенных кариозных очагов проводится соответствующее лечение;
- санация ротовой полости с помощью ирригатора антисептическими растворами для свободного выхода гноя;
- назначение препаратов (антибиотики, НВПС, противопротозойные).
Если методы не оказывают эффективного воздействия, хирург-стоматолог проводит периостомию — вскрытие пародонтального абсцесса.
Оперативный метод включает следующие процедуры:
- делают анестезирующую блокаду больного участка;
- вскрывают нарыв — делают надрез капсулы с гноем;
- проводят кюретаж лунки — выскабливание гнойного экссудата, удаление глубоких поддесневых отложений, резекция пораженных тканей;
- дренирование полости для полного выведения остатков гноя;
- санация раны и слизистой антисептиками;
- для устранения карманов формируют лоскут из мягких тканей надкостницы, который имплантируют на место резекции ткани;
- в завершение накладывают шов.
Для защиты открытой раны, комфорта больного и фиксации лоскута в определенном положении, в течение 7-10 дней после операции применяют пародонтологические повязки на основе оксида цинка.
Гигиенист обучает пациента правильному уходу за полостью рта. При этом поясняет, по каким параметрам рекомендуется выбирать пасты с лечебным эффектом, зубную щетку и прочие принадлежности.
Для стабилизации восстановительного процесса и регенерации тканей в послеоперационный период врачи назначают следующие препараты и процедуры:
- прием таблетированных или в виде инъекций антибиотиков (амоксиклав, сумамед, линкомицин, амоксициллин);
- наружные аппликации или втирания (метрогилдента, асепта, холисал);
- полоскания антисептическими препаратами;
- витаминотерапия (группы В, комплекс С, А, Е, РР), микроэлементы — магний, кальций, селен, железо;
- физиотерапия — ультра- и электрофорез, ультразвуковое и лазерное излучение, магнитотерапия;
- применение народных средств — лекарственные травы для приготовления рецептов для втираний и ротовых ванночек (алоэ, хлорофилл, кора дуба и т. д.);
- гомеопатическая терапия — в качестве противовоспалительной терапии применяют аконит, апис, меркуриус, нукс вомика.
Несмотря на эффективность народных методов и гомеопатии все средства должны быть одобрены врачом.
- воздержание от переедания, курения, алкоголя;
- не злоупотреблять седативными или успокоительными препаратами;
- сильнодействующие анальгетики принимать в крайнем случае;
- исключить из рациона твердое, кислое, острое, сладкое;
- с аккуратностью проводить полоскания и чистку зубов.
При первых признаках дискомфорта или ухудшения состояния (сильная боль, отек, температура) незамедлительно показаться лечащему врачу.
Запущенный периодонтальный абсцесс, самолечение или игнорирование проблемы может закончиться тяжелыми последствиями.
Таблица наиболее распространенных осложнений:
| Название | Основные симптомы | Прогноз врача |
| Свищевой ход | Отек, гиперемия, образование белого или красного пятна с четкими границами, выделение гноя | Удаление зуба в 50% |
| Утрата зуба | Расшатывание коронки 2-3 степени, обнажение корня на 1/3 | Протезирование |
| Абсцесс головного мозга | Устойчиво-высокая температура, сильная цефалгия, заложенность носа, спутанность сознания, раскоординация | Кома, инвалидизация, летальный исход |
| Синусит | Заложенность и гноетечение из носа, боли в области лица | Удаление зуба |
| Ангина Людвига | Инфицирование дыхательных путей, удушье, синюшность лица | При отсутствии лечения возможен летальный исход |
Для предотвращения появления или рецидива воспалительного процесса необходимо систематизировать выполнение рекомендаций врача.
Профилактика пародонтального абсцесса:
- Строгое соблюдение правил гигиены — чистка зубов пастой с лечебным эффектом утром и вечером не менее 3-5 минут + применение ополаскивателя, хороший пример — Listerine «Сильные зубы здоровые десны» или Splat «Лечебные травы».
- Использовать зубную щетку, жесткость которой позволяет эффективно очищать пространства между зубов.
- После каждого приема пищи применять флосс (зубную нить) или ершик, дополнительно проводить полоскание рта, после грубой пиши повторно чистить зубы.
- Старайтесь избегать травмирования слизистой, даже легких проколов или царапин.
- При первых признаках дискомфорта, боли или изменений в тканях ротовой полости сразу покажитесь врачу.
- Раз в полгода проходите плановый осмотр в кабинете стоматолога.
- Сбалансированный рацион с включением максимального количества полезных продуктов и витаминов — это залог здоровья ваших зубов.
источник
Пародонтальный абсцесс – ограниченный очаг гнойного воспаления в тканях пародонта. Пациенты жалуются на интенсивный болевой синдром, появление припухлости в области определенных зубов. При пародонтальном абсцессе наблюдается патологическая подвижность зубов. Ухудшается общее состояние, повышается температура. Постановка диагноза основывается на данных анамнеза заболевания, результатах клинического, рентгенологического и лабораторного методов исследования. Лечение пародонтального абсцесса направлено на дренирование и санацию гнойного очага, стабилизацию высоты кости, предотвращение развития осложнений, достижение стойкой ремиссии.
Пародонтальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях пародонта, характеризуется ограниченным скоплением гнойного экссудата. Образованию пародонтальных абсцессов способствуют глубокие патологические карманы, твердые поддесневые отложения. В превалирующем большинстве случаев возникают острые пародонтальные абсцессы. Холодные (хронические) пародонтальные абсцессы образуются крайне редко. Частые рецидивы обострений хронического пародонтита наблюдаются у 30% пародонтологических пациентов. Страдают в равной степени, как мужчины, так и женщины. Пик заболеваемости приходится на осенне-весенний период.
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени. Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов. Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
- Острые пародонтальные абсцессы. Характеризуются выраженной клиникой, резким нарастанием болевого синдрома. В полости рта выявляют глубокие пародонтальные карманы, патологическую подвижность зубов. Формирование острых пародонтальных абсцессов сопровождается температурной реакцией, недомоганием.
- Хронические (холодные пародонтальные абсцессы). Протекают со стертой симптоматикой. Пациентов беспокоит кровоточивость, болезненность десен. При осмотре выявляют отечную цианотичную слизистую, корни зубов оголены, пародонтальные карманы заполнены гнойным отделяемым, грануляциями. Хронические пародонтальные абсцессы имеют тенденцию обостряться с переходом в острые формы.
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
При образовании пародонтального абсцесса пациенты жалуются на появление выраженной самопроизвольной боли. В полости рта выявляют болезненную припухлость в участке альвеолярной части десны. Слизистая отечная, гиперемированная. При осмотре диагностируют пародонтальные карманы, заполненные грануляциями. При пародонтальных абсцессах отмечается патологическая подвижность зубов 2-3 степени, что ведет к нарушению жевательной функции, развитию травматической окклюзии. Корни зубов оголены.
Пародонтальный абсцесс может быть выявлен в участке двух зубов. При тяжелой степени обострившегося хронического генерализованного пародонтита диагностируют множественные пародонтальные абсцессы. Открывание рта не нарушено. Регионарные лимфатические узлы увеличены, болезненны. При самопроизвольном вскрытии пародонтального абсцесса вблизи десневого края образуется свищ, через который происходит эвакуация гнойного экссудата. При появлении пародонтального абсцесса развиваются признаки интоксикации, повышается температура, ухудшается общее состояние. Пациенты жалуются на головную боль, недомогание.
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой. Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества. Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны. Индекс кровоточивости десневой борозды (SBI) при развитии пародонтального абсцесса резко превышает норму.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево. С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены. Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением. При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов. Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола. В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств. Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии. Высокой эффективностью обладает метод антибактериальной фотодинамической терапии с применением лазера.
При своевременном обращении и комплексном лечении патологический процесс удается купировать. Однако поскольку пародонтит сопровождается необратимой деструкцией костной ткани, риск повторного обострения, сопровождающегося формированием пародонтального абсцесса, достаточно высок.
источник
- При наличии локализованного участка флуктуации необходимо дренировать очаг посредством произведения разреза мягких тканей в соответствующей области. При выделении значительного объема гнойного содержимого необходимо установить дренаж, изготовленный из стерильного Т-образного кусочка коффердама. Т-образный конец дренажа помещают в рану. Проведите санацию поверхности корня. Промойте рану 0,2% раствором хлоргексидина. Назначьте антибиотики, например метронидазол или амоксициллин, при наличии следующих состояний:
- распространяющийся абсцесс; лихорадка или общая слабость; риск развития септического эндокардита.
Проведите культуральное исследование аспирированного содержимого абсцесса для подбора оптимального антибактериального препарата. Назначьте полоскание полости рта дважды в день 0,2% раствором хлоргексидина Через два дня удалите дренаж. Определите причину абсцесса и проведите соответствующее лечение.
Выраженный пародонтит, локализованный в основном в области промежуточного опорного зуба.
Для устранения данной патологии, по возможности, необходимо проводить нехирургическое и хирургическое лечение. Не рекомендуется проводить оперативное вмешательство при наличии зубного налета.
Некоторые авторы на основании долгосрочного наблюдения сообщают о том, что «бессимптомные» зубы, которые считают безнадежными, не влияют на пародонт прилегающих зубов при условии частого и регулярного проведения поддерживающего пародонтологического лечения, а также соблюдения адекватной самостоятельной гигиены.
При обнажении в результате пародонтита промежуточной опоры мостовидного протеза и наличии патологической симптоматики рекомендуются формирование ограниченного лоскута и резекция части зуба. По возможности следует сохранять некоторую часть ствола корня по косметическим соображениям. При возникновении неблагоприятного косметического результата иногда можно заполнить некоторое пространство в пределах коронки самополимеризуемым композитом, после чего «корень» восстанавливают светоотверждаемым композитом. Использование двух видов композита объясняется невозможностью световой полимеризации композита под коронкой и большей легкостью манипулирования светоотверждаемым композитом. В результате удаления части зуба и пародонтита может возникнуть выраженный дефект альвеолярного гребня, для устранения которого рекомендуется использование мембраны Гор-Текс.
- прогрессирующая потеря прикрепления прогрессирующая потеря кости по данным рентгенографии боль и кровоточивость при зондировании гнойный экссудат зубоальвеолярное выдвижение.
Необходимо помнить, что инфекция пульпы может вовлекать бифуркацию через ответвления корневых каналов.
Эндодонтическое лечение Поддерживающее лечение Ампутация или резекция корня Достижение нового прикрепления Разделение зуба Гемисекция Экстракция
Необходимо проводить рентгенологическое исследование и проверять жизнеспособность причинного зуба, а также зондировать бифуркацию.
При необходимости сохранения невитального зуба следует проводить эндодонтическое лечение. Если патология в области бифуркации имеет истинное пульпарное происхождение, то возможно излечение в результате терапии каналов.
Поддерживающая терапия может включать в себя:
- повторную санацию поверхностей корней под местной анестезией; устранение десневых карманов для обеспечения лучшего доступа для адекватной самостоятельной гигиены. Часто это можно успешно сделать с помощью иссечения мягких тканей электроскальпелем при условии достаточно широкой зоны кератинизированной прикрепленной десны. Однако при необходимости изменения контура костного гребня необходимо проведение лоскутной операции; самостоятельное нанесение пациентом 1 %-ного хлоргексидинсодержащего геля с помощью шприца и тупоконечной иглы. Непосредственно перед применением рекомендуется подогревать шприц с гелем в горячей воде для снижения его вязкости. На случай отсоединения иглы она должна быть привязана к шприцу зубной нитью. Несмотря на то что Wennstrom и соавт. 23 и Newman 4 сообщили лишь о краткосрочной эффективности поддесневой ирригации, такой метод способствует лечению при периодических обострениях патологических процессов в области бифуркаций; санацию причинного участка под прямым визуальным контролем после откидывания лоскута. Waerhaug 5 отметил, что сохранение кровоточивости и боли при зондировании после нехирургического пародонтологического лечения является показанием к лоскутной операции с целью обеспечения прямой визуализации для адекватного снятия отложений и сглаживания корней; реконтурирование зуба с целью создания лучшего доступа для обеспечения адекватной гигиены. Несмотря на то что Натр и соавт. сообщили о высоком риске развития кариеса при проведении данной манипуляции, изменение контура зуба имеет смысл для пациентов, регулярно использующих фторсодержащий лак, принимающих пищу, которая не способствует развитию кариеса, а также для пациентов, которые не имеют предрасположенности к кариесу. Hellden и соавт. сообщили об эффективности тоннелирования. повторное изготовление одиночных коронок с целью обеспечения лучшего доступа для проведения адекватной самостоятельной гигиены; клиницист не должен откладывать повторное лечение причинных участков под прямым визуальным контролем после откидывания лоскута, даже если терапия уже проводилась ранее; системную антибиотикотерапию. После снятия отложений и сглаживания поверхности корня может быть целесообразно назначение доксициклина однократно 200 мг в первый день и по 100 мг один раз в день в течение последующих трех недель. В случае образования пародонтального абсцесса рекомендуется назначение 10-дневного курса метронидазола по 400 мг дважды в день.9 Однако необходимо отметить, что через семь месяцев после завершения антибактериального лечения микрофлора полости рта восстанавливается до исходного состояния; может быть целесообразно местное применение миноциклинсодержащего геля четыре раза с двухнедельными интервалами, однако для подтверждения эффективности такой терапии необходимы результаты контролируемых клинических исследований. В одном из исследований сообщалось, что лечение с использованием миноциклинсодержащего геля позволяет уменьшить глубину карманов эффективнее, чем плацебо.
- острый некротизирующий язвенный гингивит (A69.1) гингивостоматит, вызванный вирусом простого герпеса [herpes simplex] (B00.2)
- БДУ десквамативный гиперпластический простой маргинальный язвенный
- острый апикальный периодонтит (K04.4) периапикальный абсцесс (K04.7) периапикальный абсцесс с полостью (K04.6)
источник
Оцениваем возможность сохранения зуба.
Рентгеновский снимок, набор инструментов стоматологический.
Удаление зуба показано при деструкции костной ткани более чем на 3/4 длины корня при подвижности зуба III-IV степени, глубокие костные абсцессы.
Проводим инфильтрационную анестезию.
Шприц, растворы анестетиков.
Введение анестетиков в переходную складку с вестибулярной стороны.
Создаем отток путем введения тупого инструмента вглубь десневого кармана, вдоль корня зуба. Если не удается, делаем разрез не более 0,5 см длиной, параллельно вертикальной оси зуба. Края разреза выскабливаются от грануляций. В течение одного-двух дней после вскрытия абсцесса осуществляют дренирование десневого кармана. Обратному развитие воспалительного процесса способствует введение турунд, пропитанных антисептическими мазевыми композициями. Больному рекомендуют в домашних условиях полоскание любым теплым раствором антисептика.
При глубоких, узких одно или двусторонних десневых карманах, стойком выделении гнойного экссудата и абсцедировании производят гингивэктомию. Десну по всей глубине десневого кармана рассекают и раскрывают.
Антисептическая обработка пораженных участков.
Полость абсцесса промывают раствором слабого антисептика.
Удаление мягкого зубного налёта и наддесневого зубного камня.
Набор пародонтологических инструментов.
Удаляем над и поддесневые зубные отложения.
Назначаем местную терапию
Для устранения болей назначают полоскания полости рта 2% раствором новокаина, 0,5% раствором пиромекаина или тримекаина.
Перед едой на воспаленную слизистую десны наносят эмульсию анестезина, пиромекаиновую мазь или аэрозоль лидокаина.
Проводится систематическая и частая ирригация полости рта слабыми антисептическими растворам.
Аппликации с противовоспалительными препаратами.
Через 3-5 дней для ускорения эпителизации пораженной десны назначают ежедневные аппликации метилурациловой мазью, цигеролом, масляным раствором витамина А, желе «Солкосерил», облепиховым маслом и т.п.
При необходимости назначаем общую терапию.
Назначают антибактериальные препараты — антибиотики, метронидазол и десенсибилизирующие препараты. В случаях сильной боли назначают анальгетики или НВПС.
Обучение гигиене полости рта. Подбор средств и методов для индивидуальной гигиены.
Модель зубов для обучения гигиене полости рта.
Назначаем чистку зубов мягкой зубной щеткой или марлевыми тампонами, не касаясь десны и используя лечебно-профилактические пасты противовоспалительного действия («Кристалл», «Пчелка», «Фламинго»,»Эффект»,»Шалфейная» и др.). Обязательно назначают обильные полоскания отварами лекарственных средств и эликсирами («Николаевский»,»Здоровье»,»Лесной»,»Эвкалипт»).
Устранение предрасполагающих факторов.
Направление к специалистам смежных специальностей.
При локализованном поражении пародонта, вызванном анатомическими нарушениями зубочелюстной системы (мелкое преддверие полости рта, щечные тяжи, укорочение уздечек губ и языка), показано иссечение коротких уздечек (френулотомия, френэктомия), тяжей и углубление свода за счет перераспределения мягких тканей преддверия полости рта. При аномалиях положения зубов, патологии прикуса, дефектах зубного ряда направляем к ортодонту или ортопеду. Ортопедические мероприятия при локализованном пародонтите сводятся к коррекции нерациональных и плохо подогнанных конструкций и их замене.
Больная С., 21 год, обратилась с жалобами на неприятные ощущения в 25 зубе, кровоточивость десневого сосочка. Болеет в течение 2 лет. Протезировалась 2 года назад. При осмотре выявлено, что 25 зуб находится под искусственной металлической коронкой. Десневой сосочек между 24 и 25 зубами отёчен, гиперемирован, слегка цианотичен, кровоточит при дотрагивании. При зондировании определяется широкий край, коронки, неплотно охватывающий шейку зуба, патологический пародонтальный карман в области межзубного промежутка 24 и 25 зубов глубиной 5 мм. На рентгенограмме определяется снижение высоты межзубной перегородки между 24 и 25 зубами до 1/2 длины, корня зуба, отсутствие кортикальной пластинки в области вершины межзубной перегородки, а также выявляется местная причина — широкий край искусственной коронки, неплотно прилегающий к шейке 25 зуба. Поставьте диагноз. Составьте план лечения.
Анализ и подведение итогов.
1. Изучить генерализованный пародонтит.
2. Составить ситуационную задачу по диагностике локализованного пародонтита.
Терапевтическая стоматология Учебник /Под ред. Е.В. Боровского — М.:МИА.-2003; 2004 г.
Заболевания пародонта. Под редакцией проф. Л.Ю. Ореховой.: Поли Медиа Пресс,2008.-318с.
Терапевтическая стоматология: учебник: в 3 ч. / под ред. Г. М. Барера. — М.: ГЭОТАР-Медиа, 2008. — Ч. 2 — Болезни пародонта. — 224 с.
Диагностика, лечение и профилактика заболеваний пародонта. Л.М. Цепов, А.И. Николаев, Е.А. Михеева.: МЕДпресс-информ, 2008.-272 с.
источник
Разберемся для начала, почему появляется такая проблема. Если разбираться с научной точки зрения, то любой абсцесс обозначает гнойный нарыв. Когда инфекция попадает в десневые карманы и вызывает там воспалительный процесс, то врачи говорят о пародонтальном абсцессе.
Для простого человека это выглядит вполне определенно – появляется покраснение под каким-либо зубом округлой формы, очень сильно болит и может выделяться гной. Такая история болезни говорит о том, что нужно срочно обратиться к врачу за помощью.
В каждом из случаев болезнетворные микроорганизмы попадают в пародонтальный карман и при благоприятных условиях активно размножаются. В одном участке помимо бактерий скапливаются и лейкоциты, пытающиеся нейтрализовать их действие, и сыворотка крови и частички отмерших тканей. Все это для простого обывателя выглядит как гной.
Если вовремя не обратиться в клинику и не провести лечение, то абсцесс в короткие сроки увеличится от размера горошины до ореха, боль станет невыносимой и инфекция распространится на соседние ткани. Это может привести к серьезным заболеваниям, выпадению зубов и деформации овала лица.
Пародонтальный абсцесс — это своеобразный наполненный гноем «карман». На его появление влияют следующие факторы:
- Патологии десны: гингивит, пародонтит, пародонтоз.
- Травмы мягких тканей, окружающих зуб.
- Ожог десны.
- Некачественная работа специалиста при установке протеза или коронки.
- Болезни зубов: кариес, запущенный пульпит.
- Плохо выполненная чистка зубного канала при пломбировании.
Вообще, заболевание появляется вследствие инфекционного заражения десны. Если не начать лечение патологии вовремя, то состояние больного может существенно ухудшиться, а сам пародонтальный абсцесс — увеличиться.
При этом возможна даже деформация челюсти. Обострение заболевания провоцируется стрессом, ослаблением защитных сил организма, простудными или вирусными болезнями. Как бы там ни было, но гнойник необходимо лечить.
Рисунок 42-1 A. Глубокие фуркационные дефекты являются распространенной локализацией пародонтального абсцесса. B. Анатомия фуркаций часто мешает полному удалению зубного камня и микробной бляшки.
Прежде всего, связанные с неполным удалением зубного камня, пародонтальные абсцессы были связаны с рядом клинических ситуаций. Они были идентифицированы у пациентов после пародонтальной хирургии, после поддерживающей профилактики (Рисунок 42-2), после системной антибактериальной терапии, и в результате рецидивирующего заболевания.
Рисунок 42-2. Пародонтальный абсцесс после профилактических мер, вызванный частичным заживлением пародонтального кармана над оставшимся камнем.
Состояния, при которых пародонтальный абсцесс не связан с воспалительным заболеванием пародонта, включают перфорации или переломы зубов (рисунок 42-3) и ретенцию инородного тела.
Рисунок 42-3 A, Обнаружен свищевой ход в прикрепленной десне в области правого клыка верхней челюсти. B, Отслоенный лоскут показывает причину – перелом корня.
Плохо контролируемый сахарный диабет считается предрасполагающим фактором для формирования пародонтального абсцесса (рис. 42-4).
Рисунок 42-4 Локализованный пародонтальный абсцесс в области правого клыка нижней челюсти взрослого мужчины с плохо контролируемым сахарным диабетом 2-го типа. У некоторых пациентов формирование пародонтального абсцесса может быть первым признаком заболевания.
Сообщалось, что образование пародонтального абсцесса является основной причиной потери зубов; однако при надлежащем лечении, сопровождаемом последовательной длительной поддерживающей профилактикой, зубы со значительной потерей костной ткани могут быть сохранены в течение многих лет (см. рис. 42-10).
Рисунок 42-10 A. Хронический пародонтальный абсцесс в области правого клыка верхней челюсти. B. Под местной анестезией вводится пародонтальный зонд для определения тяжести поражения. C. Используя мезиальные и дистальные вертикальные разрезы, откинутый полнослойный лоскут показывает сильное разрушение кости, поддесневую реставрацию и корневой камень. D.
Поверхность корня была сглажена, очищена от камня, а реставрация заполирована. E. Полнослойный лоскут уложен на свое исходное место, и рана ушита с помощью рассасывающихся швов. F. Через 3 месяца ткани десны розовые, устойчивые и хорошо адаптированные к зубу с минимальной глубиной пародонтального зондирования.
Пародонтальным абсцессом обычно называют очаг инфекции и воспаления в области ткани десны, в котором скапливается гной и развивается отек.
Абсцесс пародонта выглядит как припухлость на десне, постепенно заполняющаяся гноем, в которой активно развивается воспалительный процесс. Такой нарыв может достигать даже размеров грецкого ореха, при этом воспаленный участок, поражающий пародонт, является очень болезненным.
Почему развивается абсцесс на десне? Главной причиной, которая вызывает абсцесс пародонта, является попадание возбудителей инфекции, микробов в область между десной и корнем зуба («пародонтальный карман») и ткани десны на любом участке.
Спровоцировать это могут некоторые болезни десен (гингивит, пародонтоз и др.), ослабляющие ткань десны, нарушая ее целостность и расширяя пародонтальный карман, что способствует распространению в нем микробов, возбудителей инфекций.
Привести к абсцессу пародонта могут и разнообразные повреждения пародонта: термические или же химические ожоги, травмы десны.
Вызвать появление нарыва может и работа недобросовестного стоматолога: неправильная установка коронки или пломбирование может стать причиной повреждения десны.
Абсцесс развивается из-за того, что в очаге инфекции скапливается гной, лейкоциты, при помощи которых организм пытается противостоять инфекции и локализовать ее, а также сыворотка крови.
Симптомы Начинается эта проблема с небольшой припухлости на десне, которая может болеть при пальпации или надкусывании. Пациенту постепенно становится все сложнее жевать, поскольку абсцесс, увеличиваясь, провоцирует усиливающуюся острую боль.
У пациента, кроме изматывающей боли, могут появиться новые малоприятные симптомы – повышение температуры, слабость, нарушение сна, отсутствие аппетита. Если не обратиться вовремя к стоматологу, опухоль с десны может перейти на щеку, и тогда лицо станет несимметричным из-за отека.
Диагностика Определить это заболевание можно по имеющимся внешним признакам во время осмотра у стоматолога. Не стоит ждать, пока нарыв лопнет сам, и надеяться, что тогда все пройдет само собой. Такой итог несколько снимет боль и некоторые симптомы, но процесс образования гноя и заражения организма не прекратится. Позже это может привести к осложнениям (флегмона, остеомиелит челюсти и др.).
Лечение Обычно в таких случаях стоматолог вскрывает нарыв, убирает оттуда гной и обрабатывает очаг воспаления антисептическими препаратами, чтобы уничтожить инфекцию. Также пациенту рекомендуют принимать противовоспалительные препараты, чтобы убрать воспалительный процесс и снизить риск развития инфекции в организме. Через некоторое время нужно снова обратиться к стоматологу, чтобы он провел повторный осмотр.
Для снятия последствий абсцесса пациентам рекомендуют полоскать рот фурацилином или хлоргексидином, принимать обезболивающие препараты, а также прикладывать лед к щеке, в области которой образовался отек.
Пародонтальный абсцесс – это сложное воспалительное заболевание, которое без должного внимания способно привести даже к интоксикации всего организма. По этой причине стоматологи рекомендуют пациентам с абсцессом не откладывать поход к врачу, чтобы решить проблему без осложнений и тяжелых последствий для здоровья.
Главная причина возникновения данного заболевания – это микроорганизмы периодонтального кармана. Однако существует множество общих и местных факторов, которые способствуют развитию данной патологии.
- Воспалительные процессы в десне и маргинальном периодонте (гингивит, периодонтит).
- Травма: это может быть неправильно изготовленная пломба или коронка, травмирующая десну; травма десневого края зубочисткой или косточкой от рыбы.
- В некоторых случаях причиной развития абсцесса в периодонте может послужить перфорация стенки зуба в процессе удаления нерва.
- Окклюзионная травма – вследствие нарушения смыкания зубных рядов.
- Бруксизм – скрежет зубами.
- Соматические заболевания – чаще всего эндокринной системы, например, сахарный диабет.
- Снижение иммунной защиты организма.
- Переохлаждение или перегревание.
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени.
Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов.
Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
Выявить и диагностировать подобную проблему достаточно легко, ведь она проявляется видимыми признаками:
- на первых стадиях легкое нажатие в пораженной области вызывает сильную боль, которая через некоторое время усиливается и причиняет страдания даже при жевании;
- любые перепады температур, прием горячей или холодной пищи также заканчиваются дискомфортными ощущениями;
- со временем на этом участке появляется припухлость, сначала небольшого размера, которая постепенно увеличивается;
- от прикосновения и надавливания могут начать расшатываться здоровые единицы;
- из появившихся щелей между пораженной десной и зубом выделяется гной;
- также человек испытывает общие признаки интоксикации организма – головные боли, повышенная температура, слабость, тошнота, потеря аппетита, бессонница.
Нужно понимать, что если десна или зуб болит сутки и неприятные ощущения только нарастают, то следует незамедлительно обратиться к врачу. В редких случаях гнойные скопления сами по себе выходят и состояние больного приходит в норму.
Особо опасны подобные симптомы во время беременности или у детей, когда медлить с врачебным вмешательством нельзя. Ведь у таких групп пациентов даже легкое инфицирование быстро распространяется по организму и приводит к серьезным последствиям в самые короткие сроки.
Пародонтальный абсцесс является очень болезненным образованием, которое характеризуется такими симптомами:
- Неприятные ощущения во время приема пищи (холодной или горячей).
- Болевой синдром, который проявляется во время жевания, кусания.
- Появление шишки.
- Выделение гноя из десны.
- Повышение температуры тела.
- Появление плохого запаха из ротовой полости.
- Головная боль.
- Невозможность нормально спать.
- Нарушение аппетита и даже тошнота.
- При частом надавливании на пораженный участок можно обнаружить шат зубов. Это очень опасное состояние, так как коронки можно просто потерять.
- Если не начать лечение болезни, то абсцесс сильно увеличится, что будет заметно уже невооруженным взглядом.
В некоторых случаях больному даже трудно говорить. Иногда гнойник вскрывается самостоятельно, однако к доктору необходимо обратиться все равно. Он полностью очистит пораженную десну обеззараживающим средством и назначит дальнейшую терапию.
Воспалительный процесс в деснах с образованием гнойных полостей называется пародонтальный абсцесс (периодонтальный). Нарыв хорошо заметен, выглядит как опухший и покрасневший бугорок. Что вызывает воспаление, и как его лечат?
Воспалительный процесс в тканевых структурах пародонта с образованием мешка, содержащего гнойный экссудат, связан со спецификой микрофлоры рта. Слизистая полости является одной из самых сложных экосистем организма.
Бактериальное содержимое определяется рядом факторов. Снижение иммунитета, хронические патологии приводят к активации патогенов, которые усиливают свои вирулентные свойства. В очаге воспаления начинается повышение уровня лейкоцитов, скапливается кровь, образуя пародонтальный абсцесс. Возникновению гнойного кармана в десне имеется ряд причин:
- патологии стоматологического характера (пародонтоз, гингивит и другие);
- травмирование десен;
- повреждение ткани в процессе протезирования или пломбирования;
- наличие хронических заболеваний (гайморит, тонзиллит);
- окклюзивные деструкции (нарушение смыкания зубных рядов);
- скрежет зубами.
Также причиной развития пародонтального абсцесса служат общие факторы:
- переохлаждение;
- перегрев;
- снижение иммунитета.
В целях защиты здоровых структур от попадания инфекции клетки формируют барьер в виде капсулы с гноем.
Абсцесс десен образуется вследствие повреждения области крепления зуба к эпителию, в месте, где нарушается микроциркуляция. Клетки недополучают достаточное количество кислорода, наступает гипоксия, из-за которой развивается сбой кислотно-щелочного баланса.
В результате продукты окисления, липидные остатки и свободнорадикальные частицы приводят к выраженной инфильтрации и нагноению при пародонтальном абсцессе.
Экзацербация пародонтита в средней или тяжелой степени, связанная с активизацией патогенных организмов (порфиромонад, превотелл и других), – одна из основных причин образования гнойника в ротовой полости.
В начальной стадии развития округлое уплотнение располагается над одним зубом и доставляет дискомфорт. Выглядит оно как розовый бугорок с белой вершиной. С дальнейшим накоплением экссудата проявляется абсцесс десны, симптомы при котором выражаются в следующих факторах:
- болезненность при прикосновении к шарику;
- неустойчивость зубного ряда в месте формирования нарыва;
- появление неприятного запаха и привкуса во рту;
- выделение экссудата;
- припухлость в районе очага;
- увеличение подчелюстных и околоушных лимфоузлов;
При тяжелой форме хронического воспалительного процесса периодонтальный абсцесс проявляется во множественном числе, количество гнойных полостей увеличивается. Пациент жалуется на общее недомогание, у него повышается температура, начинаются головные боли. Появляются симптомы интоксикации.
Пародонтальный абсцесс – основные симптомы:
- Головная боль
- Тошнота
- Повышенная температура
- Нарушение сна
- Потеря аппетита
- Рвота
- Повышенное слюноотделение
- Увеличение лимфоузлов на шее
- Кровоточивость десен
- Боль в лимфоузлах на шее
- Повышенная чувствительность зуба
- Обнажение корня зуба
- Отечность десны
- Выделение гноя из свища
- Расшатывание зубов
- Покраснение слизистой рта
- Боль в деснах
- Невозможность нормально пережевывать пищу
- Свищ на десне
- Гной в десневых карманах
Пародонтальный абсцесс — это воспалительный процесс в десне, на фоне которого формируется образование с размерами от небольшой горошины до грецкого ореха, а внутри очага гнойная жидкость. Мужчины и женщины страдают от патологии в равной степени.
Главными причинами возникновения абсцесса служат обострение воспалительно-деструктивного процесса в пародонте, наличие глубоких десневых карманов и твердых отложений, скапливающихся под десной.
Симптомы заболевания выделяют специфичные (патологическая подвижность зубных единиц) и общие (повышение температуры тела и ухудшение общего состояния).
Диагностика основывается на лабораторно-инструментальных обследованиях, которые в обязательном порядке дополняются манипуляциями, выполняемыми непосредственно стоматологом, в частности физикальным осмотром ротовой полости.
Лечить абсцесс десны принято только хирургическими методиками, которые направлены на предупреждение развития непоправимых осложнений и достижение стойкой ремиссии.
В международном классификаторе заболеваний десятого пересмотра абсцесс не обладает отдельным шифром, а относится к категории «Другие повреждения пародонта». Из этого следует, что код по МКБ-10 будет К05.2.
Как известно, в ротовой полости проживает большое количество условно-патогенных микроорганизмов, составляющих нормальную микрофлору рта. Однако под влиянием негативных факторов бактерии могут увеличивать свою численность, приникая в десневые карманы и приводя к воспалительному процессу в десне.
Таким образом, пародонтальный абсцесс может быть сформирован на фоне таких патологий:
- пародонтит;
- гингивит;
- пародонтоз;
- неправильно подобранные зубные протезы;
- механическое травмирование или ожог десны;
- некачественная работа стоматолога, установившего пломбу, которая постоянно соприкасается и травмирует десну;
- частое протекание инфекций;
- попадание постороннего предмета в десневой карман;
- нарушение обмена веществ;
- наличие у человека патологий эндокринной системы;
- любые иммунодефицитные состояния.
Среди местных причин развития абсцесса стоит выделить:
- сохранившаяся циркулярная связка зубной единицы;
- глубоко расположенные зубные отложения;
- неполный отток гнойной жидкости;
- течение хронического пародонтита, особенно средней или тяжелой степени.
Нередко абсцесс формируется после удаления зуба, особенно в тех ситуациях, когда возникли осложнения после процедуры или при неадекватной работе стоматолога.
Основную роль в возникновении болезни играют такие микроорганизмы:
- Prevotella intermedia;
- Porphyromonas gingivalis;
- Bacteroides forsythus;
- Treponema denticola.
Группу риска составляют лица преклонного возраста, однако это вовсе не означает, что абсцесс не может развиваться на десне у ребенка или у людей средней возрастной категории.
По характеру протекания десневой абсцесс бывает:
- острый — отличается ярким проявлением клинических признаков и резким нарастанием болевых ощущений;
- хронический или холодный — характеризуется стертой симптоматикой, на первый план выходят такие симптомы, как повышенная кровоточивость и болезненность десен.
Опираясь на локализацию воспалительно-гнойного процесса, абсцесс может быть расположен в таких зонах:
- апикальная область корней зубных единиц;
- в середине корня;
- район пришеечной части зуба.
Пародонтальный абсцесс может быть единичным и множественным.
Первыми клиническими признаками абсцесса выступают сильнейший болевой синдром и отечность пораженной части десны. По мере прогрессирования патологического процесса в острой форме будут возникать следующие внешние проявления:
- покраснение слизистой;
- гиперемия;
- глубокие пародонтальные карманы, наполненные грануляциями;
- патологическая подвижность зубных единиц 2 или 3 степени тяжести протекания;
- проблемы с пережевыванием пищи;
- оголение корней зубов;
- увеличение и болезненность регионарных лимфатических узлов;
- усиление болевых ощущений при надавливании на очаг;
- повышенная чувствительность зубов к горячим или холодным напиткам и блюдам.
Когда пародонтальный абсцесс увеличивается в размерах, клиническая картина будет дополняться такими признаками:
- сильнейшие головные боли;
- постоянная тошнота, изредка приводящая к рвотным позывам;
- возрастание температуры;
- нарушения сна;
- снижение аппетита.
Симптомы хронического пародонтального абсцесса представлены таким перечнем:
- кровоточивость десен;
- умеренно выраженные болевые ощущения;
- пародонтальные карманы полностью наполняет гнойный экссудат;
- повышенное слюнотечение;
- трудности с пережевыванием пищи.
Симптомы пародонтального абсцесса
Возможно формирование свища, через который вытекает гнойная жидкость. Тем не менее, это вовсе не означает, что человеку не нужна консультация работников стоматологических учреждений.
-
- Головная боль
- Тошнота
- Повышенная температура
- Нарушение сна
- Потеря аппетита
- Рвота
- Повышенное слюноотделение
- Увеличение лимфоузлов на шее
- Кровоточивость десен
- Боль в лимфоузлах на шее
- Повышенная чувствительность зуба
- Обнажение корня зуба: причины, лечение
- Отечность десны
- Выделение гноя из свища
- Расшатывание зубов
- Покраснение слизистой рта
- Боль в деснах
- Невозможность нормально пережевывать пищу
- Свищ на десне
- Гной в десневых карманах
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
- Острые пародонтальные абсцессы . Характеризуются выраженной клиникой, резким нарастанием болевого синдрома. В полости рта выявляют глубокие пародонтальные карманы, патологическую подвижность зубов. Формирование острых пародонтальных абсцессов сопровождается температурной реакцией, недомоганием.
- Хронические (холодные пародонтальные абсцессы) . Протекают со стертой симптоматикой. Пациентов беспокоит кровоточивость, болезненность десен. При осмотре выявляют отечную цианотичную слизистую, корни зубов оголены, пародонтальные карманы заполнены гнойным отделяемым, грануляциями. Хронические пародонтальные абсцессы имеют тенденцию обостряться с переходом в острые формы.
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
От скорости и интенсивности развития абсцесса и симптоматики его протекания выделяют два основных вида:
- Острый – с выраженными признаками, резким нарастанием боли и других ощущений, патологическое расшатывание зубов, образование глубоких десневых карманов, заполненных гноем, симптомы сильной интоксикации. Такое заболевание развивается быстро и за несколько дней доводит человека до выраженного ухудшения состояния.
- Хронический – стертая картина, при которой отмечается лишь периодическое кровотечение мягких тканей, болезненные ощущения, корни зубов могут оголиться и просматриваются гнойные очаги воспалений. Без лечения такая форма в любой момент может обостриться и стать более выраженной.
Вообще, абсцесс, располагающийся на десне, обнаруживается достаточно просто даже во время визуального осмотра стоматологом. Кроме того, пациент рассказывает специалисту свои жалобы, на основании которых он может сделать предварительное заключение.
Однако в некоторых случаях для уточнения диагноза требуется прохождение рентгенологического исследования челюсти. Также могут назначаться дополнительные анализы. Они способствуют установлению причины развития болезни.
Обычно врач уже при первичном осмотре понимает, с каким заболеванием столкнулся. Но для точности диагностики, а также для оценки распространения очага инфекции, следует провести дополнительные процедуры:
- рентген;
- анализ крови и ПЦР;
- цитологическое исследование.
Важно обнаружить, не распространился ли гнойный процесс на костную ткань, а также дифференцировать заболевание от острого периодонтита, остеомиелита и других схожих по симптоматике.
Поставить диагноз «периодонтальный абсцесс» можно на основании клинических данных. Рентгенологическое исследование причинного зуба проводится обязательно, но на снимке абсцесса не видно. Рентгенограмма нужна для оценки состояния костной ткани вокруг корней зубов, качества пломбировки корневых каналов, степени резорбции кости.
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой.
Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества.
Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево.
С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены.
Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Любые самостоятельные вмешательства в гнойный процесс могут усугубить проблему. Поэтому постарайтесь как можно быстрее попасть на консультацию к врачу для полноценного обследования и лечения. Все же, пока ожидается прием можно совершить некоторые действия, облегчающие общее состояние:
- Полоскания с помощью антисептических растворов, как Фурацилин, Хлоргексидин и пр. Нагревать их нельзя, лучшая температура для процедуры – комнатная или 20-25 градусов, не больше.
- С этой же целью используют и отвары лечебных трав – ромашки , шалфея , зверобоя.
- Для снятия болезненных ощущений рекомендуется прикладывать лед или холодный компресс к щеке со стороны пораженного участка.
- Из аптечных препаратов не стоит ничего принимать самостоятельно. Если присутствует сильная боль, тогда допустимо выпить обезболивающее средство, продающееся без рецепта. Никаких других лекарств употреблять до приема врача не стоит.
- Нелишним будет очистить пораженную область и поверхность зубов от остатков пищи.
При пародонтальном абсцессе строго запрещается нагревать десну, а также самостоятельно выдавливать нарыв или прокалывать его. Любой прием антибиотиков или других препаратов без назначения может смазать симптоматику, что затруднит диагностику.
Чтобы полностью устранить инфекцию и воспаление, придется сделать небольшую операцию:
- Происходит вскрытие пародонтального абсцесса с помощью специальных инструментов.
- Проводят дренирование, то есть полное удаление гноя из мягких тканей.
- Также очищают их от отмерших частиц, сгустков крови и пр.
- Рану и слизистую вокруг нее обрабатывают антисептиками.
- Врач назначит обезболивающие и противовоспалительные препараты.
Итак, если у человека диагностирован пародонтальный абсцесс, лечение (антибиотики назначает только врач при наличии сильного воспалительного процесса) включает хирургическое вмешательство, медикаментозную терапию.
Во время визита к доктору, он вскрывает нарыв, выводит из него гной и очищает пораженную полость. Для того чтобы десна быстрее зажила, можно воспользоваться физиотерапевтическими процедурами или лазерной терапией.
Через некоторое время после того, как было произведено вскрытие абсцесса, необходимо показаться врачу и убедиться в том, что воспалительный процесс ликвидирован. Если лечение вовремя не началось, то заболевание может приобрести хронический характер.
Пародонтальный абсцесс (лечение медикаментозное является не единственным методом терапии), можно устранить при помощи нетрадиционных способов. Например, следует воспользоваться отварами трав или компрессами на их основе.
- Припарка семян льна. Ее следует прикладывать к внешней стороне щеки в том случае, если нарыв стал очень большим. Использовать такой компресс необходимо до того времени, пока абсцесс не созреет.
- Цветки и листья донника. Это средство помогает устранить несозревшие абсцессы. При этом донник применяется в качестве компресса. Предварительно сырье нужно обработать кипятком.
- Листья алоэ. Представленное растение способно убивать вредоносные бактерии и устранять воспалительный процесс. Из него делаются примочки и прикладываются к пораженному месту.
- Кашица из листьев подорожника, а также конского щавеля. Обе травы необходимо измельчить и протереть. Далее кашица заворачивается в марлю и прикладывается к нарыву.
Эти народные рецепты помогут быстро и эффективно устранить нарыв на любой стадии развития. Однако предварительно стоит проконсультироваться с врачом.
Пародонтальным абсцессом в стоматологии называют острое гнойное очаговое десенное воспаление. Другими словами, нарыв в десне.
По факту, пародонтальный абсцесс является, заполненной гноем, полостью в тканях десен и выглядит болезненным округлым образованием на десне, которое способно увеличиваться до размера крупного перепелиного яйца.
Таким образом, доврачебная помощь объединяет:
- полоскание ротовой полости антисептическими растворами или отварами на основе ромашки, зверобоя или шалфея;
- прикладывание льда к проблемной области — использовать теплые компрессы категорически запрещено;
- осторожное очищение больного зуба и окружающего пространства от частичек пищи;
- прием слабодействующих анальгетиков — недопустимо самостоятельно использовать антибиотики и противовоспалительные вещества.
Поставить диагноз «пародонтальный абсцесс» может стоматолог-терапевт или пародонтолог. Помимо назначения лабораторных тестов и инструментальных обследований, клиницист должен в обязательном порядке самостоятельно выполнить несколько манипуляций.
Таким образом, первичная диагностика включает:
- изучение истории болезни — для поиска острого или хронического патологического процесса, который мог привести к формированию абсцесса на десне у ребенка или взрослого;
- сбор и анализ жизненного анамнеза;
- пальпация проблемного участка десны;
- оценка состояния зубов и их подвижности;
- детальный опрос — для установки первого появления и степени выраженности клинических признаков.
Лабораторные тесты при диагностировании представлены такими анализами:
- общеклинический анализ крови;
- биохимия крови;
- ПЦР-пробы;
- цитологическое изучение гнойной жидкости;
- исследование слюны методом хемилюминесценции.
Среди инструментальных процедур выделяют:
- дентальная рентгенография;
- ортопантомография;
- КТ.
Ортопантомография
Пародонтальный абсцесс в обязательном порядке следует дифференцировать от таких патологий:
- острое течение или обострение хронического периодонтита;
- нагноение челюстной кисты;
- периостит;
- остеомиелит.
В дополнение может потребоваться консультация стоматолога-хирурга.
Устранение абсцесса осуществляется только хирургическими методами. Перед началом специфического лечения необходима определенная подготовка:
- удаление зубных отложений;
- терапия кариеса и его осложнений;
- полоскание рта антисептиками;
- пероральный прием лекарств, среди которых антибиотики, противопротозойные и противовоспалительные вещества.
Чтобы гнойная жидкость смогла беспрепятственно выходить, осуществляют промывание проблемной области антисептическими растворами под давлением.
При неэффективности вышеописанных процедур проводят хирургическое вскрытие пародонтального абсцесса, что может быть выполнено полулунным или точечным путем.
Такая процедура включает несколько этапов:
- Кюретаж пародонтальных карманов.
- Иссечение грануляций.
- Сглаживание поверхности корня.
- Формирование слизисто-надкостничного лоскута с последующей репозицией.
- Наложение швов.
После операции показаны применение пародонтологической повязки на протяжении 10 суток, фотодинамическая терапия с применением лазера.
Для предупреждения осложнений пациентам рекомендуют:
- отказаться от вредных привычек;
- не переедать;
- принимать в пищу пюреобразные блюда;
- не принимать медикаменты — в случае крайней необходимости разрешены сильнодействующие обезболивающие;
- при любых признаках ухудшения обратиться к лечащему врачу.
Лечение в домашних условиях народными средствами категорически запрещено, поскольку это может привести к увеличению размеров абсцесса и развитию осложнений.
Во избежание появления пародонтального абсцесса необходимо придерживаться несложных общих правил профилактики:
- отказ от пагубных пристрастий;
- рациональное питание;
- избегание травм десны;
- своевременное выявление и лечение любых аномалий, которые могут привести к формированию гнойника;
- соблюдение рекомендаций клинициста после удаления зуба;
- адекватный подбор зубных протезов;
- регулярное посещение стоматолога.
В случаях своевременного обращения за квалифицированной помощью и осуществления комплексной терапии прогноз будет благоприятным: патологический процесс удается полностью купировать или достичь длительной ремиссии.
Однако абсцесс имеет серьезные последствия — необратимую деструкцию костной ткани и высокую вероятность рецидива или обострения.
Тактика лечения абсцессов в периодонте зависит от нескольких факторов:
- Степени выраженности воспалительной реакции.
- Функциональной ценности причинного зуба.
- Наличия очагов хронического воспаления в области верхушек корней.
- Качества проведенного ранее эндодонтического лечения.
Так, в терапии могут принимать участие врачи следующие специалисты: терапевты, хирурги, пародонтологи.
Если зуб представляет функциональную ценность, отсутствуют очаги деструкции костной ткани на рентгенограмме, показано лечение или перелечивание каналов у терапевта. В таком случае хирург вскрывает абсцесс, промывает рану и оставляет в ней резиновый дренаж.
Пациенту рекомендуется не нагревать место воспаления, несколько раз в день полоскать рану антисептиками или обычным солевым раствором. Через несколько дней удаляют дренаж из раны, каналы зуба пломбируют и ставят пломбу или коронку.
Такой зуб необходимо наблюдать, в случае рецидива заболевания необходимо рассмотреть вопрос удаления причинного зуба. Также может потребоваться лечение у пародонтолога, который чистит и промывает периодонтальные карманы, накладывает лечебные повязки, направляет на курсы физиолечения.
В случаях сильного разрушения зуба или нецелесообразности терапевтического лечения необходимо удалить зуб. После устранения источника инфекции (причинного зуба) воспалительные явления на десне самостоятельно проходят, пациенту категорически нельзя полоскать и нагревать рану после удаления.
Необходимо понимать, что даже если абсцесс самопроизвольно вскрылся и воспалительные явления пошли на спад, это не означает полного выздоровления, ведь инфекция в периодонте остается и может обостриться вновь, но уже в более серьезной форме (периостит или остеомиелит челюсти).
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением.
При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов.
Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола.
В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств.
Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии.
Дополнительно для ускорения процесса заживления стоматолог может посоветовать применять иммуностимулирующие препараты, а также провести курс физиотерапевтических процедур, например, ионофорез.
Важно в этот период придерживаться следующих правил:
- избегать твердой пищи;
- отказаться от алкоголя и курения;
- принимать только те лекарства, которые прописал врач;
- прием обезболивающих прекратить, когда ощущения станут терпимыми;
- при любых признаках ухудшения состояния обратиться за помощью в клинику.
Через некоторое время следует повторно показаться врачу для проверки состояния тканей, чтобы удостовериться в их полном очищении и прекращении воспалительного процесса. Само лечение займет 1-2 недели.
Если у человека образовался пародонтальный абсцесс, лечение нужно начинать незамедлительно. Естественно, следует обязательно показаться стоматологу. Но до этого момента можно помочь себе самостоятельно. Для этого необходимо воспользоваться такими рекомендациями:
- К месту поражения можно приложить холодный компресс. Он поможет устранить болевой синдром.
- Для того чтобы уменьшить концентрацию болезнетворных микроорганизмов во рту, можно полоскать его отварами трав (ромашки, календулы, дубовой коры) или лекарственными средствами (раствором фурацилина или марганцовки).
- Лучше всего не кушать твердую пищу. Причем необходимо следить за ее температурой. Слишком холодные или горячие блюда способствуют усилению интенсивности боли.
- Необходимо пить больше жидкости. В этом случае используется простая или минеральная вода.
- Если наблюдается повышение температуры, то следует воспользоваться анальгетиком или жаропонижающим средством: «Кетоналом», «Нурофеном», «Парацетамолом».
- Нагревать пораженную область нельзя ни в коем случае, так как это только усилит воспалительный процесс.
Если у больного обнаружился пародонтальный абсцесс, в домашних условиях лечить его, конечно, можно. Но делать это нужно уже после визита к стоматологу. Очень неэстетично выглядит пародонтальный абсцесс.
Фото образования можно увидеть в любой медицинской энциклопедии. Несмотря на это, выдавливать его не рекомендуется. Это может спровоцировать временное облегчение. Но в рану попадет инфекция, и воспалительный процесс распространится далее.
Если запустить пародонтальный абсцесс, то очень быстро он приведет к серьезным последствиям. Это может быть и воспаление костной ткани, и появление хронических заболеваний полости рта, и даже распространение инфекции в область головного мозга.
Осложнения после проведенной операции также могут проявиться различными симптомами. При появлении повторной температуры, неутихающих болях, кровотечении или выделении гноя следует срочно обратиться к врачу. Вполне возможно, что не все ткани были очищены.
Чтобы избежать такого неприятного заболевания, следует придерживаться общих стоматологических рекомендаций:
- соблюдать гигиену полости рта , два раза в день чистить зубы ;
- совершать полоскание после каждого приема пищи;
- вовремя лечить любые заболевания твердых и мягких тканей;
- регулярно посещать стоматолога для профилактических осмотров;
- стараться избегать механических повреждений слизистой и травм.
Лучше предотвратить болезнь, чем заниматься потом ее лечением. Ведь и цена за хирургическое вмешательство окажется высокой, и болезненные ощущения будут длиться некоторое время.
источник