
Во время беременности организм женщины подвергается гормональной перестройке и на этом фоне может снижаться иммунитет. В таких случаях хронический тонзиллит обостряется, доставляя женщине много волнений и переживаний, ведь последствия инфекционного воздействия на плод могут быть непредсказуемы.
Хронический тонзиллит протекает с периодами обострения и ремиссии. В момент обострения его симптомы соответствуют ангине:
- поднимается высокая температура;
- болит горло и отекают миндалины;
- гланды покрываются белыми налетами;
- больно глотать и принимать пищу;
- увеличиваются и болят близлежащие лимфоузлы.
Вне обострения хронический тонзиллит может протекать бессимптомно или проявляться скудной симптоматикой:
- пациентка чувствует беспричинную слабость, утомляемость и нарушение концентрации и внимания;
- эпизодически может подниматься субфебрильная температура;
- в крови могут наблюдаться незначительные воспалительные явления;
- увеличенные и болезненные лимфоузлы.
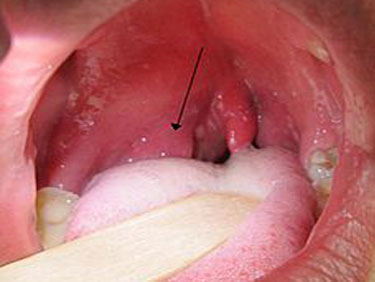
При осмотре горла с хронически воспаленными миндалинами обращают на себя внимание следующие признаки: миндалины рыхлые, из них при надавливании выделяется жидкий гной или творожистые пробки, небные дужки отечны и спаяны с тканями миндалины.
На фото хронический тонзиллит с характерными для него пробками в миндалинах
Хронический тонзиллит при беременности нередко обостряется и превращается в тяжелую ангину. Такое состояние может негативно сказаться на состоянии матери и плода. Выраженная интоксикация может привести к внутриутробному заражению плода и спровоцировать преждевременные роды или выкидыш на ранних сроках беременности.
Кроме этого, постоянный хронический очаг инфекции может стать причиной нарушения развития у ребенка и склонности к различным аллергическим и аутоиммунным заболеваниям. Болезнь усиливает проявления гестоза и негативно сказывается на общем самочувствии женщины, организм которой и так подвергается значительным нагрузкам.
Последствия хронического тонзиллита на организм женщины сложно недооценить. Эта болезнь связана с десятком других патологических состояний (ревматизм, болезни сердца, гломерулонефрит и др.). Если пациентка халатно относится к своему здоровью, то проблемы неизбежны.

В период обострения хронического тонзиллита у беременных для лечения используют:
- Антибиотики. Несмотря на страх беременных перед лечением этими препаратами, риск развития осложнений и последствий гораздо выше, если их не использовать. К применению разрешены пенициллины, некоторые цефалоспорины, макролиды (Джозамицин). Все препараты назначаются строго доктором, если ожидаемая польза от лекарства превышает потенциальный риск для плода.
- В качестве жаропонижающего и обезболивающего можно использовать Парацетамол или Ибупрофен (1 и 2 триместр).
- Местные средства: беременным можно и нужно полоскать горло растворами антисептиков (Мирамистин, Фурацилин, отвар ромашки). Кроме этого, некоторые спреи (Орасепт) и пастилки (Эфизол) разрешены для использования у женщин в положении.
- Большое значение придают соблюдению постельного режима, обильному питью и сбалансированной щадящей диете.
В период ремиссии хронического тонзиллита за состоянием горла просто наблюдают в динамике. Провести курс консервативного лечения по поводу хронического тонзиллита (промывание миндалин, вакуум-аспирация и др.) рекомендуют за несколько месяцев до предполагаемого зачатия. Поэтому пациенткам с хроническим тонзиллитом следует подготовиться к беременности заранее.
У меня паратонзиллярный абсцесс и беременность 14 недель. Я боюсь его вскрывать, но и не хочу, чтобы болезнь повлияла на ребенка. Могут ли быть какие-то последствия или лучше прервать беременность?
Паратонзиллярный абсцесс обязательно нужно вскрыть, независимо от того, хотите вы сохранить беременность или нет. При правильном и своевременном лечении риск развития проблем у плода минимален, а вот ваше состояние здоровья без лечения находится под угрозой.
Можно ли делать ингаляции при беременности?
Если у вас нет проблем с сердцем и других тяжелых сопутствующих заболеваний вы может выполнять ингаляции с травами, минеральной водой, физиологическим раствором и некоторыми лекарственными средствами и в период беременности. Лучше для этих целей использовать небулайзер.
Хронический тонзиллит — это неприятное и опасное заболевание для периода беременности, которое может доставить много проблем. Пациенткам, у которых в анамнезе есть эта проблема, рекомендуется подготовиться к беременности и провести курс консервативного лечения заранее. В случае обострения не стоит паниковать, а просто лечить болезнь и наблюдаться у специалиста.
источник
Паратонзиллярный абсцесс – это полость, заполненная гноем, которая является разновидностью острого паратонзиллита – воспаления тканей вокруг глоточных миндалин. Эта болезнь развивается, если вовремя не лечить хронический или острый тонзиллит.
Абсцессы паратонзиллярной клетчатки могут развиваться как итог острого тонзиллита, но гораздо чаще они представляют собой следствие хронического воспаления миндалин. Переход заболевания в такую гнойную форму имеет несколько причин возникновения:
- Ослабление общего иммунитета организма из-за длительной болезни любого органа. К нему присоединяется снижение местной иммунной защиты слизистой оболочки при длительно текущем воспалении в глотке.
- Снижение этих защитных факторов приводит к тому, что активизируются условно патогенные бактерии, в норме населяющие горло и не приводящие к болезням. Они содержатся в биопленке, покрывающей слизистую. В процессе хронического заболевания биопленка разрастается, а бактерии в ее составе размножаются и вызывают гнойную форму болезни.
- Антибиотики, используемые для лечения тонзиллита, не работают против условно патогенных микроорганизмов.
- Анатомическая особенность некоторых людей, усугубляемая частыми ангинами – увеличенные миндалины с очень глубокими криптами. В них микробам легче задержаться.
- Рубцы и спайки на миндалинах как следствие частых болезней затрудняют отхождение слизи и гнойных пробок, что усугубляет ситуацию.
- Возможен одонтогенный генез – распространение воспаления из кариозного зуба на горло.
- Железы Вебера способствуют распространению воспаления с миндалин на окружающую клетчатку.
Абсцесс обычно имеет бактериальную этиологию – развивается из-за размножения бактерий:
Александр Мясников рассказывает, что причиной паратонзиллярного абсцесса может стать стрептококковая ангина.
Паратонзиллярный абсцесс представляет собой стадию флегмонозной ангины. Ее иначе называют острым паратонзиллитом. Оба этих названия отражают суть процесса – воспаление тканей, окружающих миндалины, с образованием большого количества гноя. К стадиям острого паратонзиллита относят:
- отечный паратонзиллит;
- инфильтративный;
- абсцедирующий — абсцесс горла и миндалин.
По расположению гнойника выделяют несколько видов заболевания:
- передневерхний паратонзиллит, когда гнойник над миндалиной, — самая частая форма;
- задний – позади миндалины;
- нижний, чаще всего, одонтогенный;
- боковой – на боковых стенках глотки, самый редкий вид, бывает левосторонний и правосторонний;
- интратонзиллярный – скопление гноя внутри миндалины.
Клинические проявления всех этих видов сводятся к такому набору симптомов:
- очень интенсивная боль в горле при глотании, которая вскоре становится постоянной и усиливается при попытке сглотнуть;
- отказ от пищи из-за боли;
- боль отдает в уши, зубы;
- гнусавая и невнятная речь;
- неспособность поворачивать и наклонять голову из-за боли;
- спазм жевательных мышц, не дающий возможности полностью открывать рот и жевать;
- подъем температуры до 38-39°С;
- озноб, слабость, головная боль;
- увеличение и болезненность лимфоузлов в области шеи и подбородка.
От обычной ангины паратонзиллит отличается и по процессам, происходящим в горле, и по симптомам. При неосложненной ангине, в отличие от абсцесса, нет:
- гнойного расплавления тканей, формирующего полость с гноем;
- полного отказа от пищи из-за невозможности глотания;
- тризма мышц шеи и неспособности поворачивать голову.
Также дифференциальная диагностика между ангиной и абсцессом проводится на основании данных фарингоскопии, при которой виден непосредственно воспаленный участок с абсцессом.
Абсцесс горла и миндалин сам по себе является осложнением острого или хронического тонзиллита. Если его не лечить, он может привести к еще более опасным последствиям:
- удушью из-за распространения заднего паратонзиллита до гортани;
- парафарингеальному абсцессу – расширению гнойного очага на всю окологлоточную клетчатку;
- менингиту – воспалению мозговых оболочек;
- тромбозу яремной вены;
- сепсису – распространению инфекции на весь организм с током крови.
Все это, к сожалению, может закончиться летальным исходом.
Больные острым или хроническим тонзиллитом, осложненным паратонзиллярным абсцессом, обычно уже наблюдаются у ЛОР-врача по поводу основного заболевания. В таком случае доктор проводит диагностику на основании:
- симптомов;
- мезофарингоскопии – оценка врачом локального статуса с помощью специальных зеркал;
- клинического анализа крови, по которому определяют, есть ли гнойное воспаление;
- общего анализа мочи;
- результатов мазка со стенок глотки, подтверждающего диагноз и выявляющего возбудителей болезни.
Вместе с диагностическими процедурами обязательно проводят посев полученных микроорганизмов для определения их чувствительности к антибиотикам.
Такое опасное заболевание, как флегмонозная ангина в период абсцедирования, требует, прежде всего, хирургического лечения. Остальные методы помогают облегчить состояние пациента и дополняют операцию для быстрейшего выздоровления.
Это заболевание на фоне тонзиллита проявляется сначала резким повышением температуры выше 38°С. После него уже присоединяется остальные симптомы. Как и любое гнойное воспаление, оно оказывает огромную нагрузку на организм. Поэтому необходимо обязательно снизить температуру жаропонижающими средствами. Отоларингологи для этих целей рекомендуют использовать:
- Ибупрофен, например, в виде Нурофена или детского Нурофена;
- Парацетамол.
В отличие от других заболеваний ЛОР-органов, паратонзиллярный абсцесс требует снижения температуры уже при ее подъеме до 38°С.
Околоминдалинный абсцесс и любой другой гнойник в глотке требует немедленного хирургического вмешательства. Все такие операции происходят под местной анестезией. Это огромное преимущество по сравнению с другими операциями, ведь пациенту не приходится переживать длительный тяжелый выход из наркоза в послеоперационном периоде.
Доступ к очагу гнойного воспаления осуществляется через ротовую полость. Пациенту открывают рот, и в зависимости от места, где расположен гной, хирург выбирает место для разреза. Техника операций такова:
- Хирург рассекает ткани глотки вдоль хода сосудов, проникая скальпелем всего на 0,5-1 см в глубину.
- Ткани раздвигаются специальным тупым инструментом – корнцангом, чтобы избежать лишнего повреждения.
- Полость очищается от гноя.
- После вскрытия гнойника глотку промывают антисептиками: Хлоргексидином, Фурацилином или Риванолом.
Если паратонзиллярный абсцесс задний, его вскрывают на пол сантиметра позади от задней небной дужки. Нижний вскрывают через нижнюю часть небно-язычной дужки.
На пятый-шестой день болезни может произойти самопроизвольное вскрытие абсцесса. Ни в коем случае нельзя дожидаться такого исхода. При этом большинство симптомов болезни пропадает, но абсцесс лопается в точке с большим количеством сосудов, по которым инфекция может попасть к оболочкам мозга. Если гнойник уже вскрылся сам, полость рта и горло необходимо регулярно обрабатывать.
Т. к. паратонзиллит – тяжелое заболевание, обусловленное бактериями, большинство докторов назначают антибиотики. В целом лечение всех паратонзиллитов включает следующие препараты:
- антибиотики;
- нестероидные противовоспалительные средства: Диклофенак, Ибупрофен и Кеторолак;
- антигистаминные (противоаллергические) лекарства для снятия отека: Цетиризин, Лоратадин и Хлоропирамин;
- местные комбинированные препараты с антисептиками.
Антибактериальные препараты подбирают в соответствии с чувствительностью к ним микроорганизмов, высеянных из мазка. Только квалифицированный специалист может правильно подобрать антибиотик для конкретного пациента. Неправильный выбор грозит тяжелыми осложнениями. Специалисты обычно отдают предпочтение таким антибиотикам:
- Амоксициллин с клавулановой кислотой;
- Цефазолин;
- Цефтриаксон;
- Цефуроксим;
- Левофлоксацин;
- Кларитромицин;
- Азитромицин;
- Имипенем с Циластатином;
- Метронидазол.
Средства, используемые местно для орошения слизистых оболочек как до операции, так и после вскрытия любым путем:
- Хлорид бензоксония с лидокаином;
- Гексэтидин;
- Биклотимол;
- Повидон-йод с Аллантоином;
- Хлоргексидин с бензокаином.
При абсцедировании паратонзиллита нельзя применять физиопроцедуры, обладающие согревающим эффектом, так как это усилит выработку гноя. Физиотерапевтическое лечение должно быть направлено на снятие воспаления. Таким действием обладают следующие методы:
- магнитотерапия;
- воздействие токами ультравысокой частоты;
- лечение микроволнами.
Тем не менее, всем методам физиолечения свойственно хоть немного расширять сосуды. Это может усугубить ситуацию в острый период. Поэтому использовать их можно только для реабилитации после вскрытия гнойного очага инфекции.
И до операции, и в период реабилитации рекомендуют применять в качестве дополнительной терапии народные средства. Они не способны избавить от заболевания, но облегчают самочувствие больного, позволяя ему с легкостью перенести весь курс лечения. К таким методам следует отнести:
- ингаляции с помощью грелки, заполненной горячей жидкостью – отваром эвкалипта или водой с ментолом;
- рассасывание мумие по одной таблетке утром и вечером;
- полоскание горла с прополисом для уничтожения бактерий и усиления местного и общего иммунитета;
- рассасывание смеси меда с прополисом;
- полоскание глотки составом из заваренных в стакане горячей воды цветов липы, вероники лекарственной и коры белой ивы.
Больные с паратонзиллитами практически не могут кушать из-за тризма – спазма жевательных мышц. К тому же, они испытывают боль при глотании. Поэтому соблюдаются правила питания. Вся пища должна быть максимально мягкой или жидкой: в виде пюре, киселя, жидких молочных продуктов.
Кроме этого обязательно выпивать в день большое количество жидкости. Она снимет симптомы интоксикации – повышенную температуру, слабость и головную боль. Идеально, если это не просто вода, а напиток, приготовленный путем заливания горячей водой ягод малины или черной смородины. Такое питье содержит природные салицилаты – вещества, активизирующие иммунитет.
Беременным женщинам категорически противопоказано заниматься самолечением при подозрении на абсцесс, как и другим пациентам. Но для будущих мам паратонзиллит куда опаснее, чем для остальных. Он наносит удар по иммунитету матери и малыша одновременно. А с кровью и сама инфекция может распространиться в организм ребенка и повлиять на его развитие. Поэтому во время беременности следует немедленно обращаться к врачу при любых воспалительных болезнях горла, не дожидаясь абсцедирования, и сразу же пройти полный курс лечения.
Препараты для консервативной терапии будущих мам те же, что и для других взрослых. Но это не касается антибиотиков. Большинство из них категорически противопоказаны беременным. Поэтому лучше всего как можно скорее провести операцию по дренированию гнойника. Так как анестезия местная, ее можно делать беременным.
Если ребенок заболел ангиной или страдает хроническим тонзиллитом, очень важно осматривать его горло. При абсцессе будет видно одностороннее выбухание размером 0,5-2 см на слизистой глотки или разные по размерам миндалины.
Лечат паратонзиллярные абсцессы у детей так же, как у взрослых – преимущественно хирургическим путем. Дети легче переносят такие дренирующие операции. В дополнение к операции прописывают жаропонижающие средства, лекарства для облегчения боли и воспаления, антигистаминные в меньших дозировках, чем для взрослых.
Доктор Комаровский при подозрении на паратонзиллит у ребенка советует:
- обязательно в срочном порядке посетить врача;
- регулярно проветривать комнату и проводить влажную уборку;
- не пренебрегать назначенными антибиотиками.
Сам доктор чаще всего прописывает самые простые из них – пенициллины и ампициллин.
При первых же симптомах или подозрениях на околоминдалинный или любой другой абсцесс горла ни в коем случае нельзя заниматься самолечением. Обязательно сразу же обратиться к терапевту или ЛОР-врачу. Также нельзя ограничиваться одними лекарствами или народными средствами – без операции они не помогут. В домашних условиях можно проводить только вспомогательные процедуры в послеоперационный период.
Прогноз при обращении к докторам вовремя благоприятный. Выздоровление наступает в течение недели. В противном случае могут развиться грозные осложнения.
Профилактика включает в себя:
- лечение хронического тонзиллита;
- укрепление иммунитета;
- своевременное обращение к врачу при любой боли в горле.
Обращаются такие больные к терапевту или отоларингологу для составления плана лечения. Оперирует их в дальнейшем хирург, специализирующийся конкретно на ЛОР-органах.
источник
Паратонзиллярный абсцесс является гнойной полостью. Он находится в тканях, которые окружают нёбную миндалину. Воспалительный очаг появляется в результате их воспаления. Инкубационный период в среднем составляет три-пять дней. У пациентов со слабым иммунитетом абсцесс формируется значительно быстрее – за сутки. Зачастую он характеризируется односторонним расположением.
Гнойное воспаление развивается в результате воздействия всевозможных бактерий, в том числе и стрептококков. Зачастую абсцесс появляется как осложнение из-за не вылеченной ангины. Спровоцировать его может переохлаждение.
Заболевание выступает как осложнение после хронического тонзиллита, который имел тяжёлое течение. Инфекция проникает из миндалины в ткани, которые её окружают. Абсцесс развивается у тех пациенток, у которых в своё время были удалены миндалины. Его появление провоцируется остатками тканей, которые не были удалены в ходе операции.
Редко заболевание может распространяться из поражённых кариесом зубов. Оно характерно для тех беременных, у которых снижен иммунитет. К упадку защитных сил организма приводят такие процессы, как:
- воспалительные болезни,
- сахарный диабет,
- иммунодефицит,
- неправильное питание,
- плохие социальные и климатические условия проживания,
- курение, приём спиртных напитков.
В первую очередь, появление паратонзиллярного абсцесса сопровождается болью в горле с той стороны, где расположен воспалительный очаг. Она может отдаваться в ухо или зубы. У пациентки развивается тризм мышц – состояние, которое не позволяет открывать рот.
Для заболевания также характерны такие симптомы, как:
- чувство кома в горле;
- затруднённое глотание;
- увеличение лимфатических узлов, которые находятся под челюстью;
- увеличение температуры тела;
- головные боли;
- разбитое и слабое общее самочувствие;
- неприятный запах из ротовой полости;
- при движениях головой и шее ощущается боль;
- отдышка в случае большого абсцесса.
Может произойти самопроизвольный прорыв абсцесса. В таком случае существуют другие проявления, среди которых выделяют:
- резкое улучшение общего состояния,
- спад болевых ощущений,
- открывание рта упрощается.
Для предварительного диагноза собирается анамнез заболевания, и анализируются жалобы пациентки. Врач тщательно исследует историю появления болезни, выясняет обстоятельства ее развития. Он проводит общий осмотр на наличие увеличенных лимфатических узлов, изменения цвета мягких тканей шеи.
В ходе обследования используются такие методы, как:
- фарингоскопия;
- ларингоскопия;
- УЗИ для постановки более точного диагноза.
Главное, при таком обследовании – это обнаружить местонахождение абсцесса. Воспалительный очаг может иметь боковую, нижнюю, заднюю и переднюю локализацию. Последняя форма встречается чаще всего. Диагностика включает и консультацию у гинеколога-акушера.
Наличие гнойного очага в организме отрицательно сказывается на здоровье, как беременной, так и плода. Оно может привести к таким последствиям, как:
- выкидыш,
- преждевременные роды,
- мертворождение,
- появление у малыша врождённых болезней (порок сердца).
Существуют также отдельные последствия и для материнского организма. Среди них выделяют:
- флегмона шеи;
- медиастинит;
- сепсис – заражение всего организма посредством распространения инфекции через кровь;
- развитие острого стеноза гортани, который может осложняться отдышкой, удушьем.
Неадекватное лечение, проведенное несвоевременно, может привести к летальному исходу беременной. Поэтому очень важно диагностировать абсцесс на ранних этапах его развития.
При появлении каких-либо симптомов, которые не характерны для нормального состояния, беременным лучше сразу обратиться за консультацией к доктору. Самостоятельно принимать препараты или использовать средства народной медицины категорически запрещено, так как можно навредить не только себе, но и плоду.
В дальнейшем пациенткам следует выполнять все предписания и рекомендации врача. Также необходимо постоянное наблюдение у акушера-гинеколога.
Зачастую пациентки с таким типом абсцесса госпитализируются. Он вскрывается в том месте, где больше всего набух. Операция осуществляется под местной анестезией. Полость воспалительного очага промывается антисептиками и дезинфицирующими растворами. Эта процедура может выполняться несколько дней до тех пор, пока все гнойные массы не будут вычищены.
Терапия включает назначение доктором таких медикаментов, как:
- средства для обезболивания,
- препараты для снятия отёчности,
- жаропонижающие средства,
- витамины.
В качестве местного лечения применяют полоскания горла всевозможными антисептиками. Когда воспалительный процесс уменьшится, врачом может назначаться физиотерапия. Она необходима для быстрого заживления.
При тяжёлом течении заболевания пациентки могут удалить абсцесс вместе с миндалиной. Существуют определённые показания для подобного рода операции.
- Гнойник имеет боковую локализацию, которая затрудняет его вскрытие.
- У беременной в ходе лечения состояние не изменяется или ухудшается даже после того, как образование было вскрыто.
- Развиваются осложнения, в результате которых воспаление переходит на здоровые ткани и органы.
В первую очередь, у беременных должен быть укреплен иммунитет. Эффективным будет местное и общее закаливание. В качестве профилактических мер могут выступать спортивные занятия. Желательно, чтобы беременная чаще находилась на свежем воздухе.
Все хронические заболевания носа, полости рта, носоглотки и горла должны устраняться своевременно. Ангина также требует рациональной терапии. При наличии иммунодефицитов и сахарного диабета должна проводиться корректировка этих состояний.
Для профилактики заболевания беременным лучше принять конкретные меры.
- Отказ от курения, употребления алкогольных напитков.
- Регулярное посещение лечащего врача – гинеколога.
источник
При воспалении в околоминдалинной клетчатке (миндалинах) развивается паратонзиллярный абсцесс. Это опасная болезнь, которая имеет инфекционную или паразитирующую природу, сопровождается формированием гнойных масс, развивается на фоне снижения иммунитета, под воздействием других провоцирующих факторов. Лечение необходимо срочное: если произойдет патологическое вскрытие паратонзиллярного абсцесса, среди опасных осложнений врачи не исключают летальный исход из-за заражения крови.
Это патологический процесс инфекционного характера, в который вовлечены ткани миндалин с формированием гнойных масс, препятствующих дыхательной функции. Другие названия недуга – флегмонозная ангина, паратонзиллит, вызванные повышенной активностью болезнетворной инфекции. Патология носит односторонний или двусторонний характер, чревата опасным вскрытием болезненного гнойника. Такое осложнение ангины и хронического тонзиллита опасно, первым симптомом его будет хронические боли в горле и полости рта.
Абсцесс миндалин начинается с острого тонзиллита, который при отсутствии своевременной терапии становится хроническим, чреват потенциальными осложнениями. Воспаление сопровождается болью при глотании, формированием гноя на миндалинах. Это уже отдельное заболевание, которое называют тонзиллярный абсцесс. Согласно международной классификации болезней, диагнозу абсцесс паратонзиллярный соответствует код МКБ 10 — 38. Распространение недуга происходит от больного пациента к здоровому, поэтому важно своевременно позаботиться об элементарных мерах профилактики.
Если развивается абсцесс после ангины, в патологический процесс вовлечены лимфатические узлы, заполненные гноем. Поражены дыхательные пути, система лимфотока, но главный признак паратонзиллярного абсцесса – сильная боль в горле, которая при глотании усиливается. Больной испытывает слабость и сильное недомогание, однако клиническая картина может включать и другие, не менее опасные симптомы. При абсцессе паратонзиллярном не исключены следующие аномалии:
- односторонний болевой синдром горла;
- присутствие так называемого кома в горле;
- неприятный запах из полости рта;
- нарушенный режим температуры;
- болезненность шеи, сложности при повороте головы;
- сильная гнусавость голоса;
- увеличение подчелюстных лимфоузлов;
- нарушенный процесс глотания;
- участившиеся приступы одышки, мигрени;
- гнойные выделения, ощутимые при глотании.
Прежде чем лечить гнойный тонзиллит, важно определить основную причину воспаления, своевременно ее устранить медикаментозными или альтернативными методами. Паратонзиллярный абсцесс имеет инфекционную природу, вызван повышенной активностью стафилококков, стрептококков, пневмококков, грибов рода Кандида, других патогенных микроорганизмов на фоне дисфункции иммунной системы. Болезнь встречается не часто, но при ее развитии врачи не исключают воздействие следующих провоцирующих факторов:
- длительное переохлаждение организма;
- хроническое воспаление небных миндалин;
- некачественно проведенная операция по удалению миндалин;
- кариес или другие заболевания зубов тяжелой формы;
- сахарный диабет одной из разновидностей;
- анатомические особенности глотки;
- неправильное питание;
- иммунодефицитные заболевания;
- вредные привычки;
- неблагоприятные климатические условия;
- хронические болезни ЛОР-практики.
Основной причиной характерного недуга в детском возрасте становится не вылеченная вовремя ангина, дополнительные инфекции. Кроме того, паратонзиллярный абсцесс возникает после удаления миндалин из-за образования очага патологии, снижения защитных сил детского организма. Важно клиническими методами определить, где может располагаться область поражения, ее гнойное содержимое. При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы:
- неправильное питание;
- иммунодефицит;
- хронические болезни дыхательной системы;
- ослабленный иммунитет;
- сахарный диабет.
Воспалительный процесс имеет несколько разновидностей, которые определяются локализацией очага патологии в полости рта, размером абсцесса. Если правильно поставить диагноз, обеспечена положительная динамика при консервативной терапии. Ниже описаны существующие виды:
- Паратонзиллярный абсцесс между небно-язычной дужкой и верхним полюсом миндалины является самым распространенным диагнозом. Причина – недостаточное дренирование верхней части миндалины, выступ отечного неба вперед.
- При задней форме между небно-глоточной дужкой и миндалиной в патологический процесс дополнительно вовлекается гортань с дальнейшим сужением просвета и затрудненным дыханием пациента.
- При нижней форме паратонзиллярного абсцесса характерное воспаление происходит у нижнего полюса миндалины, а развивается на фоне стоматологических заболеваний осложненной формы, например, кариеса.
- Еще одна область поражения – снаружи от миндалины, причем само заболевание считается редким. Паратонзиллярный абсцесс затрагивает обширное пространство ротовой полости, требует проведения антибактериальной терапии.
По особенностям патологического процесса и выраженности тревожной симптоматики паратонзиллярный абсцесс бывает:
- отечной формы, при которой симптомы представлены легкой степенью, а болезненные ощущения носят умеренный характер;
- инфильтративной формы, при которой наблюдается боль при глотании, нарушается дыхание;
- абсцедирующей формы, которая характеризуется острым течением патологического процесса, чревата осложнениями.
Прогрессирующий абсцесс при ангине можно определить клиническим путем. Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики:
- фарингоскопия, предусматривающая осмотр больного горла;
- ларингоскопия – визуальный осмотр гортани;
- УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов;
- КТ шеи;
- исследование желез внутренней секреции;
- общий анализ крови, мочи.
Эффективная терапия паратонзиллярного абсцесса заключается в подавлении патогенной флоры, устранении гнойных масс на миндалинах, нормализации дыхания и глотательного рефлекса. Начинать эффективное лечение требуется с визита к отоларингологу, подробной диагностики в условиях стационара. Пациента требуется госпитализировать, чтобы определить характер нарушений, этиологию и потенциальные осложнения. Подход к проблеме со здоровьем комплексный, включает следующие мероприятия:
- вскрытие образования под местной анестезией;
- промывание полости антисептическим раствором;
- проведение антибактериальной, противоотечной терапии при внутривенном, внутримышечном введении;
- назначение обезболивающих, жаропонижающих препаратов по показаниям;
- использование антисептических средств от больного горла;
- физиотерапевтическое лечение в зависимости от стадии патологического процесса.
- хирургическое вмешательство при формировании флегмоны.
При перитонзиллярном абсцессе эффективная терапия возможна в домашней обстановке, но только после предварительной чистки от гноя. Применение антисептических растворов обязательно, чтобы вывести общее состояние на удовлетворительный уровень, предотвратить повторное инфицирование. Чтобы ускорить желаемый результат, врач дополнительно назначает антигистаминные препараты, противовоспалительные средства, иммуностимуляторы, поливитаминные комплексы.
При возникновении паратонзиллярного абсцесса необходимо срочное хирургическое вмешательство, особенно при угрозе вскрытия гнойника, заражения крови. Операция должна проводиться под местной анестезией, поскольку при помощи скальпеля выполняется вскрытие гнойника и установка дренажа. На вторые сутки рану вновь открывают, и гнойные массы выходят наружу. Если такие оперативные действия оказались неэффективными, лечащий врач назначает удаление абсцесса вместе с миндалиной. После этого необходим длительный реабилитационный период.
Паратонзиллярный абсцесс быстро прогрессирует, и пациенту грозит летальный исход от заражения крови после вскрытия гнойника на миндалине. Это не единственное осложнение, которое может привести пациента любого возраста в реанимацию. Потенциальная угроза здоровью при паратонзиллярном абсцессе может быть такой:
- сепсис с масштабным распространением гноя по системному кровотоку во всем пораженном организме;
- флегмона шеи, которая провоцирует воспалительный процесс преимущественно мягких тканей характерной зоны;
- медиастинит, при котором в патологический процесс вовлечена не столько дыхательная система, сколько легкие, миокард;
- острый стеноз гортани, при котором пациент может скоропостижно скончаться от приступа асфиксии.
- синдром внезапной смерти, который чаще возникает в ночное время суток.
При паратонзиллярном абсцессе исход для пациента самый непредсказуемый, причем в большинстве клинических картин наблюдаются серьезные осложнения. Заболевание важно предотвратить, а для этого надо своевременно лечить ангину, предотвращать развитие хронического тонзиллита. Если такое заболевание ЛОР-практики заметно затянулось, не исключено, что на миндалинах появляются гнойники, склонные к стремительному росту. Их уже приходится удалять вместе с миндалинами, это осложненное течение недуга, которое может приводить к серьезным последствиям.
Если пациент попадает в группу риска, его основная задача – укрепить иммунитет, предотвратить заражение вредоносными микроорганизмами, своевременно лечить воспалительные процессы гортани. Специально для этих целей предусмотрены следующие профилактические мероприятия, которые можно реализовать в домашней обстановке от паратонзиллярного абсцесса:
- своевременное лечение стоматологических заболеваний;
- коррекция иммунодефицитных состояний и сахарного диабета;
- окончательный отказ от вредных привычек;
- адекватное лечение болезней носа и ротовой полости;
- исключение спиртных напитков из суточного рациона;
- укрепление иммунодефицитных состояний;
- предотвращение длительного переохлаждения организма.
источник
Что это такое? Паратонзиллярный абсцесс — это наиболее тяжелая стадия паратонзиллита, представляющего собой воспаление клетчатки, окружающей нёбные миндалины.
Пик заболеваемости паратонзиллитом приходится на возраст от 15 до 30 лет, другие возрастные группы страдают им значительно реже. Патология встречается с одинаковой частотой у мужчин и женщин.
О болезни и причинах
Если миндалины, которые обычно называют гландами, подвержены частым воспалениям, (ангинам), то в результате в них формируется хронический процесс (хронический тонзиллит). В 80% именно хронический тонзиллит приводит к развитию паратонзиллита с его переходом в паратонзиллярной абсцесс.
Возникновение паратонзиллярного абсцесса связано с анатомическими особенностями строения небных миндалин и окружающих их тканей. В миндалинах есть углубления – крипты, которые при заболевании заполняются гнойным содержимым. Особенно глубокие крипты располагаются в верхней части миндалины, где и воспалительный процесс при тонзиллите наблюдается чаще всего.
Со временем на месте воспалительных очагов образуется рубцовая ткань, которая мешает нормальному оттоку воспалительной жидкости и гноя из углублений в миндалинах.
В случае возникновения нового воспаления, очищение измененных крипт замедляется, а инфекция из миндалин распространяется вглубь: через железы Вебера в клетчатку, расположенную вокруг миндалин, т.е. в паратонзиллярное пространство.
Область вокруг верхнего полюса миндалин, опять же, наиболее подвержена развитию в ней инфекции за счет выраженной рыхлости ее клетчатки, поэтому локализация абсцесса там самая частая.
Учитывая обстоятельство, что при хроническом тонзиллите происходит местное и общее ослабление защитных сил организма – развитие воспаления в паратонзиллярном пространстве при попадании инфекции может возникнуть очень легко.
Другими причинами паратонзиллярного абсцесса могут стать любые нагноительные процессы во рту: кариес «зубов мудрости» нижней челюсти, периостит, гнойное воспаление слюнных желез, а также травма глотки и шеи. Редко инфекция может попасть отогенным путем, т.е. через внутреннее ухо, и гематогенным – через кровь.
В группу риска по развитию паратонзиллярного абсцесса входят категории пациентов, страдающие следующими заболеваниями:
- Сахарный диабет;
- Анемия;
- Иммунодефицит;
- Онкологические процессы и т.д.
На фоне перечисленных выше патологических состояний наблюдается угнетение иммунитета. В первую очередь, страдает местный иммунитет. Поэтому проникновение патогенных микроорганизмов в миндалины происходит легко.
С такой же легкостью они преодолевают и другие защитные барьеры, и попадают в кровоток и пространство, окружающее миндалины. Со временем процесс из катарального переходит в гнойный, что и трактуется как паратонзиллярный абсцесс.
Паратонзилит может проявляться в виде трех клинико-морфологических форм, являющихся последовательными стадиями воспалительного процесса. Выявление и лечение ранних форм паратонзиллита может предотвратить развитие абсцесса. Но обычно они маскируются под признаки обычного воспаления горла при острой респираторной инфекции вирусного происхождения.
Формами паратонзиллита являются следующие:
1. Отечная. Эта форма редко диагностируется, так как проявляется небольшой болью в горле, что может быть объяснено другими причинами, например, переохлаждением. Поэтому заболевание с легкостью переходит в следующую более тяжелую стадию.
2. Инфильтративная. С этой формой к врачу попадают уже примерно 10-15 % всех больных паратонзиллитом. Она характеризуется появлением признаков интоксикации, таких как повышение температуры, головная боль, разбитость, и местных симптомов – боль и покраснение горла, болью при глотании. Как правило, лечение больным с паратонзиллитом назначается на данной стадии.
3. Абсцедирующая форма, которая и представляет собой собственно паратонзиллярный абсцесс. Развивается у 80-85% больных с паратонзиллитом, если не проведена своевременная диагностика и лечение. Паратонзилярный абсцесс может иметь различную локализацию. С учетом этого выделяют 4 вида абсцесса:
- Супратонзиллярный и передний – располагается над миндалиной, между ней и передней небной дужкой, наблюдается в 70% (самый частый вид);
- Задний – развивается между миндалиной и задней дужкой, второй по частоте — 16% случаев;
- Нижний – формируется между нижней частью миндалины и боковой частью глотки, наблюдается у 7% больных;
- Боковой или латеральный, располагается между средней частью миндалины и глоткой. Это самая редкая локализация, которая бывает в 4% случаев. Но наиболее тяжелая, так как при таком расположении самые плохие условия для самостоятельного прорыва и очищения полости абсцесса. В результате гнойный экссудат скапливается в данном пространстве и начинает разрушать окружающие ткани.
Сторона поражения при абсцессе не имеет прямой зависимости. Так, левосторонний паратонзиллярный абсцесс наблюдается с такой же частотой, как и правосторонний.
Каких-либо анатомических предпосылок для более частого развития абсцесса с той или иной стороны не существует. Поэтому в процессе диагностики следует ориентироваться на выраженность и характер клинической симптоматики.
При паратонзиллярном абсцессе симптомы первично появляются на стороне формирования гнойного очага. Со временем они могут перейти на противоположную сторону, что приведет к усугублению состояния пациента.
На развитие нагноения клетчатки будут указывать:
- Ухудшение общего самочувствия;
- Повышение температуры до высоких цифр – 38,5-39° С (однако у пациентов с резко сниженным иммунитетом температура может оставаться в пределах нормы или даже ниже – гипотермия);
- Нарастание боли в горле. Она становится «дергающей», распространяется в область уха, челюсти;
- Усиление боли при глотании, которое настолько выражено, что больной отказывается от еды и питья, чтобы не провоцировать это усиление. В итоге в организме развивается дефицит витаминов и других полезных веществ;
- Обильное слюноотделение. Возникает как рефлекс на раздражение слюнных желез. Слюна стекает изо рта, так как больной опасается лишний раз сделать глотательное движение из-за боли. Это приводит к мацерации кожи вокруг рта и образованию в его углах заедов;
- Гнилостный запах изо рта, связанный с жизнедеятельностью гноеродных бактерий, которые привели к развитию абсцесса;
- Тризм жевательной мускулатуры – спазм мышц, разной степени выраженности, который не позволяет широко открыть рот;
- Невнятность речи, гнусавость, обусловленные щажением для предупреждения боли;
- Боль в шее при поворотах головы наблюдается при распространении воспаления на мышцы и лимфоузлы шеи. Она всегда свидетельствует о запущенности патологического процесса;
- Поперхивание при попытке проглотить жидкую пищу.
Общее состояние больного усугубляет психологическая напряженность, связанная с постоянной сильной болью, которая выматывает эмоционально, нарушает нормальный сон, а также приводит к вынужденному голоданию.
Слюнотечение заставляет принимать вынужденную позу – либо лежа на боку, либо сидя, наклонив голову вперед, чтобы обеспечить стекание слюны без совершения глотательных движений.
На 4-5-й день развития заболевания может произойти самопроизвольное вскрытие «созревшего» абсцесса. Состояние больного при этом резко улучшается, падает температура, исчезает мучительная боль в горле. В таком случае искусственное хирургическое вскрытие абсцесса не производится.
Больному рекомендуются только полоскания и обработка вскрывшейся полости антисептиками.
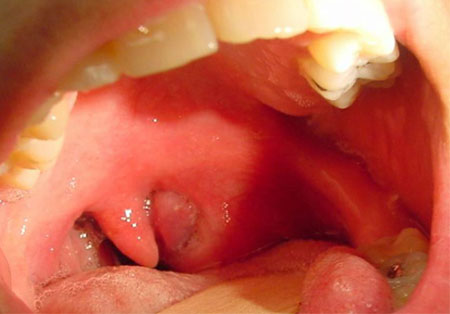
Паратонзиллярный абсцесс при типичной верхней локализации можно самостоятельно выявить при осмотре горла. Он выгладит как шаровидное образование с напряженной поверхностью, выбухающей над миндалиной вверх и к средней части глотки.
Слизистая над образованием ярко-красная, иногда через нее просвечивает гнойное содержимое бело-желтого цвета. При пальпации может определяться зона флюктуации – гнойного размягчения. Чаще всего прорыв происходит в данной зоне из-за ферментативного расплавления покрывающей оболочки.
После диагностики паратонзиллярного абсцесса, лечение всегда проводят в стационаре, способы домашней терапии невозможны. В этом случае сразу производят хирургическое вскрытие паратонзиллярного абсцесса.
Предварительно выполняют местное обезболивание раствором дикаина, лидокаина или другого местного анестетика. После чего делают надрез скальпелем на наиболее выступающем участке с последующим расширением полости абсцесса глоточными щипцами и вычищением гнойной полости.
На заключительном этапе рану обрабатывают раствором антисептика. Для лучшего оттока гноя во вскрытой полости оставляют дренаж (резиновый выпускник), по которому патологический экссудат выходит наружу.
При «холодном» абсцессе для выбора наиболее рациональной тактики важно учесть частоту обострений. Если у больного при опросе выявляются частые ангины, сразу проводят удаление миндалин с обеих сторон с целью профилактики рецидивов абсцессов.
Если ангины не частые, то миндалины после вскрытия абсцесса не удаляют, а рекомендуют это сделать через 1-1, 5 месяца после текущего лечения. В этом случае риск воспалительных осложнений в послеоперационном периоде минимален.
После произведенной операции осуществляют консервативное лечение. Оно подразумевает прием медикаментов и обработки вскрытой полости.
Принципами консервативного лечения являются:
- Режим постельный, пища жидкая, обильное теплое питье. При выраженной боли и невозможности глотания до вскрытия абсцесса, производят кормление специальными смесями через зонд или назначают внутривенное капельное введение 5%р-ра глюкозы, декстрана, 0,9% раствора натрия хлорида;
- Прием антибактериальных препаратов внутрь и внутримышечно: цефазолин, цефураксим, цефтриаксон, гентамицин, амикацин, пенициллин, амоксициллин. Выбор антибиотика зависит от клинико-эпидемиологической характеристики заболевания, которая позволяет предположить наиболее вероятного возбудителя абсцесса;
- С целью детоксикации внутривенно капельно вводят гемодез и другие препараты (это направление показано при среднетяжелом и тяжелом состоянии пациента);
- Полоскания горла раствором фурациллина, мирамистин и другими препаратами антисептического ряда;
- Для профилактики грибковых осложнений при антибиотикотерапии назначают интраконазол;
- Для обезболивания используют анальгин внутримышечно, парацетамол внутрь;
- Антигистаминные препараты для предупреждения аллергизации организма;
- Противовоспалительные средства, которые помогают дополнительно купировать боль.
Следует учесть, что в остром периоде при наличии выраженных болей препараты назначаются парентерально – внутримышечно, внутривенно или ректально (в прямую кишку).
Введение через рот (перорально) недопустимо, т.к. усугубляет имеющиеся клинические проявления. Такой путь возможен при стихании воспалительных изменений.
При паратонзиллярном абсцессе горла осложнениями будут являться варианты дальнейшего развития гнойного процесса. При распространении инфекции в заглоточное пространство развиваются парафарингеальный абсцесс и флегмона.
Эти осложнения могут возникнуть при прорывах паратонзиллярного абсцесса и при случайном повреждении стенки глотки во время вскрытия абсцесса. Парафарингеальный абсцесс может быть ограниченным и быстро вылечиваться при своевременном выявлении и хирургическом лечении. Без лечения он опасен развитием сепсиса и флегмоны шеи, а также резким нарушением дыхания из-за сдавления глотки извне.
Флегмона шеи — опасное и угрожающее жизни состояние, связанное с анатомически возможным быстрым распространением инфекции по клетчатке шеи.
Требует хирургического лечения в кратчайшие сроки, так как не имеет возможности самостоятельно прорваться наружу в силу глубины расположения, а потому опасна развитием медиастенита и сепсиса. Медиастенит – это воспалительный процесс средостения, которое заключает в себе сердце, крупные сосуды (аорта, полые и легочные вены) и др.
Гнойный медиастенит – нагноение клетчатки средостения (участок за грудной клеткой). Одна из самых тяжелых форм гнойной инфекции мягких тканей.
Ее особенность — затрудненная диагностика на ранних стадиях. Лечение заключается в устранении первоначальной причины, хирургическом вычищении нагноившихся полостей. Успех лечебных мероприятий зависит от своевременности их начала. Промедление создает серьезную угрозу жизни.
Все гнойные осложнения подлежат интенсивному лечению антибактериальными препаратами. Доказанную эффективность имеют цефалоспорины 3 и 4-го поколения: цефоперазон, цефтриаксон, цефтазидим, цефепим. Дополняют лечение иммуномодулирующими препаратами.
При правильном подборе антибиотиков их эффективность удается оценить через 48 часов. Если состояние пациента не улучшается, то требуется смена антибактериальных препаратов.
источник
Паратонзиллярный абсцесс – острое воспаление околоминдальной клетчатки. Другими известными названиями этого заболевания являются флегмонозная ангина или паратонзиллит. Чаще всего этот патологический процесс является осложнением при ангине или тонзиллите.
В зависимости от локализации и размера воспалительного очага различают односторонний и двусторонний паратонзиллярный абсцесс. Другие виды:
- Верхняя форма паратонзиллярного абсцесса. Чаще всего воспалительный процесс локализирован между верхней частью миндалины и небно-язычной дужкой. Такие абсцессы возникают из-за недостаточного дренирования этой части миндалины, но могут сами вскрываться без оперативного вмешательства.
-
Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях.
- Задняя форма абсцесса характеризуется расположением патологического очага в районе между миндалиной и небно-глоточной дужкой. Этот тип паратонзиллярного абсцесса является самым опасным, ведь очень часто воспалительный процесс захватывает гортань, значительно суживая ее и затрудняя дыхание.
- Самой редкой считается наружная форма паратонзиллярного абсцесса. При этой форме воспалительный процесс размещен снаружи миндалины.
Причинами воспаления околоминдальной клетчатки могут быть:
- Стрептококковая и стафилококковая инфекции, а также другие болезнетворные микроорганизмы и бактерии.
- Как осложнение травмирования тканей глотки.
- Нарушение прорезывания зубов.
Факторами, способствующими развитию заболевания, чаще всего являются:
- снижение защитной функции иммунной системы;
- частые простудные заболевания;
- нарушение обмена веществ;
- частые стрессы;
- переохлаждение;
- прием некоторых медикаментов.
Чаще всего развитию абсцесса предшествует воспаление миндалин (тонзиллит), после которого образуются рубцы, которые нарушают отток гноя и способствуют проникновению инфекции в околоминдальные ткани. Прежде чем появятся признаки абсцесса, больной почувствует симптомы общего недомогания:
- повышение температуры тела;
- слабость;
-
головная боль;
- нарушение фонации;
- нарушение сна и нервное напряжение;
- отек, покраснение и болезненность миндалин;
- боль в горле при глотании, иррадиирущая в ухо и зубы, которая носит более острый характер;
- увеличение и болезненность региональных лимфоузлов;
- затрудненные дыхание и прохождение пищи.
В зависимости от формы и степени тяжести заболевания, лечение паратонзиллярного абсцесса проводят несколькими методами:
- Консервативное лечение – применение медикаментозных препаратов местного и общего действия, физиотерапевтических процедур. Эффективно при раннем выявлении воспалительного заболевания миндалин.
- Оперативное лечение – является радикальным методом лечения, которое подразумевает удаление поврежденных тканей.
- Комплексное лечение – самый эффективный метод лечения, который основан на грамотном сочетании разных методов лечения.
Консервативное лечение показано на начальной стадии заболевания. Врач назначит необходимый медикаментозный курс терапии, который состоит из следующих препаратов:
- Антибактериальные препараты являются средством №1 при лечении паратонзиллярного абсцесса. Как показывает практика, самый эффективный препарат этой группы – амоксициллин, обладающий выраженным противобактериальным действием в отношении грамположительных и грамотрицательных микроорганизмов.
- Антибиотики цефалоспоринового ряда являются альтернативными препаратами при лечении паратонзиллита.
- Также показано применение иммуномодулирующих препаратов, витаминов.
- С целью местного обезболивания назначают препараты, в состав которых входят анестетики.
- При сильной интоксикации возможно назначение внутривенного введения препаратов.
Достичь быстрого терапевтического эффекта можно с помощью сочетания медикаментозной и местной терапии. Полоскание горла настоем трав, антибактериальными растворами и применение антибактериальных спреев способны быстро облегчить состояние больного. При высокой температуре тела показано симптоматическое лечение.
При неэффективности консервативного лечения лечащий врач поставит вопрос о проведении оперативного вмешательства (пункция, вскрытие, удаление миндалины). Не стоит пугаться такого прогноза, ведь очень часто радикальный метод лечения приводит к быстрому выздоровлению и отсутствию рецидивов.
Паратонзиллярный абсцесс хорошо поддается лечению, при условии четкого соблюдения рекомендаций лечащего врача и раннем диагностировании. В противном случае абсцесс может осложниться флегмоной окологлоточного пространства. Состояние больного резко ухудшается, боль, и отек полностью нарушают функцию проглатывания пищи и дыхания. При отсутствии адекватного лечения, воспалительный процесс может перерасти в гнойный медиастинит, вплоть до инфекционно-токсического шока. При появлении первых настораживающих симптомов, рекомендуется обратиться за помощью в медицинское учреждение.
Основой профилактики заболевания является своевременное обращение к врачу, лечение очагов хронической инфекции, санация ротовой и носовой полостей, укрепление иммунной системы, закаливание, рациональное питание и занятие спортом. Ранняя диагностика и своевременное лечение дают шанс на полное и быстрое выздоровление.
источник
Паратонзиллярный абсцесс – это воспалительное заболевание, при котором патологический процесс локализуется в околоминдалинной клетчатке. Чаще всего заболевание диагностируется у детей, а также у подростков и у лиц молодого возраста.
Паратонзиллярный абсцесс возникает на фоне воспалительного процесса в ротоглотке (часто является осложнением ангины, реже развивается на фоне стоматологических и прочих заболеваний).
К факторам риска развития паратонзиллярного абсцесса относятся:
Инфекционными агентами при паратонзиллярном абсцессе часто являются стафилококки, стрептококки группы А (также возможно участие непатогенных и/или условно-патогенных штаммов), несколько реже – гемофильная и кишечная палочки, дрожжеподобные грибы рода Candida и пр.
Заболевание может быть односторонним (чаще) или двусторонним.
В зависимости от локализации патологического процесса паратонзиллярный абсцесс подразделяют следующим образом:
- задний (поражается область между небно-глоточной дужкой и гландой, существует высокая вероятность перехода воспаления на гортань);
- передний (наиболее распространенная форма, воспалительный процесс локализуется между верхним полюсом гланды и небно-язычной дужкой, часто вскрывается самостоятельно);
- нижний (локализуется у нижнего полюса гланды);
- наружный (наиболее редкая форма, воспалительный процесс локализуется снаружи гланды, существует вероятность прорыва гноя в мягкие ткани шеи с последующим развитием серьезных осложнений).
Чаще всего паратонзиллярный абсцесс диагностируется у детей, а также у подростков и у лиц молодого возраста.
Симптомы паратонзиллярного абсцесса, как правило, появляются через 3–5 дней после перенесенного инфекционного заболевания, в первую очередь, ангины.
Обычно пациенты предъявляют жалобы на выраженную боль в горле, которая обычно локализуется с одной стороны и может иррадиировать в зубы или ухо. Одним из характерных признаков заболевания является тризм жевательных мышц, т. е. ограничение движений в височно-нижнечелюстном суставе – затруднение или невозможность широко открыть рот. Кроме того, больные могут ощущать наличие в горле инородного предмета, что приводит к затруднению глотания, принятия пищи. Лимфатические узлы под челюстью увеличиваются, по причине чего движения головой становятся болезненными. Указанные симптомы у больных паратонзиллярным абсцессом сопровождаются общей слабостью, головными болями, повышением температуры тела до фебрильных значений (39-40 ˚С). С прогрессированием патологического процесса дыхание затрудняется, возникает одышка, появляется неприятный запах изо рта, нередко меняется голос (становится гнусавым). Миндалины больного на стороне поражения гиперемированы, отечны.
В случае самостоятельного вскрытия абсцесса происходит спонтанное улучшение общего самочувствия, общие и местные симптомы обычно исчезают на протяжении 5-6 дней. Однако заболевание склонно к рецидивированию.
Диагностика паратонзиллярного абсцесса базируется на данных, полученных в результате проведения сбора жалоб и анамнеза, а также фарингоскопии и лабораторных исследований. При осмотре глотки наблюдаются гиперемия, выпячивание и инфильтрация над гландой или на других участках небных дужек. Задняя дужка миндалины смещена к средней линии, подвижность мягкого неба обычно ограничена. Проведение фарингоскопии (особенно у детей) может быть затруднено из-за тризма жевательных мышц.
Назначается бактериологический посев патологического отделяемого с определением чувствительности инфекционного агента к антибиотикам.
В общем анализе крови у пациентов с паратонзиллярным абсцессом отмечается лейкоцитоз (около 10–15×10 9 /л) со сдвигом лейкоцитарной формулы влево, значительное повышение показателя скорости оседания эритроцитов.
С целью подтверждения диагноза могут быть применены ультразвуковое исследование и магниторезонансная томография.
В зависимости от тяжести течения заболевания лечение проводится в амбулаторных условиях или же в условиях оториноларингологического стационара.
На начальных этапах лечение паратонзиллярного абсцесса обычно консервативное. Назначаются антибактериальные препараты группы цефалоспоринов или макролидов.
При прогрессировании патологического процесса консервативные методы оказываются недостаточными. В таком случае наиболее эффективным методом лечения является хирургическое вскрытие паратонзиллярного абсцесса. Оперативное вмешательство, как правило, проводится под местной анестезией (анестетик наносится путем смазывания или пульверизации), общий наркоз применяется у детей или у тревожных больных. Хирургическая операция может проводиться следующими методами:
- пункция паратонзиллярного абсцесса с изъятием гнойного инфильтрата;
- вскрытие абсцесса скальпелем с последующим дренированием;
- абсцесстонзиллэктомия – удаление вскрытие паратонзиллярного абсцесса путем удаления пораженной миндалины.
При вскрытии паратонзиллярного абсцесса разрез делается в участке наибольшего выбухания. Если такой ориентир отсутствует, разрез обычно производится в участке, где отмечается частое самопроизвольное вскрытие паратонзиллярного абсцесса – в месте пересечения линии, которая идет по нижнему краю мягкого неба со здоровой стороны через основание язычка, и вертикальной линии, которая идет вверх от нижнего конца передней дужки пораженной стороны. Далее через разрез вводятся щипцы Гартмана для лучшего дренирования полости абсцесса.
При паратонзиллярном абсцессе наружной локализации вскрытие его может быть затруднено, самопроизвольного вскрытия такого абсцесса обычно не происходит, поэтому в таком случае показана абсцесстонзиллэктомия. Кроме того, показаниями к проведению абсцесстонзиллэктомии могут быть рецидивы паратонзиллярного абсцесса в анамнезе, отсутствие улучшения состояния больного после вскрытия абсцесса и выведения гнойного содержимого, развитие осложнений.
Рецидивы паратонзиллярного абсцесса отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
Помимо хирургического лечения паратонзиллярного абсцесса пациенту назначаются антибактериальные препараты, анальгетические, жаропонижающие и противоотечные средства.
Основное лечение дополняется полосканиями горла антисептическими растворами и отварами лекарственных трав. В некоторых случаях при паратонзиллярном абсцессе может применяться физиотерапия, в первую очередь, УВЧ-терапия.
После выписки из стационара пациентам с паратонзиллярным абсцессом показано диспансерное наблюдение.
При развитии паратонзиллярного абсцесса существует вероятность попадания гноя в более глубокие ткани шеи с последующим развитием заглоточного абсцесса, разлитого гнойного воспаления мягких тканей шеи (флегмона окологлоточного пространства), воспаления средостения (медиастинит), значительного уменьшения или полного закрытия просвета гортани (острый стеноз гортани), некроза близлежащих тканей, сепсиса. Все эти состояния несут угрозу жизни.
При своевременной диагностике и адекватном лечении прогноз благоприятный. Рецидивы отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
С целью профилактики паратонзиллярного абсцесса рекомендуется:
- своевременное и адекватное лечение заболеваний, которые способны приводить к развитию паратонзиллярного абсцесса, отказ от самолечения;
- укрепление иммунитета;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:
источник
 Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях.
Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях. головная боль;
головная боль;