Когда мы заболеваем ангиной, но всегда есть вероятность осложнений. Даже если это банальный тонзиллит, который беспокоит нас после переохлаждения или чрезмерного поедания мороженного. Одной из самых распространенных сопутствующих патологий является паратонзиллярный абсцесс. Симптомы паратонзиллярного абсцесса – это отек шеи, высокая температура и чувство инородного тела. Все они встречаются и при обычной ангине, поэтому распознать сразу дополнительное заболевание сложно. Пациенты до последнего пытаются лечиться дома, но после подъема температуры до 40 градусов все-таки обращаются за помощью к врачу.
Абсцессом в медицине называют воспаление мягких тканей, сопровождающееся образованием гноя. По сути это скопление гнойного детрита под кожей, слизистыми или внутри фасциальных футляров. Если процесс распространяется на большие участки, то его уже классифицируют как флегмону. Провоцирует появление данной патологии размножение бактерий или грибов.
Несмотря на то, что симптомы паратонзиллярного абсцесса довольно легко переносятся человеком, это заболевание, которое может закончиться летальным исходом. Инфицированная жидкость расплавляет ткани, с которыми соприкасается, и может попасть в головной мозг, затечь на шею и даже в грудную полость. Это вызовет распространение инфекции по всему организму, шок и быструю смерть.
Чтобы полностью осознать всю серьезность данной патологии, можно воспользоваться примерами из истории. Начать лучше с глубокой древности. В двенадцатом веке до нашей эры от этой патологии погиб шах Хорезма, Ала ад-Дин Текеш. Упрекнуть этого человека в невежестве и пренебрежении симптомами сложно, так как именно в период его правления государство достигло наибольшего культурного и политического расцвета.
Есть версия, что именно от паратонзиллярного абсцесса умер знаменитый вождь индейцев-семинолов – Оцеола. Это случилось в 1838 году, когда испанцы завоевывали Южную Америку. Опять же медицина у этих народов была на высоком уровне, о многих лекарствах европейцы даже не слышали. Поэтому говорить о халатности не приходится.
Писатель и философ из Франции, Мишель Монтень, римский папа Адриан четвертый и шотландский профессор религиоведения Йен Макларен и некоторые другие знаменитости скончались от простой, на первый взгляд, болезни.
Так как симптомы паратонзиллярного абсцесса всегда типичны, то классифицируется он среди оториноларингологов исключительно по расположению. Различают четыре формы заболевания.
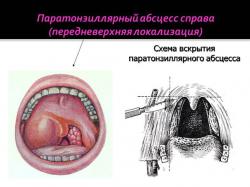
- Верхняя. Является самой распространенной формой гнойного процесса. Это связано с анатомическими особенностями миндалин. Верхняя поверхность органа испытывает сильную бактериальную нагрузку, так как первой принимает на себя удар при контаминации воспалительного агента. Забоелвание начинается с появления нежного желтоватого налета на небных дужках.
- Задняя форма, когда очаг располагается между небной дужкой и миндалиной. Это наиболее простой для диагностики вариант, так как место воспаления хорошо видно. Болезнь доставляет значительный дискомфорт пациенту, мешает говорить, глотать и открывать рот. В сложных случаях могут быть нарушения дыхания.
- Нижняя форма. Абсцесс захватывает только нижнюю часть миндалины. Причиной этого осложнения, как правило, являются заболевания зубов и десен.
- Наружная форма. Является крайне редким явлением. В некоторой литературе можно встретить название боковой паратонзиллярный абсцесс. Именно при этой локализации самая высокая вероятность распространения инфекции в соседние области.
Заболевание начинается остро, хронические случаи являются казуистическими и встречаются только у социально неблагополучных граждан, которые не обращаются за медицинской помощью сразу.
Симптомы паратонзиллярного абсцесса появляются, когда на миндалине в соседних тканях развивается гнойное воспаление, вызванное размножением и жизнедеятельностью бактерий. Чаще всего в качестве инфекционного агента выступают стафилококки и стрептококки, но это могут быть грибы, условно-патогенные бактерии, а иногда даже вирусы.
Паратонзиллярный абсцесс – это не самостоятельное заболевание. Как правило, это результат неправильного или кустарного лечения ангины. Пациенты считают, что воспаление в горле слишком простой и незатейливый диагноз, чтобы с такими пустяками беспокоить врача. Но на самом деле не стоит пренебрегать собственным здоровьем, и лучше обратиться за помощью в самом начале, чем потом исправлять последствия своих неумелых действий.
Вторая причина абсцессов данной локализации – хронический тонзиллит. В организме постоянно развивается вялотекущий инфекционный процесс, который отравляет человека, делает его иммунитет слабым. Все это приводит к осложнениям даже самой банальной простуды.
Иногда паратонзиллит появляется после удаления лимфоидной ткани с небных дужек. Это может быть результатом некачественной операции, когда часть миндалин все-таки осталась и они восстановились до прежнего размера. Либо же когда врач инструментами повредил нежную слизистую гортани.
На четвертом месте в рейтинге причин, вызывающих абсцесс, располагается кариес. Это тоже постоянный очаг инфекции, который обязательно нужно санировать, чтобы не ослаблять защитные силы организма и не провоцировать бактерии «в наступление».
Как же развивается паратонзиллярный абсцесс? Симптомы появляются не сразу, а только спустя три-четыре дня после инвазии возбудителя в миндалины. Наиболее ярко клиника начинает проявляться с пятого дня болезни.
Самым первым симптомом является боль. Сначала она вызывает легкий дискомфорт, но в процессе нарастании отека и накапливания гноя, терпеть ее становится все сложнее. Болевые ощущения локализуются с той же стороны, что и абсцесс, но могут распространяться на ухо, верхнюю челюсть, шею, гайморовы пазухи.
Типичный симптом паратонзиллярного абсцесса – отек гортани и наличие выбухания слизистой на стороне поражения. Ткани в этом месте красные, сильно натянуты, горячие. Из-за этого «комка» нарушается глотание, дыхание, а со временем развивается поражение жевательной мускулатуры – тризм. Больному становится трудно открывать рот.
Из-за циркулирования инфекции в организме у человека увеличиваются подчелюстные, затылочные и шейные лимфоузлы. Иногда это даже заметно невооруженным глазом. Пациент с трудом поворачивает голову, сгибает шею, плохо спит. Гнойные процессы порождают неприятный запах изо рта, а распространение воспаления на клетчатку шеи может стать причиной осиплости голоса. Из общих симптомов особенно выделяются резкое повышение температуры, слабость, нарушение сна.
Не только у взрослых может наблюдаться в качестве осложнения паратонзиллярный абсцесс. Симптомы у детей часто не соответствует тяжести интоксикации, так как их иммунная система несовершенна и не всегда адекватно реагирует на инфекцию.
Боль в горле не удается снять никакими полосканиями и компрессами, ребенок не в состоянии даже проглотить слюну, не то что принимать лекарства или есть. У детей грудного возраста отек горла вызывает проблемы с дыханием вплоть до его остановки. Вторым настораживающим для родителей признаком должно стать изменение голоса. Он становится хриплым и булькающим, как будто их чадо держит во рту горячую картошку.
У некоторых детей наблюдаются спазмы мышц лица и шеи, тризм, иррадиация боли в ухо или затылок. При объективном осмотре покраснение наблюдается не только на стороне поражения, а по всему зеву.
Как же поставить диагноз «паратонзиллярный абсцесс»? Симптомы его достаточно яркие, чтобы это можно было сделать исходя из одной клинической картины. Врач собирает анамнез, затем просит пациента широко открыть рот и осматривает слизистую ротоглотки и гортани. Шпателем обязательно дотрагивается до места отека, снимает пленки с миндалин.
Затем направляет пациента на лабораторную диагностику:
— клинический анализ крови;
— клинический анализ мочи;
— бактериальное исследование отделяемого из зева;
— посев мокроты на дифтерийную палочку.
При необходимости больной должен сделать рентгенографию или томографию шеи, чтобы визуализировать область патологического процесса.
Если вам поставили диагноз «паратонзиллярный абсцесс», лечение в домашних условиях категорически противопоказано. Если уж пациенту так не хочется ложиться в больницу, то он обязан находиться на дневном стационаре под присмотром персонала. Лечение абсцесса может быть консервативным, хирургическим или комплексным.
Можно ли таблетками избавиться от паратонзиллярного абсцесса. Лечение антибиотиками эффективно только в начале болезни, когда бактерии еще не успели достигнуть критической массы и распространиться по всему организму. Но даже в запущенных случаях врачи обязательно назначают антибактериальные средства для профилактики сепсиса и уменьшения явлений интоксикации.
Местно прописывают полоскания с антисептиками («Хлорофиллипт», «Фурацилин», теплые гипертонические растворы) и мази, снимающие боль и воспаление.
Возможно ли лечение паратонзиллярного абсцесса без операции? Традиционная медицина отвечает категорическим отказом. Терапия в домашних условиях, исключительно кустарными методами может стать опасной для жизни и здоровья. Но другой стороны, бабушкины рецепты будут как раз кстати как вспомогательное средство против отека и боли в горле.
Что требуется, чтобы успокоить паратонзиллярный абсцесс? Лечение народными средствами предполагает использование меда и продуктов пчеловодства. В первую очередь это относится к прополису, в котором объединяются свойства антисептика и стимулятора иммунитета. Для полосканий хорошо подходит настойка их еловых шишек с добавлением хвойных эфирных масел.
Нельзя диагностировать паратонзиллярный абсцесс по фото. Симптомы, конечно, очень колоритные, но врачи любят «смотреть руками», поэтому при признаках этого недуга рекомендуется бежать за консультацией к хирургу.
Врач осматривает пациента, выносит вердикт и направляет для вскрытия абсцесса. Весь процесс происходит в поликлинике и занимает от силы 20 минут. Обезболив воспаленную область, хирург делает несколько надрезов и собирает в лоток появившийся гной. Затем вставляет дренаж (трубочку или резиновую полоску), чтобы улучшить отток жидкости. Иногда вместе со вскрытием абсцесса удаляются и гланды.
Чем же может закончиться паратонзиллярный абсцесс? Симптомы и лечение его не вызывают у обывателей дополнительных вопросов, так как все логично и понятно. Но если уклониться от терапии, то патологический процесс может расшириться и привести к серьезным последствиям:
- Флегмона шеи. Гной расплавляет жировую клетчатку и затекает под кожу шеи, воспаление нарастает, может даже появится язва и некроз.
- Медиастинит. Если при флегмоне шеи пациент не обращается в больницу и ждет, то гной продвигается дальше и попадает в грудную клетку, вовлекая в воспалительный процесс органы средостенья, плевру, легкие и сердце.
- Сепсис. Инфицирование всего организма из-за распространения бактерий с током крови.
Важно помнить об этих опасностях и вовремя лечить гнойные воспалительные процессы, где бы они ни были.
Лучше предупредить, чем лечить. Расхожая истина всегда верна. Поэтому врачи рекомендуют своим пациентам поддерживать иммунитет на высоком уровне, закаливаться и вовремя обращаться за помощью.
Важную роль играет также устранение хронических очагов инфекции, таких как воспаленные миндалины или аденоиды и кариозные зубы. Необходимо регулярно посещать стоматолога и терапевта, чтобы контролировать данный процесс.
источник
Паратонзиллярный абсцесс – это полость, заполненная гноем, которая является разновидностью острого паратонзиллита – воспаления тканей вокруг глоточных миндалин. Эта болезнь развивается, если вовремя не лечить хронический или острый тонзиллит.
Абсцессы паратонзиллярной клетчатки могут развиваться как итог острого тонзиллита, но гораздо чаще они представляют собой следствие хронического воспаления миндалин. Переход заболевания в такую гнойную форму имеет несколько причин возникновения:
- Ослабление общего иммунитета организма из-за длительной болезни любого органа. К нему присоединяется снижение местной иммунной защиты слизистой оболочки при длительно текущем воспалении в глотке.
- Снижение этих защитных факторов приводит к тому, что активизируются условно патогенные бактерии, в норме населяющие горло и не приводящие к болезням. Они содержатся в биопленке, покрывающей слизистую. В процессе хронического заболевания биопленка разрастается, а бактерии в ее составе размножаются и вызывают гнойную форму болезни.
- Антибиотики, используемые для лечения тонзиллита, не работают против условно патогенных микроорганизмов.
- Анатомическая особенность некоторых людей, усугубляемая частыми ангинами – увеличенные миндалины с очень глубокими криптами. В них микробам легче задержаться.
- Рубцы и спайки на миндалинах как следствие частых болезней затрудняют отхождение слизи и гнойных пробок, что усугубляет ситуацию.
- Возможен одонтогенный генез – распространение воспаления из кариозного зуба на горло.
- Железы Вебера способствуют распространению воспаления с миндалин на окружающую клетчатку.
Абсцесс обычно имеет бактериальную этиологию – развивается из-за размножения бактерий:
Александр Мясников рассказывает, что причиной паратонзиллярного абсцесса может стать стрептококковая ангина.
Паратонзиллярный абсцесс представляет собой стадию флегмонозной ангины. Ее иначе называют острым паратонзиллитом. Оба этих названия отражают суть процесса – воспаление тканей, окружающих миндалины, с образованием большого количества гноя. К стадиям острого паратонзиллита относят:
- отечный паратонзиллит;
- инфильтративный;
- абсцедирующий — абсцесс горла и миндалин.
По расположению гнойника выделяют несколько видов заболевания:
- передневерхний паратонзиллит, когда гнойник над миндалиной, — самая частая форма;
- задний – позади миндалины;
- нижний, чаще всего, одонтогенный;
- боковой – на боковых стенках глотки, самый редкий вид, бывает левосторонний и правосторонний;
- интратонзиллярный – скопление гноя внутри миндалины.
Клинические проявления всех этих видов сводятся к такому набору симптомов:
- очень интенсивная боль в горле при глотании, которая вскоре становится постоянной и усиливается при попытке сглотнуть;
- отказ от пищи из-за боли;
- боль отдает в уши, зубы;
- гнусавая и невнятная речь;
- неспособность поворачивать и наклонять голову из-за боли;
- спазм жевательных мышц, не дающий возможности полностью открывать рот и жевать;
- подъем температуры до 38-39°С;
- озноб, слабость, головная боль;
- увеличение и болезненность лимфоузлов в области шеи и подбородка.
От обычной ангины паратонзиллит отличается и по процессам, происходящим в горле, и по симптомам. При неосложненной ангине, в отличие от абсцесса, нет:
- гнойного расплавления тканей, формирующего полость с гноем;
- полного отказа от пищи из-за невозможности глотания;
- тризма мышц шеи и неспособности поворачивать голову.
Также дифференциальная диагностика между ангиной и абсцессом проводится на основании данных фарингоскопии, при которой виден непосредственно воспаленный участок с абсцессом.
Абсцесс горла и миндалин сам по себе является осложнением острого или хронического тонзиллита. Если его не лечить, он может привести к еще более опасным последствиям:
- удушью из-за распространения заднего паратонзиллита до гортани;
- парафарингеальному абсцессу – расширению гнойного очага на всю окологлоточную клетчатку;
- менингиту – воспалению мозговых оболочек;
- тромбозу яремной вены;
- сепсису – распространению инфекции на весь организм с током крови.
Все это, к сожалению, может закончиться летальным исходом.
Больные острым или хроническим тонзиллитом, осложненным паратонзиллярным абсцессом, обычно уже наблюдаются у ЛОР-врача по поводу основного заболевания. В таком случае доктор проводит диагностику на основании:
- симптомов;
- мезофарингоскопии – оценка врачом локального статуса с помощью специальных зеркал;
- клинического анализа крови, по которому определяют, есть ли гнойное воспаление;
- общего анализа мочи;
- результатов мазка со стенок глотки, подтверждающего диагноз и выявляющего возбудителей болезни.
Вместе с диагностическими процедурами обязательно проводят посев полученных микроорганизмов для определения их чувствительности к антибиотикам.
Такое опасное заболевание, как флегмонозная ангина в период абсцедирования, требует, прежде всего, хирургического лечения. Остальные методы помогают облегчить состояние пациента и дополняют операцию для быстрейшего выздоровления.
Это заболевание на фоне тонзиллита проявляется сначала резким повышением температуры выше 38°С. После него уже присоединяется остальные симптомы. Как и любое гнойное воспаление, оно оказывает огромную нагрузку на организм. Поэтому необходимо обязательно снизить температуру жаропонижающими средствами. Отоларингологи для этих целей рекомендуют использовать:
- Ибупрофен, например, в виде Нурофена или детского Нурофена;
- Парацетамол.
В отличие от других заболеваний ЛОР-органов, паратонзиллярный абсцесс требует снижения температуры уже при ее подъеме до 38°С.
Околоминдалинный абсцесс и любой другой гнойник в глотке требует немедленного хирургического вмешательства. Все такие операции происходят под местной анестезией. Это огромное преимущество по сравнению с другими операциями, ведь пациенту не приходится переживать длительный тяжелый выход из наркоза в послеоперационном периоде.
Доступ к очагу гнойного воспаления осуществляется через ротовую полость. Пациенту открывают рот, и в зависимости от места, где расположен гной, хирург выбирает место для разреза. Техника операций такова:
- Хирург рассекает ткани глотки вдоль хода сосудов, проникая скальпелем всего на 0,5-1 см в глубину.
- Ткани раздвигаются специальным тупым инструментом – корнцангом, чтобы избежать лишнего повреждения.
- Полость очищается от гноя.
- После вскрытия гнойника глотку промывают антисептиками: Хлоргексидином, Фурацилином или Риванолом.
Если паратонзиллярный абсцесс задний, его вскрывают на пол сантиметра позади от задней небной дужки. Нижний вскрывают через нижнюю часть небно-язычной дужки.
На пятый-шестой день болезни может произойти самопроизвольное вскрытие абсцесса. Ни в коем случае нельзя дожидаться такого исхода. При этом большинство симптомов болезни пропадает, но абсцесс лопается в точке с большим количеством сосудов, по которым инфекция может попасть к оболочкам мозга. Если гнойник уже вскрылся сам, полость рта и горло необходимо регулярно обрабатывать.
Т. к. паратонзиллит – тяжелое заболевание, обусловленное бактериями, большинство докторов назначают антибиотики. В целом лечение всех паратонзиллитов включает следующие препараты:
- антибиотики;
- нестероидные противовоспалительные средства: Диклофенак, Ибупрофен и Кеторолак;
- антигистаминные (противоаллергические) лекарства для снятия отека: Цетиризин, Лоратадин и Хлоропирамин;
- местные комбинированные препараты с антисептиками.
Антибактериальные препараты подбирают в соответствии с чувствительностью к ним микроорганизмов, высеянных из мазка. Только квалифицированный специалист может правильно подобрать антибиотик для конкретного пациента. Неправильный выбор грозит тяжелыми осложнениями. Специалисты обычно отдают предпочтение таким антибиотикам:
- Амоксициллин с клавулановой кислотой;
- Цефазолин;
- Цефтриаксон;
- Цефуроксим;
- Левофлоксацин;
- Кларитромицин;
- Азитромицин;
- Имипенем с Циластатином;
- Метронидазол.
Средства, используемые местно для орошения слизистых оболочек как до операции, так и после вскрытия любым путем:
- Хлорид бензоксония с лидокаином;
- Гексэтидин;
- Биклотимол;
- Повидон-йод с Аллантоином;
- Хлоргексидин с бензокаином.
При абсцедировании паратонзиллита нельзя применять физиопроцедуры, обладающие согревающим эффектом, так как это усилит выработку гноя. Физиотерапевтическое лечение должно быть направлено на снятие воспаления. Таким действием обладают следующие методы:
- магнитотерапия;
- воздействие токами ультравысокой частоты;
- лечение микроволнами.
Тем не менее, всем методам физиолечения свойственно хоть немного расширять сосуды. Это может усугубить ситуацию в острый период. Поэтому использовать их можно только для реабилитации после вскрытия гнойного очага инфекции.
И до операции, и в период реабилитации рекомендуют применять в качестве дополнительной терапии народные средства. Они не способны избавить от заболевания, но облегчают самочувствие больного, позволяя ему с легкостью перенести весь курс лечения. К таким методам следует отнести:
- ингаляции с помощью грелки, заполненной горячей жидкостью – отваром эвкалипта или водой с ментолом;
- рассасывание мумие по одной таблетке утром и вечером;
- полоскание горла с прополисом для уничтожения бактерий и усиления местного и общего иммунитета;
- рассасывание смеси меда с прополисом;
- полоскание глотки составом из заваренных в стакане горячей воды цветов липы, вероники лекарственной и коры белой ивы.
Больные с паратонзиллитами практически не могут кушать из-за тризма – спазма жевательных мышц. К тому же, они испытывают боль при глотании. Поэтому соблюдаются правила питания. Вся пища должна быть максимально мягкой или жидкой: в виде пюре, киселя, жидких молочных продуктов.
Кроме этого обязательно выпивать в день большое количество жидкости. Она снимет симптомы интоксикации – повышенную температуру, слабость и головную боль. Идеально, если это не просто вода, а напиток, приготовленный путем заливания горячей водой ягод малины или черной смородины. Такое питье содержит природные салицилаты – вещества, активизирующие иммунитет.
Беременным женщинам категорически противопоказано заниматься самолечением при подозрении на абсцесс, как и другим пациентам. Но для будущих мам паратонзиллит куда опаснее, чем для остальных. Он наносит удар по иммунитету матери и малыша одновременно. А с кровью и сама инфекция может распространиться в организм ребенка и повлиять на его развитие. Поэтому во время беременности следует немедленно обращаться к врачу при любых воспалительных болезнях горла, не дожидаясь абсцедирования, и сразу же пройти полный курс лечения.
Препараты для консервативной терапии будущих мам те же, что и для других взрослых. Но это не касается антибиотиков. Большинство из них категорически противопоказаны беременным. Поэтому лучше всего как можно скорее провести операцию по дренированию гнойника. Так как анестезия местная, ее можно делать беременным.
Если ребенок заболел ангиной или страдает хроническим тонзиллитом, очень важно осматривать его горло. При абсцессе будет видно одностороннее выбухание размером 0,5-2 см на слизистой глотки или разные по размерам миндалины.
Лечат паратонзиллярные абсцессы у детей так же, как у взрослых – преимущественно хирургическим путем. Дети легче переносят такие дренирующие операции. В дополнение к операции прописывают жаропонижающие средства, лекарства для облегчения боли и воспаления, антигистаминные в меньших дозировках, чем для взрослых.
Доктор Комаровский при подозрении на паратонзиллит у ребенка советует:
- обязательно в срочном порядке посетить врача;
- регулярно проветривать комнату и проводить влажную уборку;
- не пренебрегать назначенными антибиотиками.
Сам доктор чаще всего прописывает самые простые из них – пенициллины и ампициллин.
При первых же симптомах или подозрениях на околоминдалинный или любой другой абсцесс горла ни в коем случае нельзя заниматься самолечением. Обязательно сразу же обратиться к терапевту или ЛОР-врачу. Также нельзя ограничиваться одними лекарствами или народными средствами – без операции они не помогут. В домашних условиях можно проводить только вспомогательные процедуры в послеоперационный период.
Прогноз при обращении к докторам вовремя благоприятный. Выздоровление наступает в течение недели. В противном случае могут развиться грозные осложнения.
Профилактика включает в себя:
- лечение хронического тонзиллита;
- укрепление иммунитета;
- своевременное обращение к врачу при любой боли в горле.
Обращаются такие больные к терапевту или отоларингологу для составления плана лечения. Оперирует их в дальнейшем хирург, специализирующийся конкретно на ЛОР-органах.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое вскрытие паратонзиллярного абсцесса?
Вскрытие абсцесса является основным методом лечения гнойных заболеваний в области глотки (паратонзиллярный абсцесс, заглоточный абсцесс). Оно проводится почти у всех пациентов, независимо от их возраста или пола. Считается, что абсцесс можно вскрывать на 4 – 5 день после его образования. Если сделать операцию раньше, может оказаться, что полость с гноем еще не сформирована. На этом этапе гноеродные микробы уже пропитали клетчатку вокруг миндалины, однако расплавления ткани еще не наступило. Для проверки «готовности» абсцесса к вскрытию иногда делают диагностическую пункцию.
Диагностическая пункция представляет собой укол специальной толстой иглой в наиболее выпирающую область возле миндалины. Если есть возможность, ход иглы контролируют с помощью рентгеноскопии или ультразвука. После прокола врач аккуратно оттягивает поршень шприца и набирает небольшое количество содержимого в цилиндр. Обнаружение гноя является сигналом, что абсцесс сформировался и готов к вскрытию. Если в шприц не набирается жидкость, или набирается смесь крови, лимфы и небольшого количество гноя, значит, абсцесс еще формируется. На этой стадии лучше начать интенсивную антибиотикотерапию, так как еще есть шанс избежать операции.
Показаниями для проведения диагностической пункции являются:
- ангина длительностью более 5 дней (этого времени достаточно, чтобы сформировался абсцесс);
- сильные боли в горле (усиливаются при глотании, разговоре, движении головы);
- температура более 39 градусов;
- сильное увеличение одной из миндалин (очень редко встречается и двусторонний паратонзиллярный абсцесс);
- увеличение регионарных лимфатических узлов (хотя бы одного);
- признаки общей интоксикации — головные боли, апатия, сонливость, боли в мышцах;
- умеренное учащение дыхания и сердцебиения.
В принципе, во время пункции под контролем аппарата УЗИ или рентгеноскопии можно удалить большую часть гноя из полости. Однако все равно рекомендуется проводить вскрытие абсцесса.
Вскрытие абсцесса считается необходимой процедурой по следующим причинам:
- Она помогает предотвратить распространение гноя. Содержимое полости выпускается или отсасывается специальным шприцом.
- Во время вскрытия (в отличие от пункции) врач имеет возможность обработать полость абсцесса. Для этого он промывает ее специальными антисептическими растворами.
- При абсцессах маленького размера (до 1 сантиметра в диаметре) может быть принято решение не о вскрытии полости, а об ее удалении целиком, со стенками.
- После выпускания гноя наблюдается резкое улучшение состояния пациента. Боль спадает, температура тела снижается, а общее состояние нормализуется в течение нескольких дней.
- Вскрытие абсцесса предполагает уничтожение гноеродных микробов (в отличие от пункции), поэтому риск повторного образования гнойной полости очень мал.
- При вскрытии абсцесса часто проводят параллельную тонзилэктомию (удаление гланд). Это облегчает доступ к глубоким абсцессам и устраняет хронический воспалительный очаг. Благодаря удалению гланд риск рецидивов (повторного образования абсцесса) сильно снижается.
Сама операция с точки зрения медицины является довольно несложной и редко приводит к каким-либо осложнениям. Большинство пациентов даже не оставляют на стационарное лечение. Вскрытие абсцесса проводится амбулаторно, после чего пациенту расписывают подробный курс лечения на дому и предупреждают о необходимости контрольного обследования через несколько дней.
Госпитализации подлежат следующие категории людей с паратонзиллярным абсцессом:
- дети (дети дошкольного возраста могут быть госпитализированы с одним из родителей);
- лица со сниженным иммунитетом;
- лица с тяжелыми сопутствующими заболеваниями;
- беременные женщины;
- больные с высокой угрозой осложнений (сепсис, флегмона, медиастинит);
- пациенты, у которых пункция показала отсутствие сформировавшейся полости с гноем, госпитализируются для тщательного медицинского контроля.
Непосредственно вскрытие абсцесса проводят под местным обезболиванием (раствор дикаина 2%, раствор кокаина 5%). В экстренных случаях допускается рассечение стенки абсцесса и без дополнительного местного обезболивания. Разрез делается в месте наибольшего выпячивания стенки глотки (здесь стенка наиболее тонкая, а абсцесс лежит более поверхностно). Глубина разреза не должна превышать 1 – 1,5 см, чтобы не повредить находящиеся поблизости пучки сосудов и нервов. После выпускания основной массы гноя врач проникает в полость тупым инструментом и разрушает перегородки внутри нее, если таковые имеются. Это улучшает отток гноя и предотвращает его точечные скопления, которые могут впоследствии привести к рецидиву. После этого в полость нагнетается дезинфицирующий раствор. После ушивания полости обычно не требуется дополнительных мер по остановке кровотечения.
Обязательным элементом хирургического лечения паратонзиллярного абсцесса является антибиотикотерапия. При плановой операции противомикробные препараты начинают давать за несколько дней до вмешательства. Это ослабляет гноеродные микробы и не дает им распространиться на соседние области в ходе операции. После вскрытия паратонзиллярного абсцесса антибиотики принимают еще несколько дней. Это необходимо, чтобы предотвратить рецидив заболевания.
Если проводится вскрытие абсцесса, но обнаруживается, что гной не локализован, а начал распространяться между фасциями шеи, врач действует по ситуации. Такие случаи представляют опасность для жизни пациента, поэтому нет единых правил для подобных операций. Если абсцесс образовался под действием анаэробных микробов, масштабы операции могут быть расширены. Эти микроорганизмы лучше всего развиваются в условиях без доступа воздуха. Чтобы создать неблагоприятные для них условия может быть оставлен дренаж (специальная трубка или трубки). Они выводятся наружу через дополнительные разрезы на коже шеи. Это создает дополнительный приток воздуха и отток формирующегося гноя и крови. Через несколько дней при отсутствии признаков рецидива дренаж убирают, а разрезы зашивают.
После вскрытия паратонзиллярного абсцесса пациенту нужно соблюдать следующие правила:
- запрещено прогревать шею, так как это усилит отек и замедлит заживление;
- запрещено пить чрезмерно горячие или холодные напитки, чтобы не вызвать сильное локальное сужение или расширение сосудов;
- желательно употреблять полужидкую или жидкую пищу;
- в период реабилитации запрещено употреблять алкоголь и желательно воздержаться от курения;
- во избежание рецидива необходимо принимать противовоспалительные препараты, антибиотики и витаминно-минеральные комплексы, назначенные лечащим врачом;
- через несколько дней после хирургического вмешательства нужно обязательно показаться лечащему врачу, чтобы он оценил процесс заживления.
У подавляющего большинства пациентов вскрытие паратонзиллярного абсцесса проходит без каких-либо осложнений. Период реабилитации обычно длится не более недели, после чего пациент может возвращаться к привычной жизни.
источник
Абсцесс горла – воспаление жировой клетчатки горла или шеи и его ограничение фиброзной капсулой, вследствие осложнения таких заболеваний, как ангина, фарингит, мастоидит, гнойный отит или при травмах слизистой глотки. Вообще абсцесс – воспаление и гнойная деструкция тканей с образованием полости, которое локализируется в подкожной жировой клетчатке, в органах и между ними.
В зависимости от размещения абсцессов, выделяют:
паратонзилярный абсцесс (в области миндалин);парафарингеальный абсцесс (нагноение окологлоточной клетчатки);ретрофарингеальный — воспаление заглоточной жировой клетчатки.
Причиной появления абсцесса горла является гноеродная инфекция. Это могут быть стрепто- и стафилококки, кишечная палочка, клебсиелла и другие условно патогенные бактерии.
Чаще всего инфекция попадает в горло контактным путем, при неправильном лечении таких болезней, как гнойная ангина, мастоидит, воспаление среднего уха, остеомиелит нижней челюсти, фарингит, пульпит седьмого-восьмого зуба, воспаление слюнных желез на фоне снижения защитных функций организма.
Основная причина абсцессов горла любых локализаций – это хронический тонзиллит.
Намного реже встречается лимфогенный или гематогенный путь проникновения патогенной флоры в горло – бактерии с током крови или лимфы попадают в жировую клетчатку и оседают там, формируя абсцесс. Источником распространения инфекции в таком случае может стать любой гнойный процесс в теле человека. Абсцессы в горле могут развиться вследствие травмы, например, при заглатывании острых предметов и повреждении ими слизистой ротоглотки.
Абсцесс горла — заболевание острое, для которого характерно резкое начало. Основные признаки:
повышение температуры тела до 40 градусов;озноб;ломота в мышцах и суставах;общая слабость и недомогание;выраженная головная боль;боль в горле, которая усиливается при глотании;судороги жевательных мышц, которые проявляется резким спастическим сжатием зубов;резкая болезненность при открытии рта;отек шеи;иррадиация боли при глотании в ухо;повышенное слюноотделение;зловоние изо рта;увеличение и болезненность шейных лимфатических узлов (шейный лимфаденит).
Чтобы поставить диагноз «гнойный абсцесс горла» оториноларинголог поводит общий осмотр больного, осмотр горла с помощью ларингоскопа, назначает лабораторные исследования и пункцию.
При общем осмотре наблюдается отек мягких тканей шеи, болезненность и увеличение лимфатических узлов, боль при прощупывании шеи ниже подбородка и по ходу яремной вены.

Фарингоскопия покажет флуктуирующее выпячивание в месте локализации абсцесса ротоглотки и покраснение, инфильтрацию и отек слизистой оболочки. Из лабораторных исследований самым информативным является общий анализ крови – на фоне выраженного повышения количества лейкоцитов наблюдается сдвиг лейкоцитарной формулы влево. Скорость оседания эритроцитов увеличена.
При пункции выпячивания получают гнойное содержимое с неприятным запахом. Гной следует отправить на посев, с последующим определением чувствительности к антибиотикам. Пункция может проводиться и с местной анестезией, и без нее.
Лечение при абсцессе ротоглотки только хирургическое. Обязательна госпитализация в стационар, где назначают симптоматическую терапию, специфическую, и проводят вскрытие образования.
Из симптоматического лечения назначают:
жаропонижающие препараты (нестероидные противовоспалительные средства);инъекции новокаина в жевательные мышцы для снятия спазма;антигистаминные средства – для уменьшения отека и профилактики аутоиммунных осложнений;при тяжелом течении болезни с выраженным интоксикационным синдромом обязательна дезинтоксикационная терапия.
Специфическое лечение подразумевает использование антибиотиков широкого спектра действия. Это могут быть фторхинолоны второго-третьего поколения (Норфлоксацин, Левофлоксацин, Офлоксацин), сульфаниламиды (Бисептол, Сульфаргин) и цефтриаксоны первого-третьего поколения (Цефазолин, Цефтриаксон, Цефотаксим). Хорошо зарекомендовали себя защищенные пенициллины и их комбинация с клавулановой кислотой, такие как Амоксил, Амоксиклав, Линкомицин. Вид антибиотика, его дозу и способ введения назначает только врач, после тщательной оценки состояния больного.
Хирургическое лечение включает в себя вскрытие и очищение полости абсцесса на фоне медикаментозной терапии. Народными методами абсцесс ротовой части глотки стоит лечить только после консультации с лечащим врачом.
Больным абсцессом горла проводят операцию под местной анестезией. Общий наркоз не рекомендуется ввиду того, что объем операции небольшой и локального обезболивания вполне достаточно. Местная анестезия не требует длительной подготовки, больной во время операции доступен к контакту, может проводиться лицам с сердечно-сосудистыми болезнями, пациентам преклонного возраста. Наркоз при лечении абсцесса ротоглотки применяют лицам с психическими болезнями и людям, имеющим непереносимость препаратов для местной анестезии.

В зависимости от размещения абсцесса рекомендуется удалять миндалины. При паратонзиллярной локализации образования данная процедура необходима не только для устранения болезни, но и для предотвращения рецидивов. В зависимости от тяжести течения заболевания удаляют одну или обе миндалины.
Показаниями для тонзиллэктомии:
частые рецидивы абсцесса в прошлом;хронический тонзиллит;боковая локализация паратонзиллярного абсцесса;осложненный паратонзиллит;тяжелое течение абсцесса;сахарный диабет;после оперативного лечения состояние пациента ухудшается.
Противопоказания удаления миндалин:
болезни кроветворной системы;авитаминоз, в частности цинга;гипертоническая болезнь;снижения свертываемости крови;туберкулез;декомпенсированные болезни сердечно-сосудистой системы;сепсис;тромбоз сосудов мозга;воспаление мозговых оболочек.После операции для отхождения гноя необходимо полоскать горло антисептиком.
Как правило, гланды удаляют в ходе дренирования абсцесса. Очень редко доступ к патологическому образованию проводят через переднюю поверхность шеи. Для улучшения отхождения гноя после операции назначают полоскания горла растворами антисептиков (Орасепт, фурацилин) или гипертоническим раствором соли и йода.
Положительный эффект лечения абсцесса горла в неосложненных случаях наблюдается в первые же минуты после вскрытия полости гнойника. Температура спадает, боль уменьшается, симптомы интоксикации уходят. В таком случае доктор может выписать пациента на пятый день госпитализации. В среднем в стационаре больной пребывает около десяти дней.
Если абсцессы ротоглотки не лечить, или лечить самостоятельно, то могут наступить такие осложнения:
В результате гнойного расплавления мягких тканей шеи могут повреждаться сосуды разных калибров, что приводит к кровотечению. Геморрагия из артерий и артериол может привести к летальному исходу.Прорыв абсцесса в заглоточное пространство приводит к проникновению гноя в жировую клетчатку за глоткой, откуда может спускаться вниз, провоцируя медиастинит.Сепсис. Генерализация процесса вследствие гематогенного или лимфогенного распространения инфекции.Диссеминация гноеродной флоры в полость черепа может привести к абсцессам мозга, бактериальным менингитам, тромбозу пещеристой пазухи.Заглоточные абсцессы могут осложняться флегмонозным ларингитом, перихондритом или флегмоной шеи.Пневмония при распространении инфекции в легкие.Асфиксия вследствие отека жировой клетчатки и выбухания гнойной полости в дыхательное горло.
Кровотечение может возникнуть и при разрезе, но в условиях стационара шансы предотвратить или вовремя остановить геморрагию намного выше. Также абсцессы горла могут привести к обострению хронических болезней, таких как ревматизм, пиелонефрит, туберкулез или сердечно-сосудистых заболеваний.
Специфической профилактики абсцессов горла не существует. Чтобы предотвратить или снизить шансы заболеть до минимума стоит:
вовремя лечить ангины или другие инфекционные заболевания горла;отказаться от вредных привычек;раз в полгода проходить осмотр у стоматолога;при хроническом тозиллите — удалить гланды;придерживаться правил личной гигиены;укреплять защитные силы организма.
Чтобы избежать осложнений, надо строго следовать рекомендациям врача и преждевременно не прерывать курс антибиотиков.
Абсцесс горла – собирательное понятие, обозначающее гнойное воспаление лимфатических узлов и клетчатки в горле. Заболевание может протекать в одном из трех проявлений: абсцессом миндалин, окологлоточной и заглоточной области.
Абсцесс горла чаще всего возникает вследствие неправильного лечения заболеваний ротовой полости. Воспаление начинается после попадания бактериальной, грибковой и других инфекций (стафилококк, стрептококк, кишечная палочка и т. д.) на поврежденные участки слизистой. Для дальнейшего развития заболевания необходим толчок, чаще всего им становится переохлаждение или гиповитаминоз.
Что может спровоцировать абсцесс:
травмы слизистой; туберкулез; кариес; гнойный отит; фарингит; ангина; мастоидит и др. заболевания.
Чаще всего симптомы возникают внезапно, а само заболевание начинается с острой формы.
резкое повышение базальной температуры до 40 °C; слабость и головная боль; потеря аппетита; боль при глотании; насморк и слизистые выделения.
Читайте! В нашей статье вы узнаете как лечить постинъекционный абсцесс.
покраснение и увеличение миндалин; увеличение шейных лимфоузлов; гнойные воспаления на горле.
Иногда заболевания протекает атипично и характеризуется только внешними симптомами, без появления температуры и других признаков. Такое течение называется «холодный абсцесс», чаще всего наблюдается при костно-суставном туберкулезе.
Внимание! При первых симптомах заболевания следует обратиться к отолорингологу!
В большинстве случаев назначается медикаментозное или хирургическое лечение, однако можно лечиться и в домашних условиях. Для того чтобы избежать операции необходимо вовремя диагностировать абсцесс, и начать лечение.
В арсенале наших предков находиться множество средств, для лечения практически всех заболеваний. Давайте посмотрим, что они нам предложат на этот раз.
Для лечения воспаления в горле необходимо постоянно обеззараживать и успокаивать раздраженную поверхность, поэтому рекомендуется есть большое количество природных антисептиков: чеснок, мед, прополис, лук, имбирь.
Из лука и чеснока можно делать салаты, есть их в чистом виде. Мед и прополис отлично сочетаются со сладкими кашами, чаем. Из имбиря получается отличный чай.
Это средство отлично подходит для борьбы с воспалениями ротовой полости. Хорошо оно тем, что его можно есть практически в неограниченных количествах на протяжении всего дня.
Для приготовления понадобится:
мед 175 г; лимон 1 шт.; 4 больших зубчика чеснока; корень имбиря 150 г.
Лимон промыть под теплой водой и измельчить в блендере вместе со шкуркой, добавить кусочки чеснока и еще раз прокрутить. Очищенный корень имбиря порезать маленькими кусочками или потереть на терке, по желанию можно измельчить с остальными ингредиентами еще раз. Лимон, чеснок и корень имбиря добавить в мед и перемешать. Смесь готова!
Имбирь – антибактериальное и противовоспалительное средство, а теплый чай на его основе обладает лечебными успокаивающими свойствами.
вода 0,5 л; средний корень имбиря; заварка зеленого чая 3 г; мед 45 г; лимон ½; специи по вкусу.
Заварите зеленый чай средней крепости, оставьте его на час, затем процедите в мисочку и поставьте на медленный огонь. Имбирь промыть под водой, очистить и натереть на терке, добавить к чаю.
Как только смесь закипит, снимите с огня и остудите до комфортной температуры. Добавьте сок половины лимона, мед и специи.
Внимание! Своевременно и качественно проводите лечения абсцесса горла. Заболевания может вызвать осложнения, приводящие к летальному исходу!
Для того чтобы уменьшить раздражение горла и обеззараживания поверхности рекомендуется полоскать его специальными растворами не меньше, чем три раза в день.
Важно! Паратонзиллярный абсцесс симптомы и лечение.
Для приготовления смеси подогрейте 200 грамм воды до комфортной для полоскания температуры, добавьте к ним 20 г соли, тщательно размешайте до полного растворения соли. Поласкайте несколько раз в день. В дни проведения процедуры следует пить больше жидкости.
Свекла отличное средство, снимающее боль, отечность и воспаление.
яблочный уксус 20мл; свекла 1 шт.
Свеклу натереть на терке, залить уксусом и оставить на несколько часов.
По истечении времени отжать сок через марлечку. Полоскать горло каждые 4 часа.
Для того чтобы приготовить лекарственное средство смешайте сок каланхоэ с водой в равных пропорциях.
20 г спиртовой настойки прополиса растворить в 200 г теплой воды.
Читайте! В нашей статье вы узнаете, что такое абсцесс бартолиновой железы — лечение.
Йод отличное средство для снятия боли и обеззараживания поверхности горла.
Для приготовления понадобиться:
теплая вода 2,5 стакана; соль 10 г; сода 12 г; йод 5 капель.
В теплую воду добавьте все ингредиенты и перемешивайте до полного растворения соли и соды.
Важно! Народные средства не лечат абсцесс, а только устраняют симптомы!
Во время лечения обязательным является прием антибиотиков широкого спектра. Эта мера необходима для того, чтобы исключить риск инфекционных заболеваний и интоксикации организма. Чаще всего применяют левофлоксацин, цефтазим, пефлоксацин и др.
Врач назначает индивидуальную схему приема препарата в зависимости от тяжести заболевания и индивидуальных особенностей организма. В большинстве случаев антибиотики назначаются 1-2 раза в день перед едой в одно и то же время.
Важно! Перед приемом антибиотиков проконсультируйтесь с врачом! Самостоятельно назначая лекарственные препараты, вы можете навредить здоровью.
Самый лучший способ лечения – не допускать возникновения заболевания. Меры профилактики:
Качественное лечение заболеваний ротовой полости. Своевременное обращение к медицинской помощи. Здоровый образ жизни. Гигиена полости рта. Регулярное посещение стоматолога.
В целом лечение абсцесса горла в домашних условиях вполне допустима мера, однако, как известно, самая эффективная терапия – соблюдение предписаний врача и применение народных средств. Будьте здоровы!
Абсцесс горла может быть частым последствием перенесенной ангины при неполноценном лечении заболевания, что это такое, а также фото, отражающие внешние проявления, симптомы и этапы хирургического лечения позволят понять отличительные черты этого гнойного процесса.
Под понятием «абсцесс горла» понимают воспалительное заболевание, протекающее с образованием экссудата в околоминдаликовом пространстве. Болезнь обычно возникает после перенесенного тонзиллита и требует безотлагательного хирургического и медикаментозного лечения, так как любые гнойные процессы, локализующиеся в области головы и шеи без соответствующей терапии чреваты серьезными осложнениями.
Из-за топографических особенностей абсцедирование горла можно перепутать с аналогичным поражением гортани, поэтому существующая систематизация патологий отражает все процессы, наблюдающиеся в ротоглотке.
► Любое воспаление, протекающее с возникновением гноя, проходит несколько стадий развития болезни.
Образование экссудата – нарастание признаков воспаления, при котором скапливается серозное или гнойное отделяемое. Абсцедирование – наиболее ярко выраженный период заболевания, когда нагноение достигает своего максимума и наблюдается разрушение клетчатки. Угасание явлений – завершающий этап, во время которого происходит вскрытие гнойника, а при отсутствии медицинского вмешательства – хронизация процесса.
► По топографическому признаку выделяют три группы:
паратонзиллярный абсцесс – воспаление затрагивает участки, расположенные вокруг миндалин; перитонзиллярный абсцесс – гнойное расплавление рыхлых тканей в окологлоточной области; ретрафарингеальный абсцесс – патологический процесс протекает в заглоточном пространстве.
► По локализации скопления гноя в горле:
передний – самое распространенное явление, когда инфекция проникает через ротовую полость и оседает в углублениях миндалин, где развивается воспаление; задний – гной накапливается между аденоидами и задней палатинальной дугой; нижний – процесс протекает под нижним полюсом небной миндалины, из-за чего внешние признаки заболевания выражены слабо; боковой – самая редко встречающаяся патология, однако она имеет наибольшее количество тяжелых осложнений, так как абсцесс располагается между скоплением лимфоидной ткани и наружной поверхностью шеи.
Заболевание часто обнаруживается в детском и подростковом возрасте, а также у молодых людей до 20 лет. Предпосылок, почему может развиться абсцесс горла, несколько.
Однако самыми распространенными как у ребенка, так и у взрослого, принято считать инфекционную патологию ЛОР-органов. Болезнь появляется из-за проникновения бактерий, продуцирующих гной: стафилококки, стрептококки и некоторые виды кишечных палочек, а также протеи и клебсиеллы.
Среди главных причин выделяют следующие:
последствия ангины – тонзиллит, который был не до конца вылечен либо применялись неподходящие медикаментозные препараты для устранения его первопричины. Небные миндалины имеют рыхлое и лакунарное строение, а также покрыты тонким слоем капсульной оболочки, из-за чего бактерии легко проникают в углубления и там остаются. С током крови инфекция разносится по различным участкам горла, где и возникает нагноение. Такое часто происходит во время беременности, когда из-за гормональных перестроек изменяется работа организма; травма – наблюдается непосредственное поражение клетчаточных пространств, расположенных возле горла. Это может произойти при ударе, падении, а также при случайном проглатывании острых предметов, например, косточки от рыбы. Абсцесс развивается без предшествующей температуры и воспалительных явлений. В раневой канал проникают гноеродные бактерии, после чего и он нагнаивается; стоматогенная – неудовлетворительное состояние ротовой полости, где имеются разрушенные кариесом зубы, воспаление десен, пародонтоз или пародонтит; иммунная – на фоне низких защитных свойств организма даже несерьезное заболевание, такое как ОРВИ или простуда, способно спровоцировать развитие воспаления в полости горла; диагностические вмешательства – самая редкая причина, когда спустя небольшой срок после бронхоскопии или гастроскопии возникает нагноение.
В более чем 75% случаев абсцесс горла развивается после перенесенного тонзиллита. При сильном переохлаждении, падении иммунной защиты организма и авитаминозах бактерии начинают усиленно размножаться, что и приводит к рецидивированию процесса с последующим нагноением клетчатки.
Признаки заболевания возникают практически с первых часов после начала развития процесса. Когда явления тонзиллита утихают, и больной ощущает себя значительно лучше, неожиданно появляется лихорадка, слабость, сильная боль в горле, препятствующая приему пищи и даже глотанию слюны.
Абсцесс горла характеризуется определенными симптомами, которые указывают на присоединение гнойной инфекции к воспалению миндалин.
Иррадиация боли по ходу ветвей нервного сплетения в ухо и область альвеолярного отростка. Спастическое сокращение жевательных мышц, из-за чего движения челюсти и открывание рта вызывает затруднения. Чувство инородного тела в горле. Сдавливание горла не позволяет глотать пищу, а иногда приводит к обильному слюнотечению из-за невозможности проглотить секретируемую жидкость. Увеличение в размере и болезненность при касании лимфатических узлов, расположенных на шее в и подчелюстной области. Прием горячей пищи усиливает боль, а холодной – уменьшает ее выраженность. Гипертермия. Возникновение неприятного запаха гноя изо рта. Голос приобретает гнусавый окрас. Отмечается ухудшение самочувствие, появляется слабость, вялость и бессонница.
Когда происходит самопроизвольное вскрытие абсцесса, состояние человека на какое-то время улучшается – пропадает пульсирующая боль и чувство распирания.
В тяжелых случаях, когда инфильтрат имеет крупные размеры, появляется одышка из-за нарушения прохождения воздуха и блокирования входа в гортань, а также пациент отмечает усиление боли при повороте головы и шеи.
При внутриротовом осмотре определяется гиперемия и значительная отечность паратонзиллярной области, увеличение миндалин, иногда они смещены в сторону. При сильной припухлости нарушается подвижность язычка и небных дужек.
Определение источника заболевания и установление диагноза проводится на основании клинических и лабораторных исследований:
сбор анамнеза – врач осведомляется, как давно возникло ухудшение состояния и дискомфорт в горле, предшествовала ли заболеванию ангина или травматическое повреждение; осмотр – внешне определяется изменение контуров шеи, а также окраски кожных покровов; фарингоскопия – выявляет асимметрию миндалин, их покраснение, увеличение в размере, припухлость мягких тканей горла и наличие гнойного инфильтрата; ларингоскопия – осмотр гортани проводится обязательно, так как часто абсцедирование затрагивает и данный орган; дополнительные методы – УЗИ, МРТ, КТ и рентгенологическое исследование проводится в тех случаях, когда осмотр не позволяет точно установить болезнь и ее локализацию.
Дифференциальная диагностика проводится со скарлатиной, дифтерией, флегмоной, новообразованиями, а также с абсцессом язычной миндалины корня языка.
источник

Ослабленная инфекционными поражениями, травмами десён, нёба и языка, курением и кариесом ротовая полость, а также угнетённый иммунитет – факторы, которые способствуют развитию заболевания. Скопление гноя провоцирует болевые ощущения и мешает больному нормально глотать пищу, разговаривать, и даже двигать головой.
Острое воспаление околоминдаликовой клетчатки выглядит как огромный ком в глубине горла, наполненный гноем. Он может быть односторонним, или поражать правую и левую миндалину одновременно.
Развитие недуга происходит на фоне острой ангины, стрептококкового фарингита и общего ослабления организма. Когда из нагноившихся фолликулов и лакун инфекция попадает в клетчатку миндалин, в ней начинает накапливаться гнойное содержимое.
Понятие “паратонзиллярный абсцесс” характеризует уже завершённый процесс формирования гнойной полости. При этом больной чувствует сильную нарастающую боль в горле, трудности с глотанием, слабость, признаки лихорадки, сильное повышение температуры. У него отмечается увеличение лимфатических узлов, озноб и неприятный запах изо рта.
Болезненные ощущения отдают в ухо и зубы, из-за них развивается тризм жевательных мышц, и больной не может нормально открыть рот.
Опасность патологии заключается в том, что если гной будет продолжать накапливаться в горле, он может попасть в более глубокие ткани шеи, и вызвать развитие сепсиса, острого стеноза гортани, флегмона и медиастинита. В тяжёлых случаях возможен летальный исход. Наличие перечисленных осложнений является показанием для госпитализации пациента.
В зависимости от расположения гнойной полости, паратонзиллит может быть нескольких форм.
Задний абсцесс локализуется между нёбно-глоточной дужкой и миндалиной, с высокой вероятностью перехода воспаления на область гортани.
Передняя форма располагается между верхней частью миндалины и нёбно-язычной дужкой. Такой гнойник часто вскрывается самостоятельно, после чего гной попадает в горло.
Некоторые воспалительные стоматологические болезни становятся причиной формирования нижнего паратонзиллита – гнойника на нижнем краю миндалины.
Наружный паратонзиллярный абсцесс диагностируется достаточно редко – он локализуется снаружи миндалины. В таком случае разрыв гнойника опасен попаданием гноя в мягкие ткани шеи.

Первый тип патологии развивается без выраженного воспаления, и характеризуется сильной отёчностью тканей, при том, что симптомы практически не проявляются на этом этапе.
Далее появляются признаки гиперемии, болевые ощущения и повышение температуры. На этом этапе уже можно диагностировать заболевание.
Абсцедирующая форма наступает через 4-7 дней после начала воспаления. В это время формируется массивное образование, заполненное гноем, из-за чего происходит деформация зева.
Учитывая, что абсцесс, особенно на абсцедирующем этапе, имеет характерные проявления, у врача обычно не вызывает проблем постановка предварительного диагноза.
После того, как доктор закончит осмотр и опрос пациента, он направит его на фарингоскопию и сдачу некоторых анализов – общего анализа и биохимии крови, мазка на бакпосев из зева.
Чтобы определить степень глубины поражения, дополнительно могут назначаться УЗИ и компьютерная томография шеи. Важно дифференцировать заболевание от других поражений – скарлатины, дифтерии, аневризмы сонной артерии.
Лечение паратонзиллита включает в себя медикаментозную терапию и хирургическое вмешательство -вскрытие паратонзиллярного абсцесса.
В обязательном порядке назначаются антибиотики в качестве антибактериальной терапии. Кроме того, поражённому нужно принимать жаропонижающие, противовоспалительные и обезболивающие препараты для местного воздействия на воспалительный процесс. Растворами антисептиков нужно полоскать ротовую полость.
Хирургическая операция – наиболее эффективный метод устранения заглоточного гнойника. Она может проводиться пациентам вне зависимости от пола и возраста, если того требует состояние больного.
Вскрытие гнойного образования с последующим удалением содержимого может назначаться при наличии таких симптомов:
- ангины, продолжительность которой превышает 5-6 дней: за это время может сформироваться абсцесс;
- сильных выраженных болей в горле, которые ощущаются при глотании или движениях головы;
- повышения температуры более 39 градусов;
- значительного увеличения одной или двух миндалин;
- признаков интоксикации и лихорадки (слабости, недомогания, болей в мышцах, апатии и сонливости);
- увеличения лимфатических узлов;
- учащённого сердцебиения и дыхания.
Развитие абсцесса, которому сопутствуют такие симптомы, является прямым показанием к вскрытию гнойника.

Вскрытие производится в амбулаторных условиях, то есть, для его проведения больному не нужно ложиться в стационар медицинского учреждения.
За несколько дней до запланированной операции пациенту необходимо начать приём антибиотиков.
Прежде чем приступить к вскрытию, больному вводится анестетик для местного обезболивания. В том месте, где стенка глотки наиболее выпячивается и имеет наименьшую толщину, доктор производит надрез гнойного образования. Его глубина не превышает 10-15 миллиметров – так удаётся не допустить повреждения прилежащих сосудов и нервов. Специальным отсосом хирург удаляет из полости гнойное содержимое, после чего вставляет в разрез тупой инструмент и разрушает перегородки полости изнутри, чтобы улучшить отток гноя. Далее в полость вводится антисептик, доктор останавливает кровотечение и ушивает края раны.
Если в процессе обнаруживается, что гной не имеет чёткой локализации, а распространился между фасциями шеи, хирург принимает решение о принятии необходимых лечебных мер. Масштабы операции расширяются, так как такое состояние является смертельно опасным для оперируемого. При необходимости больному могут внедрять дренажную трубку через разрезы на шее. Каждая конкретная ситуация требует различных хирургических мер.
Развитие гнойной полости в тканях миндалин в некоторых случаях может представлять реальную опасность для жизни пациента. Лечащий врач принимает решение о помещении в стационар таких категорий больных:
- детей;
- беременных женщин;
- людей с выраженным снижением иммунитета;
- тех, у кого присутствуют тяжёлые сопутствующие болезни;
- пациентов с угрозой развития осложнений;
- больных с отсутствием локализованного расположения гноя, когда он распределяется в тканях шеи.
Обязательное требование реабилитации абсцесса после вскрытия – приём антибиотиков, антисептическая и противовоспалительная медикаментозная терапия. Врач может предписать полоскания ротовой полости заживляющими средствами и отварами лекарственных растений.
В течение 7-10 дней после вскрытия пациенту необходимо придерживаться некоторых правил, чтобы не мешать процессу заживления тканей.
Прогревать шею и место операции запрещено, так как это усиливает отёк и способствует распространению инфекции.
Чтобы избежать локального или глобального расширения сосудов, запрещено употреблять очень горячие или очень холодные напитки и пищу. Блюда должны быть жидкими или полужидкими.
На протяжении всего периода реабилитации нельзя принимать алкоголь и курить.
Через 2-3 дня после операции следует прийти на первый профилактический приём к доктору, чтобы он оценил эффективность проведённого вмешательства, и проверил процесс заживления места вскрытия.
Обычно уже через неделю пациент может возвращаться к привычному образу жизни, а полноценное выздоровление наступает через 2-3 недели.
Паратонзиллярный абсцесс представляет собой скопление гноя в клетчатке, окружающей миндалины горла. Наличие длительных воспалительных процессов, курение, болезни зубов, десён и горла увеличивают риск развития патологии. Чаще всего болезнь поражает детей, подростков, молодых людей в возрасте до 30 лет.
Хирургическое вскрытие полости требуется далеко не в каждом случае – в норме, гнойник формируется на пятый день болезни, после чего самопроизвольно лопается, а гной из него попадает в горло. Однако если развитие патологии сопровождается опасными симптомами, а больной чувствует серьёзное недомогание, хирургическое удаление становится объективной необходимостью.
источник