Почечные патологии довольно часто встречаются у пациентов любого возраста и пола. Причины этого связаны с тем, что почечные структуры весьма уязвимы перед агрессивными факторами вроде инфекций, переохлаждения, хронических патологий и пр. Одной из распространенных почечных патологий является паранефрит.
Паранефритом называют патологические процессы воспалительно-гнойного характера, которые затрагивают околопочечные липидные ткани. Чаще всего провокатором паранефрита выступает кишечная палочка, которая проникает в клетчатку посредством восходящего пути.
В международной классификации заболеваний паранефриту присвоен код по МКБ-10 — N28.8. Если воспалительное поражение распространяется по всей площади околопочечной клетчатки, то говорят о тотальном паранефрите. Если поражается передняя часть органа, то диагностируют передний паранефрит, а при воспалении задней части – задний.
Чаще всего (в 80% случаев) патология имеет вторичный характер, т. е. развивается на фоне других патологических процессов. Паранефрит чаще обнаруживается у мужчин, нежели женщин, причем самый пик приходится на 20-50-летних. А вот у пожилых пациентов данная патология практически не встречается.
Как уже описывалось, паранефрит может быть: хронический и острый, гнойный и острый гнойным, первичным и вторичным. Первичные формы развиваются вследствие проникновения инфекции в паранефральную клетчатку из дальних очагов с током крови, например, при пульпите, фурункуле или ангине, остеомиелите и пр.
Механизм развития в данном случае может развиваться по нескольким сценариям:
- Гной проникает непосредственно из очага (при абсцессе или карбункуле почки) в паранефральные структуры;
- Воспалительные компоненты гнойных масс проникают в клетчатку гематогенно либо лимфогенно, например, при пиелонефрите;
- Инфекция проникает из соседних структур. Так бывает при аппендиците, почечном или легочном абсцессе и прочих патологиях.
В зависимости от локализации паранефрит классифицируют на нижний, передний, верхний, задний и тотальный. Чаще всего встречается задний и левосторонний тип патологии, поскольку липидная клетчатка более развита именно на задней почечной поверхности.
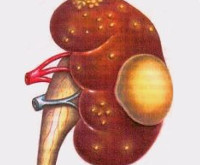
На фото почка с гнойным паранефритом
Паранефрит любой формы никогда не развивается спонтанно, ему обязательно предшествуют определенные факторы:
- Сахарный диабет;
- Выраженный мочезастой в чашечно-лоханочных структурах, возникающего на фоне обструкции путей мочевыведения;
- Дисфункциональные мочепузырно-нейрогенные нарушения;
- Воспалительные почечные патологии (особенно острый пиелонефрит);
- Спровоцировать паранефрит могут и грамположительные бактерии, протей, кишечная палочка, стафилококки;
- В группу риска развития паранефрита входят люди с низким иммунным статусом и слабыми почками, а также те, кто пренебрегает лечением почечных воспалительных заболеваний;
- Первичный паранефрит встречается редко и может возникнуть на фоне механических травматических повреждений (часто колющими предметами). Инфекция проникает в рану и благополучно развивается в паранефральных тканях;
- Патогенная микрофлора может проникнуть в клетчатку с кровотоком из других инфекционных очагов. Подобное нередко случается при циститах и тонзиллитах, холециститах, синуситах и пр.
При иммунодефицитах, сепсисах или сильном общеорганическом переохлаждении подобные осложнения, наоборот, возникают намного чаще. Если острый паранефрит лечится неправильно подобранными антибиотиками, то гнойно-воспалительный процесс в паранефральных структурах подвергается хронизации.
Начинается патология, как и любой другой инфекционно-воспалительный процесс в системе мочевыделения – с появления признаков общеорганической интоксикации:
- Резко поднимается температура;
- Появляется болезненность в пояснично-почечной области;
- Быстрая утомляемость;
- Одышка;
- Чувство бессилия и слабости;
- В моче появляется осадок, а ее консистенция приобретает мутность и хлопковые примеси.
Характерным признаком мочи пациентов, больных паранефритом, является трехслойность мочи – при отстаивании в урине образуется 3 слоя: почечный детрит, гнойный детрит и моча.
В целом клиника острого паранефрита носит ярко выраженный характер – больного бьет озноб, беспокоит высокая температура, общее состояние ухудшается, появляются болезненные проявления в почках, а в области поясницы может образоваться некоторая отечность. Поскольку болезненная симптоматика затрагивает спинные мышцы, то при сгибе нижней конечности в тазобедренном и коленном суставе также возникает характерная боль.
Клинические проявления хронического паранефрита более стертые, но есть среди них и характерные, например, тупая болезненность в пояснице, гипертермия и почечная гипертензия.
Сначала при подозрении на паранефрит пациенту назначают лабораторную диагностику, включающую анализы мочи и крови. При этом в составе крови выявляется рост СОЭ и избыточность лейкоцитов, а в моче обнаруживается эпителий почек, масса бактерий и также избыточное содержание лейкоцитарных клеток.
Также пациентам назначается ультразвуковая диагностика почек. При паранефрите данное исследование выявляет наличие образования с жидким содержимым, похожее на почечную кисту.
Показано и проведение компьютерной томографии, которая обеспечивает более точную визуализацию гнойно-воспалительного процесса в паранефральных структурах. Для окончательного подтверждения диагноза необходимо проведение аспирационной тонкоигольной пункционной биопсии с ультразвуковым или рентгенологическим контролем.
Паранефрит почки на КТ
Для излечения от паранефрита на начальных стадиях назначается соответствующая антибиотикотерапия и дезинтоксикационное лечение, дополнительно могут быть назначены обезболивающие препараты. При хроническом паранефрите показано использование комплексного консервативного лечения, включающего противовоспалительную терапию и препараты антибиотического действия, грязевые и парафиновые аппликации, физиотерапевтические методики.
Если воспалительный процесс в околопочечной клетчатке характеризуется гнойным осложнением, то необходимо хирургическое лечение, предполагающее вскрытие гнойных очагов с последующим дренированием. Если паранефрит развился на фоне гнойного почечного расплавления, то пораженный орган необходимо удалять.
После оперативного вмешательства необходим восстановительно-реабилитационный период, предполагающий соблюдение диетического рациона и санаторно-курортное лечение:
- В период послеоперационного лечения пациент должен принимать ударные дозы антибиотических препаратов, чтобы избежать воспалительных осложнений хирургической раны. Для этого назначаются антибиотики карбапенемовой или фторхинолоновой группы.
- При паранефрите необходимо соблюдать и диетический рацион, который предполагает отказ от соленых и кислых блюд. Кроме того, нужно исключить и арбузы за их ярко выраженный мочегонный эффект.
- На фоне мощной антибиотикотерапии происходит серьезное нарушение кишечной микрофлоры, поэтому в реабилитационный период пациентам назначаются пробиотики.
- Также применяются и физиотерапевтические методики вроде термического или ультрафиолетового воздействия на область хирургического вмешательства.
Послеоперационное лечение в стационаре длится порядка двух недель, а амбулаторная терапия может растянуться и на полгода.
В большинстве случаев прогнозы при паранефрите положительные, что обуславливается ранним диагностированием и мощным терапевтическим воздействием современных антибиотических препаратов. Прогнозы хронической формы патологии определяются в соответствии с характером течения почечного воспалительного процесса.
Опасным считается и самопроизвольное вскрытие гнойника, при котором происходит излитие гнойных масс в различные полости организма (в кишечный просвет, брюшное пространство, плевру или наружу (почечный свищ).
Основным направлением профилактических мер в отношении паранефрита является предупреждение гнойно-воспалительных почечных поражений. Для этого нужно поддерживать оптимальный иммунный статус, принимать витаминные комплексы и периодически проходить санаторно-курортное лечение.
Паранефрит – достаточно опасная патология, при отсутствии лечения которой существует реальная угроза смертельного исхода. Только правильное и своевременное лечение поможет избежать ненужных осложнений.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый паранефрит (от греч. раrа — возле, мимо, вне и nephritis, от nephrоs — почка) — острое гнойное воспаление околопочечной жировой клетчатки. Его вызывают те же микроорганизмы, что и абсцесс почки, но чаще всего обнаруживают Escherichia coli, распространяющиеся восходящим путём, реже — Staphylococcus spp., распространяющиеся гематогенно.

Факторами риска паранефрита считают застой мочи, обструкцию мочевыводящих путей, мочекаменную болезнь, нейрогенную дисфункцию мочевого пузыря, сахарный диабет. В настоящее время благодаря широкому применению антибиотиков паранефрит возникает значительно реже.

Симптомы острого паранефрита в начальной стадии заболевания не имеет характерных симптомов и начинается как любой острый воспалительный процесс с повышения температуры тела до 39-40°С, озноба, недомогания.
Местные симптомы острого паранефрита вначале отсутствуют. В этом периоде острый паранефрит нередко принимают за инфекционное заболевание. Спустя 3-4 дня, а иногда и позже возникают локальные признаки в виде болей в поясничной области различной интенсивности, болезненности при пальпации в косто-вертебральном углу с соответствующей стороны, защитного сокращения поясничных мышц, болезненности при поколачивании в этой области.
Иногда в поясничной области на стороне поражения присутствуют гиперемия и отёчность кожи. Несколько позже обнаруживают искривление позвоночника в больную сторону за счёт защитного сокращения поясничных мышц, характерное положение больного в постели с приведённой ногой к животу и резкую болезненность при её разгибании (так называемый псоас-симптом, или симптом «прилипшей пятки»). Распознать острый паранефрит в начале заболевания бывает нелегко, так как местные явления выражены слабо или клиническая картина маскируется проявлением того заболевания, осложнением которого служит паранефрит. Нередко течение болезни напоминает инфекционное или гнойное заболевание с неясной локализацией очага. И не случайно таких больных довольно часто госпитализируют в инфекционные и терапевтические отделения, гораздо реже — в хирургические и урологические.
Симптомы острого паранефрита во многом зависят от локализации гнойного процесса. При переднем паранефрите во время пальпации живота в области соответствующего подреберья нередко возникает болезненность в отдельных наблюдениях присутствует напряжение мышц брюшной стенки. Иногда в области подреберья или несколько ниже удаётся прощупать плотный, болезненный, неподвижный опухолевидный воспалительный инфильтрат.
При верхнем остром паранефрите нередко отмечают симптомы со стороны плевры и боли в плече на стороне поражения, ограничение подвижности купола диафрагмы. При этом возможно смещение почки книзу, поэтому она становится доступной при пальпации.
Для нижнего остром паранефрита характерно низкое расположение воспалительного инфильтрата, пальпируемого через брюшную стенку, а также выраженный псоас-симптом.

По механизму возникновения различают первичный и вторичный паранефрит. При первичном паранефрите заболевание самой почки отсутствует. Микроорганизмы попадают в околопочечную клетчатку гематогенно из других очагов воспаления (фурункул, остеомиелит, фолликулярная ангина). Чаще это случается вследствие иммунодефицита, переохлаждении или перегревания организма. Паранефрит также может возникнуть после травмы поясничной области или вследствие оперативного вмешательства на почке. В некоторых наблюдениях к паранефриту приводят воспалительные процессы соседних органов — матки, яичников, прямой кишки, аппендикса.
Вторичный паранефрит обычно бывает осложнением гнойно-воспалительного процесса в самой почке (абсцесс, карбункул почки, пионефроз). При этом воспалительный процесс почечной паренхимы распространяется на околопочечную жировую клетчатку.
В зависимости от локализации гнойно-воспалительного процесса в паранефральной клетчатке различают верхний, нижний, передний, задний и тотальный паранефрит. При верхнем паранефрите гнойный процесс находится в области верхнего сегмента почки, при нижнем — в области нижнего сегмента, при переднем — по передней поверхности почки, при заднем — по её задней поверхности, при тотальном паранефрите в воспалительный процесс вовлечены все отделы паранефральной клетчатки. Хотя и крайне редко, но существуют случаи двустороннего паранефрита. По клиническому течению паранефрит может быть острым и хроническим.
Острый паранефрит вначале проходит стадию экссудативного воспаления, которое может подвергнуться обратному развитию или перейти в гнойную стадию. Если гнойный процесс в околопочечной клетчатке имеет тенденцию к распространению, то обычно расплавляются межфасциальные перегородки, и, достигнув больших размеров, гной может распространиться за пределы клетчатки, образуя обширные гнойные затёки (может спуститься вниз по ходу мочеточника, по подвздошной мышце в малый таз). Возможно образование флегмоны забрюшинного пространства. Флегмона может прорваться в кишку, брюшную или плевральную полости, в мочевой пузырь или под кожу паховой области, через запирательное отверстие распространиться на внутреннюю поверхность бедра. Верхний острый паранефрит осложняется поддиафрагмальным абсцессом с прорывом гноя в плевру. а иногда и в лёгкое. В исключительных случаях гнойник прорывается наружу в область поясницы. Дифференциальную диагностику следует проводить с острым аппендицитом, абсцессом поддиафрагмального пространства, пневмонией.

источник
Паранефрит — это инфекционно-воспалительное поражение околопочечной клетчатки. Проявляется различной по интенсивности болью в пояснице, брюшной полости, усиливающейся при движениях и на вдохе, лихорадкой, ознобом, слабостью, локальной пастозностью и гиперемией кожи в области пораженной почки, вынужденным положением больного (изгибом позвоночника, сгибанием ноги). Диагностируется с помощью УЗИ и КТ почек, обзорной, экскреторной урографии, пункционной биопсии. Основой консервативной терапии паранефрита является назначение антибактериальных препаратов. Хирургическое лечение направлено на санацию гнойных очагов методами люмботомии, пункционного дренирования.
Впервые клинику воспаления паранефральной клетчатки в 1839 году описал французский дерматолог Пьер Райе. Распространенность паранефрита не превышает 0,3%. До 80% случаев заболевания возникает на фоне существующей почечной патологии (мочекаменной болезни с обструкцией мочевыводящих путей, гнойного пиелонефрита, аномалий развития мочевыделительных органов, перенесенных операций на почках).
Паранефрит обычно диагностируют у пациентов 16-52 лет, преимущественно мужчин. Чаще страдает задняя часть околопочечной клетчатки, патологический процесс, как правило, является односторонним и поражает левую почку. По наблюдениям специалистов в сфере урологии, вероятность развития заболевания увеличивается у больных сахарным диабетом.
Непосредственными возбудителями параренального воспаления являются патогенные и условно-патогенные бактерии. В 70% случаев паранефрит вызывается различными штаммами стафилококков, реже — кишечной палочкой, протеем, стрептококками, пневмококками, гонококками, псевдомонадами, туберкулезными микобактериями, другими микроорганизмами. Микробному обсеменению паранефрона способствуют:
- Гнойно-воспалительная почечная патология. Паранефритом осложняются апостематозный нефрит, пионефроз, карбункул, абсцесс почки, гнойный перинефрит, почечный туберкулез, мочекаменная болезнь.
- Заболевания соседних органов. Гнойное расплавление жировой капсулы почки происходит при распространении инфекции от воспаленного аппендикса, слепой и восходящей ободочной кишки. Воспаление также может развиться на фоне печеночного абсцесса, гнойного холецистита, панкреатита, парацистита, параметрита, ретроперитонита и др.
- Отдаленные гнойные очаги. Возможно возникновение паранефрита у пациентов с фурункулами, карбункулами, панарициями, ангиной, хроническим тонзиллитом, гнойным отитом, остеомиелитом. Провоцирующим фактором зачастую становится образование околопочечной гематомы вследствие ушиба поясничной области.
В редких случаях воспаление вызывают микроорганизмы, которые обитают во внешней среде или на коже. Они попадают в паранефральную клетчатку при прямых проникающих ранениях во время аварий, падений на острые предметы, при проведении пункции почечной ткани, нападениях с использованием холодного и огнестрельного оружия. В ряде случаев первичный инфекционный очаг остается неустановленным.
Жировая почечная капсула может инфицироваться контактным, лимфогенным, гематогенным путем. При наличии отдаленных гнойных очагов инфекционные агенты (чаще всего — золотистый стафилококк) распространяются гематогенно на интактную параренальную клетчатку, что приводит к развитию первичного паранефрита. Реже его началу способствует пропитывание жировой ткани кровью при закрытых травмах.
У больных, страдающих урологической патологией, воспалительными процессами в брюшной полости, забрюшинной и тазовой клетчатке инфицирование происходит контактно, по лимфатическим сосудам и анастомозам, а сам паранефрит является вторичным. Обычно первыми в воспаление вовлекаются лимфоузлы, расположенные в более развитой клетчатке позади почки. Из лимфатических узлов бактерии попадают непосредственно в жировую ткань, вызывая классическую воспалительную реакцию.
Процессы альтерации способствуют экссудации внутрисосудистой жидкости и лейкоцитов в клетчатку с возникновением инфильтративного паранефрита, который при адекватной терапии зачастую является обратимым. В более тяжелых случаях происходит очаговое или тотальное гнойное абсцедирование с дальнейшим расплавлением межфасциальных перегородок и распространением воспалительного процесса. Острое воспаление завершается фазой восстановления или приобретает хроническое течение с последующим разрастанием воспалительно-измененной жировой ткани и склерозированием.
Кроме выделения первичной и вторичной форм воспаления паранефрит классифицируют с учетом локализации, характера патологических изменений, особенностей развития клинической картины. Такой подход позволяет правильно оценить прогноз развития заболевания и выбрать оптимальную терапевтическую тактику. На основании особенностей расположения в параренальной клетчатке различают верхнее (эндодиафрагмальное), нижнее, заднее, переднее, тотальное воспаление паранефрона.
По типу патологического процесса паранефрит может быть инфильтративным, гнойным (абсцедирующим или флегмонозным), рубцово-склерозирующим (фиброзно-склеротическим или фиброзно-липоматозным). С учетом особенностей течения и симптоматики в практической урологии различают:
- Острый паранефрит. Наблюдается чаще. Характеризуется бурной клинической картиной с инфильтративными и гнойными процессами, высоким риском тяжелых осложнений с распространением в забрюшинном пространстве, возможностью хронизации процесса и развития продуктивного воспаления. При адекватном лечении подвергается обратному развитию.
- Хронический паранефрит. Встречается реже. Является исходом острого или первично хроническим. При отсутствии острой фазы обычно осложняет течение рецидивирующего калькулезного пиелонефрита или туберкулеза почек. Может быть «панцирным» (с образованием в околопочечной клетчатке массивов соединительной ткани) либо фиброзно-липоматозным.
Острое первичное воспаление паранефрона обычно начинается с внезапного появления общей интоксикационной симптоматики. Температура тела повышается до 39-40° С, пациент испытывает озноб, общую слабость, потливость. Ухудшается аппетит, часто отмечается вздутие, запор. Локальная симптоматика возникает на 2-3 день заболевания. Больные с острым паранефритом жалуются на интенсивную боль в области поясницы, живота, реже — в подреберье. Болезненные ощущения усиливаются при глубоком вдохе, ходьбе, движениях. Наблюдается локальное напряжение мускулатуры в проекции пораженной почки.
Для нижнего и заднего паранефрита характерно вынужденное положение пациента с подтягиванием к животу согнутой в колене ноги на стороне поражения. Обнаруживается локальная гипертермия, пастозность тканей, покраснение кожи. Иногда позвоночник сколиотически искривляется в здоровую сторону. При достаточно редком верхнем паранефрите из-за вовлечения в процесс поддиафрагмальной клетчатки ограничивается экскурсия диафрагмы, возникает одышка и чувство нехватки воздуха. Нарастание воспаления сопровождается утяжелением состояния больного — появлением оглушенности, спутанности сознания, учащением дыхания и сердцебиения.
Острая форма вторичного паранефрита часто проявляется усугублением уже существующей клиники поражения почек, брюшных или тазовых органов с усилением болезненности в пояснице и гипертермией. При хроническом процессе патогномоничные симптомы обычно отсутствуют, единственной жалобой больных становится тупая болезненность в области почек. Возможно сдавливание проходящих рядом корешков спинномозговых нервов с возникновением боли, онемения, покалывания, ощущения ползания мурашек по коже в пояснично-крестцовой области, бедре, реже — голени. Иногда отмечается субфебрилитет.
При несвоевременной диагностике и недостаточной терапии паранефрит обычно осложняется распространением воспаления с развитием забрюшинной флегмоны или прорывом абсцесса в брюшную, плевральную полости, малый таз, прямую кишку, мочевой пузырь, под кожу в области 12-го ребра или над гребнем подвздошной кости. У таких пациентов наблюдается перитонит, эмпиема плевры, парапроктит, параметрит, формируются почечные свищи. При гематогенной генерализации процесса возможен сепсис и инфекционно-токсический шок. Сдавление почечной паренхимы и сосудов при хронических склеротических и фиброзно-липоматозных паранефритах провоцирует развитие нефрогенной артериальной гипертензии.
При хроническом течении и на инфильтративном этапе острого паранефрита, когда локальная симптоматика отсутствует, постановка диагноза зачастую затруднена. Определенную роль играет физикальное обследование, позволяющее визуально определить реакцию со стороны кожи и мускулатуры, искривление позвоночного столба, пальпаторно выявить инфильтрат, особенности расположения и характер поверхности почек, положительные симптомы Пастернацкого и Израэля. Наиболее информативны для диагностики паранефрита инструментальные методы:
- Эхография. УЗИ почек дает возможность обнаружить и четко локализовать очаги гнойного расплавления, представленные гипоэхогенными или анэхогенными округлыми образованиями с четким контуром. При хроническом варианте паранефрита определяется неоднородность эхоструктуры тканей. Более точные данные удается получить во время КТ почек.
- Рентгенография. На обзорных урограммах позвоночный столб нередко сколиотически искривлен в поясничном отделе, контур поясничной мышцы возле пораженной почки отчетливо сглажен или не просматривается. В зависимости от локализации и размеров паранефрального инфильтрата почка имеет нормальный или сглаженный контур. Иногда почечная паренхима на рентгеновском снимке не визуализируется. По данным экскреторной урографии мочеточник на стороне паранефрита зачастую отклонен латерально либо медиально. При проведении исследования во время дыхания выявляется значительное ограничение или отсутствие подвижности пораженной почки. Из-за сдавливания воспалительным инфильтратом лоханки и чашечки могут выглядеть деформированными.
- Диагностическая пункция. Выполняется редко, преимущественно в случаях четко отграниченного инфильтрата. Обнаружение гноя в околопочечной жировой капсуле служит прямым подтверждением паранефрита. Полученный материал исследуется микробиологически для определения возбудителя и установления его чувствительности к антибиотикам.
По показаниям врач-нефролог назначает консультации абдоминального хирурга, пульмонолога, гастроэнтеролога, инфекциониста, фтизиатра, онколога. Вспомогательную роль при обследовании играет рентгеноскопия, при помощи которой подтверждается ограниченная подвижность и высокое стояние диафрагмы, наличие плеврального выпота со стороны поражения. Для оценки функционального состояния почечной ткани производится нефросцинтиграфия.
В общеклиническом анализе крови обнаруживаются общевоспалительные изменения: значительное увеличение содержания лейкоцитов, сдвиг лейкоцитарной формулы влево, высокое СОЭ. Могут снижаться уровни эритроцитов и гемоглобина. Лейкоцитурия, бактериурия в общем анализе мочи выявляются только при первичном поражении почечной паренхимы. При тяжелом течении паранефрита возможны признаки токсического повреждения фильтрующего аппарата: микрогематурия, цилиндрурия, альбуминурия.
Воспаление паранефрона дифференцируют с:
- пионефрозом
- опухолями и кистами почек
- забрюшинной флегмоной другого происхождения
- параколитом
- печеночным и поддиафрагмальным абсцессом
- аппендицитом, аппендикулярным инфильтратом,
- ретроцекальным абсцессом
- острым холециститом
- плевритом и пневмонией.
При тяжелых вариантах течения и отсутствии местных «почечных» симптомов в первые дни заболевания может потребоваться дифференциальная диагностика паранефрита с
Больных с острым воспалением паранефрона рекомендуется экстренно госпитализировать в урологический стационар. При хронических вариантах паранефрита возможно догоспитальное обследование с последующим плановым амбулаторным или стационарным лечением. Выбор консервативной или оперативной тактики ведения пациента зависит от характера воспалительных изменений и формы течения заболевания:
- При остром инфильтративном паранефрите. Лечение начинается с назначения антибиотиков. Выявление грамположительной флоры служит показанием для использования полусинтетических пенициллинов, макролидов, цефалоспоринов 2-3-го поколения в комбинации с сульфаниламидными препаратами. Для элиминации грамотрицательных микроорганизмов рекомендованы аминогликозиды и фторхинолоны. Прием антибактериальных средств дополняют дезинтоксикационной, иммуномодулирующей и витаминотерапией.
- При остром гнойном паранефрите. Требуется хирургическая санация очага инфекции. Для удаления гноя чаще выполняют пункционное дренирование, реже — широкое вскрытие абсцесса (люмботомию). У больных с задним паранефритом возможно проведение вмешательства через межмышечный доступ. При сочетании паранефрального воспаления с пионефрозом сначала осуществляется нефростомия, а затем нефрэктомия. После операций назначают антибактериальную терапию препаратами широкого спектра с учетом типа возбудителя.
- При хроническом паранефрите. Лечение может быть как консервативным, так и хирургическим. При отсутствии осумкованного гнойного очага и пионефроза обычно применяют антибиотики в сочетании с глюкокортикостероидами, рассасывающими, общеукрепляющими средствами, физиотерапевтическими процедурами. Хирургическое вмешательство для удаления гнойника выбирается по тем же принципам, что и при остром воспалении. Сдавление почки при склерозировании клетчатки является показанием для иссечения паранефрона.
Терапию всех форм паранефрита эффективно дополняют физиопроцедуры: диатермия, УВЧ, грязевые и парафиновые аппликации, массаж, УФО. При наличии гнойно-септических осложнений с выраженным интоксикационным синдромом и нарушением почечной фильтрации рекомендовано проведение экстракорпоральной детоксикации — гемосорбции, плазмафереза, плазмосорбции, гемодиализа.
Своевременное выявление и адекватная антибактериальная терапия позволяют купировать большинство случаев острого паранефрита на начальной инфильтративной стадии без проведения операции. Правильный выбор способа и времени выполнения хирургического вмешательства при гнойном воспалении обеспечивает быструю санацию абсцесса и сохранение почки.
Прогноз хронического паранефрита определяется состоянием почечных функций и уродинамики. Профилактика заболевания направлена на своевременное лечение урологических заболеваний, санацию очагов хронической инфекции, предупреждение распространенных гнойных осложнений при абдоминальной и тазовой патологии, укрепление иммунитета.
источник
Многочисленные мочекаменные болезни часто заканчиваются серьезными осложнениями. Одно из таких осложнений — абсцесс почки. Образуется из-за отсутствия лечения болезней почек.
Тяжелейшее последствие приводит к инвалидности или смерти. К счастью, современные методы диагностики и лечения позволяют не доводить до этого состояния.
Абсцесс почки — гнойное воспаление, характеризующееся расплавлением паренхимы.
Гнойная полость окружается гранулярными рубцами, что позволяет абсцессу локализоваться в одном месте. Заболевание является острой гнойной формой пиелонефрита.
Виновниками болезни считаются бактерии: стафилококки, стрептококки, кишечная палочка, которые попадают из мочевыводящих путей или других воспаленных органов. Пораженная почка утрачивает свои функции, что приводит к ее разрушению.
Абсцессов может быть несколько, это усугубляет течение болезни. При надавливании на почку выделяется гной. Как правило, процесс затрагивает одну почку, двусторонний абсцесс — явление редкое.
По МКБ заболевание имеет код №15.1.
Причины данного заболевания могут быть следующие:
- Острый пиелонефрит. При отсутствии должного лечения в воспаленном органе появляется нагноение и возникает абсцесс.
- Камни в почках или операция по их удалению.
- Метастазы при онкологии. Инфекция попадает с кровью.
- Серьезные травмы почки (ножевые ранения).
- Употребление наркотиков.
- Сахарный диабет.
В подавляющем большинстве случаев причина болезни — халатное отношение к лечению пиелонефрита.

- тупая боль в почках;
- озноб и повышение температуры;
- повышенное потоотделение.
Если лечение не начато, то появляются более тяжелые симптомы:
- тошнота, рвота;
- слабость;
- учащенное сердцебиение;
- кожная сыпь;
- понижение АД.
Признаки сигнализируют о начавшейся интоксикации.
Если к абсцессу присоединяется нарушение оттока мочи из-за опухоли или камней, то ситуация усугубляется. Добавляются сильное колебание температуры в течение суток, острая боль при надавливании на область почки, сильная жажда, бледность кожных покровов.
При диагностировании абсцесса важно отличить его от карбункула.
Карбункул — гнойное воспаление почки, характеризующееся наличием ограниченного инфильтрата в коре почки.
Если карбункул инфицируется, начинается абсцесс.
Симптомы болезни схожи с симптомами пиелонефрита. Для точного диагностирования применяют множество методов. Прежде всего показаны инструментальные методы:
- УЗИ. Абсцесс проявляет себя неровными контурами и участками с пониженной плотностью ткани.
- КТ с контрастными веществами. Обнаруживает локализацию нагноения как в случае с карбункулом, так и при абсцессе.
- Рентген почек и мочевыводящей системы. Обнаруживает увеличение почки.
- Экскреторная урография. Определяет снижение функций пораженного органа.
- Анализ мочи и крови. В крови воспаление проявляется повышенными лейкоцитами, СОЭ, нейтрофилами. В моче обнаруживаются гной, кровь, бактерии, увеличение или, наоборот, снижение числа лейкоцитов.
Алгоритм сбора анализа мочи узнайте здесь.
Абсцесс — очень серьезное осложнение. При вскрытии гнойника и излитии гноя в брюшную полость развивается перитонит и начинается сепсис.
В этом случае счет идет на часы. Без серьезного оперативного вмешательства больной может умереть. Заболевание может перейти в хроническую форму, в следствие этого разовьется серьезная почечная недостаточность.
Консервативное лечение не эффективно и может назначаться только на начальной стадии. Оно заключается в применении антибиотиков, которые подавляют бактерии. Однако, невозможно определить, какие точно бактерии вызвали абсцесс, поэтому консервативный метод применяют крайне редко.
В большинстве случаев показано хирургическое вмешательство. Степень его зависит от тяжести поражения. Современная медицина позволяет проводить операции с минимальным повреждением кожных покровов. Например, чрескожное дренирование.
Дренажи подводятся к гнойным очагам и гной выводится наружу. Этот метод является еще и диагностическим, так как анализ содержимого определяет выбор антибактериальных препаратов. С помощью антибиотиков промывают полости органа.

Если имеется мочекаменная болезнь, то камни также удаляют. В случае тяжелого состояния пациента операцию по удалению камней переносят на более поздний срок.
Бывают случаи, когда орган сильно поврежден, утрачены его функции и произошли необратимые процессы. Тогда почку удаляют. После операции больному назначают лечение, направленное на снятие интоксикации.
Больной обязан находиться на учете у уролога и нефролога в течение длительного времени после лечения.
Абсцесс почки — тяжелое осложнение, процент смертности от него довольно высок. При своевременной диагностике и правильно проведенной операции больной может рассчитывать на выздоровление.
Профилактика заболевания заключается во внимательном отношении к своему здоровью. При первых признаках заболеваний мочеполовой системы необходимо пройти полное обследование и определить методы лечения.
Важно лечить все инфекции организма, так как они могут поразить любой орган и привести к серьезным осложнениям.
Как проходит операция по удалению карбункула почки для предотвращения образования абсцесса, узнайте из ролика:
источник
Паранефрит — воспалительный процесс в околопочечной жировой клетчатке. Вокруг почки всегда имеется определенное количество жировой ткани. Эта ткань выполняет функцию поддержания почки и фиксации ее на нормальном месте, амортизационную функцию – защищает почку от травм.
Паранефрит вызывают те же микроорганизмы, что и пиелонефрит, но чаще всего в околопочечной жировой клетчатке обнаруживаются стафилококки и кишечная палочка. В настоящее время благодаря широкому применению антибиотиков паранефрит встречается значительно реже.
Первичный паранефрит — если заболевание самой почки отсутствует. Это происходит, когда микробы заносятся в околопочечную клетчатку из других очагов воспаления (фурункул, остеомиелит, гнойная ангина) с кровью. Чаще это бывает при снижении защитных сил организма, вызванных переохлаждением, перегреванием, нарушениями иммунитета. Паранефрит может возникнуть после травмы поясничной области или проникающего ранения. Иногда к паранефриту приводят протекающие рядом воспалительные процессы соседних органов – матки, яичников, прямой кишки, аппендиците.
Вторичный паранефрит обычно бывает осложнением гнойно-воспалительного процесса в почке (абсцесс почки, карбункул почки, пионефроз.). По расположению в почечной клетчатке паранефрит может быть передним, задним, верхним, нижним или тотальным, когда воспалительный процесс поражает всю околопочечную клетчатку.
По течению паранефрит может быть острый и хронический. Если паранефрит долго протекает без лечения, он может распространиться на окружающие ткани и органы и вызвать перитонит (воспаление брюшины), гной из околопочечной клетчатки может проникнуть в кишку, плевральную полость, в мочевой пузырь. В начале заболевания у пациента может быть повышение температуры тела до 38-40 градусов, озноб, плохое самочувствие. Боль в поясничной области могут появиться значительно позже, иногда через 4-5 суток.
При остром начале паранефрита у больного могут появиться сильные боли. Из-за боли может появиться вынужденная поза больного лежа на боку с подтянутой к животу и согнутой в колене ногой. При этом разгибание ноги приводит к резкому усилению болей. В области поясницы может быть обнаружена припухлость и покраснение. Иногда паранефрит может имитировать острый аппендицит, абсцесс поддиафрагмального пространства, пневмонию.
Хронический паранефрит обычно протекает малозаметно. Постепенно на месте воспалительных очагов формируется соединительная ткань, околопочечная жировая клетчатка уплотняется и в конечном итоге почка оказывается замурованной в плотном слое склерозированной ткани.
Диагностику паранефрита осуществляют при помощи рентгенологических методов, контрастирования. Ультразвуковое исследование помогает уточнить расположение очага гнойного воспаления в жировой клетчатке. Для уточнения диагноза проводят пункцию околопочечной клетчатки, и содержимое пункции исследуют на наличие микроорганизмов и их чувствительность к антибактериальным препаратам. Значительно сложнее диагностировать хронический паранефрит и иногда он долгое время остается нераспознанным.
Лечение паранефрита. Если паранефрит выявлен на ранней стадии развития воспалительного процесса, для полного выздоровления пациента бывает достаточно назначения антибактериального препарата. Чаще назначают антибиотики пенициллинового ряда, цефалоспорины (цефотаксим, цефаклор), макролиды (эритромицин, азитромицин), аминогликозыды и фторхинолоновые препараты. Обязательно проводят лечение других очагов инфекции в организме и назначают препараты для повышения иммунной защиты организма. Если течение паранефрита тяжелое, проводят оперативное лечение, гнойный очаг вскрывают и оставляют дренаж. Если очаг гнойного расплавления небольшой возможно проведение пункции очага и удаление гнойного содержимого под контролем ультразвукового исследования. Если у пациента выявляют хронический пиелонефрит, его также лечат антибактериальными препаратами, только в этом случае лечение более длительное и обязательно назначаются физиотерапевтические процедуры.
источник
Паранефрит — воспаление околопочечной клетчатки. Микроорганизмы, индуцирующие воспалительный процесс, могут попадать с током крови из отдаленного органа (первичный паранефрит) и путем перехода с пораженной почки (вторичный).
Escherichia coli, виды Proteus и Золотистый стафилококк — преобладающая микрофлора, но встречаются и грамотрицательные бактерии: Klebsiella, Enterobacter, Pseudomonas, Serratia, и Citrobacterspecies. Реже регистрируют Энтерококков, Стрептококков, Клостридий. В 25% случаев обнаруживается смешанная микробная флора.
Грибки рода Candida и микобактерии туберкулеза чаще выделяют у пациентов с иммуносупрессией на фоне ВИЧ, сахарного диабета, приема некоторых препаратов, онкологических процессов и после трансплантации органов.
Гематогенным путем инфекция передается в 30%, источники:
Когда инфекция из почки попадает в паранефральное пространство, чему способствует деструкция фиброзной капсулы почки, осложнением может быть формирование околопочечного абсцесса. Страдают чаще пациенты с поликистозом почек и ХПН, находящиеся на гемодиализе (62%).
Инфицирование может произойти с током лимфы и крови из почки: этому способствуют многочисленные венозные и лимфатические соединения — анастомозы между капсулой почки и ее клетчаткой.
Гнойный пиелонефрит с неразрешимой обструкцией без соответственного лечения обязательно вовлечет в воспалительный процесс паранефральную клетчатку с развитием инфильтративно-отечной, а затем и гнойной формы паранефрита.
Воспаление начинается в области почечных ворот, чему способствует повышение внутрилоханочного давления. Страдает лимфатическая система, уносящая лимфу из почки, что осложняется отеком самой почки на фоне лимфостаза.
Код по МКБ-10: N28.8 – Другие уточненные болезни почек и мочеточника.
Предрасполагающие факторы к паранефриту:
- нейрогенный мочевой пузырь;
- пузырно-мочеточниковый рефлюкс;
- все состояния, связанные с инфравезикальной обструкцией (застоем мочи в нижних мочевых путях);
- туберкулез мочеполовой системы;
- воспалительные процессы в соседних органах: матке, простате и пр;
- травма;
- ятрогенные повреждения во время диагностических исследований, операций, манипуляций;
- употребление наркотиков, хронический алкоголизм;
- подавленный иммунитет.
К воспалению паранефральной клетчатки могут привести инфекционные заболевания кишечника, поджелудочной железы, печени, желчного пузыря, простаты, плевральной полости; паранефрит провоцируется остеомиелитом смежных ребер или позвонков.
При прямой травме поясничной области паранефральная гематома может осложниться паранефритом и абсцессом.
На начальной стадии диагностировать паранефрит сложно. Наиболее часто у пациента присутствует в анамнезе эпизод инфекции мочевыводящих путей.
Воспаление паранефральной клетчатки может сопровождать длительное повышение температурной реакции, до 1-2 недель, разлитые тупые боли в поясничной области, в животе, или в проекции костно-вертебрального угла (в подреберье) на стороне поражения. Это зависит от локализации патологического процесса, выделяют:
- нижний (может имитировать признаки острого аппендицита, абсцесса),
- верхний (поражение плевры),
- передний (симптомы раздражения брюшины),
- задний паранефрит.
Если поражение обширное (всей клетчатки), то применяют термин «тотальный паранефрит».
Гной через межфасциальные перегородки покидает границы клетчатки, в результате чего появляются затеки по ходу мочеточника или подвздошной мышцы.
Флегмона забрюшинного пространства и поддиафрагмальный абсцесс – последствия нелеченного паранефрита.
В редких случаях гнойник самостоятельно прорывается на кожу поясничной области.
Для болевого синдрома характерно усиление при дыхании и физической нагрузке.
При осмотре обращает внимание вынужденное положение больного: приведенная к туловищу нижняя конечность, при выпрямлении ноги усиление болевого синдрома в поясничной области на стороне поражения. Искривление позвоночника происходит за счет защитного спазмирования мышц поясницы через 48-72 часа.
При прогрессировании паранефрита отмечают пастозность кожи, жировой клетчатки и выбухание в поясничной области.
Из общих симптомов присутствуют:
- слабость;
- плохой аппетит;
- потливость;
- озноб;
- нарушения сна;
- ломота в костях.
Согласно медицинской статистике, 58% пациентов отмечают симптомы в течение 2 недель, и только 42% обращаются за помощью сразу.
Жалобы при паранефрите неспецифичны:
- лихорадка (66-90%);
- боли в поясничной области и животе (40-60%);
- дизурические расстройства (40%).
Плевральные боли возникают из-за раздражения диафрагмы. Если в процесс вовлекаются соседние нервы, болевой синдром проявится в паху, бедрах или коленях.
При пальпации обращают внимание на реберную чувствительность. Появление выраженных болей в животе может свидетельствовать в пользу абсцесса большого размера или паранефрита, локализованного в нижнем полюсе почки, у пациентов с невыраженной жировой клетчаткой можно ощутить воспалительный инфильтрат.
Лабораторная диагностика подразумевает исследование ряда анализов.
- лейкоцитоз со сдвигом влево,
- увеличение количества лейкоцитов (свыше 15000 клеток/ мкл встречается редко);
- ускоренная скорость оседания эритроцитов;
- анемия.
В биохимических показателях может присутствовать азотемия.
Для уточнения диагноза рекомендовано выполнить культуральный посев крови, но выделить патоген возможно в 50% случаев.
- пиурия у 75% пациентов;
- протеинурия;
- гематурия 30%;
Культуральное исследование (моча на бакпосев) результативно в 43-75%.
КТ и ультразвуковое исследование почек — предпочтительные методы для диагностики паранефрита и околопочечного абсцесса.
Примерно в 50% случаев на рентгенограммах, полученных после рентгенографии органов грудной клетки, обнаруживается плевральный выпот, ателектазы, инфильтрация.
КТ наиболее чувствительна и точна в диагностике внутрибрюшного абсцесса (90%), по сравнению с УЗИ. КТ-сканирование лучше определяет локализацию, размер, степень и взаимодействие с окружающими тканями.
Ультразвуковое исследование может продемонстрировать скопление жидкости, отек, которые не визуализируются с помощью рентгенографии. Ультразвуковое исследование используется в качестве скрининга при подозрении на обструктивную уропатию, для исключения другого внутрибрюшного или забрюшинного процесса, а также для исключения гнойных осложнений со стороны почек.
Если на фоне паранефрита начал формироваться околопочечный абсцесс, результаты УЗИ будут зависеть от однородности содержимого.
Ультразвуковое исследование позволяет выявить абсцессы диаметром от 2 см и более.
К преимуществам УЗИ относят:
- неинвазивность;
- отсутствие излучения;
- портативность;
- относительную доступность;
- возможность использования в качестве скрининга;
- возможность визуального контроля при установке чрескожного дренажа.
Обычная рентгенография брюшной полости может выявить некоторые аномалии, но в 40% данная диагностика неэффективна.
В подозрительных случаях визуализируется сглаживание контуров, образование в области почки, ее смещение и ротация от скопления жидкости, рентгеноконтрастные конкременты, забрюшинный газ (некоторые бактерии синтезируют газ: кишечная палочка, аэробактер, реже клостридии).
Искривление позвоночника с вогнутостью в сторону поражения встречается примерно в 50%. Смещение кишечных газов может происходить за счет сдавления объемным образованием петель кишок.
Результаты внутривенной пиелографии полезны в 80% случаев, но это исследование проводится реже, чем УЗИ, КТ и рентгенография.
Для картины внутривенной пиелографии характерно резкое уменьшение или полное отсутствие функции вовлеченной почки (64%), ее смещение (4%), конкременты (14%).
Редко можно наблюдать попадание контрастного вещества в околопочечную клетчатку.
Деформация чашечно-лоханочной системы появляется в случае сдавления почки воспалительным инфильтратом.
Снимки выполняют при вдохе и при выдохе, после чего оценивают подвижность почки. Специфичность диагностики — 85%. В норме при дыхании допускается смещение на 2-6 см, при паранефрите с абсцессом орган неподвижен.
Преимущества МРТ включают отсутствие радиационного облучения, лучшую контрастную чувствительность, лучшее разграничение мягких тканей, таких как мышца psoas, возможность выполнения исследования пациентам с непереносимостью контраста и почечной недостаточностью. К недостаткам относятся длительное время визуализации, нечувствительность к кальцификации и небольшим скоплениям газа, ограниченное использование у некоторых пациентов с кардиостимуляторами, клипсами.
В радионуклидной визуализации введение цитрата галлия (Ga-67) показано, если анатомия искажается из-за врожденных аномалий, предыдущих операций, поликистоза почек и хронического пиелонефрита.
К недостаткам относят:
- риск ложноположительного результата при пиелонефрите, гломерулонефрите, васкулите и новообразованиях;
- высокое радиационное облучение;
- задержку до проведения визуализации.
Если пациент вовремя обратился к врачу, а диагностика соответствовала серьезности заболевания, есть вероятность избежать операции. В настоящее время паранефрит встречается реже, так как врачи применяют антибиотики с широким спектром действия, и воспаление не успевает распространиться на околопочечную клетчатку.
Исключение — группа риска (ВИЧ, СД, иммуносупрессия, наркомания и пр). В этом случае есть вероятность, что состав микрофлоры нетипичный, что требует других антибиотиков, дозировки и длительности терапии.
Изониазид, Рифампин и Этамбутол показаны для микобактерии туберкулеза, грибковые инфекции лечат Амфотерицином.
Лечение паранефрита в стадии инфильтрации медикаментозное. Не дожидаясь результатов культурального посева, врач назначает антибактериальный препарат с максимально широким спектром действия. В дальнейшем, возможна корректировка схемы лечения.
Для купирования воспаления используют:
- Фторхинолоны;
- Аминогликозиды;
- Полусинтетические пенициллины и пр.
Для уменьшения болевого синдрома назначают анальгетики, нестероидные противовоспалительные средства.
Дезинтоксикационная внутривенная терапия способствует снятию симптомов интоксикации (тошнота, рвота, слабость).
В обязательном порядке отслеживают динамику в состоянии и самочувствии пациента, опираясь не только на данные физикального осмотра, но и на инструментально-лабораторные показатели.
Если консервативное лечение было неуспешным, есть подозрение на переход в гнойную форму паранефрита, показано выполнение оперативного лечения.
Достоверный признак, подтверждающий гнойный паранефрит – получение гноя при пункции.
Операция при паранефрите подразумевает рассечение и дренирование очага с последующей массивной антибактериальной и дезинтоксикационной терапией. Считается важным для предотвращения рецидива паранефрита избавиться от всех карманов, где может скапливаться гной. Дренажную трубку устанавливают, как правило, на 5 суток.
К преимуществам чрескожного дренирования относят:
- меньшую инвазивность;
- быстрый восстановительный период;
- отсутствие необходимости в глубокой анестезии;
- минимальную травматизацию.
Чрескожное дренирование относительно противопоказано при больших абсцессах, наполненных густым гноем, так как есть риск присоединения сепсиса. Наличие грибковой инфекции, кальцификация, многокамерность, сопутствующая патология и отсутствие функции почки могут потребовать проведения расширенного оперативного вмешательства.
Если пиелонефрит соответствующей почки осложнился вторичным сморщиванием с утратой функции, пионефрозом, карбункулом или абсцессом — возможно выполнение нефрэктомии — органоуносящей операции. При тяжелом состоянии пациента хирургическое лечение могут разбить на 2 этапа: вначале вскрытие и дренирование гнойника, а после стабилизации состояния — нефрэктомия.
Удаление почки может быть выполнено лапароскопическим или открытым способом.
Мишина Виктория, уролог, медицинский обозреватель
5,847 просмотров всего, 4 просмотров сегодня
источник

Поэтому с каждым годом болезнями почек страдает все больше и больше людей.
Заболеваний, которые затрагивают почки немало, и одним из них является паранефрит.
Заболевание представляет воспалительно-гнойный процесс, затрагивающий околопочечные жировые ткани.
Паранефрит может быть первичным и вторичным:
- Первичный возникает на фоне травмы околопочечной клетчатки, во время которой в нее проникает инфекция. Воспаление может проявляться не сразу, а спустя некоторое время.
- Вторичная форма заболевания является следствием воспаления самой почки, или же воспалительных недугов брюшной полости.
Как правило, встречается односторонний паранефрит, когда воспаление затрагивает всю околопочечную ткань, развивается тотальная форма заболевания. Если болезнь локализуется в верхней части, диагностируют верхний паранефрит, если в нижней части – нижний.
Когда клетчатка воспаляется на задней части почки – это задний паранефрит, когда на передней – передний. По медицинским статистическим данным болезнь затрагивает мужчин чаще, нежели женщин.
Пик заболеваний приходится на возраст от 20 до 50 лет, в пожилом возрасте недуг встречается редко. В 80% случаев диагностируют вторичную форму заболевания.
По характеру течения недуга выделяют два основных вида паранефрита: острый и хронический.
Острый паранефрит характеризуется острым гнойным воспалением околопочечной клетчатки.
Чаще всего данную форму вызывают различные микроорганизмы, застой мочи, дисфункция мочевого пузыря и некоторые другие факторы.
Клиническая картина при таком состоянии ярко выраженная, больной находиться в тяжелом состоянии.
Первый признак болезни – это высокая температура, озноб, ухудшение общего состояния. Через несколько дней возникают сильные боли в области почек и поясницы, иногда в поясничном отделе наблюдается отечность.
В связи с тем, что признаки заболевания распространяются на мышцы спины, возникают болезные ощущения при сгибе ноги в коленном и тазобедренном суставе.
Заболевание вызывает длительное воспаление околопочечной клетчатки, как правило, данный недуг бывает вторичным.
Возникает после осложнения пиелонефрита, перенесенной операции на почках, при застое мочи и пр. Симптомы хронической формы более стертые, однако, отмечаются тупые боли в пояснице, субфебрильная температура тела, иногда почечная артериальная гипертензия.
Лечение в первую очередь направлено на терапию основного заболевания, вызывающего хронический паранефрит.
Самые распространенные причины, которые являются источником формирования заболевания:
- воспалительные заболевания почек, в частности, острый пиелонефрит, который возникает после вторжения в орган патогенной
флоры;
- развиваться данная болезнь может и вследствие воспалительных процессов в брюшной полости и малом тазу;
- возможно формирование заболевания, и на фоне хронических инфекций таких, как цистит, холецистит, тонзиллит и пр;
- первичное воспаление, которое встречается редко, нередко возникает после перенесенных травм и повреждений, в особенности колющими предметами;
- также немаловажную роль в развитии болезни отводят состоянию иммунной системы и состоянию самой почки.
Патология может возникнуть как внезапно, так и развиваться постепенно. Если болезни способствует пиелонефрит, инфекция вторгается из почки в околопочечную клетчатку.
Касаемо острого паранефрита, то в самом начале течения заболевания происходит серозный отек, а затем переходит в гнойную инфильтрацию. Повышается температура тела, возникают боли в поясничном отделе.
С развитием недуга воспаление распространяется на подвздошную-поясничную мышцу, появляется псоас-симптом, когда бедро подтягивают к животу, кожа в области поясницы и мышцы становятся напряженным.
Симптомы паранефрита во многом зависят от расположения воспалительного очага и формы заболевания.
Основными из них являются:
- повышение температуры тела;
- болезненность в пояснице;
- напряжение мышц в поясничной области;
- отечность кожи;
- искривление позвоночного столба в сторону больного участка;
- уменьшение количества мочи;
- осадок в моче;
- общая слабость.

Данные методы позволяют определить очаг поражения, длительность процесса и пр. В особых случаях необходимо проведения пункции, под контролем УЗИ.
Как дополнительный метод диагностирования используют клинический анализ мочи, который помогает выявить бактерии.
Целью лечебного процесса паранефрита считается устранение воспалительного процесса, восстановление функции почки и предупреждение рецидивов заболевания.
Лечение паранефрита проводится в зависимости от формы недуга:
- При острой форме заболевания основными терапевтическими методами является использование антибиотиков и обезболивающих препаратов, хирургическое вмешательство не требуется.
- Если же диагностируют гнойное течение болезни, то без оперативного лечения не обойтись, при котором происходит вскрытие гнойных полостей. После операции также необходим курс антибактериальной терапии.
- Хроническое нарушение лечат консервативными методами, прибегая к помощи противовоспалительных препаратов и антибиотиков, различных физиопроцедур, парафиновых и грязевых аппликаций и т.д. В редких случаях используют оперативное лечение.
Если вовремя не обратиться за помощью, то могут возникнуть серьезные осложнения. Наиболее опасным является вскрытие гнойного очага, после чего гной может распространиться по всему организму.
Чаще всего страдает брюшная полость, просвет кишки, плевренная полость, иногда возможно вскрытие нагноения наружу. В любых случаях требуется незамедлительная госпитализация больного и грамотная терапия.
Лечение данных осложнений длительное и нуждается в тщательном подходе со стороны врачей.
При своевременном лечении острого паранефрита, прогноз вполне положительный, благодаря мощной антибактериальной терапии. Как правило, терапевтический курс составляет 2-3 недели.
Прогноз по поводу хронической формы во многом зависит от характера заболевания, общего состояния больного, удачно подобранных медикаментозных средств.
Основная профилактика заболевания заключается в предупреждении гнойно-воспалительных процессов в почках.

Также нужно избегать переохлаждения и различных трав в поясничном отделе, отказаться от вредных привычек, особенно алкогольных напитков.
Паранефрит – серьезный недуг, лечение которого должно проводиться своевременно, только в этом случае можно избежать осложнений и быстро избавиться от признаков болезни. Следовательно, при малейших подозрениях на симптомы заболеваниях необходимо без раздумий обращаться к опытным специалистам.
источник


 флоры;
флоры;