ЛЕКЦИЯ № 17. Заболевания легких
Пневмония – заболевание, характеризующееся воспалительными изменениями в легочной ткани. При этом в легочных альвеолах происходит накопление воспалительного экссудата.
Этиология. В подавляющем большинстве случаев непосредственной причиной воспаления легочной ткани являются пневмококки. Остальную часть составляют клебсиеллы, стафилококки, хламидии, микоплазмы, вирусы, грибы и др.
Однако, кроме непосредственно возбудителя, для возникновения заболевания необходимы соответствующие условия, которые также называют предрасполагающими факторами. К ним относят врожденные нарушения системы мукоцилиарного клиренса, состояния, вызывающие снижение иммунных возможностей организма, хронические стрессы, заболевания, истощающие организм, иммунодефицитные состояния врожденного и приобретенного генеза.
Факторы риска. Переохлаждение, курение, злоупотребление алкоголем, скопление людей в замкнутых коллективах и тяжелые хронические заболевания, при которых больной постоянно соблюдает постельный режим.
Патогенез. Связан с проникновением возбудителя (который в норме должен элиминироваться с помощью системы мукоцилиарного клиренса) чаще бронхолегочным путем, последующей его фиксацией на слизистой оболочке бронхов, инвазией, колонизацией и выработкой токсинов, что в сочетании с предрасполагающими факторами приводит к развитию воспаления. Воспаление легочной ткани происходит по типу экссудативного, т. е. обязательным компонентом заболевания является наличие в альвеолах воспалительного выпота. Воспалительный процесс вызывает появление общевоспалительных и местных симптомов, степень выраженности которых зависит как от реактивности организма, так и от объема поражения легочной ткани и других факторов.
Клиника. Чаще заболевание поражает молодых людей, обладающих выраженной реактивностью организма, в силу чего заболевание характеризуется появлением гиперергической реакции. Типичная крупозная пневмония начинается остро.
При опросе обязательно уточняется, какие факторы предшествовали развитию заболевания. Появляются лихорадка гектического типа – температура тела достигает 40 °C, головная боль, выраженная слабость, недомогание. Имеются жалобы на сухой кашель и иногда (при близком расположении воспалительного очага к плевре) боли в грудной клетке колющего характера, усиливающиеся при глубоком дыхании и несколько стихающие в положении на больном боку. Через сутки сухой кашель сменяется на отделение мокроты с примесью крови ржавого цвета, количество которой вначале не очень значительно. Стоит отметить, что клиническая картина соответствует трем паталого-анатомическим стадиям развития процесса. Описанные жалобы соответствуют первой стадии – приливу.
Осмотр. Уже на первой стадии крупозной пневмонии состояние больного тяжелое. Больной находится в постели из-за выраженной слабости и недомогания. Возможно появление герпетических высыпаний на лице (губах, крыльях носа). Носо-губный треугольник бледный.
Частота дыхательных движений составляет 35–40 в мин. Половина грудной клетки, соответствующая воспалительному очагу, отстает в акте дыхания. Возможно появление спутанности сознания.
Перкуссия. В первой стадии определяется зона притупления, соответствующая доле или сегменту легкого. Во второй стадии над этой зоной определяется тупой звук, а в стадии разрешения он вновь становится притупленным.
Пальпация. Усиление голосового дрожания, которое достигает максимальных значений во вторую стадию заболевания.
Аускультация. Первая стадия – ослабленное везикулярное дыхание, начальная крепитация; вторая – бронхиальное дыхание, усиление бронхофонии, мелкопузырчатые влажные хрипы, шум трения плевры; третья стадия – ослабленное везикулярное дыхание, крепитация разрешения.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево. Микроскопия, а затем посев мокроты на питательную среду позволяют определить возбудителя заболевания и его чувствительность к анти-биотикам.
При рентгенологическом исследовании выявляется участок затемнения, соответствующий доле или сегменту легкого (это позволяет уточнить диагноз, полученный по данным клинического обследования).
Этиология. Чаще всего заболевание вызывают пневмококки, вирусы, кишечная палочка.
Патогенез. Воспалительный процесс переходит на легочную ткань с бронхов и поражает небольшие участки легочной ткани, соответствующие дольке легкого.
Клиника. Чаще очаговая пневмония развивается постепенно, исподволь, на фоне основного заболевания (например, вирусного гриппа). Состояние пациента удовлетворительное, и некоторые даже переносят заболевание, не соблюдая постельный режим.
Жалобы. Часть предъявляемых жалоб определяется предшествующим заболеванием. Это повышение температуры тела до 38–38,5 °C, умеренная слабость, недомогание, головные боли и боли в мышцах. Возникновение очаговой пневмонии сопровождается появлением кашля. Он может быть достаточно интенсивным, сопровождается отделением мокроты (характер ее различен в зависимости от возбудителя – может быть слизистая, слизисто-гнойная, вида малинового желе). Количество мокроты также различно: она может быть обильной, скудной, трудно отделяться.
Осмотр. Частота дыхательных движений может быть не увеличена либо увеличена незначительно. Грудная клетка симметрично участвует в акте дыхания.
Перкуссия. Определяется очаг притупленного перкуторного звука, по размерам не превышающий легочную дольку.
Пальпация. В области, где перкуторно определили воспалительный очаг, с помощью пальпации выявляется усиление голосового дрожания.
Аускультация. Дыхание бронховезикулярное, на участке воспаления выслушиваются влажные хрипы и усиление бронхофонии.
Лабораторные методы исследования. Общий анализ крови – повышение СОЭ никогда не достигает таких высоких значений, как при крупозной пневмонии. Лейкоцитоз со сдвигом лейкоцитарной формулы влево, умеренный. Микроскопия мокроты и посев ее на питательную среду позволяют верифицировать возбудителя иопределить его чувствительность к антибиотикам.
Рентгенологическое исследование позволяет уточнить локализацию и размеры образования, которое определяется как очаговая тень (менее 1 см) или небольшой участок затемнения (до 1,5 см).
Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.
Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань. Реже причиной возникновения заболевания являются анаэробные микроорганизмы.
Патогенез. Проникновения микроорганизмов в легочную ткань недостаточно для формирования абсцесса. Это заболевание часто развивается у лиц, злоупотребляющих алкоголем, поскольку у них имеются все факторы, предрасполагающие к развитию заболевания. Это возможность попадания в легкое (чаще в правое, поскольку правый бронх короче и шире левого) инородных тел или рвотных масс, как правило, в состоянии алкогольного опьянения. Кроме того, у данной группы лиц часто снижен иммунитет, имеются хронические заболевания, присутствуют моменты охлаждения. Также возможно формирование абсцесса при сахарном диабете (повышение уровня сахара крови является благоприятной средой для размножения бактерий), состоянии наркоза, когда возможна аспирация инородных тел, бронхоэктатической болезни, травме грудной клетки, сепсисе.
Клиника. Состояние больного чаще тяжелое, обусловлено значительной гнойной интоксикацией. Опрос позволяет выявить возможную причину заболевания (переохлаждение, алкогольное опьянение, возможно, предшествующее воспаление легких) и выяснить жалобы. Жалобы обусловлены как симптомами интоксикации (общие), так и местным процессом в легочной ткани. Общие жалобы включают в себя появление лихорадки, чаще значительной, гектического характера, с потрясающими ознобами. Интоксикация вызывает снижение работоспособности, утомляемость, сонливость, головную боль. Местные жалобы, обусловленные появлением очага расплавления легочной ткани, включают в себя боли в грудной клетке, особенно при глубоком дыхании, одышку вследствие выключения части легкого из дыхания (она усиливается при активных действиях), кашель – сухой, редкий. После образования абсцесса он может прорваться в бронх, плевральную полость, гной может обсеменить легочную ткань, приводя к формированию других, «дочерних», абсцессов.
В момент прорыва абсцесса больной ощущает боль в грудной клетке, более выраженную при прорыве его в плевральную полость. В этом случае присоединяются симптомы эмпиемы плевры (гнойного плеврита). Более благоприятным вариантом развития является создание естественного дренажа абсцесса (т. е. отхождения гноя через бронх при прорыве оболочки абсцесса).
Обильное количество зловонной гнойной мокроты отходит «полным ртом». Общее состояние больного после этого значительно улучшается – купирование гнойного процесса приводит к снижению болевых ощущений, уменьшению лихорадки, интоксикации, появлению аппетита. В числе жалоб остается кашель, сопровождающийся отхождением гнойной мокроты желтоватого цвета с неприятным запахом в умеренном количестве.
Осмотр. Определяют отставание пораженной половины грудной клетки в акте дыхания, количество дыхательных движений составляет 20 и более. Кожные покровы могут быть бледными, возможен акроцианоз.
Перкуссия. Формируется абсцесс, над ним перкуторный звук притупленный; после вскрытия определяются тимпанит или металлический перкуторный звук (при больших размерах полости).
Пальпация. Усиление голосового дрожания (до вскрытия).
Аускультация. Ослабленное везикулярное дыхание, усилена бронхофония. После вскрытия определяются звучные влажные хрипы, амфорическое дыхание (если абсцесс был крупный и дренировался через бронх).
Рентгенологическое исследование. До вскрытия абсцесса определяется участок равномерного затемнения с нечеткими округлыми контурами, после вскрытия – полость с четкими границами с горизонтальным уровнем жидкости.
источник
Клиника.. В развитии абсцесса легкого различают два периода: а) первый — период формирования гнойника, пневмонический
В развитии абсцесса легкого различают два периода: а) первый — период формирования гнойника, пневмонический, до вскрытия полости, б) второй — после дренирования полости.
Первый период — длится в среднем 7 — 10 дней. Начало болезни острое, напоминает крупозную пневмонию, т.е. начинается с озноба, высокой лихорадки (при анаэробной легочной инфекции ознобы редки), которая может быть умеренная, а затем гектическая, с потрясающими ознобами и проливными потоми.
Боль в грудной клетке на стороне поражения, усиливающаяся при дыхании. Кашель сухой, надсадный, иногда с малым количеством мокроты, часто с неприятным запахом. При анаэробной инфекции гнилостный запах может ощущаться на некотором расстоянии от больного.
Одышка при минимальной нагрузке.
Общие признаки связаны с интоксикацией: слабость, адинамия, отсутствие аппетита, сердцебиение.
· при осмотре – состояние больного тяжелое. Пораженная сторона грудной клетки отстает в акте дыхания,
· при пальпации — голосовое дрожание ослабленное;
· при перкуссии — притупление или укорочение перкуторного звука;
· при аускультации — дыхание ослабленное, над пораженным участком выслушиваются мелко — и средне-пузырчатые влажные хрипы. Нередко выслушивается шум трения плевры. ССС — тахикардия, АД может снижаться вплоть до коллапса. Отмечается поражение почек — снижается диурез. ЦНС — бред, галлюцинации.
Дополнительные исследования в этот период.
В анализах крови — лейкоцитоз до 15 . 10 9 /л со сдвигом формулы влево, СОЭ ускорено, более 40 мм/час, анемия.
В анализах мочи — умеренная протеинурия.
На рентгенограммах — массивное гомогенное затемнение пораженного отдела легкого.
Второй период — наступает на второй неделе от начала болезни, после прорыва гнойника в бронх. После приступа кашля внезапно больной откашливает большое количество гнойной с неприятным, зловонным запахом мокроты, «полным ртом», до 100 — 500 мл, иногда с примесью небольшого количества крови. Иногда опорожнению гнойника предшествует неприятный запах изо рта. Мокрота по цвету серо-зеленого или зеленого цвета, при стоянии образует три слоя: верхний — пенистый, второй — желтого цвета, серозный, нижний — состоящий из гнойного детрита и обрывков распавшейся легочной ткани. Может быть и двухслойной — серозная жидкость + гной. За сутки мокроты может отходить от 50 мл до 1000 мл. После прорыва гнойника самочувствие больного улучшается: температура тела снижается, уменьшаются боли, одышка, появляется аппетит, уменьшается адинамия.
Объективные данные в этот период. Внешний вид больного — сохраняется вид лихорадящего больного.
· При осмотре грудной клетки — умеренное отставание пораженной стороны;
· при пальпации — над пораженным участком определяется болезненность (симптом Крюкова), голосовое дрожание зависит от локализации процесса — или усилено при периферическом расположении процесса, или не изменено — при глубоком расположении гнойника.
· При перкуссии — над полостью тимпанит при неглубокой локализации.
· При аускультации — дыхание может быть бронховезикулярным, а при крупных полостях (до 6см и более в диаметре) — с амфорическим оттенком при сообщении полости абсцесса с бронхом. На ограниченном участке вокруг полости (или очага воспаления) выслушиваются звонкие влажные хрипы.
ССС — тахикардия уменьшается, АД нормализуется. Нет угрозы анурии.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8139 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Опросите больного с абсцессом легких и выявите жалобына кашель со скудной мокротой слизисто-гнойного характера, озноб, лихорадку, вначале ремитирующую, затем гектическую с большими колебаниями температуры в течение суток, общую слабость, смешанную одышку, иногда боль в грудной клетке (при поверхностном расположении абсцесса), характерные для Iстадии абсцесса до его вскрытия. Выявите жалобы на сильный кашель с отделением большого количества («полным ртом») гнойной мокроты, некоторое уменьшение симптомов интоксикации (лихорадка, озноб и др.), что характерно для IIстадии абсцесса после его вскрытия.
Соберите анамнез у больного с абсцессом легких:развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Возможно развитие абсцесса гематогенным или лимфогенным путем вследствие заноса инфекции в легкие из отдаленного гнойного очага в организме. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, СКВ с преимущественным поражением легких. В развитии абсцесса легких выделяют два периода: начальный (Iстадия) — до вскрытия абсцесса, когда полость, окруженная зоной перифокального воспаления, заполнена гноем и второй период (IIстадия) — после вскрытия, кори имеется воздушная полость (может быть частично заполнена гноем), сообщающаяся с бронхом.
Проведите общий осмотр больного:у больных абсцессом легких определяется febrisremittens, затем febrishectica; наблюдается лицо лихорадящего больного; цианоз; во IIстадии заболевания иногда появляется бледность кожных покровов из-за развития железодефицитной анемии. Может отмечаться истощение больного, вынужденное положение на больном боку, а также симптом «барабанных палочек» и «часовых стекол» (при хроническом абсцессе легких).
Проведите исследование органов дыхания.Для выявления синдрома полости объективными методами должны иметь место следующие данные:
1) полость в легких должна иметь размер не менее 5 см в диаметре;
2) полость должна быть расположена вблизи грудной стенки не глубже 7 см от поверхности;
3) окружающая полость легочная ткань должна быть уплотненной;
4) стенки полости должны быть тонкими;
5) полость должна сообщаться с бронхом и содержать воздух.
• При осмотре грудной клетки выявляется отставание пораженной стороны в акте дыхания.
• При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне при поверхностном расположении абсцесса вследствие вовлечения в воспалительный процесс остальной плевры. Голосовое дрожание в Iстадии абсцесса при его больших размерах и поверхностном расположении ослаблено, а при наличии выраженного, перифокального воспаления может быть усилено, при глубоком расположении — не изменено. После вскрытия абсцесса голосовое дрожание усилено.
• При перкуссии грудной клетки определяется тупой или притупленный звук (до вскрытия абсцесса), тимпанический звук или его разновидности (звук треснувшего горшка, металлический звук) — после вскрытия абсцесса.
• Аускулыпативно в Iстадии абсцесса выслушивается ослабленное везикулярное дыхание (при большом поверхностно расположенном абсцессе), жесткое дыхание (при выраженном перифокальном воспалении)или неизмененное везикулярное дыхание при глубоком расположении абсцесса. После вскрытия абсцесса выслушивается амфорическое (бронхиальное) дыхание, большое количество влажных звонких средне- и крупнопузырчатых хрипов на ограниченном участке. При наличии в полости воздуха и жидкости можно определить шум плеска Гиппократа и шум падающей капли. Бронхофония будет изменяться аналогично голосовому дрожанию.
При лабораторном исследовании:
В крови выявляется нейтрофильный лейкоцитоз 15-25х109 /л со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/час, токсическая зернистость нейтрофилов. Во IIстадии абсцесса при тяжелом течении заболевания развивается железодефицитная анемия (снижение гемоглобина, эритроцитов, цветового показателя, микроцитоз, гипохромия, анизоцитоз, пойкилоцитоз и др.).
Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляется большое количество лейкоцитов, эритроциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, пробки Дитриха.
В анализе мочи может наблюдаться умеренная протеинурия до 0,33 %.
Рентгенологическая картинаабсцесса в первом периоде до его вскрытия ничем не отличается от обычной пневмонии и характеризуется крупноочаговыми затемнениями с неровными краями и нечеткими контурами. Рентгенологическое исследование после опорожнения абсцесса дает картину просветления (нередко с горизонтальным уровнем жидкости), на фоне затемнения (пневмоническая инфильтрация) с нечеткими наружными контурами.
источник
Абсцесс— это гнойное расплавление легочной ткани с тенденцией к ограничению от здоровой части. Он развивается как осложнение воспалительного процесса в легких.
Этиология и патогенез. Нагноение в легких чаще всего возникает после пневмонии, бронхоэктазии, закупорки бронха опухолью и др. В начале процесса появляется воспалительная инфильтрация легочной ткани, которая не рассасывается, развивается нагноение с образованием ограниченного гнойника (абсцесса). Содержимое гнойника прорывается либо в бронх (чаще), либо в плевральную полость (редко).
Клинические проявления
Жалобы. В течение абсцесса различают два периода — до и после прорыва в бронх. В начале заболевания больные жалуются на боль в боку, сухой кашель, плохое самочувствие. Температура повышается до 40°, причем наблюдаются большие колебания утром и вечером, падение температуры сопровождается проливным потом.
Второй период характеризуется прорывом гнойника в приводящий бронх и выделением большого количества мокроты («полным ртом»). При абсцессе мокрота при стоянии разделяется на несколько слоев, зловонна.
После прорыва мокроты в бронх температура и лейкоцитоз нормализуются, самочувствие больных улучшается, появляется аппетит. Кашель становится продуктивным. После прорыва абсцесса иногда наблюдаются периоды улучшения и ухудшения самочувствия. Ухудшение вызывается закупоркой дренирующего бронха и задержкой гнойного содержимого. В целях облегчения выделения гноя из полости рекомендуют лежать на здоровом боку, при расположении гнойника в верхних долях мокрота лучше отходит при лежании на животе.
Осмотр. Кожные покровы бледные, возможно отставание пораженной половины грудной клетки при дыхании, тахипноэ.
Пальпация. В первый период (до вскрытия абсцесса) – усиление голосового дрожания над очагом.
Перкуссия. В первый период – притупление перкуторного звука над поражением. После вскрытия определяется тимпанит с металлическим оттенком (при большой полости) или коробочный звук (при более мелкой полости).
Аускультация В первый период – ослабленное везикулярное дыхание, усиление бронхофонии, после вскрытия абсцесса в бронх – амфорическое дыхание (при крупной полости).
Лабораторные данные. Отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево и ускорение СОЭ.
При рентгенографическом исследовании до прорыва абсцесса выявляется участок равномерного затемнения с округлыми контурами и увеличение лимфатических узлов у корня легкого. После прорыва гнойника в бронх определяется овальной формы полость с четкими границами (рис.5), горизонтальным уровнем жидкости и газовым пузырем над ней.
Исходы и осложнения. Абсцесс в большинстве случаев поддается терапевтическому лечению и в течение 4-5 недель заканчивается выздоровлением. Среди осложнений можно отметить плевриты, в том числе гнойные, кровотечения. Серьезным осложнением является и пиопневмоторакс, который возникает в результате прорыва гнойника в полость плевры и сопровождается острой болью в боку, коллапсом, иногда со смертельным исходом.
Рис. 5. Абсцесс правого легкого
Другие причины формирования полости в легком: туберкулез легких (туберкулезная каверна), распад опухоли легкого, кисты легких.
Выберите один или несколько правильных ответов
1. ПЕРКУТОРНЫЙ ЗВУК НАД ГЛАДКОСТЕННОЙ ПОЛОСТЬЮ, БОЛЬШИХ РАЗМЕРОВ, ИМЕЮЩЕЙ СВОБОДНОЕ СООБЩЕНИЕ С БРОНХОМ, ИМЕЕТ СЛЕДУЮЩИЙ ХАРАКТЕР
3) звука треснувшего горшка
2. БОЛЬ В ПРАВОЙ ПОЛОВИНЕ ГРУДНОЙ КЛЕТКИ, УСИЛИ-ВАЮЩАЯСЯ ПРИ ГЛУБОКОМ ВДОХЕ И СОПРОВОЖДАЮЩАЯСЯ СУХИМ КАШЛЕМ НА ВЫСОТЕ ВДОХА. ЭТО
1) воспаление трахеи (трахеит)
2) воспаление плевры (сухой плеврит)
3) поражение межреберных мышц и нервов
4) перенапряжение дыхательных мышц (диафрагмы) при кашле, (мышечные боли)
3. ТИМПАНИЧЕСКИЙ ПЕРКУТОРНЫЙ ЗВУК НАБЛЮДАЕТСЯ ПРИ
1) компрессионном ателектазе
5) полости в легком, сообщающейся с бронхом
4. ОСЛАБЛЕНИЕ ГОЛОСОВОГО ДРОЖАНИЯ ВОЗНИКАЕТ ПРИ
5. ПОСЛОЙНОЕ РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ЛЕГКИХ
6. СКОПЛЕНИЕ ВОЗДУХА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ НАЗЫВАЕТСЯ
7. ПРИ ПНЕВМОТОРАКСЕ ПЕРКУТОРНЫЙ ЗВУК
8. ПОВЫШЕННАЯ ВОЗДУШНОСТЬ ЛЕГКИХ — ЭТО
9. ПРИ МАССИВНОМ ПЛЕВРАЛЬНОМ ВЫПОТЕ ОДНОМОМЕНТНО МОЖЕТ БЫТЬ УДАЛЕНО ЖИДКОСТИ
10. ВНЕЗАПНОЕ ВЫДЕЛЕНИЕ БОЛЬШОГО КОЛИЧЕСТВА ЗЛОВОН-НОЙ МОКРОТЫ ХАРАКТЕРНО ДЛЯ
3) бронхоэктатической болезни
5) обструктивного бронхита
11. КРОВОХАРКАНЬЕ ВОЗМОЖНО ПРИ ЗАБОЛЕВАНИИ ЛЁГКИХ
12. ПРИ СИНДРОМЕ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ ПЕРКУТОРНЫЙ ЗВУК
13. ПРИ СИНДРОМЕ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ ОРГАНЫ СРЕДОСТЕНИЯ
2) смещаются в здоровую сторону
3) смещаются в больную сторону
14. МОКРОТА ПРИ АБСЦЕССЕ ЛЕГКОГО
1) прозрачная, стекловидная
15. БОЛЬНОЙ ПРИ СУХОМ ПЛЕВРИТЕ ЖАЛУЕТСЯ НА
1) лихорадку, боли в грудной клетке при кашле и дыхании, сухой кашель
2) лихорадку, кашель с обильной зловонной мокротой
3) боли в грудной клетке при физической нагрузке
5) одышку и кашель при горизонтальном положении тела
16. ФАКТОР, СПОСОБСТВУЮЩИЙ РАЗВИТИЮ ПЛЕВРИТА
17. РЕНТГЕНОЛОГИЧЕСКИ ПРИ ПЛЕВРИТЕ ВЕРХНИЙ ДУГООБРАЗ-НЫЙ УРОВЕНЬ ЭКССУДАТА НОСИТ НАЗВАНИЕ
18. БРОНХОФОНИЯ ПРИ СИНДРОМЕ ЗАКРЫТОГО ПНЕВМО-ТОРАКСА__________
19. ПЛЕВРАЛЬНАЯ ПУНКЦИЯ ПРОВОДИТСЯ ПО_____ЛИНИИ В _____МЕЖРЕБЕРЬЕ
20. ПЛЕВРАЛЬНЫЙ ВЫПОТ МОЖЕТ БЫТЬ ЭКССУДАТОМ И _______
Дата добавления: 2015-02-13 ; просмотров: 1593 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Несмотря на активное развитие медицины, абсцесс по прежнему остается весьма распространенной патологией и встречается достаточно часто. Что представляет собой абсцесс и каковы причины его возникновения? Можно ли самостоятельно диагностировать данную патологию или рекомендуется обращение к специалисту? Какими методами следует оказывать помощь пациенту и каков прогноз течения болезни?
Абсцесс, по мнению специалистов, представляет собой гнойник или же нарыв. Его образование связано с повреждением кожных покровов или слизистых оболочек и развитием патогенной микрофлоры в организме человека. Будучи локализованным в определенным органе или ткани, такой процесс сопровождается гнойным воспалением.
Специалисты на основании длительных клинических исследований разработали классификацию данного заболевания. Она базируется на определении степени развития воспалительного процесса, а также длительности течения и характеру его интенсивности.
По степени развития патологии:
• Острая форма. О таком состоянии врачи говорят в том случае, если отмечается активная стадия воспалительного процесса, сопровождающаяся образованием гнойного содержимого;
• Хроническая форма. Если в течении длительного промежутка времени гнойный воспалительный процесс не поддается полному излечению, то врачи говорят о развитии хронического абсцесса. Такое развитие наиболее характерно для абсцесса легкого или печени. 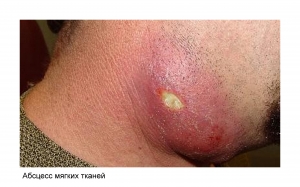
• Дугласова пространства;
• Брюшной полости;
• Заглоточный;
• Межкишечный;
• Мягких тканей;
• Мозга;
• Паратонзиллярный;
• Ротовой полости (зуба или десны);
• И т.д.
Следует понимать, что каждый из вышеперечисленных абсцессов имеет определенную симптоматику. Часть признаков характерна и может служить для дифференциальной диагностики заболевания, а некоторые присущи многим патологическим процессам. Именно поэтому проводить обследование и ставить диагноз должен исключительно специалист.
Симптоматика патологического процесса зависит от формы течения заболевания, а также от места локализации.
• Абсцесс, локализованный на кожных покровах. Его симптомами станет местное повышение температуры, а также четкое ограничение пораженной зоны. Организм самостоятельно формирует вокруг очага поражения соединительнотканную оболочку, обеспечивая защиту окружающих тканей от попадания гнойного содержимого. Острая форма характеризуется быстрым нарастанием давления внутри нарыва и существует вероятность прорыва защитной оболочки. В этом случае происходит выход гнойного содержимого. Болезненность и покраснение (гиперемия) тканей свидетельствуют о развитии воспаления;
• Абсцесс брюшной полости. При данной локализации воспалительного процесса симптоматика вначале развития патологии будет нечеткой. Повышается температура, появляется тахикардия и озноб. В дальнейшем развивается кишечная непроходимость в сочетании с напряжением передней брюшной стенки и болями;
• Абсцесс дугласова пространства. В большинстве случаев связан с наличием аппендицита и не имеет ярко выраженной симптоматики. Учащенное мочеиспускание, боли, локализованные в нижней части живота, понос, чувство тяжести и распирания — вот основные признаки, которые помогут специалисту заподозрить абсцесс;
• Абсцесс кишечника диагностировать непросто и врачам часто требуются дополнительные лабораторные и аппаратные методики для постановки точного диагноза. Его наличие сопровождают асимметричные боли, при пальпации прощупывается неподвижное образование, повышение температуры и напряжение брюшных мышц;
• Абсцесс легкого. Его сопровождает повышение температуры, точечная боль при дыхании, выделение мокроты, имеющий неоднородный характер. Характерным симптомом является наличие лающего кашля, который сопровождается резким увеличением количества выделяемой мокроты в момент смены положения тела пациента;
• Абсцесс печени. Боль при данной локализации нарыва проявляется исключительно при крупных очагах нагноения и на более поздней стадии развития. Основными симптомами станут тошнота, слабость, потливость, повышение температуры и снижение аппетита. При пальпации печени может отмечаться увеличение ее размеров и болезненность;
• Абсцесс десны характеризуется повышением температуры, болезненностью, наличием инфильтрата, отеком и покраснением очага поражения.
Учитывая, что симптоматика абсцесса сходна с признаками других заболеваний, специалисты рекомендуют обращаться к врачам, дабы не пропустить развитие абсцесса и не допустить его перехода в хроническую форму.
В зависимости от места локализации нарыва, а также от общего состояния организма пациента, от наличия сопутствующих заболеваний и использования лекарственных средств для лечения других патологий, специалисты выделяют несколько наиболее характерных осложнений:
• Флегмона. Она возникает в том случае, если прорыв защитной капсулы происходит не в полость какого-либо органа (желудок, кишечник, легкое), а также на поверхность слизистой оболочки или кожного покрова, а в окружающие ткани. Разлитое воспаление гнойного характера носит название флегмоны. Флегмона может развиться как при абсцессе, расположенном на внутренних органах, так и на ягодице после укола;
• Сепсис. Это следующая стадия осложнения, возникшая в результате несвоевременного обращения к специалисту и отсутствия должного курса лечения. После возникновения флегмоны гнойный воспалительный процесс активно развивается в окружающих тканях и постепенно охватывает довольно обширное пространство. Сепсисом врачи называют заражение крови, возникающее при попадании патогенной микрофлоры и гнойного содержимого абсцесса в кровяное русло.
Только точная диагностика и назначение соответствующего лечения, а также четкое следование указаниям врача поможет избежать осложнений и восстановить здоровье пациента. В противном случае, последствия могут быть весьма плачевными.
Специалисты говорят о том, что развитие абсцесса напрямую связано с попаданием в организм патогенной микрофлоры. На фоне снижения иммунитета, различных заболеваний и сильного стресса у человека снижается защитная функция кожного покрова . Также причинами абсцесса могут стать незначительные травмы кожи и слизистых оболочек.
Нарушение защитного барьера приводит к свободному проникновению в организм патогенной микрофлоры, в частности стрепто- и стафилококков. Причинами возникновения абсцессов печени, легких и других внутренних органов могут стать как внешние повреждения (занозы, ссадины кожи), так и недолеченные воспалительные процессы, протекающие в других органах. Гноеродные микробы попадают в легкие, мозг, печень, почки по кровеносным или же лимфатическим сосудам.
В зависимости от места локализации, специалисты применяют различные методики, помогающие диагностировать данную патологию. Рассмотрим наиболее популярные и востребованные, дающие максимально эффективный и точный результат:
• Абсцессы брюшной полости. Для их диагностики применяется метод контрастного исследования состояния ЖКТ, УЗИ, обзорная рентгеноскопия и компьютерная томография;
• Абсцесс легкого предусматривает в качестве наиболее распространенных методов диагностик выполнение рентгеновского снимка в двух плоскостях, а также проведение компьютерной томографии. В некоторых случаях используется биопсия для дифференциального диагноза абсцесса с распадающейся опухолью. Проведение бронхоскопии с одновременным взятием гноя для бактериологического исследования позволяет максимально эффективно подобрать курс антибиотиков для последующего лечения; 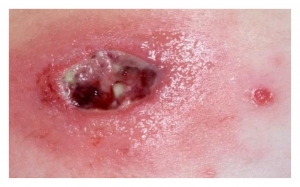
• Абсцесс мозга диагностируют при помощи компьютерной томографии;
• Абсцесс печени. В этом случае незаменимую информацию для постановки диагноза дает классическая пальпация, а также развернутая лейкоцитарная формула. Использование ультразвукового исследования позволяет установить наличие очага воспаления и место его локализации.
Как лечить нарывы? Для успешного и максимально быстрого лечения абсцессов мягких тканей и десен, а также остальных типов патологии используется хирургический метод. Его широкое применение объясняется тем, что полное очищение очага поражения от гнойного содержимого наиболее эффективно при проведении вскрытия нарыва. Операция остается самым эффективным методом лечения на протяжении долгих лет.
При лечении абсцессов брюшной полости специалисты обеспечивают доступ к очагу поражения, вскрывают и промывают нарывы, а также проводят дренирование образовавшейся полости. Установка дренажа позволяет в течении нескольких суток осуществлять удаление появляющегося содержимого и, при необходимости, поддерживать высокую концентрацию лекарственных веществ внутри нарыва.
При лечении абсцесса печени, учитывая специфику расположения нарыва и физиологическую функцию, выполняемую данным органом, поддержание надлежащей концентрации действующего вещества осуществляется установление катетера в печеночную артерию или же пупочную вену.
Выбор антибиотиков для лечения абсцессов печени и легкого должен выполняться на основании проведенной диагностики биологического материала, полученного при биопсии или же аспирации гнойного содержимого нарыва. Проведение посевов и определение чувствительности патогенной микрофлоры помогает подобрать наиболее эффективные препараты, способные справится с инфекцией в максимально сжатые сроки.
Для лечения абсцессов локализованных на кожных покровах активно используются мази, в состав которых также входят антибиотики.
Для того, чтобы не допустить развитие гнойного воспалительного процесса, специалисты советуют тщательно обрабатывать все повреждения кожного покрова, а также незамедлительно обращаться к врачу при малейших признаках недомогания. Недолеченные хронические инфекции также могут стать основой для возникновения нарывов.
Стрессы, снижение иммунитета, хроническая усталость, нарушения гормонального фона, бессонница, сидячий образ жизни и неправильный рацион питания способствует снижению защитных сил организма. Следовательно, он перестает активно сопротивляться попавшей в него инфекции и вероятность развития гнойного процесса увеличивается в несколько раз.
Прогулки на свежем воздухе, гигиена, грамотно организованное питание, своевременная диспансеризация помогут сохранить здоровье.
Следует понимать, что абсцесс относится к хирургической патологии, поэтому самостоятельно выдавливать или вскрывать его нельзя. В то же время, никто не запрещает ускорять процесс «созревания» нарыва.
Сделать это можно при помощи примочек. Холодные или горячие компрессы могут нанести непоправимый вред пациенту.
Опытные травники рекомендуют примочки из:
• Кашицы алоэ. Листья и сок алое, перетертые до однородной массы, прикладывать на абсцесс и накрывать сверху повязкой. Менять ее следует двукратно в сутки. Растение не поливать перед забором листьев в течении трех-четырех суток;
• Мелко натертый репчатый лук, доводят до состояния кашицы и прикладывают в виде повязки. Менять ее следует не реже одного раза в 4-5часов;
• Хлеб и капустные листья. Распаренный хлеб разминают в кашицу, а затем прикладывают на место абсцесса, сверху закрывая капустными листьями и оставляют на несколько суток;
• Мед в равных долях смешивают с мазью Вишневского, и спиртом. Прикладывают к очагу поражения под повязку на ночь.
Перед использованием средств народной медицины необходимо проконсультироваться со специалистом и уточнить состав для предупреждения развития аллергических реакций.
источник
Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.
Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань.
Патогенез. Проникновения микроорганизмов в легочную ткань недостаточно для формирования абсцесса. Это заболевание часто развивается у лиц, злоупотребляющих алкоголем, поскольку у них имеются все факторы, предрасполагающие к развитию заболевания.
Клиника. Состояние больного чаще тяжелое, обусловлено значительной гнойной интоксикацией. Опрос позволяет выявить возможную причину заболевания и выяснить жалобы. Жалобы обусловлены как симптомами интоксикации (общие), так и местным процессом в легочной ткани. Общие жалобы включают в себя появление лихорадки, чаще значительной, гектического характера, с потрясающими ознобами. Интоксикация вызывает снижение работоспособности, утомляемость, сонливость, головную боль. Местные жалобы, обусловленные появлением очага расплавления легочной ткани, включают в себя боли в грудной клетке, особенно при глубоком дыхании, одышку вследствие выключения части легкого из дыхания (она усиливается при активных действиях), кашель – сухой, редкий. После образования абсцесса он может прорваться в бронх, плевральную полость, гной может обсеменить легочную ткань.
В момент прорыва абсцесса больной ощущает боль в грудной клетке, более выраженную при прорыве его в плевральную полость. В этом случае присоединяются симптомы эмпиемы плевры (гнойного плеврита). Более благоприятным вариантом развития является создание естественного дренажа абсцесса.
Обильное количество зловонной гнойной мокроты отходит «полным ртом». Общее состояние больного после этого значительно улучшается – купирование гнойного процесса приводит к снижению болевых ощущений, уменьшению лихорадки, интоксикации, появлению аппетита.
Осмотр. Определяют отставание пораженной половины грудной клетки в акте дыхания, количество дыхательных движений составляет 20 и более. Кожные покровы могут быть бледными, возможен акроцианоз.
Перкуссия. Формируется абсцесс, над ним перкуторный звук притупленный; после вскрытия определяются тимпанит или металлический перкуторный звук (при больших размерах полости).
Пальпация. Усиление голосового дрожания (до вскрытия).
Аускультация. Ослабленное везикулярное дыхание, усилена бронхофония. После вскрытия определяются звучные влажные хрипы, амфорическое дыхание.
Рентгенологическое исследование. До вскрытия абсцесса определяется участок равномерного затемнения с нечеткими округлыми контурами, после вскрытия – полость с четкими границами с горизонтальным уровнем жидкости.
Бронхиальная астма – инфекционно-аллергическое заболевание, основным признаком которого является появление приступов бронхоспазма (удушья), купирующихся полностью или частично самостоятельно или после приема лекарственных препаратов.
Этиология и патогенез. Непосредственно причиной заболевания является измененная реактивность бронхов. Это означает, что под воздействием аллергических или иных неспецифических факторов происходят активация прессорных механизмов гладких мышц бронхов и бронхоспазм, что клинически проявляется классическим приступом удушья. В сенсибилизированном организме больного реализуются аллергические реакции I, III, IV типов. Основное значение придается аллергическим реакциям немедленного типа. Помимо аллергических механизмов, у больного нарушается баланс между прессорными и депрессорными механизмами, в гладких мышцах происходит накопление цГМФ, простагландинов F2a, Са, повышается тонус парасимпатической нервной системы. Все это может привести к развитию бронхоспазма. Как правило, у одного больного преобладает какой-то один механизм.
Клиника. Основным проявлением заболевания является приступ бронхоспазма. Он имеет три периода: период предвестников, период разгара и период разрешения. Первый период возникает после контакта организма с веществом-аллергеном либо неспецифическим провоцирующим агентом. Появляются жалобы на заложенность и (или) зуд носа, возможны кашель, чиханье, появляются затруднение дыхания, ощущение нехватки воздуха. Постепенно появляется
кашель, мокрота не отходит, она очень вязкая. Фаза разгара приступа: грудная клетка находится в положении максимального вдоха, появляется одышка, больной шумно выдыхает воздух, так что хрипы становятся слышны на расстоянии от больного. Кожные покровы больного цианотичны, в акте дыхания участвуют дополнительные мышцы – межреберные, шеи, шейные вены наполняются кровью, крылья носа раздуваются, лицо становится одутловатым. В период обратного развития приступа состояние больного облегчается, начинает отходить мокрота, имеющая стекловидный характер, однако ощущение нехватки воздуха проходит, дыхание облегчается.
Перкуссия. В момент разгара приступа отмечается коробочный звук вследствие максимального наполнения легких воздухом. Границы легких смещены книзу, подвижность нижнего легочного края значительно снижена, что объясняется нахождением легких в положении максимального вдоха. За счет этого границы относительной тупости сердца смещаются, зона абсолютной тупости сердца значительно уменьшается.
Аускультация. Определяются ослабленное везикулярное дыхание за счет повышенной воздушности легочной ткани, значительное количество сухих свистящих хрипов.
Аускультация сердца. Тахикардия, тоны сердца приглушены, гипертензия по малому кругу кровообращения объясняет появление акцента II тона над легочной артерией.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс легкого – это тяжелое заболевание, характеризующееся формированием гнойной полости в легком, склонное к прогрессированию, развитию осложнений и хронизации [2].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| J85.1 | Абсцесс легкого с пневмонией | 32.00 32.304 | Резекция легких и бронхов Торакоскопическая резекция легкого (кист, доброкачественных опухолей), ушивание разрыва |
| J85.2 | Абсцесс легкого без пневмонии | ||
| J85 | Абсцесс легкого и средостения | ||
| J85.0 | Гангрена и некроз легкого | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: пульмонологи, терапевты, врачи общей практики, хирурги, врачи скорой медицинской помощи, торакальные хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| По виду абсцесса | По происхождению | По тяжести | По виду возбудителя | По локализации | По клинико-рентгенологической характеристике |
| Острый гнойный | Воспалительный | Легкий | Стафилококковый | Односторонний | Деструктивно-пневмонический |
| Гангренозный | Травматический | Средней тяжести | Стрептококковый | Двусторонний | Перифокально-полостной. |
| Гангрена легкого | Инфарктно-эмболический | Тяжелый | Пневмококковый | Одиночный | Кистоподобный |
| Септический | Осложненный | Протейный | Множественный | Туморозный | |
| Аспирационный | Неосложненный | Клебсиеллезныцй | Центральный | — | |
| Нагноение видоизмененный полости | — | Синегнойный | Периферический | — | |
| — | — | Полимикробный | — | — | |
| — | — | Анаэробный | — | — |
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнез
Жалобы:
· повышение температуры тела выше 38˚С, озноб;
· снижение аппетита;
· снижение массы тела;
· боли в грудной клетке (длительные, тупые, ноющие, сопровождаются чувством тяжести и распирания связанные с дыханием).
Анамнез:
· чаще встречается у мужчин, в соотношении с женщинами 10:1. Возраст пациентов составляет преимущественно 20-45 лет.
· не разрешившаяся пневмония (70%);
· аспирация желудочным содержимым при угнетении сознания (медикаментозном, алкогольном опьянении, коматозном состоянии) (17,9%);
· деструктивный процесс в легких (сепсиса при заносе инфицированных эмболов гематогенно в легочную ткань из первичного гнойного очага (8%); травма груди с образованием внутрилёгочных гематом и их инфицированием (1,2%). [2,3,4].
Факторы риска:
· алкоголизм, наркомания, курение;
· хронический бронхит;
· бронхоэктазы;
· бронхиальная астма;
· пневмосклероз;
· сахарный диабет;
· длительный прием гормонов;
· позднее обращение за медицинской помощью.
Физикальное обследование:
1 фаза – Острая инфекционная воспаления и гнойно-некротическая деструкция:
· болезненные непродуктивные кашли;
· возможно кровохарканье в виде прожилок.
2 фаза – После прорыва абсцесса в бронх:
· выделение большого количества (от 100 до 1500 мл в сутки) гнойной мокроты с ихорозным запахом.
NB! В этот период отмечается уменьшение интоксикации, улучшение общего состояния больного, формирование четко обозначенной полости распада в легком с воздушно-жидкостным уровнем, занимающим 1|3 объёма полости.
При периферической локализации абсцесса в плевральную полость с развитием пиопневмоторакса:
· боли при пальпации грудной клетки;
· притупление перкуторного звука и отсутствие дыхательных шумов на стороне поражения.
Лабораторные исследования:
· ОАК – высокий лейкоцитоз, со сдвигом лейкоцитарной формулы влево, СОЭ увеличивается от 20-40 мм/ч;
· биохимический анализ крови – наблюдается гипопротеинемия, за счет снижения уровня альбумина, гипохолестеринемия, снижение уровня протромбина, трансаминаз и фибриногена;
· ОАМ – характерна микрогематурия, цилиндрурия, лейкоцитурия, бактериаурия, а также гипо- изостенурия;
· бактериологический анализ мокроты — определение патогенной микрофлоры и ее чувствительности к антибиотикам. При абсцессе лёгкого доминируют кокковые микроорганизмы: Staphylococcus aureus (75%), Streptococcus haemoliticus (10%), Pneumococcus (10%). Реже обнаруживаются грамотрицательные бактерии : Esherichia coli (8%), Pseudomonas aeruginosa (7%), Proteus species(4%), Klebsiella pneumonia (4%). В монокультуре микроорганизмы высеваются в 65%, различные их ассоциации – в 35%. В мокроте могут присутствовать анаэробные бактерии, которые высеваются на специальных средах в анаэробных условиях.
Инструментальные исследования:
· рентгенологическая картина:
— в 1 фазе — наличие массивной инфильтративной тени в легком с вовлечением междолевой плевры (типа перициссурита), либо поражение всей доли (типа лобита);
— во 2 фазе – появление полости распада с уровнем жидкости и перифокальной инфильтрацией. Внутренний край полости неровный, в полости могут содержаться секвестры. Имеется «дорожка» по направлению к корню.
При переходе в хроническую форму абсцесса легких:
· внутренний край полости сглаживается стенка утолщается, в окружающей легочной ткани формируется фиброз, уровень жидкости сохраняется/исчезает только на дне.
Клинико-рентгенологические типы абсцесса легкого [5]:
— первый тип – деструктивно-пневмонический, характеризуется выраженной инфильтрацией легочной ткани, на фоне которой имеются множественные полости распада небольших размеров (22,3%);
— второй тип – перифокально-полостной, он представлен четко обозначенной полостью больших размеров с уровнем жидкости. Нередко полость имеет плевро-легочный характер, перифокальная инфильтрация распространяется на рсстояние 3-6 см от стенки абсцесса, прослеживается «дорожка» к корню (65,4%);
— третий тип – кистоподобный, преобладает деструктивная реакция в легочной паренхиме с нарушением проходимости дренирующего бронха, что способствует формированию тонкостенной полости, содержащей небольшое количество жидкости. Перифокальная инфильтрация не выражена (4,0%);
— четвертый тип – туморозный, особенностью которого является наличие фокусной тени с бугристыми контурами, так называемый блокированный абсцесс, напоминающий тумор (8,3%).
· фибробронхоскопия – до прорыва абсцесса в бронх слизистая бронхиального дерева ярко гиперемирована, отечная («пылающий эндобронхит»). После прорыва гнойника в бронх обнаруживается гнойный секрет в большом количестве, поступающий из бронха пораженной доли («гнойный панбронхит»).
Диагностический алгоритм:
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза.
Медикаментозное лечение: нет.
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК для определения общей воспалительной реакции со стороны гемограммы;
· ОАМ для установления интоксикационного нефрита;
· определение группы крови по системе АВ0 с целью возможной гемотрансфузии;
· определение резус фактора крови во время операции, либо при развитии легочного кровотечения;
· кровь на электролиты – для коррекции нарушение электролитного обмена;
· обзорная рентгенография органов грудной клетки – с целью диагностики легочной деструкции;
· микробиологическое исследование мокроты (или мазок из зева) и определение чувствительности к антибиотикам – для верификации вида возбудителя и его чувствительности к антибактериальным препаратам.
Перечень дополнительных диагностических мероприятий:
· ЭКГ для исключения сердечной патологии;
· анализ крови на ВИЧ методом ИФА – для исключения инфицированности вирусом;
· микрореакция на сифилис – для исключения заболевания;
· определение HBsAg в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО) – для диагностики синдрома диссиминированого внутрисосудистого свертывания крови;
· КТ органов грудной клетки – подтверждение наличия полости деструкции легкого, распространённости процесса, связь с окружающими органами и внешней средой, ограниченность (УД1, А);
· ФБС – определение степени эндобронхита;
· УЗИ органов брюшной полости с целью выявления интоксикационного поражения печени и селезенки
· диагностическая торакоскопия – в случаях коллапса/ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабактериальных препаратов, закрытия свища.
· спирография – для оценки функции внешнего дыхания;
· МРТ органов брюшной полости – при наличии свища между плевральной и брюшной полостью/полым органом брюшной полости, а также при подозрении на перитонит;
· микробиологическое исследование экссудата экссудата из плеврального дренажа и определение чувствительности микрофлоры к антибиотикам;
· УЗИ плевральной полости – с целью диагностики плеврита;
· пункция плевральной полости – с целью эвакуации содержимого, оценки его состава, визуальной характеристики, цитологического и бактериологического исследования.
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс легкого | Наличие полости распада в легком | КТ-грудного сегмента | С уровнем жидкости и перифокальной инфильтрацией |
| Инфильтративный туберкулез в фазе распада | Наличие инфильтрата с деструкцией | КТ-грудного сегмента | Отсутствие жидкости в полости распада, наличие очагов обсеменения |
| Распадающаяся форма рака легкого | Выявление полости распада в легком | КТ-грудного сегмента и ФБС | Подрытый внутренний край полости, наличие опухоли заинтересованного бронха |
| Вскрывшаяся эхинококковая киста | Кистоподобная полость в легком | КТ-грудного сегмента | Равномерно утолщенная стенка полости, наличие в ней спавшейся хитиновой оболочки паразита (симптом «волны») |
| Буллезная эмфизема | Тонкостенные одиночные или множественные кисты заполненные воздухом | КТ-грудного сегмента | Расположение кист на поверхности легкого без перифокальной инфильтрации |
| Вторичный аспергиллез | Полость с утолщенными стенками | КТ-грудного сегмента, анализ мокроты на грибки | Присутствие полости грибкового тела, перемещающегося при изменении тела (симптом «погремушки»). Выявление друз грибков при микроскопии мокроты |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Альбумин человека (Albumin human) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Натрия ацетат (Sodium acetate) |
| Натрия хлорид (Sodium chloride) |
| Плазма нативная концентрированная |
| Протеин (Proteine) |
| Флуконазол (Fluconazole) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Тактика лечение при неосложненном течение абсцесса легкого в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозное лечение. При бактериальных абсцессах применяется назначение антибиотиков, в зависимости от вида возбудителя. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение:
Режим:
• III, I (в случае развитий осложнений легочного кровотечения, пиоторакса режим постельный).
Диета:
• стол № 15.
Медикаментозное лечение [22]:
Начинают с внутривенного лечения цефалоспоринов 2 и 3 поколения. В дальнейшем после получения результатов бактериологического исследования мокроты и определения чувствительности к антибиотикам проводят коррекцию антибактериальной терапии с учетом бактериограммы.
| № п/п | название МНН | доза | кратность способ введения продолжи тельность лечения | примеча ние | УД |
| Основные лекарственные средства | |||||
| Антибактериальная терапия по показаниям | |||||
| 1 | Цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] |
| 2 | Цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] |
| 3 | Цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] |
| 4 | Цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] |
| 5 | Гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] |
| 6 | Ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] |
| 7 | Левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки.В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А [12] |
| 8 | Меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] |
| 9 | Ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] |
| 10 | Метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] |
| 11 | Клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] |
Перечень основных лекарственных средств:
· цефтриаксон;
· цефотаксим;
· цефепим;
· цефазолин;
· гентамицин;
· ципрофлоксацин;
· левофлоксацин;
· меропенем;
· ванкомицин;
· метронидазол;
· клиндамицин.
Перечень дополнительных лекарственных средств:
· флуконазол.
Алгоритм действий при неотложных ситуациях [23]:
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация пульмонолога – в целях постановки диагноза и определения тактики лечения;
· консультация абдоминального хирурга – при наличии свищевого хода в брюшную полость для решения вопроса о хирургической тактики;
· консультация терапевта, кардиолога и других узких специалистов – по показаниям.
Профилактические мероприятия:
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Мониторинг состояния пациента: наблюдение профильными врачами по месту жительства.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: Тактика лечения в каждом случае определяется тяжестью течения заболевания и наличием осложнений. Возможно как консервативное, так и хирургическое лечение. Антибактериальная терапия назначается сразу после поступления больного в стационар. После выявления возбудителя заболевания и определения его чувствительности к противомикробным средствам проводят коррекцию антибиотической терапии. Антибиотики можно вводить и непосредственно в полость абсцесса легкого. Так, если абсцесс расположен на периферии легких и имеет большой размер, прибегают к пункции через переднюю грудную стенку. Дополнительно, проводится стимуляции иммунной системы, и переливание компонентов крови. Также применяют по показаниям антистафилококковый и/или γ-глобулин. Если консервативная терапия малоэффективна и не препятствует развитию осложнений, проводят хирургическое лечение в виде резекции части легкого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· далее – при гладком течении послеоперационного периода – свободный режим.
Диета:
· стол №15.
Медикаментозное лечение [22]: При абсцессе легкого назначают антибактериальную терапию до получения результатов бактериологического исследования эмпирически, не имея результатов чувствительности микрофлоры к антибиотикам.
Назначают антибиотики цефалоспоринового ряда (клиндомицин 600 мг внутри вено каждые 6-8 часов).
| № п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | примечание | УД | |
| Основные лекарственные средства | ||||||||
| Антибактериальная терапия по показаниям | ||||||||
| 1 | цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] | |||
| 2 | цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] | |||
| 3 | цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] | |||
| 4 | цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] | |||
| 5 | гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] | |||
| 6 | ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] | |||
| 7 | левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки. В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А[12] | |||
| 8 | меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] | |||
| 9 | ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] | |||
| 10 | метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] | |||
| 11 | клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] | |||
Перечень основных лекарственных средств:
Антибактериальная терапия:
• ампицилин;
• роцефин;
• цефтриаксон;
• цефотаксим;
• цефепим;
• цефазолин;
• гентамицин;
• ципрофлоксацин;
• левофлоксацин;
• меропенем;
• ванкомицин;
• метронидазол;
• клиндамицин;
Перечень дополнительных лекарственных средств:
При интоксикационном синдроме:
• раствор натрия хлора;
• натрия хлорида раствор сложный [калия хлорид + кальция хлорид + натрия хлорид];
• 5% глюкоза;
• натрия ацетат + натрия хлорид;
При гипопротеинемии:
• альбумин,
• протеин,
• плазма нативная концентрированная.
Хирургическое вмешательство
Санация трахеобронхиального дерева.
Показания для проведения процедуры/ вмешательства:
• диффузно-гнойный эндобронхит.
Противопоказания к процедуре/вмешательству:
• легочное кровотечение
Трансторакальная санация абсцесса легкого:
Показания для проведения процедуры/ вмешательства:
• трансформация острого абсцесса в хронический
Противопоказания к процедуре/вмешательству:
• поражение гнойно-деструктивным процессом контралатерального легкого, низкие показатели функции внешнего дыхания, сердечная недостаточность, тяжелое декомпенсированное состояние больного
Резекция легкого
Показания для проведения процедуры/ вмешательства:
• легочное кровотечение;
• пиопневмоторакс;
• гангрены легкого.
Противопоказания к процедуре/вмешательству:
• низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больного.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация торакального хирурга — при прорыве абсцесса в плевральную полость и развитии пиопневмоторакса для дренирования по Бюлау, а также в случаях трансформации острого абсцесса в хронический, для решения вопроса об оперативном лечении;
· консультация клинического фармаколога — с целью подбора адекватной терапии антибактериальными, патогенетическими и симптоматическими препаратами до, во время и после операции и на протяжении всего лечения;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
· в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого) — у оперированных больных полное расправление легкого, отсутствие жидкости в плевральной полости;
· рубцевание полости распада легкого, подтверждённое компьютерной томографией.
Дальнейшее ведение:
• рентгенологическое обследование легкого 1 раз в 6 месяцев в течение 2 лет, затем 1 раз в год;
• ограничение физических нагрузок в течение 3 месяцев.
Послеоперационное ведение включает мероприятия по предупреждению в зависимости от обширности патологического процесса и объема прогрессирования гнойно-деструктивного процесса в легком, профилактику пост резекционной эмпиемы плевры и бронхиального свища, для чего назначают антибиотики, аэрозольтерапию, общеукрепляющее лечение, дыхательную гимнастику, лечебную физкультуру. Через 1-1,5 месяца после операции пациентам рекомендуется санаторно-курортное лечение в профильных санаториях. Полная после операционная восстановление наступает через 3,5-4 месяцев в зависимости от обширности патологического процесса и объема перенесенной операции.
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет.
ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· хронический абсцесс легких.
Показания для экстренной госпитализации:
· острый гнойный/хронический абсцесс легкого с осложнениями в виде легочного кровотечения, пиопневмоторакса, с признаками интоксикации.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких, М., 261 с; 2) Колесников И.С., Лыткин М.И. Хирургия легких и плевры, Л., 1988, С. 186-227; 3) Алиев М.А. Справочник хирурга, Алматы, 1997, С. 228-229; 4) Путов Н.В., Левашев Ю.Н., Коханенко В.В. Пиопневмоторакс, Кишинев,1988, 225 с; 5) Островский В.К. Клиническая диагностика и лечение острых деструкций легких: Методические рекомендации: Семипалатинск, 1985, 23 с; 6) Колос А.И. Диагностическая и лечебная тактика при обширных гнойных заболеваниях легких и плевры: Дисс. д.м.н. Алматы, 1999, 218 с; 7) Ержанов О.Н. Разработка патогенетически обоснованных способов лечения эмпиемы плевры: Автореферат дисс. д.м.н., Алматы, 2000, 266 с; 8) Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с; 9) Lung Abscess Surgery Treatment & Management Author: Shabir Bhimji, MD, PhD; Chief Editor: Jeffrey C Milliken, MD http://emedicine.medscape.com/article/428135-treatment 10) Lung abscess BMJ Best Practice http://bestpractice.bmj.com/best-practice/monograph/927/treatment/step-by-step.html 11) Lung abscess-etiology, diagnostic and treatment optionsIvan Kuhajda,1 Konstantinos Zarogoul >
ВИЧ – вирус иммунодефицита человека ДН – Дыхательная недостаточность ИФА – иммуноферментный анализ КТ – компьютерная томография МНО – международное нормализованное отношение МРТ – магнитно-резонансная томография ОАК – общий анализ крови ОАМ – общий анализ мочи СОЭ – скорость оседания эритроцитов УД – Уровень доказательности УЗИ – ультразвуковое исследование ФБС – Фибробронхоскопия ФЭГДС – Фиброэзофагогастродуоденоскопия ЭКГ – Электрокардиография ЭхоКГ – Эхокардиография Naocl – Гипохлорит натрия Список разработчиков протокола с указанием квалификационных данных:
1) Колос Анатолий Иванович – д.м.н., профессор, главный научный сотрудник АО «Национальный научный медицинских центр» МЗСР РК.
2) Медеубеков Улугбек Шалхарович – д.м.н., профессор, заместитель директора ННЦХ им. Сызганова по научно-клинической работе;
3) Ешмуратов Темур Шерханович – к.м.н., заведующий торакальным отделением 1 городской больницы г. Алматы.
4) Калиева Мира Маратовна — к.м.н, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Тургунов Ермек Мейрамович – д.м.н., профессор, заведующий кафедрой хирургических болезней №2 и патологической анатомии РГП на ПХВ «Карагандинский государственный медицинский университет».Пересмотр протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Методы диагностического вмешательства
Санационные мероприятия
Цель проведения процедуры/вмешательства: санация трахеобронхиального дерева
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: диффузно-гнойный эндобронхит
Противопоказания к процедуре/вмешательству: легочное кровотечениеПеречень основных и дополнительных диагностических мероприятий: см. стационарный уровень.
Методика проведения процедуры/вмешательства:
Эндотрахиальное, эндобронхиальное включают:
· постуральный дренаж;
· отхаркивающие микстуры, отвары трав;
· ингаляции (0,5% диоксидин, фурациллин 1:5000);
· эндотрахеальное вливание антибиотиков и антисептиков с помощью гортанного шприца с предварительной анестезией ротоглотки 4% раствором лидокаина;
· назотрахеальную катетеризацию бронхов проводится во время фибро-бронхоскопии. Под местной анестезией и контролем бронхоскопа через носовой ход проводится катетер. Рабочий конец, которого устанавливается над бифуркацией трахеи. В положении больного на больном боку осуществляют капельное орошение бронхиального дерева лечебными растворами. Курс лечения 7-10 дней;
Микротрахеостомическая санация проводится путем чрезкожной пункции трахеи с последующим проведением в ее просвет микрокатетера. Последний фиксируется пластырем к коже. Капельно бронхи орошают теплым раствором антисептиков с периодическим откашливанием больным мокроты и промывного раствора. Курс лечения 7-10 дней.
Санационная (туалетная) бронхоскопия выполняется под местной анестезией, при этом аспирируется гнойная мокрота, бронхи промываются растворами антисептиков, протеолитеческих ферментов. Курс 3-7 сеансов, до купирования гнойного эндобронхита.
В случаях прорыва абсцесса легкого в плевральную полость выполняется дренирование по Бюлау. Может быть применена методика временной окклюзии бронха с одновременным дренированием плевральной полости.Трансторакальная санация абсцесса легкого:
· чрезкожная пункция полости абсцесса выполняется при периферическом расположении гнойной полости размерами не менее 3 см в диаметре с наличием уровня жидкости. Точка пункции определяется полипозиционным рентгенологическим исследованием. Под местной анестезией новокаином игла проводится трансторакально в полость абсцесса, шприцем аспирируется содержимое, вводятся антисептики, ферменты протеолитического действия (трипсин 20 мг, карипазим 350 ПЕ);
· микродренирование полости абсцесса трансторракальное с последующим введением в гнойную полость лечебных растворов, процедура также выполняется под местной анестезией.Индикаторы эффективности:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).Метод оперативного вмешательства
Название оперативного вмешательства — Резекция легкогоI. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
Оперативное вмешательство при остром абсцессе легкого выполняется только по жизненным показаниям, в случаях развития осложнений виде легочного кровотечения, пиопневмоторакса, гангрены легкого.
Примечание*: В случаях позднего обращения больного за медицинской помощью, либо при исходно обширной деструкции легкого, неадекватном лечении через 2-2,5 месяца острый абсцесс трансформируется в хронический, при этом образуется фиброзная капсула гнойной полости, препятствующая спадению и рубцеванию полости деструкции. Клиническая картина заболевания приобретает волнообразный характер, сохраняется гнойный эндобронхит, интоксикация. Лечение хронического абсцесса хирургическое, для чего больной переводится в торакальное отделение. После снятия острых воспалительных явлений, купирования интоксикации, эндобронхита выполняются резекции легких различного объёма в пределах патологического процесса. Предпочтение отдается анатомическим резекциям (лобэктомии, билобэктомии, пневмонэктомии). Экономные (сегментарные) резекции выполняются редко.Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: Наличие необратимых патоморфологических изменений в легких при формировании хронического абсцесса легкого
Противопоказания к процедуре/вмешательству: Низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больногоПеречень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. стационарный уровень.
Методика проведения процедуры/вмешательства: Выполняется торакотомия из классических доступов (задне-боковой, боковой, передний), пневмолиз, выделение элементов корня легкого или доли с перевязкой сосудов, усечением бронха, удаление легкого с абсцессом в пределах анатомического образования.
Индикаторы эффективности
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).источник


