Наиболее грозной, но редкой формой внутричерепного осложнения при остром среднем отите у детей являются абсцессы мозга, среди которых более часто встречаются абсцессы мозжечка. К. Д. Миразизов и Л. Г. Буссель приводят следующие статистические данные об отогенных абсцессах мозга у детей. Из 172 больных с отогенными абсцессами мозга детей было 23,8 %, из них: 17,11 % — с поражением височной доли мозга и 36 % — с абсцессом мозжечка. Причем с возрастом число больных детей с указанной формой внутричерепного отогенного осложнения возрастало. Если детей дошкольного возраста среди них было 7,3 %, то младшего школьного 31,7 %, а старшего школьного возраста — уже 61 %.
Диагностика абсцессов мозга при острых средних отитах у детей всегда затруднительна. Последнее объясняется многими причинами: бедностью анамнестических данных, часто тяжелым состоянием ребенка ко времени поступления в больницу, полиморфностью и несоответствием очаговой симптоматики, что вызвано сопутствующим каким-либо другим внутричерепным отогенным осложнением. Наиболее затруднительна диагностика абсцессов мозжечка, так как у детей не всегда удается получить достаточно убедительные данные о степени нарушения координации и мышечного тонуса. В связи с серы езными затруднениями в диагностике все еще велико число детей, поздно поступающих на стационарное лечение, а в связи с этим — своевременную санацию гнойного очага в веществе мозга. Даже с улучшением хирургической техники и введением в лечебную тактику интенсивной антибактериальной терапии летальность от абсцессов мозга отогенного генеза составляет не менее 32—40 %.
Описываемые в руководствах по оториноларингологии стадии развития абсцесса мозга у детей, страдающих острым средним отитом, очень часто не прослеживаются, маскируются самим течением воспаления уха. В большинстве случаев диагноз становится в какой-то мере определенным или возникает подозрение на развитие абсцесса мозга только в стадии проявления очаговой симптоматики, а также признаков повышения внутричерепного давления. При этом происходит динамическое нарастание общемозговых симптомов, одновременно общеинфекционные проявления выражены нерезко.
Однако в начальной стадии формирования абсцесса мозга может быть повышенной температура тела, подъем которой сопровождается возникновением головной боли. В дальнейшем температура тела чаще всего остается нормальной или субфебрильной. Такая температура не отражает общего тяжелого состояния больного ребенка, который безучастен к окружающей обстановке, вял и сонлив. Отмечается снижение аппетита или даже отказ от пищи. Могут быть нарушения психики и сознания.
Большинство авторов указывают на лабильный и замедленный пульс, причем брадикардия встречается более чем у 40 % всех больных. В начальной стадии абсцесса мозга брадикардия, как правило, отсутствует. Она преимущественно определяется в явной стадии процесса, а в конечной стадии нередко сменяется тахикардией и аритмией.
Среди показателей периферической крови наиболее характерным является увеличение СОЭ от 25 до
3О мм/ч. Со стороны белой крови постоянным признаком бывает увеличение количества лейкоцитов. Считается, что значительное увеличение количества нейтрофилов, сопровождающееся повышением СОЭ, является неблагоприятным признаком течения заболевания. Большинство авторов констатируют, что при абсцессах мозга резко выраженных сдвигов лейкоцитарной формулы обычно не наблюдается.
Наиболее частым признаком отогенного абсцесса мозга является головная боль, которая отличается большой вариабельностью в отношении ее характера, интенсивности, локализации и времени появления. Приступообразная головная боль, появляющаяся во второй половине дня или ночью,— характерное явление при абсцессах мозга. По наблюдениям многих авторов, головная боль меняет свою интенсивность в зависимости от положения головы и туловища, усиливаясь при вертикальном положении ребенка. Локализация головной боли и ее иррадиация часто не совпадают с местонахождением патологического процесса в веществе мозга. Однако наиболее часто при абсцессах височной доли мозга головная боль проявляется в височно-теменной области, хотя может распространяться и на всю половину головы, иррадиировать ретроорбитально и в зубы на той же стороне.
При абсцессах мозжечка головные боли преимущественно локализуются в затылочной, а также в лобной области. Очень разнообразна головная боль и по интенсивности. Некоторые больные жалуются на «тяжесть в голове», легкую разлитую головную боль, но нередки случаи чрезвычайно мучительной головной боли, которая резко усиливается и бывает совершенно нестерпимой при различных раздражителях (прикосновение к ребенку при осмотре, перемена освещения, звуковые факторы).
Нередко головная боль сопровождается тошнотой и рвотой, которые возникают наиболее часто при ее усилении. В. Т. Пальчун указывает, что, по их наблюдениям, рвота отмечена у 40 % больных с абсцессами височной доли. Как правило, после рвоты головная боль становится менее выраженной. Часто стихают на короткое время и.другие общемозговые симптомы, а иногда и менингеальные знаки.
источник
Отит у детей – это воспаление наружного, среднего или внутреннего уха. В медицинской практике наиболее часто термин «отит» применяется к воспалению среднего уха, поскольку эта форма заболевания наиболее распространена. Воспалительный процесс во внутреннем ухе называют лабиринтитом (внутреннее ухо имеет замысловатое строение, из-за чего называется лабиринтом).
Отит встречается в любом возрасте, однако дети подвержены ему в большей степени, из-за анатомических особенностей данной области. В первые три года жизни заболевание переносят примерно 80%, а к семилетнему возрасту – 90-95% детей. Отит у детей – отнюдь не безобидное заболевание, он может стать причиной грозных осложнений, а также является основной причиной приобретенной тугоухости.
Дифференциальная диагностика отита у детей проводится с прорезыванием зубов, экземой наружного слухового прохода, мастоидитом, эпидемическим паротитом, параличом черепных нервов.
Ухо – сложный парный орган, чьим предназначением является улавливание звуковых колебаний (наружное и среднее ухо), способность удерживать равновесие тела и определять положение тела в пространстве (внутреннее ухо). Внутренняя часть ушей располагается в височных костях черепа, наружная представлена ушными раковинами. Ухо человека воспринимает звуковые волны частотой от 8 до 20 000 Гц.
Наружное ухо состоит из ушной раковины и наружного слухового прохода, заканчивающегося барабанной перепонкой. Среднее ухо представлено барабанной полостью, размещающейся в височной кости. Среднее ухо соединено с носоглоткой евстахиевой трубой и содержит три слуховые косточки (молоточек, наковальня, стремечко), которые усиливают звуковые колебания и передают их из наружного уха во внутреннее. Наиболее сложным отделом является внутреннее ухо, которое состоит из костного и перепончатого лабиринта. Во внутреннем ухе располагается как орган слуха (улитка), так и вестибулярный аппарат. Звуковые колебания здесь преобразуются в нервные импульсы и передаются в корковый слуховой центр головного мозга.
Средний отит у детей развивается на фоне острых респираторных заболеваний, бронхолегочной патологии, детских инфекций, аденоидитов. Более редкой причиной отита у детей служит передача инфекции во время родов от матери, страдающей инфекционно-воспалительным заболеванием урогенитального тракта, маститом.
Возбудителями отита у детей могут выступать стафилококки, стрептококки, пневмококки, синегнойная палочка, кишечная палочка, протей, микроскопические грибы, вирусы.
Среди возможных осложнений отита – снижение или полная потеря слуха, паралич лицевого нерва, поражение височной кости, абсцессы мозга, энцефалит, менингит, сепсис.
Основным фактором, способствующим возникновению среднего отита у детей, являются возрастные анатомические особенности. Евстахиевы трубы у детей до 7 лет более короткие и широкие, чем у взрослых, практически не имеют изгибов и расположены горизонтально по отношению к носоглотке, что обусловливает легкость распространения по ним инфекции из носо- и ротоглотки в ухо.
К факторам риска относятся:
- недоношенность;
- рахит;
- искусственное вскармливание;
- аллергические заболевания;
- снижение иммунитета;
- нерациональное применение антибактериальных препаратов;
- химические и термические ожоги уха;
- занятия водными видами спорта;
- попадание в ухо инородного тела.
Причиной развития наружного отита у детей обычно является инфицирование волосяных фолликулов латерального отдела наружного слухового прохода. Развитию заболевания способствуют травмы, ссадины наружного уха, использование вставных наушников. Наружный отит у детей чаще всего диагностируется в весенне-летнем периоде, средний – в осенне-зимнем.
В зависимости от локализации патологического процесса определяют наружный, средний и внутренний отит у детей. Наружный отит, в свою очередь, может иметь ограниченную и диффузную форму.
В медицинской практике наиболее часто термин «отит» применяется к воспалению среднего уха, поскольку эта форма заболевания наиболее распространена.
Течение отита может быть острым, рецидивирующим и хроническим.
В зависимости от характера образующегося экссудата средний и внутренний отит может иметь катаральную или гнойную формы.
По характеру возбудителя – бактериальный, вирусный, грибковый.
В течении острого среднего отита у детей выделяют следующие стадии:
- Катаральное воспаление.
- Гнойное воспаление.
- Репаративная (восстановительная) стадия; в неблагоприятном варианте – переход заболевания в хроническую форму.
Стадия гнойного воспаления, в свою очередь, делится на до- и постперфоративную.
Хронический отит протекает с чередованием стадий обострения и ремиссии.
Основным признаком отита у ребенка является боль в ухе. Ее интенсивность и другие симптомы зависят от формы заболевания. Отит у детей чаще всего протекает в двух формах – острой, протекающей бурно, с ярко выраженной симптоматикой и общей интоксикацией, или латентной (скрытой), которая выявляется случайно, обычно уже на стадии хронизации. Последняя форма свойственна детям до года.
Острый наружный отит у детей обычно дебютирует повышением температуры тела, сильным зудом в наружном слуховом проходе и выраженной локальной болью, которая усиливается при разговоре, во время еды, в ночное время суток. Ребенок отказывается от еды, старается не разговаривать, мешает осмотру пораженного уха (пальпация болезненна). При ограниченном наружном отите у детей слуховой проход частично или полностью перекрыт увеличившемся фурункулом, что приводит к незначительному снижению слуха. Иногда увеличиваются регионарные лимфоузлы, появляется отечность в заушной области, ушная раковина оттопыривается.
Наружный острый диффузный отит характеризуется разлитым воспалением в наружном слуховом проходе, в патологический процесс может вовлекаться барабанная перепонка. Пациенты предъявляют жалобы на ощущение распирания в пораженном ухе, зуд, боль. Боль может иррадиировать в нижнюю и верхнюю челюсти, виски, затылок, распространяться на половину головы со стороны пораженного уха. Наружный слуховой проход гиперемирован, отек приводит к его щелевидному сужению. Выделения из уха отсутствуют или незначительны. Возможно вовлечение в воспалительный процесс ушной раковины.
Для хронического гнойного среднего отита у детей характерным является наличие стойкой перфорации барабанной перепонки.
Острый средний отит у детей, как правило, начинается с резкой стреляющей боли в ухе. Температура тела повышается до 38–40 ˚С, страдает общее состояние. Дети становятся вялыми, беспокойными, капризными, качают головой, отказываются от еды. У детей младшего возраста нередко появляются диспепсические явления (рвота, диарея). Слух в пораженном ухе снижается, появляется ощущение заложенности. На данной стадии выделений из уха нет. Они появляются позже, через 1–5 дней с момента начала заболевания, когда происходит перфорация барабанной перепонки и экссудат изливается наружу. Это приносит облегчение – стихает острая боль, нормализуется температура тела, общее состояние улучшается, однако слух еще снижен. Гнойные выделения продолжаются 5-7 дней. С прекращением гноетечения симптомы среднего отита исчезают, барабанная перепонка рубцуется, слух восстанавливается. Длительность острого среднего отита у детей составляет в среднем 2-3 недели.
Для хронического гнойного среднего отита у детей характерным является наличие стойкой перфорации барабанной перепонки. Рецидивы (обострения) возникают несколько раз на протяжении года, обычно под влиянием снижения иммунитета вследствие вирусной инфекции, кишечных патологий, переохлаждения. Клиническая картина при этом соответствует острому среднему отиту, однако имеет меньшую выраженность. Дети жалуются на болевые ощущения в ухе, его заложенность, слизистые или слизисто-гнойные выделения, шум в ухе. С течением патологического процесса прогрессирует снижение слуха.
В случае латентного течения среднего отита у детей клинические признаки заболевания отсутствуют или выражены слабо. Может наблюдаться спонтанная боль в ухе, заложенность, снижение слуха, субфебрилитет. Гиперемия барабанной перепонки ограничивается инъекцией кровеносных сосудов, выпячивания не отмечается, зона сосцевидного отростка не изменена.
Коррекция питания матери при отите у грудных детей в некоторых случаях приводит к прекращению рецидивов.
Внутренний отит (лабиринтит) у детей проявляется головокружением, тошнотой и рвотой, частичной или полной утратой слуха в пораженном ухе, звоном в ухе, нарушениями координации.
Диагностика начинается со сбора жалоб и анамнеза, а также объективного осмотра пациента.
Основным методом инструментальной диагностики при подозрении на отит у ребенка является отоскопия, дающая возможность определить отечность, гиперемию, выпячивание барабанной перепонки, а также ее прорыв (если он есть) и гноетечение.
Для определения вида возбудителя осуществляется лабораторное бактериологическое исследование выделений из слухового прохода.
Рентгенологическое исследование височных костей позволяет обнаружить снижение пневматизации полостей среднего уха. Для уточнения диагноза может проводиться компьютерная томография височных костей. При подозрении на развитие внутричерепных осложнений может потребоваться консультация детского невролога.
При рецидивирующих или хронических отитах у детей проводится оценка слуховой функции посредством аудиометрии или акустической импедансометрии, а также определение проходимости евстахиевой трубы.
Дифференциальная диагностика отита у детей проводится с прорезыванием зубов, экземой наружного слухового прохода, мастоидитом, эпидемическим паротитом, параличом черепных нервов и пр.
Подход к лечению отита у детей зависит от формы заболевания.
При наружном отите в большинстве случаев достаточно местной терапии, которая заключается в тщательном туалете уха с обработкой его антисептиками, инфракрасном облучении пораженного участка, иногда целесообразно применение согревающих компрессов. Для вскрытия фурункула при ограниченном наружном отите может потребоваться его иссечение, после чего ухо промывают раствором антисептика.
При среднем отите проводится общая терапия: назначают антибактериальные, антигистаминные, нестероидные противовоспалительные средства. При катаральном воспалении местно назначают противовоспалительные препараты в форме ушных капель, при гнойном – ухо промывают раствором антисептика (эта процедура выполняется в амбулаторных условиях врачом). С целью снятия отека евстахиевой трубы и возможности оттока воспалительного экссудата применяют сосудосуживающие препараты в виде капли в нос.
Средний отит у детей развивается на фоне острых респираторных заболеваний, бронхолегочной патологии, детских инфекций, аденоидитов.
В случае длительного отсутствия перфорации барабанной перепонки при среднем отите возникают показания к парацентезу – проколу барабанной перепонки прямой или согнутой под тупым углом копьевидной иглой. Место прокола намечается в ходе отоскопии, операция проводится под местной анестезией, игла вводится не слишком глубоко во избежание травмирования внутренней стенки барабанной полости. Далее в слуховой проход помещается ватный тампон, который заменяют по мере пропитывания экссудатом. После прекращения гноетечения края прокола срастаются. При правильно проведенном парацентезе осложнений, как правило, не бывает.
При прогрессировании тугоухости на фоне консервативного лечения среднего отита может потребоваться выполнение тимпанопластики – операции, которая заключается в санировании полости среднего уха и восстановлении положения слуховых косточек.
Лечение хронического рецидивирующего отита проводится в два этапа. Целью первого этапа является ликвидация обострения. С этой целью осуществляется тщательный туалет уха, санация верхних дыхательных путей, продувание уха. Задача второго этапа – профилактика рецидивов. Первостепенное значение при этом имеет установление этиологического фактора заболевания. Так, коррекция питания матери при отите у грудных детей в некоторых случаях приводит к прекращению рецидивов.
Лечение внутреннего отита у детей проводится в условиях стационара. Больному показан постельный режим. Назначаются антибактериальные препараты широкого спектра действия (затем производится коррекция антибактериальной терапии с учетом чувствительности возбудителя), диуретики, а также препараты, стимулирующие кровообращение. В некоторых случаях показано хирургическое лечение внутреннего отита, целью которого является устранение гнойного очага.
Наружный отит у детей чаще всего диагностируется в весенне-летнем периоде, средний – в осенне-зимнем.
В комплекс лечебных мероприятий при отитах у детей после стихания острого воспаления могут быть включены ультравысокочастотная терапия, ультрафиолетовое облучение, лазеротерапия, сверхвысокочастотная терапия, ультрафонофорез, электрофорез. Для улучшения функций евстахиевой иногда прибегают к продуванию ушей по Политцеру, пневматическому массажу барабанной перепонки.
Осложнения отита у детей обычно развиваются при несвоевременно начатом или неадекватном лечении, а также при тяжелом течении заболевания (обычно у иммунокомпрометированных пациентов). Среди возможных осложнений отита – снижение или полная потеря слуха, паралич лицевого нерва, поражение височной кости, абсцессы мозга, энцефалит, менингит, сепсис.
При своевременной диагностике и адекватном лечении прогноз благоприятный. В случае наличия у пациента иммунодефицитных состояний, фоновых заболеваний прогноз ухудшается. При развитии внутричерепных осложнений не исключен летальный исход.
С целью профилактики отита у детей необходимо:
- своевременное и грамотное лечение заболеваний ЛОР-органов;
- избегание травм наружного слухового прохода и барабанной перепонки, попадания в ухо инородных тел;
- обучение детей правильному сморканию (одной ноздрей, затем второй);
- избегание попадания в уши воды, особенно у детей, склонных к рецидивам отита;
- отказ от использования для гигиены ушей предметов, которые для этого не предназначены;
- общее укрепление организма (закаливание, здоровое питание, прогулки на свежем воздухе, достаточные физические нагрузки и т. д.).
Видео с YouTube по теме статьи:
источник
Ухудшение слуха или полная его потеря являются осложнениями отита, но это не все проблемы, которые могут появиться у человека, вовремя не начавшего лечение этого заболевания или пренебрегшего им.
Отит и сам является осложнением простудных заболеваний. Чаще он поражает детей, но и взрослые тоже болеют им. С тех пор как в лечении стали использовать антибактериальную терапию, отит стал прекрасно вылечиваться. Но он имеет тенденцию к повторению.
Это заболевание бывает двух видов:
- средний отит – при скоплении гнойной жидкости в средней полости уха;
- наружный отит – инфекция развивается в наружной части уха.
Многие люди считают отит безобидным заболеванием, приносящим временный дискомфорт. Конечно, больной испытывает боль, но все это быстро проходит. На самом деле этот недуг не для всех является настолько безвредным, что не заслуживает внимания.
Если у человека хорошее здоровье, то последствия болезни ему не страшны. А людям с ослабленным иммунитетом обязательно нужно лечить отит, так как именно они являются потенциальными жертвами осложнений. Возможно, что таким больным не пропишут антибиотики, а посоветуют лечиться народными методами. Но все должно происходить под наблюдением врача и по его назначениям.
Осложнениями отита у взрослых являются следующие нарушения здоровья:
- мастоидит;
- внутричерепной абсцесс;
- паралич лицевого нерва;
- энцефалоцеле;
- менингит;
- тугоухость;
- потеря слуха (чаще временного характера).
Мастоидит – гнойное воспаление сосцевидного отростка височной кости. Встречается достаточно редко с тех пор, как открыли антибиотики. А до этого времени часто диагностировался как осложнение после отита и нередко приводил к летальному исходу. Многие врачи склонны думать, что это продолжение острого отита. Симптомы мастоидита схожи с симптомами гнойного отита, только более продолжительные. Чаще всего врач ставит диагноз при обследовании больного, а лабораторные анализы лишь подтверждают его. Лечение осуществляется и хирургическое, и терапевтическое, но обязательно в условиях стационара.
Внутричерепной абсцесс – проникновение и скопление гноя в мозговом веществе. Гной появляется из близлежащих органов. Диагностируется с помощью лабораторных и инструментальных методов. Лечение стационарное.
Паралич лицевого нерва – слабость лицевых мышц из-за поражения лицевого нерва. Как правило, нарушение затрагивает только одну часть лица. При этом у больного улыбка бывает перекошенной, а глаз может не полностью открываться.
Энцефалоцеле – черепно-мозговая грыжа.
Менингит – это воспалительные поражения оболочки головного мозга. Опасное заболевание. Больному незамедлительно надо обратиться к врачу.
Отит – заболевание, протекающее не меньше месяца. Спустя 2-3 дня после начала лечения боль в ухе может ослабнуть или исчезнуть совсем. Больной успокаивается и может прекратить лечебный процесс. А этого делать нельзя. Возможны печальные последствия.
Лечение отита у детей порой затягивается на несколько недель. Не все родители строго следуют инструкциям врача. Некоторые могут прервать лечение, как только боль в маленьких ушках утихнет. Возможна и такая ситуация, когда мама малыша, наслушавшись советов подруг, начинает лечить ребенка самостоятельно. Бывает, что бабушка приготовит какой-то чудо-компресс и начинает прикладывать его к больным ушам внука. Не стоит ничего этого делать. Отит лечится под присмотром врача. Только так можно избежать осложнений, способных привести к печальным последствиям.
Хорошо то, что эти осложнения встречаются не так часто, но все же они есть. Это могут быть:
- Тугоухость и понижение слуха. Чаще эти явления длятся недолго. Но встречаются случаи, когда слух не восстанавливается и даже теряется полностью. Все зависит от формы и тяжести основного заболевания – отита. Родителям надо помнить, что любые нарушения слуха влияют на формирование речи ребенка и на его интеллектуальное развитие.
- Из-за скопившегося гноя и давления на барабанную перепонку в ней происходит прорыв. Отверстие, оставшееся после этого, требует определенного времени на свое заживление (не менее двух недель).
- Невылеченный отит у детей доводит болезнь до хронической формы. А это постоянные гнойные выделения из слухового прохода. Это, как правило, приводит к значительному понижению слуха у ребенка.
- Холестеатома – разрастание особой ткани в области уха за барабанной перепонкой. Чревато тем, что ее быстрый рост приводит к закрытию слухового прохода и, как результат, к ухудшению.
- Воспалительный процесс переходит на костную ткань, что приводит к болезни сосцевидного отростка височной области.
- Менингит (как и у взрослых).
Кроме этого, детские осложнения могут выражаться и в параличе лицевого нерва и во внутричерепных осложнениях. Отит не страшен сам по себе, а вот осложнения после него угрожающие.
Со стороны родителей необходим постоянный контроль за состоянием ребенка, перенесшего отит. Это заболевание имеет тенденцию к повторению. А у хронического отита периоды затишья сменяются периодами обострения.
Если у ребенка нарушится слух, это затруднит его общение с окружающими. Он может замкнуться, что чревато аутизмом. Могут появиться новые проблемы.
Если больному правильно поставлен диагноз и начато своевременное лечение, которое он прошел полностью, то прогноз благоприятный.
Как правило, заболевание излечивается полностью и у детей, и у взрослых. Внутричерепные осложнения случаются очень редко. Переход острого отита в хронический, конечно, наблюдается, особенно у детей. Лечение таких случаев в стационаре должно быть немедленным. Это не позволит болезни прогрессировать и привести к более тяжким заболеваниям.
Не особо благоприятный прогноз отита при наличии болезней, связанных с обменом веществ, особенно диабета. Дело в том, что при таких заболеваниях снижен иммунитет, сопротивляемость организма инфекциям крайне низкая. Такой категории людей стоит более внимательно относиться к своему здоровью, а при малейших признаках проявления отита сразу идти к врачу.
Болезнь лучше предупредить. Поэтому нельзя забывать и о профилактике, которая заключается в постоянном закаливании организма, в повышении защитных свойств иммунной системы, в плановом приеме витаминов, в полноценном и здоровом питании.
Этот список может быть продолжен еще на много пунктов. Если больной – человек взрослый, то он сам может позаботиться о себе. А о детях должны позаботиться их родители, особенно это касается малышей. Именно маленькие ребятишки наиболее уязвимы перед отоларингологическими заболеваниями.
Отиты уха у ребенка возникают значительно чаще, чем у взрослых. Причины такого дисбаланса очевидны – связаны они с ещё не достаточно окрепшей иммунной системой малышей, которая пока не способна активно противостоять развитию воспаления. Внешние проявления заболевания в зависимости от типа отита отличаются, разными должны быть и терапевтические подходы.
Отит представляет собой воспаление уха. Какие бывают отиты у детей и в чем их отличия? Различают наружный отит и средний отит — в зависимости от того, какой отдел органа слуха воспален. Течение заболевания, которое в юном возрасте является весьма частым явлением, может быть острое или хроническое. Воспалительный процесс может, сопровождаться нагноением или не сопровождаться им. При этом воспалении имеет место нарушение слуха (тугоухость легкой или средней степени). Опасность всех видов отитов у детей — в их осложнениях. Особенно опасны осложнения гнойных отитов. Помня об этом, мама должна быть внимательна к жалобам ребенка. Если малыш пожаловался на ушко, маме следует без промедления вызывать детского врача. Тот, осмотрев ребенка, даст необходимые рекомендации и, если сочтет необходимым, назначит консультацию детского ЛОР-врача.
Наружный отит может представлять собой фурункул наружного слухового прохода, но может быть наружный отит и разлитой. Развивается фурункул в результате внедрения инфекции в волосяной мешочек или в сальную железу, что возле этого мешочка располагается. Почему возникает наружный отит у детей младшего возраста? Причина проникновения инфекции — как правило, незначительная травма кожи (мама не соблюдает осторожность, когда чистит малышу ушко, или ребенок засовывает себе в ушко какой-либо твердый предмет с острыми краями).
Острый средний отит чаще развивается как осложнение острого насморка. В роли возбудителей могут выступать стафилококки, стрептококки, пневмококки и пр. Причиной среднего отита у детей являются аденоидные разращения, которые прикрывают устья евстахиевых труб и тем самым создают условия для застаивания воздуха в системе «барабанная полость — евстахиева труба». В свою очередь, осложнением острого среднего отита, а также осложнением тубоотита является
Возбудители острого гнойного отита те же, что и при остром среднем отите. Если по каким-то причинам не проводится своевременное и достаточное лечение острого гнойного отита, если больной ребенок плохо питается, если сопротивляемость его организма снижена вследствие какой-нибудь продолжительной болезни, то острый гнойный процесс в ухе может преобразоваться в хронический, и тогда уже можно говорить о наличии у ребенка хронического гнойного отита. Среди причин возникновения этого отита у детей нужно назвать таких возбудителей, как стрептококки, стафилококки и кишечная палочка. Если в ухе появляется синегнойная палочка, отит протекает очень тяжело.
Какие симптомы отита у ребенка проявляются в зависимости от вида воспаления?
При наружном отите ребенок предъявляет жалобы на боль в ухе. Боль все нарастает, а при нажатии на козелок ушной раковины — еще усиливается. Температура тела повышается, увеличиваются околоушные и шейные лимфатические узлы, сильно отекают ткани в наружном слуховом проходе — иногда этот проход совершенно закрывается. После вскрытия фурункула из уха изливается гной. Вскоре после этого наступает выздоровление.
Острый средний отит начинается через некоторое время после появления насморка. Опять же характерным признаком среднего отита у ребенка является боль в ухе. Иногда ребенок жалуется на боль в обоих ушках. Если нажимать на козелок ушной раковины, боль становится сильнее. Температура тела повышается, страдают аппетит и сон. Появляется шум в Ухе, нарушается слух. JIOP-врач при осмотре больного уха видит покраснение барабанной перепонки. Также при среднем отите уха у ребенка симптомами являются изменения со стороны анализа крови: лейкоцитоз, повышение СОЭ.
Острый гнойный отит протекает с такими же симптомами, но к ним еще прибавляются признаки интоксикации организма: повышенная утомляемость, общая слабость, бледность кожи и слизистых оболочек. Повышенная температура тела — до 40 °С — держится несколько суток. Боль в ухе становится сильнее и как бы пульсирует. В какой-то момент происходит прорыв гноя, скопившегося в барабанной полости, через барабанную перепонку наружу; причем количество гноя может быть значительным. При прорыве гноя в нем, как правило, обнаруживается примесь крови. После того как гной изольется, боль быстро сходит на нет. Есть нарушение слуха.
Для хронического гнойного отита характерно гноетечение, продолжающееся долгое время. Гноетечение может быть постоянным или периодически открывающимся. Отделяемое из уха вещество может иметь слизистый или слизистогнойный характер; редко — отделяемое гнойное. Если в ухе появляется синегнойная палочка или если гной застаивается в барабанной полости, может появиться гнилостный запах из уха. Симптомом этого отита у ребенка является постоянный шум в больном ухе. Врач при осмотре (с помощью специального инструментария) барабанной перепонки видит в ней отверстие. Хронический гнойный отит может осложниться мастоидитом, менингитом; местные осложнения — разрастание грануляций, появление полипов; достаточно редким осложнением является холестеатома.
Перед тем как лечить отит у ребенка, малыша обязательно нужно показать специалисту. Заболевшего осматривает ЛОР-врач и назначает нужную терапию. При лечении отита у ребенка очень важно полноценное питание. В пищевом рационе ребенка должно быть больше продуктов, являющихся для организма источниками витаминов А, С, группы В и пр.
При наружном отите больное ухо прогревают несколько раз в день, делают согревающие компрессы (вокруг уха). В наружный слуховой проход каждый день ставят турунды с назначенным врачом средством. Эффективно физиолечение.
При остром среднем отите лечение также — местное и общее. Как правильно лечить отит ребенка, если он возник в среднем ухе? В этом случае назначаются прогревания несколько раз в день; вокруг уха делают согревающие компрессы с растительным или камфарным маслом, водочные, полуспиртовые компрессы.
При сильной боли в ухе назначаются анальгезирующие капли. Эффективность лечения повышается при подключении физиотерапии. Одновременно проводится лечение носа — с целью быстрейшего восстановления функции евстахиевой трубы.
А как лечить отит уха у ребенка, если заболевание представляет собой острое гнойное воспаление? В этом случае врач делает парацентез — небольшой надрез в барабанной перепонке. Через этот надрез изливается гной, и состояние малыша улучшается. Врач наблюдает ребенка каждый день, выполняет туалет уха, ставит в наружный слуховой проход турунды с лекарствами. Больное ухо греют, ставят согревающие компрессы, делают физиопроцедуры. При симптомах гнойного отита у детей лечение назначается и для носа с носоглоткой.
При хроническом гнойном отите врач также делает ежедневный туалет уха; местно используются противовоспалительные средства; антибиотики вводят парентерально; назначается физиолечение. В тех случаях, когда консервативная терапия оказывается неэффективной, когда могут быть осложнения отита, показано хирургическое лечение. Если удается добиться продолжительного периода без гноетечений, делают операцию по восстановлению целостности барабанной перепонки. Эта операция называется «мирингопластика».
Малыш вдруг пожаловался, что у него болит ухо. Своевременные грамотные действия мамы помогут в этом случае облегчить состояние ребенка и предупредить развитие опасных осложнений. Прежде чем начинать лечение отита у детей в домашних условиях, сначала, конечно, нужно вызвать на дом участкового педиатра.
После этого мама должна:
- измерить у ребенка температуру тела; если температура тела повышена значительно, ребенку рекомендуется дать что-нибудь из жаропонижающих средств: парацетамол в виде сиропа, ацетилсалициловую кислоту (аспирин) в возрастной дозе, маленькому ребенку — поставить цефеконовую свечу; если мама дает больному ребенку ацетилсалициловую кислоту, то — непременно на молоке;
- если боль сильная, и ребенок не может ее терпеть, оказывая первую помощь при отите у ребенка, нужно дать для приема внутрь какой-либо обезболивающий препарат — например анальгин в возрастной дозе; анальгетик вводится и в ухо — можно закапать в ухо новокаин, отинум, если они окажутся в домашней аптечке; если ни новокаина, ни отинума под рукой нет, можно закапать в наружный слуховой проход несколько капель теплой водки; довольно быстро боль в ухе ослабевает после введения в него нескольких капель теплого растительного масла; для этой цели можно использовать любое растительное масло — оливковое, кукурузное, подсолнечное, соевое и пр. (по выздоровлении ребенка ухо нужно промыть, чтобы удалить из наружного слухового прохода остатки масла); после того как мама закапала малышу в ухо одно из названных средств, он должен примерно 15 мин. полежать — при этом больное ухо должно быть обращено к потолку; после закапываний наружный слуховой проход всегда затыкают ватным тампончиком;
- при лечении отита у ребенка в домашних условиях, нужно прогревать больное ухо; процедура прогревания, несмотря на свою простоту, очень эффективна; обусловлена ее эффективность тем, что тепло всегда отличается мягким обезболивающим действием; кроме того, тепло вызывает местное расширение кровеносных сосудов и, следовательно, прилив крови к воспаленному уху, а в условиях обильного кровоснабжения очаг воспаления рассасывается много быстрее; иногда бывает достаточно 1 раз прогреть ухо в самом начале болезни — и процесс воспаления начинает «сдавать позиции»; прогревать ребенку ухо нужно 3-4 раза в день; каждый раз процедура прогревания должна занимать 12-15 мин.; рекомендуется использовать обычную грелку (ребенок должен лежать на грелке больным ухом); важно помнить, что при повышении температуры тела прогревания делать нельзя;
- также весьма эффективна такая помощь при отите у ребенка в домашних условиях, как согревающие компрессы; при воспалении компресс делают вокруг уха; чаще всего для компрессов используют такие средства, как подсолнечное масло, камфарное масло, водку, спирт, наполовину разведенный водой; делают согревающие компрессы 2 раза в сутки: 1 раз днем на 1,5-2 ч. и на всю ночь; если у ребенка повышена температура тела, компрессы ни в коем случае делать нельзя, иначе температура тела еще поднимется;
- закрывать ребенку больное ухо сухой ватой; пока врач не скажет, что наступило выздоровление, ушко у малыша должно быть постоянно закрыто; вата фиксируется на ухе платком или шапочкой.
Обязательно стоит предупредить о том, что методы и средства, рекомендуемые народной медициной, используются в качестве дополнения к тому основному лечению, какое назначит ребенку JIOP-врач.
Ниже перечислены лучшие народные средства лечения отита у детей в домашних условиях:
- чередуя с другими средствами, закапывать в больное ухо теплый настой цветков ромашки аптечной; приготовление настоя: 1 чайную ложку сухих цветков поместить в предварительно прогретую посуду, залить стаканом кипятка и настаивать под крышкой около 15 мин., процедить;
- при народном лечении отита у детей нужно два раза в день ставить в наружный слуховой проход марлевые турунды (фитилечки), пропитанные теплым маслом грецкого ореха, на 2-3 ч.;
- в качестве эффективного противовоспалительного и болеутоляющего средства можно использовать прополисное масло; ставить с ним 2 раза в день на 2-3 ч. в больное ухо марлевые турунды;
- есть побольше винограда; предпочтительнее — сладкие сорта; виноград для организма — прекрасный источник энергии, весьма необходимой для борьбы с болезнью;
- очищая наружный слуховой проход от гноя, смачивать ватный тампон свежим соком черемши (медвежьего лука);
- эффективным народным средством от отита у детей является смешанный в равных количествах свежий сок репчатого лука и льняное масло; смочив этой смесью марлевую турунду, нужно ставить последнюю в наружный слуховой проход на 1,5-2 ч.; чередовать с другими средствами.
Отит это воспаление уха. Выделяют три вида отита, в зависимости от того какой отдел воспалился: наружный, средний и внутренний отит (лабиринтит) .
Отитом болеют в любом возрасте, чаще дети. До 3-х лет у 80 % детей отмечается по крайней мере один эпизод среднего отита. Развитию наружного отита способствуют два основных фактора: занос инфекции острым предметом (шпилькой, зубочисткой) , попадание и накопление влаги в наружном слуховом проходе.
Обычно наружный отит возникает, если ухо часто контактирует с водой (при плавании) , поэтому его иногда называют «ухо пловца» .
Среднему отиту предшествует инфекция верхних дыхательных путей (насморк, ангина, фарингит, трахеит, ларингит) .
Инфекция при внутреннем отите проникает во внутреннее ухо (улитку) различными путями. Через среднее ухо — при гнойных воспалениях, через мозговые оболочки — при менингите, через кровь — при различных инфекциях. При наружном отите у больных появляются боль в ухе, усиливающаяся при потягивании за ушную раковину. Болезненность при открывании рта наблюдается при локализации фурункула на передней стенке.
При остром диффузном наружном отите больные жалуются на зуд и боль в ухе, гнойные выделения с неприятным запахом.
Острое воспаление среднего уха обычно сопровождается ухудшением общего состояния. Повышается температура до 38-39 С, появляются сильные боли в ухе в соответствующей половине, значительно снижается слух. Стреляющая боль в ухе бывает очень невыносимой, что нередко требует срочной помощи. Затем в результате прорывания барабанной перепонки отмечается гноетечение из уха. При этом боль стихает, температура уменьшается, общее самочувствие улучшается.
В дальнейшем при благоприятном течении заболевания гноетечение прекращается, барабанная перепонка зарастает, самочувствие нормализуется. Однако может сохраниться снижение слуха.
Внутренний отит (лабиринтит) чаще всего является осложнением хронического воспаления среднего уха. Начало заболевания чаще всего сопровождается шумом в ушах, головокружением, тошнотой, рвотой, расстройством чувства равновесия, снижением слуха. При неблагоприятном течении заболевания с накоплением гноя во внутреннем ухе обычно наступает полная потеря слуха.
Диагноз
При появлении этих симптомов необходимо проконсультироваться у отоларинголога. У больного берут кровь из пальца для проведения клинического анализа крови. Производят рентгенографию височных пазух, аудиограмму.
Отит, как и любое воспалительное заболевание необходимо лечить, чтобы избежать распространение процесса.
Лечение
При наружных отитах целесообразно введение в наружный слуховой проход марлевых турунд, смоченных 70 % спиртом, согревающий компресс, физиотерапевтические процедуры (соллюкс, токи УВЧ) , витаминотерапия. Антибиотики и сульфаниламидные препараты (ципрофлоксацин) применяют при выраженном воспалении и повышенной температуре. При образовании абсцесса показано его вскрытие. При разлитом воспалении промывают слуховой проход дезинфицирующими растворами (3 % раствор борной кислоты, раствор фурациллина) .
При средних отитах назначают постельный режим, по показаниям антибиотики, сульфаниламидные препараты, антисептики. При высокой температуре амидопирин, ацетилсалициловая кислота. Местно применяют согревающие компрессы, физиотерапию (соллюкс, токи УВЧ) . Для уменьшения боли в ухо закапывают в теплом виде 96 % спирт. При появлении гноетечения закапывание в ухо прекращают.
При отсутствии эффекта от консервативного лечения производят рассечение барабанной перепонки. После появления гноетечения из наружного слухового прохода необходимо обеспечить его хороший отток. Если после прекращения гнойных выделений из уха и рубцевания барабанной перепонки слух остается пониженным, показаны продувание, пневматический массаж и УВЧ-терапия на область уха.
При отите внутреннего уха (лабиринтите) с остатками функций лабиринта показано консервативное лечение (постельный режим, дегидратацион
компрессы, отипаксом капай
оооо это нехорошоая болезнь. .
у моей мамы был отит так лор ей навыписывала всякие капли. .
капала капала пока в больницу не угодила.
источник
Отит – это воспаление уха. Это заболевание очень часто встречается у детей, особенно младшего возраста и является одной из основных причин болей в ушах . Распространенность этого заболевания у детей связана с анатомическими особенностями малышей: евстахиева труба у них короткая и расположена недалеко от аденоидов, поэтому при возникновении насморка или при воспалении горла инфекция легко попадает в среднее ухо и инфицирует его. Кроме того, возникновению отита способствуют царапины и повреждения наружного уха, осложнения ОРВИ, такие инфекции, как скарлатина , корь , риниты, синуситы, ангины, стафилококки, кишечная и синегнойная палочки, аденоидиты, бактериальные инфекции ( менингит , гайморит), сахарный диабет, недоношенность, различные травмы и т.д.
В зависимости от локации воспаления отит бывает наружным, средним и внутренним. Часто, начинаясь в наружном ухе, отит переходит в средний и внутренний.
Наружный отит является наименее опасным заболеванием по сравнению со средним и внутренним отитами. Его часто называют «ухо пловца». Такому заболеванию подвержены в основном юные пациенты, занимающиеся плаваньем. В этом случае отит возникает из-за попадания в ухо большого количества воды. Наружный отит может спровоцировать и проникновение какого — либо средства, раздражающего кожу или инородного предмета, травмировавшего кожу наружного слухового прохода, а также болезнетворные грибки, бактерии. Часто наружным отитом страдают дети с различными видами аллергии . При этой инфекции канал уха становится красным, опухшим, появляется ощущение заложенности уха, зуд, сыпь на коже слухового прохода, иногда — пульсирующая боль и гнойные выделения. В некоторых случаях в наружном ухе ребенка появляется абсцесс . Очень важно своевременно обратиться к детскому отоларингологу, т.к. абсцесс — очаг гнойной инфекции, которая может распространиться и дальше.
- боль в ухе, усиливающаяся при жевательных движениях, при открытии рта;
- боль при надавливании на козелок;
- покраснение и отек слухового прохода;
- зуд в ухе;
- сыпь на коже слухового прохода;
- повышение температуры;
- гнойные выделения из уха;
- фурункул (абсцесс) в ухе ребенка;
- отказ от груди (у грудничков) или плач во время кормления (груднички);
- малыш крутит головой и держится за уши (дети до года);
- рвота и головная боль у ребенка.
Средний отит чаще всего возникает у детей до 2-х лет, а также от 4 до 6 лет. Средний отит у детей часто является осложнением ОРВИ , гриппа , кори , скарлатины и других детских инфекций. Он также может быть сопровождающим заболеванием таких патологий как аденоидит, ринит, синусит, фарингит, ангина. Новорожденные дети могут страдать средним отитом, если мать болеет пиелонефритом, эндометритом, маститом. Средний отит развивается также в результате травмы барабанной перепонки. Основными возбудителями среднего отита являются гемофильная палочка, стрептококк, пневмококк, грибки. Некоторые дети переносят сразу несколько средних отитов за год (рецидивирующие средние отиты). Как правило, новый эпизод заболевания у ребенка возникает в результате перенесенной вирусной инфекции, пневмонии , расстройств пищеварения и протекает в более легкой форме.
При неправильном и несвоевременном лечении среднего отита есть опасность развития у ребенка паралича лицевого нерва, абсцесса головного мозга , менингита, сепсиса, энцефалита , мастоидита и других тяжелых заболеваний. При хронической форме среднего отита у детей может сформироваться тугоухость , которая, в свою очередь, негативно влияет на речь и умственные способности ребенка.
- резкая стреляющая боль в ухе у детей;
- снижение слуха ;
- ощущение заложенности или тяжести в ухе;
- шум и звон в ушах;
- выделение крови из уха;
- гнойные выделения из уха;
- высокая температура;
- отказ от еды;
- рвота или срыгивания (у грудничков);
- понос ;
- общая интоксикация и вялость
Воспаления внутреннего уха (лабиринтит) встречаются у детей реже, чем отиты наружного и среднего уха, но и протекают они гораздо тяжелее. Чаще всего лабиринтиты возникают в результате осложнения гнойного воспаления среднего уха, либо вирусной инфекции, вызывающей воспаление перепончатого лабиринта внутреннего уха. Если беременная женщина переболела вирусным заболеванием, например, краснухой, то вирус мог попасть и в ухо плода и в таких случаях ребенок появляется на свет с врожденной тугоухостью .
Осложнения и последствия внутреннего отита у детей очень серьезны. Лабиринтит может вызвать воспаление мозговых оболочек ребенка (абсцесс мозжечка и менингит), а также глухоту и тугоухость.
- внезапное головокружение у ребенка;
- шум в ушах;
- потеря равновесия;
- резкое снижение слуха (при неблагоприятном развитии — полная потеря слуха);
- тошнота, рвота;
- непроизвольные движения глазного яблока в сторону;
- высокая температура;
- гнойные выделения из уха;
- отек и болезненность сосцевидного отростка, образование гнойника.
При возникновении каких-либо из перечисленных симптомов у ребенка необходимо срочно обратиться к детскому ЛОР-специалисту, который проведет осмотр маленького пациента (отоскопию), при необходимости назначит общие клинические исследования, бактериологическое исследование посева из уха, аудиометрию, компьютерную томографию , МРТ . В некоторых случаях (при возникновении осложнений) ребенка направляют на осмотр к детскому неврологу .
Ни в коем случае нельзя заниматься самолечением отитов или игнорировать их. Неправильное и несвоевременное лечение любого вида отитов у ребенка может привезти к ухудшению или потере слуха, хроническому отиту, менингиту, мастоидиту, парезу лицевого нерва и другим тяжелым заболеваниям.
В многопрофильном медицинском центре «Медицентр» ведут прием квалифицированные детские отоларингологи, имеющие многолетний опыт работы с детьми всех возрастов. В «Медицентре» мы принимаем детей с самого рождения.
источник
Как писал Shambaugh в предисловии к книге «Хирургия уха», «ни одна отрасль медицинской науки не была изменена на более глубоком уровне, не продвинулась быстрее и не получила столько пользы от сульфаниламидов и антибиотикотерапии, как хирургия уха». Авторы вспоминают рассказы очевидцев о том, как после введения антибиотиков в Чикаго чудесным образом освобождались инфекционные больницы; это изменения нашло отражение и в отологии.
В настоящее время проблема более коварна. Для молодого отиатра неприятным сюрпризом станут последствия вирусного поражения организма, когда у пациента с отитом в течение 12 часов развивается коматозное и почти предсмертное состояние. При написании данной главы авторы ставили задачу каталогизации и обобщения современных представлений о местных и внутричерепных осложнениях среднего отита в надежде, что катастрофические осложнения могут быть предотвращены при своевременном вмешательстве.
Средний отит — это воспаление части или всего мукопериоста слуховой трубы, барабанной полости, антрума и всех пневматизированных пространств височной кости. Осложнения среднего отита определяются как распространение инфекции за пределы среднего уха. Как хронический, так и острый средний отит могут вызывать осложнения. До применения антибиотиков 52% осложнений были связаны с вирулентным острым средним отитом. В настоящее время наиболее частые осложнения возникают на фоне хронического среднего отита.
Заболеваемость и смертность от осложнений можно минимизировать если хорошо знать специфические виды дренажа уха, основу патологического процесса, ранние проявления и симптомы осложнений. Эти обобщения важны в настоящее время, так как редкость возникновения осложнений ограничивает личный опыт многих отиатров.
а) Перфорация pars tensa барабанной перепонки как осложнение острого воспаления уха. Острый средний отит бактериальной природы обычно поражает детей дошкольного возраста, как правило, источником инфекции является носоглотка. Первоначально воспаление в среднем ухе протекает с нагноением, осложнениями и их разрешением. За экссудацией серозно-фиброзного содержимого в среднем ухе следует воспалительная стадия, гиперемия и отек слизистой оболочки. При нарастании объема жидкости в среднем ухе давление на барабанную перепонку увеличивается, и если не выполнена миринготомия, происходит перфорация барабанной перепонки, обычно в передне-нижнем квадранте.
Боль стихает, интоксикация и лихорадка уменьшаются. В большинстве случаев после стихания воспаления перфорация спонтанно закрывается. В европеоидной популяции перфорация персистирует у 2% пациентов.
Снижение слуха ассоциировано с перфорацией и обычно умеренное. Пробы Вебера и Ринне положительные с обеих сторон. Аудиометрические исследования подтверждают камертональные тесты. Причины кондуктивной тугоухости при перфорации барабанной перепонки рассмотрены в отдельной статье на сайте.
Перфорация барабанной перепонки может быть закрыта хирургическим методом. Каковы шансы на успех мирингопластики в таких случаях? Дисфункция слуховой трубы уменьшает шансы успешной мирингопластики. К сожалению, точная предоперационная оценка слуховой трубы невозможна. Состояние противоположной слуховой трубы не является определяющим. Лучшая корреляция определяется между дисфункцией слуховой трубы и пневматизацией сосцевидного отростка. Результат эффективности мирингопластики тем выше, чем лучше пневматизация сосцевидного отростка, достигая 95%.
б) Острый мастоидит/субпериостальный абсцесс как осложнение острого среднего отита. Острый мастоидит представляет собой распространение воспаления острого среднего отита на антрум и клетки сосцевидного отростка. Такое распространение возможно через вход в пещеру, соединяющий эпитимпанум с антрумом. По данным Nager, «легкое течение острого мастоидита всегда сопровождает острый средний отит, однако воспалительный процесс локализуется в надкостнице». Таким образом, любое воспаление барабанной полости лучше называть тимпаномастоидит. Обычные КТ и МРТ исследования выявляют «мастоидит» даже при отсутствии клинических данных, боли и болезненности над сосцевидным отростком или любого доказательства разрушения костных ячеек.
В таких случаях несоответствия необходимо проследить развитие тимпатномастоидита в субпериостальный абсцесс: если во время тимпаномастоидита вход блокирован воспалительной тканью, слизисто-гнойное содержимое может скапливаться в антруме и смежных ячейках. При усугублении инфекционного процесса, продолжающемся блоке входа в пещеру и неадекватной антибактериальной терапии может возникнуть ретроградный тромбофлебит с отеком и целлюлитом мягких тканей заушной области, вызывая ипсила-теральную боль в заушной области, отек и индурацию. Если гнойный процесс не дренируется спонтанным или хирургическим путем, происходит разрушение костных стенок клеток сосцевидного отростка, что приводит к сливному мастоидиту. Начиная с этой стадии, прогрессирование идет непрерывно с возможностью следующих осложнений:
• Эрозия кортикального слоя с формированием субпериостального абсцесса
• Медиальное распространение на пирамиду с вовлечением верхушки, классическими симптомами и синдромом Градениго
• Переднее распространение, патологический процесс распространяется на лабиринт или канал лицевого нерва, в результате чего возникает паралич лицевого нерва и /или головокружение с или без сенсоневральной тугоухости
• Распространение к верхушке сосцевидного отростка с формированием абсцесса Бецольда
• Распространение за крышу барабанной полости или угол Траутманна, что может привести к развитию эпидурального абсцесса
• Проникновение в перилимфу или цереброспинальную жидкость приводит к менингиту.
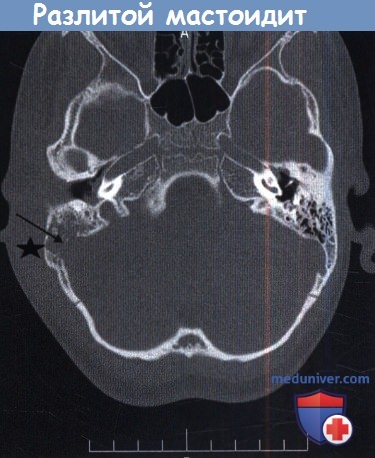
Отек латеральнее сосцевидного отростка.
В многоцентровом исследовании 223 случаев мастоидита/острого среднего отита, Luntz et al. выявили, что в 88% случаев мастоидит возник у детей в возрасте до восьми лет. При поступлении в стационар в 22% случаях имелись местные или интракраниальные осложнения. Наиболее часто выявляли изолированную флору: Streptococcus pneumoniae, Streptococcus puogenes, Staphylococcus aureus, Staphylococcus (коагулазонегативный), Haemophilus influenzae, Pseudomonas aeruginosa. Культуры Pseudomonas spp. выявлены у 18 пациентов (8%), но следует отметить, что у 50% из них образец материала был взят из наружного слухового прохода. У 12 из 18 пациентов излечение произошло без осложнений, хотя противосинегнойные антибиотики не использовались. Эти авторы также обнаружили, что лечение антибактериальными каплями при остром среднем отите не гарантирует отсутствие мастоидита. Ранняя миринготомия позволяет обеспечить менее осложненное течение мастоидита.
Несливной мастоидит эффективно лечат, используя внутривенное введение специфических антибиотиков, миринготомию и установление вентиляционной трубки (шунта). Однако в 20% случаев такого лечения недостаточно, и необходимо выполнить кортикальную мастоидэктомию. Внимательное наблюдение за такими детьми, позволяет предотвратить развитие серьезных осложнений.
Разлитой мастоидит и субпериостальный абсцесс требуют детальной оценки и выполнения рентгенологического обследования. Лечение включает антибактериальную терапию препаратами четвертого поколения, миринготомию и кортикальную мастоидэктомию. Важно помнить, что у младенцев и маленьких детей шилососцевидное отверстие располагается на латеральной поверхности сосцевидного отростка. Следовательно, заушный разрез должен быть модифицирован и не должен спускаться ниже дна наружного слухового прохода с мониторингом лицевого нерва.
Иммунокомпрометированные пациенты более восприимчивы к развитию разлитого мастоидита. Пациент на рисунке ниже был ВИЧ-позитивным. После эпизода острого среднего отита развился зигоматицит.
При неадекватном лечении острого среднего отита могут возникнуть осложнения. Подострое течение среднего отита, следствие неадекватной терапии, замедляет стихание первичных симптомов острого отита, с прогрессированием заболевания и формированием острого мастоидального абсцесса без типичной интоксикации. Holt и Gates описали опыт лечения девяти пациентов с так называемым маскированным мастоидитом, у которых возникли интратемпоральные и/или внутричерепные осложнения. История заболевания в таких случаях представляет персистируютцее слабое раздражение, диарею и пульсацию в ухе после кажущегося улучшения острого отита после применения антибактериальных препаратов. Вялотекущее воспаление было обнаружено Meyerhoff et al. в височных костях при остром среднем отите.
Основываясь на клинических данных, авторы заключили, что анаэробная флора, такая как Peptococcus spp. и Bacteriodes spp., развиваются в анаэробной среде сосцевидного отростка при блоке входа в пещеру грануляционной тканью. Эти анаэробные микроорганизмы обладают высокой вирулентностью и приводят к развитию остеита с минимальной или отсутствующей болью. У пациента на рисунке ниже выявлен безболезненный отек заушной области. Как часто бывает в таких случаях, барабанная перепонка утолщена, но интактна. При КТ выявлен субпериостальный абсцесс, потребовавший хирургического дренирования и кортикальной мастоидэктомии. В девяти случаях маскированного мастоидита Holt и Gates обнаружили ассоциированные осложнения, включавшие эпидуральный абсцесс (2 случая), паралич лицевого нерва (1), менингит и эпидуральный абсцесс (1), менингит (2), абсцесс мозга (2), и энцефалит (1). Важно очень внимательно следить за этим коварным заболеванием и при возможности выполнять КТ височной кости для исключения осложнений.
При остром осложнении среднего отита необходимо выполнить КТ с контрастированием для выявления тромбофлебита или внутричерепных осложнений.
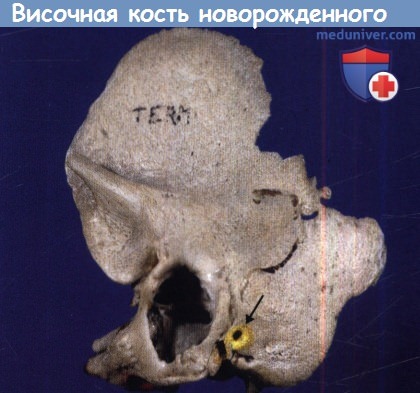
Сосцевидный отросток еще не развит и шилососцевидное отверстие расположено высоко на латеральной поверхности височной кости (стрелка). 
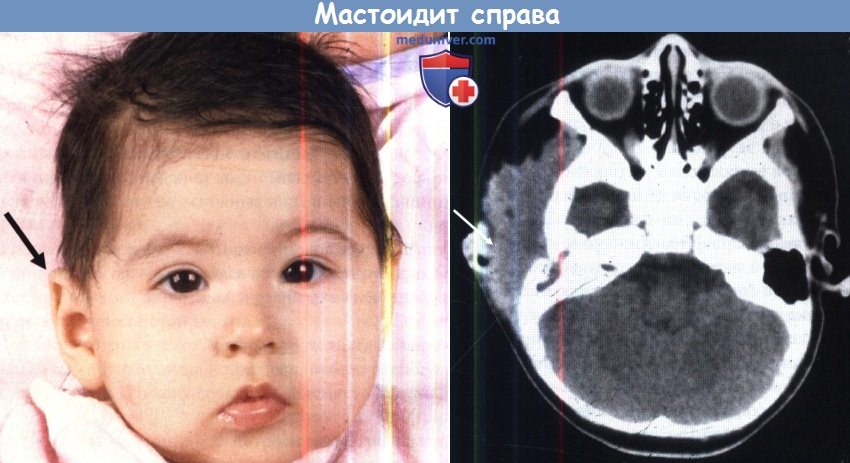
Стрелкой указано оттопыривание ушной раковины. Аксиальная проекция КТ височных костей.
в) Петрозит как осложнение острого среднего отита. Петрозит (известный как апицит) — воспаление пневматизированных ячеек каменистой порции височной кости и редкое осложнение острого среднего отита. У многих людей верхушка пирамиды височной кости мало пневматизирована, при этом выделяют два основных вида пневматизации:
1. Задняя группа клеток, которые продолжаются в антрум и эпитимпанум, группируясь вокруг полукружных каналов в основании пирамиды, и располагаются медиальнее верхушки каменистой кости.
2. Передняя группа клеток, которая расходится от мезотимпанума, гипотимпанума и протимпанума и расположена вокруг улитки ближе к верхушке каменистой кости.
Schuknecht классифицировал петрозит на острый и хронический.
Острый петрозит: С точки зрения патологии острый петрозит аналогичен острому тимпаномастоидиту, описанному ранее. В большинстве случаев воспаление разрешается самостоятельно, бессимптомно. Если продукты воспаления сохраняются, то может возникнуть остеит в верхушке пирамиды височной кости, что приводит к диплопии и ретро-орбитальной боли. Компрессия отводящего нерва в канале Дорелло под связкой Грубера (каменисто-клиновидной), вызывает паралич ипсилатеральной латеральной прямой мышцы. Ипсилатеральный тройничный нерв, расположенный на верхушке пирамиды, также воспаляется, что приводит к ретро-орбитальным болям. Триада симптомов: средний отит, ипсилатерельная ретро-орбитальная боль, парез отводящего нерва известна как синдром Градениго. Диагноз подтверждается КТ-исследованием височной кости с высоким разрешением.
Хронический пертозит: В дополнение к воспалительным изменениям происходит формирование новой костной ткани и резорбция. Остеит, затрагивающий костный лабиринт, твердую мозговую оболочку или вены, может вызывать лабиринтит, менингит, эпидуральный абсцесс или абсцессы мозга.
Лечение петрозита включает системную антибактериальную терапию и хирургический дренаж. Первый этап включает выполнение мастоидэктомии с обнажением полукружных каналов. В этом случае можно подойти к верхушке несколькими доступами в зависимости от расположения инфекционного процесса, пневматизации височной кости и слуха. При глухом ухе транслабиринтный и чрезуш-ный доступы являются наиболее простыми и обеспечивают хороший обзор верхушки. Данный доступ возможен и при сохранившемся слухе, когда клиническое состояние угрожает жизни пациента, так как этот подход считается более удобным и безопасным, однако приведет к потере слуха. При переднем расположении более оптимальным считается трансулитковый доступ. При слышащем ухе подвисочный и подулитковый доступы обеспечивают подход к переднему расположению патологического очага. Ретролабиринтные или субаркуатные доступы позволяют выполнить дренаж задних клеток с сохранением слуха.
г) Паралич лицевого нерва как осложнение острого воспаления уха. У детей чаще возникает вторичный паралич лицевого нерва после перенесенного острого среднего отита. Как и при других осложнениях острого среднего отита, риск развития снижает назначение антибиотиков. Обычно первые симптомы паралича возникают спустя несколько дней после начала острого среднего отита. Паралич лицевого нерва редко возникает как начальный симптом острого среднего отита.
Патофизиология: Пути распространения патологического процесса:
1. Через естественные дегисценции в фаллопиевом канале, часто в барабанном отделе.
2. Через естественные анатомические образования, соединяющие среднее ухо и просвет фаллопиева канала, такие как, канал стременной мышцы, сосудисто-нервные пучки, воздухоносные клетки сосцевидного отростка, прилежащие к фаллопиеву каналу.
3. Через прямой переход воспаления на фаллопиев канал при локализованном остеите.
Микроорганизмы, вызывающие паралич лицевого нерва, схожи с таковым при остром среднем отите. Гнойный процесс или остеит вокруг обнажившегося нерва приводит к воспалению и отеку нерва. Токсины и ишемия играют второстепенную роль.
Лечение:
1. Лечение предшествующего отита соответствующими антибиотиками минимум 10 дней. В тоже время могут положительно повлиять миринготимия, а при необходимости и шунтирование барабанной полости. Пациента на рисунке 26-6 лечили консервативно, и, как видно, результат был удовлетворительным.
2. Мастоидэктомия выполняется в случае отсутствия ответа на консервативную терапию. Декомпрессия лицевого нерва не обязательна, так как во многих случаях, полное выздоровление отмечается в >95% случаев вторичного паралича лицевого нерва после острого среднего отита.

б — Та же пациентка после двухнедельного курса лечения острого среднего отита.
д) Лабиринтит как осложнение острого воспаления уха. По классификации Schuknecht выделяют три типа лабиринтита:
1. Серозный лабиринтит
2. Отогенный гнойный лабиринтит
3. Менингеальный гнойный лабиринтит
Серозный лабиринтит является осложнением острого или хронического среднего отита. Предполагается, что экзотоксины бактерий проникают во внутреннее ухо через овальное или круглое окно или фистулу лабиринта. Как осложнение острого среднего отита наиболее вероятны первые два пути распространения инфекции. Согласно Schuknecht, в острой фазе нет клинических признаков для дифференци-ровки серозного и гнойного лабиринтита. Диагноз ретроспективный. Если вестибулярные и слуховые функции частично или полностью восстанавливаются, можно сделать вывод о том, что лабиринтит был серозным. Margolis et al. исследовали слух на высоких частотах у детей, перенесших острый средний отит в контрольной группе. Было обнаружено, что в группе детей, перенесших острый средний отит, снижение слуха на высоких частотах встречалось чаще.
В дополнение к антибактериальной терапии среднего отита при выявлении или подозрении на лабиринтит следует назначать адьювантную терапию глюкортикостероидами.
источник