Абсцесс легкого — ограниченный гнойно-деструктивный процесс в легочной ткани. Острые абсцессы легкого в своей основе могут иметь различные этиологические факторы. Чаще всего абсцессы возникают на фоне неразрешившейся острой пневмонии, особенно если последняя сочетается с нарушением проходимости дренирующего данный сегмент бронха. Нарушение бронхиальной проходимости является одним из важнейших компонентов в патогенезе острых абсцессов легкого. Закупорка бронха патологическим детритом или инородным телом, отек слизистой дренажных бронхов приводит к развитию ателектазов того или иного отдела легкого. В ателектазированной зоне создаются наиболее благоприятные условия для развития инфекции и гнойного расплавления легочной ткани. Такие абсцессы легкого протекают особенно тяжело.
При остром абсцессе легкого воспалительный участок легкого подвергается гнойной инфильтрации, легочная паренхима, бронхи погибают, расплавляются. Вокруг очага поражения развивается активная воспалительная перифокальная реакция, которая приводит к отграничению гнойника от непораженной легочной ткани. Стенки образовавшейся полости неровные, пропитаны гноем и покрыты грануляциями. При сообщении с просветом бронха часть гноя выкашливается и в полость попадает воздух, который скапливается над уровнем гноя.
Исходы абсцесса легкого: возможна ликвидация абсцесса легкого с развитием на его месте рубца, образование хронического абсцесса легкого, окруженного соединительнотканной капсулой, или прогрессирование процесса и развитие гангрены легкого.
Различают следующие заболевания, которые приводят к развитию острого абсцесса легкого:
- При крупозной или гриппозной пневмонии, аспирированных инородных телах, опухолях или рубцах, суживающих бронх, микроорганизмы проникают через бронхи, а нарушение дренажной функции бронхов создает оптимальные условия для их развития.
- При септикопиемии, тромбофлебите, различных гнойных заболеваниях возможно поражение легких гематогенным путем, а при близко протекающих процессах-лимфогенно.
- Травматические повреждения (открытые или закрытые) легочной ткани с первичным занесением в рану легкого чужеродных микроорганизмов с ранящим снарядом или развитием инфекции в области закрытой травмы легкого.
Чаще всего ведущее значение имеет первая группа факторов.
В возникновении острого абсцесса легкого большую роль играют следующие моменты:
- нарушение проходимости бронха с развитием ателектаза, нарушением питания, кровообращения и сопротивляемости легочной ткани в этой зоне;
- создание замкнутого пространства в зоне ателектаза и нарушение или прекращение естественной санации бронхов от инфекции при кашле, то есть создание оптимальных условий для развития имеющейся инфекции;
- занесение» значительных доз особо вирулентных микробов в легочную ткань из внешней среды при пневмонии, аспирации, инородным телом;
- воздействие большого количества токсинов развивающейся инфекции на ткань легкого в зоне ателектаза, сопротивляемость которой понижена в связи с нарушением питания.
По данным многих авторов острый абсцесс легкого и гангрена легкого поражают главным образом мужчин (80-85%) в возрасте от 20 до 50 лет (80-90%). Чаще поражается правое легкое, что объясняется большим его размером. Абсцессы легкого могут локализоваться в различных отделах легкого, но чаще поражается верхняя доля правого легкого с локализацией в I, II и IV сегментах.
Клинические симптомы при остром абсцессе определяются фазой его развития. Период формирования абсцесса характеризуется гнойной инфильтрацией и расплавлением легочной ткани, но сообщение с бронхом еще отсутствует.
В первой фазе клинические симптомы абсцесса легкого сходны с тяжелой пневмонией, что характеризуется тяжелым состоянием больного, высокой температурой, кашлем, притуплением перкуторного звука и бронхиальным, а иногда ослабленным дыханием над местом абсцесса. При дыхании появляются сильные боли с пораженной стороны. При рентгенологическом исследовании видна отграниченная тень различной интенсивности и величины.
Все описанные явления нарастают в течение 4-10 дней, потом обычно гнойник прорывается в бронх, после чего начинается вторая фаза течения острого абсцесса легкого, характеризующаяся кашлем с выделением значительного количества (200-800 мл) зловонной гнилостной мокроты с большим количеством лейкоцитов, эритроцитов, детрита, бактерий и эластических волокон. При преобладании в полости абсцесса процессов некроза, гангрены мокрота бывает особенно зловонной, нередко с примесью крови и при стоянии делится на три слоя: внизу — гной и продукты распада, средний слой состоит из желтоватой прозрачной жидкости, верхний — пенистый. После прорыва гнойника через бронх течение острого абсцесса может принять различный характер в зависимости от степени опорожнения его, защитных сил организма и полноценности лечебных мероприятий. В таких случаях возможно или постепенное излечение (третья фаза), или развитие хронического абсцесса с образованием вторичных бронхоэктазов.
Здесь следует особо остановиться на одном организационном вопросе: кому из специалистов заниматься лечением острого абсцесса легкого — терапевтам или хирургам? Практика показывает, что ответ может быть только один: как только установлен диагноз острого абсцесса легкого, больной должен быть госпитализирован в отделение легочной хирургии.
У некоторых больных процесс заживления абсцесса происходит медленно. Полость опорожняется от гноя недостаточно, спадается плохо, процессы регенерации замедленны. В таких случаях абсцесс из острого становится хроническим, с особой клиникой и другими методами лечения. Следует однако иметь ввиду, что острый абсцесс легкого вскрывается не только в бронх. Он может прорваться и в плевральную полость и привести к острому пневмотораксу, симптомы которого будут маскировать истинную природу заболевания.
У ослабленных больных, при особо вирулентной инфекции и плохом опорожнении гнойника через бронх процесс может прогрессировать. Гнойная инфильтрация распространяется на новые участки легочной паренхимы, увеличиваются зоны некроза, образуются новые гнойники. Параллельно с этим продолжает ухудшаться клиническая картина: к отмеченным ранее симптомам присоединяются озноб, проливные поты, ухудшается общее состояние, сердечная деятельность, нарушаются функции почек, печени. Такое нарастающее ухудшение нередко приводит к смерти больного.
Острый абсцесс легкого по клиническим симптомам и течению подразделяют на легкие, средние и тяжелые степени.
В первую группу с легкой степенью течения относят абсцесс с одиночной полостью и слабо выраженной перифокальной реакцией и наличием типичной рентгенологической картины с уровнем жидкости. Такие абсцессы развиваются у крепких людей и формируются в течение 8-10 дней. После их опорожнения через бронх или после пневмонии обычно быстро наступает выздоровление.
Течение средней тяжести отмечается при абсцессе с одиночной полостью, но окруженной значительной зоной перифокальной реакции. Такие абсцессы чаще медленно формируются на фоне затянувшейся пневмонии. Как образование очага некроза полости, так и момент прорыва в бронх выражены неясно. Реакция организма вялая. При прорыве в бронх опорожнение гнойника плохое, температура снижается нестойко, отмечаются обострения. Рентгенологическая картина меняется медленно. Полностью выздоровление наступает редко, чаще развивается хронический абсцесс легкого.
Третья группа — больные с тяжелым течением — характеризуется глубокой интоксикацией, нарушением функции сердечно-сосудистой системы, печени, почек. Обширная инфильтрация легочной ткани у этих больных длительно не приводит к образованию полости; температура остается высокой. Количество мокроты постепенно увеличивается. У этих больных с самого начала обширная гнойная инфильтрация легочной ткани сопровождается образованием множественных мелких абсцессов. Консервативная терапия дает только временное улучшение и для спасения больных необходимо радикальное хирургическое лечение.
Диагноз абсцесса легкого в ранней фазе его развития, до вскрытия в бронх, представляет большие трудности и нередко его смешивают с очаговой пневмонией. Наиболее постоянные симптомы: кашель с мокротой, боли в груди, усиливающиеся по мере вовлечения в процесс плевры, высокая температура, дающая большие колебания утром и вечером и сопровождающаяся проливными потами; гиперлейкоцитоз с нейтрофилезом, ускоренная СОЭ. Данные перкуссии, аускультации и рентгенологические данные позволяют поставить диагноз, в ряде случаев, до вскрытия абсцесса в бронхах.
После вскрытия абсцесса в бронх диагноз облегчается. Его ставят на основании появления обильного количества мокроты, которому предшествовал тяжелый воспалительный процесс в легком.
Физикальные данные обычно подтверждают клиническую картину, наряду с рентгенологической картиной: наличие полости в легком с газом и уровнем жидкости.
Рентгенологическое исследование имеет большое значение для топической диагностики. В то же время большинство хирургов предостерегает от применения для уточнения диагноза пункции полости абсцесса. Риск получения гнойного плеврита значительно превышает ее диагностическую ценность.
Острые абсцессы легкого и гангрену надо дифференцировать от кавернозного туберкулеза, актиномикоза, эхинококка, нагноения кисты легкого, от меж-долевого и осумкованного плеврита, очаговой пневмонии, а также от вторичных абсцессов и первичных бронхоэктазов в фазе абсцедирования.
Лечение острого абсцесса легкого в зависимости от фазы его развития может быть консервативным или хирургическим.
В настоящее время при использовании антибиотиков широкого спектра действия и при начале лечения в ранней фазе (инфильтраты, абсцессы до 4-5 недель от момента образования) удается достигнуть успеха у 65-70% больных острыми абсцессами легкого.
Консервативное лечение абсцесса легкого включает следующие мероприятия:
- обеспечение хорошего ухода и высококалорийного рационального питания, богатого белками и витаминами;
- введение антибиотиков (пенициллин, стрептомицин, биомицин, тетрамицин), которые применяют отдельно или в комбинациях. Обычно вводят по 200 000 ЕД антибиотика 4-5 раз в сутки;
- при сообщении абсцесса с бронхом — обеспечение регулярного удаления гноя из полости абсцесса через бронхоскоп или методом положения (постуральный дренаж), после опорожнения гнойника в него интратрахеально вводят антибиотики;
- повторные переливания небольших (100-150 мл) доз крови для усиления защитных сил организма;
- назначение анаболических стероидов;
- применение иммунотерапии (стафилококковый анатоксин, аутовакцина);
- парентеральное введение белковых препаратов(альбумин, протеин);
- назначение пиримидиновых производных (метилурацил, оротат калия), внутривенные вливания 1% хлорида кальция (400-800 мл).
Результаты консервативного лечения характеризуются следующими цифрами:- выздоровление — 70%, переход в хронический абсцесс — 20%, смерть — 5%, а у 5% больных в процессе лечения возникают показания к операции. Необходимость в больших хирургических вмешательствах по поводу острых абсцессов легких бывает редко — при обильных легочных кровотечениях, прогрессирования гнойного процесса на фоне интенсивного лечения. Во всех других случаях лечение надо продолжать до достижения положительного результата. Фактор времени не имеет решающего значения, и показания к операции определяются не столько продолжительностью заболевания, сколько результативностью лечения.
Осложнения при абсцессе легкого: прорыв абсцесса в плевральную полость при расположении его ближе к периферии легкого, что сопровождается развитием эмпиемы плевры. Прорыв гнойника в плевру, сообщающегося с бронхом, сопровождается развитием пиопневмоторакса. При этом возможно возникновение плевро-пульмонального шока. Кроме того, смещение средостения вызывает нарушение кровообращения и гипоксию. Эти нарушения могут при непринятии соответствующих мер привести к смерти больного.
Кровотечение из разрушенных сосудов в зависимости от калибра разрушенного сосуда может ограничиться небольшим кровохарканьем или же принять характер профузного кровотечения.
Воспалительный процесс может прогрессировать и перейти в гангрену, или сопровождаться образованием множественных абсцессов легкого. Возможно появление метастатических абсцессов в различных органах (мозг, печень, почки), то есть развитие септикоциемии. Аспирация гноя в здоровое легкое приводит к развитию пневмонии в нем.
Хирургические вмешательства по поводу кровотечений и прогрессирования гнойного процесса у больных с острым абсцессом легкого приходится выполнять в неблагоприятных условиях со значительным риском осложнений. Наиболее приемлемыми операциями являются лобэктомия и реже пневмонэктомия. При наличии больших секвестров легочной ткани сохраняет свое значение пневмотомия, хотя после нее образуются стойкие остаточные полости и бронхоторакальные свищи, для ликвидации которых требуются повторные вмешательства в виде частичной торакопластики и мышечной пластики.
Излечение хронического абсцесса легкого может быть достигнуто только путем радикальной операции. Всегда желательно оперировать во время ремиссии. Чаще выполняется лобэктомия, реже приходится удалять все легкое. При абсцессе легкого с бронхоплевральным свищом и эмпиемой полости плевры одномоментной радикальной операцией является плевропневмонэктомия или лобэктомия с плеврэктомией и декортикацией остающейся части легкого. При наличии противопоказаний к хирургическому лечению проводится периодическая санация полости абсцесса. Такая санация в сочетании с дыхательной гимнастикой, постуральным дренажем и общеукрепляющим лечением часто позволяют поддерживать относительно удовлетворительное состояние больных многие годы.
источник
Воспаление ткани легкого, в результате которого происходит отмирание клеток и образуются гнойные некротические полости, называют абсцесс легкого: только правильная диагностика и адекватное последующее лечение недуга может спасти пациенту жизнь. Возбудителями такого заболевания зачастую выступают вредоносные анаэробные и другие бактерии, но развитие болезни также возможно вследствие травмы (ушиб, ранение), аспирации бронхов (инородное тело, рвотные массы либо опухоль) либо на фоне недолеченного заболевания (пневмония, туберкулез).
После попадания возбудителя в воздухоносные пути может начаться процесс воспаления ткани и отмирания клеток на определенных участках органа (абсцесс легких). Вредоносная бактерия часто переносится в бронхи из других органов или систем организма (основной очаг создают пародонтоз, тонзиллит, гингивит). Иногда причиной образования некротических полостей может стать сепсис. Особенности течения:
- Период формирования =напрямую зависит от причины и иммунитета организма. В среднем он продолжается от 3 дней до 3 недель.
- Следующий этап – вскрытие полости с гноем и отток мокроты через бронхи.
У этого заболевания есть несколько вариантов течения, поэтому нужно тщательно следить за состоянием здоровья во время лечения и изменениями симптоматики:
- при легком течении клинические признаки болезни выражены слабо, нет резких перепадов температуры или сильного кашля (благоприятное течение);
- при среднетяжелом течении заболевания симптомы выражены умеренно;
- при тяжелом течении все симптомы выражены резко, возможно появление осложнений недуга.
Ткани в начальной стадии воспаляются в пределах одного участка, происходит инфильтрация этой зоны. В результате распространения гноя от центра к периферическим участкам возникает полость (гнойник). После прорыва мокрота выводится из организма через бронхи. Постепенно воспаленный участок заполняется грануляционной тканью и возникает зона пневмосклероза. При формировании полости с фиброзными стенками у гнойного процесса есть возможность поддерживаться самостоятельно длительный период.
В период образования и прорыва нагноения симптомы заболевания существенно отличаются, зачастую после прорыва самочувствие пациента заметно улучшается, как это описано в таблице:
Проявления недуга во время формирования
Симптомы абсцесса легкого после прорыва гнойной полости
- резкое повышение температуры тела до 40°C;
- озноб, сильное потоотделение;
- одышка, сухой непродуктивный кашель;
- болезненные ощущения в грудине (зачастую более сильные со стороны пораженного участка);
- тахикардия;
- ослабленное дыхание;
- влажные хрипы;
- отсутствие аппетита, слабость, головная боль.
- продуктивный глубокий кашель с большим количеством гнойной мокроты (до 1 л);
- выделенная мокрота имеет резкий неприятный запах, зачастую темного цвета;
- спад температуры тела;
- бронхиальное дыхание, влажные хрипы;
- общее улучшение состояния организма пациента.
Абсцесс участка легкого в острой форме на начальном этапе проявляется сразу несколькими симптомами. При благоприятном течении весь период от начала заболевания до выздоровления длится не более 6 недель, при правильном дренаже из органа выводится вся мокрота, а на месте полости остается лишь тонкостенная киста небольшого размера. После прорыва гнойника состояние больного сразу улучшается. В 80% случаев такая форма заболевания характеризуется одиночным гнойником. Зачастую встречается абсцесс правого легкого у мужчин в возрасте от 30 до 50 лет.
Если абсцесс легких не вылечивается в течение 2 месяцев, он переходит в хроническую форму. Эта форма характеризуется цикличным чередованием периодов ремиссии и обострений. Во время активизации гнойного процесса появляется лихорадка, увеличивается количество гнойной мокроты. Длительность каждого периода зависит от способности бронхов дренировать и опорожнять полость абсцесса легкого. В период ремиссии больной может жаловаться на:
- приступы лающего кашля;
- увеличение выделения мокроты при смене позы тела;
- утомляемость, слабость.
Зачастую у перехода заболевания в хроническую форму есть причины, связанные с индивидуальными особенностями течения болезни у пациента или ошибками в назначении лечения врачом:
- гнойные полости более 6 см в диаметре;
- секвестры в гнойнике;
- нет условий для хорошего дренирования мокроты, размещение области в нижней доле органа;
- недостаточный иммунитет;
- неправильно (или поздно) назначенная терапия антибактериальными препаратами;
- недостаточность терапевтических процедур для улучшения дренирования;
- недостаток общеукрепляющих препаратов для организма пациента.
Врачи часто говорят, что первый признак заболевания можно обнаружить в плевательнице. И это правда, ведь после прорыва через дыхательные пути выделяется много (до 1 литра) специфической мокроты. Эти выделения после длительного стояния состоят из трех слоев жидкости – желтая слизь, гной и водянистый слой (нижний слой более плотный и густой). Эта мокрота имеет резкий гнилостный запах, поэтому пациенту предоставляют отдельную палату. Иногда к гнойным выделениям примешивается небольшое количество крови.
Появление гноя в тканях и последующее разложение легких чаще связано с лишением участков органа воздуха. Факторов для такого процесса много. Абсцесс участка легкого может развиться вследствие попадания в органы дыхания вредоносных микроорганизмов (бронхогенный способ). Если в других органах тела есть очаги инфекции, она может достигнуть дыхательной системы через гематогенный путь заражения (с кровотоком). Часто абсцесс легких может начаться вследствие перенесенной травмы или закупорки органов дыхания инородными предметами.
Вероятность развития очень высока у людей, имеющих вредные привычки и не долеченные заболевания (группа риска):
- алкоголизм, курение, прием наркотических веществ;
- новообразования;
- сахарный диабет;
- синусит, отит;
- пародонтоз;
- нарушения работы желудочно-кишечного тракта в результате проведения операций (грудная и брюшная полость);
- иммунодефицит;
- эпилепсия.
Острая или хроническая форма абсцессов легких у детей встречается намного реже, чем у взрослых. Зачастую они возникают вследствие попадания возбудителя бактериальной или грибковой этиологии в организм ребенка. Клиническая картина и причины появления гнойных воспалений у маленького пациента практически ничем не отличается от этиологии недуга у взрослых. У детей к общим симптомам часто присоединяется рвота или понос. Гнойные образования зачастую не сливаются в гнойник, происходит поражение ткани небольшими очагами (пятнами).
Абсцесс участка легкого может считаться первичным (если недуг возник вследствие поражения паренхимы) и вторичным (если воспалительный процесс начался в результате другой болезни). Различают разные виды недуга в зависимости от типа возбудителя и образа заражения. Кроме того, в классификации заболевания в зависимости от локализации различают центральный (расположен ближе к середине органа) и периферический (размещен у краев легкого) абсцессы. При этом гнойники:
- могут быть единичными или множественными;
- располагаться в одном или в обоих парных дыхательных органах.
При появлении первых признаков заболевания необходимо проконсультироваться с врачом-пульмонологом. Он назначит все необходимые анализы и исследования, с помощью которых можно диагностировать степень поражения тканей, общую реакцию организма на недуг и выбрать подходящую схему лечения. Очень внимательно нужно отнестись к симптомам, если в анамнезе есть хронические заболевания дыхательных путей или другие предрасполагающие факторы. В случае обнаружения гнойных воспалений других органов возрастает вероятность поражения дыхательной системы.
Для получения четкой клинической картины необходимо провести ряд анализов и исследований:
- общий анализ крови, особое внимание уделяют количеству лейкоцитов;
- биохимический анализ крови;
- анализ мокрот, выявление возбудителей и выяснение их чувствительности на действие лекарств (антибиотиков);
- рентгенологическое исследование грудной клетки (локализация очага);
- компьютерная томография (более детальная диагностика гнойника);
- фибробронхоскопия (для того чтобы определить состояние тканей дыхательных путей).
При выборе схемы лечения абсцесса легкого необходимо соблюдать комплексный подход. В большинстве случаев можно обойтись консервативными способами лечения, при которых врачом назначаются большие дозы антибиотиков широкого спектра действия, общеукрепляющая терапия. Пациента необходимо госпитализировать и сразу начинать терапию. Очень важно чтобы больной организм получал качественное (преимущественно белковое с необходимым количеством витаминов) питание и имел постоянный доступ к свежему, насыщенному кислородом воздуху.
Консервативная методика лечения – это комплекс гигиенических процедур (дренаж, массаж, гимнастика) и лекарственных средств, направленных на облегчение состояния больного:
- антибиотики (широкого спектра действия, перед назначением проводят анализы на чувствительность);
- антисептические средства;
- муколитики (для разжижения гнойной мокроты);
- отхаркивающие препараты;
- лекарства для снятия интоксикации;
- ингаляции с кислородом;
- средства, направленные на стимулирование иммунной системы организма (иммуностимуляторы).
Если испробованные методики консервативного лечения не дают результата и продолжается прогрессирование воспаления, врачи рекомендуют удаление патологических полостей. Хирургическое вмешательство требуется в случаях, если лечение не дает результата в течение 2-3 месяцев, при легочном кровотечении или большом размере гнойной полости. Если при активном инфекционном процессе количество очагов увеличивается, развивается гангрена или возможен деструктивный распад легкого врачи рекомендуют пункцию или удаление пораженного легкого.
Зачастую осложнения абсцесса легкого происходят вследствие несвоевременного или некачественного лечения. Очень важно начинать проводить лечебные мероприятия (прием антибактериальных препаратов и другие способы терапии) при обнаружении первых признаков, характерных для этого заболевания. Нужно постараться не допустить перехода недуга в хроническую форму, ведь он тогда хуже поддается лечению. Абсцесс тканей легкого может вызвать осложнения, которые способны привести к летальному исходу.
Если не обратиться к врачу с первыми признаками заболевания, уровень риска развития таких последствий от абсцесса легкого резко увеличивается. Отмечаются:
- недостаточное количество кислорода в дыхательной системе;
- пневмоторакс (прорыв гноя в плевральную полость), плеврит;
- открытие легочного кровотечения;
- образование опухоли;
- распространение инфекции на другие органы и системы организма;
- эмфизема;
- деформация бронхов.
В большинстве случаев при адекватном лечении исход благоприятный, через полтора-два месяца происходит процесс рассасывания инфильтрата вокруг гнойника и полость восстанавливается. Главный способ уберечься от этого процесса – постепенный переход на здоровый образ жизни. Необходимо отказаться от вредных привычек, жирной и вредной пищи. Регулярное медицинское обследование поможет выявить практически любые негативные процессы в организме и позволит вовремя заняться их устранением, не допуская перехода в хроническую форму.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
- Боль за грудиной
- Выделение гнойной мокроты
- Головная боль
- Интоксикация
- Истощение
- Кашель
- Кашель с кровью
- Мокрота с неприятным запахом
- Обильное отделение мокроты
- Одышка
- Повышенная температура
- Потеря аппетита
- Потливость
- Слабость
- Ухудшение общего состояния
Абсцесс лёгкого – неспецифический воспалительный недуг дыхательной системы, в результате прогрессирования которого в лёгком формируется полость с тонкими стенками, внутри которой содержится гнойный экссудат. Данное заболевание более часто начинает развиваться в случае, если было проведено неполноценное лечение пневмонии – на участке лёгкого наблюдается расплавление с последующей некротизацией ткани.
Реже тонкостенная полость формируется после перекрытия небольшого бронха эмболом. Как результат, в этот участок перестаёт поступать кислород, он спадается, и в него легко проникают инфекционные агенты. На фоне всего этого начинает формироваться абсцесс. В более редких клинических ситуациях полость с гноем формируется в результате заноса в лёгочные ткани инфекции гематогенным путём (из очага воспаления, который уже имеется в организме человека).
Абсцесс лёгкого – это инфекционный процесс. Его развитию способствуют патогенные бактерии или грибки. Обычно заболевание прогрессирует вследствие патологической активности пневмококков, золотистого стафилококка, синегнойной палочки, стрептококков, грибов. Микроорганизмы проникают в лёгочные ткани через бронхи или же с током крови из очагов воспаления.
Чаще всего абсцесс лёгкого развивается:
- в виде осложнения ранее перенесённой пневмонии;
- при попадании в воздухоносные пути содержимого желудка;
- из-за перекрытия бронха эмболом;
- из-за сепсиса. Это тяжёлый недуг инфекционной природы, который характеризуется возникновением очагов гнойного воспаления в жизненно важных органах человеческого тела.
- курение;
- грипп;
- употребление алкогольных напитков в большом количестве;
- переохлаждение;
- снижение реактивности организма.
В медицине используют несколько классификаций абсцесса лёгкого, которые основываются на причинах возникновения патологического процесса, его расположении в органе, длительности и характере течения.
- центральный абсцесс лёгкого;
- периферический. В этом случае очаг воспаления располагается ближе к периферии лёгкого.
От причин, спровоцировавших прогрессирование недуга:
- первичный. В этом случае основной причиной формирования патологического очага является травма грудины;
- вторичный.
От длительности течения патологического процесса:
- острый абсцесс лёгкого. Длительность прогрессирования патологического процесса составляет не более 6 недель. Как правило, после этого наступает период выздоровления;
- хронический абсцесс лёгкого. Длительность заболевания составляет более 6 недель. Для данного недуга характерным является чередование периодов обострения и ремиссии.
От характера течения недуга:
- лёгкое течение. Характерные симптомы абсцесса лёгкого (одышка, кашель) выражены не ярко;
- среднетяжелое. Симптомы выражены умеренно;
- тяжёлое. Симптомы недуга резко выражены, также возможно развитие опасных осложнений.
Симптоматика абсцесса напрямую зависит от того, какая форма патологии (острая или хроническая) развилась у человека. Стоит отметить, что если на периферии органа формируется небольшая патологическая полость с гнойным экссудатом, то характерных симптомов патологии может и не наблюдаться, что значительно усложняет диагностику. Это приводит к хронизации воспалительного процесса.
Данное заболевание имеет две клинические стадии течения:
- период формирования тонкостенной полости с гноем;
- период вскрытия.
В период формирования абсцесса наблюдается следующая симптоматика:
- отмечаются симптомы сильной интоксикации;
- высокая температура;
- потеря аппетита;
- одышка;
- головная боль;
- состояние больного стремительно ухудшается;
- кашель;
- боли различной интенсивности в грудине.
Тяжесть протекания патологии зависит от количества и размеров сформированных абсцессов, от типа возбудителя, который стал причиной их формирования. Указанный период длится до 10 дней. Но стоит отметить тот факт, что его течение может быть как стремительным – до 2–3 дней, так и замедленным – до 2–3 недель.
После этого наступает период вскрытия гнойника. Он прорывает свою оболочку, и гной начинает выделяться наружу через воздухоносные пути. В это время состояние больного сильно ухудшается. Основной симптом, указывающий на данный процесс, влажный и внезапный кашель, во время которого происходит выделение большого количества гнойной мокроты. Клиницисты характеризуют это состояние, как «отхаркивание мокроты полным ртом». Объем её может достигать одного литра.
Как только гнойник прорвёт, состояние больного постепенно начинает улучшаться. Симптомы интоксикации уменьшаются, нормализуется температура, восстанавливается аппетит. Но стоит отметить, что одышка, слабость и боль в грудине сохраняются. Длительность протекания недуга напрямую зависит от состояния дренажа, а также от правильно подобранной терапии.
О развитии данной формы недуга стоит говорить, если острый процесс длится более двух месяцев. Также прогрессированию патологии способствуют большие размеры гнойного образования, его локализация в нижней части органа, а также плохое отхождение мокроты. Кроме этого, стоит выделять также такие причины:
- снижение реактивности организма;
- хронические патологии;
- неправильное лечение острого абсцесса лёгких.
Основные симптомы данной формы недуга:
- одышка;
- кашель, во время которого происходит выделение мокроты со зловонным запахом;
- период ухудшения состояния сменяется периодом его стабилизации;
- слабость;
- истощение;
- повышенная потливость.
При появлении первых симптомов, которые указывают на прогрессирование абсцесса лёгкого, следует незамедлительно обратиться в медицинское учреждение для прохождения полной диагностики и установки точного диагноза. Стандартная программа диагностики включает в себя:
- сбор и анализ жалоб;
- проведение общего осмотра пациента;
- анализ крови. Данный метод диагностики необходим, так как даёт возможность обнаружить признаки воспаления в организме;
- биохимия крови;
- анализ мокроты. С помощью этого диагностического метода есть возможность выявить истинного возбудителя недуга, а также определить его чувствительность к антибиотикам;
- рентген грудной клетки – метод, с помощью которого можно обнаружить место локализации образований с гноем;
- КТ – наиболее информативная методика диагностики. Позволяет определить локализацию, а также размеры абсцесса;
- фибробронхоскопия – метод диагностики, который даёт возможность детально осмотреть дыхательные пути и определить наличие в них аномальных образований.
Только после получения результатов диагностики можно начинать проводить лечение абсцесса лёгкого.
Терапию заболевания рекомендовано проводить как можно раньше, тогда шансы на полное выздоровление значительно возрастают. Лечение абсцесса лёгкого проводится как консервативными методиками, так и хирургическими.
Медикаментозная терапия основывается на применении таких препаратов:
- антибиотики;
- муколитики;
- антисептики;
- отхаркивающие лекарства;
- иммуномодуляторы;
- дезинтоксикационные средства;
- кислородотерапия.
Также во время консервативного лечения применяют методики, позволяющие максимально быстро удалить гнойную мокроту из дыхательных путей:
- постуральный дренаж;
- дыхательная гимнастика;
- вибрационный массаж грудной клетки;
- санационная бронхоскопия.
Хирургическое вмешательство показано проводить в том случае, если медикаментозная терапия не оказала должного эффекта. Применяют следующие методики:
- пункция. Абсцесс прокалывается при помощи специальной иглы. Гнойное содержимое удаляется, полость промывается антисептическими растворами, после чего в неё вводят антибиотики;
- торакоцентез и дренирование полости абсцесса;
- удаление определённой части лёгкого (доли).
- лёгочное кровотечение;
- эмпиема лёгких;
- дыхательная недостаточность;
- пиопневмоторакс;
- септикопиемия;
- вторичные бронхоэктазы.
источник
Абсцесс легкого — состояние, сопровождающееся некрозом легочных тканей и образованием полостей, содержащих некротический мусор или жидкость. Легочный абсцесс вызывается микробной инфекцией и может сопровождаться пневмонией или протекать без симптомов пневмонии, как самостоятельное заболевание.
Не исключено формирование множества малых абсцессов (менее 2-х см в объеме). Подобное состояние иногда называют некротической пневмонией или гангреной легких. В некоторых случаях некротические процессы затрагивают средостение, тогда имеет место абсцесс средостения и легкого.
И абсцесс легких, и некротическая пневмония являются схожими проявлениями одного патологического процесса. Несвоевременное распознавание и лечение абсцесса легкого ассоциируется с негативным клиническим исходом, не исключена смерть пациента от осложнений. Современная медицина позволяет успешно диагностировать и лечить случаи абсцессов легких без негативных последствий для здоровья пациента.
Около века назад треть больных с некротическими процессами в легких умирала. Британский врач Дэвид Смит предположил, что механизм заражения легких берет начало в ротовой полости. Он же заметил, что бактерии, найденные на легочных стенках во время аутопсии, идентичны бактериям, взятым из десневого кармана.
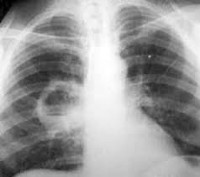
Рисунок 1. Абсцесс легкого
Основными возбудителями абсцесса легкого являются такие бактерии:
- Fusobacterium nucleatum;
- все виды Peptostreptococcus;
- Prevotella melaninogenicus;
- стрептоккоки;
- стафилококки;
- Aspergillus.
- рецидивирующие абсцессы органов дыхательной системы;
- хроническая эмпиема;
- бронхоэктазия;
- гнойное воспаление легких;
- абсцесс средостения.
Современная медицина использует антибиотики пенициллинового ряда и тетрациклин. Благодаря современным методам лечения выживаемость больных с абсцессом легких за последние десятилетия значительно повысилась.
Абсцессы легких могут быть классифицированы по длительности и этиологии. Острые абсцессы длятся обычно менее 4-6 недель, в то время как хронические — от 6 и более недель, в зависимости от успешности лечения и ответа организма на лекарственные препараты.
Легочные абсцессы по происхождению разделяются на:
Чаще всего абсцесс легкого возникает как осложнение аспирационной пневмонии, вызванной анаэробами, заселяющими ротовую полость.
Пациенты, у которых развивается абсцесс легкого, предрасположены к аспирации и обычно имеют пародонтоз. Бактериальное содержимое из десневого кармана достигает нижних дыхательных путей, развивается инфекция в легких, поскольку бактерии не могут быть удалены из организма механизмом защиты. Эти процессы приводят к аспирационной пневмонии и прогрессированию некроза тканей в течение 7-14 дней. По истечении данного времени в легких образуется абсцесс, то есть скопление гноя.
Другие механизмы формирования гнойных полостей в легких могут быть обусловлены бактериемией или трехстворчатым эндокардитом. Подобные состояния способствуют развитию септической эмболии легких.
Другие причины легочного абсцесса это:
- синдром Лемьера;
- острые инфекции ротоглотки;
- септический тромбофлебит яремной вены;
- оральный анаэроб F. Necrophorum (наиболее распространенный патоген ротовой полости);
- инфицированный пародонт.
Абсцесс легкого обычно вызывается бактериями, которые обитают во рту или горле, а затем, попадая в легкие, способствуют началу инфекционного процесса (острому воспалению).
Человеческий организм имеет множество защитных механизмов (например, кашель), которые предотвращают попадание бактерий в легкие. Заражение происходит главным образом, когда человек находится в бессознательном состоянии, в том числе во время проведения операций, требующих общего наркоза, а также в процессе употребления алкоголя или наркотических веществ. Не исключена передача инфекции во время заболеваний нервной системы — тогда способность организма реагировать кашлем на постороннее содержимое дыхательных путей снижается, в легкие попадает большее количество бактерий.
У людей с плохой реакцией иммунной системы абсцесс легких может быть вызван организмами, которые обитают не только во рту или горле, например, грибами или микобактериями туберкулеза. Не редки случаи возникновения гнойных процессов из-за активности золотистого стафилококка.
Обструкция дыхательных путей так же может привести к формированию абсцесса. Если ветви трахеи или бронхов блокируются опухолью или посторонним предметом, выделяется большое количество слизи. Эта слизь накапливается, в ней задерживаются бактерии (любые из тех, о которых написано выше). Обструкция предотвращает выход бактерий с кашлем наружу через дыхательные пути.
В еще более редких случаях абсцесс вызывают зараженные сгустки крови, проходящие по кровеносным сосудам, например, при септической легочной эмболии.
Как правило, первоначально у больных развивается единичный абсцесс, причем даже если очагов скопления гноя несколько, все они остаются в пределах одного легкого. Если инфекция достаточно мощная и распространилась по организму через кровь, появляются гнойные очаги в обеих долях легких. Такое течение болезни является наиболее распространенным среди людей, употребляющих наркотики в инъекционной форме с использованием грязных игл и нестерильных методов введения.
В конечном итоге большинство абсцессов разрываются, производя большое количество гнойной мокроты. Эта мокрота выходит путем развития сильного кашля. Если разрыв абсцесса происходит вне полости легких, например, между легкими и грудной стенкой (то есть, вне плевральной полости), заполнение пространства гноем называется эмпиемой. Крайне редко абсцесс нарушает целостность стенок кровеносных сосудов, это приводит к серьезным кровотечениям.
Диагностика абсцесса легкого
Для диагностики абсцесса легкого рекомендованы следующие тесты:
- рентгенограмма грудной клетки;
- компьютерная томография;
- посев мокроты на бактериальные культуры;
- бронхоскопия (необходима для того, чтобы исключить рак и выявить необычные патогены, например, грибы или микобактерии).
Полостные легочные повреждения не всегда вызваны инфекцией. Среди неинфекционных причин:
- эмпиема;
- кистозные бронхоэктазы;
- рак легких;
- узловой силикоз с центральным некрозом;
- легочная эмболия;
- саркоидоз;
- гранулематоз Вегенера.
Обязательным является проведение рентгенологического исследования грудной клетки, этот метод визуализации позволяет определить уровень жидкости в легких, а также обозначить расположение полостей, содержащих гной. Например, при туберкулезе поражается в основном верхняя часть легких, в то время как гнойные очаги при абсцессе могут быть расположены по всей плоскости легкого или в одной точке.
Бронхоскопия необходима для того, чтобы исключить рак или наличие инородного тела, а также с целью диагностирования грибковых поражений или микобактерий.
Симптомы легочного абсцесса обычно развиваются медленно. В зависимости от первоначальной причины состояния, симптомы могут появиться внезапно или проявляться постепенно.
Ранние симптомы абсцесса легкого схожи с симптомами пневмонии:
- усталость;
- потеря аппетита;
- потоотделение в ночное время;
- лихорадка;
- кашель с мокротой;
- озноб;
- сохранение недомоганий в течение нескольких недель (месяцев);
- быстрое сердцебиение;
- обильное потоотделение;
- общее плохое состояние здоровья;
- потеря веса;
- боль в груди;
- появление крови в мокроте;
- голубоватый оттенок кожи.
Мокрота может быть с неприятным запахом (потому что бактерии из полости рта или горла, как правило, являются источником гнилостного запаха), а также с прожилками крови.
Абсцессы легких, вызванные золотистым стафилококком, могут привести к летальному исходу в течение нескольких дней или даже нескольких часов.
Лечение абсцесса легкого проводится с помощью антибиотиков.
Антибиотики вводятся внутривенно на начальных стадиях, а позднее — перорально, когда проходят такие симптомы, как лихорадка и температура.
Антибактериальная терапия продолжается до тех пор, пока количество проявляемых симптомов не сократится.
При эмпиеме требуется дренаж жидкости из легких. В некоторых случаях инфицированные ткани легких или даже целое легкое необходимо полностью удалять.
Также рекомендуется чрескожное или хирургическое дренирование любого абсцесса, не поддающегося лечению антибиотиками.
- клиндамицин 600 мг внутривенно каждые 6 — 8 ч;
- амоксициллин;
- имипенем;
- циластатин;
- ванкомицин;
- линезолид;
По материалам:
© 2016 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co., Inc., Kenilworth, NJ, USA
© 1994-2016 by WebMD LLC.
Johns Hopkins Symptoms and Remedies: The Complete Home Medical Reference
Ученые обнаружили шпоры на затылке людей, которые часто использовали смартфон
Что произойдет с организмом, если начать много ходить пешком?
Почему нельзя выходить на работу сразу после возвращения из путешествия?
Какие правила помогут сохранить хорошее зрение?
Ученые нашли легкий способ остановить выпадение волос
Психолог Вероника Степанова об особенностях трудоголизма
Скажите пыли «Нет»: чем опасна бытовая пыль и как с ней бороться с помощью пылесоса и других средств
Как уберечь себя от рака, рекомендации для здравомыслящих
Страшный диагноз — не приговор! Что делать, чтобы не умереть
Психология внушения — о механизме гипноза Распутина
источник
Абсцесс легкого — гнойно-деструктивная наполненная гноем полость, окруженная участком воспалительной перифокальной инфильтрации легочной ткани.
Абсцесс легкого — заболевание полиэтиологическое. Острые легочно-плевральные нагноения возникают в результате полимикробного инфицирования аэробно-анаэробными ассоциациями микроорганизмов. Среди них преобладают пневмококк, неспорообразующие анаэробные микроорганизмы (бактероиды, пептококк и др.), золотистый стафилококк, грамотрицательная аэробная палочковая микрофлора (протей, реже кишечная палочка и др.).
Стафилококк, пневмококк встречаются в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами. При абсцессах легкого отмечается высокая бактериальная обсемененность (1,0 х 10 4 — 1,0 х 10 6 микробных тел в 1 мл).
К развитию острых абсцессов или гангрены легкого приводят заболевания следующих групп:
• крупозная или вирусная пневмония. Это наиболее частая, если не основная причина образования абсцессов легкого;
• аспирация инородных тел, опухоли или рубцы, суживающие просвет бронха и нарушающие тем самым его дренажную функцию с условиями для развития микрофлоры, проникающей из бронхов;
• септикопиемии, тромбофлебит, другие гнойные заболевания, которые могут привести к поражению легких гематогенным или лимфогенным путем с развитием пневмонического очага;
• травматические повреждения (открытые и закрытые) легочной ткани с первичным или вторичным инфицированием.
Эмболические абсцессы легкого чаще бывают множественными и локализуются в периферических отделах обоих легких. Асептические инфаркты легких абсцедируют крайне редко.
При острых гнойных поражениях легких инфицирование происходит наиболее часто аэрогенным путем. Это трансбронхиальное попадание микроорганизмов с развитием пневмонии, когда инфекционный агент перемешается в направлении респираторных отделов с потоком воздуха. Редко встречается аспирационный путь инфицирования, а гематогенно-эмболическое инфицирование наблюдается крайне редко.
Процесс абсцедирования в легком может протекать по-разному. И.С. Колесников, М.И. Лыткин (1988) выделяют три возможных варианта (типа) развития деструктивного процесса в легком.
Абсцедирование 1-го типа развивается на фоне обычной благоприятной динамики воспалительного процесса в легком через 1,5-3 нед от начала пневмонии. После улучшения состояния больного вновь повышается температура тела, увеличиваются боли в груди, ухудшается общее состояние с проявлениями нарастающей интоксикации. Это все заканчивается выделением гнойной мокроты.
Абсцедирование 2-го типа обычно происходит в течение 3-4 нед от начала пневмонии и клинически проявляется как затянувшаяся пневмония при безуспешности лечения. Сохраняются постоянно высокая температура тела на протяжении всего периода болезни, выраженная интоксикация, потом появляется гнойная мокрота, количество которой увеличивается.
Абсцедирование этих типов приводит к постпневмоническим абсцессам.
Абсцедирование 3-го типа приводит к аспирационным абсцессам. В этих случаях деструкция в легком начинается с первых дней, а абсцесс формируется через 5-10 дней от начала болезни.
Деструктивные заболевания легких часто поражают социально неустроенных людей, многие из которых страдают алкоголизмом. В последние годы обращает на себя внимание увеличение числа больных молодого возраста, употребляющих наркотики. Больные поступают в больницу, как правило, поздно, до госпитализации лечение либо не проводится, либо проводится неадекватно.
Заболевание возникает преимущественно у мужчин (80-85 %), наиболее часто в возрасте 20-50 лет (80-90 %). Чаще поражается правое легкое. Абсцесс может локализоваться в различных отделах легких, но наиболее часто встречается в верхней доле правого легкого. Клинические проявления абсцесса развиваются на фоне предшествующего патологического процесса в легком. Чаще всего это крупозная, гриппозная пневмония или ателектаз легочной ткани. Семиотика острого абсцесса определяется многими факторами, но в первую очередь фазой развития процесса, общим состоянием организма, вирулентностью флоры.
Формирование абсцесса сопровождается гнойной инфильтрацией и расплавлением легочной ткани, когда сообщения полости гнойника с просветом бронхов еще нет. В этой фазе клиническая картина абсцесса легкого весьма сходна с клинической картиной тяжелой пневмонии. Абсцесс легкого сопровождается общим тяжелым состоянием, болями при дыхании на пораженной стороне грудной клетки, высокой температурой тела, кашлем, притуплением перкуторного звука и бронхиальным, а иногда ослабленным дыханием над абсцессом; лейкоцитоз нарастает до 16-30 х 109/л, отмечается выраженный сдвиг лейкоцитарной формулы влево.
При рентгенологическом исследовании видна ограниченная тень различной интенсивности и величины.
Описанные явления нарастают в течение 4-10 дней, затем обычно гнойник прорывается в бронх и начинается вторая фаза острого абсцесса с кашлем и выделением обильной (до 200—800 мл/сут) зловонной гнойной мокроты, содержащей множество лейкоцитов, эритроцитов, бактерий и эластических волокон, а также тканевой детрит. При преобладании некроза в полости абсцесса мокрота бывает особенно зловонной, нередко с примесью крови. При отстаивании мокрота делится на три слоя: нижний из гноя и распавшихся тканей, средний из желтоватой прозрачной жидкости и верхний из пенистой жидкости.
Количество отделяемой мокроты при абсцессе легкого не соответствует размеру полости гнойника. При малых абсцессах мокроты может быть много и, наоборот, при большой полости гнойника количество мокроты может быть незначительным. Количество отделяемой мокроты зависит от сопутствующего бронхита, от распространенности пневмонических изменений, проходимости дренирующих бронхов.
Диагностика абсцесса легкого представляет трудности в ранней фазе развития до прорыва в бронх. Нередко абсцесс смешивают с очаговой пневмонией и другими заболеваниями. Наиболее постоянные симптомы: кашель с мокротой, боли в груди, усиливающиеся по мере вовлечения плевры в воспалительный процесс, высокая температура, постоянная или с большими колебаниями и проливными потами. В крови высокий лейкоцитоз с нейтрофилезом, повышенная СОЭ.
Данные перкуссии, аускультации и рентгенологического исследования хотя и не патогномоничны для острого абсцесса легкого, в ряде случаев позволяют предположить диагноз до вскрытия абсцесса в бронх или плевральную полость. КГ, выполненная в эту фазу развития абсцесса, часто разрешает диагностические сомнения, так как выявленная неоднородная структура воспалительного инфильтрата с участками разной плотности указывает на начинающийся процесс деструкции в легком.
После вскрытия абсцесса в бронх его диагностика значительно облегчается: диагноз устанавливают на основании отхождения обильной мокроты, чему предшествовал тяжелый воспалительный процесс в легком. Физикальные методы обследования обычно подтверждают диагноз абсцесса легкого. Большую роль в уточнении характера и локализации процесса играют рентгенологическое исследование, КТ, позволяющие точно определить полость в легком с газом и жидкостью.
Основной метод диагностики гнойных заболеваний легких — рентгенологический, установление очага деструкции в легком при этом играет основную, но не исчерпывающую роль. Важное значение имеют топическая диагностика — определение локализации патологического процесса в легком, состояние легочной ткани.
Рентгенологические изменения при абсцессе легкого бывают различными. Наиболее частый вариант (до 70 % наблюдений) — это одиночная полость в легком с жидкостью и воспалительной инфильтрацией легочной ткани вокруг. Полость чаще округлой формы с четкими контурами внутренних стенок, но возможны и неправильная форма и неровные контуры стенок.
В 10—14 % случаев острого абсцесса определяется массивное затемнение легочной ткани, обусловленное воспалительным процессом без признаков распада инфильтрата. Также изменения бывают при затянувшейся пневмонии с выраженным гнойным пневмонитом, поражением интерстициальной ткани и нарушением дренажной функции бронхов, выраженным региональным лимфаденитом в корне легкого.
В подобных случаях КТ позволяет выявить полости деструкции легочной ткани в зоне воспалительной инфильтрации. В клиническом плане такие изменения соответствуют длительному, хроническому воспалительному процессу в легком. В сомнительных случаях КТ увеличивает диагностические возможности рентгенологического исследования.
Все эти методы не дают четкой информации о состоянии бронхиального дерева исследуемого легкого. Отсутствие каких-либо изменений легочного рисунка при рентгенологическом исследовании и КТ служит основанием для отказа от бронхографии. При «закрытых» (не сообщающихся с бронхом) абсцессах разрешить сомнения в отношении наличия деструкции легочной ткани в зоне воспалительной инфильтрации помогает КТ.
Контрастирование бронхов (бронхография) позволяет определить состояние бронхов, но метод малоэффективен для выявления гнойников в легком, так как полости абсцессов не заполняются контрастным веществом из-за отечности слизистой оболочки дренирующих бронхов, а также из-за заполнения гнойника гноем, тканевым детритом.
Переход острого абсцесса легкого в хронический характеризуется не только временным фактором, но и определенными морфологическими изменениями в самом абсцессе, окружающей легочной ткани и прилежащих бронхах, сосудах.
Рентгенологическая семиотика длительных как одиночных, так и множественных абсцессов включает в себя тени неравномерной интенсивности и различной распространенности. Окружающая полость абсцесса легочная ткань имеет среднее уплотнение с резко деформированным легочным рисунком и соединительнотканными тяжами.
Состояние лимфатических узлов при неспецифическом лимфадените выявляют при рентгенологическом исследовании. Определяют расширение тени корня легкого, смазанность его структуры. Томография, КТ позволяют дифференцировать такие изменения и определить увеличение лимфатических бронхопульмональных узлов. Подобные изменения регионарных лимфатических узлов являются постоянным признаком абсцесса легкого.
Подобная картина не играет существенной диагностической роли, но изменения в узлах в процессе лечения оценивают как показатель эффективности проводимой терапии. Уменьшение размера, исчезновение узлов — благоприятный прогностический критерий. Лимфатические узлы остаются увеличенными еще в течение 1—2 мес после рубцевания абсцесса.
Бронхоскопия позволяет оценить состояние бронхов, определить дренирующий бронх, взять материал для бактериологического исследования, провести санацию абсцесса или катетеризировать дренирующий бронх.
Современные методы исследования (КТ, бронхоскопия) практически исключают необходимость диагностической пункции, так как риск развития осложнений, в частности, гнойного плеврита, значительно превышает диагностическую ценность метода.
Абсцесс легкого в 30 % случаев осложняется эмпиемой плевры или пиопневмотораксом. В этих случаях выполняют торакоскопию, которая часто выявляет бронхоплевральные свищи и позволяет определить их локализацию и размеры, сделать биопсию плевры или легкого для уточнения этиологии заболевания. Плевроабсцессография отражает состояние полости эмпиемы.
Для верификации возбудителя, установления бактериологического диагноза используют посевы бронхиальных смывов и пунктата из зоны деструкции легкого. Среди выделенной флоры преобладают пневмококк, стафилококк, протей (1 х 10 4 — 1 х 10 6 микробных тел в 1 мл) в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами, в ряде случаев выявляют кишечную палочку. К результатам микробиологического исследования откашливаемой мокроты необходимо относиться критически ввиду ее смешивания с содержимым ротовой полости.
Острые абсцессы легкого необходимо дифференцировать с кавернозным туберкулезом, актиномикозом, эхинококкозом, нагноением кисты легкого, междолевым осумкованным плевритом, очаговой пневмонией, а также вторичными абсцессами при опухолях легкого. Кавернозный туберкулез обычно исключают при выяснении анамнеза заболевания, отсутствии туберкулезных микобактерий и характерных рентгенологических и КТ изменений в легких за пределами полости, содержащей жидкость.
При актиномикозе в мокроте находят возбудителя друз. Однако обнаружить их нелегко, в связи с чем требуются повторные тщательные исследования. При актиномикозе в процесс вовлекаются соседние органы, стенка трудной клетки.
При нагноившихся паразитарных (эхинококк) и врожденных кистах легких состояние больного не бывает таким тяжелым, как при остром абсцессе, не отмечается предшествующего воспаления легкого; при рентгенологическом исследовании определяются ровные, круглые, четкие контуры тени без перифокального воспаления. Обнаружение в мокроте хитиновой оболочки, дочерних пузырей и крючьев делает диагноз бесспорным.
Особенно трудна дифференциальная диагностика абсцесса при междолевых плевритах, вскрывшихся в бронх, и при других осумкованных плевритах. В таких случаях большую пользу оказывает КТ, позволяющая уточнить истинную природу заболевания.
Дифференцировать абсцесс легкого приходится с распадающимся периферическим раком легкого. Следует отметить, что по виду полости распада при рентгенологическом исследовании дифференцировать абсцесс и рак легкого не всегда представляется возможным. Стенка полости при раке толще, гнойной мокроты нет, но есть кровохарканье. В дифференциальной диагностике распадающегося периферического рака и абсцесса легкого важнее не вид полости и состояние ее внутренних стенок, а наружные очертания затемнения в легких и клинические проявления болезни.
Полость при распаде опухоли, по данным рентгенографии, КТ содержит мало жидкости, но это учитывают лишь при бугристости окружающих полость ткани и толстой стенке полости распада. Играют роль выявляемые при раке отводящие «дорожки», связывающие опухоль с корнем легкого, как раковую имплантацию по пути лимфооттока.
В дифференциальной диагностике абсцесса легкого и туберкулеза с каверной играет роль микробиологическое исследование.
Абсцесс легкого приходится дифференцировать также с аспергиллезом. Распад аспергиломы приводит к образованию полости. Мицелий гриба в мокроте, промывных водах при бронхоскопии, содержимом полости распада позволяет уточнить диагноз аспергиллеза легких.
В дифференциальной диагностике абсцесса легкого учитывают данные комплексного обследования больных: анамнез, клинические проявления, течение болезни, данные инструментальны и лабораторных исследований. Определенную роль играют результаты бактериологического исследования. Исследуют также биоптаты, полученные при бронхоскопии, торакоскопии, транспариетальной пункции. Цитологическому исследованию подвергают промывные воды и мазки-отпечатки, полученные при бронхоскопии.
При острых гнойно-деструктивных заболеваниях легких показана активная комплексная консервативная терапия. Показания к хирургическому лечению возникают при безуспешности консервативной терапии, переходе заболевания в хроническую форму, развитие осложнений (прорыв абсцесса в плевральную полость, средостение с развитием эмпиемы плевры или пиопневмоторакса, гнойного медиастинита, образование бронхиальных свищей, легочное кровотечение).
Комплексная интенсивная терапия включает:
• оптимальное дренирование и санацию полости распада в легком;
• антибактериальную терапию, подбор антибиотиков с учетом чувствительности к ним выделенной микрофлоры;
• коррекцию волемических, электролитных нарушений, устранение гипо- и диспротеинемии;
• дезинтоксикационную терапию: форсированный диурез, плазмаферез, непрямое электрохимическое;
• окисление крови с помощью гипохлорита натрия, УФО крови, гемофильтрацию;
• иммунотерапию;
• калорийное сбалансированное питание, по показаниям — парентеральное питание и инфузию компонентов крови;
• симптоматическое лечение.
Рациональная антибиотикотерапия наряду с активным местным лечением (бронхоскопическая аспирация, санация и т.п.) — основа эффективной консервативной терапии и предоперационной подготовки больных гнойными заболеваниями легких. Применение протеолитических ферментов, обладающих некролитическими и противовоспалительными свойствами, улучшило результаты консервативного лечения и предоперационной подготовки больных гнойными заболеваниями легких. Растворение густого содержимого бронхов и полостей и противоотечное действие энзимотерапии способствуют восстановлению дренажной функции бронхов, нарушение которой играет ведущую роль в патогенезе легочных нагноений.
Таким образом, сочетание антиибиотико- и энзимотерапии представляет собой удачное объединение этиотропного и патогенетического лечения.
Для восстановления проходимости дренирующих абсцесс бронхов осуществляется комплексная бронхологическая санация, ведущая роль в которой принадлежит бронхоскопии. С учетом данных предварительного рентгенологического исследования бронхоскопия позволяет выполнить катетеризацию дренирующего гнойный очаг бронха, промыть его и ввести антисептики, протеолитические ферменты, антибиотики.
При необходимости лечебные бронхоскопии повторяют, что позволяет в большинстве случаев добиться положительного эффекта Для улучшения отхождения мокроты используют протеолитические ферменты, отхаркивающие средства, муколитики. Протеиназы дают протеолитический эффект — разжижают мокроту и лизируют некротические ткани. Протеиназы оказывают противовоспалительное действие и влияют на дренажную функцию бронхов.
При остром абсцессе легкого эндобронхиальное применение ферментов и антисептиков (наряду с общей антибиотикотерапией) быстро устраняет гнойную интоксикацию. Курс комплексных бронхологических санаций, как правило, приводит к полному клиническому выздоровлению с рубцеванием абсцесса. Энзимотерапия дает выраженный эффект и при гигантских гнойниках легкого, когда мало надежды на излечение без хирургического вмешательства.
Одним из компонентов комплексной бронхологической санации является ингаляционное введение лекарственных препаратов. В ингаляциях вводят муколитики, антисептические препараты, протеолитические ферменты и др. Ингаляционная терапия обладает рядом ценных свойств, но играет только вспомогательную роль при консервативном лечении и подготовке к операции больных гнойными заболеваниями легких.
Основными преимуществами эндотрахеальных вливаний лекарственных препаратов являются простота и отсутствие необходимости рентгенологического контроля. Для правильного введения препарата нужно точно знать локализацию гнойного процесса и тщательно соблюдать соответствующие положения грудной клетки. При эндотрахеальном введении лекарственных препаратов, к сожалению, не удается точно доставлять препараты в дренирующий бронх, но при этом препараты распределяются по всей слизистой оболочке бронхов, что важно при диффузном бронхите.
Ингаляции, эндобронхиальные вливания протеолитических ферментов, муколитиков, антисептиков — простые методы санации, но по своей эффективности, скорости достижения результата они уступает лечебной бронхоскопии. Бронхоскопия — основной метод бронхологической санации.
Санационные бронхоскопии выполняют под местной анестезией. Лечебная бронхоскопия с аспирацией содержимого бронхиального дерева, его промыванием и введением лекарственных веществ широко применяется в хирургической клинике и входит в состав комплексной бронхологической санации.
Современные бронхоскопии позволяют выполнять трансназальное введение фиброскопа и производить непрерывное промывание бронхов с инстилляцией лекарственного вещества через один канал и аспирацией через другой. Анестезию производят аэрозольным препаратом 10 % лидокаина.
У больных, выделяющих гнойную мокроту, аспирацию содержимого бронхов производят уже в ходе диагностической эндоскопии, чтобы обеспечить условия для осмотра. Следующим этапом санации является удаление фибринозных наложений и гнойных пробок из устьев бронхов.
Следующий этап бронхоскопической санации — промывание бронхов раствором ферментов. Положение стола изменяют на противоположное дренажному. В бронх, дренирующий гнойные полости, вводят специальную трубку и вливают 25—30 мг химопсина или трипсина, химотрипсина, рибонуклеазы или 1 дозу террилитина на 4—10 мл стерильного изотонического раствора хлорида натрия.
Число промываний зависит от распространенности гнойного процесса и общего состояния больного. Лечебная бронхоскопия должна быть максимально эффективной, а риск, связанный с гипоксемией и гиперкапнией во время повторных эндобронхиальных манипуляций, — минимальным. У тяжело больных лечебную бронхоскопию следует проводить под контролем оксигемографии или оксигемометрии.
Санационные бронхоскопии с катетеризацией абсцесса через сегментарный бронх показаны при неэффективности обычных санационных бронхоскопий. Их проводят под рентгеновским, компьютерно-томографическим контролем.
Дренирование абсцесса при бронхоскопии в определенной мере заменяет обычные бронхоскопические санации.
В ряде случаев выполнить бронхоскопическую санацию не удается (отсутствие бронхоскопа, технические трудности, категорический отказ больного). Это служит показанием к санации бронхиального дерева через микротрахеостому.
Особую тактику применяют у наиболее тяжело больных с декомпенсацией внешнего дыхания, выраженной легочно-сердечной недостаточностью, когда тяжелая одышка и гипоксемия в состоянии покоя являются препятствием для эндотрахеального введения лекарственных веществ. Этим больным противопоказана бронхоскопия, у некоторых из них одна только ингаляция аэрозоля вызывает усиление одышки и цианоз.
В подобной ситуации наряду с парентеральным введением антибиотиков, дезинтоксикационной терапией и т.д. местную ферментную и антибактериальную терапию осуществляют путем транспариетальной пункции абсцесса с аспирацией гноя, промыванием полости раствором антисептика и последующим введением протеолитических ферментов. Благодаря этому обычно уменьшается гнойная интоксикация, улучшается общее состояние больного, частично компенсируются внешнее дыхание и гемодинамические нарушения, что позволяет постепенно перейти к комплексной бронхологической санации.
Пункции острых абсцессов производят при полной непроходимости дренирующего бронха («блокированный абсцесс») или недостаточной эвакуации гноя по нему в случае неэффективной бронхоскопической санации. Точку для пункции намечают под рентгеновским контролем или во время УЗИ, которое визуализирует положение иглы непосредственно во время пункции.
Путем транспариетальной пункции в полость гнойника можно вводить ферментные препараты: химопсин, трипсин, химотрипсин, рибонуклеазу, террилитин. В качестве антисептиков используют растворы гипохлорита натрия, диоксидина, фурагина калия, хлоргексидина.
Транспариетальные пункции, аспирация гноя и введение лекарственных препаратов повторяют ежедневно в течение 3-4 дней. Если улучшается состояние больного, переходят к бронхологической санации. Неэффективность пункционного метода при комплексном лечении служит показанием к наружному дренированию абсцесса. Противопоказанием к введению протеолитических ферментов пункционным методом служит обильное кровохарканье или легочное кровотечение.
Транспариетальное дренирование абсцесса или полости распада при гангрене легкого проводят при недостаточном или полностью нарушенном бронхиальном дренаже, когда бронхоскопическая санация не дает должного эффекта.
Дренирование производят под местной инфильтрационной анестезией под многоосевым рентгенологическим контролем. В связи с инвазивностью дренирование выполняют в рентген-операционной. Возможно попадание гноя или крови (при повреждении легочного сосуда) в бронхиальное дерево, поэтому необходимо предусмотреть оборудование для экстренной бронхоскопии или интубации трахеи.
Микродренирование применяется при абсцессах легких диаметром до 5—8 см с недостаточным или полностью нарушенным бронхиальным дренажем. Дренаж вводят по леске, проведенной через просвет пункционной иглы, и фиксируют его швом к коже. Дренирование при абсцессах легких диаметром более 8 см и гангрене легкого с полостью распада осуществляют с использованием троакара или специальной иглы.
Дренирование с помощью троакара применяют при крупных поверхностно расположенных внутрилегочных гнойных полостях. Дренажную трубку проводят через гильзу троакара.
Дренирование длинной пункционной иглой диаметром 2 мм, на которую надета дренажная трубка, применяют при глубоко расположенных внутрилегочных гнойниках.
После дренирования гнойной полости ее содержимое полностью эвакуируют. Полость промывают раствором антисептика и протеолитических ферментов. Свободный конец дренажа можно оставить открытым под толстой ватно-марлевой повязкой или соединить с трубкой, опушенной под раствор асептической жидкости по Бюлау— Петрову. Применение постоянной вакуум-аспирации зависит от размера гнойной полости. Разрежение при вакуум-аспирации не должно превышать 50 мм вод. ст., чтобы не спровоцировать аррозивное кровотечение.
Гнойную полость промывают через дренаж 3-4 раза в сутки. Количество одномоментно вводимого через дренаж раствора зависит от размеров полости, но при первых промываниях не более 20—30 мл.
Дренаж можно удалить после нормализации температуры тела, прекращения отделения гнойной мокроты и гноя через дренаж. При рентгенологическом исследовании следует убедиться в исчезновении воспалительной инфильтрации вокруг полости, в уменьшении ее размеров и в отсутствии в полости горизонтального уровня жидкости.
Осложнениями пункции и дренирования абсцессов легких являются кровохарканье, пневмоторакс и флегмона стенки грудной клетки, но они наблюдаются редко.
Сочетание лечебной фибробронхоскопии с пункциями или дренированием абсцесса легких создает оптимальные условия для удаления гнойного содержимого и купирования воспаления, а в результате для рубцевания абсцесса. Двойной вариант санации эффективен при секвестре в полости деструкции в легком: санацию выполняют через дренажную трубку при транспариетальном дренировании полости абсцесса и через дренирующий бронх.
Для больных с острыми деструкциями легких, поступивших в торакальное хирургическое отделение, трудно подобрать антибиотики, так как большинство из них получали массивную антибактериальную терапию в терапевтических отделениях или амбулаторно. До выделения верификации и возбудителя проводят эмпирическую антимикробную терапию препаратами широкого спектра действия.
В дальнейшем подбор антибиотиков зависит от чувствительности возбудителей. При тяжелом течении заболевания рекомендуют внутривенное введение антибиотиков, а для создания максимальной концентрации в очаге воспаления возможна катетеризация бронхиальных артерий с последующей региональной антибиотикотерапией.
Важное место в комплексном лечении занимает дезинтоксикационная терапия, которую проводят по общим правилам для больных с тяжелыми гнойными заболеваниями. Эффективность терапии значительно выше, если сеансу плазмафереза, гемофильтрации, непрямого электрохимического окисления крови предшествуют дренирование гнойного очага, удаление гноя, некрэктомия. Плазмаферез имеет явные преимущества перед другими методами, но его применение не всегда возможно по экономическим соображениям.
Иммунотерапию проводят с учетом иммунокорригирующего действия препаратов — гипериммунная специфическая плазма, гамма-глобулины, пентаглобин, габриглобин.
Вариант комплексной консервативной терапии, санации острого абсцесса легкого зависит от дренажной функции бронхов. Можно выделить больных с хорошим, недостаточным бронхиальным дренажем и с полностью нарушенным бронхиальным дренажем.
Показаниями для операции служат неэффективность консервативной терапии и малоинвазивных хирургических манипуляций и развитие осложнений. Комплексная терапия до и после операции позволяет выполнять как резекционные операции, так и разработанный в нашей клинике оригинальный вариант торакоабсцессостомии с последующими некрсеквестрэктомиями и санациями полости распада с применением различных методов химической и физической некрэктомии и использованием видеоскопических технологий. Торакоабсцессостома является основной операцией при гангренозных абсцессах.
При успешном лечении острых абсцессов легкого с применением комплексной терапии гнойник замещается рубцом, полностью исчезают клинические симптомы, а при рентгенологическом исследовании на месте полости абсцесса определяют фиброзные ткани. Если удалось полностью ликвидировать клинические проявления, но при рентгенологическом исследовании определяют небольшие тонкостенные полости в легком, результат лечения считают удовлетворительным (клиническое выздоровление).
Этих больных выписывают из стационара под амбулаторное наблюдение. Оставшиеся полости закрываются самостоятльно через 1—3 мес. Хорошие и удовлетворительные результаты мы наблюдали у 86 % больных, процесс перешел в хроническую форму в 7,8 % случаев.
В хирургическом лечении нуждаются 13,3 % больных.
Показания к оперативному лечению острых абсцессов легких: неэффективность комплекса консервативных и малоинвазивных хирургических методов лечения в течение 6—8 нед, развитие осложнений (легочное кровотечение, рецидивирующее кровохарканье, стойкие бронхоплевральные свищи), переход в хронический абсцесс.
Прогноз при острых абсцессах легких, если своевременно начато комплексное консервативное лечение, для большинства больных (до 90 %) благоприятен. У остальных больных успешное лечение возможно с использованием хирургических методов.
Профилактика острых абсцессов легких тесно связана с предупреждением пневмонии (крупозной, гриппозной), а также со своевременным и адекватным лечением пневмонии.
источник