— это гнойный или гнилостный распад некротических участков лёгочной ткани, чаще в пределах сегмента, с наличием одной или нескольких полостей деструкции, как правило, отграниченных от непоражённых участков лёгкого пиогенной капсулой.
Гангрена лёгкого— это гнойно-гнилостный некроз значительного участка лёгочной ткани, чаще доли, двух долей или всего лёгкого, без чётких признаков отграничения процесса, имеющего тенденцию к дальнейшему распространению и проявляющийся крайне тяжёлым общим состоянием больного.
1. Острые гнойные абсцессы лёгких:
а) по течению: острые и хронические; (в стадии ремиссии, в стадии обострения);
б) по локализации: центральные и периферические; одиночные и множественные (с указанием сегмента и доли);
в) по наличию осложнений: без осложнений, осложнённые эмпиемой плевры, пиопневмотораксом, легочным кровотечением, метастатическими абсцессами в другие органы, бронхиальными свищами, сепсисом, аспирацией гноя в здоровое лёгкое.
2. Острые гангренозные абсцессы лёгкого (ограниченная гангрена) – распределение по течению, локализации и осложнениям как при остром гнойном абсцессе.
3. Распространённая гангрена лёгкого.
1. Бронхогенные абсцессы и гангрена лёгких.
2) Некроз и распад некротической лёгочной ткани;
3) Секвестрация некротических участков и образование пиогенной капсулы;
4) Гнойное расплавление некротических участков с образованием абсцесса или при отсутствии отграничения – гангрены.
Для возникновения острого абсцесса или гангрены лёгкого необходимо сочетание нескольких патологических факторов:
а) острого инфекционного воспалительного процесса в лёгких;
б) нарушения бронхиальной проходимости;
в) нарушения кровообращения в легочной ткани.
Однако, при наличии всех этих изменений главную роль в развитии деструкции и некроза легочной ткани играет реактивность организма. Снижение иммунитета значительно повышает риск развития нагноительного процесса в лёгких.
Бактериальная флора в очаге поражения неспецифична и в большинстве случаев полиморфна. Чаще здесь обнаруживают гемолитический стафилококк и стрептококк, кишечную палочку, анаэробы. Существенное значение в возникновении абсцесса и гангрены лёгкого в настоящее время придаётся вирусам и микоплазмам. В целом, бактериальная флора таким образом является микробно-вирусной и чаще представлена разнообразными ассоциациями микроорганизмов.
Образование полости происходит вследствие протеолиза некротизированного участка лёгкого. При разрушении стенки бронха содержимое абсцесса попадает в бронхиальное дерево и эвакуируется из лёгких. При прорыве гнойника в плевральную полость развивается пиопневмоторакс и эмпиема плевры.
В одних случаях, при одиночных абсцессах небольших размеров полость быстро очищается и на месте абсцесса формируется рубец. В других, при плохом дренировании полость очищается медленно, происходит образование выраженной фиброзной капсулы и формирование хронической гнойной полости, трудно поддающейся консервативной терапии.
У больных с гангреной лёгкого гнойно-некротический процесс не имеет чёткого отграничения от здоровой ткани.
Острый абсцесс и гангрена лёгких в 50-80% случаев является осложнениями пневмонии. Такие абсцессы называются постпневмоническими. У 18-20% больных причиной абсцесса является аспирация секрета верхних дыхательных путей, желудочного содержимого, различных инородных тел. Эти абсцессы являются аспирационными. Несколько реже воспалительный процесс лёгких может развиваться вследствие гематогенного или лимфогенного заноса инфекции, обтурации опухолью бронха или травмы.
В развитии острых абсцессов различают 2 фазы:
1) Фаза острого воспаления и гнойно-некротической деструкции с формированием гнойника до его прорыва в бронхиальное дерево;
2) Фаза открытого лёгочного гнойника после прорыва его в бронх.
Проявления заболевания в 1-й фазе характеризуются сухим кашлем, иногда с небольшим отделяемым слизистой мокроты, болью в груди, общей слабостью, недомоганием, снижением аппетита, жаждой. Температура поднимается до высоких цифр, часто носит интермиттирующий характер. Помимо лихорадки и озноба, с ранних сроков заболевания отмечается одышка и тахикардия.
Данные перкуссии и аускультации при острых абсцессах лёгких зависят от локализации и распространённости процесса. Обычно выявляется ограничение дыхательной экскурсии грудной клетки на стороне поражения, особенно при значительном объёме гнойника, или его субплевральной локализации. При наличии выпота в плевральной полости дыхание резко ослаблено или вообще может отсутствовать. Над зоной абсцесса отмечается укорочение перкуторного звука, дыхание приобретает жёсткий оттенок, часто прослушиваются крепитирующие хрипы, иногда шум трения плевры. Нередко над другими отделами лёгких выслушиваются разнокалиберных сухие и влажные хрипы. Характерна выраженная болезненность при надавливании и постукивании по грудной клетке в проекции формирующегося гнойника (симптом Крюкова).
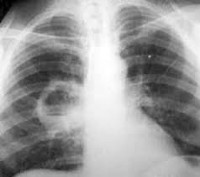
При рентгенологическом исследовании в этой фазе заболевания в зоне поражённых сегментов имеется воспалительная инфильтрация без чётких границ с распространением на соседние отделы лёгких.
В крови выражены лейкоцитоз со сдвигом лейкоцитарной формулы влево и токсическая зернистость нейтрофилов. Нередко наблюдается анемия и лимфопения, гипопротеинемия с диспротеинемией и со снижением альбуминовых фракций белка до критического уровня.
В целом, клиническая и рентгенологическая симптоматика первой фазы острого абсцесса лёгкого типична для крупозной или очаговой пневмонии.
При прорыве гнойника в бронхиальное дерево, что обычно происходит на второй-третьей неделе от начала заболевания, начинается вторая фаза с признаками острого лёгочного нагноения. Содержимое гнойника попадает в просвет бронха с обильным отделением мокроты. Больные отмечают, что мокрота отходит “полным ртом”. Она носит гнойный характер, часто с примесью крови и зловонным запахом. Выделение мокроты наблюдается в утренние часы, после накопления её в лёгких за ночь и сопровождается приступами мучительного и болезненного кашля. При отстаивании такая мокрота делится на три слоя. Нижний состоит из крошковидного осадка, представленного мелкими фрагментами некротизированной лёгочной ткани и пробок Дитриха. Средний слой — мутный и жидкий и верхний — пенисто-гнойный. Реже мокрота может не иметь запаха, она более густой консистенции, обычно белесовато-серого цвета.
На фоне обильного отделения мокроты снижается температура, улучшается общее состояние больного, постепенно уменьшаются и другие проявления интоксикации. Аускультативно над абсцессом выслушиваются крупнопузырчатые хрипы, дыхание с амфорическим оттенком. При рентгенологическом исследовании на месте воспалительной инфильтрации уже обнаруживается полость с горизонтальным уровнем жидкости.
Дальнейшее течение заболевания зависит от сроков восстановления проходимости бронхов и возможности добиться полного освобождения гнойников от содержимого.
Основным методом лечения острых воспалительных заболеваний лёгких является консервативная терапия: АБ терапия.
Методы хирургического лечения гнойников лёгкого делятся на две группы: дренирующие операции и резекции лёгкого(лобэктомия или пневмонэктомия.). Помимо установления дренажной трубки с помощью торакоцентеза дренирование гнойника осуществляется также путём торакотомии и пневмотомии. Дренирующие операции менее продолжительны и намного менее травматичны, чем резекции, однако их эффект выражен далеко не всегда.
источник
ГХ — Отв к экз 1 сем11 ОГУ. Острый абсцесс легкого. Классификация. Этиология. Патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение
| Название | Острый абсцесс легкого. Классификация. Этиология. Патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение |
| Дата | 12.01.2019 |
| Размер | 336.5 Kb. |
| Формат файла | |
| Имя файла | ГХ — Отв к экз 1 сем11 ОГУ.doc.doc |
| Тип | Документы #63414 |
| страница | 1 из 6 |
| Острый абсцесс легкого. Классификация. Этиология. Патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение. Этиология и патогенез.Инфекция при абсцессе и пневмонии попадает в легкие разными путями: 1) аспирационным (бронхолегочный); 2) гематогенно-эмболическим; 3) лимфогенным; 4) травматическим. Аспирационный путь. Происходит аспирация слизи и рвотных масс из ротовой полости и глотки при бессознательном состоянии больных, алкогольном опьянении, после наркоза. Инфицированный материал (частички пищи, зубной камень, слюна, рвотные массы), содержащий большое количество анаэробных и аэробных микроорганизмов, может вызывать воспаление и отек слизистой оболочки, сужение или обтурацию просвета бронха. Развивается ателектаз и воспаление участка легкого, расположенного дистальнее места обтурации. Как правило, абсцессы в этих случаях локализуются в задних сегментах (II, VI), чаще в правом легком. Гематогенно — эмболический путь. Около 7—9% абсцессов легкого развиваются при попадании инфекции в легкие с током крови из внелегочных очагов (септикопиемия, остеомиелит, тромбофлебит и т. д.). Мелкие сосуды легкого при этом тромбируются, в результате чего развивается инфаркт легкого. Пораженный участок подвергается некрозу и гнойному расплавлению. Абсцессы, имеющие гематогенно-эмболическое происхождение (обычно множественные), чаще локализуются в нижних долях легкого. Лимфогенный путь. Занос инфекции в легкие с током лимфы, наблюдается редко, возможен при ангине, медиастините, поддиафрагмальном абсцессе и т. д. Травматический путь. Абсцесс и гангрена могут возникнуть в результате более или менее обширного повреждения легочной ткани при проникающих ранениях и закрытой травме грудной клетки. Клиническая картина и диагностика. Можно выделить два периода: до прорыва и после прорыва абсцесса в бронх. Начало — повышения температуры тела до 38—40°С, появления боли в боку при глубоком вдохе, кашля, тахикардии и тахипноэ, резкого повышения числа лейкоцитов с преобладанием незрелых форм. При физикальном исследовании выявляются отставание пораженной части грудной клетки при дыхании; болезненность при пальпации; здесь же определяют укорочение перкуторного звука, хрипы. На рентгенограмме и компьютерной томограмме в этот период в пораженном легком выявляется более или менее гомогенное затемнение (воспалительный инфильтрат). Второй период начинается с прорыва гнойника в бронхиальное дерево. Опорожнение полости абсцесса через крупный бронх сопровождается отхождением большого количества неприятно пахнущего гноя и мокроты, иногда с примесью крови. Обильное выделение гноя сопровождается снижением температуры тела, улучшением общего состояния. На рентгенограмме — можно видеть просветление, соответствующее полости абсцесса, содержащей газ и жидкость с четким горизонтальным уровнем. Если в полости абсцесса содержатся участки некротической ткани, то они часто бывают видны выше уровня жидкости. На фоне уменьшившейся воспалительной инфильтрации легочной ткани можно видеть выраженную пиогенную капсулу абсцесса. В ряде случаев опорожнение абсцесса происходит через мелкий извилистый бронх, расположенный в верхней части полости абсцесса. Поэтому опорожнение полости происходит медленно, состояние больного остается тяжелым. Гной, попадая в бронхи, вызывает гнойный бронхит с обильным образованием мокроты. Мокрота при абсцессе легкого имеет неприятный запах. При стоянии мокроты в банке образуются три слоя: нижний состоит из гноя и детрита, средний — из серозной жидкости и верхний — пенистый — из слизи. Иногда в мокроте можно видеть следы крови, мелкие обрывки измененной легочной ткани (легочные секвестры). При микроскопическом исследовании мокроты обнаруживают большое количество лейкоцитов, эластические волокна, множество грамположительных и грамотрицательных бактерий. Дифференциальный диагноз надо проводить с полостной формой рака легкого, каверной при открытом туберкулезе, нагноившейся эхинококковой кистой, которая по сути дела является абсцессом паразитарного происхождения, а также с различными видами ограниченных эмпием плевры. Лечение.Комплексное — антибиотики широкого спектра действия, улучшение условий дренирования абсцесса, устранение белковых, водно-электролитных и метаболических нарушений, поддержание функций сердечно-сосудистой и дыхательной системы, печени, почек, повышение сопротивляемости организма. Рациональную антибиотикотерапию проводят с учетом чувствительности микрофлоры, высеваемой из крови и мокроты. При отсутствии данных о чувствительности микрофлоры целесообразно использовать антибиотики широкого спектра действия: цефалоспорины III поколения (цефотаксим, цефтриаксон-роцефин) или II поколения (цефуроксим, цефамандол). Очень хороший эффект получен при лечении септических деструктивных заболеваний легких антибиотиком тиенам (комбинированный препарат — имипенем/циластатин). Используют также комбинацию цефалоспоринов с гентамицином, метронидазолом. АБ вводят внутривенного, внутримышечного, перорального, непосредственно в бронхиальное дерево в виде аэрозоля или через бронхоскоп в бронх, дренирующий абсцесс, а также в полость абсцесса при его пункции в случае субплеврального расположения. Для полноценного удаления гноя и частичек распадающейся ткани из полости абсцесса и мокроты из бронхов целесообразно проводить ежедневную бронхоскопию. Назначении препаратов, расширяющих бронхи и разжижающих слизистую мокроту. Всем тяжелобольным необходима интенсивная терапия для восполнения водно-электролитных и белковых потерь, коррекции кислотно-основного состояния, дезинтоксикации, поддержания функции сердечно-сосудистой и дыхательной систем, печени, почек. Большое значение имеет полноценное питание больного, богатое белками и витаминами. Учитывая большие потери белка, пациент должен получать в сутки не менее 3500—4000 калорий (в международной системе единиц 1 калория = 4187 Дж). Для этих целей используют энтеральное, зондовое и парентеральное питание. Повторные переливания компонентов крови — эритроцитной массы, плазмы, альбумина, гамма-глобулина — показаны при анемии, гипопротеинемии, низком содержании альбумина. Хирургическое лечениеПри остром абсцессе предпочтение отдается консервативному лечению. Если оно оказывается безуспешным или болезнь осложнилась эмпиемой плевральной полости, а состояние пациента не позволяет произвести более радикальное вмешательство, то выполняют одномоментную (при наличии сращений между висцеральным и париетальным листками плевры) или двухмоментную (при отсутствии сращений) пневмотомию по Мональди. Консервативное лечение бесперспективно при абсцессах диаметром более 6 см, при очень толстой, неспособной к сморщиванию (уменьшению) капсуле абсцесса, при общей интоксикации организма, не поддающейся полноценной комплексной терапии. В этих случаях можно рекомендовать операцию — резекцию доли или сегмента легкого уже в остром периоде. Клиническая картина и диагностика.При гангрене легкого рано начинает отделяться большое количество зловонной, пенистой, трехслойной мокроты, имеющей гнойно-кровянистый характер, свидетельствующий об анаэробном или смешанном виде инфекции. У больных появляется часто повторяющийся мучительный кашель. В гнойный процесс, как правило, вовлекается плевра, что приводит к развитию гнилостной эмпиемы или пиопневмоторакса. При исследовании больного отмечают выраженную дыхательную недостаточность — одышку, бледность кожных покровов, цианоз. При перкуссии определяют значительную зону укорочения перкуторного звука над пораженным легким, сменяющуюся коробочным звуком над полостью деструкции, содержащей воздух и жидкость. При аускультации выслушивают множество влажных хрипов различного калибра. Рентгенологически в начале болезни в пределах одной доли или всего легкого выявляется обширное затемнение, которое увеличивается с каждым днем. При появлении сообщения полости деструкции с бронхом на фоне инфильтрации легочной ткани появляются полости деструкции различной величины и степени заполнения воздухом и гноем. Осложнения: кровохарканье, кровотечения, пиопневмоторакса или эмпиема плевры. При рентгенологическом исследовании легких и компьютерной томографии в наиболее крупных полостях выявляются секвестры разной величины. Лабораторные показатели: наблюдаются тахикардия, тахипноэ, резкое повышение температуры тела, выраженные дисфункции легких, сердечно-сосудистой системы, печени и почек. Лейкоцитоз достигает 20—30 • 10 9 /л, возникают выраженная гипопротеинемия, анемия, нарушение водно-электролитного и кислотно-основного состояния. СОЭ возрастает до 60—70 мм/ч. При посеве крови часто выявляется бактериемия. Дифференциальный диагноз надо проводить с полостной формой рака легкого, каверной при открытом туберкулезе, нагноившейся эхинококковой кистой, которая по сути дела является абсцессом паразитарного происхождения, а также с различными видами ограниченных эмпием плевры. Лечение.Комплексное — антибиотики широкого спектра действия, улучшение условий дренирования абсцесса, устранение белковых, водно-электролитных и метаболических нарушений, поддержание функций сердечно-сосудистой и дыхательной системы, печени, почек, повышение сопротивляемости организма. Рациональную антибиотикотерапию проводят с учетом чувствительности микрофлоры, высеваемой из крови и мокроты. При отсутствии данных о чувствительности микрофлоры целесообразно использовать антибиотики широкого спектра действия: цефалоспорины III поколения (цефотаксим, цефтриаксон-роцефин) или II поколения (цефуроксим, цефамандол). Очень хороший эффект получен при лечении септических деструктивных заболеваний легких антибиотиком тиенам (комбинированный препарат — имипенем/циластатин). Используют также комбинацию цефалоспоринов с гентамицином, метронидазолом. АБ вводят внутривенного, внутримышечного, перорального, непосредственно в бронхиальное дерево в виде аэрозоля или через бронхоскоп в бронх, дренирующий абсцесс, а также в полость абсцесса при его пункции в случае субплеврального расположения. Для полноценного удаления гноя и частичек распадающейся ткани из полости абсцесса и мокроты из бронхов целесообразно проводить ежедневную бронхоскопию. Назначении препаратов, расширяющих бронхи и разжижающих слизистую мокроту. Всем тяжелобольным необходима интенсивная терапия для восполнения водно-электролитных и белковых потерь, коррекции кислотно-основного состояния, дезинтоксикации, поддержания функции сердечно-сосудистой и дыхательной систем, печени, почек. Большое значение имеет полноценное питание больного, богатое белками и витаминами. Учитывая большие потери белка, пациент должен получать в сутки не менее 3500—4000 калорий (в международной системе единиц 1 калория = 4187 Дж). Для этих целей используют энтеральное, зондовое и парентеральное питание. Повторные переливания компонентов крови — эритроцитной массы, плазмы, альбумина, гамма-глобулина — показаны при анемии, гипопротеинемии, низком содержании альбумина. Хирургическое лечение показано при гангрене легкого (пневмон- или лобэктомия). Этиология и патогенез.Развитию бронхоэктазов способствуют следующие факторы: изменения эластических свойств стенки бронха врожденного или приобретенного характера; закупорка просвета бронха опухолью, гнойной пробкой, инородным телом или вследствие отека слизистой оболочки;повышение внутрибронхиального давления (например, при длительно непрекращающемся кашле). При значительной, но неполной закупорке бронха инородным телом или длительном нарушении проходимости его вследствие отека слизистой оболочки развиваются воспалительные изменения в стенке бронха. На этом фоне возникает ателектаз доли или сегмента. При достаточной его продолжительности часть легкого сморщивается, нарастает отрицательное внутриплевральное давление, что наряду с повышением внутрибронхиального давления может способствовать расширению концевых отделов бронхов. Застой слизи в расширенных бронхах и развитие инфекции в свою очередь вызывают воспаление слизистой оболочки бронха и перибронхиальной ткани. При этом происходит превращение ворсинчатого эпителия бронхов в многослойный плоский, разрушение эластических и мышечных элементов стенки бронхов. Клиническая картина и диагностика.Для бронхоэктатической болезни характерно многолетнее течение с периодическими обострениями. В некоторых случаях больных многие годы беспокоит только кашель с постепенно увеличивающимся количеством мокроты. Однако чаще периоды относительного благополучия сменяются периодами обострений, во время которых повышается температура тела, выделяется значительное количество мокроты (от 5 до 200—500 мл и более). Мокрота слизисто-гнойная или гнойная, при стоянии в сосуде разделяется на 3 слоя (нижний — гной, средний — серозная жидкость, верхний — слизь). Нередко в мокроте видны прожилки крови. Примерно у 10% больных бывают легочные кровотечения. Источниками кровохарканья и кровотечений являются аневризматически расширенные мелкие сосуды в подвергающейся гнойной деструкции слизистой оболочке бронхов. Частыми симптомами обострения патологического процесса являются боль в груди, одышка. Классический признак бронхоэктатической болезни — пальцы в виде барабанных палочек и ногти в виде часовых стекол. При осмотре часть грудной клетки на стороне поражения легкого отстает при дыхании, особенно у больных с ателектатическими бронхоэктазами. При перкуссии в этой области определяется укорочение легочного звука или тупость. При аускультации прослушиваются крупно- и среднепузырчатые влажные хрипы, обычно по утрам, до того как больной откашляется. После откашливания большого количества мокроты нередко выслушиваются лишь сухие свистящие хрипы. В период обострений появляется лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличивается СОЭ. Тяжелые формы заболевания сопровождаются гипопротеинемией, гипоальбуминемией. В моче появляются белок, цилиндры. Рентгенологическое исследование и компьютерная томография значительно дополняют данные клинического и лабораторного исследования. Изменения резче выражены при ателектатических бронхоэктазах. Пораженный отдел легкого выявляется на рентгенограмме в виде треугольной тени с вершиной у корня легкого. Размер доли значительно меньше соответствующего отдела(доли,сегмента) здорового легкого. При ателектазе нескольких сегментов появляются также смещение тени средостения в сторону ателектаза, подъем купола диафрагмы на стороне поражения. Иногда на рентгенограммах и особенно на компьютерных гемограммах видны кольцевидные тени (просветы расширенных бронхов), тяжистый легочный рисунок, обусловленный перибронхитом. Бронхография: бронхоэктазы выявляются в виде множественных цилиндрических или мешотчатых расширений бронхов с четкими контурами. В области расположения бронхоэктазов мелкие разветвления бронхов и альвеолы контрастным веществом не заполняются. При ателектатической форме расширенные бронхи сближены между собой, в то время как при отсутствии ателектаза они занимают свое обычное положение. Клиническая и рентгенологическая симптоматика бронхоэктатической болезни меняется в зависимости от стадии ее развития. Выделяют три стадии развития заболевания, соответствующие приведенным выше стадиям морфологических изменений в легких. Стадия I — начальная. Отмечаются непостоянный кашель со слизисто-гнойной мокротой, редкие обострения заболевания с клинической картиной бронхопневмонии. При бронхографии выявляют цилиндрические бронхоэктазы в пределах одного легочного сегмента. Стадия II — стадия нагноения бронхоэктазов. Она может быть подразделена на два периода. В первом периоде заболевание клинически проявляется гнойным бронхитом с обострениями в виде бронхопневмоний. Во втором периоде заболевание сопровождается постоянным кашлем с выделением гнойной мокроты от 100 до 200 мл/сут. Иногда наблюдается кровохарканье или кровотечение. Обострение болезни в виде бронхопневмонии наблюдается 2—3 раза в год. Появляются гнойная интоксикация, дыхательная и сердечная недостаточность. При рентгенологическом исследовании выявляют распространенное поражение (1—2 доли), участки фиброза легочной ткани. В периоды обострения появляются фокусы пневмонии. Стадия III — стадия деструкции. Она также может быть подразделена на два периода: IIIа — характеризуется тяжелым течением заболевания. У больных наблюдается выраженная интоксикация. Количество выделяемой гнойной мокроты увеличивается до 500—600 мл/сут; возникают частые кровохарканья, легочные кровотечения. Развиваются частично обратимые нарушения функции печени и почек. Рентгенологически выявляют множество мешотчатых бронхоэктазов, распространенный пневмосклероз, смещение средостения в сторону пораженного легкого. В стадии IIIб к перечисленным симптомам Ша стадии присоединяются тяжелые расстройства сердечной деятельности, дыхательная недостаточность, необратимые дистрофические изменения печени и почек. Дифференциальная диагностика. Бронхоэктатическую болезнь следует дифференцировать от абсцесса (абсцессов) легкого, центральной карциномы и туберкулеза легких, при которых бронхоэктазы могут быть следствием закупорки бронха. От указанных заболеваний бронхоэктатическую болезнь отличают значительно большая длительность заболевания с характерными обострениями, большое количество мокроты, отсутствие в ней микобактерий туберкулеза, более частая нижнедолевая локализация процесса, относительно удовлетворительное состояние больных при распространенном поражении легких. Лечение.Консервативное лечение показано больным в I и некоторым больным во II стадии заболевания, а также больным, которым хирургическое лечение противопоказано. Его проводят по изложенным выше принципам лечения острых гнойных заболеваний легких. Хирургическое лечение показано больным во II—III стадии заболевания, преимущественно при локализованных формах, когда поражение распространяется на сравнительно ограниченную часть легкого, удаление которой не отразится на качестве жизни больного. Одним из важных условий для проведения операции является отсутствие противопоказаний, обусловленных сопутствующими заболеваниями. При IIIб стадии радикальная операция невыполнима из-за распространенности процесса и необратимых нарушений функции внутренних органов. Операция заключается в удалении пораженной части легкого. Выполняют сегментэктомию, лобэктомию, билобэктомию. При ограниченных двусторонних поражениях возможны двусторонние резекции легких. Их выполняют одномоментно или последовательно сначала на одной, затем на другой стороне начиная с легкого, в котором изменения наиболее выражены. При определении объема операции необходимо помнить о частом сочетании поражения бронхоэктазами нижней доли с поражением язычкового сегмента (слева) и средней доли (справа). Особенности операций при бронхоэктатической болезни те же, что и при других гнойных заболеваниях легких. После операции, даже при большом объеме удаляемой части легкого (или легких), у молодых людей быстро улучшается общее состояние и восстанавливается трудоспособность. Поэтому целесообразно оперировать больных в детском возрасте (7—15 лет) и не позже 30—45 лет. источник Изучить этиологию, патогенез, клинику, диагностику, дифференциальную диагностику и лечение нагноительных заболеваний легких: абсцессов, бронхоэктазов, кист, хронических пневмоний. Понимать: этиологию и патогенез нагноительных заболеваний легких, патогенез клинической симптоматики. Знать: клиническую анатомию легких, этиологию и патогенез, патологическую анатомию нагноительных заболеваний легких, клиническую симптоматику, взаимосвязь клинической картины с формой заболевания, дополнительные методы исследования (лабораторные, рентгенологические, микробиологические, цитологические), эндоскопические исследования, дифференциальную диагностику, принципы лечения, показания к операции, хирургические методы лечения. Уметь: обследовать больных с нагноительными заболеваниями легких, интерпретировать результаты дополнительного исследования, обосновывать диагноз, проводить дифференциальную диагностику, определять тактику лечения, ассистировать на операциях, вести больных в пред- и послеоперационном периоде, заполнять историю болезни. 17.4. КОНТРОЛЬНЫЕ ВОПРОСЫ ПО 17.4.1. Анатомия легких: строение, кровоснаб 17.4.3. Методика обследования органов дыха ПАЛ. Методы функциональной диагностики внешнего дыхания. 17.4.5. Рентгенологические методы диагностики 17.4.6. Гноеродная микрофлора. Хирургическая 17.4.7. Противовоспалительные лекарства. Ан 17.4.9. Пред- и послеоперационный периоды. 17.5. КОНТРОЛЬНЫЕ ВОПРОСЫ 17.5.1. Классификация нагноительных заболе 17.5.2. Этиология и патогенез абсцессов. 17.5.3. Стадии абсцесса легкого. 17.5.4. Стадии гангренозного абсцесса легкого. 17.5.5. Клиника, диагностика абсцесса легкого. 17.5.6. Особенности клиники гангренозного аб 17.5.7. Клиника, диагностика распространенной Нагноительные заболевания легких 17.5.8. 17.5.9. Кисты легкого. Классификация, клиника, 17.5.10. Пневмосклероз. Понятие, клиника, диа 17.5.11. Методы диагностики нагноительных за 17.5.12. Рентгенологические признаки абсцесса 17.5.13. Рентгенологические признаки гангреноз 17.5.14. Рентгенологические признаки гангрены 17.5.15. Принципы консервативного лечения на 17.5.16. Пути и методы введения антибиотиков 17.5.17. Показания к операции при нагноитель 17.5.18. Дифференциальный диагноз абсцесса 17.5.19. Дифференциальный диагноз нагноитель 17.5.20. Дифференциальный диагноз нагноитель 17.6. СОДЕРЖАНИЕ И ЛОГИЧЕСКАЯ СТРУКТУРА УЧЕБНОГО МАТЕРИАЛА 17.6.1. Клиническая анатомия легких. 17.6.2. Клиническая физиология легких. Мето 17.6.3. Нагноительные заболевания легких. Эти 17.6.3.1. Классификация нагноительных забо 17.6.3.2. Клиническая симптоматика. 17.6.3.3. Специальные методы исследования 17.6.3.4. Принципы консервативного лечения. 17.6.3.5. Методы хирургического лечения. 17.6.4. Абсцесс и гангрена легкого. Понятие. 17.6.4.1. Этиология и патогенез. 17.6.4.2. Острый абсцесс и гангрена легкого. 17.6.4.2.1. Клиническая картина. 17.6.4.23. Дифференциальная диагностика. 17.6.4.2.4. Принципы консервативного лечения. 17.6.4.25. Показания к операции. 17.6.4.2.7. Послеоперационные осложнения. 17.6.4.3.1. Клиническая картина. 17.6.4.33. Дифференциальный диагноз. 17.6.4.3.4. Показания к операции и виды оперативных вмешательств. 17.6.435. Профориентация и экспертиза трудоспособности. 17.6.5. Бронхоэктатическая болезнь. Понятие. 17.6.5.1. Этиология и патогенез. 17.6.5.2. Классификация по форме заболева 17.6.5.3. Клиническая картина. 17.6.5.4. Диагностика. Значение бронхогра 17.6.5.5. Дифференциальный диагноз. 17.6.5.6. Показания к операции и ее методы. 17.6.5.7. Ведение пред- и послеоперационного 17.6.6. Кисты легкого. Понятие. 17.6.6.1. Этиология и патогенез. 17.6.6.3. Клиническая картина. 17.6.6.5. Дифференциальный диагноз. 17.6.6.6. Показания к операции и ее методы. 17.7. МЕТОДИКА КУРАЦИИ БОЛЬНОГО В паспортной части обратить внимание на пол, возраст и профессию больного. ЖАЛОБЫ.Выявить типичные для нагноительных заболеваний жалобы у курируемого больного, обратив внимание на характер кашля, наличие мокроты (слизистая, гнойная, гнилостная, слоистая, количество, интенсивность, выделение в течение суток, связь и положение тела больного), кровохарканье, его характер и интенсивность. Боли в груди локализация, интенсивность, иррадиация и связь с дыханием. Наличие признаков интоксикации организма. Обсудить жалобы и поставить общий диагноз. АНАМНЕЗ ЗАБОЛЕВАНИЯ.Обратить внимание на начало болезни и предшествующие заболевания, динамику основных симптомов, выделить основные признаки заболевания. Указать на наличие острых воспалительных процессов в начале заболевания и выделить факторы, способствующие переходу острого воспаления в хроническое. В течении заболевания отметить цикличность периодов ремиссии и обострения. Установить характер лечебных мероприятий до поступления в клинику. Обобщить анамнез и поставить предварительный диагноз. Обсудить анамнез для выяснения этиологии и патогенеза заболевания. ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕОбратить внимание на внешний вид больного, положение в постели, цвет видимых слизистых, форму грудной клетки (деформация ребер, межреберных промежутков), симметричность обеих ее половин, состояние над- и подключичных ямок, изменения грудной клетки при дыхании. Указать на изменения формы пальцев и суставов. Провести послойную пальпацию грудной клетки, сравнительную и топографическую перкуссию, аускульта-цию, обсудить объективные данные и поставить клинический диагноз. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ.Студент обращает внимание на характер и количество мокроты, цитологическое и бактериологическое исследование, изменения крови и мочи, данные рентгенологического исследования (рентгеноскопия, рентгенография, бронхография, томография грудной клетки), результаты бронхоскопии и спирометрии. Обсудить дополнительные данные и поставить окончательный диагноз. ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ.Обоснование диагноза проводится последовательно при обсуждении жалоб, анамнеза, объективных данных и дополнительных методов исследования. Ставится подробный диагноз курируемого больного с учетом локализации процесса, стадии, этиопатогенеза, морфологических изменений и осложнений. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗпроводится индивидуально для курируемого больного. Следует проводить дифференциальный диагноз с раком легкого, туберкулезом, актиномикозом. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.Обратить внима ние на причины возникновения хронических нагнои-тельных заболеваний легких, выявить возможные причины, вызвавшие заболевание у курируемого больного. В патогенезе подчеркнуть роль острых воспалительных процессов в легких и нарушение дренажной функции бронхиального дерева. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯНа основа нии клинических данных, объективного обследования и дополнительных данных подробно изложить возможные макро- и микроскопические изменения в легком. ЛЕЧЕНИЕ.Определить показания и противопоказания к оперативному и консервативному методам лечения. Рассмотреть виды консервативной терапии. Об- судить основные принципы предоперационной подготовки, консервативного лечения. Составить план операции: выбор анестезии, оперативного доступа и объема операции у курируемого больного. Выяснить послеоперационные осложнения и пути их профилактики до операции, во время операции и в послеоперационном периоде. ПРОГНОЗ И ЕГО ОБОСНОВАНИЕ.Прогноз для жизни, восстановления трудоспособности. Трудовая экспертиза устанавливается индивидуально в зависимости от объема операции, характера и условий труда. ИНФОРМАЦИОННЫЕ МАТЕРИАЛЫ Абсцесс без секвестрации— гнойно-некротическое воспаление легкого с бактериальным и/или аутоли-тическим протеолизом некроза по мере его формирования с образованием одиночной (или множественной) полости с демаркацией от жизнеспособной легочной ткани. Абсцесс с секвестрацией— некроз участка легкого с последующим протеолизом его периферии с формированием полости с демаркацией от жизнеспособной легочной ткани с секвестрацией зоны некроза. Гангрена легкого— бурно прогрессирующий гнойно-гнилостный некроз всего легкого или отделенной плеврой анатомической структуры (доли), в котором перемежаются зоны гнойного расплавления, не отторгнутого и секвестированного некроза. Классификация острого абсцесса и гангрены легкого A. Клинико-морфологические формы: II. Гангрена. 1.Грамположительные кокки: 2. Грамотрицательные палочки: 3. Неклостридиальные анаэробные микроорга B. По механизму проникновения повреждающего 1.Эндобронхиальный: а) тромбоэмболический (постинфарктный); Нагноителъные заболевания легких Г. По предрасполагающим к развитию гнойно-деструктивного процесса факторам: а) респираторная вирусная инфекция; в) другие неблагоприятные факторы (бессозна Д. По распространению: I.Односторонние поражения: II. Двусторонние поражения: 3. Абсцессы одного легкого и гангрена другого. 1.Серозный плеврит. 5. Флегмона грудной клетки. 6. Наружные торакальные свищи: 7. Респираторный дистресс-синдром. 10. Гнойные метастазы в другие органы и ткани. 11. Другие вторичные токсические и септические 12. Аспирация гнойного отделяемого. I. Легкая; бронхолегочная симптоматика без при а) бронхолегочная симптоматика с дыхатель б) сочетание бронхолегочной симптоматики, III. Тяжелая: сочетание бронхолегочной симптома а) септический шок, сохраняющийся несмотря на адекватную инфузионную терапию: — с превалированием гипотензии; — со снижением перфузии органов при отсутствии гипотензии. б) синдром полиорганной недостаточности. Диагностика Анамнез заболевания. Объективное обследование больного. Данные лабораторного исследования. Рентгенологическое исследование грудной клетки. 13. Спирография, реопульмонография. 14. Микробиологическое исследование мокроты 15. Цитологическое исследование мокроты и плев 16. Исследование системы гемостаза. 17. Исследование иммунитета. В клинической картине «классического» абсцесса лёгкого различают два периода: 1. период формирования абсцесса до прорыва гноя через бронхиальное дерево; и 2. период после прорыва гнойника в бронх. Первый период чаще всего имеет острое начало с высокой температурой тела, ознобами, проливными потами, сухим кашлем, болями в грудной клетке на стороне поражения. Физикально регистрируется массивная пневмония. Чаще поражается зона II, VI и X сегментов, несколько чаще справа. Первый период продолжается от нескольких дней до 2-3 недель, в среднем 7-10 дней. Во втором периоде клиническая картина становится более специфичной. У больного начинает отходить гнойная, часто с неприятным запахом, мокрота. Иногда мокрота отходит полным ртом. Рентгенологически определяется на фоне инфильтрации лёгочной ткани полость с горизонтальным уровнем жидкости. Состояние больного начинает улучшаться. Общее самочувствие улучшается, нормализуется температура тела, уменьшается количество гнойной мокроты. Нормализуется картина крови. Инфильтрация лёгочной ткани уменьшается. Уменьшается полость абсцесса. Полная ликвидация полости может произойти через 6-8 недель. В некоторых случаях на месте гнойника остаётся сухая тонкостенная воздушная полость. Дифференциальный диагноз Острые инфекционные деструктивные заболевания лёгких, в зависимости от клинической формы, необходимо дифференцировать с рядом заболеваний: 1. Кавернозный туберкулёз лёгких.
|
 г
г Бронхоэктазы. Классификация, клиника,
Бронхоэктазы. Классификация, клиника,  АНАМНЕЗ ЖИЗНИ.Выявить наследственные предрасположения для возникновения хронических на-гноительных заболеваний легких (врожденные бронхо-эктазы, кисты), условия труда и быта, перенесенные заболевания легких, вредные привычки.
АНАМНЕЗ ЖИЗНИ.Выявить наследственные предрасположения для возникновения хронических на-гноительных заболеваний легких (врожденные бронхо-эктазы, кисты), условия труда и быта, перенесенные заболевания легких, вредные привычки. 4. Из пограничных тканей и органов:
4. Из пограничных тканей и органов: Нагноившиеся кисты легкого.
Нагноившиеся кисты легкого.