Очаговыми образованиями (или очагами) печени называют единичные или множественные участки изменения ее структуры, которые бывают самого разного происхождения – как доброкачественного, так и злокачественного.
Чаще всего очаги выявляются при УЗИ, но иногда являются случайной находкой при компьютерной томографии или МРТ, когда исследование выполнялось по какой-то иной причине. При этом КТ используется для уточнения размеров, количества, расположения и структуры очагов. При этом по результатам КТ врач, как правило, должен ответить на вопросы о характере изменений: имеем ли мы дело с доброкачественным процессом (например, кистой или гемангиомой), либо злокачественным процессом (рак, метастазы, и т.п.). В ряде случаев после выполнения КТ диагноз остается сомнительным. В таких случаях рекомендуется получить второе медицинское мнение по результатам исследования.
Иногда патологическое образование печени выявляется при сцинтиграфии или ПЭТ (очаг гиперфиксации РФП).
Все объемные образования печени, выявленные при компьютерной томографии, можно разделить в зависимости от следующих параметров:
1) Плотность – характеристика любой ткани организма, которая измеряется на компьютерных томограммах в т.н. единицах Хаунсфилда. В зависимости от рентгеновской плотности очаги бывают гипо-, гипер- и изоденсными по отношению к окружающей нормальной паренхиме. По плотности можно предположить, что находится в структуре очага: кровь, другая жидкость, мягкотканный компонент. Более достоверно выявляются участки обызвествления – кальцинаты.
2) Структура. Кистозные образования подразделяются на одно- и многокамерные; они могут иметь хорошо видимую стенку или не иметь таковой; содержать включения кальция, геморрагическую – гиперденсную – жидкость, гиподенсную жидкость, например, желчь. Внутри можно обнаружить инородное тело или паразита, кистозный или мягкотканный компонент. Также структура может быть однородная или неоднородная, последняя часто объясняется участками некроза. Выявление извести и кальцинатов свидетельствует о длительности процесса.
3) Форма может быть приближенной к шару, вытянутая, неправильная (иррегулярная) и т. д.
4) Контуры. Ровные или неровные, четкие или нечеткие, видимые на всем протяжении или на ограниченном участке.
5) Размеры. Измеряются линейные размеры очага (длинник и поперечник) на аксиальном срезе либо все три размера (когда это возможно, указывается также объем). Если планируется контрольное исследование через определенное время, выбирается т. н. «маркерный» очаг, изменение размеров которого будет оцениваться во времени.
6) Расположение необходимо указывать в описании КТ-исследования: локализуется ли патологический участок непосредственно в глубине органа, под капсулой, рядом с крупными сосудами, с желчными протоками, с желчным пузырем и т. д. Это может быть навести на мысли о его природе: например, билиарные кисты локализованы чаще всего вблизи желчных протоков, вблизи желчного пузыря.
7) Количество. Солитарный очаг в печени означает одиночный. Число патологических участков (например, метастазов при раке желудка или других органов системы пищеварения) может варьировать. Выявление одного метастаза уже позволяет выставить стадию M1 по системе TNM. Однако следует учитывать, что множественные очаговые образования в печени – это не всегда метастазы, и врач-рентгенолог обязан провести их дифференциальную диагностику, сопоставив многочисленные КТ-признаки.
8) Особенности накопления контраста. Чем меньше накопление контраста в очаге, тем меньше он кровоснабжается. Наоборот, чем быстрее накапливается контраст, тем более развита сосудистая сеть. Чем быстрее снижается плотность после окончания введения контраста, тем интенсивнее кровоток в очаге.
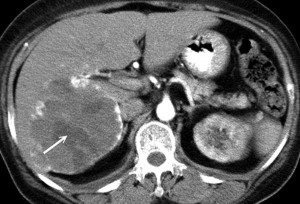
Так, гемангиома печени на КТ без контраста выглядит как гиподенсный участок, природу которого установить затруднительно. В артериальную фазу контрастирования наблюдается значительное увеличение плотностных характеристик гемангиомы (из-за накопления контрастированной крови в сосудистых лакунах), но затем ее плотность снижается и постепенно приходит к прежним значениям, что позволяет отличить гемангиому печени от рака, так как злокачественные новообразования, например, рак кишечника с метастазами в печень при КТ с контрастированием проявляется иначе: для метастазов наиболее характерно усиление плотности в виде «кольца» («ободка»), которое отображает активную (васкуляризованную) часть опухоли.
Гемангиома печени или рак? КТ брюшной полости с контрастным усилением: типичное накопление контраста в виде лакун помогает дифференцировать гемангиому от рака и установить правильный диагноз: кавернозная гемангиома.
Гиподенсные образования имеют плотность ниже нормальной паренхимы (в норме ее плотность составляет +50…+70 единиц Хаунсфилда – без контрастирования) и представляют собой следующие морфологические варианты:
1) Жировые образования имеют плотность от -100 до -10 единиц Хаунсфилда. Это может быть липома, фибролипома, ангиолипома, ангиофибролипома, аденома, липосаркома и некоторые другие опухоли из жировой ткани (а также участок с отрицательной плотностью может быть обусловлен локальным участком жировой инфильтрации, или жирового гепатоза).
2) Гиподенсный очаг плотностью 0…+20 единиц Хаунсфилда чаще всего содержит жидкость. Это может быть простая или паразитарная киста, билома – скопление желчи после операций на желчном пузыре и протоках, а также кистозные метастазы.
3) Гиподенсный очаг плотностью +20…+40 единиц Хаунсфилда бывает обусловлен как жидкостным содержимым, так и мягкотканным. Здесь гораздо больше вариантов, при составлении дифференциального ряда нужно учитывать размеры, форму, характер накопления контрастного вещества.
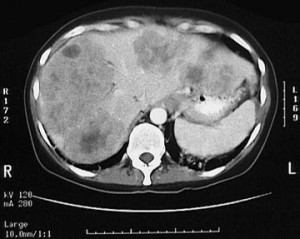
Капиллярная гемангиома правой доли печени: КТ с контрастным усилением в артериальную фазу выявляет гиперденсный участок.
Гиперденсные очаги имеют рентгеновскую плотнтость выше нормальной паренхимы (>70 единиц Хаунсфилда) и могут быть обусловлены кистами, содержащими плотную жидкость (с примесями белка или крови), либо их субстратом является опухоль или кальцинат.
1) Очаг плотностью +200…+400 единиц Хаунсфилда обусловлен наличием кальция в структуре. Это может быть обызвествленная киста, фиброма, фиброаденома (либо другая опухоль), обызвествленная гематома.
2) Локальный участок повышения плотности паренхимы зачастую бывает обусловлен отложениями металлов – солей алюминия, железа и т.д.
3) Опухоли бывают как гиперденсными, так и гиподенсными.
Кистозный характер при КТ имеют следующие образования:
1) Простая киста печени — что это? Простая киста возникает в результате эмбриогенеза и представляет собой ограниченное капуслой скопление жидкости. На КТ она имеют ровные края, четкие контуры, обычно правильную форму; плотностные характеристики жидкости +5…+20 единиц Хаунсфилда, не содержит каких-либо включений (кровь, кальций и т. д.), в их структуре нет перегородок, стенка ровная, без локальных утолщений. Контраст такие кисты не накапливают. Часто возникает вопрос, может ли киста печени перерасти в рак. Если киста имеет типичные КТ-характеристики, тревоги она вызывать не должна, озлокачествления кисты не бывает. Но важно отличить простую кисту от эхинококковой, от кистозной формы метастаза или кистозного рака.
2) Кистозные метастазы в печень при раке молочной железы, желудка, других органов обычно множественные, имеют неправильную форму, неоднородную структуру, размеры от 0,5 см до нескольких десятков см. Характеризуются накоплением контраста в виде «кольца». Обладают инфильтративным ростом. Подозрение на mts в печени возникает при КТ нередко, в таких случаях может помочь второе мнение по снимкам. В наше время множественные метастазы нередко успешно лечатся в крупных онкологических клиниках, где применяются различные методики (хирургическое удаление, химиоэмболизация, радиочастотная абляция и т.п.).
3) Кистозная форма гепатоцеллюлярного рака: форма неправильная, может выявляться солидный компонент (при кистозной форме он выражен минимально), опухоль единичная, оказывает объемное воздействие на рядом расположенные сосуды и желчные протоки.
4) Паразитарные кисты. Чаще всего эти кисты представлены эхинококком, реже – альвеококком. Бывают множественными или единичными, имеют хорошо видимую стенку, усиливающуюся при контрастировании. Бывают однокамерные и многокамерные паразитарные кисты. Внутри таких кист можно обнаружить паразита.
5) Гемангиома правой доли печени, либо левой доли. Гемангиома печени на КТ выглядит как типичный гиподенсный очаг, при контрастировании в артериальную фазу резко усиливается, в результате чего становятся видимыми сосудистые лакуны, а затем медленно теряет контраст. Атипичные гемангиомы на КТ имеют несколько другие характеристики, и отличить их от злокачественного поражения помогает взгляд опытного рентгенолога, имеющего опыт в диагностике заболеваний брюшной полости.
Вторичные (секундарные) изменения в печени на КТ. Рак кишечника с метастазами. Прогноз неблагоприятный, учитывая размеры и количество метастазов.
«Солидный» означает мягкотканный, состоящий из живой ткани. Какие бывают солидные образрования?
1) Объемное образование с включениями жира: липома, липофиброма, ангиолипома, липосаркома и др. Имеют характерную структуру и плотностные характеристики, соответствующие жировой ткани.
2) Фокальная нодулярная гиперплазия (ФНГ) имеет неправильную форму (в виде узла), при нативном исследовании – гиперденсный (незначительно выше нормальной плотности), при контрастировании неравномерно усиливается.
3) Регенераторный узел, локальный участок фиброза либо жировой инфильтрации – признак перерождения печеночной ткани под влиянием различного характера интоксикацией или травм, признак цирроза. Выглядит как локальный гипо- (жировая инфильтрация) или гиперденсный (фиброз) участок.
4) Гепатоцеллюлярный рак (ГЦР). Выглядит как объемное образование неправильной формы, различных размеров (иногда несколько десятков сантиметров в поперечнике), структура его неоднородна – при КТ могут быть выявлены участки некроза, полости (не усиливающиеся при контрастировании). Ткань опухоли за счет хорошего кровоснабжения повышает плотность при контрастировании.
Не все специалисты способны достоверно определить изменения в печени, выявленные при компьютерной томографии. Это во многом зависит от опыта рентгенолога, от качества выполнения исследования. К сожалению, при выполнении компьютерной томографии и других лучевых исследований (особенно в отдаленных периферийных клиниках) изменения иногда бывают пропущены, либо неверно истолкованы. Можно ли перепутать метастазы в печени? Увы, нередко обычные доброкачественные гемангиомы трактуются как метастазы, либо наоборот. В ряде случаев кистозные метастазы в печень трактуются как простые кисты, если к тому же не использовать контрастирование. В целом нужно отметить, что диагноз «mts печени» достаточно сложный в плане дифференцировки с другими множественными очаговыми изменениями.
Второе консультативное мнение врача, обладающего опытом в анализе КТ-исследований брюшной полости, всегда полезно – заключение по исследованию даст специалист, имеющий высшую врачебную категорию или научное звание, после подробного ознакомления с историей заболевания, с результатами лабораторных тестов и т. д. В результате точность диагностики становится выше, что позволяет определиться с дальнейшим направлением лечения (либо назначить дополнительные инструментальные и иные диагностические исследования).
Чтобы получить Второе мнение по результатам КТ или МРТ, можно обратиться в Национальную телерадиологическую сеть. Сделать это можно удаленно, не выходя из дома. Достаточно иметь результаты исследования на диске. В течение 24 часов с момента отправки снимков вы получите квалифицированный пересмотр КТ или МРТ с подробным описанием в виде заключения с подписью высококвалифицированного диагноста.
источник
На тему: Абсцесс печени. Эхинококкоз печени. Первичный рак печени
1. Абсцесс печени (Abscessushepatis)
Абсцесс печени может быть единичным или множественным. В последнем случае говорят о гнойном ангиохолите или гепатите. Абсцесспечени встречается нечасто и, как правило, осложняет течение ряда заболеваний (амебную дизентерию, брюшной тиф, септический эндокардит, сепсис и др.).
Этиология в основном бактериальная: кишечная палочка, стрептококк и стафилококк, анаэробная флора, дизентерийные амебы, особенно в тропических странах. Иногда причиной абсцесса может явиться нагноение эхинококка, распад раковой опухоли с нагноением.
Патогенез заключается в метастатическом заносе инфекционного агента в печень из местных гнойных очагов, например при остеомиелите, гнойном аппендиците и др. Попадание микроорганизмов может осуществляться и гематогенным путем, но чаще всего исходным моментом для развития абсцесса печени является разлитой острый холангиогепатит с присоединением гнойной флоры, развивающейся во внутрипеченочных желчных протоках.
Клиника. Отмечается длительная, часто неправильного типа лихорадка, которой могут предшествовать субфебрильная температура, общая слабость, болевые ощущения в области печени. Реже заболевание с самого начала проявляется ознобом, значительным повышением температуры тела и резкой болью в области печени, иногда длительно может протекать незаметно. Больные постепенно слабеют, худеют, появляется легкая субиктеричность кожи и слизистых оболочек, стойкая субфебрильная температура с периодическим повышением, чувство распираний, иногда тупая боль в области печени с иррадиацией в плечо.
Печень обычно увеличена, главным образом одна доля соответственно локализации абсцесса (чаще справа), в дальнейшем становится плотной (иногда неравномерно), болезненной при пальпации. При значительных размерах абсцесса печень увеличивается вверх, что определяется перкуссией, а еще точнее — рентгенологически, когда выявляется неравномерное поднятие купола диафрагмы (выбухает область абсцесса); нередко развивается выпот в плевральную полость.
Со стороны крови — прогрессирующая анемия, нейтрофильный лейкоцитоз, часто со сдвигом лейкограммы влево, анэозинофилией (неблагоприятный признак), увеличение СОЭ.
Течение заболевания чаще продолжительное, иногда возможен прорыв абсцесса в брюшную полость с развитием гнойного перитонита или поддиафрагмального абсцесса, реже в плевральную полость (эмпиема) и ткань легкого с образованием желчно-бронхиального свища, что чаще встречается при амебных абсцессах.
Лечение оперативное в сочетании с назначением больших доз антибиотиков. При амебиазе дополнительно назначают эметина гидрохлорид, хиниофон (ятрен) и др.
2. Эхинококкоз печени (Echinococcosishepatis)
Из всех органов, поражаемых эхинококком, печень занимает первое место.
Различают эхинококкоз однокамерный, чаще пузырный (гидатидозный) и альвеолярный (многокамерный).
Этиология и эпидемиология. Из известных пяти видов эхинококка для человека патогенны два вида, вызывающие пузырные и альвеолярные поражения внутренних органов. Дефинитивными (обязательными) хозяевами паразита являются собака, волк, шакал, лиса, в тонкой кишке которых паразитируют половозрелые формы (от одной до нескольких тысяч). Обычно собака является источником рассеивания зрелых члеников и яиц паразита. Второй этап начинается с момента их проглатывания промежуточными хозяевами, к которым относится человек, а также домашние копытныеживотные, в частности овцы, козы, крупный рогатый скот, свиньи, лошади и др.
Поступившая в пищевой канал человека онкосфера паразита освобождается от оболочки и прикрепляется посредством зародышевых крючьев к слизистой оболочке кишки, а затем, пробуравив последнюю, попадает в воротную вену и в печень, где медленно проходит фазы своего развития с образованием в конечном счете однокамерного или многокамерного эхинококкового пузыря.
Патогенез. Пузыри эхинококка, воздействуя на ткань печени (преимущественно механически), вызывают ее атрофию, а вокруг хитиновой оболочки пузырей часто возникает воспалительная реакция с последующим развитием фиброза. Все это значительно деформирует печень и придает ей плотную консистенцию, особенно при альвеолярной форме эхинококкоза, поскольку между многочисленными пузырьками разрастается соединительная ткань и развивается интенсивный фиброз. Механическое давление на нижнюю полую вену может привести к развитию асцита. Во многих случаях при отмирании паразита пузыри сморщиваются. В случаях их прорыва в брюшную полость возникает анафилактический шок. При этом возможно обсеменение брюшной полости дочерними маленькими кистами.
Патоморфология. Эхинококковые пузыри содержат прозрачную, слегка опалесцирующую желтоватую жидкость, относительная плотность которой колеблется в пределах 1008—1015; она включает натрия хлорид, виноградный сахар, ряд аминокислот, янтарную кислоту и некоторые другие органические соединения.
Клиника. При эхинококкозе большое значение имеет сенсибилизация организма продуктами жизнедеятельности паразита. В связи с этим наблюдается ряд признаков аллергии, начиная от эозинофилии, нередко периодически наблюдающегося кожного зуда и крапивницы, свойственных этому заболеванию, и кончая анафилактическим шоком (при прорыве пузыря).
Особенности клинического течения обеих форм эхинококкоза обусловливают необходимость отдельного рассмотрения симптоматологии пузырного и альвеолярного эхинококка печени.
Пузырный эхинококкоз. В связи с тем что эхинококковый пузырь развивается в организме человека медленно и только в течение многих лет и даже десятилетий достигает значительной величины, больные длительное время не испытывают никаких неприятных ощущений. В молодом возрасте не отмечается отклонений в их физическом развитии. Клинические симптомы однокамерного эхинококкоза появляются только после образования большого пузыря, когда отмечается гепатомегалия. Однако даже в этом периоде питание больного и трудоспособность сохранены. Нередко из-за значительного увеличения печени больные длительно принимают вынужденное (лордотическое) положение. Иногда возможны различные аллергические проявления.
В зависимости от локализации эхинококковых пузырей (кист) в печени различают четыре основных клинических симптомокомплекса.
Передняя киста больших размеров приводит к значительному увеличению печени кпереди и выпячиванию брюшной стенки. Печень пальпируется в виде огромного плотного полусферической формы тела эластической консистенции. Флюктуация не отмечается, так как содержащаяся в пузыре жидкость находится под большим давлением и стенки кисты напряжены.
Верхняя киста приводит к значительному увеличению печени вверх и высокому неравномерному поднятию правого купола диафрагмы. При этом определяемая в нижних отделах правого легкого тупость нередко дает повод для неправильного диагностирования экссудативного плеврита (иногда последний возможен).
Нижняя киста более трудна для распознавания, так как обычно недоступна пальпации. Однако в этих случаях печень, как правило, увеличена, и часто в результате механического давления кисты на внепеченочные желчные протоки развивается медленно нарастающая желтуха. Иногда киста оказывает давление на воротную вену, обусловливая развитие стойкого асцита.
Центральная киста, встречающаяся довольно редко, большей частью приводит к относительно равномерному увеличению печени. Консистенция последней плотная, нижний край заострен.
Альвеолярный эхинококкоз. Клиника во многом сходна с клиникой массивного первичного рака печени с той только разницей, что все признаки развертываются медленно. Печень значительно увеличена, чрезвычайно плотной консистенции, крупнобугристая, местами незначительно болезненна при пальпации. Больной постепенно худеет, вплоть до истощения. Течение заболевания осложняется присоединением механической желтухи, иногда асцита. При появлении эхинококковых пузырей в других органах, в частности в легких, возможно ошибочное предположение о метастазировании злокачественной опухоли. Течение альвеолярного эхинококкоза длительное и в общем менее благоприятное, чем пузырного.
Дифференциальный диагноз. Эхинококкоз печени в первую очередь следует дифференцировать с циррозом. При последнем отмечается увеличение селезенки, чего обычно не бывает при эхинококкозе (за исключением отдельных случаев альвеолярного эхинококкоза). При эхинококкозе очень редко развивается недостаточность печени. Немалое значение в диагностике приобретает наличие эозинофилии, положительной пробы Касони (внутрикожное введение 0,2 мл эхинококковой жидкости), реакция отклонения антигена Вайнберга и сканирование печени. При подозрении на эхинококкоз следует воздержаться от пункционной биопсии печени из-за возможности обсеменения брюшной полости и развития тяжелых аллергических явлений. Эозинофилия и реакция Касони могут не выявляться при вторичном нагноении эхинококковых кист, что наблюдается редко. Против рака печени свидетельствует длительность заболевания и относительно медленное развитие тяжелых проявлений: постепенное исхудание, медленное нарастание желтухи и асцита.
Прогноз относительно благоприятен, так как заболевание в среднем длится не менее 8—12 лет, иногда десятилетия. Трудоспособность больных при пузырной форме эхинококкоза длительно сохранена.
Лечение, как правило, на ранних этапах заболевания должно быть оперативным, что может привести к полному излечению. При прорыве эхинококка в брюшную полость показано неотложное хирургическое вмешательство. Специфического консервативного лечения пока не существует. В далеко зашедших стадиях — лечение симптоматическое.
Профилактика сводится к соблюдению правил личной гигиены.
источник
Очаговое образование в печени – полость (несколько полостей) в печени, заполненная жидкостью. Это понятие объединяет группу разных по происхождению и течению болезней, которые объединены между собой общим признаком – замещение печеночной действующей паренхимы (печеночная ткань) одним (или несколькими) патологическим образованием.
В настоящий момент значительно увеличилась численность пациентов, имеющих в печени различные новообразования (опухолевые узлы, сосудистые опухоли или жидкостные образования). Процесс выявления данных заболеваний связан с широким внедрением и доступностью неинвазивных технологий исследования брюшной полости, а именно: компьютерная томография (КТ), УЗИ и ядерно-магнитный резонанс.
Наиболее распространенным методом диагностики является ультразвуковое исследование печени, при котором обнаруживаются как доброкачественные, так и злокачественные объемные (очаговые) и диффузные поражения печени. Регулярный осмотр брюшной полости и ее органов с использованием УЗИ помогает установлению точного диагноза.
К новообразованиям в печени, обладающим доброкачественным характером, относятся:
- печеночные кисты (одиночные, множественные, поликистоз); аденома – опухоль, состоящая из клеток, напоминающих клетки печени; гемангиомы печени (кавернозные и капиллярные) образуются из разросшихся сосудов; липома печени – опухоль, образующаяся из жировых клеток или смеси других тканей и жировых клеток; гиперплазия фокальная нодулярная; билиарная цистаденома, мезенхимальная гамартома, гамартома протоков желчи и очаги вне костномозгового кроветворения.
Доброкачественные образования имеют тенденцию к увеличению в размере. Поэтому, чтобы избежать осложнений (кровоизлияние, кровотечение или разрыв) и подтвердить отсутствие прогрессирования болезни, необходимо повторять контрольные исследования (КТ, УЗИ и МРТ) каждые два-три месяца.
Опухоли злокачественного характера делятся на первичные и метастатические. К первичным относятся:
- фиброламеллярная карцинома; гепатоцеллюлярная карцинома (рак почечно-клеточный); саркома Капоши; периферическая холангиокарцинома; гепатобластома; гемангиосаркома; эпителиоидная гемангиоэндотелиома.
Метастатические образования печени развиваются при опухолях яичников, молочной железы, желудочно-кишечного тракта и легких.
При наличии инфекционных заболеваний (абсцессы печени, острые и хронические гепатиты, кандидоз, эхинококкоз, токсокароз и туберкулез) образуются объемные (очаговые) поражения печени.
Диффузные поражения печени:
- Гепатоз (жировой) – отложение жировых капель в цитоплазме клеток печени. Образуется вследствие нарушения липидного обмена при алкогольной интоксикации, при употреблении калорийных и жирных продуктов, сахарном диабете, голодании, при приеме гепатотоксичных препаратов. При данном заболевании наблюдается диффузное повышение эхо-сигнала и увеличение размеров печени. Диффузному повышению эхогенности способствуют алкогольный и хронический вирусный гепатиты. Замена ткани печени соединительной тканью и возникновение узлов регенерации характерно для цирроза печени.
Каждое очаговое образование в печени необходимо подвергать тщательной проверке. Диагностическое исследование заключается в последовательном применении КТ, УЗИ, изучении анализов крови с применением опухолевых маркеров. При сложных диагностических ситуациях выполняется тонкоигольная биопсия печени, лапароскопия или ангиография.
Выявление любого поражения печени как доброкачественного, так и злокачественного на ранней стадии его развития является основным фактором, от которого в значительной степени зависит эффективность лечебного процесса.
В последние годы хирурги стали больше уделять внимания пациентам, имеющим различные так называемые очаговые образования в печени. Связано это с несколькими причинами. Во-первых, увеличилось число подобных пациентов, что в большой степени можно связать с широким внедрением и общедоступностью таких методов неинвазивной диагностике, как ультразвуковое исследование (УЗИ) и компьютерная томография (КТ). Во-вторых, изменился подход к лечению подобных заболеваний: от консервативно выжидательного, до активно радикального лечения. Именно поэтому целью моего исследования является подробное изуение очаговых заболеваний печени.
Очаговые образования печени. Определение понятия. Непаразитарные кисты.
В последние годы хирурги стали больше уделять внимания пациентам, имеющим различные так называемые очаговые образования в печени. Связано это с несколькими причинами. Во-первых, увеличилось число подобных пациентов, что в большой степени можно связать с широким внедрением и общедоступностью таких методов неинвазивной диагностике, как ультразвуковое исследование (УЗИ) и компьютерная томография (КТ). Во-вторых, изменился подход к лечению подобных заболеваний: от консервативно выжидательного, до активно радикального лечения.
Объёмное образование печени — понятие, включающее большую группу различных по этиологии и течению заболеваний, объединяющим признаком которых является истинное замещение функционирующей печёночной паренхимы единичными или множественными патологическими образованиями. Выделяют следующие основные группы очаговых поражений печени:
1. Непаразитарные кисты печени:
Множественные кисты печени
2. Паразитарные кисты печени:
3. Доброкачественные опухоли печени:
Узелковая гиперплазия печени
4. Злокачественные опухоли печени:
5. Послеоперационные и посттравматические кисты печени:
Непаразитарные кисты печени
Непаразитарные кисты печени — это разнообразные нозологические формы, объединяемые по одному признаку — образованию в печени полости (или полостей), заполненных жидкостью. Развиваются кисты из зачатков желчных ходов и превращаются в полости, выстланные изнутри эпителием, который продуцирует жидкость. Встречаются у 5-6% населения. При этом заболевание встречается в 3-5 раз чаще у женщин и проявляет себя в возрасте от 40 до 55 лет. Выявляются, как правило, случайно при ультразвуковом исследовании или компьютерной томографии.
Одиночная киста печени — представляет собой округлой формы образование в левой или правой доле печени.
Множественные кисты — характеризуются поражением не более 30% ткани печени, с преимущественным расположением в одной, реже в обеих долях с сохранением ткани печени между ними.
Ложные кисты печени развиваются после травматического центрального или подкапсульного разрыва печени, их стенка состоит из фиброзно-изменённой ткани печени. Ложные кисты печени могут также образовываться после лечения абсцесса печени, эхинококкэктомии. Содержимое кист печени представляет собой светлую прозрачную или бурую прозрачную жидкость с примесью крови или желчи. Они чаще встречаются в левой доле печени.
Для поликистоза печени характерно кистозное замещение не менее 60% ткани печени с обязательным расположением кист в обеих долях печени и отсутствием ткани печени между стенками кист.
Главной особенностью непаразитарных кист печени является их преимущественно бессимптомное течение. Проявления болезни (боли в правом подрёберье и других отделах живота) отмечаются редко и связаны с растяжением капсулы печени или брюшной стенки со сдавлением близлежащих органов и желчных протоков.
Определяющими в постановке диагноза являются инструментальные методы исследования. Традиционно, обнаружение у больных очаговых поражений печени является случайной находкой при такой, казалось бы, обыденной процедуре, как ультразвуковое исследование органов брюшной полости, либо на КТ.
При динамическом наблюдении пациентов с кистами печени отмечено, что кисты имеют тенденцию к постоянному росту. По мере роста кисты возрастает опасность возникновения осложнений (кровотечение, кровоизлияние, разрыв кисты).
Всё это определяет необходимость начинать лечение больных с непаразитарными кистами печени сразу после их выявления, даже при небольших размерах.
Среди паразитарных кист выделяют эхинококковые и альвеококковые.
Эхинококкоз — относят к одному из наиболее тяжёлых паразитарных заболеваний организма человека и животных, развивающиеся при внедрении и росте в различных органах личинки ленточного глиста — эхинококка Echinococcus granulosus. Первичным хозяином его являются собаки, волки, шакалы, лисы и др. О географической распространённости заболевания может говорить тот факт, что оно не выявлено только в Антарктиде.
Основной проблемой выявления эхинококкоза остаётся факт длительного бессимптомного течения. Молодое население, страдающее данной патологией, редко обращается к врачу. Анамнестически трудно выявить факт контакта с больным животным в течение последних 5 лет. Нередко пациенты указывают на контакты подобного рода более 10 лет назад, либо вспомнить о них не могут вообще. Размеры кист для пациента при их обнаружении являются неожиданностью, кисты вмещают от 1,5 до 6 л жидкости.
Алвеококкоз печени возникает при паразитировании цестоды Echinococcus multilocularis в личиночной стадии. Эти два указанных вида эхинококка резко отличаются между собой как в морфологическом, биологическом, экологическом, так и в патогенетическом отношении. Поражение Echinococcus multilocularis как для Волгоградской области, так и для европейской части России не характерно.
Современные УЗИ-аппараты, обладающие высокой разрешающей способностью, цветным контрастированием и возможностью трёхмерной реконструкции изображения, позволяют специалистам выявить точное расположение кисты печени.
При небольших кистах более информативна магнитно-резонансная томография МРТ (в режиме жёсткой гидрографии), позволяющая выявить описанные выше характеристики паразитарной кисты или компьютерная томография (КТ) на томографах последнего поколения.
Иммунологические методы в диагностике эхинококкоза имеют большое, едва ли не решающее значение. Наиболее информативным является иммунно-ферментный анализ (РИФА, ELIZA). Реакция практически не имеет противопоказаний и применима для выявления эхинококкозов и рецидивов заболевания посредством их неоднократного проведения. При одновременном использовании нескольких иммунологических тестов диагностическая эффективность их составляет более 80%.
Наиболее распространённым методом лечения больных эхинококкозом до сих пор являются традиционные хирургические вмешательства. Чаще всего применяют различные виды эхинококкэктомий..
Доброкачественные опухоли печени — малосимптомные образования, происходят как из эпителиальной ткани (гепатоцеллюлярная аденома и др.), так и из стромальных (узелковая гиперплазия печени) и сосудистых элементов (гемангиома и др.).
Очаговые образования печени. Доброкачественные опухоли. Аденома печениАденома печени — редкая доброкачественная опухоль.
А) печёночно-клеточная аденома состоит из клеток, напоминающих клетки печени.
Б) цистаденома состоит из мелких пролиферирующих желчных протоков, выстланных изнутри эпителием с накоплением слизи и формированием кист.
Первый тип чаще встречается у женщин детородного возраста, второй — у мужчин. Встречается в виде одного или нескольких узлов, отграниченых от ткани печени, имеет капсулу (оболочку) диаметром от 1 до 20 см. При обнаружении аденомы в печени показано оперативное лечение, т. к. при её энергичном росте возможен разрыв опухоли с повреждением сосудов и кровотечением.
Очаговые образования печени. Доброкачественные опухоли. Гемангиома печениГемангиома печени — доброкачественная опухоль, происходит преимущественно из венозных элементов печени, обычно находят случайно при УЗИ или КТ. Возможные осложнения: сдавление желчных протоков, сосудов, разрыв с обильным кровотечением, злокачественное перерождение. Необходимо отличать от метастазов, аденомы, лимфангиомы, нодулярной гиперплазии. Лечение строго в специализированных стационарах.
Нодулярная гиперплазия — редкое опухолеподобное поражение нецирротической печени; представлена множеством узлов диаметром 0,1-4,0 см, изменения печени минимальны, размеры обычно в пределах нормы. Необходимо отличать от цирроза, метастазов печени. Для диагностики применяют компьютерную томографию (КТ) с контрастным усилением или магнитно-резонансную томографию (МРТ).
Учитывая, отсутствие абсолютно точных и однозначно свидетельствующих в пользу доброкачественной опухоли признаков и лабораторных маркеров, по мнению большинства специалистов, необходим последовательный, поэтапный диагностический подход.
К доброкачественным образованиям относят послеоперационные и посттравматические кисты печени, абсцессы печени.
Абсцесс печени — отграниченное гнойно-деструктивное поражение печени, возникающее в результате заноса инфекции гематогенным (с током крови), лимфогенным (с током лимфы), холангиогенным (с желчью) или контактным путём. Чаще располагается в правой доле печени, под капсулой, обычно округлой формы и проявляется дискомфортом, болями в правом подрёберье и верхней части живота.
Причиной возникновения абсцессов является обычно внутрибрюшная инфекция.
Абсцесс печени также может возникнуть после ранений, травм или операций. Клинические проявления: лихорадка, боли в правом подрёберье и правой боковой области, слабость, потливость.
Болеют преимущественно люди среднего и пожилого возраста. Заболевание одинаково часто поражает и мужчин, и женщин. Клинические проявления достаточно неспецифичны и включают лихорадку, озноб, боли в правом подрёберье, недомогание и похудание. В 30 % случаев лихорадка может отсутствовать. Жалобы на боли в животе предъявляют только 45 % пациентов. У многих пациентов преобладают клинические признаки основного заболевания — аппендицита, дивертикулита или поражения желчных протоков.
Очаговые образования печени. Доброкачественные опухоли. Абсцесс печени Самый распространённый источник инфекции (35 % случаев) при абсцессах печени — заболевания желчных путей. Как правило, это холангит или острый холецистит. У 10-20 % пациентов с абсцессами печени, обусловленными заболеваниями желчных путей, выявляются злокачественные опухоли поджелудочной железы, общего желчного протока и ампулы фатерова соска. К развитию абсцессов печени могут также привести хирургические или эндоскопические вмешательства на желчных протоках. Иногда абсцессы печени образуются вследствие паразитарной инвазии желчных путей (круглыми червями или трематодами), что вызывает инфицирование желчи. Второй по частоте источник инфекции при абсцессах печени — внутрибрюшные инфекции, когда бактерии попадают в печень по воротной вене. В 30 % случаев к образованию абсцессов печени приводят дивертикулит, болезнь Крона, неспецифический язвенный колит и перфорация кишки. Достаточно редко причиной возникновения абсцесса печени служит аппендицит; исключение составляют пожилые пациенты и больные с нарушениями иммунного статуса, у которых диагноз аппендицита ставится поздно. Примерно у 15 % больных абсцессы печени обусловлены прямым проникновением бактерий из близко расположенного очага инфекции, как это происходит, например, при поддиафрагмальном абсцессе или при эмпиеме желчного пузыря. Возможен также перенос бактерий в печень с артериальной кровью из отдалённых очагов инфекции (при эндокардите или тяжёлых заболеваниях зубов). В 50-70 % случаев пиогенные абсцессы печени вызываются грамотрицательными микроорганизмами. Наиболее часто у таких пациентов обнаруживается Escherichia соli, аэробная грамотрицательная бактерия. Грамположительные аэробы выявляются только у 25 % больных; примерно в 50 % случаев возбудителями инфекции являются анаэробные микроорганизмы.
Очаговые образования печени. Доброкачественные опухоли. Абсцесс печени Ультразвуковое исследование (УЗИ) печени всегда проводится больным с лихорадкой и изменённым анализом крови. Однако, компьютерная томография (КТ) является более информативным методом исследования для выявления деструктивных изменений в печени.
У 50-80 % пациентов с абсцессами печени определяются изменения на обзорных рентгенограммах грудной клетки. Признаками, указывающими на наличие абсцесса печени, служат ателектаз нижней доли правого лёгкого, плевральный выпот справа и высокое стояние правого купола диафрагмы. Прорыв абсцесса печени в плевральную полость может привести к развитию эмпиемы плевры. При обзорной рентгенографии брюшной полости в 10-20 % случаев обнаруживается воздух в полости абсцесса.
С диагностической и лечебной целями необходимо проведение пункционной тонкоигольной аспирационной биопсии (ПТАБ) под контролем УЗИ, что позволяет установить микробную флору, установить чрескожный чреспечёночный дренаж с целью проведения лечебной санации полости абсцесса, а также подобрать антибиотик, наиболее чувствительный к данному виду микрофлоры.
Малоинвазивное хирургическое лечение абсцессов печени включает в себя пункцию и дренирование его полости.
Очаговые образования печени. Доброкачественные опухоли. Малоинвазивное хирургическое лечение абсцессов печени Пункция абсцессов под ультразвуковым контролем с последующей аспирацией содержимого, окраской его по Граму и посевом на питательные среды для определения чувствительности к антибиотикам может помочь правильно подобрать антибиотики. Открытое хирургическое дренирование выполняют при локализации абсцесса в левой доле печени и отсутствии заметного улучшения состояния через 24-48 ч после начала консервативной терапии. При локализации амёбного абсцесса в левой доле печени возможно развитие осложнений (тампонада сердца), сопровождающихся высоким риском летального исхода и требующих немедленного хирургического вмешательства.
Гематомы и отграниченные скопления жидкости — (травматическое, послеоперационное) скопление крови или жидкости, излившейся при повреждении сосудов в любой паренхиматозный орган или в анатомическую полость.
Диагностируется при помощи УЗИ, КТ, МРТ. Отмечаются следующие изменения (стадии развития): в раннем периоде определяется жидкость, содержащая образование (сгустки); далее сгустки превращаются в сформированные массы, появляются перегородки различной толщины, стенки становятся более плотными, толстыми; при дальнейшем нарастании фиброзных процессов и кальцинации происходит постепенное рассасывание гематомы; при сохранении жидкого компонента — формирование псевдокисты.
Медики выделяют диффузные и очаговые изменения печени. Характер образования зависит от причины патологии и первоначального состояния органа.
Объёмные или очаговые образования в печени – это целая группа заболеваний с разным происхождением, при которых печёночная ткань замещается единичными или множественными опухолями. Повреждённые гепатоциты не способны выполнять свои функции, как следствие, нарушается работа печени и всего организма.
Патологические образования могут выглядеть как полости, наполненные жидкостью, иметь высокую плотность или размещаться в капсуле. Чтобы выявить характеристики очагов, назначают инструментальные исследования. С их помощью можно определить доброкачественные и злокачественные образования.
Медики разделяют объёмные образования печени на такие группы.
Кисты непаразитарного происхождения:
Патологические очаги разделяют на 5 видов
Очаги паразитарного происхождения:
Новообразования доброкачественного характера:
Пройдите этот тест и узнайте есть ли у вас проблемы с печенью.
- гепатоцеллюлярная карцинома; саркома ангиопластическая; гепатобластома.
Патологические образования после операции или травмы:
Выявить тип очагов можно с помощью УЗИ, КТ или МРТ.
УЗ-диагностика – это информативный и безопасный метод для определения патологического образования. Исследование позволяет контролировать, как развивается болезнь. Этот метод диагностики не поможет точно установить диагноз, однако вполне подходит для выявления очагового образования.
Очаговые поражения печени, обнаруженные с помощью компьютерной томографии, делят в зависимости от таких характеристик:
- Плотность очагов. В зависимости от радиоденсивности (рентгеновская плотность) выделяют следующие виды очагов: гипо-, гипер-, изоденсивные (равные по плотности) по сравнению с окружающей нормальной тканью. По этой характеристике врач предполагает, из чего состоит очаг: жидкость (например, кровь), мягкие ткани, кальцинаты (соли кальция). Строение. Кисты состоят из одной или нескольких камер, имеют стенку или нет, очаг может содержать соли кальция, гиперденсную или гиподенсную жидкости (желчь). В образовании может находиться чужеродное тело, паразит, кистозный компонент или мягкая ткань. Их структура бывает однородной или с участками некроза. Наличие извести и солей кальция свидетельствует о давности патологии. Форма. Очаги бывают шарообразные, вытянутые и неправильные. Контуры бывают ровными или нет, чёткими или нет. Размер. Врачи определяют линейные габариты образования (длина и ширина) на поперечном срезе. Если предполагается контрольное КТ, то выбирается «маркерный очаг», размер которого будут вычислять позже. Размещение. Очаг может локализоваться в глубине печени, под капсулой, по соседству с крупными сосудами, желчным пузырём (ЖП) или его протоками и т. д. Этот параметр помогает выявить его происхождение, к примеру, билиарные новообразования размещаются рядом с ЖП или его путями. Количество. Очаги могут быть одиночными или множественными (к примеру, метастазы при раке пищеварительных органов). Накопление контраста. Минимальное скопление контрастного препарата в очаге указывает на плохое развитие сосудистой сети. Чем быстрее скапливается контраст, тем лучше он кровоснабжается. Если плотность стремительно снижается после окончания введения контрастного вещества, то это говорит об интенсивном кровотоке на повреждённом участке.
Гемангиома на компьютерной томографии без контраста выглядит как участок с пониженной плотностью, происхождение которого выявить тяжело. Во время артериальной фазы контрастирования плотность гемангиомы повышается, так как кровь скапливается в сосудистых лакунах. Потом плотностные характеристики приобретают прежнее значение, поэтому врач отличит образование доброкачественного характера от рака. Злокачественные опухоли при КТ с контрастом выглядят как кольца или ободки с высокой плотностью.
По типу выделяют следующие доброкачественные образования:
Это очаговое образование печени имеет разное происхождение: врождённое, приобретённое, воспалительное, паразитарное. На вид это капсула, наполненная жидкостью. Реже наблюдаются опухоли с желеобразной структурой зеленовато-коричневого оттенка. Они могут размещаться на поверхности органа или внутри. Размер кист тоже отличается, их диаметр может достигать от нескольких миллиметров до 25 см. Если кисты располагаются на каждом участке печени, то речь идёт о поликистозе.
Киста с жидкостью в печени
Редкое образование доброкачественного характера. Различают печёночно-клеточную аденому и цистаденому. Первая состоит из клеток, напоминающих гепатоциты, а вторая – из миниатюрных пролифелирующих желчных путей, которые покрыты изнутри эпителиальной тканью со слизью. Из-за разной структуры для выявления аденомы назначают биопсию. На вид это ограниченные узлы, диаметр которых от 1 до 20 см. При аденомах назначают операцию, так как существует вероятность её разрыва, повреждения сосудов и кровоизлияния.
Это распространённое явление. Как правило, гемангиомы обнаруживают случайно во время УЗИ или КТ. Новообразования могут сдавливать желчные ходы, сосуды, разрываться, провоцируя сильное кровоизлияние или трансформироваться в злокачественные опухоли. Пациента с подобным образованием лечат в стационаре.
Соединительная доброкачественная опухоль, которая образуется из жировой ткани. Диаметр очагов находится в пределах 5 см. Выявить жировик поможет компьютерная томография.
Является доброкачественным образованием без капсулы. Оно состоит из клеток соединительной ткани, желчных путей и печени. Это множественные узлы, размер которых от 0,1 до 4 см располагаются в основном в правой доле железы. Тогда гиперплазия имеет неоднородное строение и разные эхопризнаки. Чтобы выявить очаги, назначают КТ с контрастом или МРТ.
Это опухоль, которая образуется в результате нарушения развития плода. Обычно тератомы локализуются под капсулой печени.
Является доброкачественным новообразованием, которое локализуется в желчных путях. Это истинная киста с несколькими камерами, её стенки покрыты эпителиальной тканью, которая вырабатывает муцин (высокомолекулярный гликопротеин).
Доброкачественные образования не проявляются характерными симптомами, поэтому их выявляют случайно во время УЗИ или КТ. При наличии крупных опухолей возникает дискомфорт и боль справа под рёбрами.
Доброкачественные опухоли редко трансформируются в злокачественные.
Патологические полости в печёночной ткани, которые ограничены стенкой и наполнены жидкостью, называют непаразитарными кистами. Образуются они из зачатков желчных протоков. Образования регистрируют у 6% людей. Чаще всего патологию выявляют у женщин от 40 до 55 лет. Выявляются кисты во время случайного инструментального исследования.
Непаразитарные кисты чаще всего выявляют у женщин от 40 до 55 лет
Медики выделяют такие виды непаразитарных образований:
- Солитарная (простая) киста является полостью округлой формы, внутри которой жидкость. Множественные кисты поражают около 30% печёночной ткани. Они могут располагаться в правой и левой доле железы, при этом ткань между ними сохраняется. Псевдокисты образуются после травмы печени, они состоят из фиброзной ткани. Ложные образования могут развиваться после лечения абсцесса железы, удаления эхинококковой полости. Они наполнены прозрачной или коричневой жидкостью с кровью и желчью. Обычно псевдокисты размещаются в левой доле органа. При поликистозе происходит патологическое изменение 60% печёночной ткани и более. Образования наблюдаются в обеих долях, а здоровая ткань между их стенками отсутствует.
Обнаружить печеночные кисты помогает УЗИ, КТ или МРТ.
Непаразитарные очаги имеют тенденцию к росту, поэтому за ними рекомендуется постоянно наблюдать. Крупные образования грозят разрывом и кровоизлиянием.
Патологические полости в печёночной ткани, заполненные жидкостью, которые развиваются вследствие поражения паразитами, называют паразитарными кистами. Они возникают и формируются на фоне таких заболеваний, как эхинококкоз и альвеококкоз.
Эхинококкоз – это одна из причин возникновения паразитарных кист
Распространённая патология, которая развивается вследствие проникновения в организм эхинококков, называется эхинококкоз. Часто недуг передаётся от собак. Заболевание имеет скрытое течение, поэтому длительное время человек не подозревает о своём состоянии. Размеры образований поражают, они могут вмещать от 1,5 до 6 л жидкости.
Тяжёлый гельминтоз, который характеризуется злокачественным течением, именуют альвеолярным эхинококкозом. Заболевание провоцируют глисты из группы цестозодов. Альвеококкоз имеет хроническое течение с формированием первичного очага в печени. Признаки патологии (неосложнённая стадия): крапивная лихорадка, зуд кожи, увеличение печени, дискомфорт, боль справа под рёбрами и т. д.
Для выявления кисты назначают ультразвуковое исследование. Правда, рекомендуется использовать современные УЗИ-аппараты. Небольшие образования выявляют с помощью МРТ и КТ.
Иммуноферментный анализ крови – это информативное исследование, которое позволяет диагностировать эхинококкоз. Это лабораторный иммунологический метод, основанный на реакции антиген-антитело. То есть с помощью анализа определяют разные низкомолекулярные соединения, макромолекулы, вирусы и т. д.
Паразитарные кисты лечат хирургическим способом. Пациентам назначают эхинококкэктомии (удаление полостей), потом больной принимает медикаменты, чтобы предупредить рецидив.
Абсцесс печени – это деструктивная патология, при которой в печёночной ткани образуется полость, заполненная гноем. Абсцессы возникают вследствие внутрибрюшной инфекции. Патогенные микробы проникают вместе с кровью, лимфой или печёночным секретом. Обычно округлая полость размещается под капсулой, она вызывает боль справа под рёбрами и в верхней части живота.
Новообразования могут возникать после операции или травмы печени
Нередко абсцессы возникают вследствие травмирования печёночной ткани. Тогда после хирургического вмешательства или ранения пациент жалуется на жар, боль в правом подреберье и боку, общую слабость организма, избыточное выделение пота.
В группу риска входят пациенты среднего возраста и пожилые люди. У 30% больных отсутствует жар, а боль в области живота возникает у 45% людей. У многих пациентов проявляются симптомы основных болезней – аппендицит, дивертикулёз (мешковидные выпячивания на стенке толстой кишки), воспаление желчных путей.
У 35% пациентов с инфекцией на фоне абсцесса развиваются патологи желчных ходов (воспаление желчного пузыря или его протоков). У 15% из них выявляют новообразования злокачественного характера поджелудочной железы, общего желчного протока, большого дуоденального соска. Абсцесс может спровоцировать операция или эндоскопия желчных путей. Иногда патологию вызывают гельминтозы, возбудителями которых являются круглые черви или трематоды.
Также абсцесс развивается вследствие проникновения бактерий в железу через портальную вену. У 30% пациентов патологические образования возникают на фоне дивертикулита, болезни Крона, перфорации толстой кишки. В 15% случаев абсцесс провоцируют размещённые рядом с печенью очаги инфекции (субдиафрагмальный абсцесс, эмпиема ЖП). Болезнетворные микроорганизмы могут проникнуть в железу вместе с кровью из отдалённых очагов (эндокардит, болезни зубов).
Для уточнения диагноза применяют биопсию, УЗИ. После установления микробной флоры проводится малоинвазивное хирургическое лечение (пункция, дренирование полости образований). Для борьбы с микробами назначают антибактериальные препараты.
Гематомы и ограниченные скопления жидкости образуются после травмы или операции, они содержат кровь или жидкость. Сначала в печени скапливается жидкость со сгустками, потом она уплотняется, появляются стенки. При дальнейшем развитии фиброза и кальцинации гематомы рассасываются, если жидкий компонент сохраняется, то образуются ложные кисты.
Для постановки диагноза используют такие же инструментальные методы, как и при абсцессе.
Опухоли злокачественного характера выявляют с помощью лапароскопии. Обследование печени проводят через небольшие отверстия. Врач проводит забор материала, который потом отправляют на гистологическое исследование. Лапароскопия позволяет проверить близлежащие органы на предмет распространения патологического процесса.
Злокачественные образования часто выявляют на поздней стадии, когда провести операцию уже невозможно
Нередко злокачественные очаги паренхимы печени выявляют на поздней стадии, когда провести операцию уже невозможно. Это обусловлено тем, что опухоль не проявляется специфическими симптомами, быстро увеличивается, а пациенты поздно обращаются за медицинской помощью.
Медики утверждают, что обычное УЗИ малоэффективно при выявлении новообразования. Это объясняется тем, что опухоль и здоровая печёночная ткань одинаково проницаемы для ультразвуковых волн. Компьютерная и магнитно-резонансная томография позволяют установить диагноз в 90% случаев. Не существует единого метода выявления злокачественных очагов, поэтому при появлении подозрительных симптомов врач принимает решение о хирургическом вмешательстве.
При выявлении очаговых поражений железы злокачественного характера рекомендуется сразу же обратиться к врачу, который проведёт комплексное исследование:
- Анализ крови поможет оценить функциональность печени и выявить онкомаркеры. УЗИ с допплером позволит исследовать портальную вену и капсулу образования (если она присутствует). С помощью эластографии оценивают степень перестройки печёночных тканей на фиброзные вместо нормальных. Мультиспиральная и магнитно-резонансная томография выявит функциональность печени и структурные изменения тканей. Позитронно-эмиссионная компьютерная томография помогает обнаружить раковую опухоль. Применяется по показаниям врача. Решение о проведении пункционной биопсии под контролем УЗИ тоже принимает доктор.
Также не обойтись без консультации гепатохирурга.
Если на УЗИ обнаружили диффузно-очаговые образования в печёночной ткани, то врач подозревает стеатоз (гепатоз) или цирроз. В зависимости от причины, медики выделяют следующие виды гепатоза:
Диффузные изменения печени могут возникать на фоне гепатоза или цирроза
- Липидный, когда гепатоциты замещаются жировой тканью. Во время ультразвукового исследования усиливается эхогенность на всем протяжении печени, а её структура становится более плотной. На первой стадии гепатоза повышается количество жировых клеток. На второй фазе диагностируют стеатогепатит (жировое перерождение печени), при котором наблюдается диффузное поражение тканей железы. На третей стадии фиброзные ткани локализуются вокруг крупных сосудов. При этом плотность печени повышается. Алкогольный гепатоз возникает в результате постоянного злоупотребления алкоголем, при этом этанол разрушает гепатоциты. Гепатоз беременных является распространённой патологией среди будущих мам. При неалкогольном гепатозе в гепатоцитах скапливается жир. Жировой диабетический гепатоз является осложнением диабета, при котором нарушается функциональность печени.
При циррозе здоровая печёночная ткань замещается соединительной. На УЗИ выявляют уплотнения органа. Важно сразу же начать лечение, так как повышается вероятность перерождения повреждённых тканей в злокачественную опухоль.
Исходя из всего вышеизложенного, очаговые поражения печени – это опасное явление, которое требует комплексного обследования и грамотного лечения. Поэтому при обнаружении подозрительного очага следует продолжить диагностику, чтобы уточнить его происхождение и характер. При лечении патологии на начальной стадии вы можете избежать серьёзных последствий и спасти себе жизнь.
источник

- не выявленное ранее скопление крови в результате травмы – гематома;
- глистные инвазии – эхинококковая киста;
- абсцесс;
- скопление желчи из-за нарушения строения желчевыводящих путей;
- метастатические или первичные опухоли;
- жировое перерождение;
- аденома;
- гемангиома;
- лимфома;
- карцинома;
- профессиональные болезни соединительной ткани, вызванные вредными факторами производства;
- системные заболевания, при которых наряду с печенью вовлекаются в процесс все внутренние органы.
Все вышеперечисленные очаговые образования в печени по типу делятся на следующие виды:
- множественные;
- одиночные;
- одно- и многокамерные;
- первичного и вторичного характера.
Количество образований, их строение, специфические признаки обусловлены видом заболевания и его стадией.

За 1 минуту через печень проходит около 2,5 л крови. Большая естественная биохимическая лаборатория в организме проверяет кровь на наличие токсинов, вредных примесей, ядов и обезвреживает эти вещества.
Порой продукты жизнедеятельности организма или субстанции, поступившие извне, обезвредить и удалить бесследно из организма невозможно. Тогда печень вынуждена ценой жизни клеток своей паренхимы оставлять эти вредные агенты у себя. Клетки погибают, образуются кисты, абсцессы, опухоли, цирроз.
Именно поэтому любая болезнь, возникшая в организме человека, требует обследования печени, проведения анализов, ультразвукового, контрастного, рентгенологического исследования.
Согласно МКБ, не только болезни с кодами К70-К77 считаются патологиями печени, но и отдельные состояния, являющиеся следствием поражения других органов и систем.
Учитывая особенности кровоснабжения, если найдены одиночные или множественные изменения в печени, надо исключить, что это метастазы, метастазы и еще раз метастазы.
Абсолютно все онкологические заболевания рано или поздно метастазируют в печень. Зачастую они выявляются раньше, чем основной очаг опухоли, и печень очень помогает в диагностике этих поражений.
Периодическое проведение УЗИ в сочетании с биохимическими анализами крови во время профилактических медицинских осмотров избавит от большого количества проблем и заболеваний.
Истинная киста – врожденное заболевание, представляющее собой полость, заполненную жидкостью, встречается у 5-7% людей, чаще у женщин, выявляется случайно при УЗИ. Когда найдена киста печени, надо помнить, что она сочетается с поражением почек, поджелудочной железы. Соответственно, необходимо обследовать эти органы. Если одиночная врожденная киста выявлена случайно, не имеет клинической симптоматики, то за ней надо наблюдать. В случае увеличения в размерах при динамических обследованиях показано оперативное лечение.
Как правило, истинные кисты сопровождают такие серьезные заболевания:
- желчнокаменная болезнь;
- цирроз;
- опухоли поджелудочной железы, желчного пузыря и протоков, толстой кишки, яичников, матки, забрюшинного пространства;
- язва желудка и ДПК;
- аневризмы крупных сосудов в брюшной полости.
Ложной киста называется, если она явилась последствием ранее перенесенной травмы, например, подкапсульного разрыва по время ДТП. Эти кисты нагнаиваются и требуют оперативного вмешательства.
В печени паразитируют 2 глистные инвазии: эхинококк и альвеолококк. До тех пор пока паразит не разрушит более 80% здоровой ткани, заболевание протекает бессимптомно. Лечение хирургическое.

- аденома;
- гемангиома;
- узлы нециррозной природы.
Тактика лечения доброкачественных опухолей зависит от причины их возникновения. Например, аденомы печени чаще образуются у молодых женщин на фоне длительного приема контрацептивов, отмена этих препаратов приведет к рассасыванию аденом. Однако они могут малигнизироваться.
Гемангиома – сосудистая опухоль размерами до 4 см, расположенная чаще всего в задних сегментах правой доли. Сочетается с образованием гемангиом в других органах и позвоночнике. При этих заболеваниях требуется динамическое наблюдение. Опасность гемангиом заключается в возможности их разрыва и кровотечения. Кроме того, они маскируют злокачественные образования и метастазы.
Гепатоцеллюлярный рак в 100% случаев возникает как результат цирроза на фоне гепатита В.
Последнее время заболевание становится достаточно частым в связи с ростом употребления токсических веществ с пищей, при дыхании, через кровь. Для него характерен диффузно-узловой рост, неблагоприятное течение, заканчивающееся летально.
Воспалительные заболевания желчевыводящих путей, паразитарные инвазии, нарушение продукции и оттока желчи ведет к холангиокарциноме, еще одному злокачественному заболеванию с неблагоприятным прогнозом.
Четко отличить первичную опухоль от метастазов при первичной диагностике – УЗИ, СКТ, МРТ – не представляется возможным. Окончательный диагноз позволяет поставить гистологическое исследование, которое выполняется после пункции или операции. Метастазировать в печень могут опухоли практически из всех органов:
- легкие;
- почки;
- поперечная ободочная кишка;
- желудок, яичники;
- поджелудочная железа;
- молочная железа;
- пищевод;
- яичники;
- матка;
- предстательная железа;
- мочевой пузырь.
Наличие метастазов является прогностически неблагоприятным симптомом онкологического заболевания, говорит о запущенности процесса.
Благодаря выполняемой функции и особенностям кровоснабжения печень является органом-мишенью и в то же время индикатором проблем в организме.
Регулярное проведение развернутого клинического, биохимического анализов крови, ультразвукового обследования поможет выявить проблему, защитить организм и спасти от многих проблем.
источник