Кисты считаются доброкачественными образованиями, которые развиваются в тканях любых органов, к примеру в межъягодичной складке, приводящие к не очень приятным последствиям и тяжелым осложнениям. Пилонидальная киста копчика, это образующаяся в межъягодичной складке полость, которая еще имеет название эпителиальный ход или киста копчика.
Когда образовавшаяся киста неинфицированная, то она не несет никакой опасности человеческому здоровью и даже не доставляет неудобства. Но если возникает осложнение, спровоцированные наличием микробов или продукцией эпителия в копчиковый ход, происходит нагноение кисты. Прорывание гнойника ведет к образующемуся гнойному свищу. Данный процесс сопровождается жуткой болью и температурным повышением, приводя к тканевому рубцеванию.
Во избежание серьезных осложнений, таких, например, как сепсис, а так же для предупреждения перерождения в хроническую форму, нужно как можно раньше начинать лечение недуга. Исходя из практики, копчиковая киста при своевременно начатом лечении больше не появляется.
Если перевести с латыни, то пилонидальная кистома означает гнездо с волосами. Она считается аномалией, локализующейся в пространстве между ягодицами, имеет вид нескольких отверстий, с растущими из них волосами. Данный дефект имеет вид узкого канала, наружный конец которого выходит на межъягодичную поверхность, а внутренний идет слепо в гиподерму. Внутренние стенки кисты выстланы эпителием.
При закупорке отверстий кисты или попадании через них микробов развивается воспаление, приводящее к росту диаметра кисты, разрушению ее стенок, с вовлечением в процесс воспаления прилегающих тканей.
Излюбленной локализацией дефектно перерожденной кожи является часть межъягодичной складки, с втягиваемыми в процесс волосяными фолликулами, соединительной тканью, подкожно жировой клетчаткой.
Данная патология поражает зачастую мужскую половину человечества, возрастом 16-25 лет. Эпителиальный ход чаще всего появляется у людей с сидячим образом жизни, а также у военных и подверженных сильному оволосению людей.
Классифицируется копчиковая киста согласно клиническим симптомам и наличию гнойного осложнения. Киста копчика бывает:
- бессимптомная, когда патология обнаруживается случайно, имеет вялое течение с отсутствием обострений;
- необостренной абсцессами и воспалениями. Пилонидальная киста без абсцессов доставляет больному дискомфорт и беспокойство. Она достаточно болезненная при пальпации, но без признаков воспаления;
- осложненной, с абсцессом и воспаленными прилегающими тканями. Пилонидальная киста с абсцессом имеет все симптомы воспаления в виде болезненности и гиперемии, с повышением местной температуры и последующим созреванием гнойника, который вскрываясь, образует новые ходы.
Для формы с осложнениями характерно течение острое и хроническое, с чередой обострений и ремиссий. Данная форма часто протекает, глубоко поражая ткани, изменяя размеры и форму хода, приводящих к повторяющимся воспалениям. Хроническое течение провоцирует появление абсцессов с рецидивами, инфильтратов, гнойных свищей.
Согласно основной версии, киста копчика относится врожденным образованиям, причиной возникновения которого считается неверно сформированная кожа в крестцово-копчиковой области плода в материнской утробе. Причинами образования кисты считаются:
- врастание волос в подкожку;
- предрасположенность по наследству;
- аномалию развития позвоночника;
- состояние структуру фолликула и волосяного стержня;
- размер пор в области копчика;
- долгое сидение и сдавление области складки;
- травмы и хирургические вмешательства;
- форму и глубину пространства между ягодицами;
- кожные болезни, типа атопического дерматита и экземы;
- избыточный вес;
- густые нательные волосы;
- наличие себорейных кист и угрей и пр.
Причинами воспаления может быть ослабленный иммунитет, активное состояние патогенных микробов в копчиковой зоне, попадающих в нее из прямой кишки, чему способствует близко расположенный анус.
Течение неосложненной кисты может быть практически незаметным. Обнаружить ее можно только на осмотре. А вот осложненная доставляет много проблем. Пациентов сопровождает болезненное ощущение, особенно в сидячем положении.
Характерными симптомами несложненной формы является наличие:
- эпизодических болей в копчиковой области;
- зуда и мацерации кожи;
- из кисты незначительных выделений;
- болезненных ощущений в сидячей позе.
К симптомам формы с осложнениями относятся:
- общая слабость;
- высокая температура тела;
- пульсирующая боль;
- появление вторичных свищей;
- принятие вынужденной позы;
- образование в складке рубцовых изменений.
Инфицирование кисты способствует выделению гноя из отверстий с присутствием в нем эпителиальных остатков и волос. При абсцедировании возникают напряженные, болезненные, мягкие на ощупь очаги флюктуации. Осложненная хроническая киста способствует образованию рецидивирующих гнойников с гнойным отделяемым.
Для проведения диагностики нужна консультация специалиста, который:
- соберет анамнез, проанализирует жалобы пациента;
- произведет осмотр больного, при котором на коже видны точечные отверстия и обнаруживается тяж при пальпации. Если есть воспаление, то пальпация доставляет сильную боль. Визуально видна кожная гиперемия и выделяющийся гной. Вокруг образования прощупывается плотный инфильтрат;
- осмотрит прямую кишку при помощи пальцевого обследования, необходимое для диференциальной диагностики;
- сделает ректороманоскопию, которая позволит выявить глубокие абсцессы и рубцовые воспаления;
- проведет фистулографию, способствующую выявлению распространенности образования кисты;
- сделает УЗИ, способствующее выявлению абсцессов, их локализации и размеров.
Неквалифицированно оказанная медпомощь или ее отсутствие, приводят к ряду осложнений и последствий. Осложниться пилонидальная киста может:
- пиодермией;
- множественными свищами;
- экземой;
- актиномомикозом;
- абсцессом в области копчика;
- появлением вторичных ходов, идущих во внутренние органы;
- онкологией.
При наличии небеспокоящей копчиковой кисты, проведения лечения не требуется.
В некоторых случаях, эпителиальный копчиковый ход можно лечить при помощи медикаментов, способствующих устранению беспокоящих симптомов. Применяемые медицинские препараты снимают болевой синдром и уменьшают воспаление. К основным медикаментам, назначаемым для лечения кисты, относятся:
- диклофенак, применяемый в виде мазей, таблеток, инъекций, чтобы снять воспаления;
- аспирин, способствующий снятию воспалений;
- ибупрофен;
- кетопрофен;
- пироксикам, снимающий боль.
Так же назначаются миорелаксанты, расслабляющие мускулатуру для снятия боли.
Когда происходит инфицирование и закупорка входного отверстия, требуется оперативное вмешательство. Хирургическая операция по поводу удаления гнойника основывается на его вскрытии, удалении его содержимого, состоящего из гноя, обработке антисептиками полости, ее дренированием для оттока, наложением стерильной повязки. Когда операция проведена, назначают антибиотики и противовосполительные.
Если гнойник небольшой, можно провести радикальную операцию. При наличии абсцессов, их не вскрывают, а подвергают иссечению, вместе с прилегающими пораженными тканями. Чтобы удалить всех разветвления, в выходное отверстие вводится красящее вещество, до его выделения из вторичных отверстий. Благодаря ему, пилонидальную кисту можно убрать полностью. Послеоперационную рану ушивают наглухо, а если тканевой дефект большой, то раневые края подшиваются ко дну.
Устранить воспаление можно с применением народных средств. Данные средства дают эффект при неосложненных кистах. Для лечения используется множество народных рецептов, к самым действенным из которых относят:
- настой из зверобоя;
- компресс из дегтя и масла, являющийся сильным антисептиком;
- настойку календулы и прополиса;
- хвойные экстракты;
- подорожник;
- компрессы из зверобоя;
- полынь и пр.
В постоперационном периоде назначают средства для обезболивания и антисептические ванночки. На протяжении 21 дня после операции, сидеть больному нельзя, только стоять или лежать. Швы снимаются на 7-10 день, а для быстрого заживления назначаются гигиенические ванночки. В этот период не рекомендуется посещение сауны и прием горячей ванны, занятие спортом и поднятие тяжестей. Через месяц рана полностью заживает.
Соблюдение врачебных рекомендаций совместно с комплексным подходом при восстановлении после операции, дает хорошие отдаленные результаты, практически исключая осложнения и рецидивы. Прогноз после лечения благоприятный, с достижением полного выздоровления.
Профилактические мероприятия заключаются в:
- исключении травмирования копчиковой зоны;
- избежании тяжелых физнагрузок и езды по плохим дорогам;
- соблюдении личной гигиены;
- удалении волос при их чрезмерном росте;
- повышении иммунитета;
- при наличии сидячей работы почаще делать физупражнения.
При появлении первых симптомов болезни нужно обратиться к доктору.
источник
На рентгенограмме закрытые кисты (кисты, полностью заполненные содержимым) определяются как округлые затемнения (образования) однородной структуры, правильной формы с ровным и четким контуром. Если киста не полностью заполнена содержимым, на рентгенограмме она определяется в виде полостного образования с тонкими стенками и горизонтальным уровнем содержимого, контуры образования четкие и ровные. Полностью опорожнившаяся или воздушная киста определяется как тонкостенная полость – кольцевидная тень (рисунок 1).
Рисунок 1. Кисты в легких (схематическое изображение): 1 – заполненная киста; 2 – частично заполненная киста; 3 – воздушная киста
В случае развития воспаления контуры кисты могут становится нечеткими и в полости снова образуется горизонтальный уровень содержимого. К основным осложнениям кист в легких относятся:
- Нагноение (на рентгенограмме определяется образованием горизонтального уровня содержимого)
- Кровотечение
- Прорыв кисты в бронх
- Пневмоторакс (при разрыве в плевральную полость)
Истинная киста – врожденная полость, обусловленная нарушением бронхиального дерева; стенки таких кист выстланы бронхиальным эпителием. Исинные кисы могут образовываться как в легком, так и в средостении. Полностью заполненные кисты нужно дифференцировать с доброкачественными опухолями легких – для этого применяют РКТ (таким образом можно обнаружить жидкостное содержимое кисты.
К группе кистоподобных образования относятся остаточные полости в исходе абсцесса легких, септических эмболий в легких («септических пневмоний»; см статью «Рентгенография: Септическая пневмония» ) и деструктивных пневмоний (рисунок 2). Эти полости называю «ложные кисты», поскольку их стенки не выстланы бронхиальным эпителием, поэтому правильно их называть остаточными полостями. Остаточные полости могут со временем бесследно исчезать или на их месте образуется участок фиброза. На рентгенограмме остаточные полости в исходе абсцесса отличаются от врожденных кист только немного неправильной формой и фиброзными изменениями в окружающей ткани. Для дифференциальной диагностики в этом случае необходимо полагаться на данные анамнеза.
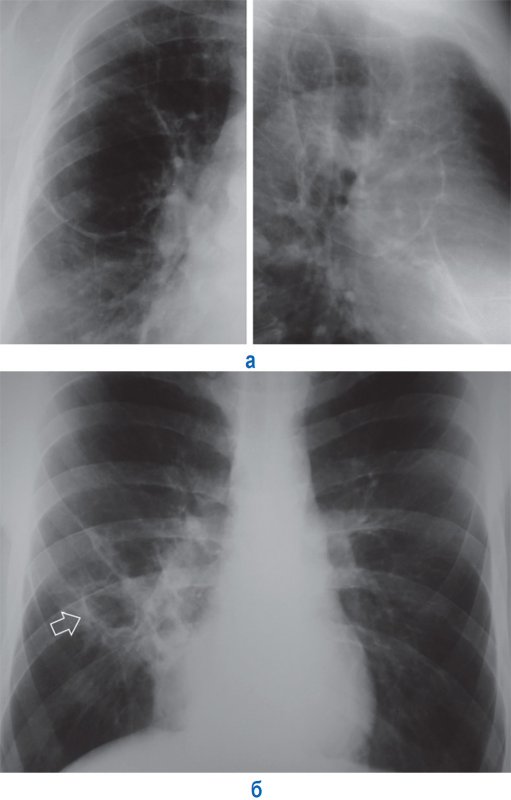
Рисунок 2. Остаточные полости в легких. А – остаточная полость после абсцесса в правом легком (фрагменты рентгенограммы в прямой и правой боковой проекции); Б – остаточная полость в нижней доле справа (стрелка) после деструктивной пневмонии. Вокруг полости определяются фиброзные тяжи
Бывают случаи, когда обнаруженная киста в легком, особенно если она частично заполненная, требует дифференциальной диагностики с абсцессом легкого. Как правило врожденные кисты впервые обнаруживают у детей и молодых людей, при этом их клиническая картина не настолько выражена, как при абсцессе легкого, а при отсутствии воспаления течение может быть бессимптомным. Абсцесс легкого до момента прорыва в бронх на рентгенограмме определяется как затемнение неправильно-округлой формы с нечеткими контурами, «размытыми» за счет инфильтрации в окружающие ткани, с неоднородной структурой из-за участков некроза, которые дают более интенсивную тень. Киста, в свою очередь, имеет более правильную округлую форму с четкими и ровными контурами, без выраженной инфильтрации в окружающих тканях. После прорыва абсцесса в бронх образуется полость с горизонтальным уровнем содержимого, контуры стенки которой сначала неровные из-за неравномерного отторжения некротизированной ткани. У кисты стенки тонкие и ровные (рисунок 3). После полного очищения абсцесса на его месте формируется тонкостенная полость, которую практически невозможно отличить от кисты.
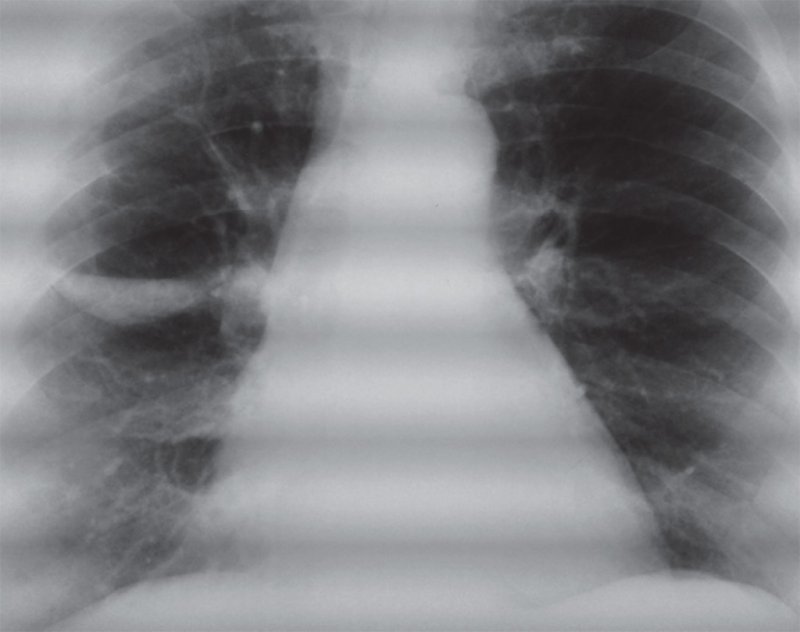
Рисунок 3. Нагноившаяся (частично заполненная) тонкостенная полость правого легкого (снимок того же пациента, что и на рисунке 2а): определяются четкие контуры полости, вокруг которой отсутствует инфильтрация легочной ткани
В легких может обнаруживаться несколько кист (рисунок 4), кисты могут быть множественными (рисунок 5).
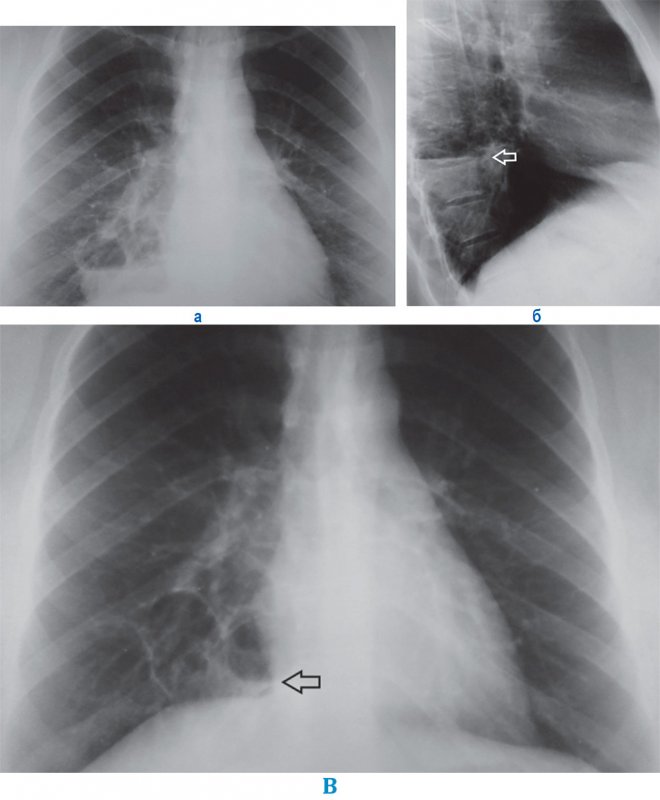
Рисунок 4. Кисты в нижней доле справа. А, Б, — рентгенограмма в прямой и правой боковой проекции: в нижней доле справа визуализируются несколько расположенных рядом тонкостенных полостных образований с горизонтальным уровнем содержимого (на рисунке 4б уровень содержимого в полости отмечен стрелкой). В – рентгенограмма того же пациента, выполненная через месяц: отмечается положительная динамика, количество содержимого в кистах значительно уменьшилось, отмечается незначительное количество содержимого в одной из полостей (см стрелка)
Рисунок 5. Поликистоз (множественные кисты) в легких. А – в верхних долях обоих легких определяются тонкостенные полости (см стрелки), самая крупная полость – слева, на уровне 5 ребра (в ней отмечается небольшое количество содержимого); в верхней доле справа определяются выраженные фиброзные изменения. Б – увеличенный фрагмент рентгенограммы А (верхняя доля справа). В – рентгенограмма того же пациента, выполненная в период обострения тремя годами ранее: в крупной полости левого легкого отмечается большое количество содержимого
Отметим, что в легких одновременно могут определяться разные виды полостей (рисунок 6).
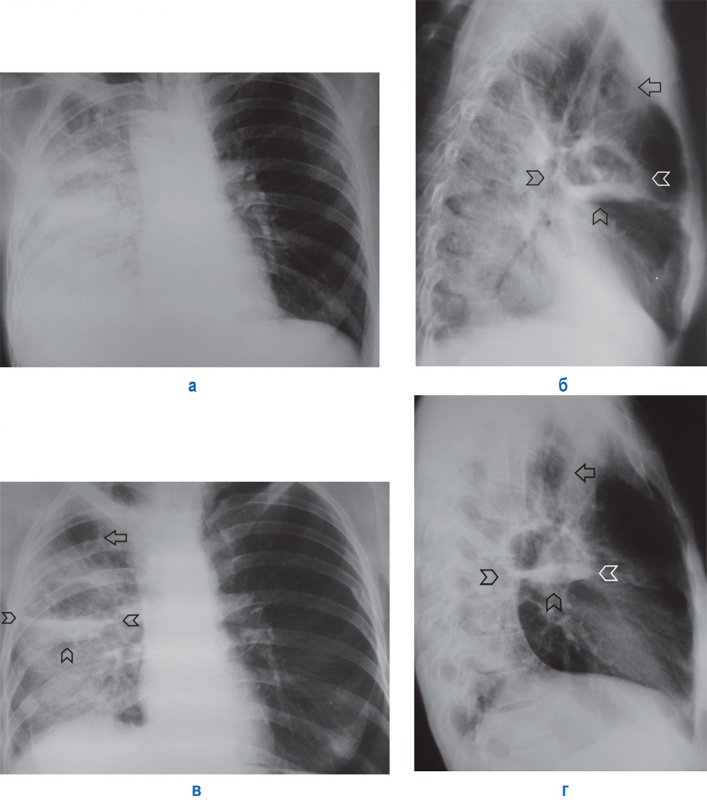
Рисунок 6. Правосторонняя полисегментарная пневмония, осложненная легочной деструкцией. Рентгенограммы в прямой и правой боковой проекциях. А, Б – в верхней доле справа определяется полость по типу абсцесса (см указатели). Выше отмечается тонкостенная полость без содержимого по типу буллы (см стрелка). В верхней и нижней долях справа видна инфильтрированная легочная ткань. В, Г – рентгенограммы того же пациента, выполненные через неделю: в нижней доле справа отмечается ателектаз – на рентгенограмме в боковой проекции главная междолевая плевра смещена назад. В верхней доле легкого четко визуализируются полости (см стрелка и указатель); на снимке в боковой проекции полости смещены назад из-за ателектаза нижней доли
Формирование в легких тонкостенных кистоподобных образований с разрывом и последующим спонтанным пневмотораксом характерно для стафилококковой и пневмоцистной пневмонии (рисунок 7).
Иногда кисты образуются в исходе развития инфаркта легкого при тромбоэмболии легочной артерии. При эмфиземе легких тонкостенные полостные образования, обусловленные буллами, могут достигать больших размеров. Как правило буллы располагаются на периферии легкого и могут обуславливать развитие спонтанного пневмоторакса (при этом часто обнаруживаются и другие признаки гипервоздушности легких).
Пневматоцеле – тонкостенные полости травматического происхождения, формирующиеся в динамике развития ушиба легкого, располагающиеся в основном субплеврально.
Ретенционные кисты (весьма условно относят к кистам) – расширенные бронхи (по сути бронхоэктазы), полностью заполненные содержимым. Ретенционные кисты формируются при облитерации проксимального отдела бронха слизистой пробкой или его сужения при воспалении. В большинстве случаев содержимым ретенционной кисты выступает слизь. На рентгенограмме ретенционные кисты определяются как Y-образные («двурогие») или «разветвленные» тени, повторяя форму бронха с его делениями (рисунок 7).
Рисунок 7. Формирование ретенционной кисты бронха
Каверны, формирующиеся при кавернозном туберкулезе, локализуются в основном в сегментах S 1, 2, 6. Как правило обнаруживается одна каверна с тонкими стенками (2-3 мм), фиброзные изменения в окружающих тканях отсутствуют, при этом отмечается небольшая толщина стенки каверны – это главное отличие кавернозного туберкулеза от фиброзно-кавернозного. В случае обострения наружные контуры каверны становятся нечеткими из-за незначительно выраженной перифокальной инфильтрации, а в тканях, окружающих каверну, определяются немногочисленные очаговые тени. Горизонтальные уровни содержимого в каверне определяются редко. Благоприятное течение характеризуется уменьшением размеров каверны с дальнейшим образованием рубца, либо формированием тонкостенной кистоподобной полости (санированная каверна), а в окружающей каверну легочной ткани можно определить «плотные» фиброзные очаги небольших размеров и кальцинаты. В случае подозрения на туберкулезные изменения, пациенту необходимо провести рентгеновскую компьютерную томографию (РКТ), с помощью которой лучше определяются инфильтративные и очаговые изменения, что дает возможность гораздо достовернее предположить специфическую причину и степень активности процесса.
Также нужно отметить, что кисты в легких могут обнаруживаться при разного рода аномалиях развития тканей легких, например, секвестрации легкого, гипоплазия легкого и др. Поликистоз легких характеризуется образованием множественных кист (рисунок 5).
Рисунок 8. Бронхогенная киста. Увеличенный фрагмент рентгенограммы в прямой проекции – среднее легочное поле справа. На фоне правого корня визуализируется одиночное образование округлой формы с четким контуром – заполненная киста
Рисунок 9. Буллы. Увеличенный фрагмент рентгенограммы в прямой проекции – нижняя доля левого легкого. В нижней доле слева определяются две большие тонкостенные буллы, компримирующие прилежащую легочную ткань
Рисунок 10. Буллезная эмфизема. В нижнем и верхнем отделе правого легкого определяются большие зоны без сосудистого рисунка – тонкостенные буллы
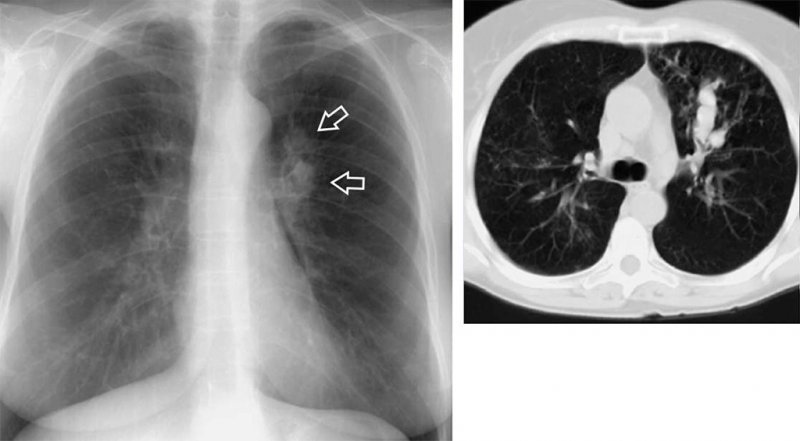
Рисунок 11. Ретенционная киста в левом легком. На снимке определяется тень кисты (см стрелки), которая проецируется на тень левого корня. На снимке, полученного с помощью РКТ четко определяется V-образная форма расширенного бронха с содержимым в просвете
источник
Отграниченные жидкостные скопления (абсцессы, кисты, серомы, гематомы). Причины их возникновения. Клиника. Диагностика. Современные методы лечение.
Абсцесс – ограниченное гнойное воспаление, формирующееся вследствие расплавления тканей и образования пиогенной капсулы. Этиология – стафилококк, стрептококк, кишечная палочка, протей, бактероиды, микробные ассоциации. Патогенез – абсцесс в большинстве случаев возникает вследствие экзогенной контаминации, но может быть и результатом эндогенной. Они наиболее часто развиваются в подкожной клетчатке и мышечной ткани, но может возникнуть в любом органе и ткани. Причины, приводящие к развитию абсцесса:
3. Инъекции, блокады, пункции.
5. Гнойно-воспалительные процессы (сепсис, гематогенный остеомиелит, гнойный лимфаденит, гнойный лимфангит, гнойный тромбофлебит, фурункул, карбункул и др.).
По характеру течения абсцесс может быть острым и хроническим.
В начальном периоде формирования абсцесса ограниченный участок ткани инфильтруется воспалительным экссудатом и лейкоцитами. Постепенно, под влиянием ферментов лейкоцитов ткань расплавляется, образуется полость, заполненная гнойным экссудатом. Форма полости может быть как пористой округлой, так и сложной, с многочисленными карманами. Стенки абсцесса в ранней стадии его формирования покрытые гнойно- фибринозными накоплениями и обрывками некротизированной ткани. В дальнейшем, по периферии абсцесса развивается зона демаркационного воспаления, со- ставляющий ее инфильтрат служит основой для формирования пиогенной мембраны, образующей стенку полости. Пиогенная мембрана представляет собой боганый сосудами слой грануляционной ткани. Развитие абсцесса, как правило, заканчивается спонтанным опорожнением и выходом гноя на поверхность тела, в полые органы или полости организма. Прорыв абсцесса на поверхность тела или в полый орган, при хорошем дренировании гнойной полости и отсутствии грубой капсулы, нередко ведет к ликвидации полости абсцесса путем зарубцовывания. Сравнительно редко абсцесс подвергается инкапсуляции – вокруг абсцесса образуется толстая рубцовая капсула. Иногда абсцессы, возникающие вокруг животных паразитов, подвергаются петрификации. Если сообщение абсцесса с поверхностью тела недостаточно или имеются другие причины, препятствующие спадению стенок полости абсцесса, то, после его опорожнения, формируется свищ – узкий канал, выстланный грануляционной тканью или эпителием, который соединяет полость абсцесса с поверхностью тела или просветом полого органа. Свищ часто возникает в тех случаях, когда в полости абсцесса содержится инородное тело или секвестры. При некоторых заболеваниях гной может распространяться по межтканевым щелям и скапливаться в местах, отдаленных от первичной локализации абсцесса. Примером являются так называемые холодные абсцессы (натечники), характерные для туберкулеза. При попадании в ткани веществ, вызывающих некрозы (скипидар, керосин), может возникнуть «асептический» гнойник. Клиника. Над областью гнойника, как правило, отмечается явная припухлость и гиперемия кожи. Однако, при глубоком расположении абсцесса эти симптомы отсутствуют. Важным признаком абсцесса, при наличии других симптомов острого воспаления, является симптом флюктуации, симптом зыбления, которые обусловлены наличием жидкости (гноя), заключенной в полость с эластичными – стенками, которая (жидкость) передает толчок в виде волны от одной стенки по всем направлениям. Этот симптом отсутствует, когда стенка очень толстая, а полость абсцесса небольшая или находится в глубине. Существенную помощь в диагностике может оказать пункция полости абсцесса толстой иглой. При значительных скоплениях гноя обычно бывает выраженная общая реакция – повышение температуры тела, слабость, потеря аппетита, изменение состава крови и др. При хроническом абсцессе признаки острого воспаления могут полностью отсутствовать. Необходимо дифференцировать обычный абсцесс от холодного, т.е. натечника туберкулезного происхождения, характеризующегося наличием основного очага туберкулеза, медленным развитием, отсутствием острых воспалительных явлений. Абсцесс следует также дифференцировать с гематомой, аневризмой, сосудистыми опухолями.
Киста́ — патологическая полость в тканях или органах, имеющая стенку и содержимое.
· Ретенционные (возникают вследствие затруднения или полного прекращения оттока секрета из железы в результате закупорки протока микроскопическим камнем, пыльцой или другим микроскопическим мусором, а также пробкой из сгустившегося секрета, сдавлением протока опухолью)
· Рамолиционные (возникают вследствие размягчения мёртвых тканей)
Клинические проявления кисты зависят от типа, локализации, величины, а также характера возникающих осложнений (нагноение, разрыв, озлокачествление). Небольшие кисты могут не давать симптомов. В тех случаях, когда киста создает неудобства, вызывает болезненные ощущения, нарушает функции органа или грозит каким-либо осложнением, производится изолированное удаление кисты или вместе с органом (частью органа).
Гематома — это ограниченное скопление крови при закрытых и открытых повреждениях органов и тканей с разрывом (ранением) сосудов; при этом образуется полость, содержащая жидкую или свернувшуюся кровь.
К причинам гематом чаще всего относят травматическое воздействие на мягкие ткани – ушибы, удары, защемление, сдавливание и т.д. Основной механизм образования гематом кроется в разрывах кровеносных сосудов. Величина гематомы, тяжесть ее состояния и сроки лечения находятся в прямой зависимости от количества поврежденных сосудов, их размеров и места локализации.
К явно диагностируемым симптомам, характерным для гематом, относятся:
— наличие ограниченной припухлости в области травмы;
— изменение цвета кожных покровов от красно-лилового до зелено-желтого;
— при внутренних гематомах характерными симптомами являются признаки сдавливания внутренних органов.
Серома (лимфоцеле (ЛЦ)) — скопление лимфатической жидкости в виде объемных образований, возникающее в результате интраоперационного пересечения лимфатических сосудов и скопления лимфы в местах, откуда была удалена жировая клетчатка с лимфатическими узлами. Послеоперационные ЛЦ являются ложными кистами, так как в их оболочке отсутствует эпителиальная выстилка, а составляющая стенку кисты плотная соединительнотканная капсула формируется из свернувшихся сгустков фибрина, которыми богата лимфа. Стенками ЛЦ являются органы и ткани, между и/или вокруг которых оно формируется.
В патогенезе развития ЛЦ основную роль играют 3 фактора:
I — повреждение лимфатических сосудов или лимфатических узлов с истечением лимфы в замкнутую полость;
II — постоянное поступление большого количества лимфы (увеличение фильтрации лимфы в результате реперфузионного синдрома, венозной недостаточности, тромбоза вен). Это приводит к повышению давления в замкнутом пространстве, появлению полости и расширению ее стенок;
III — содержимое полости (лимфа, лимфатический тромб) препятствует образованию грануляций, что исключает ее зарастание
В клиническом течении ЛЦ наблюдаются различные исходы. При малых размерах происходит их самопроизвольное рассасывание. Увеличение их размеров сопряжено с возможностью формирования вторичных осложнений, таких как гидронефроз, тромбоз вен и/или стойкие отеки верхних и нижних конечностей, развитие кишечной непроходимости, отека мягких тканей, нарушение функции трансплантата, абсцедирование.
Современные методы лечения:
Наиболее безопасными и эффективными методами отграниченных жидкостных скоплений являются малоинвазивные интервенционно-радиологические, выполняемые под одним из видов лучевого наведения и контроля (чрескожная пункция, установка дренажей, аспирация содержимого, введение в полость санирующих и склерозирующих веществ). Из-за риска рецидива (80-90%) и инфицирования (25-50%) простая аспирация применима только при маленьких образованиях.
При больших полостях необходимо применять чрескожное дренирование, эффективность которого, по данным ряда исследователей, составляет 70-100% При рецидивах и/или для достижения более быстрой облитерации полости, возможно применение различных склерозирующих агентов:
— Этанол. Склерозирующий эффект достигается благодаря дегидратации и денатурации белков. Желаемый эффект достигается в 91% случаев против 70% случаев, когда лечение проводилось только путем чрескожного дренирования.
-Повидон-йод. Вызывает склероз путем хелатирования белков и антиэкссудативного действия. Обладает антисептическими свойствами. Эффект достигается в 62-89% случаев.
— Тетрациклин и доксициклин. Приводят к адгезии и фиброзу. Кроме того, доксициклин ингибирует фермент желатиназу, который вызывает воспаление в полостях. Эффективность достигает 93 и 81% соответственно.
-Блеомицин. При местном применении действует как сильный раздражитель и вызывает воспалительную реакцию, способствующую образованию спаек.
-Фибриновый клей или герметик. Используется в различных областях хирургии для гемостаза и как адгезивный агент для сопоставления тканей. Эффективность достигает 75%
источник
Типичные осложнения: киста, «флюс», абсцесс, флегмона.
Часто пациенты путают понятия кисты и флюса. Что такое киста и как ее лечат. Чем отличаются «флюс» и абсцесс. Чего нельзя делать при «флюсе».
Очень часто пациенты путают понятия кисты и флюса. По своей сути это два абсолютно разных заболевания, а путаница происходит поскольку «киста» частенько является причиной развития «флюса». Итак, давайте определимся с понятием — «киста».
Про флюс расскажу ниже.
Само название происходит от греческого слова kystis — что обозначает пузырь. Более точно, пожалуй, и не скажешь. Итак, киста — это патологическая полость в организме заполненная чаще всего жидким содержимым. Стенка кисты (пузыря), состоит из тонкого слоя клеток, которые продуцируют жидкость и как бы раздувают кисту как воздушный шарик.
Кисты бывают разные по происхождению и причинам возникновения, но наиболее часто приходится сталкиваться с радикулярными кистами. Радикулярная киста: это киста, которая образуется на верхушках корней зуба (radix- корень). Причины возникновения бывают разные. Это может быть травма, плохо вылеченный зуб, неправильно запломбированный корень и иногда склонность пациента к кистообразованию.
Радикулярная киста может «раздуваться» годами, оттесняя окружающие ткани. Причем часто носитель, даже не подозревает о ее существовании. Иногда они достигают гигантских размеров. Проблемы возникают в тот момент, когда содержимое кисты по тем или иным причинам нагнаивается. Т.е. вместо серозной жидкости находящейся в полости кисты образуется гной с вытекающими из этого проблемами. Иногда киста самопроизвольно вскрывается, образуя при этом свищевой ход. Свищевой ход — это канал, который соединяет полость кисты (не обязательно только кисты) с внешней средой.
Снимок кисты Стрелка указывает на кистозную полость Практически такая же киста, но здесь затронут только один зуб, ее размеры пограничные — между кистой и кистогранулемой Большая киста на нижней челюсти — причины очевидны. Такую кисту можно оперировать только в два этапа, иначе возможен перелом нижней челюсти
Радикулярные кисты различают по размеру: когда она маленькая до 0,5 см в диаметре ее называют кистогранулемой, когда размеры превышают 0,5 см — это уже киста.
Основная неприятность от этого образования, что постепенно оттесняя окружающие ткани оно приводит к нарушению их функции. Нередко происходит поражение соседних «невиновных» зубов и их тоже приходится лечить или даже удалять.
Теперь можно и поговорить о том, что делать при такой беде.
Лечение радикулярных кист: методику лечения можно разделить на 2 подхода: радикальный и отсроченный
Радикальный подход заключается в удалении всей кистозной оболочки. В зависимости от ситуации причинный зуб либо удаляется, либо его верхушка отрезается вместе с кистой, а зуб остается на месте.
Собственно говоря, при диагнозе «кистогранулема» — такая операция называется резекцией верхушки корня. Она может проводиться успешно на однокорневых зубах. Для этого делают небольшой разрез в полости рта, в области кисты и бором срезают верхушку. При нахождении кисты на «коренных» зубах – зуб, как правило, удаляют и оболочку кисты, если она небольшая, убирают через лунку зуба. При невозможности провести такую манипуляцию через лунку, приходится снимать часть костной стенки и удалять оболочку уже под контролем зрения. Такая операция называется — цистэктомия.
Отсроченный метод — основан на том, что рост кисты и ее развитие зависит от давления жидкости внутри кисты. Проще говоря, надо сделать отверстие в кисте, соединяющее ее с внешней средой и не дать образовываться там давлению. Манипуляция эта производится на больших кистах, которые оттесняют окружающие структуры, и есть опасность повредить их при радикальной операции.
Сама по себе процедура менее травматичная и называют ее — цистотомией. Для того чтобы отверстие не закрылось, ставится специальный обтуратор. После операции надо будет ждать, пока киста не уменьшится в размере за счет того, что оттесненные ткани стремятся вернуться на свое место. Соответственно, периодически пациент приходит к врачу, и обтуратор уменьшают в размере, чтобы дать пространство для возвращающихся на место тканей.
Когда киста уменьшится до небольших размеров, в качестве второго этапа проводят операцию цистэктомии (о ней мы уже говорили выше). Процесс нахождения обтуратора в полости рта может продолжаться до года, поэтому цистотомию проводят сейчас довольно редко.
Хотелось бы подчеркнуть, что часто доктор, чтобы ему не пришлось долго разъяснять пациенту разницу между кистой, кистогранулемой и гранулематозным периодонтитом говорит пациенту, что у него киста и лечит выведением за верхушку зуба пломбировочного материала. Если такая манипуляция была произведена и «киста» исчезла — значит, ее у вас и не было. Желательно сделать после любого лечения контрольный снимок через полгода после лечения, чтобы сравнить, что было и что стало. Для этого никогда не выбрасывайте ваши рентгеновские снимки, а наоборот храните их в конвертах разложенных по порядку и с обозначением числа, когда их вам сделали. Это Вам поможет в будущем …
Теперь поговорим не о таких страшных, но самых частых осложнениях.
Часто нам приходиться слышать фразу и самому ее повторять «Все надо делать вовремя. ».
Но, увы, почему-то в отношении стоматолога многие считают, что можно подождать и проскочить «на авось».
Так вот, ответственно заявляю: Не выйдет. Нельзя вылечить больной зуб полосканием содой, использованием анальгина и чудесной пастой для самопломбирования зубов. Также неэффективны и вредны различные зубные капли, грелки и даже сигаретные фильтры (последнее относится к одному моему пациенту).
Рано или поздно вы «опухнете». Поверьте мне лучше до этого не доводить. Причиной внезапного несимметричного «поправления» может быть что угодно, но основной — является больной зуб. Также причиной может быть и одонтогенная радикулярная киста (о ней мы только-что говорили), однако, по своей сути это тоже больной зуб. Итак, настала пора поговорить о гнойных воспалительных заболеваниях челюстно-лицевой области возникших по причинам осложнений кариеса.
По тяжести они могут располагаться в следующем порядке: периостит ® абсцесс ® флегмона.
Одонтогенный периостит («флюс») — раньше эту болезнь называли флюс. Название происходит от немецкого Fluss, и сейчас вы не услышите его ни от одного профессионала. Периостит — наиболее частая «награда», за терпеливость пациентам, которые решили не беспокоить стоматолога своим появлением по всяким пустякам.
Разберемся где он таится и что с ним будут делать. Чаще всего причина в больном зубе. От верхушки зуба гной проделывает себе канал в костной ткани стремясь вырваться наружу и прорывается через кость останавливаясь под надкостницей верхней или нижней челюсти (по латыни — periostum). Именно отсюда и пошло название периостит. Для лечения делают анестезию и производят разрез, в полости рта, выпуская гной. Чтобы разрез не закрылся быстро, в разрез вставляют резиновую полоску, которая называется дренаж. Постарайтесь его не потерять! Иначе разрез быстро срастется и придется повторять все снова. Так что если дренаж выпал у Вас раньше чем через 3 суток, обязательно обратитесь к Вашему врачу.
Абсцесс — это ограниченное скопление гноя в тканях. Ну, скажем так: организм пытается не допустить распространения гноя по всему организму и строит оболочку, которая препятствует этому. По своей сути периостит это тоже абсцесс, но ограниченный надкостницей. Абсцессы тоже вскрывают и дренируют. Но дренаж держат дольше.
Флегмона — разлитое гнойное воспаление. Гной ничем не ограничен и может проникать в разные отделы лица между мышцами, переходить на шею и даже спускаться в средостенье (проще говоря к сердцу). Это заболевание может быть смертельно опасным. Бывает, что пациенты и погибают от него. Согласитесь глупо погибать из-за не залеченного во время зуба. При флегмоне, пациентов госпитализируют, и часто приходится делать наружные разрезы, т.е. не со стороны полости рта. Продолжительность госпитализации может достигать нескольких недель.
Флегмона может быть продолжением развития периостита и абсцесса.
Надеюсь, я Вас достаточно напугал, чтобы Вы не затягивали визит к врачу.
Теперь поговорим о том чего не надо делать…
1. Никогда не ставьте себе согревающие компрессы, эта процедура способствует распространению процесса!!
2. Не делайте себе никаких повязок. Многократно растиражированные в различных рисунках и мультфильмах «болезные» с перевязанной платком щекой — очень плохой пример. Повязка может защитить Вас только от треснутой головы, но лечебным средством она не является!
3. Не пейте антибиотиков, не посоветовавшись с врачом! Антибиотики пьют по определенной схеме, бездумное их применение, не подкрепленное знаниями, приводит к их полной неэффективности. Микробы адаптируются к ним и таким образом, Вы как бы изымаете из арсенала врача этот антибиотик и попутно «сажаете» себе печень и почки.
4. Не принимайте обезболивающих препаратов за 3 часа до визита к врачу. Этим вы затрудняете постановку диагноза.
5. Если Вам произвели разрез — не пейте аспирин. Аспирин может вызвать кровотечение. Тем более что как обезболивающее в данном случае, он абсолютно непригоден.
6. Если, не смотря на разрез, в течение 12 часов Вам не стало легче, обратитесь снова к Вашему врачу…
7. Не назначайте сами себе лекарства и не отменяйте их по своему разумению. Не стоит прислушиваться к мнению ваших знакомых — «ветеринаров» пусть даже у них (по их рассказам) была такая же проблема.
Что может быть после визита к врачу?
1. Как правило, мгновенного исчезновения отека и инфильтрата ожидать не следует (инфильтрат — участок уплотнения мягких тканей в зоне поражения может сохраняться довольно долго). Отек может даже немного увеличиться, но на третьи сутки все должно резко пойти на поправку.
2. В течении нескольких часов, если это был абсцесс и периостит распирающая боль в области очага должна утихнуть. И температура должна начать спадать
3. По линии разреза могут быть небольшие неприятные ощущения, но сильной боли быть не должно.
4. В полости рта должна быть резиновая полоска — дренаж. Не стоит его тянуть подпихивать и пытаться поправить. Он служит одной единственной цели — не дать закрыться ране раньше времени. Если она у Вас выпала — обратитесь к врачу
Если что-то пошло не так как здесь написано — проконсультируйтесь с вашим врачом по телефону. Надеюсь, Вы ходите к таким врачам, которые Вам его дают.
Хотелось бы особо подчеркнуть, что расхожие обвинения врачей , в том что они «занесли инфекцию» когда удаляли зуб, не имеют под собой ни малейшей рациональной почвы. Достаточно вспомнить, сколько бактерий различных видов в полости рта у человека, чтобы понять всю абсурдность таких заявлений. Да возможно после лечения или удаления зуба у вас развилось обострение, но это произошло, как правило, — НЕ СМОТРЯ НА УДАЛЕНИЕ ИЛИ ЛЕЧЕНИЕ ЗУБА.
Впрочем, я думаю, привел достаточное количество аргументов, чтобы не доводить до таких неприятных осложнений.
И еще раз повторю: «Все надо делать вовремя»
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Кисты и абсцессы бартолиновой железы, а фактически ее протоков, являются достаточно частыми гинекологическими заболеваниями, встречаясь у примерно 5% женщин (рис .1).
Рис. 1. Анатомия вульвы. Показана киста бартолиновой железы
Бартолинова железа – большая парная железа преддверия влагалища, расположенная в толще больших половых губ у их основания. Выводной проток бартолиновой железы открывается на внутренней поверхности малой половой губы. Бартолинова железа выделяет тягучую богатую белком слизь, которая поддерживает нормальную влажность слизистой оболочки входа во влагалище, что способствует благоприятному протеканию полового акта
Возникают кисты и абсцессы протока бартолиновой железы из-за закрытия протоков вследствие перенесенного воспаления, что приводит к последующему формированию полости, заполненной слизью или гноем. В некоторых случаях железа может инфицироваться и тогда начинается ее гнойное воспаление с формированием абсцесса – бартолинит. При этом губа увеличивается в размере и, в отличие от кисты, становится резко болезненной, может подняться температура, появиться выраженный дискомфорт при ходьбе. Абсцесс или бартолинит развивается быстро, за 2-4 дня, при этом размер абсцесса может достигать 8 см. Абсцесс бартолиновой железы может самостоятельно вскрыться. Микроорганизмы, отвечающие за появление нагноения крайне разнообразны и чаще всего это элементы нормальной микрофлоры, такие как бактероиды, пептострептококки и кишечная палочка. Реже причиной могут быть заболевания, передающиеся половым путем, такие как гонорея и хламидиоз. Изредка, кисты и абсцессы возникают после гинекологических вагинальных операций и родов с разрывом и ушиванием влагалища, а также в результате редкого онкологического заболевания – рака бартолиновой железы.
Кисты протоков бартолиновой железы обычно достигают от 1 до 4 см в диаметре и чаще всего протекают бессимптомно. Маленькие, бессимптомные кисты можно не лечить, разве что с косметической целью. Женщины с кистами большего размера могут жаловаться на ощущение дискомфорта. При абсцессе бартолиновой железы обычно есть ярко выраженные жалобы на резкую болезненность и иногда повышение температуры тела.
Лечению подлежат большие кисты, которые мешают повседневной активности и половой жизни, а также с целью улучшения внешнего вида наружных половых органов. Абсцессы бартолиновой железы подлежат обязательному хирургическому лечению, т.к. нелеченый гнойный очаг может привести к различным осложнениям.
В 99% случаев в Украине и странах постсоветского пространства при постановке диагноза «Киста бартолиновой железы» женщине будет предложено ее удаление (рис. 2). А при диагнозе «абсцесс бартолиновой железы» он будет просто вскрыт. При этом вскрытие абсцесса приносит лишь кратковременный эффект с последующим очень высоким риском повторного абсцедирования или формированием кисты. Это связано с тем, что ткани после рассечения очень быстро слипаются и закрывают отток из железы. К сожалению, другие, достаточно эффективные методы лечения, которые могут позволить сохранить орган, важный для молодой женщины, яро критикуются. Женщин всячески отговаривают, мотивируя тем, что они не эффективны и практически всегда ведут к рецидивам.
Рис. 2. «Традиционное» удаление кисты бартолиновой железы
Основная задача органосохраняющего лечения – восстановить железу, а точнее вновь сформировать канал, через который слизь, вырабатываемая железой, выходила бы наружу. Поэтому задачей лечения является создание таких условий, чтобы после разреза отверстие не закрылось, и сформировался новый канал. Для того, чтобы сформировался новый канал нужно время, за которое края канала покроются эпителием. Эпителий не слипается (к примеру, влагалище покрыто эпителием и поэтому не слипается и не зарастает). Другими словами, надо создать условия, чтобы канал был открыт.
Катетер Ворда (word-catheter)
В США лечение кисты и абсцесса бартолиновой железы (бартолинита) уже больше 50 лет начинают с установки так называемого катетера Ворда (рис. 3, 4). Остальные методы лечения используются при неэффективности этого и неоднократных рецидивах заболевания.
Рис. 3. Общий вид катетера Ворда
Рис. 4. Наиболее популярный американский производитель катетеров Ворда
Смысл метода заключается в том, что в кисте или абсцессе под местной анестезией выполняется маленький разрез (3-5 мм), эвакуируется содержимое и промывается полость (рис. 5). После этого в кисту вводят, так называемый катетер Ворда (рис. 6).
Рис. 5. В кисте бартолиновой железы производится небольшой прокол скальпелем
Word-катетер: на конце раздувается фиксирующий шарик.
Рис. 6. В отверстие введен катетер Ворда
Рис.7 Вот как выглядит уустановленный катетер внутри кисты
Такой катетер оставляется на 4-6 недель, после чего извлекается. За это время полностью формируется новый канал железы, который уже не слипнется, так как его стенки полностью эпителизируются и поэтому не прилипают друг к другу. Процедура выполняется под местным обезболиванием, занимает 10 минут и является абсолютно амбулаторной и безболезненной.
В первые дни после установки катетера женщина может испытывать небольшой дискомфорт, в дальнейшем наличие катетера женщиной почти не ощущается, единственным ограничением является воздержание от половой жизни (в то же время, при других методах лечения – воздержание от половой жизни не короче).
Рецидив после такой операции возникает в 10% случаев и, как правило, связан с повторным инфицированием пациентки или преждевременным выпадением катетера. Установку катетера всегда можно повторить.
Мое видео (вольный перевод) о том, что представляет собой постановка катетера Ворда, можно посмотреть ниже:
Метод обезболивания при постановке катетера Ворда:
- местное (инфильтративное) обезболивание — аналогичное стоматологическому.
Длительность пребывания в больнице:
Где проводят постановку катетера Ворда при кисте/абсцессе бартолиновой железы:
- как в стационаре, так и в поликлинических условиях
Какие осложнения возможны:
- инфекционные осложнения (менее 1%) — в основном при абсцессе. Поэтому при абсцессе рекомендуются (как правило, таблетированные) антибиотики
- выпадение катетера. К сожалению, катетер иногда самостоятельно выпадает. Но и в этом случае не нужно отчаиваться. Есть специальные приемы, позволяющие сохранить эффективность процедуры.
Какие анализы необходимы перед постановкой катетера Ворда:
- Мазок из влагалища
- Цитограмма шейки матки
Как проходит послеоперационный период
Пациентка уходит домой сразу после постановки катетера. В течение срока ношения катетера (4-6 недель) не рекомендуются тяжелые физические нагрузки и половая жизнь. Осмотр с удалением катетера через 1,5-2 месяца.
Кроме катетера Ворда используются с аналогичным успехом всевозможные кольца и пирсинги, механизм действия которых полностью аналогичен катетеру Ворда.
Рис. 7. Схема установки аналога катетера Ворода — кольца Якоби
Альтернативой установки катетера Ворда (лечение второй линии) является марсупиализация кисты бартолиновой железы. К ней прибегают при неоднократных рецидивах при использовании катетера Ворда, невозможности его установки из-за слишком маленьких размеров кисты или наличия нескольких полостей из-за длительного воспаления и множественных вскрытий абсцессов и кист.
Марсупиализация кисты бартолиновой железы
Операция выполняется в амбулаторных условиях под местной анестезией. При правильно выполненном обезболивании это совсем не больно. Операция занимает, как правило 20-30 минут. После обезболивания слизистой половой губы в месте наибольшего выбухания (это практически у входа во влагалище) производится овальный разрез, то есть вырезается овальный лоскут слизистой размером 1,5 см. Затем симметрично первому разрезу, овалом вырезается стенка кисты (рис. 7).
Рис. 7. Разрез слизистой вульвы над кистой бартолиновой железы
Из полости кисты удаляется все содержимое, полость промывается. Далее стенка кисты подшивается к слизистой губы отдельными швами. В итоге получается отверстие с подшитыми к его краям стенками кисты (рис. 8).
Рис. 8. Сшивание стенки кисты и слизистой вульвы отдельными швами
На этом операция заканчивается. Все проводится в амбулаторных условиях и пациентка может идти домой. В конечном итоге, через несколько недель рана полностью заживает, не оставляя следа, при этом выводной проток железы сформирован и железа работает как прежде. Эта операция позволяет сохранить железу и обеспечить ее нормальное функционирование, как и катетер Ворда. Вероятность рецидива кисты составляет около 10%.Следует сказать, что при кажущейся простоте указанных процедур, их часто выполняют некорректно, что может приводить к более высокой частоте рецидивов.
Посмотреть мою мини-лекцию, посвященныую органосохраняющим методикам, можно здесь.
Метод обезболивания при марсупиализации:
- местное (инфильтративное) обезболивание — аналогичное стоматологическому.
- общее обезболивание (внутривенный наркоз).
Длительность пребывания в больнице:
Где проводят постановку катетера Ворда при кисте/абсцессе бартолиновой железы:
- как в стационаре, так и в поликлинических условиях (последнее только под местным обезболиванием)
Какие осложнения возможны:
- инфекционные осложнения (менее 1%)
- рецидив кисты в 15-20% случаев
Какие анализы необходимы перед марсупиализацией:
- Группа крови, резус
- Общий анализ крови
- Общий анализ мочи
- Глюкоза крови
- Коагулограмма
- Кровь на RW, HbsAg, HCV
- Флюорография
- Мазок из влагалища
- Цитограмма шейки матки
Как проходит послеоперационный период
Пациентка уходит домой сразу после операции, иногда, на следующий день. В течение 2 недель не рекомендуются тяжелые физические нагрузки. Половая жизнь возможна через месяц. Осмотр врача через 1,5-2 месяца.
Мини-лекция на тему органосохраняющего лечения кист и абсцессов бартолиновых желез:
Удаление кисты
У нас в стране чаще всего сразу же предлагают удалить кисту полностью – у этой операции только одно преимущество – нет рецидивов (и то, если выполнить полное удаление – вместе с железой). Зато, данная операция имеет множество недостатков:
- вы теряете железу (в последующем это может приводить к сухости при половом акте);
- требует госпитализации в стационар;
- операция выполняется под наркозом, довольно длительная и может сопровождаться сильным кровотечением (у основания кисты находится крупное венозное сплетение, которое иногда травмируется при этой операции);
- большой шов (швы накладывают внутри и снаружи);
- часто в послеоперационном периоде образуются большие глубокие гематомы, лечение которых может затянуть госпитализацию;
- послеоперационные рубцы иногда деформируют наружные половые органы так, что это является косметическим дефектом;
- в последующем в месте операции могут возникать боли.
Нет сомнений, что даже в случае рецидива кисты после постановки катетера Ворда или марсупилизации, повторная операция может будет переноситься легче, чем одна операция по полному удалению железы.
Метод обезболивания при удалении кисты:
- общее обезболивание (внутривенный наркоз).
Длительность пребывания в больнице:
Где проводят удаление кисты бартолиновой железы:
Какие осложнения возможны:
- инфекционные осложнения (2-3%)
- гематома (2-3%)
Какие анализы необходимы перед марсупиализацией:
- Группа крови, резус
- Общий анализ крови
- Общий анализ мочи
- Глюкоза крови
- Коагулограмма
- Кровь на RW, HbsAg, HCV
- Флюорография
- Мазок из влагалища
- Цитограмма шейки матки
- ЭКГ, терапевт
- Биохимия крови
Как проходит послеоперационный период
Пациентка уходит через 2 дня после операции. В течение 2 недель не рекомендуются тяжелые физические нагрузки. Половая жизнь возможна через месяц. Осмотр врача через 1,5-2 месяца.
Кроме того, еще существуют следующие органосохраняющие методики:
1. Химическая облация кисты нитратом серебра
2. Аблация с применением лазера/
3. Аблация этиловым спиртом
источник