Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какая связь между нарывами в горле и курением?
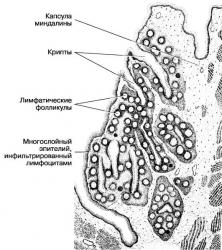
Курение является одним из факторов, которые повышают риск образования нарывов в горле. Чтобы разобраться в механизме действия сигаретного дыма на слизистую оболочку, необходимо знать некоторые анатомические и физиологические особенности организма. В первую очередь это строение и функционирование слизистой оболочки глотки. Именно она при частом курении претерпевает наиболее серьезные изменения, которые в будущем могут привести к таким серьезным осложнениям как паратонзиллярный или заглоточный абсцесс.
Слизиста оболочка миндалин (гланд) богата лимфоцитами и лейкоцитами. Эти клетки призваны бороться с инфекцией, попадающей в организм с воздухом или пищей. Микробы задерживаются на поверхности миндалин, приводя к локальному воспалению. Если организм работает нормально, то это воспаление, в конце концов, приведет к уничтожению возбудителей болезни. Лейкоциты в процессе своего разрушения выделяют биологически активные вещества, которые разрушают бактериальные клетки. Лимфоциты же отвечают за формирование иммунного ответа. В результате их работы происходит формирование специфических антител, которые избирательно воздействуют на микробы.
В процессе курения слизистая оболочка гланд напрямую контактирует с сигаретным дымом. Вследствие этого целый ряд неблагоприятных факторов воздействует на здоровые клетки эпителия.
Губительное действие табачного дыма на слизистую оболочку глотки объясняется следующими процессами:
- Воздействие токсинов. Сигаретный дым содержит большое количество различных токсинов. Они представлены тяжелыми металлами, смолами и активными радикалами (химически активными молекулами). Воздействие токсинов приводит к разрушению клеток эпителия. В частности, в слизистой оболочке уменьшается количество лейкоцитов и лимфоцитов. В свою очередь это затрудняет борьбу организма с микробами. Таким образом, даже обычная ангина может перейти в гнойный процесс с образованием абсцессов.
- Воздействие высокой температуры. Воздействие высокой температуры дыма также дает о себе знать. Во время курения вдыхаемый дым нагревает ткани эпителия. Это приводит к расширению капилляров и приливу крови. Если данный фактор воздействует на слизистую оболочку регулярно, то итогом становится нарушение обмена веществ, чреватое дегенерацией эпителия.
- Действие никотина. Ни для кого не секрет, что одним из главных компонентов табачного дыма является никотин. Попадая в ткани слизистой оболочки, это вещество приводит к резкому спазму (сужению) а затем стойкому расширению капилляров. Результатом действия никотина становится ухудшение обмена веществ в лимфатической ткани, из которой состоят гланды. Защитная функция слизистой оболочки нарушается, а риск образования абсцессов возрастает.
- Ослабление общего иммунитета. В процессе курения токсины, о которых упоминалось выше, проникают через легкие в кровь и воздействуют в определенной степени на все системы организма. При этом происходит ослабление общего иммунитета. Как следствие иммунная система хуже образует антитела и не так эффективно борется с гноеродными микроорганизмами.
Таким образом, можно заключить, что курение является важным фактором, который способствует образованию нарывов в горле. Это объясняется губительным действием дыма на слизистую оболочку глотки и иммунную систему. Вследствие данного воздействия поверхностные воспалительные процессы в горле (ангина, фарингит) могут осложниться образованием паратонзиллярных или заглоточных абсцессов. Курение электронных сигарет или кальяна сильно уменьшает воздействие неблагоприятных факторов на слизистую оболочку, но не устраняет его совсем. Данные формы курения также можно отнести к факторам, благоприятствующим развитию гнойников в горле.
источник
Если вы планируете имплантацию или удаление кисты, будьте готовы к тому, что стоматологу придется разрезать десну. Когда из десны извлекают непрорезавшийся или неполностью прорезавшийся зуб мудрости, разрез также неизбежен.
После операции возможны осложнения в виде отека, кровотечения, ноющей боли. Причинами служат пониженный иммунитет, наличие инфекции во рту или неправильный уход в постоперационный период. Поэтому лучшее, что вы можете сделать, – запомнить и соблюсти все рекомендации врача.
Как правило, отек возникает после удаления зуба мудрости с разрезом десны. Это типичная реакция организма на хирургическое вмешательство. Однако в некоторых случаях опухоль достигает гигантских размеров, сильно отекает щека или губа. Это явный признак альвеолита (воспаления лунки), в данном случае необходимо срочно посетить лечащего врача!
Повышение температуры до 37–37,5 градусов также считается нормой. Однако если градусник показывает больше 38-ми градусов, то, скорее всего, начался воспалительный процесс. Нужно обратиться к врачу, который проводил операцию. Возможно, вам назначат курс антибиотиков.
Боль возникает сразу после окончания действия анестетика (спустя час-полтора). Болезненность – это реакция на повреждение нервных окончаний хирургическим скальпелем. Чтобы на время облегчить состояние, рекомендуется принять таблетку Кетанова, Пенталгина или Анальгина. Боль постепенно спадет через 3-4 дня.
Обильное кровотечение может возникнуть из-за повреждения сосуда во время инъекции анестетика, повышенной ломкости капилляров или же высокого артериального давления у пациента.
Чем останавливают кровотечение? Сразу после разреза десны доктор накладывает гемостатическую губку и, когда полностью прекращается кровотечение, зашивает рану.
Но если это не помогает, вызывайте скорую помощь.
Флюс – это воспаление надкостницы (плотная ткань, покрывающая челюстную кость). Такое осложнение – следствие инфицирования десны, после чего инфекция проникает все глубже, затрагивая надкостницу. В зоне воспаления скапливается гной и формируется болезненная шишка. При флюсе делается послабляющий разрез десны (вскрытие гнойника) и устанавливается дренаж для оттока гнойного экссудата.
После оперативного вмешательства нарушаются связи между тканями и клетками. Процесс заживления – это формирование новых физиологических и анатомических соединений между ними.
- Образование кровяного сгустка – формируется за 5–10 минут после операции и служит защитным барьером от инфекции и вредоносных микробов.
- Формирование грануляционной ткани – в течение 3¬–4 часов начинается продуцирование грануляционной ткани (молодая соединительная ткань).
- Эпителизация и формирование коллагена – длится до 7–10 дней и иногда сопровождается небольшим зудом.
- Регенерация и созревание – ранка «затягивается» через 2–3 недели, но полное заживление волокон требует нескольких месяцев.
- когда вы приедете домой, нужно просто прилечь и отдохнуть;
- нельзя принимать пищу или напитки в течение 3-х часов;
- на протяжении 3-х дней после операции не стоит слишком широко открывать рот, а также употреблять жесткую и горячую пищу;
- ограничьте эмоциональные и физические нагрузки;
- горячие ванны, посещение сауны, занятия в тренажерном зале – под запретом;
- желательно полностью отказаться от курения и приема алкоголя на протяжении недели.
Запомните: ни в коем случае нельзя прикладывать горячие компрессы, прижигать рану спиртом, йодом или зеленкой. Будет только хуже!
Стоматолог-хирург может назначить аппликации ранозаживляющих и противомикробных мазей (Холисал, Солкосерил, Стоматофит и пр.). Для укрепления общего иммунитета можно принимать иммуномодулирующие средства и поливитаминные комплексы.
Любые полоскания нужно делать строго по назначению врача. Обычно доктор рекомендует ополаскивания ротовой полости солевым раствором, отваром ромашки, календулы иди шалфея (комнатной температуры), они обладают мощным противовоспалительным действием.
Также подойдут готовые антисептические растворы из аптеки – Хлоргексидин или Мирамистин.
Если вы чувствуете, что после операции началось воспаление десны, или заметили выделение гноя, не откладывайте визит к стоматологу! В экстренных случаях можно обратиться к дежурному врачу государственной поликлиники, он принимает даже в ночное время. Ближайшее учреждение вы найдете на нашем сайте.
Предлагаем вам также ознакомиться с материалами про осложнения после имплантации.
источник
Паратонзиллярный абсцесс представляет собой воспаление клетчатки, приводящее к образованию гнойной полости в области глоточных миндалин. Наиболее частыми возбудителями такого состояния являются стафилококки, стрептококки и другие патогенные бактерии. Часто паратонзиллярный абсцесс является осложнением ангины или хронического тонзиллита и требует немедленного обращения к врачу.
Подавляющее большинство паратонзиллярных абсцессов вызывается одним видом стрептококков, среди которых доминирует Streptococcus pyogenes. В некоторых случаях установлена этиологическая роль Staphylococcus aureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis. Для объективизации этиологически значимой микробной флоры считаем необходимым взятие материала (гнойного содержимого абсцесса) путем пункции и изучение количественного содержания микробов во избежание помех со стороны заносной микробной флоры из полости рта и глотки [3, 5, 8, 9].
Паратонзиллит сопровождается общими и местными симптомами [14, 15, 17, 23]:
— сильная боль в горле при глотании;
— тонический спазм жевательных мышц;
— увеличение и болезненность регионарных лимфатических узлов, обильное слюноотделение;
— повышение температуры тела;
— общевоспалительные изменения со стороны крови;
Длительность лечения антибиотиками составляет в среднем 7-10 дней.
Лечение антибиотиками необходимо всем детям с перитонзиллярными абсцессами. Это связано с тем, что у детей нарывы в горле часто бывают связаны с бета-гемолитическим стрептококком из группы А, который в некоторых случаях может вызвать опасные осложнения на почки и сердце. Лечение антибиотиками в значительной степени снижает вероятность развития этих осложнений.
Паратонзиллярный абсцесс сопровождается нагноением рыхлой клетчатки и развитием нарыва в районе миндалины.
Как правило, ангина приводит к появлению рубцов на лимфоидной ткани, которые нарушают отток гнойного содержимого.
После этого инфекция попадает в ткани, расположенные возле миндалин. В результате происходит воспаление рыхлой клетчатки, после чего развивается существенный отек слизистой оболочки.
Симптомы появляются за 2-8 суток до того, как начал развиваться паратонзиллярный абсцесс.
Для этого процесса характерно нарушение общего состояния здоровья. С одной стороны горла возникают выраженные болевые ощущения, человек испытывает сильный дискомфорт при глотании. Эти симптомы считаются первыми проявлениями болезни.
Большое значение имеет и диета в постоперационный период. Больному рекомендована теплая, мягкая или даже полужидкая пища, обогащенная витаминами и микроэлементами. Для скорейшей детоксикации организма пациентам назначается частое и обильное питье. При благоприятном прогнозе срок продолжительности нетрудоспособности больного исчисляется в среднем десятью-четырнадцатью днями.
Существует расхожее мнение, что удаление паратонзиллярного гнойника должно проводиться исключительно под местной или общей анестезией. Но, как показывает практика, хорошее и результативное местное обезболивание при ПТА фактически невозможно. Еще более бесполезно поверхностное обезболивание (сбрызгивание или смазывание) места разреза.
Введение анестетиков инъекционно (паракапсулярно) также не приводит к требуемому результату, так как вызывает еще больший болевой синдром от компрессии нарыва под действием вводимой жидкости. Другими словами, вскрытие паратонзиллярного абсцесса осуществляется хирургом либо без обезболивания, либо под общим наркозом.
«В случае если у пациента наблюдается тризм (спазм) и добиться полного открытия рта не представляется возможны, проводится внутрикожная новокаиновая блокада в области угла нижней челюсти с той стороны, на которой диагностирован нарыв».
паратонзиллярный абсцесс невозможно лечить в домашних условиях. Следовательно, при первых же симптомах данного заболевания следует немедленно навестить врача.
Если же вашей жизни не угрожает опасность, врач сделает все, что в его силах, чтобы сделать процедуру как можно менее болезненной. При проведении манипуляций, под поверхность абсцесса введут местное обезболивающее (как на приеме у дантиста) или, при необходимости, будет поставлена капельница с обезболивающим в комбинации с седативным препаратом. Также может быть использован отсос для избежание проглатывания вами гноя и крови.
Для проведения лечения возможны следующие варианты:
- Игольная аспирация, при которой игла медленно вводится в абсцесс и производится откачивание гноя в шприц;
- Дренаж абсцесса, произведенный через небольшой абсцесс, сделанный скальпелем;
- Радикальная тонзилэктомия (удаление миндалин) может понадобиться, если дренажные процедуры не могут быть проведены, либо у вас в анамнезе имеется часто повторяющийся тонзиллит;
- Назначение антибиотиков, первая доза которых может быть введена внутривенно. Лучшим выбором препарата для лечения такого типа инфекций является пенициллин, но обязательно сообщите доктору, если вы страдаете аллергией, чтобы подобрать альтернативные варианты (к примеру, эритромицин либо клиндомицин);
- Если в целом вы здоровы и дренаж прошел успешно, вас могут отправить домой. Если ваше состояние вызывает опасения, вы не можете глотать, либо имеете сопутствующие медицинские проблемы (к примеру, диабет), вам потребуется госпитализация. Маленьким детям, у которых дренаж обычно проводится под общим наркозом, может потребоваться стационарное наблюдение в течение нескольких дней.
- рецидивирующие в течение ряда лет ангины, что свидетельствует о наличии у больного хронического тонзиллита: указание больного с паратонзиллитом на диагностированный у него ранее хронический тонзиллит;
- повторные пиратонзиллиты и анамнезе;
- неблагоприятная локализация абсцесса, например боковая, когда его не удается эффективно вскрыть и дренировать;
- отсутствие изменений состояния больного (тяжёлое или тяжесть нарастает) даже после вскрытия абсцесса и получения гноя;
- появление признаков осложнения паратонзиллита — сепсиса, парафарингита, флегмоны шеи, медиастинита.
Вопрос о том, несколько оправдано удаление при абсцесстонзиллэктомии второй миндалины, на противоположной абсцессу стороне, решается индивидуально. Однако проведённые в последние гады исследования свидетельствуют о значительных патологических изменениях в ткани интактной миндалины, аналогичных изменениям при выраженном (токсико-аллергическая форма II степени) хроническом воспалительном процессе. Это свидетельствует о целесообразности одномоментного удаления обеих миндалин. Начинать операцию следует с больной миндалины, так как это облегчает проведение вмешательства на другой стороне.
Флегмона может перейти в гнойный медиастинит или стать причиной других осложнений:
- кровотечения из крупных шейных сосудов;
- ангины Людвига;
- тромбофлебита;
- некроза тканей;
- тромбоза яремной (внутренней) вены;
- появления септических явлений;
- инфекционно-токсического шока.
1. Основной профилактической мерой является корректное лечение основной патологии.
2. Индивидуальная профилактика заключается в мерах по укреплению защитных сил организма и повышению сопротивляемости по отношению и воздействиям инфекционного характера. Прекрасно помогают:
Не знаете что делать при абсцессе?
Запишитесь на консультацию к врачу отоларингологу
Звоните прямо сейчас: +7 (499) 519-32-35
Понравилась статья? Подписывайтесь на обновления сайта по RSS, или следите за обновлениямиВ Контакте, Одноклассниках, Facebook, Twitter или Google Plus.
источник
Абсцесс после операции – это осложнение, часто требующее повторного хирургического вмешательства. Не обращать на него внимания невозможно из-за явной симптоматики. А если долго не принимать меры, можно получить еще более серьезные проблемы. Что такое абсцесс, почему он развивается, и как с ним грамотно бороться?
В переводе с латинского abscessus означает нарыв. Так и есть: абсцессом называется воспалительный процесс, связанный с образованием в тканях гнойной полости. Она располагается в подкожной жировой клетчатке либо в мышцах и постоянно растет из-за увеличения количества гноя. Последний образуется в результате жизнедеятельности гноеродных бактерий, попавших в организм во время операции или в ранний реабилитационный период.
Основная классификация гнойников связана с их локализацией. Так, различают абсцессы:
- мягких тканей;
- полости рта;
- головного мозга;
- легкого;
- малого таза;
- печени;
- брюшной полости;
- аппендикулярный;
- заглоточный;
- межкишечный;
- поддиафрагмальный;
- спинальный.
Пока гной находится в герметичной инфильтрационной капсуле, пациенту ничего не грозит (если не считать неприятные симптомы, которые он испытывает). Но мембрана по мере роста истончается и может прорваться в любой момент. Тогда гнойный экссудат начнет выходить в межмышечные пространства, заражая здоровые ткани. Воспаление, связанное с прорывом абсцесса, называется флегмоной.
Бороться с флегмоной сложнее, чем с абсцессом. К тому же это заболевание вызывает большее количество тяжелых осложнений из-за высокой вероятности попадания инфекции в лимфатические сосуды. Поэтому важно успеть предотвратить разрыв капсулы.
Возбудителями гнойного воспаления могут стать самые разные бактерии: стафилококк, стрептококк, кишечная и синегнойная палочки, клостридии и др. И, несмотря на то, что правила соблюдения стерильности в операционной очень строги, все равно вероятность попадания гноеродной микрофлоры в организм пациента во время операции сохраняется.
Особенно опасны открытые полостные хирургические вмешательства, т.к. в обширную рану инфекции проникнуть проще. Хотя известны случаи развития абсцесса и после лапароскопии. Наиболее часто инфекция попадает в организм через плохо обработанные инструменты. Известен также гематогенный путь инфицирования: через переливание крови.
Кстати! Чаще абсцесс развивается у людей с ослабленным иммунитетом (хронические болезни, возраст). Здоровому организму иногда удается справиться с первичной инфекцией и предотвратить воспаление.
Несоблюдение стерильности во время перевязок – тоже распространенная причина развития послеоперационного абсцесса. Причем нередко виноватым в этом оказывается сам пациент, который решил самостоятельно сменить повязку или заглянуть под нее. В воздухе множество бактерий, которые могут проникнуть через швы в ранку и спровоцировать нагноение.
Симптомы абсцесса начинают проявляться сразу после образования гнойника. Но из-за их неспецифичности не сразу можно понять, что это именно воспаление. Человек испытывает общую слабость, нервозность, плохо спит. В месте образования нагноения может покраснеть кожа. При надавливании возможна боль.
Со временем, когда капсула начинает увеличиваться, признаки проявления абсцесса становятся более явными. К слабости добавляется повышенная температура (от 37 до 37,8), боли в области гнойника становятся резкими, гиперемия и опухоль более выражены. Пораженный участок тела начинает хуже функционировать: если это, например, локоть, он не сгибается; если гнойник образовался в межкишечном пространстве, возникают проблемы со стулом и т.д.
Если гнойник расположен близко к поверхности кожи (например, абсцесс мягких тканей), то врач сможет диагностировать его визуально и путем пальпации. Внутренние же нагноения требуют дополнительных методов диагностики. Это анализ крови, рентген или УЗИ, при необходимости МРТ.
Лечение абсцесса начинается с антибактериальной терапии, которая должна будет частично подавить гноеродную микрофлору. Но курс антибиотиков не способен уничтожить развившийся гнойник, поэтому избавиться от него можно только с помощью хирургического вмешательства. Абсцесс необходимо вскрыть и полностью очистить его полость от гнойного экссудата.
Внимание! Ни в коем случае нельзя вскрывать гнойник в домашних условиях! Самодеятельность может привести к заражению крови и попаданию гноя на здоровые ткани. А это риск развития повторного абсцесса или образования флегмоны.
Вскрытие абсцесса производится строго в условиях стационара. Если гнойник расположен глубоко (в брюшной полости, в заглоточном пространстве, в печени), то проводится полноценная операция под общим наркозом. Поверхностные абсцессы мягких тканей могут быть вскрыты прямо в перевязочной под местной анестезией.
Техника вскрытия и удаления абсцесса подразумевает определенный алгоритм действий.
- Область воспаления обрабатывается антисептиком, а затем обкалывается анестетиком.
- Скальпелем разрезаются ткани в месте наибольшего воспаления (выпуклости). Средняя длина разреза – 2-2,5 см
- Используя шприц Гартмана, разрез расширяют, а связующие перемычки иссекают.
- Полость гнойника очищают от экссудата вручную или электрическим отсосом.
- Пальцем хирург обследует очищенную полость на предмет остатков гноя.
- Полость промывается антисептиком.
- Устанавливается дренаж, с помощью которого можно будет промывать рану. Также через полую трубку сможет выходить оставшийся гной и другие патологические жидкости, которые могут спровоцировать повторное нагноение.
- Накладываются швы. Поверх них делаются аппликации с антибактериальными мазями (Вишневского, Левомеколь и др.) и стерильная повязка.
Если операция проводится под общим наркозом, техника усложняется. Сначала врачам нужно добраться до гнойника путем иссечения тканей. Делать это нужно крайне аккуратно, чтобы не вскрыть абсцесс раньше времени и не допустить излияния гноя на здоровые ткани. Количество накладываемых швов также увеличивается, а дренажная система более сложная.
После вскрытия абсцесса продолжается антибиотикотерапия. Она позволит полностью уничтожить гноеродные бактерии, которые успели распространиться по организму в период созревания гнойника. Дополнительно состояние пациента поддерживается витаминными капельницами.
Регулярно проводятся и перевязки. Делается это в стерильных условиях с интервалом в сутки (иногда чаще). После удаления дренажа и снятия швов пациент выписывается домой. Если операция была сложной, то несколько дней ему придется походить в поликлинику по месту жительства для перевязок. Ранка после вскрытия абсцесса мягких тканей заживает быстрее, поэтому иногда человеку разрешается перевязываться в домашних условиях.
Иногда абсцесс может развиться даже после того, как человек порезался ножом или наступил на гвоздь. Предотвратить нагноение поможет грамотная профилактика, которая заключается в своевременной обработке раны антисептиком. Снизить риск развития послеоперационного гнойного абсцесса позволит соблюдение рекомендаций врача по уходу за швами и раной.
источник
Подробное объяснение проблемы паратонзиллярных, перитонзиллярных и заглоточных абсцессов (нарывов в горле) у детей и взрослых
Паратонзиллярный или окологлоточный абсцесс может развиться не только у ребенка, но и у взрослого человека.
Более того, наблюдение за людьми заболевшими нарывом в горле показали, что у пациентов старше 40 лет нарывы в горле развиваются тяжелее, чем у более молодых людей или у детей, требуют более интенсивного лечения и более длительного пребывания в больнице.
Нет. В ходе одного научного исследования было установлено, что примерно у 24% людей, которые попадают в больницу с нарывом в горле, до начала болезни нет ни ангины, ни фарингита.
Во всех остальных случаях паратонзиллярные, заглоточные или окологлоточные абсцессы развиваются через несколько дней после начала обычной ангины (острого тонзиллита). см. Научно обоснованное руководство для пациентов по вопросам, связанным с острыми болями и воспалением в горле.
Прием антибиотиков во время ангины действительно снижает вероятность развития нарывов в горле, однако не может полностью устранить риск развития этой болезни. По этой причине паратонзиллярные или окологлоточные абсцессы могут образоваться даже у людей, которые принимали антибиотики.
Да, это возможно. В ходе одного научного исследования было установлено, что нарывы в горле действительно чаще образуются у курящих людей, чем у людей, которые на курят.
Нарывы горла относятся к категории чрезвычайно опасных болезней, требующих немедленного вмешательства врачей.
Без адекватного лечения, инфекция из области перитонзиллярного или заглоточного абсцесса может распространиться на соседние ткани горла, в глубину шеи, в грудную клетку или в кровь, что может привести к смерти заболевшего человека в течение нескольких часов или дней.
У детей перитонзиллярные абсцессы могут вызывать очень сильный отек горла, от которого ребенок может задохнуться.
| Немедленно обратитесь к врачу, если вы заметите симптомы, описанные в следующем пункте! |
Выше мы уже говорили, что перитонзиллярные, окологлоточные или заглоточные абсцессы, как правило, развиваются через несколько дней после начала обычной ангины.
В связи с этим, вы можете предположить, что у вас начал развиваться абсцесс горла, если, вы заметили, что через несколько дней после начала ангины, вам внезапно стало хуже:
- боли в горле (особенно во время глотания) усилились;
- появилась (или вернулась) температура;
- вы заметили нарастающее ощущение распирания в одной половине горла или сильное выпирание одной из миндалин;
Образование абсцесса в горле также можно заподозрить, если вы принимаете лечение антибиотиками, но, несмотря на это, ангина и боли в горле не проходят уже больше 7-10 дней.
Другими симптомами появления нарыва в горле могут быть:
- Изменение тембра голоса (появление охриплости или гнусавости);
- Появление боли в ухе во время глотания;
- Нарушение подвижности нижней челюсти (вам стало трудно открывать рот);
- Выраженное увеличение лимфатических узлов в области шеи;
- Боли в области шеи и невозможность повернуть шею в сторону;
| Если вы или ваш ребенок заболели ангиной и вы заметили у себя (у него) симптомы, характерные для перитонзиллярного абсцесса, как можно скорее обратитесь к ЛОР врачу или в службу скорой помощи. Не теряйте времени и не пытайтесь лечить перитонзиллярный абсцесс самостоятельно. |
Диагностикой и лечением перитонзиллярных абсцессов занимаются ЛОР-врачи (оториноларингологи). Как правило, для того чтобы выявить абсцесс врачу достаточно осмотреть горло заболевшего человека.
Тем не менее, в случаях, когда причины и характер развития болезни не удается установить при помощи обычно осмотра, для уточнения диагноза врач может сделать пункцию абсцесса, во время которой с помощью тонкой иглы и шприца он прокалывает область абсцесса и забирает в шприц, скопившийся в нем гной. Наличие гноя подтверждает диагноз.
В отдельных случаях, для того чтобы установить расположение абсцесса и степень распространения гноя на соседние ткани, врач может порекомендовать проведение рентгена шеи, УЗИ тканей шеи или компьютерной томографии.
Для назначения правильного лечения антибиотиками врач может также назначить специальные анализы (микробиологическое исследование и посев гноя из абсцесса) которые позволяют точно определить тип бактерий вызвавших воспаление и их чувствительности к разным антибиотикам.
Выше мы уже говорили, что перитонзиллярные и заглоточные абсцессы могут представлять серьезную угрозу для жизни, по этой причине, людям у которых развился абсцесс нужно на несколько дней лечь в больницу.
Госпитализация особенно необходима, если абсцесс развился у ребенка (у ребенка абсцесс может вызвать быстро нарастающий отек глотки и спровоцировать серьезные нарушения дыхания).
В большинстве случаев при обнаружении перитонзиллярного абсцесса врачи рекомендуют срочно провести операцию для того чтобы вскрыть нарыв и удалить скопившийся гной (удаление гноя называется дренаж).
Вскрытие и дренаж абсцесса позволяют заметно ускорить процесс выздоровления. Заметное улучшение самочувствия заболевшего человека, как правило, наблюдается уже в первые часы после операции.
В зависимости от расположения абсцесса и его размеров, врач может удалить из него гной
- через прокол (пункцию)
- через небольшой надрез внутри горла
- через небольшой надрез на коже шеи.
Пункция почти безболезненна и во время ее проведения обычно не используется наркоз.
источник
Протекает без особых проблем и эксцессов, само вскрытие происходит минимум на пятый или максимум на седьмой день с момента появления первых симптомов воспаления. Если же само вскрытие не произошло, требуется применить европейский метод лечения, то есть оформить хирургическое вскрытие нагноения с последующей чисткой раны от гноя, стержня и некротических тканей.
Очищения нарыва от гнойных масс – стадия не последняя, лечение на этом не заканчивается. В связи с тем, что после выхода гноя остается открытая полость (рана), очень важно не допустить проникновения в нее инфекции. Если не соблюсти все правила лечения фурункула , то можно спровоцировать дальнейшее развитие недуга или появление осложнений в виде повторного нагноения, возникновения карбункула и так далее.
Если гнойник прорвал, и пациент в это время находится в домашних условиях, необходимо провести манипуляции по полноценной очистке нарыва от гнойных масс. Гной, вытекающий из раны, нужно аккуратно удалять чистой марлевой салфеткой или кусочком стерильного бинта.
В процессе удаления гноя можно слегка надавливать на область вокруг раны, это поможет гнойным массам быстрее выходить. Только не переусердствуйте, никакого агрессивного давления, все нужно делать крайне аккуратно.
Когда гнойные массы покинут рану, чаще всего вместе с ними выходит и стержень. Если этого не произошло, и стержень остался в ране, ему нужно помочь выйти. Для этого применяется любая вытягивающая мазь. Смочите тампон средством и приложите его к открытой ране. Прогрессия начнется не сразу, возможно пройдет несколько часов, прежде чем стержень начнет выходить, рану в это время не стоит открывать. Наложите повязку и оставьте ее на ране (до 10 часов). Важно знать, что в это время могут проявиться болезненные и даже покалывания.
Когда стержень покинет полость нагноения с ним вместе выйдут и остатки гноя. Кроме того, в это время может начаться обильное кровотечение из раны, пугаться этого не стоит, это нормальное явление. Открытую рану нужно тщательно обработать перекисью водорода, заливайте жидкость в полость несколько раз, так вы предотвратите повторное возникновение . Промыв рану, наложите на нее примочку с ихтиолом, эта мазь окончательно обеззаразит область расположение гнойника и ускорит процесс заживления раны.
В период заживления вскрывшегося фурункула важно строго следить за гигиеной тела. По возможности рану нужно обрабатывать обеззараживающими и очищающими препаратами. Узнать список целебных медикаментов можно у своего лечащего врача. Часто медики назначают: Абисил, Алоэ сок, Биопин, Глево, Диоксизол, Оксикорт, Елафоран, Левомицетин и Вулнузан.
В период образования абсцесса применяют местное лечение теплом. Когда наметилась флюктуация, абсцесс можно вскрыть.
Предварительные приготовления. Волосы в области абсцесса сбривают. Хирург подготовляет руки и надевает резиновые стерилизованные или обработанные антисептическими растворами перчатки, чтобы не инфицировать рук гноем. Для местной анестезии применяют хлор-этил (замораживание) или местную анестезию 0,25-0,5% раствором новокаина, В некоторых случаях при глубоких абсцессах может потребоваться наркоз. После операции область абсцесса смазывают йодом.
Техника разреза. Разрез должен быть достаточно широким и идти параллельно складкам кожи, мышцам, сосудам и нервам. Для вскрытия абсцесса употребляют скальпель и ножницы.
Поверхностные абсцессы . Делают послойно разрез кожи, подкожной клетчатки и т. д. и постепенно достигают абсцесса. Если стенка абсцесса тонка, прокалывают ее концом скальпеля почти перпендикулярно, затем отверстие увеличивают (лучше ножницами), чтобы не оставлять невскрытыми карманы. Необходимо оберегать от ранения глубокую стенку абсцесса и не инфицировать здоровые ткани. В полость абсцесса вводят дренаж или выпускник. После вскрытия абсцесса температура обычно падает, общее состояние больного улучшается. Повязку из-за ее промокания меняют вначале ежедневно, а затем — по мере надобности (через день — два). Когда количество отделяемого станет незначительным, дренаж или тампон удаляют. Повышение температуры в период заживления может указывать на задержку гноя. Вялые или очень разросшиеся грануляции смазывают йодом или ляписом.
Осложнения . При вскрытии абсцессов могут быть ранены сосуды. Кровотечение останавливают давящей повязкой, а при ранении более крупных сосудов — перевязкой сосуда. Большого значения ранение мелких ветвей нервов не имеет. Венозное кровотечение при вскрытии абсцессов тоже значения не имеет и останавливается при наложении повязки.
Глубокие абсцессы . Вскрытие глубоких абсцессов производят послойна во избежание ранения важных для жизни органов, сосудов и нервов.
Вскрытие делают так: разрезают кожу, раздвигая зондом ткани; доходят до абсцесса и вскрывают его зондом или же послойно отсепаровывают скальпелем ткани, отодвигая нервы и сосуды, и затем вскрывают абсцесс. Дальше поступают так же, как при поверхностных абсцессах. Вскрытие абсцесса грозит опасностью в следующих областях: 1) шея сзади под затылком; 2) дно орбиты; 3) корень языка; 4) подчелюстная область; 5) боковые части шеи; 6) область щитовидной железы и трахеи; 7) надключичная ямка; 8) глубокая подмышечная область; 9) локтевой сгиб; 10) ладонь; 11) околобрюшинные пространства; 12) подвздошные ямки и тазовая полость; 13) передняя верхняя часть бедра; 14) подколенная впадина; 15) подошва.
При абсцессах в подмышечной области надо иметь в виду сосудисто-нервный пучок, почему разрез делают, отводя руку больного, вдоль наружного края большой грудной мышцы.
Абсцессы в паховой области вскрывают, делая разрез параллельно пупартовой связке или перпендикулярно к ней и параллельно сосудам (бедренной артерии и вене). Вскрытие глубоких абсцессов делает врач.
Образование в коже, слизистых оболочках и мягких тканях полости, наполненной гноем, чревато тяжелыми осложнениями, вплоть до заражения крови и сепсиса. Для их предупреждения хирурги проводят вскрытие абсцесса. Это относительно простая и быстрая процедура, позволяющая удалить гной и предотвратить его распространение на здоровые участки.
Рассматриваемое мероприятие выполняется под местной анестезией, обычно используется 0,25-0,5% раствор Дикаина, Новокаина или другого аналогичного препарата, либо замораживание с помощью хлор-этила.
Техника процедуры зависит от глубины расположения полости с гноем. Так, вскрытие или абсцесса на десне проводится в месте наибольшего выпячивания его стенки. Разрез делается внутрь на расстояние 1-1,5 см, чтобы случайно не повредить нервные пучки и скопления кровеносных сосудов. После выпускания основной массы гноя доктор аккуратно расширяет ранку, разрушая перегородки в абсцессе и проникая во все его отдельные камеры. Это позволяет полностью удалить содержимое патологической полости и предотвратить рецидивы. Аналогично вскрываются любые другие поверхностные абсцессы.
При глубоком скоплении гноя применяется послойная техника с использованием зонда. Такой подход исключает травмирование жизненно важных сосудов, органов и нервных пучков.
После вскрытия абсцесса накладывают повязку с , содержащими антибиотики и ускоряющими заживление раны, например, Левомеколем, Мафенидом, Левосилом. Также устанавливается дренаж, позволяющий полностью удалить возможные остатки гноя в полости.
Антисептическая обработка противомикробными и гипертоническими растворами проводится ежедневно. В это же время проводится смена дренажных приспособлений и повязки.
Как правило, описанная процедура не вызывает никаких осложнений и значительно улучшает самочувствие. В редких случаях возможно повышение температуры тела, что свидетельствует о неполном очищении гнойной полости. При появлении данного симптома, а также боли, покраснения или припухлости кожи вокруг абсцесса, необходимо немедленно обратиться к врачу. Доктор выполнит повторное удаление гноя и антисептическую обработку раны, назначит антибиотики и противовоспалительные препараты.
Абсцесс представляет собой инфекционно-воспалительный процесс, проявляющийся образованием в тканях полости, заполненной гноем. От всех других локальных хирургических инфекций его отличает наличие капсулы, выстилающей полость гнойника изнутри. Эта оболочка, или мембрана, является защитной реакцией организма, изолирующей воспалительный процесс и не позволяющей ему распространяться на окружающие ткани.
Абсцессы могут формироваться практически в любом месте, куда способны проникнуть патогенные микроорганизмы: в коже, подкожной клетчатке, мышцах, а также печени, легких, мозге и других органах. Однако чаще всего воспалительный процесс развивается в мягких тканях.
Основным механизмами, приводящими к развитию абсцесса, являются следующие:
- ссадины, уколы и другие повреждения, приводящие к нарушению целостности кожных покровов;
- воспалительные заболевания кожи и подкожной клетчатки (фурункул , карбункул, гидраденит и др.);
- воздействие на ткани агрессивных химических соединений (концентрированные растворы кислот и щелочей, скипидар), вызывающих омертвение ее участков;
- лечебные инъекции с нарушением правил асептики;
- метастатические процессы, при которых возбудитель заносится током крови из первичного гнойного очага.
Наличие абсцесса предполагает проведение хирургического вмешательства – вскрытия гнойного очага с эвакуацией содержимого и последующим дренированием полости. Вмешательство, осуществляемое различными методиками, призвано обеспечить эффективный отток гнойного отделяемого, что способствует очищению раны.
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.
Различают острые гнойники, проявляющиеся бурной воспалительной реакцией, и хронические, протекающие со стертой клинической картиной.
Для острых абсцессов характерно наличие местных и общих симптомов. Над областью гнойного очага, за исключением глубоких процессов, отмечается припухлость и покраснение кожи, а также боль, усиливающаяся при надавливании в области поражения.
При поверхностных важным признаком сформировавшегося гнойника является наличие симптома флюктуации (ощущение колебания при надавливании), свидетельствующего о наличии жидкости в полости очага воспаления.
Общие симптомы — лихорадка, головная боль, слабость — являются результатом интоксикации, и могут быть выражены в различной степени. Степень выраженности клинических проявлений определяется локализацией гнойника, его размерами, стадией процесса, состоянием иммунной защиты и другими факторами.
Абсцессы внутренних органов проявляются болью в месте образования, изменением общего состояния, нарушением функций пораженного органа. Причинами таких гнойных очагов могут быть локальные инфекционные процессы в этих органах или занос возбудителей из общего кровотока.
Для профилактики абсцессов необходимо своевременное удаление кожных образований. Например, можно с успехом провести в нашей клинике.
Диагностика поверхностного гнойника основывается на наличии типичных симптомов и не представляет особых трудностей. Подтвердить диагноз глубокого поражения помогают ультразвуковое исследование и пункция полости толстой иглой. Высокая квалификация специалистов нашей клиники и наличие современного оборудования позволяют выявлять нарывы любой локализации.
При проведении оперативного лечения применяют, как правило, кратковременный наркоз. Это позволяет полноценно обследовать гнойную полость, провести адекватную эвакуацию содержимого и исключить наличие гнойных затеков. После вскрытия абсцесса проводится лечение гнойной раны по общим принципам. Кроме перевязок, назначают антибактериальное лечение, обезболивающие средства, препараты общеукрепляющего действия.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
Ничем не отличаются от таковых при других гнойно-воспалительных заболеваниях. Они делятся на местные и общие. К местным осложнениям мягких тканей относятся развитие флегмоны, лимфангита, гнойного лимфаденита.
Несмотря на то, что полость абсцесса отграничена от окружающих тканей капсулой, препятствующей распространению гнойного воспаления, при отсутствии лечения и прогрессировании воспалительного процесса количество экссудата в полости гнойника постепенно увеличивается. Это приводит к разрушению защитной мембраны и проникновению инфекции в окружающие ткани. В этом случае развивается флегмона — острое разлитое гнойное воспаление мягких тканей. Распространение возбудителя из очага поражения по лимфатическим путям ведет к возникновению лимфангита , проявляющегося покраснением и отеком кожи по ходу лимфатических сосудов. Попадание инфекции в регионарные лимфатические узлы грозит развитием гнойного лимфаденита (абсцесса лимфоузлов).
К общим осложнениям относят прогрессирующий тромбофлебит (воспаление вен с образование в них тромбов), сепсис и метастатические воспаления внутренних органов. Эти осложнения крайне редки, но могут привести к серьезным последствиям, вплоть до летального исхода.
Абсцессы внутренних органов опасны разрывом капсулы гнойника с последующим гнойным расплавлением органа или инфицированием соседних образований (эмпиема плевры, гнойный перитонит и др.). Профилактические мероприятия должны быть направлены на обработку повреждений кожи, своевременное лечение кожных инфекций, поддержание иммунной защиты на должном уровне.
Можно ли поверхностный абсцесс вылечить без операции? Он может самостоятельно рассосаться?
Ответ : Иногда на фоне применения антибиотиков удается добиться стихания воспалительных явлений и обратного развития процесса. Без применения антибиотиков риск осложнений значительно выше вероятности спонтанного выздоровления.
Incision and Drainage of a Skin Abscess (Skin Abscess, Incision and Drainage)
Абсцесс кожи — воспаленная и инфицированная полость в коже, наполненная гноем. Его часто называют нарыв или фурункул . Разрез (вскрытие) и дренаж представляет собой процедуру, выполняемую для удаления гноя из абсцесса.
Дренаж абсцесса является предпочтительным методом лечения фурункулов. Процедура часто используется, если абсцесс большой, растущий, инфицированный, причиняет сильную боль, или не прорывает самостоятельно.
Нельзя выдавливать или прокалывать абсцесс самостоятельно. Это может привести к распространению инфекции и усугубить ее.
Возможные осложнения могут включать:
- Боль;
- Кровотечение;
- Формирование шрама в месте операции.
Факторы, которые могут увеличить риск осложнений:
- Курение;
- Диабет или другие заболевания, которые ослабляют иммунную систему.
- Сначала врач осмотрит абсцесс;
- Если абсцесс большой и глубокий, может быть сделано УЗИ или использована другая техника медицинской визуализации. Также могут быть проведены анализы крови, чтобы узнать, насколько серьезна инфекция;
- Обратитесь к врачу по поводу принимаемых лекарств. За неделю до операции вас могут попросить прекратить принимать некоторые лекарства:
- Аспирин или другие противовоспалительные препараты;
- Разжижающие кровь, такие как клопидогрель (Плавикс) или варфарин;
- Врач может убедиться, что пациенту сделана прививка против столбняка .
Применяется местная анестезия, которая обезболивает оперируемую область тела, во время операции пациент находится в сознании. Может быть предоставлена в виде инъекций.
Чаще всего эта процедура может быть проведена в кабинете врача. Большие, глубокие абсцессы, абсцессы в очень чувствительных областях (например, абсцесс ануса), могут потребовать лечения в больнице.
Область проведения процедуры протирается специальной жидкостью для очистки, затем вводится анестезия. На нарыве будет сделан небольшой разрез. Для отвода гноя из абсцесса может быть использован шприц или катетер, также гной может быть выдавлен. Чтобы впитать жидкость, используется марлевый тампон. Место проведения процедуры очищается водным раствором антисептика.
Для изучения в разреза могут быть использованы специальные приборы. С помощью ватного тампона могут быть отобраны образцы бактерий.
Иногда, доктор заполняет полость чистой марлей, чтобы удостовериться, что абсцесс не формируется снова. Если это произойдет, нужно вернуться в больницу через день или два, чтобы удалить или заменить наполнитель. Для закрытия раны накладывается повязка.
Приблизительно 30-40 минут.
Нет, процедура не должна причинить боль. Вы можете почувствовать небольшой укол и жжение при введении местного анестетика.
Когда вы вернетесь домой, выполняйте следующие действия, чтобы обеспечить нормальное восстановление:
- Принимайте все лекарства по назначению. Если вы принимаете антибиотики, пройдите весь курс лечения;
- Меняйте повязку 1-3 раза в день, как указано врачом;
- Очищайте место разреза теплой водой и мягким антибактериальным мылом;
- Используйте для мытья мягкую ткань, после чего аккуратно протирайте насухо область разреза;
- Нужно спросить доктора, когда можно безопасно принимать душ, купаться, или подвергать место операции воздействию воды;
- Возможно, придется ограничить движение пораженного участка на время заживания;
- Посетите врача для осмотра после процедуры.
Кожа должна полностью зажить примерно за 14 дней.
После возвращения домой нужно обратиться к врачу, если появились следующие симптомы:
- Обострение боли;
- Покраснение;
- Опухание;
- Кровотечение;
- Лихорадка и озноб;
- Сыпь или крапивница.
источник
Увы, но часть людей в нашем обществе подвержена вредной привычке – курению. Мы не будем расписывать о вреде этой привычки, и приводить доказательства того, как зубы портятся от сигарет. Статья посвящена более практическому вопросу – когда можно будет выкурить первую сигарету после операции по удалению зуба.
Удаление зуба в клинике эстетической стоматологии DaVinci происходит с помощью самых современных инструментов и препаратов. Пациенту обязательно делают обезболивающий укол, так что он не чувствует боли во время операции. Но всё же удаление зуба – это операция. После неё во рту появится открытая рана, размер которой зависит от размеров зуба. Иногда стоматологи ставят дренаж и накладывают швы на десну. Ранка какое-то время будет мешать употреблять в пищу привычные продукты, но если пациент последует всем рекомендациям врача, то никаких осложнений не возникнет, и уже в скором времени, лунка перестанет беспокоить.
- Через 20 минут после операции нужно вынуть тампон, пропитанный антисептиком. За это время кровь должна уже остановиться, а рана дезинфицироваться. Если продержать тампон дольше, то из-за скопления крови и слюны он станет идеальной средой для возникновения бактерий.
- На месте раны образовывается кровяной сгусток, который нельзя выковыривать и выплёвывать, так как он будет влиять на формирование костной ткани, а пока станет естественным препятствием на пути бактерий.
- Если Вам прописали полоскания, то нужно делать их очень аккуратно, чтобы не вымыть кровяной сгусток. Лучше всего просто набирать раствор, держать 2-3 мин в нужной области и сплевывать. Слишком активные полоскательные движения повредят сгусток и замедлят восстановление.
- Иногда стоматолог накладывает лекарственные средства в лунку, чтобы ускорить заживление. Их тоже нельзя удалять раньше времени.
- Чистку зубов и полоскания можно проводить через сутки после операции. Только движения щёткой должны быть аккуратными, чтобы не удалить кровяной сгусток.
- После сложного удаления зуба мудрости стоматолог может выписать антибиотики, чтобы исключить распространение инфекции. Пациенту нужно следовать схеме лечения.
- Для облегчения боли к щеке лучше приложить лёд, если боль не утихает, можно принять болеутоляющее.
Курильщики привыкли бороться со стрессом с помощью сигареты. Операция по удалению – большой стресс. И очень хочется закурить. Но от этого способа успокоения лучше отказаться на несколько часов. Дело в том, что в сигаретном дыме содержаться химические вещества и смолы, которые могут стать раздражителем для раны. Химические вещества могут вызвать усиления кровотечения из лунки, замедлить заживление раны. Минимальное время перед первой сигаретой – 2 часа. Но закурить можно будет только в том случае, если кровотечение прекратилось полностью, но при этом нельзя сильно затягиваться, чтобы кровотечение не вернулось.
Сигаретный дым раздражает края раны. Иногда вредная привычка может вызвать сухую лунку – то есть, кровяной сгусток, необходимый для быстрого заживления раны может быть удалён с помощью дыма. В таком случае рана остаётся без барьера и становится открытой для инфекции. Человек закуривает следующую сигарету или принимает пищу, и микробы попадают в полость раны. Начинается воспалительный процесс. Он проявляется головной болью, общим недомоганием, повышением температуры, покраснение и острой болезненностью десны.
Если стоматолог наложил швы во время операции, от курения следует отказать на больший срок – от двух до десяти дней. Даже 1 сигарета сможет навредить и оттянуть процесс заживления на долгое время. За 10 дней рана заживает полностью, швы рассасываются. И вот тогда можно позволить себе первую сигарету. Хотя может вынужденный отказ приведёт к полному уничтожению привычки.
Удаление зубов мудрости, как уже говорилось, требует более серьёзных мер. В некоторых случаях операция осложняется широким, разросшимся корнем. Потому удалять такой зуб иногда требуется частями. В таком случае лучше сразу уточнить у стоматологов, когда можно выкурить сигарету и следовать всем рекомендациям, чтобы рана зажила без осложнений.
А если вы всё же пренебрегли советами врачей, и от курения открылось кровотечение, не занимайтесь самолечением, обратитесь к стоматологу.
источник
Курение после удаления зуба категорически запрещено. Причин этого очень много, поскольку никотин оказывает неблагоприятное влияние на весь организм.
В первую очередь это обусловлено тем, что удаление зуба — хирургическое вмешательство, в результате которого человек получает сильный стресс. Поэтому после окончания манипуляции пациент должен хорошо отдохнуть и исключить физическое или психическое перенапряжение.
Зубной врач обязательно расскажет об ограничениях, которых пациент должен придерживаться в первые несколько суток после процедуры. Одним из главных табу является курение, от которого нужно воздержаться не менее 4–5 часов.
Можно ли курить после удаления зуба ? На этот вопрос существует только отрицательный ответ. Это обусловлено тем, что в составе сигарет присутствуют разнообразные смолы и другие химические компоненты, которые способны оказать неблагоприятное влияние на состояние открытой раны в послеоперационный период.
Заядлый курильщик с помощью сигареты может попытаться унять боль после операции по удалению зуба. В определенной степени таким образом можно добиться незначительного анальгезирующего действия, однако это будет кратковременный эффект. При этом неблагоприятное влияние никотина способно принести массу вреда.
Возможные последствия игнорирования рекомендаций врача включают следующие осложнения:
- Высокий риск развития кровотечения, поскольку под влиянием сигаретного дыма нарушаются процессы свертывания крови, и не образуется кровяной сгусток.
- В результате действия никотина заживление послеоперационной раны происходит намного дольше, появляется сильная боль.
- Состояние пациента сопровождается выраженными неприятными ощущениями, поскольку десна на месте удаленного зуба длительное время кровоточит, становится воспаленной, отечной и покрасневшей.
- Курение сигарет значительно ухудшает качество жизни после удаления зуба, поскольку человек не может нормально есть и пить, постоянно ощущает рану.
Цвет эмали курильщика обычно варьируется от бледно-желтого до коричневатого. Почему так происходит?
Горячий дым провоцирует появление мелких трещин на эмали.
В сигаретах содержится деготь. Он придает зубам желтизну.
Дым способен менять кислотность во рту и создавать благоприятную среду для развития микробов. При отказе от курения патогенных микроорганизмов становится меньше. От этого улучшится запах изо рта, так как именно микробы портят его.
Снизится риск появления онкологических заболеваний: рак горла, легких и других органов.
Важно: При лейкоплакии мягкое небо может ороговеть, ткани побелеют и потрескаются. Без лечения заболевание может перетечь в онкологическую форму.
Поскольку первое время после операции является самым важным для начала заживления раны, то желательно не курить до конца дня. То же самое касается и употребления спиртных напитков. Химические вещества, содержащиеся в сигаретном дыме, способны существенно замедлить заживление раны, а порой даже вызвать кровотечение.
Перед подробным рассмотрением вопроса о том, можно ли курить после удаления, сначала хотелось бы рассказать об общем влиянии вредной привычки на полость рта. Проводились исследования, в результате которых было установлено, что курильщики наиболее подвержены потере зубов.
Это происходит из-за ухудшения состояния десен. Во время курения в полости рта остаются частицы табачного дыма, они постепенно скапливаются в небольших щелях между зубами. Со временем они накапливаются, и появляется заметный желтый или зеленый налет.
Большие скопления нарушают работу слизистой оболочки и кровообращения десны. Кроме того, частицы никотина накапливаются на зубах и приводят к появлению зубного камня (черный налет). Кроме нарушений в работе слизистой, появляется заметный эстетический дефект в виде желтого или зеленоватого налета, его нельзя убрать при помощи обычной зубной пасты, и придется платить деньги за отбеливание.
Накопления частичек табачного дыма со временем начинают гнить и приводят к появлению неприятного запаха изо рта, избавиться от него не удастся при помощи обычной чистки зубов.
Удаление зуба является хирургической операцией невысокой сложности. С другой стороны после проведения вмешательства область хирургического вмешательства становится очень уязвимой, пациентам даже запрещается чистить зубы с зубной щеткой.
Основные моменты которые нужно помнить курильщику после того как вырвали зуб:
- Курение негативно воздействует на десна.
- В щелях между зубами накапливаются остатки табачного дыма. Это можно наблюдать визуально — появляется желтый налет между зубами.
- Дым разрушает зубную эмаль.
- Постоянное курение высушивает ротовую полость, у курильщиков чаще других появляются проблемы с работой слизистой оболочки и кровоснабжением десен.
После операции по удалению зуба десна являются очень уязвимыми у проблемы могут проявиться в виде альвеолита или длительного кровотечения. Из-за постоянного поступления в ротовую полость вредных веществ вместе с горячим табачным дымом десна не могут нормально регенерироваться. Время заживления увеличивается и из-за этого могут возникнуть дополнительные осложнения.
Когда можно курить после удаления зуба ? Минимальный интервал, который обязательно должен быть выдержан, составляет не менее 2 часов. Желательно этот срок хоть немного продлить и по возможности увеличить до 1–2 суток.
К сожалению, люди, курящие сигареты очень часто, не могут выдержать это время. В результате чего именно у этой категории больных чаще всего развиваются осложнения в виде кровотечения или плохого заживления послеоперационной раны в десне.
Не существует единственного ответа на вопрос о том, через сколько можно выкурить сигарету, ведь это во многом зависит от индивидуальной реакции организма. В первую очередь следует ориентироваться на продолжительность кровотечения.
Курение способно спровоцировать развитие сухой лунки. Это явление сопровождается выпадением кровяного сгустка, который защищает открытую ранку от негативного влияния сторонних факторов и действия патогенной и условно-патогенной микрофлоры.
Из-за сухой лунки значительно увеличивается риск возникновения воспалительного процесса, который сопровождается повышением температуры тела и болью в десне, где выдернули зуб. Ткани отекают, образуется гной, появляются признаки интоксикации организма. Не исключено развитие альвеолита, в результате чего состояние больного стремительно ухудшается.
Период воздержания от курения значительно увеличивается в том случае, когда на послеоперационную рану накладываются швы. Минимальный период удлиняется до 2 суток, в некоторых ситуациях запрет действует до 10 дней.
Это обусловлено тем, что если врач принял решение о необходимости накладывания швов, значит послеоперационная рана имеет довольно обширную площадь. С помощью ушивания существенно ускоряются процессы восстановления и регенерации.
Очень важно хотя бы на несколько дней отказаться от сигарет, особенно если удален зуб мудрости. Именно в подобных ситуациях чаще всего накладывают швы. Это связано с тем, что у такого зуба весьма обширные корни, да и основа занимает довольно большую площадь.
Зачастую удаление зуба происходит в несколько этапов, поскольку убрать все его части за 1 раз может быть довольно проблематично. Пренебрежение рекомендациями врача способно значительно замедлить процесс заживления послеоперационной раны и принести массу неприятных моментов в повседневной жизни. Особенно если присоединится вторичная инфекция, и начнется воспаление.
Придерживаясь рекомендаций врача и исключив курение, ранка после удаления зуба способна затянуться в течение 2–5 дней. Это зависит от площади раневой поверхности, особенностей хирургического вмешательства и сопутствующих факторов.
Некоторые используют вредную привычку, чтобы расслабиться и прийти в себя после стресса. Поэтому их заинтересует вопрос о том, можно ли курить сразу после удаления зуба. Ответ будет категорически отрицательным.
Во время стоматологической операции доктор вырывает зуб, и на месте вмешательства остается пустое пространство. Кроме того, повреждаются мягкие ткани, и это сопровождается кровотечением. Врач накладывает на открытую рану тампон для предотвращения кровотечения. Он удаляется через 20-40 минут, когда свернется кровь и образуется сгусток.
В первый час после операции место удаления крайне уязвимо к различным инфекциям, поэтому категорически запрещается пить холодную или горячую воду, полоскать рот или жевать пищу.
Врачи категорически запрещают курить в течение первых 3 часов после стоматологической операции. В ране находится множество микротрещин, и частички дыма через них сразу попадут в кровь, кроме того, высок риск подхватить какую-нибудь бактерию, и она сразу разнесется по всему организму.
Удаление зуба – частая процедура, она требует прекращения курения на время. Существует огромное количество вариантов удаления. Во-первых, это могут быть зубы мудрости, которые также могут иметь различные сложности при удалении.
При удалении выделяют несколько этапов. Длительность этапов может варьировать в зависимости от вида операции. Курить нельзя ни на одном из этапов вмешательства.
В первую очередь проводится анестезия. Если удалить необходимо несколько зубов, а также вместе с тем провести дополнительное лечение, то анестезия может быть даже общей, то есть с проведением полноценного наркоза в условиях стационара.
Как только анестезия подействовала, начинается основной этап – удаление. С помощью хирургических инструментов зуб начинают расшатывать с одновременными попытками его вытянуть. Резких движений при данном этапе нет, все происходит достаточно плавно. При выполнении данной манипуляции могут возникнуть осложнения.
- Перелом корня.
- Перелом соседнего зуба. Если кариозный процесс распространен на соседние зубы, то при удалении их можно повредить.
- Внедрение корня в мягкие ткани рта.
- Повреждение десны или мягких тканей рта.
Данные осложнения поддаются лечению либо на этом же этапе, либо в отсроченном периоде. После того как вырвали зуб, врач помещает в ранку тампон с антисептиком либо, если ранка сильно кровоточит, – с кровоостанавливающим средством. Через минут 15-20 данный тампон необходимо удалить.
В ранке формируется кровяной сгусток, закрывающий ее от проникновения инфекций и от повторного кровотечения. Если объем вмешательства был большой, то зубной врач может формировать швы, которые будут достаточно долго заживать, вырванный зуб необходимо осмотреть для решения вопроса о возможном дополнительном лечении.
Самое главное условие для заживления ранки – это создание стерильности в полости рта. В норме полное заживление и замещение тканями ранки происходит в течение 3 недель. Конечно, в течение всего этого времени невозможно сохранить хотя бы условную стерильность в полости рта. Можно курить после удаления зуба примерно через месяц.
В последующем выполнение рекомендаций, в том числе не курить, позволит избежать появления болей, отсроченного инфицирования ранки, длительного заживления раны.
Можно ли курить сразу после удаления зуба? Обязательно нужно отказаться от этой вредной привычки на какое-то время. Вдыхая дым, вы приносите организму только вред. Поэтому от курения стоит воздерживаться примерно два дня (конкретное время отказа зависит от того, насколько сложной была операция по удалению зуба).
Если у вас сильная зависимость от никотина, и вы не сможете отказаться от него полностью, тогда нужно постараться вдыхать сигаретный дым как можно реже. Почему, спросите вы? Ответ прост: курение препятствует свертыванию крови, а после удаления зуба остается периодически кровоточащая рана. При курении она затягиваться и рубцеваться будет очень медленно.
Химическая составляющая сигаретного дыма может не только приостановить заживление раны, но и даже вызвать кровотечение. После удаления зуба можно ли курить? Нет, ни в коем случае! В тот момент, когда вы это делаете, во рту начинает образовываться форвакуум, который обязательно приводит к началу отклонения и сдвига сгустка. Поэтому не стоит курить сразу после операции минимум сутки.
Не смотря на то, что многие убеждены, что курение кальяна абсолютно безвредно, на самом деле это не так. Кальян оказывает точно такое же разрушительное воздействие на организм, как и простые сигареты, поэтому курить после удаления зуба его ни в коем случае не рекомендуют. Может возникнуть боль после удаления зуба, поэтому курить вам точно не захочется.
Более того табак для кальянов не проходит сертификацию ГОСТами, в отличии от сигарет. Поэтому вы абсолютно не можете быть уверенными в том, какой продукт использует.
Поэтому сколько нельзя курить после удаления зуба, нужно обсудить со своим дантистом.
Многие говорят, что кальян не так вредит, как сигареты. Однако в этом устройстве также содержится табак, несмотря на то что он и считается более очищенным, он также содержит никотин и приводит к неприятным для организма последствиям.
Кальян так же, как сигареты и вейп, противопоказан пациентам в течение минимум 3 часов после операции. Нагретый дым или пар раздражает мягкие ткани и может привести к возобновлению кровотечения.
Важной для ротовой полости и поврежденного участка после вмешательства остается температурный режим в полости рта. Неважно что вы вдыхаете дым сигарет, кальяна или пар — вы вдыхаете его горячим. Горячий дым кальяна раздражает десна и часто приводит к возобновлению кровотечений.
Обычные сигареты, кальян или вейп нельзя курить на протяжении как минимум 5 часов после проведения операции. Необходимо продержаться это время чтобы дать ранке зажить первично. Для того чтобы воздержаться от курения на этот период можно попробовать различные методики, в данном случае мы рекомендуем серьги против курения.
Можно ли курить кальян после удаления зуба? Многие верят в миф, что такого рода устройство для курения абсолютно безвредно, обосновывая это натуральным происхождением ароматизированного табака. Как только ни готов человек оправдать свои негативные привычки!
Кальян так же будет негативно и разрушительно действовать на ваш организм, как и курение обычных сигарет, а может, даже и больше. Это тоже легко объяснить тем, что наполнитель, используемый для обычных сигарет, проходит жесткий контроль и сертификацию.
А табак, который используется для кальянов, не имеет описания ни в каких регламентах и ГОСТах. Подводя итог, становится совсем неясно, какого качества материал вы используете для того, чтобы подымить. А о том, какой вред можете этим нанести, уж и говорить не стоит.
Очевидно, что после удаления зуба курение кальяна стоит исключить по той же причине, что и курение обычных сигарет. Хотя бы потому, что в обоих случаях вы будете вдыхать дым, который впоследствии будет попадать в ваши лёгкие, не говоря уже о недавно прооперированной ротовой полости.
Главной проблемой для курильщика является сам факт отказа от привычки. Организм привык справляться с различными стрессами при помощи получения определенного количества никотина.
Во-первых, чтобы избавиться от желания, рекомендуется наладить питание, физическую и умственную активность. Зачастую человек ходит затянуться просто из-за того, что нечего делать и надо как-то занять себя.
Вот несколько других полезных советов:
- Составьте расписание дня, распишите в нем все свои действия и следуйте ему.
- Используйте никотиновые пластыри, они не заставят отказаться, но облегчат потребность.
- Каждый раз перед тем, как взять сигарету, досчитайте до 10 или постарайтесь отвлечься. Задавайте себе вопросы и отвечайте на них, например: «зачем оно мне надо, только вредить себе», «я сильнее зависимости и могу себя контролировать».
- Старайтесь не смотреть на пачку и вообще уберите ее из своего окружения, чтобы лишний раз не задумываться о курении.
- Ежедневно утром пишите по 20-30 строчек с фразой «я свободен от курения». Или описывайте все отрицательные стороны этой привычки.
- Вспомните о возможных осложнениях и задумайтесь, хотите ли потом лечиться от них.
Самыми трудными будут первые сутки воздержания. А всего нужно потерпеть 10 дней. Если полностью бросить не удастся, то хотя бы можно продержаться 5 дней после удаления зуба.
После удаления зуба можно ли курить? По сути, это хирургическое вмешательство, после которого необходимо время, чтобы восстановиться морально и физически, ведь остается серьезная рана. Если соблюдать некоторые меры, поврежденная десна понемногу будет заживать.
И если не препятствовать ее заживлению обычными для нас привычками, то не будет задерживаться и затрудняться закрытие пореза и его рубцевание. В зависимости от того, насколько хирургическое вмешательство было серьезным, нужно постараться исключить тяжелые физические нагрузки либо сложные тренировки.
Подводя итоги, можно сказать, что несмотря на вечную молодость нашей души, наше тело физически изнашивается. И то, каким вы будете в будущем, зависит исключительно от того, насколько вы себя бережете и пытаетесь сохранить здоровье.
Очень важно не только обращать внимание на собственные привычки и желания, но и прислушиваться к своему телу. Чтобы не обострять хронические болезни, обязательно нужно придерживаться некоторых совсем несложных правил, которые помогут организму поскорее побороть болезнь и поскорее вернуться к привычному образу жизни.
Можно ли курить после удаления зуба мудрости? Резекция восьмерки, или зуба мудрости является полноценной хирургической операцией, которая часто сопровождается накладыванием швов. В среднем в послеоперационный период рекомендуется воздерживаться от курения в течение 10 дней, чтобы не препятствовать регенерации ткани.
Самый минимальный период воздержания должен быть не меньше двух дней, до этого времени курение почти со стопроцентной гарантией спровоцирует воспаление мягкой ткани дёсенного покрытия, нагноение участка и расхождение швов.
При сильной тяге к курению рекомендуется воспользоваться специальным антиникотиновым пластырем, он восполнит недостаток никотина в организме и снизит потребность в табачных изделиях.
Курить кальян в послеоперационный период также противопоказано, так как происходит нагревание послеоперационного участка, что категорически запрещено.
Зуб мудрости является самым дальним, и его удаление является весьма болезненным и трудным для организма. Дальние зубы имеют больший размер, чем передние, и именно на них приходится функция разжевывания.
Во время приема пищи затрагиваются поврежденные ткани, и это приводит к болезненным ощущениям и повреждению защитной пленки. Кроме того, после удаления зуба мудрости пациенту прописывают антибиотики, и крайне не рекомендуется их совмещать с никотином, иначе это может только сильнее нарушить целостность десен.
Естественно, нельзя вдыхать вредные вещества после подобной сложной операции. На заживление раны уходит больше времени. Как минимум лучше воздержаться на протяжении суток. Если операция была сложной, то накладываются швы, и в этом случае о табачном дыме придется забыть минимум на 2 недели. Но все же посоветуйтесь с врачом.
Зачастую операция по удалению восьмерки сопровождается дополнительными трудностями для врача и пациента. И многих интересует, можно ли курить после удаления зуба восьмерки и спустя какое время это делать. Ответ отрицательный, воздержитесь от вредной привычки минимум на 5 суток.
Удаление зуба — это хирургическая процедура. Операция не тяжелая, но организм все равно получит травму, после которой ему потребуется покой, чтобы восстановиться. На время человеку придется воздержаться от физических нагрузок.
На месте удаленного зуба в полости рта образуется открытая ранка, которая кровоточит. В особо тяжелых случаях на десну даже накладываются швы, а также ставится дренаж.
Сразу, когда зуб вырвали на открытую ранку прикладывают пропитанный антисептиком марлевый тампон, чтобы кровь свернулась. Его держат во рту минут 15, а потом аккуратно выплевывают, чтобы не повредить образовавшийся кровяной сгусток — он крайне важен для быстрого заживления ранки. Для избежания отека на лице используют мешочек со льдом.
Повышенного внимания требует восстановительный процесс, когда удаляются зубы мудрости. Они зачастую сильно разрастаются, из-за чего их удаляют частями. Кроме того, корни таких зубов могут быть искривленными, что также затрудняет ход операции.
Ранка в месте, где раньше был зуб мудрости, может быть довольно обширной. Поэтому для предотвращения ее инфицирования стоматолог может назначить пациенту антибиотики.
Чтобы быстрее восстановиться после хирургической процедуры и избежать осложнений, временно человек не должен есть. Запрет накладывается и на курение, которое может негативно повлиять на заживление раны.
Можно ли курить после удаления зуба мудрости? Операция по удалению этого зачастую проблемного зуба считается более серьезной, чем удаление обычного. Очень часто, когда он растет, появляются гнойные образования между самим зубом и десной.
Этому явлению дали название перикоронит. Когда же заболевание часто проявляется и возобновляется, зуб мудрости удаляют. Такая операция требует огромных усилий как для врача, проводящего операцию по удалению, так и для пациента, которому придётся испытать немало дискомфорта. А уже после операции только один пациент может поспособствовать скорому заживлению раны.
Как вы уже догадались, курить после такой сложной операции строго запрещено. Точное количество времени воздержания после такого хирургического вмешательства назвать сложно. Все строго индивидуально и зависит от сложности операции.
И, конечно же, от того, насколько успешен результат. Обязательно стоит уточнить у вашего врача, на какое время вам стоит отказаться от губительной привычки. Специалист даст нужный совет, который повлечет за собой скорейшее ваше выздоровление.
У вас наверняка возникал вопрос о том, можно ли курить после удаления зуба под наркозом, и не опасно ли это. Давайте попытаемся разобраться, что такое анестезия и возможно ли вообще это совмещать с курением.
Насколько всем известно, наркоз – это потеря чувствительности и восприимчивости какого-либо органа человеческого тела либо же это абсолютное хлороформирование и полная бесчувственность, потеря сознания.
Никотин и угарный газ – это основные инициаторы затруднений и обострений при обезболивании такого рода. Если говорить об этом подробнее, стоит учесть, что анестетики влияют на работу дыхательных мышц через центральную нервную систему, чем значительно уменьшают объём вдыхаемого кислорода.
Точно так же воздействует на организм и курение. Как вы уже догадались, если одно с другим совместить, то процент содержания кислорода в крови уменьшится, его будет недостаточно, чтобы обеспечить полноценную работу мозга. На этой почве, помимо удалённого зуба, могут развиться более серьёзные заболевания.
Так как после вмешательства в стенках десны образуется множество микроскопических трещин, то в них может легко попасть инфекция. Вследствие этого со временем в месте проникновения образуется гной и появляется острое воспаление.
От данных осложнений весьма трудно вылечиться, и поэтому вопрос о том, можно ли курить после удаления зуба, должен сразу отпадать у пациента. Кроме того, довольно долгое время после вмешательства мягкие ткани десны находятся без защитного слоя, и они крайне чувствительны к касаниям. Поэтому вместо привычного ощущения после затяжки дыма человек получит лишь боль и дискомфорт.
Давайте попробуем разобраться в том, какую реакцию в организме вызывает сигаретный дым. Как только вы начинаете курить, никотин попадает в кровь. Далее он провоцирует огромный выброс адреналина, который вызывает учащение нашего пульса, и артериальное давление начинает расти.
Чтобы сердце могло поддерживать повышенное давление, которое является непривычным для нашего организма, оно обязательно должно работать быстрее. Этому может поспособствовать только оксиген. Но человек, который курит, наоборот, получает кислорода еще меньше.
Именно гемоглобин переносит нашу кровь в организме, а если этому препятствовать, появляется его недостаток. А ведь именно угарный газ не дает гемоглобину выполнять свою функцию транспортера. Таким образом, нам стало понятно, что курящие люди испытывают огромную нехватку кислорода, дефицит, который особенно проявляет себя во время анестезии.
Теперь ясно, почему люди, которые регулярно дышат сигаретным дымом, подвержены огромному риску, связанному с сердечнососудистыми осложнениями. И речи не может идти о том, чтобы после наркоза выкурить сигарету.
Некоторых заинтересуют отзывы, можно ли курить после удаления зуба. Можете любому доктору задать данный вопрос, и он сразу же ответит, что это делать крайне не рекомендуется. Вернуться к вредной привычке можно минимум через 5 суток, при условии что заживление проходило без осложнений и повторно не открывалось кровотечение.
Для восьмерки данное время рекомендуется увеличить до 10-15 суток. Но иногда этот срок следует продлить до месяца, чтобы избежать неприятных последствий.
источник