Абсцессы брюшной полости, возникающие в послеоперационном периоде, продолжают оставаться актуальной проблемой в абдоминальной хирургии.
Частота таких гнойных осложнений как подпеченочный и межкишечный абсцессы после холецистэктомии по данным ряда авторов колеблется от 0,2 до 2,5 %.
Литературные данные свидетельствуют о сохраняющейся высокой летальности (20,7% — 58,2%) при послеоперационных абсцессах брюшной полости и гнойниках малого таза, что заставляет искать новые пути лечения гнойных осложнений послеоперационного периода.
Неинвазивность ультразвукового исследования сделала его методом выбора для контроля пункций и аспираций жидкостных образований брюшной полости.
Применение цветного допплеровского картирования позволяет дифференцировать сосудистые структуры и тем самым избегать возможных осложнений. Таким образом, показания к миниинвазивным вмешательствам постоянно расширяются.
Использование миниинвазивных вмешательств позволяет сократить число открытых операций по поводу ограниченных жидкостных образований брюшной полости.
С расширением спектра задач, решаемых с помощью ультразвуковых методик, возникла необходимость разработки диагностических критериев и алгоритмов использования, различных миниинвазивных технологий в лечении осложнений операций на органах брюшной полости.
Нами проведен ретроспективный анализ 28 историй болезни пациентов, находившихся на лечении в хирургических клиниках Саратовского государственного медицинского университета с послеоперационными абсцессами брюшной полости.
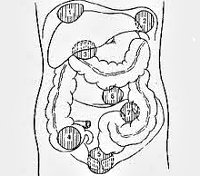
Больные по локализации абсцессов распределились следующим образом: 19 больных с подпеченочным абсцессом, 5 больных с поддиафрагмальным абсцессом, из них у 4 пациентов абсцесс локализовался справа, а у 1 — слева, 2 больных с абсцессами малого таза, 2 больных с межкишечными абсцессами.
У 22 больных абсцессы развились после выполненной холецистэктомии: 10 — после лапароскопической, у 12 — открытым способом. У остальных шестерых больных абсцессы развились после следующих операций: после ампутации матки — 1, после аппендэктомии — 2, после резекции желудка — 2, после правосторонней гемиколэктомии — 1.
18 пациентам нами были выполнены миниинвазивные вмешательства (группа сравнения). 10 пациентам была выполнена пункция и дренирование абсцессов брюшной полости под контролем УЗИ, и у 8 пациентов выполнялась, лапароскопическое дренирование абсцессов брюшной полости. Пункция и дренирование абсцессов проводилось по следующей методике: при УЗИ в брюшной полости выявлялось патологическое жидкостное образование, и определяли оптимальную траекторию пункционного канала, чтобы избежать повреждения расположенных рядом полых органов и крупных кровеносных сосудов, с использованием цветного доплеровского картирования. Затем производилось дренирование либо стилет-катетером с помощью набора Ившина, либо по методике Сельдингера — двойной пункционной иглой G18-20, дренажем типа «свиной хвост» F9-F12, с помощью рентгенконтрастного проводника. Содержимое абсцессов отправлялось на бактериологическое исследование. Эффективность лечения оценивали при динамическом УЗИ и фистулографии. В 8 наблюдениях для диагностики и лечения послеоперационных абсцессов мы применили лапароскопические вмешательства. Операция состояла из следующих этапов: обзорная лапароскопия, вскрытие полости абсцесса, санации гнойной полости и дренирование гнойника. Наличие выраженных воспалительно-инфильтративных изменений вокруг подпеченочного абсцесса вынудило в 2 наблюдениях выполнить конверсию и закончить операцию из лапаротомного доступа.
И 10 пациентам (контрольная группа) была выполнена либо релапаротомия, либо конверсия, либо лапаротомия после проведенных ранее лапароскопических операций, вскрытие и дренирование абсцесса брюшной полости. Пациенты в этих группах были соотносимы по полу, возрасту и сопутствующим заболеваниям (преобладали ИБС и артериальная гипертония). В обеих группах большую часть составили больные пожилого и старческого возраста от 45% до 54%.
У больных с выявляемыми в послеоперационном периоде гипертермией и ограниченными жидкостными образованиями брюшной полости при УЗИ, и без признаков разлитого перитонита мы придерживались следующего алгоритма. Алгоритм заключается в последовательных этапах, где каждый последующий выполняется при неэффективности предыдущего:
1. Диагностическая тонкоигольная пункция, с биохимическим и бактериологическим исследованием полученной жидкости, в случае выявления признаков инфицирования, в полость вводятся растворы антибиотиков и антисептиков.
2. Чрескожное дренирование под контролем УЗИ.
3. Лапароскопия, санация гнойника и наружное дренирование.
4. Релапаротомия (либо конверсия, либо лапаротомия после перенесенной лапароскопической операции).
Выполнение миниинвазивных вмешательств позволило в более ранние сроки активизировать больных. Уменьшился срок пребывания в стационаре: у больных из контрольной группы средний послеоперационный койко-день составил 20,4, а у пациентов, которым были выполнены миниинвазивные вмешательства, средний послеоперационный койко-день снизился до 15,6.
Так же следует отметить меньшее количество местных гнойных осложнений, так в группе больных, которым выполнялись миниивазивные вмешательства, осложнений не было, а у больных, которым были выполнены открытые вмешательства, нагноение послеоперационного шва возникло в 6 случаях из 12, а у одного больного течение послеоперационного периода осложнилось подкожной эвентрацией. В группе больных, перенесших релапаротомию, отмечен 1 летальный исход, в результате тромбоэмболии легочной артерии в раннем послеоперационном периоде.
Таким образом, считаем эффективным предложенный алгоритм действий при выявлении ограниченных скоплений жидкости в брюшной полости в послеоперационном периоде. Миниинвазивные вмешательства, можно считать методом выбора в лечении послеоперационных абсцессов брюшной полости.
источник
Наиболее трудными для диагностики и грозными по своим последствиям являются абсцессы брюшной полости.
При подозрении на развитие абсцессов брюшной полости необходимо тщательное динамическое УЗИ. По нашему мнению диагностика остаточных скоплений выпота, гнойников брюшной полости должна быть следствием активного и целенаправленного поиска, а не случайной находкой.
Необходимо сделать правилом проведение УЗИ на 3 4 сутки после операций, произведенных по поводу деструктивного аппендицита, осложненного диффузным или разлитым перитонитом, а так же, после операций по поводу острого аппендицита с атипичным расположением червеобразного отростка.
Такая диагностическая тактика позволяет выявлять и устранять пункционным способом ограниченные скопления жидкости в брюшной полости до развития абсцессов.
В ультразвуковом изображении жидкостные скопления имеют вид объемных эхонегативных или гипоэхогенных образований различной формы. При скоплении жидкости под диафрагмой или в подпеченочном пространстве скопления жидкости выглядят в виде серповидных или овальных образований (рисунок 15). При этом обычно бывает реактивный выпот в плевральном синусе (рисунок 16). Не менее важным диагностическим признаком служит уменьшение подвижности диафрагмы на стороне поражения.
Аналогичные скопления выпота в полости малого таза визуализируются либо в виде анэхогенной полоски жидкости различной толщи ны, либо в виде округлого гипоэхогенного образования, которое может выглядеть неоднородным, в связи с присутствием сгустков фибрина и гноя.
Скопления жидкости в межкишечных пространствах определяются как объемные, полиморфные, не имеющие четких контуров гипоэхогенные образования, отличить которые от содержимого в просвете прилежащих петель кишки помогает отсутствие перистальтических движений и перемещения в них содержимого (рисунок 17).
При трансформации скоплений жидкости в абсцессы, в их окружности происходит формирование различной степени плотности и толщины пиогенной капсулы.
Оптимальным вариантом устранения патологических скоплений жидкости, а также дренирования абсцессов брюшной полости является их пункция и дренирование под контролем ультразвука.
Подготовка к проведению чрескожного вмешательства предусматривает четкую локализацию полостного образования, определение кратчайшего пути к нему, на котором не должны находиться свободные плевральные синусы, кровеносные сосуды, по возможности паренхиматозные органы и кишечные петли.
При ограниченных жидкостных скоплениях бывает достаточно пункционного метода. Под ультразвуковым наведением производится пункция полостного образования, аспирация его содержимого, промывание полости антисептическим растворами (диоксидин, хлоргексидин) с аспирацией промывных вод. В последующем осуществляется динамический ультразвуковой контроль. Порой требуется 2-3 пункции, производимые через два-три дня до полного спадения стенок полости.
Для дренирования рецидивирующих внутрибрюшных жидкостных скоплений и сформированных абсцессов требуется использовать специальные стилет — катетеры, пункции под контролем УЗИ троакаром с последующим проведением через его просвет в полость абсцесса дренажной трубки. Может быть использован метод введения катетера по Сельдингеру. При необходимости длительного дренирования целесообразно использовать двухпросветные дренажи, что позволяет обеспечить проточно-аспирационное лечение по Н.Н.Каншину.
При наличии многокамерных полостных образований необходимо проведение фистулографии, для уточнения взаимоотношений этих полостей, наличия или отсутствия сообшения между ними. В последних случаях, для обеспечения адекватного дренирования необходимо введение дополнительных дренажей.
Примером успешного использования описанного пункционного метода лечения остаточных гнойников может служить следующее наблюдение.
Больная Д. 52 лет доставлена в клинику 13.10-97. через 7 дней от начала заболевания. При поступлении в стационар клиническая картина распространенного перитонита, полиорганной недостаточности. После предоперационной подготовки произведена средняя срединная лапаротомия. Диагностирован острый гангренозный перфоративный аппендицит, разлитой гнойный перитонит, множественные абсцессы брюшной полости (межкишечные, поддиафрагмальные, подпеченочный, тазовый). Произведена аппендэктомия, промывание брюшной полости с частичным удалением массивных фибринозных наложений, назоинтестинальная интубация. Операционная рана ушита редкими лавсановыми швами через все слои брюшной стенки, завязанными на «бантики» Произведено наружное дренирование грудного лимфатического протока.
В послеоперационном периоде проводилась массивная этиотропная антибактериальная терапия со сменой препаратов через 5-6 суток (цефалоспорины 111 поколения/метронидазол; амикацин/метронидазол; карбапенемы). С интервалом в сутки произведено 4 ревизии и санации брюшной полости. Интенсивная детоксикационная терапия включала лимфосорбцию (3-3,5 л/сут), УФО крови. Были обеспечены парентеральное питание, постоянная декомпрессия и лаваж тонкой кишки, санационные бронхоскопии, ГБО.
Состояние больной оставалось крайне тяжелым, сохранялись проявления печеной, почечной, дыхательной и сердечной недостаточности После прекращения хирургических санаций брюшной полости ежедневно производилось динамическое УЗИ. На 3 сутки после последней ревизии и санации брюшной полости обнаружено скопление жидкости в правом поддиафрагмальном пространстве и двухсторонний плеврит. Под контролем УЗИ выполнены плевральные пункции с удалением серозного транссудата. При пункции поддиафрагмального пространства получено 18 мл сливкообразного гноя. С интервалом 2 суток, с учетом результатов УЗИ, трижды производились пункции поддиафрагмального пространства с аспирацией содержимого и промыванием полости диоксидином.
Постепенно состояние больной улучшилось. Операционная рана зажила первичным натяжением. Выписана на амбулаторное лечение по поводу пролежня в области крестца.
В заключение следует отметить, что УЗИ не может решить всех проблемы диагностики острого аппендицита и его осложнений. Нужно помнить о том. что, как и при других методах исследования, при УЗИ можно получить как ложноположительные, так и ложноотрицательные данные. Только тщательная оценка всей совокупности данных анамнеза, физикального обследования, лабораторных данных, порой результатов нескольких инструментальных исследований выполненных неоднократно, позволяет прийти к правильному диагнозу.
И все же, на пути этих кропотливых исканий иногда не хватает малой толики, нюанса, «изюминки». Иногда этой «изюминкой» может стать неприметная, но очень важная деталь, выявленная при ультразвуковом исследовании, выполненным опытным исследователем.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
источник
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
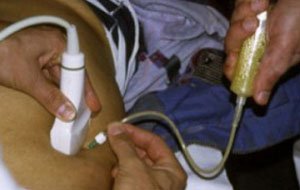
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
ПЕРВЫЙ ОПЫТ ПРИМЕНЕНИЯ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В КОМПЛЕКСНОМ МАЛОИНВАЗИВНОМ ЛЕЧЕНИЕ АБСЦЕССОВ БРЮШНОЙ ПОЛОСТИ
Абсцессы брюшной полости остаются важной проблемой абдоминальной хирургии. Как осложнение послеоперационного периода они встречаются с частотой 0,1-1,8% случаев [1, 2, 3]. При ургентной патологии, послеоперационный период осложняется отграниченными гнойными очагами брюшной полости в 20-25% [4]. Отграниченные гнойные осложнения брюшной полости становятся причиной повторных хирургических вмешательств в 19-28,5% случаев [5, 6]. Хирургический метод лечения абсцессов брюшной полости направлен на устранение очага инфекции при минимальной травматизации окружающих тканей. Именно малоинвазивные интервенционные методики под УЗ- и КТ-контролем, на современном этапе, становятся операцией выбора при отграниченных очагах брюшной полости. Существует множество методик, описывающих различные способы санации гнойных очагов брюшной полости после транскутанных дренирований. Однако в 5-8% случаев положительного эффекта от лечения достичь не удаётся [7, 8].
Фотодинамическая терапия (ФДТ) является разновидностью химиотерапии, основанной на фотохимической реакции, катализатором которой является кислород, активированный фотосенсибилизатором (ФС) и воздействием лазерного излучения [9]. В 1897 году Оскар Рааб, студент Мюнхенского университета, обнаружил, что низкие концентрации акридинового оранжевого и других красителей, инертных в темноте, приводят к быстрой гибели микроорганизмов при облучении обычным солнечным светом. В 1900 году он опубликовал первое подробное описание эффекта химической фотосенсибилизации и фотодеструкции живых клеток. В 1903 году в Германии, профессором Мюнхенского университета Германом фон Таппейнером ( Herman von Tappeiner ) и его коллегами, был проведен первый сеанс фотодинамической терапии. Тогда же был введен и термин «фотодинамическое действие», используемый по настоящее время. В 1990 году Z . Malik с соавторами в своем обзоре сообщил о бактерицидном действии ФДТ на микроорганизмы и дрожжевые грибки. A . Minnock с соавторами показал, что большинство грамнегативных и грампозитивных бактерий может быть успешно фотоинактивировано с применением водорастворимых фталоцианинов. В настоящее время установлена возможность фотоинактивации безоболочечных вирусов с применением такого простого фотосенсибилизатора, как метиленовый синий. Достаточно эффективно подвергаются фотодинамической инактивации грибы, в том числе в форме спор.
В настоящее время антимикробная фотодинамическая терапия (АФДТ) использует опыт, накопленный при ФДТ опухолей. До сих пор наиболее активно исследуемой областью АФДТ являются исследования in vitro межклеточного взаимодействия активизированного фотосенсибилизатора и возбудителя инфекционного заболевания. Исследованы практически все фотосенсибилизаторы и красители, все источники света и большинство возбудителей инфекционных заболеваний
Цель исследования: улучшить результаты малоинвазивного хирургического лечения больных с абсцессами брюшной полости, путём разработки комплексного метода лечения в основе которого лежит фотодинамический эффект.
Материалы и методы: проанализированы результаты лечения 20 больных с абсцессами брюшной полости. 8 из них составили основную группу, которым применялась фотодинамическая терапия; 12 – контрольную, которым применялось стандартное промывание растворами антисептиков. В условиях хирургического отделения БУЗ ВО ВГКБСМП №10 по разработанной нами методике было проведено лечение 8 больных (3 мужчин и 5 женщин, возраст от 28 до 67 лет); 4 больных с абсцессами брюшной полости после деструктивных форм панкреатита, 3 – аппендикулярный инфильтрат с абсцедированием, 1 – послеоперационный абсцесс брюшной полости после лапароскопической аппендектомии, 1 – поддиафрагмальный абсцесс после разлитого гнойного перитонита.
Всем больным после верификации диагноза «абсцесс брюшной полости» производилась пункция и дренирование гнойного очага под УЗ-контролем с постановкой дренажа 10-12 Fr . Содержимое активно аспирировалось шприцом. Полость абсцесса промывалась физиологическим раствором. После промывания в полость вводился фотосенсибилизатор, после чего дренаж перекрывался. Затем через установочную канюлю, введённую в дренаж герметично проводилось фторопластовое оптическое волокно, с помощью которого на заполненную ФС полость воздействовали лазерным излучением. Источник излучения: аппарат лазерный терапевтический «Мустанг 2000». Длинна волны составляла 665 10 нм, мощность 50 мВт, максимальная плотность мощности на торце волокна 40 Вт/см 2 . Длительность сеанса облучения составляла 30 мин. После проведённого сеанса ФДТ дренаж оставлялся на отток. В дальнейшем осуществлялась ежедневная перевязка с промыванием полости абсцесса 0,05% раствором хлоргекседина биглюконата. Всем больным проводилась системная антибиотикотерапия. Группа препаратов подбиралась в зависимости от основного заболевания и длительности лечения до постановки диагноза «Абсцесс брюшной полости». При необходимости коррекция антибиотикотерапии осуществлялась после получения результатов бактериологических посевов.
Результаты: Для оценки применяемой методики проводился контроль следующих параметров: сроки нормализации количества лейкоцитов, лейкоцитарный индекс интоксикации (ЛИИ), результаты бактериологических посевов. Результаты сравнивались с аналогичными показателями, полученными при малоинвазивном лечении абсцессов брюшной полости с использованием пункционно-дренирующей методики под УЗ-контролем и дальнейшим ежедневным промыванием полости 0,05% раствором хлоргекседина биглюконата. В контрольную группу вошло 12 пациентов с абсцессами брюшной полости различной этиологии.
У всех больных удалось достичь выздоровления, используя малоинвазивные интервенционные вмешательства. Нормализации уровня лейкоцитов в крови и снижение ЛИИ ниже 4 наблюдалась на 4 сутки у 7 из 8 пролеченных больных основной группы. В контрольной группе данных показателей удалось достичь к 7-8 суткам. Лишь у пациентки с поддиафрагмальным абсцессом после перенесённого разлитого гнойного перитонита снижение лабораторных показателей произошло на 10 сутки, что скорее всего является следствием более тяжёлого общего состояния пациентки и истощением иммунной системы организма. Отрицательные бактериологические посевы в основной группе были получены на 5-6 сутки после дренирования и сеанса ФДТ у 100% пациентов. У пациентов контрольной группы на 7-9 сутки. Следует также отметить, что купирование болевого синдрома произошло на 2-3 сутки у всех пациентов основной группы; снижение гипертермии — на 31 сутки у 7 из 8 больных (кроме пациентки с поддиафрагмальным абсцессом, у которой явления субфебрилитета наблюдались в течение 11 дней). В контрольной группе нормализация температуры и стихание болевого синдрома произошло на 4-6 сутки после оперативного лечения.
Заключение: Можно сделать предварительный вывод о положительных результатах применения метода комплексного лечения пациентов с абсцессами брюшной полости различного генеза, в основе которого лежит фотодинамическая терапия. Использование данного метода позволило ограничиться применением малоинвазивных пункционно-дренирующих вмешательств, не прибегая к конверсии. Фотодинамическая терапия может быть использована в первые сутки после дренирования гнойника, не дожидаясь результатов посева и чувствительности к антисептикам, т.к. вырабатываемый в процессе фотохимической реакции синглетный кислород способен воздействовать на большинство известных микробов (бактерий, грибов). Благодаря ускорению некролитической фазы процесса и стимуляции грануляции уже к 2-3 суткам наблюдается улучшение общего состояния больных, которые субъективно отмечают купирование болевого синдрома и гипертермии. Предполагаемый эффект воздействия антимикробной фотодинамической терапии нельзя недооценивать. Быстрое распространение антибиотикорезистентных микроорганизмов позволяет предположить, что скоро все антибиотики окажутся бесполезными перед лицом ранее хорошо поддававшихся лечению бактериальных инфекций, в случае чего будет необходима альтернатива.
Считаем целесообразным продолжить использования данного метода комплексного малоинвазивного лечения пациентов с абсцессами брюшной полости для накопления результатов и проведения их сравнительного анализа.
Жебровский ВВ. Ранние и поздние послеоперационные осложнения в хирургии органов брюшной полости. Симферополь. : КГМУ; 2000. 688 с.
Bufolari A, Giustozzi G, Moggi L Postoperative intraabdominal abscesses: percutaneous versus surgical treatment. Acta Chir. Belg 1996;5:197-200.
Kumar RR, Kim JT, Haukoos JS, Macias LH, Dixon MR, Stamos MJ, Konyalian VR. Factors affecting the successful management of intra-abdominal abscesses with antibiotics and the need for percutaneous drainage. Dis Colon Rectum. 2006 Feb;49(2):183-9. DOI:10.1007/s10350-005-0274-7.
Ильюшонок ВВ, Шулейко АЧ, Шкурин СВ. Малоинвазивные вмешательства под УЗ-контролем в лечении абсцессов брюшной полости и печени. Хирургия. Восточная Европа. 2012;3:58-59.
Артюсов ВП, Артюсов ОВ. Анализ причин релапаротомий. Здравоохранение Чувашии. 2008;1:12-14.
Барсуков КН, Рычагов ГП. Абсцессы брюшной полости как причина послеоперационного перитонита. Хирургия Восточная Европа. 2012;3:22-24.
Малоштан АВ. Пункция парапанкреатических скоплений жидкости в комплексе лечения инфицированного панкреонекроза. Клиническая хирургия. 2008;4-5:52-52.
Демьянова ВН, Суздальцев ИВ, Пыхтин ЮЮ, Пустий С А, Панченко АС. Сравнительная оценка и клиническая эффективность различных способов санаций внутрибрюшных абсцессов. Медицинский вестник Северного Кавказа 2016;11/1:87-89. DOI :10.14300/ mnnc 2016.11005. Dem ’ yanova VN , Suzdal ’ tsev IV , Pykhtin JuJu , Pustiy SA , Panchenko AS . Comparative evaluation and clinical effecyiveness of various methods of intra-abdominal abscesses sanation. Medical news of North Caucasus 2016;11 1:87-89. DOI :10.14300/ mnnc 2016.11005 (in Russian).
Гейниц АВ, Сорокатый АЕ, Ягудаев ДМ, Трухманов РС. Фотодинамическая терапия. История создания метода и её механизмы. Лазерная медицина. 2007;11/3:42-46. Geinitz AV, Sorokaty AE, Yagudajev DM, Trukhmanov RS. Photodynamic therapy. The history and mechanisms of its action. Laser medicine. 2007; 11/3: 42-46. (in Russian).
Lipson RL, Baldes EJ, Olsen AM . Hematoporphyrin derivative: a new aid of endoscopic detection of malignant disease. J. Thorac. Cardiovasc. Surg. 1961;42:623–629.
Русин ВИ. Возможности применения фотодинамической терапии в хирургии. Новостихирургии . 2010;2:109-114. Rusin VI. Possibilities of application of photodynamic therapy in surgery. News surgery. 2010;2:109-114.
Пантелеев ВС, Нартайлаков МА, Грицаенко ГА, Баязитова ГР, Соколов ВП. Фотодинамическая терапия в комплексном лечении больных гнойным холангитом. Анналы хирургической гепатологии. 2010;15/2:53-57. Panteleev VS, Nartailakov MA, Sokolov VP, Gritsaenko GA, Bajazitova GR. Photodynamic therapy in complex treatment of patients with purulent cholangitis. The annals of surgical Hepatology. 2010;15/2:53-57. ( in Russian) .
источник
Автореферат и диссертация по медицине (14.00.27) на тему: Малоинвазивные хирургические вмешательства под контролем УЗИ при лечении абсцессов брюшной полости
Автореферат диссертации по медицине на тему Малоинвазивные хирургические вмешательства под контролем УЗИ при лечении абсцессов брюшной полости
Соколов Алексей Николаевич
МАЛОИНВАЗИВНЫЕ ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА ПОД КОНТРОЛЕМ УЗИ ПРИ ЛЕЧЕНИИ АБСЦЕССОВ БРЮШНОЙ ПОЛОСТИ
диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена на кафедре хирургии №2 с травматологией и ортопедией ФПК и ППС ГОУ ВПО «Воронежская государственная медицинская академия им. Н.Н.Бурденко МЗ РФ»
Научный руководитель: доктор медицинских наук, профессор
Эктов Владимир Николаевич
Официальные оппоненты: доктор медицинских наук, профессор
Куликовский Владимир Федорович
кандидат медицинских наук, доцент Жданов Александр Иванович
Ведущая организация: ГОУ ВПО «Курский государственный
Защита диссертации состоится «¿¡/^декабря 2004 г. В 0.05 :
Пол М-32, Ж-38 М-19, Ж -17 р>0.05
Средний размер абсцесса, см 5,87±1,99 5,23±2,13 р>0,05 |
Количество пациентов с сопутствующими заболеваниями 50(71,4%) 28 (77,8%) 1 р>0,05 |
Достоверных различий между сравниваемыми группами по основным клиническим показателям не было.
Малоинвазивное хирургическое лечение абсцессов брюшной полости осуществляли тремя методами. У 20 пациентов использовался пункционньш метод, 45 больным производили чрескожное дренирование абсцессов, а у 5 пациентов применяли пункционно-видеоэндоскопический метод лечения.
Пункционньш метод лечения применяли у пациентов с абсцессами брюшной полости при стабильном общем состоянии, отсутствии бактериемии и других признаков сепсиса, небольших (обычно не более 3 см) размерах гнойника, наличии технических сложностей и опасностей проведения операции дренирования. Процедуру проводили в условиях операционной под местной анестезией. Ультразвуковой контроль
осуществлялся аппаратом «Леопард» 2001 фирмы «В&К Medical» (Дания) (рис. 12), с конвексными и линейными мультичастотными датчиками, к которым для проведения пункции присоединяли боковой разъемный адаптер. Пункции проводились иглами СЫЬа 18-22 G фирмы «PBN Medical» (Дания). Доступ к абсцессу брюшной полости осуществляли по наиболее короткому пути, при удобном для пункции (желательно близком к 90 градусам) положении датчика с адаптером, избегая по возможности проведения иглы через просвет полых и паренхиматозных органов и плевральную полость. Однако в ряде случаев из-за особенностей расположения абсцесса последнее условие выполнить не удалось. В 2 случаях мы проводили иглу через просвет желудка, в 1 случае через подозрительное на просвет кишки образование, при этом не наблюдали осложнений. В 5 случаях иглу проводили через ткань печени, у 2 пациентов — через плевральный синус. Осложнений, связанных с такой траекторией прохождений иглы, мы не наблюдали.
Санацию полости абсцесса производили 0,02% водным раствором хлоргексидина или 0.9% раствором натрия хлорида, насыщенного озоном в концентрации 1000 мкгУл Количество пункций зависело от эффективности проводимого лечения. Критериями эффективности лечения для всех используемых методов лечения служили уменьшение болевого синдрома, нормализация температуры тела, улучшение лабораторных показателей, ликвидация признаков эндогенной интоксикации, закрытие полости абсцесса или значительное (в 3-4 раза) уменьшение его размеров по данным УЗИ. В большинстве случаев было достаточно 2-3 пункций.
Чрескожное дренирование внутрибрюшных абсцессов под ультразвуковым контролем осуществляли следующими способами.
1. Одномоментное дренирование абсцесса троакар-катетером. Данную методику использовали у пациентов с монолокулярными абсцессами правильной геометрической формы, заполненными однородным гипоэхогенным содержимым без наличия гиперэхогенных включений, оптимально расположенными для проведения безопасного дренирования (т.е. в акустическом окне без предлежащих полых и паренхиматозных органов и крупных тубулярных структур, а также рубцово измененных и инфицированных мягких тканей) У 29 пациентов для проведения этой операции применяли дренажные наборы фирмы «PBN Medical» (Дания) Troacar Catheter Drainage Set, состоящие из двухсоставной иглы 15-22G и катетера типа pig-tail размером 6-12 Fr по шкале Шарьера.
2. Дренирование по методике Сельдингера. При абсцессах сложной конфигурации, расположенных под воспалительно или рубцово измененными тканями, с неоднородным содержимым полости гнойника, при необходимости постановки дренажа более широкого диаметра (более 12 Fr) Дренирование по методике Сельдингера использовали у 13 больных. Эту же технику использовали при постановке второго дренажа в один и тот же абсцесс, а также при проведении редренирования. о
3. Установка дренажа методом «свободной руки». Данная методика предусматривает проведение дренажной трубки в полость гнойника без использования адаптера, что позволяет свободно маневрировать иглой или троакар-катетером, легко изменяя угол и направление движения инструмента. Данную операцию у 5 больных выполняли при поверхностно расположенных гнойниках больших размеров, когда имелась возможность и необходимость одномоментного введения в полость абсцесса широкого дренажа (более 15 Fr) через троакары большого диаметра (6-10 мм).
Конструкция, диаметр и количество дренажей, устанавливаемых в полости абсцесса зависели от его диаметра; конфигурации; наличия вторичных полостей, карманов и перемычек; характера содержимого. При «простых» монолокулярных абсцессах размером 3-6 см проводили дренирование одним дренажом типа pig-tail 7-12 Fr. Более крупные абсцессы (от 6 до 10 см) требовали дренирования двумя дренажами для проведения проточного промывания полости гнойника. Для более эффективного дренирования и санации крупных гнойных полостей нами было разработано специальное «Устройство для малоинвазивной санации гнойных полостей» (заявка на изобретение № 2003109017/14 с положительным решением о выдаче патента от 14.10.2004 г.).
Для фракционной и проточной санации полостей абсцессов мы применяли 3 вида антисептических растворов: 1% раствор диоксидина (15 больных), 0.9% раствор натрия хлорида, насыщенного озоном в концентрации 1000 мкг/л (15 больных) и 0.02% водный раствор хлоргексидина (15 больных).
В связи с трудностями проведения качественной санации гигантских абсцессов (размером от 10 см и более) нами разработан и применён пунщионно-видеоэчдоскопический метод малоинвазивного лечения абсцессов больших размеров. Сущность данного метода заключается в следующем. На первом этапе производится установка двух дренажей в полость абсцесса под УЗК и санация гнойной полости раствором антисептика. После этого в гнойную полость вводили двухмиллиметровый троакар фирмы «Auto Suture» из набора мини-сайт, который обеспечивает достаточно плотное прилегание полости к передней брюшной стенке. Через троакар вводили двухмиллиметровый эндоскоп и производили осмотр полости. На основании данных осмотра выполняли дополнительную санацию гнойной полости, производили коррекцию установки дренажей (проведение их в наиболее отлогие места полости). При выявлении полостей сложной конфигурации при необходимости устанавливали третий дренаж. Данная методика применена у 5 пациентов, при этом, несмотря на небольшое количество наблюдений, установлена возможность проведения видеоэндоскопических манипуляций в жидкостной среде после отмывания полости абсцесса: дополнительной очистки стенок гнойной полости различными методами, разделения перегородок и карманов, контролируемой установки дренажей.
В контрольной группе 36 больным произведено 44 операции вскрытия и дренирования абсцессов брюшной полости, из которых большинство (59,1%) произведено чрезбрюшинным доступом, 14 операций (31,8%) выполнено экстраперитонеально, 4 операции (9,1%) — чресплеврально и трансдиафрагмально.
Оценку эффективности проводимого лечения оценивали с помощью клинических, лабораторных, бактериологических, инструментальных методов исследования.
Клинические методы включали изучение общего состояния больного, данные перкуссии, пальпации, аускультации, определение частоты сердечных сокращений, частоты дыхательных движений, температуры тела, суточного диуреза и др. Интенсивность болевого синдрома оценивали по десятибалльной шкале IASP — Международной ассоциации изучения боли (Mashford ML et al., 2002).
Лабораторные исследования периферической крови заключались в определении содержания эритроцитов, гемоглобина, лейкоцитарной формулы крови, СОЭ.
Кислотно-щелочное равновесие и показатели водно-электролитного баланса (калий и натрий) исследовали с помощью аппарата Stat-profile-5 фирмы NOVA Biomedical (США). Напряжение кислорода в артериализованной крови определяли косвенным методом по уровню насыщения гемоглобина (сатурации).
Определяли содержание прямого и непрямого билирубина, трансаминаз, щелочной фосфатазы, общего белка и альбумина в сыворотке крови, протромбиновое (тромбопластиновое) время плазмы или лротромбиновый индекс, АЧТВ (частичное активированное тромбопластиновое время). Для оценки состояния свертывающей системы крови исследовали время свертывания и кровотечения, концентрацию фибриногена, фибринолитическую активность плазмы, толерантность плазмы к гепарину.
Обязательными лабораторными тестами были определение содержания глюкозы в плазме, мочевины и креатинина в сыворотке крови, а также амилазы.
Степень эндогенной интоксикации оценивали по содержанию молекул средней массы (МСМ) и уровню лейкоцитарного индекса интоксикации (ЛИИ). МСМ определяли спектрофотометрическим методом на аппарате СФ-16 по Н.И. Габриеляну (1981). ЛИИ рассчитывали по упрощенной формуле Я.Я. Кальф-Калифа, использованной Г.И. Лукомским, М.Е. Алексеевой (1988).
У наиболее тяжелых пациентов в качестве интегрального показателя тяжести пациента и предиктора летальности использовали вычисление индекса APACHE II (Acute Physiology And Chronic Health Evaluation) no методике Knaus WA et al., 1985.
Указанные выше лабораторные исследования проводили до начала хирургического лечения абсцессов, затем по истечении 1, 7, 14 суток и перед выпиской больного из стационара.
Инструментальные методы исследования включали:
• Ультразвуковое исследование с помощью аппарата «Леопард-2001» фирмы «В&К Medical» (Дания)
• Рентгенологическое обследование на рентгеновском аппарате Diagnost 56 фирма Phillips (Голландия)
• Компьютерную томографию с использованием компьютерного томографа СТ Мах 640 фирма General Electric (США)
• Эндоскопические исследования с помощью эндоскопа Olympus 40 фирмы Olympus (Япония)
• Видеолапароскопию и видеоэндоскопическое исследование полости абсцесса при пункционно-видеоэндоскопическом методе лечения с использованием комплекта видеоэндоскопического оборудования фирмы Stryker (США).
При ультразвуковом исследовании органов брюшной полости и забрюшинного пространства у пациентов с интраабдоминальными абсцессами нами предложен усовершенствованный протокол исследования, что позволило выявить ряд характерных сонографических признаков абсцессов брюшной полости и их корреляцию с клинической симптоматикой. Для оценки информативности метода УЗИ в диагностике абсцессов брюшной полости использовали следующие критерии: чувствительность, специфичность и точность теста.
Исследование содержимого полости абсцесса проводили цитологическим и бактериологическим способами. При цитологическом исследовании изучали содержание полиморфноклеточных лейкоцитов и лимфоцитов, а также их соотношение, как показатели динамики гнойно-воспалительного процесса. Изучение микробной флоры включало проведение бактериоскопических исследований путем приготовления мазков, окрашенных по методикам Грама и Романовского-Гимзы- посевов забранного материала на специальные питательные среды (мясопептонный агар, кровяной агар, среда Чистовича и др.); определение чувствительности бактерий к антибиотикам и антисептикам методом диффузии из стандартных дисков на плотной питательной среде; подсчет количественного’ состава бактерий (количество микробных тел\мл, микробных тел\г тканей). Определение анаэробной микрофлоры производили качественным методом газожидкостной хроматографии.
Математический анализ полученных результатов проводили с использованием пакета прикладных статистических программ StatWin. Для проведения сравнительных исследований применяли параметрические (t-критерий Стьюдента) и непараметрические (U-критерий Уилкоксона, %) показатели, методы корреляционного и регрессионного анализа.
РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ.
При исследовании улыпрасонографической семиотики внутри1 брюшных абсцессов установлено, что клинически значимыми акустическими характеристиками являются: локализация абсцессов и их количество; размеры и объем; моно — или мультилокулярнрсть; эхогенность содержимого, стенок и окружающих органов; наличие и характер включений; а также наличие акустических артефактов (тень, дистальное усиление, реверберация и др.). Наличие внутренних перегородок и вторичных полостей (мультилокулярность) обычно обусловлено инфицированными многокамерными гематомами и третичным перитонитом после операций по поводу разлитого перитонита различной этиологии. Обнаружение в полости абсцесса пузырьков газа и неоднородного по эхогенности содержимого, как правило, свидетельствовуют о связи гнойника с просветом полого органа. Гиперэхогенные включения могут быть представлены секвестрами поджелудочной железы и копролитами, а у некоторых пациентов — желчными камнями, выпавшими в брюшную полость. В последних случаях наблюдается эффект «акустической тени». Для абсцессов с однородным жидким содержимым (гной, инфицированная желчь) характерны гипоэхогенность содержимого, часто с эффектом «дистального усиления» эхо-сигнала.
Выявлена достоверная, хотя и умеренная корреляция между размерами абсцессов и такими интегральными показателями тяжести состояния пациентов, как индекс АРАСНЕ-И и лейкоцитарный индекс интоксикации. Критерий г Пирсона составляет соответственно 0,35 и 0,63. У пациентов с панкреатогенными абсцессами эта зависимость выражена сильнее, с непанкреатогенными абсцессами — слабее.
Оценивая в целом диагностическую ценность метода УЗИ при выявлении абсцессов брюшной полости, установлено, что чувствительность метода составила 96,5%, специфичность — 89,3%, точность — 83%.
По сравнению с другими методами диагностики абсцессов брюшной полости (КТ, МРТ), ультразвуковое сканирование имеет ряд преимуществ. Это исследование не связано с облучением пациента, что имеет особое значение у лиц молодого возраста и беременных женщин. УЗИ в режиме реального времени позволяет наблюдать на экране движения органов и тканей, кровоток в сосудах, компрессию структур при надавливании датчиком и др. При исследовании можно акцентировать внимание и повторно тщательно сканировать области наибольшей болезненности брюшной стенки и пальпируемые образования. УЗИ не требует сложной специальной подготовки, контрастирования ЖКТ, может проводиться в палате, операционной, перевязочной. Во время УЗ-сканирования сохраняется полный контакт с пациентом, что позволяет сопоставлять результаты УЗИ с текущей клинической симптоматикой в условиях покоя, компрессии, перемены положения тела, пальпации, аускультации и др.
В процессе лечения абсцессов брюшной полости с использованием малоинвазивных хирургических вмешательств под контролем УЗИ получены следующие результаты.
Пункционное лечение. У 15 пациентов из 20 (75%), пункционное лечение абсцессов было окончательным методом хирургического вмешательства. Динамика основных клинико-лабораторных показателей была следующей:
В течение 24 часов после первой пункции болевой синдром значительно и достоверно уменьшался (с 6,3±2,2 баллов по 10-балльной шкале IASP до 3,2± 1,3, р Соколов, Алексей Николаевич :: 0 ::
Глава 1. Обзор литературы 10
1.1. Современные представления об абдоминальной хирургической инфекции. Этиология и патогенез абсцессов брюшной полости
1.2. Методы диагностики абсцессов брюшной полости
1.3. Развитие и совершенствование методов хирургического лечения абсцессов брюшной полости с использованием современных малоинвазивных технологий
Глава 2. Материал и методы исследования 35
2.1. Общая характеристика клинических наблюдений 35
2.2. Методы исследования 40
Глава 3. Ультрасонографическая характеристика абсцессов брюшной полости 44
3.1. Особенности протокола ультразвукового исследования у больных с гнойниками брюшной полости
3.2. Ультрасонографическая семиотика абсцессов брюшной полости
Глава 4. Лечение абсцессов брюшной полости с использованием малоинвазивных хирургических вмешательств под контролем УЗИ
4.1.Лечение абсцессов брюшной полости с помощью пункций под контролем УЗИ 57
4.2.Лечение абсцессов брюшной полости с помощью дренирования под ультразвуковым контролем 61
4.2.1 Одномоментное дренирование абсцесса троакар-катетером 64
4.2.2 Дренирование по методике Сельдингера 66
4.2.3 Установка дренажа методом «свободной руки» 67
4.3. Комбинированный (пункционно-видеоэндоскопический) метод малоинвазивного хирургического лечения абсцессов брюшной полости 70
Глава 5. Результаты лечения абсцессов брюшной полости с использованием малоинвазивных хирургических вмешательств под контролем УЗИ 73
5.1. Результаты лечения абсцессов брюшной полости 73-78 пункционным методом под контролем УЗИ
5.2. Результаты лечения абсцессов брюшной полости методом дренирования под ультразвуковым контролем 78
5.3. Результаты лечения абсцессов брюшной полости комбинированным (пункционно-эндоскопическим) методом 92
Глава 6. Сравнительный анализ результатов лечения абсцессов брюшной полости с использованием традиционных и малоинвазивных хирургических вмешательств под контролем УЗИ.
Тактика хирурга при абсцессах брюшной полости 95
6.1. Сравнительный анализ результатов лечения абсцессов брюшной полости с использованием традиционных и малоинвазивных хирургических вмешательств под контролем УЗИ 95
6.2. Тактика хирурга при абсцессах брюшной полости. Показания и противопоказания к применению малоинвазивных методов хирургического лечения абсцессов брюшной полости под контролем УЗИ 100
Актуальность проблемы. Одной из наиболее сложных проблем ургентной хирургии и интенсивной терапии остается лечение гнойно-воспалительных заболеваний органов брюшной полости и их осложнений. В последние годы увеличилось число больных с инфицированными формами панкреонекроза, перфорациями желудочно-кишечного тракта, травматическими повреждениями органов живота, перитонитами различной этиологии. Возросло количество расширенных хирургических вмешательств при онкологической патологии органов брюшной полости, в том числе поджелудочной железы и печени; интенсивно развивается видеоэндоскопическая хирургия. Увеличение числа тяжелых деструктивных заболеваний органов брюшной полости, расширение объема абдоминальных хирургических вмешательств, изменение спектра и свойств патогенной флоры неизбежно приводит к росту гнойных осложнений, в частности абсцессов брюшной полости. (Е.Б.Гельфанд и соавт., 2002; В.М.Буянов и соавт., 1994; Н.Н.Каншин и соавт., 1989; В.А.Вишневский и соавт., 1992; С.О.Ордабеков и соавт., 1994; Ф.И.Тодуа и соавт., 1989; Н.М.Кузин и соавт., 1995; М.М.Абакумов и соавт., 2001;; И.А.Ерюхин и соавт., 2003; Andersen B.R. et al., 2001; Bhiraleus P. Et al., 1991; Han J.K., Kerschner J.E., 2001).
В качестве основных этиологических факторов формирования гнойников брюшной полости большинство авторов называют следующие: острый панкреатит, травмы и операции на органах брюшной полости, острый деструктивный аппендицит, дивертикулит, заболевания билиарного тракта, воспалительные заболевания кишечника. (С.С.Абакаров и соавт., 1990; Andersen B.R. et al., 2001; Borovyi I.M. et al., 1999; Cayli S.R. et al., 2001; Dusaj I.S. et al., 1990; Gervais D.A. et al., 2001; Kundra R. et al., 2001). Абсцессы брюшной полости относятся к тяжелым осложнениям абдоминальной хирургии, встречаются у 0,8-2 % оперированных и сопровождаются летальностью 10,5-26,1 % (Е.О.Непокойчицкий и соавт., 1988; Б.И.Альперович и соавт., 1993; В.Н.Барыков и соавт., 1994; J.Grab et al., 1989;
В основе традиционных, отработанных десятилетиями, принципов хирургического лечения абсцессов лежат три основных правила: адекватное вскрытие гнойного очага, качественная его санация с использованием методов химического и физического воздействия, и последующее дренирование остаточной полости. (В.С Савельев, и соавт., 1976, 1983, 2000,
B.Д.Федоров и соавт.,1974, 1991; В.И Булынин. с соавт., 1998; Б.И.Альперович и соавт., 1986; Д.П Чухриенко., Я.С Березницкий. 1977; Fry
D. Et al.,1980; Halasz NA, van Sonnenberg E., 1983). Накопленный опыт хирургического лечения абсцессов брюшной полости свидетельствует о том, что традиционные оперативные вмешательства приводят к различным осложнениям (В.Д.Федоров и соавт., 1991; Б.И.Альперович и соавт., 1993; М.М.Абакумов и соавт., 2001; А.А.Рогачев и соавт., 1999) и высокой летальности, составляющей, по данным перечисленных авторов, от 15,2% до 54%.
В последние годы в клиническую практику внедряются малоинвазивные технологии, в том числе и при лечении абсцессов брюшной полости (А.Д.Тимошин и соавт., 2003; М.М.Абакумов и соавт., 2001; А.А.Рогачев и соавт., 1999;; А.М.Дусмуратов и соавт., 1998; О.М.Курзанцева, 2000).
Интерес к лечению абсцессов брюшной полости под контролем ультразвукового сканирования обусловлен главным образом тем, что данный метод относительно прост, легко переносится больными, не требует общего обезболивания, позволяет добиться лучших результатов при меньших экономических затратах, а также избежать в большинстве случаев повторных оперативных вмешательств (А.С.Хряков, В.М.Куламихин, 1990; Е.М.Чацкис,
E.И.Свистунова, 1998; Е.А.Чижова, 1990; Б.С.Брискин и соавт., 1995; Н.М.Кузин и соавт., 1996).
Первый опыт малоинвазивных хирургических вмешательств при лечении абсцессов брюшной полости неоднозначен. Обращает на себя внимание разнообразие показаний к дренированию абсцессов, разноречивые оценки эффективности лечения, вариабельность технических подходов, малочисленность публикаций об осложнениях и неудачах, причинах их возникновения и путях профилактики. Все вышесказанное свидетельствует о несомненной актуальности проблемы малоинвазивного хирургического лечения абсцессов брюшной полости под ультразвуковым контролем в современной хирургической практике и диктует необходимость дальнейшего изучения перечисленных вопросов.
Цель исследования. Улучшение результатов лечения больных с абсцессами брюшной полости путем дифференцированного применения различных вариантов малоинвазивного хирургического лечения под ультразвуковым контролем.
1. Изучить ультразвуковую семиотику абсцессов брюшной полости и определить клиническую значимость основных сонографических симптомов.
2. Разработать алгоритм действий хирурга при абсцессах брюшной полости, определить показания и противопоказания к применению различных малоинвазивных хирургических вмешательств под ультрасонографическим контролем
3. Разработать оптимальные варианты малоинвазивного хирургического лечения абсцессов брюшной полости под ультразвуковым контролем в зависимости от локализации, размеров и ультрасонографических характеристик гнойника.
4. Изучить результаты лечения абсцессов брюшной полости с использованием различных малоинвазивных хирургических вмешательств и провести сравнительную оценку их эффективности.
5. Провести сравнительный анализ результатов лечения абсцессов брюшной полости с применением открытых и малоинвазивных хирургических вмешательств.
Изучена ультразвуковая семиотика экстраорганных абсцессов брюшной полости и определена клиническая значимость основных сонографических симптомов.
Разработаны оптимальные методы малоинвазивного хирургического лечения абсцессов брюшной полости под ультразвуковым контролем в зависимости от этиологии, локализации, размеров и ультрасонографических характеристик гнойника.
Выявлены причины и факторы риска неэффективности малоинвазивных операций у ряда больных, намечены пути профилактики осложнений. Проведен сравнительный анализ результатов лечения абсцессов брюшной полости с использованием малоинвазивных и открытых операций.
На основании полученных результатов определены показания и противопоказания к применению конкретных малоинвазивных вмешательств при абсцессах брюшной полости, разработан алгоритм тактики хирурга при этой сложной патологии.
Практическая значимость работы.
Усовершенствована методика ультрасонографического обследования больных с подозрением на наличие очага гнойной хирургической инфекции в брюшной полости. Даны конкретные практические рекомендации по применению различных методов малоинвазивного хирургического лечения абсцессов брюшной полости в зависимости от клинической картины заболевания и сонографических характеристик абсцессов.
Разработано оригинальное устройство для санации гнойных полостей, даны подробные инструкции по его применению.
Предложен алгоритм тактики хирурга при выявлении очагов гнойной хирургической инфекции в брюшной полости.
Разработан пункционно-видеоэндоскопический метод хирургического лечения гигантских (размером более 10 см) абсцессов, соединяющий в себе преимущества малоинвазивных хирургических вмешательств под контролем УЗИ и под видеоэндоскопическим контролем.
Определены показания и противопоказания к применению конкретных малоинвазивных вмешательств при абсцессах брюшной полости.
Путем дифференцированного применения различных вариантов малоинвазивного хирургического лечения под ультразвуковым контролем существенно улучшены результаты лечения абсцессов брюшной полости.
Внедрение результатов исследования в практику
Разработанный метод комбинированного малоинвазивного лечения ограниченных гнойных очагов внедрен в клиническую практику хирургических отделений ГУЗ «Воронежская областная клиническая больница №1».
Материалы диссертации используются на лекциях и практических занятиях кафедр хирургии №2 с травматологией и ортопедией ФПК и ППС, госпитальной хирургии ГОУ ВПО «Воронежская государственная медицинская академия им. Н.Н.Бурденко МЗ РФ».
По материалам диссертации получено положительное решение о выдаче патента на изобретение; опубликованы 6 статей, из них 4 в центральной печати.
Основные положения диссертационной работы доложены на заседании Воронежского областного научно-практического общества хирургов (Воронеж, 1999), областной научно-практической конференции специалистов по ультразвуковой диагностике и лечению (Воронеж, 2000), III съезде Российской ассоциации эндоскопической хирургии (Москва, 2000), научно-практической конференции: «Малоинвазивная хирургия» (Белгород, 2001), научно-практической конференции: «Медицина высоких технологий», посвященной 25-летию комплекса Воронежской областной клинической больницы (Воронеж, 2001), IV съезде Российской ассоциации эндоскопической хирургии (Москва, 2001), научно-практической конференции «Малоинвазивные технологии в абдоминальной хирургии» (Воронеж 2004).
Объем и структура диссертации.
Диссертация изложена на 146 страницах машинописного текста и состоит из введения, обзора литературы, главы, посвященной материалам и методам исследований, 4 глав собственных исследований, заключения, выводов, практических рекомендаций. Работа иллюстрирована 15 таблицами, 33 рисунками. Указатель литературы включает 256 источников, в том числе 193 отечественных и 63 иностранных авторов.
источник
 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота. Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.