Абсцесс и флегмона крыловидно-челюстного пространства
Относительно часто причиной гнойного поражения этого пространства являются воспалительные процессы в области нижних больших коренных зубов. Намного реже воспалительные заболевания крыловидно-челюстного пространства, верхнего его отдела возникают в результате распространения гноя от области верхних моляров. Иногда гнойный процесс проникает в крыловидно-челюстное пространство при абсцессе заднего отдела подъязычной области (из челюстно-язычного желобка), а также при прогрессирующей флегмоне подъязычной области, подчелюстного треугольника, дна полости рта.
Крыловидно-челюстное пространство ограничено снаружи ветвью нижней челюсти, изнутри — медиальной крыловидной мышцей, сверху — латеральной крыловидной мышцей, спереди — щечной мышцей, прикрепляющейся к hapbe pterygomandibularis. Сзади это пространство частично прикрыто околоушной слюнной железой.
Рыхлая клетчатка, выполняющая крыловидно-челюстное пространство, в различных местах сообщается с прилежащими клетчаточными промежутками: через щель вдоль заднего края медиальной крыловидной мышцы — с ретромандибулярным (позадинижнечелюстным) и передним отделами окологлоточного пространства, вверху — с височной, подвисочной и крылонебной ямками, внизу — с подчелюстной областью. Спереди в верхний отдел крыловидно-челюстного пространства, в промежутке между верхней челюстью и передним краем ветви нижней челюсти, проникает жировой комок щеки.
Картина заболевания при гнойном воспалительном процессе, локализующемся в крыловидно-челюстном пространстве, различна в зависимости от быстроты нарастания воспалительных явлений в объеме вовлеченных в процесс тканей. Иногда, особенно при абсцессе, все явления развиваются медленно и постепенно, на протяжении многих дней, ограничиваясь пределами крыловидно-челюстного пространства. Нередко гнойный процесс в течение 2—3 дней не только распространяется по всей клетчатке этого пространства, но и проникает в соседние области.
Местными признаками развивающегося заболевания являются прогрессирующее ограничение открывания рта, усиливающиеся болевые ощущения при глотании, увеличение и болезненность лимфатических узлов под углом нижней челюсти. В последующие
дни наряду с нарастанием перечисленных явлений вырисовываются небольшая отечность и болезненный инфильтрат под углом нижней челюсти. Находящиеся здесь лимфатические узлы как бы спаиваются друг с другом и окружающими тканями и прощупываются менее отчетливо. Может появиться и припухлость в нижнем отделе височной области.
При вялом течении процесса (а это иногда бывает в результате длительного применения антибиотиков) гнойный очаг как бы спускается книзу; при этом нам приходилось наблюдать появление ограниченного участка размягчения мягких тканей у угла нижней челюсти или несколько кнутри от него.
В преддверии рта при воспалительных процессах крыловидно-челюстного пространства изменений не обнаруживается. После медленного отведения нижней челюсти инструментом удается осмотреть, часто лишь с помощью лобного рефлектора, задние отделы полости рта. Здесь имеются гиперемия и отечность слизистой оболочки в области крыловидно-челюстной складки (plica pteriygomandibularis), а также передней дужки мягкого неба.
Хирургическое вмешательство при гнойных воспалительных заболеваниях крыловидно-челюстного пространства проводят со стороны рта или через кожу. Первый путь не позволяет широко вскрыть крыловидно-челюстное пространство и показан лишь при медленно развивающихся ограниченных гнойных очагах. Разрез длиной около 2 см проводят параллельно крыловидно-челюстной складке, несколько кнаружи от нее, через слизистую оболочку, проникая скальпелем на глубину 0,5—0,75 см. Если при этом не появляется гной, то в разрез вводят желобоватый зонд и, проникая им в крыловидно-челюстное пространство (придерживаясь того же направления, что и при проводниковом обезболивании у нижнечелюстного отверстия), раздвигают ткани, вскрывая гнойный очаг.
При флегмоне крыловидно-челюстного пространства, особенно в случаях бурного развития заболевания, показан разрез снаружи, в области угла нижней челюсти, как при флегмонах околоушно-жевательной области, но, достигнув скальпелем кости в области угла и основания нижней челюсти, отделяют нижний отдел медиальной крыловидной мышцы от кости и проникают тупым путем кверху на внутреннюю поверхность ветви нижней челюсти к участку скопления гноя.
источник
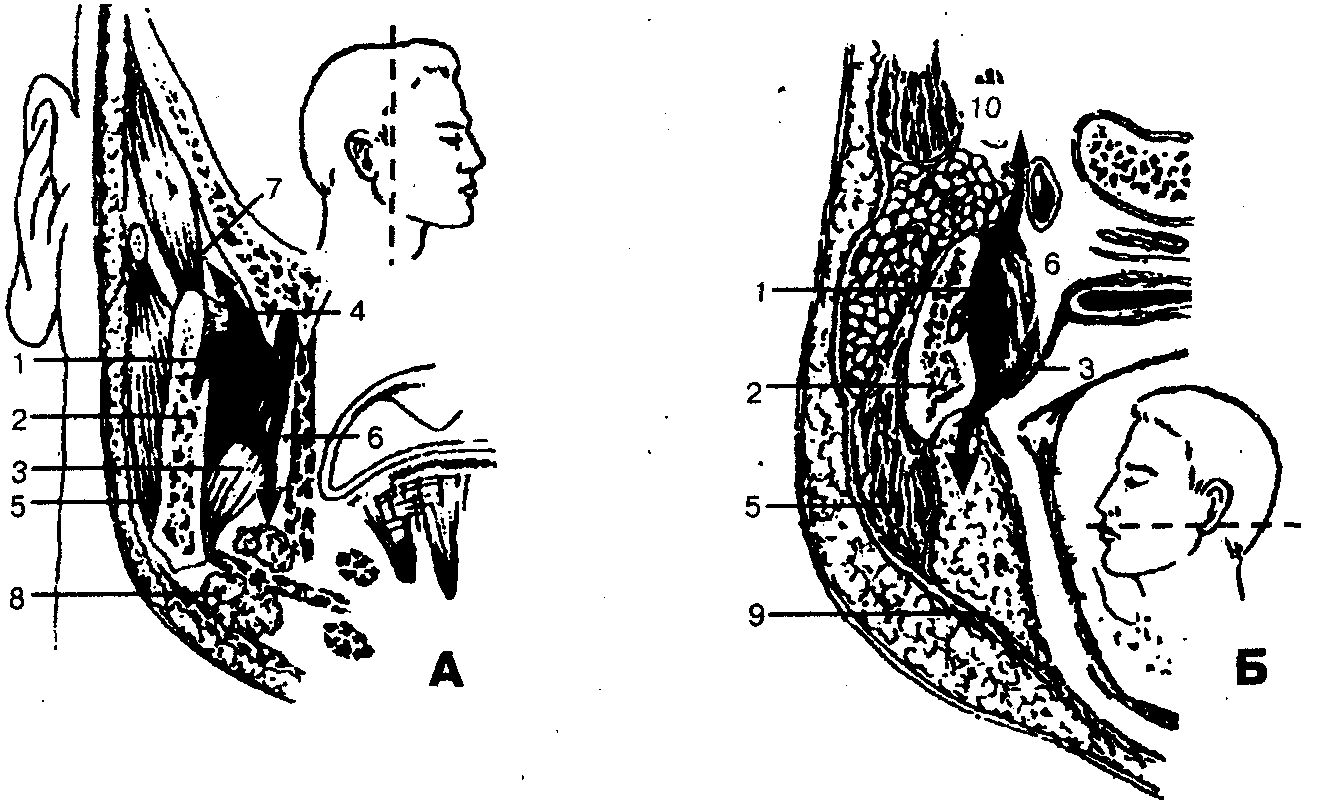
Границы. Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами (рис. 67). Оно имеет следующие границы: верхняя — латеральная крыловидная мышца (m. pterygoideus lateralis) и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти (m. pterygoideus medialis), наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae), внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов (raphe buccopharyngea).
По направлению кверху крыловидно-челюстное пространство непосредственно соединяется с межкрыловидным промежутком (между наружной и внутренней крыловидными мышцами), а затем продолжается в височно-крыловидный промежуток, находящийся между наружной поверхностью латеральной крыловидной мышцы и конечным отделом височной мышцы (у места прикрепления ее к венечному отростку нижней челюсти). Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области, с подвисочным клетчаточным пространством. По направлению кпереди клетчатка крыловидно-челюстного пространства соприкасается с жировым комком щеки (corpus adiposum buccae), отделяясь от последнего сравнительно тонкой фасциальной пластинкой. Таким образом, крыловидно-челюстное пространство не имеет замкнутых границ в задневерхнем и переднем отделах.
Через височно-крыловидный и межкрыловидный промежутки проходят верхнечелюстная артерия (a. maxillaris), и ее ветви (в частности, нижняя альвеолярная артерия — a. alveolaris inferior, которая проходит в нижнюю челюсть через canalis mandibulae), ветви нижнечелюстного нерва (n. alveolaris inferior и n. lingualis) и многочисленные вены, из которых формируется крыловидное венозное сплетение (plexus pterygoideus).
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних третьих моляров, в частности, при затрудненном прорезывании этих зубов, осложненном развитии перикоронарита, а также инфицирование во время выполнения проводниковой мандибулярной, торусальной анестезии (по М.М. Вейсбрему).
Характерные местные признаки абсцессов и флегмон крыловидно-челюстного пространства
Жалобы на боль в горле, усиливающуюся при открывании рта, жевании, глотании; ограничение открывания рта. Объективно. Лицо симметричное, кожные покровы обычной окраски. Открывание рта резко ограничено из-за воспалительной контрактуры внутренней крыловидной мышцы, может наблюдаться уменьшение амплитуды бокового перемещения нижней челюсти в «здоровую» сторону. Слизистая оболочка в области крыловидно-челюстной складки (plica pterygomandibularis) отечна, гиперемирована. Пальпация этой зоны вызывает боль.
Пути дальнейшего распространения инфекции
Окологлоточное, позадичелюстное пространства, щечная, поднижнечелюстная области, подвисочная и височная ямки (рис. 67).
Методика операции вскрытия абсцесса крыловидно-челюстного пространства внутриротовым доступом
При абсцессе крыловидно-челюстного пространства, нередко возникающего после проводниковой анестезии нижнего луночкового нерва вследствие нагноения гематомы, вскрытие гнойно-воспалительного очага обычно осуществляют внутриротовым доступом.
1. Обезболивание — местная инфильтрационная анестезия в области крыловидно-челюстной складки в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову на фоне премедикации.
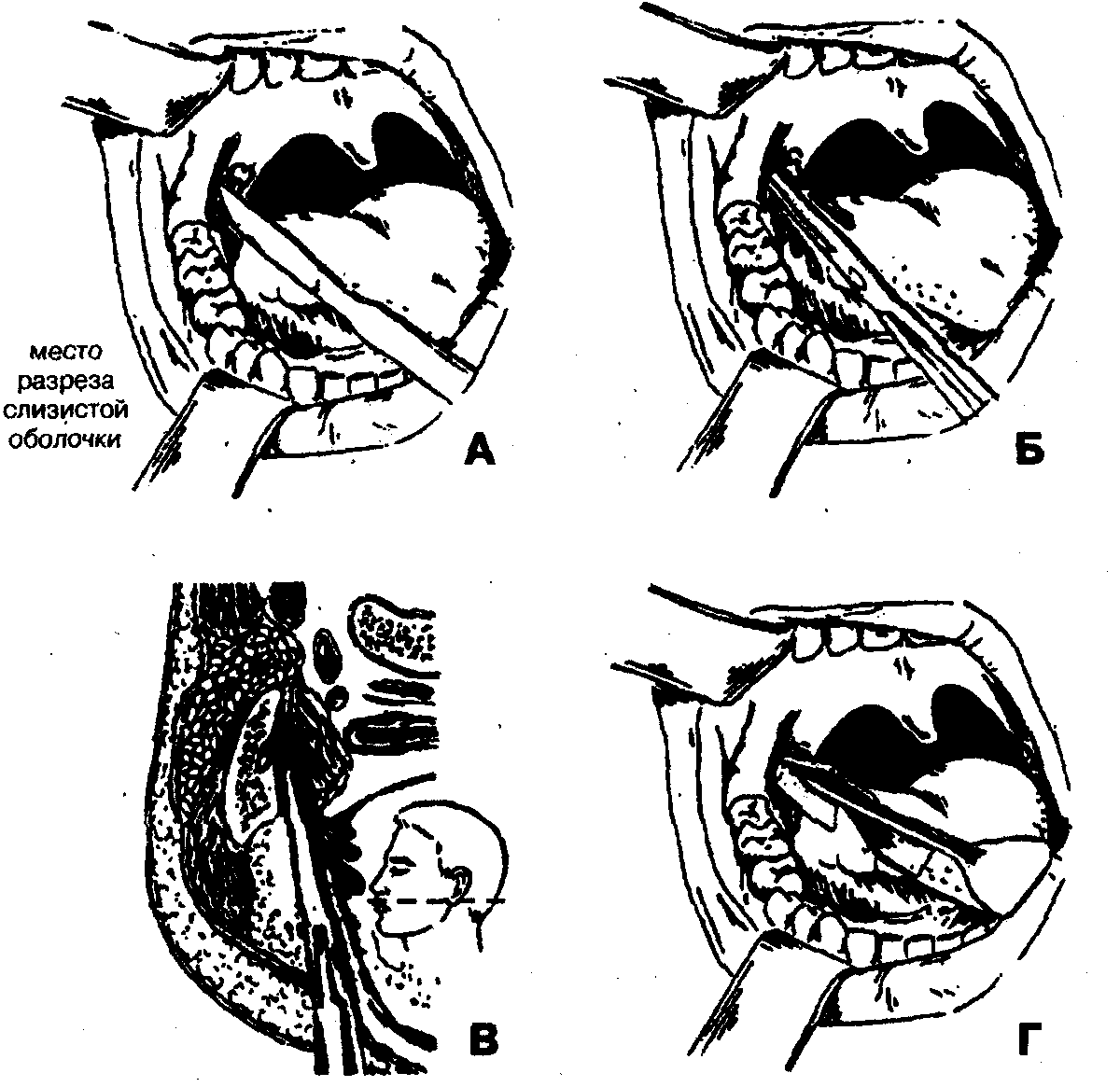
3. Разведение краев раны с расслоением подслизистого слоя клетчатки и межкрыловидной фасции при помощи кровоостанавливающего зажима (рис. 68, Б, В).
4. Вскрытие гнойного очага путем расслоения клетчатки крыловидно-челюстного пространства вдоль внутренней поверхности ветви нижней челюсти с помощью кровоостанавливающего зажима.
5. Введение через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки в крыловидно-челюстное пространство (рис. 68, Г). Для предупреждения смещения дренажа вглубь операционной раны его можно фиксировать швом к краю раны.
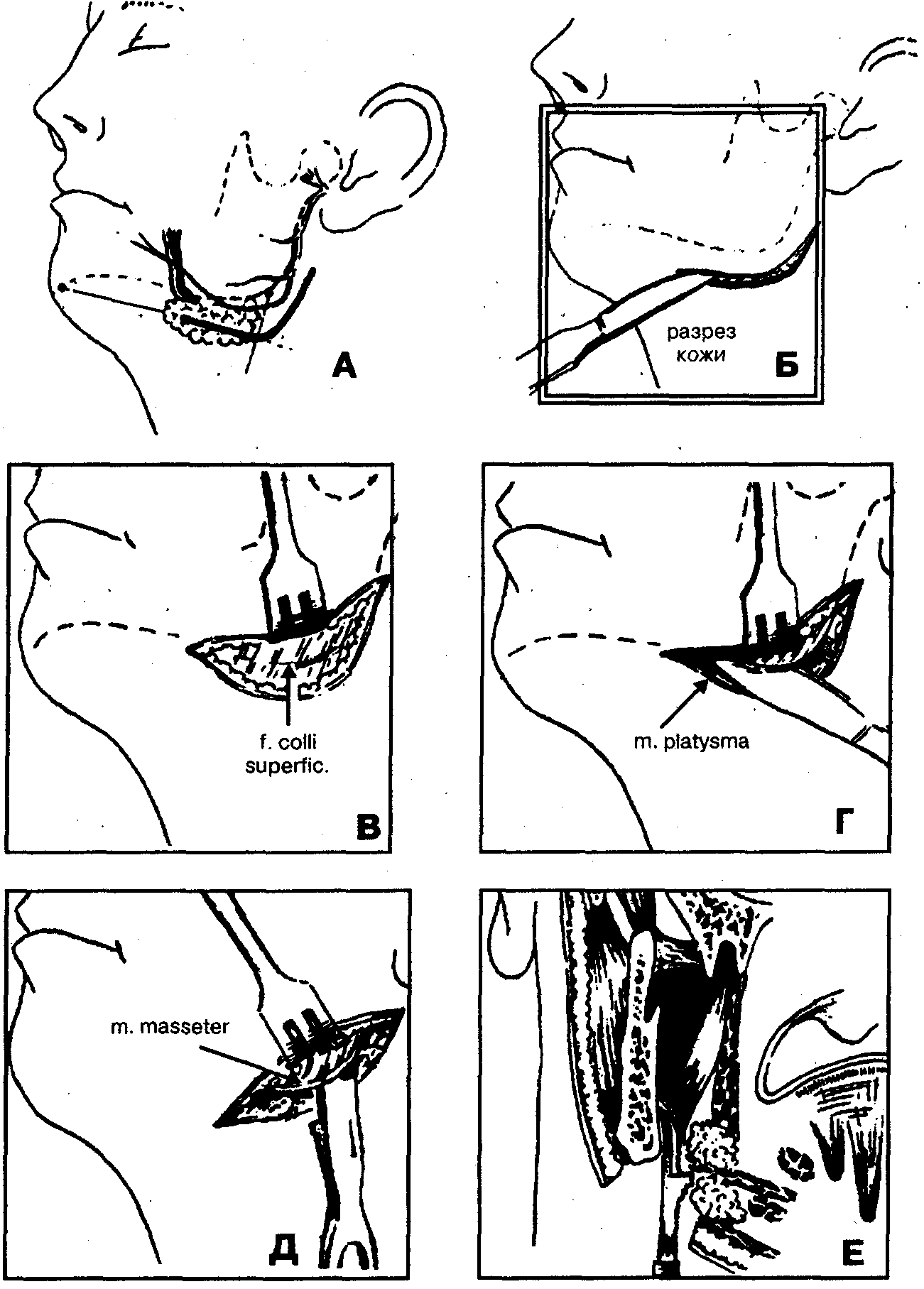
1. Обезболивание — наркоз (внутривенный, ингаляционный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, Уварову, А.В. Вишневскому на фоне премедикации.
2. Разрез кожи и подкожной клетчатки, окаймляющий угол нижней челюсти, отступя на 1,5-2 см книзу и кзади от края челюсти с целью предупреждения повреждения краевой ветви лицевого нерва (r. marginalis mandibulae) (рис. 69, А, Б).
3. Отслойка верхнего края раны от подкожной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц, марлевого тампона до появления в ране угла нижней челюсти (рис. 69, В). При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
Рис. 69. Основные этапы операции вскрытия флегмоны крыловидно-челюстного пространства наружным поднижнечелюстным доступом
4. Пересечение скальпелем подкожной мышцы шеи (m. platysma) в месте прикрепления ее к углу челюсти и части сухожилия внутренней крыловидной мышцы (m. pterygoideus medialis) в месте его прикрепления к нижней челюсти (рис. 69, Г). Гемостаз.
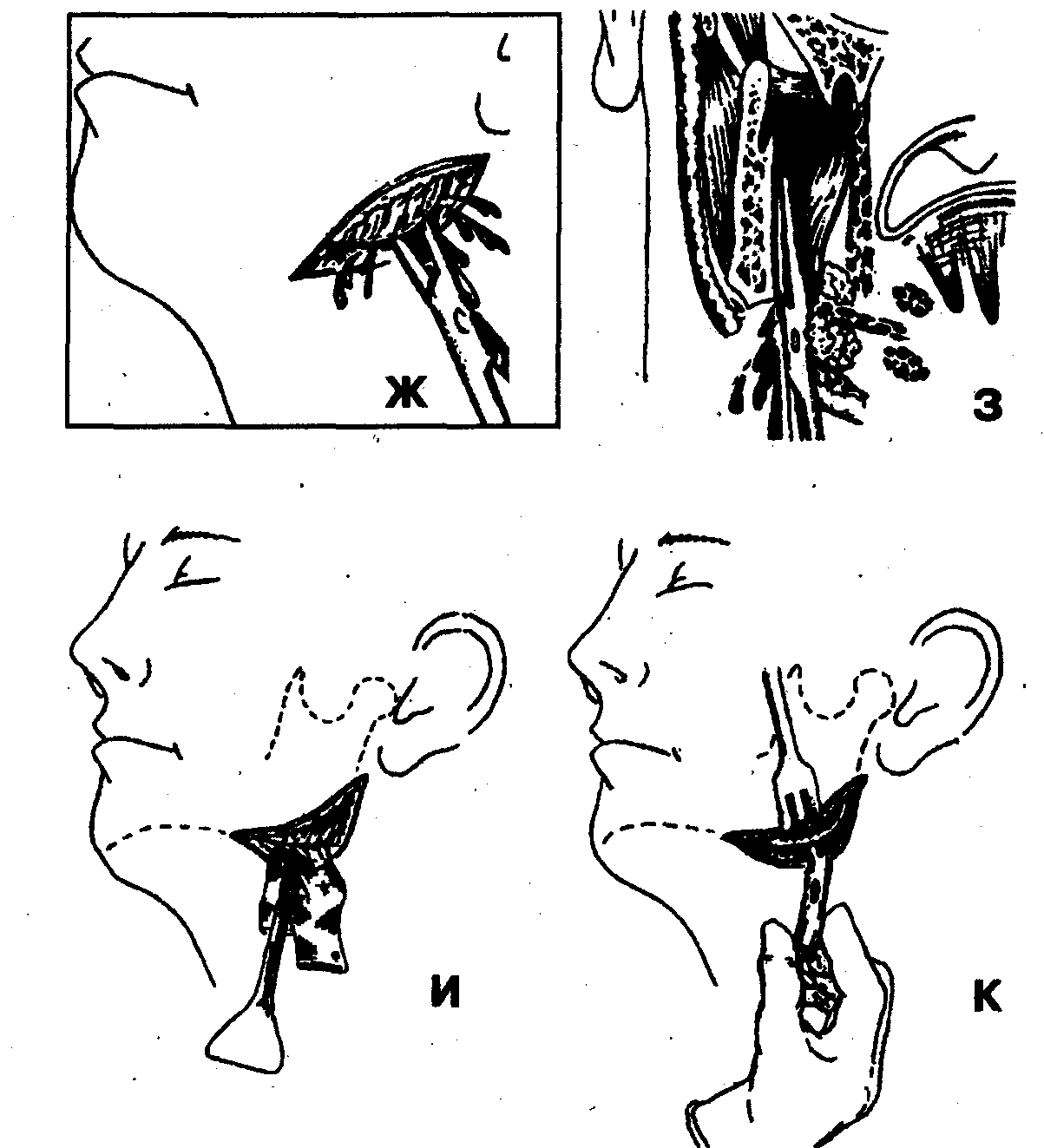
6. Вскрытие гнойного очага расслоением клетчатки крыловидно-челюстного пространства с помощью кровоостанавливающего зажима (рис. 69, Ж, З). Окончательный гемостаз.
7. Введение через операционную рану в крыловидно-челюстное пространство ленточного или трубчатого дренажа (рис. 69, И, К).
8. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатого дренажа — подключение аппаратуры (системы), обеспечивающей возможность проведения диализа и вакуумного дренирования раны без снятия повязки.
источник
Владельцы патента RU 2337638:
Изобретение относится к медицине, а именно к челюстно-лицевой хирургии, и может быть применено для оперативного лечения абсцессов и флегмон крыловидно-нижнечелюстного пространства. Производят разрез кожи в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти. Послойно рассекают мягкие ткани. Отсекают капсулу околоушной слюнной железы от кивательной мышцы. Смещают задненижний отдел околоушной слюнной железы кверху и кпереди. Обнажают задний край ветви нижней челюсти. Рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти. Смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы. Проводят эвакуацию гнойного отделяемого. Способ позволяет уменьшить риск развития послеоперационной контрактуры нижней челюсти, улучшить качество дренирования. 7 ил., 1 табл.
Изобретение относится к медицине, а именно к хирургической стоматологии и челюстно-лицевой хирургии, и может быть использовано при оперативном лечении абсцессов и флегмон крыловидно-нижнечелюстного пространства.
Существует способ оперативного лечения, при котором под общим обезболиванием проводят разрез, огибающий угол нижней челюсти, послойно рассекают ткани (кожу, подкожно-жировую клетчатку, платизму, собственную фасцию шеи), расслаивая ткани, доходят до угла нижней челюсти, с последующим отсечением по нижнему краю угла нижней челюсти сухожилия медиальной крыловидной мышцы, вскрытием гнойного очага и дренированием крыловидно-нижнечелюстного пространства [1].
Недостатком известного способа является травматичность операции и возможность повреждения краевой ветви лицевого нерва в переднем отделе раны, где она проходит в поднижнечелюстную область. Также в результате отсечения сухожилия медиальной крыловидной мышцы существует высокая вероятность развития длительной послеоперационной контрактуры нижней челюсти.
Задача изобретения: обеспечить качественное дренирование крыловидно-нижнечелюстного пространства, снизить риск повреждения краевой ветви лицевого нерва, не допустить развития послеоперационной контрактуры нижней челюсти.
Поставленную задачу решают за счет того, что проводят разрез кожи в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см, послойно рассекают мягкие ткани, отсекают капсулу околоушной слюнной железы от кивательной мышцы, смещают задненижний отдел околоушной слюнной железы кверху и кпереди, обнажают задний край ветви нижней челюсти, рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти, смещают медиальную крыловидную мышцу кнутри или частичного отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы, проводят эвакуацию гнойного отделяемого с последующей обработкой операционной раны растворами антисептиков и дренированием трубчатым и перчаточным дренажами.
Способ осуществляют следующим образом.
Под интубационным наркозом после двукратной обработки операционного поля проводят разрез в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см (фиг.1), при этом краевая ветвь лицевого нерва проходит над жевательной мышцей выше на 1,0-1,5 см от нижней точки угла нижней челюсти наклонно вниз в поднижнечелюстную область, то есть вне операционной раны, что предотвращает ее повреждение. Рассекают кожу, подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел околоушной слюнной железы вместе с капсулой отсекают от переднего края кивательной мышцы и околоушную слюнную железу приподнимают крючком кверху и кпереди. Обнажают задний край ветви нижней челюсти, после чего рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти (фиг.2, 5), смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие (фиг.6), расслаивая клетчаточное пространство между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы (фиг.3), сохраняя прикрепление в полном объеме или большей части медиальной крыловидной мышцы к нижней челюсти. Проводят эвакуацию гнойного отделяемого из крыловидно-нижнечелюстного пространства. Рану обильно промывают растворами антисептиков, дренируют трубчатым и перчаточным дренажами (фиг.4, 7), накладывают повязку с левомеколем.
Результаты лечения предлагаемым способом 12 пациентов с диагнозом «абсцесс и флегмона крыловидно-нижнечелюстного пространства», показали, что в послеоперационном периоде у всех больных отсутствовали признаки повреждения краевой ветви лицевого нерва, отмечался хороший отток гнойного экссудата в повязку, быстрое очищение раны и уменьшение воспалительного инфильтрата. В результате чего дренирование раны прекращали через 5-6 дней после оперативного лечения, а вторичные швы при необходимости накладывали в среднем на 6-7 сутки после вскрытия флегмоны. Для профилактики задержки сукровичного экссудата и повторного нагноения раны на сутки между швами оставляли тонкий перчаточный дренаж. Благодаря сохранению прикрепления большей части медиальной крыловидной мышцы к нижней челюсти было установлено более быстрое восстановление функции жевания и отсутствие контрактуры нижней челюсти у данных пациентов.
У всех больных были получены положительные результаты лечения, а сроки госпитализации составили в основном от 7 до 8 дней (табл.1). В дальнейшем пациенты были выписаны на амбулаторное долечивание у стоматолога-хирурга по месту жительства.
У 15 пациентов контрольной группы с абсцессами и флегмонами крыловидно-нижнечелюстного пространства оперативное лечение проводили по общепринятой методике [1].
В послеоперационном периоде у данной группы больных отмечался более выраженный послеоперационный отек мягких тканей, раны очищались медленнее, дренирование продолжали 8-9 дней, а вторичные швы накладывали через 9-10 дней после вскрытия абсцесса или флегмоны. Кроме этого у всех больных контрольной группы в послеоперационном периоде отмечалось стойкое и длительное ограничение открывания рта и нарушение функции жевания и пережевывания пищи, которое не устранялось даже интенсивной механотерапией. У трех пациентов контрольной группы имелись признаки повреждения краевой ветви лицевого нерва, что потребовало дополнительного лечения у невропатолога. У одного пациента контрольной группы произошло дальнейшее распространение гнойного процесса в клетчаточные пространства дна полости рта, что также потребовало повторного экстренного оперативного вмешательства. Сроки госпитализации пациентов контрольной группы составляли от 10 до 12 дней (табл.1).
| Таблица 1 | ||||||
| Группы больных | Всего пациентов | Сроки очищения раны (дней) | Сроки наложения вторичных швов (дней) | Сроки госпитализации (дней) | Признаки повреждения краевой ветви лицевого нерва | |
| Основная | Абсцессы | 2 | 5 | 6-7 | 7 | — |
| Флегмоны | 10 | 6 | 7-8 | 8 | — | |
| Контрольная | Абсцессы | 3 | 8 | 9 | 10 | 1 |
| Флегмоны | 12 | 9 | 10 | 12 | 2 |
Клинический пример 1. Пациент К., 22 лет, № истории 189, был доставлен бригадой скорой помощи в отделение челюстно-лицевой хирургии Городской клинической больницы №6 10 января 2007 года. Больной предъявлял жалобы на болезненный отек мягких тканей лица справа, самопроизвольные боли в области нижней челюсти справа, сильные боли при глотании, высокую температуру тела, ограниченное открывание рта, слабость, недомогание, потливость, невозможность приема и пережевывания пищи.
Из анамнеза установлено, что у больного 07.01.2007 г. после переохлаждения заболел разрушенный 48 зуб, который раньше не лечил и который медленно разрушался. Вечером 08.01.2007 г. появился отек в области нижней челюсти справа и боли при глотании. 09.01.2007 г. обратился в поликлинику по месту жительства, где было произведено удаление 48 зуба. Утром 10.01.2007 г. отек резко увеличился, появились вышеперечисленные жалобы. Вечером 10.01.2007 г. больной обратился в скорую помощь, после чего был доставлен в ГКБ №6.
При внешнем осмотре больного определялось нарушение конфигурации лица за счет резко болезненного при пальпации инфильтрата и отека мягких тканей в задних отделах правой поднижнечелюстной области. Кожа в этой области напряжена, гиперемирована, в складку не собиралась. Рот открывался ограниченно до 1,5 см. В полости рта определяется отек и гиперемия правой крыловидной складки. Лунка удаленного 48 зуба под сгустком. На рентгенографии нижней челюсти справа фрактуры корней 48 зуба нет, зуб удален ранее полностью.
| О | О | П | П | О | |||||||||||
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 |
| О | О | О | О | ||||||||||||
| где О — отсутствует зуб, П — пломба, R — корень. |
Больному был поставлен диагноз: одонтогенная флегмона правого крыловидно-нижнечелюстного пространства. Оперативное лечение данного больного осуществляли предлагаемым способом: под интубационным наркозом, после двукратной обработки операционного поля произвели разрез кожи в правой зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,5 см и книзу на 3,0 см. Рассекли подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел правой околоушной слюнной железы вместе с капсулой отсекли от переднего края правой кивательной мышцы и железу приподняли крючком кверху и кпереди. Обнажили задний край ветви нижней челюсти справа, после чего рассекли по заднему внутреннему краю ветви нижней челюсти на длину 10 мм сухожилие правой медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти справа. Сместили правую медиальную крыловидную мышцу кнутри, расслоили клетчаточное пространство между внутренней поверхностью ветви нижней челюсти, справа и наружной поверхностью правой медиальной крыловидной мышцы, сохраняя прикрепление большей части правой медиальной крыловидной мышцы к нижней челюсти справа. Провели эвакуацию гнойного отделяемого из правого крыловидно-нижнечелюстного пространства. После чего рану обильно промыли растворами антисептиков, задренировали трубчатым и перчаточным дренажами, наложили повязку с левомеколем. Гной из раны отправили на бактериологическое исследование.
Сразу после операции больной был переведен в отделение челюстно-лицевой хирургии.
В послеоперационном периоде у больного отсутствовали признаки повреждения краевой ветви лицевого нерва. Местно отмечалась вертикальная рана по заднему внутреннему краю ветви нижней челюсти, обеспечивающая хороший отток гнойного экссудата в повязку и ее быстрое очищение. Имелось ограниченное открывание рта до 1,0 см, но после проведения механотерапии рот открывался на 3,0 см, функция жевания восстанавливалась. Благодаря хорошему оттоку дренирование раны прекратили через 5 дней, а вторичные швы наложили на 7 день после вскрытия флегмоны. Между швами на сутки оставили тонкий перчаточный дренаж, наложили полуспиртовую повязку. Сроки госпитализации составили 8 дней. В дальнейшем больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства, рекомендовано дальше продолжать механотерапию.
Контрольный осмотр больного через 8 дней после выписки из стационара показал, что особых жалоб пациент не предъявляет. При внешнем осмотре отека и инфильтрата мягких тканей правой поднижнечелюстной области нет. Рот открывает на 4,0 см, нарушения функции жевания и пережевывания пищи нет. Местно: рана зажила первичным натяжением, больному сняты операционные швы, рекомендовано приступил к труду.
Клинический пример 2. Пациент И., 28 лет, № истории 2016, самостоятельно обратился с направлением из поликлиники в отделение челюстно-лицевой хирургии Городской клинической больницы №6 19 мая 2007 года. Больной предъявлял жалобы на болезненный отек мягких тканей лица слева, самопроизвольные боли, ограниченное открывание рта, боли при глотании, невозможность приема и пищи, высокую температуру тела, слабость, недомогание, потливость.
Из анамнеза установлено, что у больного 15.05.2007 г. после переохлаждения заболел разрушенный 36 зуб, который раньше неоднократно лечил. 16.05.2007 г. обратился в стоматологическую поликлинику по месту жительство, где произведено удаление 36 зуба, вскрыт абсцесс правого челюстно-язычного желобка, назначена антибактериальная терапия, полоскания в полости рта растворами антисептиков. Вечером после проведенного лечения появился незначительный отек в области нижней челюсти слева, боли при глотании, ограниченное открывание рта. 17.05.2007 г. повторно обратился в поликлинику, где рану промыли, поставили дренаж. 18.05.2007 г. отек в области лица резко увеличился, появилась высокая температура тела, сильные боли при глотании. Утром 19.05.2007 г. отек еще больше увеличился, появились вышеперечисленные жалобы, больной повторно обратился в стоматологическую поликлинику по месту жительства, откуда направлен для лечения в стационар.
При внешнем осмотре определялось нарушение конфигурации лица за счет резко болезненного при пальпации инфильтрата и отека мягких тканей в задних отделах левой поднижнечелюстной области, кожа в этой области напряжена, гиперемирована, в складку не собирается. Рот открывался ограниченно до 1,0 см. В полости рта лунка удаленного 36 зуба под сгустком. Отмечается отек и гиперемия левой крыловидной складки и правого челюстно-язычного желобка. В области лунки удаленного 36 зуба с язычной стороны имеется рана длиной до 1,0 см, в ране дренаж, из раны скудное отделяемое. На контрольной рентгенографии 36 зуб удален полностью.
| О | П | О | |||||||||||||
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 |
| О | П | О | П | О | |||||||||||
| где О — отсутствует зуб, П — пломба, R — корень. |
Больному был поставлен диагноз: одонтогенный абсцесс левого крыловидно-нижнечелюстного пространства, левого челюстно-язычного желобка. Оперативное лечение данного больного осуществляли предлагаемым способом: под интубационным наркозом после двукратной обработки операционного поля произвели разрез кожи в левой зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,5 см и книзу на 3,0 см. Рассекли подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел левой околоушной слюнной железы вместе с капсулой отсекли от переднего края левой кивательной мышцы и железу приподняли крючком кверху и кпереди. Обнажили задний край ветви нижней челюсти слева, после чего рассекли по заднему внутреннему краю ветви нижней челюсти слева на длину 10 мм сухожилие левой медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти слева. Сместили левую медиальную крыловидную мышцу кнутри, расслоили клетчаточное пространство между внутренней поверхностью ветви нижней челюсти слева и наружной поверхностью левой медиальной крыловидной мышцы, сохраняя прикрепление большей части левой медиальной крыловидной мышцы к нижней челюсти. Провели эвакуацию гнойного отделяемого из левого крыловидно-нижнечелюстного пространства. После чего рану обильно промыли растворами антисептиков, задренировали трубчатым и перчаточным дренажами, наложили повязку с левомеколем. Гной из раны отправили на бактериологическое исследование. Дополнительно провели ревизию раны в полости рта, промыли растворами антисептиков, поставили более широкий дренаж.
Сразу после операции больной был переведен в отделение челюстно-лицевой хирургии.
В послеоперационном периоде у больного отсутствовали признаки повреждения краевой ветви лицевого нерва. Местно отмечалась вертикальная рана по заднему внутреннему краю ветви нижней челюсти слева, обеспечивающая хороший отток гнойного экссудата в повязку и ее быстрое очищение. Болевые ощущения у пациента при неорбходимости купировались назначением обезболивающих препаратов. В первые три дня после оперативного лечения отмечалось ограниченное открывание рта до 1,0 см, но после трехдневного проведения механотерапии рот открывался на 3,5 см, функция жевания восстанавливалась. Благодаря хорошему оттоку дренирование ран прекратили через 6 дней, а вторичные швы наложили через 7 дней после вскрытия абсцесса. Между швами на сутки оставили тонкий перчаточный дренаж, наложили полуспиртовую повязку. Сроки госпитализации составили 8 дней. В дальнейшем больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства, рекомендовано дальше продолжать механотерапию.
Контрольный осмотр больного через 10 дней после выписки из стационара показал, что особых жалоб пациент не предъявляет. При внешнем осмотре отека и инфильтрата мягких тканей левой поднижнечелюстной области нет. Рот открывает на 4,5 см, нарушения функции жевания и пережевывания пищи нет. Местно: рана зажила первичным натяжением, операционные швы сняты в поликлинике. Больной приступил к труду.
Достоинства предлагаемого способа заключаются в исключении возможности повреждения краевой ветви лицевого нерва, в хорошем оттоке гнойного экссудата из крыловидно-нижнечелюстного пространства, при этом снижается риск дальнейшего распространения гнойно-инфекционного процесса в клетчаточные пространства дна полости рта и шеи. Благодаря сохранению прикрепления большей части медиальной крыловидной мышцы к нижней челюсти отмечается более быстрое восстановление функции жевания у пациентов и отсутствие контрактуры нижней челюсти, что позволяет проводить полную реабилитацию пациентов в более ранние сроки.
1. Робустова Т.Г. «Хирургическая стоматология» М., 2003. — 504 с.
Способ оперативного лечения абсцессов и флегмон крыловидно-нижнечелюстного пространства, заключающийся в том, что разрез кожи проводят в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см, послойно рассекают мягкие ткани, отсекают капсулу околоушной слюнной железы от кивательной мышцы, смещают задненижний отдел околоушной слюнной железы кверху и кпереди, обнажают задний край ветви нижней челюсти, рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти, смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы, проводят эвакуацию гнойного отделяемого с последующей обработкой операционной раны растворами антисептиков и дренированием трубчатым и перчаточным дренажами.
источник
Границами крыловидно-нижнечелюстного пространства являются : снаружи — внутренняя поверхность ветви нижней челюсти и нижний отдел височной мышцы; внутри, сзади и снизу -наружная поверхность медиальной крыловидной мышцы; сверху — наружная крыловидная мышца; спереди — крылочелюстной шов, к которому прикрепляется щечная мышца. Крыловидно-нижнечелюстное пространство сообщается с позадичелюстной, подвисочной и крылонёбной ямками, щечной областью, окологлоточным пространством и может переходить на наружную поверхность ветви нижней челюсти.
Основными источниками инфицирования являются патологический процесс в нижних зубах мудрости, а также осложнения после проведения проводниковой анестезии нижнего луночкового нерва. Воспалительный процесс может распространяться в эту область по протяжению и из других клетчаточных пространств.Очаги одонтогенной инфекции проникают в область нижних тре-
тьих моляров при затрудненном прорезывании этих зубов, ослож-
неном развитием перикоронита, а также при инфицировании во
время выполнения проводниковой мандибулярной, торусальной (по
Клиника. Местными признаками развития воспалительного процесса является прогрессирующее ограничение открывания рта, усиливающаяся боль при глотании, парестезия соответствующей половины губы и подбородка. При осмотре больного припухлость лица обычно не определяется. Цвет кожи не изменен, она легко собирается в складку. Подтверждением диагноза является наличие болевой точки на внутренней поверхности угла нижней челюсти в области прикрепления к кости сухожилия медиальной крыловидной мышцы. Надавливание на эту точку вызывает сильную боль в проекции крыловидно- нижнечелюстного пространства. Боковые движения нижней челюсти в «здоровую» сторону ограничены из-за воспалительной контрактуры наружной крыловидной мышцы. Открывание рта резко ограничено. Имеется инфильтрация и гиперемия в области крылочелюстной складки, пальпация в этом месте вызывает резкую боль. Абсцессы и флегмоны крыловидно- нижнечелюстного пространства сопровождаются выраженной интоксикацией организма больного.
Жалобы на боль в горле, усиливающуюся при открывании рта, жевании, глотании; выраженное ограничение открывания рта. Объективное обследование. Лицо симметричное, кожные покро-вы обычной окраски. Открывание рта резко ограничено из-за вос-палительной контрактуры внутренней крыловидной мышцы. Мож-но наблюдать уменьшение бокового перемещения нижней челюсти в здоровую сторону. Слизистая оболочка в области крыловидно-че люстной складки (plica pterygomandibularis) отечная, гиперемиро-ванная. Пальпация этой зоны вызывает боль.
Пути дальнейшего распространения инфекции
Окологлоточное, позадичелюстное пространство, щечная, под-нижнечелюстная область, подвисочная и височная ямка.
Методика вскрытия абсцесса крыловидно-челюстного пространства внутриротовым доступом
При абсцессе крыловидно-челюстного пространства, нередко возникающего после проводниковой анестезии нижнего альвео лярного нерва вследствие нагноения гематомы, вскрытие гной но-воспалительного очага можно осуществить внутриротовым до ступом.
1.Обезболивание — местная инфильтрационная анестезия в об ласти крыловидно-челюстной складки в сочетании с проводнико вой анестезией по Берше-Дубову, Уварову.
2. Проводят разрез слизистой оболочки вдоль наружного края кры ловидно-челюстной складки длиной около 2,5-3 см (см. рис. 10-18, а).
3. Кровоостанавливающим зажимом «москит» расслаивают меж-крыловидную фасцию и, продвигаясь вдоль внутренней поверхнос ти ветви нижней челюсти, вскрывают гнойно-воспалительный очаг, эвакуируют гной и вводят дренаж
Лечение. Хирургическое вмешательство при гнойно-воспалительных процессах крыловидно-нижнечелюстного пространства проводят как со стороны полости рта, так и со стороны кожных покровов. При ограниченных гнойных очагах в верхнем отделе этого пространства разрез делают со стороны полости рта по слизистой оболочке крылочелюстной складки. Чаще приходится выполнять внеротовой разрез (длиной 5-6 см), окаймляя при этом угол нижней челюсти и продолжая его в поднижнечелюстную область. Послойно рассекают кожу, подкожную клетчатку, поверхностный листок собственной фасции шеи, а затем скальпелем отсекают часть сухожилия медиальной крыловидной мышцы и тупо проникают к гнойному очагу. Дренирование раны осуществляют активным сдвоенным трубчатым дренажем.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 23.
Дата добавления: 2018-11-11 ; просмотров: 334 | Нарушение авторских прав
источник
Возможны различные варианты сочетанного поражения гнойно-воспалительным процессом клетчаточных пространств этой области.
Клинические признаки болезни складываются из проявлений гнойно-воспалительного процесса при изолированной локализации их в определенных клетчаточных пространствах.
Состояние больных тяжелое. Выраженные местные проявления сочетаются в различных вариантах. Отмечают резкую боль в околоушной области, любые движения челюстью, открывание рта, жевание, глотание усиливают ее. Определяют выраженную припухлость этой области, отек и инфильтрат могут занимать всю щеку, позадичелюстную область. Кожа над инфильтратом изменена при вовлечении подкожного клетчаточного пространства. Инфильтрат занимает всю околоушно-жевательную область.
При поверхностной флегмоне в сочетании с поражением других клетчаточных пространств может определяться флюктуация. Открывание рта, жевание, боковые смещения нижней челюсти при закрытом рте вызывают усиление болей в околоушно-жевательной области.
Первичным источником распространенной флегмоны околоушно-жевательной области может быть гнойный паротит. В таких случаях из выводного протока железь выделяется гной или мутная слюна. При интактной околоушной железе из протока выделяется светлая слюна, но ее количество уменьшено из-за реактивного отека ткани железы.
В определении локализации, распространенности гнойно-воспалительного процесса в околоушно-жевательной области определенную роль играет УЗИ.
Распространенные флегмоны клетчаточных пространств сопровождаются быстро прогрессирующим тяжелым общим состоянием больных с ранним развитием синдрома системной воспалительной реакции, полиорганной недостаточности.
При распространенной флегмоне околоушно-жевательной области хирургическое вмешательство предусматривает одновременное вскрытие и дренирование всех клетчаточных пространств. Оперативное вмешательство начинают со вскрытия подкожного клетчаточного пространства из разреза, окаймляющего угол нижней челюсти, и тупым путем вскрывают подкожную флегмону. Затем через этот разрез рассекают paroticka и вскрывают клетчаточное пространство — ложе околоушной железы (подфасциальное клетчаточное пространство).
Это второй этап операции. Через ложе железы проводят ревизию позадичелюстной ямки. При признаках поражения подмассетерного клетчаточного пространства (выраженное нарушение жевания, резко затрудненное открывание рта) из этого же разреза пересекают сухожилие жевательной мышцы и, отслоив ее распатором, проникают в подмассетерное клетчаточное пространство.
Далее разрез выполняют параллельно нижнему краю скулов о дуги и, тупо отслаивая подкожную клетчатку по направлению к нижней ране, формируют поверхностный тоннель, соединяющий обе раны Через верхнюю рану рассекают околоушно-жевательную фасцию и по направлению к нижней ране формируют подфасциальный тоннель.
Заключительный этап операции — дренирование вскрытых клетчаточных пространств: один сквозной дренаж располагается в подкожной клетчатке, второй — в подфасциальном пространстве. Кроме этого, через нижний разрез вводят отдельные дренажи в позадичелюстную ямку и в подмышечное пространство. Такой вариант оперативного вмешательства обеспечивает вскрытие и адекватное дренирование всех клетчаточных пространств околоушно-жевательной области.
Флегмона крыловидно-челюстного пространства одонтогенной природы осложняет поражения нижних третьих моляров. Из крыловидно-челюстного пространства возможно проникновение инфекции в щечное, подвисочное, позадичелюстное, окологлоточное клетчаточные пространства.
Основные проявления болезни — боль в горле, ограничение открывания рта. Боль усиливается при жевании, глотании. Из-за вовлечения в воспалительный процесс внутренней крыловидной мышцы ограничено смещение нижней челюсти в здоровую сторону, открывание рта затруднено. На лице никаких изменений не определяется, а при осмотре полости рта выявляют отечность и гиперемию слизистой оболочки в области крыловидно-челюстной складки. Пальпация тканей в этой области болезненна.
Для вскрытия абсцесса крыловидно-челюстного пространства используют внутриротовой доступ. Разрез слизистой оболочки длиной 2,5—3,0 см проводят вдоль наружного края крыловидно-челюстной складки и затем тупым путем, продвигая сомкнутый кровоостанавливающий зажим вдоль внутренней поверхности ветви нижней челюсти, проникают в клетчаточное пространство и вскрывают гнойник.
При обширных гнойных процессах, гнилостной флегмоне, которая разрушает межкрыловидный апоневроз, гной может проникнуть в верхний отдел крыловидно-челюстного пространства. Продвигаясь инструментом или пальцем кверху, следует придерживаться внутренней поверхности венечного отростка нижней челюсти.
Флегмону верхнего отдела крыловидно-челюстного пространства можно вскрыть наружным разрезом через щеку по линии, идущей от мочки уха к углу рта. Рассекают кожу, подкожную клетчатку, фасциальную капсулу, жировую подушку Биша и через нее проникают пальцем в крыловидно-челюстное пространство. При этом следует ориентироваться на внутреннюю поверхность венечного отростка нижней челюсти.
источник
| Название | Крыловидно – нижнечелюстное пространство Границы |
| Дата публикации | 15.06.2013 |
| Размер | 69.24 Kb. |
| Тип | Документы |
www.userdocs.ru > Медицина > Документы
| Крыловидно – нижнечелюстное пространство Границы:
от крыловидной ямки крыловидного отростка до крыловидной бугристости нижней челюсти. Поднимает нижнюю челюсть.
верхняя головка на верхнечелюстной поверхности и подвисочном гребне клиновидной кости; нижняя на наружной стороне латеральной пластинки крыловидного отростка клиновидной кости; головки объединяются и прикрепляются к шейке суставного отростка нижней челюсти, суставной капсуле и суставному диску ВНЧС Поворачивает нижнюю челюсть в противоположную сторону. При двустороннем сокращении выдвигает нижнюю челюсть вперед.
начинается на нижней части переднего края ветви нижней челюсти, латеральной стороне верхнечелюстной кости и нижней челюсти и на передней части крыло-нижнечелюстного шва. Тянет угол рта кзади, прижимает щеку к зубам. Щечно-глоточная фасция покрывает шеечную мышцу, срастается с фасцией медиальной крыловидной мышцы и с боковой стенкой глотки. Участок этой фасции между крючком крыловидного отростка клиновидной кости вверху и нижней челюстью внизу – крыловидно- нижнечелюстной шов.
покрыта капсулой; Выводной проток вперед по наружной стороне жевательной мышцы, ниже скуловой дуги, прободает щечную мышцу и открывается сосочком в полость рта на уровне второго верхнего моляра Сообщение с другими клетчаточными пространствами
через щель вдоль заднего края медиальной крыловидной мышцы
Инфекция может проникать по протяжению из этих пространств либо распространяться из крыловидно-нижнечелюстного в эти пространства. Анатомические образования
выходит через овальное отверстие смешанный двигательные ветви: жевательный нерв, глубокие височные нервы к височной мышце, латеральный и медиальный крыловидные ветви; нерв мышцы, напрягающей барабанную перепонку; нерв мышцы, напрягающей небную занавеску чувствительные ветви: менингиальная ветвь, щечный к слизистой щеки, ушно-височный к околоушной слюнной железе, язычный, нижний альвеолярный нерв
имеет челюстной, крыловидный и крыловидно-небный отделы в крыловидном отделе отдает жевательную артерию к одноименной мышце, передняя и задняя глубокие височные артерии к височной мышце, крыловидные ветви к крыловидным мышцам, щечную артерию к одноименной мышце и слизистой щеки, задняя верхняя альвеолярная артерия, отдающая зубные ветви к зубам, околозубные ветви к деснам и ветви к слизистой верхнечелюстной пазухе
в него впадают средние менингиальные вены, вены околоушной железы, барабанные вены, шило-сосцевидная вена, передние ушные вены, вена крыловидного канала, глубокие височные вены. От крыловидного сплетения кровь впадает в верхнечелюстную а затем в занижнечелюстную вену Источник инфицирования
Осмотр: отсутствует или присутствует небольшая припухлость в заднем отделе поднижнечелюстной области за счет отека, кожа не изменена, легко собирается в складку. Поднижнечелюстные лимфатические узлы увеличены, болезненны. В полости рта: слизистая гиперемирована, отечна, в области крыловидно-нижнечелюстной складки болезненный инфильтрат
Осмотр: присутствует отечность и болезненный инфильтрат под углом нижней челюсти. Поднижнечелюстные лимфатические узлы увеличены, болезненны, спаяны. Контрактура III — IV степени. В полости рта: слизистая гиперемирована, отечна в области крыловидно-нижнечелюстной складки и небно-язычной дужки. ^ Лечение
Под местной анестезией с премедикацией делают разрез слизистой на всю длину инфильтрата параллельно крыловидно-нижнечелюстной складки несколько кнаружи от нее. Тупым путем с помощью кровоостанавливающего зажима пеан, Бильрот, москит расслаивают ткани, получают гной
Под местной анестезией с премедикацией делают разрез в задненижнем отделе подчелюстной области, окаймляя угол нижней челюсти на всю длину инфильтрата. Рассекают кожу, подкожную клетчатку, поверхностный листок собственной фасции шеи, отсекают волокна медиальной крыловидной мышцы. Тупым путем с помощью кровоостанавливающего зажима пеан, Бильрот, москит расслаивают ткани, получают гной протеолитическими ферментами: трипсин, химотрипсин (25—50 мг препарата растворяют в 10—50 мл 0,25%-ного раствора новокаина) На кожу – хлорвиниловая перфорированная трубка или полутрубка
Цефаклор по 0,25 г 3 раза в сутки. При необходимости суточная доза препарата может быть увеличена до 4 г Цефиксим по 0,2 г 2 раза в сутки Цефепим по 1г в/в или в/м 2 раза в сутки
кларитин по 10 мг (1 табл.) 1 раз в день Эриус по 5 мг/сут.
Окологлоточное клетчаточное пространство
От шиловидного отростка отходит риоланов пучок, состоящий из шило-подъязычной, шилоязычной и шилоглоточной мышц, который совместно с фасциями этих мышц образуют диафрагму Жонеско, разделяющую окологлоточное пространство на передний и задний отделы. источник 5) отек и гиперемия крыловидно-челюстной складки Флегмону крыловидно-челюстного пространства Необходимо дифференцировать 3) с паратонзиллярным абсцессом В день обращения при флегмоне крыловидно-челюстного пространства необходимо Выполняя разрез при лечении флегмоны крыловидно-челюстного пространства наружным доступом, можно повредить 4) краевую ветвь n. facialis Выполняя разрез при лечении флегмоны Крыловидно-челюстного пространства внутриротовым доступом, Можно повредить При неблагоприятном течении флегмоны крыловидно-челюстного пространства инфекция распространяется Отдаленным местным осложнением флегмоны Крыловидно-челюстного пространства является Типичным клиническим признаком флегмоны Околоушно-жевательной области является 5) инфильтрат и гиперемия околоушно-жевательной области Типичным клиническим признаком флегмоны Околоушно-жевательной области является 2) ограничение открывания рта Типичным клиническим признаком флегмоны Околоушно-жевательной области является Флегмону околоушно-жевательной области необходимо дифференцировать 3) с флегмоной щечной области Флегмону околоушно-жевательной области необходимо дифференцировать 4) с подмассетериальным абсцессом Флегмону околоушно-жевательной области необходимо дифференцировать 3) с абсцедирующим паротитом Выполняя разрез при лечении флегмоны Околоушно-жевательной области, можно повредить 3) краевую ветвь n. facialis Выполняя разрез при лечении флегмоны Околоушно-жевательной области, можно повредить 3) околоушную слюнную железу Для вскрытия флегмоны околоушно- Жевательной области используется доступ Оперативный доступ при лечении флегмоны Околоушно-жевательной области заключается в разрезе 3) по ходу ветвей лицевого нерва Оперативный доступ при лечении флегмоны Околоушно-жевательной области заключается в разрезе 3) окаймляющем угол нижней челюсти Разрез при флегмоне околоушно-жевательной области достаточен, Если он сделан 4) на всю ширину инфильтрата Возбудителями при флегмоне околоушно-жевательной области чаще всего являются Крыло-небная ямка сообщается Крыло-небная ямка сообщается Крыло-небная ямка сообщается 4) с крыло-челюстным пространством Крыло-небная ямка сообщается Гнойный процесс из крыло-небной ямки преимущественно распространяется Гнойный процесс из крыло-небной ямки преимущественно распространяется 4) в крыло-челюстное пространство Гнойный процесс из крыло-небной ямки преимущественно распространяется 4) в окологлоточное пространство Гнойный процесс из крыло-небной ямки преимущественно распространяется 5) в верхнечелюстную пазуху и глазницу Гнойный процесс из крыло-небной ямки преимущественно распространяется Выполняя разрез при лечении абсцесса крыло-небной ямки, можно повредить 5) крыло-небное венозное сплетение При лечении абсцесса крыло-небной ямки используется доступ Типичным клиническим признаком флегмоны подвисочной области является 2) затрудненное открывание рта Типичным клиническим признаком флегмоны подвисочной области является Оперативный доступ при лечении флегмоны подвисочной области заключается в наружном разрезе 5) в поднижнечелюстной области вдоль края нижней челюсти Оперативный доступ при лечении абсцесса крыло-небной ямки заключается в разрезе При неблагоприятном течении абсцесса крыло-небной ямки инфекция распространяется При неблагоприятном течении абсцесса крыло-небной ямки инфекция распространяется 5) в венозные синусы головного мозга При неблагоприятном течении абсцесса крыло-небной ямки инфекция распространяется 4) в ретробульбарную клетчатку При неблагоприятном течении флегмоны подвисочной области инфекция распространяется Разрез при флегмоне подвисочной области достаточен, если он 5) обеспечивает свободный отток воспалительного экссудата Возбудителями при флегмоне височной области чаще всего являются 4) факультативные анаэробы Первичной локализацией гнойного очага при флегмоне Височной области чаще всего бывает абсцесс 3) в ретромолярной области Первичной локализацией гнойного очага при флегмоне Височной области чаще всего бывает абсцесс Первичной локализацией гнойного очага при флегмоне Височной области чаще всего бывает абсцесс 5) в крыловидно-челюстном пространстве Первичной локализацией гнойного очага при флегмоне Височной области чаще всего бывает абсцесс Первичной локализацией гнойного очага при флегмоне Височной области чаще всего бывает абсцесс Типичным клиническим признаком флегмоны височной области является 4) гиперемия и инфильтрат мягких тканей над скуловой дугой Типичным клиническим признаком флегмоны височной области является 1) затрудненное открывание рта В день обращения при флегмоне височной области необходимо Оперативный доступ при лечении флегмоны височной области Заключается в разрезе 3) параллельно ветвям лицевого нерва Осложнением флегмоны височной области является Возбудителями при абсцессе и флегмоне языка чаще всего являются 4) стафилококки, стрептококки Одонтогенной причиной для развития абсцесса и флегмоны языка является воспалительный процесс в области Наиболее частой неодонтогенной причиной для развития Абсцесса и флегмоны языка является Наиболее частой неодонтогенной причиной для развития абсцесса и флегмоны языка является Типичным клиническим признаком абсцесса и флегмоны языка является 4) выбухание подъязычных валиков Типичным клиническим признаком абсцесса и флегмоны языка является 2) отек и инфильтрат языка Типичным клиническим признаком абсцесса и флегмоны языка является Типичным клиническим признаком абсцесса и флегмоны языка является Абсцесс и флегмону языка необходимо дифференцировать 4) с флегмоной дна полости рта При неблагоприятном течении абсцесса и флегмоны языка инфекция распространяется 1) в ткани дна полости рта При неблагоприятном течении абсцесса и флегмоны языка инфекция распространяется 3) в поднижнечелюстные области В день обращения при абсцессе и флегмоне языка необходимо Типичный оперативный доступ при лечении абсцесса и флегмоны языка заключается в разрезе 2) в подподбородочной области по средней линии Выполняя внутриротовой разрез при лечении абсцесса И флегмоны языка, можно повредить Возбудителями при флегмоне щечной области чаще всего являются 4) факультативные анаэробы Одонтогенной причиной для развития флегмоны щечной области является воспалительный процесс в области Наиболее частой неодонтогенной причиной для развития Флегмоны щечной области является 3) травма слизистой оболочки щеки Наиболее частой неодонтогенной причиной развития Флегмоны щечной области является 2) лимфаденит щечной области Типичным клиническим признаком флегмоны щечной области является 2) гиперемия и инфильтрат щеки Типичным клиническим признаком флегмоны щечной области является 3) отек верхнего и нижнего века Флегмону щечной области необходимо дифференцировать 5) с подмассетериальным абсцессом При неблагоприятном течении флегмоны щечной области Инфекция распространяется 5) в околоушно-жевательную область Последнее изменение этой страницы: 2017-03-13; Просмотров: 564; Нарушение авторского права страницы источник |