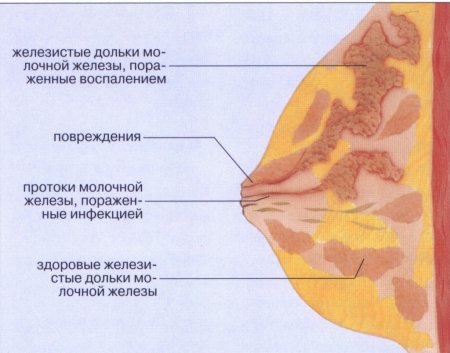
От возникновения ангины не защищены не только беременные, но и кормящие женщины. Однако болезнь — вовсе не повод прекращать кормить ребенка грудью.
Вместе с тем необходимо уделить все внимание решению вопроса, как и чем лечить ангину кормящей маме, на каких препарат остановить свой выбор.
В этих и других вопросах ,связанных с ангиной, поможет разобраться квалифицированный специалист.
Ангина — это не простудное заболевание, которое можно вылечить домашними средствами. Женщинам на грудном вскармливании категорически не следует заниматься самолечением. Попадание стрептококков в организм новоиспеченной мамы чревато серьезными проблемами, как для самой женщины, так и для новорожденного малыша. Если не понять, как лечить ангину кормящей маме на ранней стадии, то в дальнейшем придется столкнуться с такими последствиями болезни:
- Паратонзиллярный абсцесс;
- Ревматизм;
- Гломерулонефрит;
- Шейный лимфаденит.
Ранее считалось, что ангина — это серьезный повод прекратить грудное вскармливание. Однако современные врачи придерживаются иного мнения и не советуют молодым мамам резко прекращать кормить ребенка грудью при появлении первых симптомов ангины. Повышение температуры тела, боль в горле и другие неприятные признаки не являются поводом для отлучения малыша от груди. Перед кормлением женщине следует надевать маску из марли, которую необходимо стирать после каждой процедуры кормления.
В вопросе, как лечить ангину кормящей маме, специалисты выделяют несколько направлений. Однако основным остается ликвидация патогенной микрофлоры. В зависимости от формы протекания и типа возбудителя врачи назначают молодым мамам антибактериальные, противовирусные и противогрибковые препараты. Думая о здоровье малыша, доверьте подбор лекарственных средств хорошему специалисту. Так чем лечить ангину кормящей женщине?
При легкой и средней форме заболевания обычно назначаются антибиотики широко спектра действия — амоксициллин, амоксиклав или феноксиметилпенициллин. Если по каким-то причинам эти медикаменты не подошли, их всегда можно заменить другими аналогичными по действию препаратами — например, эритромицином, азитромицином или вильпрофеном. Длительность лечебного курса антибиотиков обычно составляет 7-10 дней. При тяжелых формах протекания ангины женщинам назначаются антибактериальных инъекции. Как лечить ангину кормящей маме помимо приема антибиотиков?
Прежде всего, в период болезни следует соблюдать постельный режим, что позволит в большей степени избежать осложнений. При высокой температуре тела следует обеспечить обильное питье. Это связано с тем, что из организма начинает стремительно испаряться влага, а дополнительная жидкость в этом случае позволит избежать обезвоживания и снизить температуру. Выбирайте напитки, которые мягко обволакивают горло — теплый чай, кисель, молоко. Если жар сохраняется долгое время разрешено использование жаропонижающего средства.
В этом случае следует отдать предпочтение парацетамолу, ибупрофену: от приема аспирина и анальгина лучше отказаться. Несмотря на то, что местные средства лечения не способствуют устранению возбудителя, их использование также немаловажно. При сильной боли в горле медики могут назначить кормящим женщинам такие препараты, как ромазулан, биопарокс, мирамистин, игналипт другие. Также полезны полоскания отварами ромашки и календулы. Полоскать горло необходимо теплыми растворами каждые 2-3 часа. В качестве дополнения к основному курсу лечения обычно назначают прием иммуностимулирующих препаратов.
источник
Организм состоявшейся мамы в большей степени подвержен воздействию болезнетворных бактерий. Это связано с ослаблением иммунитета после родов, возросшими физическими нагрузками, стрессом, неполноценным питанием из-за соблюдения гипоаллергенных и противоколиковых диет, других факторов. Поэтому простуда, вирусные инфекции, ангина могут чаще поражать организм кормящей мамы. Важно помнить, что на этапе диагностики и назначения препаратов только врач решает, какие антибиотики можно использовать при грудном вскармливании.
Острый тонзиллит, который чаще называют ангиной, как правило, вызывают бактерии стрептококки, стафилококки и значительно реже вирусные (герпесная ангина, Коксаки) и грибковые инфекции (Candida). Зачастую вирусная инфекция вызывает рост патогенной бактериальной флоры в ротовой полости, что становится причиной бактериального тонзиллита. Обладая инфекционной природой, ангина передаётся воздушно-капельным и бытовым путём и чаще поражает ослабленный организм со сниженным иммунитетом. Больше вероятности заполучить острый тонзиллит после переохлаждения или при наличии склонности к воспалительным процессам верхних дыхательных путей.
Ангина — самостоятельное заболевание и в отличие от боли в горле при ОРЗ, ОРВИ тонзиллит сопровождается следующими симптомами:
- воспалением миндалин;
- покраснением в области горла (местная гиперемия);
- увеличением лимфоузлов;
- резким увеличением температуры тела до 40 °C;
гнойная ангина, признаком которой являются белые образования на миндалинах.
Ангина опасна осложнениями, которые возникают вследствие аутоиммунных процессов при борьбе с заболеванием. Такие негативные реакции бывают местными, которые сосредоточены в области носоглотки и общими — распространены по всему организму. Такие негативные проявления чаще наблюдаются в следующих органах и системах:
- нервной (менингит);
- кровеносной (сепсис);
- выделительной (воспаление почек);
- сердечно-сосудистой (ревматизм);
- ЛОР органы (отит, ларингит, отёк гортани и др.).
Чтобы избежать осложнений важно придерживаться ряда правил при лечении.
Ангина, возникшая при грудном вскармливании, не относится к показаниям для прекращения лактации. Если кормящая мать заболела, то в грудное молоко попадают специфические антитела, которые достигая организма ребенка, помогают крохе не заразиться или перенести заболевание значительно легче. Все же не стоит пренебрегать мерами предосторожности: необходимо отказаться от общей посуды, носить маску, тщательно мыть руки. По возможности уход за младенцем лучше доверить близким людям. Это поможет женщине не только защитить малыша, но и больше времени уделять отдыху и восстановлению сил.
Острый тонзиллит во время лактации требует обязательного участия медицинского специалиста. Прежде всего, это связано с серьёзностью данного заболевания и опасностью возникновения осложнений и необходимостью точной диагностики природы инфекции.
Для определения возбудителя отоларинголог направляет пациентку на ряд исследований:
- развёрнутый анализ крови;
- посев на питательную среду;
- ПЦР анализы и др.
Исходя из полученных анализов и определения вида инфекции (бактериальная, вирусная или грибковая) специалист назначает препараты. От возбудителя инфекции и характера течения болезни зависит, будут ли использоваться антибиотики в лечении.
На этапе назначения лекарственных препаратов важно информировать врача о намерении продолжать кормление грудью. Медицинский работник должен рекомендовать разрешённые лекарственные средства при лактации: эффективные для мамы и безопасные для грудного малыша.
Для достижения более быстрого лечебного эффекта молодой мамочке необходимо придерживаться определённых принципов в лечении тонзиллита:
- Соблюдать постельный режим;
- Употреблять достаточное количество питья;
- Использовать полоскания;
- Согласно назначению врача применять антибиотики, антисептики, противовирусные препараты (в случае возбудителя ангины вирусного происхождения), жаропонижающие и др.;
- Использовать витаминные комплексы и препараты с пробиотиками;
- Возможно применение гомеопатии и народных средств.
При гв соблюдение постельного режима бывает достаточно затруднительно, особенно если ребёнок ещё мал и требует постоянного внимания со стороны мамы. Во время болезни для молодой мамы очень важна поддержка близких людей. Даже если женщина чувствует себя хорошо, нет слабости и температуры лучше отказаться от изнурительных физических нагрузок, сберечь силы для выздоровления. Тем не менее при хорошем самочувствии будет полезна непродолжительная и неспешная прогулка на свежем воздухе.
Обильное питьё при тонзиллите крайне необходимо для женщины, особенно если недуг сопровождается высокой температурой или вызван вирусами. Тёплые чаи, морсы, бульоны, компоты и отвары способствуют улучшению состояния, освобождая организм от инфекции быстрее. Продолжая практиковать кормление грудью необходимо больше пить также и для поддержания лактационных процессов.
Применяемые жидкости не должны быть слишком горячими или холодными. При ангине рекомендованы следующие напитки:
- лёгкие бульоны из мяса птицы, кролика;
- компоты из сухофруктов (шиповник, яблоки);
- морсы (клюква, брусника);
- отвары из шиповника;
- кисели из гипоаллергенных фруктов и ягод;
- слабые травяные чаи.
Использование всех описанных жидкостей, фруктов, ягод и особенно трав лучше согласовать с лечащим врачом. Связано это с тем, что многие их компоненты могут вызвать аллергию у малыша, а некоторые травы способны снижать лактацию.
Не стоит злоупотреблять лимоном, мёдом, шалфеем. Особое внимание стоит уделить также и щадящей пище: лучше отдавать предпочтение супам-пюре, кашам, бульонам комфортной температуры. Необходимо исключить из рациона острые блюда, приправы.
Особое значение для местного лечения тонзиллита имеет процедура полоскания. Начинать её необходимо сразу после проявления первых симптомов недуга. Регулярные её проведения помогут вылечить ангину быстрее за счёт того, что болезнетворные бактерии и отмершие клетки эффективно смываются с миндалин и удаляются из организма. Интервалы между полосканиями не должны превышать 2 часов. Для проведения полоскания прекрасно подойдут как дезинфицирующие растворы, так и отвары трав, которые обладают противовоспалительным и болеутоляющим эффектом, обеззараживают. Не менее важно во время ангины уделять внимание чистке зубов, так как микробы, содержащиеся в ротовой полости, могут вызывать также и стоматит.
Лекарственные препараты и другие средства для полоскания и ингаляций, разрешённые при лактации
| Лекарственные препараты и растворы | Лекарственные травы, соки, эфирные масла |
|---|---|
| «Мирамистин» | Ромашка |
| «Хлоргексидин» | Календула |
| «Фурацилин» | Эвкалипт |
| «Аквирин» | Шалфей |
| «Стопангин» | Пихтовое и эвкалиптовое масла для орошения и ингаляций |
| «Йодинол» | Соки алоэ и каланхоэ для приготовления растворов |
| «Ромазулан» | |
| растворы соли и соды |
Решать чем лечить ангину кормящей маме нужно обязательно с медицинским работником. Доктор, оценивая тяжесть протекания недуга, результаты лабораторных исследований и учитывая природу заболевания, назначает необходимое лечение, которое включает в себя, как правило, местное и общее воздействие на протекающие процессы.
Местное лечение включает локальное воздействие на ротовую полость и миндалины и представлено полосканием, ингаляциями и орошением (спреи), рекомендуется принимать рассасывающие таблетки с антисептическими свойствами.
Антисептические лекарственные средства от ангины совместимые с гв
| Спреи | Таблетки для рассасывания |
|---|---|
| «Стопангин» | «Доктор Мом» |
| «Биопарокс» | «Декатилен» |
| «Тантум Верде» | «Тантум Верде» |
| «Гексорал» | «Фарингосепт» |
| «Ингалипт» | «Лизобакт» |
| «Каметон» |
Можно применять разрешенные растворы: «Люголь» и «Хлорофиллипт» для смазывания горла и миндалин.
Тонзиллит, как правило, сопровождается высокой температурой. В этом случае понадобится средства для снижения температуры. При лактации врачи рекомендуют препараты на основе ибупрофена или парацетамола («Нурофен», «Цефекон»).
Ангина при гв требует применения антибиотиков, если заболевание носит бактериальный характер. При вирусном или грибковом тонзиллите применяют противовирусные и противогрибковые медикаменты.
Антибиотики совместимые с лактацией:
Прописываются препараты пенициллинового ряда («Аугментин»), макролиды («Сумамед»). Антибиотики способны облегчить симптомы тонзиллита через 48 часов после приёма.
Иногда ослабленный после болезни организм также нуждается в поддержке со стороны медикаментов. Поэтому доктор назначает препараты для укрепления иммунитета (витаминные комплексы, иммуномодуляторы) или средства для восстановления микрофлоры кишечника (средства с бактериями).
В заключение хотелось бы подчеркнуть, что ангина опасна прежде всего осложнениями, поэтому не стоит пренебрегать назначениями врача относительно соблюдения пастельного режима или применения антибиотиков.
Современная фармакология обладает широким спектром препаратов, которые не принесут вреда ребёнку, попав в материнское молоко. Такие безопасные препараты, разрешённые при грудном вскармливании, как правило, и назначает врач. Не стоит также преувеличивать роль народных средств и местных препаратов в борьбе с тонзиллитом. Как лечить тонзиллит безопасно для крохи и эффективно для молодой мамы лучше всего знает медицинский специалист.
источник
Острое заболевание, ставшее причиной воспаления миндалин, может появиться и при грудном вскармливании. Ангина в таком положении встречается намного чаще, поскольку в этот период происходит ослабление иммунитета после родов и повышением восприимчивости к бактериям.
Это заболевание вирусной или бактериальной природы, для которого характерным является появление острого воспаления одного или нескольких миндалин. Иногда достаточно поесть мороженого или намочить ноги, чтобы заболеть.
Предпосылкой могут стать и различные раздражающие вещества, попадающие в глотку. К ним относится дым, алкоголь или домашняя пыль. Если происходит воспаление небных миндалин, то дышать человеку становится сложно.
Патология может быть первичной или вторичной. Первая разновидность чаще относится к бактериальным (катаральная или гнойная ангины). Для нее характерными являются повышенное потоотделение, разбитость и усталость, сильная боль в горле. Вторичные ангины могут наблюдаться из-за неправильного лечения или отсутствия воздействия на очаг воспаления. Предпосылкой может быть корь, грипп или лейкоз.
При грудном вскармливании, как и в любых других обстоятельствах пик приходится на зимние месяцы, когда иммунитет на слизистых оболочках и мягком небе особенно снижен. Происходит проникновение инфекции в лимфатическую систему, что приводит к сильному воспалительному процессу.
Последнее приводит к тому, что условно-патогенная микрофлора, обязательно имеющаяся на наших слизистых в небольших количествах, начинает расти. Но заболевание не так страшно, если своевременно обратиться к врачу, который назначит правильное лечение.
Главное проявление – сильная боль в горле. Может появиться белый или серый налет на дужках и миндалинах. Он сочетается с першением в горле и болью в процессе глотания. Появляется слабость, повышенная утомляемость, подъем температуры тела и сильная головная боль. Под нижней челюстью тоже начинает болеть. Это связано с уплотнением и увеличением подчелюстных лимфатических узлов.
Заболевание передается воздушно-капельным путем, поэтому сохраняется возможность заразить малыша. Во время болезни в организме матери вырабатываются антитела к возбудителю инфекции, которые попадают в грудное молоко и передаются малышу, но возможность в младенческом возрасте переболеть этим заболеванием сохраняется.
Опасна ангина при грудном вскармливании и тем, что многие препараты проникают в молоко, поэтому должны подбираться с особой осторожностью под контролем врача. Есть целый ряд антибиотиков, которые могут привести к появлению необратимых проблем в дальнейшем с органами слуха и зрения малыша.
Чем опасна ангина, смотрите в нашем видео:
Самостоятельное лечение болезни в период вскармливания не допускается. Это связано, что:
- Симптомы, такие же как при ангине, возникают у некоторых других не менее серьезных заболеваниях.
- При отсутствии хорошего лечения можно навредить себе и своему ребенку.
- Ваша задача – вывести все патогенные микроорганизмы, но без подбора средств это сделать будет сложно.
Врачи говорят о том, что нельзя допускать проникновение инфекции в кровь, поскольку это может привести к развитию осложнений со стороны внутренних органов. Поэтому с самого первого дня назначаются антибактериальные препараты.
По сей день врачи спорят о том, стоит ли прекращать грудное вскармливание на время болезни. Но кроме антител организм ребенка получает дозы лекарственных препаратов, которые начинают циркулировать по организму мамы после первых приемов.
При правильном выборе лекарства не нанесут вреда малышу. Сегодня часто звучит мнение, что переход на искусственные смеси может причинить больше вреда. При этом перед кормлением нужно хорошо помыть руки и использовать защитную повязку, чтобы уменьшить вероятность попадания микробов на ребенка.
При лечении ангины в период грудного вскармливания показано полоскание горла антисептическими растворами, использование пастилок, леденцов и таблеток.
Для воздействия на возбудителя применяются только те лекарственные препараты, которые совместимы с грудным вскармливанием.
Во время болезни следует уменьшить физические нагрузки, по возможности больше лежать. Позаботьтесь о том, что основные дела по дому делал помощник или близкий человек.
- Прекращение грудного вскармливания во время ангины может привести к лактостазу.
- На третий день заболевания появляется в крови интерферон, который обладает естественной антибактериальной и противовирусной активностью.
- На пятый день вырабатываются антитела, которые способны справиться именно с этим возбудителем.
Как лечиться кормящей маме, рассказывает доктор Комаровский:
Как говорилось выше, лечение бактериальной ангины не может происходить без использования антибиотиков. Они подбираются исключительно с учетом индивидуальных особенностей и наличия выраженной симптоматики при ангине. Меньшими побочными эффектами обладают пенициллины. При тяжелом течении выбор останавливается на внутримышечном их введении. Иногда врач прописывает макролиды.
Под строгим запретом находится:
Вместе с антибиотиками назначаются местные средства. Безопасными считаются таблетки для рассасывания Лизобакт. Они обладают антисептическим свойствами, но требуют соблюдения дозировки. Можно применять спреи, состоящие преимущественно из натуральных компонентов. К ним относится Ингалипт, Каметон. Эти препараты используются в отоларингологии много лет и уже доказали свою эффективность.
При повышении температуры до больших отметок используются симптоматические препараты. Но лучше их принимать, если температура тела поднимается до отметок выше 38 градусов. Безопасными средствами являются Парацетамол и Ибупрофен.
На фото средства для лечения ангины
Травы и сборы не приносят вреда при грудном вскармливании. Но лучше не использовать шалфей и мяту для употребления внутрь, поскольку они могут уменьшить выработку молока. Но полоскать горло ими возможно. Для употребления внутрь рекомендуется использовать отвар ромашки. Он обладает противовоспалительным действием, помогает очистить рот и глотку от слизи и гноя.
Хорошо зарекомендовали себя различные полоскания. Состав соды и соли с капелькой йода поможет быстро снять боль и с первого раза уменьшить воспаление. Для полоскания можно использовать и календулу, эвкалипт.
Не рекомендуется делать согревающие компрессы, поскольку они могут привести к появлению более тяжелых симптомов и развитию болезни в хроническую форму. После болезни можно остерегаться переохлаждения и контактов с простуженными людьми, не торопитесь и с закаливающими процедурами.
При грудном вскармливании может использоваться техника промывания лакун. Она особенно актуальна для борьбы с разными тонзиллитными пробками. Процедура проводится на аппарате Тонзиллор ММ, который есть практически в любом кабинете отоларинголога. С использованием вакуума врачи могут предложить произвести процедуру отсасывания гноя. После чего ротовая полость подвергается антисептической обработки.
Ускорить процесс выздоровления поможет УФО. Процедура назначается и в качестве профилактической меры для воздействия на хронические формы тонзиллита. Хорошим эффектом обладает точечный массаж передней части шеи.
Правила приема лекарств при грудном вскармливании в нашем видео:
Вероятность заражения малыша минимальна, если дома поддерживать температуру не больше 20 градусов, влажность на отметке 60 процентов. Рекомендуется регулярно проветривать комнату. Маме нужно как можно чаще мыть руки с мылом, чтобы качественно удалять следы слизи. Она содержит большое количество вирусов и бактерий.
В качестве носовых платков используйте бумажные салфетки, которые нужно использовать сразу после применения. Не оставляйте их возле спального места малыша. Нос ребенка промывайте соленой водичкой. Хорошим средством профилактики станет Оксолиновая мазь.
источник
Абсцесс горла является гнойным воспалением клетчатки и лимфоузлов. Это общее понятие, которое соединяет в себе паратонзиллярный, заглоточный и окологлоточный абсцесс. Заболевание характерно как для взрослых, так и для детей. Чаще всего встречается односторонне расположение, но возможна и двухсторонняя локализация гнойного очага.
Абсцесс горла вызывается инфекциями и бактериями, которые попадают в организм кормящих мам. Иногда он спровоцирован кишечной палочкой. Также заболевание может развиваться при таких обстоятельствах, как:
- недостаточное количество витаминов в организме,
- переохлаждение,
- понижение реактивности организма.
Инфекции могут проникать гематогенным или лимфогенным путём. Зачастую болезнь развивается в результате воспалительных процессов хронического типа.
- Травмы слизистых оболочек.
- Снижение иммунитета.
- Появление аденоидов.
- ОРВИ.
- Скарлатина.
- Грипп.
- Корь.
Также на развитие абсцесса горла может повлиять хронический тонзиллит, ранее перенесенная ангина, которая была не вылечена. Он может появиться из-за того, что гортань была травмирована инородным телом или соответствующей пищей. Очень редко причиной развития воспалительного процесса становится кариес зубов, отсутствие гигиены полости рта.
В большинстве случае заболевание достаточно просто определить по характерным признакам. Оно начинается остро и сопровождается резким повышением температуры тела, болью в области горла, которая может усиливаться при глотании.
Также абсцесс горла имеет явно выраженную симптоматику.
- Боль, которая присутствует в одной стороне, которая может отдавать в зубы или ухо.
- Тризм мышц (пациентка не может полностью открывать рот).
- Ощущение кома в горле.
- Затруднённое глотание.
- Увеличение подчелюстных лимфатических узлов.
- Неприятный запах из ротовой полости.
- Болевые ощущения во время движения шеей, головой.
- Затруднённое дыхание, которое может приводить к удушью.
Если абсцесс самопроизвольно прорвался, то кормящая мама может почувствовать себя значительно лучше. Также в такой ситуации уменьшается боль.
Заболевание предварительно диагностируется на основе визуального осмотра пациентки. Слизистая оболочка воспалена, имеет красный цвет, припухлость – все это может говорить о развитии абсцесса.
Диагностическое обследование включает ряд исследований.
- Анализ крови может показать, что количество лейкоцитов стремительно растёт.
- Фарингоскопия.
- Ларингоскопия.
- Пункция абсцесса (берётся в определённых случаях).
- КТ шеи.
- УЗИ мягких тканей.
- Рентген (грудное кормление приостанавливается на сутки).
В период лечения врачом назначаются лекарственные препараты, некоторые из них не совместимы с грудным кормлением. Поэтому следует на время прекратить его. Мамам следует побеспокоиться о питании, которое заменит ребёнку молоко.
В области шеи может скапливаться большое количество гноя в том случае, если заболевание не лечится. Это приводит к появлению флегмоны, которая может привести к отёчности горла, удушью. Также последствием не вылеченной болезни могут стать кровотечения из крупных сосудов.
Всегда существует риск появления таких осложнений, как сепсис, нефрит. В первом случае инфекция поражает здоровые органы и ткани организма кормящей мамы. Во втором случае развивается воспаление почек.
Абсцесс горла при неадекватном лечении может привести к таким последствиям, как:
- медиастинит (воспаление распространяется на отделы, граничащие с лёгкими, сердцем);
- уменьшается просвет гортани (возможна отдышка, удушье);
- летальный исход.
Бактерии могут попасть в полость черепа, что приводит к абсцессу мозга. Также возможно появление бактериального менингита. Если инфекция распространилась в лёгкие, то есть риск появления пневмонии.
Абсцесс горла приводит и к обострению ряда хронических болезней. Среди них выделяют:
- ревматизм,
- сердечнососудистые заболевания,
- пиелонефрит,
- туберкулёз.
Категорически запрещено самостоятельно принимать лекарственные препараты и средства народной медицины, которые не были назначены доктором. При появлении симптомов необходимо сразу обратиться за квалифицированной помощью к врачу. В дальнейшем кормящим мамам лучше выполнять все его предписания для быстрого выздоровления.
Лечение абсцесса горла заключается в применении консервативных и хирургических методов. Медикаментозная терапия включает использование таких средств, как:
- антибиотики,
- препараты для дезинтоксикации организма,
- антигистаминные препараты,
- антибактериальные и антисептические растворы для полоскания горла.
Также для восстановления иммунитета и защитных сил организма доктором могут назначаться общеукрепляющие средства, витамины.
Медикаментозное лечение максимально эффективно на ранних этапах развития болезни. Если оно не помогло, то используются хирургические методы. Сверху абсцесса делается надрез, производится дренирование. Гнойные массы могут отсасываться несколько дней до полного их удаления. Полость абсцесса промывается антисептиками и антибактериальными растворами.
Возможно лечение и средствами народной медицины. Такая терапия должна применяться только в том случае, если её назначил лечащий врач. Только специалист должен назначать средства и контролировать их дозировку.
- Полоскание йодовыми и фурацилиновыми растворами.
- Мази на основе мёда, алоэ.
Специфических профилактических мер не существует. Кормящим мамам следует следить за гигиеной полости рта. Лучше, если они откажутся от таких вредных привычек, как употребление спиртных напитков, курение. Также очень важно своевременно и адекватно лечить разные простудные заболевания, ангину. При наличии хронического тонзиллита, следует удалить гланды для предотвращения рецидивов болезни. Не рекомендуется переохлаждаться.
У кормящих мам должны быть хорошие условия проживания. Желательно, следить за питанием, обогащать организм витаминами, минералами. Полезны регулярные прогулки на свежем воздухе, спортивные занятия.
источник
Рассмотрим наиболее популярные сложности, которые могут возникнуть в период лактации у кормящей матери.
Прилив молока на второй-четвертый день после родов – это естественно, так как запуск «молокозавода» в организме новоиспеченной мамочки происходит только после гормональной перестройки. Приход на смену молозива настоящего молока для женщины часто является, как ни странно, весьма неожиданным и болезненным. Грудь становится проблемой и для мамы – боль, и для малыша – неудобно брать. Стоит еще отметить, что при приходе молока у некоторых молодых мам наблюдается небольшой подъем температуры тела.
Как справиться с переполненностью груди?
1. Самая первая помощь – это питьевой режим, который нужно соблюдать сразу после родов. Наиболее распространенный вариант:
— первый день: пить столько, сколько хочется;
— второй день: 1 литр жидкости в чистом виде;
— третий день: воды (именно воды, а не чего-то другого) 200 мл; других источников жидкости нужно избегать;
— четвертый день и последующие дни: обычный питьевой режим.
Нагрубание молочных желез в первые дни после родов – это временное явление. Когда выработка молока станет соответствовать потребностям ребенка, то все само собой уладится. Однако молодой маме стоит быть готовой к тому, что неприятные ощущения в груди, связанные с переполненностью молоком, могут вернуться. Чаще всего это наступает, когда по какой-то причине пропускается одно из кормлений.
Засорение протоков может быть обнаружено женщиной при обычной пальпации. Для этого явления характерно не очень большое уплотнение, в месте которого под давлением появляется боль. Чаще всего закупориваются млечные протоки при пропуске ночных кормлений, если режим был отлажен на прикладывание ребенка и в это время.
Протоки могут засориться, если малыш кушает не регулярно либо же кушает грудь, но не до конца. Еще одна причина данного явления — слишком тесный бюстгальтер. Следующая причина достаточно редко рассматриваться всерьез, но и она имеет место быть – недостаток отдыха.
Как справиться с засорением протоков?
— Самое первое «лекарство» — это полноценный отдых. Пусть лучше молодой папа сам приготовит себе ужин, чем жена стоит у плиты, вместо отдыха. Недостаток сна негативно влияет на лактацию. Это может привести к тому, что придется покупать смесь, которая нынче не дешевая.
— Если грудь болит из-за закупорки протоков, то нельзя самостоятельно отнимать кроху от больной груди. Лучше чем он, никто не расцедит грудь молодой маме. Если засорение млечных протоков запустить, то это может привести к более тяжелому последствию — маститу (воспалению груди).
Мастит — это одно из самых серьезных осложнений. Оно чаще всего возникает именно у кормящих матерей. Самый опасный период для данного заболевания – это девятые-двадцать вторые сутки после родов.
Для появления мастита необходимо, как правило, несколько факторов. Самые распространенные из них:
1) снижение сопротивляемости защитных сил организма после перенесенного стресса, вызванного процессом родов;
2) обезвоживание;
3) некачественное/недостаточное питание молодой мамы, истощение;
4) переутомление/недосып;
5) переохлаждение;
6) засорение млечных потоков, неполное опорожнение молочной железы;
7) трещины на сосках.
Мастит – это коварное заболевание. Воспаление молочной железы иногда приводит к абсцессу. Боль при мастите может быть и обжигающе, и пульсирующей. Сопутствующие явления при данном заболевании (помимо боли): затвердение, припухание, покраснение, болезненность, ощущение жара в груди. Многие молодые мамы жалуются также на сильное переутомление, некоторую апатию. При мастите может резко и значительно подняться температура тела.
Как справиться с маститом?
Здесь очень важно бросить все и вся, чтобы как можно быстрее и качественнее оказаться себе помощь. Неправильные действия – конец грудному вскармливанию.
Если мастит только-только намечается, то можно в качестве дополнительного лечения использовать один из вариантов компресса:
1) из капустных листьев. Для его приготовления потребуется лист свежей капусты. Перед накладыванием листа на больное место, на нем нужно сделать несколько насечек, чтобы начал выделяться сок. Компресс выглядит так: лист капусты, теплая и чистая ветошь. Менять его нужно как минимум раз в три-четыре часа; ночью можно не трогать.
Если мастит перешел в следующую стадию, то здесь нужно вызвать на дом врача. Часто лечение мастита сопровождается приемом антибиотиков. Современная фармацевтика предлагает такие варианты лекарств, которые не заставят бросить грудное вскармливание. К тому же отказ от прикладывания только усугубит ситуацию.
После приема таблеток по состоянию мамы можно дать следующую рекомендацию: восстановить микрофлору кишечника с помощью кисломолочных продуктов. Если в работе системы пищеварения возникли проблемы у ребенка, то малышу нужно подавать препараты с бифидо- и лактобактериями.
Воспаление, перешедшее в абсцесс, требует срочного лечения. Здесь без врача не обойтись.
Самые распространенные симптомы заболевания – это локальное припухание с острой пульсирующей болью, жар, покраснение груди, излишняя болезненная чувствительность, высокая температура, резкое ухудшение общего состояния.
Как справиться с абсцессом?
Самое лучшее лечение – это профилактика. Здесь это правило как нельзя кстати. С абсцессом молодые мамы могут попасть и в больницу, где будет проведена операция по вскрытию гнойника. Больная грудь требует обязательного сцеживания.
Кормление ребенка молоком можно продолжать со второй груди. При лечении о намерениях продолжать ГВ должен быть осведомлен лечащий врач, чтобы он смог подобрать максимально подходящие лекарственные средства.
источник
Промывание аппаратом Тонзилор. И на год-два можно забыть про ангины, гнилостный запах, пробки в миндалинах и пр.
А потом, лучше удалить их и дело с концом. Я уже 2 года хожу счастливая, что во мне нет этой заразы!
3 года мучалась ни антибиотики ни пшикалки ни полоскания не помогли только промывание ))) на 2 года хватило, потом ещё после роддома промывание сделала
15 лет промучилась, и промывания, и полоскания, и физиопроцедуры… Ничего не помогло. Вздохнула спокойно, только, когда удалили
я давала ему энтерожермина, врач сказала, от жидкого стула, но от коликов видимо не помогло(
От антибиотиков животик болит, пробиотики нужно давать
Появился после родов, малыша не заражала вроде) ходила к лору, брали мазок — бактерий не обнаружили. После завершения гв как то лучше стало
У меня хронический тонзиллит, не лечила да и не собираюсь пока, да и вообще я об этом узнала только когда забеременела и Лора проходила на мед комиссии, не знаю меня не беспокоит ничего я и не лечу, если лечить захотите, так как закончите кормить и лечите
У меня тоже хронический, уже очень давно
Живу с ним, лечилась, толку никакого
Я с ним живу, лечу перекисью только. Да и хроническое вылечить нельзя
У меня хронический тонзиллит. Предлагали убрать гланды, отказалась, постоянно болела ангиной, гнойной причём. Один раз сильно переболела, антибиотики сильные кололи, потому что пару месяцев почти тёщ перерыва болела, а потом прокололи и всё. Теперь вообще не болят, бездействуют, теперь сразу все простуды на бронхи опускаются ?, сразу хрип и кашель. Гланды это наш природный барьер, лучше не ударять их. Возможно люголь поможет, мне помогал, на палец вату намотать, хорошо сдобрить люголем, открыть рот по шире, и как мазануть! Противно и ещё час точно ни пить ни есть нельзя, зато быстро проходит. По поводу гв… Насть не знаю, но люголь гораздо безопаснее чем антибиотики и тп и действеннее чем мирамистин. Можно ещё фурацилином поласкать и малавитом.
Мне не удаляли. Распухшие краснын болезненные гланды и периодически гнойгая ангина это спутники лет с 10 мои… до этого пневмонии каждый год… когда что помогало. Люголь только не пробовала. В виде спрея купила и не пробовала. Фурацилин, соль, сода, немисил, горячее питье, два приступа пришлось аб ставить… один раз в колледже еще, второй раз на работе… а так у меня приступы провоцирует молочка и мороженное. Избегаю того что провоцирует и все… удалять не хочу.
Тонзиллит это поражение задней стенки, горло это моя больная тема. Аденоиды и миндалины удалили, заднюю стенку лечила холодом, морозили вроде раз 8, и все, я забыла что такое ларингит, тонзиллит, ангина попрощалась со мной навсегда. Удалили все в 20 лет
Попробуйте пастилки Исла — они от сухости в горле как раз отлично помогают. Лично пробовала, эффективно действуют. Тоже с тонзиллитом мучаюсь годами. Такая это зараза. Горло часто полоскаю, чтобы пробки вымывать.
Это гормональное. У меня все то же самое) Иногда нос отекает так, что не дышит. А насчет тревог — приходите на прием:)
Такая же хрень от опоров и слышу только фарингит и все хронический а ты как хочешь и живи
уууууй, жалко и тебя и его. Терпения Вам! Я тоже не хочу отлучать, но тоже скоро придется, и тоже лечиться. так не хочется, так же зубки, только тити в радость, как подумаю настроение падает.
ну жалко конечно, но почти до года докормили и хорошо. выздоравливайте. я вот тоже хочу до года дотянуть и буду завязывать, а то тоже одни болячки. тоже антибиотики пила уже 2 раза.
Сочувствую, что у вас так все получилось
Ну самое эффективное и безопасное средство: полоскание горла каждый час, сода, соль, йод! А нос, если нет гайморита, то можно погреть солью, помимо этого конечно нужно капать чем-нибудь, и ноги не мешало в горячей воде погреть, лучше с горчицей и сразу в носочки тёплые на ночь! Но все прогревания только при отсутствии темп.! И побольше питья: чай с лимоном и медом ещё никто при простуде не отменял, если конечно у малыша аллергии нет на это. И вообще если нет темп, кормить можно, но к малышу — только в маске!
А кашель появляется потому что инфекция вниз пошла! Надо что-то отхаркивающее и греть (например солью горло), на ночь — молоко горячее, лучше конечн с жиром нутряным( я им дитю даже бронхит начинающийся вылечила без антибиотиков, уже в больницу отправляли на диспансеризацию), но можно и с маслом сливочным.
а вообще б лучше как и мне лечение на тонзилоре пройти. я не доделала немного, простывала, но горло у меня за день проходило. сейчас вот ребенок болеет (2 недели), я ттт не заболела.
сейчас время будет, пойду заново пройду свои 8 раз и буду жить, надеюсь, счастливо!
Все эти препараты- с недоказанной эффективностью. Пыталась проверить его на совместимость с гв на сайте испанского гостипатя, они там сами проводят исследования- с таеим действующим веществом нет ни одного преарата
Вирусы не дают хронических тонзилитов. Это бактерии, ингавирин на них не действует.
Вы уверены что фарингит и тонзиллит вызваны вирусной инфекцией?
боль в горле лечила таблетками лизобакт, под язык парочку кладешь и рассасываешь. Если кашель, то детский сироп Проспан, мокроту хорошо отхаркивает. Хотя про танзилит ничего не знаю… но вот эти лекарства принимала, все то, что малышу тоже можно.
Я при своем тонзилите сразу пью ампициллин, больше мне ничего не поможет. Лорингит полощу шалфеем или ромашкой. Вам шалфей не нужно, он может молоко уменьшить. Главное что бы инфекция в бронхи не ушла
я вроде им не страдала! к сожалению ничего посоветовать не могу! сама поройся в инете! Здесь же может у кого посты тоже были
Биопарокс, антибиотик местного действия, я беременная им лечилась и очень частые полоскания, чередовать ромашку, соду, календулу, перекись и т.д.
у меня ж тоже тонзилит… тоже недавно болело горло. Я полоскала ротоканом(как можно чаще), брызгала люголь и сосала лизобакт… помогло очень быстро.
я бызгала им с рождения. в жк гинеколог сама его посоветовала
Я попала в такую же ситуацию… лечила всем, полоскала и пила всякие чаи, тоже страдаю хроническим тонзиллитом. Мне ничего не помогло. Пошла к Лору, он достал куча бяки из миндалины и мне назначил просто промывания миндалин, каждый день теперь к нему ходить.
У меня такая же ситуация.Тоже хронический танзилит.При лактации я лизобакт сосала, и мирамистин очень хорошо помогает.
Тантрумверде, мираместин, гомеовокс (он мне очень помогал на гв, тоже хр.тонзиллит)
Фурацилином я полоскала во время беременности, мирамистином нще можно брызгать, толзилгон еще пила, хлоргексидином полоскала еще ( готовый раствор), хлорфелиптом еще можно он масленный растфор, еще можно ромашкой, но он мне не помогал. У меня он во время беременности был, почти всю беременность, поэтому так много знаю))
У меня тоже хронический, летом помле 3 ангин подряд промывала миндалины, потом мазок из горла, стафилококк завышен был, лечила а/б, сейчас ничего не беспокоит
Полоскала хлоргексидином на водной основе который-он стоит 25р хлорофелиптом пшикала масленным, сосала лизоьакт. И полоскала каждый час ромашкой и шалфеем
Пила амоксиклав, полоскала фурацилином, брызгала мирамистин и панавир, рассасывала лизабакт. Все можно при гв.
Если у вас действительно ангина, то только антибиотик поможет, ибупрофен просто на время снизит температуру
Инна, точку зрения автора статьи разделяю. Но! Не согласна с тем, что надо вступать в дискуссии по этой теме. Ты знаешь, что мои дети без прививок, если меня спрашивают, я могу сказать в общих чертах причины отказа, но никогда не вступаю в полемику. Ибо это выбор каждой матери. Я несу ответственность за своих детей, но не за чужих. А так очень интересная статья, есть над чем подумать. ?
ооо, главная болячка ГВ моего.
удаляла, не на ГВ, два года назад. очень рада что избавилась от миндалин, пробки не вычищались. операция под общим наркозом, потом неделя в больнице и обезболивающие мне давали, антибиотики не помню если пила… неделю не ела, потому как пока заживало горло, там был белый налет — это нормально, так же как ранка когда заживает, только на слизистой. а из-за налета меня тошнило от еды, пила только воду больше. неделя была неприятной, но терпимой, потом все прошло. да, что то типа бронхита было в октябре 2017(т.е. перед беременностью) но тогда и муж болел тем же, и нам доктор выписала антб. но это было примерно так же как при простуде. насчёт того если можете заразить ребенка, не знаю, но думаю вполне вероятно. а главное хр. тонзтлит даёт нагрузку на сердце и другие органы. короче говоря, я удалила и не жалею
Удалила до беременности, рада этому неимоверно, зачем столько мучалась и отдавала кучу денег на лечение… Я нашла хорошего врача, она сразу сказала удалять иначе это не закончится никогда. После операции воостановилась быстро, врач очень опытная женщина. Никакие крио и радиоволновое делать не стоит, гланды (они же миндалины) это лимфоидная ткань, если её не удалить до конца смысла в лечении нет никакого. Я удаляла в платной клинике в Ростове в 2016 году. Не жалею не секунды и с тех пор ни разу не болела. На ГВ вы правы нельзя, потому что там и антибиотики и обезболивающие и сам местный наркоз во время операции. Походите пока на промывание, как закончите с гв удаляйте из нафиг. Тонзиллит противная штука
Удалила в возрасте 33 лет, так как замучилась с пробками, запахом и болью.
Процедура неприятная конечно, под местным наркозом, первый день два тяжело было, но сейчас я очень рада тому что удалила.
Врачи на самом деле не очень хотели направлять на удаление, но я прям настояла и через портал сделали бесплатно. Болеть чаще, как пугали не стала, тьфу тьфу.
источник
Соловей Ксения Анатольевна — сертифицированный консультант по грудному вскармливанию, перинатальный психолог, организатор и руководитель Центра «Молочные реки» в Киеве.
Эта статья — предостережение всем кормящим женщинам от неверных шагов в период грудного вскармливания.
С Милой мы уже были знакомы, я приезжала к ней в первые дни после выписки из роддома, объясняла ей основные правила грудного вскармливания, учила, как правильно прикладывать малыша к груди, расцеживала небольшой лактостаз, который на 2-е сутки благополучно прошел.
Но вот буквально через 7 дней я снова услышала голос Милы по телефону.
— У меня 3-й день лактостаз, только теперь на другой груди. Я уже не знаю, как мне спасаться. Вы не могли бы приехать?
— Есть ли у Вас температура? И как Вы лечились эти три дня?
— Да, температура 38, второй день. Я ставила компресс водка плюс фурацилин, постоянно сцеживаюсь, вчера и сегодня моя мама вызвала массажистку. Она мне размассировала «камни», Вы не представляете как это больно! Я просто криком кричала, но все равно улучшений нет…
— Для того чтобы определить относится ли эта температура к груди, померяйте ее в нескольких местах, под обеими подмышками, во рту, в паху. Если температура в области подмышек самая высокая, то тогда это действительно температура лактостаза. Померяйте и перезвоните мне.
Мила перезвонила и подтвердила, что температура именно грудная.
— Мила, я боюсь, что у Вас уже не лактостаз, а надеюсь, пока еще неинфицированный мастит. Ведь температура держится второй день. Кстати, расскажите, как там Ваши трещины, они прошли?
— Это очень плохо, так как трещина – это прямой путь для проникновения инфекции в молочную железу.
Поэтому, Вам просто необходимо обратиться за помощью не только ко мне, но и к врачу, который назначит Вам антибиотик совместимый с грудным вскармливанием. Но кроме этого, продолжайте часто прикладывать к груди малыша, буквально каждый час, если получится. И важно, чтобы Вы сцеживали пострадавшую грудь не больше 3-х раз в день, чтобы не нагнать много молока в грудь. После такого полного сцеживания прикладывайте кроху, чтобы он высосал остатки молока.
— Да, но я не могу сама себя сцедить, мне больно. Я хотела бы, чтобы Вы мне помогли, приезжайте, пожалуйста.
— Хорошо, я приеду. Теперь несколько слов о том, что в будущем Вам делать не надо, если вновь возникнет такая ситуация.
Первое, что могло привести к усложнению лактостаза – это Ваш компресс водка + фурацилин. Так как водка блокирует выделение окситоцина, а, следовательно, молоко из груди не может хорошо удаляться. Ведь я Вам в прошлый раз рассказывала, что основная помощь в такой ситуации – это хорошее опорожнение груди, теплый компресс не поможет. А у Вас молоко еще больше застаиваться начало, возможно, поэтому поднялась температура. Что же Вы не позвонили мне, не проконсультировались – это же так просто?
Второе, Вы напрасно пригласили специалиста по массажу.
Кормящей женщине надо очень осторожно относиться к груди – ее нельзя сильно мять и делать профессиональный массаж. Массажист, разминая застоявшиеся участки, мог передавить молочные протоки. И лактостаз мог возникнуть на других участках молочной железы.
С Милой мы договорились, что я к вечеру приеду. Но через пару часов она перезвонила и отказалась от выезда, объяснив отказ тем, что она нашла врача, который ей поможет сцедиться и назначит лечение. Я согласилась с ее выбором – ей действительно нужна была медицинская помощь.
Но на следующее утро Мила снова мне звонила и просила меня приехать, поскольку ситуация не улучшилась.
Что ж делать – еду.
И вот я уже на месте, осматриваю пострадавшую грудь. Каково было мое удивление, когда я увидела сильно отекшую грудь с травмированной кожей вокруг соска! Было 2 области – на вид как два красных бугорка с содранной кожей, уже успевшей подсохнуть.
— Боже, это ссадины? Как это произошло?
— Это у меня после массажа образовалось, кожа нежная, и ее содрали, когда массировали.
— Вы знаете, если этого не знать, можно предположить, что у Вас уже абсцесс, то есть в этих бугорках формируются гнойные мешки. Думаю, что врач, который у Вас был, об этом уже сказал. Расскажите, что он Вам назначил?
— Это был не совсем врач, а психолог со вторым образованием гомеопата. Она меня сцедила, тоже было ужасно больно – она пыталась раздавить уплотнения. А потом научила моего мужа, как правильно «рассосать грудь».
— Ну, муж высасывал молоко, потому что я сцедить не могу сама, а ребенок еще не справляется, он маленький…
— У меня снова нет слов… Как же Вам так удается находить людей, совершенно не сведущих в области грудного вскармливания…
Большое заблуждение, что муж Вам, таким образом, может помочь. Объясню почему. Ни один взрослый человек не сможет высосать молоко тем способом, которым высасывает его ребенок, он утратил это умение.
Ведь вспомните, малыш не сосет грудь в прямом смысле этого слова. Он языком «снимает» молоко с области ареолы, крохе остается после этого только сглотнуть молочко. А Ваш муж так сделать не сможет, он может только тянуть молоко как коктейль через трубочку и тем самым травмирует и без него пострадавшие соски. Кроме того, во рту любого человека есть определенная микрофлора с различными бактериями, и в том числе болезнетворными (например, непролеченый кариес, о котором муж может просто не знать). И эти бактерии он передаст Вам, когда «отсасывает» молоко. А у Вас на соске есть трещина – прямой путь для попадания инфекции, как я уже говорила…
— Мила, послушайте меня, Вам просто необходимо обратиться за помощью к врачу-гинекологу, чтобы он назначил лечение.
Ситуация очень серьезная и у Вас просто нет времени на раздумье. Сегодня 5-й день, у Вас все еще держится температура, отек груди, ссадины, трещины на соске. Большая вероятность, что после осмотра гинеколога он Вам поставит уже абсцесс…
Кормить ребенка одной грудью вполне реально, ему даже не понадобится докорм, грудь будет вырабатывать нужное крохе количество молока
Не впадайте в панику. Вы сможете выкормить ребенка одной здоровой грудью. На время лечения абсцесса, Вам придется отлучить ребенка от пострадавшей груди. Кормить ребенка одной грудью вполне реально, ему даже не понадобится докорм, грудь будет вырабатывать нужное крохе количество молока.
На пострадавшую грудь поставят дренаж, чтобы удалить гной из гнойного мешка, плюс Вам назначат пропить курс антибиотиков и, возможно, какие-то мази. Попросите, чтобы лекарства были совместимы с грудным вскармливанием, объясните, что Вы будете продолжать кормить кроху здоровой грудью.
Кроме этого, сцеживания Вам нужно будет проводить уже не вручную, а молокоотсосом, удобнее электрическим, чтобы не затрагивать гнойный мешок. Сцеживания нужны для того, чтобы лактация в пострадавшей груди не угасла, и после окончания лечения Вы могли бы вернуться к кормлению малыша из обеих молочных желез.
На этом мы с Милой расстались. Позже мы еще созванивались несколько раз, ей действительно поставили диагноз абсцесс и поставили дренаж на пострадавшую грудь. Мила больше месяца кормила ребенка одной грудью, а вторую лечила. Малыш рос хорошо, за 1-й месяц набрал больше килограмма. Конечно, не легко ей пришлось, но она вышла из этой ситуации победителем.
источник
Лечение простуды и гриппа
Абсцесс горла может быть частым последствием перенесенной ангины при неполноценном лечении заболевания, что это такое, а также фото, отражающие внешние проявления, симптомы и этапы хирургического лечения позволят понять отличительные черты этого гнойного процесса.
Под понятием «абсцесс горла» понимают воспалительное заболевание, протекающее с образованием экссудата в околоминдаликовом пространстве. Болезнь обычно возникает после перенесенного тонзиллита и требует безотлагательного хирургического и медикаментозного лечения, так как любые гнойные процессы, локализующиеся в области головы и шеи без соответствующей терапии чреваты серьезными осложнениями.
Из-за топографических особенностей абсцедирование горла можно перепутать с аналогичным поражением гортани, поэтому существующая систематизация патологий отражает все процессы, наблюдающиеся в ротоглотке.
► Любое воспаление, протекающее с возникновением гноя, проходит несколько стадий развития болезни.
- Образование экссудата – нарастание признаков воспаления, при котором скапливается серозное или гнойное отделяемое.
- Абсцедирование – наиболее ярко выраженный период заболевания, когда нагноение достигает своего максимума и наблюдается разрушение клетчатки.
- Угасание явлений – завершающий этап, во время которого происходит вскрытие гнойника, а при отсутствии медицинского вмешательства – хронизация процесса.
► По топографическому признаку выделяют три группы:
- паратонзиллярный абсцесс – воспаление затрагивает участки, расположенные вокруг миндалин;
- перитонзиллярный абсцесс – гнойное расплавление рыхлых тканей в окологлоточной области;
- ретрафарингеальный абсцесс – патологический процесс протекает в заглоточном пространстве.
► По локализации скопления гноя в горле:
- передний – самое распространенное явление, когда инфекция проникает через ротовую полость и оседает в углублениях миндалин, где развивается воспаление;
- задний – гной накапливается между аденоидами и задней палатинальной дугой;
- нижний – процесс протекает под нижним полюсом небной миндалины, из-за чего внешние признаки заболевания выражены слабо;
- боковой – самая редко встречающаяся патология, однако она имеет наибольшее количество тяжелых осложнений, так как абсцесс располагается между скоплением лимфоидной ткани и наружной поверхностью шеи.
Заболевание часто обнаруживается в детском и подростковом возрасте, а также у молодых людей до 20 лет. Предпосылок, почему может развиться абсцесс горла, несколько.
Однако самыми распространенными как у ребенка, так и у взрослого, принято считать инфекционную патологию ЛОР-органов. Болезнь появляется из-за проникновения бактерий, продуцирующих гной: стафилококки, стрептококки и некоторые виды кишечных палочек, а также протеи и клебсиеллы.
Среди главных причин выделяют следующие:
- последствия ангины – тонзиллит, который был не до конца вылечен либо применялись неподходящие медикаментозные препараты для устранения его первопричины. Небные миндалины имеют рыхлое и лакунарное строение, а также покрыты тонким слоем капсульной оболочки, из-за чего бактерии легко проникают в углубления и там остаются. С током крови инфекция разносится по различным участкам горла, где и возникает нагноение. Такое часто происходит во время беременности, когда из-за гормональных перестроек изменяется работа организма;
- травма – наблюдается непосредственное поражение клетчаточных пространств, расположенных возле горла. Это может произойти при ударе, падении, а также при случайном проглатывании острых предметов, например, косточки от рыбы. Абсцесс развивается без предшествующей температуры и воспалительных явлений. В раневой канал проникают гноеродные бактерии, после чего и он нагнаивается;
- стоматогенная – неудовлетворительное состояние ротовой полости, где имеются разрушенные кариесом зубы, воспаление десен, пародонтоз или пародонтит;
- иммунная – на фоне низких защитных свойств организма даже несерьезное заболевание, такое как ОРВИ или простуда, способно спровоцировать развитие воспаления в полости горла;
- диагностические вмешательства – самая редкая причина, когда спустя небольшой срок после бронхоскопии или гастроскопии возникает нагноение.
В более чем 75% случаев абсцесс горла развивается после перенесенного тонзиллита. При сильном переохлаждении, падении иммунной защиты организма и авитаминозах бактерии начинают усиленно размножаться, что и приводит к рецидивированию процесса с последующим нагноением клетчатки.
Признаки заболевания возникают практически с первых часов после начала развития процесса. Когда явления тонзиллита утихают, и больной ощущает себя значительно лучше, неожиданно появляется лихорадка, слабость, сильная боль в горле, препятствующая приему пищи и даже глотанию слюны.
Абсцесс горла характеризуется определенными симптомами, которые указывают на присоединение гнойной инфекции к воспалению миндалин.
Когда происходит самопроизвольное вскрытие абсцесса, состояние человека на какое-то время улучшается – пропадает пульсирующая боль и чувство распирания.
В тяжелых случаях, когда инфильтрат имеет крупные размеры, появляется одышка из-за нарушения прохождения воздуха и блокирования входа в гортань, а также пациент отмечает усиление боли при повороте головы и шеи.
При внутриротовом осмотре определяется гиперемия и значительная отечность паратонзиллярной области, увеличение миндалин, иногда они смещены в сторону. При сильной припухлости нарушается подвижность язычка и небных дужек.
Определение источника заболевания и установление диагноза проводится на основании клинических и лабораторных исследований:
- сбор анамнеза – врач осведомляется, как давно возникло ухудшение состояния и дискомфорт в горле, предшествовала ли заболеванию ангина или травматическое повреждение;
- осмотр – внешне определяется изменение контуров шеи, а также окраски кожных покровов;
- фарингоскопия – выявляет асимметрию миндалин, их покраснение, увеличение в размере, припухлость мягких тканей горла и наличие гнойного инфильтрата;
- ларингоскопия – осмотр гортани проводится обязательно, так как часто абсцедирование затрагивает и данный орган;
- дополнительные методы – УЗИ, МРТ, КТ и рентгенологическое исследование проводится в тех случаях, когда осмотр не позволяет точно установить болезнь и ее локализацию.
Дифференциальная диагностика проводится со скарлатиной, дифтерией, флегмоной, новообразованиями, а также с абсцессом язычной миндалины корня языка.
Обязательным условием для успешного выздоровления является вскрытие гнойного очага. При проведении хирургического вмешательства у детей обязательно стационарное лечение для наблюдения за состоянием ребенка.
В случае если абсцесс небольшого размера, и к нему присутствует хороший доступ, при этом отсутствуют выраженные симптомы интоксикации организма у взрослого, возможна амбулаторная терапия. Обычно после операции необходимо прохождение медикаментозного курса с приемом антибиотиков.
К концу третьих или четвертых суток гнойник «созревает» и требуется его дренирование, которое выполняется согласно общим правилам антисептики и хирургии.
Абсцесс горла – воспаление жировой клетчатки горла или шеи и его ограничение фиброзной капсулой, вследствие осложнения таких заболеваний, как ангина, фарингит, мастоидит, гнойный отит или при травмах слизистой глотки. Вообще абсцесс – воспаление и гнойная деструкция тканей с образованием полости, которое локализируется в подкожной жировой клетчатке, в органах и между ними.
В зависимости от размещения абсцессов, выделяют:
- паратонзилярный абсцесс (в области миндалин);
- парафарингеальный абсцесс (нагноение окологлоточной клетчатки);
- ретрофарингеальный — воспаление заглоточной жировой клетчатки.
Причиной появления абсцесса горла является гноеродная инфекция. Это могут быть стрепто- и стафилококки, кишечная палочка, клебсиелла и другие условно патогенные бактерии.
Чаще всего инфекция попадает в горло контактным путем, при неправильном лечении таких болезней, как гнойная ангина, мастоидит, воспаление среднего уха, остеомиелит нижней челюсти, фарингит, пульпит седьмого-восьмого зуба, воспаление слюнных желез на фоне снижения защитных функций организма.
Основная причина абсцессов горла любых локализаций – это хронический тонзиллит.
Намного реже встречается лимфогенный или гематогенный путь проникновения патогенной флоры в горло – бактерии с током крови или лимфы попадают в жировую клетчатку и оседают там, формируя абсцесс. Источником распространения инфекции в таком случае может стать любой гнойный процесс в теле человека. Абсцессы в горле могут развиться вследствие травмы, например, при заглатывании острых предметов и повреждении ими слизистой ротоглотки.
Абсцесс горла — заболевание острое, для которого характерно резкое начало. Основные признаки:
- повышение температуры тела до 40 градусов;
- озноб;
- ломота в мышцах и суставах;
- общая слабость и недомогание;
- выраженная головная боль;
- боль в горле, которая усиливается при глотании;
- судороги жевательных мышц, которые проявляется резким спастическим сжатием зубов;
- резкая болезненность при открытии рта;
- отек шеи;
- иррадиация боли при глотании в ухо;
- повышенное слюноотделение;
- зловоние изо рта;
- увеличение и болезненность шейных лимфатических узлов (шейный лимфаденит).
Чтобы поставить диагноз «гнойный абсцесс горла» оториноларинголог поводит общий осмотр больного, осмотр горла с помощью ларингоскопа, назначает лабораторные исследования и пункцию.
При общем осмотре наблюдается отек мягких тканей шеи, болезненность и увеличение лимфатических узлов, боль при прощупывании шеи ниже подбородка и по ходу яремной вены.
Общий анализ крови покажет наличие болезни.
Фарингоскопия покажет флуктуирующее выпячивание в месте локализации абсцесса ротоглотки и покраснение, инфильтрацию и отек слизистой оболочки. Из лабораторных исследований самым информативным является общий анализ крови – на фоне выраженного повышения количества лейкоцитов наблюдается сдвиг лейкоцитарной формулы влево. Скорость оседания эритроцитов увеличена.
При пункции выпячивания получают гнойное содержимое с неприятным запахом. Гной следует отправить на посев, с последующим определением чувствительности к антибиотикам. Пункция может проводиться и с местной анестезией, и без нее.
Лечение при абсцессе ротоглотки только хирургическое. Обязательна госпитализация в стационар, где назначают симптоматическую терапию, специфическую, и проводят вскрытие образования.
Из симптоматического лечения назначают:
- жаропонижающие препараты (нестероидные противовоспалительные средства);
- инъекции новокаина в жевательные мышцы для снятия спазма;
- антигистаминные средства – для уменьшения отека и профилактики аутоиммунных осложнений;
- при тяжелом течении болезни с выраженным интоксикационным синдромом обязательна дезинтоксикационная терапия.
Специфическое лечение подразумевает использование антибиотиков широкого спектра действия. Это могут быть фторхинолоны второго-третьего поколения (Норфлоксацин, Левофлоксацин, Офлоксацин), сульфаниламиды (Бисептол, Сульфаргин) и цефтриаксоны первого-третьего поколения (Цефазолин, Цефтриаксон, Цефотаксим). Хорошо зарекомендовали себя защищенные пенициллины и их комбинация с клавулановой кислотой, такие как Амоксил, Амоксиклав, Линкомицин. Вид антибиотика, его дозу и способ введения назначает только врач, после тщательной оценки состояния больного.
Хирургическое лечение включает в себя вскрытие и очищение полости абсцесса на фоне медикаментозной терапии. Народными методами абсцесс ротовой части глотки стоит лечить только после консультации с лечащим врачом.
Больным абсцессом горла проводят операцию под местной анестезией. Общий наркоз не рекомендуется ввиду того, что объем операции небольшой и локального обезболивания вполне достаточно. Местная анестезия не требует длительной подготовки, больной во время операции доступен к контакту, может проводиться лицам с сердечно-сосудистыми болезнями, пациентам преклонного возраста. Наркоз при лечении абсцесса ротоглотки применяют лицам с психическими болезнями и людям, имеющим непереносимость препаратов для местной анестезии.
После смазывания или аппликации места разреза лидокаином проводят инфильтрацию слизистой раствором прокаина для обезболивания. Когда чувствительность пропадет, на участке наибольшего выбухания производят разрез длиной до двух сантиметров на такую же глубину. Далее отверстие расширяют щипцами и ставят дренаж. Чтобы стенки полости не слипались и не склеились между собой, в разрез закладывают небольшую марлевую турунду. Прокол проверяют на протяжении трех дней, отмечая, достаточно ли отходит гнойное содержимое, при надобности отверстие расширяют. Чтобы гной и кровь не стекали в горло, используют аспираторы. Полость промывают раствором антибиотика или антисептика, часто для таких целей используют сульфаниламиды, например, Стрептоцид.
В зависимости от размещения абсцесса рекомендуется удалять миндалины. При паратонзиллярной локализации образования данная процедура необходима не только для устранения болезни, но и для предотвращения рецидивов. В зависимости от тяжести течения заболевания удаляют одну или обе миндалины.
Показаниями для тонзиллэктомии:
- частые рецидивы абсцесса в прошлом;
- хронический тонзиллит;
- боковая локализация паратонзиллярного абсцесса;
- осложненный паратонзиллит;
- тяжелое течение абсцесса;
- сахарный диабет;
- после оперативного лечения состояние пациента ухудшается.
Противопоказания удаления миндалин:
- болезни кроветворной системы;
- авитаминоз, в частности цинга;
- гипертоническая болезнь;
- снижения свертываемости крови;
- туберкулез;
- декомпенсированные болезни сердечно-сосудистой системы;
- сепсис;
- тромбоз сосудов мозга;
- воспаление мозговых оболочек.
После операции для отхождения гноя необходимо полоскать горло антисептиком.
Как правило, гланды удаляют в ходе дренирования абсцесса. Очень редко доступ к патологическому образованию проводят через переднюю поверхность шеи. Для улучшения отхождения гноя после операции назначают полоскания горла растворами антисептиков (Орасепт, фурацилин) или гипертоническим раствором соли и йода.
Положительный эффект лечения абсцесса горла в неосложненных случаях наблюдается в первые же минуты после вскрытия полости гнойника. Температура спадает, боль уменьшается, симптомы интоксикации уходят. В таком случае доктор может выписать пациента на пятый день госпитализации. В среднем в стационаре больной пребывает около десяти дней.
Если абсцессы ротоглотки не лечить, или лечить самостоятельно, то могут наступить такие осложнения:
- В результате гнойного расплавления мягких тканей шеи могут повреждаться сосуды разных калибров, что приводит к кровотечению. Геморрагия из артерий и артериол может привести к летальному исходу.
- Прорыв абсцесса в заглоточное пространство приводит к проникновению гноя в жировую клетчатку за глоткой, откуда может спускаться вниз, провоцируя медиастинит.
- Сепсис. Генерализация процесса вследствие гематогенного или лимфогенного распространения инфекции.
- Диссеминация гноеродной флоры в полость черепа может привести к абсцессам мозга, бактериальным менингитам, тромбозу пещеристой пазухи.
- Заглоточные абсцессы могут осложняться флегмонозным ларингитом, перихондритом или флегмоной шеи.
- Пневмония при распространении инфекции в легкие.
- Асфиксия вследствие отека жировой клетчатки и выбухания гнойной полости в дыхательное горло.
Кровотечение может возникнуть и при разрезе, но в условиях стационара шансы предотвратить или вовремя остановить геморрагию намного выше. Также абсцессы горла могут привести к обострению хронических болезней, таких как ревматизм, пиелонефрит, туберкулез или сердечно-сосудистых заболеваний.
Специфической профилактики абсцессов горла не существует. Чтобы предотвратить или снизить шансы заболеть до минимума стоит:
- вовремя лечить ангины или другие инфекционные заболевания горла;
- отказаться от вредных привычек;
- раз в полгода проходить осмотр у стоматолога;
- при хроническом тозиллите — удалить гланды;
- придерживаться правил личной гигиены;
- укреплять защитные силы организма.
Чтобы избежать осложнений, надо строго следовать рекомендациям врача и преждевременно не прерывать курс антибиотиков.
Абсцесс горла, также называемый ретрофарингеальным абсцессом, является следствием нагноения лимфатических узлов и клетчатки заглоточной области. Возбудителями заболевания выступают гноеродные бактерии, попадающие по лимфатическим путям со стороны носоглотки, носа и среднего уха.
В ряде случаев заглоточный абсцесс является осложнением таких заболеваний, как грипп, ОРВИ, корь, скарлатина. Также возможно развитие абсцессов при механических повреждениях слизистой оболочки заглоточной полости.
Данное заболевание может наблюдаться как у детей, так и взрослых.
Провоцирует заболевание смешанная микрофлора, в которой преобладают стрептококки, стафилококки в совокупности с иными видами кишечных палочек.
Наиболее распространенными причинами абсцесса горла являются воспалительные процессы ЛОР – органов, имеющих хронический характер.
В ряде случаев ими являются хронические ангины, как правило, фолликулярная. Часто абсцесс горла может быть вызван обострением хронического тонзиллита. Также, воспалительные процессы в горле могут быть следствием аденоидов. Они представляют собой увеличенные носоглоточные миндалины.
Гноеродные бактерии, попав в носоглоточное пространство, начинают развиваться на слизистой оболочке горла, вызывая первоначально покраснения, затем гнойные высыпания. Также наблюдается увеличение и покраснение миндалин. Весь процесс сопровождается болезненными ощущениями в горле, нередко отдающими в ухо.
Заболевание проявляется практически сразу. Оно сопровождается повышением температуры, закладыванием носа, слизистыми выделениями, затрудненным дыханием, болезненными ощущениями в горле, подчелюстной железе. Больному трудно глотать, дышать, иногда даже говорить. Опухоль затрудняет движение околочеслюстных мышц.
Также характерен озноб, неприятный запах изо рта, тошнота, рвота, обезвоживание организма. Болезнь также сопровождается мышечной и головной болью, общим недомоганием, утомляемостью, сонливостью.
Гнойные высыпания на окологортанных тканях характеризуются флюктуацией (зыблением).
При пальпации горла в области, пораженной абсцессом, наблюдаются опухоль, уплотнения на коже, кожные покровы горячие на ощупь, лимфоузлы воспалены.
В ходе диагностирования абсцесс горла при фарингоскопии выявляется овальный инфильтрат, который слегка выпячивается на фоне здоровых тканей, он, как правило, гиперемирован и отечен. Лабораторные исследования показывают наличие лейкоцитоза, увеличение СОЭ,
Гнойный абсцесс горла в медицине именуется паратонзиллярный абсцесс. Заболевание проявляется воспалениями околоминдаликового пространства. Чаще всего он является односторонним, хотя встречаются и двусторонние гнойные абсцессы горла. В большинстве случаев данное заболевание является следствием обострения хронических тонзиллитов, неполноценного лечения ангин, как правило, лакунарных и фолликулярных. В этом случае после заметного снижения течения заболевания и даже полного исчезновения симптомов, по прошествии нескольких дней, происходит рецидив с удвоенной силой.
Глотательные движения отдают болью в ухо. В зеве наблюдается припухлости и покраснения, сопровождающиеся першением в горле и болезненными ощущениями при принятии пищи. Увеличиваются лимфатические узлы на шее и под челюстью. Отек тканей препятствует полному открытию рта.
Весь процесс сопровождается повышенной температурой, снижающейся к утру и повышающейся к ночи. Также характерны головокружения, головные и мышечные боли, слюнотечение, гнусавость, затруднения дыхания. Гнойный абсцесс горла может вызывать серьезные осложнения.
Лечение данного заболевания в домашних условиях может быть чревато. При первых же признаках заболевания следует обратиться к специалисту – отоларингологу.
Проведя визуальный осмотр, врач назначит сдать ряд анализов. В ряде случаев необходимо сдать пункцию из гнойного образования. Также обязательно сдать анализы на бак – посев из зева. Также о возможном формировании абсцесса в горле у больного, является наличие записей в истории болезни о перенесенных ранее заболеваниях ЛОР – органов.
Лечение абсцесса горла производится в условиях стационара и может быть как медикаментозным, так и хирургическим.
Медикаментозное лечение применимо при диагностировании заболевания на ранних стадиях его протекания. Если действие препаратов оказывается неэффективным или болезнь запущена, применяется хирургическое вмешательство.
Медикаментозное лечение предполагает введение больших доз пенициллина, цефазолина или других антибиотиков широкого спектра действия внутримышечно. Также для облегчения тризмы челюсти может вводиться новокаин 0,5 %. Также назначаются полоскания горла растворами фурацилина, шалфея, ромашки содовыми соляными растворами, ротокан и аэрозоли. Также назначаются анальгетики и жаропонижающие препараты.
Не исключен курс иммунотерапии. Как правило, это предполагает принятие препаратов, которые обладают иммодулирующим эффектом. К ним относятся азоксимер, дезоксирибонуклеинат натрия.
В ситуации, когда болезнь запущена или не поддается лечению антибиотиками, применяется хирургический метод лечения. Созревший в течение 4 дней абсцесс, требуется обязательно вскрыть, не дожидаясь его самопроизвольного опорожнения.
В ряде случаев вскрытие абсцессов производят только при помощи шприцов Гартмана или инструментов Шнейдера, которые специально для этого разработаны.
Наиболее сложными для вскрытия являются абсцессы наружной локализации. В этих случаях применяется абсцесстонзиллэктомия, которая, в последнее время имеет широкое распространение.
Показания к проведению подобного рода процедуре следующие:
- Рецидивирующая ангина, свидетельствующая о хроническом тонзиллите у пациента;
- Повторяющиеся в анамнезе паратонзиллиты;
- Неблагоприятные локализации абсцессов, например, боковые, являющиеся сложными для вскрытия и дренирования;
- Отсутствие положительной динамики и улучшения состояния больного даже после вскрытия абсцесса и удаления гноя;
- Наличие признаков обострения паратонзиллита, таких как сепсис, флегмона шеи, парафарингит и медиастатинит.
После проведенных процедур больному требуется диспансерное наблюдение.
Возникновение и развитие подобного рода заболеваний можно предотвратить при помощи ряда профилактических мер. К ним относятся:
- Регулярная гигиена тела с использованием антибактериального мыла;
- Применение антибактериальных мазей, гелей;
- Здоровый образ жизни и помощь иммунитету;
- Гигиена ротовой полости;
- Своевременное лечение кариеса;
- Удаление и лечение больных зубов;
- Своевременное лечение ангин.
Иногда после операции по вскрытию абсцесса пациенту назначают полоскания горла соленой теплой водой. Эти полоскания уменьшают раздражение горла, помогают удалить остатки содержимого и ускоряют выздоровление.
Раствор для полоскания делается следующим образом. Вода нагревается примерно до 40 градусов. В чашку с водой добавляется соль в количестве 1-2 чайных ложек. Раствор следует помешивать до полного растворения соли.
Полученным раствором следует полоскать горло несколько раз в течение 36 часов. Воду можно использовать и более горячую, главное чтобы вы не обожгли горло. Вместо соли можно использовать фурацилин или другие антисептики.
Также после операции пациенту следует употреблять больше жидкости. Можно пройти УФО.
Иногда при лечении можно использовать некоторые рецепты народной медицины. Например, хорошо помогает траволечение:
- Как только почувствуете у себя первые признаки болезни, начинайте есть чеснок;
- Если вам неприятен запах чеснока, то его можно принимать вместе с медом;
- Можно пить травяные чаи. Их готовят из эхинацеи или желтокорня канадского;
- Можно использовать имбирь. Для этого 2 чайные ложки порезанного свежего имбиря нужно кипятить 20 минут. После этого нужно дышать паром полученного раствора в течение 5 минут. Процедуру следует повторять в день 2-3 раза.
Использование народных средств, возможно, только после их обсуждения с лечащим врачом.
Итак, детально рассмотрев все моменты такого заболевания, как абсцесс горла, следует сделать вывод о том, что это достаточно часто встречающийся недуг, к которому следует отнестись со всей серьезностью, в силу многочисленных и необратимых осложнений, которые, являются его последствиями. При первых признаках абсцесса горла следует незамедлительно обратиться к врачу и произвести соответствующее лечение.
Тема, которая поднималась в программе “Жить здорово” с Еленой Малышевой.
Длительные, не проходящие боли в горле всегда настораживают. Они могут являться серьезным осложнением или тяжелым заболеванием. В результате гнойного воспаления лимфоузлов и тканей глотки может возникнуть абсцесс горла. К развитию такой проблемы могут привести патогенные микроорганизмы, которые попадают в эту область со стороны среднего уха или носоглотки.
Абсцесс горла – одно из инфекционных заболеваний, выраженное воспалением мягких тканей в заглоточной или окологлоточной области, а также в паратонзиллярной зоне.
Очаг поражения представляет собой своего рода капсулу, в которой скапливается гнойное содержимое.
Симптомы заболевания проявляются практически сразу после появления гнойной капсулы. Интенсивность болевого синдрома и дискомфорта зависит от глубины поражения слизистых и мягких тканей.
Крупные гнойники могут частично перекрыть воздухоносные пути, что приводит к
и другим проблемам с дыханием.
Абсцесс горла проявляется в нескольких видах. Довольно часто при схожей клинической картине абсцесс горла может базироваться в разных местах и поражать различные области ротоглотки. Можно выделить три основных вида абсцесса горла:
- паратонзиллярный;
- парафарингеальный;
- ретрофарингеальный.
На фото виды абсцесса горла разной локализации
Данный вид абсцесса горла представляет собой полость, полностью заполненную гноем и располагающуюся в мягких тканях вокруг небной миндалины. Патология развивается на фоне острого воспаления или при некоторых формах хронического тонзиллита.
Развивается паратонзиллярный абсцесс обычно только с одной стороны через несколько дней после перенесенной ангины. У пациентов пожилого возраста или с ослабленным иммунитетом патологический процесс может развиться в течение суток. Проявляется сильными болями в области миндалин, трудностью проглатывания пищи и даже воды, сопровождается высокой температурой.
Подробнее что такое паратонзиллярный абсцесс, смотрите в нашем видео:
Парафарингеальный абсцесс – это воспаление мягких тканей окологлоточного пространства шеи, с образованием гнойного очага. Основными причинами развития можно считать осложнение паратонзиллярного абсцесса или травмы слизистой.
Сопровождается данная патология высокой температурой, увеличением лимфоузлов и острой болью. Болевой синдром может распространиться на зубы, ухо со стороны абсцесса. Пациенты жалуются на болезненные движения головой, невозможность жевать пищу или просто открывать рот.
Эта разновидность абсцесса представляет собой гнойное поражение клеток глоточной мускулатуры. Также это заболевание известно как позадиглоточный или заглоточный абсцесс. Поскольку в этой части глотки больше всего развиты лимфатические узлы именно у детей (до 4-х летнего возраста), ретрофарингеальным абсцессом можно заболеть только в детском возрасте.
Чем опасен заглоточный абсцесс, смотрите в нашем видео:
Гнойный абсцесс обычно является следствием попадания инфекции. Он может развиться как осложнение на фоне следующих заболеваний:
Риск появления осложнений после болезни увеличивается, если у пациента диагностированы хронические патологии или неполноценно функционирует иммунная система.
особенно во взрослом возрасте может на фоне повреждения слизистых глотки. В результате такой травмы в лимфатическую систему попадает
, что и приводит к образованию гнойников.
Симптомов, указывающих на развитие абсцесса довольно много. Признаки патологического процесса возникают буквально с первых часов от начала его развития. Это могут быть:
- боли, отдающие в ухо;
- спазм жевательных мышц;
- ощущение инородного предмета в горле;
- увеличение лимфоузлов;
- высокая температура, лихорадка;
- неприятных запах (гноя) изо рта;
- охриплость голоса.
У ребенка проявляется общая слабость, вялость, может наступить бессонница. У взрослых может проходить и с менее выраженными симптомами. Состояние больного немного улучшается, когда происходит самопроизвольное вскрытие. Уменьшается боль, пропадает чувство распирания.
При осмотре доктор отмечает увеличение миндалин, сильно выраженную гиперемию тканей и отечность паратонзиллярной области. Если абсцесс обширный, может нарушиться подвижность небных дужек и язычка.
Определить заболевание и установить правильный диагноз можно на основании лабораторных анализов и клинических данных. При сборе анамнеза врач осведомится, что могло предшествовать ухудшению самочувствия: была ли это ангина либо травма в горле. Помимо внешнего осмотра, возможно, потребуется проведение фарингоскопии или ларингоскопии.
По этим данным доктор может назначить и другие исследования для точного установления места локализации болезни. При невозможности определить очаг заболевания может потребоваться УЗИ, компьютерная томография или МРТ.
Существует два способа лечения данного заболевания. В более легких случаях можно обойтись стандартной медикаментозной терапией. Но при осложнениях или тяжелом течении процесса, скорее всего, потребуется оперативное вмешательство. Методы нетрадиционный медицины при наличии гнойного абсцесса чаще всего носят дополнительный характер, ввиду сложности заболевания.
Медикаментозное лечение абсцесса в домашних условиях возможно при его небольших размерах и отсутствии признаков интоксикации организма. В этом случае терапия проводится амбулаторно с назначением курса лекарственных средств, включающих:
- местные антисептики;
- обезболивающие препараты;
- антигистаминные средства;
- антибактериальные, антимикробные средства общего действия;
- витамины и препараты для улучшения иммунитета.
В помощь к основному курсу лекарств иногда доктора советуют воспользоваться некоторыми методиками народной медицины. Ниже приведены несколько полезных рецептов.
Оперативное вмешательство требуется при тяжелом течении абсцесса, сопровождающегося высокой, трудно сбиваемой температурой и интоксикацией организма. Доктору придется вскрыть гнойник, чтобы полностью удалить скопившийся гной.
Перед процедурой проводят обезболивание. Обычно это местная анестезия, которая облегчит состояние пациента. Однако в некоторых случаях может потребоваться дополнительное введение анальгетиков, чтобы уменьшить довольно неприятные ощущения.
Далее доктор обрабатывает очаг инфекции антисептическими препаратами местного действия и проводит вскрытие гнойника. Разрез выполняют, воспользовавшись скальпелем, на самой выпирающей части абсцесса. Затем края раны раздвигают для полного удаления содержимого.
В особо сложных случаях требуется установка дренажа. В этом случае используют перчаточную резину. Она предотвращает слипание разрезанного канала и способствует выведению образовывающегося в дальнейшем гноя.
После проведенного хирургического вмешательства пациенту также требуется медикаментозная терапия и витаминизированная диета. Для ускорения процесса заживления в зону раны довольно часто вводят инъекции глюкокортикоидов. Обязательным остается прием антибактериальных средств. При беременности перечень препаратов может быть изменен.
Видеодемонтрация операции по вскрытию абсцесса горла:
Опасность заболевания связана именно с полостью, в которой скапливается гной. При целостности очага все патогенные микроорганизмы скапливаются в данной полости и за ее пределы не выходят. При самостоятельном разрыве очага инфекция разносится кровотоком или потоками лимфы.
В результате может развиться септическое состояние, которое при неадекватном лечении или без него, может привести даже к летальному исходу.
Самостоятельное лечение в таких ситуациях категорически запрещено. При вскрытии полости или ее разрыве в нестационарных условиях, осложнения могут появиться в считанные часы. Поэтому при малейшем подозрении на абсцесс или его разрыв, необходимо срочно обратиться в лечебное учреждение.
источник