Можно сколько угодно рассуждать о вреде курения, но процесс избавления от этой привычки требует собранности и силы воли. У курильщиков имеются свои проблемы, которые требуют решения, например, можно ли курить при ангине, как это повлияет на процесс выздоровления, и каким образом не навредить себе.
Одна из проблем, которая может усугубить положение, заключается в том, что ангиной в обиходе называют любую болезнь, которая характеризуется болезненным ощущениями в горле. Но далеко не каждую болезнь можно вылечить горячим чаем с малиновым вареньем, и ангины бывают разные.
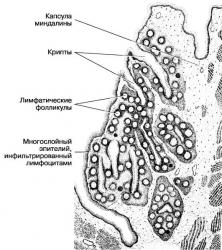
Существует несколько видов ангины или острого тонзиллита, главный симптом — воспаление миндалин. Гланды или нёбные миндалины краснеют, увеличиваются в размере, на них могут появиться гнойники, глотать становится больно. Высокая температура на фоне острого тонзиллита — это абсолютно нормальное явление для воспалительного процесса.
Прежде чем задаваться вопросом, можно ли курить при ангине, стоит определиться, действительно ли речь идёт о тонзиллите. Возможно, это фарингит, заглоточный абсцесс, дифтерия или скарлатина. Заниматься самодиагностикой, так же как и самолечением, не стоит — можно пропустить момент и усугубить положение, если речь идёт о каком-то серьёзном заболевании. Даже если это именно ангина, её течение может быть разным по степени воспаления миндалин, и вызываться различными бактериями, вирусами или другими микроорганизмами.
Определяя для себя, можно ли курить при ангине, в первую очередь, стоит здраво оценить состояние горла. Воспалённые миндалины болят, создаётся ощущение, что горло стало очень узким, становится трудно глотать пищу и даже воду. Конечно, табачный дым не нужно глотать, но он может причинять болезненные ощущения при затяжке, поэтому разумно было бы ограничить курение хотя бы до того момента, как состояние улучшится.
Курение относится к вредным привычкам, это неоспоримый факт, но курильщики обычно не задумываются над деталями. Как табачный дым влияет на воспалённое горло и можно ли курить при ангине? Каждая сигарета передаёт курильщику определённое количество никотина и смол, в дыме содержатся канцерогены, целый букет аллергенов. Даже без острого тонзиллита курение может вызывать неприятное ощущение болезненного першения в гортани — это слизистая оболочка горла сигнализирует о негативном воздействии.
При ангине миндалины и слизистая воспалены, снижены естественные защитные функции организма, серьёзно повышается вероятность травмирования уязвимой гортани даже резким кашлем. Порция табачного дыма может подхлестнуть воспаления, спровоцировать аллергическую реакцию, даже если в здоровом состоянии больной не является аллергиком.
В большинстве случаев ангина не требует радикального лечения, если боль умеренная, а температура не поднимается выше 39 градусов. Из медицинских препаратов назначается жаропонижающее, а в качестве основного лечения — нестероидные противовоспалительные препараты. Для диагностики и определения суточной дозировки лекарств необходимо обратиться к врачу, это поможет максимально быстро и без последствий вылечить ангину, а также исключить наличие отягчающих факторов или более тяжёлой болезни.
Желательно соблюдать постельный режим, не утомляться и не стараться геройски перенести болезнь на ногах, это поможет избежать осложнений. Кроме фармацевтических препаратов хорошо помогает обильное тёплое питьё. Если глотать очень больно, помогают леденцы с лидокаином, они временно снижают чувствительность горла и позволяют спокойно поесть.
Не всегда есть возможность и время посетить поликлинику, поэтому стоит знать, как поставить ориентировочный диагноз и облегчить состояние больного. В подавляющем большинстве случаев ангина или острый тонзиллит видны визуально — загляните пациенту в горло, увеличенные покрасневшие миндалины видны невооружённым взглядом. Если на миндалинах отчётливо видны белые или желтоватые пятна, скорее всего, это один из видов острого тонзиллита. Можно ли курить при ангине гнойной, когда на гландах видны гнойники? Постарайтесь воздержаться хотя бы на время острого течения болезни, это поможет быстрее выздороветь.
Скарлатина, конечно, опасна, но если вы в своё время сделали прививки, то шансы заболеть крайне малы. Если нет экстремально высокой температуры, рвоты, помутнения сознания, других видов боли, то желательно уложить больного в постель, сбивать температуру жаропонижающими препаратами, обеспечить обильное тёплое питьё. Традиционный чай с малиновым вареньем или клюквенный морс прекрасно подойдёт.
Рекомендации врачей вполне понятны, но приходится принимать во внимание нужды самих курильщиков, далеко не всегда можно отказаться от сигареты. Если температура очень высокая, больному будет не до них — лихорадочное состояние и глубокий сон автоматически отбивают тягу к курению. Лечение ангины у взрослых в домашних условиях подразумевает соблюдение постельного режима, поэтому лучше отоспаться. Если стараться переносить болезнь на ногах, будет гораздо сложнее удержаться от привычки подбодрить себя сигаретой.
Возможно, в этом виноват напряжённый ритм жизни и неумение о себе заботиться, но по статистике большинство взрослых и ответственных людей считают, что постельный режим предназначается только для слабаков и при очень тяжёлых состояниях. Особенно этим грешат женщины, расценивающие больничный как лишнюю возможность устроить уборку или решить другие бытовые проблемы. Можно ли при ангине курить сигареты, ходить на работу, устраивать спонтанный ремонт или решать другие проблемы? Желательно всего перечисленного избегать, это может усугубить болезнь.
Лучше подобрать щадящую диету, исключить тяжёлую жирную пищу — общая интоксикация организма при воспалении миндалин снижает возможность нормального пищеварения. Можно есть кисломолочные продукты, куриный бульон, отварную или тушёную курицу. Желательно исключить кофе, крепкий чай, алкоголь строго противопоказан.
Именно во время ангины курильщика может посетить мысль о том, что стоит заменить обычные сигареты на электронные. Действительно, они создадут иллюзию так называемого «безвредного курения», в дыме, а вернее, в паре, отсутствуют смолы и продукты сгорания, но можно ли считать, что это совсем не приносит вреда?
Врачи в один голос утверждают, что использовать электронные сигареты крайне нежелательно, ведь это не избавляет от никотина. Кроме того, оставляет психологическую привычку закуривать по любому поводу и даже без него, а ароматизаторы могут стать дополнительной возможностью обзавестись аллергией. При ангине мягкие ткани горла и слизистые оболочки совершенно беззащитны, практически это открытые ворота для любых негативных факторов. Если есть возможность воздержаться от курения, лучше не обманывать себя, заменяя один вид никотина на другой.
Почему тянет закурить даже во время болезни? Во многом это связано со стрессом, для взрослого человека вынужденный простой в делах, вызванный незапланированным больничным, может стать источником дополнительного беспокойства. На работе горит отчёт, за детьми кто-то должен следить, обед готовить некому, а тут эта ангина, что делать? Для курильщика стресс и сигареты тесно связаны, поэтому во время болезни тянет закурить. Дополнительным фактором может стать вынужденное безделье, если нечем заняться, то хочется пойти и выкурить сигаретку-другую.
Чтобы снизить тягу к курению, стоит серьёзно задуматься — действительно ли всё так печально, что нужно испытывать чувство вины всего лишь за небольшую ангину? Отдых и постельный режим во время болезни это не каприз, а выполнение предписаний врача, которые, в свою очередь, назначаются не в качестве бессмысленного ритуала, а для скорейшего выздоровления и исключения возможных осложнений. Следовательно, можно не заниматься самобичеванием, не усугублять стресс, и потребность в сигаретах снижается.
Не следует заниматься самообманом. Сигареты не уменьшают боль в горле во время ангины, табачный дым не обладает лекарственными свойствами. Сигареты с ментолом могут создать обманчивое впечатление облегчения. Просто нервные окончания слегка немеют, но гораздо безопаснее можно добиться того же эффекта с помощью обычных аптечных леденцов с небольшим содержанием лидокаина.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какая связь между нарывами в горле и курением?
Курение является одним из факторов, которые повышают риск образования нарывов в горле. Чтобы разобраться в механизме действия сигаретного дыма на слизистую оболочку, необходимо знать некоторые анатомические и физиологические особенности организма. В первую очередь это строение и функционирование слизистой оболочки глотки. Именно она при частом курении претерпевает наиболее серьезные изменения, которые в будущем могут привести к таким серьезным осложнениям как паратонзиллярный или заглоточный абсцесс.
Слизиста оболочка миндалин (гланд) богата лимфоцитами и лейкоцитами. Эти клетки призваны бороться с инфекцией, попадающей в организм с воздухом или пищей. Микробы задерживаются на поверхности миндалин, приводя к локальному воспалению. Если организм работает нормально, то это воспаление, в конце концов, приведет к уничтожению возбудителей болезни. Лейкоциты в процессе своего разрушения выделяют биологически активные вещества, которые разрушают бактериальные клетки. Лимфоциты же отвечают за формирование иммунного ответа. В результате их работы происходит формирование специфических антител, которые избирательно воздействуют на микробы.
В процессе курения слизистая оболочка гланд напрямую контактирует с сигаретным дымом. Вследствие этого целый ряд неблагоприятных факторов воздействует на здоровые клетки эпителия.
Губительное действие табачного дыма на слизистую оболочку глотки объясняется следующими процессами:
- Воздействие токсинов. Сигаретный дым содержит большое количество различных токсинов. Они представлены тяжелыми металлами, смолами и активными радикалами (химически активными молекулами). Воздействие токсинов приводит к разрушению клеток эпителия. В частности, в слизистой оболочке уменьшается количество лейкоцитов и лимфоцитов. В свою очередь это затрудняет борьбу организма с микробами. Таким образом, даже обычная ангина может перейти в гнойный процесс с образованием абсцессов.
- Воздействие высокой температуры. Воздействие высокой температуры дыма также дает о себе знать. Во время курения вдыхаемый дым нагревает ткани эпителия. Это приводит к расширению капилляров и приливу крови. Если данный фактор воздействует на слизистую оболочку регулярно, то итогом становится нарушение обмена веществ, чреватое дегенерацией эпителия.
- Действие никотина. Ни для кого не секрет, что одним из главных компонентов табачного дыма является никотин. Попадая в ткани слизистой оболочки, это вещество приводит к резкому спазму (сужению) а затем стойкому расширению капилляров. Результатом действия никотина становится ухудшение обмена веществ в лимфатической ткани, из которой состоят гланды. Защитная функция слизистой оболочки нарушается, а риск образования абсцессов возрастает.
- Ослабление общего иммунитета. В процессе курения токсины, о которых упоминалось выше, проникают через легкие в кровь и воздействуют в определенной степени на все системы организма. При этом происходит ослабление общего иммунитета. Как следствие иммунная система хуже образует антитела и не так эффективно борется с гноеродными микроорганизмами.
Таким образом, можно заключить, что курение является важным фактором, который способствует образованию нарывов в горле. Это объясняется губительным действием дыма на слизистую оболочку глотки и иммунную систему. Вследствие данного воздействия поверхностные воспалительные процессы в горле (ангина, фарингит) могут осложниться образованием паратонзиллярных или заглоточных абсцессов. Курение электронных сигарет или кальяна сильно уменьшает воздействие неблагоприятных факторов на слизистую оболочку, но не устраняет его совсем. Данные формы курения также можно отнести к факторам, благоприятствующим развитию гнойников в горле.
источник
Паратонзиллярный абсцесс представляет собой воспаление клетчатки, приводящее к образованию гнойной полости в области глоточных миндалин. Наиболее частыми возбудителями такого состояния являются стафилококки, стрептококки и другие патогенные бактерии. Часто паратонзиллярный абсцесс является осложнением ангины или хронического тонзиллита и требует немедленного обращения к врачу.
Подавляющее большинство паратонзиллярных абсцессов вызывается одним видом стрептококков, среди которых доминирует Streptococcus pyogenes. В некоторых случаях установлена этиологическая роль Staphylococcus aureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis. Для объективизации этиологически значимой микробной флоры считаем необходимым взятие материала (гнойного содержимого абсцесса) путем пункции и изучение количественного содержания микробов во избежание помех со стороны заносной микробной флоры из полости рта и глотки [3, 5, 8, 9].
Паратонзиллит сопровождается общими и местными симптомами [14, 15, 17, 23]:
— сильная боль в горле при глотании;
— тонический спазм жевательных мышц;
— увеличение и болезненность регионарных лимфатических узлов, обильное слюноотделение;
— повышение температуры тела;
— общевоспалительные изменения со стороны крови;
Длительность лечения антибиотиками составляет в среднем 7-10 дней.
Лечение антибиотиками необходимо всем детям с перитонзиллярными абсцессами. Это связано с тем, что у детей нарывы в горле часто бывают связаны с бета-гемолитическим стрептококком из группы А, который в некоторых случаях может вызвать опасные осложнения на почки и сердце. Лечение антибиотиками в значительной степени снижает вероятность развития этих осложнений.
Паратонзиллярный абсцесс сопровождается нагноением рыхлой клетчатки и развитием нарыва в районе миндалины.
Как правило, ангина приводит к появлению рубцов на лимфоидной ткани, которые нарушают отток гнойного содержимого.
После этого инфекция попадает в ткани, расположенные возле миндалин. В результате происходит воспаление рыхлой клетчатки, после чего развивается существенный отек слизистой оболочки.
Симптомы появляются за 2-8 суток до того, как начал развиваться паратонзиллярный абсцесс.
Для этого процесса характерно нарушение общего состояния здоровья. С одной стороны горла возникают выраженные болевые ощущения, человек испытывает сильный дискомфорт при глотании. Эти симптомы считаются первыми проявлениями болезни.
Большое значение имеет и диета в постоперационный период. Больному рекомендована теплая, мягкая или даже полужидкая пища, обогащенная витаминами и микроэлементами. Для скорейшей детоксикации организма пациентам назначается частое и обильное питье. При благоприятном прогнозе срок продолжительности нетрудоспособности больного исчисляется в среднем десятью-четырнадцатью днями.
Существует расхожее мнение, что удаление паратонзиллярного гнойника должно проводиться исключительно под местной или общей анестезией. Но, как показывает практика, хорошее и результативное местное обезболивание при ПТА фактически невозможно. Еще более бесполезно поверхностное обезболивание (сбрызгивание или смазывание) места разреза.
Введение анестетиков инъекционно (паракапсулярно) также не приводит к требуемому результату, так как вызывает еще больший болевой синдром от компрессии нарыва под действием вводимой жидкости. Другими словами, вскрытие паратонзиллярного абсцесса осуществляется хирургом либо без обезболивания, либо под общим наркозом.
«В случае если у пациента наблюдается тризм (спазм) и добиться полного открытия рта не представляется возможны, проводится внутрикожная новокаиновая блокада в области угла нижней челюсти с той стороны, на которой диагностирован нарыв».
паратонзиллярный абсцесс невозможно лечить в домашних условиях. Следовательно, при первых же симптомах данного заболевания следует немедленно навестить врача.
Если же вашей жизни не угрожает опасность, врач сделает все, что в его силах, чтобы сделать процедуру как можно менее болезненной. При проведении манипуляций, под поверхность абсцесса введут местное обезболивающее (как на приеме у дантиста) или, при необходимости, будет поставлена капельница с обезболивающим в комбинации с седативным препаратом. Также может быть использован отсос для избежание проглатывания вами гноя и крови.
Для проведения лечения возможны следующие варианты:
- Игольная аспирация, при которой игла медленно вводится в абсцесс и производится откачивание гноя в шприц;
- Дренаж абсцесса, произведенный через небольшой абсцесс, сделанный скальпелем;
- Радикальная тонзилэктомия (удаление миндалин) может понадобиться, если дренажные процедуры не могут быть проведены, либо у вас в анамнезе имеется часто повторяющийся тонзиллит;
- Назначение антибиотиков, первая доза которых может быть введена внутривенно. Лучшим выбором препарата для лечения такого типа инфекций является пенициллин, но обязательно сообщите доктору, если вы страдаете аллергией, чтобы подобрать альтернативные варианты (к примеру, эритромицин либо клиндомицин);
- Если в целом вы здоровы и дренаж прошел успешно, вас могут отправить домой. Если ваше состояние вызывает опасения, вы не можете глотать, либо имеете сопутствующие медицинские проблемы (к примеру, диабет), вам потребуется госпитализация. Маленьким детям, у которых дренаж обычно проводится под общим наркозом, может потребоваться стационарное наблюдение в течение нескольких дней.
- рецидивирующие в течение ряда лет ангины, что свидетельствует о наличии у больного хронического тонзиллита: указание больного с паратонзиллитом на диагностированный у него ранее хронический тонзиллит;
- повторные пиратонзиллиты и анамнезе;
- неблагоприятная локализация абсцесса, например боковая, когда его не удается эффективно вскрыть и дренировать;
- отсутствие изменений состояния больного (тяжёлое или тяжесть нарастает) даже после вскрытия абсцесса и получения гноя;
- появление признаков осложнения паратонзиллита — сепсиса, парафарингита, флегмоны шеи, медиастинита.
Вопрос о том, несколько оправдано удаление при абсцесстонзиллэктомии второй миндалины, на противоположной абсцессу стороне, решается индивидуально. Однако проведённые в последние гады исследования свидетельствуют о значительных патологических изменениях в ткани интактной миндалины, аналогичных изменениям при выраженном (токсико-аллергическая форма II степени) хроническом воспалительном процессе. Это свидетельствует о целесообразности одномоментного удаления обеих миндалин. Начинать операцию следует с больной миндалины, так как это облегчает проведение вмешательства на другой стороне.
Флегмона может перейти в гнойный медиастинит или стать причиной других осложнений:
- кровотечения из крупных шейных сосудов;
- ангины Людвига;
- тромбофлебита;
- некроза тканей;
- тромбоза яремной (внутренней) вены;
- появления септических явлений;
- инфекционно-токсического шока.
1. Основной профилактической мерой является корректное лечение основной патологии.
2. Индивидуальная профилактика заключается в мерах по укреплению защитных сил организма и повышению сопротивляемости по отношению и воздействиям инфекционного характера. Прекрасно помогают:
Не знаете что делать при абсцессе?
Запишитесь на консультацию к врачу отоларингологу
Звоните прямо сейчас: +7 (499) 519-32-35
Понравилась статья? Подписывайтесь на обновления сайта по RSS, или следите за обновлениямиВ Контакте, Одноклассниках, Facebook, Twitter или Google Plus.
источник

Курящие люди предрасположены к тонзиллиту: местный иммунитет носоглотки и ротовой полости курильщика снижен по умолчанию.
Люди курят и в жару, и в холод, и на сквозняке, что при ослабленном иммунитете, неизбежно приводит к простуде и ангине.
Любой опытный врач однозначно запретит вам курить во время болезни.
- Раздражение слизистой. Горячий дым раздражает горло и слизистую пациента. Воспаленные участки активно впитывают вредные вещества, содержащиеся в сигаретах. После кратковременного облегчения наступает ухудшение состояния. Регулярные повреждения слизистой приводят к отеку горловой полости.
- Замедление процесса регенерации. Курение сильно замедляет процесс регенерации клеток. Токсины проникают в ткани, ускоряя процесс их гибели. Организм подвергается двойному разрушительному воздействию – со стороны отравляющих веществ и болезнетворных бактерий.
- Угнетение иммунитета. Вредные вещества, содержащиеся в сигаретах, обладают иммунодепрессивными свойствами. Токсины угнетают нервную систему и улучшают условия развития микробов и вирусов. Фактически токсичные вещества скапливаются в горловой области и разрушают иммунитет.
- Уменьшение сопротивления организма инфекциям. Миндалины – основной барьер на пути к легким. Табачный дым вызывает раздражение гланд, ослабляя защиту организма от бактерий. Нарушаются общий и местный иммунитеты, что способствует ускоренному прогрессированию заболевания.
- Поражение мозга и ЦНС. Вдыхание табачного дыма поражает мозг и центральную нервную систему. Курильщику кажется, что он чувствует облегчение, боль исчезает. Временное улучшение состояния ведет к последующему ухудшению. К стандартным симптомам тонзиллита добавляются: мигрень, повышение давления и температуры, учащение сердечного ритма и кашель.
- Увеличение продолжительности болезни. Иммунитет организма следует укреплять во время болезни. Вдыхание табачного дыма напротив, ослабляет иммунитет и не дает организму должным образом сопротивляться микробам и вирусам. Заболевание затягивается на неопределенный срок и становится хроническим.
↑
Курильщики не готовы отказаться от своей привычки во время болезни. Люди подвержены психосоматическим факторам и утверждают, что курение облегчает общее состояние и помогает ускорить выздоровление.
Курящие люди со стажем не представляют свою жизнь без сигареты.
Здесь играют роль два основных фактора:
- Физическая зависимость. Организм привыкает к постоянно попадающим в него токсинам и отравляющим веществам. Человек, отказывающий себе в данной потребности, испытывает своеобразную ломку.
- Психологическая зависимость. Зачастую курильщики испытывают тягу не к никотину и токсинам, а к процессу вдыхания дыма. Люди привыкли снимать стресс подобным образом и, в противном случае, чувствуют себя не в своей тарелке.
Почему возникает вопрос: можно ли курить во время ангины? Курильщики утверждают, что боль в горле уменьшается или исчезает совсем при очередной сигарете. Врачи частично согласны: никотин, смолы и токсины заглушают болевой эффект, но приводят к долгосрочным осложнениям.
Эффект длится недолго, и наступает резкое ухудшение общего состояния пациента. Дым раздражает слизистую, вызывая сильные болезненные ощущения и приступы кашля.
При тонзиллите происходит воспаление слизистой, которая становится восприимчивой к раздражителям.
Воздействие табачного дыма влечет за собой:
- отек горла и его увеличение;
- усиление болезненных ощущений;
- появление аллергии в горловой полости.
Помимо ухудшения общего самочувствия и увеличения продолжительности болезни, курение при тонзиллите провоцирует следующие осложнения:
Также, в результате двойной нагрузки на миндалины, болезнь может “спуститься” в нижние дыхательные пути и привести к бронхиту и различным легочным заболеваниям.
При легкой форме ангины рекомендуют на время отказаться от курения, полоскать горловую полость, использовать ингаляции и лекарства локального воздействия, сиропы и таблетки. Лечение лучше осуществлять под присмотром специалиста, так как легкая форма заболевания может перерасти в тяжелую или хроническую.
Болезнь подразумевает более серьезное лечение со следующими этапами:
- Отказ от табачных изделий. Необходимо бросить курить на время заболевания. Курение снижает действие лекарственных препаратов. Табачный дым угнетает иммунитет и нейтрализует эффект полосканий.
- Постельный режим. Рекомендуется соблюдать минимум два дня. Отдых способствует выздоровлению и снижению уровня стресса, а значит, и тягу выкурить очередную сигарету.
- Диета. Следует полностью отказаться от холодного, горячего и острого, чтобы не раздражать горло. При острых болевых симптомах обязательно перейти на полужидкую пищу и пюре.
- Обильное теплое питье. Теплые витаминные напитки помогут вывести токсины, укрепить иммунитет и усилят действие лекарственных препаратов.
- Полоскания. Снимают раздражение и болезненные ощущения в горловой полости. Полоскания проводятся каждые полчаса. Чаще всего используют:
- антисептические растворы (Фурациллин, Стоматидин, Хлорофиллипт);
- травяные отвары (на основе ромашки или череды);
- йодный, солевой раствор, соду.
- Ингаляции. Наиболее распространены:
- хвойные эфирные масла;
- мятные и ментоловые смеси;
- настои меда и прополиса.
- Смазывание миндалин Люголем. Антисептик, используется при комплексном лечении ангины. Продается в качестве раствора и спрея.
- Антибиотики. Как правило, врач выписывает антибиотик локального воздействия Биопарокс. Препарат нейтрализует воспаление и убивает бактерии. Также применяются:
- Аугментин;
- Феноксиметилпенициллин;
- Зиннат;
- Эритромицин.
- препараты локального действия.
- Отоларинголог подберет лекарство в удобной форме:
- сиропы и спреи – Ингалипт, Тантум Верде, Каметон;
- таблетки и леденцы – Септолете, Декатилен, Фарингосепт, Нео-ангин.
Следует понимать, что если больной не прекратит употребление никотина при гнойной ангине, то выздоровление его сильно затянется. За счет раздраженной слизистой – значительно усилится болевой синдром. А из-за иссушения слизистых затормаживается процесс очистки миндалин и удаления гноя.
Чтобы облегчить и ускорить процесс лечения тонзиллита, следует избегать контактов с табачным дымом.
Ниже несколько несложных советов:
- Не стоит провоцировать желание закурить. Избегайте накуренных мест и курящих людей. Пассивное курение также оказывает негативное влияние на развитие заболевания.
- Пациент нуждается в постельном режиме. При отсутствии стрессовых ситуаций исчезает необходимость снимать нервное напряжение сигаретой.
- Попробуйте заменить привычку: при сильном желании закурить, съешьте мятную конфету, пожуйте жевательную резинку или возьмите леденец.
- Обильное горячее питье способствует уменьшению желания закурить, улучшает общее состояние пациента и ускоряет выздоровление.
- Попробуйте различные средства борьбы с никотиновой зависимостью:
- никотиновый пластырь – распространенное средство, практически не имеет побочных эффектов;
- никотиновая жвачка – если пациент не испытывает боли при глотании;
- назальный спрей, содержащий никотин – по рекомендации лечащего врача.
↑
Курильщики все чаще задумываются о переходе с табачных изделий на электронные сигареты, особенно во время тонзиллита. Люди верят, что жидкость для электронных испарителей не содержит токсины и продукты сгорания и позволяет курить без последствий.
Кроме того, неправильное использование электронной сигареты может привести к гнойной ангине. Известны случаи, когда люди забывали вовремя поменять нагревательный элемент электронного устройства и попадали к врачу с острой формой заболевания.
Отдельные жидкости для электронных сигарет содержат никотин и вызывают тот же кратковременный наркотический эффект, что и обычные сигареты: человеку ненадолго становится легче, боль ослабевает или исчезает. Позже боль усиливается, и возникает острое желание снова закурить.
Сторонники электронных испарителей утверждают, что они представляют собой своеобразные ингаляторы для лечения ангины, если использовать следующие наполнители:
Подобное лечение наносит значительный вред:
- Жидкости купируют симптомы, а не лечат заболевание. Например, жидкость с содержанием ментола охладит воспаленные гланды, но не снимет воспаление.
- Горячий пар сушит и травмирует слизистую.
- Отдельные эфирные масла запрещены для заправки и приводят к неизученным негативным последствиям.
↑
Можно ли курить кальян при ангине? Кальян кажется менее опасной альтернативой курению обычных сигарет: не вызывает привыкания и содержит меньше токсичных элементов. В то же время, в кальянных смесях присутствуют химические компоненты, которые вредят здоровью.
Различные ароматизаторы для кальянных смесей могут вызвать аллергическую реакцию при индивидуальной непереносимости компонентов.
Другие составляющие приводят к:
- раздражению гланд;
- иссушению слизистой;
- угнетению иммунитета.
Все эти факторы ухудшают общее состояние пациента, вызывают дополнительные негативные симптомы, затягивают процесс выздоровления и приводят к хроническим заболеваниям.
В долговременной перспективе кальян не поможет избавиться от физической и психологической никотиновой зависимости, она лишь приобретет другую форму.
При тонзиллите одинаково не рекомендуется курить обычные сигареты, электронные испарители и кальян.
Однако в большинстве жидкостей, используемых в электронных сигаретах, содержится пропиленгликоль – прозрачное, бесцветное, сладковатое на вкус органическое соединение практически без запаха.
Считается, что пищевой пропиленгликоль практически безопасен, но может вызвать следующие побочные эффекты:
- раздражение глаз;
- повреждение дыхательных путей;
- аллергические реакции.
В случае использования жидкости для электронной сигареты, не содержащей пропиленгликоль, стоит помнить о индивидуальной непереносимости компонентов. Пищевые красители и эфирные масла также могут вызвать аллергическую реакцию и анафилактический шок.
Также, следует помнить, что ароматический пар сушит слизистую не меньше, чем табачный дым, что приводит к ухудшению общего состояния пациента и может вызвать отек горла.
В идеале, пациент может снова начать курить по достижению полного выздоровления, при условии отсутствия дополнительных противопоказаний. Иммунитет должен полностью восстановиться, чтобы избежать повторного заболевания на этапе выздоровления.
Для заядлых курильщиков это является слишком долгим сроком, поэтому врачи требуют воздержаться от вредной привычки хотя бы до завершения приема медицинских препаратов, чтобы не снижать действие лекарств и не затягивать процесс выздоровления.
В случае, если курильщик со стажем продержался без сигарет до полного выздоровления, возможно, не стоит возвращаться к курению, ведь самый сложный этап уже пройден. Особенно это касается людей с хроническими заболеваниями дыхательных путей, при склонности к которым рекомендуется полное воздержание от табачных изделий.
источник
Что можно есть при абсцессе горла. Гнойный абсцесс в горле — как он возникает и в чем заключается лечение. Причины абсцесса горла.
Абсцесс горла – очень опасный диагноз, требующий немедленного медицинского вмешательства. Абсцесс, или нарыв, представляет собой полость с гнойным содержимым, покрытую оболочкой из грануляционной ткани. Гнойное воспаление в горле возникает вследствие инфекционного процесса, который может развиваться в различных отделах горла:
Они также могут показать увеличенное ретрофарингеальное пространство, которое указывает на образование абсцесса или целлюлита. Артериография следует рассматривать у пациентов с глубокими цервикальными инфекциями, вызванными инъекцией наркотиков у основания шеи, чтобы исключить наличие вторичной псевдоаневризмы в поражении низовой артерии или сонной артерии.
Некоторые из этих пациентов умерли от удушья из-за острой обструкции дыхательных путей. Хотя его оригинальное описание точно описал процесс болезни и соответствующие выводы ошибочно считали, что это была новая форма шейки матки воспаление, которое было заразным и появился в эпидемическом пути.
- ретрофарингеальный, или заглоточный, абсцесс (инфекционный процесс в лимфатических узлах и клетчатке заглоточного пространства);
- перитонзиллярный, или окологлоточный, абсцесс (инфекционный процесс в околоминдалиновой клетчатке).
Без своевременного адекватного лечения абсцесс горла может привести к стенозу гортани и удушью, к попаданию инфекции в глубокие ткани шеи и в грудную полость, к развитию сепсиса.
Ангина Людвига — это инфекция подчелюстного пространства. Как было описано выше, подэндибулярное пространство состоит из двух пространств, подъязычного пространства и подчелюстного пространства. Подъязычные и подчелюстные пространства разделены миелоидными мышцами и связаны через миелогибоидную бороздку. Существует легкое общение по средней линии с противолежащими сублингвальными или подчелюстными пространствами. Ключевым моментом в этом процессе является отношение нижней челюсти к фиксации миелоидной мышцы вдоль милеоидного гребня.
Возбудителем заболевания чаще всего выступает смешанная патогенная микрофлора, большая часть которой может быть представлена и стафилококками. К ним могут присоединиться:
Причинами развития абсцесса горла могут являться следующие:
1. Несвоевременно проведенное, неадекватное или неполноценное лечение инфекционно-воспалительного заболевания:
Важно также признать, что корни передних зубов и первого моляра близки к нижней челюсти боковой поверхности, а корни второго и третьего моляра приближаются к язычной поверхности нижней челюсти. Ангины Людвига чаще встречаются у молодых людей с периодонтальной болезнью. Во-первых, стенокардия Людвига была приписана инфекционному источнику с появлением эпидемии.
Критерии для диагностики стенокардии Людвига. Клиническая картина стенокардии Людвига, как правило, у молодого человека с плохими зубами, у которого есть история повышенной оральной или шейки боли и отека. Часто симптомы пациента односторонние, но вскоре идут на компромисс с обеих сторон. По мере развития инфекции возникает отек и уплотнение внешней перимандибулярной области и полости рта. Мягкие ткани пола рта завышены очень важным образом, и в результате относительной неудовлетворительности поверхностного слоя глубокого шейного апоневроза и нижней челюсти прогрессирование происходит в супер-заднем направлении.
2. Проникновение гноеродных микроорганизмов при недостаточном соблюдении правил асептики и антисептики во время медицинских манипуляций:
- аденотомия;
- тонзиллэктомия;
- гастроскопия;
- бронхоскопия;
- эндотрахеальный наркоз и др.
3. Травматизация слизистой оболочки глотки, механическое повреждение:
Это расширение влияет на перемещение языка назад и вверх до завесы неба. Наблюдается повышенная жесткость шейки матки, трисмус, одинофагия и иногда слюнотечение. По мере прогрессирования воспаления возрастает узость дыхательных путей, и пациент принимает прямое положение с тахипноэ. Одышка и стридор указывают на неизбежную опасность обструкции дыхательных путей. Это на самом деле безнадежная ситуация, потому что визуализация гортани обычными методами невозможна, и попытки интубации могут фактически ускорить дыхательную непроходимость.
Благоприятствуют появлению заболевания следующие факторы:
Заболевание, как правило, проявляется практически сразу. Гнойный абсцесс в горле можно распознать по таким признакам:
Точно так же трахеостомия чрезвычайно затруднена из-за неспособности пациента оставаться на спине и наличия важного отека шеи. Физическое обследование обычно выявляет лихорадку, тахикардию и различную степень обструкции дыхательных путей при дисфагии и слюнотечении. Подчелюстные и субментальные области напряжены, воспалены и болезненны. Пол рта напряжен и уплотнен воспалением слизистой оболочки и выступом мягких тканей на краях нижних зубов. Обычно флуктуации не наблюдаются. Язык продвигается превосходно, и отмечается тромс.
Косвенное исследование гортани в лучшем случае затруднено и вообще невозможно. Исследование носоглотки с помощью фиброскопа выявит наличие большого расширения основания языка, который отталкивает надгортанник, надглазничный и эндоларинкс имеют нормальный вид.
- выраженная нарастающая боль в горле, которая может отдавать в ухо, зубы, усиливается при глотании;
- затруднение открывания рта и глотания;
- ощущение комка в горле;
- неприятный запах изо рта;
- изменение тембра голоса, охриплость;
- высокая температура тела (до 39-40 °С);
- слюнотечение;
- увеличение лимфатических узлов в области шеи;
- боль при поворотах шеи;
- ухудшение общего самочувствия (слабость, утомляемость, головня боль).
При ощупывании горла в пораженной области наблюдается опухоль, а также уплотнения на коже, увеличенные лимфоузлы, повышенная температура кожных покровов. При самостоятельном вскрытии абсцесса, его прорыве и выходе гнойного содержимого происходит улучшение самочувствия, уменьшение боли.
Инфекции бокового глоточного пространства. Форма, которая приобретает абсцесс из бокового глоточного пространства, аппроксимирует перевернутую пирамиду с основанием, поддерживаемым в каменной части височной кости и ее вершиной вниз на уровне подъязычной кости. Каротидная оболочка пересекает по боковую сторону боковое глотовое пространство и служит важным потенциальным средством для распространения инфекции вниз по направлению к шее и, возможно, средостению.
Масто-каторные, подчелюстные и ретрофарингеальные околоушные пространства тесно связаны с боковым глотовым пространством, и все они могут быть потенциальными путями для первичного или вторичного инфекционного поражения последнего. По словам Бекка, примерно 50% инфекций глубокой шейки матки происходило в латеральном глоточном пространстве до появления химиотерапии, причем инфекция перитонсиллара была наиболее распространенной причиной. Эта цифра в соответствии с тем же автором снизилась до менее чем 30% с момента появления антибиотиков.
Пациентам, у которых диагностирован абсцесс горла, рекомендуется госпитализация. Лечение включает хирургическое вмешательство, а именно, вскрытие абсцесса, очищение и дезинфекция его 
Поскольку большинство инфекций мягкой ткани шеи, боковое глотовое пространство являются полимикробными и часто отражают ротоглотку. В иммунокомпрометированном хозяине инфекционные организмы могут не быть обычными организмами, и желательно получить широкое покрытие антибиотиками до тех пор, пока результаты культур не будут доступны.
Боль обычно интенсивна, а подвижность шеи ограничена. Внутриоральный осмотр выявляет отеки боковой стенки глотки, особенно за задними тонкими столбцами. Норма — это антеродиальное смещение миндалины. Также возможно появление синдрома Хорнера, вторичного по отношению к компрометации цервикальной симпатической цепи. Хотя редко, кровоизлияние наружного слухового канала было зарегистрировано в латеральном глоточном абсцессе.
Медикаментозная терапия при абсцессе горла требует назначение антибиотиков, а также противовоспалительных, противоотечных, анестезирующих и жаропонижающих средств. Кроме этого, рекомендуется прием иммуностимулирующих препаратов, витаминов. После затихания воспалительных процессов могут быть назначены физиотерапевтические процедуры.
Это, по-видимому, следствие расширяющейся гематомы, которая рассеивается далеко от основания черепа и входит в слуховой канал через трещины Санторини. Это серьезный симптом, обычно требующий немедленного хирургического исследования с лигированием сонной артерии. Первоначальное лечение боковых глоточных космических инфекций должно быть агрессивной заменой реактивов на антибиотикотерапию и тщательным наблюдением.
Для устранения этих инфекций может потребоваться хирургическая операция. Действительно, Левит утверждает, что только от 10 до 15% всех пациентов с боковыми глоткими космическими инфекциями будут излечены только при лечении. В тех случаях, когда ни одно из этих определяющих признаков не присутствует, необходимо принять решение в соответствии с последующей клинической эволюцией пациента.
Абсцесс горла – это воспалительное заболевание, затрагивающее мягкие ткани и подкожную жировую клетчатку органов ротоглотки. Бывает односторонним или двусторонним. Возникает независимо от возраста и пола.
Заболевание представляет собой гнойный процесс в заглоточной зоне и области лимфатических узлов. Воспаление может быть осложнением инфекционных болезней верхних дыхательных путей, таких как ОРВИ, грипп, фолликулярная ангина или хронический тонзиллит. Провоцирует недуг корь, отит, скарлатина. Возбудители патологического процесса – стрептококк, стафилококк и некоторые виды кишечных палочек.
Хирургические подходы латерального глоточного пространства могут быть внутриротовыми или внешними. При таком подходе можно легко получить доступ, если необходимо, к основанию черепа. Этот разрез включает вертикальный разрез передней границы грудино-ключичной мускулатуры в дополнение к поперечному подчелюстному разрезу. Тогда можно получить легкий доступ к сонной артерии или висцеральному пространству. Используя этот надрез или какой-либо вариант является весьма желательным при необходимости может визуализировать сонную артерию, так как кровотечение слуха или предыдущей ротоглотку.
Иногда абсцесс может быть следствием механического повреждения после проведения гастроскопии или глотания острых предметов. Редко воспаление возникает в результате аутоиммунной реакции организма.
В зависимости от этиологии и симптомов выделяют три вида заболевания.
- Заглоточный абсцесс. Чаще всего диагностируется у детей до 2 лет после перенесенной инфекционной болезни.
- Боковой. Как правило, развивается у взрослых на фоне воспалений или механических повреждений слизистой горла.
- Околоминдаликовый. Этому поражению предшествует ангина или травмирование оболочки органов ротоглотки.
Различают типы болезни по месту локализации воспалительного процесса. При поражении области миндалин устанавливают паратонзиллярный абсцесс, окологлоточной клетчатки – парафарингеальный, заглоточной – ретрофарингеальный.
В прошлом осложнения латерального фарингального сустава были довольно распространены в настоящем, и они встречаются гораздо чаще и сообщаются лишь изредка. Компромисс в области дыхательных путей может быть вторичным по отношению к сужению при отек глотки, и необходимо принять меры для обеспечения безопасности дыхательных путей при первых признаках респираторного дистресса. Тромбоз внутренней яремной вены иногда вызывает септическую эмболию с легочной эмболией, пневмонией, эмфиземой, бактериальным эндокардитом или неконтролируемым сепсисом.
Проникая в пространство носоглотки, гноеродные микроорганизмы начинают активно размножаться. Вначале возникает покраснение, после – гнойная сыпь и увеличение миндалин. Процесс сопровождается выраженной болью, которая часто иррадиирует в ухо.
Основной симптом абсцесса горла – боль в горле при глотании, которая постоянно усиливается. Ощущается дискомфорт в области подчелюстной железы. Становится тяжело есть и пить, дышать и даже говорить. Снижается подвижность жевательных мышц, могут возникать судороги, что сопровождается внезапным сжатием зубов. Кроме того, наблюдается заложенность носа, затрудненное дыхание, слизистые выделения изо рта. Зачастую температура повышается к вечеру, а наутро снижается. Наблюдается также локальное повышение температуры.
В этих обстоятельствах может быть указано лигирование внутренней яремной вены. Медиастинит может также существовать как осложнение распространения бокового глоточного пространства путем распространения по каротидной оболочке и влечет за собой чрезвычайно высокую смертность. Наиболее частым фатальным осложнением является кровотечение сонной артерии в результате некроза артериальной стенки, вторичной к соседнему половому абсцессу. Кровотечение чаще всего встречается в ротоглотке и обычно включает внутреннюю сонную артерию.
Общее орофарингеальное кровотечение проявляется в месте трансорального дренирования подозреваемого абсцесса перитонсиллара. Редко, кровотечение может быть ипсилатеральным ухом, вторичным для рассечения гематомы вдоль основания черепа. При первом признаке значительного кровотечения немедленное хирургическое исследование имеет важное значение и первоначально предполагает исследование сонной артерии и оболочки сонной артерии. Если в общей или внешней сонной артерии нет места кровотечения, предполагаемым местом является внутренняя сонная артерия в боковом глотовом пространстве.
Специфическими признаками выступают озноб, тошнота, рвота, обезвоживание, мышечная слабость, головные боли, сонливость и общее недомогание. Из-за гнойного высыпания на слизистой горла, характеризующегося флюктуацией, у больного изо рта исходит зловоние.
Пальпация данного сегмента вызывает боль. Прощупывается выраженная отечность, уплотнения на коже и увеличенные лимфатические узлы.
Из-за трудности в раскрытии и контроле внутренней сонной артерии в этом месте, как правило, рекомендуется лигировать общую сонную артерию. Этого будет достаточно для контроля кровотечения, если не будет ретроградной коллатеральной циркуляции через внешнюю сонную артерию, вызывающей стойкое сильное кровотечение. В этих случаях может потребоваться перевязка внешней сонной артерии при бифуркации и в боковом глотовом пространстве.
Ретрофарингеальный абсцесс пространства. Исторически абсцессы ретрофарингового пространства в значительной степени считались болезнью детства, обычно из-за абсцисса лимфатических узлов, которые истощают инфекции ушей, носа или челюстей. Они предположили, что заболеваемость этого лица может быть выше у взрослого населения, чем считалось ранее.
Проводит осмотр больного отоларинголог. При этом применяются лабораторные и инструментальные методы исследования. Общий анализ крови выявит наличие воспалительного процесса. Развитие абсцесса сопровождается лейкоцитозом и увеличением скорости оседания эритроцитов.
Фарингоскопия позволяет обнаружить флуктуирующее выпячивание, покраснение, отечность и инфильтрацию в области локализации болезни. При помощи пункции изымается материал для определения бактериального возбудителя и чувствительности к антибиотикам. Может проводиться с использованием местной анестезии.
Помимо распространения острой инфекции ушей, носа и рта, рефрактерные абсцессы могут быть вызваны травмой в регионе, такой как прием внутрь тела, интубация эндотрахеальной оболочки и эндоскопические процедуры. Клиническая картина рефрактерного абсцесса отличается в зависимости от того, являются ли дети или взрослые. В общем, дети изначально проявляют неспецифические признаки, такие как раздражительность, снижение аппетита и лихорадка. По мере прогрессирования инфекции появляются шейка матки и жесткость.
Пост-латеральное воспаление, если его не лечить, вызовет все более унылый плач, слюнотечение и компромисс с дыханием. У взрослых признаки и симптомы совместного посвящения более локализованы и включают в себя лихорадку, стенокардию, онуфагию и боль в шее. Одышка, хотя и менее вероятно, происходит в педиатрической популяции, также может произойти. Абсцессы в обеих группах будут латеральными по срединной линии из-за адгезии алароневроза к преподобному. Это следует отличать от абсцесса Потта или невключенных предвертебральных абсцессов, которые имеют тенденцию встречаться в средней линии.
Терапия проводится в стационаре консервативным или хирургическим путем. Если болезнь выявлена на ранней стадии, применяются антибиотики широкого спектра действия из ряда пенициллиновых, сульфаниламидов или цефтриаксонов. Часто при лечении абсцесса горла назначают Цефазолин, Бисептол, Сульфаргин, Офлоксацин и Амоксил. Выбор препарата и его дозировка осуществляется после аллергопроб.
Снизить интенсивность симптомов при абсцессе горла можно нестероидными противовоспалительными средствами. Спазмы жевательных мышц купируют инъекциями новокаина. Рекомендуется полоскание с использованием раствора фурацилина, ромашки, шалфея, пищевой соды и соли. Иногда проводится дезинтоксикационная терапия.
Если консервативное лечение абсцесса горла не дает желаемого результата, требуется помощь хирурга. Оперируемая область смазывается лидокаином для обезболивания, делается разрез длиной и глубиной около 2 см, после чего в отверстие вставляют дренаж для оттока гнойного содержимого. Если в течение 3 дней продукт воспаления отходит недостаточно, прокол расширяется до 4 см. В некоторых случаях аналогичную процедуру проводят только специально разработанными шприцами Гартмана и инструментами Шнейдера. Чтобы предотвратить попадание гноя в горло, применяют специальные аспираторы. Данную область обрабатывают раствором с антибиотиком или антисептиком.
источник
При попадании в ротовую полость патогенных микроорганизмов: бактерий, вирусов, грибов, они могут вызвать отек и воспаление слизистой оболочки миндалин, препятствующих распространению инфекции в нижние дыхательные пути. В обычном состоянии организм человека способен справиться с инфекционными агентами, попадающими на слизистые оболочки, поэтому острый тонзиллит чаще всего возникает из-за ряда провоцирующих факторов таких как:
- снижение иммунитета из-за переохлаждения, переутомления, стресса и так далее,
- заболевания с нарушением носового дыхания,
- раздражение слизистой оболочки глотки пылью, дымом или алкоголем.
Катаральная и фолликулярная ангина — самые легкие формы заболевания, температура тела повышается незначительно, основные симптомы – это боль в горле при глотании, кашель и общее недомогание. Острый период длится около 3-5 дней и при правильном лечении, проходит без последствий. При осмотре миндалины незначительно увеличены в размерах, гиперемированы или с точечными вкраплениями гноя.
Лакунарная или гнойная ангина характеризуется гораздо более тяжелым состоянием больного. Заболевание начинается остро, с повышения температуры тела до 39-40 градусов, сильной слабости, боли в горле, невозможности глотать, головной боли и боли в конечностях. При осмотре миндалины сильно увеличены, отечны и покрыты гнойным налетом. Такой тип заболевания должен лечиться только под наблюдением врача и с приемом антибиотиков, так как часто после ангины возникают осложнения на другие органы: почки, сердце и суставы.
Некротическая – тяжелое системное заболевание, развивающееся в результате выраженного гнойного процесса в горле, вызвавшего некроз небных миндалин. В этом случае состояние больного очень тяжелое, температура может достигать 41-42 градусов, возможна потеря сознания, рвота, сильная боль в горле и невозможность открыть рот. Лечение этой формы болезни должно проводиться в стационаре, так как часто больному требуется хирургическое вмешательство.
Опытные врачи однозначно отрицательно отвечают на этот вопрос. Курить нельзя в принципе, а особенно, во время болезни.
При выкуривании любой сигареты в тело человека попадает более 200 вредных соединений – никотин, канцерогенные вещества, ядовитые смолы и так далее, проникая в клетки и ткани, ускоряют их гибель, заставляя организм работать на «износ», чтобы восстановить погибшие клетки, особенно от этого страдают органы дыхания. При болезни все силы организма направлены на излечение, а курение сигарет мешает процессу регенерации, замедляет выздоровление и еще сильнее ослабляет организм.
Другая причина, по которой врачи не рекомендуют даже задумываться над тем, можно ли курить при ангине, это сильное раздражающее воздействие вредных веществ, содержащихся в сигаретах на воспаленную слизистую оболочку миндалин. Сигаретный дым является одним из предрасполагающих к ангине факторов, так как разрушает целостность слизистой, а у больного это действие усиливается в разы.
Основная причина, по которой люди курят во время болезни – это привычка или никотиновая зависимость. Для курильщиков со стажем необходимость провести даже несколько дней без сигареты кажется чем-то невыносимым. Организм привыкает к постоянному отравлению и уже не может обходиться без очередной дозы никотина. А психологические факторы делают эту зависимость еще крепче.
Другая причина курения во время болезни – это надежда на временное улучшение состояния, так как курение сигарет способно вызвать кажущееся облегчение из-за воздействия на мозг веществ, содержащихся в сигаретах. Курение способно вызвать кратковременный и очень слабый эффект, похожий на тот, который возникает при употреблении наркотических веществ, – человек расслабляется, его охватывает эйфория и болевые ощущения ослабевают. Но такое состояние быстро сменяется резким ухудшением – дым и вредные вещества, попадая на раздраженную слизистую, еще больше повреждают ее, провоцируя длительные и мучительные приступы кашля.
Лечение острого тонзиллита должно проводиться только под контролем лечащего врача, не стоит заниматься самолечением, даже если самочувствие больного остается практически нормальным. Только опытный доктор сможет оценить состояние больного, риск развития осложнений и назначить соответствующее лечение.
До прихода врача следует соблюдать постельный режим, пить больше теплой щелочной жидкости – молоко с медом, теплый чай с малиной, компот, морс, настои шиповника. На область шеи можно наложить согревающую повязку – сухое тепло облегчит состояние и ускорит выздоровление. Обязательно как можно чаще полоскать горло растворами дезинфицирующих средств — отваром ромашки, содо-солевым раствором, слабым раствором перекиси водорода или йода. Также полезно общеукрепляющее лечение, прием витаминов, противовирусных препаратов и адаптогенов. Все остальное должно приниматься и использоваться только по назначению врача, особенно антибактериальные препараты.
Острый тонзиллит может принести больному не только вред, но и пользу. Курильщик может воспользоваться своим состоянием, чтобы бросить курить. Плохое самочувствие, постоянный кашель и боль в горле, усиливающаяся в несколько раз при курении – это отличный повод отказаться от курения навсегда. Во время болезни каждая затяжка будет вызывать мучения, а высокая температура, слабость и необходимость регулярно совершать все лечебные процедуры позволят легче перенести «ломку», организму будет просто не до того, а в мозгу уже закрепится рефлекс – сигареты вызывают боль и ухудшение состояния. Это позволит легче преодолеть психическую зависимость от курения.
Помочь победить эту привычку во время болезни и не только смогут биомагниты Zerosmoke, они воздействуют на биологически активные точки и ослабляют тягу к сигаретам. После окончания острого периода болезни можно воспользоваться сигаретами-ингаляторами Диас, которые уменьшают тягу к курению и положительно влияют на дыхательные органы. Но если даже тяжелое заболевание не может заставить больного отказаться от курения, то можно попробовать использовать сигареты Захарова, этот способ избавит вас от зависимости за 4 дня. В любом случае курить во время болезни не рекомендуется, и тогда вам не придется бросать, а нужно будет просто не начинать снова после выздоровления.
Тогда качайте план отказа от курения.
С его помощью бросить будет гораздо проще.
-
Рак горла
04.03.2009 -
Рак гортани
11.02.2010 -
Михаил Александрович Шолохов
09.08.2010 -
Венедикт Васильевич Ерофеев
17.08.2010 -
У Майкла Дугласа обнаружили рак горла
17.08.2010 -
Хронический ларингит
28.08.2010
источник
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани. Заболевание фиксируется в каждой возрастной категории, чаще поражая детей раннего и дошкольного возраста.
Различают следующие разновидности абсцесса горла:
Паратонзиллярный абсцесс – гнойное воспаление возникает в клетчатке миндалин;
Заглоточный абсцесс – чаще встречается у взрослых, поражает ткань вокруг заглоточного лимфоузла;
Окологлоточный абсцесс – воспаление формируется в окологлоточной части горла.
Классификация по локализации абсцесса:
Передний абсцесс – формируется в верхней части миндалин;
Задний абсцесс – формируется между небной дужкой и миндалинами;
Нижний абсцесс – разновидность сложна для диагностирования и лечения, находится под небной миндалиной;
Боковой абсцесс – протекает тяжело, с осложнениями, формируется сбоку миндалины.
Виды заглоточного абсцесса по месту его локализации:
Эпифарингеальный – формируется выше небной занавески;
Мезофарингеальный – формируется между краем небной занавески и корнем языка;
Гипофарингеальный – формируется ниже корня языка;
Смешанный – занимает 2-3 зоны одновременно.
У детей самой частой причиной развития абсцесса является инфекция, вызванная стрептококком, стафилококком, реже кишечной палочкой. Заболевание практически всегда является вторичным по отношению к спровоцировавшей его патологии. Инфекция попадает в пространство горла по лимфатическим путям, поэтому близлежащие лимфоузлы всегда поражены и воспалены.
Первичные очаги инфекции в детском возрасте:
Паротит, протекающий с осложнениями;
Осложнения острых инфекционных заболеваний (грипп, орви, корь, скарлатина, дифтерия);
Осложнения после проведения операции (аденотомии, тонзиллэктомии).
Быстрому развитию воспалительного процесса способствует пониженный иммунитет, рахит и диатез в анамнезе у ребенка.
У взрослых формирование абсцесса глотки чаще всего происходит по причине травматизации тканей.
Причины появления абсцесс горла у взрослых:
Повреждение горла грубой пищей, костью, инородным предметом;
Травма слизистой горла после гастроскопии, бронхоскопии, эндотрахеального наркоза;
Скорейшему распространению инфекции способствует наличие в анамнезе у взрослого человека ВИЧ-инфекции, сахарного диабета, злокачественной опухоли, соматических заболеваний, любого процесса, снижающего иммунитет. Причины гнойного воспалительного процесса в горле невозможно строго ограничить возрастными категориями. Предрасполагающие факторы из каждой группе могут встретиться в любом возрасте.
Любая форма абсцесса горла начинается с резкого повышения температуры тела до критических значений – 39-40°C. Лихорадочное состояние сопровождается ухудшением общего состояния.
Симптомы и проявления абсцесса горла:
У детей плаксивость и беспокойство, ухудшение аппетита, беспокойный сон;
У детей грудного возраста – нарушение сосания;
Усиление боли при глотании пищи и слюны;
Нарушение носового дыхания при поражении верхнего отдела глотки;
Приступы удушья при локализации абсцесса в средней и нижней части глотки;
Нарушение дыхания в вертикальном положении из-за стекания гноя по стенке гортани, закрывании им просвета трахеи;
Клокотание у горле во время сна;
Припухлость и болезненность затылочных и верхнешейных затылочных лимфатических узлов;
Отечность шеи в районе нижней челюсти.
Из-за сильной боли больной принимает вынужденное положение, когда его голова повернута в сторону поражения и слегка запрокинута назад.
Развитие гнойного воспалительного процесса приводит к появлению тяжелых осложнений:
Бронхопневмония в результате распространения инфекции по верхним дыхательным путям;
Застойная пневмония из-за нарушения дыхания;
Абсцесс мозга,гнойный менингит из-за распространения инфекции в полость черепа по кровеносной системе;
Остановка сердечной деятельности;
Асфиксия (удушье) из-за перекрытия трахеи абсцессом, отека гортани, излития в гортань гнойных масс при самостоятельном вскрытии образования;
Гнойный медиастенит – распространение инфекции в средостение;
Аррозивное кровотечение из-за гнойного расплавления сосудов;
Яркая клиническая картина заболевания позволит врачу отоларингологу поставить точный диагноз. При визуальном осмотре пациента он обращает внимание на отечность шеи, вынужденное принятие им фиксированного положения, гипертрофированные лимфатические узлы. Осмотр горла при помощи фарингоскопа выявит инфильтрат в горле, гиперемию тканей, шаровидное образование.
При пальпации врач отмечает болезненность лимфоузлов. Более детальный осмотр может зафиксировать область флюктуации на одной из стенок абсцесса – скопление гноя под напряженной тканью.
Общий анализ крови – обнаруживается лейкоцитоз, увеличение СОЭ;
Микроскопическое исследование мазка из зева – выявляет вид возбудителя (стрептококк, стафилококк, кишечная палочка, клебсиелла);
Бактериологическое исследование мазка – определяет чувствительность возбудителя к антибиотикам;
Анализ мокроты на обнаружение микобактерий;
Антикардиолипиновый тест на сифилис.
Инструментальные исследования для поиска причины инфицирования горла:
Рентген шейного отдела позвоночника.
Абсцесс горла лечат исключительно хирургическим путем в условиях стационара. Перед вскрытием гнойника выполняют местное обезболивание препаратами Лидокаин, Прокаин.
Методика проведения операции:
Разрез гнойника скальпелем в месте флюктуации на 2 см или предварительная пункция абсцесса для профилактики затекания гноя в дыхательные пути.
Введение электроотсоса в разрез для отсасывания гноя.
Разведение краев абсцесса щипцами Гартмана или зондом.
Установка дренажа в полость абсцесса.
Контроль в течение 3-4 суток за состоянием дренажа.
При низко расположенном абсцессе гнойник вскрывают снаружи шеи по передне-боковой ее поверхности.
Дыхательную трубку при нарушении дыхания в трахею не устанавливают, то есть больного не интубируют. Вместо этого для облегчения дыхания выполняют разрез в гортанном хряще (крикотомию). Если из-за нарушения дыхания больной страдает из-за гипоксии, проводят оксигенотерапию – установку кислородной маски, подушки, искусственная вентиляция легких.
Если абсцесс горла возник в результате сифилиса или туберкулеза, его не вскрывают, предпочитая пункцию гнойника из-за риска инфицирования окружающих тканей. В абсцесс вводят специфические препараты для лечения сифилиса и туберкулеза, назначается общая терапия этих заболеваний.
Медикаментозная терапия, сопровождающая оперативное лечение и санацию очагов инфекции:
Антибиотики широкого спектра действия (Амоксиклав, Аугментин, Амоксил, Роамицин, Джозамицин, Цефтриаксон) для устранения возбудителя заболевания;
НПВС (Ибупрофен, Нимесулид), жаропонижающие средства (Нурофен, Парацетамол) для снятия воспаления, обезболивания и снижения температуры;
Гипосенсибилизаторы (Лоратадин, Фенспирид, Дезлоратадин, Зиртек, Тавегил) для снижения отечности и профилактики аутоиммунных осложнений;
Антисептики (Мирамистин, Фурозолидон, Хлоргесидин, Гексорал) для местного лечения, полоскания горла;
При своевременно оказанной медицинской помощи больной выздоравливает. Тяжелые осложнения на современном уровне развития медицины встречаются редко. Для профилактики развития абсцесса горла требуется своевременное лечение очагов инфекции уха, горла, носа, стоматологических процедур. От врача требуется точное соблюдение техники проведения манипуляций на тканях горла – введение зондов, дыхательных трубок, операций по удалению миндалин и опухолей, по извлечению инородных тел.
Образование: В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
9 советов для здоровья суставов и костей!
Бег трусцой продлевает жизнь на 6 лет!
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя.
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник

 Рак горла
Рак горла Михаил Александрович Шолохов
Михаил Александрович Шолохов Венедикт Васильевич Ерофеев
Венедикт Васильевич Ерофеев У Майкла Дугласа обнаружили рак горла
У Майкла Дугласа обнаружили рак горла