Паратонзиллярный абсцесс – это воспалительное заболевание, при котором патологический процесс локализуется в околоминдалинной клетчатке. Чаще всего заболевание диагностируется у детей, а также у подростков и у лиц молодого возраста.
Паратонзиллярный абсцесс возникает на фоне воспалительного процесса в ротоглотке (часто является осложнением ангины, реже развивается на фоне стоматологических и прочих заболеваний).
К факторам риска развития паратонзиллярного абсцесса относятся:
Инфекционными агентами при паратонзиллярном абсцессе часто являются стафилококки, стрептококки группы А (также возможно участие непатогенных и/или условно-патогенных штаммов), несколько реже – гемофильная и кишечная палочки, дрожжеподобные грибы рода Candida и пр.
Заболевание может быть односторонним (чаще) или двусторонним.
В зависимости от локализации патологического процесса паратонзиллярный абсцесс подразделяют следующим образом:
- задний (поражается область между небно-глоточной дужкой и гландой, существует высокая вероятность перехода воспаления на гортань);
- передний (наиболее распространенная форма, воспалительный процесс локализуется между верхним полюсом гланды и небно-язычной дужкой, часто вскрывается самостоятельно);
- нижний (локализуется у нижнего полюса гланды);
- наружный (наиболее редкая форма, воспалительный процесс локализуется снаружи гланды, существует вероятность прорыва гноя в мягкие ткани шеи с последующим развитием серьезных осложнений).
Чаще всего паратонзиллярный абсцесс диагностируется у детей, а также у подростков и у лиц молодого возраста.
Симптомы паратонзиллярного абсцесса, как правило, появляются через 3–5 дней после перенесенного инфекционного заболевания, в первую очередь, ангины.
Обычно пациенты предъявляют жалобы на выраженную боль в горле, которая обычно локализуется с одной стороны и может иррадиировать в зубы или ухо. Одним из характерных признаков заболевания является тризм жевательных мышц, т. е. ограничение движений в височно-нижнечелюстном суставе – затруднение или невозможность широко открыть рот. Кроме того, больные могут ощущать наличие в горле инородного предмета, что приводит к затруднению глотания, принятия пищи. Лимфатические узлы под челюстью увеличиваются, по причине чего движения головой становятся болезненными. Указанные симптомы у больных паратонзиллярным абсцессом сопровождаются общей слабостью, головными болями, повышением температуры тела до фебрильных значений (39-40 ˚С). С прогрессированием патологического процесса дыхание затрудняется, возникает одышка, появляется неприятный запах изо рта, нередко меняется голос (становится гнусавым). Миндалины больного на стороне поражения гиперемированы, отечны.
В случае самостоятельного вскрытия абсцесса происходит спонтанное улучшение общего самочувствия, общие и местные симптомы обычно исчезают на протяжении 5-6 дней. Однако заболевание склонно к рецидивированию.
Диагностика паратонзиллярного абсцесса базируется на данных, полученных в результате проведения сбора жалоб и анамнеза, а также фарингоскопии и лабораторных исследований. При осмотре глотки наблюдаются гиперемия, выпячивание и инфильтрация над гландой или на других участках небных дужек. Задняя дужка миндалины смещена к средней линии, подвижность мягкого неба обычно ограничена. Проведение фарингоскопии (особенно у детей) может быть затруднено из-за тризма жевательных мышц.
Назначается бактериологический посев патологического отделяемого с определением чувствительности инфекционного агента к антибиотикам.
В общем анализе крови у пациентов с паратонзиллярным абсцессом отмечается лейкоцитоз (около 10–15×10 9 /л) со сдвигом лейкоцитарной формулы влево, значительное повышение показателя скорости оседания эритроцитов.
С целью подтверждения диагноза могут быть применены ультразвуковое исследование и магниторезонансная томография.
В зависимости от тяжести течения заболевания лечение проводится в амбулаторных условиях или же в условиях оториноларингологического стационара.
На начальных этапах лечение паратонзиллярного абсцесса обычно консервативное. Назначаются антибактериальные препараты группы цефалоспоринов или макролидов.
При прогрессировании патологического процесса консервативные методы оказываются недостаточными. В таком случае наиболее эффективным методом лечения является хирургическое вскрытие паратонзиллярного абсцесса. Оперативное вмешательство, как правило, проводится под местной анестезией (анестетик наносится путем смазывания или пульверизации), общий наркоз применяется у детей или у тревожных больных. Хирургическая операция может проводиться следующими методами:
- пункция паратонзиллярного абсцесса с изъятием гнойного инфильтрата;
- вскрытие абсцесса скальпелем с последующим дренированием;
- абсцесстонзиллэктомия – удаление вскрытие паратонзиллярного абсцесса путем удаления пораженной миндалины.
При вскрытии паратонзиллярного абсцесса разрез делается в участке наибольшего выбухания. Если такой ориентир отсутствует, разрез обычно производится в участке, где отмечается частое самопроизвольное вскрытие паратонзиллярного абсцесса – в месте пересечения линии, которая идет по нижнему краю мягкого неба со здоровой стороны через основание язычка, и вертикальной линии, которая идет вверх от нижнего конца передней дужки пораженной стороны. Далее через разрез вводятся щипцы Гартмана для лучшего дренирования полости абсцесса.
При паратонзиллярном абсцессе наружной локализации вскрытие его может быть затруднено, самопроизвольного вскрытия такого абсцесса обычно не происходит, поэтому в таком случае показана абсцесстонзиллэктомия. Кроме того, показаниями к проведению абсцесстонзиллэктомии могут быть рецидивы паратонзиллярного абсцесса в анамнезе, отсутствие улучшения состояния больного после вскрытия абсцесса и выведения гнойного содержимого, развитие осложнений.
Рецидивы паратонзиллярного абсцесса отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
Помимо хирургического лечения паратонзиллярного абсцесса пациенту назначаются антибактериальные препараты, анальгетические, жаропонижающие и противоотечные средства.
Основное лечение дополняется полосканиями горла антисептическими растворами и отварами лекарственных трав. В некоторых случаях при паратонзиллярном абсцессе может применяться физиотерапия, в первую очередь, УВЧ-терапия.
После выписки из стационара пациентам с паратонзиллярным абсцессом показано диспансерное наблюдение.
При развитии паратонзиллярного абсцесса существует вероятность попадания гноя в более глубокие ткани шеи с последующим развитием заглоточного абсцесса, разлитого гнойного воспаления мягких тканей шеи (флегмона окологлоточного пространства), воспаления средостения (медиастинит), значительного уменьшения или полного закрытия просвета гортани (острый стеноз гортани), некроза близлежащих тканей, сепсиса. Все эти состояния несут угрозу жизни.
При своевременной диагностике и адекватном лечении прогноз благоприятный. Рецидивы отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
С целью профилактики паратонзиллярного абсцесса рекомендуется:
- своевременное и адекватное лечение заболеваний, которые способны приводить к развитию паратонзиллярного абсцесса, отказ от самолечения;
- укрепление иммунитета;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:
источник
Воспалительный процесс вызывают проникшие в организм различные патогенные бактерии, среди которых особенно опасными являются стрептококки стафилококк. Обосновавшись на слизистой гланд, они своей жизнедеятельностью провоцируют развитие ангины. При отсутствии своевременной диагностики и эффективного лечения патологический процесс имеет тенденцию к последующему распространению на близлежащие ткани и развитию гнойного паратонзиллита.
Помимо этого, имеется ряд фактов и обстоятельств, которые способствуют развитию опасного недуга:
- Различные механические повреждения слизистой оболочки гортани или травма, вследствие которой нарушается целостность глотки, может стать причиной появления абсцесса.
- Периконарит, который являет собой воспаление участка десны примыкающей к появляющемуся зубу.
- Слабая активность иммунной системы на фоне длительных переживаний, гормонального дисбаланса, лечения антибиотиками и перенесённых ранее инфекционных болезней.
Кроме этого, часто повторяющиеся ангины могут привести к развитию хронического паратонзиллита. Согласно научным исследованиям и медицинским наблюдениям в 8 случаях из 10, хронический тонзиллит считается причиной развития паратонзиллярного абсцесса. Принимая во внимание тот факт, что хронический тонзиллит вызывает заметное снижение защитных свойств организма на местном уровне – при проникновении патогенной микрофлоры в область тканей, прилегающих к гландам, воспаление легко прогрессирует.
Пациенты, страдающие такими патологиями, как сахарный диабет, анемия или различные формы злокачественных процессов – формируют особую группу риска, у которых вероятность развития паратонзиллярного абсцесса достаточно высока.
Паратонзиллярный абсцесс, симптомы которого начинаются с общего недомогания, на 4-й день может свести больного с ума.
Как и любой воспалительный процесс, нагноение клетчатки проявляется следующими симптомами:
- общая слабость;
- ухудшение самочувствия человека;
- резкое повышение температуры до отметки 39 градусов.
Исключением являются больные, у которых отмечается слабая активность иммунной системы. В результате чего показатели температуры тела могут соответствовать приделам нормы, а в некоторых случаях опускаться ниже допустимой отметки, что свидетельствует о гипотермии.
На фоне вышеперечисленных симптомов общего недомогания появляется боль в горле, которая носит прогрессивный характер. По мере усиления воспаления болевой синдром иррадиирует в ухо или в область нижней челюсти. При этом боль носит «пульсирующий» характер, а со временем становится «дёргающей». Опасность болевого симптома заключается в том, что пациенту становится трудно глотать, причём боль становится настолько выраженной, что во избежание её усиления, человек предпочитает не есть и не пить. Вследствие подобного самопожертвования, организм начинает испытывать нехватку необходимых белков, углеводов, витаминов и ряда полезных веществ.
Активный рост и размножение патогенной микрофлоры приводит к формированию абсцесса, следствием которого является ещё один характерный симптом гнойного паратонзиллита. Речь идёт о хорошо выраженном, зловонном запахе из ротовой полости, легко ощутимом на расстоянии при общении с больным.
У большинства людей, абсцесс паратонзиллярный вызывает спазм жевательных мышц, в таком масштабе, который превращает процедуру открытия рта в весьма затруднительный процесс. Пытаясь свести к минимуму болевые ощущения, пациент склонен деформировать свою речь, вследствие чего она становится невнятной, и появляется характерная гнусавость. По мере усугубления воспалительного процесса, болезнетворные микроорганизмы распространяются на лимфоузлы, находящиеся в области шеи и проникают в мышечную ткань. Результатом подобной миграции является мучительная боль в области шеи, которая усиливается при попытках повернуть голову.
Симптомы гнойного паратонзиллита ухудшают не только общее состояние пациента, но также оказывают давление на психологическом уровне. Психоэмоциональный дискомфорт и напряжение объясняются постоянно усиливающейся болью, на фоне которой человек не может заснуть, а также вынужден отказаться от приёма пищи, что в совокупности приводит к эмоциональному истощению.
Неконтролируемое слюноотделение побуждает больного занять характерное положение – сидячая поза с наклонённой вперёд головой, которая обеспечивает стекание слюны без необходимости совершать процесс глотания.

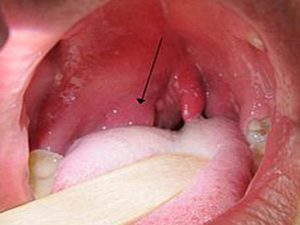
Если паратонзиллярный абсцесс располагается в верхней части горла, то его легко можно обнаружить самому человеку. Визуально он напоминает образование сферической формы, заметно возвышающееся над гландой и направляющееся своей верхушкой к центру глотки. А слизистая оболочка в области формирования абсцесса отчётливо гиперемированна и через неё визуально определяется гнойный субстрат с желтоватым оттенком. Паратонзиллярный абсцесс, фото флегмозной ангины и гнойного тонзиллита можно посмотреть в интернете. Самопроизвольное вскрытие паратонзиллярного абсцесса происходит по причине того, что оболочка, покрывающая воспалительный очаг, расплавляется под воздействием ферментов.
Своевременная диагностика паратонзиллярного абсцесса, а также выявление причин, способствующих его развитию, могут существенно упростить задачу врачу в выборе схемы лечения.
Прежде всего, лечение абсцесса должно производиться исключительно в условиях больницы. Любые попытки избавиться от опасного недуга дома с помощью средств народной медицины могут повлечь за собой серьёзные последствия и затянуть процесс лечения.
При подтверждении диагноза гнойного паратонзиллита, абсцесс устраняется при помощи хирургического вмешательства. Прежде всего, нужно произвести местное обезболивание путём введения анестетика (Новокаин, Лидокаин). Вскрытие абсцесса производят путём надрезания скальпелем самого возвышающегося участка. Затем раскрывают абсцесс щипцами и производят очищение полости от гнойного содержимого.
Кульминацией процедуры является обработка послеоперационной раны антисептиком. Необходимым условием последующего лечения является установка дренажа, который будет способствовать беспрепятственному выходу гноя из вскрытого абсцесса.
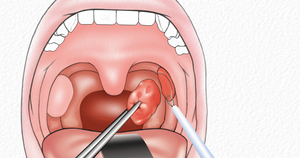
Подобная инструкция объясняется желанием минимизировать риск инфекционного осложнения в период реабилитации. Лечение паратонзиллярного абсцесса не ограничивается исключительно радикальным методом. Следующим этапом борьбы с паратонзиллярным абсцессом является медикаментозная терапия, которая считается важным элементом комплексного лечения.
Консервативное лечение гнойного паратонзиллита включает в себя:
- Соблюдение постельного режима в комплексе с соответствующей диетой (жидкая, легкоусвояемая пища). Если пациента мучают сильные боли и он не может глотать, то кормление производят с помощью зонда. Альтернативным вариантом может быть капельница с использованием глюкозы или физраствора.
- Антибактериальная терапия. Предпочтение в выборе антибиотика объясняется характером патологического процесса и этиологией заболевания. Лечение происходит под контролем специалиста.
- В случае осложнённой формы гнойного паратонзиллита, лечащий врач может назначить гемодез, который вводят капельно.
-
Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка).
- Купирование болевого синдрома. Для снижения болевых ощущений можно применять Анальгин, Солпадеин или Парацетамол.
- Применение лекарств с выраженным противовоспалительным действием в комплексе с препаратами, снижающими риск аллергических реакций.
Запоздалое лечение при паратонзиллярном абсцессе может стать причиной многих осложнений. Наиболее грозным и опасным последствием развития гнойного процесса считается флегмона, которая возникает при вскрытии паратонзиллярного абсцесса и спонтанном инфицировании слизистой горла.
Если вовремя не провести хирургическое лечение, то паратонзиллярный абсцесс может способствовать развитию в организме грозного недуга – сепсиса.
источник
Паратонзиллярный абсцесс — это гнойная аккумуляция в околоминдальной области горла, это последняя стадия воспалительного процесса. Эта болезнь развивается после попадания в клетчатку инфекций (напр., стрептококков). Нередко перитонзиллярный абсцесс является следствием осложнений ангины или тонзиллита в хронической форме.
Встречается паратонзиллярный абсцесс у детей и у взрослых, но средний возраст от 15 до 35 лет (независимо от пола). Часто им заболевают в весеннее и в осеннее время года. При легком течении болезни пациент чувствует боль, а в тканях образоваться отечность. При тяжелом течении — абсцесс блокирует горло, у пациента затруднено дыхание, глотание, он испытывает трудности с речью. В 10 процентах случаев наблюдается рецидив.
Главными инфекционными возбудителями абсцесса являются стрептококк и стафилококк, имеют воздействие и анаэробные бактерии. Также причиной паратонзиллярного абсцесса может быть сразу несколько микробов.
Не часто паратонзиллит диагностируют как самостоятельное заболевание. Среди причин его могут быть:
- Последствие травм. Инфекционное заражение ран слизистой оболочки.
- Стоматологические заболевания. У некоторых заболевание имеет стоматологический генезис. Его причинами являются кариес, гингивит (в хронической форме), периостит и так далее.
- Бактерии. Является следствием обострения ангины в хронической стадии или осложнением тронзиллита.
В редких случаях возбудителями абсцесса являются грибы, пневмококки. Из факторов развития заболевания выделяют пониженный иммунитет, курение, заболевания миндалин.
Есть несколько видов паратонзиллярного абсцесса, у каждого свои характерные особенности:
- Передне-верхний — очень распространен, встречается от 75 до 90 процентов случаев. При передне-верхней разновидности поражаются над миндальные ткани, в результате гной скапливается и распространяется на клетчатку.
- Задний — встречается у каждого 10-го. Задняя разновидность абсцесса имеет риск осложнение отеком гортани, а значит и затруднением дыхания у пациента.
- Нижний — встречается у 5 процентов больных. Развитие связано с поражением нижней области миндалины и латеральной стенки глотки.
- Правосторонний паратонзиллярный абсцесс — обнаруживается между стенкой глотки и боковой стороной небной миндалины. Считается самой редкой разновидностью абсцесса и одной из самых тяжелых.
Виды и локализация паратонзиллярного абсцесса
- Абсцедирующая — образовывается на 4 — 7 день инфильтрации. У пациента происходит искажение зева из-за большого флюктурирующего выпячивания.
- Отечная — специфична отеком около миндальных тканей, но признаки воспаления отсутствуют, как и клинические симптомы. Данную форму очень редко идентифицируют.
- Инфильтрационная — характеризуется проявлением болевых ощущений, гиперимией и локальным повышением температуры.
Признаки паратонзиллярного абсцесса схожи с ходом ангины. В начале ощущается ужасная боль в горле. Когда пациент открывает рот, можно увидеть подобие язвочек в опухшем горле. Симптомы перитонзиллярного абсцесса происходят по такой хронологии:
- повышение температуры до 38 градусов;
- наблюдаются сложности с глотанием;
- в горле ощущается боль, зачастую односторонняя (бывают случаи и двухстороннего течения);
- во время глотания боль отдается в затылочную область, зубы или ухо;
- когда пациент пытается открыть рот, боль может внезапно усиливаться;
- ощущение мышечной слабости и боли;
- быстрое ухудшение состояние больного при несвоевременной терапии, появляется головная боль;
- пациент испытывает тошноту, у него кружится голова, может проявиться диарея;
- увеличение лимфоузлов на затылке или под нижней челюстью.
Как выглядит паратонзиллярный абсцесс
Учитывая, что клиническая картина заболевания выражена ярко, то определить врачу предварительный диагноз не сложно. Чтобы подтвердить предположение ЛОР-врачу может хватить анамнеза и результатов визуального исследования слизистой горла (процедура называется фаронгоскопия). Полноценное диагностирование выглядит следующим образом:
- Сбор сведений об истории болезни и прошлых заболеваний (анамнез) и жалоб. В основном образование абсцесса происходит на 3 или 5 сутки после выздоровления ангиной. Также доктор исследует ротоглотку на наличие травм и инфекций.
- Общий осмотр — некоторые больные обращаются ко врачу из-за болевых ощущений в области шеи, в частности с затруднением поворота головы в какую-либо сторону. Врач определяет причины затрудения подвижности шеи, увеличение лимфаузлов, а также присутствует ли запах изо рта и общую температуру тела.
- Исследование слизистой горла — эта методика является самой информативной. Врач определяет наличие выпячивание клетчатки в области миндалин. Обычно на их поверхности присутствует желтоватая область, зона возможного гнойного прорыва. В результате происходит смещение язычка, оттесняется небная миндалина.
- Лабораторные тесты — у пациента берут общий анализ крови, где определяют изменения, связанные с воспалительным процессом — увеличение скорости оседания эритроцитов (СОЭ), уровень нейтрофильного лейкоцитоза. Чтобы выявить возбудителя и узнать чувствительность к антибиотикам проводится бактериальный посев.
- Аппаратная диагностика — для исключения неподходящих по симптомам болезни и сведения диагноза к одному заболеванию специалист проводит компьютерную томографию шеи, УЗИ, рентгенографию шеи и мягких тканей.
Диагностика помогает выявить возможное онкологическое заболевание (характерно незначительное изменение или же нормальная температура тела, отсутствие боли, постепенное развитие симптомов), дифтерию (находят налет сероватого цвета на слизистой, а из данных бактериологического посева — наличие палочек Леффлера), аневризмы (прощупыванием или визуально определяют пульс). При скарлатине находят высыпания на коже, а в сборе сведений об истории болезни наличествует контакт с больным.
Лечение в домашних условиях паратонзиллярного абсцесса или его самопроизвольное вскрытие строго противопоказано. Бесполезно использовать и препараты для лечения ангины. Иногда может казаться, что произошло созревание нарыва и оттек гноя. Однако основная часть болезнетворного гноя остается глубоко в тканях. Через какой-то период болезнетворная микрофлора приведет к появлению гнойных масс. Происходит аккумуляция гнойного содержимого до достижения критической массы.
Исходя из симптоматики, лечение разделяется на несколько методов:
- Комплексное лечение, куда входит сочетание различных лечебных методик. На 4-5 день после образования нарыва врач проводит вскрытие паратонзиллярного абсцесса.
- Консервативное лечение — с использованием лечебных средств общего и локального действия, а также физиотерапии. Подобный метод хорош при раннем обнаружении паратонзиллярного абсцесса миндалин.
- Оперативное вмешательство, во время которого поврежденные ткани удаляют. Применяется в экстренных случаях.
Вид после вскрытия паратонзиллярного абсцесса в Москве
Широко распространены методы народного лечения паратонзиллярного абсцесса. Необходимо прополоскать миндалины отваром эвкалипта и ромашки, а также провести процедуру паровых ингаляций.
Больному необходимо придерживаться диеты: желательно потребление жидкой и теплой пищи.
При отсутствии лечебной терапии течение паратонзиллярного абсцесса приводит к серьезным неприятностям и последствиям: пациенту становится трудно дышать, происходит заражение соседних органов, а также пневмония. При обнаружении признаков абсцесса, необходимо экстренно вызвать врача.
Обычно паратонзиллярный абсцесс удается успешно вылечить, но при ослабленном иммунитете и высокой способности болезнетворной флоры заражать организм, есть риск возникновения тяжелых осложнений, например, флегмона парафарингеального пространства.
В этой ситуации происходит:
- нарушение нормальной деятельности организма;
- повышенное слюноотделение;
- трудности с открыванием рта;
- повышенная температура;
- трудности с дыханием и глотанием.
Еще опаснее перетекание болезни в гнойный медиастинит, что характеризуется такими последствиями:
- тромбоз с воспалительным процессом стенки вен;
- кровотечение сосудов в шейной области;
- процессы гниения;
- шоковое состояние;
- гибель тканей.
Чем раньше начать терапию паратонзиллярного абсцесса, тем лучше прогноз по выздоровлению. Если лечение началось поздно, велик риск получить серьезные осложнения паратонзиллярного абсцесса.
Самая главная профилактика — это вовремя вызвать доктора при проявлении признаков заболевания, терапия инфекционного очагов (в хронической стадии), промывание рта и носа, укрепление иммунитета, правильное питание, активные физические нагрузки. Чем раньше будет проведена диагностика и лечение, тем велик шанс на быстрое и полноценное выздоровление.
источник
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×10 9 /л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
источник
Паратонзиллярный абсцесс – острое воспаление околоминдальной клетчатки. Другими известными названиями этого заболевания являются флегмонозная ангина или паратонзиллит. Чаще всего этот патологический процесс является осложнением при ангине или тонзиллите.
В зависимости от локализации и размера воспалительного очага различают односторонний и двусторонний паратонзиллярный абсцесс. Другие виды:
- Верхняя форма паратонзиллярного абсцесса. Чаще всего воспалительный процесс локализирован между верхней частью миндалины и небно-язычной дужкой. Такие абсцессы возникают из-за недостаточного дренирования этой части миндалины, но могут сами вскрываться без оперативного вмешательства.
-
Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях.
- Задняя форма абсцесса характеризуется расположением патологического очага в районе между миндалиной и небно-глоточной дужкой. Этот тип паратонзиллярного абсцесса является самым опасным, ведь очень часто воспалительный процесс захватывает гортань, значительно суживая ее и затрудняя дыхание.
- Самой редкой считается наружная форма паратонзиллярного абсцесса. При этой форме воспалительный процесс размещен снаружи миндалины.
Причинами воспаления околоминдальной клетчатки могут быть:
- Стрептококковая и стафилококковая инфекции, а также другие болезнетворные микроорганизмы и бактерии.
- Как осложнение травмирования тканей глотки.
- Нарушение прорезывания зубов.
Факторами, способствующими развитию заболевания, чаще всего являются:
- снижение защитной функции иммунной системы;
- частые простудные заболевания;
- нарушение обмена веществ;
- частые стрессы;
- переохлаждение;
- прием некоторых медикаментов.
Чаще всего развитию абсцесса предшествует воспаление миндалин (тонзиллит), после которого образуются рубцы, которые нарушают отток гноя и способствуют проникновению инфекции в околоминдальные ткани. Прежде чем появятся признаки абсцесса, больной почувствует симптомы общего недомогания:
- повышение температуры тела;
- слабость;
-
головная боль;
- нарушение фонации;
- нарушение сна и нервное напряжение;
- отек, покраснение и болезненность миндалин;
- боль в горле при глотании, иррадиирущая в ухо и зубы, которая носит более острый характер;
- увеличение и болезненность региональных лимфоузлов;
- затрудненные дыхание и прохождение пищи.
В зависимости от формы и степени тяжести заболевания, лечение паратонзиллярного абсцесса проводят несколькими методами:
- Консервативное лечение – применение медикаментозных препаратов местного и общего действия, физиотерапевтических процедур. Эффективно при раннем выявлении воспалительного заболевания миндалин.
- Оперативное лечение – является радикальным методом лечения, которое подразумевает удаление поврежденных тканей.
- Комплексное лечение – самый эффективный метод лечения, который основан на грамотном сочетании разных методов лечения.
Консервативное лечение показано на начальной стадии заболевания. Врач назначит необходимый медикаментозный курс терапии, который состоит из следующих препаратов:
- Антибактериальные препараты являются средством №1 при лечении паратонзиллярного абсцесса. Как показывает практика, самый эффективный препарат этой группы – амоксициллин, обладающий выраженным противобактериальным действием в отношении грамположительных и грамотрицательных микроорганизмов.
- Антибиотики цефалоспоринового ряда являются альтернативными препаратами при лечении паратонзиллита.
- Также показано применение иммуномодулирующих препаратов, витаминов.
- С целью местного обезболивания назначают препараты, в состав которых входят анестетики.
- При сильной интоксикации возможно назначение внутривенного введения препаратов.
Достичь быстрого терапевтического эффекта можно с помощью сочетания медикаментозной и местной терапии. Полоскание горла настоем трав, антибактериальными растворами и применение антибактериальных спреев способны быстро облегчить состояние больного. При высокой температуре тела показано симптоматическое лечение.
При неэффективности консервативного лечения лечащий врач поставит вопрос о проведении оперативного вмешательства (пункция, вскрытие, удаление миндалины). Не стоит пугаться такого прогноза, ведь очень часто радикальный метод лечения приводит к быстрому выздоровлению и отсутствию рецидивов.
Паратонзиллярный абсцесс хорошо поддается лечению, при условии четкого соблюдения рекомендаций лечащего врача и раннем диагностировании. В противном случае абсцесс может осложниться флегмоной окологлоточного пространства. Состояние больного резко ухудшается, боль, и отек полностью нарушают функцию проглатывания пищи и дыхания. При отсутствии адекватного лечения, воспалительный процесс может перерасти в гнойный медиастинит, вплоть до инфекционно-токсического шока. При появлении первых настораживающих симптомов, рекомендуется обратиться за помощью в медицинское учреждение.
Основой профилактики заболевания является своевременное обращение к врачу, лечение очагов хронической инфекции, санация ротовой и носовой полостей, укрепление иммунной системы, закаливание, рациональное питание и занятие спортом. Ранняя диагностика и своевременное лечение дают шанс на полное и быстрое выздоровление.
источник
Паратонзиллярный абсцесс (флегмонозная ангина) – это воспаление тканей, окружающих небные миндалины с формированием гнойной полости. Абсцесс развивается при заражении клетчатки бактериями стафилококка или стрептококка. Обычно этот процесс является осложнением при остром или хроническом тонзиллите, реже возникает в результате травмы глотки или попадания в ткани инородного тела. Внешне абсцесс представляет собой увеличенный участок клетчатки, внутри которого находится гнойное содержимое. Гнойник может вскрыться самостоятельно, но гораздо безопаснее не ждать этого момента, а провести хирургическое вмешательство.
ЛОР-хирурги нашего Центра имеют значительный опыт лечения тонзиллита и его осложнений и выбирают оптимальную тактику, принимая во внимание локализацию абсцесса, тяжесть заболевания, состояние пациента.
Проверенные методики, позволяющие провести хирургическое вмешательство быстро и эффективно.
Высококвалифицированные врачи и новейшее оборудование для проведения операций с минимальной травматичностью.
Короткий период нахождения в стационаре – не более 1 суток.
Для лечения паратонзиллярного абсцесса в ЛОР-отделении Центра хирургии применяют консервативную терапию, хирургическое вмешательство или комплексный подход. Как правило, медикаментозное лечение эффективно на начальной стадии заболевания. Пациенту назначают антибиотики и обезболивающие препараты для общего и местного применения.
Если консервативная терапия оказалась неэффективной, необходимо хирургическое вмешательство. Врач может провести вскрытие гнойника, а при запущенной форме заболевания – удаление абсцесса и небных миндалин. Отсутствие своевременного и грамотного лечения чревато серьезными осложнениями: флегмоной, сужением просвета гортани, сепсисом и др.
В нашем Центре есть все необходимое оборудование для проведения точной диагностики и оперативного лечения паратонзиллярного абсцесса. Не стоит откладывать и бояться хирургического вмешательства – промедление может привести к серьезным последствиям.
Вид оперативного вмешательства ЛОР-хирурги Центра выбирают исходя из стадии заболевания и сопутствующих патологий.
Амбулаторная операция, в ходе которой оториноларинголог рассекает полость с гноем, тщательно удаляет содержимое и обрабатывает ткани дезинфицирующим раствором.
Вскрытие абсцесса и тонзиллэктомия.
Эта комплексная операция направлена на удаление гнойного содержимого и небных миндалин, провоцирующих развитие воспалительного процесса.
Хирургическое лечение паратонзиллярного абсцесса – процедура, которая не требует длительного пребывания в стационаре. Если проводилось только вскрытие гнойника, под местной анестезией, то уже через пару часов вы сможете отправиться домой. Если вместе с удалением абсцесса была выполнена тонзиллэктомия, вас выпишут на следующий день.
Восстановление после хирургического лечения занимает 1–2 недели. На этот период следует отказаться от очень горячей или холодной пищи и напитков, алкоголя, курения, тепловых процедур в области шеи и горла. После операции врач назначит вам день контрольного визита, чтобы оценить процесс заживления тканей.
Паратонзиллярным абсцессом называют воспалительный процесс, остро развивающийся в окружающей небные миндалины клетчатке. Воспаление вызывают стафилококковые или стрептококковые патогенные микроорганизмы. В большинстве случаев абсцесс возникает на фоне острого тонзиллита или как осложнение хронической формы заболевания. Абсцесс, протекающий в легкой форме, характеризуется болью и легкой отечностью тканей. При тяжелых формах развивается сильный отек, который может спровоцировать затруднения при глотании, дыхании, речи.
По месту развития воспалительного процесса выделяют несколько форм паратонзиллярного абсцесса.
- Передний (передне-верхний) абсцесс. Возникает в большинстве случаев. Воспаление локализуется между передней небной дужкой и верхней областью миндалины, откуда инфекция попадает в околоминдалинную клетчатку.
- Задний абсцесс. В этом случае гнойник располагается между миндалиной и задней небной дужкой.
- Нижний абсцесс. Место воспаления находится ниже миндалины, а абсцесс не сопровождается ярко выраженными симптомами.
- Боковой абсцесс. Эта форма встречается очень редко. Полость с гнойным содержимым располагается в ткани снаружи от миндалины. При боковом абсцессе велик риск попадания гноя в ткани шеи и грудной клетки.
Кроме того, паратонзиллярный абсцесс может быть одно- или двусторонним. Чаще диагностируют первый вариант.
Оториноларингологи Центра хирургии успешно лечат все формы паратонзиллярного абсцесса, применяя различные методики в зависимости от клинической ситуации.
Для того чтобы выбрать верную тактику лечения, оториноларингологи Центра проводят ряд диагностических процедур. В первую очередь врач вас осмотрит и соберет подробный анамнез. Кроме того, специалист обязательно проведет фарингоскопию и ларингоскопию. При подозрении на боковой абсцесс может потребоваться выполнение УЗИ или КТ мягких тканей шеи.
Центр хирургии располагает всем необходимым оборудованием для проведения тщательной диагностики, а опыт наших врачей позволяет сделать это максимально оперативно.
При неэффективности консервативной терапии паратонзиллярный процесс подлежит обязательному хирургическому лечению. Врачи нашего Центра применяют наиболее эффективные методики, способствующие быстрому выздоровлению и предотвращающие развитие рецидива. Выбор способа хирургического вмешательства индивидуален и основывается на данных диагностики.
Вскрытие паратонзиллярного абсцесса. Эта процедура оптимальна на начальной стадии заболевания и чаще всего проводится амбулаторно. Вскрытие выполняется под местной анестезией. Врач рассекает стенку гнойника и удаляет содержимое полости. Затем вскрытую полость тщательно промывают антисептическим раствором и при необходимости ушивают. Сразу после оттока гноя состояние больного значительно улучшается: снижается температура, ослабевают болевые ощущения.
Абсцесс-тонзиллэктомия. Комплексная операция, подразумевающая одновременное вскрытие абсцесса и удаление небных миндалин. Показаниями к такому хирургическому вмешательству могут служить сложные формы абсцесса, рецидивы заболевания, развитие осложнений, хронический тонзиллит. В зависимости от ситуации специалист удаляет одну или обе миндалины. Если позволяет ситуация, врач сначала вскрывает абсцесс, а затем проводит тонзиллэктомию. При затрудненном доступе к месту воспаления сначала может быть выполнена тонзиллэктомия. Оперирующие оториноларингологи Центра практикуют классический способ удаления миндалин. Хирургическое вмешательство проводится под общим обезболиванием — наркозом. Специальным инструментом врач иссекает ткани миндалины и ушивает миндалиновую нишу. Для снижения кровопотери в ходе операции специалисты применяют аппарат «Сургитрон». Благодаря радиоволновому излучению коагулируются сосуды и ускоряется процесс заживления тканей.
Позаботьтесь о своем здоровье и доверьте лечение паратонзиллярного абсцесса профессионалам. В Центре хирургии «СМ-Клиника» вас ждут высококвалифицированные врачи, надежные методики и доступные цены. Звоните и записывайтесь на прием к специалистам по телефону +7 (495) 777-48-49.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Цели лечения паратонзиллярного абсцесса (паратонзиллита) — купирование воспалительных явлений на стадии отека и инфильтрации, дренирование гнойного процесса, удаление очага инфекции.
Больные при наличии признаков абсцедирования подлежат стационарному лечению. Если в начальных стадиях паратонзиллита, когда есть отёк и инфильтрация тканей, оправдано консервативное лечение, то при наличии признаков абсцедирования безусловно показано хирургическое вмешательство (вскрытие абсцесса или, при наличии показаний, выполнение абсцесс тонзиллэктомии).
Возможно применение различных тепловых процедур, УВЧ-терапии в начале заболевания (в стадии отёка и инфильтрации), а также после достижения адекватного дренирования гнойного процесса (в стадии купирования воспалительных явлений). Однако на стадии абсцедирования тепловые процедуры не показаны. Применяют полоскания горла растворами дезинфицирующих средств, растворами ромашки, шалфея, раствором соли и т.д.
Выделенные возбудители проявляют наибольшую чувствительность к таким препаратам, как амоксициллин в сочетании с клавулановой кислотой, ампициллин в сочетании с сульбактамом, цефалоспорины II-III поколений (цефазолин, цефуроксмм), линкозамиды (клиндамицин); эффективно их сочетания с метронидазолом, особенно в тех случаях, когда предполагается участие анаэробной флоры
Одновременно проводят детоксикационную и притивовоспалительную терапию назначают жаропонижающие средства и анальгетики.
С учетом выявленного у больных паратонзиллитом дефицита всех звеньев иммунного статуса показано применение препаратов, обладающих иммуномодулирующим эффектом (азоксимер, дезоксирибонуклеинат натрия).
При созревании абсцесса, обычно на 4-6-й день, не следует дожидаться его самостоятельного вскрытия и опорожнения. В таких случаях целесообразно вскрыть гнойник, тем более что самопроизвольно образовавшегося отверстия часто не вполне достаточно для быстрого и стойкого опорожнении абсцесса.
Вскрытие производят после местного обезболивания смазыванием или пульверизацией глотки 10% раствором лидокаина, иногда дополненным инфильтрацией тканей 1% раствором прокаина или 1-2% раствором лидокаина. Разрез делают на участке наибольшего выбухания. Если такого ориентира нет, то в месте, где обычно происходит самопроизвольное вскрытие — в участке перекреста двух линий: горизонтальной, идущей по нижнему краю мягкого нёба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего конца передней дужки больной стороны.
Вскрытие в этом участке менее опасно с точки зрения ранения крупных кровеносных сосудов. Разрез скальпелем производят в сагиттальном направлении па глубину 1,5-2 см и длиной 2-3 см. Затем через разрез в полость раны вводят щипцы Гартмана и расширяют отверстие до 4 см, одновременно разрывая возможные перемычки в полости абсцесса.
Иногда вскрытие паратонзиллярного абсцесса производят только с помощью щипцов Гартмана или инструментом Шнейдера, специально разработанным для этой цели. Инструмент Шнейдера применяют для вскрытия паратонзиллярного абсцесса передневерхней локализации через надминдаликовую ямку. При заднем паратонзиллите разрез производят позади нёбной миндалины в месте наибольшего выпячивания (глубина разреза 0,5-1 см), при нижней локализации абсцесса — разрез в нижней части передней дужки на глубину 0,5-1 см. Абсцесс наружной локализации (латеральный) вскрывать трудно, а самопроизвольного прорыва здесь чаще не наступает, поэтому показана абсцесстонзиллэктомия. Иногда образованный для оттока гноя ход закрывается, поэтому приходится неоднократно вновь вскрывать рану и опорожнять гнойник.
В последние десятилетия всё более широкое признание и распространение и клиниках получила активная хирургическая тактика в лечении паратонзиллита — выполнение абсцесстонзиллэктомии. При обращении пациента с паратонзиллярным абсцессом или паратонзиллитом в стадии инфильтрации к врачу, операцию производят в первые сутки или даже часы («горячий» период), либо в ближайшие 1-3 дня («теплый» период). Следует отметить, что послеоперационный период при этом протекает менее тяжело и менее болезненно, чем после вскрытия абсцесса или выполнения операции в поздние сроки.
Показания для выполнения абсцесстонзиллэктомии у больною с абсцедирующей или инфильтративной формами паратонзиллита следующие:
- рецидивирующие в течение ряда лет ангины, что свидетельствует о наличии у больного хронического тонзиллита: указание больного с паратонзиллитом на диагностированный у него ранее хронический тонзиллит;
- повторные пиратонзиллиты и анамнезе;
- неблагоприятная локализация абсцесса, например боковая, когда его не удается эффективно вскрыть и дренировать;
- отсутствие изменений состояния больного (тяжёлое или тяжесть нарастает) даже после вскрытия абсцесса и получения гноя;
- появление признаков осложнения паратонзиллита — сепсиса, парафарингита, флегмоны шеи, медиастинита.
Вопрос о том, несколько оправдано удаление при абсцесстонзиллэктомии второй миндалины, на противоположной абсцессу стороне, решается индивидуально. Однако проведённые в последние гады исследования свидетельствуют о значительных патологических изменениях в ткани интактной миндалины, аналогичных изменениям при выраженном (токсико-аллергическая форма II степени) хроническом воспалительном процессе. Это свидетельствует о целесообразности одномоментного удаления обеих миндалин. Начинать операцию следует с больной миндалины, так как это облегчает проведение вмешательства на другой стороне.
При наличии у пациентов хронического тонзиллита I или II токсико-аллергической степени они подлежат диспансерному наблюдению, проведению курсов лечения. Пациентам с хроническим тонзиллитом II токсико-аллергической степени рекомендуется двусторонняя тонзиллэктомия в плановом порядке, не ранее чем через месяц после перенесённого паратонзиллита,
Прогноз при паратонэиллите, в целом, благоприятный. Примерные сроки временной нетрудоспособности 10-14 дней.
источник
 Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка).
Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка). Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях.
Нижняя форма паратонзиллярного абсцесса локализирована в области нижнего полюса миндалины и возникает чаще всего при неправильном прорезывании зуба мудрости или других стоматологических заболеваниях. головная боль;
головная боль;