Абсцесс легкого — это ограниченный очаг воспаления легочной ткани с ее распадом и образованием полости, заполненной гноем. Распавшаяся легочная ткань представляет собой гнойные массы, которые отграничены от окружающих участков легкого капсулой. Через некоторое время капсула абсцесса прорывается, гнойные массы выходят в бронхи и откашливаются. Полость абсцесса спадается (сжимается) с образованием на этом месте рубца или участка уплотнения легочной ткани.
Клиника. Симптомы абсцесса легкого до прорыва абсцесса: высокая температура тела (38-40° С); ознобы; повышенная потливость; сухой кашель; одышка; боль, чувство распирания в грудной клетке на стороне поражения; снижение аппетита; головные боли; общая слабость.
После прорыва абсцесса: кашель с выделением большого количества мокроты (от 200 до 1000 мл); мокрота имеет темный цвет и резкий неприятный запах; снижение температуры тела; улучшение общего состояния пациента.
Объективное исследование. До прорыва абсцесса можно обнаружить лёгкий цианоз лица и конечностей. При обширном поражении и вовлечении в процесс плевры визуально определяется отставание поражённой половины грудной клетки в акте дыхания, вынужденное положение на больном боку. При хроническом абсцессе пальцы принимают форму «барабанных палочек», формируются признаки правожелудочковой недостаточности. Характерны тахипноэ и тахикардия. Продолжительность первого периода занимает от 4 до 12 дней. Переход ко второму периоду — началу опорожнения полостей деструкции — сопровождается в типичных случаях улучшением состояния больного. Пальпация позволяет обнаружить болезненность по межреберьям на больной стороне, что свидетельствует о вовлечении плевры и межрёберного сосудисто-нервного пучка. При субплевральном расположении абсцесса голосовое дрожание усилено. При опорожнении большого абсцесса оно может стать ослабленным.
Перкуссия. В начальную фазу на стороне поражения перкуторный звук может быть несколько укорочен. При глубоком расположении абсцесса перкуторный звук не меняется. На первом этапе течения деструктивных пневмонитов физикальная картина сходна с таковой при сливной пневмонии. На втором этапе интенсивность и площадь укорочения перкуторного звука уменьшаются. Поверхностно расположенные большие опорожнившиеся абсцессы сопровождаются тимпаническим перкуторным звуком.
Аускультация в первый период течения абсцесса выявляет жёсткое дыхание, иногда — бронхиальное и ослабленное дыхание, на фоне которого возможны сухие или влажные хрипы. В некоторых случаях хрипов может и не быть. При преобладании картины пневмонии выслушивается крепитация. После вскрытия абсцесса можно услышать влажные хрипы различного калибра, бронхиальное и довольно редко — амфорическое дыхание.
Синдромы: лихорадочный, интоксикационный, болевой, дыхательной недостаточности, астенический, бронхита.
Общий анализ крови – обнаруживает признаки воспаления (увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, ускорение СОЭ (скорость оседания эритроцитов)).
Биохимический анализ крови – обнаруживает признаки воспаления (снижение уровня общего белка и альбуминов, увеличение гамма-глобулинов, фибриногена, С-реактивного белка).
Анализ мокроты на предмет выявления возбудителей и их чувствительности к антибиотикам.
Рентгенография органов грудной клетки – позволяет обнаружить абсцесс.
Компьютерная томография (КТ) – позволяет более детально определить характер изменений в легких при недостаточно ясных данных рентгенографии.
Фибробронхоскопия – метод, позволяющий осмотреть дыхательные пути и имеющиеся в них патологические образования изнутри.
Дифференциальная диагностика. Лобарная пневмония и ателектаз доли, нагноившаяся врожденная киста легкого, ограниченный пиопневмоторакс и диафрагмальная грыжа.
Осложнения: переход в хроническую форму, дыхательная недостаточность, пиопневмоторакс – прорыв абсцесса в плевральную полость (полость, образованная внешней оболочкой легких) со скоплением в ней гноя и воздуха, эмпиема плевры – гнойное воспаление плевры (внешняя оболочка легких), легочное кровотечение, аспространение гнойного процесса на здоровое легкое, образование вторичных бронхоэктазов – деформации бронхов с развитием в них хронического гнойного воспаления, септикопиемия – проникновение микроорганизмов в кровь с развитием гнойных очагов в различных органах (например, в печени, головном мозге).
Гигиена дыхательных путей – направлена на удаление гнойной мокроты: постуральный дренаж — использование определенного положения тела для лучшего отхождения мокроты (как правило, мокрота лучше отходит в положении на противоположном расположению абсцесса боку); вибрационный массаж грудной клетки; дыхательная гимнастика; санационная бронхоскопия – удаление мокроты с помощью специального аппарата, вводимого в бронхиальное дерево, с введением в полость абсцесса муколитиков (средств, разжижающих вязкую мокроту), антибиотиков и антисептиков.
Медикаментозная терапия: антибиотики – основные препараты для лечения абсцесса. Вводятся внутривенно для обеспечения лучшего попадания внутрь абсцесса; антисептики; муколитики — средства, разжижающие вязкую мокроту; отхаркивающие средства – улучшают отхождение мокроты; дезинтоксикационные средства – направлены на устранение интоксикации организма и нормализацию работы всех органов и систем; иммуномодуляторы (средства, стимулирующие иммунную систему организма) – в период ремиссии; кислородотерапия – ингаляции кислорода с помощью специального аппарата.
Хирургическое лечение: пункция — прокол абсцесса специальной иглой, удаление гноя, промывание полости абсцесса антисептиками с последующим введением в полость антибиотиков. Применяется при малых размерах (менее 5 см в диаметре) абсцесса, его расположении в краевых участках легкого и плохом отхождении гнойных масс через бронх; торакоцентез и дренирование полости абсцесса – процедура, представляющая собой введение в полость абсцесса через разрез грудной стенки специальной трубки, которая подсоединяется к аппарату, способствующему « отсасыванию» гноя; удаление части (доли) или целого легкого – основной метод лечения хронических абсцессов.
источник
Абсцесс легкого определяется, как некроз легочной ткани с образованием полостей, содержащих некротические остатки тканей и жидкость – продукты жизнедеятельности микробной инфекции. Формирование многочисленных мелких (менее 2 см) абсцессов иногда называют некротической пневмонией или гангреной легких. Обе этих патологии имеют весьма сходное проявление и патогенетическую картину.
Отсутствие своевременного диагноза и лечения абсцесса легких связано с неблагоприятным клиническим исходом, чаще всего – смертью пациента.
Бактериальная инфекция может достигать легких несколькими способами, самый частый — через верхние дыхательные пути.
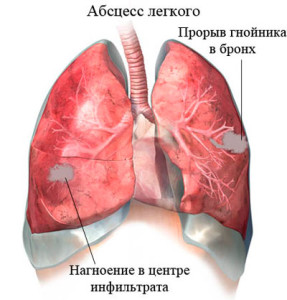
Нечасто следующие инфекционные процессы в легких могут прогрессировать до некроза паренхимы органа, способствуя развитию абсцесса:
- Синегнойная палочка.
- Золотистый стафилококк. Может привести к множественному абсцедирвоанию.
- Пневмококк.
- Виды нокардии.
- Видов микобактерий.
- Микроскопические грибки.
Кроме того, абсцесс легких может развиваться, как осложнение инфекционных эмфизем или кист. Болезнь может развиться вторично по отношению к карциноме бронхов.
Бронхиальная обструкция часто вызывает постобструктивную пневмонию, которая может привести к формированию абсцесса.
Симптомы абсцесса легких зависят от вида анаэробной или другой бактериальной инфекции. Болезнь может протекать бессимптомно у небольшого числа пациентов на ранних стадиях. Типичные симптомы представлены ниже.
- Пациенты часто поступают с вялыми признаками, которые развиваются в течение недель или месяцев.
- Классические симптомы инфекционной болезни в легких, часто наблюдаются с разной долей качества – лихорадка, кашель с мокротой, обильное ночное потение, потеря аппетита и веса.
- Для мокроты характерен неприятный запах, напоминающий брожение плохого вина.
- Часто могут развиваться кровохарканье или плеврит.
- Общие симптомы заболевания идентичны вышеперечисленным, однако характеризуются более ярким и острым проявлением.
- Грудная кавитация часто наблюдается впоследствии развития некроза паренхимы.
- Абсцессы по причине грибковых инфекций и видов микобактерий, как правило, протекают безболезненно и постепенно прогрессируют.
Выводы по физической экспертизе пациента с абсцессом легкого являются переменными. Данные могут быть вторичными по отношению к связанным условиям — таким, как пневмония или основной плеврит.
Результаты физикального обследования также могут варьироваться, в зависимости от микроорганизмов, тяжести и степени заболевания, а также состояния здоровья пациента и сопутствующих заболеваний.
Как правило, пациенты с абсцессом в легких имеют признаки гингивита или заболеваний пародонта.
Клинические проявления сопутствующей консолидации может присутствовать в некоторых случаях. Например — снижение дыхательных шумов, тупость при перкуссии, звуки бронхиального дыхания, грубое потрескивание при вдохе.
Амфорические или кавернозные дыхательные шумы редко встречаются в современной практике.
Клинические признаки трения плевры и признаки попутного плеврита, эмпиемы и пионемоторакса также могут присутствовать. Симптомы включают в себя тупость при перкуссии, контралатеральный сдвиг средостения и сглаженность нормальных дыхательных шумов над областью выпота в плевральной полости.
Лабораторные исследования абсцесса в легких включают в себя следующие процедуры:
- Полный анализ лейкоформулы с дифференциалом может выявить лейкоцитоз и сдвиг влево.
- Получение мокроты для окраски по Граму, с целью определения видовой принадлежности причинных микроорганизмов и определения их чувствительности.
- При подозрении на туберкулез, определение кислотоустойчивых микобактериальных возбудителей станет весьма полезным методом.
- Бактериальный посев крови может быть полезным в установлении этиологии.
- Исследование мокроты на наличие яиц паразитов показано в случае подозрений на паразитарную причину абсцесса легкого.
1. Рентгенография грудной клетки.
-
Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.
- Толщина стенки абсцесса легкого может быть толстой или тонкой, плохо или четко очерченной, что зависит от окружающей легочной ткани и агрессивности инфекции.
- Поверхность стенок образованияможет быть гладкой или рваной, реже с шаровидным плотным образованием, что повышает возможность прогноза карциномы.
- Уровень плевральной жидкости при абсцессе легких часто наблюдается в заднепередней или боковой области. Абсцесс может распространяться на плевральные поверхности, в этом случае он образует острые углы с плевральной поверхностью.
- Анаэробная инфекция может быть обусловлена плотной консолидацией, в зависимости от области легкого.
- Инфекции легких с развитием вирулентной микрофлоры приводит к более широкому некрозу тканей, что облегчает прогрессирование основной инфекции до уровня гангрены.
- До одной трети абсцессов легкого может сопровождаться эмпиемой.
2. Компьютерная томография
-
Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.
- На КТ абсцесс часто округлый, прозрачный, с толстой стенкой и плохо определенными неправильными полями.
- Сосуды и бронхи не смещаются от поражения, как это характерно при эмпиеме.
- Абсцесс легких находится в паренхиме по сравнению с ограниченной эмпиемой плевры, которая может быть трудно отличимая на рентгенограмме.
3. Ультразвуковая эхография
-
Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.
- Абсцесс легкого проявляется, как округлая гипоэхогенная область с внешним краем.
- Если полость присутствует, дополнительные признаки гиперэхогенных характеристик генерируются структурой газового наполнения тканей.
Другие условия, перечисленные ниже, являются инвазивными, дорогостоящими и требуют лабораторной экспертизы.
Бронхоскопия с целью получения образца рядом лежащих с абсцессом тканей позволяет установить бактериологическую диагностику абсцесса легких. При этом процесс манипулирования инструментом должен быть очень точным, чтобы не пробить абсцесс, что вызовет утечку содержимого в полость дыхательных путей.
Опыт работы с этими методами в диагностике анаэробных инфекций легких ограничена, а диагностическая ценность остается неопределенной. Кроме того, результат бактериологических посевов, полученных с помощью подобных методов, вряд ли будет положительным после начала назначения антибиотиков.
При гистологическом исследовании абсцессы легких начинаются, как небольшие зоны некроза, развивающегося в консолидированных сегментах. Эти области могут сливаться с образованием одного или нескольких областей нагноения, которые представляют, фактически, абсцесс.
Когда прогрессирующее воспаление разрушает соседние бронхи, содержимое абсцесса выходит через зловонную мокроту. Впоследствии, развивается фиброз, что приводит к образованию плотного рубца, отделяющего полость абсцесса.
При разрыве этой стенки возможна утечка гноя в бронхиальное дерево, что может распространять инфекцию и генерализовать патологический процесс, вплоть до сепсиса.
В 20-е годы примерно треть пациентов с абсцессом легкого умирали. В те времена предполагали, что развитие бактерий полости рта был основным механизм заражения. Бактерии, найденные в стенках абсцессов легких при вскрытии, напоминали бактерии, отмеченные в десневой щели.
Типичный абсцесс легкого может быть воспроизведен на животных моделях с помощью интратрахеального посевного материала, содержащего четыре разновидности микроорганизма – Fusobacterium nucleatum, Peptostreptococcus, грамотрицательные анаэробные представители и, возможно, Prevotella melaninogenicus.
Абсцесс легкого был катастрофической болезнью в преантибиотическую эру, когда одна треть пациентов умирала, еще одна треть выздоравливала, а остальные страдали от изнурительных болезней — таких, как рецидивирующие абсцессы, хроническая эмпиема, бронхоэктазы, других последствия хронических гнойных инфекций.
В период начала применения сульфаниламидов результаты лечения больных с абсцессом легкого не улучшались.
После того, как пенициллины и тетрациклины стали доступны, результаты заметно стали лучше.
Хотя резекционная хирургия часто рассматривалась, как вариант лечения, роль хирургии значительно уменьшилась в течение последнего времени, поскольку большинство пациентов с неосложненным абсцессом легкого, в конечном итоге, отвечают на длительную терапию антибиотиками.
Абсцессы легких могут быть классифицированы на основе длительности патологического процесса и вероятной этиологии.
Острые абсцессы характеризуются течением менее 4-6 недель, в то время как хронические абсцессы имеют более длительный срок. Первичные абсцессы всегда инфекционного происхождения и развиваются при проникновении больших количеств микробов у здорового человека. Вторичные абсцессы обусловлены существующим патологическим состоянием — например, обструкцией, распространенными бронхоэктазами на фоне ослабленного общего иммунитета.
Стандартное лечение анаэробной инфекции в легких включает клиндамицин . Эта схема, как было показано, превосходит над парентеральным пенициллином в опубликованных исследованиях.
Некоторые виды анаэробов могут производить бета-лактамазу, например, различные виды Bacteroides и Fusobacterium, чем вырабатывают устойчивость к пенициллину. Таким образом, лечение с ингибитором бета-лактамаз в сочетании с бета-лактамным или карбапенемным лечением следует рассматривать в первом ряду.
Хотя метронидазол является эффективным препаратом против анаэробных бактерий, препарат в лечении абсцесса легких был довольно разочаровывающим, поскольку данные инфекции, как правило, полимикробные.
У госпитализированных пациентов, поступивших с сильной одышкой и развитым абсцессом легких, антибактериальная терапия должна включать в себя покрытие против золотистого стафилококка, Enterobacter и видов Pseudomonas. Когда метициллин-устойчивый золотистый стафилококк является источником возбудителя, ванкомицин и линезолид следует рассматривать в том числе.
Ампициллин сульбактам плюс и моксифлоксацин хорошо переносится и также эффективен, как клиндамицин в сочетании или без цефалоспорина при лечении аспирационной пневмонии и абсцесса легкого. Лечение грибковых абсцессов должно следовать терапии каждого отдельного возбудителя.
Хотя продолжительность терапии не установлена, большинство врачей предписывают лечение антибиотиками в течение 4-6 недель. Мнение экспертов о том, что лечение антибиотиками должно продолжаться до тех пор, пока рентгенография грудной клетки не покажет разрешение патологического процесса или наличие небольшого стабильного поражения.
Пациенты с абсцессом легкого, как правило, показывают клиническое улучшение в виде спада лихорадки, в течение 3-4 дней после начала терапии антибиотиками. Падение температуры ожидается на 7-10 день. Стойкая лихорадка за это время показывает терапевтический отказ, тогда пациенты должны пройти дальнейшие диагностические исследования, чтобы определить причину неудачи.
Диагностика абсцесса у пациентов с плохим ответом на терапию антибиотиками должна учитывать вероятность бронхиальной обструкции инородным телом или опухолью, инфекцией с резистентными бактериями, микобактериями или грибами.
Большой размер полости, более 6 см в диаметре, как правило, требует длительной терапии. Потому эмпиема с уровнем жидкости может быть ошибочно принята за абсцесс в паренхиме. КТ может быть использован, чтобы дифференцировать этот процесс от абсцесса легкого.
Небактериальную природу полостного заболевания легких могут показывать, например, кавитирующие новообразования и васкулиты. Инфекция уже существующего секвестра, кисты или буллы, могут быть причиной замедленного реагирования на антибиотики.
Как уже отмечалось, хирургическое лечение очень редко требуется для пациентов с неосложненным абсцессом легких. Обычные показания для хирургии обусловлены отказом отвечать на консервативное лечение, подозрение на новообразования, врожденные пороки развития легких.
Хирургическая процедура выполняется либо в виде лобэктомии или пневмэктомии.
Когда традиционная терапия не удается, чрескожное дренирование катетером, или хирургическая резекция , как правило, считается лучшим способом инвазивного лечения. Эндоскопический дренаж абсцесса легкого показан, если соединение дыхательных путей в общую полость может быть продемонстрировано на результатах визуальной диагностики.
Эндоскопическая канализация, однако, не проходит без значительного риска для пациента.

источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс легкого – это тяжелое заболевание, характеризующееся формированием гнойной полости в легком, склонное к прогрессированию, развитию осложнений и хронизации [2].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| J85.1 | Абсцесс легкого с пневмонией | 32.00 32.304 | Резекция легких и бронхов Торакоскопическая резекция легкого (кист, доброкачественных опухолей), ушивание разрыва |
| J85.2 | Абсцесс легкого без пневмонии | ||
| J85 | Абсцесс легкого и средостения | ||
| J85.0 | Гангрена и некроз легкого | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: пульмонологи, терапевты, врачи общей практики, хирурги, врачи скорой медицинской помощи, торакальные хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| По виду абсцесса | По происхождению | По тяжести | По виду возбудителя | По локализации | По клинико-рентгенологической характеристике |
| Острый гнойный | Воспалительный | Легкий | Стафилококковый | Односторонний | Деструктивно-пневмонический |
| Гангренозный | Травматический | Средней тяжести | Стрептококковый | Двусторонний | Перифокально-полостной. |
| Гангрена легкого | Инфарктно-эмболический | Тяжелый | Пневмококковый | Одиночный | Кистоподобный |
| Септический | Осложненный | Протейный | Множественный | Туморозный | |
| Аспирационный | Неосложненный | Клебсиеллезныцй | Центральный | — | |
| Нагноение видоизмененный полости | — | Синегнойный | Периферический | — | |
| — | — | Полимикробный | — | — | |
| — | — | Анаэробный | — | — |
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнез
Жалобы:
· повышение температуры тела выше 38˚С, озноб;
· снижение аппетита;
· снижение массы тела;
· боли в грудной клетке (длительные, тупые, ноющие, сопровождаются чувством тяжести и распирания связанные с дыханием).
Анамнез:
· чаще встречается у мужчин, в соотношении с женщинами 10:1. Возраст пациентов составляет преимущественно 20-45 лет.
· не разрешившаяся пневмония (70%);
· аспирация желудочным содержимым при угнетении сознания (медикаментозном, алкогольном опьянении, коматозном состоянии) (17,9%);
· деструктивный процесс в легких (сепсиса при заносе инфицированных эмболов гематогенно в легочную ткань из первичного гнойного очага (8%); травма груди с образованием внутрилёгочных гематом и их инфицированием (1,2%). [2,3,4].
Факторы риска:
· алкоголизм, наркомания, курение;
· хронический бронхит;
· бронхоэктазы;
· бронхиальная астма;
· пневмосклероз;
· сахарный диабет;
· длительный прием гормонов;
· позднее обращение за медицинской помощью.
Физикальное обследование:
1 фаза – Острая инфекционная воспаления и гнойно-некротическая деструкция:
· болезненные непродуктивные кашли;
· возможно кровохарканье в виде прожилок.
2 фаза – После прорыва абсцесса в бронх:
· выделение большого количества (от 100 до 1500 мл в сутки) гнойной мокроты с ихорозным запахом.
NB! В этот период отмечается уменьшение интоксикации, улучшение общего состояния больного, формирование четко обозначенной полости распада в легком с воздушно-жидкостным уровнем, занимающим 1|3 объёма полости.
При периферической локализации абсцесса в плевральную полость с развитием пиопневмоторакса:
· боли при пальпации грудной клетки;
· притупление перкуторного звука и отсутствие дыхательных шумов на стороне поражения.
Лабораторные исследования:
· ОАК – высокий лейкоцитоз, со сдвигом лейкоцитарной формулы влево, СОЭ увеличивается от 20-40 мм/ч;
· биохимический анализ крови – наблюдается гипопротеинемия, за счет снижения уровня альбумина, гипохолестеринемия, снижение уровня протромбина, трансаминаз и фибриногена;
· ОАМ – характерна микрогематурия, цилиндрурия, лейкоцитурия, бактериаурия, а также гипо- изостенурия;
· бактериологический анализ мокроты — определение патогенной микрофлоры и ее чувствительности к антибиотикам. При абсцессе лёгкого доминируют кокковые микроорганизмы: Staphylococcus aureus (75%), Streptococcus haemoliticus (10%), Pneumococcus (10%). Реже обнаруживаются грамотрицательные бактерии : Esherichia coli (8%), Pseudomonas aeruginosa (7%), Proteus species(4%), Klebsiella pneumonia (4%). В монокультуре микроорганизмы высеваются в 65%, различные их ассоциации – в 35%. В мокроте могут присутствовать анаэробные бактерии, которые высеваются на специальных средах в анаэробных условиях.
Инструментальные исследования:
· рентгенологическая картина:
— в 1 фазе — наличие массивной инфильтративной тени в легком с вовлечением междолевой плевры (типа перициссурита), либо поражение всей доли (типа лобита);
— во 2 фазе – появление полости распада с уровнем жидкости и перифокальной инфильтрацией. Внутренний край полости неровный, в полости могут содержаться секвестры. Имеется «дорожка» по направлению к корню.
При переходе в хроническую форму абсцесса легких:
· внутренний край полости сглаживается стенка утолщается, в окружающей легочной ткани формируется фиброз, уровень жидкости сохраняется/исчезает только на дне.
Клинико-рентгенологические типы абсцесса легкого [5]:
— первый тип – деструктивно-пневмонический, характеризуется выраженной инфильтрацией легочной ткани, на фоне которой имеются множественные полости распада небольших размеров (22,3%);
— второй тип – перифокально-полостной, он представлен четко обозначенной полостью больших размеров с уровнем жидкости. Нередко полость имеет плевро-легочный характер, перифокальная инфильтрация распространяется на рсстояние 3-6 см от стенки абсцесса, прослеживается «дорожка» к корню (65,4%);
— третий тип – кистоподобный, преобладает деструктивная реакция в легочной паренхиме с нарушением проходимости дренирующего бронха, что способствует формированию тонкостенной полости, содержащей небольшое количество жидкости. Перифокальная инфильтрация не выражена (4,0%);
— четвертый тип – туморозный, особенностью которого является наличие фокусной тени с бугристыми контурами, так называемый блокированный абсцесс, напоминающий тумор (8,3%).
· фибробронхоскопия – до прорыва абсцесса в бронх слизистая бронхиального дерева ярко гиперемирована, отечная («пылающий эндобронхит»). После прорыва гнойника в бронх обнаруживается гнойный секрет в большом количестве, поступающий из бронха пораженной доли («гнойный панбронхит»).
Диагностический алгоритм:
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза.
Медикаментозное лечение: нет.
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК для определения общей воспалительной реакции со стороны гемограммы;
· ОАМ для установления интоксикационного нефрита;
· определение группы крови по системе АВ0 с целью возможной гемотрансфузии;
· определение резус фактора крови во время операции, либо при развитии легочного кровотечения;
· кровь на электролиты – для коррекции нарушение электролитного обмена;
· обзорная рентгенография органов грудной клетки – с целью диагностики легочной деструкции;
· микробиологическое исследование мокроты (или мазок из зева) и определение чувствительности к антибиотикам – для верификации вида возбудителя и его чувствительности к антибактериальным препаратам.
Перечень дополнительных диагностических мероприятий:
· ЭКГ для исключения сердечной патологии;
· анализ крови на ВИЧ методом ИФА – для исключения инфицированности вирусом;
· микрореакция на сифилис – для исключения заболевания;
· определение HBsAg в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО) – для диагностики синдрома диссиминированого внутрисосудистого свертывания крови;
· КТ органов грудной клетки – подтверждение наличия полости деструкции легкого, распространённости процесса, связь с окружающими органами и внешней средой, ограниченность (УД1, А);
· ФБС – определение степени эндобронхита;
· УЗИ органов брюшной полости с целью выявления интоксикационного поражения печени и селезенки
· диагностическая торакоскопия – в случаях коллапса/ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабактериальных препаратов, закрытия свища.
· спирография – для оценки функции внешнего дыхания;
· МРТ органов брюшной полости – при наличии свища между плевральной и брюшной полостью/полым органом брюшной полости, а также при подозрении на перитонит;
· микробиологическое исследование экссудата экссудата из плеврального дренажа и определение чувствительности микрофлоры к антибиотикам;
· УЗИ плевральной полости – с целью диагностики плеврита;
· пункция плевральной полости – с целью эвакуации содержимого, оценки его состава, визуальной характеристики, цитологического и бактериологического исследования.
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс легкого | Наличие полости распада в легком | КТ-грудного сегмента | С уровнем жидкости и перифокальной инфильтрацией |
| Инфильтративный туберкулез в фазе распада | Наличие инфильтрата с деструкцией | КТ-грудного сегмента | Отсутствие жидкости в полости распада, наличие очагов обсеменения |
| Распадающаяся форма рака легкого | Выявление полости распада в легком | КТ-грудного сегмента и ФБС | Подрытый внутренний край полости, наличие опухоли заинтересованного бронха |
| Вскрывшаяся эхинококковая киста | Кистоподобная полость в легком | КТ-грудного сегмента | Равномерно утолщенная стенка полости, наличие в ней спавшейся хитиновой оболочки паразита (симптом «волны») |
| Буллезная эмфизема | Тонкостенные одиночные или множественные кисты заполненные воздухом | КТ-грудного сегмента | Расположение кист на поверхности легкого без перифокальной инфильтрации |
| Вторичный аспергиллез | Полость с утолщенными стенками | КТ-грудного сегмента, анализ мокроты на грибки | Присутствие полости грибкового тела, перемещающегося при изменении тела (симптом «погремушки»). Выявление друз грибков при микроскопии мокроты |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Альбумин человека (Albumin human) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Натрия ацетат (Sodium acetate) |
| Натрия хлорид (Sodium chloride) |
| Плазма нативная концентрированная |
| Протеин (Proteine) |
| Флуконазол (Fluconazole) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Тактика лечение при неосложненном течение абсцесса легкого в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозное лечение. При бактериальных абсцессах применяется назначение антибиотиков, в зависимости от вида возбудителя. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение:
Режим:
• III, I (в случае развитий осложнений легочного кровотечения, пиоторакса режим постельный).
Диета:
• стол № 15.
Медикаментозное лечение [22]:
Начинают с внутривенного лечения цефалоспоринов 2 и 3 поколения. В дальнейшем после получения результатов бактериологического исследования мокроты и определения чувствительности к антибиотикам проводят коррекцию антибактериальной терапии с учетом бактериограммы.
| № п/п | название МНН | доза | кратность способ введения продолжи тельность лечения | примеча ние | УД |
| Основные лекарственные средства | |||||
| Антибактериальная терапия по показаниям | |||||
| 1 | Цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] |
| 2 | Цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] |
| 3 | Цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] |
| 4 | Цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] |
| 5 | Гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] |
| 6 | Ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] |
| 7 | Левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки.В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А [12] |
| 8 | Меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] |
| 9 | Ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] |
| 10 | Метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] |
| 11 | Клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] |
Перечень основных лекарственных средств:
· цефтриаксон;
· цефотаксим;
· цефепим;
· цефазолин;
· гентамицин;
· ципрофлоксацин;
· левофлоксацин;
· меропенем;
· ванкомицин;
· метронидазол;
· клиндамицин.
Перечень дополнительных лекарственных средств:
· флуконазол.
Алгоритм действий при неотложных ситуациях [23]:
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация пульмонолога – в целях постановки диагноза и определения тактики лечения;
· консультация абдоминального хирурга – при наличии свищевого хода в брюшную полость для решения вопроса о хирургической тактики;
· консультация терапевта, кардиолога и других узких специалистов – по показаниям.
Профилактические мероприятия:
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Мониторинг состояния пациента: наблюдение профильными врачами по месту жительства.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: Тактика лечения в каждом случае определяется тяжестью течения заболевания и наличием осложнений. Возможно как консервативное, так и хирургическое лечение. Антибактериальная терапия назначается сразу после поступления больного в стационар. После выявления возбудителя заболевания и определения его чувствительности к противомикробным средствам проводят коррекцию антибиотической терапии. Антибиотики можно вводить и непосредственно в полость абсцесса легкого. Так, если абсцесс расположен на периферии легких и имеет большой размер, прибегают к пункции через переднюю грудную стенку. Дополнительно, проводится стимуляции иммунной системы, и переливание компонентов крови. Также применяют по показаниям антистафилококковый и/или γ-глобулин. Если консервативная терапия малоэффективна и не препятствует развитию осложнений, проводят хирургическое лечение в виде резекции части легкого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· далее – при гладком течении послеоперационного периода – свободный режим.
Диета:
· стол №15.
Медикаментозное лечение [22]: При абсцессе легкого назначают антибактериальную терапию до получения результатов бактериологического исследования эмпирически, не имея результатов чувствительности микрофлоры к антибиотикам.
Назначают антибиотики цефалоспоринового ряда (клиндомицин 600 мг внутри вено каждые 6-8 часов).
| № п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | примечание | УД | |
| Основные лекарственные средства | ||||||||
| Антибактериальная терапия по показаниям | ||||||||
| 1 | цефтриаксон или | средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. | 1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) | Цефалоспорины 3-го поколения | А [12] | |||
| 2 | цефотаксим или | 1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день | 3-4 раза, в/м, в/в, 7-14 дней | Цефалоспорины 3-го поколения | А [13] | |||
| 3 | цефепим или | 0,5–1 г (при тяжелых инфекциях до 2 г). | 2-3 раза, в/м, в/в, 7–10 дней и более | Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] | |||
| 4 | цефазолин или | суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. | 2-3 раза в сутки, в/м, в/в, 7-10 дней | цефалоспорины 3-го поколения | В [15] | |||
| 5 | гентамицин или | разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг | 2-3 раза, в/в, в/м, 7-8 дней | Антибиотик — аминогликозиды | В [16] | |||
| 6 | ципрофлоксацин | 250 мг-500 мг | 2 раза внутрь, 7-10 дней | Фторхинолоны | В [17] | |||
| 7 | левофлоксацин или | Внутрь: 250–750 мг 1 раз в сутки. В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). | 1 раз в сутки Внутрь, в/в 7-10 дней | При нарушении функции почек требуется корректировка режима введения | А[12] | |||
| 8 | меропенем или | 500 мг, при внутрибольничных инфекциях–1 г | Каждые 8 часов в/в 7-10 дней | Антибиотики — карбапенемы | А [18] | |||
| 9 | ванкомицин или | по 0,5 г каждые 6 ч или по 1 г каждые 12 ч | 2-4 раза, внутрь, в/в 7-10 дней | При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] | |||
| 10 | метронидазол или | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. | Каждые 8 часов, в/в, внутрь, 7-10 дней | Антибактериальное средство, производное нитроимидазола | В [20] | |||
| 11 | клиндамицин | капсулы 150 мг | 4 раз в день, внутрь, 7-10 дней | – | А [21] | |||
Перечень основных лекарственных средств:
Антибактериальная терапия:
• ампицилин;
• роцефин;
• цефтриаксон;
• цефотаксим;
• цефепим;
• цефазолин;
• гентамицин;
• ципрофлоксацин;
• левофлоксацин;
• меропенем;
• ванкомицин;
• метронидазол;
• клиндамицин;
Перечень дополнительных лекарственных средств:
При интоксикационном синдроме:
• раствор натрия хлора;
• натрия хлорида раствор сложный [калия хлорид + кальция хлорид + натрия хлорид];
• 5% глюкоза;
• натрия ацетат + натрия хлорид;
При гипопротеинемии:
• альбумин,
• протеин,
• плазма нативная концентрированная.
Хирургическое вмешательство
Санация трахеобронхиального дерева.
Показания для проведения процедуры/ вмешательства:
• диффузно-гнойный эндобронхит.
Противопоказания к процедуре/вмешательству:
• легочное кровотечение
Трансторакальная санация абсцесса легкого:
Показания для проведения процедуры/ вмешательства:
• трансформация острого абсцесса в хронический
Противопоказания к процедуре/вмешательству:
• поражение гнойно-деструктивным процессом контралатерального легкого, низкие показатели функции внешнего дыхания, сердечная недостаточность, тяжелое декомпенсированное состояние больного
Резекция легкого
Показания для проведения процедуры/ вмешательства:
• легочное кровотечение;
• пиопневмоторакс;
• гангрены легкого.
Противопоказания к процедуре/вмешательству:
• низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больного.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация торакального хирурга — при прорыве абсцесса в плевральную полость и развитии пиопневмоторакса для дренирования по Бюлау, а также в случаях трансформации острого абсцесса в хронический, для решения вопроса об оперативном лечении;
· консультация клинического фармаколога — с целью подбора адекватной терапии антибактериальными, патогенетическими и симптоматическими препаратами до, во время и после операции и на протяжении всего лечения;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
· в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого) — у оперированных больных полное расправление легкого, отсутствие жидкости в плевральной полости;
· рубцевание полости распада легкого, подтверждённое компьютерной томографией.
Дальнейшее ведение:
• рентгенологическое обследование легкого 1 раз в 6 месяцев в течение 2 лет, затем 1 раз в год;
• ограничение физических нагрузок в течение 3 месяцев.
Послеоперационное ведение включает мероприятия по предупреждению в зависимости от обширности патологического процесса и объема прогрессирования гнойно-деструктивного процесса в легком, профилактику пост резекционной эмпиемы плевры и бронхиального свища, для чего назначают антибиотики, аэрозольтерапию, общеукрепляющее лечение, дыхательную гимнастику, лечебную физкультуру. Через 1-1,5 месяца после операции пациентам рекомендуется санаторно-курортное лечение в профильных санаториях. Полная после операционная восстановление наступает через 3,5-4 месяцев в зависимости от обширности патологического процесса и объема перенесенной операции.
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет.
ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· хронический абсцесс легких.
Показания для экстренной госпитализации:
· острый гнойный/хронический абсцесс легкого с осложнениями в виде легочного кровотечения, пиопневмоторакса, с признаками интоксикации.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких, М., 261 с; 2) Колесников И.С., Лыткин М.И. Хирургия легких и плевры, Л., 1988, С. 186-227; 3) Алиев М.А. Справочник хирурга, Алматы, 1997, С. 228-229; 4) Путов Н.В., Левашев Ю.Н., Коханенко В.В. Пиопневмоторакс, Кишинев,1988, 225 с; 5) Островский В.К. Клиническая диагностика и лечение острых деструкций легких: Методические рекомендации: Семипалатинск, 1985, 23 с; 6) Колос А.И. Диагностическая и лечебная тактика при обширных гнойных заболеваниях легких и плевры: Дисс. д.м.н. Алматы, 1999, 218 с; 7) Ержанов О.Н. Разработка патогенетически обоснованных способов лечения эмпиемы плевры: Автореферат дисс. д.м.н., Алматы, 2000, 266 с; 8) Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с; 9) Lung Abscess Surgery Treatment & Management Author: Shabir Bhimji, MD, PhD; Chief Editor: Jeffrey C Milliken, MD http://emedicine.medscape.com/article/428135-treatment 10) Lung abscess BMJ Best Practice http://bestpractice.bmj.com/best-practice/monograph/927/treatment/step-by-step.html 11) Lung abscess-etiology, diagnostic and treatment optionsIvan Kuhajda,1 Konstantinos Zarogoul >
ВИЧ – вирус иммунодефицита человека ДН – Дыхательная недостаточность ИФА – иммуноферментный анализ КТ – компьютерная томография МНО – международное нормализованное отношение МРТ – магнитно-резонансная томография ОАК – общий анализ крови ОАМ – общий анализ мочи СОЭ – скорость оседания эритроцитов УД – Уровень доказательности УЗИ – ультразвуковое исследование ФБС – Фибробронхоскопия ФЭГДС – Фиброэзофагогастродуоденоскопия ЭКГ – Электрокардиография ЭхоКГ – Эхокардиография Naocl – Гипохлорит натрия Список разработчиков протокола с указанием квалификационных данных:
1) Колос Анатолий Иванович – д.м.н., профессор, главный научный сотрудник АО «Национальный научный медицинских центр» МЗСР РК.
2) Медеубеков Улугбек Шалхарович – д.м.н., профессор, заместитель директора ННЦХ им. Сызганова по научно-клинической работе;
3) Ешмуратов Темур Шерханович – к.м.н., заведующий торакальным отделением 1 городской больницы г. Алматы.
4) Калиева Мира Маратовна — к.м.н, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Тургунов Ермек Мейрамович – д.м.н., профессор, заведующий кафедрой хирургических болезней №2 и патологической анатомии РГП на ПХВ «Карагандинский государственный медицинский университет».Пересмотр протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Методы диагностического вмешательства
Санационные мероприятия
Цель проведения процедуры/вмешательства: санация трахеобронхиального дерева
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: диффузно-гнойный эндобронхит
Противопоказания к процедуре/вмешательству: легочное кровотечениеПеречень основных и дополнительных диагностических мероприятий: см. стационарный уровень.
Методика проведения процедуры/вмешательства:
Эндотрахиальное, эндобронхиальное включают:
· постуральный дренаж;
· отхаркивающие микстуры, отвары трав;
· ингаляции (0,5% диоксидин, фурациллин 1:5000);
· эндотрахеальное вливание антибиотиков и антисептиков с помощью гортанного шприца с предварительной анестезией ротоглотки 4% раствором лидокаина;
· назотрахеальную катетеризацию бронхов проводится во время фибро-бронхоскопии. Под местной анестезией и контролем бронхоскопа через носовой ход проводится катетер. Рабочий конец, которого устанавливается над бифуркацией трахеи. В положении больного на больном боку осуществляют капельное орошение бронхиального дерева лечебными растворами. Курс лечения 7-10 дней;
Микротрахеостомическая санация проводится путем чрезкожной пункции трахеи с последующим проведением в ее просвет микрокатетера. Последний фиксируется пластырем к коже. Капельно бронхи орошают теплым раствором антисептиков с периодическим откашливанием больным мокроты и промывного раствора. Курс лечения 7-10 дней.
Санационная (туалетная) бронхоскопия выполняется под местной анестезией, при этом аспирируется гнойная мокрота, бронхи промываются растворами антисептиков, протеолитеческих ферментов. Курс 3-7 сеансов, до купирования гнойного эндобронхита.
В случаях прорыва абсцесса легкого в плевральную полость выполняется дренирование по Бюлау. Может быть применена методика временной окклюзии бронха с одновременным дренированием плевральной полости.Трансторакальная санация абсцесса легкого:
· чрезкожная пункция полости абсцесса выполняется при периферическом расположении гнойной полости размерами не менее 3 см в диаметре с наличием уровня жидкости. Точка пункции определяется полипозиционным рентгенологическим исследованием. Под местной анестезией новокаином игла проводится трансторакально в полость абсцесса, шприцем аспирируется содержимое, вводятся антисептики, ферменты протеолитического действия (трипсин 20 мг, карипазим 350 ПЕ);
· микродренирование полости абсцесса трансторракальное с последующим введением в гнойную полость лечебных растворов, процедура также выполняется под местной анестезией.Индикаторы эффективности:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).Метод оперативного вмешательства
Название оперативного вмешательства — Резекция легкогоI. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
Оперативное вмешательство при остром абсцессе легкого выполняется только по жизненным показаниям, в случаях развития осложнений виде легочного кровотечения, пиопневмоторакса, гангрены легкого.
Примечание*: В случаях позднего обращения больного за медицинской помощью, либо при исходно обширной деструкции легкого, неадекватном лечении через 2-2,5 месяца острый абсцесс трансформируется в хронический, при этом образуется фиброзная капсула гнойной полости, препятствующая спадению и рубцеванию полости деструкции. Клиническая картина заболевания приобретает волнообразный характер, сохраняется гнойный эндобронхит, интоксикация. Лечение хронического абсцесса хирургическое, для чего больной переводится в торакальное отделение. После снятия острых воспалительных явлений, купирования интоксикации, эндобронхита выполняются резекции легких различного объёма в пределах патологического процесса. Предпочтение отдается анатомическим резекциям (лобэктомии, билобэктомии, пневмонэктомии). Экономные (сегментарные) резекции выполняются редко.Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: Наличие необратимых патоморфологических изменений в легких при формировании хронического абсцесса легкого
Противопоказания к процедуре/вмешательству: Низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больногоПеречень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. стационарный уровень.
Методика проведения процедуры/вмешательства: Выполняется торакотомия из классических доступов (задне-боковой, боковой, передний), пневмолиз, выделение элементов корня легкого или доли с перевязкой сосудов, усечением бронха, удаление легкого с абсцессом в пределах анатомического образования.
Индикаторы эффективности
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).источник
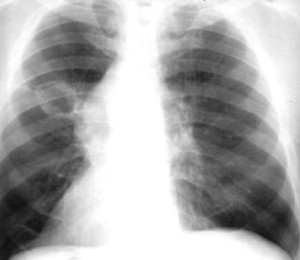 Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.
Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.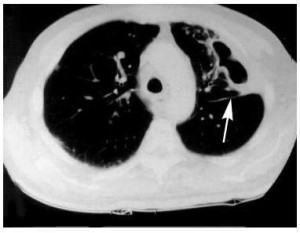 Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.
Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов. 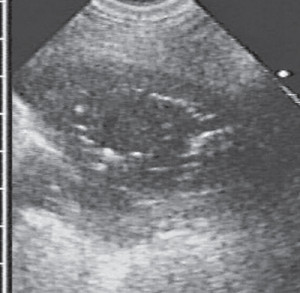 Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.
Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.

