Повреждение кожных покровов – довольно распространенное явление. При получении подобной травмы рекомендуется сразу обработать рану антисептическими препаратами: перекисью водорода, хлоргексидином, фурацилином. Если инфицирование продолжает прогрессировать и в ране скапливается гной, то используют фармацевтические и народные средства, способные вытягивать экссудат. И медицинские, и природные лекарства достаточно успешно устраняют абсцесс, дезинфицируют и ускоряют заживление повреждений кожи, поэтому решить, что лучше вытягивает гной и чем удобнее пользоваться, каждый решает самостоятельно.
Вместе с тем, нужно понимать, что подобные средства используют для устранения небольших наружных и подкожных травм. При обширном абсцессе кожи лечение проводит врач. Справиться со сложными ранами, используя только наружные препараты, сложно. Пациенты, находящиеся в тяжелом состоянии, нуждаются в комплексной терапии, а иногда и в хирургическом лечении.
Инфицирование повреждений вызывают бактерии, грибы и простейшие микроорганизмы. Когда инфекция вторгается в эпителиальные ткани, развивается воспалительный процесс и образуется экссудат с гноем. В нем содержатся молекулы белков, разрушившиеся лейкоциты и макрофаги (иммунные клетки, выявляющие и обезвреживающие чужеродные тела), погибшие патогены.
На состояние экссудата влияет стадия воспалительного процесса. В начале инфицирования он жидкий и прозрачный. При прогрессировании инфекции субстанция становится вязкой, в ней присутствуют гнойные включения, появляется неприятный запах. Окраска гноя – зеленовато-желтая или грязно-серая. Желтые оттенки гнойные выделения приобретают в начале воспаления, а также при попадании в экссудат жира и гликогена.
Изменения, протекающие в закрытой ране:
- При воспалении в очаге поражения усиливается кровоток.
- Лейкоциты проникают из капилляров, перемещаются в рану и истребляют вредоносные микроорганизмы.
- В очаге повреждения скапливаются иммунные клетки. Они вырабатывают ферменты, которые убивают патогенов и обезвреживают инородные тела. Макрофаги, выполнив отведенные им функции, гибнут.
- В ране образуется скопление выживших и погибших возбудителей инфекции, лейкоцитов и макрофагов, что и приводит к появлению гноя.
- Ткани расплавляются под действием гноя.
- Рана открывается, из нее вытекает гнойное содержимое (процесс созревания нарыва длится семь суток).
- Завершающая стадия абсцесса – регенерация поврежденных тканей, затягивание раны с образованием ровной поверхности или рубца.
Гнойная субстанция не всегда самостоятельно выходит из нарыва наружу. Если гной скапливается в глубинных тканях, а соустье раны слишком узкое, экссудат проникает в нижние слои. При такой ситуации развивается тяжелый кожный абсцесс, переходящий в сепсис – опасное для жизни осложнение, требующее серьезного медицинского вмешательства.
В начале развития воспаления и при небольшом очаге проводят лечение абсцесса народными средствами и местными лекарствами. При тяжелой форме инфицирования и глубоких ранах прибегают к помощи врача.
Мази и гели, вытягивающие гной, предупреждают развитие осложнений, способствуют заживлению ран. Местные медикаменты стимулируют отток экссудата, не позволяя прогрессировать нагноению.
Мази и гели оказывают эффективное лечебное действие, они:
- обезболивают.
- снимают воспаление.
- убивают микробов.
- дезинфицируют.
- смягчают и восстанавливают поврежденные ткани.
Чтобы удалить гной из очага поражения, используют следующие медикаменты местного действия:
- Левомеколь – комбинированное средство с антибиотиком и компонентами, способствующими восстановлению эпителия. Мазь выводит гной, подавляет воспаление.
- Стрептоцидовая мазь купирует нагноение, уничтожая микробов. Подходит для обработки царапин и мелких ранок.
- Ихтиоловая мазь обезболивает, вытягивает гной и обеззараживает. Как лечить абсцесс, используя это средство: мазь распределить по салфетке, закрыть ею очаг поражения, сверху положить пергаментную бумагу, зафиксировать повязкой. Интервал между перевязками – 8 часов.
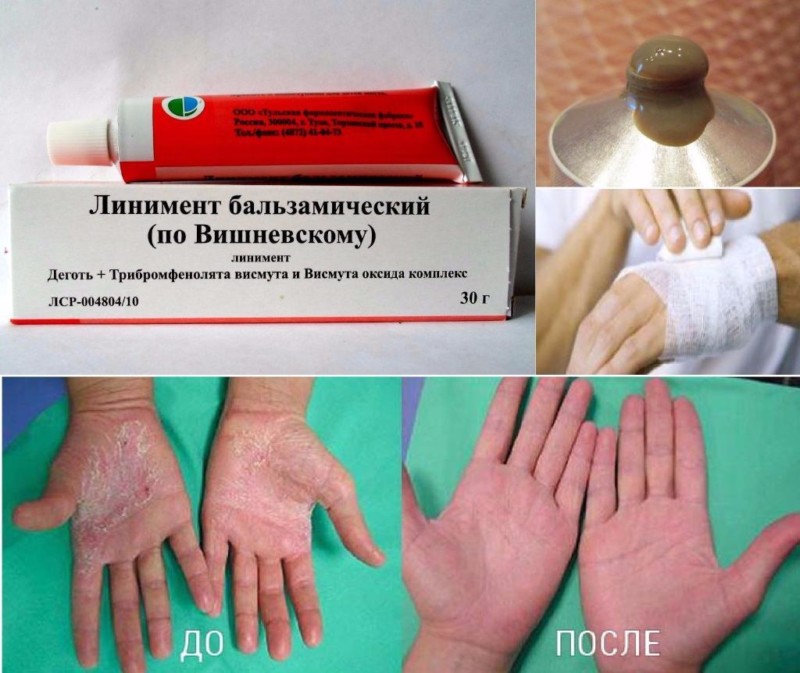
- Мазь Вишневского ускоряет созревание нарыва, помогает вывести гнойное содержимое из раны. Благодаря ей повреждения быстро затягиваются.
- Синтомициновая мазь с антибиотиком – эффективное средство, которое применяется для подавления воспаления в труднозаживающих гноящихся ранах. Микробы быстро привыкают к воздействию мази, поэтому ее используют короткими курсами.
Алгоритм лечения нарывов в домашних условиях:
- Кожу обрабатывают антисептиком (перекисью водорода, хлоргексидином).
- Накладывают мазь на повреждение, прикрывают салфеткой.
- Фиксируют перевязочным материалом.
- Повязку и лекарство меняют, следуя инструкции, приложенной к препарату.
Для устранения поверхностного необширного нарыва используют домашние средства. Часто применяют народные средства от нарывов, приготовленные из алоэ, лука, чеснока, листьев капусты и березы, свеклы.
Абсцесс устраняют, используя мякоть листьев алоэ и сок из них. В загустевшем соке растения полезные вещества содержатся в концентрированном виде. Перед тем как отжать сок из листьев, их выдерживают в холодильнике до 15 дней.
Алоэ уничтожает вредоносные микроорганизмы, устраняет воспаление. С его помощью можно вытянуть гной из ран. Применяют растение так:
- С соком делают примочки. Ватный диск, пропитанный алоэ, накладывают на чирьи, прыщи, ранки.
- Мякоть следует приложить к нарыву. Повязку делают вечером, оставляют до утра. Рана очищается на вторые–третьи сутки.
- Угри, акне и фурункулы обрабатывают соком или спиртовой настойкой.
Чем еще вытянуть гной из раны? Можно использовать листья каланхоэ и сок из них. Растение оказывает лечебное воздействие, аналогичное алоэ.
Для лечения абсцесса применяют сырой и вареный либо печеный лук. Варианты использования лука:
- Отрезают часть луковицы, прикладывают к нарыву на два часа. Процедуру делают дважды в сутки: утром и вечером.
- Кашицу из репчатого лука наносят на салфетку, фиксируют на ране, оставляют на два часа. Повязки накладывают два раза в день. Сырой лук способен вызвать ожог, держать аппликацию с ним больше двух часов запрещено.
- Берут теплый печеный лук, отрезают половину, прикладывают к нарыву, закрепляют теплой повязкой. Спустя два часа прикладывают вторую половину луковицы.
- Превращают печеный лук в кашицу, добавляют по одной столовой ложке муки и меда. Смесь распределяют по салфетке, фиксируют на очаге поражения. Компресс делают до тех пор, пока нарыв не созреет.
Решить проблему, как вытянуть гной из раны, помогает чеснок. С ним делают компрессы:
- Чесночную головку запечь, сделать из нее кашицу. Из хозяйственного мыла приготовить мелкую стружку. Ингредиенты соединить, сформировать лепешку. Затем приложить ее на фурункул или рану, закрепить повязкой. Аппликацию оставить на четыре часа.
- Гной из прыщиков помогают вытянуть пластинки, нарезанные из зубчиков чеснока. Их закрепляют поверх гнойных образований.
- Застарелые нарывы помогает убрать кашица из сырого чеснока. Салфетку с ней закрепляют на больном месте. Аппликации меняют до восьми раз в сутки.
Чтобы провести лечение в домашних условиях, готовят медовую мазь: берут свежее яйцо, отделяют желток. Подмешивают к нему мед и сливочное масло (по 1 столовой ложке). В смесь всыпают муку или аптечную глину. Делают ее такой густоты, чтобы можно было сформировать лепешку, и закрепляют ее на нарыве. На один день лечения требуется три лепешки. Аппликации меняют через равные промежутки времени.
Чем лечить нарывы на пальце, под ногтевой пластиной или в глубоких тканях эпителия? Любой внутренний нарыв помогают убрать горячие ванночки. Для распаривания готовят раствор из горячей воды, соли, соды и календулы, настоянной на спирту. На 250 мл воды берут по 1 чайной ложке каждого средства.

- Свекольно-картофельная аппликация. Кашицу из свеклы и картофеля нанести на очаг воспаления. Через каждые 2-3 часа нужно накладывать свежий компресс.
- Закрепить повязкой на нарыве листья капусты или березы.
- Прикладывать к гнойным ранам аппликации из моркови, превращенной в кашицу. Повязки менять, когда морковное пюре высохнет.
- Гнойное содержимое из ран вытягивает порошок, приготовленный из высушенной крапивы, корневищ аира и березового угля.
Перед тем, как прикладывать к нарывающим ранам вытягивающие гной средства, необходимо провести санацию очагов воспаления антисептическими растворами. Для промывания и обеззараживания гнойников готовят отвары:

Заниматься самолечением кожных абсцессов допустимо, если нарывы небольшие, а применение народных средств или медикаментов приносит заметное облегчение. Лечением серьезных гнойных повреждений должен заниматься врач. Продолжительное нахождение гнойного экссудата в ране вызывает заражение крови, которое может закончиться летальным исходом.
источник
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Гнойное образование может возникнуть после получения травмы, порезов, в результате заражения инфекцией. Однако не всем хочется обращаться за помощью к хирургу, который удаляет гной путем оперативного вмешательства. Многие стараются самостоятельно справиться с такой проблемой, применяя специальные мази и рецепты народной медицины.
В большинстве случаев образование подкожных гнойников вызвано бактериями, грибками и микроорганизмами, которые проникают в эпидермис при его повреждении. Это могут быть порезы, небольшие ранки, укусы насекомых или микротрещины. Иногда гнойники и абсцессы возникают при таких сопутствующих факторах:
- снижение иммунитета;
- ослабление защитных свойств организма;
- наличие сахарного диабета;
- несоблюдение личной гигиены;
- переохлаждение локального характера.
После того как бактерии проникли внутрь кожи иммунная система начинает реагировать на этот процесс. Сначала расширяются кровеносные сосуды, кровь приливает к пораженному участку и все это способствует тому, что в несколько раз замедляется всасывание тканевой жидкости. На коже образуется покраснение, отечность и возникают болезненные ощущения. В этот момент иммунные клетки начинают активизироваться и подступать к очагу воспаления. В итоге на месте поражения тканевая жидкость смешивается с бактериями, с разрушившимися лейкоцитами и живыми клетками, с молекулами белков, что ведет к образованию гноя.
В начале инфицирования гнойная жидкость прозрачная. Но при последующем прогрессировании она становится вязкой и мутной. Окрас гноя постепенно меняется, он приобретает грязно-серый или зеленовато-желтый оттенок. Близлежащие ткани под действием гноя расплавляются, рана открывается и из нее вытекает вся жидкость. Процесс созревания гнойника занимает 7 дней. Но иногда он замедляется и дает осложнения.
Подобрать лекарственный препарат в зависимости от особенностей воспаления сможет только врач. Особенно это касается тех случаев, когда образование гнойника вызывает другие сопутствующие осложнения. Тогда доктор может назначить курс антибактериальных средств. Но в большинстве случаев гнойники лечатся мазями, которые способствуют выведению гноя из под кожи, улучшают клеточные обменные процессы и ускоряют восстановление поврежденной ткани.
Самыми распространенными лекарственными средствами являются:
- мазь Вишневского;
- «Стрептоцид»;
- мазь Ихтиоловая;
- «Левомеколь».
Мазь Вишневского быстро борется с воспалением и в несколько раз ускоряет обменные процессы в пораженном участке. Но при этом она имеет специфический запах, поэтому ее не рекомендуют использовать людям, страдающим астмой и склонным к аллергической реакции. Состав мази усиливает кровоток, фурункул начинает быстрее созревать и гной прорывается наружу.
Преимущество такого лечебного средства в том, что оно позволяет полностью убрать нагноения, даже если они образовались в самых глубоких слоях эпидермиса. Гной не только выходит наружу, но и перестает продуцироваться. А это дает стойкий и эффективный результат лечения. Используется мазь Вишневского в качестве аппликаций и компрессов, которые точечно помещаются на место с абсцессом.
Стрептоцид обеззараживает рану и блокирует воспаление, особенно когда гноя накопилось много. Состав мази обладает противомикробным свойством. Препарат может применяться как вспомогательное средство при комплексном лечении другими мазями. Однако его нельзя применять при индивидуальной непереносимости состава, в период вынашивания и кормления ребенка, при анемии, сердечной недостаточности и нарушениях кровотока. Используется мазь в виде компрессов и аппликаций.
Ихтиоловая мазь оказывает бактерицидное действие, защищая от повторного заражения и образования абсцесса. При этом устраняется дискомфорт, проходят болезненные ощущения, уменьшается отек и жжение. Она восстанавливает поврежденные клетки, борется с патогенной микрофлорой и обеззараживает кожную поверхность. Для удаления гнойных скоплений небольшое количество препарата помещается на ватку, которая фиксируется в области воспаления на восемь часов. Все закрепляется пластырем или бинтом.
Левомеколь обладает восстанавливающими, противовоспалительными и антибактериальными свойствами. Состав препарата способен подавить активность любых бактерий. При этом мазь усиливает защитные функции организма, тем самым ускоряя процесс лечения. Пользоваться таким средством просто. Оно не имеет противопоказаний. Преимуществом препарата является то, что он предотвращает развитие осложнений и не допускает некроз тканей.
Чтобы в домашних условиях вытянуть гной из подкожных слоев, можно использовать Тетрациклиновую мазь или Синтомицин. Тетрациклиновая мазь является антибиотиком местного применения. Ее действие считается очень сильным, поэтому ее рекомендуется использовать при больших скоплениях гноя. В редких случаях на состав препарата может возникать аллергическая реакция. Отказаться от применения этого средства следует тогда, когда человек принимает препараты гормонального характера.
Мазь Синтомицин быстро и эффективно вытягивает гной из глубоких слоев эпидермиса. Препарат обладает ярко выраженным терапевтическим свойством, так как является антибиотиком. Но его нельзя использовать в период беременности и кормления грудью. Наносится мазь только на чистую, сухую кожу на протяжении пяти дней. Больше применять препарат нельзя, так как он вызывает привыкание.
Помимо аптечных средств удалить гной из слоев эпидермиса поможет народная медицина. Многие травы и растения способны устранять воспалительные процессы, улучшать клеточный обмен и способствуют регенерации поврежденных участков.
- Вытянуть гной из раны может ромашка и лист лопуха, цветки сирени и шалфей. Все эти компоненты смешиваются в равном количестве, к ним добавляется вазелин, и смесь тщательно перемешивается. Готовый состав применяется в качестве компрессов.
- Сок алоэ оказывает антисептическое и противовоспалительное действие. Он в домашних условиях останавливает развитие гнойника, способствуя его вскрытию. Для этого лист алоэ нужно промыть и разрезать пополам, чтобы из волокон выделился сок. Приложить лист к пораженному участку и закрепить его марлевой повязкой. Такая процедура повторяется два раза в день на протяжении трех суток.
- Ромашка с медом являются природными антисептиками. Вместе эти компоненты справляются с воспалениями и гнойными процессами. В лечебных целях из ложки ромашковых цветков и стакана горячей воды готовится отвар. Когда он остынет, в него добавляется чайная ложка меда, состав перемешивается и в нем смачивается кусочек марли, которая прикладывается к пораженному месту на шесть часов. Процедура повторяется дважды в сутки.
- Чеснок считается лучшим обеззараживающим средством, которое способно очистить рану от гноя. Сначала очищенная головка чеснока запекается в духовке, затем измельчается и смешивается с натертым хозяйственным мылом в равных пропорциях. Смесь немного подогревается и из полученной массы формируется лепешка среднего размера. Она прикладывается к больному месту на четыре часа. Такую процедуру следует делать не менее трех раз в день, пока гнойные выделения полностью не выйдут из подкожных слоев.
- Эффективно использовать капустные листья, которые останавливают развитие абсцесса. Они очищают рану, вытягивают из нее гной и уменьшают воспаления. Лист капусты нужно тщательно вымыть, размякать в руках и приложить к пораженному участку. Сверху такой компресс закрепляется марлей и держится не менее 12 часов.
- Полезно делать компрессы на основе протертого картофеля и свеклы. Эти компоненты смешиваются между собой, выкладываются на марлю, которая прикладывается на больное место и держится там три часа. Менять компресс нужно несколько раз в течение суток.
- Для антибактериальной обработки следует применять лавандовое и ромашковое эфирные масла.
- Для лечения абсцесса подойдет репчатый лук. Его можно использовать как в сыром, так и в печеном виде. Нужно срезать часть луковицы и приложить ее к гнойнику на два часа. Делать это нужно в утреннее и вечернее время. Можно сделать из этого овоща кашицу, которая выкладывается на салфетку и на два часа прикладывается к поверхности кожи. С компрессом стоит обращаться аккуратно и не держать его на коже больше положенного времени, так как лук может спровоцировать ожог мягкой ткани.
Чтобы избежать осложнений во время лечения нельзя посещать сауну, баню или солярий. Запрещено купаться в открытых водоемах, бассейнах, так как возрастает риск занести себе новую инфекцию.
Самостоятельно пытаться справиться с гнойными нарывами можно в тех случаях, когда они отличаются небольшими размерами. Если же абсцесс уже протекает с осложнениями, то без врачебной помощи не обойтись. Иначе это может привести к заражению крови, что может закончиться летальным исходом.
При применении рецептов народной медицины необходимо строго следовать указанным дозировкам и рекомендуемому времени воздействия. Некоторые растительные и природные компоненты могут вызывать аллергические реакции и ожоги кожной поверхности. Если у человека имеется индивидуальная непереносимость того или иного ингредиента, тогда от предлагаемого рецепта лучше отказаться и поискать другой, альтернативный и безопасный метод.
Категорически запрещено пробовать выдавливать гной. Если такое воспаление не проходит в течение недели, тогда следует обратиться к специалисту.
источник
Наиболее часто встречающаяся локализация гнойников в области наружных половых органов — это абсцесс бартолиновой железы. Воспаление бартолиновой железы, ведущее к абсцессу, чаще всего является следствием гонорейной инфекции. Гонорейное воспаление поражает почти исключительно выводной проток железы; сама железа остается непораженной. Воспаленный выводной проток наполняется гноем, отверстие его набухает и склеивается, вследствие чего гной не может излиться наружу. Скопившийся гной растягивает выводной проток железы и превращает его в ложный абсцесс. В окружающей соединительной ткани нагноения обычно не происходит. Если к гонококкам присоединяются гноеродные микроорганизмы, то может нагноиться и сама железа, и тогда образуется истинный абсцесс бартолиновой железы.
Заболевание возникает при попадании возбудителей инфекций в бартолиновую железу. Наиболее часто это заболевания, передающиеся половым путем: гонорея, трихомониаз, хламидиоз. Также встречаются бартолиниты, возбудителями которых становятся другие болезнетворные микроорганизмы: стафилококки, стрептококки, кишечная палочка, кандида и другие. Однако чаще всего заболевание вызывается ассоциацией двух-трех инфекций.
Как правило, болезнетворные микроорганизмы попадают в проток бартолиновой железы из мочеиспускательного канала или влагалища при уретрите и/или кольпите. Однако иногда возможно попадание инфекции непосредственно в саму железу с потоком крови или лимфы.
Риск развития повышается в разы при следующих ситуациях:
Несоблюдение правил личной гигиены (особенно во время менструации), способствует попаданию инфекции непосредственно в проток железы.
Любые местные микротравмы (расчесы, половой акт при недостаточном увлажнении) становятся «входными воротами» для инфекции.
Ношение тесного белья нарушает нормальный отток секрета железы, поэтому она застаивается, создавая идеальные условия для попадания болезнетворного микроорганизма в проток железы.
Беспорядочная половая жизнь в разы повышает вероятность заражения заболеваниями, передающимися половым путем.
Наличие в организме очагов хронической инфекции (кариес, пиелонефрит). В этом случае болезнетворные микроорганизмы попадают в бартолиновую железу с током крови или лимфы.
Нарушение работы иммунной системы, общее или местное переохлаждение, недостаток витаминов приводит к снижению защитных факторов в организме. Это способствует попаданию возбудителей инфекций как непосредственно в саму железу, так и в её проток.
Оперативные вмешательства на мочеполовой сфере (например, аборт), проведенные с нарушением медико-санитарных норм во время манипуляции, а также с несоблюдением правил послеоперационного периода.
Ложный абсцесс бартолиновой железы
Проявляется как общими симптомами, так местными изменениями.
Заболевание начинается остро: возникает выраженная боль в области большой половой губы, в которой развился абсцесс. Боль усиливается при ходьбе, сидении, во время полового акта и отхождении стула.
Повышается температура тела до 38-39°C, появляется разбитость, слабость и озноб.
Отмечается припухлость большой половой губы на стороне поражения. Причем иногда она настолько выражена, что закрывает вход во влагалище.
Кожа над припухлостью покрасневшая, но подвижность её сохранена.
Прощупывание большой половой губы болезненное.
Появление флуктуации (размягчения припухлости) свидетельствует о том, что развился истинный абсцесс бартолиновой железы, а в её полости образовалась гнойная капсула.
Истинный абсцесс бартолиновой железы
Проявляется как общими симптомами, так местными изменениями.
Состояние женщины ухудшается: температура тела повышается до 40°C, нарастают явления интоксикации (слабость, озноб, головная боль).
Боль в области большой половой губы, в которой образовалась киста, усиливается, приобретая характер постоянной пульсирующей.
В крови повышаются лейкоциты и СОЭ (скорость оседания эритроцитов).
Выраженная припухлость (отек) большой половой губы на стороне поражения, которая иногда достигает до 5-7 см в диаметре.
Кожа над припухлостью неподвижна, а её цвет ярко-красный.
Прощупывание припухлости резко болезненное.
Иногда увеличиваются паховые лимфатические узлы.
Абсцесс может самостоятельно вскрыться. При этом общее состояние женщины улучшается: падает температура тела, уменьшается отек и боль.
Распознавание типичного ложного абсцесса не представляет затруднений. От кисты бартолиновой железы абсцесс отличается болями и болезненностью при ощупывании, покраснением в области отверстия выводного протока железы. Это покраснение нередко сопровождается отеком кожного покрова. Фурункулы, иногда локализующиеся в этой области, редко достигают такой величины, как абсцесс бартолиновой железы; кроме того, фурункулы лежат более поверхностно. С гематомой, имеющей характерную окраску и являющейся результатом травмы, о чем говорят анамнестические данные, смешать абсцесс, конечно, трудно. Точно так же трудно, принять за абсцесс бартолиновой железы грыжу срамной губы.
Лечение абсцесса бартолиновой железы — хирургическое.
Техника вскрытия абсцесса. Подготовка операционного поля обычная. Волосы на наружных половых органах сбривают, влагалище промывают каким-либо дезинфицирующим раствором (раствор марганцовокислого калия и т. н.) и во избежание загрязнения гноем тампонируют полосой стерилизованной марли. Для обезболивания мы пользуемся обычно эфирным или хлорэтиловым оглушением. Область разреза смазывают йодной настойкой. Разрез следует делать большой и доводить его до нижнего полюса абсцесса, иначе останутся карманы, в которых будет скопляться гной, в результате чего останется гнойный, долго не заживающий свищ. Разрез делают в месте наиболее ясной флюктуации, где ткань, покрывающая абсцесс, наиболее истончена. После того как гной вытечет, полость абсцесса присыпают белым стрептоцидом или вытирают маленьким тупфером, смоченным йодной настойкой; затем в полость вводят полоску марли или тонкую резиновую трубку, чтобы отверстие не закрылось преждевременно. По окончании операции извлекают конец марлевой полоски, а через сутки ее совсем удаляют. Впереди вульвы кладут закладку из марли и ваты для впитывания вытекающего из раны гноя. Накладывать повязку излишне. Дренажную трубку заменяют через 2 дня свежей марлевой полосой или дренажной трубкой меньшего диаметра. Нужно следить за тем, чтобы отверстие не склеивалось раньше, чем грануляции заполнят полость абсцесса. Удовлетворительные результаты дает мазь Вишневского. Марлевая турунда, пропитанная мазью Вишневского, может быть применена и тотчас после разреза абсцесса бартолиновой железы.
Если воспаление рецидивирует или остается долго не заживающий гнойный свищевой ход, то необходима радикальная операция, т. е. удаление железы вместе с ее выводным протоком.
Острый или подострый процесс может закончиться полным выздоровлением. Однако наиболее частый исход — переход в хронический бартолинит или образование кисты большой железы преддверья влагалища. Поэтому своевременное обращение к специалисту позволит вовремя остановить воспалительный процесс и определить возбудителя инфекции.
источник
Нагноение — форма воспаления, которая сопровождается образованием гноя, состоящего из живых и мертвых бактерий, богатой белками жидкости и погибших лейкоцитов (белых кровяных телец).
Воспаление является защитной реакцией организма на различные повреждения ткани. Если повреждение вызвано проникшей внутрь бактериальной инфекцией, воспалительный процесс (во время которого лейкоциты борются с болезнетворными микроорганизмами) обычно сопровождается нагноением. Чаще всего нагноение вызывается так называемыми гноеродными бактериями.
Простуда, как правило, начинается с першения или боли в горле и заложенности носа; вслед за ними появляются чихание, насморк и общее недомогание.
При этом могут отмечаться густые желтые выделения из уха или носа, которые часто сопровождаются резью в глазах, головной болью и повышением температуры.
Это происходит вследствие проникновения в организм сначала вирусной инфекции, поражающей слизистую оболочку горла и носа, а затем бактериальной, вызывающей ее нагноение. Для лечения бактериальных инфекций применяют антибиотики.
Нагноение может стать результатом попадания в рану болезнетворных микроорганизмов во время хирургического вмешательства. Хотя в операционных используются стерильные инструменты, бактерии все-таки присутствуют в окружающей среде, и, несмотря на применение антибиотиков, происходит нагноение раны. Иногда оно появляется через одну-две недели или даже несколько месяцев после операции. Гной, как правило, удаляют хирургическим путем.
Скопление гноя в организме часто приводит к нежелательным последствиям. Пациент ощущает общее недомогание, у него пропадает аппетит, он постепенно теряет вес. В итоге возможно развитие анемии, причиной которой является сильное истощение организма.
Поддержание стерильности в операционных значительно снижает риск нагноения ран во время хирургического вмешательства.
Если человек здоров и способен противостоять инфекции, нагноение обычно проходит достаточно быстро. Однако, когда организм пациента ослаблен (например, болезнью), длительное нагноение может привести к общему недомоганию, потере веса и даже анемии.
Абсцесс — ограниченное гнойное воспаление тканей. Защитная реакция организма проявляется в образовании капсулы, предотвращающей дальнейшее распространение микробов в здоровые ткани организма. Причем чем сильнее защитные силы организма, тем больше гноя образуется. В случае слабой иммунной системы наблюдается формирование лишь небольшого гнойничка.
Абсцесс, находящийся близко к поверхности кожи или слизистой оболочки, характеризуется их покраснением и болезненной припухлостью. При глубоко расположенных абсцессах нарушаются функции пораженного органа, повышается температура тела, возникает боль. Незамеченный глубокий абсцесс часто является очагом распространения инфекции по всему организму.
Как правило, состояние больного улучшается после удаления гноя. Час- то абсцесс проходит безо всякого лечения: он самостоятельно разрывается, и его содержимое изливается наружу. Иногда для ускорения «созревания» на поврежденное место накладывают компрессы. Чтобы уменьшить боль и ускорить заживление, абсцесс вскрывают и дренируют. Эта процедура выполняется хирургом в стационаре и при необходимости под местной анестезией.
Абсцессы могут развиваться в любых органах, в том числе в легких, полости рта, прямой кишке и мышцах. Иногда при застое гноя абсцесс становится хроническим или холодным (без проявлений воспалительной реакции) и давит на находящиеся рядом органы. Это состояние требует хирургического лечения. После дренирования большого абсцесса остается пустое пространство, на которое врач временно кладет марлевый тампон. Иногда для полного удаления гноя необходимо введение временных искусственных дренажей (тонких пластмассовых трубок).
В других наших публикациях читайте подробнее об абсцессе (нарыве) – основном факторе образования гноя.
источник
Гнойное образование может возникнуть после получения травмы, порезов, в результате заражения инфекцией. Однако не всем хочется обращаться за помощью к хирургу, который удаляет гной путем оперативного вмешательства. Многие стараются самостоятельно справиться с такой проблемой, применяя специальные мази и рецепты народной медицины.
В большинстве случаев образование подкожных гнойников вызвано бактериями, грибками и микроорганизмами, которые проникают в эпидермис при его повреждении. Это могут быть порезы, небольшие ранки, укусы насекомых или микротрещины. Иногда гнойники и абсцессы возникают при таких сопутствующих факторах:
- снижение иммунитета;
- ослабление защитных свойств организма;
- наличие сахарного диабета;
- несоблюдение личной гигиены;
- переохлаждение локального характера.
После того как бактерии проникли внутрь кожи иммунная система начинает реагировать на этот процесс. Сначала расширяются кровеносные сосуды, кровь приливает к пораженному участку и все это способствует тому, что в несколько раз замедляется всасывание тканевой жидкости. На коже образуется покраснение, отечность и возникают болезненные ощущения. В этот момент иммунные клетки начинают активизироваться и подступать к очагу воспаления. В итоге на месте поражения тканевая жидкость смешивается с бактериями, с разрушившимися лейкоцитами и живыми клетками, с молекулами белков, что ведет к образованию гноя.
В начале инфицирования гнойная жидкость прозрачная. Но при последующем прогрессировании она становится вязкой и мутной. Окрас гноя постепенно меняется, он приобретает грязно-серый или зеленовато-желтый оттенок. Близлежащие ткани под действием гноя расплавляются, рана открывается и из нее вытекает вся жидкость. Процесс созревания гнойника занимает 7 дней. Но иногда он замедляется и дает осложнения.
Подобрать лекарственный препарат в зависимости от особенностей воспаления сможет только врач. Особенно это касается тех случаев, когда образование гнойника вызывает другие сопутствующие осложнения. Тогда доктор может назначить курс антибактериальных средств. Но в большинстве случаев гнойники лечатся мазями, которые способствуют выведению гноя из под кожи, улучшают клеточные обменные процессы и ускоряют восстановление поврежденной ткани.
Самыми распространенными лекарственными средствами являются:
- мазь Вишневского;
- «Стрептоцид»;
- мазь Ихтиоловая;
- «Левомеколь».
Мазь Вишневского быстро борется с воспалением и в несколько раз ускоряет обменные процессы в пораженном участке. Но при этом она имеет специфический запах, поэтому ее не рекомендуют использовать людям, страдающим астмой и склонным к аллергической реакции. Состав мази усиливает кровоток, фурункул начинает быстрее созревать и гной прорывается наружу.
Преимущество такого лечебного средства в том, что оно позволяет полностью убрать нагноения, даже если они образовались в самых глубоких слоях эпидермиса. Гной не только выходит наружу, но и перестает продуцироваться. А это дает стойкий и эффективный результат лечения. Используется мазь Вишневского в качестве аппликаций и компрессов, которые точечно помещаются на место с абсцессом.
Стрептоцид обеззараживает рану и блокирует воспаление, особенно когда гноя накопилось много. Состав мази обладает противомикробным свойством. Препарат может применяться как вспомогательное средство при комплексном лечении другими мазями. Однако его нельзя применять при индивидуальной непереносимости состава, в период вынашивания и кормления ребенка, при анемии, сердечной недостаточности и нарушениях кровотока. Используется мазь в виде компрессов и аппликаций.
Ихтиоловая мазь оказывает бактерицидное действие, защищая от повторного заражения и образования абсцесса. При этом устраняется дискомфорт, проходят болезненные ощущения, уменьшается отек и жжение. Она восстанавливает поврежденные клетки, борется с патогенной микрофлорой и обеззараживает кожную поверхность. Для удаления гнойных скоплений небольшое количество препарата помещается на ватку, которая фиксируется в области воспаления на восемь часов. Все закрепляется пластырем или бинтом.
Левомеколь обладает восстанавливающими, противовоспалительными и антибактериальными свойствами. Состав препарата способен подавить активность любых бактерий. При этом мазь усиливает защитные функции организма, тем самым ускоряя процесс лечения. Пользоваться таким средством просто. Оно не имеет противопоказаний. Преимуществом препарата является то, что он предотвращает развитие осложнений и не допускает некроз тканей.
Чтобы в домашних условиях вытянуть гной из подкожных слоев, можно использовать Тетрациклиновую мазь или Синтомицин. Тетрациклиновая мазь является антибиотиком местного применения. Ее действие считается очень сильным, поэтому ее рекомендуется использовать при больших скоплениях гноя. В редких случаях на состав препарата может возникать аллергическая реакция. Отказаться от применения этого средства следует тогда, когда человек принимает препараты гормонального характера.
Мазь Синтомицин быстро и эффективно вытягивает гной из глубоких слоев эпидермиса. Препарат обладает ярко выраженным терапевтическим свойством, так как является антибиотиком. Но его нельзя использовать в период беременности и кормления грудью. Наносится мазь только на чистую, сухую кожу на протяжении пяти дней. Больше применять препарат нельзя, так как он вызывает привыкание.
Помимо аптечных средств удалить гной из слоев эпидермиса поможет народная медицина. Многие травы и растения способны устранять воспалительные процессы, улучшать клеточный обмен и способствуют регенерации поврежденных участков.
- Вытянуть гной из раны может ромашка и лист лопуха, цветки сирени и шалфей. Все эти компоненты смешиваются в равном количестве, к ним добавляется вазелин, и смесь тщательно перемешивается. Готовый состав применяется в качестве компрессов.
- Сок алоэ оказывает антисептическое и противовоспалительное действие. Он в домашних условиях останавливает развитие гнойника, способствуя его вскрытию. Для этого лист алоэ нужно промыть и разрезать пополам, чтобы из волокон выделился сок. Приложить лист к пораженному участку и закрепить его марлевой повязкой. Такая процедура повторяется два раза в день на протяжении трех суток.
- Ромашка с медом являются природными антисептиками. Вместе эти компоненты справляются с воспалениями и гнойными процессами. В лечебных целях из ложки ромашковых цветков и стакана горячей воды готовится отвар. Когда он остынет, в него добавляется чайная ложка меда, состав перемешивается и в нем смачивается кусочек марли, которая прикладывается к пораженному месту на шесть часов. Процедура повторяется дважды в сутки.
- Чеснок считается лучшим обеззараживающим средством, которое способно очистить рану от гноя. Сначала очищенная головка чеснока запекается в духовке, затем измельчается и смешивается с натертым хозяйственным мылом в равных пропорциях. Смесь немного подогревается и из полученной массы формируется лепешка среднего размера. Она прикладывается к больному месту на четыре часа. Такую процедуру следует делать не менее трех раз в день, пока гнойные выделения полностью не выйдут из подкожных слоев.
- Эффективно использовать капустные листья, которые останавливают развитие абсцесса. Они очищают рану, вытягивают из нее гной и уменьшают воспаления. Лист капусты нужно тщательно вымыть, размякать в руках и приложить к пораженному участку. Сверху такой компресс закрепляется марлей и держится не менее 12 часов.
- Полезно делать компрессы на основе протертого картофеля и свеклы. Эти компоненты смешиваются между собой, выкладываются на марлю, которая прикладывается на больное место и держится там три часа. Менять компресс нужно несколько раз в течение суток.
- Для антибактериальной обработки следует применять лавандовое и ромашковое эфирные масла.
- Для лечения абсцесса подойдет репчатый лук. Его можно использовать как в сыром, так и в печеном виде. Нужно срезать часть луковицы и приложить ее к гнойнику на два часа. Делать это нужно в утреннее и вечернее время. Можно сделать из этого овоща кашицу, которая выкладывается на салфетку и на два часа прикладывается к поверхности кожи. С компрессом стоит обращаться аккуратно и не держать его на коже больше положенного времени, так как лук может спровоцировать ожог мягкой ткани.
Чтобы избежать осложнений во время лечения нельзя посещать сауну, баню или солярий. Запрещено купаться в открытых водоемах, бассейнах, так как возрастает риск занести себе новую инфекцию.
Самостоятельно пытаться справиться с гнойными нарывами можно в тех случаях, когда они отличаются небольшими размерами. Если же абсцесс уже протекает с осложнениями, то без врачебной помощи не обойтись. Иначе это может привести к заражению крови, что может закончиться летальным исходом.
При применении рецептов народной медицины необходимо строго следовать указанным дозировкам и рекомендуемому времени воздействия. Некоторые растительные и природные компоненты могут вызывать аллергические реакции и ожоги кожной поверхности. Если у человека имеется индивидуальная непереносимость того или иного ингредиента, тогда от предлагаемого рецепта лучше отказаться и поискать другой, альтернативный и безопасный метод.
Категорически запрещено пробовать выдавливать гной. Если такое воспаление не проходит в течение недели, тогда следует обратиться к специалисту.
источник
Наиболее часто встречающаяся локализация гнойников в области наружных половых органов — это абсцесс бартолиновой железы. Воспаление бартолиновой железы, ведущее к абсцессу, чаще всего является следствием гонорейной инфекции. Гонорейное воспаление поражает почти исключительно выводной проток железы; сама железа остается непораженной. Воспаленный выводной проток наполняется гноем, отверстие его набухает и склеивается, вследствие чего гной не может излиться наружу. Скопившийся гной растягивает выводной проток железы и превращает его в ложный абсцесс. В окружающей соединительной ткани нагноения обычно не происходит. Если к гонококкам присоединяются гноеродные микроорганизмы, то может нагноиться и сама железа, и тогда образуется истинный абсцесс бартолиновой железы.
Заболевание возникает при попадании возбудителей инфекций в бартолиновую железу. Наиболее часто это заболевания, передающиеся половым путем: гонорея, трихомониаз, хламидиоз. Также встречаются бартолиниты, возбудителями которых становятся другие болезнетворные микроорганизмы: стафилококки, стрептококки, кишечная палочка, кандида и другие. Однако чаще всего заболевание вызывается ассоциацией двух-трех инфекций.
Как правило, болезнетворные микроорганизмы попадают в проток бартолиновой железы из мочеиспускательного канала или влагалища при уретрите и/или кольпите. Однако иногда возможно попадание инфекции непосредственно в саму железу с потоком крови или лимфы.
Риск развития повышается в разы при следующих ситуациях:
Несоблюдение правил личной гигиены (особенно во время менструации), способствует попаданию инфекции непосредственно в проток железы.
Любые местные микротравмы (расчесы, половой акт при недостаточном увлажнении) становятся «входными воротами» для инфекции.
Ношение тесного белья нарушает нормальный отток секрета железы, поэтому она застаивается, создавая идеальные условия для попадания болезнетворного микроорганизма в проток железы.
Беспорядочная половая жизнь в разы повышает вероятность заражения заболеваниями, передающимися половым путем.
Наличие в организме очагов хронической инфекции (кариес, пиелонефрит). В этом случае болезнетворные микроорганизмы попадают в бартолиновую железу с током крови или лимфы.
Нарушение работы иммунной системы, общее или местное переохлаждение, недостаток витаминов приводит к снижению защитных факторов в организме. Это способствует попаданию возбудителей инфекций как непосредственно в саму железу, так и в её проток.
Оперативные вмешательства на мочеполовой сфере (например, аборт), проведенные с нарушением медико-санитарных норм во время манипуляции, а также с несоблюдением правил послеоперационного периода.
Ложный абсцесс бартолиновой железы
Проявляется как общими симптомами, так местными изменениями.
Заболевание начинается остро: возникает выраженная боль в области большой половой губы, в которой развился абсцесс. Боль усиливается при ходьбе, сидении, во время полового акта и отхождении стула.
Повышается температура тела до 38-39°C, появляется разбитость, слабость и озноб.
Отмечается припухлость большой половой губы на стороне поражения. Причем иногда она настолько выражена, что закрывает вход во влагалище.
Кожа над припухлостью покрасневшая, но подвижность её сохранена.
Прощупывание большой половой губы болезненное.
Появление флуктуации (размягчения припухлости) свидетельствует о том, что развился истинный абсцесс бартолиновой железы, а в её полости образовалась гнойная капсула.
Истинный абсцесс бартолиновой железы
Проявляется как общими симптомами, так местными изменениями.
Состояние женщины ухудшается: температура тела повышается до 40°C, нарастают явления интоксикации (слабость, озноб, головная боль).
Боль в области большой половой губы, в которой образовалась киста, усиливается, приобретая характер постоянной пульсирующей.
В крови повышаются лейкоциты и СОЭ (скорость оседания эритроцитов).
Выраженная припухлость (отек) большой половой губы на стороне поражения, которая иногда достигает до 5-7 см в диаметре.
Кожа над припухлостью неподвижна, а её цвет ярко-красный.
Прощупывание припухлости резко болезненное.
Иногда увеличиваются паховые лимфатические узлы.
Абсцесс может самостоятельно вскрыться. При этом общее состояние женщины улучшается: падает температура тела, уменьшается отек и боль.
Распознавание типичного ложного абсцесса не представляет затруднений. От кисты бартолиновой железы абсцесс отличается болями и болезненностью при ощупывании, покраснением в области отверстия выводного протока железы. Это покраснение нередко сопровождается отеком кожного покрова. Фурункулы, иногда локализующиеся в этой области, редко достигают такой величины, как абсцесс бартолиновой железы; кроме того, фурункулы лежат более поверхностно. С гематомой, имеющей характерную окраску и являющейся результатом травмы, о чем говорят анамнестические данные, смешать абсцесс, конечно, трудно. Точно так же трудно, принять за абсцесс бартолиновой железы грыжу срамной губы.
Лечение абсцесса бартолиновой железы — хирургическое.
Техника вскрытия абсцесса. Подготовка операционного поля обычная. Волосы на наружных половых органах сбривают, влагалище промывают каким-либо дезинфицирующим раствором (раствор марганцовокислого калия и т. н.) и во избежание загрязнения гноем тампонируют полосой стерилизованной марли. Для обезболивания мы пользуемся обычно эфирным или хлорэтиловым оглушением. Область разреза смазывают йодной настойкой. Разрез следует делать большой и доводить его до нижнего полюса абсцесса, иначе останутся карманы, в которых будет скопляться гной, в результате чего останется гнойный, долго не заживающий свищ. Разрез делают в месте наиболее ясной флюктуации, где ткань, покрывающая абсцесс, наиболее истончена. После того как гной вытечет, полость абсцесса присыпают белым стрептоцидом или вытирают маленьким тупфером, смоченным йодной настойкой; затем в полость вводят полоску марли или тонкую резиновую трубку, чтобы отверстие не закрылось преждевременно. По окончании операции извлекают конец марлевой полоски, а через сутки ее совсем удаляют. Впереди вульвы кладут закладку из марли и ваты для впитывания вытекающего из раны гноя. Накладывать повязку излишне. Дренажную трубку заменяют через 2 дня свежей марлевой полосой или дренажной трубкой меньшего диаметра. Нужно следить за тем, чтобы отверстие не склеивалось раньше, чем грануляции заполнят полость абсцесса. Удовлетворительные результаты дает мазь Вишневского. Марлевая турунда, пропитанная мазью Вишневского, может быть применена и тотчас после разреза абсцесса бартолиновой железы.
Если воспаление рецидивирует или остается долго не заживающий гнойный свищевой ход, то необходима радикальная операция, т. е. удаление железы вместе с ее выводным протоком.
Острый или подострый процесс может закончиться полным выздоровлением. Однако наиболее частый исход — переход в хронический бартолинит или образование кисты большой железы преддверья влагалища. Поэтому своевременное обращение к специалисту позволит вовремя остановить воспалительный процесс и определить возбудителя инфекции.
источник