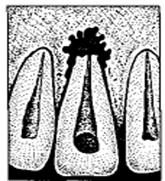
Среди острых одонтогенных воспалительных заболеваний большую группу представляют гнойные процессы в околочелюстных мягких тканях: ограниченное гнойное воспаление клетчатки с образованием полости — абсцесс, и флегмона — разлитое гнойное воспаление подкожной, межмышечной и межфасциальной клетчатки.
В зависимости от анатомо-топографической локализации одонтогенные абсцессы и флегмоны можно условно разделить на 3 группы.
I. Околочелюстные абсцессы и флегмоны:
- тканей, прилегающих к нижней челюсти;
- тканей, прилегающих к верхней челюсти.
Каждая из этих подгрупп делится на поверхностные:
- в поднижнечелюстной области, подподбородочном треугольнике, околоушно-жевательной области;
- в подглазничной, щечной области;
и глубокие:
- в крыловидно-нижнечелюстном и окологлоточном пространствах, подъязычной области, дне полости рта;
- подвисочной области, крыловидно-небной ямке.
II. Абсцессы и флегмоны соседних с околочелюстными тканями областей, в которые гнойный процесс распространяется по протяжению (позадичелюстная, скуловая, височная области и др.), абсцессы и флегмоны языка.
III. Распространенные флегмоны лица и шеи.
Этиология: возбудители при абсцессах и флегмонах — резидентная смешанная микрофлора одонтогенных очагов (стафилококки, стрептококки в симбиозе с другими видами кокков, а также кишечной и другими палочками). Наиболее часто в качестве возбудителя выделяется белый или золотистый стафилококк. Отмечено также ассоциативное участие аэробных и анаэробных бактерий.
Патогенез: 80—95% всех абсцессов и флегмон имеют одонтогенную природу (при остром периодонтите, затрудненном прорезывании нижнего зуба мудрости, нагноившейся радикулярной кисте, альвеолите, обострении болезней пародонта), могут сопутствовать острому и хроническому одонтогенному остеомиелиту, развиваться как осложнение острого периостита челюсти.
Развитие и течение абсцессов и флегмон зависят от концентрации микрофлоры, общих, местных неспецифических и специфических защитных факторов, состояния органов и систем организма, а также анатомо-топографических особенностей тканей. Они определяют характер воспалительной реакции — нормергический, гиперергический и гипергический.
Патологическая анатомия. При развитии абсцесса или флегмоны областей головы и шеи процесс развивается преимущественно в рыхлой соединительной ткани — подкожной, межмышечной, межфасциальной клетчатке, мышцах. Микроорганизмы скапливаются вблизи сосудов, и вокруг них, развивается воспалительная реакция тканей. Различают следующие стадии: отека, инфильтрации, гнойного расплавления тканей, некроза, ограничения очага с образованием грануляционного вала.
Различают серозное воспаление клетчатки — целлюлит (инфильтрат), ограниченный гнойный процесс — абсцесс, разлитой — флегмону.
Вначале развивается серозная, серозно-гнойная экссудация в клетчатке, а далее отграничение гнойного воспаления в виде полости, стенки которой образованы грануляционной тканью. Некротические процессы в гнойном очаге выражены мало.
При гнилостно-некротических флегмонах преобладают процессы альтерации, нарушения гемодинамики тканей, некроз клетчатки, мышц, фасций, развиваются участки плотной инфильтрации с очагами кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасциальных прослоек мышц и самих мышечных пучков.
После самопроизвольного или оперативного опорожнения гнойных или гнойно-некротических очагов острые воспалительные явления убывают. Постепенно подвергаются отторжению и частичному рассасыванию некротизированные ткани. Восстанавливается нормальное кровоснабжение. Развивается соединительная ткань, замещающая погибшие участки.
Клиническая картина. При абсцессе больные жалуются на боли в участке пораженных тканей, при локализации гнойного очага вблизи жевательных мышц — на ограничение открывания рта и нарушение жевания, при локализации в подъязычной области, крыловидно-нижнечелюстном, окологлоточном пространствах, языке — на болезненное глотание. Некоторые больные отмечают и общее недомогание, головную боль, слабость.
Абсцессы протекают во многих случаях при удовлетворительном состоянии больного. Температура тела может быть субфебрильной.
Клиническая картина абсцесса или флегмоны отличается развитием воспалительных явлений в области одонтогенного очага и перемещением их за пределы челюсти — в околочелюстные мягкие ткани. В крови наблюдается лейкоцитоз, СОЭ повышена. Различают флегмоны, локализующиеся в одной, реже в двух смежных областях, распространенные — в двух-трех участках и более, прогрессирующие флегмоны — во многих областях лица и шеи, нередко с развитием грозных для жизни осложнений.
Флегмоны в одной-двух областях чаще характеризуются нормергической воспалительной реакцией организма: состояние больных удовлетворительное, редко средней тяжести; температура тела — от субфебрильной до 38,5°С, интоксикация выражена умеренно.
В крови у больных отмечается возрастание количества лейкоцитов до 10— 12х10 9 /л. СОЭ увеличена от 10 до 40 мм/ч.
При гнилостно-некротических флегмонах на фоне разлитого отека тканей развиваются участки плотной инфильтрации с очагами кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасциальных прослоек мышц и мышечных пучков.
источник
Среди острых одонтогенных воспалительных заболеваний большую группу представляют гнойные процессы в околочелюстных мягких тканях: ограниченное гнойное воспаление клетчатки с образованием полости — абсцесс, разлитое гнойное воспаление подкожной, межмышечной и межфасциальной клетчатки — флегмона.
Этиология абсцессов и флегмон лица и шеи. У 80—95 % больных абсцессы и флегмоны развиваются вследствие одонтогенной инфекции. В качестве возбудителей при абсцессах и флегмонах выделяют резидентную смешанную микрофлору одонтогенных очагов, в которой преобладают различные виды стафилококков или стрептококков в симбиозе с другими видами кокков, а также кишечной и другими палочками. Наиболее часто в качестве возбудителя выделяют белый или золотистый стафилококк. В последние годы установлена значительная роль анаэробной инфекции в развитии абсцессов и флегмон. Среди анаэробов при флегмонах доминируют облигатные и факультативные анаэробы. Существует прямая зависимость увеличения числа микробов, вирулентных их свойств и соответственно увеличения концентрации антигенного воздействия с усилением тяжести и распространенности инфекционно-воспалительного процесса. Отмечено также ассоциативное участие аэробных и анаэробных бактерий в соотношении 25—30 % к 75—70 %.
Патогенез абсцессов и флегмон лица и шеи. Абсцессы и флегмоны возникают в результате распространения инфекции из апикальных очагов при обострении хронического периодонтита, реже — при остром периодонтите, а также при затрудненном прорезывании нижнего зуба мудрости, нагноившейся радикулярной кисте, при инфицировании лунки удаленного зуба (альвеолит), обострении болезней пародонта. Абсцессы и флегмоны областей головы и шеи иногда сопутствуют острому и хроническому одонтогенному остеомиелиту и развиваются как осложнение острого периостита челюсти. Среди других источников инфекции можно отметить слизистую оболочку полости рта, носа и верхнечелюстной пазухи, кожу лица и шеи, редко — конъюнктиву глаза. Чаще околочелюстные абсцессы и флегмоны наблюдаются у лиц в возрасте 20—30 лет, что связано с наибольшей интенсивностью поражения кариесом зубов и затрудненным прорезыванием нижнего зуба мудрости. Отмечается сезонность в развитии абсцессов и флегмон, а именно наибольшее число заболеваний в летнеосенний период. Развитие и течение острых гнойных воспалительных заболеваний различных областей головы и шеи зависят от концентрации микрофлоры, общих, местных неспецифических и специфических защитных факторов, состояния различных органов и систем организма, а также анатомо-топографических особенностей тканей. Они определяют характер воспалительной реакции — нормергический, гиперергический и гипергический.
При небольшом токсическом воздействии микробов, а главное — умеренной их концентрации и адекватной ответной реакции организма развивается абсцесс или флегмона в одном или двух клетчаточных пространствах. При этом определенное значение имеют анатомо-топографические особенности областей свода черепа, лица и шеи и соседство патологических одонтогенных и других очагов инфекции с клетчаточными образованиями, прилежащими к верхней или нижней челюсти. Общие и местные симптомы абсцесса и флегмоны отражают нормергическую воспалительную реакцию. Усугубление повреждающих факторов (увеличение их числа, вирулентности, токсигенности и соответственно повышение уровня концентрации микробов), длительность заболевания и снижение общих и местных противоинфекционных механизмов защиты, в том числе иммунитета (дисбаланс), определяют развитие распространенных флегмон, отражающих чаще гиперергическое воспаление. От многих факторов реактивности организма и высокой степени сенсибилизации, локализации гнойных очагов в области свода черепа, лица и шеи и проводимого лечения зависит характер защитно-приспособительных реакций организма: компенсированный, субкомпенсированный или декомпенсированный.
У некоторых больных в связи с различными причинами течение абсцессов и флегмон может сопровождаться гипергической воспалительной реакцией. С одной стороны, возбудителями заболевания могут быть условно-патогенные формы микробов. Слабое воздействие антигенных субстанций на фоне сформировавшихся к ним специфических реакций обусловливает медленное и вялое течение болезни. С другой стороны, немаловажное значение имеют снижение, извращение защитных реакций — неспецифических и специфических, в том числе развитие повышенной чувствительности замедленного типа, аутоиммунных реакций, толерантности, нарушение иммунитета при первичных или вторичных иммунологических заболеваниях или состояниях. Так же характеризуется течение абсцессов и флегмон с гипергической воспалительной реакцией у людей пожилого возраста. Нерациональное применение антибиотиков, сульфаниламидов при абсцессах и флегмонах может привести к снижению воспалительной реакции до гипергии.
Патологическая анатомия абсцессов и флегмон лица и шеи. При развитии гнойного воспалительного заболевания — абсцесса или флегмоны областей головы и шеи процесс развивается преимущественно в рыхлой соединительной ткани — подкожной, межмышечной, межфасциальной клетчатке, мышцах. Проникновение в ткани и скопление микроорганизмов вблизи сосудов и вокруг них вызывает воспалительную реакцию тканей. Различают следующие стадии:
- I — отека,
- II — инфильтрации,
- III — гнойного расплавления тканей,
- IV — некроза,
- V — ограничения очага с образованием грануляционного вала.
Различают серозное воспаление клетчатки — инфильтрат, ограниченный гнойный процесс — абсцесс, разлитой — флегмону. В западной литературе различают ограниченный гнойный процесс — абсцесс, разлитой целлюлит или флегмона поверхностно расположенной области и разлитой, прогрессирующий гнойный процесс в глубоких пространствах лица и шеи. При развитии абсцесса патологоанатомически четко выражены серозная, серозно-гнойная экссудация в клетчатке и далее отграничение гнойного воспаления в виде полости, стенки которой образованы грануляционной тканью. Некротические процессы в гнойном очаге выражены незначительно. Грануляционная ткань, созревая, образует вокруг участка гнойного расплавления клетчатки соединительнотканную капсулу. При флегмонах стадии отека, серозного и гнойного воспаления сменяются в разной степени выраженности некротическими процессами. В одних случаях преобладают экссудативные изменения и наблюдается разлитое серозное, серозно-гнойное воспаление, при котором в околочелюстных тканях отмечаются значительный отек клетчатки, диффузная инфильтрация их лейкоцитами. Четкого отграничения воспалительного очага нет. В пораженных тканях встречаются отдельные участки некроза, окруженные лейкоцитами. При гнилостно-некротических флегмонах преобладают процессы альтерации, характеризующиеся значительным нарушением гемодинамики тканей, некрозом клетчатки, мышц, фасций; на фоне разлитого отека тканей развиваются участки плотной инфильтрации с очагами кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасциальных прослоек мышц и самих мышечных пучков. После самопроизвольного или оперативного опорожнения гнойных или гнойно-некротических очагов острые воспалительные явления убывают. Вследствие лейкоцитарной инфильтрации, а затем за счет развившейся грануляционной ткани происходит ограничение воспалительного очага. Постепенно подвергаются отторжению и частичному рассасыванию некротизированные ткани. Восстанавливается нормальное кровоснабжение. Развивается соединительная ткань, замещающая погибшие участки. Отсутствие или затруднение оттока из гнойного очага, недостаточность местной тканевой реакции, а также снижение иммунитета могут быть причиной распространения инфекции, ее прогрессирования.
источник
Среди острых одонтогенных воспалительных заболеваний большую группу представляют гнойные процессы в околочелюстных мягких тканях: ограниченное гнойное воспаление клетчатки с образованием полости — абсцесс, разлитое гнойное воспаление подкожной, межмышечной и межфас-циальной клетчатки — флегмона.
Этиология. У 80—95 % больных абсцессы и флегмоны развиваются вследствие одонтогенной инфекции. В качестве возбудителей при абсцессах и флегмонах выделяют резидентную смешанную микрофлору одонтогенных очагов, в которой преобладают различные виды стафилококков или стрептококков в симбиозе с другими видами кокков, а также кишечной и другими палочками. Наиболее часто в качестве возбудителя выделяют белый или золотистый стафилококк. В последние годы установлена значительная роль анаэробной инфекции в развитии абсцессов и флегмон. Среди анаэробов при флегмонах доминируют облигат-ные и факультативные анаэробы. Существует прямая зависимость увеличения числа микробов, вирулентных их свойств и соответственно увеличения концентрации антигенного воздействия с усилением тяжести и распространенности инфек-ционно-воспалительного процесса. Отмечено также ассоциативное участие аэробных и анаэробных бактерий в соотношении 25—30 % к 75—70 %.
Патогенез. Абсцессы и флегмоны возникают в результате распространения инфекции из апикальных очагов при обострении хронического периодонтита, реже — при остром периодонтите, а также при затрудненном прорезывании нижнего зуба мудрости, нагноившейся радику-лярной кисте, при инфицировании лунки удаленного зуба (альвеолит), обострении болезней пародонта. Абсцессы и флегмоны областей головы и шеи иногда сопутствуют острому и хроническому одонтогенному остеомиелиту и развиваются как осложнение острого периостита челюсти. Среди других источников инфекции можно отметить слизистую оболочку полости рта, носа и верхнечелюстной пазухи, кожу лица и шеи, редко — конъюнктиву глаза.
Чаще околочелюстные абсцессы и флегмоны наблюдаются у лиц в возрасте 20—30 лет, что связано с наибольшей интенсивностью поражения кариесом зубов и затрудненным прорезыванием нижнего зуба мудрости. Отмечается сезонность в
развитии абсцессов и флегмон, а именно наибольшее число заболеваний в летне-осенний период.
Развитие и течение острых гнойных воспалительных заболеваний различных областей головы и шеи зависят от концентрации микрофлоры, общих, местных неспецифических и специфических защитных факторов, состояния различных органов и систем организма, а также анатомо-топо-графических особенностей тканей. Они определяют характер воспалительной реакции — нормер-гический, гиперергический и гипергический.
При небольшом токсическом воздействии микробов, а главное — умеренной их концентрации и адекватной ответной реакции организма развивается абсцесс или флегмона в одном или двух клет-чаточных пространствах. При этом определенное значение имеют анатомо-топографические особенности областей свода черепа, лица и шеи и соседство патологических одонтогенных и других очагов инфекции с клетчаточными образованиями, прилежащими к верхней или нижней челюсти. Общие и местные симптомы абсцесса и флегмоны отражают нормергическую воспалительную реакцию.
Усугубление повреждающих факторов (увеличение их числа, вирулентности, токсигенности и соответственно повышение уровня концентрации микробов), длительность заболевания и снижение общих и местных противоинфекционных механизмов защиты, в том числе иммунитета (дисбаланс), определяют развитие распространенных флегмон, отражающих чаще гиперергическое воспаление. От многих факторов реактивности организма и высокой степени сенсибилизации, локализации гнойных очагов в области свода черепа, лица и шеи и проводимого лечения зависит характер защитно-приспособительных реакций организма: компенсированный, субкомпенсирован-ный или декомпенсированный.
У некоторых больных в связи с различными причинами течение абсцессов и флегмон может сопровождаться гипергической воспалительной реакцией. С одной стороны, возбудителями заболевания могут быть условно-патогенные формы микробов. Слабое воздействие антигенных субстанций на фоне сформировавшихся к ним специфических реакций обусловливает медленное и вялое течение болезни. С другой стороны, немаловажное значение имеют снижение, извращение защитных реакций — неспецифических и специфических, в том числе развитие повышенной чувствительности замедленного типа, аутоиммунных реакций, толерантности, нарушение иммунитета при первичных или вторичных иммунологических заболеваниях или состояниях. Так же характеризуется течение абсцессов и флегмон с гипергической воспалительной реакцией у людей пожилого возрастал Нерациональное применение антибиотиков, сульфаниламидов при абсцессах и флегмо-
нах может привести к снижению воспалительной реакции до гипергии.
Патологическая анатомия. При развитии гнойного воспалительного заболевания — абсцесса или флегмоны областей головы и шеи процесс развивается преимущественно в рыхлой соединительной ткани — подкожной, межмышечной, межфасциальной клетчатке, мышцах. Проникновение в ткани и скопление микроорганизмов вблизи сосудов и вокруг них вызывает воспалительную реакцию тканей. Различают следующие стадии: I — отека, II — инфильтрации, III — гнойного расплавления тканей, IV — некроза, V — ограничения очага с образованием грануляционного вала.
Различают серозное воспаление клетчатки — инфильтрат, ограниченный гнойный процесс — абсцесс, разлитой — флегмону. В западной литературе различают ограниченный гнойный процесс — абсцесс, разлитой целлюлит или флегмона поверхностно расположенной области и разлитой, прогрессирующий гнойный процесс в глубоких пространствах лица и шеи.
При развитии абсцесса патологоанатомически четко выражены серозная, серозно-гнойная экссудация в клетчатке и далее отграничение гнойного воспаления в виде полости, стенки которой образованы грануляционной тканью. Некротические процессы в гнойном очаге выражены незначительно. Грануляционная ткань, созревая, образует вокруг участка гнойного расплавления клетчатки соединительнотканную капсулу.
При флегмонах стадии отека, серозного и гнойного воспаления сменяются в разной степени выраженности некротическими процессами. В одних случаях преобладают экссудативные изменения и наблюдается разлитое серозное, серозно-гнойное воспаление, при котором в околочелюстных тканях отмечаются значительный отек клетчатки, диффузная инфильтрация их лейкоцитами. Четкого отграничения воспалительного очага нет. В пораженных тканях встречаются отдельные участки некроза, окруженные лейкоцитами. При гнилостно-некротических флегмонах преобладают процессы альтерации, характеризующиеся значительным нарушением гемодинамики тканей, некрозом клетчатки, мышц, фасций; на фоне разлитого отека тканей развиваются участки плотной инфильтрации с очагами кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасциальных прослоек мышц и самих мышечных пучков.
После самопроизвольного или оперативного опорожнения гнойных или гнойно-некротических очагов острые воспалительные явления убывают. Вследствие лейкоцитарной инфильтрации, а затем за счет развившейся грануляционной ткани происходит ограничение воспалительного очага. По-
степенно подвергаются отторжению и частичному рассасыванию некротизированные ткани. Восстанавливается нормальное кровоснабжение. Развивается соединительная ткань, замещающая погибшие участки. Отсутствие или затруднение оттока из гнойного очага, недостаточность местной тканевой реакции, а также снижение иммунитета могут быть причиной распространения инфекции, ее прогрессирования.
личества лейкоцитов (10— 12 • 10 9 /л). СОЭ увеличена от 10 до 40 мм/ч.
Флегмоны двух областей и более с тенденцией > к распространению имеют признаки гиперергиче-ского воспаления. Их принято обозначать как распространенные флегмоны. В зависимости от длительности заболевания, общей и местной картины гнойного воспалительного процесса, показателей лабораторных исследований необходимо следующие фазы _ряг.прпстрянр.ттых
источник
Частота развития абсцессов и флегмон челюстно-лицевой области головы обусловлена высокой распространенностью хронической очаговой одонтогенной и тонзиллогенной инфекции, а также инфекционно-воспалительных поражений кожи и слизистой оболочки полости рта. На основании данных о локализации инфекционно-воспалительного процесса в различных анатомических отделах, зонах, областях, а также пространствах головы и шеи строится их систематизация.
Из описания топографо-анатомического строения областей лица, околочелюстных и прилегающих к ним областей шеи можно видеть всю сложность их анатомии. Здесь находятся многие клетчаточные пространства, многочисленные лимфатические узлы и сосуды, рассеянные по всем областях» лица, обильная сеть артерий и вен с богатой иннервацией этих областей.
Для облегчения распознавания и лечения разнообразных по локализации лимфаденитов, флегмон и абсцессов лица следует иметь представление о классификации воспалительных процессов в основу которой могут быть положены, как топографо-анатомические, так и клинические признаки заболевания (Жаков М.Н., 1969).
А. Флегмоны и абсцессы боковой поверхности головы и шеи.
I. Флегмоны и абсцессы височной области.
И. Флегмоны и абсцессы боковой поверхностной лица:
— щечной области;
— поджевательной области;
— околоушно-жевательной области.
III. Флегмоны и абсцессы надполъязычной области:
— подчелюстной области;
— подподбородочной области.
Б. Флегмоны и абсцессы глубокой боковой области лица, полости рта, зева и глотки.
I. Флегмоны и абсцессы глубокой боковой области лица:
— крыловидно-челюстного пространства;
— межкрыловидного пространства;
— височно-крыловидного пространства.
II. Флегмоны и абсцессы полости рта, зева, глотки:
— подъязычной области;
— языка;
— околоминдаликовой клетчатки;
— окологлоточного пространства;
— дна полости рта.
В. Разлитые флегмоны, захватывающие два или более клетчаточных пространств.
I. Флегмоны дна полости рта.
II. Флегмоны подчелюстные и клетчатки сосудистого ложа шеи.
III. Флегмоны межкрыловидной, височной и подвисочной областей. Флегмоны орбиты.
IV. Флегмоны дна полости рта и окологлоточных пространств.
V. Флегмоны при большом числе вовлеченных в воспалительный процесс клетчаточных пространств.
С патоморфологичсских позиций в основе деления гнойных воспалительных процессов на абсцессы и флегмоны лежит признак отграниченности гнойного очага от окружающих тканевых структур вначале грануляционным валом инфильтрационной ткани, а позднее — соединительнотканной капсулой. Однако на ранней стадии острого гнойного воспаления, когда механизмы отграничения гнойного очага еще не включились в полной мере, клиницисты основывают дифференциальную диагностику абсцессов и флегмон на признаке распространенности воспалительного процесса (по протяженности, площади, объему). Так, при остром гнойном воспалении небольшого по объему клетчаточного пространства (например, области собачьей ямки) или поражения лишь части клетчатки анатомической области (например, поднижнечелюстной области) ставят диагноз абсцесс. Когда же выявляются клинические признаки поражения всей клетчатки анатомической области или распространения воспалительного процесса на соседние анатомические области и пространства, ставят диагноз флегмона.
Таким образом, можно говорить, что абсцесс — ограниченное скопление гноя в различных тканях и органах с образованием полости (напр. абсцесс ягодичной области, абсцесс головного мозга), а флегмона — острое разлитое гнойное воспаление жировой клетчатки, не склонное к ограничению. На лице чаще всего возникают одонтогенные флегмоны, которые первоначально локализуются в поджевательном клетчаточном пространстве, в клетчатке области клыковой ямы или в клетчатке дна полости рта.
От своевременности поступления больного в стационар, от локализации флегмоны, выбора правильных способов лечения и операции, от реактивности организма зависит судьба больного: или последует гладкое течение болезни и выздоровление, или возникнут осложнения, иногда очень тяжелые, надолго затягивающие выздоровление.
При абсцессах, флегмонах лица и шеи могут возникнуть следующие осложнения:
1. Тромбофлебит вен крыловидного сплетения и вен орбиты.
2. Тромбоз пещеристой пазухи черепа, менингит, энцефалит.
3. Сепсис, септикопиемия, медистенит.
Данная классификация осложнений при абсцессах и флегмонах лица и шеи основывается на топографо-анатомическом принципе локализации процесса.
В данную классификацию были включены элементы функционального порядка, например, нарушения функций органов начального отдела пищеварительной системы, которые возникают при различной локализации абсцессов, флегмон лица и шеи. Так, например, нарушение жевания возникает вследствие воспалительной контрактуры жевательной мускулатуры (обычно временного характера), а нарушение глотания — вследствие болезненности или затруднения прохождения пищи по воспаленным тканям зева и глотки.
Такая классификация, в которой учитываются нарушения функций жевания и глотания, может оказать помощь в постановке правильного топического диагноза и выборе правильного лечения (Жаков М.Н., 1969).
I. Абсцессы и флегмоны лица, не сопровождающиеся тризмом жевательных мышц и болезненным глотанием.
II. Абсцессы и флегмоны лица, сопровождающиеся болезненным и затрудненным глотанием.
III. Абсцессы и флегмоны лица, сопровождающиеся тризмом жевательных мышц временного характера.
IV. Абсцессы и флегмоны лица, сочетающиеся с временным тризмом жевательных мышц и болезненным, затрудненным глотанием.
Указанные симптомы следует устанавливать при первичном осмотре больного. С течением болезни симптомы функциональных нарушений могут изменяться, и эти изменения становятся показателем улучшения или ухудшения болезни.
Разумеется, полного соответствия вида абсцесса, флегмоны и характера нарушения функции, как это представлено выше, быть не может, так как степень функциональных нарушений подвержена значительным колебаниям, а, кроме того, она меняется по мере течения болезни. Однако правильный анализ причин нарушения функций облегчает распознавание локализации флегмоны, и способствует установлению точного диагноза, а, следовательно, и правильного лечения.
Эффективность оперативного вмешательства у больных с абсцессами и флегмонами лица во многом зависит от точности топической диагностики гнойного очага. При абсцессе и флегмоне анатомических областей, имеющих послойную структуру, топическая диагностика заключается в уточнении слоя, в котором локализуется очаг гнойного воспаления. При этом принципиально важным является решение вопроса, уровня локализации у больного воспалительного процесса: поверхностное или глубокое.
Варианты локализации абсцессов (флегмой) височной области:
I — в подкожной клетчатке; II — в межапоневротическом (межфасциальпом) пространстве; III — в подфасциальном клетчаточном пространстве; IV в подмышечном клетчаточном пространстве.
Воспалительные процессы клетчаточных пространств лица и шеи проявляются субъективными и объективными симптомами.
Субъективными симптомами являются боль (dolor) и нарушение функции (functio lacsa), а объективными — опухоль (tumor), краснота (rubor), повышение местной температуры (calor).
В зависимости от локализации процесса в различных областях лица эти главные симптомы бывают выражены не всегда в одинаковой степени.
Наиболее характерные симптомы при абсцессе и флегмоне лица различной локализации.
Ограничение открывания рта:1 — височная область (подмышечное пространство); 2 — подвисочная ямка; 3 — жевательная область (поджевательное пространство); 4 — межкрыловидное и крыловидно-челюстное пространства.
Нарушение глотания из-за боли:5 — окологлоточное пространство; 6 — мягкое небо; 7 — подъязычная область; 8 — область подчелюстного треугольника;
9 — тело и корень языка.
Припухлость, гиперемия кожи: 10 -лобная область; 11 — височная область (подкожная клетчатка); 12 — область век; 13 — скуловая область; 14 — подглазничная область; 15 — верхняя губа; 16 — щечная область; 17 — нижняя губа; 18 — подбородочная область.
Боли являются спутником воспаления любой локализации. Они чаще бывают самопроизвольными, усиливающимися при ощупывании воспаленного места, глотательных движениях или при попытке раскрыть рот, отвести челюсть. Иногда же болезненность появляется только при исследовании и давлении на воспаленный участок тканей. Часто возникает иррадиация болей по ветвям тройничного нерва и симпатических сплетений. В связи с болезненностью и нарастанием воспаления появляются симптомы нарушения функций жевания, глотания, речи, а иногда и дыхания.
При некоторых локализациях процесса существенно нарушается глотание, а, следовательно, и питание больного. При других локализациях возникают более или менее значительные ограничения движений челюсти. Сочетание этих симптомов часто может явиться дифференциально-диагностическим признаком при некоторых локализациях флегмон, облегчающим их топическую диагностику.
Воспалительная гиперемия, появляющаяся на коже или слизистой оболочке, не всегда возникает в начале заболевания, чаще это признак более поздних стадий воспаления, начинающегося нагноения. Раньше и чаще она появляется при поверхностных локализациях флегмон в подчелюстном треугольнике, в подподбородочной области, на щеке.
При глубоких флегмонах (крыловидно-челюстном, парафарингеальном пространстве) в начальных стадиях воспалительная гиперемия на коже не появляется, а если и появляется, то в далеко зашедших стадиях болезни. При этих локализациях флегмон следует искать на слизистой оболочке полости рта или зева.
При наружном осмотре лица опухоль также не определяется при всех локализациях флегмон. Так, при глубоких флегмонах боковой области лица опухоль и даже отек на наружных поверхностях лица могут долго не появляться. Этот признак скорее можно заметить при осмотре полости рта, зева, а иногда только путем исследования пальнем, сравнивая данные пальпации со здоровой стороной.
Образование гнойника, скопление экссудата в замкнутой полости проявляются еще одним симптомом — флюктуацией жидкости. Следует отличать ложную флюктуацию, которая возникает при отеке тканей, от истинной, появляющейся при скоплении гнойного экссудата в замкнутой полости. Симптом истинной флюктуации определяют таким образом: указательный палец одной руки ставят неподвижно на край инфильтрата, пальцем другой руки производят толчкообразное давление на противоположной стороне инфильтрата. При наличии жидкости и тканях неподвижный палец ощущает толчки, передающиеся через жил кость; но это ощущение может быть ложным. То же следует повторить н другом направлении, перпендикулярном первому. Ощущение толчков и при новом положении пальцев будет указывать на присутствие жидкости (гноя) в замкнутой полости. Симптом истинной флюктуации свидетельствует о необходимости разреза. При глубоких локализациях флег-мон отсутствие симптома флюктуации не является противопоказанием к разрезу.
При возникновении флегмоны в крыловидно-челюстном пространстве или в подвисочной ямке иногда появляется парестезия или анестезия кожи в области разветвления подбородочного нерва вследствие сдав ления нижнечелюстного нерва инфильтратом (симптом Венсана), который наиболее часто проявляется при переломах тела челюсти, вследствие повреждения нерва, при остеомиелитах (если воспалительный экссудат захватывает стенки челюстного канала).
Затруднение глотания — частый симптом при флегмонах языка, подъязычной области, дна полости рта, крыловидно-челюстного и парафарингеального пространства — может возникать из-за болезненности при попытках совершить глотательное движение, однако пища при некотором усилии может продвинуться через зев и глотку в пищевод. В других случаях вследствие отека или инфильтрата тканей зева и глотки возникает механическое препятствие прохождению пищи и даже жидкости в пищевод. Иногда жидкая пища может попадать в носоглотку и вытекать при глотании через нос. Это объясняется распространением отека и инфильтрата на мягкое небо, которое перестает исполнять роль клапана, разделяющего носоглотку и ротоглотку в момент продвижения пищи. Это явление следует отличать от пареза или паралича мышц мягкого неба, возникающего как осложнение дифтерии зева или других заболеваний нервной системы.
Контрактура жевательных мышц, ограничивающих подвижность нижней челюсти, возникает при вовлечении в воспалительный процесс жевательной, височной или медиальной крыловидной мышцы. В других случаях сведение возникает вследствие рефлекторного сокращения мыши в ответ на болевые ощущения, хотя сами мышцы еше не воспалены.
В редких случаях при распространенных флегмонах дна полости рта или языка больные жалуются на затруднение дыхания или ощущение недостатка воздуха. Такое состояние, вызванное механическими препятствиями поступлению воздуха в легкие и угрожающее асфиксией, наблюдается часто и обусловлено дислокацией и стенотической асфиксией. Оно возможно при тяжелейших флегмонах с обширным отеком и инфильтратом стенок зева, осложненных отеком слизистой надгортанника или гортани.
Таким образом, учитывая различную локализацию воспалительных процессов, можно использовать данную классификацию флегмон лица и шеи по топографо-анатомическому принципу с классификацией по признаку функциональных нарушений.
Для поверхностных абсцессов и флегмон челюстно-лицевой области наиболее характерны:
1 — припухлость тканей;
2 — покраснение кожи и слизистой оболочки над очагом воспаления;
3 — местное повышение температуры тканей.
В то же время, для глубоких абсцессов и флегмон челюстно-лицевой области наиболее характерны:
1 — боль;
2 — нарушение функции жевания, глотания и дыхания.
При флегмоне часто наблюдается поражение двух, трех и более анатомических областей, клетчаточных пространств, что делает клиническую картину заболевания более многообразной, а топическую диагностику — более сложной.
Основной принцип лечения воспалительных заболеваний лицевого отдела головы строится на основании общности биологических законов заживления ран — единства патогенеза раневого процесса (Н.Н. Бажанов, Д.И. Щербатюк, 1992).
Многовековая хирургическая практика выработала общее правило лечения любого гнойного процесса — вскрытие очага воспаления и его дренирование (Л.Е. Лундина, 1981; В.Г. Иващенко, В.А. Шевчук, 1990).
Полноценное дренирование уменьшает боль, способствует оттоку раневого отделяемого, улучшает местную микроциркуляцию, что, естественно благоприятно сказывается на процессах местного метаболизма, переходу раневого процесса в фазу регенерации, снижению интоксикации и внутритканевого давления, ограничению зоны некроза и созданию неблагоприятных условий для развития микрофлоры (Ю.И. Вернадский, 1983: А.Г. Шаргородский и др., 1985; Д.И. Щербатюк, 1986; Ш.Ю. Абдуллаев, 1988).
Таким образом, принцип «Ubi pus, ibi evacuo» при лечении больных с абсцессами и флегмонами лица реализуется:
I. Вскрытием гнойного очага путем послойного рассечения и расслоения тканей над ним.
II. Дренированием операционной раны с целью создания условий для эвакуации гнойного экссудата.
Инцизионно-дренажный способ лечения флегмон и абсцессов мягких тканей достаточно широко распространен до настоящего времени. Он предусматривает вскрытие гнойного очага и открытое ведение раны в послеоперационном периоде. Инцизионно-дренажный способ является классическим, в целом он определяет тактику в лечении острых гнойных заболеваний мягких тканей и гнойных ран.
Вскрытие гнойного очага осуществляется наружным доступом со стороны кожных покровов, либо внутриротовым доступом со стороны слизистой оболочки.
При выборе оперативного доступа необходимо соблюдать следующие требования:
1. Кратчайший путь к гнойному очагу.
2. Наименьшая вероятность повреждения органов и образований при рассечении тканей на пути к гнойному очагу.
3. Полноценное дренирование гнойного очага.
4. Получение оптимального косметического эффекта со стороны послеоперационной раны.
При операции вскрытия абсцесса (флегмоны) кожу, слизистую оболочку, фасциальные образования над гнойным очагом рассекают; мышцы отсекают, отслаивают от места прикрепления к кости височной, медиальной крыловидной и жевательной мышц (m. temporalis, т. pterygoideus mcdialis, т. masseter) или с помощью кровоостанавливающего зажима раздвигают мышечные волокна височной, челюстно-подъязычной и щечной мышц (m. temporalis, т. mylohyoideus, т. buccalis). Исключение составляет подкожная мышца шеи (m. platysma) и нередко челюстно-подъязычная мышца, волокна которых пересекают в поперечном направлении. что обеспечивает зияние раны и создает хорошие условия для оттока гнойного экссудата. Расположенную на пути к гнойному очагу рыхлую клетчатку, во избежание повреждения находящихся в ней сосудов, нервов, выводного потока слюнных желез, расслаивают и раздвигают кровоостанавливающим зажимом.
После вскрытия абсцесса и флегмоны струей раствора антисептика (натрия гипохлорита), вводимого в рану под давлением с помощью шприца, эвакуируют (вымывают) гнойный экссудат. Затем в рану вводят дренаж.
В клинической практике у больных с абсцессами и флегмонами лица чаще всего применяют дренирования гнойной раны:
— с помощью ленточных дренажей из перчаточной резины;
— с помощью углеродных адсорбентов, вводимых в рану в виде гранул. ваты, плетеных изделий из углеродного волокна;
— путем диализа раны;
— прерывистой или постоянной аспирацией экссудатов из раны с помощью электроотсоса, обеспечивающих создание постоянного вакуума в системе рана — дренаж.
При гнилостно-некротических флегмонах с целью снижения интоксикации организма производят некрэктомию — иссечение нежизнеспособных тканей. Для ускорения очищения раны от некротических тканей целесообразно местное применение левомиколя, натрия гипохлорита, а также воздействие на рану ультразвуком, магнитным полем, низкоэнергетического гелий неонового лазера.
Дренирование гнойной раны путем диализа, вакуумного отсасывания экссудата, применение натрия гипохлорита и др. показаны в первой стадии раневого процесса — в стадии гидратации и очищения раны. Появление в ране грануляционной ткани свидетельствует о наступлении второй стадии раневого процесса — стадии дегидратации. На этом этапе раневого процесса целесообразно использовать повязки (тампоны) с различными мазями, предупреждающими повреждение грануляционной ткани во время смены повязки, оказывающими положительное влияние на течение репаративного процесса. Для сокращения продолжительности реабилитационного периода и формирования более нежного рубца после очищения раны от нежизнеспособных тканей ее края могут быть сближены путем наложения так называемого вторичного шва.
Физиотерапия помогает ускорить ликвидацию остаточных явлений воспаления. снизить вероятность рецидива инфекционно-воспалительного процесса и возникновения такого осложнения, как актиномикоз.
Часто хирургам для сокращения сроков лечения послеоперационных ран больных с абсцессами и флегмонами челюстно-лицевых областей целесообразнее производить вторичную хирургическую обработку. Вторичная хирургическая обработка раны, в фазе воспаления, предусматривает в первую очередь ликвидацию всех нежизнеспособных тканей, устранение карманов, инородных тел, гематом. Она заканчивается вторичным ситуационным швом, создающим по возможности положение, при котором стенки раневого канала соприкасаются на всех уровнях. В более поздние сроки, в фазе регенерации, когда раневая поверхность очищена и выполнена грануляциями с образованием защитного грануляционного вала в околораневой зоне, вторичная хирургическая обработка может заключаться лишь в наложении вторичного ситуационного шва. Наконец, в третьей фазе раневого процесса при вторичной хирургической обработке раны иссекают рубцовую ткань и накладывают вторичный ситуационный шов, сближающий стенки и края раневого канала до соприкосновения. Таким образом, вторичная хирургическая обработка раны заканчивается наложением вторичного ситуационного шва. В дальнейшем при отсутствии осложнений и нового воспалительного процесса швы делают герметичными.
Исходя из данных анатомии ветвей лицевого нерва, разрезы на лице рекомендуется проводить, выбирая «нейтральные» пространства между ними.
Схема типичных разрезов на лице.
Различают два способа вскрытия флегмон челюстно-лицевой области: внеротовои и внутриротовой.
Вперотовой способ используется в тех случаях, когда операция со стороны полости рта не обеспечивает полноценного дренирования клетча-точного пространства или невозможна из-за сопутствующего тризма жевательной мускулатуры.
Внутриротовой способ используется редко.
Правила проведения типичных разрезов на лице.
1. Вначале рассекают кожу или слизистую оболочку, а затем фасциальные образования над гнойным очагом.
2. Отсекают мышцы от места прикрепления, за исключением подкожной мышцы шеи и челюстно-подъязычной мышцы, волокна которых пересекают в поперечном направлении, что обеспечивает получение эффекта зияния раны и создает хорошие условия для оттока гнойного содержимого.
3. Тупое продвижение к гнойному очагу (пальцевое или инструментальное).
При составлении статьи были использованы материалы книги: Сергиенко В.И. и др. «Оперативная хирургия абсцессов, флегмон головы и шеи», 2005г.
источник
Ланец И.В., врач-ординатор отделения челюстно-лицевой хирургии (гнойное) «УЗ 11-ая городская клиническая больница».
Удельный вес больных с гнойно-воспалительными процессами лица и шеи достигает 30-40% среди всех стоматологических пациентов, требующих стационарного специализированного лечения. Среди них одонтогенные абсцессы и флегмоны челюстно-лицевой области и шеивстречаются у 28-30% больных (в их структуре 70-79% приходится на долю абсцессов; 21-30% — на долю флегмон (в том числе 1-2% медиастинитов)).
Абсцесс – ограниченный в виде полости гнойный очаг, возникающий в результате гнойного расплавления тканей клетчаточного пространства, в том числе: подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани. Формирование абсцессов в челюстно-лицевой области и шее преимущественно происходит в окружающих челюсти мягких тканях. Отграниченость абсцесса связана с образованием вокругнего стенки из слоягрануляционной ткани, формирующейся в ответ на воспаление.
Флегмона – разлитое гнойное воспаление клетчаточного пространства (или нескольких клетчаточных пространств), с возможным вовлечением в процесс клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Ряд факторов имеет существенное значение для развития и характера течения гнойно- воспалительных процессов челюстно- лицевой области и шеи, которые также нужно учитывать в диагностике абсцессов и флегмон лица и шеи и для профилактики возможных более тяжелых осложнений:
— у 80 – 95 % всех больных с абсцессами и флегмонами челюстно-лицевой области источники инфекции имеют одонтогенную природу (т.е. входными воротами для инфекции в ткани служат зубы с очагами острой или хронической инфекции вокруг их корней в виде различных форм периодонтитов и их осложнений в виде периоститов и остеомиелитов челюстей);
— в силу таких особенностей причинной микрофлоры одонтогенные гнойно- воспалительные процессы могут протекать быстро с развитием тяжелых осложнений уже на 3- 5 сутки;
— топографо- анатомические особенности строения челюстно- лицевой области и шеи, наличие множества клетчаточных пространств, сообщающихся между собой фасциальными отрогами и сосудисто- нервными пучками, создают возможность для быстрого распространения гнойно- воспалительного процесса контактным путем; а наличие хорошо развитой сети лимфатических и кровеносных сосудов может привести к распространению инфекции по ним (вплоть до сепсиса);
— близкое расположение жизненно важных органов и систем организма (головной мозг, органы дыхания, зрения, слуха, речи, обоняния) может привести к их вовлечению в гнойно- воспалительный процесс, что усугубляет тяжесть болезни и реально может угрожать жизни пациентов;
— интенсивное кровоснабжение тканей челюстно- лицевой области и шеи при адекватно проводимом комплексном лечении позволяет создавать оптимальные условия для заживления раны после купирования острых явлений гнойно- воспалительного процесса и ускорить процесс реабилитации пациентов.
Для возникновения и дальнейшего развития одонтогенных абсцессов и флегмон челюстно- лицевой области и шеи необходимо сочетание местного и общего факторов.
Основным местным фактором является аэробная и анаэробная одонтогенная инфекция (см. табл.1, 2). Значительную роль при этом играют патогенные свойства самого микробного возбудителя, и чаще всего им являются гноеродные стрептококки или стафилококки.Одонтогенная инфекция, являясь по своей сущности представителем микрофлоры полости рта, в значительной степени адаптирована против защитных сил организма, что вызывает дополнительные сложности при лечении одонтогенных гнойно-воспалительных процессов.
Таблица 1. Частота встречаемости грам-положительных микроорганизмов, выделенных у больных с одонтогенными гнойно-воспалительными заболеваниями челюстно-лицевой области и шеи из очага воспаления.
(по данным Бондаровец А..А., Тесевич Л.И., 2008 г.)
| Возбудитель | Частота встречаемости микроорганизма |
| Staphylococcus aureus | 5% |
| Staphylococcus epidermidis | 24% |
| Streptococcus spp. | 21% |
| Staph. aur. + Staph. epid. | 1% |
| Staph. epid. + Str.spp. | 4% |
| Нормальная микрофлора полости рта | 8% |
| Гр(+) палочки | 2% |
| Staph. aur. + E. coli; Staph. aur. + бациллы; Staph. epid. + бациллы; Staph. epid. + Гр(+) палочки; Str.spp. + нейссерии ; Зеленящий стрептококк; Str. pneum.; Str. hemol. | 7% |
Таблица 2.Частота встречаемости грам-отрицательных микроорганизмов, выделенных у больных с одонтогенными гнойно-воспалительными заболеваниями челюстно-лицевой области и шеи из очага воспаления.
(по данным Бондаровец А..А., Тесевич Л.И., 2008 г.)
| Возбудитель | Частота встречаемости микроорганизма |
| Enterobacter aerogenes | 25% |
| Enterobactercloacae | 25% |
| Klebsiella pneumoniae | 50% |
В ткани вокруг корня зуба инфекция может попадать несколькими путями (рис.1).






Общими факторами являются: снижение иммунологических защитных реакций организма (клеточного и гуморального иммунитетов), расстройство регуляции центральной нервной системы, наличие сопутствующих заболеваний организма (сердечно-сосудистой системы, органов дыхания, эндокринных органов, печени и др.).
Все выше перечисленное определяет характер воспалительной реакции: нормальный, повышенный, пониженный.
При бурном развитии воспалительного процесса с распространением на окружающие ткани и сосудистый бассейн с образованием тромбозов, разлитых отеков, с вовлечением в процесс лимфатических сосудов, узлов и развитием не только обширной местной, но и тяжелой общей реакции организма – речь идет о повышенной реакции, когда, несмотря на своевременное и рационально проводимое лечение, может иметь место летальный исход.
У другой группы пациентов процесс развивается медленнее. При этом воспалительный инфильтрат вовлекает меньший объем тканей. Общая реакция организма выражается в незначительном повышении температуры, изменения состава периферической крови имеют адекватный характер. Такая нормальная реакция на гнойную одонтогенную инфекцию и местный гнойный процесс легче ликвидируется своевременно начатым и адекватно проводимым лечением.
У некоторых пациентов местное гнойное заболевание протекает при слабо выраженных местной и общей реакциях. Воспаление у таких больных ограничивается только локализованным абсцессом, отек окружающих тканей незначительный, лимфангоита, лимфаденита, тромбоза не наблюдается, температура повышается незначительно. Такие процессы со слабо выраженной местной и общей реакциями протекают по пониженному типу.
Гнойный флегманозный процесс может располагаться поверхностно в тканях и, распространяясь по подкожной клетчатке, может вызвать разлитую эпифасциальную флегмону с отслоением и деструкцией значительных участков кожных покровов лица или шеи. Вовлечение в гнойный процесс глубжележащих тканей на значительном протяжении приводит к формированию распространенной межмышечной флегмоны челюстно-лицевой области.
Результатом местной реакции макроорганизма на проникшие в него микроорганизмы является развитие защитных барьеров. Вначале формируется лейкоцитарный вал, отграничивающий очаг инфекции от окружающих тканей организма; такими же барьерами являются и лимфатические сосуды и лимфатические узлы. В процессе развития тканевой реакции вокруг гнойного очага и размножения клеток соединительной ткани образуется грануляционный вал, который надежно отграничивает гнойный очаг. При длительном существовании ограниченного гнойного процесса из окружающего его грануляционного вала образуется плотная соединительнотканная пиогенная оболочка, которая является барьером, ограничивающим дальнейшее распространение инфекции.
При наличии высокопатогенной инфекции и слабой реакции макроорганизма, защитные барьеры вступают в реакцию медленно, что может приводить к попаданию инфекции в кровеносное русло и развитию генерализации инфекции (сепсису).
Одновременно с местной реакцией на внедрившиеся микробы отмечается общая реакция организма, степень которой определяется рядом условий. Степень выраженности такой реакции зависит от количества бактериальных токсинов и продуктов распада тканей, проникших в организм из очага поражения, сопротивляемости организма. Развивающаяся интоксикация приводит к нарушению функции кроветворения в костном мозге, в результате чего наступают быстрая анемизация и значительное изменение состава белой крови. Основным отличием общей реакции организма на гнойный процесс от сепсиса является то, что все симптомы ее резко ослабевают или исчезают при проведении хирургической обработки гнойного очага и создании адекватного оттока для раневого отделяемого. При сепсисе симптомы воспалительной реакции после этого почти не изменяются. Определение степени общей реакции организма на местную гнойную одонтогенную инфекцию имеет существенное значение для правильной оценки состояния больного, возможного прогнозирования развития осложнений, составления плана комплексного лечения.
ДИАГНОСТИКА ОДОНТОГЕННЫХ АБСЦЕССОВ И ФЛЕГМОН ЛИЦА И ШЕИ.
Для диагностики гнойно-воспалительных процессов челюстно-лицевой локализации врач хирург-стоматолог или челюстно-лицевой хирург должен:
1. Провести обследование пациента:
А. Уточнить жалобы: общая слабость, вялость, сонливость, головная боль, нарушение сна, плохой аппетит, наличие функциональных нарушений со стороны органов и систем челюстно-лицевой области и их связь с динамикой воспалительного процесса челюстно-лицевой локализации. Уточнить наличие жалоб, связанных с органами дыхания, головного мозга, сердца, слуха, зрения, печени, почек, поджелудочной железы, селезенки и их связь с воспалительным процессом.
Б. Собрать анамнез воспалительного заболевания: появление первых признаков, развитие настоящего заболевания с акцентом на выявление осложнений, затяжного течения и характера температурной реакции организма, проводимое лечение и его эффект, возможный прием иммуномодуляторов и их эффективность.
В. Собрать анамнез жизни с уточнением перенесенных и сопутствующих хронических заболеваний легких, верхних дыхательных путей, печени, почек, рецидивирующих форм гнойно-воспалительных, вирусных заболеваний и микозов (особенно в полости рта), длительного субфибрилитета неясной этиологии, лимфоаденопатий, проведения курсов R-терапии и химиотерапии, наличия опухолевых процессов, перенесенных ранее оперативных вмешательств и характер послеоперационного заживления ран, наличия ранее перенесенных воспалительных заболевания челюстно-лицевой области и их осложнений, аллергологический статус, применение иммунодепрессантов и глюкокортикоидов в лечебных целях.
Г. Выяснить характер работы и профессиональные вредности, связанные с действием химикатов и канцерогенов, облучением, тяжелые травмы и ожоги.
Д. Выявить общие и местные проявления воспаления, провести обследование органов и систем организма пациента. При необходимости привлекать для консультации врачей других специальностей при наличии у больного сопутствующих заболеваний других органов и систем: невропатолога, окулиста, оториноларинголога, терапевта, кардиолога, эндокринолога, гематолога и др.
Выявлять несоответствия характера, локализации, тяжести воспалительного процесса с характером клинико-лабораторных проявлений в организме пациента. На основании полученных данных провести дифференциальную диагностику гнойно-воспалительных заболеваний смежных областей.
Дополнительные методы обследования: общие анализы крови, мочи, рентгенография (производство обзорных рентгенограмм нижней или верхней челюсти и придаточных пазух носа, дентальных рентгенограмм, по показаниям рентгенокомпъютерная томография), УЗИ –диагностика; исследование гнойного экссудата на микрофлору и ее чувствительность к антибиотикам. По показаниям проводятся: биохимические анализы крови, определение кислотно-щелочного состава крови, лабораторно-иммунологическую оценку иммунного статуса пациентов.
Рентгенографическое исследование помогает уточнить одонтогенную причину развития гнойного процесса (выявляет зубы с очагами периодонтитов) (см. рис. 2).
Рис. 2. Хронические формы периодонтитов зубов: фиброзная, гранулирующая и гранулематозная соответственно.
Все одонтогенные абсцессы и флегмоны лица и шеи по локализации подразделяют на: расположенные в околочелюстных тканях верхней челюсти или нижней челюсти; языка; шеи (см. рис. 3, табл.3 и 4).






Таблица 3. Клинико-анатомическая характеристика абсцессов и флегмон околочелюстных тканей области верхней челюсти
| Локализация | Основные источники и пути распространения инфекции | Жалобы больного | Местные признаки проявления заболевания | Пути дальнейшего распространения инфекции |
| Абсцесс и флегмона подглазничной области | очаги одонтогенной инфекции в области 15, 14, 13, 12, 22, 23, 24, 25 зубов, инфекционно-воспали-тельные поражения, инфицированные раны кожи подглазничной области, по протяжению (из щечной области, бокового отдела носа). | сильная, пульсирующая боль в подглазничной области, иррадиирующая в глаз, зубы верхней челюсти. | резко выраженная асимметрия лица за счет инфильтрации тканей подглазничной области, отека век. Носогубная складка сглажена. Кожа над инфильтратом гиперемирована, напряжена. Пальпация болезненна, может определяться флюктуация. Переходная складка свода преддверия рта сглажена, слизистая оболочка гиперемирована | щечная, скуловая области, подвисочная ямка, глазница. В случае распространения в полость черепа–тромбоз пещеристого синуса, менингит, энцефалит |
| Абсцесс и флегмона скуловой области | очаги одонтогенной инфекции в области 16, 15, 14, 24, 25, 26 зубов, инфекционно-воспалительные поражения кожи, инфицированные раны скуловой области. Вторичные поражения в результате распространения инфекционно- воспалительного процесса из соседних областей: подглазничной, щечной, околоушной, околоушно-жеватель-ной. | боли в скуловой области | асимметрия лица за счет инфильтрации тканей скуловой области. Кожа над инфильтратом напряжена, гиперемирована, пальпация болезненна, может определяться флюктуация, а при распространении процесса на передний отдел жевательной мышцы – ограничение открывания рта. | подглазничная, щечная, околоушно-жевательная, височная области, глазница. |
| Абсцесс и флегмона глазницы | очаги одонтогенной инфекции в области 15, 14, 13, 23, 24, 25 зубов, инфекционно-воспалительные поражения кожи век, распространение инфекционного процесса по протяжению из верхнечелюстного синуса, подглазничной, скуловой областей, подвисочной и крылонебной ямок. | Головная боль, боль в глубине глазницы, усиливающаяся при давлении на глазное яблоко. | выраженный отек век и конъюнктивы (хемоз), экзофтальм, ограничение подвижности глазного яблока, диплопия. | венозные синусы твердой мозговой оболочки, оболочки головного мозга, головной мозг, подвисочная, крылонебная ямки |
| Абсцесс и флегмона щечной области | очаги одонтогенной инфекции в области 18, 17, 16, 15, 14, 24, 25, 26, 27, 28, 38, 37, 36, 35, 34, 44,45, 46, 47, 48 зубов, инфекционно-воспали-тельные поражения кожи, слизистой оболочки щеки, выводного протока околоушной слюнной железы, распространение по протяжению из подглазничной, скуловой и околоушно-жевательной областей. | боль в щечной области умеренной интенсивности, усиливающаяся при открывании рта, жевании | Поверхностное клетчаточное пространство (между кожей и щечной мышцей): резко выраженная асимметрия лица за счет воспалительного инфильтрата тканей щеки. Кожа напряжена, гиперемирована, пальпация болезненна, флюктуация. Глубокое клетчаточное пространство (между слизистой оболочкой и щечной мышцей): асимметрия лица за счет припухлости щеки. Кожа физиологической окраски. Со стороны полости рта- слизистая оболочка щеки напряжена, гиперемирована. Пальпация болезненна, флюктуация, возможно ограничение в открывании рта. | околоушно-жевательная, поднижнечелюстная, подглазничная, скуловая области, |
| Абсцесс и флегмона подвисочной ямки | очаги одонтогенной инфекции в области 18, 17, 27, 28, инфицирование во время проведения туберальной анестезии, вторичное поражение в результате распространения инфекции по протяжению из крыловидно-нижнечелюстного пространства, из височной, щечной, околоушно-жевательной областей. | наболь в глубине бокового отдела головы с широкой зоной иррадиации в височную область, глаз, зубы верхней челюсти. | В полости рта сглаженность заднего отдела свода преддверия полости рта, гиперемия слизистой оболочки. Пальпируется болезненный инфильтрат за бугром верхней челюсти. Открывание рта умеренно ограниченно. | височная, околоушно-жевательная области, крыловидно-нижнече-люстное и окологлоточное пространства, глазница, основание черепа. |
| Абсцесс и флегмона височной области | гнойно-воспали-тельные заболевания кожи, инфицированные раны, гематомы височной области, флегмоны смежных областей: подвисочной, скуловой, лобной, околоушно-жевательной. | на боль пульсирующего характера в височной области. | асимметрия лица за счет припухлости тканей височной области, гиперемия кожных покровов, болезненность при пальпации. При локализации процесса в подкожно-жировой клетчатке воспалительный инфильтрат часто не имеет четких границ и может распространяться в соседние анатомические области (лобную, околоушно-жевательную, скуловую, окологлазничную область), тогда как воспалительный инфильтрат при абсцессе, флегмоне подапоневротического, подмышечного клетчаточного пространства вверху строго ограничен пределами височной области- линией прикрепления височного апоневроза. При абсцессе межапоневротического пространства воспалительный инфильтрат занимает нижний отдел височной области и имеет четко очерченную границу по скуловой дуге, наблюдается ограничение в открывании рта. | подвисочная, лобная, околоушно-жевательная области, глазница, твердая мозговая оболочка и ее синусы. |
| Флегмона крыловидно-небной ямки | очаги одонтогенной инфекции в области 18, 17, 16, 26, 27, 28 зубов, контактным путем из подвисочной и крылонебной ямок. | боль в области верхней челюсти с иррадиацией в глаз, висок, головная боль. | припухлость тканей, инфильтрация и болезненность в нижнем отделе височной области, открывание рта ограниченно, гиперемия слизистой оболочки верхнего свода преддверия полости рта, отечность, инфильтрация. | глазница, полость черепа. |
Таблица 4. Клинико-анатомическая характеристика абсцессов и флегмон околочелюстных тканей области нижней челюсти
| Локализация | Основные источники и пути инфицирования | Местные признаки болезни | Функциональные нарушения | Пути дальнейшего распространения инфекции |
| Абсцесс и флегмона околоушно- жевательной области | Очаги одонтогенной инфекции в области верхних моляров и нижних третьих моляров, инфекционно-воспалительные поражения, инфицированные раны кожи околоушно-жевательной области. Вторичное поражение в результате распространения инфекции по протяжению из щечной, височной областей, подвисочной ямки, околоушной слюнной железы, а также лимфогенным путем. | При поверхностной локализации процесса резко выраженная припухлость тканей околоушно-жевательной области. При глубокой – умеренная припухлость тканей. | Затрудненное жевание, ограничение открывания рта. | Позадичелюстная, поднижнечелюстная, щечная, скуловая и височная области, окологлоточное пространство. |
| Абсцесс и флегмона позадичелюстной области | Вторичное поражение в результате распространения инфекции из околоушно-жевательной, поднижнечелюстной областей, крыловидно-жевательного пространства. | Выраженная припухлость тканей позадичелюстной области, мочка уха на стороне поражения приподнята | Затрудненное жевание и глотание из-за боли, воспалительная контрактура челюстей | Поднижнечелюстная область, окологлоточное пространство, влагалище сосудисто-нервного пучка шеи |
| Абсцесс и флегмона крыловидно-нижнечелюстного пространства | Воспалительные процессы в области 48, 47,46,38,37,36 зубов, реже в области 16,17,18, 26,27,28 зубов, иногда гнойный процесс распространяется из подъязычной области, поднижнечелюстного треугольника, дна полости рта, околоушно-жевательной области, инфицирование во время проведения анестезии | Гиперемия и отек слизистой оболочки в области крыловидно-нижнечелюстной складки, небно-язычной дужки зева, реже распространение инфильтрации на слизистую оболочку боковой стенки глотки и дистальный отдел подъязычной области, регионарный лимфаденит | Ограниченное открывание рта, нарушение акта глотания из-за боли | Окологлоточное, позадичелюстное пространство, щечная, поднижнечелюстная области, подвисочная и височная ямки |
| Абсцесс и флегмона поднижнечелюстной области | 44 – 47 , 34 – 37 зубы, по протяжению вторичное поражение в результате распространения инфекции из подъязычной и подбородочной областей, крыловидно-нижнечелюстного пространства, лимфогенным путем | Инфильтрация тканей в поднижнечелюстной области | Воспалительная контрактура I степени | В подъязычную, подподбородочную области, в окологлоточное пространство (возможно в заднее средостение), в позадичелюстную ямку, в фасциальное влагалище сосудисто-нервного пучка шеи (возможно в переднее средостение), глубокие зоны бокового отдела лица |
| Флегмона дна полости рта | Очаги одонтогенной инфекции в области зубов нижней челюсти, инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки полости рта, кожных покровов над- и подъязычного отделов шеи. Часто инфекция проникает лимфогенным путем. | Лицо одутловатое. Плотный разлитой болезненный инфильтрат в обоих поднижнечелюстных областях и подподбородоч-ном треугольнике. При вовлечении в процесс крыловидно-нижнечелюстных пространств ограничение открывания рта, рот полуоткрыт. Язык увеличен в размерах, приподнят к небу, сухой и покрыт грязно-коричневым налетом. Подъязычные складки инфиль-трированы, выбухают выше коро-нок зубов. Бахромчатые складки отечны, часто покрыты фибринозным налетом, видны отпечатки зубов. | Ограничение открывания рта, затруднение дыхания и речи, невозможность глотания, вынужденное сидячее положение. | Клетчаточное пространство корня языка, поднижнечелюстные области. |
| Абсцесс и флегмона подбородочной области. | Очаги одонтогенной инфекции в области 43, 42, 41, 31, 32, 33 зубов, гнойно-воспалительные заболевания кожи (фолликулит, фурункул, карбункул), инфицированные раны, гематомы, вторичное поражение в результате распространения инфекционно-воспалительного процесса из смежных областей (нижней губы, подподбородочной области). | Припухлость тканей подбородочной области, гиперемия кожных покровов, инфильтрат | Затрудненное жевание и глотание из-за боли | По протяжению на смежные анатомические области: на подподбородочную, щечную, на нижнююю губу. |
| Абсцесс и флегмона поджевательного пространства | Очаги одонтогенной инфекции в области 48, 47, 46, 36, 37, 38 зубов, вторичное поражение в результате распространения инфекции по протяжению из щечной, подвисочной областей, околоушной слюнной железы. | Умеренная асимметрия лица за счет большего контурирования жевательной мышцы и коллатерального отека мягких тканей. Кожные покровы нормальной окраски. Глубокая пальпация жевательной мышцы снаружи и со стороны преддверия полости рта вызывает боль. | Резкое ограничение открывания рта, исключающее возможность жевания. | Щечная, околоушная, подвисочная области, подкожная клетчатка околоушно-жевательной области, ветвь нижней челюсти |
| Абсцесс и флегмона окологлоточного пространства | Небные миндалины по протяжению. Ранения стенки глотки. Вторичное поражение в результате распространения инфекции из крыловидно-челюстного пространства, подчелюстной и околоушно-жевательной области. | Умеренно выраженная припухлость тканей верхнезаднего отдела поднижнечелюстной области. Кожные покровы обычной окраски. При глубокой пальпации под углом нижней челюсти определяется инфильтрат. Боковая стенка глотки смещена к средней линии, покрывающая ее слизистая оболочка гиперемирована. | Боль при глотании, резко затрудняющая или исключающая прием пищи, жидкости, проглатывание слюны. | Во влагалище основного сосудисто-нервного пучка шеи и далее по периваскулярной клетчатке в переднее средостение; вдоль боковой и задней стенок глотки в заднее средостение; в подъязычную и поднижнечелюстную области. |
| Абсцесс и флегмона подподбородочной области | 33, 32, 31, 41, 42, 43 зубы, вторичное распространение из поднижнечелюстной области, подъязычной области. | Выраженная припухлость тканей и гиперемия кожи подподбородочной области. | Затруднение жевания и глотания из-за боли. | В подъязычную и поднижнечелюстную области, корень языка, на переднюю поверхность шеи |
| Абсцесс и флегмона корня языка | Зубы нижней челюсти. Вторичное поражение в результате распространения инфекции из окологлоточного пространства, подъязычной и подподбородочной области. | Умеренная припухлость тканей подподбородочной области. выраженная припухлость тканей подъязычной области, увеличение объема и приподнятость языка. Слизистая языка и подъязычной области гиперемирована. | Резкое нарушение жевания и глотания из-за боли. Возможно нарушение дыхания. | В подподбородочную область, окологлоточное пространство, на ткани дна полости рта и шеи. |
При этом необходимо обращать внимание на возможную связь между проявлением воспалительного процесса и возможным причинным зубом: наличие предшествующих болей в зубе, болезненное накусывание на него, появление свищей на десне или гноетечение из зубодесневого кармана, наличие травмы (особенно когда надо дифференцировать одонтогенную и неодонтогенную причину процесса).
При наличии сопутствующих хронических заболеваний органов и систем организма необходимо проводить контроль за их состоянием, т.к. при гнойно-воспалительных процессах челюстно-лицевой области и шеи имеет место синдром взаимного отягощения (на фоне сопутствующих общесоматических заболеваний – гнойно-воспалительные процессы протекают более тяжело и могут вызывать декомпенсацию функций больных органов).
ЛЕЧЕНИЕ ОДОНТОГЕННЫХ АБСЦЕССОВ И ФЛЕГМОН ЛИЦА И ШЕИ.
Лечение одонтогенных абсцессов и флегмончелюстно-лицевой области и шеи проводится в специализированных отделениях гнойной челюстно-лицевой хирургии в как можно более ранние сроки от момента заболевания и его выявления. Оно должно быть комплексным и включает в себя хирургические и медикаментозные методы лечения.
В отношении очага гнойного воспаления челюстно-лицевой области или шеи применяется его хирургическая обработка, которая включает в себя ряд этапов (см рис. 4- 13).
Выбор адекватного обезболивания (от местного (инфильтрационное, проводниковое) до общего (внутривенного, интубационного наркоза)), который зависит от распространенности процесса и состояния организма, нередко приходиться накладывать превентивную трахеостому, чтобы обеспечить наркоз и снизить риск послеоперационных осложнений.
Разрезы проводятся с учетом анатомии области (для каждого клетчаточного пространства в челюстно-лицевой области и на шее определен свой оперативный доступ), распространенности гнойного процесса и эстетических особенностей лица. Разрезы на лице и шее должны быть настолько большими, насколько это необходимо (так как речь идет о спасении жизни пациента), и настолько малыми, насколько это возможно (с учетом эстетических функций лица человека). При этом необходимо учитывать ход сосудов, нервов и протоков больших слюнных желез. Разрезы (по возможности) должны приближаться к естественным складкам кожи, но при этом должны обеспечивать адекватный отток гноя из очага воспаления.Применяются как внутриротовые (при некоторых абсцессах), так и внеротовые разрезы (при поверхностных абсцессах и при флегмонах).В дальнейшем ткани раздвигаются тупо с использованием специальных инструментов.
ревизию гнойного очага мануально или с помощью специального инструмента, чтобы убедиться, что гнойник вскрыт и опорожнен полностью и нет затеков гноя.
Раны промывают растворами водных антисептиков и дренируют их. Обеспечение хорошего дренирования гнойного очага создает благоприятные условия для быстрой эвакуации гнойного содержимого и профилактики дальнейшего распространения инфекции. Для этого используются активные или пассивные методы дренирования.
Операция хирургической обработки гнойного очага с использованием внеротового оперативного доступа завершается наложением асептичесекой марлевой повязки с бинтовой или лейкопластырной фиксацией.
В последующем осуществляют ежедневные перевязки (при необходимости 2-3 раза в сутки) пациента с промыванием ран водными растворами антисептиков. По показаниям проводится и постоянное промывание гнойных очагов антисептиками с использованием специальной методики диализа гнойных ран. После купирования острых воспалительных явлений в ране и прекращении гноевыделения из них, на раны накладывают мазевые повязки, обеспечивающие заживление ран. При необходимости, на этой стадии возможно наложение вторичных швов, которые позволяют ускорить процесс заживления раны.
В случаях разлитой одонтогенной флегмоны (особенно у больных с ослабленными защитными силами организма или с сопутствующим тяжелым общесоматическим заболеванием) для спасения жизни хирургическую обработку гнойного очага иногда приходится проводить повторно из-за дальнейшего распространения инфекции на другие клетчаточные пространства лица или шеи.
Дата добавления: 2017-01-28 ; просмотров: 1701 | Нарушение авторских прав
источник