Классификация флегмон шеи по В.И. Стручкову ( 1984 г.) в зависимости от локализации гнойного процесса и глубины поражения.
По локализации гнойного процесса (скопления гноя): 1) в подбородочной области;
2) в подчелюстной области; 3) поверхностно по переднему и заднему краям грудино-ключично-сосцевидной мышцы; 4) по длине этой мышцы в ее окружности в пространстве между поверхностной и глубокой пластинами второй шейной фасции; 5) у внутреннего края грудино-ключично-сосцевидной мышцы; 6) поверхностно без определенной локализации в области передней и боковой поверхности шеи под поверхностной мышцей шеи; 7) над рукояткой грудины – в виде треугольника; 8) впереди трахеи (возможно распространение гнойника в переднее средостение); 9) позади трахеи и пищевода (возможно распространение гнойника вниз – в заднее средостение и вверх – в заглоточное пространство; 10) в боковом шейном треугольнике, ограниченном краями грудино-ключично-сосцевидной и трапециевидной мышц и ключицей, эти скопления являются обычно затеками из глубоких аденофлегмон, расположенных под нижним концом грудино-ключично-сосцевидной мыщцы; 11) в области передней поверхности шеи соответственно расположению щитовидной железы при тиреоидитах, струмитах; 12) в области боковой поверхности шеи – при нагноении бронхогенных кист; 13) глубокие флегмоны между затылочными мышцами в области задней поверхности шеи (возникают как следствие остеомиелита шейных позвонков или затылочной кости).
Классификация абсцессов и флегмон челюстно-лицевой области и шеи в зависимости от источника инфекции ( Ю.И. Бернадский, 1985):
1) одонтогенные – причиной возникновения являются гангренозные зубы и их корни;
2) интраоссальные – возникают вследствие периоститов, остеомиелитов, затрудненного прорезывания зубов мудрости, гаймориотов, кист и др.;
3) гингивальные – возникают вследствие пародонтитов, гингивитов;
4) муко—стоматогенные – возникают вследствие стоматитов, глосситов;
5) саливаторные – возникают вследствие сиалодохитов, сиалоаденитов;
Топографо-анатомическая классификация одонтогенных абсцессов и флегмон челюстно-лицевой области и шеи ( Г.А. Васильев, Т.П. Робустова, 1981):
1) околочелюстные абсцессы и флегмоны:
— в тканях, прилежащих к нижней челюсти, — поверхностные ( поднижнечелюстная, подбородочная, околоушно-жевательная области) и глубокие ( крыловидно-нижнечелюстное и окологлоточное пространства, подъязычная область, дно полости рта);
— в тканях, прилегающих к верхней челюсти – поверхностные ( подглазничная и щечная области) и глубокие ( подвисочная и крылонебная ямки);
2) абсцессы и флегмоны соседних с околочелюстными тканями областей, куда гнойный процесс распространяется по протяжению (скуловая и височная области, глазница, позадичелюстная область, шея), абсцессы и флегмоны языка.
Классификация флегмон челюстно-лицевой области и шеи по тяжести течения и распространенности процесса:
1. 1-я группа (легкая степень тяжести) – флегмоны локализуются в одной анатомической области;
2. 2-я группа (средняя степень тяжести) – флегмоны локализуются в двух и более анатомических областях;
3. 3-я группа (тяжелое течение) – флегмоны локализуются в мягких тканях дна полости рта, шеи, половины лица, а также сочетание флегмон височной области, подвисочной и крылонебной ямок.
Клиническая симптоматика и диагноз. Клиническая симптоматика и диагноз флегмон шеи зависят от локализации и распространения процесса. Клинические проявления подразделяются на местные и общие. К местным проявлениям при поверхностной флегмоне относятся : припухлость мягких тканей, гиперемия кожных покровов; разлитой, плотный и болезненный инфильтрат; в дальнейшем развивается флюктуация.
При глубокой подчелюстной флегмоне ( флегмона дна полости рта, ангина Людвига) заболевание начинается бурно, с выраженным диффузным отеком дна полости рта и подчелюстной области, выраженными признаками общего воспаления, резкой болезненностью, усиливающейся при жевании и глотании, отмечается слюнотечение, тризм мускулатуры, затрудненное дыхание. Глубокие флегмоны шеи с небольшим количеством мутного экссудата опасны в отличие от обширных осумкованных поверхностных гнойников. Поэтому большую роль в постановке диагноза глубокой флегмоны играют следующие косвенные симптомы: коллатеральный отек, болезненное ограничение движений мышц, вынужденное положение шеи и др. Припухания и покраснения при глубоких флегмонах не следует ожидать. Иррадиирующие боли носят неврологический характер. Важным симптомом при глубоких флегмонах шеи является болезненная спастическая кривошея.
При аденофлегмоне развитие воспалительного процесса происходит медленнее и характеризуется нарастанием инфильтрации тканей и образованием гнойного экссудата. Если возникновению воспалительного процесса предшествует предварительная микробная сенсибилизация организма к стафилококку, стрептококку, кишечной палочке и другим микроорганизмам, то развитие аденофлегмоны происходит в более сжатые сроки и характеризуется агрессивностью течения, что усложняет проведение дифференциальной диагностики аденофлегмоны с одонтогенной флегмоной.
К общим проявлениям флегмоны шеи относятся: выраженная интоксикация организма; в анализах крови – лейкоцитоз, нейтрофильный сдвиг влево, эозинопения (анэозинофилия), высокие показатели СОЭ (до 55 мм\ч), анемия, которая не связана с дефицитом железа сыворотки крови ( снижение количества эритроцитов и концентрации гемоглобина обусловлено угнетением скорости эритропоэза в условиях интоксикации) и др.
При флегмонах шеи, расположенных под мышцей вдоль сосудисто-нервного пучка, характерно, что больные избегают малейших движений головой и держат ее слегка повернутой и наклоненной в больную сторону. В результате этого уменьшается давление на расположенный под мышцей воспалительный инфильтрат.
Клинические проявления заболеваний, вызванных анаэробной инфекцией, отличаются тяжелым течением и отсутствием положительной динамики процесса даже при достаточном дренировании воспалительного очага. Симптомы интоксикации быстро нарастают, у больных появляется тахикардия, развиваются расстройства микроциркуляции. К общим проявлениям инфекции, вызванной аспорогенными анаэробами, относятся: субъиктеричность склер, желтушность кожных покровов, анемия, значительный лейкоцитоз, высокая СОЭ. Признаками участия в инфекционном процессе анаэробов можно считать неприятный запах экссудата, обилие некротизированных тканей в гнойных очагах, грязно-серый цвет гнойного содержимого с наличием в нем капелек жира. Размножение бактериоидов сопровождается выделением газов, которые способствуют более легкому проникновению бактерий за пределы воспалительного очага. Увеличение давления в тканях патологического очага еще больше нарушает кровообращение, способствуя гипоксии и размножению анаэробных микроорганизмов. После проведения операции из раны отделяется небольшое количество зловонного ихорозного гноя. Мышцы имеют вид вареного мяса. При участии в гнойно-воспалительном процессе бактериоидов вида меланиногеникус отделяемое из ран темного или бурого оттенка. Применение антибактериальных препаратов малоэффективно.
Гнойное расплавление, наступающее при дальнейшем прогрессировании процесса, сопровождается изменением конфигурации воспалительного инфильтрата, то контуры его сглаживаются и становятся более расплывчатыми. С выходом гнойника за пределы лимфатических узлов дальнейшее распространение определяется границами соответствующего вместилища клетчатки, а также соседними вместилищами, с которыми оно сообщается. Если гнойник располагается в клетчатке, окружающей влагалище сонной артерии и яремной вены, он сравнительно быстро распространяется вдоль сосудов, особенно при наличии вирулентной инфекции. Примером этого может служить острогнойный процесс, источником которого являются кариозные зубы. В этих случаях первоначально также поражается верхняя группа шейных лимфатических узлов, расположенных под верхним концом грудино-ключично-сосцевидной мышцы на яремной вене. Отсюда после расплавления лимфатических сосудов гнойник распространяется в клетчатку сосудистого влагалища и далее в подключичную и подмышечную ямки.
При септическом характере процесса характерны: очень большой размер воспалительной опухоли, занимающий всю половину шеи и выходящий внизу далеко за пределы грудино-ключично- сосцевидной мышцы; и более быстрое развитие воспалительного процесса.
Опасным осложнением анаэробной инфекции является септический шок, который обуславливает крайне высокую (50- 70%) летальность ( Ю.Г. Шапошников, 1984 ) и характеризуется развитием септических флеботромбозов не только вблизи очага инфекции, но и в отдаленных местах – легких, мозге, печени, суставах и других областях.
Особенности течения флегмон у детей. У детей чаще развиваются аденофлегмоны и реже – одонтогенные флегмоны. В некоторых случаях флегмоны развиваются на фоне простудных заболеваний и острых отитов. Клиническое течение флегмон у детей обусловлено особенностями формирования зубочелюстной системы. Несовершенство иммунной системы у детей раннего возраста способствует более агрессивному течению воспалительного процесса.
При ретрофарингеальных абсцессах (особенно у детей) появляются затруднения дыхания и иногда наступает асфиксия.
Особенности течения флегмон у лиц пожилого и старческого возраста схожи с таковыми у лиц молодого возраста, но у стариков флегмоны развиваются значительно позже начала предшествующего заболевания, а расплавление воспалительных инфильтратов происходит медленнее. Возможность их самостоятельного рассасывания практически исключена, поэтому выжидательная тактика не оправдана. Аденофлегмоны у стариков – редкое осоложнение. Как правило, они схожи с осумкованными абсцессами. При вскрытии таких флегмон необходимо удалить гнойно-расплавленную лимфоидную ткань узла.
Флегмоны шеи сопровождаются общими септическими явлениями. Но опасность возможна не только при осложнениях общего характера. Существует и опасность проникания острого гнойного процесса и в глубину, особенно после некротического процесса расплавления фасциальной ткани и проникновение инфекции в грудную полость (в переднее или заднее средостения).
Дата добавления: 2015-12-08 ; просмотров: 2577 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Частое развитие абсцессов, флегмон в области головы и шеи обусловлено высокой распространенностью хронической очаговой одонтогенной, тонзиллогенной инфекции, а также инфекционно-воспалительных поражений кожи и слизистой оболочки полости рта. Систематизация таких абсцессов и флегмон основана на учете данных о локализации инфекционно-воспалительного процесса в тех или иных анатомических отделах, зонах, областях, пространствах головы и шеи. Так, на своде мозгового отдела головы выделяют срединную лобно-теменно-затылочную область (regio fronto-parietoroccipitalis) и боковые височные области (regio remporalis) (рис. 1).
Рис. 1. Топографоанатомическос деление головы и шеи.
I — область свода черепа: 1 — лобно-теменно-затылочная область (regio fronto-parietooccipitalis), 2 — височная область (regio temporalis);
II — область лица: 1 — передняя область (regio facialis anterior), 2 — боковая область (regio facialis lateralis);
III — надподъязычная часть шеи (regio suprahyoidea): 1 — подподбородочная область (regio submentalis), 2 — поднижнечелюстная область (regio submandibularis);
IV — подподъязычная часть шеи (regio infrahyoidea): I — передняя область, 2 — боковая область, 3 — задняя область

В каждом из перечисленных отделов головы и шеи выделяют анатомические, области, пространства, в клетчатке которых может возникать гнойное разлитое (флегмона) или гнойное ограниченное (абсцесс) воспаление (рис. 2).
Рис. 2. Тогюграфоанатомические области головы и шеи: 1 — regio frontalis, 2 — regio temporalis, 3 — regio parietalis, 4 — regio occipitalis, 5 — regio orbitalis, 6 — regio infraorbitalis, 7 — regio nasaiis, 8 — regio oralis, 9 — regio mentalis, 10 — regio zygonwtica, 11 — regio buccalis, 12 — regio parotideomasseterica, 13 — regio submentalis, 14 — regio submandibularis, 15 — trigonum omotracheate, 16 — trigonum caroticum, 17 -.regio m. sternocleidomastoidei, 18 — trigonum colli laterals (trigonum omoclaviculare et trigonum omotrapezoideum), 19 – regionuchae
Клиника, диагностика, прогноз и выбор оперативного доступа во многом зависят от глубины расположения гнойно-воспалительного очага. Поэтому в боковом отделе лицевой, части головы различают поверхностную и глубокую области (рис. 3). В поверхностную область переднего (срединного) отдела лица входят анатомические области и структурные образования, расположенные кнаружи (кпереди) от костей лицевого скелета с покрывающей их надкостницей (области век, наружного носа, губ, подбородка).
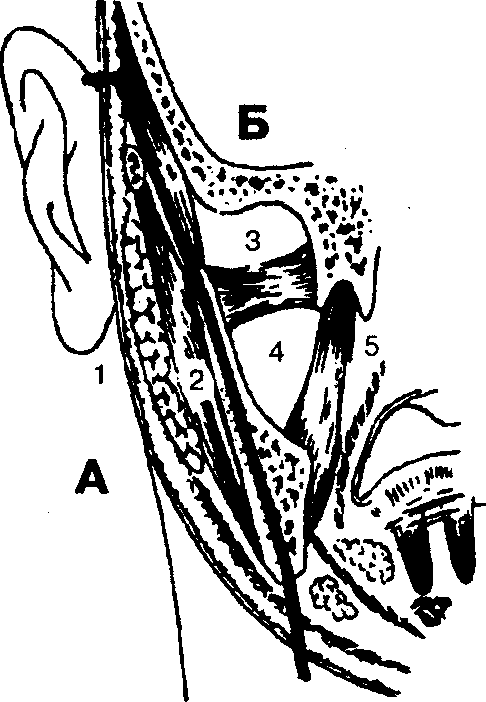
В поверхностную область бокового отдела лица входят анатомические области и пространства, расположенные кнаружи (латерально) от ветви нижней челюсти (ramus mandibulae), а в глубокую — анатомические области и пространства, расположенные кнутри (медиально) от ветви челюсти (рис. 3).
Рис. 3. Локализация абсцессов (флегмон) в боковой области головы: А — поверхностная область: 1 — regio parotidea, 2 — spatium submassetericum; Б — глубокая область: 3 — fossa infratemporalis, 4 — spatium pterygomandibulare, 5 — spatium parapharyngeum
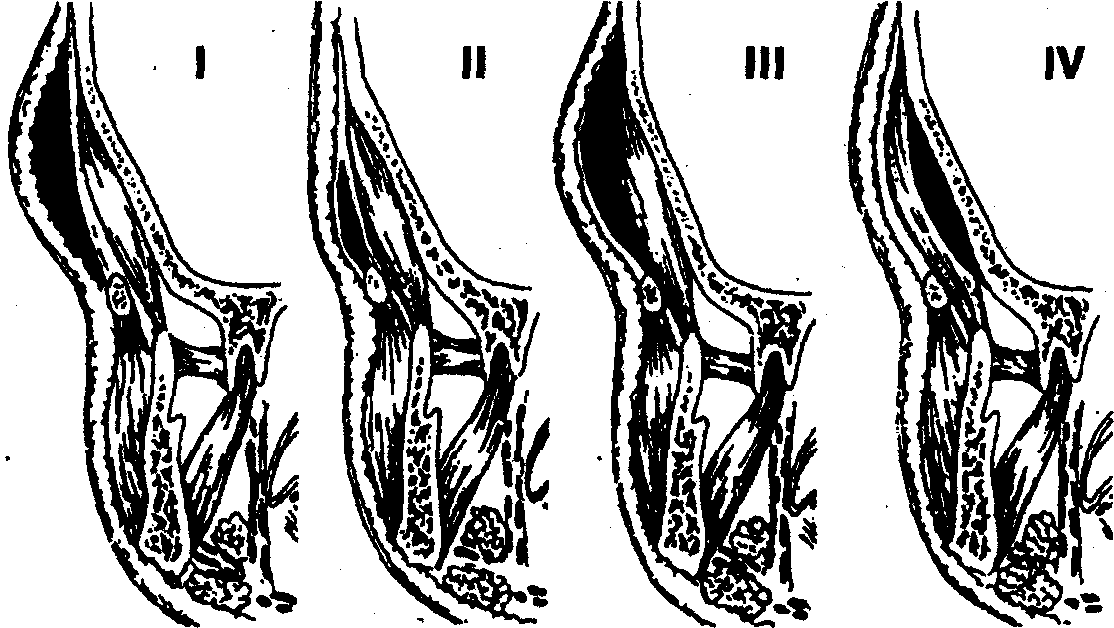
Рис. 4. Варианты локализации абсцессов (флегмон) височной области: I — в подкожной клетчатке, II — в межапоневротическом (межфасциальном) пространстве, III — в подфасциальном клетчаточном пространстве, IV — в подмышечном клетчаточном пространстве
Ниже приведена анатомическая классификация абсцессов, флегмон головы и шеи, основанная на изложенных принципах их систематизации.
С патоморфологических позиций в основе деления гнойных воспалительных процессов на абсцессы и флегмоны лежит признак отграниченности гнойного очага от окружающих тканевых структур вначале валом из грануляционной ткани, а позднее — соединительно-тканной капсулой. Однако на ранней стадии острого гнойного воспаления, когда механизмы отграничения гнойного очага еще не включились в полной мере, клиницисты основывают дифференциальную диагностику абсцессов и флегмон на признаке распространенности воспалительного процесса (по протяженности, площади, объему). Так, при остром гнойном воспалении небольшого по объему клетчаточного пространства (например, области собачьей ямки) или поражения лишь части клетчатки анатомической области (например, поднижнечелюстной области) ставят диагноз абсцесс. Когда же выявляются клинические признаки поражения всей клетчатки анатомической области или распространения воспалительного процесса на соседние анатомические области и пространства, ставят диагноз флегмона.
Классификация абсцессов, флегмон головы и шеи (анатомо-топографическая)
1. Лобная область (regiofrontalis)
2. Теменная область (regie parietalis)
3. Затылочная область (regio occipitalis)
1. Височная область (regio temporalis)
Передний (средний) отдел лица
1. Область век (regio palpebralis)
2. Подглазничная область (regio infraorbitalis)
3. Область носа (regio nasi)
4. Область губ рта (regio labii oris)
5. Область подбородка (regio mentalis)
1. Область глазницы (regio orbitalis)
2. Полость носа (cavum nasi)
4. Твердое небо (palatum durum)
5. Мягкое небо (palatum molle)
6. Надкостница челюстей (periostium maxillae et mandibulae)
1. Скуловая область (regio zygomatica)
2. Щечная область (regio buccalis)
3. Околоушно-жевательная область (regio parotideomasseterica):
а) жевательная область (regio masseterica)
б) околоушная область (regio parotidis)
в) позадичелюстная ямка (fossa retromandibularis)
1. Подвисочная ямка (fossa infratemporalis)
2. Крыловидно-челюстное пространство (spatium pteiygomandibulare)
3.Окологлоточное пространство (spatium parapharyngeum)
I. Надподъязычная часть шеи (дно полости рта)
1. Подподбородочная область (regio submentalis)
а) тело языка (corpus linguae)
б) корень языка (radix linguae)
3. Подъязычная область (regio sublingualis)
1. Поднижнечелюстная область (regio submandibularis)
II. Подподьязычная часть шеи
1. Лопаточно-трахеальный треугольник (trigonum omotracheale)
2. Сонный треугольник (trigonum caroticum)
1. Область грудино-ключично-сосцевидной мышцы (m. sterno-cleido-mastoideus)
2. Латеральная область шеи (regie colli lateralis)
1.Область трапециевидной мышцы (m. trapezius)
источник
Флегмоны и абсцессы челюстно-лицевой области – это один из самых частых диагнозов в хирургической стоматологии. В последнее десятилетие отмечается рост заболеваемости именно этими недугами, которые протекают в тяжелой форме и иногда заканчиваются опасными для жизни состояниями (сепсис, медиастенит и тромбоз сосудов головы).
Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях.
При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение.
Абсцесс и флегмона челюстно-лицевой области делятся на несколько категорий в зависимости от расположения патологического процесса, клинической картины и источника инфекции.
Хирурги-стоматологи выделяют следующие формы флегмон и абсцессов:
- одонтогенные – этиология заболевания заключается в распространении патологических микроорганизмов из больного корня зуба;
- интраоссальные как последствия нагноения кист, гайморита, периостита и остеомиелита;
- гингивальные – гнойный процесс берет начало в воспаленных деснах и мягких околозубных тканях;
- муко-стоматологенные в виде трансформации стоматитов и воспалений языка;
- саливаторные, гнойно-воспалительное повреждение слюнных желез;
В клинической практике врачи-стоматологи часто используют деление на одонтогенные и неодонтогенные патологии.
По принципу локализации отека специалисты идентифицируют следующие заболевания:
- гнойное поражение в области верхней челюсти (глазная, скуловая, височная часть лица и зона твердого и мягкого неба);
- нижнечелюстные гнойники (подбородочный, жевательный, щечной, околоушной и крылонебный участок лица);
- абсцессы и флегмоны дна полости рта;
По тяжести клинического течения гнойные поражения бывают:
- легкой степени, гнойник располагается в одной анатомической зоне;
- средней степени, флегмона захватывает несколько частей лица;
- тяжелая степень, заболевание проявляется значительным отеком мягких тканей шеи, дна полости рта или половины лицевых тканей.
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица.
Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей.
На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве.
Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
- недомогание и чувство хронической усталости;
- увеличение температуры тела;
- быструю утомляемость и боль в суставах.
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса.
Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы.
Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
- Сбор анамнеза болезни. Врач выясняет жалобы пациента и общее состояние больного.
- Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов.
- Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции.
- Рентгенография в прямой и боковой проекции.
- Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
- Зуб, ставший причиной развития флегмоны, удаляется.
- Своевременная диагностика очень важна из-за особенностей данной области, откуда инфекция может распространиться, вызывая тяжелейшие последствия (в частности, медиастинит)
- Необходимо ликвидировать распространение инфекции, то есть своевременно провести вскрытие очага и ликвидировать воспалительный экссудат, снять напряжение тканей.
- От качества эвакуации всех продуктов распада из раны зависит скорость стихания воспаления, то есть необходима тщательная послеоперационная обработка раны.
- Комплексное лечение патологии с использованием всех средств и методов, доступных в данном лечебном учреждении.
- Содружественное ведение пациента с коллегами из других областей, вовремя назначение консультаций всех специалистов при сочетанных поражениях.
- Часто происходят видимые внешние изменения, не всегда приятные пациенту, что особенно болезненно переносится именно в зоне лица. Поэтому есть острая необходимость организации работы с пациентами медицинского психолога уже на ранних этапах после операции, особенно если есть значимый видимый дефект.
- Правильное этапное лечение, организация медицинской реабилитации, направление в соответствующее отделение с полной информацией о пациенте.
- Полное информирование родственников и пациента о нарушении значимых функций ЧЛО, если таковые имеются.
- По выходу из стационара пациент должен иметь четкие дальнейшие рекомендации, особенно при необходимости продолжить лечение амбулаторно.
Хирургическое лечение при флегмоне ЧЛО проводится в специализированном стационаре, где имеется все необходимое оборудование, инструментарий, квалифицированные врачи и другой медицинский персонал, операционные, палата интенсивной терапии. В стационаре можно качественно провести саму операцию и организовать грамотное ведение пациента после операции, его комплексное лечение.
Операцию проводят под местной или общей анестезией. Выбор вида анестезии определяется:
- степенью самого воспаления;
- распространенностью процесса;
- общим состоянием больного;
- плановая ли операция или экстренная;
- наличием противопоказаний к общему наркозу.
Все оперативные вмешательства при этой патологии условно можно разделить на две большие группы: при флегмоне нижней челюсти или при флегмоне верхней челюсти, однако более удобно описывать флегмону соответствующей зоны, на которые принято делить данную область. В зависимости от особенностей расположения очага, наличия подкожной клетчатки, иннервации и кровоснабжения даже разрезы в ходе операций по поводу вскрытия будут своеобразны, везде по определенной линии.
Протяженность разрезов кожи и слизистой оболочки при вскрытии воспалительного очага определяется его размерами. Слизистую, кожу и подлежащие ткани, вплоть до фасции, разрезают скальпелем или электроскальпелем, далее ткани расслаивают, обращаясь с ними максимально щадяще. При гнилостно-некротических поражениях приходится проводить иссечение погибших тканей, то есть некрэктомию.
Затем организуется дренирование раны одним из возможных для этого способов:
- введение в рану различных приспособлений для дренирования (специальные трубочки из полиэтилена, резиновые полоски и др.);
- промывание раны или диализ, который уменьшает интоксикацию, нормализует показатели крови, ускоряет образование грануляций;
- катетеризация раны — с помощью введенного через дополнительный разрез-прокол катетера, к которому возможно подсоединение вакуума.
Если нет необходимости в пребывании в палате интенсивной терапии, после операции пациента переводят в обычную палату. В дальнейшем больному делают перевязки, минимум один раз в сутки или по мере необходимости, строго руководствуясь инструкциями врача. Очищение раны после операции происходит одновременно с процессом ее грануляции.
По мере стихания в связи с этим острых явлений пациенты начинают кушать, спать. Облегчаются боли, температура снижается до субфебрильной, прекращается отделяемое из раны. Как раз в этот период больному для ускорения и улучшения заживления раны накладывают первично-отсроченные и вторичные швы.
Пациента выписывают из стационара после нормализации температуры тела, показателей крови, возможно более полного восстановления основных функций ЧЛ области. Даются все необходимые рекомендации на последующие этапы лечения, назначают комплекс ЛФК на дом.
Для лечения пациентов с флегмонами ЧЛО используются следующие основные средства:
- Противовоспалительные средства (НПВП)
- Антибиотики (широкого спектра действия, а также влияющие преимущественно на гноеродную флору).
- Гипосенсибилизирующие препараты (супрастин, тавегил, фенкарол, цетрин).
- Средства для дезинтоксикационной терапии (физиологический раствор, реополиглюкин, гемодез).
- Витамины (витамины группы В, витамин С, никотиновая кислота).
- Адаптогены, общеукрепляющие средства (родиола розовая, женьшень, элеутерококк, аралия, золототысячник, лимонник, облепиха, имбирь и др.).
- Стрептококковый анатоксин.
- Средства для нормализации иммунитета (Т-активин, тимолин, интерфероны).
В условиях современности ограничением к использованию того или иного препарата зачастую является в том числе и его цена, поэтому так важно обратиться за специализированной помощью, а не выбирать себе лекарства в аптеке по собственному разумению.
Врач в стационаре подберет необходимые лекарства чтобы вылечить, а не временно приостановить болезнь. Самолечение в случае гнойного воспаления может иметь самые плачевные последствия, вплоть до развития септического заражения крови.
Особо хочется отметить такой метод, как введение стафилококкового анатоксина, который является достаточно эффективным и имеет многие преимущества. Так как основное число больных с флегмонами — экстренное, им вводят анатоксин как средство экспресс-иммунизации троекратно: в день поступления, на 3-й день, а также на 6-7-й день в возрастающей дозе — 0,3 мл, затем 0,8 мл и 1 мл соответственно.
Физиотерапевтическое лечение назначается пациенту на нескольких этапах лечения, а именно:
- в ранний период после операции — для ускорения эвакуации экссудата и грануляции раны, для снижения симптомов интоксикации (УВЧ-терапия, ультразвук, СМВ-терапия, лазерное облучение местное, внутривенное лазерное облучение крови, УФО);
- в более поздние сроки — для ускорения заживления раны, для общего укрепления организма (лазерное облучение местное, внутривенное лазерное облучение крови, УФО, КВЧ-терапия);
- на этапе восстановительного лечения — для полного выздоровления пациента (ультразвук, лазерное облучение, водо- и теплолечение, гипербарическая оксигенация, аэроионотерапия, магнитотерапия).
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
- Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов.
- Медиастенит в виде гнойного воспаление клетчатки средостения, где находятся сердце, легкие и бронхи.
- Менингит. Воспалительное поражение мозговых оболочек развивается в результате распространения гнойной инфекции по лимфатическим и кровеносным сосудам головы.
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар.
Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета.
Профилактика заболевания достигается такими способами:
- санация ротовой полости, во время которой врач-стоматолог осуществляет лечение всех кариозных, пульпитных и периодонтитных зубов;
- строгое соблюдение пациентов правил личной гигиены и регулярная чистка зубов;
- прохождение регулярных профилактических осмотров у стоматолога, с периодичностью не менее двух раз в год;
- своевременное обращение к врачу при обнаружении симптомов стоматологических заболеваний.
Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов.
источник
1. Околочелюстные абсцессы и флегмоны:
1) тканей, прилегающих к нижней челюсти;
2) тканей, прилегающих к верхней челюсти,
Каждая из этих подгрупп делится на поверхностные:
а) подвижнечелюстной, подподбородочный треугольники, околоушно-жевательная
б) подглазничная, щечная области; и глубокие:
а) крыловидно-нижнечелюстное и окологлоточное пространства, подъязычная область;
б) подвисочная, крыловидно-небная ямки.
2. Вторичные абспессы и флегмоны в соседних с околочелюстными тканями областей, в которые гнойный процесс распространяется по протяжению (позадичелюстная, скуловая, височная области, глазница, грудиноключично-сосцевидная область шеи и др.).
3. Абсцессы и флегмоны языка.
4. Распространенные флегмокы лица и шеи.
В терапии острого синусита, а также при лечении обострений хронических форм заболевания преследуются две основные цели – восстановление проходимости естественных соустий, функций мукоцилиарного аппарата синусов и слизистой оболочки носа, а также уменьшение обсемененности слизистой оболочки патогенной флорой. Решение этих задач осуществляется либо применением медикаментозных средств, либо использованием хирургических методов.
Антибиотики обязательно назначаются в острой стадии синусита при вовлечении в процесс всех синусов (пансинусит), смежных органов (острый отит), всей респираторной системы (бронхит, пневмония). Объективными критериями системности заболевания являются стойкая температурная реакция, изменения показателей гемограммы, подтверждающих наличие воспалительной реакции, локальные боли в проекции синуса, отсутствие эффекта от лечения в течение 3 сут. с учетом хорошего дренирования синуса.
Касаясь немедикаментозных аспектов терапии острого синусита, отметим, что при этой патологии рационально соблюдение постельного режима. Существенную роль играют физиотерапевтические методы лечения — лампа синего света, соллюкс (использование теплового эффекта лампы накаливания, помещенной в рефлектор), токи ультравысокой частоты (УВЧ). Перед каждым сеансом УВЧ-терапии рекомендуется введение в нос антиконгестантов. К нагреванию околоносовых пазух токами высокой частоты прибегают после стихания острых явлений при хорошем оттоке содержимого пазухи.
Особенность лечения одонтогенного гайморита заключается в том, что на самоизлечение рассчитывать не приходится. Даже лечебная пункция и катетеризация пазухи не излечивают этой формы заболевания. Пункцией достигается эвакуация гноя, восстановление аэрации полости, ослабление воспаления, но окончательного выздоровления она не дает. В этой ситуации основная задача терапии сводится к окончательной ликвидации воспалительного процесса. Прежде всего, необходимо обратиться к стоматологу для удаления зуба, послужившего причиной развития гайморита, и проведения разреза слизистой оболочки над «виновным» зубом до кости. Вскрытие очага в преддверии рта облегчает выход инфекции из губчатой кости в сторону разреза, уменьшает остеомиелические симптомы.
3) Наиболее часто ОДН (асфиксия) встречается в результате нарушения внешнего дыхания. Причиной асфиксии могут быть механические препятствия доступа воздуха в дыхательные пути, при сдавлении их извне или значительном их сужении опухолью, при воспалительном, аллергическом отеках, западении языка, спазмах голосовой щели, мелких бронхов, и т.д. Частой причиной асфиксии может стать закрытие просвета дыхательных путей в результате аспирации крови, рвотных масс, попадания различных инородных тел.
При травме челюстно-лицевой области они наблюдаются в 5% случаев. По механизму возникновения Г.М.Иващенко различают следующие виды травматической асфиксии (ОДН).
1. Дислокационная — вызванная смещением поврежденных органов (нижней челюсти, языка, гортани и языка).
2. Обтурационная – вследствие закрытия верхнего отдела дыхательного пути инородным телом.
3. Стенотическая — сужение просвета дыхательного пути в результате кровоизлияния, отека слизистой оболочки.
4. Клапанная — за счет образования клапана из лоскутов поврежденного мягкого неба.
5. Аспирационная — от попадания в дыхательные пути крови, слизи, рвотных масс.
На поликлиническом приеме больных врачу-стоматологу наиболее часто приходится встречаться со стенотической (при воспалительном, аллергическом отеках) и обтурационной (при попадании в дыхательные пути — оттискного материала, марлевого шарика, зуба) формами асфиксий. Клиницистам известно, что при быстро, остро протекающей асфиксии дыхание становится учащенным и затем останавливается, быстро развиваются судороги, зрачки расширяются. Лицо синюшное или бледное, кожные покровы приобретают серую окраску, губы и ногти цианотичны. Пульс замедляется или учащается. Сердечная деятельность быстро падает. Кровь приобретает темную окраску. Возбуждение сменяется потерей сознания. В этой ситуации действия медицинского персонала должны быть четкими и быстрыми.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОБТУРАЦИОННОЙ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ:
Пальцами или с помощью слюноотсоса освободить полость рта от рвотных масс и других инородных тел
Положить пострадавшего животом на колено оказывающего помощь, таким образом, чтобы голова свисала вниз и ударить между лопатками
Эффект положительный (инородное тело удалено), Искусственное дыхание, Оксигенотерапия, госпитализация
Положительный эффект (пальцами удаляют остаток инородного тела изо рта). Производится интубация трахеи или коникотомия. Больному запрокидывают голову, пальцами левой руки нащупывают углубление между нижним краем щитовидного и верхним краем перстневидного хрящей. Колющим движением скаль-
пеля рассекаются кожа, подкожная клетчатка, фасция и коническая связка. Появляется свистящее дыхание. В разрез вводится зажим и рана расширяется для свободного дыхания. Конкурирующим коникотомии методом считается введение через коническую связку в просвет трахеи 2-3 игл с широким просветом, либо трокара. После восстановления дыхания и удаления инородного тела рану ушивают, или производят трахеотомию.
При стенотической асфиксии проводится патогенетическое лечение (вскрытие флегмоны, рассечение тканей с целью удаления гематомы, тавегил 0,1% — 2 мл или димедрол 1% — 2-3 мл в (м), коникотомия. После восстановления дыхания выполняется трахеотомия, госпитализация.
1.Общее обезболивание — состояние обратимого торможения ЦНС, достигаемое фарм. ср-вами, воз-ем физич. или психич. фак-ров. К нему отн: наркоз. нейролептаналгезию, атаралгезию, центр. аналгезию, аудиоанестезию и гипноз. Наркоз а: ингаляционный (провоядят жид. , парообраз. анестетиками — диэтил. эфир, фторотан, трихлорэтилен, пентран, хлороформ или наркотич. газами — закись азота, циклопропан); неингаляционный — внутривенный, прямокишеч. (исп-ют гексенал, тиопентал-натрий,, пропонидил, оксибутират натрия идр. Мононаркоз — один анестетик, комбинированный или многокомпонентный — несколько. При обширных операц. на лице и на челюстях применяюит эндотрахеальн. наркоз.Показания: Общ. показания — аллергия на мест. анестетик, повш. чувст-ть к мест. ан-ку, неэффективность или невозм-ть мест. анест-ии, неуравновешенность психики, неполноценность психики (олигофрения и т.д), травматичность вмеш-ва, оператив. вмеш-ва у детей. Специальные: зависят от хар-ра пат. процесса, его локализации, травматичности предпологаемого вмеш-ва, его прод-ти, возраста больного, состояния его нервн. сис-мы и т.д.
3. ПРИСТУП бронхиальной АСТМЫ — возникает на стоматологическом приеме в связи с использованием в кабинете медикамент. средств, являющихся аллергенами и способными вызвать данный приступ.КЛИНИКА: Сужение бронхов вследст.спазма гладкой мускулатуры, отека слизистой оболочки и наполнения вязкого секрета приводит к нарушению легочной вентиляция.Приступ бронх. астмы сопровождается сухим кашлем, чувством нехватки воздуха, учащением дыханИя. Одышка экспираторного характераза счет укороченяя вдоха. У больных во время приступа вынужденное сядячее положение с наклоном вперед. больному кажется что он лишен воздуха, 0н вскакивает садится, опираясь о ручки кресла. Продолж. выдох с участиемвсех вспомогательных дыхательных мышц сопровождается свистящим и хрипами, которые могут быть слышны на расстоянии.ЛЕЧЕНИЕ:больной самостоят. снимает явл.бронхоспазма за счет лекарственных СредСтв, имеющихся при себе.При неэффект. ингаляторов назначают следующее лечение:1. Покой.2. Проветривание помещения, оксигенотерапия.3. Эфедрин 5 % — 1 МЛ. П/к.4. Адреналин 0,1 % — 0,5 мл. П/к.5. Эуфиллин 2,4 % — 10 мп. в/в на 5 % — 10 мл. глюкозс, 24 % — 1 мл. в/м.6. Раствор натрия хлорида 0,89 % — 400 мл. в/в.7. При неэффективности лечения преднизолон 30-60 мг. в/в, в/м.8. Срочная госпитализация больнюго.
1 К числу нарушений (аномалии) прорезывания зубов относятся:• затрудненное прорезывание зуба;• неправильное положение зуба за счет смещения, возникшего в процессе прорезывания (дистопированный зуб);• неполное прорезывание зуба через костную ткань челюсти или слизистую оболочку (полуретенированный зуб);• задержка прорезывавия полностью сформированного зуба через компактную пластинку челюсти (ретенированный зуб). Затрудненное прорезывание нижнего зуба мудрости — перикоронит. происходят редукция нижней челюсти и уменьшение дистального отдела альвеолярной части. В связи с этим нижнему зубу мудрости, который прорезывается последним, не хватает места для полного прорезывания. Другие причины неправильное расположение зачатка зуба мудрости в челюсти, патология роста и развития челюсти. В результате этого зуб оказывается наклоненным кпереди, ко второму моляру, реже — кнаружи, во- внутрь или кзади (дистопия). Затрудневное прорезывание нижнего зуба мудрости является причиной перикоронита — воспаления мягких тканей, окружающих коронку прорезывающегося зуба, а также позадимолярного периостита — воспаления надкостницы позадимолярной ямки. Определенное значение при затрудненном врорезывавии нижнего третьего моляра имеют: отсутствие предшественника в виде молочного отчего структура кости вад зубом становится более плотной; толстый и плотный компактный слой кости по наружной и внутренней поверхности челюсти вместе с наружной и косой линиями; недостаток места в альвеолярной части челюсти, чего зуб может частично располагаться в ветви; толстая слизисгая оболочка, содержащая волокна щечной мышцы и верхнего констриктора глотки, что создает мягкотканевый барьер для прорезывания зуба. Неправильное положение зуба (дистопированный зуб). Смещение зуба в зубном ряду или расположение его вне зубного ряда преимущественно происходит в результате нарушения последовательности и сроков прорезывания зубов. Чаше всего смещаются нижний зуб мудрости, реже — верхний зуб мудрости, верхний клык, верхние и нижние премолярью, нижние резцы. Зуб может смещаться в сторону преддверия или собственно полости рта, медиально или дистально от средней линии. Может быть перевернут вокруг продольной оси, расположен ниже или выше других зубов. Смещение зуба нередко происходит одновременно в двух-трех направлениях по отношению к зубному ряду. Иногда дистопированными оказываются 2—3 зуба и более. Смещение зуба в сторону преддверия или собственно полости рта вызывает травму слизистой оболочки губы, щеки, языка, образованию эрозий и декубитальных язв. Лечение. Обычно в период смены зубов все виды смещения легко устраняются. Как правило, лечение смещения проводят до 14—15 лет различными ортодонгическими методами. Когда ортодонтическое лечение не дает результата или не показано, зуб удаляют. Устранение травмы слизистой оболочки иногда возможно сошлифовыванием бугров или режущей поверхности зуба. Неполное прорезывание зуба (полуретенированНЫЙ зуб). Неполное прорезывание зуба через костную ткань челюсти или слизистую оболочку наблюдается в области клыков, вторых резцов на верхней челюсти, нижнего и верхнего зубов мудрости. Клиническан картина характеризуется появлением прорезывающейся части коронки в каком-либо отделе альвеолярного отростка. Иногда полуретенированный зуб обнаруживают при воспалительном процессе в участке альвеолярного отростка верхней или нижней челюсти. При исследовании определяют утолшение альвеолярного отростка, покрытое покрасневшей отечной слизистой оболочкой. Лечениее — удаление. иногда возможно ортодонтическое лечение (кроме верхних и нижних третьих больших коренных зубов). Задержка прорезывания зуба (ретенированный зуб). Нередко полностью сформированный зуб остается в челюсти. Это относится к нарушениям прорезывания зуба. Иногда ретенция зуба может быть связана с заболеваниями и повреждениями зубочелюстной системы.Клиническая картина характеризуется бессимптомным течением.Такой зуб может обнаруживаться случайно ири рентгенографии челюсти. на ретенцию зуба указывает отсутствие одного из постоянных зубов в альвеолярной дуге. Ретенированный зуб нередко является источником воспалительного процесса. Лечение.Удалять ретенированный зуб нужно при возникновении боли, воспалительных явлений, а также при фолликулярной (зубосолержащей) кисте. Перед операцией следует определить расположение зуба в толще костной ткани, его отношение к различным образованиям: основанию и каналу нижней челюсти, верхиечелюстной пазухе и носовой полости, соседним зубам. Особенности удаления отдельных групп зубов. При удалении резцов и клыков на верхней челюсти проводят два сходя щихся под углом разреза от верхнего свода прелдверия рта к альвеолярному отростку соответствен но расположению коронки ретенированного или полуретенирован ного зуба. Образованный лоскут должен перекрывать границу зуба. Лоскут отслаивают, костную ткань,расположенную над зубом, удаляют при помощи бормашины.Зуб удаляют элеваторами (или щипцами). Если при удалении зуба обнажилась верхушка корня одного из рядом расположенных зубов, то показана резекция верхушки корня с ретроградным пломбированием апикальной части канала. Костную полость после удаления зуба следует обрабатывать осторожно, чтобы не перфорировать елизистую оболочку носа.
2 Абсцесс челюстно-язычного желобка Верх- слиз обол дна полости рта, низ- чел-подъяз мышца, наруж- внутр поверх тела нч, внутр- боковая поверх корня языка, зад-основание передн нёбной дужки.Основные источники и пути проникновения инфекции Очаги одонтогенной инфекции в области нижних моляров (в том числе и перикоронит при затрудненном прорезывании нижних третьих моляров), инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение возникает в результате распространения гнойно-воспалительного процесса из подъязычной области. Клиническая картина-Жалобы на боль в горле или под языком, усиливающиеся при разговоре, жевании, глотании и открывании рта. Объективное обследование. Челюстно-язычный желобок сглажен за счет инфильтрата, занимающего пространство между корнем языка и нижней челюстью. Инфильтрат распространяется до передней небной дужки и может оттеснять язык в противоположную сторону. Слизистая оболочка над инфильтратом гиперемирована, пальпация его вызывает боль. Открывание рта умеренно ограничено (из-за боли). Пути дальнейшего распространения инфекции Клетчаточные пространства корня языка, подъязычной, поднижнечелюстной областей, крыловидно-челюстного пространства.Методика вскрытия абсцесса челюстно-язычного желобк 1 Обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по Вейсб-рему) анестезией. 2. Производят разрез слизистой оболочки дна полости рта на уровне моляров в промежутке между основанием языка и альвеолярным краем нижней челюсти параллельно и ближе к последнему. 3. Расслаивая кровоостанавливающим зажимом «москит» мягкие ткани вдоль внутренней поверхности челюстно-подъязычной мышцы (т. mylohyoideus), продвигаются к центру инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной, в рану вводят дренаж. Абсцесс подъязычной области (regio sublingualis) Верх- слиз дна полости рта , низ- чел-подъяз мышца, нар- внутр пов тела нч, внутр-подъяз-язычн и подбор-язычн мышцы. Основные источники и пути проникновения инфекции Очаги одонтогенной инфекции в области зубов нижней челюсти (чаще в области премоляров и моляров), инфекнионно-воспали-тельные заболевания и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение возникает в результате распространения инфекционного процесса из челюстно-язычного желобка, языка, поднижнечелюстной области. Клиническая картина — Жалобы на боль под языком, усиливающуюся при разговоре, жевании и глотании; повышенное слюноотделение.Объективное обследование. Подъязычная складка (plica sublinguaiis) резко увеличена в объеме и приподнята; слизистая оболочка над ней гиперемирована, часто покрыта фибринозным налетом. При пальпации со стороны полости рта можно определить инфильтрат, занимающий пространство между языком и нижней челюстью. Давление на инфильтрат вызывает боль. Пути дальнейшего распространения инфекции : Поднижнечелюстное клетчаточное пространство, клетчаточные пространства челюстно-язычного желобка, корня языка,подъязыч ное пространство противоположной стороны. Методика вскрытия абсцесса подъязычной области 1. Обезболивание — местная инфильтрационная анестезия в со четании с проводниковой мандибулярной, торусальной (по Вейс брему) анестезией. 2. Производят разрез слизистой оболочки дна полости рта в пределах воспалительного инфильтрата в промежутке между подъязычной складкой (plica submandibularis) и альвеолярным краем нижней челюсти параллельно и ближе 3. Расслаивая кровоостанавливающим зажимом «москит» мягкие ткани вдоль внутренней поверхности челюстно-подъязычной мышцы (m.mylohyoideus), продвигаются к центру инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной, в рану вводят дренаж.
3 Гипертонический криз – это внезапное повышение артериального давления, сопровождающееся жалобами и патологическими изменениями со стороны мозга и сердечно-сосудистой системы на фоне вегетативных нарушений.Гипертонический криз может развиться при любой степени артериальной гипертензии или при симптоматической артериальной гипертензии. Иногда гипертонический криз может возникнуть и у здорового человека. Кризовое состояние обычно провоцируют:психоэмоциональные перегрузки;перемена погоды ;злоупотреблением кофе, алкогольными напитками гормональными нарушениями;отменой ранее принимавшихся гипотензивных препаратов заболеваниями мозга (инсульт), сердца (инфаркт миокарда, приступ стенокардии), почек. Признаки гипертонического криза: внезапное начало в течение нескольких минут или 1-3 часов уровень артериального давления индивидуально высокий ( у одного пациента это уровень 240/120, у другого – 130/90). Это зависит от исходного уровня артериального давления. Если у пациента постоянно низкий уровень давления, даже небольшое его повышение может вызвать гипертонический криз наличие жалоб со стороны сердца (боли в сердце, сердцебиения) наличие жалоб со стороны мозга (головные боли, головокружения, различные нарушения зрения) наличие жалоб со стороны вегетативной нервной системы (озноб, дрожь, потливость, чувство прилива крови к голове, чувство нехватки воздуха и т.д.)Лечение гипертонического (гипертензивного) криза.При неосложненных кризах обычно помогает прием 1-2 таблеток каптоприла, нифедипина, катапрессана под язык. Если это не помогает, вводят внутривенно дибазол, обзидан, клофелин, нитропруссид натрия, нимодипин, фуросемид. Все осложненные кризы обязательно должны быть госпитализированы. Для профилактики кризов необходимо постоянно лечить артериальную гипертензию, выяснить условия и причины возникновения кризовых состояний и избегать их.
1) Методика удаления зубов с учетом анатомии.
При удалении верхних зубов больной лежит в кресле в полулежачем положении, т.е. с несколько откинутой спинкой и подголовником. Кресло поднято на такую высоту, чтобы удаляемый зуб находился на уровне плечевого пояса врача. Врач находится справа и спереди от больного.
Удаление верхних резцов. Центральный резей имеет одиночный конусовидной формы корень.Боковой резец имеет несколько сплюснутый с боков корень. При удалении верхних резцов врач указательным пальцем левой руки отодвигает верхнюю губу больного и фиксирует его на наружной стороне альвеолярного отростка в области удаляемого зуба, а большой палец — с нёбной стороны Удаляются верхние резцы с помощью прямых щипцов.
Удаление корней верхних резцов проводится прямым элеватором или прямыми щипцами.
Удаление верхнего клыка. Верхний клык имеет одиночный, длинный, массивный корень, несколько сдавленный с боков..
Удаление зуба проводят прямыми щипцами. Первое вывихивающее движение делают кнаружи, а затем ротационными движениями вывихиваем клык, прикладывая при этом значительные усилия.
Удаляя корень клыка прямым элеватором небольшими вращательными.
Удаление верхних малых коренных зубов. Первый верхний премоляр почти в половине случаев имеет два корня (щечный и нёбный.
Второй верхний малый коренной зуб имеет один корень, который сплющен с боков с продольными желобками с медиальной и дистальной стороны..
При удалении правых премоляров врач располагается справа и впереди больного.
При удалении левых премоляров указательным пальцем левой руки оттягиваем верхнюю губу, а большой палец располагается с нёбной стороны альвеолярного отростка. Удаление верхних малых коренных зубов проводят S- образными щипцами. Корни малых коренных зубов можно удалять штыковидными щипцами.
Удаление верхних больших коренных зубов. Первый и второй моляры имеют по три корня (два щечных и один нёбный). У второго моляра все корни могут быть сросшимися. Щечные корни первого и второго верхних моляров сдавлены с боков, короче и тоньше, чем нёбный -конусовидный, массивный. Щечные корни могут быть искривлены
Третий моляр (зуб мудрости) имеет один, два, три и более корней, которые чаще срастаются, реже расходятся в стороны, могут быть искривлены. Положение врача такое же, как при удалении верхних малых коренных зубов. Первый и второй моляры удаляют коронковыми S- образными щипцами с шипами.
Удаление нижних резцов Нижние резцы имеют по одному корню. Последний тонкий, сплющен с боков, на поперечном сечении имеет форму овала.
Врач при удалении нижних резцов, становится впереди больного с правой стороны кресла. Нижняя челюсть больного располагается на уровне локтевого сустава опущенной руки врача. Для удаления используют клювовидные щипцы с узкими щечками, которые имеют форму желобка с полукруглым концом. Щипцы накладывают на преддверную и язычную поверхности резца или корень. Применение клювовидных щипцов с широкими щечками может привести к повреждению соседних зубов.
Удаление нижнего клыка. Корень этого зуба имеет конусовидную форму, округлых очертаний, шире и длиннее, чем у резцов.
Врач при удалении клыка располагается так же, как и при удалении резцов, аналогичным образом размещает пальцы левой руки.
При удалении нижнего клыка и его корня пользуются клювовидными щипцами, но имеющими более широкие щечки по сравнению с щипцами для удаления нижних резцов. Клык раскачивают в наружную, а затем во внутреннюю сторону. Извлекают зуб или корень из лунки вверх и кнаружи.
Удаление нижних малых коренных зубов. Премоляры имеют один корень, который более тонкий, чем у нижнего клыка, а на поперечном сечении — округлых очертаний.
Врач при удалении правых нижних малых коренных зубов находится справа и немного позади больного. Для удаления нижних малых коренных зубов и их корней используют клювовидные корневые и коронковые (без шипов) щипцы с широкими щечками.
Удаление нижних больших коренных зубов. Первый и второй моляры имеют по два корня: медиальный (более мощный) и дистальный. Третий моляр (зуб мудрости) часто имеет сросшиеся между собой ‘корни, однако, корни этого зуба могут быть не сращены, искривлены, с гиперцементозом.
Стенки лунок этих зубов толстые и плотные. У первого моляра наружная и внутренняя лунки одинаковой толщины, у второго и третьего моляра — наружная стенка толще за счет утолщения челюсти в области наружной косой линии, а язычная стенка более тонкая.
При удалении правых нижних больших коренных зубов врач становится справа и сзади от больного.
При удалении левых нижних больших коренных зубов врач находится слева от больного и впереди его. Для удаления больших коренных зубов используют клювовидные щипцы с широкими щечками и шипами, которые входят между корнями. При удалении зубов мудрости, особенно при недостаточном открывании рта, применяются щипцы, изогнутые по плоскости или прямые элеваторы.
Удаляя корни нижних моляров можно применять как клювовидные смыкающиеся щипцы, так и прямые элеваторы.
2) Абсцесс, флегмона тела языка Основные источники и пути проникновения инфекции Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis). В области тела языка чаще можно встретить отграниченные гнойно-воспалительные процессы — абсцессы. Жалобы. Боль в области языка, усиливающаяся при разговоре, попытке приема пиши и глотании. Объективное обследование. При абсцессе наблюдают неравномерное (колбовидное) увеличение объема одной из половин языка, смешение его в здоровую сторону. Слизистая оболочка языка в области нижнебоковой поверхности отечная и синюшная; в области спинки языка слизистая оболочка покрыта грязно-серым налетом. Изо рта — гнилостный запах. В толще тела языка можно пропальпироватъ плотный инфильтрат с достаточно четкими контурами, Давление на него вызывает боль. При флегмоне тела языка отмечают равномерное увеличение в объеме одной или обеих половин языка. Язык может не помещаться в полости рта, из-за чего рот полуоткрыт; есть слюнотечение. Пальпируют инфильтрацию тканей языка без четких границ. Пути дальнейшего распространения инфекции Клетчаточное пространство корня языка, подъязычной области. Методика вскрытия абсцесса тела языка 1. Обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по Вайсб-рему) анестезией. 2. Проводят разрез слизистой оболочки языка в продольном направлении (параллельно ходу основных сосудов и нервов) через вершину воспалительного инфильтрата на всем его протяжении. 3. Расслаивая кровоостанавливающим зажимом мышечную ткань языка вдоль хода основных сосудов и нервов, продвигаются к центру инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной, вводят ленточный дренаж. Абсцесс, флегмона корня языка (radix linguae) Верх- собст мышца языка, низ-чел-подъязычн мышца, нар-подбор-языч мышца справа и слева. Основные источники и пути проникновения инфекции Инфицированные раны корня языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis) и подъязычной области. Жалобы на боль в горле, усиливающуюся при попытке говорить и глотать, а также на затруднение дыхания. Объективное обследование. Положение больного вынужденное — сидячее. Изо рта вытекает слюна, речь невнятная. Язык увеличен в размере, приподнят, почти неподвижен и не помещается в полости рта, из-за чего рот приоткрыт. Слизистая оболочка языка и дна полости рта отечная и синюшная, покрыта грязно-серым фибринозным налетом. Гнилостный запах изо рта. Давление на язык вызывает боль в горле. При обследовании снаружи можно определить припухлость тканей надподъязычной области. Кожа нормальной окраски. В глубине можно пропальпировать инфильтрат; давление на него вызывает боль. Пути дальнейшего распространения инфекции Подъязычная, подподбородочная и поднижнечелюстная области Методика вскрытия абсцесса, флегмоны корня языка I. Обезболивание — эндотрахеальный наркоз (при наличии выраженной дыхательной недостаточности накладывают трахеостому; она может быть использована для проведения эндотрахеального наркоза), местная инфильтрационная анестезия. 2.Проводят вертикальный разрез кожи и подкожной клетчатки в подподбородочной области по средней линии между челюстью и подъязычной костью длиной 4-5 см. 3. Отслаивают края раны от подкожной мышцы шеи (m. platysma) с покрываюшей ее поверхностной фасцией шеи. 4. Крестообразно рассекают подкожную мышцу шеи с целью со здания условий для лучшего дренирования гнойно-воспалительного очага 5. Рассекают по средней линии собственную фасцию шеи (fascia соlli propria) и фасцию челюстно-подъязычной мышцы (m. mylohyoideus) 6. Расслаивая кровоостанавливающим зажимом клетчатку разводя в стороны от средней линии подъязычно-язычные (mm. hyoglossus) и подбородочно-язычные (тт. genioglossus) мышцы, проникают в толщу корня языка, вскрывают гнойно-воспалительный очаг, эвакуируют гной. 7. Гемостаз. В рану вводят дренаж, накладывают асептическую повязку. 3) Острая сердечно сосудистая недостаточность (КОЛЛАПС). Сосудистая недостаточность возникает при изменении соотношения между объемом циркулирующей крови (ОЦК) и емкостью сосудистого русла. Основными факторами развития сосудистой недостаточности являются уменьшение ОЦК и нарушение вазомоторной иннервации. Клиническая картина: бледность кожных покровов, холодный пот, сужение периферических вен, резкое снижение АД, частое и поверхностное дыхание. Дифференциальный диагноз: Показатель Сердечная недостаточность Коллапс Положение больного Возвышенность Горизонтальное Температура тела Нормальная Понижена Кожные покровы Цианоз, чаще Бледность, холодный Акроцианоз липкий пот, диффузный серый цианоз Периферические вены Набухание, шейные Спавшиеся вены пульсируют Артериальное давление Разное Всегда понижено Дыхание Учащено, поверхностно, Учащено, усилено, затруднено Свободно Лечение: Придать больному горизонтальное положение Венепункция, оксигенотерапия Преднизолон 1-2 мг/кг массы тела больного в/в Внутривенная инфузия: физиологический раствор, 5% раствор глюкозы не менее 500 мл, полиглюкин, желатиноль 100 мл Метазон 1 % — 1 мл, или норадреналин 0,2% — 1 мл, разведенные в 400 мл 5% р-ра глюкозы, или физиологического раствора в/в со скоростью 25-40 капель в минуту. Оксигенотерапия. Госпитализация 1)Удаление зуба — стоматологическая операция по экстракции зуба из зубной альвеолы. Удаления зубов часто категоризируются как «простые» и «хирургические». Простые удаления выполняются на зубах, коронки или корни которых хорошо визуализированы и могут быть надежно зафиксированы щипцами. Обычно зуб удаляют используя зубные щипцы или элеваторы, которыми зуб качают назад и вперед или поворачивают вокруг оси, пока периодонтальная связка не будет достаточно разрушена, а поддерживающая альвеолярная кость будет утрамбована и расширена, вследствие чего зуб становится достаточно свободным, чтобы быть удалённым. источник




