После полного очищения от экссудата абсцесс переходит в последнюю стадию развития — рубцевание, в процессе которого возможны два варианта эхокартины.
Наиболее благоприятным является спадение полости с развитием на ее месте очагового фиброза.
На этом этапе абсцесс сначала имеет вид небольшого по размерам (до 4 см в максимальном измерении) пристеночного очага с характерной неправильной или звездчатой формой и неоднородной эхоструктурой за счет одного или нескольких гиперэхогенных сигналов на преобладающем гипоэхогенном фоне. Они расположены центрально или эксцентрично, длина не превышает 1,5 см. В очаге преобладает гипоэхогенная зона неравномерной толщины с неровным зубчатым контуром и клиновидными остроконечными выступами. Она соответствует формирующемуся рубцу на месте практически спавшейся полости с выраженными фиброзными изменениями в окружающей легочной ткани.
При полном рубцевании полости на ее месте остается мелкий субплевральный участок фиброза звездчатой формы с гипоэхогенной структурой и неровными, зубчатыми контурами. Его максимальный размер не превышает 1—2 см, а дыхательная подвижность значительно снижена или отсутствует за счет плевральных сращений. На этом уровне часто наблюдается локальное утолщение плевры, в виде клиновидной гипоэхогенной зоны, оттесняющей пристеночную гииерэхогенную линию от грудной стенки.
Менее благоприятным исходом считается сохранение на месте абсцесса остаточной воздушной полости по типу ложной кисты.
В отличие от рубцующегося абсцесса гиперэхогепный сигнал от воздуха здесь значительно крупнее, овальной или дугообразной формы и расположен центрально. Он окружен гипоэхогенной стенкой, которая тоньше, чем гипоэхогенная рубцовая зона, равномерной толщины, с более ровным контуром и не превышает 6—7 мм. Она придает пристеночной полости округлую форму, но частично может перекрываться акустической тенью от воздуха.
Однако визуализировать абсцесс с воздушной полостью нам удавалось только на раннем этапе его существования, пока стенки имели достаточную толщину. В дальнейшем видимая на рентгенограммах субплевральная тонкостенная сухая полость эхографически отчетливо не дифференцировалась. Для ее поиска требовалось знание рентгенологических данных и достаточное количество времени. Учитывая малый объем получаемой при этом информации, следует признать УЗИ недостаточно информативным методом диагностики тонкостенных воздушных полостей в легком.
В редких случаях возможно полное рассасывание воспалительных изменений на месте острого гнойного абсцесса без образования субплевралъного очага фиброза.
В проекции абсцесса остается участок неровной, шероховатой поверхности легкого с отсутствием нормальных для нее реверберации «повторного эхо» из-за значительного рассеивания ультразвука. Здесь же возникают выраженные артефакты «хвоста кометы», узкими лучами расходящиеся от поверхности легкого вглубь экрана, за что в иностранной литературе они получили название «луча фонарика».
Необходимо отметить, что такая эхокартина поверхности легкого и плевральных листков несиецифична и наблюдается не только как исход воспалительного процесса, но и при большом числе других заболеваний, протекающих с диффузными фиброзными или гранулематозными изменениями в легочной ткани или адгезивными изменениями на плевре. В их диагностике ультразвуковое исследование более чувствительно, чем рентгенологическое, при котором признаки очагового пневмосклероза могут отсутствовать, но специфичность выявленных изменений крайне низкая.
Среди осложнений абсцесса легкого мы наблюдали несколько случаев прорыва гнойного содержимого в плевральную полость с формированием ограниченного пиопневмоторакса. У одного пациента, не обратившегося своевременно за медицинской помощью, произошел прорыв абсцесса средней доли в плевральную полость с развитием эмпиемы плевры и последующей гнойной деструкцией купола диафрагмы на участке 5×6 см с образованием гигантского поддиафрагмального абсцесса.
Таким образом, УЗИ грудной клетки позволяет проследить эхокартину абсцесса легкого на всех этапах его существования, на каждом из них решая важные задачи. Их можно выстроить в логической последовательности следующим образом:
1) первичная диагностика с целью определения этиологии патологического очага и дифференцирования с другими пристеночными образованиями;
2) уточняющая диагностика для оценки его отдельных структур (характер содержимого, наличие секвестров, стенки и др.);
3) определение оптимального места для пункции или дренирования;
4) проведение динамического наблюдения и оценка эффективности лечения;
5) выявление осложнений;
6) определение последствий перенесенного заболевания.
Взаимодействие с другими методами лучевой диагностики должно строиться с учетом индивидуальных особенностей эхокартины заболевания. Рентгенография грудной клетки является основным диагностическим методом, но у субплевральных очагов УЗИ должно предшествовать компьютерной томографии.
источник
На рентгенограмме закрытые кисты (кисты, полностью заполненные содержимым) определяются как округлые затемнения (образования) однородной структуры, правильной формы с ровным и четким контуром. Если киста не полностью заполнена содержимым, на рентгенограмме она определяется в виде полостного образования с тонкими стенками и горизонтальным уровнем содержимого, контуры образования четкие и ровные. Полностью опорожнившаяся или воздушная киста определяется как тонкостенная полость – кольцевидная тень (рисунок 1).
Рисунок 1. Кисты в легких (схематическое изображение): 1 – заполненная киста; 2 – частично заполненная киста; 3 – воздушная киста
В случае развития воспаления контуры кисты могут становится нечеткими и в полости снова образуется горизонтальный уровень содержимого. К основным осложнениям кист в легких относятся:
- Нагноение (на рентгенограмме определяется образованием горизонтального уровня содержимого)
- Кровотечение
- Прорыв кисты в бронх
- Пневмоторакс (при разрыве в плевральную полость)
Истинная киста – врожденная полость, обусловленная нарушением бронхиального дерева; стенки таких кист выстланы бронхиальным эпителием. Исинные кисы могут образовываться как в легком, так и в средостении. Полностью заполненные кисты нужно дифференцировать с доброкачественными опухолями легких – для этого применяют РКТ (таким образом можно обнаружить жидкостное содержимое кисты.
К группе кистоподобных образования относятся остаточные полости в исходе абсцесса легких, септических эмболий в легких («септических пневмоний»; см статью «Рентгенография: Септическая пневмония» ) и деструктивных пневмоний (рисунок 2). Эти полости называю «ложные кисты», поскольку их стенки не выстланы бронхиальным эпителием, поэтому правильно их называть остаточными полостями. Остаточные полости могут со временем бесследно исчезать или на их месте образуется участок фиброза. На рентгенограмме остаточные полости в исходе абсцесса отличаются от врожденных кист только немного неправильной формой и фиброзными изменениями в окружающей ткани. Для дифференциальной диагностики в этом случае необходимо полагаться на данные анамнеза.
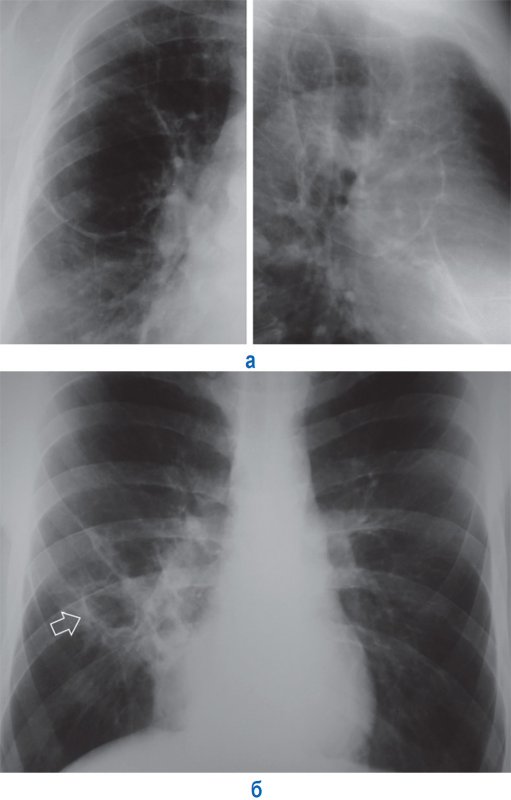
Рисунок 2. Остаточные полости в легких. А – остаточная полость после абсцесса в правом легком (фрагменты рентгенограммы в прямой и правой боковой проекции); Б – остаточная полость в нижней доле справа (стрелка) после деструктивной пневмонии. Вокруг полости определяются фиброзные тяжи
Бывают случаи, когда обнаруженная киста в легком, особенно если она частично заполненная, требует дифференциальной диагностики с абсцессом легкого. Как правило врожденные кисты впервые обнаруживают у детей и молодых людей, при этом их клиническая картина не настолько выражена, как при абсцессе легкого, а при отсутствии воспаления течение может быть бессимптомным. Абсцесс легкого до момента прорыва в бронх на рентгенограмме определяется как затемнение неправильно-округлой формы с нечеткими контурами, «размытыми» за счет инфильтрации в окружающие ткани, с неоднородной структурой из-за участков некроза, которые дают более интенсивную тень. Киста, в свою очередь, имеет более правильную округлую форму с четкими и ровными контурами, без выраженной инфильтрации в окружающих тканях. После прорыва абсцесса в бронх образуется полость с горизонтальным уровнем содержимого, контуры стенки которой сначала неровные из-за неравномерного отторжения некротизированной ткани. У кисты стенки тонкие и ровные (рисунок 3). После полного очищения абсцесса на его месте формируется тонкостенная полость, которую практически невозможно отличить от кисты.
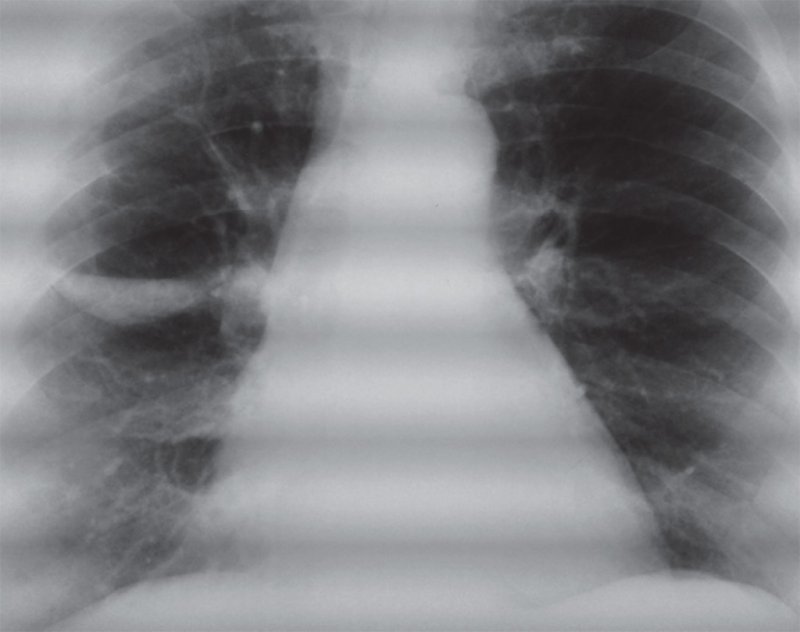
Рисунок 3. Нагноившаяся (частично заполненная) тонкостенная полость правого легкого (снимок того же пациента, что и на рисунке 2а): определяются четкие контуры полости, вокруг которой отсутствует инфильтрация легочной ткани
В легких может обнаруживаться несколько кист (рисунок 4), кисты могут быть множественными (рисунок 5).
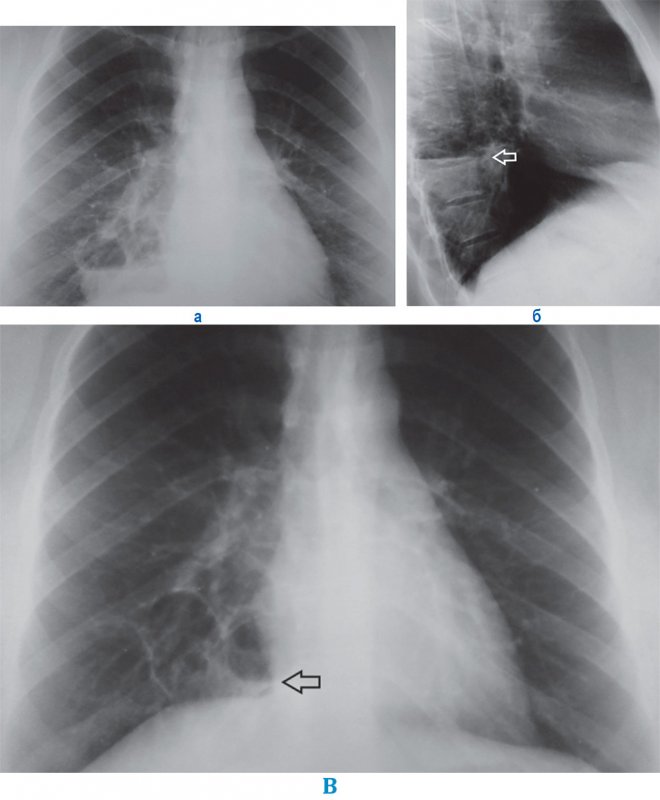
Рисунок 4. Кисты в нижней доле справа. А, Б, — рентгенограмма в прямой и правой боковой проекции: в нижней доле справа визуализируются несколько расположенных рядом тонкостенных полостных образований с горизонтальным уровнем содержимого (на рисунке 4б уровень содержимого в полости отмечен стрелкой). В – рентгенограмма того же пациента, выполненная через месяц: отмечается положительная динамика, количество содержимого в кистах значительно уменьшилось, отмечается незначительное количество содержимого в одной из полостей (см стрелка)
Рисунок 5. Поликистоз (множественные кисты) в легких. А – в верхних долях обоих легких определяются тонкостенные полости (см стрелки), самая крупная полость – слева, на уровне 5 ребра (в ней отмечается небольшое количество содержимого); в верхней доле справа определяются выраженные фиброзные изменения. Б – увеличенный фрагмент рентгенограммы А (верхняя доля справа). В – рентгенограмма того же пациента, выполненная в период обострения тремя годами ранее: в крупной полости левого легкого отмечается большое количество содержимого
Отметим, что в легких одновременно могут определяться разные виды полостей (рисунок 6).
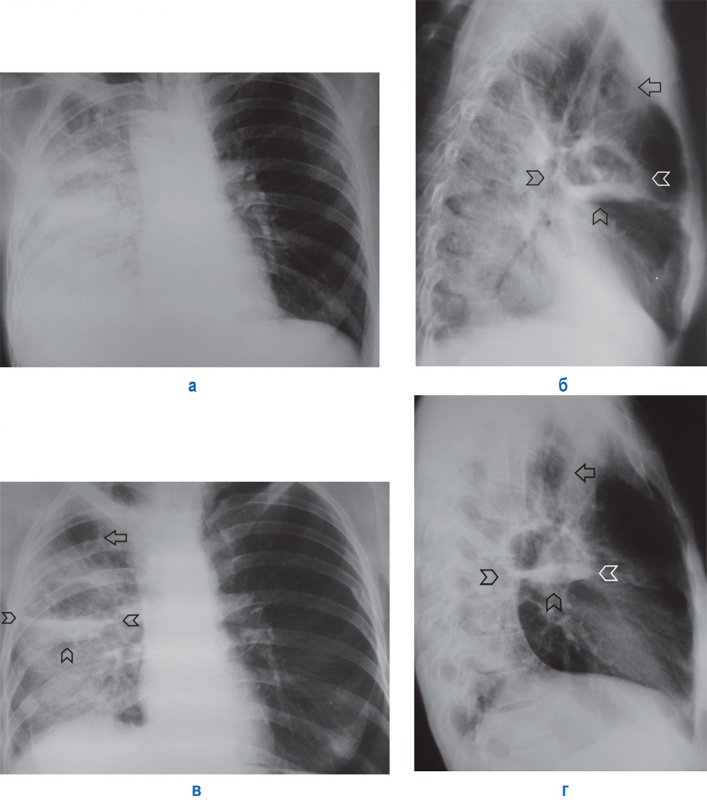
Рисунок 6. Правосторонняя полисегментарная пневмония, осложненная легочной деструкцией. Рентгенограммы в прямой и правой боковой проекциях. А, Б – в верхней доле справа определяется полость по типу абсцесса (см указатели). Выше отмечается тонкостенная полость без содержимого по типу буллы (см стрелка). В верхней и нижней долях справа видна инфильтрированная легочная ткань. В, Г – рентгенограммы того же пациента, выполненные через неделю: в нижней доле справа отмечается ателектаз – на рентгенограмме в боковой проекции главная междолевая плевра смещена назад. В верхней доле легкого четко визуализируются полости (см стрелка и указатель); на снимке в боковой проекции полости смещены назад из-за ателектаза нижней доли
Формирование в легких тонкостенных кистоподобных образований с разрывом и последующим спонтанным пневмотораксом характерно для стафилококковой и пневмоцистной пневмонии (рисунок 7).
Иногда кисты образуются в исходе развития инфаркта легкого при тромбоэмболии легочной артерии. При эмфиземе легких тонкостенные полостные образования, обусловленные буллами, могут достигать больших размеров. Как правило буллы располагаются на периферии легкого и могут обуславливать развитие спонтанного пневмоторакса (при этом часто обнаруживаются и другие признаки гипервоздушности легких).
Пневматоцеле – тонкостенные полости травматического происхождения, формирующиеся в динамике развития ушиба легкого, располагающиеся в основном субплеврально.
Ретенционные кисты (весьма условно относят к кистам) – расширенные бронхи (по сути бронхоэктазы), полностью заполненные содержимым. Ретенционные кисты формируются при облитерации проксимального отдела бронха слизистой пробкой или его сужения при воспалении. В большинстве случаев содержимым ретенционной кисты выступает слизь. На рентгенограмме ретенционные кисты определяются как Y-образные («двурогие») или «разветвленные» тени, повторяя форму бронха с его делениями (рисунок 7).
Рисунок 7. Формирование ретенционной кисты бронха
Каверны, формирующиеся при кавернозном туберкулезе, локализуются в основном в сегментах S 1, 2, 6. Как правило обнаруживается одна каверна с тонкими стенками (2-3 мм), фиброзные изменения в окружающих тканях отсутствуют, при этом отмечается небольшая толщина стенки каверны – это главное отличие кавернозного туберкулеза от фиброзно-кавернозного. В случае обострения наружные контуры каверны становятся нечеткими из-за незначительно выраженной перифокальной инфильтрации, а в тканях, окружающих каверну, определяются немногочисленные очаговые тени. Горизонтальные уровни содержимого в каверне определяются редко. Благоприятное течение характеризуется уменьшением размеров каверны с дальнейшим образованием рубца, либо формированием тонкостенной кистоподобной полости (санированная каверна), а в окружающей каверну легочной ткани можно определить «плотные» фиброзные очаги небольших размеров и кальцинаты. В случае подозрения на туберкулезные изменения, пациенту необходимо провести рентгеновскую компьютерную томографию (РКТ), с помощью которой лучше определяются инфильтративные и очаговые изменения, что дает возможность гораздо достовернее предположить специфическую причину и степень активности процесса.
Также нужно отметить, что кисты в легких могут обнаруживаться при разного рода аномалиях развития тканей легких, например, секвестрации легкого, гипоплазия легкого и др. Поликистоз легких характеризуется образованием множественных кист (рисунок 5).
Рисунок 8. Бронхогенная киста. Увеличенный фрагмент рентгенограммы в прямой проекции – среднее легочное поле справа. На фоне правого корня визуализируется одиночное образование округлой формы с четким контуром – заполненная киста
Рисунок 9. Буллы. Увеличенный фрагмент рентгенограммы в прямой проекции – нижняя доля левого легкого. В нижней доле слева определяются две большие тонкостенные буллы, компримирующие прилежащую легочную ткань
Рисунок 10. Буллезная эмфизема. В нижнем и верхнем отделе правого легкого определяются большие зоны без сосудистого рисунка – тонкостенные буллы
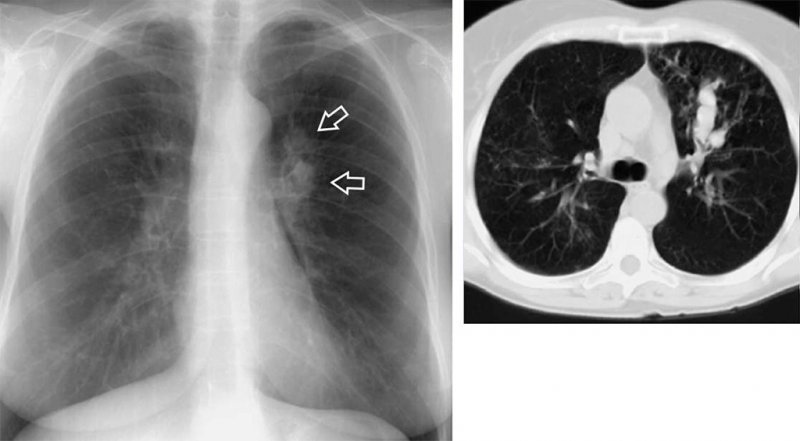
Рисунок 11. Ретенционная киста в левом легком. На снимке определяется тень кисты (см стрелки), которая проецируется на тень левого корня. На снимке, полученного с помощью РКТ четко определяется V-образная форма расширенного бронха с содержимым в просвете
источник
Различают врожденные (см. «Пороки развития») и приобретенные, соли-тарные и множественные кисты.
Приобретенные кисты представляют собой воздушные тонкостенные полости, располагающиеся непосредственно под висцеральной плеврой или в междолевой борозде.
Приобретенные кисты следует отличать от остаточных полостей в легких, образующихся после абсцесса, распада туберкулемы и других деструктивных процессов. Они образуются вследствие разрыва альвеол непосредственно под плеврой без ее повреждения. Оболочка кисты состоит из фиброзной соединительной ткани и альвеолярного эпителия. Элементов, составляющих стенку бронха (хрящ, мышечные волокна и т. д.), оболочка кисты не содержит. Кисты могут быть полностью замкнутыми, заполненными отделяемым слизистых оболочек желез, но могут иметь сообщение с бронхиальным деревом.
Игиническая картина и диагностика. Неосложненные кисты чаще протекают бессимптомно. Лишь при воздушных гигантских кистах отмечают боль в груди, кашель, иногда одышку, изредка дисфагию.
Клинические симптомы болезни возникают: 1) при разрыве кисты (развивается спонтанный, иногда клапанный пневмоторакс); 2) при инфицировании кисты (аналог абсцесса легкого); 3) при нарушениях проходимости бронха, открывающегося в полость кисты. Дистальнее обтурации бронха в полости кисты скапливается жидкость или гной. Нередко при этом возникает клапанный механизм, вследствие которого воздух поступает в полость кисты, но обратно выходит не полностью. В полости кисты и в плевральной полости нарастает положительное давление, как при клапанном пневмотораксе. Киста быстро увеличивается, становится напряженной. При этом здоровая ткань легкого сдавливается, средостение смещается в здоровую сторону, нарушаются дыхание и сердечная деятельность. Возникает необходимость в срочной медицинской помощи.
На фоне инфекционных осложнений у больного повышается температура тела, появляется боль в груди, кашель со слизистой или слизисто-гнойной мокротой, нередко кровохарканье.
Солитарная киста. Неосложненная киста при рентгенологическом исследовании имеет вид тонкостенной полости, содержащей воздух или некоторое количество жидкости.
При поликистозе имеются мелкие воздушные множественные кисты, по своей структуре напоминающие пчелиные соты. В окружающей легочной ткани, как правило, нет инфильтративных и фиброзных изменений. Если киста полностью заполнена жидкостью, то при рентгеноскопии видна шаровидная тень, которую с помощью других методов исследования (компьютерная и рентгенотомография) необходимо дифференцировать от опухолей. При компьютерной томографии выявляется округлое образование, плотность которого характерна для жидкости.
Инфицированная киста характеризуется воспалительной инфильтрацией легочной ткани вокруг нее. В ранее «сухих» полостях появляется жидкое содержимое, образующее уровни.
Лечение. Операция показана: 1) при солитарных неосложненных кистах; 2) при возникновении опасных осложнений. Солитарную кисту осторожно удаляют после соответствующей подготовки, направленной на ликвидацию воспалительных изменений и стабилизацию общего состояния, стараясь щадить неповрежденное легкое. Оперативное вмешательство при осложненных кистах зависит от типа осложнения. При остро развившемся напряженном пневмотораксе показано срочное дренирование плевральной полости с последующей постоянной аспирацией воздуха, как при внезапно возникшем пневмотораксе. Резкое и быстрое увеличение полости кисты (напряженная киста) требует срочной пункции ее с последующим трансторакальным дренированием по Мональди. Если не удается достигнуть расправления легкого в течение 2—3 дней, целесообразно произвести торако-томию или, если есть возможность, видеоторакоскопию и устранить источник поступления воздуха в плевральную полость. Это может быть достигнуто обшиванием и перевязкой бронха, открывающегося в кисту, резекцией кисты или части легкого.
При нагноении солитарной кисты ее иссекают с максимальным щажени-ем непораженной легочной ткани. При инфицировании множественных кист единственно радикальным методом, ведущим к излечению, является резекция пораженной части легкого.
При наличии противопоказаний к радикальной операции проводят лечение по общим принципам терапии гнойных заболеваний легких.
источник
Киста легкого – это патологическая полость в паренхиме легкого (полость), заполненное жидкостью либо газом. В отличие от абсцесса (гнойно-воспалительное образование), кисты имеют бессимптомное течение и не сопровождаются инфекционным процессом. Они встречаются как у новорожденных, так и у взрослых. По данным ВОЗ, среди всех больных с различными заболеваниями дыхательной системы, пациенты с кистами легких составляют 3 – 5 %. Факторов, влияющих на развитие данного заболевания, множества, поэтому выделить определенную причину формирования полости невозможно. Как правило, киста легких диагностируется при прохождении профилактического осмотра или во время диагностического рентген-исследования по поводу инфекционного либо вирусного заболевания дыхательной системы.
Несмотря на то, что кисты представляют собой «безобидное» новообразование легких, при осложнении они могут нести серьезную угрозу для жизни больного.
В Москве пройти диагностику и получить грамотную консультацию по поводу кисты легкого можно только в Юсуповской больнице. Благодаря инновационным технологиям, современным подходам в лечении и высококвалифицированному медицинскому персоналу, врачи клиники онкологии добиваются успешных результатов.
Существует множество патоморфологических форм кист легкого, которые существенно отличаются друг от друга. В зависимости от происхождения и механизма образования различают:
- Врожденные кисты легких;
- Приобретенные кисты легких.
Врожденные кисты формируются во время беременности. К ним относятся кистозная гипоплазия легких, врожденные гигантские кисты, добавочное легкое, бронхиолярная эмфизема легких. Приобретенные, наоборот, появляются в течение жизни, как ответ на длительное воздействие раздражающего фактора. В их число входят эхинококковая, ретенционная, воздушная киста легкого, буллезная эмфизема, пневмоцеле и т.д.
Учитывая морфологические особенности кисты легких, делятся на истинные и ложные. Истинные, то есть врожденные, представлены соединительной тканью снаружи и эпителиальной выстилкой внутри, может продуцировать слизистый секрет. В отличие от истинных, в стенке ложных кист отсутствует слизистая оболочка и структурные элементы бронха.
Ретенционная киста легкого возникает в результате закупорки бронха и характеризуется компенсаторным расширением его проксимального отдела. Содержанием является слизь с примесью крови. Протекают бессимптомно.
Воздушные кисты легких представляют собой буллу округлой формы, заполненной воздухом. Развивается при бактериальных инфекциях, например – пневмония, в основном стафилококкового генеза. Имеют тенденцию к спонтанному разрешению.
Эхинококкоз легких развивается после попадания в организм человека, яиц ленточного глиста. Киста эхинококка имеет плотную, эластичную капсулу, способную к беспрерывному росту. Внутри находится содержимое желтого цвета. Основным методом лечения является только оперативное вмешательство.
Кисты легких долгое время никак не проявляют себя. Переход от бессимптомного течения к осложненному с яркой клинической картиной, может быть спровоцировано ОРВИ, тяжелой интоксикацией (пневмония). Основные симптомы:
- Кашель: продуктивный, имеет неприятный запах, большое количество гнойной мокроты;
- Кровохарканье – признак распада кисты;
- Боль в грудной клетке – возникает при вовлечении в процесс плевры;
- Одышка – нарастает при стремительном уменьшении объема функционирующей легочной ткани;
- Повышение температуры – недомогание, слабость, снижение массы тела, потеря аппетита.
При поступлении в Юсуповскую больницу с подозрением на кисту легкого, после сбора анамнеза пациенту назначают прохождение дополнительного исследования. Обязательным инструментальным методом диагностики являются рентген органов грудной клетки, КТ, МРТ и фибробронхоскопию. По итогам результатов анализов больному назначают индивидуальную терапию. Лечение разнообразно и зависти от размера опухоли. Хирургическая коррекция остается самым популярным методом лечения. Осуществляется путем обычной торакотомии либо с применением видеоторакоскопии. После удаления кисты на легком может образоваться фиброз, но он исчезает в течение 2-3 лет после операции. Юсуповская больница обладает мощной диагностической базой, онкологическим и амбулаторным стационаром, где вам круглосуточно окажут профессиональную медицинскую помощь и психологическую поддержку.
источник
Основная классификация кист следующая:
1. Врожденные. Формируются в период эмбрионального развития и относятся к врожденной патологии. При рождении у ребенка уже ставится диагноз (кистозная гипоплазия легкого, эмфизема и т.д.), указывающий на порок в развитии легких. В случае, если при УЗИ диагностике не удается выявить наличие патологии, то в первые годы жизни малыша заболевание проявит себя симптомами. Врожденные кисты могут быть множественными, такая патология называется поликистозом легких, либо же единичными. Также эти образования называют бронхогенные кисты легкого.
2. Бронхогенные кисты средостения (различают переднее средостение и заднее средостение) встречаются в 30-35%случаев. Эти образования также возникают в результате нарушений эмбрионального развития и формируются из тканей эпителия бронхов. Представляют собой образования с тонкими стенками, которые заполнены бурой или прозрачной жидкостью. Развитие кист средостения часто идет в сочетании с кашлем, дисфагией, болью в грудной клетке, одышкой. Для выявления заболевания применяются флюорография и УЗИ средостения.
3. Дизонтогенетические образования. Также относятся к врожденным. Причиной их является нарушения при развитии бронхолегочных почек, но их формирование начинается в постнатальный период. Сопровождающий данные патологии диагноз — это бронхогенные или дермоидные кисты, кистаденомы. Выявляется заболевание в любом возрасте.
4. Приобретенная или ретенционная киста лёгкого. Это патология, возникшая в результате перенесенных травм и заболеваний. Сюда можно отнести, опухоли, вызванные микроорганизмами (эхинококковую кисту легкого), буллезную эмфизему, пневмоцелле, мукоцеле легкого (муковисцидоз) и другие.

- Туберкулез, болезнь плеврит;
- Абсцесс легочной ткани. При абсцессе кисты лёгкого наполняются гноем, которые отхаркивается при кашле. абсцесс относится к серьезнейшим осложнениям после пневмонии и лечится в стационарных условиях.
- Бронхиальная гангрена;
- Паразитарные заболевания, эхинококкоз и аскариды становятся причиной паразитических кист. эхинококковая киста зачастую протекают бессимптомно и выявляются случайно при осмотре.
- Сифилитические гуммы.
- Грибки также могут стать причиной появления кист в бронхах из-за пониженного иммунитета.
- Онкологические заболевания легких и опухоли в стадии распада, раковые опухоли, могут стать причиной развития кист.
- Эмфизема у курильщиков. Расширенные альвеолы органа наполняются воздухом.
Существует так называемый синдром полости, когда в легочной ткани возникает полость в результате жизнедеятельности микробов и бактерий, паразитарных инфекций, а также в результате распада опухоли.
Симптомы и проявления болезни зависят от вида кистозного образования, но некоторые из них наблюдается у всех пациентов в той или иной степени:
- Начинается кашель. Он может быть влажный, если образование наполнено жидкостным содержимым; с гнилостным запахом, если у больного гангрена легкого; с примесью гноя, если имеет место абсцесс.
- Отхаркивание кровью возникает, когда ткани органа распадаются, а также в случаях поражения сосудов при раке или на критических стадиях туберкулеза.
- Боль за грудиной возникает, когда опухоль локализована рядом к грудной стенкой. Боль усиливается во время вдоха, кашля, в определенной позе лежа.
- Одышка, боль при глубоком вдохе
- Повышенная температура тела, потоотделение, тошнота.
- При прорыве гнойной кисты происходит выделение при откашливании зловонной и обильной мокроты. Общее состояние может немного улучшится, интоксикация уменьшается
Несмотря на то, что полость кисты освобождается от гноя, излечение больного, как правило, не наступает. Заболевание рецидивирует и полость вновь заполняется содержимым и воспаляется, может возникнуть кистозный фиброз.
Опасность патологии, особенное инфекционного и посттравматического типа, состоит в том, что в случае разрастания полости, она сдавливает сегменты органа и происходит смещение средостения. Этот процесс чреват дыхательной недостаточность, легочным кровотечением и асфиксией.
Перечисленные выше симптомы характеры для некоторых других заболеваний органов дыхания, поэтому необходима диагностика для постановки точного диагноза. Поводом начать обследование является затруднения дыхания, боль в груди и кашель. Если диагностирована киста легкого – лечение откладывать нельзя.
Общую картину заболевания дают:
- рентгенологическое исследование легких;
- флюорография легких, на которой можно увидеть наличие полости в легком;
- рентгенография;
- фиброноскопия;
- функциональное исследование, биохимия крови, микроскопия и посев мокроты.
Проведение рентгена легких и флюорографии является базовым методом диагностики заболеваний органов дыхания.
Также может быть проведено УЗИ средостения и лёгких, которое позволит определить изменена ли паренхима легких, имеются ли диффузные или очаговые изменения в тканях органа.
Более точные данные для диагноза могут быть получены в результате проведения компьютерной томографии, которая со стопроцентной точностью определит вид и качественные характеристики возникшего в легком образования, наличие изменения в легких.
Также может проводиться видеоторакоскопия. Процедура, при которой для исследования в плевральную полость пациента вводится специальный инструмент. Также может быть проведена биопсия легких для исследования новообразований.
Если есть подозрения на эхинококкоз, помимо прочих анализов, врач может назначить УЗИ брюшной полости и аллергопробы.
Медикаментозная терапия применяется только с целью уменьшения воспалительного процесса, снятия интоксикации, уничтожения инфекции в легких, также с целью подготовки пациента к операции. Эффективное лечение кисты – только хирургическое. Практически всем пациентам назначается операция на легких.
Объем хирургической операции зависит от локализации и качественных характеристик кисты, общего состояния больного и клинической картины заболевания.
При отсутствии осложнений проводится удаление кисты в легком методом резекции. При поликистозе удаляют одну часть доли легкого (лобэктомия) или полное удаление доли (пневмоэктомия).
Если у больного наблюдается скопление воздуха между грудной стенкой и легкими, парализующее дыхание и повышающее давление, применяется метод дренирование полости плевры. После данного вмешательства назначается курс лечение антибиотиками.
Пункция и трансторакальное дренирование под контролем УЗИ применяется в случаях осложнения заболевания дыхательной недостаточностью.
Послеоперационный прогноз в 85% случаев достаточно положительный, после перенесенной операции высокий процент выживаемости. В целом очень важно не допускать развитие патологии и его осложнений и как можно раньше лечить заболевания органов дыхательной системы. Обследование легких и бронхов следует проводить с целью профилактики не реже чем 1 раз в год. Сделайте флюорографию бесплатно в своей поликлинике по месту жительства, а о том, как часто можно делать флюорографию и какое преимущество дает флюорографический метод исследования, читайте в этой статье.
источник
В эту сборную группу входят заболевания, характеризуемые наличием деструктивного процесса в бронхах и легких нагноительной природы. Наиболее распространенными из них являются острые и хронические абсцессы легких, нагноившиеся бронхоэктазы, кисты и каверны. Их объединяют особенности этиологии и патогенеза, обусловливающие в совокупности нагноение с разрушением ткани бронха (образование бронхоэктазов) или легкого (образование абсцесса, каверны).
Этиологическим инфекционным фактором (причинами) обычно являлись гноеродные кокки, и прежде всего золотистый стафилококк в ассоциации с респираторными вирусами; в последнее время в этом качестве все чаще выступают анаэробные микроорганизмы неклостридиального типа.
Вне периодов гриппозных эпидемий основной причиной инфекционных деструкций легочной ткани у взрослых является аспирация инфицированной слизи и слюны из носоглотки.
Предрасполагающими факторами являются некоторые сопутствующие заболевания и состояния, например сахарный диабет, хронический алкоголизм.
Нагноительный процесс (особенно при его длительном существовании является источником интоксикации и свойственных ей осложнений — сепсиса, септикопиемии с образованием метастатических гнойников в различных органах, амилоидоза внутренних органов (в первую очередь почек) и т.п. Осложнения могут иметь и более локальный (только для органов дыхания) характер: например, прорыв гнойника в плевральную полость с образованием гнойного плеврита, пиопневмоторакса или легочное кровотечение при разрушении стенки кровеносного сосуда, прилегающего к гнойнику.
Источником интоксикации является гнойное содержимое полости, которое состоит из продуктов распада тканей и массы микробов. При длительном нахождении в полости микробы расплавляют ее защитную капсулу, проникают в кровь, определяют симптомы общей интоксикации. Своевременное и регулярное удаление из полости продуктов нагноения возможно через бронхи, при отхаркивании мокроты. Это закономерно для бронхоэктазов и всех других полостей, которые дренируются через бронхи, т.е. сообщаются через бронхи с окружающей средой.
Улучшение дренажной функции бронхов при нагноительном процессе является основной задачей лечения. Хороший бронхиальный дренаж с регулярным отхождением гнойной мокроты важен как при подготовке больного к хирургическому лечению (удаление локального гнойника), так и при консервативном лечении в неоперабельных случаях болезни.
Дренажную функцию бронхов улучшают путем разжижения мокроты отхаркивающими средствами, отсасывания жидкого гнойного содержимого бронхов при так называемой лечебной бронхоскопии, снятием бронхоспазма, который препятствует отхождению мокроты, и т.п.
При лечении нагноившихся бронхоэктазов (расширений бронхов на каком-то участке) применяют антибиотики широкого спектра действия внутримышечно, интратрахеально в виде ингаляций. Часто лечение антибиотиками сочетают с назначением сульфаниламидных препаратов. Для улучшения дренажной функции бронхов применяют отхаркивающие средства, бронхолитики (эфедрин, теофедрин, эуфиллин), а также противоаллергические препараты, особенно когда бронхоэктатическая болезнь сопровождается бронхоспазмом.
При локализации крупных мешковидных бронхоэктазов только в одной доле проводится хирургическое лечение — удаление пораженной доли легкого.
Правильно проведенное консервативное лечение способствует выздоровлению более половины больных абсцессом легких (абсцесс — гнойное расплавление легочной ткани в виде ограниченного очага, окруженного воспалительным валиком).
Лечение должно начинаться с соблюдения постельного режима в условиях стационара. Назначаются антибактериальные и сульфаниламидные средства. Используются общеукрепляющие мероприятия; повторные переливания крови небольшими порциями; внутривенные вливания глюкозы. Применяются отхаркивающие и разжижающие мокроту препараты, бронхолитики. Важное значение имеют высококалорийное питание и лечебная гимнастика.
Лишь при отсутствии эффекта от лечения через 1—2 месяца ставится вопрос о хирургическом вмешательстве.
Если же процесс быстро прогрессирует, особенно при наличии большого распада, то больного оперируют через 2—3 недели. Операция заключается в удалении пораженной одной или двух долей, а иногда целого легкого.
Питание при нагноительных заболеваниях легких (бронхоэктатическая болезнь, абсцесс легких, гнойный плеврит) должно способствовать повышению защитных сил организма, нормализации белкового, витаминного и минерального обмена, улучшению регенерации эпителия бронхов, уменьшению интоксикации и выпота (экссудации) в бронхах и плевральной полости, стимуляции секреции желудка и кроветворения.
Процесс питания можно строить на основе лечебных диет № 11 или № 15 с учетом следующих принципов:
При высокой температуре питание строится по типу диеты № 13, но с несколько большей энергоценностью рациона (до 2300—2500 ккал) и меньшим потреблением свободной жидкости.
При недостаточности кровообращения питание базируется на диете № 10.
Для лечения нагноительных бронхолегочных заболеваний рекомендуется использовать рецепты 60, 61, а также следующие народные средства:
При лечении нагноительных бронхолегочных заболеваний сборы применяют в течение нескольких лет с чередованием, по 2—3 месяца, с перерывами на 1—2 недели.
источник
Прежде всего необходимо остановиться на дифференциальном диагнозе между ложными и истинными кистами легких.
Ложные касты легких, как правило, образуются в разгар пневмонии (и бронхита) или в период обратного развития процесса. Наличие клинических и рентгенологических признаков существующей острой пневмонии будет с большой вероятностью свидетельствовать о наличии ложной кисты. При наличии ложной неосложненной кисты в отличие от истинной неосложненной кисты можно обнаружить изменения в крови, характерные для воспалительного процесса.
Ложные кисты чаще бывают множественными, а истинные — солитарными. Рентгенологически при ложных кистах на фоне легочной ткани с признаками воспаления определяются различного размера округлые воздушные полости с уровнями или без уровнен жидкости. Стяжка полости отчетливо не определяется.
Чрезвычайно трудно бывает провести дифференциальный диагноз между истинной и ложной кистой спустя, например, 2—3 мес после перенесенной пневмонии, когда признаки воспалительных изменений в легочной ткани при рентгенологическом исследовании вокруг кисты полностью исчезают и клинические, и рентгенологические данные не указывают на наличие воспалительного процесса. При отсутствии осложнений в этот период нет необходимости производить какие-либо дополнительные обследования. Правильнее продолжить наблюдение за ребенком в течение 6—7 мес с момента обнаружения кисты. Если киста полностью исчезла — значит она была ложной.
При проведении дифференциального диагноза между истинной и ложной кистой помогает ангионульмонографическое исследование. При наличии сформированной истинной кисты всегда отчетливо видно кровоснабжение оболочки кисты. При ложной кисте легочные сосуды только огибают появившееся образование (рис. 51).
Следует отметить, что врожденные кисты крайне редко осложняются разрывом и пневмотораксом.
Неспецифические кисты легких необходимо дифференцировать с паразитарными кистами и туберкулезом легких.
Эхинококк иногда бывает чрезвычайно трудно отличить от неспецифической кисты легкого. При эхинококке в отличие от кист непаразитарного генеза при рентгенографическом исследовании обнаруживают округлое образование с более плотной тенью в центре, чем на периферии. Иногда при обызвествлении оболочек они видны более отчетливо.
Для эхинококка более характерна эозинофилия, хотя отсутствие повышенного содержания эозипофилов не противоречит диагнозу эхинококка. Положительная реакция Касони в сомнительных случаях подтверждает диагноз эхинококка. Следует помнить и об исследовании мокроты. В мокроте при эхинококке можно обнаружить мембраны, сколексы и крючки отхарканного паразита.
Кольцевидные тени при рентгенологическом исследовании легких наблюдают при туберкулезной каверне.
Туберкулез, как правило, характеризуется соответствующим анамнезом и эпидемиологическими данными! Более выражены общие функциональные расстройства по сравнению с неосложненными нагноением кистами легких. Если кольцевидные тени кист чаще расположены в неизмененной легочной ткани и имеют небольшую толщину, то при каверне в стенке толщи и паренхиме легкого обнаруживают различные пятнистые и линейные тени, остатки предшествующего туберкулеза легких.
При туберкулезе легких наблюдается увеличенная СОЭ со сдвигом формулы влево. При кистах, не осложненных нагноением, анализ крови, как правило, нормальный. Титр кожной туберкулиновой чувствительности при кавернах высокий, при кистах — низкий или вообще отсутствует. В мокроте при туберкулезной каверне можно обнаружить микобактерии туберкулеза.
Округлые тени типа мукоцистоцеле обнаруживают в легких при наличии абсцессов одиночных или множественных, характерных для абсцедирующей пневмонии. Общие данные, свидетельствующие о наличии пневмонии или очага гнойной инфекции в организме, позволяют поставить правильный диагноз. Для абсцесса более характерна выраженная пери-фокальная реакция, хотя при множественных метастатических абсцессах может и не быть подобной реакции.
Артерио — венозные аневризмы, которые у детейвстречаются очень редко, также иногда могут симулировать мукоцистоцеле. Дифференциальный диагноз представляет трудности. Нередко только гистологическое исследование удаленного во время операции препарата позволяет точно установить диагноз. Вместе с тем ангиопульмонография, проведенная до операции, при подозрении па наличие артерио-венозной аневризмы, чрезвычайно полезна.
Большие диагностические трудности возникают при проведении дифференциального диагноза между воздушной кистой и лобарной эмфиземой. Клиническая и рентгенологическая картина лобарной эмфиземы во многом напоминает клиническую и рентгенологическую картину воздушной солитарной кисты легкого. Среди дополнительных методов исследования, которые помогают отдифференцировать эти заболевания, предпочтение следует отдать томографии и апгиопульмонографии.
Во время томографии при наличии лобарпой эмфиземы обнаруживается нежная легочная структура. При ангиопульмонографии отчетливо определяется контрастирование области лобарной эмфиземы мелкими суженными веточками легочной артерии. При наличии кисты легочные сосуды не проникают в воздушную полость, а обходят ее снаружи. При проведении дифференциального диагноза между лобарной эмфиземой и воздушной солитарной кистой легкого правильнее производить одностороннюю ангиопульмонографию в двух проекциях.
Бронхографию дети, особенно с напряженными кистами легких и лобарной эмфиземой, переносят труднее и полученные данные не всегда бывают убедительными, так как контрастное вещество в большинстве случаев не проходит через резко суженные бронхиальные пути при лобарной эмфиземе.
Редко в специализированных торакальных отделениях при большем подозрении на лобарную эмфизему можно применять диагностическую пункцию с введением в полость 0,3—0,4 мл водорастворимого контрастного вещества.
При лобарной эмфиземе возникает рентгенографическая картина, напоминающая соты, что соответствует расширенным альвеолам и альвеолярным ходам (Л. М. Рошаль).
Известны диагностические ошибки, особенно на поликлиническом уровне, при проведении дифференциального диагноза между кистой легких и диафрагмальной грыжей. Действительно, кишечные петли и желудок при пролабировапии в плевральную полость могут во время клинического обследования и обзорной рентгенографии дать основания к размышлению.
Предотвратить диагностическую ошибку помогает квалификация врача. При подозрении па кисты легкого необходимо (напомнить о возможности диафрагмальной грыжи, а при подозрении па диафрагмальную грыжу — о возможности кист легкого. Внимательный врач всегда услышит перистальтические шумы в плевральной полости и при перкуссии определит небольшие участки укорочения перкуторного звука, чередующиеся с участками коробочного оттенка перкуторного звука, что имеет место при диафрагмальной грыже.
Если при кистах легкого клиническая и рентгенологическая картина в течение суток (при отсутствии осложнений), как правило, стабильная, то при диафрагмальной грыже возможна динамика. В сомнительных случаях диагноз уточняют путем проведения контрастного исследования пищеварительного тракта с бариевой взвесью.
Сходную с кистами легких клиническую и рентгенологическую картину может дать секвестрация легкого. В отличие от кист секвестрация легкого чаще локализуется в области нижней доли, особенно правого легкого. Правильный диагноз помогает установить динамическое наблюдение и ангиопульмопографическое исследование, при котором на аортальной фазе отчетливо определяется артериальный сосуд, идущий от аорты непосредственно к секвестрации легкого.
Иногда при наличии опухолевидных образований средостения возникает вопрос о том, внелегочная или внутрилегочная та или иная тень, которая выявляется при обзорной рентгенографии. Такие случаи редки, так как и клиническая, и рентгенологическая картина опухолевидных образований средостения обычно достаточно ясны. В сомнительных случаях, если необходимо, прибегают к дополнительным (методам исследования (томография, бронхография, ангиопульмонография, искусственный пневмоторакс или пневмомедиастипография).
Осумкованный пневмоторакс, как правило, характеризуется соответствующим анамнезом. Диагноз помогает поставить правильно проведенное рентгенологическое исследование. При использовании мпогоосевой рентгенографии можно определить локализацию образования. Осумкованный пневмопиоторакс, как правило, располагается в латеральных отделах легкого и тесно соединен с плеврой. Для уточнения диагноза можно использовать томографический и бронхографический методы исследования.
У новорожденных в экстренных случаях иногда приходится кисту легкого дифференцировать с ателектазом, атрезией хона, глоссоптозом и врожденным пороком сердца синего типа.
При ателектазе легкого характерно укорочение перкуторного звука и смещение средостения в пораженную сторону. Диагноз подтверждается при рентгенологическом исследовании.
Редко приходится дифференцировать кисту легкого с целомической кистой перикарда и эозинофильной гранулемой.
источник
При переводе с латинского языка киста означает пузырек, то есть это полость, которая заполнена воздухом либо жидкостью. Киста легкого определяется формированием в тканях легкого полости, которая переходит в бронх.
Кисты есть врожденные – их наличие определено с рождения и приобретенные, возникновение которых происходит благодаря определенной болезни. Существует одиночная киста и множественная. Во втором случае диагностируют поликистоз легких.
Легочную кисту обнаруживают у людей разного возраста, даже у детей. Заболевание достаточно опасное, при осложнениях может привести к смерти пациента, по этой причине при таких патологиях проводится оперативное вмешательство.
Причины возникновения врожденной кисты полностью не ясны. Возможно, происходит генетический сбой либо беременная женщина ведет нездоровый образ жизни.
Причин для приобретенной кисты есть несколько:
-
Туберкулез.
- Абсцесс легкого. Киста с образованием гноя, который регулярно откашливается. Очень опасный воспалительный процесс, возникший в итоге пневмонии, необходимо стационарное лечение.
- Гангрена. Гнилостное распадение легкого с выводом большого количества мокроты (1,5-2 литра в сутки).
- Кисты-паразиты. Эхинококки и аскариды, бессимптомные, зачастую обнаруживаются при медицинских осмотрах.
- Сифилитические гуммы. Полость наполняется клеевидной жидкостью.
- Иногда образовываются от грибка. У людей со слабым иммунитетом, наркозависимых, больных СПИДом.
- Рак. Раковые болезни легких.
- Эмфизема. Чаще развивается у курящих людей, наблюдаются раздутые, наполненные воздухом альвеолы.
Симптомы зависят от разновидности болезни, пока киста малого размера и без осложнений протекает бессимптомно. Заметить их можно при прохождении флюорографии или на рентгеновском снимке. При увеличении размеров образования появляются и признаки:
-
Кашель с выходом мокроты, что облегчает самочувствие больного. Обычно появляется, когда кисты наполнены жидкостью. При гангрене запах крайне неприятный, при туберкулезе запах отсутствует, большой объем выделений предполагает абсцесс. Мокрота выходит, ее объем уменьшается и она становится более слизистой.
- Кровохарканье наблюдается при распаде ткани легкого, так как происходит поражение кровеносных сосудов. Мокрота выходит с ниточками и кровяными сгустками, иногда кровь равномерно растворена, чаще появляется при легочной онкологии и туберкулезе.
- Болевые ощущения в области груди показывают близкую расположенность к стенке и в развитие привлечена плевра. Боль увеличивается при кашле, вдохе, больной лежит на здоровом боку (поскольку не ограничено движение больного легкого).
- Одышка появляется при поражении большого объема легкого.
- Поднимается температура, общая слабость, усиливается потоотделение, боли головы, потеря веса, аппетита – такие признаки появляются и у других болезней, что затрудняет постановку диагноза.
к оглавлению ↑
Для диагностирования кисты легких используют бронхографию, томограмму и рентген
Бронхографию не делают у эмбрионов и младенцев, поскольку бронхи у них весьма ранимы, а процесс травматичен, есть риск осложнения, если контраст попадет в ткани средостения.
Бронхография кист дает возможность определить:
-
Разбухание бронх.
- Культю в области отступления от центрального бронха.
- Полость кисты, которая наполнена контрастом.
У детей полости кист по мере увеличения объема жидкости также увеличиваются, что граничит с онкологией, иногда наблюдается кровохарканье при травме внутренней стенки полости кисты у плода.
Томограмма на срезах показывает темные пятна. При онкологии на снимке видны белые границы, образование которых происходит благодаря воспалительному процессу в лимфатических сосудах. Такие новообразования у плода могут нести следующие осложнения:
- Ателектаз — спадание легкого.
- Образование эмфизематозных булл.
- Раздутие кисты; пневмоторакс – проход воздуха в полость плевры.
Обнаруживают врожденную кисту чаще при проведении рентгена грудной клетки, если есть предположение на развитие воспаления легких либо туберкулеза, бессимптомные новообразования могут обнаружиться только в подростковом возрасте при прохождении флюорографии.
На рентгеновском снимке киста показывается как темноватое пятно со светловатым внутренним пятном. Кистоподобные новообразования от натуральных отличаются неравномерностью и несколькими камерами, они хорошо заметны на снимке.
Ретенционная киста легкого на рентгене видна по следующим показателям:
-
Тонкие стенки на тени.
- Неравномерные границы из соединительной ткани.
- Видно, где заканчивается жидкость и начинается воздушное пространство.
Кистоподобные же кисты определяются по таким признакам:
- Множество бугристых раздутых просветленных камер.
- Внутри гнойное содержимое.
Ретенционная киста образовывается, когда бронх перекрывается мокротой и нарастанием опухоли. При всем этом раздувается ближайшая область бронхиального дерева. На снимке – образование в виде овала с неравномерными границами, с формированием дуги – точка закупоривания.
Эхинококковая киста видна как потемнение в виде кольца со светлой полосой.
На рентгене можно наблюдать следующие виды кист:
-
Ретенционная киста. Образование закупоренного прохода бронха. При обнаружении ретенционной кисты в зародышевой форме и правильно назначенной терапии можно обойти такое осложнение, как ателектаз – спадание ткани легкого.
- Врожденная. Образование у детей при появлении на свет.
- Истинная. Новообразование появляется еще в утробе матери. Истинная киста в легком может располагаться в разных областях ткани легкого.
- Ложная. После различных травм грудины, это можем быть абсцесс и гангрена. Ложный тип от истинного можно отличить по внутреннему строению эпителиальной стенки бронха. На рентгене не видно двойной границы тени кольца и полости образовываются в задней части легкого.
Врожденный поликистоз эмбриона – нарушение развития бронх при неполном развитии респираторного отдела дыхательной системы.
Ретенционная киста похожа на ветку дерева, от одной точки идет много ответвлений, достаточно тонкие с волнами и выпуклостями. При дыхании форма не меняется.
Интересно ! Для подтверждения диагноза зачастую вводят контраст в просветы бронх, выясняют их возникновение и тип патологии, тем самым определяют туберкулез, кисту и онкологию.
При лечении кисты легкого самым актуальным считается оперативное вмешательство. Чем раньше прооперирован больной – тем больше шансов у него на полное выздоровление и тем меньше хирургических осложнений. Если болезнь запущена, то проводится операция в срочном порядке, что существенно увеличивает риск, тем самым уменьшая шансы на выздоровление.
Обратите внимание! При отсутствии осложнений киста удаляется либо практикуется резекция. При развитии поликистоза делают лобэктомию (удаляется часть легочной доли) либо пневмонэктомию (убирают всю долю легкого).
Если киста с гноем, то сначала проводится лечение, а хирургия делается при обострении. При развитии пневмоторакса (воздушное образование между легочной долей и стенкой груди, что увеличивает давление в легком и затрудняет дыхание) проводят дренирование. Затем назначается терапия антибиотиками. При дыхательной недостаточности проводится пункция, а также трансторакальное дренирование с сопровождением УЗИ.
источник
Киста легкого – патологическая полость в паренхиме легкого, заполненная воздухом или жидкостным содержимым. Течение кисты легкого может быть бессимптомным, клинически выраженным (с одышкой, кашлем, тяжестью и болями в груди) и осложненным (инфицированием, пневмотораксом, кровотечением и др.). Основная диагностика кисты — рентгенологическая, включающая обзорную рентгенографию органов грудной клетки, КТ легких, ангиопульмонографию, бронхографию. Лечение легочных кист преимущественно хирургическое — удаление кисты или резекция легкого посредством торакотомии или видеоторакоскопического вмешательства.
Кистами легких называют внутрилегочные полости полиэтиологичного происхождения, обычно содержащие слизистую жидкость или воздух. Ввиду большого разнообразия патоморфологических форм заболевания, судить об истинной распространенности кист легких в популяции довольно сложно. По данным некоторых исследователей, среди всех больных с болезнями органов дыхания пациенты с кистами легких составляют 2,9-5,3%. Кисты легкого встречаются у представителей всех возрастов: от новорожденных младенцев до лиц преклонного возраста. Несмотря на свою доброкачественность, при осложненном течении киста легкого может представлять серьезную угрозу для жизни, поэтому в пульмонологии в отношении данных патологических образований принято проведение хирургической лечебной тактики.
В зависимости от этиопатогенеза (происхождения и механизмов образования) различают врожденные, дизонтогенетические и приобретенные кисты легких.
- Врожденные кисты формируются еще в антенатальном периоде, и ребенок рождается уже с наличием данного порока развития легкого. Такие кисты обычно выявляются в детском возрасте. К ним относятся: кистозная гипоплазия легких, бронхиолярная эмфизема легких, кистозно измененное добавочное легкое, внутридолевая секвестрация, врожденные гигантские кисты.
- Дизонтогенетические кисты легких также представляют собой врожденные образования, обусловленные нарушением развития бронхолегочных почек в эмбриогенезе. Однако развитие дизонтогенетических кист начинается уже в постнатальном периоде, поэтому патология может выявляться в различном возрасте. К таким образованиям принадлежат дермоидные кисты, бронхогенные кисты, бронхогенные кистаденомы легких.
- Приобретенные кисты образуются на определенном этапе жизни под влиянием заболеваний и травм легких. В их число входят эхинококковая киста легкого, буллезная эмфизема, пневмоцеле, туберкулезные каверны, «тающее легкое», эмфизематозно-буллезная секвестрация легких и др.
По морфологическим особенностям кисты легких делятся на истинные и ложные. Первые из них всегда врожденные, их внешняя оболочка представлена соединительной тканью с элементами бронхиальной стенки (хрящевыми пластинками, гладкомышечными и эластическими волокнами и др.). Внутренний слой истинной кисты легкого образован эпителиальной выстилкой из клеток кубического и цилиндрического эпителия, продуцирующего слизистый секрет (бронхогенные кисты) или альвеолярного эпителия (альвеолярные кисты). Ложные кисты носят приобретенный характер, а в их стенке отсутствуют структурные элементы бронха и слизистая оболочка.
С учетом количества полостей кисты делятся на одиночные (солитарные) и множественные (в последнем случае диагностируется поликистоз легких). Если киста сообщается с просветом бронха, она называется открытой; при отсутствии такого сообщения говорят о закрытой кисте легкого. По виду содержимого различают воздушные и заполненные полости; по размеру полости – малые (до 3-х сегментов), средние (3-5 сегментов) и большие (более 5 сегментов). Наконец, течение кист легкого может быть неосложненным и осложненным.
Происхождение врожденных и дизонтогенетических кист легкого связано с дефектами формирования легкого в эмбриональном периоде. Чаще всего такие внутриутробные нарушения включают агенезию альвеол, расширение терминальных бронхиол либо задержку формирования периферических бронхов. Легочные кисты являются структурным компонентом таких врожденных аномалий развития легких, как кистозная гипоплазия, врожденная долевая эмфизема, синдром Маклеода и ряд других. Среди дизонтогенетических кист легких наиболее часты дермоидные кисты и кистозные лимфангиомы, которые также нередко рассматриваются как доброкачественные опухоли легких.
Более распространены в практике торакальных хирургов приобретенные кисты легких, образующиеся в исходе заболеваний паразитарного, инфекционного и неспецифического (поствоспалительного, посттравматического) и иного генеза. К числу паразитарных и инфекционных принадлежат кисты, формирующиеся в легких при эхинококкозе, цистицеркозе, туберкулезе, сифилисе. Причинами возникновения прочих кист могут служить воспалительно-деструктивные процессы: пневмонии, абсцесс легкого, бактериальная деструкция легкого, травмы и ранения легкого, обтурация бронха и пр.
Малые и неосложненные кисты легкого носят бессимптомное течение. Клинические признаки появляются при увеличении размеров кист и сдавлении окружающих структур либо вследствие осложненного течения. Большие или множественные кисты сопровождаются тяжестью и болями в груди, кашлем, одышкой, иногда дисфагией.
Переход от бессимптомного течения к осложненному может быть инициирован ОРВИ или пневмонией. При нагноении кисты легкого на первый план выходят признаки тяжелой интоксикации (слабость, адинамия, анорексия) и гектическая лихорадка. На фоне общего недомогания возникает кашель со слизисто-гнойной мокротой, возможно кровохарканье.
Прорыв заполненной гноем кисты в бронх сопровождается откашливанием обильной, иногда зловонной мокроты, улучшением общего состояния, уменьшением интоксикации. Полость кисты освобождается от гноя, однако ее полная облитерация наступает редко. Чаще заболевание приобретает рецидивирующее течение, постепенно приводя к формированию вторичных бронхоэктазов и диффузного пневмофиброза.
При прорыве содержимого кисты в плевральную полость может развиваться клиника спонтанного пневмоторакса, пиоторакса, плеврита. Для осложнений данного типа характерно внезапное появление болей в груди, сильного, приступообразного кашля, нарастающего цианоза, тахикардии и одышки. Возможными исходами подобных осложнений могут стать образование бронхоплеврального свища и хроническая эмпиема плевры.
Воспалительный процесс в дренирующем кисту бронхе способствует образованию клапанного механизма, приводящего к нарастанию давления внутри полости кисты и ее напряжению. Киста быстро увеличивается в размере, сдавливает окружающие сегменты легкого, вызывает смещение органов средостения. Клиническая картина напряженной кисты легкого напоминает клинику клапанного пневмоторакса (одышка, тахипноэ, цианоз, набухание вен шеи, тахикардия). Тяжелое состояние больных обусловлено дыхательной недостаточностью и гемодинамическими нарушениями. В течении напряженной кисты легкого выделяют компенсированную, субкомпенсированную и декомпенсированную стадии. Кроме всего перечисленного, киста легкого может осложняться легочным кровотечением и малигнизацией. При дренирующихся кистах у детей существует угроза асфиксии.
Ввиду отсутствия или скудности симптоматики неосложненные кисты легкого обычно остаются нераспознанными. Они могут стать случайной находкой при профилактической флюорографии. Физикальные данные могут включать укорочение перкуторного звука, ослабление дыхания, иногда – «амфорическое» дыхание.
Основная роль в выявлении кист легкого принадлежит методам рентген-диагностики. Изменения, определяемые при рентгенографии легких, обусловлены видом и происхождением кист. Обычно обнаруживается образование шаровидной формы с четкими контурами. В полости кисты иногда виден горизонтальный уровень жидкости. Для уточнения локализации и происхождения кист применяются МСКТ и МРТ легких.
Результаты бронхографии наиболее информативны в диагностике открытых кист легкого, когда возможно попадание контрастного вещества в полость. При закрытых кистах бронхография и ангиопульмонография позволяет обнаружить кисту по косвенным признакам – в этом случае бронхи и сосуды будут огибать округлую тень в легком. Подтверждение диагноза может быть достигнуто в ходе диагностической торакоскопии.
Кисты легкого следует дифференцировать с доброкачественными и злокачественными опухолями легких периферической локализации, метастазами в легкое, туберкуломой, блокированным абсцессом, ограниченным пневмотораксом, целомической кистой перикарда, опухолями средостения и др.
Лечебная тактика в отношении кист легкого, главным образом, хирургическая. Неосложненная киста легкого подлежит удалению в плановом порядке. Вместе с тем, не следует затягивать с оперативным вмешательством, поскольку возникновение осложнений может перевести статус операции в разряд экстренных, что может негативно сказаться на прогнозе и выживаемости. Чаще всего при неосложненных вариантах заболевания производится изолированное удалении кисты или экономная резекция легкого. Операция осуществляется как посредством торакотомии, так и с применением видеоторакоскопии. При распространенных процессах (поликистозе, вторичных необратимых изменениях паренхимы) может выполняться лобэктомия или пневмонэктомия.
При кистах легких, осложненных нагноением, проводится предоперационная медикаментозная подготовка, а оперативное вмешательство выполняется после купирования обострения. В случае развития пио- или пневмоторакса осуществляется экстренное дренирование плевральной полости с последующей местной и системной антибиотикотерапией. Неотложная помощь при напряженной кисте легкого, осложненной дыхательной недостаточностью, заключается в срочном выполнении пункции и трансторакального дренирования кисты под УЗИ-контролем. Во всех этих случаях хирургическое вмешательство осуществляется вторым этапом и носит более радикальный характер.
Прогноз при плановом лечении неосложненной кисты легкого благоприятный; отдаленные послеоперационные результаты хорошие. В случае осложненного течения исход зависит от сроков и полноты оказания первичной помощи. В остром периоде гибель больных может наступить от дыхательной и сердечно-сосудистой недостаточности, массивного кровотечения; послеоперационная летальность достигает 5%. В остальных случаях возможна инвалидизация вследствие стойких вторичных изменений в легких (бронхоэктазов, распространенного пневмофиброза, хронизации гнойных процессов). Таким больным требуется пожизненное диспансерное наблюдение пульмонолога. Профилактика приобретенных кист легкого заключается в предупреждении травм, специфических и неспецифических болезней легких.
источник

 Туберкулез.
Туберкулез. Кашель с выходом мокроты, что облегчает самочувствие больного. Обычно появляется, когда кисты наполнены жидкостью. При гангрене запах крайне неприятный, при туберкулезе запах отсутствует, большой объем выделений предполагает абсцесс. Мокрота выходит, ее объем уменьшается и она становится более слизистой.
Кашель с выходом мокроты, что облегчает самочувствие больного. Обычно появляется, когда кисты наполнены жидкостью. При гангрене запах крайне неприятный, при туберкулезе запах отсутствует, большой объем выделений предполагает абсцесс. Мокрота выходит, ее объем уменьшается и она становится более слизистой. Разбухание бронх.
Разбухание бронх.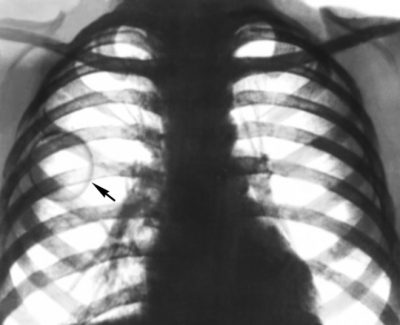 Тонкие стенки на тени.
Тонкие стенки на тени. Ретенционная киста. Образование закупоренного прохода бронха. При обнаружении ретенционной кисты в зародышевой форме и правильно назначенной терапии можно обойти такое осложнение, как ателектаз – спадание ткани легкого.
Ретенционная киста. Образование закупоренного прохода бронха. При обнаружении ретенционной кисты в зародышевой форме и правильно назначенной терапии можно обойти такое осложнение, как ателектаз – спадание ткани легкого.