Макроскопическое исследование мокроты у больных пневмониями имеет важное диагностическое значение, нередко помогая установить характер патологического процесса и возможные осложнения (например, кровотечение или нагноение).
Количество мокроты при заболеваниях органов дыхания может варьировать в широких пределах (от 10 до 500 мл и более в сутки) и определяется в основном двумя факторами:
- характером и степенью активности патологического процесса в легких и
- возможностью беспрепятственного откашливания образовавшейся мокроты.
Относительно небольшое количество мокроты (не более 50-100 мл в сутки) характерно для большинства больных пневмониями и другими воспалительными заболеваниями легких (острый трахеит, острый и хронический бронхит и др.).
Значительное увеличение количества мокроты (более 150-200 мл в сутки), как правило, наблюдается при заболеваниях, сопровождающихся образованием полости, сообщающейся с бронхом (абсцесс легкого, туберкулезная каверна, бронхоэктазы), или распадом ткани (гангрена, распадающийся рак легкого и др.). Необходимо заметить в этой связи, что иногда у этих больных количество мокроты может уменьшиться из-за нарушения дренирования воспалительного очага.
У тяжелых больных пневмонией и пациентов старческого возраста нередко наблюдается подавление кашлевого рефлекса, в связи с чем мокрота выделяется в небольшом количестве или отсутствует совсем.
Цвет мокроты зависит от состава патологического трахеобронхиального секрета и наличия различных примесей (например, примесей крови).
Основные причины изменения цвета мокроты при пневмониях и других заболеваниях легких
Характер патологического процесса
Бесцветная, прозрачная (слизистая мокрота)
Многие острые заболевания легких, трахеи и бронхов (особенно в начальной стадии), сопровождающиеся преимущественно катаральным воспалением. Часто — хронические заболевания в стадии ремиссии
Желтоватый оттенок (слизисто-гнойная)
Наличие умеренного количества гноя в мокроте. Характерно для большинства острых и хронических заболеваний легких на определенной стадии развития воспаления
Зеленоватый оттенок (слизисто-гнойная или гнойная)
Застой гнойной мокроты, сопровождающийся распадом нейтрофильных лейкоцитов и выделением фермента вердопероксидазы, превращения железопорфириновой группы которой обуславливают зеленоватый оттенок мокроты
Желтый (канареечный) цвет мокроты
Присутствие в мокроте большого количества эозинофилов (например, при эозинофильной пневмонии)
Проникновение эритроцитов в просвет альвеол путем диапедеза и освобождение из распадающихся эритроцитов гематина (наиболее характерно для крупозной пневмонии)
Розоватый цвет серозной мокроты
Примесь малоизмененных эритроцитов в серозной мокроте при альвеолярном отеке легкого
Другие оттенки красного цвета (алый, коричневый и др.)
Признаки более значительных примесей крови (кровохарканье, легочное кровотечение)
Черноватый или сероватый цвет
Примеси угольной пыли в мокроте
Следует иметь в виду, что появление в мокроте примесей крови, независимо от характера основного патологического процесса (катаральное, гнойное или фибринозное воспаление, опухоль и т.п.), существенно изменяет цвет мокроты (см. ниже).
Запах мокроты. Обычно мокрота серозного и слизистого характера запаха не имеет. Зловонный гнилостный запах свежевыделенной мокроты свидетельствует:
- о гнилостном распаде легочной ткани при абсцедировании легкого, гангрене легкого, распадающемся раке легкого;
- о разложении белков мокроты (в том числе белков крови) при длительном нахождении ее в полостях (абсцесс легкого, реже — бронхоэктазы) преимущественно под действием анаэробной флоры.
Характер мокроты. В зависимости от консистенции, цвета, прозрачности, запаха и других физических признаков, выявляемых при макроскопическом исследовании, различают четыре основных вида мокроты:
- Слизистая мокрота — бесцветная, вязкая, без запаха. Она встречается в начальных стадиях воспаления или при стихании его активности.
- Серозная мокрота также бесцветная, жидкая, пенистая, без запаха. Она появляется, как правило, при альвеолярном отеке легкого, когда в результате повышения давления в системе малого круга кровообращения или увеличении проницаемости сосудистой стенки при воспалении увеличивается транссудация в просвет дыхательных пуки плазмы крови, богатой белком. Вследствие активных дыхательных движений (удушье, одышка) плазма вспенивается и выделяется в виде пенистой жидкости, иногда диффузно окрашенной в розовый цвет, что свидетельствует о значительном увеличении проницаемости сосудистой стенки и кровотечении по типу per diap >
Двухслойная мокрота чаще встречается при абсцессе легкого. Верхний слой се состоит из серозной пенистой жидкости, а нижний — из зеленовато-желтого непрозрачного гноя.
Трехслойная мокрота наиболее характерна для гангрены легкого, хотя иногда она может появляться у больных с бронхоэктазами и даже гнилостным бронхитом. Верхний слой такой мокроты состоит из пенистой бесцветной слизи, содержащей большое количество пузырьков воздуха, средний — из мутноватой слизисто-серозной жидкости желтовато-зеленоватого цвета, нижний — из желтого или зеленоватого непрозрачного гноя.
Кровохарканье. Примесь крови в мокроте имеет очень важное диагностическое значение, нередко указывая на развитие серьезных осложнений. В зависимости от степени и характера повреждения легочной ткани и дыхательных путей примесь крови в мокроте (кровохарканье — haematoptoe) может быть различной: 1) прожилки крови, 2) сгустки крови, 3) «ржавая» мокрота, 4) диффузно окрашенная розовая мокрота и т.п. Если при откашливании выделяется чистая алая кровь без примеси слизи или гноя, говорят о возникновении легочного кровотечения (haematomesis). Кровохарканье (haematoptoe) представляет собой выделение мокроты с кровью. При легочном кровотечении (haematomesis) во время откашливания у больного выделяется чистая алая кровь (туберкулез, рак легкого, бронхоэктазы, травматические повреждения и т.д.).
При пневмониях, особенно при крупозном воспалении легких, также возможно выделение крови с мокротой в виде «ржавой» мокроты, прожилок или сгустков крови. Кровохарканье и легочное кровотечение может встречаться и при других заболеваниях органов дыхания. Следует все же иметь в виду, что в реальной клинической практике примесь крови в мокроте нередко может иметь другие характеристики. Например, вопреки распространенному мнению, «ржавая» мокрота может встречаться не только при крупозном воспалении легкого (типичные случаи), но и при очаговой и гриппозной пневмонии, при туберкулезе легкого с творожистым распадом, застое в легком, отеке легкого и т.п. С другой стороны, при крупозной пневмонии иногда в мокроте могут появляться прожилки или лаже сгустки крови или, наоборот, она не имеет примесей крови и носит характер слизистой или слизисто-гнойной.
Основные причины кровохарканья и наиболее типичный вид мокроты
Бронхоэктазы, хронический гнойный бронхит
Чаще в виде прожилок или сгустков крови в мокроте гнойного или слизисто-гнойного характера
Гнойно-кровянистая, полужидкая, спивкообразной консистенции обильная мокрота коричневого или красного цвета с резким гнилостным запахом
Кровянистая, иногда желеобразная мокрота (типа «малинового желе»)
Прожилки или сгустки крови в слизисто-гнойной мокроте; при формировании каверны возможно появление обильной кровянистой мокроты коричневого или красного цвета
Сгустки крови или мокрота, диффузно окрашенная в коричневый цвет
Альвеолярный отек легкого
Диффузно окрашенная розовая пенистая серозная мокрота
Стафилококковая или вирусная очаговая пневмония
Прожилки или сгустки крови в слизисто-гнойной мокроте, ииогда «ржавая» мокрота
Прожилки или сгустки крови в слизисто-гнойной или гнойной мокроте
Следует помнить, что почти при всех приведенных в таблице заболеваниях возможно развитие массивного легочного кровотечения.

источник
Абсцесс легкого (abscessus pulmonis) представляет собой гнойное расплавление легочной ткани, в результате которого формируется более или менее отграниченная полость. Абсцесс и гангрена легких включаются в настоящее время в группу заболеваний, обозначаемых терминами «инфекционная деструкция легких», или «деструктивные пневмониты».
Этиология и патогенез. Возбудителями абсцесса легкого чаще всего являются различные неспорообразующие анаэробные микроорганизмы, золотистый стафилококк, грамотрицательные аэробные бактерии.
Микроорганизмы обычно проникают в легочную ткань бронхогенным путем. При этом источником инфицирования служит нередко микрофлора, находящаяся в полости рта и носоглотке (особенно при наличии пародонтоза, хронического гингивита, хронического тонзиллита). Важным патогенетическим фактором является аспирация инородного тела, а также слизи, рвотных масс и т.д., которая может произойти, например, у лиц, находящихся в бессознательном состоянии (алкогольное опьянение, наркоз и др..).
Предрасполагающими факторами могут быть заболевания, при которых возрастает вероятность любых гнойных осложнений (сахарный диабет), увеличивается возможность попадания гнойной мокроты в здоровые участки легкого (бронхоэктатическая болезнь), снижается сопротивляемость организма (хронический алкоголизм).
Значительно реже встречается гематогенный вариант распространения инфекции, когда микроорганизмы попадают в легочные капилляры вследствие бактериемии (при сепсисе). Возможны, кроме того, вторичное бронхогенное инфицирование инфаркта легкого, возникшего в результате тромбоэмболии ветвей легочной артерии, а также непосредственное инфицирование легочной ткани при ранении органов грудной клетки.
Патологоанатомическая картина. В начальной стадии абсцесса легкого обнаруживается воспалительная инфильтрация легочной ткани. Затем в центре инфильтрата начинается расплавление легочной ткани, в результате чего возникает полость. Инфильтрация вокруг полости постепенно исчезает, сама полость выстилается изнутри грануляционной тканью и при благоприятном течении полностью облитерируется, оставляя после себя небольшой участок пневмосклероза. В других случаях может формироваться полость сстенками, в которой гнойный процесс способен продолжаться неопределенно долго (хронический абсцесс).
Классификация. Абсцессы легкого классифицируются по этиологии (в зависимости от вида возбудителя), патогенезу (бронхогенные, гематогенные, травматические и т.д.). Кроме того, абсцессы легкого могут быть единичными или множественными, а по отношению к анатомическим элементам легкого — центральными и периферическими.
Клиническая картина. В течении абсцесса легкого выделяют два периода: период формирования абсцесса до его вскрытия и период вскрытия абсцесса с образованием полости.
В начале заболевания (период формирования абсцесса) больных обычно беспокоят озноб, боли
в грудной клетке при дыхании, сухой кашель, одышка, высокая лихорадка, нередко принимающая характер гектической. Выражены симптомы интоксикации: головная боль, отсутствие аппетита и др. Однако в ряде случаев (например, при хроническом алкоголизме) клиническая картина заболевания бывает смазанной. Так, резкие боли в грудной клетке и одышка могут при этом отсутствовать, а температура тела остается иногда субфебрильной.
При осмотре часто отмечают отставание больной половины грудной клетки при дыхании, выявляют болезненность при пальпации по ходу межреберных промежутков (симптом Крюкова), обусловленную реакцией реберной плевры. При достаточно обширной зоне инфильтрации определяют усиление голосового дрожания и притупление перкуторного звука над участком поражения, ослабление везикулярного и появление бронхиального оттенка дыхания, усиление бронхофонии. При субплевральном расположении абсцесса может выслушиваться шум трения плевры.
В анализах крови отмечают выраженныйв 1 мкл) со сдвигом лейкоцитарной формулы влево вплоть до миелоцитов, увеличение СОЭ. Рентгеноло-
гически выявляют участок массивного гомогенного затемнения с нечеткими границами в пораженной доле, который нередко расценивают как очаг пневмонии.
Первый период абсцесса легкого может продолжаться от нескольких дней до нед (чаще 7дней).
Второй период начинается с момента вскрытия полости абсцесса и отхождения мокроты через бронх. На фоне высокой лихорадки и симптомов интоксикации больной внезапно начинает откашливать «полным ртом» большое количество (до 1 л и более) гнойной мокроты. Температура тела при этом, как правило, снижается, постепенно улучшается самочувствие, менее выраженными становятся изменения в анализах крови.
Однако описанные четкие различия между первым и вторым периодами абсцесса легкого бывают так хорошо заметными далеко не всегда. Нередко (особенно при небольшом калибре дренирующего бронха) отхождение мокроты может быть вначале очень умеренным с последующим постепенным нарастанием ее количества.
Мокрота при абсцессе легкого часто бывает зловонной, что порой делает невозможным пребывание других пациентов в общей палате с таким больным. При длительном стоянии мокрота делится на три слоя: нижний — сероватого цвета густой гной с крошковидным тканевым детритом, средний — слой жидкой гнойной мокроты с большим количеством слюны,пенистой серозной жидкости. При микроскопическом исследовании мокроты в ней находят большое количество лейкоцитов, эритроцитов, эластические волокна, кристаллы холестерина и жирных кислот.
После вскрытия абсцесса и его опорожнения изменяются и физикальные данные обследования больных. При формировании большой поверхностно расположенной полости появляется тимпанический звук при перкуссии, могут выслушиваться бронхиальное и (очень редко) амфорическое дыхание, звучные влажные хрипы. Рентгенологически на фоне уменьшающейся инфильтрации легочной ткани выявляется просветление округлой формы (полость) с уровнем жидкости (рис. 35).
Течение и осложнения. При благоприятном течении инфильтрация, сохраняющаяся вокруг сформированной полости, постепенно рассасывается, сама полость уменьшается в размерах, теряет правильную округлую форму и, наконец, перестает определяться совсем. Выздоровление наступает обычно через нед, но может и затягиваться до нескольких месяцев. Убольных абсцесс легкого принимает хроническое течение.
К осложнениям заболевания относятся распространение процесса на плевральную полость с развитием гнойного плеврита и пиопневмоторакса, легочное кровотечение, возникновение новых абсцессов в здоровом легком, развитие сепсиса с образованием вторичных абсцессов (нередко множественных) в головном мозге, печени, почках, бактериемический шок. С учетом указанных осложнений летальность при абсцессе легких продолжает оставаться достаточно высокой и составляет в настоящее время
Лечение. Больным с абсцессами легких может проводиться терапевтическое и хирургическое лечение. Консервативная терапия включает в себя соблюдение постельного режима, использование постурального дренажа (придание больномураза в день намин положения, при котором у него лучше отходит мокрота), обязательное назначение антибиотиков. При обнаруже-
источник

Это – золотистый стафилококк, синегнойная палочка, анаэробные и грамотрицательные аэробные микроорганизмы.
Абсцесс может быть одиночным или множественным, развиваться в одном (односторонний) или двух легких (двусторонний), быть центральным (в середине легкого) или периферическим (на краях).
Этиология заболевания рассматривает собой развитие воспалительного очага начинающегося с процесса инфильтрации ткани легких (скопление веществ и частиц, ей не присущих). Процесс растворения инфильтрата в гное происходит от центра к краям. Гнойную полость обволакивает грануляционная ткань, препятствующая выходу гнойного содержимого.
При благоприятном течении событий (когда заболевание протекает в острой форме и длится менее 6 месяцев) образование разрывается, и гной расходится по бронхиальным ветвям. У больного появляется сильный кашель, благодаря которому мокрота постепенно выходит из организма. Стенки пустой капсулы спадаются, и на ее месте образуется рубец, зарастающий соединительной тканью.
Развитию патологии способствуют сопутствующие заболевания:
- сахарный диабет;
- пневмония;
- хронический бронхит;
- тонзиллит;
- гингивит;
- пародонтоз;
- инфаркт легкого;
- рак легких;
- затяжной грипп;
- множественный кариес и др.
Для людей, страдающих алкоголизмом, существует опасность сильной интоксикации, при которой возникает рвота. Если рвотные массы попадают в дыхательные пути, то они могут стать причиной развития абсцесса. Гнойная полость в легких может образоваться в результате аспирации инородных тел, сильных ушибов, закрытых переломов ребер, проникающих грудных ранений.
Признаки патологии могут развиваться с ужасающей быстротой, вызывая резкое ухудшение самочувствия больного, либо чередуются с периодами ремиссии. В первом случае речь идет о острой форме заболевания, когда уже через 10-12 дней происходит разрыв гнойной капсулы, а во втором – о хроническом вялом течении патологии, при которой периоды обострения сменяются относительно устойчивым и стабилизированным состоянием.
Во время обострения, когда воспалительный процесс нарастает, и гнойный очаг только формируется, наблюдаются симптомы:
- ощущение удушья;
- сухой, лающий кашель (без отделения мокроты либо с ее небольшим количеством);
- хроническая усталость и слабость в теле;
- холодный пот;
- лихорадка;
- тошнота;
- слабость;
- отсутствие аппетита;
- повышение температуры до 37 С (держится постоянно, указывая на наличие воспалительного процесса).
Момент, когда целостность гнойного образования нарушена, приносит пациенту значительное облегчение состояния:
- сухой кашель меняется на влажный;
- начинает отделяться мокрота;
- температура тела опускается до нормальных величин;
- лихорадка и слабость сменяются приливом энергии, нормализацией аппетита, крепким ночным сном.
У людей, страдающих хроническим алкоголизмом, симптомы патологии могут быть «смазанными», а воспалительный процесс протекает без повышения температуры.
Люди, страдающие хроническим бронхитом, в период обострения откашливают прозрачную густую или светло-желтую мокроту (при абсцессе легкого в мокроте можно обнаружить незначительную примесь гноя). При диагностике абсцесса легкого объем откашливаемой жидкости из легких достигает от 200 мл до 1 литра за сутки, при этом:
- Присутствие гнилостной микрофлоры в очаге воспаления делает отделяемый экссудат настолько зловонным, что находиться в одной палате с больным просто невозможно.
- Мокрота окрашена в желто-коричневый, зеленый цвет и имеет густую консистенцию.
- При отстаивании жидкости на дне емкости можно увидеть частицы тканевого детрита – нижний слой имеет сероватый оттенок; средний слой – желтый, что указывает на присутствие в слюне большого количества гноя; верхний – это пенящаяся серозная жидкость.
- Если процесс воспаления затрагивает легочную плевру, то гнойное расплавление мелких сосудов ведет к появлению легочного кровотечения, из-за чего мокрота может содержать кровянистые нити.
При простудных заболеваниях, когда инфекция распространяется на трахею и легкие, у больного периодически возникают приступы кашля с отделением мокроты, длящиеся несколько минут. Когда разрывается гнойная капсула при абсцессе, человек кашляет практически непрерывно и вынужден постоянно носить с собой емкость для сплевывания экссудата. Но чувство возвращения «второго дыхания» и бодрого самочувствия гораздо важнее для пациента, и он готов пережить эти неприятные моменты, потому что у него появляется реальный шанс на выздоровление.
Комплексная дифференциальная диагностика позволяет обнаружить развивающийся очаг воспаления еще на ранней стадии и принять меры по его скорейшему устранению. Для этого существуют следующие способы исследования:
- Внимательный внешний осмотр и опрос больного, изучение его истории болезни.
- Рентгенография или рентгенологические признаки (на снимках отчетливо видны темные пятна с четкими границами, указывающие на то, что капсула прошла процесс «созревания» и вот-вот может разорваться). При поступлении гноя из пораженного участка в бронхиальные ветви специалист может оценить количество экссудата, от которого организм начнет избавляться через органы дыхания.
- Бактериоскопия и бакпосев мокроты позволяют определить видовую принадлежность возбудителей болезни, их количество, а также их восприимчивость к разным группам антибиотиков.
- МРТ (магнито-резонансная томография), КТ (компьютерная томография) дополняют данные, полученные при рентгенографии.
- Общие анализы мочи, кала, крови – изменения в их составе и повышенной содержание лейкоцитов указывают на воспалительный процесс.
- Биохимический анализ крови – повышение уровня сиаловых кислот, гаптоглобинов, фибрина, серомукоида сообщают, что предположения врачей относительно абсцесса подтверждаются.
- Фибробронхоскопия – метод исследования, дающий возможность оценить состояние легких изнутри. В органы дыхания вводится специальный прибор – бронхоскоп, который переводит изображение на монитор. Врач может воочию убедиться в наличии или отсутствии абсцесса.
Большое количество отделяемой мокроты из легких может указывать не только на абсцесс легких, но и на заражение туберкулезом, синусит, грибковое поражение, бронхиальную астму.
Самое верное решение – срочное обращение к квалифицированным специалистам, которые проведут детальную диагностику и назначат оперативные методы лечения.
источник
Исследование мокроты.
У здорового человека за сутки мо жет образовываться до 50-100 мл секрета в трахеобронхиальном дереве. Он выделяется без кашля за счет содружественной работы реснитчатого эпителия и является защитной реакцией организм от вредного воздействия при вдыхании различных газов, пылевых частиц, микроорганизмов. В патологии, во время кашля, у больных может выделяться мокрота, содержащая продукты распада тканей, жизнедеятельности микроорганизмов, клетки крови и другие. Данное исследование имеет важное диагностическое значение для определения этиологии заболевания органов дыхания, характера патологического процесса, определения эффекта от лечения.
Для исследования мокроту собирают, как правило, утром,
до еды, в чистую прозрачную стеклянную посуду с плотнозавинчивающейся крышкой или притертой пробкой после полоскания полости рта кипяченой водой. Не рекомендуется попадание слюны в мокроту. При незначительном количестве мокроты, например, при туберкулезе, мокроту собирают в течение 1-2 суток.Исследование мокроты необходимо проводить как можно раньше(свежую) из-за разрушения клеточных элементов. Проводят макроскопическое, микроскопическое и бактериологическое исследование мокроты.
Макроскопическое исследование мокроты включает определение количества, запаха, цвета, характера, консистенции, слоистости, патологических примесей.
Количество выделяемой мокроты за сутки может колебаться от нескольких миллилитров до 1,5 литра («полным ртом») и зависит от характера патологических изменений, состояния больных,возраста. У детей, тяжелых больных и у лиц пожилого возраста может нарушаться кашлевой рефлекс и снижаться количество выделяемой мокроты. Незначительное количество выделяемой мокроты, до 50-70 мл обычно наблюдается у больных с пневмококковой пневмонией, острым и хроническим бронхитом, бронхиальной астмой. Выделение значительного количества мокроты,более 200 мл и даже 1-1,5 литра наблюдается при крупном абсцессе в стадии опорожнения, крупных бронхоэктазах, гангрен легкого, кавернозном туберкулезе.
Запах мокроты. Как правило, слизистая мокрота запаха не имеет. При распаде легочной ткани и белков мокроты (гангрена,абсцесс в стадии опорожнения, бронхоэктатическая болезнь) выделяемая мокрота обычно имеет неприятный гнилостный запах.
При этом больные, для уменьшения выделения такой мокроты занимают положение на больном боку. Врач должен попросить больного лечь на здоровую сторону для улучшения дренажной функции и более полного отхождения мокроты.
По характеру мокрота бывает слизистая (при бронхитах),серозная (при альвеолярном отеке легких), слизисто-гнойная
(пневмония, бронхоэктатическая болезнь, туберкулез легких),гнойная (абсцесс легких, бронхоэктатическая болезнь) и гнилостная (гангрена легких). Кровянистый характер мокроты может наблюдаться при легочном кровотечении, обильном кровохарканье
(туберкулез, абсцесс легких).
По консистенции мокрота бывает жидкая (при бронхитах,альвеолярном отеке легких), полужидкая (при абсцессе легких), крошковидная (гангрена легких) и вязкая (бронхиальная астма).
Деление на слои. При развитии патологического процесса в бронхолегочном аппарате образующаяся мокрота, помещенная в прозрачную стеклянную емкость, после стояния, может распределяться на три слоя. Однослойная слизистая без запаха мокрота встречается у больных с бронхитами; 2-х слойная, при которой верхний слой серозный, а нижний – гнойный, зеленовато-желтый встречается у больных с абсцессом легких; 3-х слойная мокрота:верхний – слизистый, средний – серозный, нижний – гнойный,состоящий из распадающейся легочной ткани встречается при гангрене легких.
Цвет мокроты зависит от состава, характера мокроты и наличия в ней примесей. Бесцветная (слизистая) мокрота характерна для бронхитов, желто-зеленая – при гнойных заболеваниях легких; алая при кровотечении; бурая, коричневая «ржавого»цвета – при пневмококковой пневмонии из-за появления в альвео-лах эритроцитов; розовая, «пенистая» – при альвеолярном отеке легких. При попадании в мокроту примесей, например, угольной пыли, она может иметь черный цвет.
Патологические примеси. При ряде заболеваний невооруженным взглядом можно обнаружить в мокроте спирали Куршмана (бронхиальная астма) – прозрачные, белого цвета извитые тяжи, чечевицы – плотные, небольшого размера желто-зеленого цвета образования, включающие в себя кристаллы холестерина,эластические волокна (туберкулез легких), пробки Дитриха, похожие на чечевицы, но не содержащие микобактерии туберкулеза и издающие неприятный запах при раздавливании (абсцесс и гангрена легких), друзы актиномицетов – мелкие зерна, как правило, желтого цвета, похожие на манную крупу, сгустки фибрина,участки распадающейся легочной ткани.
Микроскопическое исследование мокроты. Исследование проводится как неокрашенного (нативного), так и окрашенного по Граму или Циль-Нильсену препарата мокроты. Для приготовления нативного препарата берется наиболее измененная часть мокроты (гнойные, кровянистые или слизистые комочки) и помещается равномерно на предметное стекло. Затем материал покрывается покровным стеклом и осматривается сначала под малым, а затем большим увеличением.
В мокроте можно обнаружить:
– эпителиальные клетки из полости рта;
– лейкоциты и их дегенеративные формы при воспалительных заболеваниях, особенно гнойных;
– эритроциты при кровохарканье;
– альвеолярные макрофаги, содержащие в цитоплазме раз-
личные частицы: пыль, лейкоциты, кристаллы гемоси-
дерина (в этом случае они называются сидерофагами –
«клетки сердечных пороков» и встречаются при застое в
малом круге кровообращения);
– эозинофилы – при бронхиальной астме, эозинофильной
– атипичные клетки – при распадающемся раке бронхов или легких.
– спирали Куршмана при бронхиальной астме и представляющие собой различного размера тяжи слизи, состоящие из тонкой и плотной осевой нити, окутанной спиралевидны-
ми извитыми волоконцами и содержащие лейкоциты, эозинофилы, кристаллы Шарко-Лейдена (см. ниже). Встречаются при бронхиальной астме;
– кристаллы Шарко-Лейдена – это бесцветны, белковой
природы продукты распада эозинофилов, имеющих форму октаэдров. Встречаются в основном при бронхиальной
астме. Следует заметить, что наличие эозинофилов, спиралей Куршмана и кристаллов Шарко-Лейдена (триада Эр-
лиха) характерна для бронхиальной астмы;
– эластические волокна, имеющие вид тонких блестящих
извитых нитей, образующиеся в мокроте при распаде легочной ткани (гангрена, абсцесс легких, туберкулез, распадающийся рак легких).
– Шарко-Лейдена (см. выше);гематоидина, – представляющие собой продукт распада гемоглобина различной формы, образующиеся при некрозе легочной ткани и легочном кровотечении;
– холестерина, образующиеся при распаде жира (абсцесс,туберкулема легких);
– кристаллы жирных кислот при абсцессе и гангрене легких.
Бактериологическое исследование мокроты. Это исследование проводится при иммерсионном микроскопировании окрашенного материала мокроты. Сначала мазок окрашивают по Граму, что позволяет выявить в мокроте грамположительную синего цвета (пневмококки, стафилококки, стрептококки) и грамотрицательную, красного цвета (кишечная палочка, амебиаз,палочку Пфейффера и другие) флору. При этом можно подсчитать примерное количество возбудителей. Затем при окраске по Циль-Нильсену можно обнаружить микобактерии туберкулеза,располагающиеся в мазках в виде «кучки» или поодиночке.Для более тонкого исследования инфекционного заболевания легких и определении эффективности лечения пациентов используют посев мокроты на питательные среды. При росте микроорганизмов, в эти среды помещают либо диски с антибиоти ами и по зонам задержки роста определяют эффективность препарата,либо готовят взвесь с культурой микроорганизмов с антибиотиками и определяют минимально подавляющую концентрацию лекарственного препарата.
Исследование плевральной жидкости. В норме в плевральной полости имеется небольшое количество жидкости (50-100мл), необходимое для скольжения листков плевры. В патологии,количество жидкости может увеличиваться. В этом случае применяют плевральную пункцию, как с диагностической, так и лечебной целью.
Техника плевральной пункции – больной обычно сидит на стуле, лицом к спинке в расслабленном состоянии. Предварительно больному проводят УЗИ плевральной полости или рентгеноскопию грудной клетки с целью определения точки для пункции. Обычноэто 7-8 межреберье по срединно-ключичной или заднеподмышечной линиям. Область для пункции обрабатывают спиртовым раствором йода, затем проводится местная анестезия 0,5% раствором лновокаина или лидокаином. Прокол делают по верхнему краю нижележащего ребра, так как по нижнему краю проходит сосудистонервный пучок. Длинную пункционную иглу с надетой на нее резиновой трубкой вводят перпендикулярно к грудной клетке и после попадания в плевральную полость снимают зажим с трубки и эвакуируют плевральную жидкость с помощью специального аппарата или шприцем в зависимости от количества. Извлеченную жидкость отправляют на исследование, а через иглу может быть введен лекарственный препарат с лечебной целью. Затем иглу извлекают,место прокола обрабатывают йодом и накладывают стерильную повязку. Затем проводят повторный рентгенконтроль для оценки не только количества оставшейся жидкости, но и выявления возможной патологии легких, которая была не видна из-за жидкости.Следует помнить, что крови в игле может свидетельствовать о повреждении сосуда или легочной ткани.
Противопоказания для пункции:
1. Выраженное нарушение гемостаза.
3. Крайне тяжелое состояние больного.
Полученная при плевральной пункции жидкость может быть воспалительного или невоспалительного характера. Для ее анализа проводят определение физико-химических, микроскопических и бактериологических свойств.
Бактериологическое исследование плевральной жидкости проводится с целью определения возбудителя заболевания,а также определения его чувствительности к антибактериальным препаратам. Для этого осадок после центрифугирования плевральной жидкости используют для посева на питательные среды и приготовления мазков. После окрашивания по Граму или ЦильНильсену проводят исследование. Важное диагнос-тическое значение имеет определение микобактерий туберкулеза, которое проводится методом флотации.
источник
Острый бронхит.В начале заболевания выделяется небольшое количество слизистой мокроты, затем ее количество увеличивается и она приобретает слизисто-гнойный характер. При микроскопии мокроты выявляют цилиндрический эпителий в значительном количестве и небольшое количество лейкоцитов и эритроцитов.
Хронический бронхит обычно сопровождается выделением значительного количества слизисто-гнойной мокроты. Микроскопическое исследование обнаруживает различное количество эпителия бронхов, расположенных по отдельности или пластами, много лейкоцитов, могут быть эритроциты и альвеолярные макрофаги.
Бронхиальная астма.Разрешение приступа бронхиальной астмы сопровождается выделением скудного количества слизистой, вязкой, стекловидной мокроты. Иногда в ней на глаз видны спирали Куршмана. При микроскопии: характерно наличие эозинофилов, цилиндрического эпителия, спиралей Куршмана, кристаллов Шарко-Лейдена.
Бронхоэктатическая болезнь.По утрам выделяется очень много – до 1л («полным ртом») слизисто-гнойной мокроты с неприятным запахом, которая при стоянии образует 3 слоя. Макроскопически в ней выявляются гнойные пробки Дитриха. При микроскопии обнаруживают лейкоциты в большом количестве, кристаллы жирных кислот, холестерина и гематоидина, эластические волокна, разнообразная микрофлора.
Крупозная пневмония.В начале заболевания выделяется небольшое количество вязкой мокроты «ржавого» цвета. В период разрешения количество мокроты увеличивается, она приобретает слизисто-гнойный характер. Микроскопически в ржавой мокроте выявляют измененные эритроциты, свертки фибрина, кристаллы гематоидина, лейкоциты в небольшом количестве, пневмококки. В период разрешения количество эритроцитов уменьшается, а количество лейкоцитов нарастает.
Абсцесс легкого.Во время прорыва абсцесса в полость бронха одномоментно выделяется большое количество (до 600 мл) гнойной мокроты с неприятным запахом, которая при стоянии образует 2 слоя. При микроскопическом исследовании видно очень большое количество лейкоцитов (сплошь), эластические волокна, обрывки легочной ткани, кристаллы жирных кислот, холестерина и гематоидина.
Туберкулез легких.Количество и характер мокроты при туберкулезе легких зависит от формы и стадии болезни. При кавернозном туберкулезе выделяется значительное количество слизисто-гнойной мокроты, в которой на глаз видны тельца Коха. Микроскопия выявляет эластические волокна, кристаллы жирных кислот, холестерина и гематоидина, при распаде обызвествленного туберкулезного очага – тетрада Эрлиха. При окраске по Цилю-Нильсену обнаруживаются микобактерии туберкулеза.
Рак легкого.Количество мокроты может быть различным, при распаде опухоли – значительным. Характер мокроты слизисто-гнойно-кровянистый. Микроскопическое исследование при распаде легочной ткани обнаруживает эластические волокна, кристаллы холестерина и гематоидина, атипичные клетки опухоли.
7.5. ЗАКЛЮЧИТЕЛЬНЫЕ КОНТРОЛЬНЫЕ ВОПРОСЫ К ГЛАВЕ «ИССЛЕДОВАНИЕ МОКРОТЫ»
Установите соответствие между элементами в столбцах. Одному элементу в левом столбце соответствует только один элемент в правом столбце.
1. Характер мокроты при заболеваниях:
1) бронхиальная астма а) гнилостный
2) крупозная пневмония б) гнойный
3) отек легких в) слизистый
2. Цвет мокроты разного характера:
3. Элементы мокроты, характерные для патологических процессов:
1) спирали Куршмана а) отек легких
2) атипичные клетки б) бронхиальная астма
3) линзы Коха в) рак легких
4. Методы окраски мокроты для обнаружения:
1) микобактерий туберкулеза а) по рамму
2) сидерофагов б) по Романовскому
3) микрофлоры в) по Цилю-Нильсену
г) реакция на берлинскую лазурь.
5. Преобладающий компонент в мокроте разного характера:
1) слизисто-гнойная а) плазма
2) гнойно-слизистая б) слизь
3) слизисто-кровяная в) гной
Дата добавления: 2014-11-29 ; Просмотров: 1210 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Причины сниженного количества отделяемой мокроты:
- острый бронхит;
- пневмония;
- застойные явления в легких;
- в начале приступа бронхиальной астмы (в конце приступа количество выделяемой мокроты увеличивается);
- уменьшение количества отделяемой мокроты при нагноительных процессах в легких говорит о стихании воспаления, но также может быть и результатом нарушения дренирования гнойной полости, сопровождаясь ухудшением состояния пациента.
Причины повышенного количества отделяемой мокроты:
- отек легких;
- нагноительные процессы в легких при условии сообщения полости с бронхом: абсцесс, бронхоэктатическая болезнь, гангрена легкого, туберкулез, сопровождающийся распадом тканей легкого;
- увеличение количества отделяемой мокроты расценивается как признак ухудшения состояния пациента, если оно зависит от
- обострения, но в случае улучшения дренирования полости увеличение количества отделяемой мокроты расценивается как положительный симптом.
Норма — мокрота бесцветна.
- мокрота зеленоватого оттенка — говорит о гнойном процессе: абсцесс легкого, гангрена легкого, бронхоэктатическая болезнь, актиномикоз легкого;
- мокрота с различными оттенками красного цвета — при кровохарканьи у больных туберкулезом легких, актиномикозом, раком
- легкого, абсцессом легкого, при инфаркте легкого, сердечной астме, отеке легких;
- мокрота ржавого цвета — крупозная, очаговая, гриппозная пневмония, туберкулез легких с творожистым распадом, застой в легких, отек легких, легочная форма сибирской язвы;
- мокрота коричневого цвета — инфаркт легкого (в данном случае цвет мокроты говорит не о присутствии в ней крови, а продуктов ее распада — гематине);
- мокрота грязно-зеленого (желто-зеленого) цвета — различные патологические процессы в легких, сочетающиеся с желтухой;
- мокрота желто-канареечного цвета — эозинофильные пневмонии;
- мокрота цвета охры — сидероз легкого;
- мокрота черноватого (сероватого) цвета — примесь угольной пыли (силикоз) и у курильщиков;
- мокроту также могут окрашивать некоторые лекарственные препараты.
Норма — мокрота не имеет запаха.
- гнилостный запах мокроты — абсцесс, гангрена легкого, гнилостный бронхит, бронхоэктатическая болезнь, рак легкого осложнившийся некрозом;
- фруктовый запах мокроты — вскрывшаяся эхинококковая киста.
Норма — мокрота на слои не делится.
- двухслойная мокрота — гнойная мокрота при стоянии: абсцесс легкого, бронхоэктатическая болезнь;
- трехслойная мокрота — гнилостная мокрота при стоянии: гангрена легкого.
Норма — мокрота имеет нейтральную или щелочную реакцию. Кислую реакцию приобретает разложившаяся мокрота.
- слизистая мокрота — острый и хронический бронхит, астматический бронхит, трахеит;
- слизисто-гнойная мокрота — абсцесс легкого, гангрена легкого, гнойный бронхит, обострение хронического бронхита,
- стафилококковая пневмония;
- гнойно-слизистая мокрота — бронхопневмония;
- гнойная мокрота — бронхоэктазы, стафилококковая пневмония, абсцесс, гангрена, актиномикоз легкого;
- серозная мокрота — отек легкого;
- серозно-гнойная мокрота — абсцесс легкого;
- кровянистая мокрота — инфаркт легкого, опухоли, пневмония, травма легкого, актиномикоз, сифилис.
Следует учитывать, что не всегда появление обильной примеси крови в мокроте вызвано легочной патологией: симулировать легочное кровотечение могут кровотечения из желудка, носовой полости, прорвавшейся аневризмы.
источник
Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Гнойная полость отграниченная со всех сторон пиогенной капсулой в процессе постепенной деструкции легочной ткани, образовавшаяся в центре воспалительного инфильтрата. Изоляция абсцесса свидетельствует о выраженной защитной реакции организма, в то время как отсутствие отграничения при распространенной гангрене легкого является результатом прогрессирующего некроза под влиянием неконтролируемой иммунной системой продукции интерлейкинов и других медиаторов воспаления. При тяжелой инфекции иммунологическая реакция подавляется избыточной продукцией провоспалительных и антивоспалительных интерлейкинов, что способствует их бесконтрольной продукции и прогрессированию воспалительного процесса вплоть до развития сепсиса и полиорганной недостаточности.
Среди больных преобладают мужчины в возрасте 30—35 лет. Женщины болеют в 6—7 раз реже, что связано с особенностями производственной деятельности мужчин, более распространенным среди них злоупотреблением алкоголем и курением, ведущим к «бронхиту курящих» и нарушению дренажной функции бронхов.
Этиология и патогенез. Инфекция при абсцессе и пневмонии попадает в легкие разными путями: 1) аспирационным (бронхолегочный); 2) гемато-генно-эмболическим; 3) лимфогенным; 4) травматическим.
А с п и р а ц и о н н ы й ( б р о н х о л е г о ч н ы й ) путь. Происходит аспирация слизи и рвотных масс из ротовой полости и глотки при бессознательном состоянии больных, алкогольном опьянении, после наркоза. Инфицированный материал (частички пищи, зубной камень, слюна, рвотные массы), содержащий большое количество анаэробных и аэробных микроорганизмов, может вызывать воспаление и отек слизистой оболочки, сужение или обтурацию просвета бронха. Развивается ателектаз и воспаление участка легкого, расположенного дистальнее места обтурации. Как правило, абсцессы в этих случаях локализуются в задних сегментах (II, VI), чаще в правом легком.
Аналогичные условия возникают при закупорке бронха опухолью, инородным телом, при сужении его просвета рубцом (обтурационные абсцессы). Удаление инородного тела и восстановление проходимости бронха нередко приводят к быстрому излечению больного.
Г е м а т о г е н н о — э м б о л и ч е с к и й путь. Около 7—9% абсцессов легкого развиваются при попадании инфекции в легкие с током крови из внелегочных очагов (септикопиемия, остеомиелит, тромбофлебит и т. д.). Мелкие сосуды легкого при этом тромбируются, в результате чего развивается инфаркт легкого. Пораженный участок подвергается некрозу и гнойному расплавлению. Абсцессы, имеющие гематогенно-эмболическое происхождение (обычно множественные), чаще локализуются в нижних долях легкого.
Л и м ф о г е н н ы й путь. Занос инфекции в легкие с током лимфы, наблюдается редко, возможен при ангине, медиастините, поддиафрагмальном абсцессе и т. д.
Т р а в м а т и ч е с к и й путь. Абсцесс и гангрена могут возникнуть в результате более или менее обширного повреждения легочной ткани при проникающих ранениях и закрытой травме грудной клетки.
Патологоанатомическая картина. В легочной ткани на фоне воспалительной инфильтрации, характерной как для некоторых видов пневмонии, так и для абсцесса, появляется один или несколько участков некроза, в которых начинает бурно развиваться инфекция. Под влиянием бактериальных протеолитических ферментов происходит гнойное расплавление нежизнеспособной ткани и формирование отграниченной полости, заполненной гноем (рис. 6.5). Разрушение стенки одного из бронхов, находящегося вблизи гнойной полости, создает условия для оттока гноя в бронхиальное дерево. При одиночных гнойных абсцессах полость довольно быстро освобождается от гноя, стенки ее постепенно очищаются от некротических масс и покрываются грануляциями. На месте абсцесса формируется рубец или выстланная эпителием узкая полость.
При больших, плохо дренирующихся абсцессах освобождение от гноя или остатков некротических тканей происходит медленно. Пиогенная капсула абсцесса превращается в плотную рубцовую ткань, препятствующую уменьшению полости и заживлению. Формируется хронический абсцесс.
Клиническая картина и диагностика. При типично протекающем одиночном абсцессе в клинической картине можно выделить два периода: до прорыва и после прорыва абсцесса в бронх.
 |
Заболевание обычно начинается с симптомов, характерных для острой пневмонии, т. е. с повышения температуры тела до 38—40°С, появления боли в боку при глубоком вдохе, кашля, тахикардии и тахипноэ, резкого повышения числа лейкоцитов с преобладанием незрелых форм. Эти симптомы характерны для тяжелого синдрома системной реакции на воспаление.
Они являются сигналом для врача о необходимости срочных и высокоэффективных лечебных мероприятий.
При физикальном исследовании выявляются отставание пораженной • части грудной клетки при дыхании; болезненность при пальпации; здесь же определяют укорочение перкуторного звука, хрипы. На рентгенограмме и компьютерной томограмме в этот период в пораженном легком выявляется более или менее гомогенное затемнение (воспалительный инфильтрат).
Второй период начинается с прорыва гнойника в бронхиальное дерево. Опорожнение полости абсцесса через крупный бронх сопровождается отхождением большого количества неприятно пахнущего гноя и мокроты, иногда с примесью крови. Обильное выделение гноя сопровождается снижением температуры тела, улучшением общего состояния. На рентгенограмме в этот период в центре затемнения можно видеть просветление, соответствующее полости абсцесса, содержащей газ и жидкость с четким горизонтальным уровнем. Если в полости абсцесса содержатся участки некротической ткани, то они часто бывают видны выше уровня жидкости. На фоне уменьшившейся воспалительной инфильтрации легочной ткани можно видеть выраженную пиогенную капсулу абсцесса.
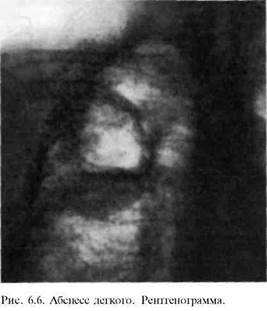
Однако в ряде случаев опорожнение абсцесса происходит через мелкий извилистый бронх, расположенный в верхней части полости абсцесса (рис. 6.6). Поэтому опорожнение полости происходит медленно, состояние больного остается тяжелым. Гной, попадая в бронхи, вызывает гнойный бронхит с обильным образованием мокроты.
Мокрота при абсцессе легкого имеет неприятный запах, указывающий на наличие анаэробной инфекции. При стоянии мокроты в банке образуются три слоя: нижний состоит из гноя и детрита, средний — из серозной жидкости и верхний — пенистый — из слизи. Иногда в мокроте можно видеть следы крови, мелкие обрывки измененной легочной ткани (легочные секвестры). При микроскопическом исследовании мокроты обнаруживают большое количество лейкоцитов, эластические волокна, множество грамположительных и грамотрицательных бактерий.
По мере освобождения полости абсцесса от гноя и разрешения перифо-кального воспалительного процесса исчезает зона укорочения перкуторного звука. Над большой, свободной от гноя полостью может определяться тимпанический звук. Он выявляется более отчетливо, если при перкуссии больной открывает рот. При значительных размерах полости в этой зоне выслушивается амфорическое дыхание и влажные разнокалиберные хрипы, преимущественно в прилежащих отделах легких.
При рентгенологическом исследовании после неполного опорожнения абсцесса выявляется полость с уровнем жидкости. Внешняя часть капсулы абсцесса имеет нечеткие контуры вследствие перифокального воспаления. По мере дальнейшего опорожнения абсцесса и стихания перифокального воспалительного процесса границы пиогенной капсулы становятся более четкими. Далее болезнь протекает так же, как при обычном, хорошо дренирующемся абсцессе.
Более тяжело протекают множественные абсцессы легкого. Обычно они бывают метапневматическими, возникают на фоне деструктивной (первично абсцедируюшей) пневмонии. Возбудителем инфекции чаще является золотистый стафилококк или грамотрицательная палочка. Воспалительный инфильтрат распространяется на обширные участки легочной ткани. Заболевают преимущественно дети и лица молодого возраста. Стафилококковая пневмония развивается преимущественно после перенесенного гриппа, протекает очень тяжело. Патологические изменения в легких и тяжесть общего состояния ухудшаются с каждым днем. Клиническая картина болезни столь тяжела, что уже в первые дни выявляются признаки тяжелого синдрома системной реакции на воспаление, являющиеся предвестниками сепсиса. На рентгенограмме легких в начальном периоде болезни выявляются признаки очаговой бронхопневмонии, часто двусторонней. Вскоре появляются множество гнойных полостей, плевральный выпот, пиопневмото-ракс. У детей в легких образуются тонкостенные полости (кисты, буллы). Патологические изменения в легких, развивающиеся на фоне стафилококковой пневмонии, называют стафилококковой деструкцией легких.
При наличии множественных очагов некроза и абсцессов в легком прорыв одного из образовавшихся абсцессов в бронхиальное дерево не приводит к существенному уменьшению интоксикации и улучшению состояния больного, поскольку в легочной ткани остаются очаги некроза и гнойного расплавления. Некроз распространяется на непораженные участки легкого. На этом фоне развивается гнойный бронхит с обильным отделением зловонной мокроты. Состояние больного существенно ухудшается, интоксикация нарастает, нарушается водно-электролитный баланс и кислотно-основное состояние, появляются признаки полиорганной недостаточности.
При физикальном исследовании выявляют отставание грудной клетки при дыхании на стороне поражения, тупость при перкуссии соответственно одной или двум долям легкого. При аускультации выслушиваются хрипы разного калибра. Рентгенологическое исследование вначале выявляет обширное затемнение в легком. По мере опорожнения гнойников на фоне затемнения становятся видимыми гнойные полости, содержащие воздух и уровни жидкости. В тяжелых случаях, как правило, выздоровления больного не наступает. Заболевание прогрессирует. Развиваются легочно-сердечная недостаточность, застой в малом круге кровообращения, дистрофические изменения паренхиматозных органов. Все это без своевременного оперативного лечения быстро приводит к смерти.
Дата добавления: 2015-09-07 ; просмотров: 390 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
