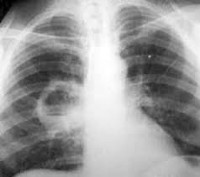
Абсцесс легкого — состояние, сопровождающееся некрозом легочных тканей и образованием полостей, содержащих некротический мусор или жидкость. Легочный абсцесс вызывается микробной инфекцией и может сопровождаться пневмонией или протекать без симптомов пневмонии, как самостоятельное заболевание.
Не исключено формирование множества малых абсцессов (менее 2-х см в объеме). Подобное состояние иногда называют некротической пневмонией или гангреной легких. В некоторых случаях некротические процессы затрагивают средостение, тогда имеет место абсцесс средостения и легкого.
И абсцесс легких, и некротическая пневмония являются схожими проявлениями одного патологического процесса. Несвоевременное распознавание и лечение абсцесса легкого ассоциируется с негативным клиническим исходом, не исключена смерть пациента от осложнений. Современная медицина позволяет успешно диагностировать и лечить случаи абсцессов легких без негативных последствий для здоровья пациента.
Около века назад треть больных с некротическими процессами в легких умирала. Британский врач Дэвид Смит предположил, что механизм заражения легких берет начало в ротовой полости. Он же заметил, что бактерии, найденные на легочных стенках во время аутопсии, идентичны бактериям, взятым из десневого кармана.
Рисунок 1. Абсцесс легкого
Основными возбудителями абсцесса легкого являются такие бактерии:
- Fusobacterium nucleatum;
- все виды Peptostreptococcus;
- Prevotella melaninogenicus;
- стрептоккоки;
- стафилококки;
- Aspergillus.
- рецидивирующие абсцессы органов дыхательной системы;
- хроническая эмпиема;
- бронхоэктазия;
- гнойное воспаление легких;
- абсцесс средостения.
Современная медицина использует антибиотики пенициллинового ряда и тетрациклин. Благодаря современным методам лечения выживаемость больных с абсцессом легких за последние десятилетия значительно повысилась.
Абсцессы легких могут быть классифицированы по длительности и этиологии. Острые абсцессы длятся обычно менее 4-6 недель, в то время как хронические — от 6 и более недель, в зависимости от успешности лечения и ответа организма на лекарственные препараты.
Легочные абсцессы по происхождению разделяются на:
Чаще всего абсцесс легкого возникает как осложнение аспирационной пневмонии, вызванной анаэробами, заселяющими ротовую полость.
Пациенты, у которых развивается абсцесс легкого, предрасположены к аспирации и обычно имеют пародонтоз. Бактериальное содержимое из десневого кармана достигает нижних дыхательных путей, развивается инфекция в легких, поскольку бактерии не могут быть удалены из организма механизмом защиты. Эти процессы приводят к аспирационной пневмонии и прогрессированию некроза тканей в течение 7-14 дней. По истечении данного времени в легких образуется абсцесс, то есть скопление гноя.
Другие механизмы формирования гнойных полостей в легких могут быть обусловлены бактериемией или трехстворчатым эндокардитом. Подобные состояния способствуют развитию септической эмболии легких.
Другие причины легочного абсцесса это:
- синдром Лемьера;
- острые инфекции ротоглотки;
- септический тромбофлебит яремной вены;
- оральный анаэроб F. Necrophorum (наиболее распространенный патоген ротовой полости);
- инфицированный пародонт.
Абсцесс легкого обычно вызывается бактериями, которые обитают во рту или горле, а затем, попадая в легкие, способствуют началу инфекционного процесса (острому воспалению).
Человеческий организм имеет множество защитных механизмов (например, кашель), которые предотвращают попадание бактерий в легкие. Заражение происходит главным образом, когда человек находится в бессознательном состоянии, в том числе во время проведения операций, требующих общего наркоза, а также в процессе употребления алкоголя или наркотических веществ. Не исключена передача инфекции во время заболеваний нервной системы — тогда способность организма реагировать кашлем на постороннее содержимое дыхательных путей снижается, в легкие попадает большее количество бактерий.
У людей с плохой реакцией иммунной системы абсцесс легких может быть вызван организмами, которые обитают не только во рту или горле, например, грибами или микобактериями туберкулеза. Не редки случаи возникновения гнойных процессов из-за активности золотистого стафилококка.
Обструкция дыхательных путей так же может привести к формированию абсцесса. Если ветви трахеи или бронхов блокируются опухолью или посторонним предметом, выделяется большое количество слизи. Эта слизь накапливается, в ней задерживаются бактерии (любые из тех, о которых написано выше). Обструкция предотвращает выход бактерий с кашлем наружу через дыхательные пути.
В еще более редких случаях абсцесс вызывают зараженные сгустки крови, проходящие по кровеносным сосудам, например, при септической легочной эмболии.
Как правило, первоначально у больных развивается единичный абсцесс, причем даже если очагов скопления гноя несколько, все они остаются в пределах одного легкого. Если инфекция достаточно мощная и распространилась по организму через кровь, появляются гнойные очаги в обеих долях легких. Такое течение болезни является наиболее распространенным среди людей, употребляющих наркотики в инъекционной форме с использованием грязных игл и нестерильных методов введения.
В конечном итоге большинство абсцессов разрываются, производя большое количество гнойной мокроты. Эта мокрота выходит путем развития сильного кашля. Если разрыв абсцесса происходит вне полости легких, например, между легкими и грудной стенкой (то есть, вне плевральной полости), заполнение пространства гноем называется эмпиемой. Крайне редко абсцесс нарушает целостность стенок кровеносных сосудов, это приводит к серьезным кровотечениям.
Диагностика абсцесса легкого
Для диагностики абсцесса легкого рекомендованы следующие тесты:
- рентгенограмма грудной клетки;
- компьютерная томография;
- посев мокроты на бактериальные культуры;
- бронхоскопия (необходима для того, чтобы исключить рак и выявить необычные патогены, например, грибы или микобактерии).
Полостные легочные повреждения не всегда вызваны инфекцией. Среди неинфекционных причин:
- эмпиема;
- кистозные бронхоэктазы;
- рак легких;
- узловой силикоз с центральным некрозом;
- легочная эмболия;
- саркоидоз;
- гранулематоз Вегенера.
Обязательным является проведение рентгенологического исследования грудной клетки, этот метод визуализации позволяет определить уровень жидкости в легких, а также обозначить расположение полостей, содержащих гной. Например, при туберкулезе поражается в основном верхняя часть легких, в то время как гнойные очаги при абсцессе могут быть расположены по всей плоскости легкого или в одной точке.
Бронхоскопия необходима для того, чтобы исключить рак или наличие инородного тела, а также с целью диагностирования грибковых поражений или микобактерий.
Симптомы легочного абсцесса обычно развиваются медленно. В зависимости от первоначальной причины состояния, симптомы могут появиться внезапно или проявляться постепенно.
Ранние симптомы абсцесса легкого схожи с симптомами пневмонии:
- усталость;
- потеря аппетита;
- потоотделение в ночное время;
- лихорадка;
- кашель с мокротой;
- озноб;
- сохранение недомоганий в течение нескольких недель (месяцев);
- быстрое сердцебиение;
- обильное потоотделение;
- общее плохое состояние здоровья;
- потеря веса;
- боль в груди;
- появление крови в мокроте;
- голубоватый оттенок кожи.
Мокрота может быть с неприятным запахом (потому что бактерии из полости рта или горла, как правило, являются источником гнилостного запаха), а также с прожилками крови.
Абсцессы легких, вызванные золотистым стафилококком, могут привести к летальному исходу в течение нескольких дней или даже нескольких часов.
Лечение абсцесса легкого проводится с помощью антибиотиков.
Антибиотики вводятся внутривенно на начальных стадиях, а позднее — перорально, когда проходят такие симптомы, как лихорадка и температура.
Антибактериальная терапия продолжается до тех пор, пока количество проявляемых симптомов не сократится.
При эмпиеме требуется дренаж жидкости из легких. В некоторых случаях инфицированные ткани легких или даже целое легкое необходимо полностью удалять.
Также рекомендуется чрескожное или хирургическое дренирование любого абсцесса, не поддающегося лечению антибиотиками.
- клиндамицин 600 мг внутривенно каждые 6 — 8 ч;
- амоксициллин;
- имипенем;
- циластатин;
- ванкомицин;
- линезолид;
По материалам:
© 2016 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co., Inc., Kenilworth, NJ, USA
© 1994-2016 by WebMD LLC.
Johns Hopkins Symptoms and Remedies: The Complete Home Medical Reference
Что произойдет с организмом, если начать много ходить пешком?
Почему нельзя выходить на работу сразу после возвращения из путешествия?
Какие правила помогут сохранить хорошее зрение?
Ученые нашли легкий способ остановить выпадение волос
Самые простые способы проверки качества вина
Психолог Вероника Степанова об особенностях трудоголизма
Скажите пыли «Нет»: чем опасна бытовая пыль и как с ней бороться с помощью пылесоса и других средств
Как уберечь себя от рака, рекомендации для здравомыслящих
Страшный диагноз — не приговор! Что делать, чтобы не умереть
Психология внушения — о механизме гипноза Распутина
источник
Развитию гнойно-некротического поражения обычно предшествует инфекционно-воспалительный процесс в паренхиме легкого. Чтобы четко установить этиологический фактор АЛ, нужно взять содержимое внутрилегочного гнойника в период его формирования (до прорыва в бронх). Сделать это сложно, так как в такой период обычно ставится диагноз «пневмония». ОНБЛ — полимикробная инфекция в виде анаэробно-аэробных ассоциаций, среди которых ведущую роль играют анаэробы (В. fragilis, фузобактерии, стрептококки и др.), золотистый стафилококк, грамотрицательные аэробы (синегнойная палочка).
Абсцесс легких чаще (в 80—90% случаев) вызывают неспорообразую-щие анаэробы (пептококки, пептострептококки, фузобактерии, бактероиды), особенно при аспирации ротоглоточного секрета (до 80% всех случаев у амбулаторных больных). Реже аспирационные АЛ могут быть вызваны отдельными микробами (гноеродными золотистым стафилококком или клебсиелой, вызывающими некроз легочной ткани) и чаще — полимикробными (комбинацией 3—4 микробов, анаэробов и аэробов). В разные периоды АЛ микробы могут меняться. Так, у госпитальных больных чаще имеется комбинация анаэробной и аэробной инфекции (обычно это грамотрицательные бациллы — гемофильная палочка и клебсиела). Специфические микробы для формирования АЛ — гноеродный золотистый стафилококк (выделяющий целый набор токсинов и ферментов, способствующих некротическим и деструктивным изменениям легочной ткани), синегнойная палочка, клебсиелла и другая грамотрицательная кишечная флора, а неспецифические — аэробные патогены.
Таким образом, абсцесс легких могут вызывать:
• чаще — только анаэробные бактерии (в половине случаев): пептострептококки, фузобактерии, бактероиды. Они имеют два фактора вирулентности: полисахарид, стимулирующий образование АЛ (за счет воздействия на иммунорегуляторные Т-клеточные лимфокины), и короткие цепи жирных кислот (обусловливающие рН-зависимую ингибицию фагоцитов-киллеров). В этиологии АЛ у алкоголиков доминируют анаэробы;
• реже — только аэробные бактерии (в 10% случаев). Они проникают в абсцесс легкого лишь после его прорыва в бронхи (происходит смена возбудителя в очаге): золотистый стафилококк (4%), клебсиела (3%), синегнойная и кишечная палочка, пневмококк, в том числе пиогенный стрептококк (по 1%). АЛ, осложняющий пневмонию, чаще вызывают пневмококк, стафилококк и клебсиелла (причем два последних микроба могут привести к заметной деструкции легочной ткани);
• комбинации анаэробных и аэробных бактерий (в 45% случаев), которые могут меняться в различные периоды болезни;
• микобактерии;
• грибы (аспергиллез, гистоплазмоз).
Наиболее частая причина возникновения стафилококковых абсцессов легких — множественная гематогенная диссеминация с эмболическими поражениями в виде инфицированных тромбоэмболов в систему ЛА или в результате бактериемии, с отсевом из первичного очага при ИЭ трехстворчатого клапана, вследствие парентерального введения ЛС (или наркотиков). Во время эпидемий ОРВИ, гриппа (вирусами резко угнетается общая и местная резистентность, особенно в отношении стафилококка, практически непатогенного для здорового человека) или на фоне внутрибольничной пневмонии происходит инфицирование золотистым стафилококком, заканчивающееся формированием АЛ (почти в половине случаев).
Клебсиельная легочная инфекция часто возникает у лиц со сниженным иммунитетом (часто у алкоголиков) или на фоне внутрибольничной пневмонии, но при этом формирование АЛ происходит редко. Менее частые причины развития АЛ — пиогенный стрептококк, синегнойная или гемофильная палочка, пневмококк.
У больных с иммунодефицитом абсцесс легкого может быть вызван бактериальными и небактериальными организмами. Анаэробные грамотрицательные бациллы и грибки рода аспергиллюс — основные причины патологии легких у лиц с угнетением иммунитета и нейтропенией (абсолютное число нейтрофилов менее 500/мм3), а также у некоторых резко ослабленных больных. Улиц с нарушением клеточно-опосредованного иммунитета ведущие патогены АЛ — нокардия (особенно у больных длительное время принимающих ГКС), атипичные микобактерии и грибы.
источник
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. В большинстве случаев он возникает из-за попадания в легкие содержимого полости рта во время пребывания человека в бессознательном состоянии.
Лечение патологии проводится антибактериальными препаратами из группы бетта-лактамных антибиотиков. У 7-10 больных из ста через 2 месяца от начала заболевания абсцесс легких переходит в хроническую форму. Примерно 5% случаев острой формы заболевания и 15% от всех случаев хронического абсцесса легкого заканчиваются летальным исходом.
Патогенные микроорганизмы попадают в легкие бронхогенным путем. Исключительно редко абсцесс в легких провоцируют возбудители, попавшие туда гематогенным путем через систему кровообращения.
Анаэробные бактерии – грамположительные и грамотрицательные бациллы;
Аэробные бактерии — грамположительные и грамотрицательные бациллы;
Паразиты (возбудители эхинококкоза, амебиаза, парагонимиаза).
Причины появления абсцесса:
Аспирация секрета из ротовой полости у больных, имеющих в анамнезе гингивит, тонзиллит, пародонтоз, не соблюдающих правила ухода за полостью рта, во время приема алкоголя, наркотиков, седативных препаратов, опиоидов.
Попадание в легкие содержимого полости рта у пожилых пациентов и у больных с неврологическими патологиями, провоцирующими беспомощное состояние.
Осложнение некротизирующей пневмонии в виде обсеменения легких септическими эмболами, как следствие гнойной тромбоэмболии, внутривенных инъекций наркотиков. Гематогенный путь заражения провоцирует множественные абсцессы легкого.
Инфицирование легкого в результате его инфаркта из-за легочной эмболии.
Аспирация рвотными массами или инородными телами.
Наличие раковой опухоли легкого, гранулематоза Венгера, узлового силикоза в анамнезе.
В начале инфицирования ткань легких подвергается воспалению, формируется ограниченный инфильтрат. С развитием заболевания инфильтрат от центра к периферии подвергается гнойному расплавлению. Образуется полость, выстланная грануляционной тканью, образуется область пневмосклероза.
Участок, подвергавшийся некрозу, преобразуется в абсцесс. Если он прорывается в бронх, гнойное содержимое абсцесса откашливается. Оставшаяся полость заполняется жидкостью и воздухом. При неблагоприятном исходе, когда гнойный процесс переходит в хроническую форму, инфекция в полости поддерживается очень долго, воспалительный очаг не очищается.
Осложнения хронического инфицирования легкого:
Легочное кровотечение возникает в результате повреждения бронхиальных артерий. При этом выделяется от 50 до 500 мл крови. Признаки легочного кровотечения – выделение при кашле или самопроизвольно мокроты с примесью пенистой алой крови. Больной становится бледным, у него фиксируется частый пульс и снижение артериального давления. В тяжелых случаях кровотечение бронхиальных артерий становится причиной смерти больного.
При классифицировании заболевания по этиологии обращают внимание на возбудителя патологии.
По патогенезу ориентируются на пути заражения:
По расположению в ткани легких различают:
Абсцесс легкого может располагаться в одном или в обоих легких (двусторонний процесс).
До прорыва гнойника в бронхи различают следующие симптомы патологии:
Выраженная гипертермия высоких значений;
Признаки дыхательной недостаточности (невозможность сделать глубокий вдох, одышка, затрудненное дыхание);
Боль в груди при кашле, возникает на пораженной стороне;
При прослушивании фонендоскопом различают ослабленное жесткое дыхание, приглушенные тоны сердца;
При перкуссии – укорочение звука над областью абсцесса;
Стремление больного занять вынужденное положение;
Пониженное артериальное давление, при шоке – резкое падение АД.
После прорыва абсцесса в полость бронхов у больного начинается приступ кашля, заканчивающийся выделением большого количества гнойной мокроты с неприятным запахом. В среднем выделяется от 100 до 150 мл.
Симптомы после прорыва абсцесса:
Улучшение общего состояния;
При прослушивании – мелкопузырчатые хрипы;
При перкуссии – укорачивание звука над областью абсцесса.
Спустя 1,5-2 месяца симптомы заболевания не проявляются. Если дренирование легкого затруднено, симптомы воспалительного процесса остаются. Больной с трудом выделяет при кашле зловонную мокроту, у него фиксируются следующие характерные симптомы:
Последние фаланги пальцев приобретают форму «барабанных палочек»;
Ногти на пальцах рук становятся похожи на «часовые стекла».
Отхаркиваемая мокрота при выдерживании ее в емкости разделяется на фракции:
Нижняя – густой плотный слой тканевого детрита;
Средняя – жидкий гной со слюной;
Верхний – пенистая серозная жидкость.
За сутки у больного может выделиться до литра мокроты. Ее количество зависит от объема полости, образованной абсцессом.
Наиболее информативный метод диагностирования абсцесса легких – рентгенография. До прорыва абсцесса на снимке заметен инфильтрат в ткани легкого, после прорыва гнойного образования фиксируется светлое пятно с горизонтальным уровнем жидкости. Это исследование поможет поставить точный диагноз и дифференцировать его от других легочных заболеваний.
Дополнительные инструментальные методы:
МРТ, КТ легких – проводится при подозрении на кавитацию легкого или при сдавлении бронхов образованием большого размера;
Бронхоскопия – позволяет исключить злокачественные опухоли легкого;
Для исключения плеврита при появлении похожих симптомов проводится плевральная пункция.
Лабораторная диагностика – методы и показатели, подтверждающие заболевание:
Общий анализ крови – на первой стадии лейкоцитоз, повышенный уровень СОЭ, сдвиг лейкоцитарной формулы, на второй стадии показатели приближаются к норме, при переходе в хроническую стадию – признаки анемии, уровень СОЭ стабилен.
Общий анализ мочи – микрогематурия, альбуминурия, наличие белка;
Биохимический анализ крови – увеличение количества фибрина, гаптоглобинов, ?-глобулина.
Общий анализ мокроты – наличие атипичных клеток, жирных кислот, микобактерий туберкулеза, эластических волокон;
Бактериоскопия мокроты – выявление возбудителя;
Бактериальный посев мокроты – определение чувствительности возбудителя к антибактериальным препаратам.
По результатам диагностического обследования врач определяет тактику лечения, ориентируясь на тяжесть состояния больного.
Это заболевание лечат в стационарных условиях в отделении пульмонологии. В острой стадии больному показан постельный режим. Несколько раз в день, от 10 до 30 минут его помещают в дренирующее положение для стимулирования оттока мокроты.
Возможные манипуляции и лечебные процедуры:
Лечение антибиотиками, эффективно действующими против вида поразивших легкое патогенных бактерий – Клиндамицин, Ампициллин-сульбактам, Метронидазол, Цефтриаксон, Цефотаксим, Амоксициллин-клавуналат;
Переливание крови, аутогемотрансфузия – активирует иммунитет пациента;
Назначение антистафилококкового глобулина и гамма-глобулина при необходимости;
Бронхоальвеолярный лаваж – промывание полостей абсцесса антисептиками;
Трансторокальная пункция на крупных периферических абсцессах;
Трахеотомия и отсасывание мокроты у ослабленных пациентов;
Чрескожный или хирургический дренаж абсцессов;
Дренирование сопутствующей эмпиемы;
Резекция легкого при неэффективности консервативной терапии, множественных абсцессах, гангренозном поражении тканей.
Средняя продолжительность лечения абсцесса легкого – 3-6 недель, при крупных образованиях и множественных поражениях она продлевается до 6-8 недель.
Возбудители хронической формы заболевания те же, что и при острой форме патологии – грибы, грамотрицательные и грамположительные бациллы, различные штаммы стафилококка.
Диагностировать переход заболевания в хроническую форму непросто, потому что его симптомы могут быть минимальны, находиться в стадии ремиссии. Совершенствование методов диагностики и лечения острого абсцесса легкого привели к снижению числа переходов его в хроническую форму.
Клинические проявления хронической формы:
Симптомы интоксикации (головная боль, слабость, быстрое утомление);
Боль в груди на пораженной стороне;
Нарушение работы других органов неясной этиологии.
Причины перехода заболевания в хроническую форму:
Наличие множественных или слишком крупных абсцессов;
При неэффективном дренировании образовалась фиброзная капсула, покрытая соединительной тканью, что затрудняет уменьшение полости абсцесса;
Наличие секвестров в полости абсцесса, препятствующих полноценному дренажу;
После лечения образовалась сухая остаточная полость;
Сниженный иммунитет, неадекватный ответ организма на лечение;
Наличие в легком плевральных сращений, препятствующих деструкции полости абсцесса.
Наличие хронического воспалительного процесса негативно влияет на функционирование организма. Хроническая гипоксия и интоксикация продуктами жизнедеятельности патогенных бактерий, разбалансировка деятельности эндокринной и нервной системы приводит к опасным последствиям:
Формирование легочной гипертензии;
Нарушение микроциркуляции в тканях различных органов;
Нарушение белкового и энергетического обмена.
Хронический абсцесс легкого может осложниться легочным кровотечением, развитием сепсиса, вторичной бронхоэктазии, амилоидозом паренхимы.
Лечение хронического абсцесса. Единственно эффективный путь лечения – операционное вмешательство для удаления полости с гноем из легкого. Поскольку больные значительно ослаблены, требуется тщательная подготовка к операции.
Санация гнойной полости антисептиками;
Борьба с последствиями интоксикации;
Коррекция общего состояния организма больного для повышения иммунитета и резервных возможностей.
После операции важно уделить особое внимание реабилитации пациента для профилактики послеоперационных осложнений.
При реанимации особое внимание уделяется восстановлению кровообращения и дыхательной функции, профилактике инфекционного поражения. После расправления оперированного легкого, восстановления нормальных показателей крови, наличии у больного возможности самостоятельно вставать и ходить можно считать, что операция завершилась успешно.
Для профилактики образования абсцесса легких нужно своевременно лечить заболевания дыхательной системы, санировать полость рта и очаги хронического инфицирования.
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
5 лучших продуктов для мужской силы!
Боль в левом боку — что это может быть и как лечить?
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник
— нейтропения при гемобластозах
— все варианты неправильные
Какой антибиотик следует назначить 40-летнему больному абсцессом легких при неэффективности оксациллина?
—амфотерицин
Какие микроорганизмы, вызывают развитие абсцесса легкого?
+ золотистый стафилококк, клебсиелла, бактероиды.
— палочка Пфейффера, бактероиды
— клебсиелла, палочка Пфейфера, бактероиды
— золотистый стафилоккок, бактероиды
10. Наиболее частым возбудителем нозокомиальной (госпитальной) пневмонии у пожилых больных является:
Какие из перечисленных спирографических и пневмотахометрических показателей, как правило, снижаются при бронхиальной астме?
—ЖЕЛ, ФЖЕЛ, МВЛ, мощность выдоха
Какие из перечисленных клинических признаков характерны для больных с синдромом бронхиальной обструкции?
— нарушение выдоха, одышка, акроцианоз
— нарушение вдоха, нарушение выдоха
+ нарушение выдоха, одышка, диффузный цианоз
— нарушение выдоха, диффузный цианоз
Каков характер одышки у больных с синдромом бронхиальной обструкции?
Какие бронхорасширяющие препараты действуют преимущественно на бета-адренорецепторы легких?
— адреналин, изопротеренол, сальбутамол, беротек
— эфедрин, сальбутамол, беротек
Какие из перечисленных препаратов относятся к антихолинергическим средствам?
— эуфиллин, атропин, ипратропиум бромид
+ платифиллин, атропин, ипратропиум бромид
—эуфиллин, платифиллин
— эуфиллин, платифиллин, атропин
— атропин, ипратропиум бромид
Какие бета2-агонисты обладают пролонгированным действием?
17. Беродуал – это:
+ сочетание адреномиметика и холинолитика
Для каких из перечисленных заболеваний характерен обратимый характер синдрома бронхиальной обструкции?
+ бронхиальная астма, сердечная астма
— хронический обструктивный бронхит, эмфизема, ТЭЛА
— хронический обструктивный бронхит, бронхиальная астма, сердечная астма
Какие препараты оказывают бронхоспастическое действие?
— пропранолол, лейкотриены С, Д, Е
— пропранолол, простагландины, лейкотриены С, Д, Е
+ пропранолол, гистамин, простагландины, лейкотриены С, Д, Е
— простагландины, лейкотриены С, Д, Е
В терапии каких из перечисленных заболеваний может использоваться альфа-1-антитрипсин?
— синдром бронхиальной обструкции токсического генеза
21. С целью уменьшения легочной гипертензии у больного, длительное время страдающего неатопической бронхиальной астмой, могут использоваться препараты:
+ изосорбида динитрат, нифединин, каптроприл, эуфиллин
— изосорбида динитрат, каптоприл, эуфиллин
— изосорбида динитрат, эуфиллин
Какие лекарственные препараты являются основными противовоспалительными средствами для лечения больных бронхиальной астмой?
+ глюкокортикоиды, хромогликат натрия, недокромил натрия
— хромогликат натрия, недокромил натрия
— антибиотики, глюкокортикоиды, теофиллин
Какая терапия используется для лечения больных с нетяжелой бронхиальной астмой?
— ежедневное введение противовоспалительных препаратов
+ нерегулярные ингаляции бета2-агонистов короткого действия
— ежедневное введение бронходилататоров пролонгированного действия
—частое применение системных глюкокортикоидов
Какая терапия, используется для лечения больных с бронхиальной астмой умеренной тяжести течения?
— ежедневное введение противовоспалительных препаратов
— нерегулярные ингаляции бета2-агонистов короткого действия
— ежедневное введение бронходилататоров пролонгированного действия
+ противовоспалительные и бронходилататоры пролонгированные ежедневно
Какая терапия используется для лечения больных с бронхиальной астмой тяжелого течения?
— ежедневное введение противовоспалительных препаратов
— ежедневное введение пролонгированных бронходилататоров
— частое применение системных глюкокортикоидов
26. Жизненная емкость легких (ЖЕЛ) – это:
— максимальный объем воздуха, который попадает в легкие при вдохе
— максимальный объем воздуха, который выходит из легких при выдохе
+ максимальный объем воздуха, который попадает в легкие при вдохе и выходит при выдохе
Какое изменение индекса Тиффно характерно для обструктивных заболеваний легких?
Какое изменение индекса Тиффно характерно для рестриктивных заболеваний легких?
Какие симптомы характерны для бронхоэктатической болезни?
— артралгии, кашель с гнойной мокротой, кровохарканье
— кашель с гнойной мокротой, кровохарканье
— кашель с гнойной мокротой, сухой кашель, кровохарканье
+ «барабанные палочки», кашель с гнойной мокротой, кровохарканье
При каком заболевании наиболее эффективно проведение бронхоскопического лаважа с лечебной целью?
— бронхиальной астме с высоким уровнем IgE в крови
+ хроническом гнойном бронхите
— прогрессирующей эмфиземе легких при дефиците ингибитора α1-антитрипсина
— экзогенном фиброзирующем альвеолите
При каких заболеваниях наблюдается кровохарканье?
— тромбоэмболия легочной артерии
Какой препарат нежелателен в лечении 50-летнего больного хроническим гнойно-обструктивным бронхитом в фазе обострения, эмфиземой легких, ДН II?
— антибиотики пенициллинового ряда
— препарат полимикробной вакцины — бронхомунал
Какие положения, касающиеся хронического бронхита, являются верными?
— диффузное заболевание дыхательных путей
— характеризуется необратимой обструкцией
— наличие кашля с мокротой в течение 3-х месяцев в году на протяжении 2-х и более лет
При каких состояниях может появиться плевральный выпот?
— цирроз печени с портальной гипертензией
При каких заболеваниях чаще всего обнаруживают геморрагический плеврит?
— тромбоэмболия легочной артерии
При каких заболеваниях чаще всего обнаруживаются эозинофильные выпоты?
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
источник
Абсцесс легкого – ограниченный гнойно-деструктивный процесс, сопровождающийся образованием одиночных или множественных гнойных полостей в легочной ткани.
Гангрена легкого – распространенный гнойно-некротический процесс в легочной ткани, не имеющий четких границ.
Классификация абсцессов легких:
а) по патогенезу: аэрогенно-аспирационные, гематогенно-эмболические, травматические, септические
б) по течению: острые, хронические
в) по локализации: центральные; периферические (одиночные, множественные с указанием доли и сегмента)
г) по наличию осложнений: неосложненные и осложненные (эмпиемой, пиопневмотораксом, кровотечением, острым респираторным дистресс-синдромом легких, сепсисом, флегмоной грудной клетки и др.)
II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы) – промежуточная форма инфекционной деструкции легких, отличающаяся от гангрены менее обширным и более склонным к отграничению омертвением легочной ткани.
III. Распространенная гангрена.
Этиология абсцессов легких.
1. Бактерии (в 60-65% — неспорообразующие облигатные анаэробы: бактероиды, фузобактерии, анаэробные кокки, в 30-40% — золотистый стафилококк, стрептококк, клебсиелла, синегнойная палочка и др.)
2. Грибы, простейшие и др. инфекционные агенты (в очень редких случаях).
Предрасполагающие факторы: курение, хронический бронхит, бронхиальная астма, сахарный диабет, эпидемический грипп, алкоголизм, травма челюстно-лицевой области, длительное пребывание на холоде и др.
Патогенез абсцессов легких:
Проникновение возбудителя в легочную паренхиму трансбронхиально, реже гематогенно, лимфогенно, путем распространения с соседних органов и тканей, непосредственно из внешней среды при проникающих ранениях грудной клетки с развитием:
а) абсцесса — ограниченной воспалительной инфильтрации с гнойным расплавлением легочной ткани и образованием полости распада, окруженной грануляционным валом; через 2-3 нед гнойный очаг прорывается в бронх (дренируется), а стенки полости спадаются с образованием рубца или участка пневмосклероза
б) гангрены – на фоне воспалительном инфильтрации паренхимы легких, воздействия продуктов жизнедеятельности микроорганизмов и тромбоза сосудов развивается обширный некроз без четких границ; в некротизированной ткани формируется множество очагов распада, которые частично дренируются через бронх
Клинические проявления абсцесса легкого.
а) до прорыва гноя в бронх:
— выраженный синдром токсикации: высокая температура тела, ознобы, проливные поты
— сухой кашель с болями в груди на стороне поражения
— затрудненное дыхание или одышка (в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью)
— бледность кожи, иногда цианотичный румянец на лице, больше выраженный на стороне поражения
— вынужденное положение (чаще на больной стороне)
— пульс учащен, иногда аритмичен; тоны сердца приглушены; АД с тенденцией к гипотензии
— перкуторно — интенсивное укорочение звука над очагом поражения
— аускультативно – везикулярное дыхание ослабленное с жестким оттенком, иногда бронхиальное дыхание
— приступ кашля с выделением большого количества гнойной, часто зловонной, мокроты (100-500 мл)
— при хорошем дренировании абсцесса самочувствие улучшается, температура и другие признаки интоксикации уменьшаются; при плохом дренировании — температура тела остается высокой, характерны ознобы, поты, кашель с плохим отделением зловонной мокроты, одышка, потеря аппетита и др.
— перкуторно – укорочение легочного звука над очагом поражения, реже тимпанический оттенок (за счет наличия воздуха в полости)
— аускультативно — мелкопузырчатые хрипы
После прорыва бронх симптоматика абсцесса редуцируется в течение 6-8 нед. При неблагоприятном течении отсутствует тенденция к очищению воспалительно-некротического очага, и появляются различные осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром, инфекционно-токсический шок, сепсис,
Диагностика абсцесса легкого.
1. Рентгенография легких: до прорыва абсцесса в бронх — инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх — просветление с горизонтальным уровнем жидкости.
а) OAK: лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, значительное увеличение СОЭ
б) ОАМ: умеренная альбуминурия, цилиндрурия, микрогематурия.
в) БАК: увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, 2— и -глобулинов, при хроническом течении абсцесса — снижение уровня альбуминов.
г) общий анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии — лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот.
Клинические проявления гангрены легких.
— тяжелое общее состояние больного: гектическая температура тела, ознобы, похудание, отсутствие аппетита, тахикардия, одышка
— боли в груди на стороне поражения, усиливающиеся при кашле
— перкуторно над зоной поражения тупой звук и болезненность (симптом Крюкова-Зауэрбруха), при надавливании стетоскопом на межреберье в этой области появляется кашель (симптом Кисслинга); при быстром распаде некротизированной ткани зона притупления увеличивается, на ее фоне появляются участки более высокого звука
— аускультативно дыхание над зоной поражения ослабленное везикулярное или бронхиальное.
— симптомы интоксикации остаются достаточно выраженными
— появляется кашель с отхождением зловонной мокроты грязно-серого цвета в большом количестве (до 1 л
— аускультативно над очагом поражения – влажные хрипы
Диагностика гангрены легких.
1. Рентгенография легких: до прорыва в бронх — массивная инфильтрация без четких границ, занимающая одну-две доли, а иногда и все легкое; после прорыва в бронх — на фоне массивного затемнения определяются множественные, чаще мелкие, просветления неправильной формы, иногда с уровнями жидкости.
а) ОАК: признаки анемии, лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, выраженное повышение СОЭ.
б) ОАМ: протеинурия, цилиндрурия.
в) БАК: увеличение содержания сиаловых кислот, фибрина, серомукоида, гаптоглобина, 2— и -глобулинов, трансаминаз, снижение содержания альбуминов.
г) общий анализ мокроты: цвет — грязно-серый, при отстаивании образуются три слоя: верхний — жидкий, пенистый, беловатого цвета, средний — серозный, нижний – гнойный детрит и обрывки расплавляющейся легочной ткани; в мокроте определяются эластические волокна, множество нейтрофилов.
1. Рациональная диета (энергетическая ценность до 3000 ккал/сут, повышенное содержание белка: 110-120 г/сут, умеренное ограничение жиров: 80-90 г/сут, продукты, богатые витаминами).
2. Рациональная противомикробная терапия (в полость гнойника, внутрибронхиально, парентерально): цефепим 1-2 г 2 раза/сут в/в в сочетании с амоксиклавом 625 мг 2 раза/сут внутрь или левофлоксацином 0,5 г 1 раз/сут в/в до клинико-рентгенологического выздоровления (6-8 недель).
3. Улучшение условий дренирования гнойной полости и бронхиального дерева: отхаркивающие, протеолитические ферменты, бронхоскопия, пункция с аспирацией гноя, наружное дренирование тонким дренажом, пневмотомия, позиционный дренаж, дыхательная гимнастика
4. Иммунотерапия (антистафилококковая плазма, стафилококковый анатоксин и др.)
5. Симптоматическое лечение — как при пневмонии.
6. При неэффективности консервативного лечения – хирургическое лечение (всегда показано в следующих случаях: множественные абсцессы; тканевые секвестры; абсцессы нижнедолевой локализации; образования с диаметром полости более 5 см): резекция легкого, лобэктомия, пульмонэктомия, плевропульмонэктомия.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
(806 тестовых и ситуационных заданий)
У больного, находящегося трое суток на ИВЛ по поводу утяжеления дыхательной недостаточности на фоне обострения хронического гнойно-обструктивного бронхита через интубационную трубку выделяется большое количество вязкой гнойной мокроты. Лечебная тактика?
— введение больших доз эуфиллина
-терапия стероидными гормонами
Нозокомиальные госпитальные пневмонии чаще вызываются:
Лечение пневмонии, вызванной легионеллой, проводится:
Пневмония считается нозокомиальной (госпитальной), если она диагностирована:
— при поступлении в стационар
+ через 2-3 дня и более после госпитализации
— после выписки из стационара
У служащей крупной гостиницы, оснащенной кондиционерами, остро повысилась температура до 40°С, появился озноб, кашель с мокротой, кровохарканье, боли в грудной клетке при дыхании, миалгии, тошнота, понос. При рентгенографии выявлены инфильтративные изменения в обоих легких. Несколько дней назад сослуживец больной был госпитализирован с пневмонией. Какова наиболее вероятная причина пневмонии?
Назовите возбудителей, вызывающих интерстициальные пневмонии:
-пневмококк, вирусы, стафилококк
+вирусы, микоплазма, риккетсии
Какие состояния предрасполагают к развитию абсцесса легкого?
— нейтропения при гемобластозах
— все варианты неправильные
8. Какой антибиотик следует назначить 40-летнему больному абсцессом легких при неэффективности оксациллина?
9. Какие микроорганизмы, вызывают развитие абсцесса легкого?
+ золотистый стафилококк, клебсиелла, бактероиды.
— палочка Пфейффера, бактероиды
— клебсиелла, палочка Пфейфера, бактероиды
— золотистый стафилоккок, бактероиды
10. Наиболее частым возбудителем нозокомиальной (госпитальной) пневмонии у пожилых больных является:
11. Какие из перечисленных спирографических и пневмотахометрических показателей, как правило, снижаются при бронхиальной астме?
— ЖЕЛ, ФЖЕЛ, МВЛ, мощность выдоха
12. Какие из перечисленных клинических признаков характерны для больных с синдромом бронхиальной обструкции?
— нарушение выдоха, одышка, акроцианоз
— нарушение вдоха, нарушение выдоха
+ нарушение выдоха, одышка, диффузный цианоз
— нарушение выдоха, диффузный цианоз
13. Каков характер одышки у больных с синдромом бронхиальной обструкции?
14. Какие бронхорасширяющие препараты действуют преимущественно на бета-адренорецепторы легких?
— адреналин, изопротеренол, сальбутамол, беротек
— эфедрин, сальбутамол, беротек
15. Какие из перечисленных препаратов относятся к антихолинергическим средствам?
— эуфиллин, атропин, ипратропиум бромид
+ платифиллин, атропин, ипратропиум бромид
— эуфиллин, платифиллин, атропин
— атропин, ипратропиум бромид
16. Какие бета2-агонисты обладают пролонгированным действием?
+ сочетание адреномиметика и холинолитика
18. Для каких из перечисленных заболеваний характерен обратимый характер синдрома бронхиальной обструкции?
+ бронхиальная астма, сердечная астма
— хронический обструктивный бронхит, эмфизема, ТЭЛА
— хронический обструктивный бронхит, бронхиальная астма, сердечная астма
19. Какие препараты оказывают бронхоспастическое действие?
— пропранолол, лейкотриены С, Д, Е
— пропранолол, простагландины, лейкотриены С, Д, Е
+ пропранолол, гистамин, простагландины, лейкотриены С, Д, Е
— простагландины, лейкотриены С, Д, Е
20. В терапии каких из перечисленных заболеваний может использоваться альфа-1-антитрипсин?
— синдром бронхиальной обструкции токсического генеза
21. С целью уменьшения легочной гипертензии у больного, длительное время страдающего неатопической бронхиальной астмой, могут использоваться препараты:
+ изосорбида динитрат, нифединин, каптроприл, эуфиллин
— изосорбида динитрат, каптоприл, эуфиллин
— изосорбида динитрат, эуфиллин
22. Какие лекарственные препараты являются основными противовоспалительными средствами для лечения больных бронхиальной астмой?
+ глюкокортикоиды, хромогликат натрия, недокромил натрия
— хромогликат натрия, недокромил натрия
— антибиотики, глюкокортикоиды, теофиллин
23. Какая терапия используется для лечения больных с нетяжелой бронхиальной астмой?
— ежедневное введение противовоспалительных препаратов
+ нерегулярные ингаляции бета2-агонистов короткого действия
— ежедневное введение бронходилататоров пролонгированного действия
— частое применение системных глюкокортикоидов
24. Какая терапия, используется для лечения больных с бронхиальной астмой умеренной тяжести течения?
— ежедневное введение противовоспалительных препаратов
— нерегулярные ингаляции бета2-агонистов короткого действия
— ежедневное введение бронходилататоров пролонгированного действия
+ противовоспалительные и бронходилататоры пролонгированные ежедневно
25. Какая терапия используется для лечения больных с бронхиальной астмой тяжелого течения?
— ежедневное введение противовоспалительных препаратов
— ежедневное введение пролонгированных бронходилататоров
— частое применение системных глюкокортикоидов
26. Жизненная емкость легких (ЖЕЛ) – это:
— максимальный объем воздуха, который попадает в легкие при вдохе
— максимальный объем воздуха, который выходит из легких при выдохе
+ максимальный объем воздуха, который попадает в легкие при вдохе и выходит при выдохе
27. Какое изменение индекса Тиффно характерно для обструктивных заболеваний легких?
28. Какое изменение индекса Тиффно характерно для рестриктивных заболеваний легких?
29. Какие симптомы характерны для бронхоэктатической болезни?
— артралгии, кашель с гнойной мокротой, кровохарканье
— кашель с гнойной мокротой, кровохарканье
— кашель с гнойной мокротой, сухой кашель, кровохарканье
+ «барабанные палочки», кашель с гнойной мокротой, кровохарканье
30. При каком заболевании наиболее эффективно проведение бронхоскопического лаважа с лечебной целью?
— бронхиальной астме с высоким уровнем IgE в крови
+ хроническом гнойном бронхите
— прогрессирующей эмфиземе легких при дефиците ингибитора α1-антитрипсина
— экзогенном фиброзирующем альвеолите
31. При каких заболеваниях наблюдается кровохарканье?
— тромбоэмболия легочной артерии
32. Какой препарат нежелателен в лечении 50-летнего больного хроническим гнойно-обструктивным бронхитом в фазе обострения, эмфиземой легких, ДН II?
— антибиотики пенициллинового ряда
— препарат полимикробной вакцины — бронхомунал
33. Какие положения, касающиеся хронического бронхита, являются верными?
— диффузное заболевание дыхательных путей
— характеризуется необратимой обструкцией
— наличие кашля с мокротой в течение 3-х месяцев в году на протяжении 2-х и более лет
34. При каких состояниях может появиться плевральный выпот?
— цирроз печени с портальной гипертензией
35. При каких заболеваниях чаще всего обнаруживают геморрагический плеврит?
— тромбоэмболия легочной артерии
36. При каких заболеваниях чаще всего обнаруживаются эозинофильные выпоты?
37. Для какого заболевания наиболее характерны лимфоцитарный состав и незначительное количество мезотелиальных клеток в экссудате?
38. Какой аускультативный признак характерен для бронхиальной астмы?
39. Для обструктивного бронхита характерна эмфизема:
+ вторичная деструктивная, диффузная
40. Вторичная деструктивная диффузная эмфизема является осложнением:
— хронического катарального бронхита
+ хронического обструктивного бронхита
— хронического фиброзирующего альвеолита
41. Основное патогенетическое значение в развитии первичной эмфиземы легких имеют?
— острые заболевания дыхательной системы
— хронические болезни бронхо-легочного аппарата
— функциональное перенапряжение аппарата дыхания
— возрастная инволюция эластической ткани легких
42. Основное патогенетическое значение в развитии инволютивной эмфиземы легких имеют:
— острые болезни аппарата дыхания
— хронические болезни бронхолегочного аппарата
— функциональное перенапряжение аппарата дыхания
+деградация эластической ткани легкого
43. Обнаружено отставание правой половины грудной клетки при дыхании, притупление ниже уровня 3-го ребра, ослабленное дыхание и бронхофония справа. Рентгенологически – смещение сердца влево. Вероятный диагноз:
44. Какой механизм действия эуфиллина?
45. Движения грудной клетки симметричны, при перкуссии коробочный звук, ослабленное везикулярное дыхание с удлиненным выдохом, печеночная тупость смещена вниз. Вероятный диагноз:
+диффузная эмфизема легких
46. Грудная клетка нормальной формы, смещения средостения нет, тупой звук при перкуссии, звонкие влажные хрипы и отчетливая крепитация. Вероятный диагноз:
47. После прорыва острого одиночного абсцесса в бронхах обычно наблюдаются следующие симптомы, кроме:
— полость с горизонтальным уровнем на рентгенограмме
+повышение температуры тела до 39 0 С и выше
— кашель с выделением большого количества мокроты
— улучшение общего состояния
48. Укажите основной рентгенологический признак пневмонии:
+гомогенная инфильтрация соответственно доле или сегменту
— тяжистый легочный рисунок
— диффузное снижение прозрачности
49. Рестриктивная дыхательная недостаточность может быть вызвана следующими заболеваниями, кроме:
50. Компоненты бронхиальной обструкции следующие, кроме:
51. Какой показатель лучше отражает степень бронхиальной обструкции?
— диффузионная способность (по СО2)
-максимальная вентиляция легких (МВЛ)
— жизненная емкость легких (ЖЕЛ)
52. Укажите показания для диагностической плевральной пункции:
-подозрение на эмпиему легких
-подозрение на раковую этиологию
+во всех перечисленных случаях
— ни в одном из перечисленных случаев
53. Для хронического обструктивного бронхита характерны все признаки, кроме:
— коробочный перкуторный звук
— рассеянные сухие хрипы на выдохе
54. У больного с хроническим легочным сердцем могут наблюдаться все признаки, кроме:
-блокада правой ножки пучка Гиса
— бочкообразная грудная клетка
55. Какой инструментальный метод исследования наиболее важен для диагностики бронхоэктазов?
56. К проявлениям бронхообструктивного синдрома при хроническом бронхите относится все, кроме:
-затруднение выделения мокроты
57. Жалобы на кашель с выделением до 200 мл слизисто-гнойной мокроты с запахом, кровохарканье, повышение температуры до 38,2 С, недомогание, одышку. В детстве часто отмечал кашель. В течение последних пяти лет – ежегодные обострения. Наиболее вероятный диагноз:
58. Какие заболевания могут приводить к развитию хронического легочного сердца?
-хронический обструктивный бронхит
+все вышеперечисленные заболевания
-ничего из вышеперечисленного
59. Длительное кровохарканье при сухом кашле заставляет прежде всего подозревать:
60. Переходу острого абсцесса легкого в хронический способствуют все факторы, кроме:
— большой размер гнойной полости
-недостаточный бронхиальный дренаж
-наличие секвестра легочной ткани в полости абсцесса
+анаэробный характер флоры
61. При каком возбудителе пневмонии наиболее часто наблюдается деструкция легких?
62. Какой из перечисленных препаратов не является муколитиком?
63. Хронический бронхит следует лечить антибиотиками:
— не следует применять вообще
+при выделении гнойной мокроты
-при появлении кровохарканья
64. Что является наиболее достоверным в дифференциации хронического бронхита и бронхоэктатической болезни?
65. Какой симптом не характерен для обструктивного бронихита?
— часто непродуктивный кашель
66. При пневмонии могут быть все осложнения, кроме:
— рестриктивная дыхательная недостаточность
67. Осложнению пневмонии абсцессом могут способствовать все факторы, кроме:
68. Какой из элементов мокроты с достоверностью свидетельствует о деструкции ткани легкого?
69. Каков механизм действия сальбутамола (беротека)?
— непосредственное влияние на гладкую мускулатуру бронхов
70. Боль в грудной клетке, связанная с дыханием и усиливающаяся при вдохе и во время кашля наблюдается при:
71. Дифференциально-диагностическими признаками транссудата и экссудата в плевральной полости не является следующий лабораторный признак:
— плотность 15 в поле зрения
72. Рентгенологическими признаками экссудативного плеврита являются:
— смещение органов средостения в здоровую сторону
-ничего из перечисленных случаев
73. С целью восстановления микроциркуляции в зоне поражения при эмпиеме плевры используется:
— ручной и вибрационный массаж
74. Не являются осложнениями пневмонии:
75. Какой возбудитель не идентифицируется при атипичной пневмонии?
76. Резко выраженная интоксикация с церебральными и неврологическими расстройствами, сердечно-сосудистая недостаточность, дыхание более 30, пульс более 110 в минуту, отек легких, гипоксия, осложнения со стороны других органов и систем, рентгенологически массивная зона инфильтрации, возможно с деструкцией. Выраженности какой степени тяжести пневмонии соответствует клиническая картина заболевания?
77. Базисной терапией пневмонии являются:
— стимуляцией процессов регенерации и неспецифической резистентности организма
-отхаркивающие и модификаторы секрета
78. В патогенезе хронического легочного сердца определяющую роль играют:
— вазоконстрикция сосудов малого круга кровообращения
— декомпенсированная дыхательная недостаточность
— обструктивные процессы в бронхах
— изменения агрегатного состава крови
+все вышеперечисленные состояния
-ничего из вышеперечисленных состояний
79. ЭКГ-признаками хронического легочного сердца являются:
— легочный √ зубец Р высокий
— признаки гипертрофии правого желудочка
— блокада правой ножки п. Гисса
+все перечисленные признаки
— ничего из вышеперечисленных признаков
80. К лекарственным средствам, снижающим давление в легочной артерии, относятся:
+ингибиторы ангиотензинпревращающего фермента
81. Хроническое легочное сердце не является осложнением следующих патологических процессов:
— хронический обструктивный бронхит
— рецидивирующая тромбоэмболия легочной артерии
82. Ведущими клинико-лабораторными признаками хронической дыхательной недостаточности при наличии гипоксии не являются:
— нарушение функции центральной нервной системы (возбуждение, повышенная эмоциональная активность, психические расстройства)
— дистрофия паренхиматозных органов
— тахикардия, расширение периферических сосудов
83. Мужчина 40 лет в алкогольном опьянении 4-5 часов проспал на улице. Через 2 дня повысилась температура, появились боли в грудной клетке. В последующие дни – повышение темапературы до 39 С, кашель. Через 2 недели внезапно при кашле отошло около 200 мл слизисто-гнойной мокроты с неприятным запахом. Предварительный диагноз:
— обострение хронического бронхита
— рак легкого с развитием пневмонии
84. Больной около 2 месяцев назад перенес первичную стафиллококковую пневмонию. Отмечалась поздняя госпитализация, курс антибактериальной терапии не завершен в связи с выявленной непереносимостью антибиотиков. Через 3 недели возобновилась гипертермия с проливными потами, похуданием, болью в грудной клетке при глубоком дыхании. Появился сильный кашель, отмечалось отхождение гнойной мокроты с прожилками крови. Предварительный диагноз:
— обострение хронического бронхита
85. Какова должна быть тактика у больного с острым абсцессом легкого в стадии формирования без прорыва в бронхах?
-пункция плевральной полости
+консервативные методы лечения
86. У пациента с жалобами на кашель с гнойной мокротой, перенесшего год назад пневмонию средней степени тяжести, при рентгенографии обнаружено округлое образование в нижней доле левого легкого, содержащее жидкость и газ. Предварительный диагноз:
+хронический абсцесс легкого
87. Бронхоэктазы развиваются вследствие следующих причин, кроме:
-нарушение проходимости бронхиального дерева
+хронической эмпиемы плевры
88. Для санации бронхиального дерева у больных с бронхоэктатической болезнью наиболее эффективен метод:
— вибрационный массаж грудной клетки
89. При рентгеноскопии легких у пациента выявлена инфильтрация средней и нижней долей правого легкого, на фоне которой отмечены множественные участки разрежения ткани с горизонтальными уровнями и тенями секвестров. Какому заболеванию соответствует данная Ru-картина?
90. При лечении больных с абсцессом и гангреной легкого проводится терапия с решением следующих задач:
— деблокирование микроциркуляторного русла в очаге поражения
— подавление интоксикации, восстановление электролитного гомеостаза, кислотно-щелочного равновесия
— обеспечение оптимального дренажа полости деструкции в легком
91. Адекватность соотношения объема кровотока с объемом воздуха вентилируемого участка легкого обозначается термином:
92. В основе обструктивного типа дыхательной недостаточности лежит следующий механизм:
+ отечно-воспалительные и склеротические изменения стенок бронха
— инфильтрация легочной ткани
— поражение костно-мышечного аппарата
93. Ведущим клиническим признаком дыхательной недостаточности являются:
— кашель с отделением мокроты
— судороги нижних конечностей
94. Какое минимальное количество жидкости в плевральной полости определяется при физикальном исследовании?
+ эпителиальные опухоли, исходящие из слизистой бронхов
— опухоль из зародышевых клеток
96. К этиологическим факторам, вызывающим рак легкого, относятся все перечисленные, кроме:
— табакокурение и загрязнение воздуха промышленными поллютантами
97. К предрасполагающим факторам возникновения рака легкого относятся все перечисленные, кроме:
98. К проявлениям системного действия опухоли на организм относятся все перечисленные признаки, кроме:
+обтурация бронхов с нарушением функции дыхания
99. По морфологической классификации экспертов ВОЗ выделяют следующие типы опухолей, кроме:
-плоскоклеточный или эпирдермоидный
-аденокарцинома или бронхиолоальвеолярный рак
100. По клинико-анатомической классификации выделяют следующие формы, кроме:
101. Диагноз у больного раком легкого должен содержать следующие разделы, кроме:
— клинико-анатомическая форма опухоли
— стадия заболевания и классификация по TNM
— гистологическая структура со степенью дифференциации
— функциональные возможности жизненно важных органов
+ результаты световой микроскопии
102. Патогенез местного действия опухоли на организм включает все перечисленные факторы риска, кроме:
— прорастание опухолевой тканью смежных структур и органов грудной клетки
-сдавление опухолевой тканью смежных структур и органов
— обтурация бронхов с нарушением функции дыхания
— увеличение регионарных лимфатических узлов из-за метастазов.
103. Для эндобронхиальной формы центрального рака характерны все перечисленные проявления, кроме:
— преимущественно поражаются мужчины
— локализация чаще в верхней доле в переднем сегменте
— начальные симптомы — локальное раздражение бронха с преходящим нарушением вентиляции сегмента или доли с возникновением ателектаза
— развитие обтурационного пневмонита
+изначально выраженный болевой синдром
104. Опухолевый бронхостеноз включает следующие стадии, кроме:
— стадия рецидивирующего пневмонита (8-10 месяцев)
— стадия вентильного стеноза (1-2 месяца)
— стадия гиповентиляции с преходящим стенозом (6-8 месяцев)
+накопление геморрагического экссудата
105. Какая форма рака имеет инфильтративный рост через толщу стенки бронха «тип гусиной лапки»?
— эндобронхиальная форма центрального рака
— перибронхиальная узловая форма центрального рака
+перибронхиальная разветвленная форма центрального рака
-форма круглой опухоли периферического рака
-пневмониеподобная форма периферического рака
106. Какая форма рака легкого характеризуется инфильтративным ростом и распространением по мягким тканям до плечевого сплетения с поражением верхних ребер, шейных позвонков, болевым синдромом Панкоста?
— перибронхиальная разветвленная форма центрального рака
— форма круглой опухоли периферического рака
— пневмониеподобная форма периферического рака
107. Лечебная тактика при немелкоклеточном раке легкого I, II и частично III ст. включает все, кроме:
-лучевая терапия у «неоперабельных» больных
-лобэктомия с соблюдением правил радикализации
+медикаментозная противоопухолевая терапия
108. Хирургическое лечение рака легкого противопоказано при наличии всех перечисленных состояний, кроме:
-отдаленные экстраторакальные метастазы
-синдром верхней полой вены
-паралича голосовых связок, диафрагмального нерва
-при локализации опухоли менее 2 см от киля трахеи
109. При лечении какой формы рака легкого наиболее эффективная медикаментозная противоопухолевая терапия?
-плоскоклеточный или эпидермоидный
-аденокарцинома или бронхиолоальвеолярный рак
110. Для астматического состояния характерны все признаки, кроме:
уменьшение дыхательных шумов
признаки острого легочного сердца
111. Какое из заболеваний не вызовет ясную крепитацию?
ничто из вышеперечисленного
Какой фактор не участвует в механизме удушья при бронхиальной астме?
повышенная секреция слизи
нарушение выделения мокроты
Укажите признак, не соответствующий крупозной пневмони в фазе опеченения:
отставание одной половины грудной клетки при дыхании
+ мелкопузырчатые влажные хрипы
притупление соответственно доле
бронхиальное дыхание в зоне притупления
Укажите показания для диагностической плевральной пункции:
подозрение на эмпиему плевры
подозрение на раковую этиологию
+ во всех перечисленных случаях
ни в одном из перечисленных случаев
При астматической статусе 1-й стадии проводится следующее лечение, кроме:
преднизолон или гидрокортизон внутривенно
Для пневмонии, в отличие от застойных явлений в легких, характерны следующие признаки, кроме:
+ незвонкие влажные хрипы в нижне-задних отделах
Укажите основной (постоянный) диагностический признак острой пневмонии:
бронхиальное дыхание в месте притупления
+ влажные звонкие мелкопузырчатые хрипы
При хронических обструктивных заболеваниях легких возможны все осложнения, кроме:
Основной ранний признак периферического рака легких:
+ очаг затемнения с неровными контурами
Какой признак не характерен для острого абсцесса легких?
+ тонкостенная полость без уровня жидкости
эластические волокна в мокроте
Машиной скорой помощи доставлен больной 22 лет, страдающий бронхиальной астмой. При поступлении возбужден, температура тела 36,7 С, ЧСС – 120 ударов в мин, число дыханий-32 в мин. При аускультации: дыхание резко ослаблено, единичные сухие хрипы. РН – 7,3, РаО2 – 50 мм рт. ст. В течение суток получил более 10 ингаляций беротека. Врачом скорой помощи внутримышечно введено 1,0 мл 24% раствора зуфиллина. Что из нижеперечисленного противопоказано больному в этой ситуации?
+ увеличение дозы симпатомиметиков (сальбутамол, беротек. астмопент)
Укажите, какой из нижеперечисленных объективных признаков соответствует хроническому бронхиту крупных и средних бронхов:
свистящие хрипы на выдохе
+ сухие жужжащие хрипы на вдохе и выдохе
звонкие влажные хрипы по передней поверхности грудной клетки
незвонкие влажные хрипы над проекцией базальных отделов
Длительное кровохарканье при сухом кашле заставляет прежде всего подозревать:
кавернозную форму туберкулеза легких
У больного 27 лет 3 дня тому назад внезапно появился озноб, сухой кашель, боли в правом боку, лихорадка до 38,9 С. Правая половина грудной клетки отстает при дыхании. Перкуторно от 3-го межреберья спереди и от середины межлопаточного пространства сзади – тупой звук, дыхание в этой области не проводится. Левая граница относительной сердечной тупости смещена на 1,5 см кнаружи от срединноключичной линии. Какой диагноз соответствует этим данным?
очаговая пневмония в нижней доле справа
крупозная пневмония справа
обострение хронического бронхита
+ правосторонний экссудативный плеврит
Следующие утверждения справедливы для бронхиальной астмы, кроме одного:
приступ купируется ингаляцией сальбутамола
в мокроте могут быть найдены криталлы Шарко-Лейдена
+ при затянувшемся приступе выслушиваются влажные хрипы
болезнь развивается в любом возрасте
Для какого патологического процесса характерно выслушивание сухих свистящих хрипов над всей поверхностью легких?
— повышение воздушности легких
наличие жидкости в полости плевры
+ нарушение бронхиальной проходимости
уплотнение легочной ткани
наличие полости в легочной ткани
У больного 35 лет в течение 2 недель слабость, повышенная потливость, утомляемость, боли в правом боку при дыхании, температура 38 С, дыхание — 28 в мин., пульс — 100 в мин. Правая половина грудной клетки отстает при дыхании. Голосовое дрожание справа внизу не проводится, там же интенсивное притупление. Дыхание над нижним отделом правого легкого ослаблено. Границы сердца смещены влево. Анализ крови: лейк. – 12 тыс./мл, п/я – 13%, лимф. – 13%, СОЭ – 38 мм/ч. Предварительный диагноз?
инфильтративный туберкулез легких
Укажите признаки сердечной недостаточности при легочном сердце:
Характеристика абсцесса легкого, соединенного с бронхом:
притупление, ослабленное дыхание и бронхофония, смещение средостения в противоположную сторону
то же, но смещение в сторону притупления
+ притупление с тимпаническим звуком, амфорическое дыхание, крупнопузырчатые хрипы
притупление, бронхиальное дыхание, усиленная бронхофония
инспираторная одышка, уменьшение объема легких, крепитация
Укажите, какие из нижеперечисленных данных функциональных исследований с обзиданом свидетельствуют о бронхиальной обструкции:
— прирост индекса Тиффно на 10%
— прирост индекса Тиффно на 30%
прирост индекса Тиффно на 10%
прирост мощности выдоха на 25%
+ уменьшение мощности выдоха на 25%
При астматическом статусе 2-й стадии проводится следующее лечение, кроме:
— преднизолон или гидрокортизон внутривенно
Признаки легочной артериальной гипертензии следующие, кроме:
+ легочно-капиллярное давление 20 мм рт. ст.
акцент 2-го тона во 2-м межреберье слева
расширение конуса легочной артерии
может быть диастолический шум на легочной артерии
В происхождении приступов бронхиальной астмы могут иметь значение все факторы, кроме одного:
аллергия немедленного типа
+ активация адренэргических рецепторов
химические раздражающие вещества
Для лечения приступов бронхиальной астмы с успехом применяются все нижеперечисленные группы лекарственных препаратов, кроме:
62-летний больной, страдающий бронхиальной астмой, стал отмечать приступы болей за грудиной стенокардического характера и перебои в работе сердца. Какой из препаратов противопоказан в данной ситуации?
Какой препарат показан для лечения астматического статуса?
Для приступа бронхиальной астмы характерно все, кроме:
+ мелкопузырчатые влажные хрипы
кашель с трудноотделяемой вязкой мокротой
Каков механизм действия зуфиллина?
угнетение вагусных влияний
блокада медиаторов аллергических реакций
угнетение дыхательного центра
Очень быстрое повторное накопление жидкости в полости плевры – типичный признак:
хронической недостаточности кровообращения
системной красной волчанки
Пространство Траубе исчезает:
+ при левостороннем экссудативном плеврите
при гипертрофии правого желудочка сердца
при перфорации язвы желудка
Больной 50 лет. Алкоголик, с тяжелым кариесом зубов. В течение 2-х недель слабость, боли в грудной клетке справа. Лихорадка, кашель с гнойной мокротой. На рентгенограмме полость 3 см в диаметре в верхней доле справа, наполненная жидкостью. Наиболее вероятный диагноз:
Какой из указанных клинических признаков декомпенсации хронического легочного сердца следует считать наиболее характерным у больного хроническим обструктивным бронхитом и хронической дыхательной недостаточностью?
пульсация в эпигастральной области от правого желудочка
Факторы риска развития рака легкого следующие, кроме:
хронические воспалительные заболевания легких
источник