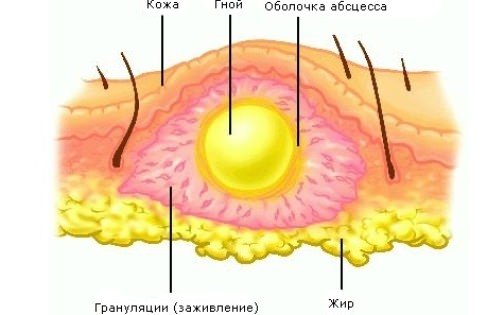
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Гнойник или нарыв – это обычное название процесса, который многие по ошибке считают неопасным. Между тем, если не лечить абсцесс или назначать неадекватное лечение, последствия заболевания могут быть тяжкими – вплоть до смерти пациента.
Что такое абсцесс, каковы причины его появления, какие существуют виды абсцессов, симптомы и осложнения? Это надо знать всем!
Абсцессом (или гнойником, нарывом) принято называть скопление гноя в месте острого или хронического воспалительного процесса, появление которого вызвано образованием той или иной локальной бактериальной инфекции.
Как попадает инфекция в организм?
Разными путями. Гнойное воспаление с развитием гнойной полости развивается не только в мягких тканях, но и в мышцах, костях, в органах — или между ними.
Развивается самостоятельно – как, скажем, фурункул, или в качестве осложнения, вызванного, к примеру, травмой, пневмонией, ангиной или другими факторами.
Поверхностный абсцесс развивается при воспалении кожи или клетчатки после проникновения микробов.
А попадает бактериальная инфекция (чаще стафилококковая, стрептококковая) в мягкие ткани из-за:
- Полученных ран или ссадин, не обработанных вовремя.
- Медицинских манипуляций, связанных с уколами, которые делались в медучреждении с нарушением правил асептики.
- Распространения воспалительного гнойника на соседние ткани и органы.
- Введения под кожу лекарств, веществ, содержащих в своем составе химию.
- Нагноения кровоизлияний.
Что касается абсцессов других локализаций, то тут многое зависит от возбудителя, который попадает по кровеносным и лимфатическим сосудам из какого-то гнойного очага. Так, при аппендикулярном абсцессе это может быть кишечная палочка. Или из-за некоторых заболеваний (фарингита, парапроктита, вросшего ногтя, остеомиелита и пр.).
Ученые также доказали в последние годы существенную роль анаэробов, появления гематом, кист и т.п.
Абсцесс принято классифицировать по:
- Продолжительности течения: острый или хронический.
- Месторасположению: аппендикулярный, поддиафрагмальный, спинальный эпидуральный, заглоточный, межкишечный, паратонзиллярный, легочной, абсцесс Бецольда, мягких тканей, полости рта, головного мозга, малого таза, печени и т.д.
- Этиологии: амебный и бактериальный.
Процесс может развиться во внутренних органах без видимой причины. Ведь в нашем организме есть разные неактивные микроорганизмы. Они активизируются и размножаются — стоит иммунной системе дать сбой.
- Попав в здоровую ткань, бактерия развивается, какие-то клетки гибнут.
- Здесь скапливается жидкость и инфицированные клетки.
- Переместившиеся лейкоциты, не сумевшие защитить организм, умирают после того, как их захватят бактерии.
- Образуя гной, они заполняют им пораженную область.
- Чтобы не допустить распространения возбудителей инфекции, организм устраивает вокруг абсцесса защитную ткань.
- При разрыве абсцесса его содержимое может попасть под кожу или внутрь организма.
Симптомов возникновения абсцесса не так уж и много, но они носят специфический характер.
Когда идти на прием к хирургу?
- Покраснений на коже.
- Болезненности.
- Местного повышения температуры.
- Припухлости.
- Нарушения функционирования пораженного места и органа.
Также следует сказать о клинике, проявляющейся при абсцессах того или иного органа.
- Горла — если это паратонзиллярный или заглоточный абсцесс, пациент страдает в лучшем случае от боли при глотании и в худшем, при отеке — от удушья; здесь нужна срочная помощь врача, в противном случае – летальный исход.
- Мозга – вначале по утрам появляется сильнейшая локализованная боль, а для более поздних стадий характерны бред, галлюцинации и даже нарушение координации движения и ориентации в пространстве в случае гнойного поражения мозжечка.
- Легкого – больного мучает сильный кашель с гнойной мокротой, затрудненное дыхание, боли в области грудной клетки (на начальном этапе ситуация с диагнозом усложняется).
На коже увидеть нарыв несложно. Главное – не пропустить симптомы, проявляющиеся при абсцессах во внутренних органах. Вовремя обнаруженные, они легче лечатся, а самолечение (в виде самостоятельного вскрытия нарыва на коже или приемом лекарств) чревато серьезнейшими осложнениями!
Если отнестись к абсцессу, как к обычному нарыву, который мы не считаем серьезным заболеванием, если не лечить его, или назначить неправильное лечение — капсула размягчится. А значит — гной может в любой момент рвануть и наружу, и внутрь, распространяя по всему организму опасную инфекцию.
Осложнении бывают. И, как правило — очень тяжкие.
Возьмем небольшой — и, на первый взгляд, не опасный — поверхностный абсцесс на коже – покрасневший сначала тугой узелок. Если он прорвется, и гной отправится прямо в кровеносный сосуд, тогда заражения крови не избежать.
- Абсцесс, сдавливая окружающие ткани, нарушает их функции.
- Гной, прорвавшись в брюшную полость, чреват перитонитом – это опаснейшее воспаление брюшины, как правило, оканчивается смертным исходом.
- Прорыв гнойника в легкие вызывает пневмоторакс — это когда в плевральной полости скапливается воздух, мешая нормальному дыханию.
- Выход гноя из абсцесса в головной мозг (причиной его развития служат и инфекционные процессы в других органах, тканях, черепно-мозговые травмы и пр.) вызывает стойкие нарушения его работы — в виде, например, нарушений речи или сознания, параличей.
Гной также может попасть в полость сустава, прорваться при мастите, парапроктите, попасть в просвет бронхов, мочевой пузырь — и в другие жизненно важные органы, в кровь и т.д. Это вызывает развитие в них гнойных процессов (таких как перитонит, менингит, плеврит, перикардита, артрит и др.).
При этом абсцесс может перейти в хроническую форму с образованием свищей, истощая в дальнейшем организм распадом тканей.

источник
Абсцесс кожи гнойного характера, который локализован в области волосяного фолликула, называется фурункул или чирей. Как выглядит этот кожный недуг? Фурункул имеет вид большого красного бугорка, в центре которого можно увидеть гнойник. Возрастная категория, которая наиболее подвержена образованию чирей – это люди 12-40 лет. Чаще всего гнойники появляются в таких частях тела как лицо (65% всех случаев), грудь, руки, спина, ягодицы, область паха, волосистая часть головы, подмышечные впадины.
Причиной появления нарывов могут стать следующие факторы:
- недостаточное соблюдение правил личной гигиены;
- недостаточное поступление в организм витаминов и микроэлементов;
- гипергидроз;
- лишний вес;
-
ослабленная иммунная система;
- травмы кожи;
- нерациональное питание;
- стрессовые ситуации;
- инфекционные недуги;
- вросшие волосы;
- заболевания ЖКТ;
- частое действие низких температур;
- частая смена погодных условий, слишком жаркий или холодный климат;
- наличие таких заболеваний как сахарный диабет, рак, ревматоидный артрит, псориаз, экзема, акне кожи.
Для того, чтобы определить, сколько созревает фурункул, необходимо знать его основные этапы развития.
- В начальной стадии на коже образуется небольшой бугорок, который вызывает ощущение зуда. Этот этап длится 3-4 дня.
- Через сколько дней нарыв начинает созревать? Образование гнойного стрежня происходит в течение 3 дней.
- Следующая стадия сопровождается прорыванием гнойника. В большинстве случаев, после того как фурункул вскрывается, он сам проходит в течение 3 суток.
Таким образом, процесс созревания нарыва занимает от 1 до 1,5 недель. Есть несколько рекомендаций, которых следует придерживаться при появлении гнойника. Это поможет избежать появления осложнений и распространения инфекции.
-
Созревающий гнойник нельзя трогать руками. Если же это произошло, то надо мыть руки теплой водой с антибактериальным мылом.
- В случае локализации нарыва в таком месте, что он постоянно цепляется за одежду или находится в месте, которое легко загрязняется, его надо прикрыть свободной марлевой повязкой.
- Запрещается использовать чужие полотенца и белье. После того, как больной выздоровел, он должен простирать свои предметы личной гигиены в очень горячей воде с использованием обеззараживающих средств.
- В то время, когда нарыв зреет, следует, необходимо ежедневно проводить влажную уборку, используя средства дезинфекции.
Почему не стоит лечить фурункул дома? Терапия кожного недуга допускается в домашних условиях в том случае, если размер нарыва не превышает 5 мм, а также отсутствуют признаки лихорадки и интоксикации. В иных случаях лучше посетить специалиста.
Обязательно надо обращаться за медицинской помощью в следующих случаях:
-
у больного высокая температура;
- пациент ощущает сильную боль в области гнойника;
- нарыв образовался у маленького ребенка;
- если фурункул не созревает более 7 дней;
- в случае если местом локализации фурункула стала верхняя губа, нос, носогубные складки, ухо;
- есть признаки инфицирования близлежащих тканей (покраснение вокруг гнойника он значительно увеличился в размере, отсутствие стержня после 2 недель от начала заболевания, образование еще одного фурункула поблизости);
- наличие сопутствующих недугов (диабет, онкологические заболевания, ревматоидный артрит).
Для того, чтобы ускорить созревание фурункула средствами традиционной медицины, проводятся следующие мероприятия:
Накладывание тепловых компрессов. В чем преимущество применения метода? Гнойники прорываются быстрее, если применять теплые компрессы. Они накладываются на рану трижды или четырежды в день. Длительность процедуры – не более 20 минут. За счет применения повышенной температуры происходит ускорение кровообращения в области раны, что позволит нарыву быстрее созреть.
Важно! Не следует проводить терапевтические мероприятия с использованием теплых компрессов, если размер фурункула превышает 5 мм, а также при наличии лихорадки. В таком случае необходимо срочно обращаться к доктору-хирургу.
Альтернативным методом компрессам могут быть повязки с мазью Вишневского. Однако это лекарство не применяется, если нарыв локализирован в области лица. Также стоит учитывать, что эту мазь нельзя применять на первой стадии формирования фурункула.
Перед тем, как применять тепловые компрессы или мазь Вишневского, надо быть точно уверенным в диагнозе кожного недуга. Эти средства лечения могут нанести сильный вред в том случае, если больной спутал фурункул с карбункулом, гидраденитом, лимфаденитом, гнойной атеромой или липомой.

Особенно это касается крупных нарывов, которые нельзя полностью вылечить только одними тепловыми компрессами, однако их можно накладывать и после того как фурункул прорвется. Это будет способствовать лучшему оттоку гноя и очищению раны. Также после того как гнойник вскрылся, можно использовать мазь Левомеколь.
Применение антибиотиков. Как ускорить созревание фурункула медикаментозным способом, и когда это показано? Прибегать к использованию антибиотиков для лечения фурункула надо не в каждой ситуации. Если размер гнойника превышает 5 мм, но отсутствует лихорадка, то терапия проводится с применением Триметоприма, Сульфаметоксазола, Клиндамицина, Клеоцина, Доксициклина, Вибромицина, Миноциклина.

Для ускорения процесса созревания нарыва можно пройти курс облучения ультрафиолетовыми лучами. Дозировка назначается лечащим врачом, и ее надо строго придерживаться.
Что сделать, чтобы чирей начал быстрее прорываться? Можно прибегнуть к лечению народными средствами. Довольно часто многовековые рецепты использования целебных свойств растений оказываются высокоэффективными в лечении фурункулов:
- Для того, чтобы нарыв быстрее созрел, можно использовать полезные свойства алоэ, каланхоэ, и даже капусты. Привяжите перед сном к гнойнику листья этих растений. Это поможет скорее избавиться от кожного недуга.
-
Как лечить нарыв с помощью лука? Для этого надо запечь овощ с шелухой в духовке, очистить. Разделите лук на дольки и прикладывайте к фурункулу в горячем виде и держите столько, сколько сможете выдержать.
- Для того, чтобы фурункулы быстрее прошли, можно использовать травяные компрессы. С этой целью используется чистотел, мать-и-мачеха, черемуха, вербена. Необходимо смешать эти растения и залить кипятком. Немного остудить, процедить. Далее надо окунать в сделанный настой кусочек марли и прикладывать к нарыву.
- Что делать, чтобы гнойник лопнул быстрее с использованием мыла и лука? Для этого надо приготовить кашицу из этих компонентов. Предварительно запеченную в духовке луковицу следует прокрутить через мясорубку. Добавить в полученную кашицу немного натертого хозяйственного мыла. Каждый день надо делать компресс из полученного лекарственного средства.
- Чтобы фурункул быстрее вскрылся, можно использовать свеклу. Для этого овощ надо помыть, отрезать половинку и натереть на терке. После чего сложить в 2 слоя марлю, положить кашицу и привязать к нарыву. Использовать компресс лучше перед сном. Делать подобную процедуру необходимо до тех пор, пока нарыв не вскроется.
-
При гнойниках также используется липа, точнее ее листья и почки. Привязывать свежее растение к гнойнику необходимо на целую ночь.
- Чтобы нарыв быстрее прорвался, можно использовать подорожник. Для этого надо обдать свежие листья растения кипятком. Растереть до появления сока и приложить к ране. Сверху нарыв закрывается еще одним свежим листом растения и фиксируется бинтом. Повязку надо менять каждый день.
- Если фурункул не прорывается, можно прикладывать на нарыв сырой картофель. Менять его надо каждые 3-4 часа.
При всей неприятности заболевания, стоит помнить, что лечение фурункула может пройти почти безболезненно и быстро. Для этого необходимо следовать рекомендациям врача, вовремя сообщать ему о каком-либо ухудшении своего самочувствия и не использовать непроверенные средства для лечения.
источник
Фурункул — это острое гнойное воспаление волосяного фолликула, которое спровоцировано снижением иммунитета, авитаминозом, нарушением процесса метаболизма и присоединением стафилококковой инфекции. Гнойный нарыв может длительно находиться на коже, что доставляет дискомфорт и болезненные ощущения человеку. Необходимо ускорить созревание фурункула медикаментозно или при помощи рецептов народной медицины.
Методы консервативного лечения предполагают использование мазей, линиментов, гелей, кремов с противовоспалительными и антибактериальными свойствами, эффектом вытяжения гноя наружу. Это способствует ускорению самостоятельного отторжения некротического стержня, чтобы фурункул быстрее созрел и прорвался.
Врач-дерматолог поможет подобрать оптимальный вариант медикаментозных средств для лечения. Фурункул может находиться на различных этапах созревания, самостоятельное применение препаратов имеет опасные для здоровья пациента последствия в виде капсулирования гнойника. Глубокий нарыв может лопнуть внутрикожно, спровоцировав гнойное воспаление здоровых тканей или заражения крови.
| Наименование препарата | Механизм действия на организм | Способ применения мази |
| Левомеколь | Мазь включает в состав антибиотик, что позволяет устранить воспаление, дезинфицировать кожу в зоне нанесения, помочь в быстром созревании. Левомеколь помогает вытягивать гной наружу, обладает иммуномодулирующим действием. В хирургической практике закладывают мазь в рану после вскрытия фурункула, чтобы успокоить очищение, заживление. | Предварительно область нарыва обрабатывают антисептическим раствором – Хлоргескидин, Мирамистин, Салициловый спирт. Поверх гнойника накладывают марлевую салфетку пропитанную мазью и фиксируют тканевым лейкопластырем. Мазать фурункул чтобы быстрей прорвал и созрел необходимо 3-4 раза в сутки, курсом 4-7 дней. |
| Мазь Вишневского | Помогает гнойным нарывам быстро назревать и вскрываться, при наложении мази поверх крышки фурункула. Смягчает кожу вокруг, провоцирует отторжение стержня путем усиления воспаления, ускорение созревания и прорыв гнойника. |
Существует запрет лечения наростов на лице мазью Вишневского, это может спровоцировать усиление воспаления, ощущение жжения, ожог нежной кожи лица, развитие осложнений.
Медикаментозные препараты, используемые с целью ускорять созревания фурункулы, помогают усилить воспалительный процесс и спровоцировать отторжение гноя. При отсутствии положительного результата необходимо обратиться за консультацией к врачу для коррекции схемы лечения, ускорения выздоровления пациента.
Для полного созревания фурункула можно использовать рецепты народной медицины. Натуральные травяные компрессы примочки помогают ускорить процесс прорыва гнойника и эффективно устранить проблему. Сочетание медикаментозных методов и народных домашних рецептов, чередование наложения компрессов с мазью и органических примочек помогает более эффективно воздействовать на гнойно-некротический процесс кожи.
Примочки прикладывают на поверхность фурункула и фиксируют сверху марлевой повязкой или лейкопластырем, но не туго. Давление может спровоцировать не созревание, а прорыв гнойника внутрь. Длительность лечения определяется зависимо от тяжести патологии, количества нарывов на теле человека.
Рецепты наиболее эффективных средств для ускорения гнойного созревания фурункула:
- Отвар трав мать-и-мачехи, ромашки, мелиссы, зверобоя способствуют вытяжению гноя, уменьшения болезненности. Отваривают сухие или свежие листья и цветки, настаивают на протяжении 3-4 часов. Оптимально накладывать примочки на ночь, с утра менять на новую повязку.
- Примочка из желтой пленка коры сосны или дуба. Свежую кору дерева заливают кипятком и прикладывают к образованию на 20-30 минут. Для стимуляции созревания и его ускорения необходимо повторять процедуру 2-3 раза в день.
- Примочка из мякоти алоэ. Подробленное в кашицу растение прикладывают к гнойнику, оставляют на ночь.
- Свежую луковицу отваривают в коровьем молоке, мякоть прикладывают к фурункулу, для ускорения созревания на 6-8 часов, затем меняют на свежую примочку.
- Примочка из куриного желтка, меда, муки и мелкой соли в пропорции по 1 чайной ложке каждого ингредиента, смешивают до однородной кашицы, намазывают поверх фурункула каждый день на ночь.
- Листья капусты отбивают до преступления сока, на образование намазывают кашицу с каланхоэ и поверх крепят лист белокочанной капусты.
В традиционной медицине используют гипертонический раствор натрия хлорида, для ускорения вытяжки гнойного содержимого из фурункула. Приготовить аналогичный раствор можно и дома, следуя инструкции:
- в кипяченную чистую воду комнатной температуры добавляют поваренную соль из расчета на 1000 мл 1 ст.л. соли;
- обработать раствором повязку и приложить на фурункул для ускорения гнойного созревания на 30 минут.
Применять раствор можно не чаще 1-2 раз в день, для усиления эффекта и обеспечения дезинфицирующими свойствами можно добавить 1 чайную ложку соды.
Используют для ускорения созревания компрессы из отварной свеклы, запеченного лука, тертого сырого картофеля, медово-мучные лепешки.
Применять компрессы из овощей и трав для ускорения созревания болезненного фурункула можно исключительно после предварительного нанесения на здоровый участок кожи, чтобы убедиться в отсутствии аллергии на натуральные компоненты.
Лечить фурункулез необходимо исключительно под наблюдением врача-специалиста, гнойное воспаление опасно развитием серьезных осложнений. Даже неправильное использование медикаментозных средств может принести вред организму.
Запрещено совершать следующие действия для стимуляции созревания, ускорения прорыва фурункула:
- пытаться выдавить гнойник, проколоть или достать некротический стержень острыми предметами – иглами, булавками;
- часто прикасаться к фурункулу, особенно на улице грязными руками;
- применять рецепты народной медицины для созревания чирия неизвестного происхождения или самостоятельно изменять количество ингредиентов или заменять их;
- греть гнойный нарыв – разогревающие мази, влажные компрессы, ультрафиолетовое облучение без одобрения врача;
- часто обтирать гнойник антисептиками или мыльными растворами для ускорения прорыва.
Для безопасного лечения гнойного воспаления, его созревания и эффективного устранения нарыва стоит следовать указаниям лечащего врача.
источник
Нарывы или абсцессы на различных участках кожи имеют несколько фаз развития. Когда гнойник только созревает, в его полости накапливаются гнойные массы, а симптомы интоксикации выражены достаточно сильно.
Состояние человека облегчается, когда нарыв на пальце или в другом месте открывается наружу, и из него выходит гной. Что приложить к нарыву, чтобы прорвало? Постараемся ответить на этот популярный вопрос.
Некоторые пациенты спрашивают: «Как вскрыть нарыв правильно?» Вскрытие нарыва в домашних условиях запрещено. Это мероприятие может стать причиной тяжелых осложнений.
Вскрытие способно вызывать такие осложнения:
- Фурункулез кожи.
- Вторичное абсцедирование.
- Занесение второго возбудителя в зону инфекции.
- Тромбоз кавернозного синуса при локализации гнойника на лице.
- Сепсис – попадание возбудителя в кровь.
Поскольку вскрытие нельзя допускать в домашних условиях, следует обратиться за хирургической помощью к специалисту.
Небольшие абсцессы можно лечить консервативно. Чтобы «прорвать» гнойник, используйте один из следующих препаратов:
- Ихтиоловая мазь.
- Левомеколь.
- Мазь Вишневского.
- Банеоцин.
Что сделать, если средств нет под рукой? Некоторые приверженцы народных методов терапии советуют многочисленные рецепты нетрадиционной медицины.
Быстрее созревает гнойник при использовании популярной ихтиоловой мази. Этот препарат содержит в составе вещество ихтаммол. Средство обладает рядом положительных эффектов:
- Убивает бактерии в зоне воспаления.
- Вызывает раздражение нервных рецепторов, что снижает их чувствительность и уменьшает боль.
- Вызывает денатурацию белка, что способствует аккумулированию гнойных масс.
- Очень хорошо всасывается кожей и слизистыми, что позволяет препарату проникать внутрь закрытых гнойников.
Как удалить гнойник с помощью ихтиоловой мази? Надо наносить ее наружно 2 раза в день. Эффект усиливается при нанесении средства под стерильную повязку.
Противопоказанием для применения является аллергия на действующее вещество, в остальных случаях можно спокойно применять лекарство местно на кожу.
Если абсцесс самостоятельно не прорывается, можно использовать мазь Левомеколь. Этот препарат содержит в себе антибиотик хлорамфеникол и противомикробное средство метилурацил.
За счет комбинированного действия двух сильных средств достигается быстрое терапевтическое действие:
Небольшие нарывы не требуется вскрывать у врача, если под рукой есть эта антибактериальная мазь.
Левомеколь хорошо вытягивает гной, если использовать его следующим образом:
- Наносят небольшую полоску мази на стерильный бинт, сложенный в несколько раз.
- Прикладывают его к участку воспаления.
- Поверх накладывают небольшую асептическую повязку.
- Перевязку производят ежедневно.
- Вытягивающая повязка не должна мочиться и быть грязной.
При наличии гнойника крупного размера необходимо обратиться к врачу.
Одно из самых лучших средств, которое помогает прорываться абсцесс, это мазь Вишневского. Эта субстанция с характерным запахом содержит в составе деготь березы, касторовое масло и ксероформ. Препарат занимает промежуточное положение между лекарством и народным средством. Мазь разработана врачом и давно применяется в медицине.
Основное свойство, благодаря которому препарат применяется при абсцессе, это способность мази аккумулировать гной. Лекарство воздействует не только на микробы и убивает их, но и на белки кожи. Под воздействием препарата нарыв быстро вскрывается, а из кожи выходит гной.
Использовать средство при нагноениях нужно следующим образом:
- Мазь наносится на марлевый квадрат и прикладывается к месту воспаления.
- Поверх накладывается асептическая повязка.
- Менять повязку следует 2 раза в сутки.
- Удаляйте повязку, если на ней скапливается грязь, или она промокла.
- Не следует наносить большое количество средства, которое пропитает повязку насквозь.
- Если долго не менять повязку, мазь засохнет и поверх очага воспаления образуется корочка.
- Такую повязку можно удалять только после смачивания корочки раствором хлоргексидина.
При наличии нескольких чирьев на коже, стоит обратиться к квалифицированному специалисту.
Хорошо вскрываются нарывы и при лечении популярной антибактериальной мазью – Банеоцином. Препарат состоит из двух антибиотиков: бацитрацина и неомицина. Эти вещества хорошо справляются с фурункулом как в стадии созревания, так и если он лопнет на поверхность кожи.
Средство используют следующим образом:
- Наносят на пораженный участок кожи 4 раза в день.
- Можно накладывать под повязку, чтобы продлить действие средства.
- Средство не нужно смывать водой, необходимо дождаться всасывания препарата.
Препарат активно всасывается в кровоток и имеет ряд противопоказаний. Необходимо ознакомиться с инструкцией перед применением. В частности, с большой осторожностью применяется во время беременности и грудного вскармливания.
Многие пациенты предпочитают использовать преимущественно народные способы лечения. Целители рекомендуют применять для вскрытия гнойников такие рецепты:
- Печеный в духовке лук прикладывается к месту нарыва и закрепляется бинтом.
- Использование хозяйственного мыла – намыливается повязка и закрепляется на ночь.
- Хозяйственное мыло смешивается с пчелиным воском, медом и растительным маслом. Подогревается и применяется в виде мази.
- Листья комнатного фикуса прокручиваются на мясорубке, прикладываются к нарыву и фиксируются повязкой.
- Сок алоэ выдавливается на поверхность кожи и закрепляется под повязкой до 3 раз в сутки.
- Спиртовая настойка чеснока помогает гнойнику прорваться при регулярном использовании.
Эти и другие многочисленные рецепты народных целителей должны применяться после консультации у врача.
Когда удалось вытянуть содержимое гнойника, необходимо провести ряд мероприятий, которые помогут ускорить заживление. К ним относятся:
- Удаление гнойных масс с помощь стерильной турунды или салфетки.
- Промывание раны раствором антисептика – хлоргексидина или перекиси водорода.
- Использование антибактериальных мазей. Можно применять Банеоцин и Левомеколь. Эти средства можно заменить и на альтернативные, в этом периоде не так важна степень всасывания препарата в кожу.
- Накладывание на рану асептической повязки и регулярные перевязки. Предотвращает вторичное инфицирование.
При ухудшении состояния человека, появлении симптомов интоксикации и лихорадки необходимо обратиться к врачу.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Постинъекционный абсцесс – это одна из разновидностей абсцессов, возникающая после какого-либо инъекционного введения препаратов. Такой абсцесс после укола, будь то внутримышечная или внутривенная инъекция, проявляется развитием болезненного воспалительного элемента с гнойным содержимым.

- По статистике, постинъекционные абсцессы чаще развиваются у пациентов, старше 50 лет. На втором месте – пациенты от 30 до 50 лет, однако их примерно в два раза меньше, чем в первой группе.
- Абсцессы после уколов чаще возникают у женщин. Специалисты связывают это с тем, что у женщин подкожно-жировой слой выражен сильнее, чем у мужчин.
- Основное количество постинъекционных абсцессов возникают при проведении инъекций самостоятельно, в домашних условиях.
- Чаще всего абсцессы возникают после уколов сульфата магния и обезболивающих препаратов (анальгин, баралгин и т. п.).
- Риск развития абсцессов после уколов выше у тех пациентов, кто страдает сахарным диабетом или иммунодефицитными заболеваниями.

Главной причиной, по которой чаще всего образуется постинъекционный абсцесс, считается игнорирование правил дезинфекции при проведении инъекции. Так, бактерии могут проникнуть в кожу пациента посредством немытых рук медперсонала, через нестерильные шприцы или вводимый раствор, с плохо обработанных кожных покровов человека, которому проводится процедура.
Кроме несоблюдения надлежащих мер дезинфекции, известны и другие факторы риска, которые могут привести к появлению абсцесса после укола:
- Неправильное введение медикаментозных растворов (к примеру, если препарат для подкожного введения вводят внутримышечно, то лекарство не распределяется по тканям, а преобразуется в воспалительный инфильтрат, который затем переходит в постинъекционный абсцесс).
- Неправильное выполнение инъекции (к примеру, если для внутримышечной инъекции использовать укороченную иглу, либо недостаточно глубоко её ввести, то лекарство просто не попадет в мышцу, а останется в вышележащих слоях кожи).
- Продолжительные курсы инъекций, выполняемых на одном и том же участке тела.
- Малый мышечный слой на фоне увеличенной жировой прослойки (к примеру, у человека с ожирением даже стандартная игла, введенная до канюли, может не достигнуть мышечного слоя).
- Повреждение сосуда во время инъекции, когда происходит внутритканевое кровоизлияние с последующим формированием абсцесса после укола.
- Несоблюдение пациентом правил гигиены (если пациент постоянно трогает или расчесывает место, где была сделана инъекция).
- Дерматиты и другие болезни кожных покровов, особенно в тех местах, где стандартно делают инъекции.
- Сильно ослабленный иммунитет, аутоиммунные патологии, гипертрофированный аллергологический статус.

Абсцесс после укола чаще всего вызывается стафилококками либо стрептококками. При попадании инфекционного агента запускается воспалительная реакция с дальнейшим некрозом пораженных тканей, скоплением экссудативных выделений и формированием полостного элемента, в котором накапливаются лейкоциты.
Для такого постинъекционного абсцесса характерно формирование ограниченной капсулы с пиогенной оболочкой, из-за которой попадание антимикробных препаратов из кровообращения непосредственно в воспаленную гнойную полость затруднено.
В запущенных случаях, когда пиогенная оболочка повреждается (например, при гнойном расплавлении или при внезапном создании высокого внутриполостного давления), инфекция попадает в кровоток, что может вызвать септические осложнения.

Первые признаки абсцесса после укола можно наблюдать уже на начальных стадиях развития. Вначале формируется уплотнение без четких контуров, и только после этого постепенно проявляется истинный постинъекционный абсцесс, обладающий общеизвестными характерными симптомами – это боль, покраснение, тканевой отек, подвижность капсулы, высокая температура.
Если очаг расположен в поверхностных тканях, то подвижность капсулы (т. н. флюктуацию) можно заметить практически сразу, а при глубокой локализации очага иногда приходится использовать дополнительные методы диагностики (УЗИ, пункция).
Абсцесс после укола в ягодицу может быть достаточно глубоким – это необходимо учитывать при назначении лечения гнойника.
Абсцесс на руке после укола чаще всего имеет поверхностное расположение.
Абсцесс на бедре после укола отличается особенной болезненностью, так как мышцы бедра имеют большое количество нервных окончаний. Кроме этого, подобный вариант постинъекционного абсцесса может сопровождаться небольшим мышечным спазмом и подергиванием мышц.
Для удобства можно выделить местные и общие признаки развития постинъекционного абсцесса:
- К местным признакам относятся:
- покраснение места, где был сделан укол;
- припухлость;
- боли при надавливании;
- боли без надавливания;
- подвижность капсулы (как бы «играет» между пальцами);
- местное повышение температуры.
- К общим признакам относятся:
- чувство слабости, усталости;
- отсутствие тяги к приему пищи;
- потливость;
- повышение температуры;
- разбитость, сонливость.
Как начинается абсцесс после уколов?
- После неправильно сделанной инъекции на месте укола вначале образуется уплотнение (так называемый инфильтрат), который при благоприятных обстоятельствах рассасывается, а при неблагоприятных – трансформируется в абсцесс: появляется боль при нажатии на уплотнение, затем – боль без надавливания, покраснение и другие признаки, перечисленные выше.
Абсцесс после укола у ребенка часто возникает в ответ на введение вакцин. Сначала появляется боль и небольшой узелок, который позже краснеет и отекает. Такая реакция объясняется скоплением в месте введения чужеродного вещества огромного количества лимфоцитов, отвечающих за иммунную защиту организма. В норме внешняя реакция с покраснением должна быть небольшой, при этом уплотнение должно рассасываться самостоятельно. Ускорять данный процесс не стоит, так как из ложного абсцесса может развиться полноценный постинъекционный абсцесс, который придется вскрывать и дренировать.
Развитие абсцесса после укола медикаментов у ребенка иногда сопровождается общим повышением температуры и выраженными местными проявлениями. Как правило, процесс протекает достаточно быстро, с нарастанием симптоматики. Если такое случилось, то обращение к врачу должно быть не просто обязательным, но и немедленным: правильно выполненная инъекция не должна иметь описанной выше реакции.
Постинъекционный абсцесс чаще всего развивается в виде гнойного инфильтрата, четко ограниченного от ближайших тканей. Гнойный абсцесс после укола начинается с покраснения и постепенного уплотнения очага. В завершающей стадии очаг становится мягким, с гнойным скоплением внутри капсулы.
Гной представляет собой массу, содержащую лейкоциты, протеины и другие структуры, которые исполняют роль ограничителя распространения болезнетворных микроорганизмов. При гнойном абсцессе всегда присутствует ряд типичных признаков. Это покраснение, отечность (припухлость), местное повышение температуры, болезненность и подвижность капсулы. Как правило, такие симптомы развиваются на протяжении трех-четырех суток от момента попадания инфекции. Общее повышение температуры наблюдается при уже сформировавшемся постинъекционном абсцессе.
Холодный абсцесс после укола развивается намного реже: «холодным» его называют потому, что он не сопровождается описанными выше местными симптомами воспаления, несмотря на то, что гной в нем накапливается так же, как и в обычном абсцессе.

Благоприятным отличием постинъекционного абсцесса от прочих воспалительно-гнойных образований считается наличие плотной пиогенной оболочки, или капсулы, благодаря которой воспалительная реакция имеет четкую локализацию и не распространяется за её пределы.
Тем не менее, если гнойный процесс не лечить, либо лечить неправильно, то количество гноя в капсуле может достичь такого уровня, когда её стенки не выдерживают и прорываются. Такое состояние сопровождается попаданием гнойного содержимого в близкорасположенные ткани: образуется обширное флегмонозное воспаление, которое со временем может осложниться появлением свищей и перфораций.
Чем опасен абсцесс после укола, кроме развития флегмоны? В запущенных ситуациях может развиваться септическое поражение – генерализованное инфекционное заболевание, вызванное попаданием бактерий из локализованного очага в общий кровоток. Другое общепринятое название сепсиса – это заражение крови, считающееся тяжелой патологией. Также попадание патогенной флоры в систему кровообращения может обернуться развитием остеомиелита, при котором наблюдаются гнойно-некротические процессы в костной ткани, костном мозге и рядом расположенных мягких тканях.

У большинства больных диагноз постинъекционного абсцесса устанавливается лишь на основании визуального осмотра и опроса: признаки такого заболевания достаточно характерны. Более того, во время осмотра врач способен определить стадию процесса:
- при начальной стадии наблюдается припухлость, болезненность и покраснение;
- при следующей стадии инфильтрат смягчается, появляется гнойный «венчик», нарастают общие проявления;
- в завершающей стадии происходит самопроизвольное вскрытие гнойника.
Осматривая пациента, врач обязательно проверит состояние ближайших к воспаленному очагу лимфатических узлов: они могут быть увеличены, но боли в них быть не должно. Если же боль присутствует, то можно заподозрить развитие лимфаденита – одного из возможных осложнений, указывающих на начало распространения инфекции.
После осмотра доктор назначит необходимые анализы, которые сдаются в лаборатории:
- Общий анализ крови – позволит убедиться в наличии воспалительного процесса. На это указывает повышение уровня лейкоцитов, повышение СОЭ.
- Бактериальный посев гноя, взятого из очага – помогает определить типовую принадлежность возбудителя, для более точного подбора эффективного антибактериального препарата.
Бакпосев делают далеко не во всех случаях абсцессов после укола: дело в том, что результаты такого анализа можно получить только спустя несколько дней. А, так как лечение обычно назначают немедленно, то врач просто выписывает антимикробный препарат с наиболее широким спектром антибактериальной активности.
Инструментальная диагностика применяется тоже не всегда, а только в сложных или запущенных случаях постинъекционного абсцесса. Среди инструментальных исследований чаще всего используют ультразвуковое сканирование, компьютерную томографию или магнитно-резонансную томографию.

Дифференциальная диагностика абсцесса после укола проводится с флегмоной, гематомой, лимфаденитом, гемангиомой, актиномикозом. Для того, чтобы не ошибиться при постановке диагноза, доктор может прибегнуть к ангиографии и ультразвуковому сканированию (при подозрении на гемангиому или аневризму), к диагностической пункции и УЗИ (при подозрении на гематому и лимфаденит), к серологическим реакциям (при подозрении на актиномикоз).

Лечение незначительных по размерам постинъекционных абсцессов разрешается проводить амбулаторно. Большие и глубоко расположенные абсцессы подлежат лечению в стационаре. При любом варианте абсцесса после укола проводится немедленное хирургическое вскрытие воспаленного очага.
Хирургическое лечение состоит из вскрытия и дренирования гнойной полости с одновременной её санацией. Процедуру можно проводить как с использованием местного, так и общего наркоза, в зависимости от ситуации.
Хирург делает разрез вдоль силовых линий на участке с максимально выраженной флюктуацией. При осмотре патологического очага он разделяет все межкамерные мембраны, чтобы вычистить все возможные карманы с гноем, после чего удаляет омертвевшие ткани. Далее доктор выполняет промывку полости антисептическим раствором, просушивает её при помощи тампонов, устанавливает дренаж для оттока образующейся жидкости. После этого рана ушивается.
Другой вариант завершающей стадии операции может применяться при глубоких постинъекционных абсцессах: доктор проводит дренирование полости под контролем УЗИ, с дальнейшей её дезинфекцией антисептическим раствором посредством дренажного устройства. После того, как воспаление утихнет, дренаж устраняют.
После операции вскрытия абсцесса после укола врач прописывает эмпирическое антибактериальное лечение с применением пенициллинов, цефалоспоринов, препаратов фторхинолонового ряда, аминогликозидов. Если был проведен бакпосев с идентификацией возбудителя, то препарат назначается в зависимости от полученных результатов исследования.
Какие лекарства могут применяться для лечения абсцесса после укола?
При больших и глубоких гнойных очагах назначают:
- антибиотики – например, пенициллин в количестве 600 000 – 1 млн. ЕД ежедневно;
- сульфаниламидные средства – стрептоцид от 0,5 до 1 г трижды в сутки;
- нитрофурановые препараты – фуразидин внутрь по 0,1-0,2 г трижды в сутки после приема пищи, на протяжении недели;
- антигистаминные препараты, обезвреживающие свободный гистамин – например, тавегил внутрь по 0,001 г дважды в сутки, либо супрастин по 25 мг трижды в сутки с едой.
Если постинъекционный абсцесс был небольшим и поверхностным, то антибиотикотерапия может не назначаться: лечение ограничивается местной обработкой раны – например, фукорцином или перекисью водорода.
При начинающейся интоксикации, при повышении температуры и болях в голове следует предпринять меры по дезинтоксикации:
- пить достаточное количество щелочной жидкости;
- принимать внутривенно капельно по 200 мл физиологического раствора ежедневно, на протяжении 4 дней.
При выраженной боли в месте абсцесса после укола назначают бутадион по 0,2 г трижды в сутки, парацетамол по 0,4 г трижды в сутки, антипирин по 0,5 г 4 раза в сутки.
Лечение проводят в течение 5-7 дней. Изредка во время приема вышеперечисленных средств могут появляться побочные симптомы, которые выражаются в расстройстве пищеварения, головной боли, изжоге, головокружении. После окончания лечения неприятные симптомы проходят самостоятельно.
Витамины группы B (особенно B6), аскорбиновая кислота, витамины A и E являются природными активными веществами, которые способствуют увеличению резистентности и нормализуют реактивность организма. Их назначают в качестве общеукрепляющего и поддерживающего лечения, учитывая их совместимость с остальными препаратами, входящими в состав терапевтической схемы.
Если отсутствуют противопоказания, то на всех стадиях развития постинъекционного абсцесса можно назначать физиотерапию, на фоне общего противовоспалительного лечения.
- В первой фазе воспалительной реакции, после оперативного вскрытия гнойника, важно уменьшить отечность и устранить боль, а также ускорить очищение раны. Этому способствуют такие физиотерапевтические процедуры, как УФО, лазерная терапия, аэрозольтерапия, электротерапия УЗ частоты, микроволновая терапия, УЗ терапия, диадинамотерапия, гипербарическая оксигенация.
- Во второй фазе процедуры должны быть направлены на уменьшение воспалительного инфильтрата, улучшение местного кровообращения и питания тканей, на ускорение восстановления тканей и образования грануляций, на предупреждение развития осложнений. Всем перечисленным требованиям соответствуют такие методы физиотерапии: электротерапия УЗ частоты, ультрафонофорез, лазерная терапия, электрофорез с медикаментами, магнитотерапия, дарсонвализация, терапия инфракрасным излучением.
- В третьей фазе физиолечение должно способствовать ускорению эпителизации раневой поверхности, формированию качественной рубцовой ткани. Для этих целей подходят такие процедуры, как медикаментозный электрофорез, ультрафонофорез, аппликатурное нанесение парафина и озокерита, лазерная терапия.
Физиотерапию нельзя применять до момента адекватной хирургической обработки постинъекционного абсцесса, а также при склонности к тромбозам и кровотечениям, при беременности, при повышенной температуре, а также при туберкулезе и сифилисе.
На начальной стадии формирования абсцесса после укола для остановки воспалительного процесса вполне можно воспользоваться и обычными домашними средствами. Но при этом нужно помнить, что такое лечение не может исключать или полностью заменить традиционную медикаментозную терапию. Поэтому, если ситуация с постинъекционным абсцессом ухудшается, либо не улучшается, то нужно без промедлений обратиться к медицинскому специалисту.
Так, многие утверждают о пользе йодной сетки для устранения абсцесса после укола. Ватную палочку окунают в пузырек с йодом и наносят йод в виде сеточки на пораженный участок кожи. Процедуру необходимо повторять дважды в день, и обязательно на ночь.
Кроме этого, действенным считается и следующий способ: качественное хозяйственное мыло натирают на терке и смешивают в металлической емкости с двойным количеством молока, ставят на малый огонь и кипятят в течение 90 минут. За это время масса обычно уваривается до сметаноподобного состояния. Теплую массу прикладывают к пораженному месту.
Не менее полезно прикладывать к месту постинъекционного абсцесса тертый сырой картофель. Такой компресс меняют через каждые три часа, до стойкого облегчения состояния.
Постинъекционный абсцесс можно устранить такими народными способами:
- прикрепить к месту развития абсцесса свежий капустный лист, который предварительно следует немного отбить молоточком (лист меняют каждые 5-6 часов);
- приложить к пораженному месту смесь из черного бородинского хлеба и меда;
- прикрепить к больному месту свежий лист лопуха, желательно на ночь;
- прикладывать к больному месту компресс из настойки коровяка (медвежье ухо);
- вместо настойки коровяка можно использовать настойку прополиса, которая продается в аптеке.
Чтобы избежать осложнений, народное лечение допускается использовать только на начальных стадиях развития постинъекционного абсцесса. Но и в этом случае консультация врача должна быть обязательной.

Чтобы предупредить появление абсцесса после укола, можно использовать некоторые рецепты с применением трав:
- Настойка эхинацеи принимают внутрь по 30 кап. трижды в сутки.
- Настой эвкалипта (2 ст. л. на 200 мл кипятка) пьют в теплом виде по 50 мл трижды в сутки после приема пищи.
- Спиртовую настойку эвкалипта принимают по 20 кап. трижды в сутки после приема пищи.
- Настой полевого хвоща (4 ст. л. на 200 мл кипятка) принимают внутрь по 50-80 мл трижды в сутки через 60 минут после приема пищи.
- Настой семян тмина (3 ст. л. на 200 мл кипятка) принимают в теплом виде по 100 мл дважды в сутки за 15 мин. до приема пищи.
Комплексные гомеопатические препараты при лечении абсцесса после укола помогают как предотвратить нагноение, так и созреть абсцессу быстро и без осложнений. После вскрытия постинъекционный абсцесс заживает скорее и качественнее, без негативных последствий.
- Арника Сальбе Хеель С отлично переносится большинством пациентов, и лишь в редких случаях может возникать аллергия при использовании препарата. Мазь наносят на место воспалительного инфильтрата – постинъекционного абсцесса – и понемногу втирают, дважды в сутки (с утра и вечером). В самом начале развития абсцесса после укола можно использовать мазь под повязку.
- Белладонна гоммакорд в виде капель успешно устраняет воспалительный процесс. Стандартно принимают по 10 капель с утра, перед обедом и на ночь, однако в острой стадии болезни препарат можно принимать в течение двух часов через каждые 15 минут, после чего следует перейти к обычной дозировке.
- Эхинацея композитум С представляет собой раствор в ампулах, который можно вводить инъекционно, либо выпивать, предварительно растворив в небольшом количестве воды. Обычная дозировка для взрослых – это одна ампула препарата 1-3 раза в неделю, в зависимости от интенсивности процесса.
- Диархеель С назначают в качестве вспомогательного препарата при нарастании симптомов интоксикации при постинъекционном абсцессе. Обыкновенно принимают под язык по 1 таблетке трижды в сутки, а при остром течении заболевания – по 1 таблетке через каждые 15 минут на протяжении 2-х часов.
В качестве профилактических мер следует использовать такие правила:
- для проведения инъекций следует использовать только одноразовые шприцы и иглы;
- нельзя использовать тупые или искривленные иглы;
- для внутримышечного введения лекарств нельзя применять иглы, изначально предназначенные для других видов инъекций;
- при частых инъекциях необходимо менять место введения препаратов;
- нельзя вводить инъекционный раствор, предназначенный для внутривенного или подкожного вливания, для внутримышечной инъекции;
- нельзя вводить препарат, который заведомо не стерилен, либо негоден, либо содержит посторонние примеси или осадок;
- непосредственно перед введением препарата следует провести обеззараживание кожи в месте инъекции спиртом;
- во время проведения инъекции нельзя прикасаться к игле пальцами, даже если они обработаны дезинфицирующей жидкостью;
- нельзя проводить инъекцию, если накануне на этом месте образовалось внутритканевое кровоизлияние;
- нельзя смешивать в одном шприце несколько препаратов, если нет уверенности в том, что они являются фармакологически и химически совместимыми;
- внутримышечное и подкожное введение препаратов не должно быть резким, чтобы лекарство могло постепенно распределиться в тканях.
Инъекции следует проводить в асептических условиях, со строгим соблюдением всех правил дезинфекции и гигиены.

Если абсцесс после укола был подвергнут адекватному и своевременному лечению, без последующего развития осложнений, то прогноз в таком случае можно считать благоприятным. Спонтанное вскрытие постинъекционного абсцесса чаще всего завершается прорывом гноя наружу, а при неадекватном течении формируется свищ. При незначительных абсцессах может происходить фиброз капсулы с дальнейшим разрастанием рубцовой ткани.

источник
 ослабленная иммунная система;
ослабленная иммунная система; Созревающий гнойник нельзя трогать руками. Если же это произошло, то надо мыть руки теплой водой с антибактериальным мылом.
Созревающий гнойник нельзя трогать руками. Если же это произошло, то надо мыть руки теплой водой с антибактериальным мылом. у больного высокая температура;
у больного высокая температура; Как лечить нарыв с помощью лука? Для этого надо запечь овощ с шелухой в духовке, очистить. Разделите лук на дольки и прикладывайте к фурункулу в горячем виде и держите столько, сколько сможете выдержать.
Как лечить нарыв с помощью лука? Для этого надо запечь овощ с шелухой в духовке, очистить. Разделите лук на дольки и прикладывайте к фурункулу в горячем виде и держите столько, сколько сможете выдержать. При гнойниках также используется липа, точнее ее листья и почки. Привязывать свежее растение к гнойнику необходимо на целую ночь.
При гнойниках также используется липа, точнее ее листья и почки. Привязывать свежее растение к гнойнику необходимо на целую ночь.