История болезни
Острый панкреатит, отёчный панкреонекроз, прогрессирующее течение. Инфильтрат сальниковой сумки, интоксикация
Место работы ПАТП-1, водитель
поступления 31 августа 1998 года
Диагноз направившего учреждения Острый панкреатит
Диагноз при поступлении Острый панкреатит
Основное заболевание Острый панкреатит; отёчный панкреонекроз, прогрессирующее течение инфильтрат сальниковой сумки, интоксикация.
При поступлении больной предъявлял жалобы:
— на боли в области эпигастрия и левого подреберья, тупые,
Считает себя больным с 29.08.1998 года, когда появились тупые боли в эпигастрии и левом подреберье, возникла тошнота. Больной связывает это с принятым накануне большим количеством алкоголя. В течение последующих суток никуда не обращался. 31.08.98 вызвал бригаду скорой медицинской помощи. Был доставлен в приёмный покой городской клинической больницы номер 9. По прибытии больной был госпитализирован в хирургическое отделение с диагнозом — острый панкреатит.
ФИО родился в 1956 году, в городе Я*****ле, в семье рабочего. Материально-бытовые условия в детские годы были удовлетворительными.
В школу пошёл в возрасте 7 лет, учёба давалась легко. Окончил 8 классов и в 15 лет поступил в СПТУ, которое спустя 2 года и окончил, освоив специальность водитель, автослесарь. По окончании учёбы с 1973 по 1975 года проходил воинскую службу в войсках ПВО, в качестве водителя. После демобилизации и по сей день работает водителем в ПАТП-1.
Из перенесённых заболеваний отмечает грипп, ангину, ОРВИ, корь, паротит. В 1990 году проходил консервативное лечение закрытого перелома лодыжек в хирургическом отделении БСМП. Туберкулёз, сахарный диабет и венерические заболевания отрицает. Непереносимости лекарственных средств не отмечает. Со слов больного: алкоголь употребляет умеренно, выкуривает пачку сигарет в день.
Наследственность не отягощена.
Общее состояние больного на момент осмотра удовлетворительное, положение активное, сознание ясное, выражение лица спокойное. Телосложение правильное, конституция нормостеническая.
Вес 72 кг, рост 169 см, температура тела в подмышечной впадине 36,7 0 С.
Кожабледно-розовая, без пигментаций. Сыпей, трещин, геморрагий, расчёсов нет. Видимых опухолей нет. Влажность кожи умеренная, её эластичность и тургор тканей сохранены. Ногти и волосы без патологических изменений.
Видимые слизистые розового цвета, без высыпаний, влажные.
Подкожная жировая клетчаткаумеренно развита, толщина кожной складки в области угла лопатки около двух сантиметров. Отеков нет. Крепитации, болезненности при пальпации нет.
Лимфатические узлы — затылочные, околоушные, подчелюстные, подбородочные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные, не пальпируются, кожа над ними без изменений.
Мышцы развиты равномерно, тонус их сохранен, сила не уменьшена. Контрактур, уплотнений в мышцах нет..
Кости без патологических изменений. Искривлений позвоночника, за исключением физиологических, нет. Болезненности при пальпации, перкуссии костей нет.
Суставы обычной формы, безболезненны, кожа над ними без изменений. Движения в суставах сохранены в полном объёме, без хруста, свободные. Болезненности при пальпации суставов нет.
Состояние верхних дыхательных путей
Дыхание свободное, осуществляется через нос, выделений из носа нет. Перкуссия и пальпация придаточных пазух носа безболезненна. При осмотре гортани изменений в ней не определяется. Голос без осиплости.
Форма грудной клетки нормостеническая, эпигастральный угол близок к прямому. Западаний и выпячиваний в над- и подключичных пространствах нет. Ширина межрёберных промежутков около 1,5 см, направление рёбер косое.
Обе половины грудной клетки симметричны. Лопатки прилегают плотно, тип дыхания смешанный, движения грудной стенки равномерные, ритмичные, дыхание средней глубины, 17 в минуту. Одышки нет.
При пальпации болезненность отсутствует, грудная клетка умеренно резистентна, голосовое дрожание проводится на обе половины грудной клетки. Трения плевры нет.
При сравнительной перкуссии лёгких определяется ясный лёгочный перкуторный звук над симметричными участками обоих лёгких.
Высота стояния верхушек лёгких спереди — на 3 см выше ключиц, сзади — на уровне остистого отростка VII шейного позвонка.
Уровень остистого отростка XI грудного позвонка
Уровень остистого отростка XI грудного позвонка
Подвижность нижних краёв лёгких
Над всей поверхностью лёгких — везикулярное дыхание. Крепитации, шума трения плевры не определяется. Бронхофония одинакова над симметричными участками обоих лёгких.
Исследование артерий и вен
При осмотре проекций артерий и вен видимых изменений не определяется. При пальпации периферических артерий выявляется их умеренная плотность.
Пульс на лучевых артериях обеих рук симметричный, ритмичный, умеренного напряжения, хорошего наполнения. Частота пульсовых колебаний — 72 в минуту, дефицита пульса нет.
Пульс на височных, сонных, плечевых, бедренных, подколенных, задних большеберцовых, тыльных артериях стоп определяется и соответствует частоте сердечных сокращений. При аускультации сонных и бедренных артерий, яремной вены шумов не определяется — они появляются лишь при незначительном сдавливании сосудов стетоскопом.
Видимой пульсации сосудов надчревной области нет.
Артериальное давление на плечевых артериях обеих рук одинаково и равно 120/80 мм ртутного столба.
Границы относительной тупости сердца:
правая — в IV межреберье на 0,5 см кнаружи от правого края грудины.
левая — в V межреберье на 1 см кнутри от левой срединноключичной линии.
верхняя — верхний край III ребра по левой окологрудинной линии.
Контуры сердца и сосудистого пучка
на 0,5 см кнаружи от правого края грудины
на 1 см кнаружи от левого края грудины
на 0,5 см кнаружи от правого края грудины
на середине расстояния между парастернальной и срединноключичной линиями слева
на 1 см кнутри от левой срединоключичной линии
Ширина сосудистого пучка во II межреберье — 5 см, конфигурация сердца нормальная.
Границы абсолютной тупости сердца:
правая — передняя срединная линия на уровне IV межреберья
левая — в V межреберье на 2 см кнутри от левой срединноключичной линии
верхняя — на уровне IV межреберья по левой окологрудинной линии
При аускультации сердца выслушиваются ясные сердечные тоны. Частота сердечных сокращений — 72 в минуту. Нарушений ритма не определяется. Раздвоения, расщепления тонов нет. Патологических ритмов, сердечных шумов и шума трения перикарда не определяется.
СИСТЕМА ОРГАНОВ ПИЩЕВАРЕНИЯ
При осмотре полости рта его слизистая розового цвета, чистая, влажная. Язык обложен беловатым налётом, сосочки сохранены, влажность нормальная. Разрыхлённости, кровоточивости, язв дёсен нет. Миндалины не увеличены, без воспалительных изменений. Зубы свои.
Живот симметричен, равномерно участвует в акте дыхания. Пупок втянут. Расширения подкожных вен живота нет.
При поверхностной пальпации живот слегка напряжён в эпигастральной области слева, отмечается болезненность в вышеозначенной области.
Напряжения, расхождения мышц брюшной стенки, грыжевых выпячиваний, опухолей нет. Симптомы раздражения брюшины отсутствуют.
При глубокой пальпации в левой подвздошной области пальпируется сигмовидная кишка в виде плотного гладкого тяжа диаметром около 2,5 см, безболезненного и подвижного.
В правой подвздошной области пальпируется слепая кишка в виде подвижного, умеренно напряжённого, безболезненного цилиндра диаметром около 3 см.
В правой боковой области живота пальпируется восходящая ободочная кишка — подвижный, безболезненный, умеренно плотный тяж диаметром около 2,5 см.
В левой боковой области живота пальпируется нисходящая ободочная кишка в виде плотноватого подвижного и безболезненного тяжа диаметром около 2 см.
Терминальные отделы подвздошной, слепой кишок, поперечно-ободочная кишка и желудок не пальпируются.
При перкуссии живота свободной жидкости в брюшной полости нет. Над кишечником определяется тимпанический перкуторный звук.
При аускультации живота выслушиваются шумы перистальтики.
Нижняя граница желудка, определяемая методами аускультаторной перкуссии и аффрикции, находится на 4 см выше пупка по левой парастернальной линии.
Стул оформленный, регулярный.
верхняя — V межреберье по правой срединноключичной линии.
нижняя — на 0,5 см ниже края рёберной дуги по правой срединно-
При пальпации печени определяется её острый гладкий край. Пальпация незначительно болезненна.
Селезёнкаперкуторно определяется в обычном месте, 5 х 7 см. Пропальпировать её не удаётся.
Мочеиспускание свободное, безболезненное. При осмотре поясничной области патологических изменений не определяется.
Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочевой пузырь не пальпируется.
Видимого увеличения щитовидной железы нет. При пальпации определяется её перешеек в виде мягкого, подвижного, безболезненного валика.
Больной приветлив, настроение у него хорошее. Умственное развитие соответствует жизненному опыту и полученному образованию. Сон не нарушен. Слух сохранён, вкусовые ощущения не нарушены. Чувствительность сохранена. Зрение в пределах нормы. В позе Ромберга устойчив. Фотореакции живые, нистагма нет, конвергенция не нарушена. Пальценосовая проба без патологии. Дермографизм розовый, быстро проявляющийся.
При поверхностной пальпации отмечается некоторая болезненность в эпигастрии и левом подреберье, брюшная стенка в этой области слегка напряжена. При глубокой пальпации определяется инфильтрат в области сальниковой сумки.
Симптом Керте положительный. Печёночная тупость сохранена. Перистальтика отчётлива. Притуплений перкуторного звука в отлогих местах нет. Симптомы раздражения брюшины отсутствуют.
Основное заболевание Острый панкреатит; инфильтрат сальниковой сумки, интоксикация.
Сопутствующее заболевание Нет
Индивидуальный план обследования
I. Лабораторные методы исследования
1) Клинический анализ крови
4) Кровь на остаточный азот, ПТИ
5) Анализ мочи на диастазу
II. Инструментальные методы исследования
6) УЗИ органов брюшной полости
Дополнительные методы обследования
1) Общий анализ крови от 1.09.98
2) Общий анализ мочи от 1.09.98
Эпителиальные клетки 15-20 в поле зрения
Лейкоциты 1 — 2 в поле зрения
3) Моча на диастазу 256 единиц
4) Электрокардиограмма от 1.09.98
Ритм синусовый, частота сердечных сокращений 72 в минуту,
Поджелудочная железа увеличена: головка — 5,5 см, тело – 3,2 см, хвост – 4,0 см. Контуры железы неровные, нечёткие, структура диффузно-неоднородная, эхогенность повышена.
Заключение: УЗИ-признаки острого панкреатита.
Клинический диагноз и его обоснование
— жалоб больного на боли в области эпигастрия и левого подреберья, тупые, постоянные, тошноту, сухость во рту;
— истории заболевания — 29.08.1998 года появились тупые боли в эпигастрии и левом подреберье, возникла тошнота. Больной связывает это с принятым накануне большим количеством алкоголя;
— данных объективного обследования: При поверхностной пальпации отмечается некоторая болезненность в эпигастрии и левом подреберье, брюшная стенка в этой области слегка напряжена. При глубокой пальпации определяется инфильтрат в области сальниковой сумки. Симптом Керте положительный. Печёночная тупость сохранена. Перистальтика отчётлива. Притуплений перкуторного звука в отлогих местах нет. Симптомы раздражения брюшины отсутствуют;
— данных дополнительных методов исследования: увеличение содержания диастазы в моче до 256 единиц, лейкоцитоз до 19,9 х 10 9 /л, УЗИ-признаки острого панкреатита;
я ставлю клинический диагноз:
Основное заболевание: острый панкреатит; отёчный панкреонекроз, прогрессирующее течение, инфильтрат сальниковой сумки, интоксикация.
Наибольшее распространение получила ферментативная теория патогенеза острого панкреатита.
Активация собственных ферментов поджелудочной железы в условиях повышенной функции, затруднённого оттока панкреатического секрета и последующее ферментативное поражение ткани железы в виде отёка и некроза являются наиболее характерным звеном в патогенезе острого панкреатита.
Этот процесс в поджелудочной железе идёт по типу цепной реакции и начинается обычно с выделения из повреждённых клеток железы цитокиназы. Под действием цитокиназы трипсиноген переходит в трипсин. Панкреатический калликреин, активированный трипсином, действуя на кининоген, образует высокоактивный пептид – каллидин, который быстро превращается в брадикинин. Брадикинин может образовываться и непосредственно из кининогена. Под действием трипсина из различных клеток поджелудочной железы освобождаются гистамин и серотонин. Через лимфатические и кровеносные пути панкреатические ферменты попадают в общее кровяное русло. В крови трипсин активирует фактор Хагемана и плазминоген, тем самым, оказывая влияние на процессы гемокоагуляции и фибринолиза.
Первоначальные патологические изменения в поджелудочной железе и других органах проявляются выраженными сосудистыми изменениями: сужение, а затем расширение сосудов, резкое повышение проницаемости сосудистой стенки, замедление кровотока, выход жидкой части крови и даже форменных элементов из просвета сосудов в окружающие ткани. Появляются серозный, серозно-геморрагический, геморрагический отёк и даже массивные кровоизлияния в железе и забрюшинной клетчатке.
В условиях нарушенного местного кровообращения, тканевого обмена и непосредственного действия на клетки ферментов возникают очаги некроза паренхимы поджелудочной железы и окружающей её жировой ткани. Этому способствует тромбообразование, которое наиболее характерно для геморрагических форм панкреатита. Из разрушенных клеток освобождаются липазы. Последние, особенно фосфолипаза А, гидролизируют жиры и фосфолипиды, обусловливая жировой некроз поджелудочной железы, а распространяясь током крови и лимфы, вызывают стеатонекрозы отдалённых органов.
Общие изменения в организме обусловлены в начале ферментативной, а затем тканевой (из очагов некроза) интоксикацией. В связи с генерализованным воздействием на сосудистое русло вазоактивных веществ очень быстро возникают значительные расстройства кровообращения на всех уровнях: тканевом, органном и системном. Циркуляторные расстройства во внутренних органах приводят к дистрофическим, некробиотическим и даже явно некротическим изменениям в них, после чего развивается вторичное воспаление.
Значительная экссудация в ткани и полости, глубокие функционально-морфологические изменения внутренних органов и другие причины вызывают выраженные нарушения водно-электролитного, углеводного, белкового и жирового обмена.
Комплексная терапия острого панкреатита должна включать: борьбу с болью, ферментной токсемией, адекватную коррекцию гидроионных расстройств и кислотно-щелочного состояния.
Анализ крови на ПТИ, остаточный азот
Повторное УЗИ органов брюшной полости
1. Для снятия и уменьшения болей и обеспечения нормальной эвакуации выработанных ферментов:
Sol. Baralgini 5 ml — 3 раза в день в/м
2. Для борьбы с ферментной токсемией:
Rp.: Sol. Phthoruracili 5% — 5 ml
3. В целях регуляции водно-электролитного баланса и снижения
Sol. Ac. Ascorbinici 5% — 5 ml в/в капельно
4. Для профилактики возможных вторичных воспалительных
Rp: Bensilpenicyllini natrii 5000000 ЕД
D.s.: По 500000 ЕД разведённых на 5 мл 5% новокаина в/м
Состояние удовлетворительное, положение активное, сознание ясное, выражение лица спокойное.
Жалобы на редкие боли в области левого подреберья, тупые, усиливающиеся при пальпации.
Кожа бледно-розовая, умеренно влажная. Видимые слизистые розовые, без патологических изменений.
Артериальное давление 120/80 мм ртутного столба.
Пульс симметричный, ритмичный, хорошего наполнения и напряжения, 72 в минуту.
Над всей поверхностью лёгких выслушивается везикулярное дыхание.
Живот слегка напряжён в эпигастрии, при пальпации болезненный в левом подреберье, где пальпируется инфильтрат. Печеночная тупость сохранена. При аускультации отчётливо выслушивается шум перистальтики.
Физиологические отправления в норме.
Sol. Ac. Ascorbinici 5%- 5mi в\в капельно
Sol. Baralgini 5 ml 3 раза в день в\м
Bensilpenicyllini natrii 500000 ЕД
Состояние удовлетворительное, положение активное, сознание ясное, выражение лица спокойное.
Жалобы на боли в области левого подреберья появляются только при пальпации.
Кожа бледно-розовая, умеренно влажная. Видимые слизистые розовые, без патологических изменений.
Артериальное давление 120/80 мм ртутного столба.
Пульс симметричный, ритмичный, хорошего наполнения и напряжения, 74 в минуту.
Над всей поверхностью лёгких выслушивается везикулярное дыхание.
Шума трения плевры нет. Сердце без патологии. Живот мягкий, при пальпации болезненный в левом подреберье. При глубокой пальпации пальпируется инфильтрат сальниковой сумки. Печеночная тупость сохранена. При аускультации отчётливо выслушивается шум перистальтики.
Физиологические отправления в норме.
Sol. Ac. Ascorbinici 5%- 5mi в\в капельно
Sol. Baralgini 5 ml 3 раза в день в\м
Bensilpenicyllini natrii 500000 ЕД Sol.
Состояние удовлетворительное, положение активное, сознание ясное, выражение лица спокойное.
Жалобы на боли в области левого подреберья появляются только при пальпации.
Кожа бледно-розовая, умеренно влажная. Видимые слизистые розовые, без патологических изменений.
Артериальное давление 120/80 мм ртутного столба.
Пульс симметричный, ритмичный, хорошего наполнения и напряжения, 74 в минуту.
Над всей поверхностью лёгких выслушивается везикулярное дыхание.
Шума трения плевры нет. Сердце без патологии. Живот мягкий, при пальпации болезненный в левом подреберье. При глубокой пальпации пальпируется инфильтрат сальниковой сумки. Печеночная тупость сохранена. При аускультации отчётливо выслушивается шум перистальтики.
Физиологические отправления в норме.
Sol. Ac. Ascorbinici 5%- 5mi в\в капельно
Sol. Baralgini 5 ml 3 раза в день в\м
Bensilpenicyllini natrii 500000 ЕД
Прогноз в отношении жизни учитывая прогрессивную форму процесса неблагоприятный.
Прогноз в отношении выздоровления исходя из положительной динамики заболевания благоприятный.
Прогноз в отношении трудоспособности учитывая вид работы пациента — благоприятный.
ФИО 42 лет, доставлен бригадой СМП в больницу №9 1.09.1998 года с жалобами на боль в области левого подреберья, тошноту, сухость во рту.
Из истории заболевания известно, что 29.08.1998 года появились тупые боли в эпигастрии и левом подреберье, возникла тошнота. Больной связывает это с принятым накануне большим количеством алкоголя.
Из объективных методов — при поверхностной пальпации отмечается некоторая болезненность в эпигастрии и левом подреберье, брюшная стенка в этой области слегка напряжена. При глубокой пальпации определяется инфильтрат в области сальниковой сумки. Симптом Керте положительный.
При дополнительных методах исследования выявлено увеличение содержания диастазы в моче до 256 единиц, лейкоцитоз до 19,9 х 10 9 /л, УЗИ-признаки острого панкреатита.
На основании вышеозначенных данных был поставлен диагноз: острый панкреатит, отёчный панкреонекроз, прогрессирующее течение, инфильтрат сальниковой сумки, интоксикация.
В результате проведённой медикаментозной терапии состояние больного улучшилось, боль купирована, возникала только при пальпации, прошла тошнота. В настоящее время больной продолжает лечение в стационаре и подготавливается к выписке.
1) Лекции по госпитальной хирургии
2) М. И. Кузин и соавт. «Хирургические болезни» М, 1986
3) П. Н. Напалков и соавт. «Хирургические болезни» М, 1976
4) В. С. Савельев «Руководство по неотложной хирургии органов брюшной полости» М, 1976
источник
Абсцессом забрюшинного (ретроперитонеального) пространства медики называют заполненные гноем образования, формирующиеся в области брюшной полости, в зоне, расположенной между задней поверхностью пристеночной брюшины и передней поверхностью тел пояснично-крестцовых позвонков. Из-за подобной локализации обнаружить нарывы бывает достаточно сложно, даже при использовании современных средств инструментальной диагностики. Причиной появления абсцесса в забрюшинном пространстве (ЗБП) становится проникновение в него гноеродных микроорганизмов.

Эндогеный путь инфекции при вторичном абсцессе означает ее гематогенный/лимфогенный характер – проникновение изнутри, с током крови/лимфы из близлежащих очагов хронических воспалительных процессов. Этот способ инфицирования характерен для более чем 80% от всех случаев абсцессов ЗБП. Защитная система организма изолирует сформировавшийся гнойник от внутренних органов брюшной полости, создавая вокруг него пиогенную капсулу – оболочку, образованную из грануляционной и фиброзной (соединительной) ткани.
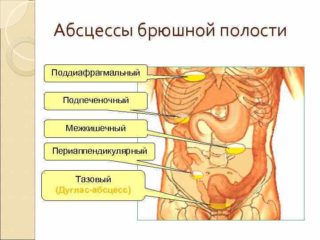
- панкреатическими – вызываемыми патологическими процессами в поджелудочной железе: деструктивный панкреатит, панкреанекроз;
- околокишечными – формирующимися на фоне перфорации двенадцатиперстной кишки, восходящей и нисходящей частей ободочной кишки в результате ранения, прободения язвы, разрыва опухоли; также к образованию околокишечного абсцесса может привести затек гноя в область околоободочной клетчатки (параколон) на фоне перитонита, вызванного перфорацией червеобразного отростка при его забрюшинном размещении.
Задняя зона ЗБП расположена между фронтальной почечной фасцией и поперечной фасцией, покрывающей изнутри заднюю стенку брюшной полости. К абсцессам этой локализации относятся:
- Поддиафрагмальные – образовываются в тканях клетчатки под диафрагмой. Диафрагма имеет форму купола, под которым возникает отрицательное давление, вследствие чего наблюдается эффект присасывания к нему гнойного компонента при прободении аппендикса, разлитом перитоните, ранении брюшной полости.
- Околопочечные – могут располагаться между передними и задними листками почечной фасции как с левой, так и с правой стороны. Причиной формирования этого типа абсцессов ЗБП становятся травмы околопочечной клетчатки, прорыв почечных гнойников, воспаление аппендикса при ретроцекально (позади слепой кишки) расположенном червеобразном отростке.
В отдельную группу входят абсцессы, причиной которых становится воспаление поясничной мышцы на фоне остеомиелита позвоночника. Такие гнойники способны достигать больших размеров и вызывать расплавление мышцы.
В Международной классификации болезней (МКБ) каждое самостоятельное заболевание имеет свой буквенно-цифровой код, под которым оно обозначается при установлении диагноза. Общий код абсцессов ЗБП по МКБ-10 – К67.8.


- Лабораторные анализы крови и мочи, позволяющие подтвердить наличие в организме воспалительного процесса.
- УЗИ брюшной полости и забрюшинного пространства.
- Обзорная рентгенография – дает возможность обнаружить в брюшной полости гноесодержащее образование.
- КТ забрюшинного пространства – определяет положение и размеры абсцесса.
Такие обследования помогают уточнить диагноз и дифференцировать абсцессы ЗБП от патологий, имеющих сходную симптоматику. К ним относятся панкреонекроз, прободная язва двенадцатиперстной кишки, острый пиелонефрит и другие заболевания внутренних органов брюшной полости.
Терапевтическая тактика при абсцессах ЗБП зависит от размера и месторасположения гнойника. Небольшие одиночные нарывы лечатся чрезкожным дренированием с введением антибактериальных препаратов, крупные требуют хирургического вмешательства. Выбор способа достижения гнойной полости для ее последующего вскрытия зависит от места расположения абсцесса: это может быть переднепатеральный/заднепатеральный, заднемедиальный, чрезбрюшинный либо внебрюшинный доступ.
Перед операцией и после нее обязателен курс антибактериальной терапии, состав которой зависит от характеристики гноеродных микроорганизмов.
Прогноз терапевтического процесса зависит от степени развития абсцесса, возраста больного, сопутствующих заболеваний. При своевременной диагностике и грамотном лечении абсцесса ЗБП шансы на благоприятный испод ситуации составляют до 90%. Запущенный патологический процесс вызывает различные осложнения, наиболее серьезным из которых становится прорыв гнойника в плевральную или брюшную полость с последующим развитием перитонита. При отсутствии своевременной медицинской помощи это может привести к заражению крови и летальному исходу. Поэтому при возникновении вышеописанной симптоматики необходимо как можно скорее обращаться к врачу.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
До внедрения антибиотиков большинству больных с острыми воспалительными процессами в забрюшинной клетчаточном пространстве проводили оперативное лечение. Рано начатая общая антибиотикотерапия существенно изменила течение воспалительных процессов в забрюшинной клетчатке. Возможны обратное развитие процесса и рассасывание инфильтрата, если лечение начато до абсцедирования.
Показанием к оперативному вмешательству служит неэффективность консервативного лечения: ухудшение самочувствия, значительное повышение температуры тела по вечерам, ознобы, нарастание болезненности, припухлости, усиление контрактуры бедра, появление признаков деструкции инфильтрата по данным УЗИ и КТ.
При показаниях не следует длительно выжидать с операцией, так как это может привести к серьезным осложнениям вплоть до септикопиемии. Операцию необходимо проводить при первых признаках абсцедирования.
В случаях точной топической диагностики при поясничной забрюшинной флегмоне (нагноение собственно забрюшинной клетчатки) используют доступ Симона. Гнойные паранефриты вскрывают, используя заднелатеральный или заднемедиальный доступ.
При флегмонах в области параколона используют переднелатеральный доступ, при распространенных поясничных флегмонах, спускающихся в подвздошную ямку, а также в случаях, когда нет точного топического диагноза поясничной забрюшинной флегмоны, применяют косые поясничные доступы Пирогова, Шевкуненко, Израэля, которые можно считать универсальными при поясничных забрюшинных флегмонах.
Для вскрытия гнойного очага при паранефрите можно использовать заднелатеральный доступ. Больного укладывают на здоровый бок с валиком на уровне поясничной области. Разрез кожи производят от конца XII ребра к гребню подвздошной кости через поясничный треугольник, практически по наружному краю широчайшей мышцы спины.
Рассекают кожу, подкожную клетчатку, поясничную фасцию, широчайшую мышцу спины отводят к середине, наружную косую мышцу живота — кнаружи, обнажают внутреннюю косую мышцу, которую вместе с поперечной мышцей расслаивают по ходу волокон и разводят крючками. Обнажают внутрибрюшную поперечную фасцию, которую рассекают в поперечном направлении и проникают в забрюшинное клетчаточное пространство. Зажимом фиксируют позадипочечную фасцию, пунктируют паранефральное пространство и вскрывают гнойник.
Отсосом аспирируют гной, расширяют отверстие и тщательно обследуют пальцем паранефральное пространство. Необходимость удаления почки в каждом случае определяют индивидуально, в большинстве случаев из-за тяжести состояния больного нефрэктомию (если она показана) выполняют вторым этапом после купирования гнойного процесса.
Полость гнойника дренируют трубкой (диаметром 1-1,5 см) с боковыми отверстиями. Трубку фиксируют отдельным швом к краям кожного разреза или выводят через отдельный разрез вне раны.
Паранефральный гнойник можно вскрыть с использованием заднемедиального доступа. Больного укладывают на живот. Разрез кожи производят от середины XII ребра книзу и кнутри до места пересечения длиннейшей мышцы с крылом подвздошной кости. Рассекают кожу, подкожную клетчатку, поясничную фасцию и по ходу волокон расслаивают широчайшую мышцу спины и разводят в стороны мышцы: кнаружи — наружную и внутреннюю косые и кнутри — длиннейшую и нижнюю заднюю зубчатую.
Рассекают апоневроз и расслаивают квадратную мышцу поясницы, обнажают внутрибрюшинную фасцию и рассекают ее в поперечном направлении, проникают в забрюшинное клетчаточное пространство, вскрывают и дренируют паранефральный гнойник.
Для вскрытия гнойника при паранефрите с использованием доступа Симона больного укладывают на живот. Вертикальный разрез кожи производят по наружному краю длинных мышц спины от XII ребра до гребня подвздошной кости. Рассекают кожу, подкожную клетчатку, поясничную фасцию, расслаивают широчайшую мышцу спины и в глубине разводят наружную и внутреннюю косые мышцы живота и одноименную фасцию. Гнойник вскрывают и дренируют.
Указанные доступы для вскрытия гнойника при паранефрите можно использовать при установленном диагнозе. При забрюшинной флегмоне без точной локализации, показано вскрытие забрюшинного пространства косым поясничным разрезом по Пирогову, Шевкуненко или Израэлю.
Переднелатеральный разрез для вскрытия верифицированного гнойника параколона производят по вертикальной линии от передней верхней ости подвздошной кости до реберной дуги.
Рассекают кожу, клетчатку, фасцию и апоневроз наружной косой мышцы живота. Внутреннюю косую и поперечную мышцы расслаивают и разводят крючками. Мышцы смещают кзади, тем самым смещая разрез фасции к задней поверхности инфильтрата, чтобы избежать опасности вскрытия и инфицирования брюшной полости.
Внутрибрюшинную фасцию берут зажимами, приподнимают и рассекают, вскрывая тем самым забрюшинное пространство и гнойник, расположенный в нем. Гной аспирируют, полость абсцесса промывают раствором антисептика и проводят тщательную ревизию путем осмотра и пальпации. Воспаленный червеобразный отросток удаляют.
Если отросток не удается обнаружить, ограничиваются дренированием гнойника. Дренажную трубку выводят через рану или через контрапертуру по задней подмышечной линии таким образом, чтобы дренаж был установлен в нижней точке гнойника у больного, лежащего на спине.
При абсцессе в треугольнике Пти операцию выполняют в положении больного на здоровом боку с валиком, подложенным под поясничную область на здоровой стороне. Разрез начинают на 1,5—2 см ниже угла, образованного XII ребром и длинными мышцами спины, и ведут книзу и кпереди параллельно гребню подвздошной кости на 1—1,5 см выше него до передней верхней подвздошной ости. Рассекают кожу, подкожную клетчатку, фасцию и край широчайшей мышцы спины.
По ходу кожного разреза рассекают наружную косую мышцу живота, затем внутреннюю косую и поперечную, обнажают внутрибрюшную фасцию, которую рассекают вдоль кожного разреза и вскрывают забрюшинное клетчаточное пространство. Удаляют гной, пальцем обследуют полость, разделяют перемычки. Полость промывают раствором перекиси водорода и дренируют широкой трубкой с боковыми отверстиями, которую располагают по длиннику гнойной полости.
Хороший доступ к забрюшинному пространству с адекватными условиями для ревизии органов, расположенных забрюшинно, санации и дренирования обеспечивают разрезы Пирогова или Шевкуненко.
Больного укладывают на здоровый бок с валиком в поясничной области. Разрез Шевкуненко начинают от вершины угла, образованного XII ребром и наружным краем длиннейшей мышцы, и ведут косо по передней поверхности живота на 2-3 см выше крыла подвздошной кости параллельно паховой связке к лобковому бугорку. По ходу разреза рассекают апоневроз наружной косой мышцы живота, широкую мышцу спины, внутреннюю косую и поперечную мышцы, поперечную фасцию живота. Брюшину вместе с предбрюшинной клетчаткой сдвигают тупо кнутри к позвоночнику.
Обнажают переднюю поверхность подвздошно-поясничной мышцы. Гнойник, расположенный по ее передней поверхности, вскрывают и дренируют, ход к позвонкам обследуют пальцем, секвестры удаляют. Затек под паховой связкой на бедре вскрывают дополнительным разрезом по передневнутренней поверхности бедра. Если гнойник расположен в фасциальном футляре подвздошно-поясничной мышцы, то его рассекают, удаляют гной и дренируют.
Образовавшуюся полость гнойника дренируют силиконовой трубкой и сигаретным дренажем. Можно дренировать полость гнойника двумя широкими (1,5 см) трубками, введенным в верхний и нижний углы раны для проточного дренирования в послеоперационном периоде. В таких случаях на кожную рану накладывают швы до выхода дренажной трубки.
Гнойный псоит — гнойное воспаление (абсцесс, флегмона), локализованное в подвздошной ямке, фасциальном футляре подвздошно-поясничной мышцы.
В основе заболевания лежит аденофлегмона — воспаление лимфатических узлов, расположенных в толще подвздошно-поясничной мышцы, под ней, или воспаление жировой клетчатки в тех же местах. Заболевание, как правило, вторичное, обусловлено распространением гнойного процесса при остеомиелите подвздошной кости, поясничных позвонков или лимфогенным распространением инфекции на лимфатические узлы подвздошной ямки при гнойно-воспалительных заболеваниях таза, бедра. При деструктивном аппендиците в случаях забрюшинного расположения отростка воспалительный процесс может распространиться на подвздошно-поясничную мышцу.
Клиническая картина острого псоита складывается из общих и местных признаков, обусловленных локализацией гнойно-воспалительного процесса. Источник гнойной инфекции определяет локализацию абсцесса, флегмоны: при остеомиелите подвздошной кости, воспалении лимфатических узлов, расположенных под подвздошно-поясничной мышцей, гнойно-воспалительный процесс локализуется кзади от мышцы; при остеомиелите поперечных отростков поясничных позвонков, воспалении внутримышечных лимфатических узлов нагноение локализуется непосредственно в мышце; при распространении воспаления с червеобразного отростка — кпереди, т.е. над мышцей.
Заболевание сопровождается болями в подвздошной, паховой областях, на передневнутренней поверхности бедра. Рано появляются приведение бедра к животу, резкое усиление болей в подвздошной области и в области бедра при активных и пассивных попытках выпрямить ногу — разогнуть в тазобедренном суставе (псоас-симптом). Глубокая пальпация подвздошной ямки вызывает резко выраженную болезненность, особенно усиливающуюся при пальпации с поднятой ногой (напряжение подвздошно-поясничной мышцы).
Заболевание сопровождается высокой температурой тела, интоксикацией. Тахикардия, повышенная потливость, головная боль и прочие признаки наслаиваются на клинические проявления основного заболевания: остеомиелита подвздошной кости, поясничных позвонков, деструктивного ретроцекального аппендицита и др.
Диагноз заболевания устанавливают на основании клинической картины и результатов обследования. При рентгенографии таза, позвоночника можно выявить признаки остеомиелита. На обзорном снимке брюшной полости при гнойном псоите определяются смазанность и расплывчатость контуров, нечеткие очертания подвздошно-поясничной мышцы на стороне поражения. Диагностике помогают томографическое исследование, УЗИ, КТ. В крови отмечаются лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость лейкоцитов.
Диагноз гнойного псоита служит показанием к хирургическому вскрытию гнойника, удалению гноя и дренированию с последующим промыванием гнойной полости растворами протеолитических ферментов и антисептиков.
Гнойник вскрывают из внебрюшинного доступа. Разрез проводят над паховой связкой кнаружи от подвздошных сосудов и вдоль подвздошного гребня. Рассекают кожу, подкожную клетчатку, фасцию, апоневроз наружной косой мышцы, брюшину отслаивают кверху, удаляют гной. Обязательно исследуют полость гнойника для установления источника инфекции (острый аппендицит, остеомиелит подвздошной кости, позвоночника). Дальнейший ход операции определяется конкретной ситуацией.
При своевременно выполненной операции прогноз, как правило, благоприятный. При правильном лечении никаких функциональных нарушений подвздошно-поясничной мышцы не остается. Серьезным осложнением гнойного псоита является прорыв абсцесса в брюшную полость с развитием гнойного перитонита, что значительно осложняет прогноз.
источник
Флегмона забрюшинного пространства (phlegmone retroperitoneal) — острый гнойный процесс в ретроперитонеальной клетчатке поясничной и подвздошной областей.
Гнойные процессы в забрюшинной клетчатке, как правило, вторичного характера. Источником инфекции являются такие заболевания, как острый аппендицит, остеомиелит костей таза, позвоночника, воспалительные заболевания почки (карбункул почки, пионефроз), перфорация восходящей или нисходящей кишки при опухолевом процессе, их разрыве при травматических повреждениях и т.д. Очень редко возникает гематогенное инфицирование клетчатки забрюшинного пространства. В зависимости от локализации воспалительного процесса в забрюшинной клетчатке различают паранефрит, параколит, флегмоны и абсцессы подвздошной ямки. Чаще воспалительный процесс начинается с аденофлегмоны, возникающей в связи с лимфогенным распространением инфекции.
Распространение воспалительных очагов определяется особенностями анатомического строения забрюшинного пространства. Через естественные щели в фасциях, а также при их разрушении воспалительный процесс может распространяться из одного пространства в другое, а по передней поверхности пояснично-подвздошной мышцы гной может проникать в подвздошную ямку и через мышечную лакуну — под паховую связку и на бедро с развитием абсцесса, флегмоны передневнутренней поверхности бедра. В запущенных случаях возможен прорыв гнойников в плевральную полость, прямую кишку, брюшную полость.
Клинические проявления острых гнойных процессов в забрюшинной клетчатке в начальном периоде выражены нечётко. При этом сначала возникают общие признаки воспаления (повышение температуры тела, озноб, общая слабость, недомогание, головная боль), а местные (боль, припухлость, болезненность при пальпации) появляются позже. В связи с этим в самом начале заболевание протекает под видом гриппа, иногда тифа, паратифа.
Важным симптомом является боль. Боли могут быть локализованы в соответствующей половине живота, подвздошной, реже — в поясничной области. Локализация болей определяется соответственно патологическому процессу (параколит, абсцесс подвздошной ямки, паранефрит).
Чаще боли бывают разлитого характера, иногда выходят за пределы соответствующей локализации. Из-за болей больные с трудом передвигаются. Боли усиливаются при попытке встать, при ходьбе больные сгибаются вперёд и в больную сторону. Иррадиация, усиление болей наблюдают при попытке сесть, встать, повернуться на бок, ротировать, поднять или разогнуть бедро, а также при пальпации по ходу поясничной мышцы, в области гребня подвздошной кости, позвоночника, крестца.
Близкое анатомическое соседство околопочечной и собственно ретроперитонеальной клетчатки поясничной области являются причиной того, что клиническая картина острых гнойных процессов в этих отделах (особенно в ранних стадиях) имеет много сходных общих и местных симптомов.
Из клинических симптомов имеет значение появление болезненности при поколачивании области поясницы. Можно определить контрактуру бедра — нахождение его в положении сгибания с некоторой ротацией кнутри и небольшим приведением. Данный симптом обусловлен рефлекторным сокращением пояснично-подвздошной мышцы вследствие давления на неё гнойника, влияния лимфангиита, лимфаденита. Попытка выпрямить ногу приводит к усилению болей. Этот симптом известен под названием «псоас-симптом», он патогномоничен для воспалительных процессов, локализованных в собственно ретроперитонеальном пространстве.
При пальпации болезненность определяется в соответствующей половине живота кнаружи от прямой мышцы, в подвздошной ямке, поясничной области. Через переднюю брюшную стенку можно пропальпировать воспалительный инфильтрат. При паранефритах инфильтрат может пальпироваться через брюшную стенку в области подреберья, по краю прямой мышцы живота, иногда он может распространяться от подреберья сверху до пупка по направлению к средней линии живота.
Напряжение мышц поясницы больше свидетельствует о воспалительном процессе в собственно ретроперитонеальной клетчатке. Симптом флюктуации даже при обширных забрюшинных гнойниках не определяется. При поясничной локализации гнойника в ряде случаев отмечается сглаженность контуров соответствующей половины поясницы.
При рентгенологическом исследовании можно обнаружить сколиоз позвоночника или исчезновение контуров поясничной мышцы на стороне поражения. Наличие воспалительного инфильтрата в забрюшинном пространстве, полости гнойника помогает выявить УЗИ.
источник
Забрюшинный абсцесс – обособленная полость в ретроперитонеальном пространстве, заполненная гнойным экссудатом. Проявления зависят от локализации и распространённости патологического процесса. Общими признаками являются недомогание, тошнота, лихорадка. Возникают боли на стороне гнойного поражения с иррадиацией в позвоночник, лопатку, тазобедренный сустав. Диагностика основывается на данных осмотра, рентгенографии органов брюшной полости, УЗИ и КТ забрюшинного пространства. Лечение комбинированное: чрескожное или оперативное дренирование абсцесса и антибиотикотерапия.
Забрюшинный (ретроперитонеальный) абсцесс – ограниченное скопление гноя, расположенное между задним листком брюшины и внутрибрюшинной фасцией. Гнойники могут быть одиночными, при этом достигать значительных объемов, или множественными. Диагностика последних вызывает трудности в связи с малыми размерами образований и стёртой клинической картиной. Абсцессы могут образовываться вследствие травм, операций, перфорации полого органа, метастазирования инфекции из соседних структур. После плановых полостных операций гнойники возникают в 0,8% случаев, после экстренных — в 1,5%. Заболевание встречается преимущественно у лиц 20-40 лет.
Патогенная флора, участвующая в формировании гнойного процесса, представлена анаэробными и аэробными бактериями (стафилококк, стрептококк, кишечная палочка, клостридии и др.). Факторы, способствующие образованию гнойника, можно разделить на 2 группы:
- Первичные. Открытые ранения брюшной полости с загрязнением и недостаточной хирургической обработкой раны приводят к формированию ограниченной пиогенной полости. Закрытые травмы, сопровождающиеся повреждением забрюшинной части кишечника, могут способствовать развитию гнойного процесса и образованию абсцесса.
- Вторичные. Возникают вследствие гематогенного или лимфогенного (в 70% случаев) распространения инфекции из близлежащих органов. Ретроперитонеальный гнойник может возникать вследствие гнойного панкреатита, паранефрита, лимфаденита, абсцессов почек. Образование пиогенной полости может являться осложнением операций на органах забрюшинного пространства (мочеточнике, 12-перстной кишке, толстом кишечнике и др.). В этом случае инфекция развивается при недостаточной санации гнойного очага, нарушении правил асептики и антисептики, нерациональной АБ-терапии и неправильном уходе в послеоперационном периоде.
В зависимости от местоположения гнойного процесса в ретроперитонеальном пространстве в хирургии выделяют:
1. Абсцессы переднего забрюшинного пространства. Расположены между париетальной брюшиной и предпочечной фасцией. К ним относятся:
- Панкреатические абсцессы. Образуются в результате деструктивного панкреатита, панкреонекроза.
- Околокишечные абсцессы. Формируются при перфорации 12-перстной кишки, восходящей и нисходящей части ободочной кишки в результате язвы, ранения или опухоли. Гнойник образуется при ретроперитонеальном расположении червеобразного отростка и затеке гноя в околоободочную клетчатку (параколон) при перитоните.
2. Абсцессы заднего забрюшинного пространства. Находятся между передней почечной фасцией и поперечной фасцией, выстилающей заднюю часть брюшной полости. Включают:
- Абсцессы околопочечного пространства. Располагаются с обеих сторон между передним и задним листками почечной фасции. Образуются при травмах паранефрона (околопочечной клетчатки), прорыве гнойников почек (пионефроз), при деструктивном ретроцекально расположенном аппендиците.
- Поддиафрагмальные абсцессы. Формируются непосредственно в клетчатке под диафрагмой. Отрицательное давление под куполом диафрагмы создает присасывающий эффект и способствует скоплению гнойного содержимого под диафрагмой при прободении аппендицита, разлитом перитоните, открытом и закрытом ранении брюшной полости.
Отдельно можно выделить псоас-абсцесс, образующийся при ограниченном гнойном воспалении поясничной мышцы. Формирование пиогенной полости происходит вследствие гематогенной передачи инфекции при остеомиелите позвоночника. Гнойники могут достигать больших размеров и вызывать расплавление мышцы.
Клиническая картина заболевания зависит от размеров и локализации гнойника, длительности воспаления и этиологии патологического процесса. В начале болезни, при небольших размерах абсцесса, симптоматика может отсутствовать. По мере увеличения пиогенного образования нарастают симптомы интоксикации: озноб, лихорадка, недомогание, тошнота. Характер болей обусловлен локализацией воспалительного процесса и носит в основном разлитой характер. Болезненные ощущения чаще возникают в боку на стороне поражения. Боли могут иррадиировать в лопатку, грудной отдел позвоночника, ягодичную и ректальную область, тазобедренный сустав.
Неприятные ощущения возникают сначала во время движения (при ходьбе, попытках сесть, встать, перевернуться на бок), а затем и в покое. При забрюшинных абсцессах переднего отдела иногда пальпируется округлое образование живота. При околопочечных гнойниках боли отдают в спину, позвоночник и усиливаются при попытке согнуть ногу в тазобедренном суставе. Возникает нарушение мочеиспускания (дизурия). Затяжной характер болезни приводит к атрофии мышц поясничной и ягодичной областей. У пациентов возникает сколиоз, контрактура и внутренняя ротация бедра на стороне гнойника.
Длительное течение забрюшинного абсцесса может привести к прорыву гнойника в плевральную и брюшную полость. Это способствует развитию эмпиемы плевры и диффузного гнойного перитонита. Генерализация гнойного процесса с возникновением сепсиса представляет угрозу для жизни пациента. Летальность при ретроперитонеальных абсцессах варьирует от 10 до 30 %.
Диагностика забрюшинного абсцесса вызывает значительные трудности из-за отсутствия четко очерченной локализации боли и специфических признаков болезни. При предположении о наличие ограниченного гнойного образования ретроперитонеальной области проводят следующие обследования:
- Осмотр хирурга. Специалист проведет тщательный физикальный осмотр, сбор анамнеза жизни. Большое значение имеет наличие сопутствующей соматической патологии и оперативных вмешательств в прошлом. При подозрении на гнойный процесс в забрюшинной полости врач назначает дополнительное обследование.
- УЗИ брюшной полости и забрюшинного пространства. Выявляет воспалительные процессы в поджелудочной железе, почках, ретроперитонеальной клетчатке, жидкость в брюшной полости. При большом размере абсцесса удается визуализировать его как округлую гипоэхогенную тень.
- Обзорная рентгенография брюшной полости. Позволяет обнаружить округлое образование с уровнем жидкости.
- КТ забрюшинного пространства. Является наиболее современным и эффективным методом исследования. Позволяет определить местоположение, размеры абсцесса и выявить причину его образования.
- Лабораторные исследования. В ОАК определяются признаки бактериальной инфекции (лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево). При поражении поджелудочной железы увеличивается уровень ферментов (амилаза, липаза) в биохимическом анализе крови. При заболеваниях мочевыделительной системы отмечается лейкоцитурия, пиурия. Для выявления возбудителя проводят анализ крови или мочи на стерильность.
Для дифференциальной диагностики имеет значение локализация забрюшинного абсцесса. Начальные этапы болезни схожи с течением инфекционных заболеваний различной этиологии (брюшной тиф, грипп, малярия). При гнойнике переднего ретроперитонеального пространства дифференциальную диагностику проводят с панкреонекрозом, острым панкреатитом, язвенной болезнью 12-перстной кишки. Околопочечные абсцессы следует отличать от параненефрита, острого пиелонефрита.
Тактика лечения зависит от размера и местоположения гнойника. При небольших одиночных абсцессах проводят чрескожное дренирование и введение в полость антибактериальных препаратов с помощью катетера. Манипуляцию выполняют под контролем УЗИ или КТ. При неполном опорожнении пиогенной полости возможен рецидив болезни.
При множественных, крупных одиночных абсцессах показано хирургическое вмешательство. Операция заключается во вскрытии, дренировании гнойника, санации очага воспаления и ревизии забрюшинного пространства. Выбор доступа зависит от местоположения абсцесса. Околопочечные абсцессы вскрывают заднелатеральным или заднемедиальным доступом. При показаниях к нефрэктомии удаление почки проводят вторым этапом (после купирования гнойного процесса). При поддиафрагмальных абсцессах используют внебрюшинный или чрезбрюшинный доступ, при околокишечных — переднелатеральный. Вскрытие псоас-абсцесса производят из внебрюшинного доступа (разрез над паховой связкой вдоль гребня подвздошной кости). При остеомиелите подвздошной кости выполняют удаление секвестров.
При забрюшинном абсцессе неуточненной локализации проводят вскрытие ретроперитонеального пространства косым поясничным разрезом по Пирогову, Израэлю, Шевкуненко. Во всех случаях до и после хирургического вмешательства назначают курс антибиотикотерапии с учетом возбудителя инфекции. После операции показана дезинтоксикационная, противовоспалительная и обезболивающая терапия.
Прогноз болезни зависит от запущенности гнойного процесса, общего состояния пациента. При грамотной диагностике и комплексном лечении забрюшинного абсцесса прогноз благоприятный. При порыве гнойника могут возникнуть жизнеугрожающие состояния (сепсис, перитонит). Профилактика заболевания направлена на рациональное лечение и послеоперационное ведение пациентов с острой хирургической патологией. Важную роль играет своевременное обнаружение и дренирование гнойника. Пациентам рекомендовано при первых симптомах болезни обратиться к хирургу.
источник
Забрюшинный абсцесс – это обособленная полость в ретроперитонеальном пространстве, заполненная гнойным экссудатом. Проявления зависят от локализации и распространённости патологического процесса. Общими признаками являются недомогание, тошнота, лихорадка. Возникают боли на стороне гнойного поражения с иррадиацией в позвоночник, лопатку, тазобедренный сустав. Диагностика основывается на данных осмотра, рентгенографии органов брюшной полости, УЗИ и КТ забрюшинного пространства. Лечение комбинированное: чрескожное или оперативное дренирование абсцесса, антибиотикотерапия.
Забрюшинный (ретроперитонеальный) абсцесс – ограниченное скопление гноя, расположенное между задним листком брюшины и внутрибрюшинной фасцией. Гнойники могут быть одиночными, при этом достигать значительных объемов, или множественными. Диагностика последних вызывает трудности в связи с малыми размерами образований и стёртой клинической картиной. Абсцессы могут образовываться вследствие травм, операций, перфорации полого органа, метастазирования инфекции из соседних структур. После плановых полостных операций гнойники возникают в 0,8% случаев, после экстренных — в 1,5%. Заболевание встречается преимущественно у лиц 20-40 лет.
Патогенная флора, участвующая в формировании гнойного процесса, представлена анаэробными и аэробными бактериями (стафилококк, стрептококк, кишечная палочка, клостридии и др.). Факторы, способствующие образованию гнойника, можно разделить на 2 группы:
- Первичные. Открытые ранения брюшной полости с загрязнением и недостаточной хирургической обработкой раны приводят к формированию ограниченной пиогенной полости. Закрытые травмы, сопровождающиеся повреждением забрюшинной части кишечника, могут способствовать развитию гнойного процесса и образованию абсцесса.
- Вторичные. Возникают вследствие гематогенного или лимфогенного (в 70% случаев) распространения инфекции из близлежащих органов. Ретроперитонеальный гнойник может возникать вследствие гнойного панкреатита, паранефрита, лимфаденита, абсцессов почек. Образование пиогенной полости может являться осложнением операций на органах забрюшинного пространства (мочеточнике, 12-перстной кишке, толстом кишечнике и др.). В этом случае инфекция развивается при недостаточной санации гнойного очага, нарушении правил асептики и антисептики, нерациональной АБ-терапии и неправильном уходе в послеоперационном периоде.
В зависимости от местоположения гнойного процесса в ретроперитонеальном пространстве в абдоминальной хирургии выделяют:
1. Абсцессы переднего забрюшинного пространства. Расположены между париетальной брюшиной и предпочечной фасцией. К ним относятся:
- Панкреатические абсцессы. Образуются в результате деструктивного панкреатита, панкреонекроза.
- Околокишечные абсцессы. Формируются при перфорации 12-перстной кишки, восходящей и нисходящей части ободочной кишки в результате язвы, ранения или опухоли. Гнойник образуется при ретроперитонеальном расположении червеобразного отростка и затеке гноя в околоободочную клетчатку (параколон) при перитоните.
2. Абсцессы заднего забрюшинного пространства. Находятся между передней почечной фасцией и поперечной фасцией, выстилающей заднюю часть брюшной полости. Включают:
- Абсцессы околопочечного пространства. Располагаются с обеих сторон между передним и задним листками почечной фасции. Образуются при травмах паранефрона (околопочечной клетчатки), прорыве гнойников почек (пионефроз), при деструктивном ретроцекально расположенном аппендиците.
- Поддиафрагмальные абсцессы. Формируются непосредственно в клетчатке под диафрагмой. Отрицательное давление под куполом диафрагмы создает присасывающий эффект и способствует скоплению гнойного содержимого под диафрагмой при прободении аппендицита, разлитом перитоните, открытом и закрытом ранении брюшной полости.
Отдельно можно выделить псоас-абсцесс, образующийся при ограниченном гнойном воспалении поясничной мышцы. Формирование пиогенной полости происходит вследствие гематогенной передачи инфекции при остеомиелите позвоночника. Гнойники могут достигать больших размеров и вызывать расплавление мышцы.
Клиническая картина заболевания зависит от размеров и локализации гнойника, длительности воспаления и этиологии патологического процесса. В начале болезни, при небольших размерах абсцесса, симптоматика может отсутствовать. По мере увеличения пиогенного образования нарастают симптомы интоксикации: озноб, лихорадка, недомогание, тошнота. Характер болей обусловлен локализацией воспалительного процесса и носит в основном разлитой характер. Болезненные ощущения чаще возникают в боку на стороне поражения. Боли могут иррадиировать в лопатку, грудной отдел позвоночника, ягодичную и ректальную область, тазобедренный сустав.
Неприятные ощущения возникают сначала во время движения (при ходьбе, попытках сесть, встать, перевернуться на бок), а затем и в покое. При забрюшинных абсцессах переднего отдела иногда пальпируется округлое образование живота. При околопочечных гнойниках боли отдают в спину, позвоночник и усиливаются при попытке согнуть ногу в тазобедренном суставе. Возникает нарушение мочеиспускания (дизурия). Затяжной характер болезни приводит к атрофии мышц поясничной и ягодичной областей. У пациентов возникает сколиоз, контрактура и внутренняя ротация бедра на стороне гнойника.
Длительное течение забрюшинного абсцесса может привести к прорыву гнойника в плевральную и брюшную полость. Это способствует развитию эмпиемы плевры и диффузного гнойного перитонита. Генерализация гнойного процесса с возникновением сепсиса представляет угрозу для жизни пациента. Летальность при ретроперитонеальных абсцессах варьирует от 10 до 30 %.
Диагностика забрюшинного абсцесса осуществляется абдоминальным хирургом, вызывает значительные трудности из-за отсутствия четко очерченной локализации боли и специфических признаков болезни. При предположении о наличие ограниченного гнойного образования ретроперитонеальной области проводят следующие обследования:
- Осмотр хирурга. Специалист проведет тщательный физикальный осмотр, сбор анамнеза жизни. Большое значение имеет наличие сопутствующей соматической патологии и оперативных вмешательств в прошлом. При подозрении на гнойный процесс в забрюшинной полости врач назначает дополнительное обследование.
- УЗИ брюшной полости и забрюшинного пространства. Выявляет воспалительные процессы в поджелудочной железе, почках, ретроперитонеальной клетчатке, жидкость в брюшной полости. При большом размере абсцесса удается визуализировать его как округлую гипоэхогенную тень.
- Обзорная рентгенография брюшной полости. Позволяет обнаружить округлое образование с уровнем жидкости.
- КТ забрюшинного пространства. Является наиболее современным и эффективным методом исследования. Позволяет определить местоположение, размеры абсцесса и выявить причину его образования.
- Лабораторные исследования. В ОАК определяются признаки бактериальной инфекции (лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево). При поражении поджелудочной железы увеличивается уровень ферментов (амилаза, липаза) в биохимическом анализе крови. При заболеваниях мочевыделительной системы отмечается лейкоцитурия, пиурия. Для выявления возбудителя проводят анализ крови или мочи на стерильность.
Для дифференциальной диагностики имеет значение локализация забрюшинного абсцесса. Начальные этапы болезни схожи с течением инфекционных заболеваний различной этиологии (брюшной тиф, грипп, малярия). При гнойнике переднего ретроперитонеального пространства дифференциальную диагностику проводят с панкреонекрозом, острым панкреатитом, язвенной болезнью 12-перстной кишки. Околопочечные абсцессы следует отличать от параненефрита, острого пиелонефрита.
Тактика лечения зависит от размера и местоположения гнойника. При небольших одиночных абсцессах проводят чрескожное дренирование и введение в полость антибактериальных препаратов с помощью катетера. Манипуляцию выполняют под контролем УЗИ или КТ. При неполном опорожнении пиогенной полости возможен рецидив болезни. При множественных, крупных одиночных абсцессах показано хирургическое вмешательство. Операция заключается во вскрытии, дренировании гнойника, санации очага воспаления и ревизии забрюшинного пространства. Выбор доступа зависит от местоположения абсцесса.
Околопочечные абсцессы вскрывают заднелатеральным или заднемедиальным доступом. При показаниях к нефрэктомии удаление почки проводят вторым этапом (после купирования гнойного процесса). При поддиафрагмальных абсцессах используют внебрюшинный или чрезбрюшинный доступ, при околокишечных — переднелатеральный. Вскрытие псоас-абсцесса производят из внебрюшинного доступа (разрез над паховой связкой вдоль гребня подвздошной кости). При остеомиелите подвздошной кости выполняют удаление секвестров.
При забрюшинном абсцессе неуточненной локализации проводят вскрытие ретроперитонеального пространства косым поясничным разрезом по Пирогову, Израэлю, Шевкуненко. Во всех случаях до и после хирургического вмешательства назначают курс антибиотикотерапии с учетом возбудителя инфекции. После операции показана дезинтоксикационная, противовоспалительная и обезболивающая терапия.
Прогноз болезни зависит от запущенности гнойного процесса, общего состояния пациента. При грамотной диагностике и комплексном лечении забрюшинного абсцесса прогноз благоприятный. При порыве гнойника могут возникнуть жизнеугрожающие состояния (сепсис, перитонит). Профилактика заболевания направлена на рациональное лечение и послеоперационное ведение пациентов с острой хирургической патологией. Важную роль играет своевременное обнаружение и дренирование гнойника. Пациентам рекомендовано при первых симптомах болезни обратиться к хирургу.
источник


