Гнойные процессы языка могут возникать как в собственных мышцах подвижной части языка, так и в клетчаточных пространствах его корня. Абсцессы подвижной части языка чаще возникают в результате инфицирования ран, а также при внедрении в язык инородных тел пищевого характера, чаще всего рыбных косточек. Больной жалуется на резкую боль при глотании и движении языком. При пальпации языка имеется болезненный инфильтрат, который располагается чаще на боковой, реже на тыльной поверхности. Флюктуация обычно не определяется из-за локализации гнойного очага в мышечных слоях. Вскрытие абсцессов подвижной части языка проводится продольными разрезами по месту наибольшего выпячивания.
Границами корня языка являются: сверху — собственные мышцы языка; снизу — челюстно-подъязычная мышца; снаружи — подбородочно- язычная и подъязычно-язычная мышцы правой и левой стороны. На глоточной поверхности корня языка располагается язычная миндалина, которая входит в состав лимфоидного кольца глотки Пирогова-Вальдейера (нёбные, трубные, глоточная и язычная миндалины).
Основным источником инфицирования могут быть инфицированные раны языка. Гнойно-воспалительный процесс, развивающийся в области корня языка, может распространяться с язычной миндалины, из подъязычного, подподбородочного и поднижнечелюстного клетчаточного пространств. Реже источником инфицирования являются очаги одонтогенной инфекции, находящиеся в области больших коренных зубов нижней челюсти. Не следует забывать о нагноении врожденных кист языка.
Клиника. При абсцессах и флегмонах корня языка больные жалуются на сильную боль в области его корня, которая иррадиирует в ухо. Глотание слюны и жидкости резко болезненно, а иногда даже невозможно. При попытке сделать глоток, жидкость попадает в дыхательные пути и вызывает мучительный кашель. Как правило, из-за отека надгортанника появляется нарушение дыхания, иногда в результате евстахиита понижается слух.
Клиническое течение флегмон корня языка тяжелое. Язык резко увеличен в размерах, не умещается в полости рта, подвижность его резко ограничена. Рот приоткрыт, изо рта выделяется густая слюна, нередко с неприятным запахом. При пальпации выявляется равномерная отечность и плотность языка, надавливание на спинку его (по средней линии) вызывает резкую боль.
боль. Слизистая оболочка языка гиперемирована, синюшная. Флюктуация обычно не определяется, так как гнойный очаг расположен между мышцами. Спинка языка покрыта сухим гнойным налетом. Инфильтрат можно прощупать в глубине подподбородочной области над подъязычной костью.
Лечение. Оперативный доступ при гнойно-воспалительных процессах корня языка внеротовой. Разрез длиной 4 см производят со стороны кожных покровов по средней линии или в подподбородочной области. Раздвинув крючками края раны, рассекают по шву челюстно-подъязычные мышцы. Тупо раздвигают мягкие ткани, проникают к гнойному очагу. Дренирование последнего проводят активным сдвоенным трубчатым дренажем. Иногда при нарастающих явлениях гипоксии возникает необходимость в образовании трахеостомы.
Оперативный доступ к гнойному очагу может быть как внутри-ротовым, так и внеротовым. Разрез производят со стороны полости рта, параллельно внутренней поверхности нижней челюсти. Длина его должна равняться 3 см. Скальпелем рассекают только слизистую оболочку дна полости рта, а глубже проникают тупым путем во избежание повреждения язычной артерии. К гнойному очагу проникают, тупо расслаивая подлежащие мягкие ткани. При разлитом гнойно-воспалительном процессе разрез проводят в поднижнечелюстной области с рассечением части волокон челюстно-подъязычной мышцы, а дренирование гнойной раны осуществляют активным сдвоенным трубчатым дренажем.
Окологлоточное пространство (spatium parapharyngeum) — почти изолированное пространство (рис.), ограниченное с внутренней стороны боковой стенкой глотки, спереди — восходящей частью нижней челюсти и внутренней крыловидной мышцей, сзади — предпозвоночной фасцией, снаружи — глубоким листком фасции околоушной железы.
Вдоль этого пространства проходит внутренняя сонная артерия (a. carotis int.), нервы подъязычный, блуждающий, языко-глоточный, добавочный (nn. hypoglossus, vagus, glossopharyngeus, accessorius), к которым с внутренней стороны примыкает внутренняя яремная вена (v. jugularis int.). Через отверстие в глубоком листке фасции околоушной железы окологлоточное пространство сообщается с внутренним отделом ложа этой железы. Окологлоточное пространство связано с заглоточным пространством (см.). Книзу О. п. переходит в срединную щель шеи, находящуюся под телом подъязычной кости между средней и поверхностными фасциями шеи с одной стороны и глубокой фасцией шеи — с другой. У верхней апертуры грудной клетки срединная щель шеи переходит в средостение.
Острые воспалительные процессы в окологлоточном пространстве чаще протекают по типу абсцесса или флегмоны. Они могут возникать в результате проникновения вирулентной инфекции тонзиллогенным путем, одонтогенным, отогенным и со стороны околоушной железы.
При развитии окологлоточного абсцесса общее состояние больного резко страдает: высокая температура, иногда бывают ознобы, нарастает лейкоцитоз и ускоряется РОЭ. В результате воспалительного процесса во внутренней крыловидной мышце может развиться длительный тризм нижней челюсти. При осмотре глотки видны увеличение и выпячивание миндалины или участков боковой стенки глотки, отек мягкого неба. Наряду с увеличением и болезненностью регионарных лимфатических узлов появляется диффузная очень плотная и болезненная припухлость в области угла нижней челюсти и по ее краю, иногда переходящая на околоушную железу. При одонтогенном окологлоточном абсцессе на первое место выступают воспалительные изменения в области задних отделов альвеолярных отростков нижней челюсти.
Лечение хирургическое с одновременным применением антибиотиков и сульфаниламидов. В первую очередь необходимо устранить очаг (тонзиллэктомия при паратонзиллярном абсцессе, экстракция зуба, трепанация сосцевидного отростка и пр.), а затем вскрывать окологлоточный абсцесс. При очень тяжелом состоянии больного приходится иногда вначале вскрывать абсцесс. В более сложных случаях вскрывают окологлоточный абсцесс или флегмону через шею. Для этого делают разрез вдоль переднего края грудино-ключично-сосковой мышцы на протяжении верхней трети ее, начиная на 1 см выше угла нижней челюсти. Отыскивают проходящие вместе двубрюшную и шило-подъязычную мышцы; последние оттягивают книзу. Тупым инструментом, а лучше указательным пальцем, проникают над этими мышцами в рыхлую клетчатку переднего отдела окологлоточного пространства, держась направления кверху и несколько кпереди, вскрывают гнойник и затем тампонируют рану или вводят в нее резиновый дренаж; накладывают несколько сближающих швов.
Под флегмоной дна полости рта понимают разлитое гнойное воспаление тканей, расположенных выше и ниже так называемой мышечной диафрагмы дна полости рта. По существу — это флегмона подъязычной и подчелюстной областей^
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Тело и корень языка
Язык – мышечный орган. В нем различают: корень, тело, спинку, кончик. Нижняя сторона языка лежит на челюстно-подъязычной мышце.
Мышцы языка: парные, разделены фиброзной перегородкой(septum linguae).
- Собственные мышцы, начинаются и заканчиваются в толще языка
- верхняя продольная мышца
под слизистой спинки, от надгортанника до верхушки языка, укорачивает язык и поднимает его верхушку
- нижняя продольная мышца
в нижних отделах языка, между подъязычно-язычной (латерально) и подбородочно-язычной (медиально) мышцами, укорачивает язык и опускает его верхушку
- поперечная мышца языка
от перегородки языка к его краям, суживает язык и поднимает его спинку
- вертикальная мышца языка
между слизистой спинки и нижней поверхностью языка
- Скелетные мышцы, начинаются на костях головы
- подбородочно-язычная (m. genioglossus)
от подбородочной ости нижнее челюсти, идет вверх и назад, прилежит к перегородке, заканчивается в толще языка, тянет язык вперед и вниз
- подъязычно-язычная (m. hypoglossus)
от большого рога и тела подъязычной кости, ижет вверх и вперед, заканчивается в боковых отделах, тянет язык назад и вниз
- шило-язычная (m. styloglossus)
от шиловидного отростка височной кости, идет косо вниз и входит в толщу языка сбоку, тянет язык назад и вверх
Кровоснабжение осуществляется из язычной артерии (a. lingualis), которая отходит от наружной сонной на уровне большого рога подъязычной кости, идет вперед и вверх по нижне-медиальной стороне подъязычно-язычной мышцы, располагается продольно на нижней поверхности языка. Отходящие от нее ветви (глубокая артерия языка, дорсальные ветви, надподъязычная ветвь и подъязычная артерия к слюнной железе) входят в толщу языка, образуя сеть с петлями, вытянутыми соответственно ходу мышечных пучков.
Венозный отток: язычная вена, образуется при соединении дорсальных и глубоких вен языка с подъязычной веной. В дорсальную вену языка впадает вена, сопровождающая подъязычный нерв.
Иннервация: 1) двигательная – подъязычный (XII) нерв – двигательный
2) чувствительная: передние 2/3 – язычный (ветвь нижнечелюстного) нерв
задняя 1/3 – языкоглоточный (IX) нерв – смешанный
корень языка – блуждающий (X) нерв – смешанный
Границы клетчаточного пространства корня языка:
- верхняя — собственные мышцы языка
- нижняя — челюстно-подъязычная мышца
- наружная — подбородочно-язычная, подъязычно-язычная мышца правой и левой стороны.
- передняя — собственные мышцы языка
- задняя — сообщается с подъязычным пространством.
Источник инфицирования
- одонтогенный (зубы?)
- ретромолярный периостит
- остеомиелит
- перикоронит
- гнойно-некротический стоматит
- болезни пародонта — ?
- по протяжению из клетчаточных пространств (подъязычного, поднижнечелюстного, крыловидно-нижнечелястного-? окологлоточного-?)
- травматический (инфицированные раны языка)
- тонзилогенный
- лимфогенный (гнойный лимфаденит)
Абсцесс спинки и тела языка (в правой или левой половине, в центре?)
Жалобы:
- общие (симптомы интоксикации): повышение температуры, слабость, повышенная утомляемость, потеря аппетита, потливость, ознобы
- местные: боль, иррадиирущая в ухо, нарушение речи, болезненное глотание
Осмотр: конфигурация лица не изменена
Поднижнечелюстные лимфатические узлы увеличены, болезненны.
В полости рта: неравномерное (равномерное при флегмоне) утолщение половины (или всего при флегмоне) языка за счет отека и инфильтрации бокового отдела, слизистая гиперемирована, напряжена, пальпируется плотный, болезненный инфильтрат, на поздних стадиях определяется флюктуация.
^ Абсцесс корня языка
Жалобы:
- общие (симптомы интоксикации): повышение температуры, слабость, повышенная утомляемость, потеря аппетита, потливость, ознобы
- местные: боль, иррадиирущая в ухо, висок, нарушение речи, болезненное глотание, болезненное открывание рта, слюнотечение
Осмотр: конфигурация лица не изменена или определяется небольшая отечность в средних отделах подподбородочной области, кожа не изменена, собирается в складку, пальпация по средней линии болезненна
Поднижнечелюстные лимфатические узлы увеличены, болезненны.
В полости рта: равномерное утолщение языка за счет отека и инфильтрации, слизистая гиперемирована, напряжена, пальпация резко болезненна, обложенность языка в заднем отделе
^ Флегмона корня языка
Жалобы:
- общие (симптомы интоксикации): повышение температуры, слабость, повышенная утомляемость, потеря аппетита, потливость, ознобы
- местные: боль, иррадиирущая в ухо, висок, нарушение речи, болезненное глотание, болезненное открывание рта, слюнотечение, затрудненное дыхание за счет отека надгортанника
Осмотр: конфигурация изменена за счет отека в подподбородочной области и переднем отделе поднижнечелюстной области, кожа не изменена, собирается в складку, в глубине подподбородочной области пальпируется болезненный инфильтрат
Поднижнечелюстные лимфатические узлы увеличены, болезненны, спаяны.
В полости рта: равномерное утолщение языка за счет отека и инфильтрации, слизистая гиперемирована, синюшна, напряжена, пальпация резко болезненна, язык обложен грязно-серым налетом, гнилостный запах
^ Лечение
- хирургическое
- Абсцесс спинки и тела языка
Под местной анестезией (мандибулярной или торусальной) с премедикацией делают разрез слизистой оболочки языка в продольном направлении (параллельно ходу основных сосудов и нервов) через вершину воспалительного инфильтрата на всем его протяжении. Тупым путем с помощью кровоостанавливающего зажима пеан, Бильрот, москит расслаивают ткани, получают гной. Дренируют перчаточной резиной или полиэтиленовой пленкой
источник
В языке принято различать тело (corpus linguae) и корень (radix linguae). Тело языка, представленное мышечным массивом, разделено по средней линии фиброзной перегородкой (septum linguae). Кровоснабжение осуществляется из язычной артерии (a. lingualis), которая располагается продольно на нижней поверхности языка. Отходящие от нее ветви входят в толщу языка, образуя сеть с петлями, вытянутыми соответственно ходу мышечных пучков. В продольном направлении располагается- одноименная вена, язычный (n. lingualis) и подъязычный нервы (n. hypoglossus).
Корень языка обеспечивает его фиксацию к нижней челюсти и подъязычной кости (os hyoideum) за счет следующих мышц: подбородочно-язычной (m. genioglossus), подъязычной (m. hyoglossus).
Границы клетчаточного пространства корня языка: верхняя — слизистая оболочка так называемого челюстно-язычного желобка (на уровне больших коренных зубов); нижняя — подбородочно-язычная мышца (m. genioglossus); наружная — подъязычно-язычная мышца (m. hyoglossus); задняя — сообщается с подъязычным пространством. Учитывая топографо-анатомические особенности языка, принято различать абсцессы, флегмоны тела и корня языка.
Абсцесс, флегмона тела языка
Основные источники и пути проникновения инфекции
Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
Характерные местные признаки абсцесса, флегмоны тела языка
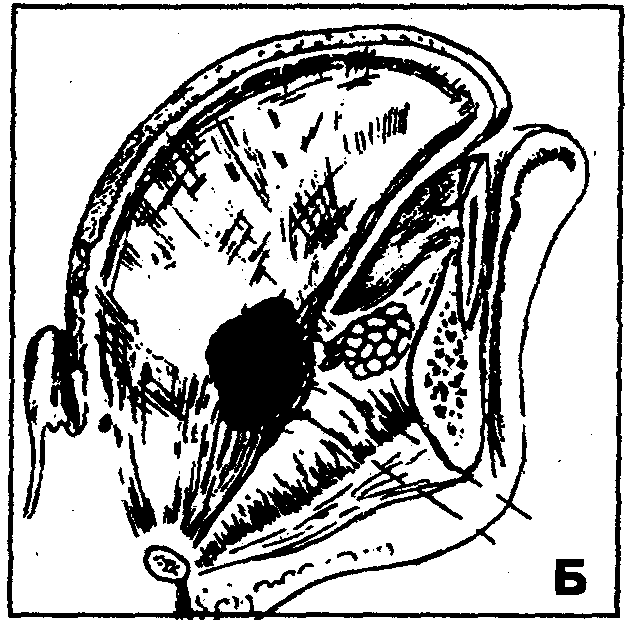
В области тела языка чаще встречаются отграниченные гнойно-воспалительные процессы-абсцессы (рис. 37, А). Жалобы. Боль в области языка, усиливающаяся при разговоре, попытке приема пищи, глотании. Объективно. При абсцессе наблюдается неравномерное (колбовидное) увеличение объема одной из половин языка, смещение его в «здоровую» сторону. Слизистая оболочка языка в области нижнебоковой поверхности отечна, синюшна; в области спинки языка — покрыта грязно-серым налетом. Изо рта — гнилостный запах. В толще тела языка пальпируется плотный инфильтрат с достаточно четкими контурами. Давление на него вызывает боль.
При флегмоне тела языка отмечается равномерное увеличение в объеме одной или обеих половин языка. Язык может не помещаться в полости рта, из-за чего рот полуоткрыт, наблюдается слюнотечение. Пальпаторно определяется инфильтрация тканей языка без четких границ.
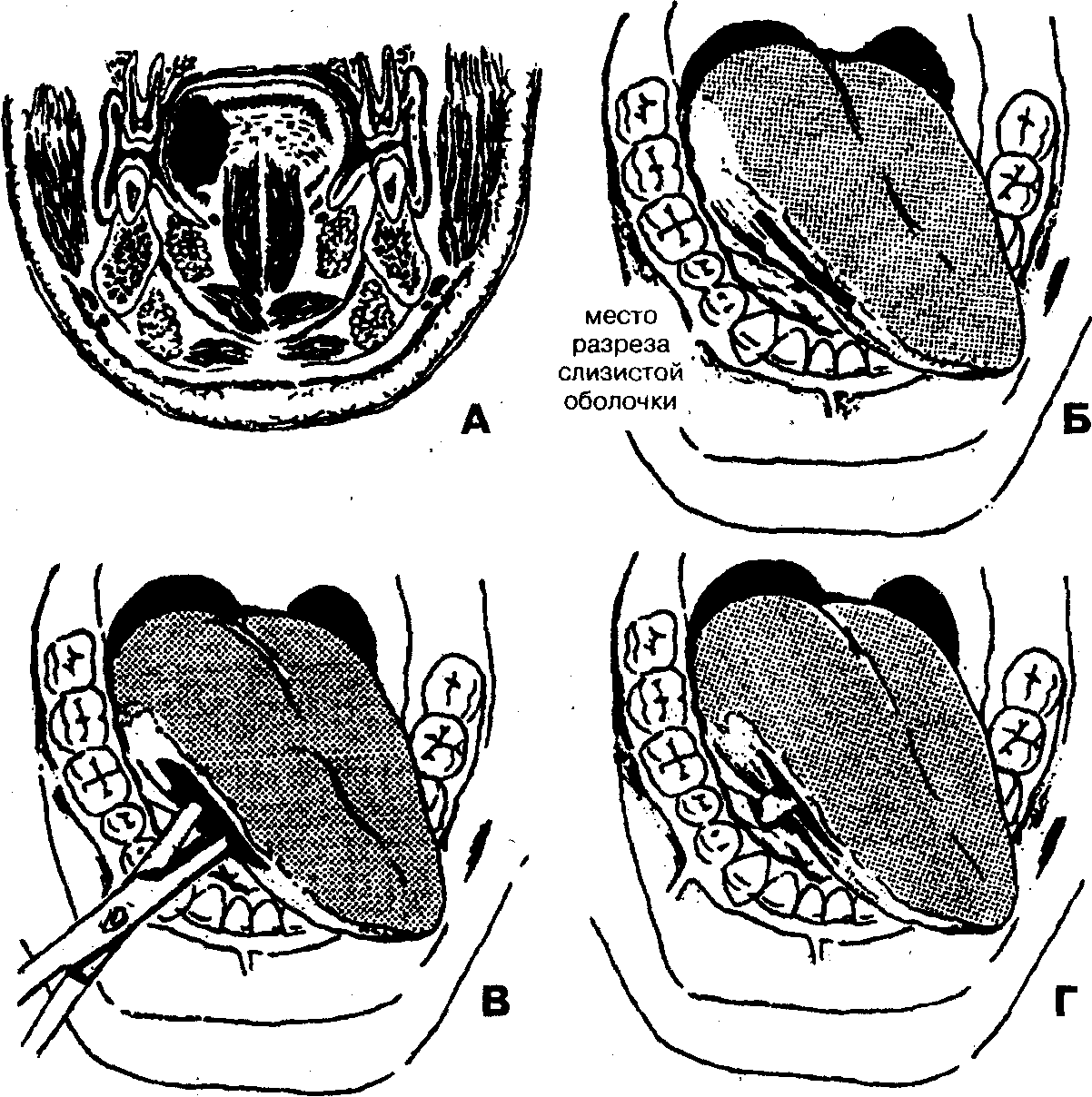
Клетчаточное пространство корня языка, подъязычной области.
Методика операции вскрытия абсцесса, флегмоны тела языка
1. Обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М. Вайсбрему) анестезией на фоне премедикации.
2. Разрез слизистой оболочки языка в продольном направлении (параллельно ходу основных сосудов и нервов) через вершину воспалительного инфильтрата на всем его протяжении (рис. 37,Б).
4. Введение в область гнойно-воспалительного очага ленточного дренажа из перчаточной резины или полиэтиленовой пленки (рис. 37, Г).
Абсцесс, флегмона корня языка
Основные источники и пути проникновения инфекции
Инфицированные раны корня языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
Характерные местные признаки абсцесса, флегмоны корня языка
Жалобы на боль в «горле», усиливающуюся при попытке говорить, глотать; на затруднение дыхания.
Объективно. Положение больного вынужденное — сидячее. Изо рта вытекает слюна, речь невнятная. Язык увеличен в размере, приподнят, почти неподвижен, не помещается в полости рта, из-за чего рот приоткрыт. Слизистая оболочка языка и дна полости рта отечна, синюшна, покрыта грязно-серым фибринозным налетом. Гнилостный запах изо рта. Давление на язык вызывает боль в «горле». При обследовании снаружи — припухлость тканей надподъязычной области. Кожа нормальной окраски. В глубине пальпируется инфильтрат, давление на который вызывает боль.
Пути дальнейшего распространения инфекции
Подъязычная, подподбородочная, поднижнечелюстная области.
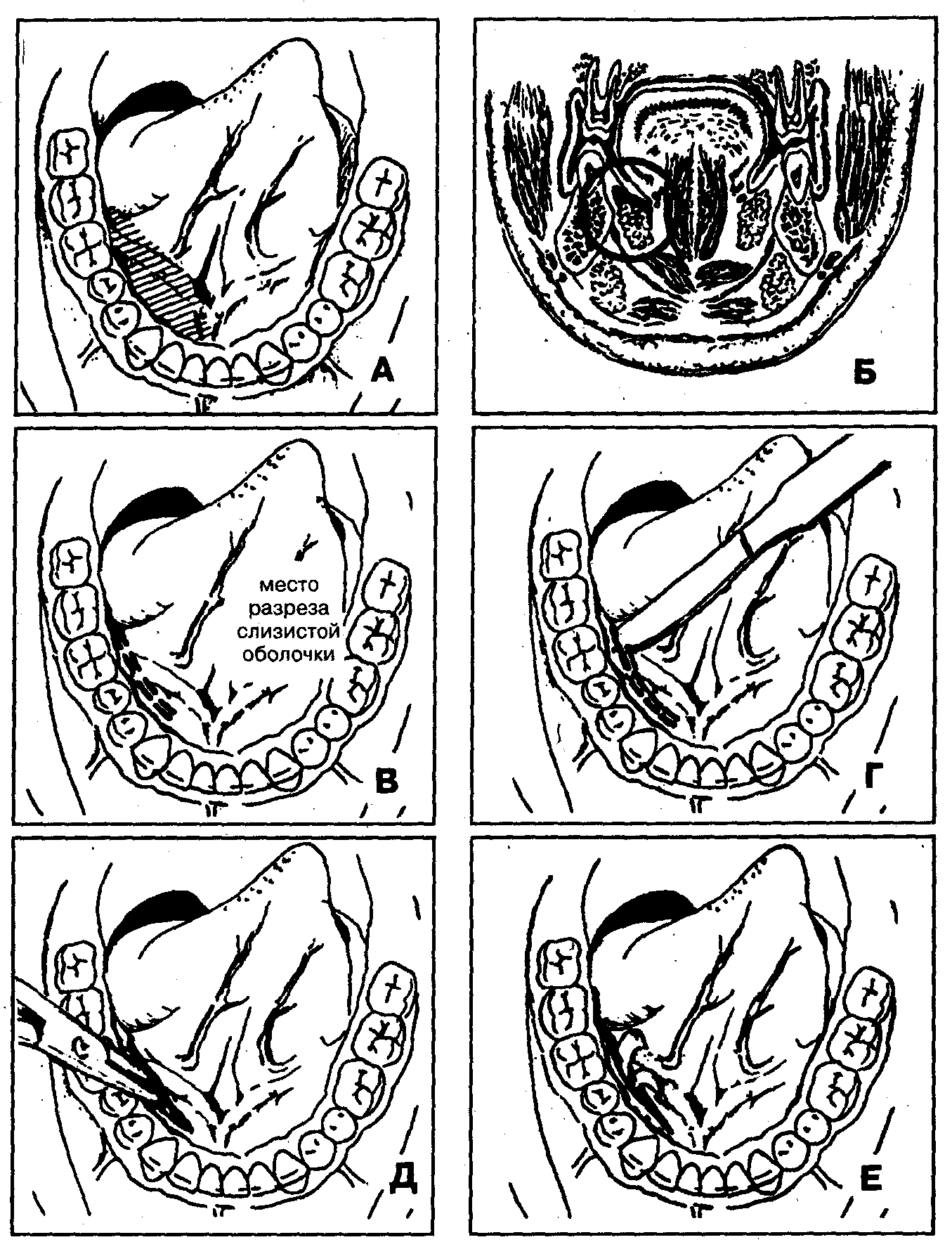
Методика операции вскрытия абсцесса, флегмоны корня языка
При локализации воспалительного очага в области корня языка (рис. 38, А, Б):

2. Вертикальный разрез кожи и подкожной клетчатки в подподбородочной области по средней линии между челюстью и подъязычной костью длиной 4-5 см (рис. 38, В, Г).
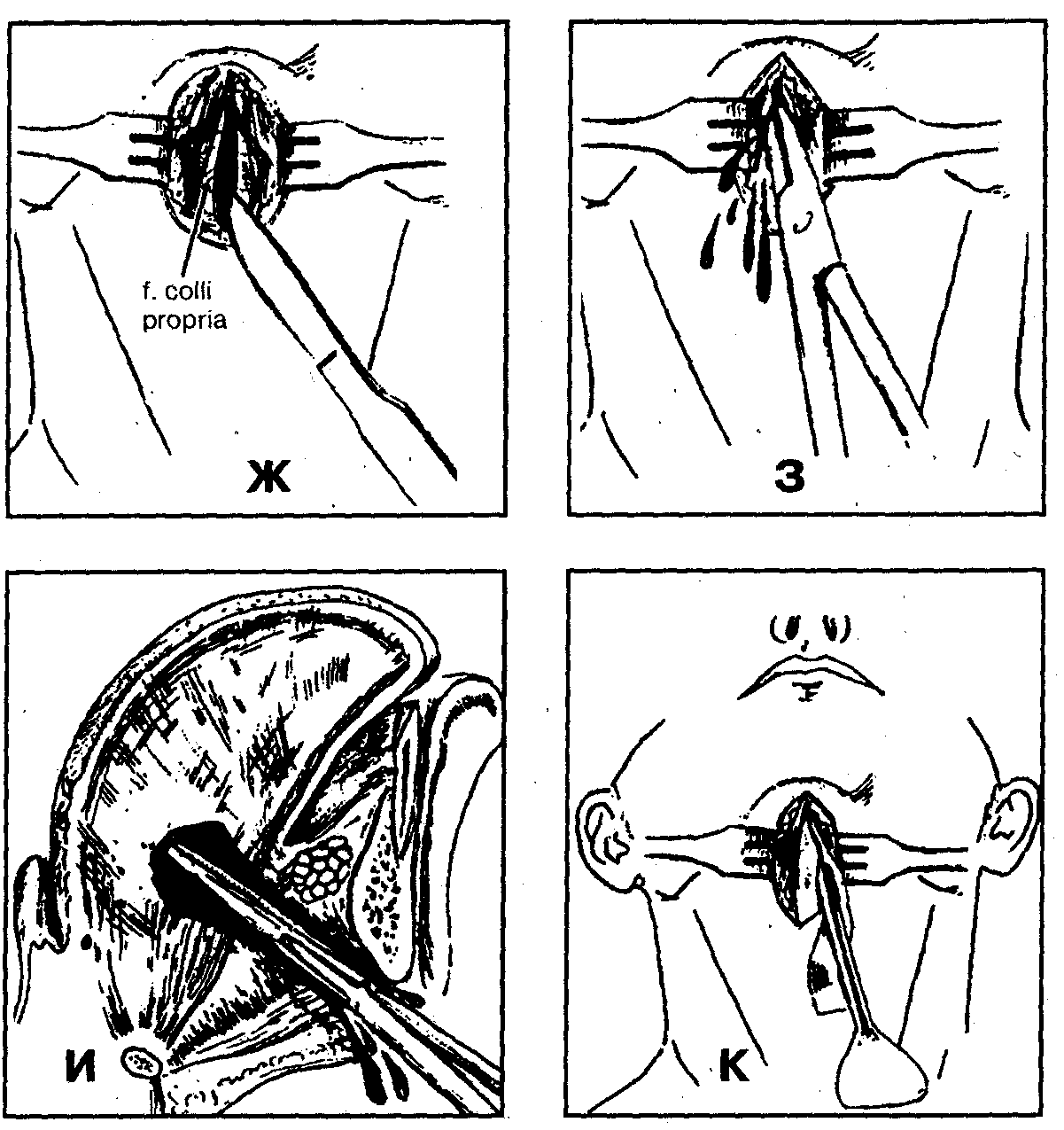

4. Крестообразное рассечение подкожной мышцы шеи с целью создания условий для лучшего зияния краев операционной раны (рис. 38, Д, Е). Гемостаз.
5. Рассечение собственной фасции шеи (fascia colli propria) и челюстно-подъязычной мышцы (m. mylohyoideus) по средней линии (рис. 38, Ж). Гемостаз.
6. Вскрытие гнойного очага в области корня языка путем разведения в стороны от средней линии подъязычно-язычных (mm. hyoglossus), подбородочно-язычных мышц (mm. genioglossus) и расслойки клетчатки по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима (рис. 38, З, И).
8. Введение через операционную рану в клетчаточное пространство корня языка ленточного или трубчатого дренажа (рис. 38, К).
9. Наложение асептической ватно-марлевой повязки. При использовании трубчатого дренажа — подключение его к вакуумной системе.
источник
Одонтогенный абсцесс или флегмона в межмышечных промежутках корня языка есть следствие перехода гнойного процесса из области нижних, обычно передних, зубов. Нередко абсцессы языка в области его верхушки (кончика) и тела развиваются в результате однократных или повторных повреждений слизистой оболочки (прикусывание языка, ранение рыбьей костью, стоматологическими инструментами, повторное травмирование острыми краями кариозного зуба, зубным протезом и др.). Нарушение целости слизистой оболочки является воротами для внедрения инфекции. В некоторых случаях причиной воспалительного процесса служит стоматит, а иногда острый тонзиллит.
В области верхушки (кончика) и тела языка среди продольных, поперечных и вертикальных мышечных пучков, переплетенных в трех взаимно перпендикулярных направлениях, нет значительных соединительнотканных прослоек. В промежутках между мышцами корня языка — правой и левой подбородочно-язычными, подъязычно-язычными и шилоязычными — располагается рыхлая клетчатка. В области корня языка имеются и другие щелевидные промежутки, расположенные симметрично несколько кнаружи от предыдущего. Изнутри они ограничены подбородочно-язычными мышцами, а снаружи — подъязычно-язычными. По этим межмышечным щелям среди рыхлой клетчатки справа и слева проходят язычные артерии, располагаются небольшие лимфатические узлы.
Анатомические особенности накладывают определенный отпечаток на развитие и течение воспалительных процессов в различных отделах языка.
При абсцессе верхушки (кончика) и тела языка возникают нарастающая припухлость и болезненность обычно в боковом, реже в среднем участке этих отделов. Глотание становится болезненным, иногда боли отдают в ухо. Подвижность языка ограничена. Речь затруднена. При наружном осмотре нельзя отметить каких-либо изменений мягких тканей лица. Ощупывание поднижнечелюстной и подподбородочной областей позволяет установить увеличение и болезненность расположенных здесь лимфатических узлов.
Открывание рта, как правило, свободное — подвижность нижней челюсти не ограничена. При осмотре полости рта обращает на себя внимание утолщение половины языка, что связано главным образом с воспалительным отеком и инфильрацией тканей.
Нередко воспалительный отек распространяется на область подъязычной складки, особенно при расположении гнойника на нижнебоковой поверхности языка, и значительные участки подъязычной области.
Ощупывая язык, можно обнаружить среди уплотненных тканей резко болезненный участок. Нередко здесь определяются, но не в начальных стадиях заболевания, очаг размягчения и флюктуации. В дальнейшем часто происходит самопроизвольный прорыв гнойника, после чего воспалительные явления постепенно стихают. Очень редко абсцесс, возникший в области бокового отдела тела языка, распространяется за среднюю линию на другую сторону его спинки. Этому в известной мере препятствует плотная волокнистая перегородка языка, разделяющая его по средней линии.
Общее состояние больных при абсцессах этой локализации обычно удовлетворительное или средней тяжести. Значительного повышения температуры, как правило, не наблюдается. После самопроизвольного прорыва гноя, а также после вскрытия гнойника оперативным путем обычно в ближайшие часы наступает отчетливое улучшение, стихают боли и уменьшается отечность. Температура тела вскоре снижается до нормы.
При сформировавшемся гнойнике наиболее удобен продольный разрез по спинке или краю языка через участок размягчения. Иногда скальпелем не доходят до гнойного очага, а после рассечения слизистой оболочки проникают в гнойник тупым путем.
В некоторых случаях, несмотря на правильно произведенный разрез, гной не выделяется, а в области воспалительного очага обнаруживаются омертвевшие ткани. Однако после вмешательства воспалительные явления заметно идут на убыль. В отдельных случаях из разреза на протяжении нескольких дней отторгаются некротизированные участки тканей.
Абсцесс и флегмона корня языка развиваются над челюстно-подъязычной мышцей: чаще в области средней линии тела, в расположенных здесь промежутках между парными мышцами языка. Кверху такие флегмоны распространяются до уровня тесно переплетающихся собственных мышц языка. Сравнительно реже глубокий абсцесс развивается в межмышечном промежутке, расположенном несколько сбоку от средней линии, в окружности проходящей здесь язычной артерии.
При абсцессе корня языка обычно обнаруживается нерезко выраженная припухлость в средних отделах подподбородочной области. Кожа на этом участке не изменена, хорошо собирается в складку. Во время ощупывания этой припухлости больной указывает на болезненность при надавливании в области средней линии. Флюктуация, как правило, не определяется или обнаруживается, но не вполне отчетливо, лишь в глубине. При пальпации выявляются равномерная отечность и плотность языка на всем его протяжении. Боли возникают при надавливании на спинку языка по средней линии.
Вследствие воспалительного отека, а также раздвигания гнойными массами окружающих мышц при абсцессе, а в большей степени при флегмоне корня языка резко увеличиваются размеры языка и сильно ограничивается его подвижность. Иногда язык не помещается за зубным рядом, он выдается вперед и в стороны, а также выбухает вверх. Это заставляет больных держать рот полуоткрытым.
Слизистая оболочка языка покрасневшая, нередко синюшная. Спинка его, а частично и боковые поверхности покрыты сухим сероватым налетом. Больные жалуются на нестерпимые боли, отдающие в ухо. Глотание обильной вязкой слюны резко затруднено, иногда невозможно. В некоторых случаях в связи с распространением отечности на надгортанник и черпаловидно-надгортанные складки появляется затруднение дыхания.
В одних случаях все явления развиваются очень быстро, в других они нарастают медленно. В последних случаях при оперативном вскрытии гнойника обнаруживается сливкообразный гной почти без запаха, резко отличающийся от довольно зловонного содержимого гнойников, развивающихся в тканях, окружающих ротовую полость. Это дает основание рассматривать такие медленно развивающиеся абсцессы как нагноившиеся лимфатические узлы между глубокими мышцами языка, т. е. как-острый гнойный лимфаденит. Не исключена также возможность нагноения дермоидной кисты, располагающейся у корня языка.
Оперативное вмешательство при гнойных воспалительных процессах корня языка откладывать не следует, ибо только в исключительных случаях гнойный очаг вскрывается самопроизвольно в полость рта. Обычно выжидание с целью выявления участка размягчения тканей и более отчетливой флюктуации приводит лишь к продолжению страданий больного, а нередко и к осложнениям, иногда тяжелым, в результате распространения флегмонозного процесса на прилежащие клетчаточные пространства.
Разрез длиной около 4 см делают в подподбородочной области по средней линии. Раздвинув ключками края раны, рассекают по шву челюстно-подъязычные мышцы. При этом нередко уже выделяется гной. Если гноя в этом участке нет, то тупым путем проникают кверху, раздвигая подбородочно-подъязычные мышцы, и обычно между ними, а также в промежутке между подбородочно-язычными мышцами или несколько латеральнее и кзади — между подбородочно-язычной и подъязычно-язычной мышцами обнаруживают гной. В глубину вскрытого гнойного очага вводят дренажи.
В косметическом отношении выгоднее, но несколько сложнее с точки зрения техники оперативного вмешательства вскрывать гнойный очаг в области корня языка дугообразным разрезом, проведенным кпереди от подъязычной кости, параллельно краю подбородочного отдела нижней челюсти. При этом после рассечения кожи, подкожной клетчатки и внутренних краев правой и левой поверхностных мышц шеи доходят до передних брюшков двубрюшных мышц, раздвигая эти мышцы, и в сагиттальном направлении, по шву, рассекают челюстно-подъязычную мышцу, а затем тупым путем проникают в межмышечные промежутки корня языка.
источник
Абсцесс языка – локальное гнойно-некротическое воспаление, характеризующееся формированием в толще языка гнойника, окруженного инфильтративной капсулой. Абсцесс языка проявляет себя недомоганием, повышением температуры тела, болезненным набуханием языка, затруднением разговора, приема пищи и даже дыхания. Патология диагностируется на основании выявленных в ходе осмотра признаков, пункции и данных микробиологического исследования содержимого гнойника. Лечение сформировавшегося абсцесса языка включает в себя его хирургическое вскрытие, полоскания полости рта антисептическими растворами, системную терапию антибактериальными и противовоспалительными препаратами, прием витаминов.
Абсцесс языка — локальный воспалительный очаг в тканях языка, представляющий собой полость с гнойным экссудатом, ограниченную пиогенной мембраной. Абсцесс языка относится к числу заболеваний, довольно часто встречающихся в хирургической стоматологии. В большинстве случаев возникновение абсцесса связано с проникновением патогенной микрофлоры через поврежденные ткани языка. Абсцесс является одним из самых опасных гнойно-воспалительных заболеваний полости рта, особенно в случае его локализации в области корня языка. При отсутствии адекватного и своевременного лечения абсцесс языка может повлечь за собой тяжелые осложнения: флегмонозный глоссит, флегмону шеи и развитие медиастинита, чреватого летальным исходом. Поэтому чрезвычайно важно при появлении первых симптомов абсцесса языка срочно обратиться к специалисту.
Непосредственной причиной развития абсцесса языка является бактериальная инфекция, этиологическими агентами обычно выступают стафилококки, стрептококки и анаэробная флора. Входными воротами для бактерий обычно служат раны, возникающие вследствие различных травм: повреждения слизистой оболочки языка рыбьими косточками, острыми краями зубов, некорректно изготовленными зубными протезами и т. д. Возможно развитие абсцесса языка вследствие перехода воспаления со стороны нижних передних зубов, например, при гнойном периодонтите. Абсцесс языка может являться осложнением глоссита, язвенного стоматита, иногда – острого тонзиллита. Кроме того, абсцесс может быть вызван проникновением инфекции через незаросшее слепое (морганиево) отверстие языка.
Анатомические особенности строения языка играют важную роль в течении воспалительных процессов в различных его отделах. Между продольными, поперечными и вертикальными мышечными пучками верхней части языка отсутствуют значительные прослойки соединительной ткани. Плотная волокнистая перегородка, которая разделяет группы мышц левой и правой половины языка, является в известной мере препятствием на пути распространения воспаления. Поэтому абсцесс, возникший с одной стороны языка, крайне редко переходит за среднюю линию, на другую сторону. В промежутках между глубоко пролегающими мышцами языка (подбородочно-язычными, шило-язычными и подъязычно-язычными) присутствуют довольно значительные объемы клетчатки и расположены лимфатические узлы. Локализованный в этой области абсцесс языка является очень опасным и чреват распространением гнойно-воспалительного процесса на близлежащие ткани шеи и средостения.
Абсцесс языка, как правило, развивается очень быстро. По локализации различают поверхностные и глубокие абсцессы. Поверхностный абсцесс располагается прямо под слизистой оболочкой, чаще всего на спинке языка. При глотании и движениях языка пациент испытывает резкую боль, которая иногда может отдавать в ухо. Визуально обнаруживается отечный участок гиперемированной слизистой, при пальпации ощущается болезненное уплотнение. Поверхностные абсцессы языка иногда самостоятельно вскрываются, после чего наступает облегчение состояния. Тем не менее, во избежание осложнений обязательно стоит показаться специалисту.
Глубокий абсцесс локализуется в толще тканей языка. Для этой формы патологии характерно общее ухудшение самочувствия: слабость, недомогание, нарушение сна и аппетита, головная боль, тахикардия, повышение температуры тела до 38–40°C, иногда с ознобом. Наблюдается увеличение подчелюстных и подподбородочных лимфатических узлов, обильное слюноотделение, отечность и болезненность языка. Его слизистая оболочка приобретает синюшный цвет, покрывается грязно-серым налетом; из ротовой полости чувствуется гнилостный запах.
Язык значительно увеличивается в объеме, иногда до такой степени, что не помещается во рту, особенно если гнойник локализуется в корне языка. Из-за этого речь становится невнятной, затрудняется дыхание, что вызывает у пациента возбуждение и чувство страха. Кроме того, больной сохраняет вынужденное сидячее положение тела. При пальпации выявляется наличие плотного болезненного инфильтрата; в случае неясной флюктуации для обнаружения гнойника используется пункция. Если наблюдаются рецидивирующие абсцессы в центре языка, то это является признаком незаращения слепого отверстия.
Абсцесс языка диагностируется стоматологом на основании анамнеза, выявленных клинических проявлений и необходимых лабораторных исследований. По результатам общего анализа крови определяются признаки воспалительного процесса — повышение СОЭ и лейкоцитоз. Для определения возбудителей производится микробиологический посев отделяемого гнойника. Рентгенологическое исследование информативно для дифференциальной диагностики абсцесса языка, уточнения одонтогенного источника инфекции и выявления осложнений. Абсцесс языка необходимо дифференцировать от схожих по симптоматике заболеваний, таких как флегмона дна полости рта (ангина Людвига), абсцедирующий лимфаденит подподбородочных лимфатических узлов и других патологий.
Лечение поверхностного абсцесса языка начинается с консервативных мероприятий: полосканий полости рта антисептическими растворами, например, хлоргексидином или нитрофуралом, приема антибактериальных препаратов. Эти меры во многих случаях позволяют избежать оперативного вмешательства, однако, если консервативная терапия не дает успеха, прибегают к операции.
Лечение глубокого абсцесса языка осуществляется исключительно хирургическим путем. Для предупреждения дальнейшего распространения инфекции стоматолог-хирург вскрывает гнойную полость продольным разрезом. В случае локализации гнойника у корня языка вскрытие может быть произведено со стороны кожного покрова под подбородком. При рассечении стенки абсцесса обычно наблюдается излитие гноя под большим давлением, и пациент практически сразу чувствует облегчение дыхания и глотания. После этого осуществляется промывание полости абсцесса раствором протеолитических ферментов с антибиотиками, а затем рану дренируют для обеспечения оттока гнойного экссудата. При нарастании симптома затрудненного дыхания осуществляют трахеотомию. Помимо хирургического лечения, назначается терапия антибиотиками, антигистаминными и противовоспалительными препаратами, прием поливитаминов и частые орошения полости рта антисептиками, в том числе растворами соды или марганцовокислого калия. Также проводятся полоскания теплыми отварами лекарственных растений – ромашки и шалфея. Кроме того, в комплексном лечении рекомендуется использование УВЧ-терапии.
Успех лечения гнойно-воспалительных заболеваний во многом зависит от времени обращения к специалисту и общего состояния здоровья пациента. Если лечебные мероприятия при абсцессе языка начаты своевременно, прогноз благоприятный – заболевание излечивается в течение 14 дней. При значительной запущенности патологии возможно развитие тяжелых осложнений, среди которых – флегмона, медиастинит и сепсис. В подобных случаях прогноз неблагоприятен, возможен даже летальный исход.
Для профилактики развития абсцесса языка рекомендуется тщательное соблюдение правил гигиены полости рта и избегание травм слизистой оболочки. Если диагностировано заболевание, которое может осложняться абсцессом, необходимо своевременно проводить его правильное лечение.
источник
В языке принято различать тело (corpus linguae) и корень (radix linguae). Тело языка, представленное мышечным массивом, разделено по средней линии фиброзной перегородкой (septum linguae). Кровоснабжение осуществляется из язычной артерии (a. lingualis), которая располагается продольно на нижней поверхности языка. Отходящие от нее ветви входят в толщу языка, образуя сеть с петлями, вытянутыми соответственно ходу мышечных пучков. В продольном направлении располагается одноименная вена, язычный (n. lingualis) и подъязычный нервы (n. hypoglossus). Корень языка обеспечивает его фиксацию к нижней челюсти и подъязычной кости (os hyoideum) за счет следующих мышц: подбородочно-язычной (m. genioglossus), подъязычной (m. hyoglossus).
Границы клетчаточного пространства корня языка: верхняя — слизистая оболочка так называемого челюстно-язычного желобка (на уровне больших коренных зубов); нижняя — подбородочно-язычная мышца (m. genioglossus); наружная — подъязычно-язычная мышца (m. hyoglossus); задняя — сообщается с подъязычным пространством. Учитывая топографо-анатомические особенности языка, принято различать абсцессы, флегмоны тела и корня языка.
Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
В области тела языка чаще встречаются отграниченные гнойно-воспалительные процессы-абсцессы (рис. 37, А).
Жалобы. Боль в области языка, усиливающаяся при разговоре, попытке приема пищи, глотании.
Объективно. При абсцессе наблюдается неравномерное (колбовидное) увеличение объема одной из половин языка, смещение его в «здоровую» сторону. Слизистая оболочка языка в области нижнебоковой поверхности отечна, синюшна; в области спинки языка — покрыта грязно-серым налетом. Изо рта — гнилостный запах. В толще тела языка пальпируется плотный инфильтрат с достаточно четкими контурами. Давление на него вызывает боль. При флегмоне тела языка отмечается равномерное увеличение в объеме одной или обеих половин языка. Язык может не помещаться в полости рта, из-за чего рот полуоткрыт, наблюдается слюнотечение. Пальпаторно определяется инфильтрация тканей языка без четких границ.
Клетчаточное пространство корня языка, подъязычной области.
1. Обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М. Вайсбрему) анестезией на фоне премедикации.
2. Разрез слизистой оболочки языка в продольном направлении (параллельно ходу основных сосудов и нервов) через вершину воспалительного инфильтрата на всем его протяжении (рис. 37,Б).
3. Вскрытие гнойного очага расслоением тканей языка вдоль хода основных сосудов и нервов с помощью кровоостанавливающего зажима, продвигаемого по направлению к центру воспалительного инфильтрата (рис. 37, В).
4. Введение в область гнойно-воспалительного очага ленточного дренажа из перча-точной резины или полиэтиленовой пленки (рис. 37, Г).
Инфицированные раны корня языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
Жалобы на боль в «горле», усиливающуюся при попытке говорить, глотать; на затруднение дыхания.
Объективно. Положение больного вынужденное — сидячее. Изо рта вытекает слюна, речь невнятная. Язык увеличен в размере, приподнят, почти неподвижен, не помещается в полости рта, из-за чего рот приоткрыт. Слизистая оболочка языка и дна полости рта отечна, синюшна, покрыта грязно-серым фибринозным налетом. Гнилостный запах изо рта. Давление на язык вызывает боль в «горле». При обследовании снаружи — припухлость тканей надподъязычной области. Кожа нормальной окраски. В глубине пальпируется инфильтрат, давление на который вызывает боль.
Подъязычная, подподбородочная, поднижнечелюстная области.
При локализации воспалительного очага в области корня языка (рис. 38, А, Б):
1. Обезболивание — наркоз (при наличии выраженной дыхательной недостаточности накладывается трахеостома, которая может быть использована для проведения эндотрахеального наркоза), местная инфильтрационная анестезия на фоне премедикации.
2. Вертикальный разрез кожи и подкожной клетчатки в подподбородочной области по средней линии между челюстью и подъязычной костью длиной 4-5 см (рис. 38, В, Г).
3. Отслойка краев раны от подкожной мышцы шеи (m. platysma) с покрывающей ее поверхностной фасцией шеи.
4. Крестообразное рассечение подкожной мышцы шеи с целью создания условий для лучшего зияния краев операционной раны (рис. 38, Д, Е). Гемостаз.
5. Рассечение собственной фасции шеи (fascia colli propria) и челюстно-подъязычной мышцы (m. mylohyoideus) по средней линии (рис. 38, Ж). Гемостаз.
6. Вскрытие гнойного очага в области корня языка путем разведения в стороны от средней линии подъязычно-язычных (mm. hyoglossus), подбородочно-язычных мышц (mm. genioglossus) и расслойки клетчатки по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима (рис. 38, З, И).
8. Введение через операционную рану в клетчаточное пространство корня языка ленточного или трубчатого дренажа (рис. 38, К). 9. Наложение асептической ватно-марлевой повязки. При использовании трубчатого дренажа — подключение его к вакуумной системе.
Границы подъязычной области. Верхняя — слизистая оболочка полости рта, нижняя — верхняя поверхность челюстно-подъязычной мышцы (m. mylohyoideus), боковая и передняя — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная мышца (m. genioglossus). По направлению кзади клетчатка подъязычного пространства непосредственно продолжается в клетчатку так называемого челюстно-язычного желобка и корня языка. В подъязычном пространстве располагается подъязычная слюнная железа (glandula sublingualis), язычный нерв (n. lingualis), 1-2 лимфатических узла, ветви язычной артерии, одноименной вены и вартонов проток (ductus submandibularls), в месте прохождения которого через челюстно-подъязычную мышцу подъязычное клетчаточное пространство сообщается с поднижнечелюстным клетчаточным пространством.
Очаги одонтогенной инфекции в области зубов нижней челюсти (чаще в области премоляров и моляров), инфекционно-воспалительные процессы и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение в результате распространения гнойно-воспалительного процесса из челюстно-язычного желобка, языка, поднижнечелюстной области.
Жалобы на боль под языком, усиливающуюся при разговоре, жевании, глотании; повышенное слюноотделение.
Объективно. Подъязычная складка (plica sublingualis) резко увеличена в объеме, приподнята; слизистая оболочка над ней гиперемирована, может быть покрыта фибринозным налетом. При пальпации со стороны полости рта определяется инфильтрат, занимающий пространство между языком и нижней челюстью. Давление на инфильтрат вызывает боль.
Поднижнечелюстное клетчаточное пространство, клетчаточные пространства челюстно-язычного желобка, корня языка, подъязычное пространство противоположной стороны.
При локализации воспалительного очага в подъязычной области (рис, 39, А, Б):
- обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М.Вейсбрему) анестезией на фоне премедикации.
- разрез слизистой оболочки дна полости рта в пределах воспалительного инфильтрата в промежутке между подъязычной складкой (plica submandibularis) и альвеолярным краем нижней челюсти параллельно и ближе к последнему (рис. 39, В, Г).
- вскрытие гнойно-воспалительного очага расслоением клетчатки вдоль верхней поверхности челюстно-подъязычной мышцы (m. mylohyo >
источник
Источником инфицирования окологлоточного клетчаточного пространства служат в основном тонзиллит, ранения стенки глотки инородными телами, редко вторичное инфицирование из крыловидно-челюстного пространства, околоушной, поднижнечелюстной областей. В свою очередь абсцесс, флегмона окологлоточного пространства могут служить источником инфицирования переднего средостения по клетчатке сосудисто-нервного пучка шеи, заднего средостения по боковой и задней стенке глотки, а также прилежащих подъязычной и поднижнечелюстной областей.
Больные при окологлоточном абсцессе отмечают боли в глотке, резко усиливающиеся при глотании не только твердой, но и жидкой пиши, слюны. Из-за боли возможно ограничение открывания рта. При осмотре отмечают умеренную припухлость в области заднего края и под углом нижней челюсти, где при пальпации определяют болезненный инфильтрат. В глотке определяют выбухание соответствующей половины, гиперемию и отечность слизистой оболочки. Инструментальная пальпация припухлости в области боковой стенки глотки болезненна.
Окологлоточный абсцесс становится следствием распространения процесса с соседних областей, как и инфицирование этих областей из окологлоточного пространства. Наружный поднижнечелюстной оперативный доступ позволяет осуществить адекватное дренирование не только окологлоточного пространства, но и смежных клетчаточных пространств, вовлеченных в гнойно-воспалительный процесс.
Вскрытие окологлоточных абсцессов производят разрезом по переднему краю грудино-ключично-сосцевидной мышцы кзади и на 1—1,5 см выше угла нижней челюсти. Отыскивают заднее брюшко двубрюшной мышцы и шилоподъязычную мышцу, которые оттягивают кзади, и расслаивают мягкие ткани; пальцем по направлению кпереди и кверху проникают в окологлоточное пространство, удаляют гной, полость дренируют.
Окологлоточный абсцесс развивается вторично, поэтому его вскрытию должно предшествовать устранение источника инфицирования — удаление зуба (чаще всего зуб мудрости), тонзиллэктомия при паратонзиллярных абсцессах, трепанация сосцевидного отростка при гнойном мастоидите, оперативное лечение гнойного среднего отита. Вскрытие парафарингеальных флегмон по Войно-Ясенецкому осуществляют через фасциальное ложе поднижнечелюстной железы и поднижнечелюстной фасциальный узел.
Дугообразный разрез кожи начинают сразу же за углом нижней челюсти и проводят кпереди по нижнему краю до места перегиба лицевой артерии через край челюсти. Рассекают кожу, подкожную клетчатку и наружный листок капсулы подчелюстной железы в ее задней части. Далее по заднему краю т. mylohyoideus проникают через дно рта в парафарингеальное пространство, продвигая палец кнутри, вскрывают окологлоточную флегмону, абсцесс. Гной удаляют, полость обследуют пальцем, определяют гнойные затеки.
Преимущества доступа Войно-Ясенецкого — безопасность и кратчайший путь к гнойнику. Кроме того, доступ позволяет дренировать клетчаточные пространства дна полости рта, ложе околоушной железы — места распространения гнойного процесса из окологлоточного пространства. При расслаивании рыхлой ткани подчелюстного фасциального узла тупым путем исключаются повреждение сосудов и инфицирование соседних клетчаточных пространств.
Окологлоточный тонзиллогенный абсцесс вскрывают ротовым доступом через ложе удаленной миндалины. Для этого расширяют инструментом прободное отверстие в глоточной фасции, мышце, сжимающей глотку, и удаляют гной.
Абсцесс можно вскрыть также разрезом слизистой оболочки рта по крыловидно-челюстной складке: рассекают слизистый и подслизистый слои тканей и тупым путем с помощью сомкнутого кровоостанавливающего зажима, расслаивая глоточный апоневроз, проникают в окологлоточное пространство. Расположение в области окологлоточного пространства внутренней сонной артерии, внутренней яремной вены, подъязычного, блуждающего нервов требует большой осторожности.
Чтобы избежать ошибок в диагностике паратонзиллярного абсцесса (например, артериовенозная аневризма), до начала лечения производят диагностическую пункцию. При получении гноя показана абсцессотонзиллэктомия, что позволяет ликвидировать очаг воспаления. Если не представляется возможным удалить миндалину, абсцесс вскрывают по игле. Осторожно делают прокол тканей скальпелем на глубину не более 1 см.
Клетчаточное пространство корня языка расположено между фиксирующими его мышцами (подъязычная и подбородочно-язычная). Сзади это пространство сообщается с подъязычным пространством. Сосуды (язычные артерия и вены) и нервы (язычный и подъязычный) проходят в продольном направлении по нижней поверхности языка.
Источником инфицирования языка служат раны, эрозии, воспаление язычной миндалины.
Абсцесс, флегмона тела языка проявляются болями в языке, которые усиливаются при приеме пищи, глотании, а при флегмоне и абсцессе корня языка боли усиливаются при разговоре и глотании, дыхание затруднено. При локализации процесса ближе к кончику языка он асимметричен, одна из его половин увеличена, язык смещен в здоровую сторону, ощущается гнилостный запах изо рта.
Слизистая оболочка языка над припухлостью отечна, синюшна. При пальпации определяют плотный болезненный инфильтрат. В неясных случаях пункция разрешает сомнения. При абсцессе тела языка он увеличен, может не помещаться во рту, рот полуоткрыт. Пальпацией определяют инфильтрат в теле языка.
Абсцесс, флегмона корня языка протекают тяжело. Больной занимает вынужденное сидячее положение, его лицо одутловатое, отмечается одышка. Рот приоткрыт, из него вытекает слюна, ощущается гнойный запах. Язык вздут, не помещается во рту. Слизистая оболочка языка, дна полости рта отечна, синюшна, пальпация языка болезненна. При надавливании на язык больной ощущает боли в горле. Обращает на себя внимание припухлость тканей в подподъязычной области. Кожа над ней не изменена, а при пальпации определяют болезненный инфильтрат. Кожа над инфильтратом подвижна, легко смещается.
Инфильтрат с выраженной болезненностью четко определяется при его ощупывании между указательным пальцем, введенным в полость рта, и большим пальцем, расположенным в подподбородочной области. Пальпируемый при этом инфильтрат не имеет четких границ, расположен выше подъязычной кости снаружи и книзу от корня языка в полости рта.
Абсцесс языка, расположенный ближе к его поверхности, выбухает, имеется размягчение или изъязвление спинки языка. Такой абсцесс вскрывают разрезом по тыльной или боковой поверхности. Предварительно пунктируют гнойник и разрез производят по игле. Вскрыв гнойник, удаляют гной.
Вскрыть и дренировать глубокий абсцесс или флегмону корня языка можно через срединный подподбородочный разрез. Операцию выполняют под общим обезболиванием, в тяжелых случаях при выраженной дыхательной недостаточности предварительно накладывают трахеостому, через которую выполняют интубационный наркоз.
Больного укладывают на спину с валиком под плечами и запрокинутой головой. Налаживают общее внутривенное обезболивание. Разрез кожи проводят по средней линии от подбородка до подъязычной кости.
источник
Предварительный диагноз: на основании данных жалоб, анамнеза, общего осмотра, данных по системам и status localis можно поставить следующий диагноз: абсцесс подглазничной области справа.
План обследования:1. Общий и биохимический анализы крови (в том числе кровь на антитела к ВИЧ, RW).
2. Общий анализ мочи.
3. ЭКГ.
4. Рентгенографическое исследование области 3 зуба .
Дополнительные методы исследования.
1. Общий анализ крови 5/11/2000
эритроциты — 4,41х1012/л эозинофилы — 2 %
лейкоциты — 10х10 9/л лимфоциты — 46%
HB — 13,8 г/л палочкоядерные — 0%
цветной показатель — 0,9 сегментоядерные — 44%
тромбоциты — 220х109/л моноциты — 8%,
СОЭ — 25 мм/ч
2. Анализ крови на сахар 5/11/2000
глюкоза — 4,5 ммоль/л
3. ЭКГ. 5/11/2000 Ритм синусовый, правильный. Нормальное положение электрической оси сердца. Повышенная нагрузка на левый желудочек. Дистрофические изменения в заднебоковых отделах.
Дифференциальный диагноз: С учётом клинической картины и локализации патологического процесса необходимо провести дифференциальную диагностику абсцесса подглазничной области с флегмоной подглазничной области и с рожистым воспалением.
Флегмоны, как и абсцессы, челюстно-лицевой области образуются при наличии воспаления клетчатки. В отличие от разлитого воспаления клетчатки с последующим расплавлением ее при флегмоне абсцесс характеризуется образованием ограниченного участка расплавления клетчатки. Нередко очень трудно провести дифференциальный диагноз флегмоны и абсцесса, в таких случаях помогает поставить точный диагноз только динамическое наблюдение. Как правило, течение флегмоны значительно тяжелее. При флегмоне будут сильнее проявляться признаки общей интоксикации организма: повышение температуры до фебрильных цифр, головные боли, сильная слабость, вялость, нарушение работоспособности, быстрая утомляемость, невозможность сконцентрировать внимание и т.д. При абсцессе этих симптомов может не быть или они выражены слабее (например, температура повышается обычно до субфебрильных цифр).
Трудность дифференциальной диагностики состоит еще и в том, что абсцесс может перейти в флегмону. Но для развития флегмоны необходимо значительное снижение р6езистентности организма, что позволяет возбудителю безнаказанно распространяться в тканях. При абсцессе в результате отграничения места внедрения возбудителя силами неспецифической резистентности этого не происходит. Поскольку флегмона имеет большее распространение, чем абсцесс, то при ее наличии будет ярко видна асимметрия лица. Из-за резкой болезненности и распространенности процесса при флегмоне возможно нарушение жевания, глотания, речи и даже дыхания.
Регионарные лимфатические узлы обязательно среагируют на воспаление при флегмоне, а при абсцессе этого может и не быть. Поскольку при абсцессе происходит локальное скопление гнойного экссудата, то при нем с большей степенью вероятности, чем при флегмоне, возможно ожидать появление симптома флюктуации. Наконец, при пальпации абсцесса можно найти точку наибольшей болезненности, а при флегмоне это сделать труднее или вообще невозможно. При лабораторном исследовании для флегмоны характерен более выраженный лейкоцитоз (12х109/л и более), значительное повышение СОЭ (до 30-40 мм/ч), анэозинофилия, сдвиг лейкоцитарной формулы влево. В анализах мочи при флегмоне в случаях ее обострения токсическим нефритом обнаруживаются белок, иногда цилиндры и эритроциты.
При рожистом воспалении на лице начало острое, даже можно сказать острейшее, обычно сразу наблюдаются сильные симптомы интоксикации: фебрильная температура тела, головная боль, озноб, недомогание, рвота, затемнение сознания. В анамнезе абсцесса лица часто можно установить связь с поражением зуба, чего не бывает при рожистом воспалении. Для рожи характерны ярко-красный цвет кожи, возвышающейся над здоровыми участками, границы поражения четко ограничены. Кожа может напоминать географическую карту или языки пламени.
В то же время при рожистом воспалении возможно развитие абсцессов, что приводит к отслойке кожи и подлежащих тканей. При роже краснота чаще появляется в области носа и сопровождается отеком, зудом и жжением, иногда небольшими болями. При абсцессе наблюдается резкая болезненность при пальпации пораженной области. Рожистое покраснение обычно симметрично, в виде крыльев бабочки. При надавливании краснота полностью не исчезает. При роже в процесс почти всегда вовлекаются лимфатические узлы. В лабораторной диагностике при рожистом воспалении может помочь определение антител к стрептококковому О-стрептолизину.
Обоснование клинического диагноза: на основании жалоб больной на периодическую пульсирующую боль в левой подглазничной области, нарушение сна;
— анамнеза заболевания — острое течение, связь с поражением зуба, прогрессирующее течение, эффект от проводимого лечения;
— локального статуса — локальный отёк в подглазничной области слева, кожа над ним гиперемирована, лосниться, плотная на ощупь, болезненная, не собирается в складку, язык сухой, спинка его обложена желтовато-белым налётом, регионарные лимфоузлы не пальпируются;
— данных дополнительных методов исследования — лейкоцитоз, повышение СОЭ
дифференциального диагноза ставлю клинический диагноз:
Основной: абсцесс подглазничной области справа;
Осложнения основного: нет;
Сопутствующий: нет.
Лечение данного больного в стационаре:
1. Операция хирургической обработки гнойного очага — вскрытие абсцесса с дренированием раны.
2. Режим палатный, стол № 15.
3. Benzylpenicillini-natrii 1.0 D.t.d. N 30 in flac. S. по 1,0 развести р-ром новокаина в/м 4 раза в день.
4. Sol. Gentamycini sulfatis 4 % — 1 ml D.t.d. N 30 in ampull. S. по 1 мл в/м 3 раза в день.
5. Tab. Dimedroli 0.05 N 30 S. по 1 таб. 2 раза в день.
6. Tab. Aspirini 0.5 N 30 S. по 1/2 таб. на ночь.
Лечение данного заболевания:
1. При наличии абсцесса в мягких тканях челюстно-лицевой области необходимо в экстренном порядке провести операцию хирургической обработки гнойного очага. При ее проведении необходимо учитывать следующее: адекватное обезболивание, рекомендуется при отсутствии противопоказаний ингаляционный или внутривенный наркоз, т.к. при проведении местной анестезии возможно случайное распространение инфекции инъекционной иглой; направление разреза должно по возможности проходить в естественных складках кожи и обязательно параллельно ходу ветвей лицевого нерва, т.е. радиально; создание общей полости абсцесса, т.е. разъединение всех внутренних перемычек; обязательное дренирование полости абсцесса с систематическими перевязками больной с промыванием раны растворами антисептиков. Наряду с этими мероприятиями проводится удаление причинного зуба (в нашем случае это уже было сделано).
2. Необходимо назначить больной, т.к. необходимо создание наблюдения за больной с целью предотвращения осложнений.
3. Стол № 15 по Певзнеру (общий стол) — обеспечение полноценного питания в условиях стационара.
4. Назначение антибиотика широкого спектра действия с целью подавления инфекции, а также недопущения ее распространения. Обязательное проведение подкожной аллергической пробы с целью предупреждения аллергических реакций. Рекомендуется назначать антибиотик с учетом чувствительности флоры. До получения результата антибиотик назначается эмпирически.
5. Для снижения болевых ощущений необходимо назначение обезболивающих средств.
6. Для повышения резистентности организма необходимо назначение общеукрепляющих средств и средств, повышающих иммунную защиту.
Назначения:
1. Режим палатный. Стол № 15
2. Sol. Klofarani 1.0
D.t.d. N 24
S. с пробой! в/м 4 раза в день по 1 мл
3. Sol. Dimedroli 1% 1.0 cum
Sol. Analgini 50% 2.0
D.t.d. N 6
S. в/м 2 раза в день
4. Extr. Aloes fluidi 1.0 N 15
S. подкожно 1 раз в день
Курация больного:
7/11/2000 Жалобы на боль в левой подглазничной области.
Status praesens: состояние удовлетворительное, положе-ние активное, сознание ясное, выражение лица спокойное. Аппетит не изменён. Температура тела в подмышечной впадине 36,90С. Лимфатические узлы не пальпируются. Над исследуемой поверхностью лёгких лёгочный перкуторный звук, дыхание везикулярное, хрипов нет. Число дыхательных движений — 14 в минуту. При аускультации сердца тоны сердца ясные, ритмичные, несколько ослабленные. Частота сердечных сокращений 72 в минуту, артериальное давление 120 на 80 мм ртутного столба. При по¬верхностной пальпации напряжения передней брюшной стенки не выявлено, живот мягкий, безболезненный. Симптомы Щеткина-Блюмберга, Воскресенского и Менделя отрицательные во всех отделах. Дефекация свободная. Симптом Пастернацкого отрицательный. Мочеиспускание безболезненное.
Status localis: отёк в подглазничной области слева несколько уменьшился в размерах. Кожа над ним гиперемирована, лосниться, плотная на ощупь, болезненная, не собирается в складку. Наблюдается положительная динамика, послеоперационная рана заживает вторично — появились грануляции. Язык бледно-розовый, сухой, спинка его обложена желтовато-белым налётом, сосочковый слой выражен. Регионарные лимфоузлы не пальпируются.
Врачебные назначения выполняются.
Эпикриз: поступила с жалобами на периодическую пульсирующую боль в левой подглазничной области, нарушение сна. Из анамнеза заболевания установлено, что заболевание началось 2 недели назад с боли 3 зуба , развивалось остро. После удаления 3 появился инфильтрат в левой подглазничной области. При обследовании был выставлен клинический диагноз: основной — абсцесс подглазничной области слева; осложнения — нет; сопутствующий — нет. Проводилось лечение: вскрытие абсцесса с дренированием гнойного очага, а также с последующей его санацией; симптоматическая терапия (назначение обезболивающих средств), антибиотикотерапия. В процессе лечения отмечено улучшение состояния больной, уменьшение болевого синдрома, склонность инфильтрата к отграничению. Лечение продолжается.
Прогноз в отношении заболевания благоприятный при добросовестном лечении и соблюдении режима больной; в отношении жизни прогноз благоприятный учитывая своевременность предпринятого лечения и благоприятную динамику на этом фоне; в отношении трудоспособности — временная утрата трудоспособности.
ЖАЛОБЫ. На момент осмотра жалобы на боль в горле слева при глотании. АНАМНЕЗ ЗАБОЛЕВАНИЯ. Считает себя больным с 31.10.98, когда на фоне общего благополучия (со слов больного) появилась боль в горле слева при глотании. Больной самостоятельно производил полоскание горла раствором фурациллина. На следующий день боль стала постоянной, резко усилилась при глотании, появилась температура 37 °С, озноб. 02.11.98 температура повысилась до 39 °С, появилась головная боль, тризм, речь стала гнусавой. Вызвал участкового врача, по скорой помощи был доставлен в больницу с жалобами на: левостороннюю боль в горле в покое, резко усиливающуюся при глотании, тризм, гнусавую речь, головную боль, озноб. Была выполнена операция вскрытия паратонзиллярного абсцесса. АНАМНЕЗ ЖИЗНИ. Родился в Ленинграде первым ребёнком в семье рабочих. Рос и развивался соответственно возрасту. По окончании средней школы служил в армии, с 1975 года работает водителем. Перенесённые заболевания: ОРВИ, ангины. Травмы, операции отрицает. Наследственность не отягощена. Аллергологический анамнез: аллергические реакции на лекарственные вещества и пищевые продукты отрицает. Вредные привычки: курит с 15 лет (1пачка в день), злоупотребление алкоголем и приём наркотических веществ отрицает. Эпидемиологический анамнез: гепатит, туберкулез, вен. заболевания, гемотрансфузии отрицает. За последние 6 месяцев за пределы лен. области не выезжал. Последнее посещение стоматолога не помнит. Последняя флюорография сделана в марте 1998 года. Стул регулярный (1 раз в день), оформленный, без патологических примесей. РЕЗУЛЬТАТЫ ОСМОТРА БОЛЬНОГО. Общее состояние удовлетворительное. Сознание ясное. Положение активное. Телосложение правильное, соответствует возрасту и полу. Нормостенической конституции. Кожные покровы розовые, чистые, эластичные, обычной влажности, тургор обычный. Отеков нет. Пальпируются подчелюстные и передние шейные лимфатические узлы. Они мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре. Щитовидная железа визуально не определяется. Пальпируется ее перешеек однородной мягкоэластической консистенции, безболезненный, легко смещаем при глотании, не спаян с кожей и окружающими тканями. Сердечно-сосудистая система. Грудная клетка в области сердца не изменена. При пальпации верхушечный толчок, сердечный толчок, систолическое и диастолическое дрожание в области сердца не определяется. При пальпации пульс определяется на обеих руках, ритмичный. Частота сердечных сокращений 70 в минуту. Не напряженный, удовлетворительного наполнения, величина и форма его не изменены. При перкуссии границы относительной сердечной тупости в пределах нормы. Во всех точках выслушивания тоны сердца ясные, чистые, соотношение между тонами сохранено. АД – 120/80 мм.рт.ст. Дыхательная система. ЧД — 21 в минуту. Грудная клетка имеет правильную форму, обе половины активно и равномерно участвуют в дыхании. При пальпации грудная клетка безболезненна, голосовое дрожание не изменено. При топографической перкуссии нижние границы легких в норме. При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук. При аускультации над легкими с обеих сторон определяется жёсткое дыхание. Побочные дыхательные шумы не выслушиваются. Пищеварительная система. Живот обычной формы, при поверхностной пальпации живот мягкий безболезненный. При пальпации печени край её за рёберную дугу не выступает, он мягкий, безболезненный. При перкуссии размеры печени по Курлову — 9x8x7 см. Селезенку пропальпировать не удалось. При перкуссии верхний полюс селезенки находится на уровне IX ребра, нижний полюс — на уровне XI ребра. Мочевыделительная система. При осмотре поясничной области деформаций не выявлено. Почки не пальпируются. Симптом поколачивания по поясничной области отрицательный с обеих сторон. Неврологический статус. Сознание ясное. Больной контактен. В пространстве и времени ориентирован. Зрачки симметричны, реакция на свет живая, аккамодация и конвергенция сохранены, нормальные. Тремор рук, девиация языка, менингеальные симтомы отсутствуют. ЭНДОСКОПИЧЕСКИЕ ИССЛЕДОВАНИЯ. Нос и околоносовые пазухи. Форма наружного носа правильная, деформаций костей и хрящей стенок визуально и пальпаторно не выявлено. Пальпация передней стенки лобных пазух у места выхода первой и второй ветвей тройничного нерва, место выхода n. infraorbitalis на передней стенки верхнечелюстных пазух безболезненны. При передней риноскопии вход в нос свободный носовая перегородка не смещена, расположена по средней линии, отвесна. Правая половина носа — слизистая розового цвета, влажная, не отечная, носовые ходы свободны, раковины не изменены. Дыхание свободное, отделяемого не обнаружено, обоняние не нарушено. Левая половина носа — слизистая розового цвета, влажная, не отечная, носовые ходы свободны, раковины не изменены. Дыхание свободное, отделяемого не обнаружено, обоняние не нарушено. Носоглотка. Задняя риноскопия: Свод носоглотки и хоаны свободные. Глоточные миндалины не изменены. Слизистая розовая, влажная. Сошник по средней линии.. Носовые раковины не гипертрофированы. Устья слуховых труб хорошо дифференцированны, свободны. Трубные миндалины и боковые валики не увеличены, слева гиперэмированы, отёчны. Полость рта. Слизистая полости рта розовая влажная, чистая. Устья выводных протоков слюнных желез отчетливо видны. Язык обложен белым налётом, сосочки выражены умеренно. Зубы не санированы. Зубная формула:
| 8 К 6 5 4 3 2 1 | 1 2 3 П 5 6 П 8 |
| 8 — П 5 4 3 2 1 | 1 2 3 4 — К К 8 |
К- кариес, П- пломба, «-«-отсутствие зуба. Ротоглотка. При фарингоскопии половина мягкого нёба вместе с верхним полюсом миндалины и верхней части дужек слева представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована; язычок смещён в противоположную сторону, нёбная миндалина слева оттеснена кзади. Регионарные лимфоузлы: подчелюстные и передние шейные лимфатические узлы мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре. Гортань и гортаноглотка. Конфигурация шеи не изменена. Непрямая ларингоскопия: слизистая розовая, влажная, чистая. Язычная миндалина не гипертрофирована. Валлекулы свободны. Грушевидные синусы свободны. Надгортанник подвижный. ход в гортань свободный. Гортань правильной формы, пассивно подвижна, слизитая розового цвета, влажная и чистая. Истинные голосовые связки серого цвета, не изменены, при фонации симметрично подвижны, смыкаются полностью. Подсвязочное пространство свободно. Дыхание не нарушено. Голос гнусавый. Наружная польпация гортани безболененна, хруста хрящей не определяется. Уши. Отоскопия. Правое ухо. Ушная раковина правильной формы. Пальпация ушной раковины, козелка, сосцевидного отростка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы, без явлений воспаления. Барабанная перепонка серого цвета с перламутровым оттенком. Короткий отросток и рукоятка молоточка, световой конус, передние и задние складки хорошо контурируются. Левое ухо. Ушная раковина правильной формы. Пальпация ушной раковины, козелка, сосцевидного отростка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы, без явлений воспаления. Барабанная перепонка серого цвета с перламутровым оттенком. Короткий отросток и рукоятка молоточка, световой конус, передние и задние складки хорошо контурируются. Слуховой паспорт.
| Правое ухо | тесты | Левое ухо |
| — | Шум в ухе | — |
| Шепотная речь (расстояние в м) | ||
| >6 | Разговорная речь (расстояние в м) | >6 |
| Камертон С128 (сек.) | ||
| N | Опыт Швабаха | N |
| N | Опыт Вебера | N |
| + | Опыт Ринне | + |
| + | Опыт Бинга | + |
Вывод: патологии звукопроведения и звуковосприятия не наблюдается. Стато-кинетический паспорт. Спонтанные вестибулярные расстройства.
| тесты | Результаты исследования |
| Головокружение | Нет |
| Спонтанный нистагм | Нет |
| Отклонение тела в позе Ромберга | Нет |
| Отклонение рук при указательной пробе Барани | Нет |
| Отклонение тела при ходьбе с открытыми глазами | Нет |
| Отклонение тела при ходьбе с закрытыми глазами | Нет |
| Нарушение фланговой походки | Вправо нет |
| Влево нет |
Вывод: вестибулярные функции не нарушены. ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ. Клинический анализ крови. Эритроциты- 4,9*10^12/л Гемоглобин- 139 г/л лейкоциты- 10,5* 10^9/л нейтрофилы: палочкоядерные- 13% сегментоядерные- 55% лимфоциты- 30% моноциты- 2% СОЭ-23 мм/ч Общий анализ мочи. Цвет жёлтый Прозрачность- прозрачная Уд. Вес -1013 Реакция кислая Лейкоциты- 1 в п/з Эритроциты, глюкоза, циллиндры, белок -отсутствуют. ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА. На основании жалоб на боль в горле слева при глотании. На основании анамнеза заболевания: заболел остро, появилась боль в горле слева при глотании. На следующий день боль стала постоянной, резко усилилась при глотании, появилась температура 37 °С, озноб, затем температура повысилась до 39 °С, появилась головная боль, тризм, речь стала гнусавой. На основании объективных данных осмотра ротовой полости и фарингоскопии: язык обложен белым налётом, зубы не санированы. При фарингоскопии половина мягкого нёба вместе с верхним полюсом миндалины и верхней части дужек слева представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована; язычок смещён в противоположную сторону, нёбная миндалина слева оттеснена кзади. Регионарные лимфоузлы: подчелюстные и передние шейные лимфатические узлы мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре. На основании лабораторных данных: лейкоцитоз со сдвигом формулы влево, повышенное СОЭ; Можно поставить клинический диагноз: Одонтогенный левосторонний передний паратонзиллярный абсцесс. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
| симптомы | Катаральная ангина | Лакунарная ангина | Фолликулярная ангина | Паратонзиллярный абсцесс |
| Температура тела ° С | 39-40 | |||
| Общее состояние | удовлетворительное | Средней тяжести | Средней тяжести | Средней тяжести |
| Лейкоцитоз | Не выражен | 15-20*10^9/л | 20-25*10^9/л | 15-20*10^9/л |
| Увеличение лимфатических узлов | Не выражено | выражено | выражено | Сильно выражено |
| Болезненность лимфатических узлов | умеренная | Сильно выраженная | Сильно выраженная | Сильно выраженная |
| Налёты на миндалинах | отсутствуют | выражены | отсутствуют | возможны |
| Запах изо рта, слюнотечение | отсутствуют | отсутствуют | отсутствуют | выражены |
| Флора | Стрептококк, стафилококк | Стрептококк, стафилококк | Стрептококк, стафилококк | Стрептококк |
| Тризм | отсутствует | отсутствует | отсутствует | Сильно выражен |
| Боль при глотании | умеренная | выраженная | выраженная | Сильно выраженная |
ЛЕЧЕНИЕ. Так как при созревании абсцесса не следует дожидаться его самостоятельного опорожнения, целесообразно провести операцию вскрытия паратонзиллярного абсцесса. Операция проводится под местным обезболиванием (смазывание глотки 2% р-ром дикаина). Необходимо добиться достаточного открывания рта больного. В случаях тризма проводят внутрикожную новокаиновую блокаду в области угла нижней челюсти на соответствующей стороне. Разрез делают в участке наибольшего выпячивания. При отсутствии такового — в месте, где обычно происходит самопроизвольное вскрытие: в участке перекрёста двух линий -горизонтальной, проходящей по нижнему краю мягкого нёба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего конца передней дужки больной стороны. Разрез скальпелем делают в саггитальном направлении на глубину 1,5 см и длиной 2 см. в полость абсцесса вводят глоточные щипцы, и несколько расширяют отверстие, одновременно разрывая возможные перемычки в полости абсцесса. Сразу после вскрытия наклонить голову больного вниз, чтобы выходящий под давлением гной не попал в дыхательные пути. В последующие 2-3 дня — полоскание горла антисептическими растворами. Во всех стадия показано антибактериальное лечение. Rp: Sol. Furacillini 0,02%-200ml
- D.S. Для полоскания горла 5 раз в день.
* * * Rp: Benzylpenicillinum- natrii 500000 ED
- t. d. N 20
- S. По 500000ED внутримышечно 6 раз в сутки в течении 7 дней.
ПРОФИЛАКТИКА. Профилактика возникновения паратонзоиллярного абсцесса складывается из комплекса мероприятий: санация полости рта, миндалин, глотки, носа и его придаточных пазух; повышение защитных свойств организма (общая стимулирующая терапия- алоэ, витамины, адаптогены).
Есть заболевания, о которых врачи говорят, что их легко прибрести, но сложно вылечить. Таких заболеваний немало, но среди них почетное место занимает хронический тонзиллит. Мало кто догадывается, что часто повторяющаяся ангина, если ее не лечить, может давать множество осложнений на организм. В том числе становиться причиной тонзиллярного (паратонзиллярного) абсцесса, вылечить который без скальпеля хирурга практически невозможно. У человека в глотке есть миндалины, представляющие собой лимфоидные образования. По сути, они являются «заставами» на пути различных бактерий и вирусов, мешая им проникнуть в организм. Когда увеличивается нагрузка на миндалины, это приводит к скоплению в них большого количества погибших клеток иммунной системы. Через некоторое время на миндалинах образуются гнойные налеты, и ставиться диагноз острый тонзиллит (ангина). В некоторых случаях заболевание может приводить к осложнениям, когда воспаление переходит на паратонзиллярную клетчатку, и расслаивает слизистую оболочку. В результате этого в тканях образуется гнойный карман, или проще говоря, гнойник, и тогда заболевание трактуется как паратонзиллярный абсцесс. Помимо основного фактора возникновения абсцесса – гнойной ангины, причиной его развития могут быть:
- фарингит, вызванный стрептококками;
- травма небной миндалины.
Банальный пример – застрявшая рыбья кость или другое инородное тело. Если не удалось его удалить, или же удалось, но в ранку попала инфекция , то воспаление переходит с небной миндалины на клетчатку. Самыми ранними симптомами заболевания являются:
- боль при глотании;
- боли в горле с одной стороны.
По мере развития абсцесса болевые ощущения становятся постоянными, а также возникают:
- лихорадка;
- головная боль;
- недомогание;
- нарушения фонации.
К общим признакам относятся:
- боль в ухе;
- увеличение лимфоузлов;
- неприятный запах изо рта.
При осмотре горла нередко можно заметить, что небный язычок смещен в сторону здоровой стороны. Заболеванию подвержены, прежде всего, дети и люди со слабой иммунной системой. Свою роль в развитии абсцесса могут сыграть:
- генетическая предрасположенность к тонзиллиту;
- частые аденоидиты в детском возрасте.
В группе риска находятся люди, у которых имеется:
- искривленная носовая перегородка и наличие инфекционных очагов в пазухах носа;
- кариес зубов и заболевания десен;
- сахарный диабет.
К факторам риска также относятся табакокурение, неправильное питание и особенности климата в регионе проживания. Что такое абсцесс в горле и чем он опасен:
Тонзиллярный абсцесс дифференцируют от тонзиллита путем:- фарингоскопии – визуального осмотра горла;
- ларингоскопии – осмотра гортани при локализации абсцесса сзади или снизу миндалины;
в некоторых сложных случаях проводится КТ или УЗИ шеи при тризме (невозможности открыть рот). На ранних стадиях абсцесса лечение может проводиться консервативными методами при помощи антибиотиков. Пациент при этом не нуждается в госпитализации, но необходим постоянный осмотр врача. Поскольку инфекция часто имеет устойчивость к пенициллину, то назначаются:
- Клиндамицин;
- Цефалоспорин;
- Амоксиклав;
- витаминные комплексы;
- иммуностимуляторы.
Применяют также полоскания горла растворами антисептиков. В некоторых случаях для облегчения симптомов используются внутривенно глюкокортикостероиды. Если же воспалительный процесс не удалось остановить и абсцесс продолжает нарастать, то в этом случае показано только хирургическое лечение. Народные средства при абсцессе применяются только как вспомогательные меры для снятия воспаления. Для ингаляций и полосканий горла используют:
Как лечить абсцесс народными средствами, смотрите в нашем видео:
Как и при всех сложных абсцессах, лечение заключается в разрезе гнойника при помощи хирургического скальпеля для того, чтобы выпустить содержимое наружу. Тем самым сразу облегчается боль, возникшая из-за растяжения пораженных тканей. После этого ротовую полость обрабатывают антисептиком. Внимание! При часто повторяющихся паратонзиллитах в хронической стадии врач может принять решение об удалении миндалин .Как правило, вскрытие абсцесса проводится без применения общего наркоза. Он может использоваться лишь по личной просьбе больного, у детей и беспокойных пациентов. После вскрытия назначается медикаментозная терапия, и даются общие рекомендации. На фото горло до и после оперативного лечения абсцесса 
- Развитием заглоточного абсцесса;
- Расширением гнойника в ткани шеи, что может привести к сдавливанию дыхательных путей (ангине Людвига).
- Некрозом тканей.
- Развитием сепсиса.
- В редких случаях – медиастинитом.
Факт! Первый президент и государственный деятель США Джордж Вашингтон скончался от осложнений паратонзиллярного абсцесса, не получив адекватного лечения.
Видеооперация по вскрытию абсцесса:
На момент осмотра жалобы на боль в горле слева при глотании.
АНАМНЕЗ ЗАБОЛЕВАНИЯ.
Считает себя больным с 31.10.98, когда на фоне общего благополучия (со слов больного) появилась боль в горле слева при глотании. Больной самостоятельно производил полоскание горла раствором фурациллина. На следующий день боль стала постоянной, резко усилилась при глотании, появилась температура 37 °С, озноб. 02.11.98 температура повысилась до 39 °С, появилась головная боль, тризм, речь стала гнусавой. Вызвал участкового врача, по скорой помощи был доставлен в больницу с жалобами на: левостороннюю боль в горле в покое, резко усиливающуюся при глотании, тризм, гнусавую речь, головную боль, озноб. Была выполнена операция вскрытия паратонзиллярного абсцесса.
АНАМНЕЗ ЖИЗНИ.
Родился в Ленинграде первым ребёнком в семье рабочих. Рос и развивался соответственно возрасту. По окончании средней школы служил в армии, с 1975 года работает водителем.
Перенесённые заболевания: ОРВИ, ангины. Травмы, операции отрицает. Наследственность не отягощена.
Аллергологический анамнез: аллергические реакции на лекарственные вещества и пищевые продукты отрицает. Вредные привычки: курит с 15 лет (1пачка в день), злоупотребление алкоголем и приём наркотических веществ отрицает.
Эпидемиологический анамнез: гепатит, туберкулез, вен. заболевания, гемотрансфузии отрицает. За последние 6 месяцев за пределы лен. области не выезжал. Последнее посещение стоматолога не помнит. Последняя флюорография сделана в марте 1998 года.
Стул регулярный (1 раз в день), оформленный, без патологических примесей.
РЕЗУЛЬТАТЫ ОСМОТРА БОЛЬНОГО.
Общее состояние удовлетворительное. Сознание ясное. Положение активное. Телосложение правильное, соответствует возрасту и полу. Нормостенической конституции.
Кожные покровы розовые, чистые, эластичные, обычной влажности, тургор обычный. Отеков нет.
Пальпируются подчелюстные и передние шейные лимфатические узлы. Они мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре.
Щитовидная железа визуально не определяется. Пальпируется ее перешеек однородной мягкоэластической консистенции, безболезненный, легко смещаем при глотании, не спаян с кожей и окружающими тканями.
Сердечно-сосудистая система.
Грудная клетка в области сердца не изменена. При пальпации верхушечный толчок, сердечный толчок, систолическое и диастолическое дрожание в области сердца не определяется.
При пальпации пульс определяется на обеих руках, ритмичный. Частота сердечных сокращений 70 в минуту. Не напряженный, удовлетворительного наполнения, величина и форма его не изменены.
При перкуссии границы относительной сердечной тупости в пределах нормы.
Во всех точках выслушивания тоны сердца ясные, чистые, соотношение между тонами сохранено.
АД – 120/80 мм.рт.ст.
Дыхательная система.
ЧД — 21 в минуту.
Грудная клетка имеет правильную форму, обе половины активно и равномерно участвуют в дыхании.
При пальпации грудная клетка безболезненна, голосовое дрожание не изменено.
При топографической перкуссии нижние границы легких в норме.
При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук.
При аускультации над легкими с обеих сторон определяется жёсткое дыхание. Побочные дыхательные шумы не выслушиваются.
Пищеварительная система.
Живот обычной формы, при поверхностной пальпации живот мягкий безболезненный.
При пальпации печени край её за рёберную дугу не выступает, он мягкий, безболезненный.
При перкуссии размеры печени по Курлову — 9x8x7 см. Селезенку пропальпировать не удалось.
При перкуссии верхний полюс селезенки находится на уровне IX ребра, нижний полюс — на уровне XI ребра.
Мочевыделительная система.
При осмотре поясничной области деформаций не выявлено. Почки не пальпируются. Симптом поколачивания по поясничной области отрицательный с обеих сторон.
Неврологический статус.
Сознание ясное. Больной контактен. В пространстве и времени ориентирован. Зрачки симметричны, реакция на свет живая, аккамодация и конвергенция сохранены, нормальные.
Тремор рук, девиация языка, менингеальные симтомы отсутствуют.
ЭНДОСКОПИЧЕСКИЕ ИССЛЕДОВАНИЯ.
Нос и околоносовые пазухи.
Форма наружного носа правильная, деформаций костей и хрящей стенок визуально и пальпаторно не выявлено. Пальпация передней стенки лобных пазух у места выхода первой и второй ветвей тройничного нерва, место выхода n. infraorbitalis на передней стенки верхнечелюстных пазух безболезненны.
При передней риноскопии вход в нос свободный носовая перегородка не смещена, расположена по средней линии, отвесна.
Правая половина носа — слизистая розового цвета, влажная, не отечная, носовые ходы свободны, раковины не изменены. Дыхание свободное, отделяемого не обнаружено, обоняние не нарушено. Левая половина носа — слизистая розового цвета, влажная, не отечная, носовые ходы свободны, раковины не изменены. Дыхание свободное, отделяемого не обнаружено, обоняние не нарушено.
Задняя риноскопия: Свод носоглотки и хоаны свободные. Глоточные миндалины не изменены. Слизистая розовая, влажная. Сошник по средней линии.. Носовые раковины не гипертрофированы. Устья слуховых труб хорошо дифференцированны, свободны. Трубные миндалины и боковые валики не увеличены, слева гиперэмированы, отёчны.
Полость рта.
Слизистая полости рта розовая влажная, чистая. Устья выводных протоков слюнных желез отчетливо видны. Язык обложен белым налётом, сосочки выражены умеренно. Зубы не санированы. Зубная формула:
| 8 К 6 5 4 3 2 1 | 1 2 3 П 5 6 П 8 |
| 8 — П 5 4 3 2 1 | 1 2 3 4 — К К 8 |
К- кариес, П- пломба, «-«-отсутствие зуба.
При фарингоскопии половина мягкого нёба вместе с верхним полюсом миндалины и верхней части дужек слева представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована; язычок смещён в противоположную сторону, нёбная миндалина слева оттеснена кзади. Регионарные лимфоузлы: подчелюстные и передние шейные лимфатические узлы мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре.
Гортань и гортаноглотка.
Конфигурация шеи не изменена. Непрямая ларингоскопия: слизистая розовая, влажная, чистая. Язычная миндалина не гипертрофирована. Валлекулы свободны. Грушевидные синусы свободны. Надгортанник подвижный. ход в гортань свободный. Гортань правильной формы, пассивно подвижна, слизитая розового цвета, влажная и чистая. Истинные голосовые связки серого цвета, не изменены, при фонации симметрично подвижны, смыкаются полностью. Подсвязочное пространство свободно. Дыхание не нарушено. Голос гнусавый. Наружная польпация гортани безболененна, хруста хрящей не определяется.
Уши. Отоскопия.
Ушная раковина правильной формы. Пальпация ушной раковины, козелка, сосцевидного отростка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы, без явлений воспаления. Барабанная перепонка серого цвета с перламутровым оттенком. Короткий отросток и рукоятка молоточка, световой конус, передние и задние складки хорошо контурируются.
Ушная раковина правильной формы. Пальпация ушной раковины, козелка, сосцевидного отростка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы, без явлений воспаления. Барабанная перепонка серого цвета с перламутровым оттенком. Короткий отросток и рукоятка молоточка, световой конус, передние и задние складки хорошо контурируются.
Слуховой паспорт.
| Правое ухо | тесты | Левое ухо |
| — | Шум в ухе | — |
| Шепотная речь (расстояние в м) | ||
| >6 | Разговорная речь (расстояние в м) | >6 |
| Камертон С128 (сек.) | ||
| N | Опыт Швабаха | N |
| N | Опыт Вебера | N |
| + | Опыт Ринне | + |
| + | Опыт Бинга | + |
Вывод: патологии звукопроведения и звуковосприятия не наблюдается.
Стато-кинетический паспорт. Спонтанные вестибулярные расстройства.
| тесты | Результаты исследования |
| Головокружение | Нет |
| Спонтанный нистагм | Нет |
| Отклонение тела в позе Ромберга | Нет |
| Отклонение рук при указательной пробе Барани | Нет |
| Отклонение тела при ходьбе с открытыми глазами | Нет |
| Отклонение тела при ходьбе с закрытыми глазами | Нет |
| Нарушение фланговой походки | Вправо нет |
| Влево нет |
Вывод: вестибулярные функции не нарушены.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ.
Клинический анализ крови.
Эритроциты- 4,9*10^12/л
Гемоглобин- 139 г/л
лейкоциты- 10,5* 10^9/л
палочкоядерные- 13%
сегментоядерные- 55%
лимфоциты- 30%
Общий анализ мочи.
Цвет жёлтый
Прозрачность- прозрачная
Уд. Вес -1013
Реакция кислая
Лейкоциты- 1 в п/з
Эритроциты, глюкоза, циллиндры, белок -отсутствуют.
ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА.
На основании жалоб на боль в горле слева при глотании.
На основании анамнеза заболевания: заболел остро, появилась боль в горле слева при глотании. На следующий день боль стала постоянной, резко усилилась при глотании, появилась температура 37 °С, озноб, затем температура повысилась до 39 °С, появилась головная боль, тризм, речь стала гнусавой.
На основании объективных данных осмотра ротовой полости и фарингоскопии: язык обложен белым налётом, зубы не санированы. При фарингоскопии половина мягкого нёба вместе с верхним полюсом миндалины и верхней части дужек слева представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована; язычок смещён в противоположную сторону, нёбная миндалина слева оттеснена кзади. Регионарные лимфоузлы: подчелюстные и передние шейные лимфатические узлы мягкоэластической консистенции, болезненные, подвижные, не спаянные с кожей, размером около 1 см в диаметре.
На основании лабораторных данных: лейкоцитоз со сдвигом формулы влево, повышенное СОЭ;
Можно поставить клинический диагноз:
Одонтогенный левосторонний передний паратонзиллярный абсцесс.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
| симптомы | Катаральная ангина | Лакунарная ангина | Фолликулярная ангина | Паратонзиллярный абсцесс |
| Температура тела ° С | 39-40 | |||
| Общее состояние | удовлетворительное | Средней тяжести | Средней тяжести | Средней тяжести |
| Лейкоцитоз | Не выражен | 15-20*10^9/л | 20-25*10^9/л | 15-20*10^9/л |
| Увеличение лимфатических узлов | Не выражено | выражено | выражено | Сильно выражено |
| Болезненность лимфатических узлов | умеренная | Сильно выраженная | Сильно выраженная | Сильно выраженная |
| Налёты на миндалинах | отсутствуют | выражены | отсутствуют | возможны |
| Запах изо рта, слюнотечение | отсутствуют | отсутствуют | отсутствуют | выражены |
| Флора | Стрептококк, стафилококк | Стрептококк, стафилококк | Стрептококк, стафилококк | Стрептококк |
| Тризм | отсутствует | отсутствует | отсутствует | Сильно выражен |
| Боль при глотании | умеренная | выраженная | выраженная | Сильно выраженная |
Так как при созревании абсцесса не следует дожидаться его самостоятельного опорожнения, целесообразно провести операцию вскрытия паратонзиллярного абсцесса.
Операция проводится под местным обезболиванием (смазывание глотки 2% р-ром дикаина). Необходимо добиться достаточного открывания рта больного. В случаях тризма проводят внутрикожную новокаиновую блокаду в области угла нижней челюсти на соответствующей стороне. Разрез делают в участке наибольшего выпячивания. При отсутствии такового — в месте, где обычно происходит самопроизвольное вскрытие: в участке перекрёста двух линий -горизонтальной, проходящей по нижнему краю мягкого нёба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего конца передней дужки больной стороны. Разрез скальпелем делают в саггитальном направлении на глубину 1,5 см и длиной 2 см. в полость абсцесса вводят глоточные щипцы, и несколько расширяют отверстие, одновременно разрывая возможные перемычки в полости абсцесса. Сразу после вскрытия наклонить голову больного вниз, чтобы выходящий под давлением гной не попал в дыхательные пути.
В последующие 2-3 дня — полоскание горла антисептическими растворами.
Во всех стадия показано антибактериальное лечение.
Rp: Sol. Furacillini 0,02%-200ml
- D.S. Для полоскания горла 5 раз в день.
Rp: Benzylpenicillinum- natrii 500000 ED
- t. d. N 20
- S. По 500000ED внутримышечно 6 раз в сутки в течении 7 дней.
ПРОФИЛАКТИКА.
Профилактика возникновения паратонзоиллярного абсцесса складывается из комплекса мероприятий:
санация полости рта, миндалин, глотки, носа и его придаточных пазух; повышение защитных свойств организма (общая стимулирующая терапия- алоэ, витамины, адаптогены).
Абсцесс языка представляет собой воспаление, формирующееся в толще языка с образованием гнойника. Это довольно серьезная патология, сопровождающаяся повышенной температурой тела, общим недомоганием, затруднением приема пищи и разговора. Что опасно данное заболевание? Что является его причиной? Как правильно лечить?
Чтобы получить ответы на эти и другие, связанные с данной патологией вопросы, нужно ознакомиться с клинической картиной заболевания, его симптомами и признаками.

В крайне тяжелых ситуациях помимо высокой температуры и невозможности приема пищи, констатируется затруднение дыхания.
Именно поэтому при первых признаках заболевания следует немедленно обратиться к доктору, во избежание необратимых последствий.
Заболевание обычно начинается довольно быстро. Общие симптомы идентичны признакам любой гнойной инфекции. Сюда относят общее недомогание, боль, слабость, гипертермию, снижение аппетита. Местно также
представлен признаками воспаления: краснота, отечность, припухлость, нарушение функций органа.
Абсцесс может располагаться как в теле, так и в корне языка. Тяжесть заболевания также зависит от глубины, на которой находится гнойник. Различают поверхностный и глубокие абсцессы. Поверхностный располагается непосредственно под слизистой. При осмотре четко виден отечный, гиперемированный участок слизистой.
С помощью пальпации выявляется уплотненность и болезненность воспаленного участка. Довольно часто поверхностные абсцессы вскрываются самостоятельно, в результате пациент чувствует значительное облегчение.
При глубоком абсцессе характерно значительное ухудшение самочувствия больного. Во время осмотра диагностируют отек и увеличение размеров всего языка, из-за этого пациенту тяжело говорить, принимать пищу становится невозможным. Болевой синдром сопровождается высокой температурой, которая может достичь отметок более 40 градусов. Отмечается затрудненность дыхания.
Что такое абсцесс, смотрите в нашем видео:
Главной причиной развития абсцесса является бактериальная инфекция. Патологическое состояние образуется из-за пагубного воздействия стафилококков и стрептококков. Местом возникновения абсцесса чаще всего становятся раны, появившиеся в результате травм и других повреждений слизистой. Это может быть прокол рыбной костью, острым краем зубов или неверно изготовленными протезами.
Абсцесс языка может являться последствием других заболеваний полости рта: гнойного периодонтита, стоматита, глоссита. Острый тонзиллит также может стать причиной данного патологического состояния.
Заболевание развивается достаточно быстро. Поверхностные и глубокие абсцессы одинаково несут угрозу здоровью человека. Неглубокое воспаление сопровождается острой болью при глотании или жевании, которая может иррадировать в ухо. Именно поэтому абсцесс языка часто путают с отитом. Помимо боли проявляются следующие симптомы:
- общая усталость;
- апатия;
- потеря аппетита;
- слюнотечение;
- высокая температура;
- тахикардия;
- затруднение дыхания.
Насторожить пациента должны изменения в цвете слизистой языка. Гнойник и прилегающие ткани синеют, покрываются белесым налетом. Появляется неприятный запах. Чем раньше начато лечение, тем проще бороться с возникшей проблемой. Без адекватной терапии размеры языка могут значительно увеличиться, что приведет к затруднению дыхания, а впоследствии к удушью.
Признаки и причины абсцесса языка:
Диагностика заболевания заключается в осмотре и выяснении обстоятельств, при которых была получена травма языка. Доктор назначит общий анализ крови. При абсцессе будут значительно повышены лейкоциты и СОЭ. Для выявления возбудителя проводят бактериальный посев.
Также показано рентгенологическое исследование. Задача врача дифференцировать абсцесс от похожих патологий и назначить адекватное лечение. Похожие симптомы могут появляться при ангине Людвига, лимфадените, абсцессе лимфоузлов.
На фото боковой абсцесс на языке
Методика лечения поверхностного и глубокого абсцесса значительно отличается. При поверхностном воспалении зачастую можно обойтись медикаментозной терапией, включающей полоскание антисептиками и приемом антибактериальных средств. Глубокий абсцесс подлежит хирургическому вмешательству, поскольку самостоятельное его вскрытие и заживление невозможно.
При медикаментозном лечении основными задачами является снятие боли, воспаление и отека. Болевой синдром купируется такими препаратами, как новокаин или лидокаин. Отек и воспаление снимаются проведения курса полосканий антисептическими растворами в комплексе с приемом антибиотиков.
назначают в соответствии с выявленной чувствительностью микроорганизмов к препаратам. Если медикаментозное лечение не дает необходимых результатов, обязательно потребуется операция.
Народные методы лечения тоже могут ускорить процесс заживления ранок на языке. Небольшие гнойнички можно промывать солевым раствором. 2 чайные ложки соли разводят в стакане кипяченой воды и полощут ротовую полость этим средством 2-3 раза в день.
Также народная медицина советует проводить полоскания отваром цветков календулы. Достаточно одной столовой ложки сырья на стакан кипятка. Полоскания проводят каждые 2 часа. В качестве лечебной травки могут выступить цветы ромашки или липы. Также заживлению ран способствуют сок моркови, кора аира и липы.
Глубокий абсцесс или абсцесс корня языка практически всегда требует хирургического вмешательства. Гнойник вскрывают, выполняя рассечение вдоль языка.
Если патология локализирована глубоко под корнем, вскрытие проводят снаружи (под подбородком).
После такой процедуры гной изливается, пациент чувствует себя значительно легче. Образовавшуюся полость промывают антисептическими и антибактериальными растворами и устанавливают дренаж для отделения вновь образующегося гноя.
После вмешательства также назначается медикаментозное лечение. Оно включает прием антибиотиков, регулярное полоскание или опрыскивание слизистой антисептиками. После начала заживления может быть назначено УВЧ на больную область.
Любой абсцесс представляет огромную опасность для человеческого организма. Несвоевременное обращение к доктору может привести к осложнениям. В результате может развиться:
- флегмона шеи;
- глоссит флегмозный;
- медиастинит.
При отсутствии полноценного лечения абсцесс может привести даже к летальному исходу. Бактериальная инфекция очень быстро распространяется по организму, в результате может возникнуть заражение крови и
При своевременно назначенном лечении прогноз заболевания положительный. Однако появления данных патологий можно избежать, выполняя несложные профилактические процедуры. Необходимо:
- соблюдать гигиену полости рта;
- своевременно лечить проблемы зубов и десен;
- при появлении небольших ранок или язвочек полоскать рот антисептиком, контролировать их заживление;
- укреплять иммунитет;
- обращаться к врачу при появлении несвойственного цвета слизистой.
При появлении боли, ранок, любых изменений слизистой необходимо незамедлительно обратиться к врачу. Доктор установит причину проблемы, назначит необходимое обследование и соответствующие препараты.
источник