Парапроктит или параректальный абсцесс – это воспаление тканей, расположенных вокруг прямой кишки. Среди проктологических заболеваний параректальный абсцесс занимает одно из ведущих мест по частоте встречаемости.
По разным данным среди пациентов, обратившихся к проктологу, от 20 до 40% имеют парапроктит. При позднем обращении к врачу или неправильной тактике лечения данного заболевания развиваются осложнения, а острый процесс переходит в хронический, что ухудшает прогноз.
Для того, чтобы лучше понимать патогенез заболевания, необходимо немного знать об анатомических особенностях данной области.
Прямая кишка – это конечный отдел толстой кишки. Ее длина составляет около 15 см. Анатомически она делится на ампулу и анальный канал, который завершается анальным отверстием. Гистологически прямая кишка представлена слизистой оболочкой, подслизистым слоем и мышечным слоем.
В дистальном отделе кишки слизистая оболочка образует столбики Морганьи, внешне они похожи на вертикальные складки. Между этими складками образуются углубления, которые слепо заканчиваются небольшим карманом, который называется крипта. В этих криптах иногда могут задерживаться частички каловых масс или мелкие инородные тела, что приводит к гнойному парапроктиту.
Прямая кишка окружена большим количеством клетчатки. Выделяют несколько клетчаточных пространств в этой области.
- Седалищно-прямокишечное пространство – между прямой кишкой и седалищной костью.
- Тазово-прямокишечное пространство – на границе с брюшной полостью, над мышцами тазового дна.
- Позадипрямокишечное пространство – сзади от прямой кишки.
- Подслизистое пространство – в стенке прямой кишки, в подслизистом слое.
Так как это воспалительное заболевание, то причиной парапроктита становится инфицирование параректальных тканей, чаще всего патогенная флора смешанная, но основную роль играет Е. Coli.
Вероятные пути попадания инфекции в параректальную клетчатку и пути распространения:
- Через поврежденную слизистую оболочку прямой кишки легко проникает патогенная флора и распространяется с током крови и лимфы по клетчатке, вызывая воспаление. Эти повреждения могут быть в результате анальных половых контактов, частых запоров, хронических заболеваниях толстого кишечника, протекающих с формированием язв и эрозий (болезнь Крона).
- При воспалительных процессах органов малого таза гематогенным или лимфогенным путем возможно распространение инфекции на прямую кишку и ткани, располоденные вокруг нее.
- Через крипты слизистой оболочки прямой кишки – такой путь возможен даже без сопутствующего повреждения слизистой. При воспалении крипты формируется отверстие свища, оно является внутренним. Далее инфекция распространяется в подслизистый и мышечный слой кишки, а затем и по рыхлой параректальной клетчатке.
В связи с тем, что клетчатка по своей структуре очень рыхлая, воспаление и гной распространяются очень легко, формируя множество затеков и карманов. Поэтому внешне на коже очаг гиперемии может быть небольшим, но оперативное вмешательство может оказаться достаточно обширным, вследствие необходимости дренирования всех затеков и карманов. В результате распространения инфекции может сформироваться внешнее отверстие свища, оно может быть на коже в области промежности, в редких случаях на коже бедра или передней брюшной стенки. Иногда дренирование гноя может быть в ампулу прямой кишки.
Существует несколько факторов, которые увеличивают риск развития параректального абсцесса, к ним относятся:
- Острый параректальный абсцесс – имеет острое начало, ярко выраженные симптомы.
- Инфильтративный – имеется инфильтрация окружающих тканей.
- Хронический – образуются свищи, которые необходимо иссекать оперативным путем.
По локализации очага воспаления:
- Подкожный абсцесс
- Подслизистый абсцесс
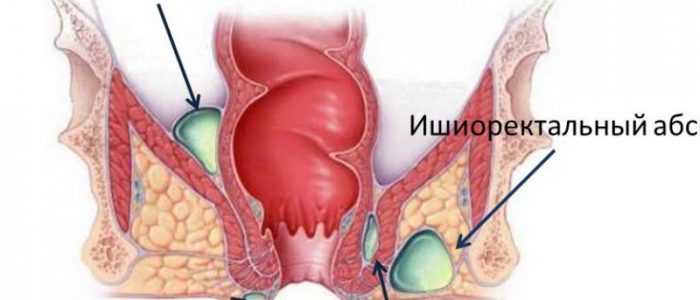
- Ишиоректальный абсцесс
- Тазово-прямокишечный абсцесс
По локализации внутреннего отверстия свища:
- Заднее расположение
- Переднее расположение
- Боковое расположение
По глубине поражения тканей воспалительным процессом:
- Глубокий абсцесс
- Поверхностный абсцесс
Рассмотрим сначала общие симптомы парапроктита:
- Повышение температуры до 39-40 ⁰С
- Общая интоксикация — слабость, повышенная утомляемость, снижение аппетита, озноб, головные боли
- Задержка или учащенное мочеиспускание и дефекация (болезненные и безрезультатные позывы на дефекацию, боль при мочеиспускании)
- Боли в области промежности и малого таза (боли внизу живота, возле ануса), усиливающиеся при дефекации
В настоящее время считается, что острый и хронический парапроктит – это этапы одного процесса. Хроническая форма может протекать почти безболезненно. При этом имеются свищевые ходы. Наружные отверстия свищей, как правило, располагаются либо рядом с анальным отверстием, либо на коже ягодиц. Если свищ открытый, то из него периодически выделяется гной и кал. Иногда может быть только внутреннее отверстие со слепо заканчивающимся каналом. В этом случае происходит скопление гноя и кала, что вызывает развитие нового абсцесса.
Клиническая картина острого парапроктита зависит от локализации воспалительного процесса, в зависимости от этого симптомы могут значительно изменяться, поэтому рассмотрим отдельно все виды абсцессов.
Характеризуется появление уплотненного очага воспаления рядом с анусом. Кожа в области воспалительного инфильтрата гиперемирована, отечная. При пальпации резкая болезненность. Боль усиливается при присаживании и натуживании. Боль может носить пульсирующий характер. Именно подкожный парапроктит может быть у детей, другие типы у них бывают значительно реже.
Он расположен в подслизистом слое стенки прямой кишки. Клинические проявления схожи с симптомами подкожного абсцесса. Отличие заключается в том, что нет ярко выраженных проявлений на коже. Боли могут быть умеренной интенсивности. Температура чаще всего субфебрильная. Подслизистый абсцесс может спонтанно вскрыться в прямую кишку, после чего наступит облегчение.
Он расположен на границе с брюшной полостью над мышцами, формирующими тазовое дно. Так как воспалительный инфильтрат расположен глубоко, то местных симптомов может долго не быть. Начало характеризуется появлением общих симптомов и схоже с простудным заболеванием. По мере увеличения очага воспаления появляются затруднения со стулом и мочеиспусканием.
Если пациент вовремя не обратится к врачу, то произойдет формирование гнойных затеков. При относительно благоприятном стечении гнойник может вскрыться в просвет прямой кишки или во влагалище у женщин, в этом случае появятся гнойные выделения с кровью. Но также существует большая вероятность того, что гнойник может прорваться в брюшную полость, так как находится очень близко к ней. При этом разовьется перитонит и необходимо будет обширное оперативное вмешательство.
Клинические проявления смазанные, могут быть пульсирующие боли в области малого таза без четкой локализации. Боль усиливается при кашле, натуживании. Через 6-7 дней от начала заболевания появляются местные симптомы в виде покраснения, отечности и болезненности при пальпации в области промежности. Также характерно усиление общих симптомов – головной боли, температуры, утомляемости.
Эта форма выделяется отдельно ввиду специфичности клиники. Особенностью этой формы является то, что процесс очень быстро распространяется в тканях параректальной клетчатки и вызывает их некроз. Это тяжелейшая форма заболевания. Причиной такого течения становятся некоторые возбудители, среди них клостридии, фузобактерии, анаэробные бактероиды, гнилостные бактерии, протей и некоторые другие микроорганизмы.
Симптомы появляются в промежутке от 2 до 24 часов от начала заболевания. К ним относятся проявления интоксикации (температура, головные боли, тахикардия), падение давления, чрезвычайно интенсивные боли в области промежности. В зоне воспаления появляется распад тканей (некроз). Распадаются все ткани, в том числе мышцы и подкожная жировая клетчатка. Выделяется зловонная жидкость, в которой могут быть пузырьки газа.
Происходит это в результате жизнедеятельности указанных микроорганизмов, вызывающих гниение. Некроз может захватывать обширные участки. У мужчин может развиваться гангрена Фурнье – некротизируются ткани мошонки и полового члена. Лечение некротического парапроктита только путей операции, иссекаются все пораженные ткани. Часто в дальнейшем требуются оперативные вмешательства для пластики и восстановления иссеченных тканей.
Самопроизвольно этот процесс не прекратится. Хронический парапроктит подлежит лечению в обязательном порядке!
Новые обострения хронического процесса ведут к распространению воспаления и ухудшают прогноз. При своевременном обращении к врачу проктологу еще при наличии острого абсцесса является наилучшим решением для пациента. Хронический процесс может не излечиться даже оперативно. Поэтому лучше произвести качественное лечение еще в острой стадии заболевания.
Для диагностики, как правило, достаточно сбора жалоб, анамнеза заболевания и внешнего осмотра. В редких случаях, особенно при глубоком расположении гнойника, могут быть трудности с дифференцированием диагноза. Тогда могут потребоваться инструментальные методы исследования, например, компьютерная томография или УЗИ ректальным датчиком.
При наличии свищей проводят фистулографию – окрашивание свищевого хода, для определения глубины его, протяженности и направлении хода.
Лабораторные методы исследования определяют наличие воспаления.
В острой стадии заболевания проводится экстренное оперативное лечение. Операция проводится под общим или эпидуральном наркозом. Производится вскрытие гнойника, по возможности удаление пораженной крипты, также необходимо дренировать все карманы и затеки, образованные при парапроктите. После операции возможен рецидив заболевания, так как не всегда удается сразу устранить причину развития заболевания.
При хронической форме необходима плановая операция. Главной задачей вмешательства является устранение образовавшегося свища. Существует несколько методов лечения свищей.
- Введение проводника в свищ, рассечение свища и полное его удаление. Излечение происходит в 90% случаев. Недостатками метода является вероятность осложнений в виде недостаточности сфинктера, медленное заживление.
- Очистка свищевого хода и введение в него фибринового клея. Несмотря на простоту и малотравматичность метода, применять его не рекомендуется ввиду низкой эффективности.
- Установка тампона из животной ткани (например, кишечник свиньи). Тампон вводится в свищевой ход, герметизируя его, затем происходит заращение свища. На ранних стадиях этот метод обладает высокой эффективностью.
- Введение проводника в фистулу, рассечение ее и удаление с последующей пластикой кишечным лоскутом. Проводится в случае обширного поражения, при этом иссекается большая часть сфинктера, поэтому требуется пластика. Часто осложняется недержанием кала ввиду нарушения работы сфинктера. Эффективность метода составляет 50-80%.
- Иссечение фистулы с последующим зашиванием поврежденного сфинктера. Эффективность 80-90%. Часто осложняется недостаточностью сфинктера.
Вид операции выбирается хирургом-проктологом в зависимости от тяжести процесса и локализации свища.
В послеоперационном периоде проводится обезболивание при необходимости. Обязательна диета, умеренная активность. Нужно следить за состоянием стула, а также выполнение всех рекомендаций врача.
К сожалению, в настоящее время еще многих может интересовать народное лечение парапроктита. С уверенностью можно сказать, что парапроктит лечению народными средствами не поддается. Это лишь затягивает процесс, увеличивает риск хронизации процесса и ухудшает прогноз.
источник
- Классификация криптогландулярного абсцесса
- Подкожный криптогландулярный абсцесс (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними): клиника и постановка диагноза
- Подслизистый криптогландулярный абсцесс: клиника и постановка диагноза
- Ишиоректальный криптогландулярный нарыв: клиника и постановка диагноза
- Лечение аноректального нарыва: общая информация и этапы
- Хирургическое лечение острого подкожного параректального нарыва
- Хирургическое лечение ишиоректального параректального нарыва
- Хирургическое лечение при подслизистом анаректальном абсцессе
- Что происходит после оперативного вмешательства?
Многие годы пытаетесь вылечить ГЕМОРРОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить геморрой просто принимая каждый день.
Крипта Моргани в прямой кишке вместе со входящими в неё железами может воспалиться и передать воспаление на околоректальную клетчатку. Если полученный воспалительный процесс имеет острый характер, то болезнь, симптомом которой он является, имеет название острый парапроктит (аноректальный или криптогландулярный абсцесс/нарыв).
Всякий анаректальный абсцесс в развитом состоянии имеет характеристику гнойности. Недуг острый гнойный парапроктит имеет высокий процент распространённости среди других болезней: в группе всех процессов, сопровождающихся нагноением в околопрямокишечной клетчатке, острый парапроктит можно наблюдать в 45% случаев, в ряду всех недугов, свойственных толстому кишечнику, – в 5%, а среди заболеваний, лечащихся хирургически, – в 1%. Часто история болезни пациентов со свищом прямой кишки содержит в себе информацию о том, что человек перенёс острый гнойный парапроктит.
Для лечения геморроя наши читатели успешно используют Proctonol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку.
Результатом существования гнойного очага в теле человека могут стать 3 следующих итога:
- Происходит выход гноя на поверхность кожного покрова до полного опорожнения нарыва, происходит заживление раны, человек самостоятельно излечивается. Такой исход при параректальном абсцессе лишь в 10–15% случаев.
- Истечение гнойной жидкости происходит внутрь организма, она перемещается по тканям и органам, оказывая деструктирующее действие, попадает в кровь и расширяет тем самым масштаб своего распространения.
- Неполное опорожнение очага с гноем, происходит его частичное инкапсулирование, в итоге – постоянно рецидивирующий очаг хронического типа.
- Полный выход гноя наружу с незаживающим ходом, по которому периодически или постоянно инфицируется нарыв. Итог, как и в предыдущем варианте, хроническое воспаление.
Локализация воспаления при таком заболевании, как острый парапроктит, предопределяет его классификацию:
- ишиоректальный;
- подкожный;
- пельвиоректальный;
- интрасфинктерный.
Лечение свища прямой кишки
У 50–56% заболевших криптогландулярным абсцессом воспаление расположено подкожно. Подкожный парапроктит имеет острое начало. Приведём его симптомы:
- возникновение поспешно нарастающих промежностных заднепроходных болей;
- рост температуры тела по вечерам до 38–39 градусов по Цельсию, хотя возможно она будет лишь субфебрильной (37–38 градусов по Цельсию);
- усиление болей сопряжено со стулом, натуживанием и кашлем;
- наблюдается покраснение промежностного кожного покрова;
- происходит сглаживание складчатости заднепроходного отверстия по радиусу.
Эта разновидность заболевания диагностируется визуальным осмотром. Его проведение является достаточным на предоперационном этапе, но в момент операции требуется проведение пальцевого исследования (ПИ), и такового с помощью ректального зеркала.
Острый подслизистый парапроктит имеет редкую встречаемость. По характеру недуга из всех параректальных нарывов он легче всех. Симптоматика его такова:
- температура 37-38 градусов по Цельсию;
- прямокишечные болевые признаки сильнее выраженные при стуле.
Много случаев, когда нарыв открывается в прямокишечный просвет, и в итоге человек выздоравливает. Диагностика, с помощью которой выявляют острый подслизистый парапроктит (острое или хроническое воспаление параректальной клетчатки), состоит в анализе жалоб и результатах ПИ.
Разновидности абсцессов при парапроктите
Седалищно-прямокишечая форма острого парапроктита или острый ишиоректальный парапроктит в ряду других криптогландулярных абсцессов имеет следующий диапазон встречаемости: 35–40%. Её причиной является проникновение инфекции в седалищно-прямокишечное пространство. Ограничители максимального распространения процесса:
- лобковая кость – спереди;
- копчиково-прямокишечная связка – с задней части организма.
Ишиоректальные пространства справа и слева имеют друг с другом сообщение – это является предрасполагающим фактором к формированию подковообразных параректальных нарывов (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними). Правое и левое ишиоректальные пространства сообщаются между собой, поэтому могут быть подковообразные парапроктиты.
Процесс развития длится в основном неделю. Дискомфорт в заднепроходной области предшествует болям в процессе развития заболевания. Первые симптомы сходны с симптомами гриппа и ОРВИ:
- апатия,
- повышенная температура,
- вялость,
- общая интоксикация.
Промежность при недуге может измениться следующим образом: околоанальная область становится асимметричной.
Пальпация промежности глубокого характера и ПИ неотъемлемы для того, чтобы диагностика на первоначальной стадии болезни была проведена корректно. Когда же случай доведён до более развитого состояния недуга, то выявляется покраснение кожного покрова.
Диагностика парапроктита при помощи пальпации
Как только диагноз установлен, требуется незамедлительная операция. Для её проведения используется общее обезболивание и условия стационара. Чтобы подготовиться к этой операции нужно учесть недуги других органов, в частности, противопоказания при них (зачастую это болезни дыхательной и сердечно-сосудистой системы). Операцию предваряют обычно бритьём промежностных волос и премедикацией. Человека на столе для операций (действие, совокупность действий для достижения какой-либо цели) потребуется расположить, согнув ноги в коленях и уложив их на подставки. Предположение о том, насколько радикально будет произведено оперативное вмешательство, складывается из двух моментов:
- адекватно ли вскрытие и дренирование абсцесса (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними) (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними) – 1 этап операции;
- проводится ли устранение отверстия внутри, опосредующего сообщение между гнойником и прямокишечным просветом – второй этап операции.
При первом этапе хирургического вмешательства производимые разрезы бывают 2 видов:
- полулунный (дренаж раны более успешен),
- радикальный (применимы при подкожно-подслизистых формах недуга).
Для второго этапа вмешательства (операции (действие, совокупность действий для достижения какой-либо цели) Габриеля — имеет радикальный характер) свойственно обычно применение, когда параректальный нарыв имеет подкожную форму. Только тот момент, выявлена или нет крипта, которая поражена, является определяющим основанием проводить или нет радикальную операцию соответственно. Приблизительно у 50% пациентов обычно крипта Моргани с поражением выявлена. При отсутствии представления о точном её местонахождении ограничиваются лишь вскрытием и дренированием абсцесса. Радикальное оперативное вмешательство предполагает полное выздоровление почти во всех случаях. Если хирург ограничился только первым этапом, то наблюдается следующая статистика:
- процент выздоровевших пациентов 25–30;
- процент больных, у которых недуг перешел в хроническую форму 70.
Операция Габриеля — радикальный способ лечения парапроктита (острое или хроническое воспаление параректальной клетчатки) (острое или хроническое воспаление параректальной клетчатки)
Этапировка в хирургии острого параректального абсцесса подкожного типа:
- Создание разреза кожного покрова над нарывом в форме дуги (его длина может быть до 5 см, отступ от анального отверстия 3–4 см);
- Эвакуация гноя из раневой полости;
- Рассечение ткани в просвет кишки по желобовидному зонду либо по зажиму изогнутой формы;
- Иссечение краёв разреза, которые нависли над полостью из-под гноя, на всей длине;
- Придание ране вида треугольника с двумя равными сторонами;
- Иссечение краёв слизистой оболочки с анальной криптой в районе отверстия внутри. Этот кармашек стенки прямой кишки повреждён;
- Введение полоски из марли вместе с мазью или антисептическими средствами;
- Внедрение трубки для отвода газов в прямую кишку.
Рана заживает путём вторичного натяжения со дна.
При остром ишиоректальном парапроктите показано проведение в ряде случаев одномоментных операций. Вмешательства могут быть также и многомоментными. При указанном заболевании вскрытие гнойника проводится разрезом полулунной формы. Затем производят обследование пальцем полости нарыва (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними). Отверстие внутри (когда его можно обнаружить) и рана служит для ввода через них зажима либо желобовидного зонда. Существует метод для установления, какая крипта поражена с применением метиленового синего. Он используется в ряде случаев. В состав дальнейших действий входит оценка толщины ткани (мышечные образования), локализованной между полостью с гноем и кишечным просветом. Когда мышечные образования имеют небольшую толщину (свищевой ход является транссфинктерным) производят следующие две операции:
- иссечение крипты;
- рассечение ткани;
- иссечение нависших кожно-слизистых краёв.
Удаление кожно-слизистых краёв
Когда мышечные образования в этом участке толстые и ход является экстрасфинктерным, то по отношению к нагноению производят только следующие две операции (действие, совокупность действий для достижения какой-либо цели):
Лигатуру в этом случае через отверстие внутри не проводят.
Подслизистая форма недуга подразумевает вскрытие нарыва в прямокишечный просвет. На конференции проктологов в 2001 году в Ростове-на-Дону была дана рекомендация, состоящая в том, что проведение экстренных радикальных операций при остром параректальном нарыве (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними) имеет смысл, лишь когда первичное гнойное отверстие имеет подкожно-подслизистую или транссфинктерную локализацию. Когда же расположение первичного хода неясно или является экстрасфинктерным, предполагается вмешательство разделить на 2 этапа, разграниченных по времени. Сначала вскрыть и дренировать, а потом провести радикальную операцию уже при условии устранения того явления, когда наблюдается обострение воспалительного процесса.
После операции по терапии парапроктита необходимо пройти амбулаторное лечение
После завершающего этапа хирургического вмешательства пациент нуждается в долечивании сначала в стационаре, а потом амбулаторно. Врач, помимо того, что назначает парапроктит лечение после операции, еще и даёт рекомендации для дальнейшей жизни больного, чтобы избежать рецидивов. Это обусловлено тем, что острый и хронический парапроктит имеют между собой связь, когда первый переходит во второй. Для предотвращения указанного перехода медики активно развивают методы лечения и профилактики. Особого внимания в этом деле заслуживают причины заболевания, устранение которых и ставят в качестве решающей цели.
источник
Парапроктит — это острый воспалительный процесс, затрагивающий околопрямокишечную клетчатку. Наиболее частой причиной данного заболевания служит проникновение патогенных микроорганизмов через трещины прямой кишки; реже эта патология может возникать при переносе инфекции из другого очага гематогенным или лимфогенным путями. Основным методом терапии этой болезни является хирургическое вмешательство.

Обычно парапроктит после операции лечится при помощи ежедневной обработки раны, перевязок с применением антибактериальных и противовоспалительных мазей, витаминных и иммуномодулирующих средств. Нередко назначается и физиотерапевтическое лечение. Применяются различные методики восстановления – о них речь пойдет ниже.
Физиотерапевтический метод лечения направлен на устранение болевого синдрома, ускорение регенерации тканей, а также на предупреждение рецидива заболевания. В послеоперационном периоде пациентам могут назначить:
- облучение ультрафиолетом;
- магнитотерапию;
- ультравысокие частоты;
- микроволны.
Один из вышеперечисленных методов проводится в стационаре длительностью 10 минут, курс лечения — 5-14 дней.
Физиотерапевтические процедуры проводятся только после снижения острого воспалительного процесса.
Повязки с наложением мазей в постоперационном периоде снимают воспалительный процесс в тканях, предупреждают повторное попадание инфекции в рану.
Первая перевязка проводится по истечении 24 часов после операции. Перед наложением повязки рана обрабатывается антисептическими растворами, такими как Йодопирон, Хлоргексидин.
Далее накладывается повязка: при остром парапроктите – сухая асептическая, а при хронической форме заболевания – с применением антибактериальных мазей (Фузимет, Левомеколь). Для ускорения заживления раны применяют мазь Метилурацил.
Перевязки осуществляются ежедневно, при этом лечащий врач оценивает состояние послеоперационной раны: при рационально проводимых процедурах не должно возникать признаков вторичного инфицирования (гиперемия, отек, повышение местной температуры) и расхождения швов.

- сопутствующие заболевания;
- признаки интоксикации организма;
- распространение инфекции на соседние ткани;
- длительно незаживающая рана;
- рецидивы заболевания.
Обычно назначают пенициллины широкого спектра действия (Аммоксициллин, Амоксиклав). При наличии анаэробной инфекции применяют Метронидазол.
Также в качестве общего лечения назначают витамины группы A, E , C и иммуномодуляторы (Имупрет, Имудон). Для купирования болевого синдрома применяют обезболивающие препараты (Анальгин, Кеторолак). Нередко в первые сутки после операции у пациентов может подниматься температура тела – в таком случае применяются жаропонижающие средства (Фенбуфен, Нурофен).
В качестве местного лечения применяют ректальные свечи (Анузол), теплые ванночки с противовоспалительными и антисептическими травами (ромашка, шалфей).
Важную роль в восстановлении организма в послеоперационном периоде играет активное ведение пациентов. Режим, соблюдаемый больным, зависит от формы заболевания:
- При парапроктите, имевшем острую форму, назначается активный режим: вставать с постели можно на вторые сутки после операции. Во избежание раннего позыва на дефекацию возможны некоторые ограничения, но больному разрешается ходить по палате, коридору.
- После хронического парапроктита в целом режим активный, но зависит от объема операции: если хирургическое вмешательство проводилось с ушиванием сфинктера анального отверстия, постельный режим продлевается до недели.
Раннее начало активного режима нормализует гемодинамические показатели, предупреждает застойные процессы в легких, повышает тонус организма, ускоряет регенерацию раны.
Диета при парапроктите подразумевает следующие аспекты:
- употребление легкоусвояемой пищи;
- употребление продуктов, нормализующих стул;
- исключение продуктов, повышающих газообразование;
- соблюдение питьевого режима – употребление не менее 2 литров жидкости в день;
- исключение острых, соленых, копченых блюд;
- питание должно осуществляться не менее 5 раз в день малыми порциями;
- предпочтительнее отваривать, запекать, готовить пищу на пару;
- также рекомендуется снизить количество продуктов, которые не подвергаются полному перевариванию в кишечнике.
| Продукты | Разрешенные | Запрещенные |
| Бульоны | Овощной | Крепкий мясной |
| Овощи | Свекла, морковь, шпинат, огурцы, редис, зеленый лук | Свежая капуста, бобовые (фасоль, горох) |
| Питье | Фруктовые и ягодные соки, компоты из сухофруктов, кисломолочные напитки | Крепкий чай, кофе; спиртные, газированные напитки |
| Крупы | Гречневая, пшеничная, ячневая, кукурузная | Рисовая, манная; овсяные хлопья |
| Хлеб | Черный хлеб | Хлеб из белой муки и другие мучные изделия (плюшки, булочки) |
| Мясо | Курица, кролик, индейка | Свинина |
| Рыба | Треска, камбала, хек | Сельдь, лосось, тунец |
Во избежание запоров пища, разрешенная при парапроктите, должна вводиться в рацион постепенно, начиная с малого количества.

Для предупреждения попадания инфекции в рану, которая может увеличить сроки ее заживления, необходима правильная обработка: сначала следует промыть раневую поверхность раствором антисептика, затем наложить мазь и закрыть рану асептической повязкой. После каждого акта дефекации постоперационный рубец также рекомендуется обрабатывать.
После операции возможна частичная слабость анального сфинктера. Это может приводить к недержанию стула и газов. Для устранения данной проблемы применяется специальная гимнастика.
Если по истечении месяца рана не заживает, необходимо незамедлительно обратиться к лечащему врачу для устранения проблемы.
Основными причинами этого осложнения являются:
- нерациональная обработка раны и наложение повязок;
- постоянное повреждение раневой поверхности при слишком тщательной ее обработке;
- неправильный подбор и нерегулярное применение антибактериальных препаратов;
- вторичное инфицирование раны эндогенным путем из очагов инфекции в организме (чаще всего – хронические формы тонзиллита, гайморита, холецистита);
Реже бывают случаи, когда оперативное вмешательство не дает положительного эффекта. Обычно это происходит при хронической форме парапроктита с наличием незарастающего свища. При таком исходе пациенту показана повторная операция, которая проводится не менее чем через год.
Профилактика парапроктита направлена на предотвращение повторного возникновения заболевания и подразумевает следующие правила:
- предупреждение расстройств пищеварения (диареи, запора);
- соблюдение специализированной диеты;
- своевременное лечение хронических очагов инфекции;
- рациональная терапия других болезней прямой кишки и анального отверстия;
- ведение активного образа жизни;
- исключение вредных привычек.
В целом прогнозы при своевременном лечении данной патологии являются благоприятными. Но длительно существующие свищи нередко приводят к распространению процесса на седалищный нерв с возникновением ишиоректального парапроктита, тазово-прямокишечную клетчатку (ретроректальная форма) и другие органы и ткани. В таких случаях лечение усложняется, и прогноз становится сомнительным.
источник
Ишиоректальный парапроктит — патология, доставляющая пациенту сильный дискомфорт и осложнения, грозящие жизни
Заболевания прямой кишки доставляют много неудобств и дискомфорта. Гнойный ишиоректальный парапроктит — довольно распространенный недуг этого отдела желудочно-кишечного тракта. Его источником служат болезнетворные бактерии, провоцирующие воспаление параректальной ткани. Чтобы облегчить течение болезни и подготовить путь к выздоровлению, нужно серьезно отнестись к вопросу питания и лечения этого заболевания.
ВАЖНО ЗНАТЬ! Даже «запущенный» геморрой можно вылечить дома, без операций и больниц. Просто не забывайте 3 раза в день наносить читать далее.
Острый ишиоректальный парапроктит проявляется в виде гнойных очагов в седалищно-прямокишечном углублении, возникших из-за действий патогенной флоры на травмированные участки ткани кишечника. Нередко вредоносные бактерии попадают внутрь клетчатки через поврежденную слизистую оболочку анального канала, воспаленную промежность или геморройный узел.
А вы знали? Михаил Сергеевич.: «Я могу порекомендовать лишь одно средство для быстрого лечения геморроя» читать далее.
Причинами внутренних повреждений служат:
- запоры и расстройство желудка;
- анальный секс;
- ослабленный иммунитет;
- недостаток гигиены;
- сопутствующие заболевания прямой кишки;
- воспаления в мочеполовых путях (встречаются реже).
По этим же причинам возникает и пельвиоректальный парапроктит. Только в случае этой формы парапроктита гнойные очаги распространяются в области тазовой кости. Пельвиоректальный абсцесс определить поверхностно практически невозможно. Внешние признаки и боль не проявляются. Но болезнь сопровождается такими же признаками, как и во время воспаления.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от геморроя. УЗНАТЬ >>
Симптомы заболевания зависят от фазы его развития.
Поначалу гнойный острый парапроктит сопровождается пронзительными болями в нижней части живота и анального отверстия, безуспешными позывами в туалет, болями при мочевыделении или физических нагрузках. Также присутствуют симптомы, как при отравлении: высокая температура тела, нет желания употреблять пищу, слабость, предобморочное состояние. При начальной стадии также повышается сердечный ритм, болят мышцы. По истечении 5—6-ти дней гнойный парапроктит сопровождает отек ягодичной мышцы. При этом одна ягодица отличается в размерах от другой из-за внутреннего отека, складки вокруг отверстия прямой кишки разглаживаются. Скопление гноя прощупывается через покрасневшую и теплую от воспаления кожу.
Визит к проктологу рекомендуется осуществить незамедлительно, поскольку затягивание с лечением может привлечь осложнения и нежелательные последствия. Прежде чем делать внутренне исследование, врач предварительно проведет опрос и внешне осмотрит пациента, чтобы выяснить причины и историю болезни. Это значительно упростит процесс постановки диагноза. Если же таким путем не удается сделать заключение, в этом случае прибегают к инструментальным методам обследования. Специалисты используют следующие:
ОБРАЩАЕМ ВНИМАНИЕ! Это домашнее средство поможет ВСЕМ, кому надоело страдать при каждом походе в туалет. Действует быстро и натурально, без уколов и операций! что же за средство >>
- пальцевая диагностика — помогает определить источник нарыва и боли с помощью пальпации стенок прямой кишки;
- фистулография — с помощью рентгенограммы показывает конкретное место нахождения, диапазон распространения гнойника и его расположение относительно сфинктера;
- ультразвуковое исследование — УЗ-датчиком в прямокишечном пространстве определяют местонахождение гнойного очага и поврежденных морганиевых крипт (углублений в анальном канале);
- бактериологический посев — помогает определить этиологию болезни.
Вернуться к оглавлению
В течение раннего острого ишиоректального парапроктита назначают внешнее лечение в виде сидячих ванночек с раствором перманганата калия и внутреннего применения антибиотических средств общего назначения. Лечение же острого гнойного парапроктита с созревшей фистулой проходит только хирургическим путем. Операция состоит из разреза, дренирования и удаления гнойного очага. Оперативное вмешательство назначают в плановом (во время угасания воспаления) или экстренном (в период обострения болезни) режиме.
- Одномоментная. За одно хирургическое вмешательство вскрывают нарыв, удаляют гной вместе с пораженным участком в седалищно-прямокишечном пространстве. Эта операция возможна, если понятно месторасположение свища, его масштаб, а близлежащие ткани не задеты воспалением или повреждены в допустимых рамках.
- Многомоментная. В этом случае проводятся 2 операции с интервалом приблизительно в неделю. За первый этап гнойный очаг вскрывают и выводят гнойную жидкость с помощью дренирования. В следующий этап проводят резекцию воспаленных анальных крипт и рядом расположенных пораженных анальных желез.
Вернуться к оглавлению
Лечение после операции — важный этап регенерации тканей прооперированного участка. Во избежание повтора болезни пациенту нужно усиленно следить за состоянием тела в месте, где был удален гнойник. В этот период нужно тщательно делать перевязки. Замену повязок делают каждый день. Обрабатывать рану следует антисептическим средством, затем нанести противобактериальные мази и наложить повязку из марли.

Не меньшее внимание пациенту нужно уделять питанию. После хирургического вмешательства в области прямой кишки кушать пациенту разрешается только по истечении нескольких часов. Поначалу можно пить только воду. Послеоперационное питание в первые два дня должно быть еще более щадящим, нежели в период течения болезни. Следует повременить с употреблением овощей и фруктов, жареной, сладкой и мучной пищи. Понадобится много пить воды.
Чтобы не дать развиться парапроктиту в своем организме, следует:
- соблюдать общую и интимную гигиену;
- укреплять иммунную систему;
- вовремя лечить анальные повреждения;
- питаться так, чтобы не возникало запоров и диареи;
- избегать переохлаждений;
- не поднимать тяжелые вещи.
Здоровье нужно беречь, для чего проводится профилактика заболевания. Гнойный острый парапроктит — опасное заболевание, которое требует незамедлительного вмешательства. Но лучше заболевание предупредить, нежели лечить. Полезными мерами предотвращения гнойных заболеваний таза также являются тщательное пережевывание пищи и умеренная физическая нагрузка.
источник
По статистике, наиболее распространенной формой парапроктита считается ишиоректальный парапроктит, его диагностируют примерно в 40-50% случаев. Заболевание чаще всего встречается у мужчин, однако, известны случаи ишиоректального парапроктита и у женщин.
Место локализации воспалительного процесса при ишиоректальном парапроктите – область тазового дна, ограниченная его мышцами костями и кожным покровом ягодиц.
Недуг, в зависимости от своего течения, может быть острым или хроническим. Острый гнойный ишиоректальный парапроктит характеризуется быстрым и внезапным развитием клинической картины (симптомов).
Хроническая форма заболевания характеризуется, в первую очередь, наличием специфического свища, который может находиться как на поверхности кожных покровов, так и во внутренней области.

- Несоблюдение правил личной гигиены
- Систематические расстройства стула (запоры, диарея)
- Травмы, возникающие в процессе бытовых ситуаций или хирургического вмешательства
- Такие заболевания как геморрой, анальная трещина.
В редких случаях заболевание возникает из-за:
- Наличия в организме бактерий – возбудителей туберкулеза, сифилиса
- Воспалительного процесса, протекающего в органах мочеполовой системы.
Клиническая картина заболевания может быть различной, в зависимости от стадии развития недуга, его длительности.
Так, в первые дни течения заболевания пациент жалуется на следующие симптомы:
-
Ухудшение общего самочувствия, слабость, боль в мышцах и костях, снижение аппетита
- Гипертермия (повышение температуры тела), иногда до весьма высоких показателей (свыше 38 градусов).
- Учащение сердцебиения, дыхания.
- Боли в области прямой кишки, анального отверстия. При совершении акта дефекации болезненные ощущения усиливаются. Определить место локализации боли иногда бывает затруднительно.
Через несколько дней после возникновения первых признаков заболевания, клиническая картина дополняется следующими симптомами:
-
Возникновение уплотнений в области ягодицы. Распознать такое уплотнение несложно: кожа в этом месте становится красной, горячей
- В области ягодиц развивается отек
- Ягодица, на которой появляется уплотнение (гнойник), увеличивается в размерах, в результате чего у пациента отмечается асимметрия ягодиц
- Изменение складок анального отверстия (с той стороны, где образуется уплотнение они разглаживаются)
- Под кожей в пораженной области можно обнаружить специфический инфильтрат, плотный и болезненный на ощупь.

При одномоментной операции эти задачи выполняются одновременно. Такое лечение используется для удаления небольших абсцессов (гнойников), если установлено их место локализации.
Если же воспалительный процесс имеет достаточно выраженную форму, или же не удается установить локализацию гнойника, пациенту показана операция, выполненная в 2 этапа.
На первом этапе осуществляется удаление гнойных выделений, но втором – устранение воспаленного участка анальной пазухи и желез.

Так, после хирургического вмешательства пациент несколько часов не должен вставать с постели. На оставшуюся после операции рану накладывается специальная повязка, которую обычно снимают на следующий день. При этом пациент может жаловаться на боль, ощущение дискомфорта.
Принимать пищу разрешается уже через несколько часов после операции. При этом рекомендуется отказаться от тяжелой, жареной, острой и жирной пищи. Следует избегать продуктов, приводящих к повышенному газообразованию.
На протяжении нескольких дней после операции у пациента могут наблюдаться нарушения стула. Процесс дефекации обычно восстанавливается через 3-5 дней.
Прогнозы после операции зависят от своевременности и грамотности осуществления хирургического вмешательства. Так, если операция была произведена с какими – либо нарушениями, существует риск развития рецидива заболевания.
источник
Внедрению микрофлоры в параректальную клетчатку способствуют трещины заднего прохода, воспаление геморроидальных узлов, повреждение слизистой оболочки прямой кишки и заднепроходного канала, воспаление крипт, промежностные гематомы, расчесы покровов заднего прохода и др. Микроорганизмы могут распространяться также из воспалительных очагов в предстательной железе и основании широких связок матки.
Диффузные нагноительные процессы в околопрямокишечной клетчатке наблюдаются и при ранениях прямой кишки, а также при распадающейся опухоли, остром геморрое и др. Парапроктит может быть результатом внедрения инфекции при мочевых флегмонах.
Особенности околопрямокишечных абсцессов обусловливаются их анатомической структурой и локализацией. Микрофлора, как правило, смешанная: золотистый и белый стафилококк; стрептококк, энтерококк, эшерихия коли, неспорообразуюшие анаэробы и др. Анаэробный клостридиальный парапроктит встречается редко — приблизительно в 0,3 % случаев.
Различают следующие формы острого гнойного парапроктита:
• подкожный парапроктит (перианальный абсцесс);
• ишиоректальный парапроктит (абсцесс в седалищно-прямокишечном клетчаточном пространстве);
• пельвиоректальный парапроктит (абсцесс в тазово-прямокишечном клетчаточном пространстве);
• ретроректальный парапроктит (абсцесс в позадипрямокишечной клетчатке);
• подслизистый парапроктит (абсцесс в подслизистом слое).
Перианальные абсцессы располагаются около заднего прохода, их диагностика не представляет трудностей. В области заднего прохода появляется резкая отечность, которая, локализуясь с одной стороны, спустя 2—3 дня переходит на другую сторону. Отчетливо определяется припухлость. Кожа над припухлостью гладкая, блестящая; отмечаются гиперемия, резкая болезненность при пальпации. Больные ощущают резкие боли в области заднего прохода, особенно при дефекации. Повышается температура тела, увеличивается число лейкоцитов в крови соответственно тяжести процесса.
Ишиоректальные абсцессы захватывают глубокие слои клетчатки седалищно-прямокишечных ямок, распространяясь позади прямой кишки на другую сторону и кпереди до предстательной железы, поднимаясь, они захватывают тазовую клетчатку. Процесс сопровождается тяжелыми общими явлениями. Пульсирующая боль, высокая температура тела, иногда озноб дополняют клиническую картину. Отек и гиперемия кожи на фоне общей интоксикации облегчают диагностику этой формы парапроктита.
В начальной стадии, когда внешние признаки заболевания отсутствуют, необходимо произвести бимануальное исследование: палец одной руки вводят в прямую кишку, палец другой руки помешают на припухлость снаружи; при этом можно определить болезненный инфильтрат.
Пельвиоректальные абсцессы — редкая форма околопрямокишечных гнойников. Абсцесс располагается выше тазового дна, спереди и по бокам прямой кишки. Флегмона, абсцесс этой локализации сначала сопровождаются выраженными общими симптомами воспаления без каких-либо наружных признаков в области заднего прохода и седалищно-прямокишечных ямок. Поверхностной боли нет.
В дальнейшем воспалительный процесс, распространяясь на мышцу, поднимающую задний проход, спускается книзу между сухожильной дугой и запирательной фасцией в клетчатку седалищно-прямокишечной ямки, формируя здесь гнойник с соответствующими клиническими признаками. Если пельвиоректальный абсцесс располагается низко над мышцей, поднимающей задний проход, то при пальпации через прямую кишку сравнительно рано можно определить выбухание стенки кишки.
Ретроректальные абсцессы образуются в результате занесения инфекции в лимфатические узлы и отличаются от тазово-прямокишечных только тем, что располагаются в клетчатке позади прямой кишки. Эти гнойники также могут спускаться в седалищно-прямокишечную клетчатку, вызывая ее флегмону. В начальной стадии заболевания гнойники такой локализации не сопровождаются симптомами поражения прямой кишки.
Воспалительных явлений в области анального сфинктера, болей при дефекации нет. Отсутствие запоров в начале заболевания объясняется достаточно широким просветом ампулы прямой кишки. Просвет сохраняется даже при большом выпячивании гнойника в полость кишки. В начале заболевания имеются только отраженные, иррадиирующие боли в глубине таза и по ходу седалищного нерва. При дальнейшем распространении гнойного процесса вниз начинаются местные боли.
Подслизистые абсцессы локализуются в подслизистом слое прямой кишки выше заднепроходных пазух. Процесс может распространяться кверху в вышележащие отделы подслизистой ткани прямой кишки и книзу в подкожную жировую клетчатку. Диагноз подслизистого абсцесса устанавливают без труда. При пальцевом исследовании можно определить отечность и болезненность в области заднего прохода. В отличие от подкожных абсцессов при подслизистом парапроктите боль менее интенсивная.
Анаэробный парапроктит возникает в результате проникновения анаэробных микроорганизмов в тазовую клетчатку. Процесс может быть местным, ограниченным, но чаще становится разлитым в виде восходящего анаэробного лимфаденита с преобладанием интоксикации. Можно выделить парапроктит гангренозно-гнилостный и парапроктит с восходящим анаэробным лимфангитом. Гангренозно-гнилостный парапроктит — гангренозно-гнилостный распад тазово-прямокишечной и седалищно-прямокишечной клетчатки с распространением процесса в подкожную жировую клетчатку и мышцы ягодичной области.
Парапроктит с восходящим анаэробным лимфангитом в отличие от предыдущей формы более распространенный. Отчетливо выражен лимфангит передней стенки живота, который достигает реберной дуги. Наряду с этим определяется некротическое расплавление подбрюшинной клетчатки, глубоких мышц брюшной стенки, а иногда брюшины. Каждая из форм парапроктита может осложниться сепсисом. Среди общих и ранних симптомов отмечаются учащение пульса, понижение артериального давления, несоответствие между температурой тела (обычно высокой) и пульсом, синюшность губ, эйфория и др.
В начальной стадии заболевания при небольшом инфильтрате в перианальной области назначают консервативное лечение: сидячие теплые ванночки с перманганатом калия, грелки, УВЧ и другие процедуры, которые сочетают с общим применением антибиотиков. Поскольку возбудитель не верифицирован, используют антибиотики с широким спектром действия. Предпочтение следует отдавать аминогликозидам, фторхинолонам в сочетании с клионом или трихополом. Некоторые авторы рекомендуют рентгенотерапию как в острой, так и в хронической стадии заболевания.
Хирургическое лечение острого парапроктита включает раннее оперативное вмешательство — вскрытие гнойника, обработку и дренирование послеоперационной полости (полости абсцесса), лечение образовавшейся гнойной раны, антибиотикотерапию и другие методы борьбы с хирургической инфекцией.
Раннее оперативное вмешательство при остром парапроктите предупреждает дальнейшее распространение процесса, способствует более благоприятному течению заболевания. При этом реже формируются анальные свищи и развивается рецидивирующая форма парапроктита.
Операцию выполняют под общим обезболиванием, в основном внутривенным. Разрезы должны обеспечивать адекватный отток и санацию раны в послеоперационном периоде и быть наименее травматичными.
При перианальном абсцессе операцию выполняют в положении больного на спине с притянутыми к животу и согнутыми в коленных суставах ногами. Дугообразный разрез кожи проходит сбоку от прямой кишки над местом наибольшей припухлости, гиперемии и флюктуации.
Ишиоректальный абсцесс вскрывают в таком же положении больного, как и при перианальном абсцессе. Полуовальный разрез кожи проходит сбоку от заднего прохода, отступя на 3-4 см. Рассекают кожу на высоте инфильтрата, подкожную жировую клетчатку, фасцию и проникают в седалищно-прямокишечную ямку, вскрывая абсцесс. Гной удаляют, пальцем разделяют рыхлые перемычки в полости гнойника. Полость промывают раствором перекиси водорода, осушают. При транссфинктерном свище его рассекают, пораженную крипту иссекают. Рану дренируют, трубку фиксируют одним швом к краю кожной раны. Если свищ не был иссечен, повторную операцию выполняют через 1—15 мес.
Пельвиоректальный абсцесс. Положение больного во время операции такое же, как для промежностного камнесечения. Прямой или полуовальный разрез кожи производят на 3-4 см кнаружи от заднего прохода. Вскрывают седалищно-прямокишечное клетчаточное пространство, рассекают жировую клетчатку до тазового дна, разводят края раны крючками и скальпелем рассекают мышцу, поднимающую задний проход, параллельно прямой кишке. При выраженной воспалительной инфильтрации достаточно тупым инструментом проткнуть мышцу и проникнуть в тазово-прямокишечное пространство.
Гной удаляют, используя для этого аспиратор. Полость исследуют пальцем, разделяют рыхлые перемычки, при необходимости расширяют разрез в мышце, чтобы обеспечить хорошие условия для дренирования гнойника. Полость промывают раствором перекиси водорода и вводят дренажную трубку, которую фиксируют одним швом к краю кожной раны. Сфинктер заднего прохода растягивают, в прямую кишку вводят резиновую трубку, завернутую в марлевый тампон с мазью, для отведения газов.
Ретроректальный абсцесс вскрывают в коленно-локтевом положении больного. Возможно применение местной инфильтрационной анестезии. Производят дугообразный разрез кожи между верхушкой копчика и задним проходом или сбоку от средней линии. Рассекают кожу, подкожную жировую клетчатку, фасцию. Края раны разводят крючками и разрезают ткани ближе к передней поверхности копчика.
Чтобы не повредить при разрезе тканей прямую кишку, хирург пальцем левой руки, введенным в прямую кишку, выпячивает ее заднебоковую стенку. Вскрывают гнойник, локализованный между прямой кишкой и крестцом, который может располагаться на глубине 10—12 см от заднего прохода. Для промывания полости абсцесса можно воспользоваться толстой дренажной трубкой. Полость гнойника дренируют.
Очаг при подслизистом парапроктите вскрывают продольным разрезом слизистой оболочки через прямую кишку над местом флюктуации тканей, ограничиваясь только продольным рассечением слизистой оболочки кишки. Удаляют гной. В прямую кишку вставляют марлевый тампон с мазью на водорастворимой основе, содержащей антисептики, антибиотики и ферменты.
При анаэробном парапроктите широким разрезом вскрывают седалищно-прямокишечные либо тазово-прямокишечные клетчаточные пространства в зависимости от локализации первичного очага. Кроме того, широко рассекают участки инфильтрации и некроза тканей в области промежности, бедер, мошонки, ягодиц и нижней части живота. Участки некротизированных тканей при гнилостно-некротической форме анаэробного парапроктита иссекают, рану тщательно промывают раствором перекиси водорода, перманганата калия и рыхло тампонируют. Повязки меняют 2-3 раза в день. Появившиеся инфильтраты вскрывают.
При анаэробном парапроктите проводят специфическое лечение, оксигенотерапию на фоне массивной антибактериальной и детоксикационной терапии по принципу лечения газовой гангрены.
При двустороннем (подковообразном) парапроктите техника операции такая же, как при его односторонней локализации. Широким полулунным разрезом вскрывают абсцесс, расположенный в седалищно-прямокишечной ямке, края раны расширяют крючками, эвакуируют гной, разделяют перемычки. В тоннель, соединяющий оба абсцесса, вводят замкнутый зажим Бильрота или палец. Выпячивающийся на противоположной стороне участок кожи рассекают небольшим полулунным разрезом, обе полости дренируют раздельно. В прямую кишку вводят газоотводную трубку.
При подковообразном парапроктите с локализацией гнойников в подкожной жировой клетчатке, когда внутреннее отверстие абсцесса располагается кнутри от сфинктера заднего прохода, Б.Л. Канделис (1980) рекомендует производить вскрытие гнойника в просвет кишки с иссечением некротизированных тканей и 1—2 заднепроходных пазух вместе с внутренним отверстием по типу операции Габриэля. Раны обрабатывают, как обычно, раствором перекиси водорода и фурацилина, после чего вводят тампон с антисептической мазью.
Один из главных моментов лечения — правильный послеоперационный режим. Стул должен отсутствовать в течение 3-4 дней после операции. Необходим строгий постельный режим. При рефлекторной задержке мочи больным вводят внутривенно 5—10 мл 40 % раствора гексаметилентетралина, кладут теплую грелку на область мочевого пузыря.
Первую перевязку делают на следующий день после операции: удаляют тампон из полости гнойника, назначают ванну с раствором перманганата калия (1:1000), в дальнейшем — ежедневную ванну после дефекации. С появлением здоровых грануляций в полость гнойника вводят тампон с мазью (синтомициновая эмульсия, мази с антисептиками и антибиотиками на водорастворимой основе — левомеколь и др.). Тампонаду полости продолжают до заполнения ее грануляционной тканью.
Хирургическое пособие при специфических парапроктитах, возникающих у больных с открытой формой туберкулеза легких, сифилисом, актиномикозом, гонореей, раком прямой кишки и др., не отличается от общепринятого. Методы операции выбираются соответственно локализации параректального абсцесса, но имеются отличия в принципах ведения послеоперационного периода. После вскрытия параректальных абсцессов у больных сифилисом, гонореей прямой кишки лечение проводят, как при неспецифических парапроктитах, с обязательным направлением больных в соответствующие стационары.
После вскрытия гнойника туберкулезной этиологии лечение целесообразно продолжить в отделении хирургического туберкулеза, где применяют специфическое лечение в комплексе с противотуберкулезной терапией. Затем необходимо диспансерное наблюдение.
источник

 Ухудшение общего самочувствия, слабость, боль в мышцах и костях, снижение аппетита
Ухудшение общего самочувствия, слабость, боль в мышцах и костях, снижение аппетита Возникновение уплотнений в области ягодицы. Распознать такое уплотнение несложно: кожа в этом месте становится красной, горячей
Возникновение уплотнений в области ягодицы. Распознать такое уплотнение несложно: кожа в этом месте становится красной, горячей