Что такое абсцесс? Это заполненная гноем полость, которая расположена в мышцах или подкожной жировой клетчатке. Вызывают такое патологическое состояние патогенные вирусы или бактерии. В результате скопления большого количества гноя область поражения начинает увеличиваться, и возникает риск прорыва абсцесса с выходом гноя в находящуюся рядом здоровую клетчатку. Это приводит к развитию обширного воспаления, называемого флегмоной.
Кроме этого, запущенный абсцесс провоцирует неврит, что способствует возникновению остеомиелита. Лечится ли эта патология консервативным путем, как происходит вскрытие абсцесса? Рассмотрим это более подробно.
Гнойное заболевание возникает в результате попадания в ослабленный или поврежденный орган патогенной инфекции, которая начинает быстро размножаться. Организм в это время активно борется с воспалением и ограничивает воспаленное место. В результате этого возникает гнойная капсула.
Инфекция проникает в мягкие ткани в результате нарушения кожного покрова, которое случается из-за травм, порезов, ранений, отморожений, ожогов, открытых переломов. Возникновению абсцесса способствуют следующие возбудители:
Абсцесс может возникать из-за того, что под кожу вместе с лекарственным препаратом было введено инфицированное содержимое или произошло вливание медикаментов, которые предназначены только для внутримышечных инъекций. Это приводит к развитию асептического некроза клетчатки и гнойного воспаления мягких тканей.
Иногда абсцесс может возникнуть в результате предшествующих заболеваний: фарингита, ангины, пневмонии, остеомиелита, вросшего ногтя.
Что может произойти после того, как возникла эта гнойная полость? Исход такого недуга бывает следующим:
- прорыв наружу или внутрь (в брюшную или суставную полость);
- прорыв в органы (кишку, желудок, мочевой пузырь или бронхи).
Как только абсцесс прорвется, происходит уменьшение размера гнойной капсулы, после чего язва начинает рубцеваться. Но если гной вышел не полностью, то воспаление часто возникает повторно или может стать хроническим. Поэтому абсцесс необходимо вскрывать, чтобы удалить скопившийся гной.
Вскрытие абсцесса необходимо осуществлять как можно быстрее, если ему уже больше четырех дней и головка капсулы уже созрела. Осуществляется такой процесс следующим образом: сначала область воспаления обрабатывают антисептическим раствором и обезболивают лидокаином. С помощью скальпеля врач производит разрез ткани (не больше 2 см) в участке гнойной головки или в месте наибольшего воспаления.
С помощью шприца Гартмана разрез расширяют до 4-5 см и при этом осуществляют разрыв связующих перемычек абсцесса. Начинают удалять гной электрическим отсосом, после чего пальцем обследуют полость, чтобы удалить остатки тканей и перемычек. Полость промывают антисептиком и осуществляют дренаж, введя в нее резиновую трубку, что обеспечивает отток гнойного экссудата.
Лечение после вскрытия абсцесса осуществляется с помощью антибиотиков. В основном врач назначает препараты пенициллинового ряда («Амоксициллин», «Цефалексин»), которые следует принимать 4 раза в день по 200 или 500 мг. Курс лечения длится 10 дней. Если на пенициллин у пациента аллергия, то назначают макролиды («Эритромицин», «Кларитромицин»).
Антибиотики для наружного применения – это мази «Мафедин», «Левомеколь», «Левосин» и другие, преимущество которых заключается в том, что их действие распространяется только на область поражения, и они не всасываются в кровь.
Кроме того, рана после вскрытия абсцесса требует обработки. Чтобы ее края не слипались до тех пор, пока не произошла грануляция полости из глубины, в прооперированных тканях оставляют тампон с мазью Вишневского или вазелиновым маслом. Менять его следует каждые 2-3 дня при перевязках. По мере развития грануляции осуществляют удаление тампона из глубины. Производят прижигание излишков грануляции, при этом стараясь не задеть эпителий, растущий по краям раны. При медленном зарастании раны показано наложение шва.
Рассмотрим, как происходит вскрытие абсцесса бартолиновой железы и в области глотки.
Эта железа считается самой крупной из тех, которые располагаются в преддверии влагалища. Воспаляется она довольно редко, и если произошло образование гнойной капсулы, то ее необходимо вскрывать. Как проводится эта процедура?
Вскрытие абсцесса бартолиновой железы начинается с того, что врач делает аккуратные надрезы, вскрывая гнойную полость, и выпускает скопившуюся жидкость. Затем проводится промывка железы раствором перекиси водорода (3 %). В полость вставляют специальную трубку (дренаж), которая необходима для выведения остатков гноя. Удаляют ее через 5 или 6 дней. Лечение проводится с помощью антибиотиков и аппликаций с мазями.
Вскрытие паратонзиллярного абсцесса считается основным методом лечения заболеваний гнойного характера в области глотки. Такая операция считается несложной и редко вызывает осложнения. Проводится она под местным обезболиванием (раствор кокаина 5 % и дикаина 2 %). Разрез выполняется в области наибольшего выпячивания стенки глотки и его глубина не должна быть больше 1,5 см, иначе можно повредить расположенные рядом пучки нервов и сосудов. Выпустив гной, врач тупым инструментом проникает в полость, чтобы разрушить внутри нее перегородки.
После того, как было произведено вскрытие паратонзиллярного абсцесса, полость заполняют дезинфицирующим раствором. После ее ушивания обычно никаких мер по остановке кровотечения не предпринимают. Послеоперационное лечение подразумевает прием антибиотиков.
Таким образом, вскрытие абсцесса является обязательной процедурой, так как, если не лечить его, это может привести к различным осложнениям. Самостоятельно вскрывать его категорически запрещено, иначе это может способствовать распространению инфекции на органы и ткани, расположенные рядом.
источник
Показания:подкожные панарации, абсцедирующие фурункулы, абсцессы и др.
Оснащение:шприц 2-5 мл, иглы инъекционные, 0,5% раствор новокаина, растворы антисептиков, скальпель. Ножницы, кровоостанавливающие зажимы, пинцеты, пуговчатый зонд, стерильное операционное белье, салфетки, шарики, турунды, дренажи, перчатки, спирт, йодонат.
1. Обработать операционное поле антисептиком и отгранить его стерильным бельем.
2. Провести местную анестезию.
3. Путем втыкания остроконечного скальпеля в наиболее истонченное место вскрыть гнойник, рассекая кожу на 1,5 – 2 см.
4. С помощью салфеток, шариков и турунд и путем промывания антисептиков удаляется гной.
5. Полость гнойника осушивается и дренируется (вставляется резиновый выпускник, турунда с 10% раствором натрия хлорида или резиновая полосочка).
6. Накладывается асептическая повязка и фиксируется лейкопластырем или бинтом.
Также инструменты и приборы применяются при взятии кожной биопсии.
Кожная биопсия предполагает взятие образца с определенного участка кожи для его дальнейшего микроскопического изучения. Подобная процедура проводится несколькими способами, после чего образец кожи отправляют на гистологию.
Методики биопсии кожи
Забор биообразцов осуществляется несколькими методами вроде пункционной, петлевой, бритвенной, панч биопсией. По сути, биопсия представляет собой иссечение небольшого кусочка кожи или получение образца с использованием местного обезболивания.
Сегодня чаще всего применяются такие методики:
1. Трепанобиопсия – из середины поражения берут столбик биоматериала вместе с эпидермальным слоем и подкожной клетчаткой. Сначала кожу в нужном месте растягивают, затем делают прокол иглой, вращая ее по кругу. Затем иглу вытаскивают, а получившийся столбик биоматериала вытягивают пинцетом и отрезают. Рану закрывают пластырем, а если она больше 3 мм, то зашивают.
2. Бритвенная – методика предполагает получение биоптата путем среза выступающей части поражения посредством лезвия либо скальпеля. Срез после процедуры обрабатывают, чтобы избежать кровотечения.
3. Панч биопсия – проводится специальным ножом трубчатой формы 2-8-миллиметрового диаметра. С виду это полая цилиндрическая трубка, имеющая режущие края. Ее продвигают вглубь пораженного места, вращая для удобства продвижения. Полученный образец представляет собой столбик ткани, состоящий из нескольких слоев вроде подкожной клетчатки, дермы и эпидермиса. Рану зашивают.
4. Эксцизионная или инцизионная биопсия – когда иссекается все образование целиком или его часть.
5. Петлевая биопсия – материал забирается специализированной петлей с помощью радиочастотного хирургического аппарата либо коагулятора.
6. Пункционная – предполагает получение биообразца с помощью специализированной иглы и биопсийного шприца или пистолета. Когда нужный образец втягивается внутрь иглы и вынимается из места прокола.
Полученный биообразец помещают в формалиновый раствор либо специальный контейнер и отправляют в лабораторию на гистологическое и цитологическое исследование.
Главное условие гистологического исследования – биоптат необходимо брать со слоем жировой подкожной клетчатки.
Обычно для этого используется эксцизионное иссечение кожи. Биоптат получают с использованием скальпеля либо биопсийной иглы. Затем ткани подвергаются микроскопическому исследованию и иммунофлюоресцентному окрашиванию.
Трихоскопия.
Кожные соскобы
Данное исследование должно проводиться во всех случаях! Для проведения кожных соскобов необходимо следующее оборудование и материалы: минеральное масло, предметные стёкла, лезвие скальпеля или шпатель (кюретка), микроскоп.
Предпочтительно сначала подстричь шерсть с выбранных участков кожи перед взятием соскоба. Для получения поверхностного соскоба достаточно поскоблить кожу лезвием скальпеля или шпателем, смоченным минеральным маслом. Для получения глубокого соскоба материал соскабливается до появления капель капиллярной крови. Материал наносится на предметное стекло с каплей минерального масла, накрывается покровным и исследуется под микроскопом (сначала под объективом 4х, затем 20х). Важно проводить соскоб с периферии максимально свежих очагов поражения. Необходимо тщательно исследовать все поля зрения препарата, причём успех обнаружения паразитов больше зависит от качества получения материала и выбора места для соскоба, чем от количества стёкол. Артефактами могут быть пузырьки воздуха в масле, чешуйки эпидермиса, их необходимо дифференцировать от клещей.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8493 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Заглоточный абсцесс встречается преимущественно в детском возрасте и представляет собой нагноение заглоточных лимфатических .узлов, которые с возрастом, как и рыхлая клетчатка, редуцируются. Эти абсцессы бывают преимущественно односторонними.
Во избежание аспирации гноя желательно перед вскрытием произвести пункцию абсцесса и отсосать его содержимое (рис. 282). После этого в месте наибольшего выпячивания делают вертикальный разрез «слизистой оболочки, а глубжележащие ткани разводят в стороны
МИКРОХИРУРГИЯ ГОРТАНИ И ГОРТАНОГЛОТКИ
Обеспечение метода. Хирургический микроскоп прочно вошел в кли-вическую оториноларингологическую практику. Современная отори-еохирургия немыслима без применения микроскопа. В ларингологической практике хирургический микроскоп стали применять значительно позже.
Успех микрохирургической операции во многом зависит не только «т навыков врача, но и от ее технического оснащения. Микроскоп, предназначенный для операций на ухе, имеет фиксированное фокусное расстояние, равное 200 мм. Такого фокусного расстояния для «смотра гортани явно недостаточно. Кроме того, в этих микроскопах световой луч и оптическая ось не совпадают. Для создания оптимальных условий, необходимых для выполнения микрохирургических операций на гортани, нужно увеллчить фокусное расстояние и совместить оптическую ось с ходом светового луча.
Сменив линзы объектива, можно легко увеличить фокусное расстояние до 400 мм. Однако в этом случае уменьшится увеличительная способность микроскопа. Фокусное расстояние можно увеличить также с помощью револьверной насадки с диском отрицательных линз. Удобен для использования при вмешательствах на гортани операционный микроскоп OPMf-б фирмы К. Storz (ФРГ). Мы при •операциях на гортани пользуемся набором инструментов, предложенным О. Kleinsasser (рис. 284). В состав набора входит ларингоскоп
Операциипри заболеваниях верхних дыхательных и пищепроводных путэй; 255
При введении тефлоновой пасты в голосовую складку с целью-ее смещения к срединной линии и для криогенного воздействия на опухоль или патологические процессы в области передней комиссуры пользуются ларингоскопом Арнольда с клинком цилиндрической формы и фиксатором в виде дуги (рис. 286). Пасту вводят металлическим шприцем храповикового типа (рис. 287). Чтобы осмотреть гортанный желудочек, вестибулярную складку оттягивают кверху с помощью специального инструмента — гортанного шпателя или же посредством присоски. Набор инструментов для проведения микрохирургических операций на гортани дополнен расширителем гортанного желудочка (рис. 288), захватом-присоской, зубчатыми зажимами (рис. 289), наконечниками для гортанного выкусывателя.
Показания. Хирургический микроскоп применяют для удаления очаговых гиперплазии, дискератозов, опухолеподобных образований, доброкачественных опухолей и злокачественных новообразований. Эндоларингеальное вмешательство допустимо лишь при раке I стадии инвазивного роста с локализацией на голосовой складке и свободном крае надгортанника. В этих случаях допустимо и криогенное воздействие, но данный способ лечения не нашел широкого применения в клинической практике. Микроскопом пользуются и для прицельной биопсии.
Выбор метода обезболивания. Определенные трудности испытывает хирург при выборе обезболивания. Местным обезболиванием чаще-пользуются для проведения диагностической непрямой ларингоскопии, а также для введения тефлоновой пасты, при одностороннем некомпенсированном параличе. Большинство микрохирургических рмешательств производят под наркозом. Больше, чем другие виды наркоза, требованиям микрохирургии гортани и гортаноглотки отвечает внутривенный наркоз с миорелаксацией и инжекционной ИВЛ (см. главу 2).
Прямая ларингоскопия
Проведение прямой ларингоскопии под наркозом с миорелаксацией? не представляет больших трудностей. Опытный хирург в большинстве случаев может выполнить ее за 20—40 с.
Положение больного — на спине со слегка запрокинутой и уложенной на специальный кружок головой. При максимально запрокинутой голове могут возникнуть трудности уже в самом начале введения клинка ларингоскопа. В этом случае лепесток надгортанника занимает почти вертикальное положение и составляет с осью клинка ларингоскопа угол, близкий к прямому. Ввести клинок ларингоскопа под надгортанник и отвести его кпереди при таком положении трудно. Надгортанник сгибается и «складывается» вдвое, это мешает ввести клинок в преддверие гортани, поэтому ларингоскопию начинают при слегка запрокинутой голове. Максимально запрокидывают голову больного лишь после того, как обнаружат надгортанник, при-
Операциипри заболеваниях верхних дыхательных и пищепроводных путей
 |
 |
 |
Этапы удаления полипа голосовой складки.
«поднимут его и продвинут клинок ларингоскопа до уровня черпа-ловидных хрящей.
Наиболее частой ошибкой при прямой ларингоскопии, особенно при недостаточном опыте и мастерстве хирурга, следует считать на-,рушение последовательности этапов исследования и недоучет «ориентиров» на каждом из этапов. Первый этап прямой ларингоскопии— •введение клинка ларингоскопа в полость рта вдоль языка до мягкого •неба. В просвете клинка снизу виден язычок (первый ориентир), -а сверху — корень языка. Как только конец клинка достиг уровня мягкого неба, необходимо начать выпрямлять угол между полостью ,рта и глоткой — второй этап прямой ларингоскопии. Если не учесть первый ориентир и провести конец клинка глубже, до задней стенки глотки, то при выпрямлении этого угла можно травмировать слизи-•стую оболочку задней стенки глотки, кроме того, значительно труд-яее выпрямить угол между полостью рта и просветом глотки и обнаружить следующий ориентир — лепесток надгортанника.
После появления в поле зрения лепестка надгортанника клинок ларингоскопа продвигают до соприкосновения с ним, но так, чтобы ше сместить лепесток вниз и кзади. Если нарушить это правило, то
295.Удаление гиперпластического узел
ка.
296. Вид голосовой «кладки после удале
ния гиперпластического узелка.
297.Удаление гранулемы в области го
лосового отростка черпаловидного
хряща.
можно допустить вторую ошибку — произойдет смещение и «складывание» надгортанника, что мешает выпрямлению угла между глоткой и гортанью и обнаружению третьего ориентира — черпало-видных хрящей. Выпрямить «сложенный» надгортанник нелегко. Это можно сделать, применив следующий прием. Продвигают клинок ларингоскопа внутрь и кзади по направлению ко «рту» пищевода за черпаловидные хрящи, а затем при извлечении его стараются расправить надгортанник и отодвинуть его вверх и кпереди. «Сложенный» надгортанник самостоятельно не выпрямляется до прекращения действия миорелаксантов.
При появлении в поле зрения лепестка надгортанника приступают к третьему этапу ларингоскопии. Клинком ларингоскопа стараются приподнять надгортанник и отвести его кпереди и кверху. В результате становится виден третий ориентир — черпаловидные хрящи. Клинок ларингоскопа продвигают ниже в просвет гортани до уровня черпаловидных хрящей. Максимально запрокидывают голову боль-
17 Атлас оперативной оториноларингологии
•Операциипри заболеваниях верхних дыхательных и пищепроводных путей 259
ного и в поле зрения появляется голосовая щель, голосовые складки, передняя комиссура. Этапы прямой ларингоскопии представлены на рис. 290, 291, 292, 293.
источник
280. Вскрытие абсцесса через надминдальную ямку.
281. Линия разреза (указана стрелкой) при вскрытии заднего паратонзиллярного абсцесса.
•больного сидя, а под наркозом — лежа на спине с максимально запрокинутой головой.
Большинство хирургов начинают операцию с надреза слизистой оболочки вдоль края верхней трети передней небной дужки (рис. 265). Этот разрез не должен проникать глубже слизистой оболочки. Через разрез за капсулу миндалины вводят распатор (рис. 266). Распатором стараются выделить верхний полюс миндалины,
а затем берут его вместе с капсулой на зажим или захватывают специальными щипцами. Некоторые хирурги захватывают миндалину щипцами и оттягивают ее к средней линии в самом начале рации. Только потом они производят разрез слизистой оболочки вдоль края передней небной дужки и выделяют верхний полюс. Тупым
путем отделяют переднюю небную дужку от миндалины до угольной складки, прикрывающей нижний полюс миндалины. Таким же образом отделяют от миндалины и заднюю дужку(рис. 267). Миндалину вместе с капсулой выделяют до нижнего полюса распатором или ложкой. Край треугольной складки надрезают с помощью ножниц (рис. 268). Спайки расслаивают и разрушают тупым путем. Если это не удается, то их рассекают ножницами ближе к капсуле
миндалин. Полностью выделенную до нижнего полюса миндалину отсекают петлей (рис. 269), которую надевают на миндалину и доводят до основания нижнего полюса таким образом, чтобы отсечь миндалину полностью, без остатка.
Операций при заболеваниях верхних дыхательных и пищепроводных путей
282. Пункция заглоточного абсцесса.
. Разрез стенки заглоточного абсцесса после его пунктирования..
Аналогичным образом удаляют и другую миндалину. Производят тщательный гемостаз. В ниши миндалин помещают марлевые тампоны, прижимают их к стенкам на мин. Если кровотечение не удается остановить с помощью марлевых тампонов, то на кровоточащие места накладывают зажимы (рис. 270), а затем перевязывают или прошивают кровоточащий сосуд (рис. 271).
Иногда определить его невозможно: кровоточит вся стенка ниши миндалины
остановить с помощью тампонады и гемостатических средств, то
последующим сшиванием над тампоном передней и задней небных
дужек (рис. 272). В редких случаях при упорном кровотечении?
производят перевязку наружной сонной артерии.
Тонзиллэктомия, осуществляемая под интубационным наркозом,
состоит из тех же этапов, что и вмешательство, которое производят
обезболиванием(рис. 273, 274, 275, 276). Положение-
больного на спине с максимально запрокинутой(свисающей) голо-
Вскрытие паратонзиллярного абсцесса
Паратонзиллярный абсцесс может развиться как осложнение ангины
и значительно реже — как обострение хронического тонзиллита.
В зависимости от локализации различают: 1) передний абсцесс, ло-
кализующийся в паратонзиллярной клетчатке между миндалиной и
передней небной дужкой; 2) задний, развившийся кзади от минда-
лины; 3) наружный или боковой, локализующийся кнаружи от мин-
а вид; б — рабочая часть инструментов.
Операции при заболеваниях верхних дыхательных и пищепроводных путей
285. Ларингоскоп с самофиксирующимся приспособлением.
далины; 4) нижний паратонзиллярный абсцесс, расположенный у нижнего полюса миндалины.
Абсцесс созревает обычно день после появления первых признаков распространения инфекции за пределами миндалины. Наличие паратонзиллярного абсцесса является показанием к его вскрытию, которое производят в большинстве случаев амбулаторно. Лишь
Шприц для введения тефлоновой пасты.
288. Расширитель гортанного желудочка.
290. Первый этап ларингоскопии — введение клинка ларингоскопа в полость рта, обнаружение язычка (первый ориентир).
при тяжелом течении болезни больного оставляют в стационаре. Если гноя не получено, но признаки абсцесса налицо, то такого больного также желательно госпитализировать.
Разрез производят под аппликационным обезболиванием2% раствором дикаина или 5% раствором кокаина, а нередко без обезболивания в участке наибольшего выпячивания (рис. 277) или разрезают
Операции при заболеваниях верхних дыхательных и пищепроводных путей 25$
292. Третий этап ларингоскопии — выпрямление угла между полостью рта гортанью, обнаружение черпаловидных хрящей (третий ориентир).
слизистую оболочку в месте перекреста горизонтальной линии, проходящей через основание язычка, с вертикальной, которая идет or нижнего края передней небной дужки вверх. Разрез должен быть неглубоким (всего на см), глубже ткани разводят тупым пу-
Нередко паратонзиллярный абсцесс вскрывают через надминдалиновую ямку с помощью изогнутого зажима или глоточных щипцов^ (рис. 280). Щипцы или зажим вводят над верхним полюсом минда-
291. Второй этап ларингоскопии — выпрямление угла между полостью рта и
293. Четвертый этап ларингоскопии — сопоставление просвета клинка и
глоткой, обнаружение лепестка надгортанника (второй ориентир),
света гортани (максимальное запрокидывание головы), обнаружение го>-
лосовой щели и голосовых складок (четвертый ориентир).
Операции при заболеваниях верхних дыхательных и пищепроводных путэй;
.лины в паратонзиллярную клетчатку и тупо разводят , ткани
При введении тефлоновой пасты в голосовую складку с целью-
раскрывая щипцы. Задний паратонзиллярный абсцесс вскрывают
ее смещения к срединной линии и для криогенного воздействия на
разрезом, который проводят кзади от
опухоль или патологические процессы в области передней комиссуры
Разрезают обычно только слизистую оболочку. Глубжележащие ткани
формы и фиксатором в виде дуги (рис.
расслаивают зажимом или щипцами, стараясь разрушить перемычки в
ческим шприцем храповикового типа(рис. 287). Чтобы осмотреть
полости абсцесса, чтобы улучшить отток гноя.
гортанный желудочек, вестибулярную складку оттягивают кверху с
Вскрытие заглоточного абсцесса
помощью специального инструмента— гортанного шпателя или же
посредством присоски. Набор инструментов для проведения микро-
хирургических операций на
гортани дополнен расширителем
ного желудочка (рис. 288), зубчатыми зажима-
ми (рис. 289), наконечниками для гортанного выкусывателя.
.узлов, которые с возрастом, как и рыхлая клетчатка, редуцируются.
Эти абсцессы бывают преимущественно односторонними.
очаговых гиперплазии, дискератозов, опухолеподобных
Во избежание аспирации гноя желательно перед вскрытием произ-
доброкачественных опухолей и злокачественных новообразований.
вести пункцию абсцесса и отсосать его содержимое(рис. 282). После
Эндоларингеальное вмешательство допустимо лишь при ракеI ста-
этого в месте наибольшего выпячивания делают вертикальный разрез
дии инвазивного роста с локализацией на голосовой складке и
бодном крае надгортанника. В этих случаях допустимо и криогенное
воздействие, но данный способ лечения не нашел широкого приме-
дуют после вскрытия заглоточного абсцесса наклонить ребенка вниз
нения в клинической практике. Микроскопом пользуются и для при-
головой для предупреждения аспирации гноя.
Выбор метода обезболивания. Определенные трудности испытывает
МИКРОХИРУРГИЯ ГОРТАНИ И ГОРТАНОГЛОТКИ
хирург при выборе обезболивания. Местным обезболиванием чаще-
Обеспечение метода. Хирургический микроскоп прочно вошел в кли-
пользуются для проведения диагностической непрямой ларингоско-
пии, а также для введения тефлоновой пасты, при одностороннем
вическую оториноларингологическую практику. Современная отори-
некомпенсированном параличе. Большинство микрохирургических
еохирургия немыслима без применения микроскопа. В ларингологи-
рмешательств производят под наркозом. Больше, чем другие виды
ческой практике хирургический микроскоп стали применять значи-
наркоза, требованиям микрохирургии гортани и гортаноглотки отве-
чает внутривенный наркоз с миорелаксацией и инжекционной ИВЛ
Успех микрохирургической операции во многом зависит не только
«т навыков врача, но и от ее технического оснащения. Микроскоп,
предназначенный для операций на ухе, имеет фиксированное фокус-
ное расстояние, равное 200
мм. Такого фокусного расстояния
Проведение прямой ларингоскопии под наркозом с миорелаксацией?
«смотра гортани явно недостаточно. Кроме того, в этих микроскопах
световой луч и оптическая ось не совпадают. Для создания оптималь-
не представляет больших трудностей. Опытный хирург в большинст-
ных условий, необходимых для выполнения микрохирургических опе-
ве случаев может выполнить ее за с.
раций на гортани, нужно увеллчить фокусное расстояние и совмес-
Положение больного — на спине со слегка запрокинутой и уложен-
тить оптическую ось с ходом светового луча.
ной на специальный кружок головой. При максимально запрокину-
Сменив линзы объектива, можно легко увеличить фокусное рас-
той голове могут возникнуть трудности уже в самом начале введения
стояние до 400 мм. Однако в этом случае уменьшится увеличительная
клинка ларингоскопа. В этом случае лепесток надгортанника зани-
способность микроскопа. Фокусное расстояние можно увеличить также
мает почти вертикальное положение и составляет с осью клинка ла-
рингоскопа угол, близкий к прямому. Ввести клинок ларингоскопа
под надгортанник и отвести его кпереди при таком положении труд-
но. Надгортанник сгибается и«складывается» вдвое, это мешает
•операциях на гортани пользуемся набором инструментов, предложен-
ввести клинок в преддверие гортани, поэтому ларингоскопию начи-
ным О. Kleinsasser (рис. 284). В состав набора входит ларингоскоп
нают при слегка запрокинутой голове. Максимально запрокидывают
Операции при заболеваниях верхних дыхательных и пищепроводных путей
Этапы удаления полипа голо-
Удаление гиперпластического узел
Вид голосовой «кладки после удале
ния гиперпластического узелка.
297. Удаление гранулемы в области го
лосового отростка черпаловидного
можно допустить вторую ошибку—
при недостаточном опыте и мастерстве хирурга, следует
,рушение последовательности этапов исследования и недоучет«ори-
ентиров» на каждом из этапов. Первый этап прямой ларингоскопии—
•введение клинка ларингоскопа в полость рта вдоль языка до мягкого
глоткой и гортанью и обнаружению
•неба. В просвете клинка снизу виден язычок (первый ориентир),
сверху — корень языка. Как только конец клинка достиг уровня
надгортанник нелегко. Это можно сделать, применив
мягкого неба, необходимо начать выпрямлять угол
следующий прием. Продвигают клинок ларингоскопа внутрь и кзади по
,рта и глоткой — второй этап прямой ларингоскопии. Если не учесть
направлению ко «рту» пищевода за черпаловидные хрящи, а затем при
первый ориентир и провести конец клинка глубже, до задней стенки
извлечении его стараются расправить надгортанник и отодвинуть его
глотки, то при выпрямлении этого угла можно травмировать слизи-
вверх и кпереди. «Сложенный» надгортанник самостоятельно не
•стую оболочку задней стенки глотки, кроме того, значительно труд-
выпрямляется до прекращения действия миорелаксантов.
яее выпрямить угол между полостью рта и просветом глотки и обна-
При появлении в поле зрения лепестка надгортанника приступают
ружить следующий ориентир — лепесток надгортанника.
к третьему этапу ларингоскопии. Клинком ларингоскопа стараются
После появления в поле зрения лепестка надгортанника клинок
приподнять надгортанник и отвести его кпереди и кверху. В резуль-
ларингоскопа продвигают до соприкосновения с ним, но так, чтобы
тате становится виден третий ориентир— черпаловидные хрящи.
ше сместить лепесток вниз и кзади. Если нарушить это правило, то
Клинок ларингоскопа продвигают ниже в просвет гортани до уровня
черпаловидных хрящей. Максимально запрокидывают голову боль-
17 Атлас оперативной оториноларингологии
ного и в поле зрения появляется голосовая щель, голосовые складки, передняя комиссура. Этапы прямой ларингоскопии представлены на рис. 290, 291, 292, 293.
Удаление полипов из гортани
Полипы гортани подлежат хирургическому удалению. Это вмешательство лучше выполнять под микроскопом. Однако при полипах с успехом применяют и криодеструкцию. При полипах больших размеров, вызывающих стеноз гортани, показано хирургическое вмешательство. Операцию выполняют при небольшом увеличении(Х5, Х8). Удаление начинают с передних отделов. Особую осторожность соблюдают во время работы у передней комиссуры. С помощью ножа
и ножниц отсекают полип по краю голосовой складки, берут на зажил
и постепенно отделяют его спереди назад(от комиссуры к голосовому отростку черналовидного хряща). Линию разреза по верхней поверхности голосовой складки ведут вдоль границы плоского и дыхательного эпителия ближе к краю голосовой складки. Если ограничиться удалением полипа строго по краю голосовой складки, то часть его, которая расположена на нижней поверхности, как правило, остается, в послеоперационном периоде отекает и выступает в просвет гортани в виде «гранулемы». В результате послеоперационный период удлиняется. В связи с этим, приподняв гортанным шпателем голосовую складку кверху, разрез ведут по нижней ее поверхности таким образом, чтобы удалить полип полностью.
Разрезы по верхней и нижней поверхности голосовой складки производят лишь на глубину слизистой оболочки. Избежать травмы голосовой связки (часть эластического конуса) и голосовой мышцы легче, если захватить край полипа зажимом, оттянуть медиально и кверху, а затем осторожно отсечь(рис. 294). Травму слизистой обо- ЛОЧКР ! передней комиссуры и противоположной голосовой складки
нужно считать осложнением операции, которое в последующем может привести к рубцовому сращению передних отделов голосовых складок.
При двусторонних полипах вмешательство выполняют в два приема. Сроки удаления полипа другой голосовой складки определяют индивидуально в зависимости от заживления послеоперационной раны.
Удаление гиперпластических узелков
Гиперпластические узелки могут быть различными по размерам, локализации и внешнему виду. В литературе до настоящего времени можно встретить различные названия этих образований: фиброма, полип на ножке, полип, ангиофиброма и др. Двусторонние гиперпластические узелки с локализацией на границе передней и средней третей голосовой складки принято называть узелками крикунов или
•Операции при заболеваниях верхних дыхательных и пищепроводных путей 259
.певческими узелками. Наиболее распространенный и эффективный метод лечения — хирургический.
Гиперпластические узелки удаляют с помощью гортанного выкусывателя. Под микроскопом границы узелка хорошо видны. Узелок захватывают таким образом, чтобы он был хорошо виден в просвете наконечника выкусывателя. Размер наконечника выкусывателя под-
•бирают соответственно величине узелка(рис. 295). После удаления узелка на крае голосовой складки остается ниша, глубина которой не превышает толщины эпителиального слоя слизистой оболочки (рис. 296). После заживления в результате эпителизацжи край — го лосовой складки выравнивается. При двусторонних узелках вначале удаляют больший, узелок на противоположной голосовой складке люжет рассосаться.
Операции при контактной гранулеме
Вопрос о лечении больных с контактной гранулемой остается спореым. Одни авторы предпочитают консервативное лечение, другие — хирургическое. в решении этого вопроса не должно ‘быть крайностей. Операция показана при отсутствии эффекта от консервативного лечения, а также при наличии гранулемы, мешающей смыканию голосовых складок.
Вмешательство производят при прямой ларингоскопии под внутривенным наркозом с инжекционной ИВЛ. Ножом разрезают слизистую оболочку вокруг гранулемы. Отслоив слизистую оболочку вместе с частью гранулемы у наружного ее края, захватывают удаляемые ткани зажимом (рис. 297), приподнимают и осторожно отслаивают от голосового отростка черпаловидного хряща. Чтобы как можно меньше травмировать ткани при удалении контактной гранулемы, избегают применения щипцов, ножниц и выкусывателя. Пользуются
преимущественно ножом. Послеоперационный период у больных с гранулемой несколько удлинен, как и после удаления полипов лосовых складок. Гранулемы могут рецидивировать.
Удаление интубационной гранулемы
Интубационные гранулемы встречаются сравнительно редко. Развиваются они в области голосовых отростков черпаловидных хрящей после травмы слизистой оболочки интубационной трубкой во время проведения интубационного наркоза. Гранулема может быть двусторонней. Удаляют интубационные гранулемы аналогично контактным. Иногда интубапионная гранулема спускается далеко в нижний отдел гортани и удалить ее полностью непросто. Как и при контактной гранулеме, если процесс двусторонний, то сначала удаляют большую гранулему, а спустя нед — меньшую. Эти гранулемы тоже могут рецидивировать. 17*
Операции при заболеваниях верхних дыхательных и пищепроводных путей
источник
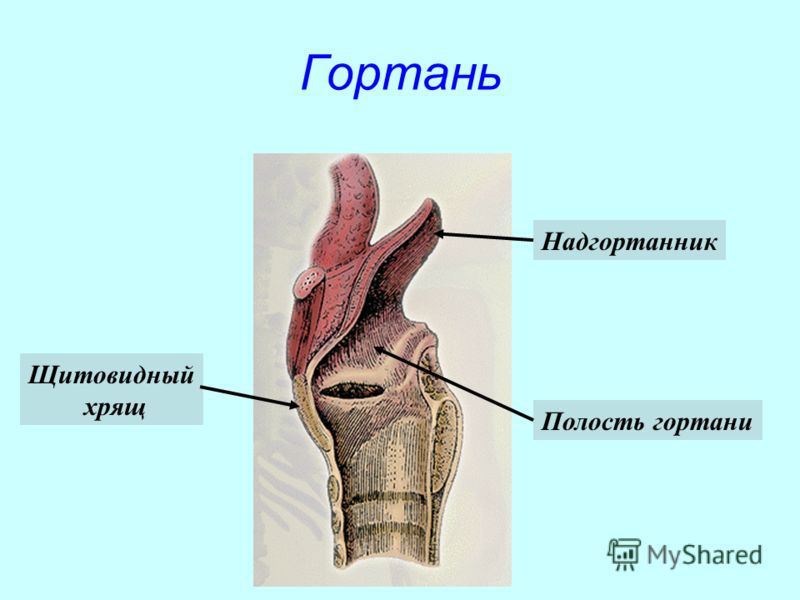
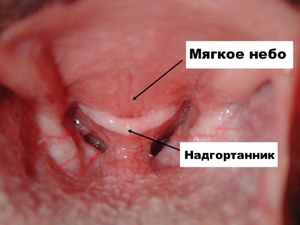
Надгортанный хрящ проводит пищу и кислород в организм ребёнка, от него зависит строение пищевода и дыхательных путей. Этот видный орган требует защиты от различных воспалительных процессов. Чаще всего воспалением надгортанника болеют дети от трёх до пяти лет. Из-за слабого иммунитета заболевание протекает у них в острой форме.
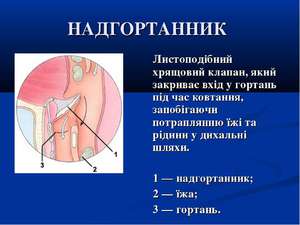
В надгортанном хряще имеются ямки, в них содержатся слизистые железы. Они соединяются нервами с корнем языка и со слизистой гортани. Железы состоят из трёх слоёв и каждая имеет свою функцию:
- Слизистая оболочка — располагается на поверхности и чтобы снизить трение с инородными предметами и другими органами увлажняет хрящ.
- Эпителий слизистой — часть оболочки, содержащей элементы для очистки воздуха.
- Пластинка слизистой оболочки — это ткань, она содержит: гортанные железы, кровеносные сосуды и нервы.
Некоторые люди имеют индивидуальные особенности по расположению органа. У них надгортанник сворачивается наполовину, перекрывает путь к гортани и вызывает синдром надгортанника.
- алкогольные напитки и курение;
- горячие блюда и напитки (ожог);
- всяческие повреждения горла.
При воспалениях орган увеличивается, у надгортанника нарушаются функции, это становится препятствием дыхательным путям для проведения кислорода к лёгким. Бактерии поражают органы дыхания, от этого возникают воспалительные процессы. В процессе у органа меняется форма, может появиться стеноз дыхательных путей и наступит смерть. В зону риска попадают:
- пациенты с аллергическими реакциями;
- дети от трёх до пяти лет;
- после операций на селезёнке;
- мужчины;
- люди со слабым иммунитетом.
У надгортанника есть несколько патологий:
- Проникновение бактериальных агентов.
- Возрастные осложнения (после 30 лет хрящ деформируется и начинает западать, что приводит к затруднённому дыханию).
- Эпиглоттит — заражение гемофильной палочкой, самая сложная воспалительная форма. Симптоматика возникает внезапно: человек затрудняется сделать вдох и выдох, может остановиться дыхание и наступит летальный исход.
Острое гнойное воспаление гортани, образуется в области надгортанного хряща, симптомы:
- Температура тела у ребёнка повышается до высоких цифр, но иногда может оставаться нормальной.
- В горле ощущается присутствие инородного тела.
- Боль в горле при глотании усиливается.
- Тяжело глотать даже жидкость.
- Появляется гнусавость.
- Дыхание становится затруднённым.
- Увеличиваются и становятся болезненными лимфатические узлы.
У детей заболевание происходит стремительно, за несколько часов появляются симптомы: увеличивается боль в горле, ребёнку трудно дышать, появляется слюнотечение. Диагностику ребёнку проводят с помощью рентгенографии шеи, фарингоскопии, забором мазка из зева. Ребёнку назначают инфузионную и симптоматическую терапию, антибиотикотерапию.
Ребёнок в возрасте от двух до пяти лет чаще заболевает эпиглоттитом, но сейчас делают вакцинацию против гемофильной инфекции и эпиглоттит у детей практически исчез.
Абсцесс надгортанника — это осложнение эпиглоттита. Эпиглоттит — это инфекционный процесс, причиной которого является:
Инфекционный агент проникает в надгортанник от ожога или травмы слизистой.
Проводится в условиях стационара. Принимаются меры: в инфильтративной стадии для рассасывания плотного участка воспаления (инфильтрата). В стадии абсцедирования гнойник вскрывают (опорожняют). Назначают антибиотики и противовоспалительные препараты внутримышечно и обезболивающие средства.
При сформированном гнойнике проводят хирургическую чистку гнойной полости. Под местным обезболиванием через рот вскрывают гнойник специальным гортанным ножом.
При стенозе гортани, когда развивается сильный отёк в трахею вводят дыхательную трубку через нос или рот (интубация). Крайне редко прибегают к разрезу на шее, для введения в трахею дыхательной трубки (трахеостомия).
Последствия и осложнения абсцесса надгортанника:
- сепсис;
- стеноз гортани;
- при распространении процесса могут развиться: глубокие абсцессы шеи, медиастинит (воспаление органов средостения), тромбоз яремной вены.
- При инфекционных заболеваниях верхних дыхательных путей проводить своевременную диагностику и лечение.
- Если в гортань попадёт инородное тело, не откладывая, обращайтесь к специалисту.
- Укрепляйте защитные функции организма:
- ежедневно не менее двух часов гуляйте на свежем воздухе;
- исключите переохлаждения;
- закаливайтесь;
- носите защитные повязки при массовых заболеваниях;
- питайтесь рационально и сбалансировано;
- лечите хронические очаги инфекций (тонзиллит, кариес);
- откажитесь от курения.
Надгортанник играет важную роль в процессе жизнедеятельности организма и за квалифицированной помощью следует обращаться при первых признаках заболевания этого органа. Придерживайтесь рекомендаций врача и чтобы снизить риск осложнений воспалительных заболеваний, лечитесь и проводите профилактику.
источник
Гнойный процесс в подвисочной ямке сопровождается болями на стороне поражения в глубине «за верхней челюстью», в боковой поверхности головы. Отмечают множественную иррадиацию болей в височную область, зубы верхней челюсти, глазницу, затруднение открывания рта. Внешние проявления болезни незаметны, но при осмотре полости рта в задневерхнем отделе преддверия рта видны гиперемия и умеренная отечность слизистой оболочки.
При пальцевом внутриротовом исследовании определяют плотный болезненный инфильтрат за бугром верхней челюсти. Изолированное гнойное воспаление клетчатки подвисочной ямки встречается крайне редко. В основном наблюдают одновременное поражение одного или двух соседних анатомических клетчаточных пространств височной или околоушно-жевательной области.
При одновременном поражении клетчатки подвисочной ямки и окологлоточного пространства в процесс вовлекается клетчатка крыловидно-челюстного пространства. В связи с этим клинические проявления абсцесса подвисочной ямки сочетаются с признаками гнойного воспаления соответствуюших клетчаточных пространств. Хирургическое вмешательство выполняют с учетом распространения процесса на соседние области.
При височной флегмоне и флегмоне (абсцессе) подвисочной ямки вскрывают височную флегмону и, тупо расслаивая клетчатку под височной мышцей кровоостанавливающим зажимом, проникают в подвисочную ямку, гной удаляют. В подвисочную ямку вводят дренажную трубку.
При одновременном поражении окологлоточного пространства его вскрывают поднижнечелюстным доступом, откуда после удаления гноя и отделения внутренней крыловидной мышцы тупым путем проникают, продвигая кровоостанавливающий зажим вдоль внутренней поверхности ветви нижней челюсти, в крыловидно-челюстное пространство, а затем в подвисочную ямку.
Изолированный абсцесс подвисочной ямки вскрывают внутри ротовым доступом над большими коренными зубами. Разрез длиной 2 см проводят на 3 мм ниже и параллельно переходной складке соответственно двум последним верхним молярам. Отслаивают мягки ткани до кости и зондом Кохера или сомкнутыми браншами зажима Бильрота, направляя инструмент кзади и кверху, отслаивают мягкие ткани и проникают тупым путем в крылонебную ямку. При этом следует ориентироваться на проекцию крылонебной ямки. При продвижении инструмента придерживаются наружной поверхности тела, бугра и нижнего края скулового отростка верхней челюсти.
Проникнув в полость гнойника, удаляют гной и вводят дренажную трубку с несколькими боковыми отверстиями, которую фиксируют к краю разреза слизистой оболочки.
Использование двухпросветной трубки для дренирования полости создает условия для промывания гнойника растворами антисептиков и послеоперационном периоде.
При заглоточном абсцессе болезненно глотание даже жидкой пищи и слюны. Повороты головы в сторону, запрокидывание головы приводят к усилению болей. Больной принимает вынужденное положение — сидит с наклоненной вперед, фиксированной головой. При первичном заглоточном абсцессе наружный осмотр никакой информации не дает, а при вторичном абсцессе наблюдают клинические признаки поражения смежных анатомических областей. Так, при абсцессе окологлоточного пространства отмечают инфильтрат под углом нижней челюсти, болезненный при пальпации. При осмотре через рот выявляют выбухание, деформацию задней стенки глотки. Слизистая оболочка над припухлостью отечна, гиперемирована.
При рентгенографии, КТ определяют жидкостное образование в заглоточном пространстве, сужение глотки в переднезаднем размере, выбухание задней стенки глотки.
Заглоточный абсцесс вскрывают внутриротовым разрезом. Лезвие скальпеля обертывают марлевой салфеткой или липким пластырем, оставляя свободным конец длиной 1 см. Можно зажать лезвие длинным изогнутым зажимом Бильрота.
Операцию производят в положении больного сидя, операционное поле освещают лобным рефлектором. Пальцем левой руки или шпателем отдавливают язык книзу. Скальпель продвигают по пальцу левой руки или шпателю и над местом выбухания вертикальным разрезом на глубину 1 см и длиной 2 см вскрывают гнойник.
Скальпель быстро извлекают и голову больного наклоняют кпереди и вниз, чтобы предупредить аспирацию гноя. Удалив гной, браншами кровоостанавливающего зажима разводят края разреза, осушают полость гнойника. Если состояние больного позволяет, полость гнойника промывают раствором антисептика, в последующем рекомендуют больному полоскать горло антисептическим раствором.
У маленьких детей приходится вскрывать заглоточный абсцесс на ощупь по пальцу левой руки, введенному в рот.
Во всех случаях разрез задней стенки глотки должен быть вертикальным и дугообразным, в виде запятой, чтобы предупредить быстрое склеивание краев раны, наблюдаемое при линейном разрезе.
В запущенных случаях, при подозрении на распространение абсцесса на ретровисцеральное пространство шеи, адекватное опорожнение абсцесса и дренирование позадиглоточного пространства может обеспечить только наружный доступ.
Операцию выполняют под общим обезболиванием. Разрез кожи длиной 6—7 см проводят, начиная от верхнего края щитовидного хряща, книзу по переднему краю грудино-ключично-сосцевидной мышцы. Рассекают клетчатку и фасции шеи, тупо расслаивают клетчатку до endocervisalis. Последнюю рассекают по зажиму, подведенному под нее, фудино-ключично-сосцевидную мышцу отводят кпереди крючками, сосудисто-нервный пучок шеи отводят кзади и кнаружи, а трахею и щитовидную железу — кнутри.
Ретровисцеральную (околопищеводную) клетчатку тупо расслаивают кровоостанавливающим зажимом, вскрывают гнойник, осушивают, промывают раствором антисептика и вводят в ретровисцеральное пространство дренажную трубку с боковыми отверстиями для промывного или вакуумного дренирования. Для активного дренирования рану зашивают до дренажа.
источник
- Повышение температуры тела до высоких цифр (иногда она остается нормальной).
- Ощущение инородного тела в горле.
- Сильная боль в горле, усиливающаяся при глотании.
- Затрудненное глотание, в том числе жидкостей.
- Гнусавость.
- Возможно затрудненное дыхание.
- Лимфатические узлы (шейные, подчелюстные) увеличены, болезненные.
- Стадия инфильтрации: проявляется уплотнением участка, где развивается воспаление, покраснением, отеком, болевыми ощущениями.
- Стадия абсцедирования: на месте инфильтрата (уплотненный отечный участок воспаления) формируется полость, заполненная гноем.
- Абсцесс надгортанника развивается как осложнение эпиглоттита (воспаления надгортанника). Причина эпиглоттита — инфекционный процесс, вызванный чаще всего:
- гемофильной палочкой (причина острых инфекционных заболеваний органов дыхания, центральной нервной системы с образованием гнойных очагов в различных органах);
- пневмококком (возбудитель острого среднего отита, пневмонии, менингита и др.).
- Проникновение инфекционного агента в надгортанник в результате:
- травмы (при поражении слизистой гортаноглотки, например, рыбной костью);
- ожога.
- Другие предрасполагающие факторы:
- курение;
- вдыхание раздражающих веществ, загазованного, запыленного воздуха;
- хронические очаги инфекции (кариозные зубы, хронический тонзиллит и др.);
- сахарный диабет;
- гастроэзофагеальный рефлюкс.
Врач ЛОР (отоларинголог) поможет при лечении заболевания
- Анализ жалоб и анамнеза заболевания: больной предъявляет жалобы на ощущение инородного тела в горле, сильные боли в горле, гнусавость голоса, затрудненное дыхание, одышку и др.
- Общий осмотр: в ходе осмотра головы и шеи определяются увеличенные лимфатические узлы, при ощупывании болезненные.
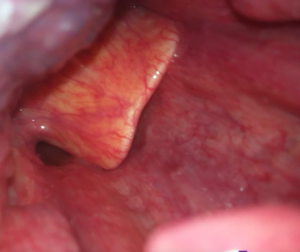
- При ларингоскопии (метод осмотра гортани с помощью гортанного зеркала) или фиброларингоскопии (осмотр гортани с помощью гибкого оптического эндоскопа) на начальных стадиях выявляется покраснение гортани, надгортанник утолщен, отечен. В более позднем периоде развития абсцесса отек не сильно выражен, присутствует шаровидное образование, воспаленная область уплотнена, в центре участка воспаления может присутствовать желтое пятно — скопление гноя.
- Лечение в условиях стационара.
- Оно сводится к проведению мер, способствующих рассасыванию инфильтрата (плотного участка воспаления) в инфильтративной стадии или к опорожнению (вскрытию) гнойника в стадии абсцедирования. Из лекарств назначают:
- внутримышечные инъекции антибиотиков (противомикробных препаратов) и противовоспалительных средств;
- обезболивающие препараты.
- Если присутствует сформированный гнойник, то показана хирургическая чистка гнойной полости. Гнойник вскрывают через рот специальным гортанным ножом под местным обезболиванием.
- В экстренных случаях, когда на фоне воспаления развивается сильный отек и стеноз гортани, проводят:
- интубацию (введение в трахею дыхательной трубки через рот или нос);
- трахеостомию (введение дыхательной трубки в трахею через разрез на шее) — к данным мерам при абсцессе надгортанника приходится прибегать крайне редко.
- Стеноз гортани.
- Распространение гнойного воспаления на мягкие ткани шеи, риск распространения процесса на органы грудной клетки (трахею, легкие и др.) с развитием:
- глубоких абсцессов шеи;
- тромбоза (закупорки) яремной вены;
- медиастинита (воспаления органов средостения);
- сепсиса.
- Своевременная диагностика и лечение инфекционных заболеваний верхних дыхательных путей.
- Своевременное обращение к специалисту в случае попадания в гортань инородных тел.
- Укрепление защитных функций организма:
- закаливание в осенне-зимний период;
- исключение переохлаждений;
- ежедневные прогулки на свежем воздухе (не менее 2-х часов);
- прием поливитаминных комплексов в осенне-зимний период;
- ношение защитных повязок в период массовой заболеваемости, например, гриппом;
- сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень) и др.).
- Отказ от курения.
- Исключение вдыхания раздражающих веществ (ношение защитных масок).
- Лечение хронических очагов инфекций (кариозные зубы, хронический тонзиллит и др.).
- Своевременное лечение гастроэзофагеального рефлюкса.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача ЛОР (отоларинголог)
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцесс гортани и флегмона гортани — наиболее опасные заболевания, которые, в свою очередь, чреваты серьезными немедленными или отсроченными осложнениями.

Абсцесс гортани и флегмона гортани чаще всего возникают как осложнение паратонзиллярного абсцесса или абсцесса язычной миндалины, а также при повреждении гортани инородным телом с последующим инфицированием возникающей рапы. Иногда эти заболевания возникают как осложнения тяжелого финнозного ларингита. В качестве патогенной микробиоты выступают стрептококк, пневмококк, стафилококк, а при гангренозных формах эта микробиота ассоциируется с анаэробами.

Симптомы флегмоны гортани обычно такие же, что и при воспалительных отеках ее, однако в качественном отношении они значительно более выражены, развиваются молниеносно, особенно при гангренозных ларингитах, н уже через несколько часов возникающий воспалительный инфильтрат и отек гортани могут привести к быстрому удушью. Общее состояние быстро ухудшается, температура тела достигает 39-41°С с сильными ознобами, свидетельствующими о прогрессировании септического процесса.
К особо тягостным ощущениям относятся невыносимые боли в области гортани, отдающие в ухо, височную и затылочную области, а также кашель, нестерпимая боль при котором иной раз доводит больного до болевого шока, характеризующегося нарушением сердечной деятельности, общей сосудосуживающей реакцией и гипоксией, затуманенностью сознания.
В начале заболевания эндоскопическая картина весьма сходна с таковой при отечном ларингите, через 1-2 дня при нарастании общих явлений на слизистой оболочке гортани появляются желтоватые инфильтраты на фоне выраженной гиперемии окружающей слизистой оболочки. Одновременно нарастают отек и инфильтрация окружающих тканей с образованием гнойного свища.
Чаще всего гнойник развивается в области ямок надгортанника, язычной поверхности надгортанника, реже на черпалонадгортанных складках в преддверии гортани. Одновременно значительно увеличиваются регионарные лимфатические узлы, которые становятся плотными, болезненными и не спаянными с окружающими тканями. При особо объемных внутригортанных абсцессах и флегмонах прорвавшиеся гнойные массы могут попадать в трахею и нижние дыхательные пути, вызывая их острые гнойные воспаления, вплоть до абсцесса легкого. Несвоевременно проведенное лечение может усугубить гнойно-воспалительный процесс и вызвать хондроперихондрит, поражение ее суставов, генерализованную флегмону с расплавлением хрящей и угрозой асфиксии и быстро наступающей смерти. Из других осложнений абсцесса и флегмоны гортани также не следует исключать шейный гнойный целлюлит, медиастинит, общий сепсис.
Диагностируется флегмона гортани обычно затруднений не вызывает и базируется на общем тяжелом состоянии, ларингоскопической картине, выраженном болевом синдроме. Наиболее часто возникающая ошибка при диагностике флегмоны гортани, а также абсцесса гортани — это принятие их в начальной фазе за вульгарный отечный ларингит.

источник
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 |
Одним из наиболее рациональных методов операции на лобной пазухе считают способ Киллиана. Обезболивание — эндотрахеальный наркоз. Для уменьшения кровотечения из места разреза целесоооб-
Операции при заболеваниях верхних дыхательных и пищепроводных путей
260. Введение аденотома за мягкое небо, а — вид спереди; б — вид сбоку.
261. Три направления движения аде — 262. Пальцевой контроль тщательно-
нотома. сти аденотомии.
разно инфильтрационно ввести 5 мл 1% раствора новокаина с 10 каплями 0,1% раствора адреналина. На коже поперек будущего разреза наносят насечки острым скальпелем (через эпидермис). Затем делают дугообразный разрез до кости по боковой поверхности наружного носа с переходом на медиальные 2/з брови. Осуществляют гемостаз наложением лигатур кетгутом. Отслаивают мягкие ткани на 1—1,5 см кверху от верхнего края глазницы, не трогая надкостницы (рис. 258). Делают надрез надкостницы параллельно первому разрезу на 0,5—1 см выше его, в результате чего образуется костная перекладина — «мостик». Затем производят отслойку надкостницы кверху от последнего разреза и обнажают переднюю стенку лобной пазухи.
Долотом выдалбливают в кости желоб соответственно верхнему краю костной перекладины. Далее вскрывают переднюю стенку па^ зухи над «мостиком» и выскабливают все патологическое содержимое и слизистую оболочку пазухи. Еще до вскрытия лобной пазухи отсепаровывают мягкие части и надкостницу медиально до спинки носа, а латерально до нижнего края глазницы и по глазничной стенке лобной пазухи внутрь глазницы. С большой осторожностью резецируют нижнюю стенку лобной пазухи под «мостиком». Затем удаляют лобный отросток верхней челюсти и большую часть носовой кости, выкраивают лоскут слизистой оболочки боковой стенки носа. Далее резецируют большую часть средней раковины и выска&-
ливают все клетки решетчатого лабиринта. После тщательной очистки раневой полости вводят окончатый резиновый дренаж из лобной пазухи до носового входа. На края кожной раны накладывают швы (тонким шелком или волосом), следя за тем, чтобы совпали насечки на коже, и производят рыхлую тампонаду полости носа.
Недостатки: 1) в части случаев возникает омертвение «мостика» и западение лба; 2) рецидивы фронтита; 3) иногда наблюдается диплопия при удалении нижней стенки глазницы вместе с trochlea.
Остеопластический метод применяют при наличии больших и глубоких лобных пазух (рис. 259). Мы отдаем предпочтение при вмешательстве на лобной пазухе способу Белоголовова (показания и методы обезболивания — см. выше).
Производят дугообразный разрез до кости, как при операции Кил-лиана. Осуществляют гемостаз, отслаивают надкостницу. Долотом или фрезой бормашины делают отверстие в нижней стенке лобной пазухи и выскабливают слизистую оболочку. Производят осмотр и зондирование пазухи. Затем продалбливают канавку в лобном отростке верхней челюсти параллельно шву между носовой костью и отростком. Вверху канавка доходит до первоначального отверстия в Дне лобной пазухи, внизу — до грушевидного отверстия. Кость снимают до слизистой оболочки носа на всем протяжении канавки. При этом стараются не поранить слизистую оболочку. По переднему или заднему краю канавки делают разрез слизистой оболочки и лоскут
Операции при заболеваниях верхних дыхательных и пищепроводных путей 241.
ее откидывают в сторону. После этого тщательно выскабливают клетки решетчатого лабиринта, удаляют все патологическое содержимое. Через полость носа или со стороны лобной пазухи вводят оконча-тую резиновую трубку с раструбом в виде зонтика. Дренаж такой формы хорошо фиксируется в области дна лобной пазухи и позволяет укоротить ее до уровня среднего носового хода, а это в свою очередь предотвращает раздражение преддверия носа.
На края разреза накладывают швы (кетгут на подкожную клетчатку и волос на кожу). Делают асептическую наклейку на область раны, производят рыхлую тампонаду полости носа. Швы снимают на 5—6-й день, трубку удаляют на 12—14-й день. Глаз в послеоперационном периоде промывают 10% раствором сульфацил-натрия 3 раза в день. Слизистую оболочку носа ежедневно анемизируют. Начиная с 3-го дня после операции, производят промывание лобной пазухи через дренажную канюлю различными антисептиками или антибиотиками. Назначают УФ-облучение на область раны, токи УВЧ или микроволновую терапию, антибактериальную терапию, ан-тигистаминные средства.
ОПЕРАЦИИ ПРИ ЗАБОЛЕВАНИЯХ ГЛОТКИ Аденотомия
Операция показана при увеличении глоточной миндалины, которая вызывает нарушение носового дыхания, ухудшение слуха, заболевания среднего уха. Чаще всего операцию производят в возрасте 5— 7 лет. Однако если имеются показания, то аденоиды удаляют и ь более раннем возрасте, даже в грудном.
Точки введения новокаина при тон-
Разрез слизистой оболочки вдоль
края передней небной дужки.
Отслоение миндалины от передней небной дужки.
Детям аденотомию производят в амбулаторных условиях без обезболивания, а взрыслым в связи с возможностью кровотечения — в стационаре, используя местную аппликационную анестезию (закапывание в каждую половину носа по 4—5 капель 1% раствора дикаина или 5% раствора кокаина). Если под местным обезболиванием или без обезболивания аденотомию произвести невозможно, то» в некоторых случаях ее выполняют под наркозом.
Подбирают необходимый по размеру аденотом (существует пять размеров). Ребенка, завернутого в простынь, держит на руках помощник. Аденотом вводят за мягкое небо к своду носоглотки (рис. 260) и доводят кпереди до края сошника. Быстрым движением вдоль свода носоглотки, прижимая нож аденотома кверху и кзади,, срезают аденоиды и вместе с ножом выносят их в полость рта. Иног-
заболеваниях верхних дыхательных и пищепроводных путей 24$
Отслоение миндалины от задней несь
Рассечение треугольной складки.
Отсечение миндалины петлей.
да аденоиды остаются на лоскутке слизистой оболочки задней стенки глотки и свисают из-за мягкого неба. Их захватывают зажимом и срезают ножницами. При нарушении функции слуховой трубы очень важно удалить аденоиды, прикрывающие ее глоточное устье, поэтому рекомендуют вести нож аденотома не только по средней линии, но и по краям задней стенки носоглотки (рис. 261). В таких случаях аденотом вводят в носоглотку трижды, что вызывает излишние переживания ребенка. Учитывая это, мы ведем аденотом сверху вниз зигзагообразно и тем самым добиваемся более полного удаления глоточной миндалины. Тщательность проведения операции можно проверить пальцевым исследованием глотки (рис. 262).
При аденотомии существует опасность аспирации удаленной миндалины со всеми вытекающими отсюда последствиями (необходимость срочной прямой ларингоскопии, бронхоскопии или даже трахеотомии) . Чтобы избежать такого осложнения, пользуются адено-томами с коробочками или крючками для фиксации удаленных аденоидов. При применении наркоза аденоиды можно удалять под контролем зрения теми же инструментами, что и при операции, осуществляемой под местным обезболиванием с использованием задней риноскопии, при оттянутом кпереди и кверху мягком небе (рис. 263).
Если аденотомия произведена амбулаторно, то ребенка оставляют яа 2—3 ч под наблюдением врача, после чего при отсутствии кровотечения его отпускают домой. При неполном удалении аденоидов возможны кровотечения, которые прекращаются после повторного выскабливания носоглотки. Очень редко (чаще у взрослых) кровотечение не останавливается, и тогда необходима задняя тампонада.
Тонзиллотомия показана при гипертрофии небных миндалин II и III степени, которая наблюдается в детском возрасте и нередко сочетается с гипертрофией глоточной миндалины. Степень гипертрофии по Преображенскому определяют при фарингоскопии. Если миндалина занимает ‘/з расстояния от края передней небной дужкп до язычка, то это — гипертрофия I степени. При гипертрофии II степени миндалина занимает 2/з этого расстояния, а при III степени доводит до язычка.
Обезболивание — местная анестезия: смазывают слизистую оболочку глотки 1% раствором дикаина или 5% раствором кокаина. Срезают выступающие части миндалин тонзиллотомом Матье. Режущие кольца гильотинного типа надевают на миндалину и отсекают. Отсеченную часть миндалины фиксируют с помощью копьевидной вилки тонзиллотома. Операцию можно произвести и с помощью петли Бо-хона, захватив миндалину зажимом или щипцами.
При сочетании гипетрофии небных миндалин с аденоидами сразу же после тонзиллотомии выполняют аденотомию. Тонзиллотомию, ,как и аденотомию, производят амбулаторно. Кровотечение после этой
операции бывает редко. Если кровотечение самостоятельно не останавливается, то после назначения гемостатических средств можно применить криоаппликацию раневой поверхности.
Тонзиллэктомия — одна из самых частых в оториноларингологиче-ской практике операций. Показания: 1) простая и токсико-аллерги-ческая форма хронического тонзиллита I степени, неподдающегося консервативному лечению; 2) токсико-аллергическая форма хронического тонзиллита II степени; 3) хронический тонзиллит, осложненный паратонзиллитом; 4) тонзиллогенный сепсис [Пальчун В. Т., 1978]. 16*
‘Операции при заболеваниях верхних дыхательных и пищепроводных путей 245
270. Наложение зажима на кровото — 271 Пт,
чащий сосуд. р»иош /71. Прошивание кровоточащего со-
273. Вид операционного поля при 274. Разрез слизистой оболочки по
тонзиллэктомии под наркозом. краю передней небной дужки.
К абсолютным противопоказаниям к данной операции относят тяжелые нарушения сердечно-сосудистой деятельности с явлениями декомпенсации, недостаточность функции почек, тяжелую форму сахарного диабета, который может осложниться диабетической комой, заболевания крови и сосудов, грозящие опасными для жизни кровотечениями. Эти противопоказания значительно сужены в связи с появлением криохирургического метода (см. соответствующую гла-
Гаднй не™дужек П$Яе™ЮЩ™ сшиванием над тампоном передней
275. Отслоение миндалины распато — 276. Отсечение миндалины петлей
рОМ> при операции, проводимой под
•Операции при заболеваниях верхних дыхательных и пищепроводных путей 247
277.
Определение места разреза слизистой оболочки.
Разрез слизистой оболочки в месте-
Расслоение более глубоких
Обезболивание — чаще местная анестезия. Пользуются 1 % раствором новокаина, тримекаина или лидокаина. Слизистую оболочку глотки иногда смазывают 1% раствором дикаина (некоторые оториноларингологи избегают применения аппликационной анестезии во избежание аспирации крови во время операции). Раствор новокаина вводят за капсулу миндалины чаще в трех точках (рис. 264), дополнительно — в область нижнего полюса миндалины и в заднюю небную дужку. Существует ряд других вариантов местного обезболивания. Реже операцию производят под интратрахеальным наркозом. Операцию под местным обезболиванием выполняют в положении
280. Вскрытие абсцесса через надминдальную ямку.
281. Линия разреза (указана стрелкой) при вскрытии заднего паратонзилляр-
ного абсцесса.
•больного сидя, а под наркозом — лежа на спине с максимально запрокинутой головой.
Большинство хирургов начинают операцию с надреза слизистой оболочки вдоль края верхней трети передней небной дужки (рис. 265). Этот разрез не должен проникать глубже слизистой оболочки. Через разрез за капсулу миндалины вводят распатор (рис. 266). Распатором стараются выделить верхний полюс миндалины, а затем берут его вместе с капсулой на зажим или захватывают специальными щипцами. Некоторые хирурги захватывают миндалину щипцами и оттягивают ее к средней линии в самом начале операции. Только потом они производят разрез слизистой оболочки вдоль края передней небной дужки и выделяют верхний полюс. Тупым путем отделяют переднюю небную дужку от миндалины до трехугольной складки, прикрывающей нижний полюс миндалины. Таким же образом отделяют от миндалины и заднюю дужку (рис. 267). Миндалину вместе с капсулой выделяют до нижнего полюса распатором или ложкой. Край треугольной складки надрезают с помощью ножниц (рис. 268). Спайки расслаивают и разрушают тупым путем. Если это не удается, то их рассекают ножницами ближе к капсуле миндалин. Полностью выделенную до нижнего полюса миндалину отсекают петлей (рис. 269), которую надевают на миндалину и доводят до основания нижнего полюса таким образом, чтобы отсечь миндалину полностью, без остатка.
Операций при заболеваниях верхних дыхательных и пищепроводных путей
282. Пункция заглоточного абсцесса.
283. Разрез стенки заглоточного абсцесса после его пунктирования..
Аналогичным образом удаляют и другую миндалину. Производят тщательный гемостаз. В ниши миндалин помещают марлевые тампоны, прижимают их к стенкам на 1—2 мин. Если кровотечение не удается остановить с помощью марлевых тампонов, то на кровоточащие места накладывают зажимы (рис. 270), а затем перевязывают или прошивают кровоточащий сосуд (рис. 271).
Иногда определить его невозможно: кровоточит вся стенка ниши миндалины (паренхиматозное кровотечение). Если такое кровотечение не удается остановить с помощью тампонады и гемостатических средств, то прошивают кровоточащую нишу или же тампонируют ее-с последующим сшиванием над тампоном передней и задней небных дужек (рис. 272). В редких случаях при упорном кровотечении? производят перевязку наружной сонной артерии.
Тонзиллэктомия, осуществляемая под интубационным наркозом, состоит из тех же этапов, что и вмешательство, которое производят под местным обезболиванием (рис. 273, 274, 275, 276). Положение-больного на спине с максимально запрокинутой (свисающей) головой.
Вскрытие паратонзиллярного абсцесса
Паратонзиллярный абсцесс может развиться как осложнение ангины и значительно реже — как обострение хронического тонзиллита. В зависимости от локализации различают: 1) передний абсцесс, локализующийся в паратонзиллярной клетчатке между миндалиной и передней небной дужкой; 2) задний, развившийся кзади от миндалины; 3) наружный или боковой, локализующийся кнаружи от мин-
а — .общий вид; б — рабочая часть инструментов.
Операции при заболеваниях верхних дыхательных и пищепроводных путей
285. Ларингоскоп с самофиксирующимся приспособлением.
далины; 4) нижний паратонзиллярный абсцесс, расположенный у нижнего полюса миндалины.
Абсцесс созревает обычно на 4—5-й день после появления первых признаков распространения инфекции за пределами миндалины. Наличие паратонзиллярного абсцесса является показанием к его вскрытию, которое производят в большинстве случаев амбулаторно. Лишь
Шприц для введения тефлоновой пасты.
288. Расширитель гортанного желудочка.
Операции при заболеваниях верхних дыхательных и пищепроводных путей 25$
290. Первый этап ларингоскопии — введение клинка ларингоскопа в полость рта, обнаружение язычка (первый ориентир).
при тяжелом течении болезни больного оставляют в стационаре. Если гноя не получено, но признаки абсцесса налицо, то такого больного также желательно госпитализировать.
Разрез производят под аппликационным обезболиванием 2% раствором дикаина или 5% раствором кокаина, а нередко без обезболивания в участке наибольшего выпячивания (рис. 277) или разрезают
292. Третий этап ларингоскопии — выпрямление угла между полостью рта гортанью, обнаружение черпаловидных хрящей (третий ориентир).
слизистую оболочку в месте перекреста горизонтальной линии, проходящей через основание язычка, с вертикальной, которая идет or нижнего края передней небной дужки вверх. Разрез должен быть неглубоким (всего на 1—1,5 см), глубже ткани разводят тупым путем (рис. 278, 279).
Нередко паратонзиллярный абсцесс вскрывают через надминдали-новую ямку с помощью изогнутого зажима или глоточных щипцов^ (рис. 280). Щипцы или зажим вводят над верхним полюсом минда-
291. Второй этап ларингоскопии — выпрямление угла между полостью рта и глоткой, обнаружение лепестка надгортанника (второй ориентир),
293. Четвертый этап ларингоскопии — сопоставление просвета клинка и про—света гортани (максимальное запрокидывание головы), обнаружение го>-лосовой щели и голосовых складок (четвертый ориентир).
.лины в паратонзиллярную клетчатку и тупо разводят ткани, раскрывая щипцы. Задний паратонзиллярный абсцесс вскрывают разрезом, который проводят кзади от миндалины вдоль задней небной дужки * месте наибольшего выпячивания (рис. 281). Разрезают обычно только слизистую оболочку. Глубжележащие ткани расслаивают зажимом или щипцами, стараясь разрушить перемычки в полости абсцесса, чтобы улучшить отток гноя.
Вскрытие заглоточного абсцесса
Заглоточный абсцесс встречается преимущественно в детском возрасте и представляет собой нагноение заглоточных лимфатических. узлов, которые с возрастом, как и рыхлая клетчатка, редуцируются. Эти абсцессы бывают преимущественно односторонними.
Во избежание аспирации гноя желательно перед вскрытием произвести пункцию абсцесса и отсосать его содержимое (рис. 282). После этого в месте наибольшего выпячивания делают вертикальный разрез «слизистой оболочки, а глубжележащие ткани разводят в стороны
МИКРОХИРУРГИЯ ГОРТАНИ И ГОРТАНОГЛОТКИ
Обеспечение метода. Хирургический микроскоп прочно вошел в кли-вическую оториноларингологическую практику. Современная отори-еохирургия немыслима без применения микроскопа. В ларингологической практике хирургический микроскоп стали применять значительно позже.
Успех микрохирургической операции во многом зависит не только «т навыков врача, но и от ее технического оснащения. Микроскоп, предназначенный для операций на ухе, имеет фиксированное фокусное расстояние, равное 200 мм. Такого фокусного расстояния для «смотра гортани явно недостаточно. Кроме того, в этих микроскопах световой луч и оптическая ось не совпадают. Для создания оптимальных условий, необходимых для выполнения микрохирургических операций на гортани, нужно увеллчить фокусное расстояние и совместить оптическую ось с ходом светового луча.
источник