Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Возникновение хронического абсцесса связано с недолеченной острой формой этой патологии. Критерий для диагностики такого заболевания – патологический процесс, который не завершается в течение 2 месяцев. Также признак хронического абсцесса – чередование ремиссий и обострений. Во время рецидивов симптоматика патологии усиливается.
Всего формированием такого осложнения заканчиваются 2,5–8% случаев острого абсцесса. Морфологическими критериями патологии считаются необратимые изменения бронхов и легочной паренхимы. Причины перехода абсцесса легкого в хроническую форму делятся на две укрупненные группы:
- Ошибки лечения. Современная комплексная терапия редко выступает причиной хронитизации гнойно-воспалительных процессов.
- Особенности течения патологии. Чаще выступают причиной перехода деструктивных процессов из острой формы в хроническую.
Основной причиной хронического абсцесса является позднее начало или раннее завершение антибактериальной терапии. В этом случае препараты либо уже не приносят нужный эффект, либо не успевают подействовать. Другие ошибки лечения:
- недостаточное дренирование гнойной полости;
- неадекватная антибактериальная терапия;
- недостаток общеукрепляющих лечебных мероприятий;
- медленное формирование гнойника, особенно у больных сахарным диабетом, у пожилых;
- использование низких дозировок антибиотиков;
- неэффективная санация гнойной полости.
Клиническая картина заболевания зависит от его фазы. Во время ремиссии жалобы больного минимальны. Обострения возникают до 2–3 раз в течение года, чаще после ОРВИ или переохлаждения. Основные симптомы в зависимости от фазы:
- одышка во время физической нагрузки;
- подъем температуры вечером;
- ночное потоотделение;
- кашель со слизисто-гнойной мокротой;
- боль в груди при глубоком вдохе;
- бледный цвет кожи;
- синюшный оттенок губ;
- деформация пальцев и ногтей;
- упорное кровохарканье.
- усиление кашля, изменение количества и характера мокроты;
- выделение более 500 мл мокроты за сутки, иногда с примесями крови;
- неприятный, гнилостный запах мокроты;
- повышение температуры до фебрильных значений;
- озноб;
- сильное потоотделение;
- резкое снижение аппетита;
- усиление недомогания;
- выраженные боли в груди;
- одышка.
При тяжелой гнойной интоксикации у больных могут развиваться тромбозы сосудов, а при распространении воспаления – осложнения со стороны органов не только дыхательной системы. Самые распространенные последствия:
Осложнения абсцесса легкого
- булавовидная деформация пальцев рук;
- боль в ногтевых фалангах и костях кистей рук;
- бледность кожи;
- ощущения «приливов»;
- гипергидроз ладоней и стоп.
Отеки лица, стоп и поясницы.
- цианоз губ;
- колющие боли в груди;
- сухой кашель;
- вынужденное положение – полусидя с упором на руки, расположенные позади туловища.
- трудности с дыханием;
- синюшный оттенок кожи;
- приступы сухого кашля;
- холодный липкий пот;
- страх;
- слабость;
- учащенное сердцебиение;
- подкожная эмфизема;
- вынужденное положение – сидя или полусидя.
- стремительная потеря массы тела;
- запоры или дисбактериоз;
- снижение давления;
- усталость;
- апатия;
- аменорея;
- стоматиты;
- упадок сил;
- ломкие ногти;
- выпадение волос;
- бледно-грязный цвет кожи.
Хронический абсцесс нужно дифференцировать от туберкулеза, актиномикоза, полостной формы периферического рака легкого. Основная диагностика проводится по тем же принципам, что и при подозрении на острую форму гнойного воспаления. У большинства пациентов с хроническим абсцессом в анамнезе обнаруживается перенесенное ранее гнойно-деструктивное воспаление. Диагностика включает следующие исследования:
- общий анализ мочи;
- общий анализ крови;
- исследование системы гемостаза;
- спирография;
- фибробронхоскопия;
- рентгенологическое исследование;
- компьютерная томография легких;
- биохимическое исследование крови;
- электролитный состав крови.
Консервативные методы лечения помогают только на короткое время уменьшить проявления острого гнойно-воспалительного процесса. По этой причине такое лечение абсцесса легких считается неэффективным. Оно используется в качестве подготовки к хирургическому вмешательству. Абсолютные показания к проведению операции:
- быстро нарастающая интоксикация;
- повторные легочные кровотечения.
При хронических абсцессах эффективна только радикальная операция по резекции доли или всего легкого. Пневмотомию не проводят, поскольку гнойный очаг имеет плотную капсулу, а на фоне воспалительной инфильтрации легочной ткани вокруг него будет невозможна ликвидация полости воспаления. Способы проведения резекции:
Подготовка к операции проводится по той же схеме, что и в случае операции по поводу острых абсцессов. Цель – добиться стихания воспалительного процесса, уменьшить объем мокроты и скорректировать белковый обмен. Мероприятия по подготовке:
- высококалорийная витаминизированная диета;
- антибиотикотерапия как системно, так и местно;
- прием отхаркивающих, бронхорасширяющих препаратов, ферментов;
- бронхоскопия для местной санации полости деструкции;
- аспирационные промывания полости абсцесса;
- инфузионная терапия для восполнения белковых потерь, электролитных нарушений, уменьшения гнойной интоксикации.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцесс легкого — неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага и образованием одной или нескольких гнойно-некротических полостей.
Абсцесс легкого представляет собой некротизирующую инфекцию, характеризующуюся локализованным скоплением гноя. Абсцесс почти всегда вызывается аспирацией секрета полости рта пациентами с нарушенным сознанием. Симптомы абсцесса легкого — персистирующий кашель, лихорадка, потливость и потеря массы тела. Диагностика абсцесса легкого основана на анамнезе, физикальном обследовании и рентгенографии грудной клетки. Лечение абсцесса легкого обычно проводится клиндамицином или комбинацией бета-лактамных антибиотиков с ингибиторами бета-лактамаз.
У 10-15 % больных возможен переход процесса в хронический абсцесс, о чем можно говорить не ранее 2 мес. от начала заболевания.

Большинство абсцессов легкого развивается после аспирации секрета полости рта пациентами с гингивитом или плохой гигиеной полости рта, которые находятся в бессознательном состоянии или в состоянии притуплённого сознания в результате приема алкоголя, запрещенных препаратов, наркоза, седативных средств или опиоидов. Пациенты преклонного возраста и пациенты, не способные обеспечивать удаление секрета полости рта, часто из-за поражения нервной системы, находятся в группе риска. Абсцесс легкого реже осложняет некротизирующую пневмонию, которая может развиться вследствие гематогенного обсеменения легких септическими эмболами при внутривенном применении наркотиков или гнойной тромбоэмболии. В отличие от аспирации, эти состояния обычно вызывают множественные, а не единичные абсцессы легкого.
Наиболее частыми возбудителями являются анаэробные бактерии, но около половины всех случаев вызываются смесью анаэробных и аэробных микроорганизмов. Наиболее частыми аэробными болезнетворными микроорганизмами являются стрептококки. Иммунодефицитные пациенты с абсцессом легкого с большей вероятностью будут иметь инфекцию, вызванную Nocardia, микобактериями или грибами. Жители развивающихся стран подвергаются риску абсцесса вследствие микобактерии туберкулеза, амебной инвазии (Entamoeba histolytica), парагонимиаза или Burkholderia pseudomallei.
Внедрение этих болезнетворных организмов в легкие первоначально приводит к развитию воспаления, которое приводит к некрозу ткани и затем к формированию абсцесса. Наиболее часто абсцессы прорываются в бронх, и их содержимое откашливается, оставляя заполненную воздухом и жидкостью полость. Приблизительно в трети случаев прямое или непрямое распространение (через бронхоплевральную фистулу) в плевральную полость приводит к эмпиеме. Легочные полостные поражения не всегда являются абсцессами.
- Грамотрицательные бациллы
- Fusobacterium sp.
- Prevotella sp.
- Bactero >Аэробные бактерии
- Грамположительные кокки
- Streptococcus milleri и другие стрептококки
- Staphylococcus aureus
- Грамотрицательные бациллы
- Klebsiella pneumoniae
- Pseudomonas aeruginosa
- Burkholderia pseudomallei
- Грамположительные бациллы
- Nocardia
- Микобактерии
- Mycobacterium tuberculosis
- Mycobacterium avium-cellulare
- Mycobacterium kansasii
- Грибы
- Гистоплазмоз
- Аспергиллез
- Бластомикоз
- Кокцидиомикоз
- Криптококковая инфекция
- Мукормикоз
- Споротрихоз
- Инфекция Pneumocystis jiroveci (прежде P. carinii)
- Паразиты
- Парагонимиаз
- Эхинококкоз
- Амебиаз
- Бронхоэктазы
- Рак легкого
- Булла с уровнем жидкости
- Легочная секвестрация
- Легочная эмболия
- Гранулематоз Вегенера
- Узелок узлового силикоза с центральным некрозом
[8], [9], [10], [11], [12], [13]
До прорыва гноя в бронх характерны: высокая температура тела, ознобы, проливные поты, сухой кашель с болями в груди на стороне поражения, затрудненное дыхание или одышка в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью. При перкуссии легких — интенсивное укорочение звука над очагом поражения, аускультативно — дыхание ослабленное с жестким оттенком, иногда бронхиальное. Характерные симптомы абсцесса легкого обнаруживаются в типичных случаях при осмотре. Отмечаются бледность кожи, иногда цианотичный румянец на лице, больше выраженный на стороне поражения. Больной занимает вынужденное положение (чаще на «больной» стороне). Пульс учащенный, иногда аритмичный. Артериальное давление часто имеет тенденцию к снижению, при крайне тяжелом течении возможно развитие бактериемического шока с резким падением артериального давления. Тоны сердца приглушены.
После прорыва в бронх: приступ кашля с выделением большого количества мокроты (100-500 мл), гнойной, часто зловонной. При хорошем дренировании абсцесса самочувствие улучшается, температура тела снижается, при перкуссии легких — над очагом поражения звук укорочен, реже — тимпанический оттенок за счет наличия воздуха в полости, аускультативно — мелкопузырчатые хрипы; в течение 6-8 нед. симптомы абсцесса легкого исчезают. При плохом дренировании температура тела остается высокой, ознобы, поты, кашель с плохим отделением зловонной мокроты, одышка, симптомы интоксикации, потеря аппетита, утолщение концевых фаланг в виде «барабанных палочек» и ногтей в виде «часовых стекол».
При благоприятном варианте течения после спонтанного прорыва гнойника в бронх инфекционный процесс быстро купируется, и наступает выздоровление. При неблагоприятном течении отсутствует тенденция к очищению воспалительно-некротического очага, и появляются различные осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром (симптоматика описана в соответствующих главах), бактериемический (инфекционно-токсический) шок, сепсис, легочное кровотечение.
Кровотечение является частым осложнением абсцесса легкого. Оно является артериальным и обусловлено повреждением (аррозией) бронхиальных артерий. Легочное кровотечение — это выделение при кашле более 50 мл крови в сутки (выделение крови в количестве до 50 мл считается кровохарканьем). Кровопотеря в количестве от 50 до 100 мл в сутки расценивается как малая; от 100 до 500 мл — как средняя и свыше 500 мл — как обильная или тяжелая.
Клинически легочное кровотечение проявляется откашливанием мокроты с примесью пенистой алой крови. В некоторых случаях кровь может выделяться изо рта почти без кашлевых толчков. При значительной кровопотере развивается характерная симптоматика: бледность, частый пульс слабого наполнения, артериальная гипотензия. Аспирация крови может привести к тяжелой дыхательной недостаточности. Тяжелое легочное кровотечение может стать причиной летального исхода.
Абсцесс легкого подозревается на основании анамнеза, физикального обследования и рентгена грудной клетки. При анаэробной инфекции вследствие аспирации рентгенография грудной клетки классически выявляет консолидацию с единичной полостью, содержащей воздушный пузырь, и уровень жидкости в отделах легкого, поражаемых в положении пациента лежа (например, задний сегмент верхней доли или верхний сегмент нижней доли). Эта признаки помогают отличить анаэробный абсцесс от других причин полостных поражений легких, например, диффузных или эмболических поражений легких, которые могут вызвать множественные полости, или туберкулезного процесса в верхушках легких. КТ обычно не требуется, но может быть полезной, когда рентгенография предполагает кавитационное поражение или когда подозревается наличие объемного образования в легких, сдавливающего дренирующий сегментарный бронх. Анаэробные бактерии редко распознаются в культуре, так как трудно получить неконтаминированные образцы, а также потому, что в большинстве лабораторий не проводятся анализы на анаэробную флору на постоянной основе. Если мокрота гнилостная, причиной патологии, скорее всего, является анаэробная инфекция. Иногда назначается бронхоскопия для исключения злокачественного новообразования.
Когда анаэробная инфекция менее вероятна, подозревается аэробная, грибковая или микобактериальная инфекция и осуществляются попытки идентифицировать болезнетворный организм. Для этого исследуют мокроту, бронхоскопические аспираты или оба образца.
[14], [15], [16]
- Oбщий анализ крови: лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, значительное увеличение СОЭ. После прорыва в бронх при хорошем дренировании — постепенное уменьшение изменений. При хроническом течении абсцесса — признаки анемии, увеличение СОЭ.
- Общий анализ мочи: умеренная альбуминурия, цилиндрурия, микрогематурия.
- Биохимический анализ крови: увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, а2- и у-глобулинов, при хроническом течении абсцесса — снижение уровня альбуминов.
- Общеклинический анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии — лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот.
Рентгенологическое исследование: до прорыва абсцесса в бронх — инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх — просветление с горизонтальным уровнем жидкости.
- Общий анализ крови, мочи, кала.
- Общеклиническое исследование мокроты на эластические волокна, атипичные клетки, БК, гематоидин, жирные кислоты.
- Бактериоскопия и посев мокроты на элективные среды для получения культуры возбудителя.
- Биохимический анализ крови: общий белок, белковые фракции, сиаловые кислоты, серомукоид, фибрин, гаптоглобин, аминотрансферазы.
- ЭКГ.
- Рентгеноскопия и рентгенография легких.
- Спирография.
- Фибробронхоскопия.
- Постпневмонический абсцесс средней доли правого легкого, средней степени тяжести, осложненный легочным кровотечением.
- Аспирационный абсцесс нижней доли левого легкого (тяжелое течение, осложненный ограниченной эмпиемой плевры; острая дыхательная недостаточность III степени.
- Острый стафилококковый абсцесс правого легкого с поражением нижней доли, тяжелое течение, эмпиема плевры.
[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Лечение абсцесса легкого проводится антибиотиками. Клиндамицин 600 мг внутривенно каждые 6-8 ч является препаратом выбора, с учетом его превосходной антианаэробной и антистрептококковой активности. Возможная альтернатива — комбинация бета-лактамных антибиотиков с ингибиторами бета-лактамаз (например, ампициллин-сульбактам по 1-2 г внутривенно каждые 6 ч, тикарциллин-клавуланат 3-6 г внутривенно каждые 6 ч, пиперациллинтазобактам 3 г внутривенно каждые 6 ч). Можно применять метронидазол по 500 мг каждые 8 ч, но он должен сочетаться с пенициллином (ампициллином) по 2 млн ЕД каждые 6 ч внутривенно либо внутривенно цефалоспоринами 3-й генерации (цефтриаксон 2,0 г 2 раза в сутки или цефотаксим 1,0-2,0 г 3 раза в сутки). При менее тяжелом течении заболевания пациенту можно дать пероральные антибиотики типа клиндамицина по 300 мг каждые 6 ч или амоксициллин-клавуланат 875 мг/125 мг перорально каждые 12 ч. Внутривенные антибиотики могут быть заменены пероральными, когда пациент начинает выздоравливать.
Оптимальная продолжительность лечения неизвестна, но стандартная практика требует применения препаратов в течение 3-6 нед, если рентгенография грудной клетки не выявляет полного излечения ранее. В целом, чем больше абсцесс легкого, тем дольше будет он сохраняться на рентгене. Большие абсцессы поэтому обычно требуют нескольких недель или месяцев лечения.
Большинство авторов не рекомендуют физиотерапию на грудную клетку и постуральный дренаж, поскольку они могуг вызвать прорыв инфекции в другие бронхи с распространением инфекции или развитием острой обструкции. Если пациент слаб или парализован или имеет дыхательную недостаточность, может потребоваться трахеостомия и отсасывание секрета. В редких случаях бронхоскопическая санация помогает осуществить дренаж. Сопутствующая эмпиема должна дренироваться; жидкость является хорошей средой для анаэробной инфекции. Чрескожный или хирургический дренаж абсцессов легкого необходим примерно у 10 % пациентов, у которых заболевание не отвечает на антибиотики. Устойчивость к антибиотикотерапии встречается при больших полостях и при инфекциях, которые осложняют обструкции.
При необходимости хирургического лечения чаще всего выполняется лобэктомия; если абсцесс легкого небольшой может быть достаточно сегментарной резекции. Пульмонэктомия может быть необходима при множественных абсцессах или гангрене легкого, устойчивой к лекарственной терапии.
источник
Абсцесс легкого – это воспалительное заболевание, иначе называемое абсцедирующая пневмония. Инфекционные заболевания легких – одна из самых распространенных причин обращения пациентов к врачу. Чаще всего инфекция проявляется именно воспалением легких.
Одним из наиболее опасных воспалений является абсцесс легкого, имеющий яркую клиническую картину и быстро ухудшающий общее состояние пациента.
Абсцесс легкого характеризуется гнойно-деструктивными проявлениями. В ходе воспалительного процесса образуется один или несколько внутренних нарывов (полостей) в легких (в паренхиме) с гноем. Воспаление сопровождается интоксикацией и лихорадкой.
По статистике чаще всего патология диагностируется у мужчин работоспособного возраста. Причем большинство (2/3) заболевших злоупотребляли алкоголем. Это информация к размышлению.
С точки зрения медицины, принято говорить, что тот самый нарыв образуется путем расплавления ткани. Образуется полость, ограниченная как бы пленкой (пиогенная мембрана). И внутри этой полости собирается гной.
Абсцессы могут встречаться во всех паренхиматозных органах, а также в коже, подкожной клетчатке и других мягких тканях. Возникают они вследствие проникновения в ткани гноеродных микроорганизмов и только при условии сохранного иммунитета.
Абсцесс легкого – это ситуация, при которой бактерии проникают в паренхиму органа.
Происходит это тремя путями – через бронхи, с током крови или с током лимфы. Оказываясь в ткани легкого, микроорганизмы провоцируют возникновение воспаления и разрушают паренхиму.
Абсцесс легкого – это воспаление, при котором образуется полость, заполненная гноем, которая может опорожняться (дренироваться) самостоятельно через рядом лежащий бронх.
Для некоторых абсцессов характерно рецидивирующее заполнение гноем после опорожнения.
Этиологическими факторами абсцесса могут быть гноеродные бактерии, грибы или, реже, простейшие. К числу последних относится
амебный абсцесс.
Причины возникновения абсцесса легкого могут быть следующими:
- пневмонии и пневмониты;
- бронхоэктатическая болезнь;
- туберкулезный процесс ;
- инфаркт и гангрена легкого;
- гнойные заболевания зубочелюстного аппарата, например, кариес;
- аспирация содержимого желудка во время рвоты;
- сепсис в стадии септикопиемии.
Очень редко возникают первичные абсцессы, когда микроорганизмы попадают в легкие из окружающей среды и воспаление сразу идет по пути образования абсцесса.
Попасть в паренхиму легкого микроорганизмы могут тремя путями:
- Бронхогенный. В этом случае возбудитель либо изначально проникает в организм через бронхи, либо находится в ротовой полости, откуда вместе с воздухом проникает в легкое.
- Лимфогенный. Этот путь осуществляется в том случае, если очаг инфекции находится в легких или близлежащих тканях и микроорганизмы перемещаются оком лимфы.
- Гематогенный. Процесс распространения возбудителя током кровью получил название сепсис. В случае, если возникают гнойные очаги в разных органах из-за перемещения микроорганизмов по кровеносным сосудам, говорят о септикопиемии.
Первый возникает как только начинается заболевание. Проявляется он лихорадкой, слабостью, ломотой в мышцах и суставах, быстрой утомляемостью. Для абсцесса, особенного бактериального генеза, характерна выраженная интоксикация с высокими цифрами температуры.
Респираторный синдром проявляется кашлем с отделением мокроты. Продуктивный кашель – свидетельство того, что абсцесс дренируется через бронх. Количество мокроты зависит от величины абсцесса и диаметра бронха, с которым он связан.
Возможно развитие и других симптомов, но встречаются они реже и только в том случае, если выполняются определенные условия. Боль в грудной клетке выраженной интенсивности, связанная с актом дыхания, возникает в том случае, если абсцесс расположен близко к плевре.
Сухой кашель еще до прорыва содержимого в бронх может возникнуть, если крупный абсцесс сдавливает бронхиальное дерево.
Стоит учитывать, что общеинфекционный синдром хорошо выражен в первую фазу заболевания, когда абсцесс закрыт. Во вторую фазу, когда происходит отток гноя, интоксикация значительно уменьшается, температура тела постепенно нормализуется.
Абсцесс в своем развитии проходит несколько фаз – от формирования воспаления до его разрешения, от заполнения полости, до ее опорожнения и заживления.
Под действием этиологического фактора постепенно воспаление распространяется от центра к периферии. Погибшие нейтрофильные лейкоциты вместе с фрагментами некротизированного легкого и погибшими бактериями образуют гной.
Таким образом образуется полость, стенками которой являются несколько рядов плотно расположенных друг к другу иммунных клеток, а содержимым – гнойный экссудат.
Со временем абсцесс может прорвать стенку бронха, вследствие чего содержимое его полости выйдет наружу. Дренированные абсцессы постепенно опорожняются, а затем либо заживают, либо переходят в хроническую форму.
Фибробласты – это клетки, синтезирующие коллаген – основной элемент соединительной ткани, они в стенке абсцесса легкого есть всегда. Если полость опорожняется и в ней больше нет воспаления, она заживает.
В случае, если абсцесс легкого полностью не санирован и пиогенная мембрана продолжает вырабатывать гной, соединительная ткань начинает разрастаться по периферии абсцесса. Таким образом в стенке полости возникает самый наружный ее слой – фиброзный. Так возникает хронический абсцесс.
По течению абсцессы разделяются на два вида:
- Острый – возникший менее двух месяцев назад, имеющий тонкую пиогенную мембрану, вскрывшийся или не вскрывшийся в бронх;
- Хронический – существующий более двух месяцев, имеющий толстую капсулу с разрастанием соединительной ткани по периферии, как правило периодически дренируется бронхом.
Пиогенная мембрана постепенно рассасывается, на месте абсцесса формируется участок соединительной ткани. Если полость была небольшого диаметра, после ее заживления, никакие остаточные явления могут быть не видны. Если полость была большой, остается участок фиброза.
Хронический абсцесс легкого более опасен, он имеет затяжное течение и может существовать десятилетиями.
Каждое обострение сопровождается теми же симптомами, что характерны для острого абсцесса. При этом вокруг патологического очага постепенно разрастается соединительная ткань, образуя грубые фиброзные тяжи.
Длительно существующий патологический очаг в легком приводит к нарушению функционирования бронхо-легочной системы. Развиваются такие симптомы, как: постоянная одышка, непереносимость физической нагрузки, синюшность кожных покровов. Со временем начинает страдать и сердечно-сосудистая система, что может привести к сердечной недостаточности.
Наличие длительное время существующей полости в легком создает опасность повреждения плевры. Любая травма грудной клетки может привести к разрыву стенки абсцесса и образованию пневмоторакса, лечить который придется оперативным путем.
Диагноз абсцесс легкого можно поставить с помощью следующих методов исследования:
- Физикальные. В том случае, если абсцесс имеет маленький диаметр и находится достаточно глубоко в легком, обнаружить его с помощью физикальных методов исследования невозможно. Большие и поверхностные абсцессы можно выявить с помощью аускультации и перкуссии. Аускультативно над не дренированным абсцессом выслушивается ослабленное бронхиальное дыхание, над дренированным – амфорическое дыхание. Перкуторно над заполненным абсцессом определяется притупление звука, над опустошенным – коробочный его оттенок.
- Лабораторные. Общий анализ крови не позволяет подтвердить или опровергнуть наличие абсцесса, но позволяет увидеть воспалительные изменения в крови. При этом наблюдается повышение нейтрофильных лейкоцитов и сдвиг лейкоцитарной формулы до юных форм. В тяжелых случаях возможно развитие анемии.
- Обзорная рентгенография органов грудной клетки. Рентгенографическая картина зависит от стадии патологического процесса. Не дренированный абсцесс выглядит как округлое затемнение с четкими ровными контурами. Дренированный абсцесс выглядит как полость с горизонтальным уровнем жидкости. Если полость тонкостенная – абсцесс острый, если ее стенки толстые – хронический. По мере развития заболевания, вокруг или внутри абсцесса появляются признаки фиброзных изменений.
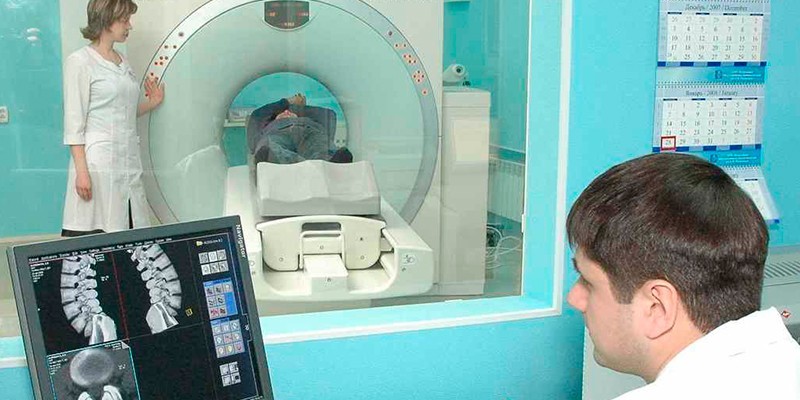
- Компьютерная или магнитно-резонансная томография. Являются такими же методами визуализации легких, как и рентген. Однако КТ и МРТ позволяют послойно рассмотреть ткань легких и создать их трехмерную проекцию. Это необходимо для определения точной локализации и размеров абсцесса.
- Анализ мокроты. Проводится в специальной лаборатории после сбора мокроты в стерильный контейнер. С помощью микроскопии удается обнаружить в мокроте большое количество нейтрофильных лейкоцитов и бактерии. Кроме того, проводят бактериологическое исследование для выявления вида возбудителя и его чувствительности к антибиотикам.
- Бронхоскопия. Этот вид исследования выполняют очень редко. Он необходим в тех случаях, когда необходимо ускорить процесс дренирования абсцесса или провести дифференциальную диагностику с заболеваниями бронхов.
Абсцесс легкого лечат консервативно или с помощью хирургических методов.
Как правило, при любой гнойной инфекции хирурги вынуждены приступать к оперативному вмешательству для того, чтобы обеспечить отток гноя. Абсцесс же может опорожняться самостоятельно.
Острый дренированный абсцесс легкого можно лечить консервативно. Прежде всего используют этиотропную терапию, воздействуя на возбудителя инфекции. Для этого применяют антибиотики сначала широкого спектра действия, а затем – по результатам антибиотикограммы.
Дополнительно назначают нестероидные противовоспалительные препараты, например, ибупрофен. Они позволяют снизить температуру и ускорить процесс заживления.
Важным условием выздоровления является полный покой пациента и калорийное питание, богатое белковыми продуктами и витаминами.
Дренировать абсцесс можно через бронхиальное дерево. Для этого дренаж проводят с помощью бронхоскопа и отсасывают содержимое полости. Затем ее можно санировать путем введения в полость антибактериальных препаратов.
Хронические абсцессы необходимо удалять. Как правило, вычленить их самостоятельно не представляется возможным. Для этого проводят сегментэктомию – удаление сегмента легкого или лобэктомию – удаление доли.
В случае, если в патологический процесс вовлекается больше одной доли, проводится пульмонэктомия – удаление легкого. Последняя из перечисленных операций при абсцессе проводится крайне редко.
Возможно полное выздоровление или возникновение незначительных остаточных явлений. При хроническом абсцессе прогноз сомнительный, поскольку лечить его достаточно сложно, и он представляет опасность для здоровья. Если развились необратимые осложнения заболевания, прогноз неблагоприятный.
Профилактикой абсцесса легкого, прежде всего, является лечение первичных очагов эндогенной инфекции. Для этого важное значение имеет своевременное обращение к врачу при ухудшении самочувствия и возникновении общеинфекционных проявлений.
источник
79.Хронический абсцесс легкого. (Причины перехода острого абсцесса в хронический. Лечение- медикаментозное и хирургическое). . Хронический абсцесс легкого
К хроническим абсцессам относят легочные абсцессы, при которых патологический процесс не завершается в течение 2 мес, что при современном комплексном лечении встречается сравнительно редко.
Этиология и патогенез. Причины перехода острого абсцесса в хронический можно разделить на две группы.
1. Обусловленные особенностями течения патологического процесса:
а) диаметр полости в легком более 6 см;
б) наличие секвестров в полости;
в) плохие условия для дренирования (узкий, извитой дренирующий бронх);
г) локализация абсцесса в нижней доле;
д) вялая реакция организма на воспалительный процесс.
2. Обусловленные ошибками в лечении больного:
а) поздно начатая и неадекватная антибактериальная терапия;
б) недостаточное дренирование абсцесса;
в) недостаточное использование общеукрепляющих лечебных средств.
Хроническое течение характерно для абсцессов с медленным формированием гнойника, особенно у старых и пожилых людей, у больных сахарным диабетом.
Патологоанатомическая картина. Хронический абсцесс является продолжением острого гнойно-деструктивного процесса. Периодически возникающие обострения приводят к вовлечению в воспалительный процесс новых участков легкого, разрастанию соединительной ткани вокруг абсцесса и по ходу бронхов, тромбозу сосудов. Возникают условия для развития новых абсцессов, распространенного бронхита. Таким образом, цепь патологоанатомических изменений при хронических абсцессах (одиночном или множественных) исключает возможность полного выздоровления больного.
Клиническая картина и диагностика. Выделяют две основные формы (или типа) течения хронических абсцессов.
При первом типе острая стадия завершается клиническим выздоровлением или значительным улучшением. Больного выписывают из стационара с нормальной температурой тела. Изменения в легком трактуются как ограниченный пневмосклероз, иногда с «сухой» полостью. После выписки состояние больного остается некоторое время удовлетворительным и он нередко приступает к работе. Однако через некоторое время вновь повышается температура тела, усиливается кашель. Через 7—12 дней происходит опорожнение гнойника, температура тела нормализуется. В последующем обострения становятся более длительными и частыми. Развиваются явления гнойного бронхита, нарастают интоксикация и связанные с ней дистрофические изменения во внутренних органах.
При втором типе острый период болезни без выраженной ремиссии переходит в хроническую стадию. Заболевание протекает с гектической температурой тела. Больные выделяют в сутки до 500 мл (а иногда и более) гнойной мокроты, которая при стоянии разделяется на три слоя. Быстро развиваются и нарастают тяжелая интоксикация, истощение, дистрофия паренхиматозных органов. Чаще такой тип течения наблюдается при множественных абсцессах легкого. Больные при этом имеют характерный вид: они бледные, кожа землистого оттенка, слизистые оболочки цианотичны. Вначале отмечается одутловатость лица, затем отеки появляются на стопах и пояснице, что связано с белковым голоданием и нарушением функции почек. Быстро нарастает декомпенсация легочного сердца, от которой больные умирают.
При хроническом абсцессе возможно развитие тех же осложнений, что и в остром периоде.
Диагностика хронического абсцесса основывается на данных анамнеза, а также результатах рентгенологического исследования, которое позволяет выявить инфильтрацию легочной ткани, окружающей полость абсцесса, наличие в ней содержимого.
Дифференциальная диагностика. Хронические абсцессы следует дифференцировать от полостной формы периферического рака легкого, туберкулеза и актиномикоза.
При туберкулезе легкого кроме полости (каверны) выявляют различной давности плотные туберкулезные очаги; в мокроте, которая обычно не имеет запаха, нередко обнаруживают микобактерии туберкулеза. При актино-микозе легких в мокроте находят мицелий и друзы актиномицетов. При раке легкого с нагноением и распадом в центре опухоли дифференциальная диагностика затруднена (см. «Рак легкого»).
Лечение. Консервативное лечение хронических абсцессов легких малоэффективно. Применение антибиотиков, улучшение условий дренирования способствуют стиханию воспалительного процесса, однако остающиеся морфологические изменения мешают полному излечению. Поэтому при отсутствии противопоказаний, обусловленных сопутствующими заболеваниями или преклонным возрастом больных, ставящими под сомнение возможность успешного оперативного лечения, показано хирургическое лечение.
Абсолютным показанием к операции являются повторные легочные кровотечения, быстро нарастающая интоксикация.
При хронических абсцессах эффективна только радикальная операция — удаление доли или всего легкого (рис. 6.9). Пневмотомия не оправдана, так как плотная капсула хронического абсцесса и воспалительная инфильтрация легочной ткани вокруг него будут препятствовать ликвидации полости.
Подготовка к операции должна проводиться по той же схеме, что и при острых абсцессах легких. Перед операцией необходимо добиться стихания воспалительных явлений, уменьшения количества мокроты, скорригировать нарушения белкового обмена, гидроионные расстройства, улучшить сердечную деятельность, повысить функциональные возможности системы дыхания.
Послеоперационная летальность достигает 4—5%. У большинства больных, перенесших лобэктомию, трудоспособность восстанавливается через 3—4 мес после операции. После пульмонэктомии в течение первого полугодия необходим перевод больных на инвалидность, затем — использование на легкой работе, в теплом помещении без вредных производственных факторов.
Пневмосклероз после абсцесса легкого. Этим термином обозначают клиническое излечение больного с абсцессом, завершившееся образованием в легком рубцовой ткани иногда с «сухой» полостью большего или меньшего размера в центре.
Клиническая картина и диагностика. Больные трудоспособны, чувствуют себя практически здоровыми. Однако у них чаще, чем у других, возникает кашель с выделением слизистой мокроты, нередко повышается температура тела. Эти явления трактуются как простудные заболевания, обострения бронхита или бронхоэктазы. Физикальное исследование не дает четких данных, помогающих поставить диагноз.
Диагностика основывается на данных анамнеза (перенесенный ранее острый абсцесс легкого), а также результатах рентгенологического исследования и компьютерной томографии, при которой может быть выявлен участок пневмосклероза или тонкостенной полости в легком.
Основными признаками, отличающими очаговый пневмосклероз с полостью от хронического абсцесса легкого, являются значительно меньшая частота и тяжесть обострения заболевания, отсутствие гнойной интоксикации организма и грубых инфильтративных изменений в легких. Больные на протяжении нескольких месяцев и даже лет могут чувствовать себя удовлетворительно и сохранять работоспособность.
Лечение. В периоды обострения заболевания применяют противовоспалительные, отхаркивающие средства. Показания к операции (удаление доли легкого) возникают при ухудшении дренирования полостей, частых обострениях, нарушающих трудоспособность больного.
источник
Основные симптомы хронического абсцесса легкого: кашель, гнойная мокрота, повышение температуры тела, боли в груди, кровохарканье, изменение формы грудной клетки, пальцы в форме барабанных палочек, изменения картины крови и др.
Кашель при хроническом абсцессе постоянный, усиливается по утрам и сопровождается отхождением скопившейся за ночь обильной мокроты. Большую роль в усилении кашля играет постоянное раздражение слизистой оболочки бронхов и трахеи гнойной мокротой. Воспалительная инфильтрация слизистой оболочки бронхов и трахеи, раздражая нервные окончания, приводит к развитию тяжелых приступов кашля.
Сухой кашель отмечается исключительно редко, у большинства больных количество мокроты колеблется от 50—100 до 1000 мл/сут. Часто мокрота имеет зловонный запах. Темный бурый цвет мокроты обычно свидетельствует о примеси крови. При микроскопическом исследовании мокроты обнаруживают множество лейкоцитов, секвестры омертвевшей легочной ткани, гноеродные бактерии и эластические волокна.
Кровохарканье и легочные кровотечения отмечают у 30 % больных. Кровохарканье наблюдается чаше между 4-м и 6-м месяцем от начала заболевания.
Боли в груди появляются тогда, когда воспалительный процесс переходит на париетальную плевру и стенку грудной клетки.
Температура тела обычно субфебрильная. При задержке гнойной мокроты, обострении болезни с перифокальной реакцией в легочной ткани температура тела повышается до 39-40 °С и либо постоянно держится на этом уровне, либо дает большие колебания утром и вечером. Когда обострение стихает или возникает ремиссия, температура тела держится на субфебрильном уровне или нормализуется.
У больных отмечаются повышенная раздражительность, головная боль, утомляемость, слабость, бессонница как проявления хронической интоксикации.
Похудание отмечают 80-83 % больных, причем масса тела за 1-2 года снижается на 30-40 %.
Изменение формы грудной клетки и ее асимметричное участие в акте дыхания обычно наблюдаются в далеко зашедших случаях — при пневмосклерозе и ателектазах. При вдохе заметно отставание пораженной половины грудной клетки. Пальцы в виде барабанных палочек определяют у 90 % больных.
При воспалительной перифокальной реакции в легком могут выслушиваться жесткое или бронхиальное дыхание и влажные хрипы разного калибра. Поражение плевры сопровождается шумом трения. При появлении пневмонического фокуса слышны крепитирующие хрипы. Сухие и влажные хрипы (их число и калибр разнообразны) всегда выслушиваются при этом заболевании, но встречаются и при других поражениях бронхов и легкого.
Обострение хронического процесса сопровождается лейкоцитозом (до 12-20 х 109/л) со значительным нейтрофилезом: появляются палочкоядерные нейтрофилы и метамиелоциты, нередко исчезают эозинофилы; СОЭ увеличивается до 50-65 мм/ч, содержание гемоглобина уменьшается до 60—75 г/л.
Содержание в крови белка в большинстве случаев составляет 80—90 г/л, но отмечается выраженная диспротеинемия — снижение уровня альбуминов до 25—30 %.
Рентгенологическое исследование значительно облегчает диагностику хронического абсцесса легких, а при томографии выявляют полость, инфильтраты, замурованные в рубцах легочной ткани, которые невозможно определить на обычных рентгенограммах.
КТ дает более четкую информацию о размерах полости, выраженности воспалительной инфильтрации, состоянии окружающей легочной ткани, выраженности пневмосклеротических изменений. Рентгенологические методы позволяют провести дифференциальную диагностику абсцесса и распадающейся раковой опухоли легкого.
Бронхоскопия дает информацию о состоянии слизистой оболочки бронхов, что важно в плане подготовки больных к операции, а в сомнительных случаях позволяет выполнить биопсию для исключения или подтверждения опухолевого процесса.
Хронические абсцессы легких резко нарушают трудоспособность больных и создают прямую угрозу их жизни, приводят к смерти в различные сроки от начала заболевания.
Хронический абсцесс дифференцируют с другими хроническими неспецифическими гнойными заболеваниями легких, требующими хирургического лечения: бронхоэктатической болезнью, хронической пневмонией, нагноившейся кистой, микотическими поражениями легких.
Бронхоэктатическую болезнь от других хронических гнойных процессов в легких отличают данные анамнеза — начало заболевания в раннем детстве, хроническое, рецидивирующее течение, увеличение количества мокроты в период обострения, отсутствие в ней эластических волокон; несоответствие между относительно удовлетворительным состоянием больного и значительными изменениями в легочной ткани; определяемые при КТ цилиндрические, мешотчатые или кавернозные бронхоэктазы. Абсцедирование бронхоэктазов значительно затрудняет дифференциальную диагностику, а их клиническое течение напоминает течение хронических абсцессов легкого.
Хронические неспецифические пневмонии имеют длительное течение с кратковременными ремиссиями. Кровохарканье отмечается чаще, чем при других формах легочных заболеваний. Консервативное лечение оказывается неэффективным. На рентгенограммах отмечается сплошное гомогенное затемнение доли или целого легкого, на КТ — множество мелких полостей в зоне гомогенного затемнения.
Как правило, эти кисты ничем не проявляются до нагноения, при котором развивается интоксикация, возникает кашель с обильной гнойной мокротой. При рентгенологическом исследовании обнаруживают типичные округлые просветления, имеющие ровные контуры. При КТ, если киста соединена с бронхом, видна округлая тень, являющаяся продолжением бронха. Кисты могут занимать одну долю или все легкое, быть одиночными или множественными.
Нагноившиеся эхинококковые кисты сложно отличить от бронхогенных. При КТ можно определить хитиновую оболочку и дочерние пузыри внутри полости.
Микотические нагноения легких (актиномикоз, аспергиллез) по симптоматике близки к туберкулезу. В отличие от туберкулеза они начинаются с нижних долей легкого. В мокроте друзы актиномицетов или нити стрептотрикса находят редко.
При рентгенологическом исследовании определяется плотная однородная тень, расширяющаяся к периферии, мокроты выделяется мало. Микотические нагноения переходят на париетальную плевру и стенку грудной клетки с образованием нагноений и свищей. КТ позволяет четко выявить инфильтрацию окружающих тканей, вовлечение в процесс плевры, грудной стенки.
Хронический абсцесс легкого служит показанием к хирургическому лечению: лобэктомии, сегментарной резекции, пневмонэктомии.
Предоперационная подготовка проводится по общим принципам, принятым в хирургии, но при хронических гнойных заболеваниях она имеет свои особенности. Предоперационная подготовка должна быть строго индивидуальной с учетом комплекса патологических изменений в легком и состояния больного.
Комплексная бронхологическая санация — основа предоперационной подготовки больных с хроническими нагноительными процессами легких и консервативной терапии острых и хронических нагноений, не подлежащих хирургическому лечению.
Порядок комплексной бронхологической санации определяется формой и распространенностью нагноения и общим состоянием больного. Следует стремиться к проведению санации бронхов в наиболее короткий срок с минимальным числом повторных эндобронхиальных манипуляций. Необходимо восстановить нарушенную дренажную функцию бронхов путем прямого воздействия (бронхоскопическая аспирация), либо способствовать ее восстановлению.
Протеолитические ферменты, муколитики используют как для увеличения возможностей бронхоскопической аспирации (разжижение мокроты, лизис некротических тканей), так и для непосредственного влияния на дренажную функцию бронхов вследствие их противовоспалительного действия.
Опыт многих авторов, в том числе и наш, убедительно подтверждает большую безопасность радикальных операций в период ремиссий. Если при предоперационной подготовке не удается добиться стихания процесса, а состояние больного позволяет произвести хирургическое вмешательство, следует решиться на него. Для успешного хирургического лечения хронических нагноений легких важно ликвидировать обострение гнойно-воспалительного процесса перед операцией, чтобы оперировать при «сухих полостях».
Разумеется, при поражении всего легкого показана пульмонэктомия, при поражении одной доли — лобэктомия, а при ясно выраженном поражении одного сегмента — сегментарная резекция. Возможна операция при двустороннем поражении легких, которую можно выполнить в той или иной последовательности.
Больных с абсцессом легкого, давность которого превышает 3 мес, формально следует считать больными с хроническими абсцессами. Комплексная бронхологическая санация может привести к клиническому излечению этих больных и даже к рубцеванию абсцесса. Это отнюдь не означает, что комплексная санация обеспечивает излечение хронического абсцесса. Видимо, у таких больных еще полностью не сформировалась соединительнотканная капсула и не наступили необратимые деструктивные и продуктивные изменения в легочной паренхиме.
У больных с острыми абсцессами в пограничных случаях (давность заболевания 2—3 мес) целесообразно провести полный курс комплексной бронхологической санации и другую терапию (дезинтоксикационную, иммунокорригирующую). При отчетливой клинической и рентгенологической динамике (уменьшение полости) проведенное лечение рассматривают как консервативное лечение острого абсцесса, причем в отдельных случаях больной может быть выписан с небольшой остаточной полостью при условии повторной явки для динамического наблюдения.
Если при клиническом улучшении и уменьшении перифокальной инфильтрации размеры полости стабилизируются, проведенное лечение следует расценивать как предоперационную подготовку у больного с хроническим абсцессом.
В редких случаях лечение не приводит к улучшению, состояние больного ухудшается, процесс нагноения прогрессирует. Подобное течение, как правило, отмечается в запущенных случаях, у пожилых, ослабленных больных, когда полноценная бронхологическая санация с применением бронхоскопии не может быть проведена. В остальных случаях неэффективность комплексной бронхологической санации при абсцессе легкого должна навести на мысль о его карциноматозной природе.
При операциях по поводу гнойно-воспалительных заболеваний легких трудно мобилизовать легкое и элементы его корня, отмечается значительная кровопотеря. Это обусловлено выраженным спаечным процессом в плевральной полости, мощными швартами, разделение которых чревато кровотечением. При выполнении операции имеется риск вскрытия абсцесса легкого и инфицирования плевральной полости и раны стенки грудной клетки.
Переднебоковой доступ обеспечивает широкое вскрытие грудной клетки, хороший обзор, открывает переднюю поверхность корня легкого. Удобен для левосторонней пульмонэктомии, верхней лобэктомии и правосторонней пульмонэктомии и верхней лобэктомии, удаления средней доли.
Использование переднебокового доступа обеспечивает хороший подход к легочным сосудам. Выделение и перевязка легочной артерии создают более безопасные условия для перевязки легочных вен.
Больной лежит на спине, бок немного приподнят, рука согнута в локте и фиксирована над головой больного. Разрез кожи начинают у грудины, ведут по ходу IV ребра и заканчивают на уровне средней подмышечной линии. Межереберные мышцы рассекают, не доходя 1,5-2 см до грудины. При таком доступе удобно проводить ингаляционную аспирацию содержимого бронхов во время операции, но трудно достичь герметичного закрытия грудной стенки.
Боковой доступ применим для выполнения всех видов операций на легком. Он сочетает в себе преимущества переднего и заднего доступов.
Больного укладывают на здоровый бок, руку на стороне операции отводят кверху и фиксируют. Разрез кожи начинают от задней подмышечной линии или от угла лопатки и проводят вдоль V ребра на 2—3 см ниже соска у мужчин или под молочной железой у женщин и продолжают до среднеключичной линии. Широчайшую и большую грудную мышцы частично надсекают на расстоянии 3-4 см, зубчатую мышцу расслаивают по ходу волокон. Межреберные мышцы вместе с плеврой рассекают, а затем разделяют вдоль ребер тупым путем. Вскрывают плевральную полость по пятому межреберью.
При хронических гнойно-воспалительных заболеваниях хирургический доступ дополняют, как правило, резекцией одного из ребер или пересечением двух соседних, что создает более благоприятные условия для мобилизации легкого и подхода к корню легкого или доли. Резекция ребра также позволяет добиться лучшей герметичности грудной стенки при зашивании операционной раны. Вскрытие соответствующего межреберья определяется предполагаемой резекцией: при верхней лобэктомии вскрытие грудной полости производят через четвертое межреберье, при пульмонэктомии или нижней лобэктомии — через четвертое или пятое межреберье.
При заднебоковом доступе разрез кожи производят от уровня остистого отростка IV грудного позвонка и по околопозвоночной линии ведут книзу, окаймляют угол лопатки и продолжают по ходу VI ребра до передней подмышечной линии. Рассекают все мышцы по ходу кожного разреза до ребер. На протяжении всего разреза поднадкостнично резецируют ребро, пересекая его как можно ближе к позвоночнику. Вскрытие плевральной полости производят через ложе удаленного ребра, рассекая надкостницу, внутригрудную фасцию и париетальную плевру.
Пневмолиз — важный этап радикальных операций на легких. После рассечения париетальной плевры пальцем осторожно разделяют спайки вдоль разреза, чтобы можно было свободно пересечь хрящи соседних ребер и межреберные мышцы. Пересечение хряща ребра необходимо в случае сращений легкого с перикардом и диафрагмой. Хрящи пересекают на расстоянии 2—3 см от края грудины. Разделив сращения вдоль краев разреза грудной стенки и по передней и боковой поверхности легкого, вставляют ранорасширитель, его бранши разводят осторожно, чтобы не разорвать сращения и ткань легкого.
Подобное осложнение может привести к вскрытию абсцесса и инфицированию плевральной полости и раны стенки грудной клетки. Под бранши расширителя подкладывают марлевые салфетки, чтобы уменьшить вероятность инфицирования раны. Выполняют пневмолиз постепенно, рану разводят расширителем, дополнительно рассекают острым скальпелем или электроножом сращения.
Разрывать плотные спайки, т.е. разделять сращения тупым путем, опасно из-за разрыва легкого. Рассечение спаек ножницами, электроножом следует производить ближе к легкому, отступая от грудной стенки, перикарда, средостения, диафрагмы. При таком разделении спаек кровотечение бывает меньше. Для лучшего разделения спаек их можно инфильтрировать 0,25-0,5 % раствором новокаина.
После того как полностью освобождены от сращений передняя и боковая поверхности легкого, рану максимально расширяют. Далее необходимо произвести полный пневмолиз — освобождение легкого от сращений, прежде чем приступить к выделению и обработке элементов корня легкого. Наиболее массивные нашвартования определяются чаще в задних и нижних отделах плевральной полости. Разделение этих спаек из переднего доступа затруднено, поэтому возникает необходимость пересечения одного или двух ребер в нижнем углу раны.
Массивные рубцовые сращения трудно разделить и в этих случаях. Во избежание повреждения легкого и вскрытия абсцесса отделяют легкое вместе с париетальной плеврой и внутригрудной фасцией. Особую осторожность следует соблюдать при выделении верхушки легкого из-за риска повреждения подключичных сосудов.
Если при разделении спаек возникает кровотечение, то его останавливают электрокоагуляцией, обшиванием кровоточащих участков кисетным, Z-образным или матрацным швом. С целью гемостаза используют гемостатическую губку.
Разделение спаек позволяет освободить корень легкого таким образом, чтобы его можно было обойти пальцами со всех сторон. Из-за выраженных Рубцовых изменений или воспалительного инфильтрата в области корня легкого выделение сосудов сопряжено с риском их повреждения и развития кровотечения. Мобилизованный корень легкого из-за его выделения из спаек облегчает манипуляции по остановке возникшего кровотечения.
При пульмонэктомии, лобэктомии в процессе мобилизации легкого следует соблюдать осторожность вблизи абсцесса, стремясь не вскрыть его и не инфицировать плевральную полость. Для пересечения сращений легкое смещают в противоположную сторону или выводят в рану, как бы натягивая сращения. Для выделения сосудов корня легкого его отводят кнаружи от корня или выводят из раны, фиксируя легкое окончатым зажимом, бранши которого покрыты марлевой салфеткой, чтобы не повредить ткань легкого.
При выделении сосудов корня легкого их заднюю стенку выделяют пальцем. Если отделение задней стенки сосуда пальцем затруднено, можно воспользоваться зажимом Федорова, но затем следует пальцем освободить заднюю стенку на расстоянии 1,5-2,0 см, чтобы можно было перевязать сосуд проксимально.
Дистальнее от наложенной лигатуры сосуд перевязывают лигатурой с прошиванием сосуда, третью лигатуру накладывают максимально у ворот легкого, даже захватывая в лигатуру легочную ткань, если сосуды выделены на небольшом расстоянии. На проксимальном конце сосуда оставляют две лигатуры (одна из них с прошиванием сосуда). Бронх прошивают аппаратом УКЛ-40, УО или ручным способом.
Отделение доли производят после пережимания или пересечения и прошивания сосудов. Долю удаляют после раздувания с помощью наркозного аппарата остающейся доли. Это позволяет четко определить границу долей — спавшуюся удаляют, а оставшуюся раздувают. Надсекают плевру в области междолевой щели, тугим тупфером или салфеткой расслаивают междолевую щель и отделяют удаляемую долю.
К внутриперикардиальной перевязке сосудов корня легкого при гнойно-воспалительных заболеваниях прибегают редко. При грубых сращениях или воспалительном инфильтрате в области корня легкого выделение и перевязка сосудов сопряжены с большим риском повреждения сосудов и возникновением кровотечения.
Особые трудности встречает выделение задней стенки сосудов, которое выполняют вслепую, на ощупь с помощью диссектора, зажима Федорова. При возникновении кровотечения следует сжать корень легкого пальцами, обойдя его, прижать кровоточащий сосуд тупфером и постараться наложить кровоостанавливающий зажим типа Бильрота и приступить к внутриперикардиальному выделению и перевязке сосуда на протяжении.
Продолжение остановки кровотечения из сосудов в корне легкого в таких случаях сопряжено со значительной кровопотерей. При выраженном рубцовом процессе в корне легкого следует сразу приступать к внутриперикардиальной перевязке сосудов. При выделении сосудов корня плотным марлевым шариком, зажатым в зажиме Микулича, отслаивают перикард с передней поверхности легочной артерии, что позволяет наложить лигатуру на сосуд. Если при таком выделении будет вскрыт перикард, это отверстие можно расширить ножницами и перевязать сосуд внутриперикардиально.
Перикардиотомию выполняют линейным разрезом параллельно диафрагмальному нерву, отступя от него кзади на 1—1,5 см. Если диафрагмальный нерв создает трудности при расширении разреза, то его можно пересечь. Вскрытые листки перикарда разводят в стороны и обнажают задний листок перикарда, который покрывает сосуды. Под задний листок перикарда слева вводят раствор новокаина, надсекают, отслаивают его от легочной артерии и тупым путем, используя зажим Федорова, обходят заднюю поверхность артерии.
Конец зажима выводят над ее стволом. Концы зажима более целесообразно проводить снизу вверх, вводить зажим между верхней веной и артерией и выводить у верхнего края артерии, выпячивая задний листок перикарда. Над концом зажима надсекают перикард, выводят зажим, захватывают лигатуру и обратным движением проводят лигатуру и перевязывают артерию.
После инъекции раствора новокаина под верхний край верхней вены подводят зажим Федорова, обходят ее заднюю поверхность, выпячивают кончиком зажима задний листок перикарда и надсекают его. Обратным ходом зажима проводят лигатуру и вену перевязывают. Аналогичным образом поступают с нижней веной. В полости перикарда верхняя и нижняя вены могут иметь общий ствол, перевязкой которого лигируют обе легочные вены.
О подобном анатомическом варианте сосудов следует помнить, а чтобы в этом убедиться, следует внимательно осмотреть их положение. Отведение сердца кнутри может выявить складку, которая обозначает дополнительную вену, которую также перевязывают.
Технические приемы внутриперикардиальной перевязки сосудов правого легкого аналогичны таковым при лигировании сосудов слева. Неудобства для выделения сосудов справа создают нижняя и верхняя полые вены. Для облегчения доступа к сосудам верхнюю полую вену отводят медиально и кпереди. Если внутриперикардиальная перевязка сосудов правого легкого затруднена из-за наложенного зажима на сосуд при кровотечении, возникшем во время выделения сосудов корня легкого, сосуды выделяют и перевязывают кнутри от верхней полой вены.
Для этого верхнюю полую вену осторожно отводят кнаружи и обнажают артерию, которая здесь хорошо доступна для перевязки, так как на 3/4 своей окружности расположена в полости перикарда. Дистально от наложенной лигатуры накладывают вторую лигатуру с прошиванием сосуда. После перевязки сосудов внутри полости перикарда следует попытаться выделить сосуды вне перикарда. Выделенные хотя бы на коротком расстоянии сосуды перевязывают дополнительной лигатурой и, наложив кровоостанавливающие зажимы дистальнее лигатур, пересекают.
Ушивание раны стенки грудной клетки при доступе через ложе удаленного ребра выполняют следующим образом. Сначала отдельные швы накладывают на надкостницу и пристеночную плевру, затем накладывают швы на зубчатую и ромбовидную мышцы, ряд швов накладывают на фасцию. При доступе через межреберный промежуток накладывают швы на межреберные мышцы и плевру и не завязывают их. Затем реберным ретрактором сближают ребра. Накладывают отдельные швы, обходя ребра, и завязывают. После этого завязывают швы, наложенные на межреберные мышцы, далее мышцы, фасцию, кожу ушивают послойно.
источник




 Абсцесс легкого – это воспалительное заболевание, иначе называемое абсцедирующая пневмония. Инфекционные заболевания легких – одна из самых распространенных причин обращения пациентов к врачу. Чаще всего инфекция проявляется именно воспалением легких.
Абсцесс легкого – это воспалительное заболевание, иначе называемое абсцедирующая пневмония. Инфекционные заболевания легких – одна из самых распространенных причин обращения пациентов к врачу. Чаще всего инфекция проявляется именно воспалением легких. амебный абсцесс.
амебный абсцесс. Первый возникает как только начинается заболевание. Проявляется он лихорадкой, слабостью, ломотой в мышцах и суставах, быстрой утомляемостью. Для абсцесса, особенного бактериального генеза, характерна выраженная интоксикация с высокими цифрами температуры.
Первый возникает как только начинается заболевание. Проявляется он лихорадкой, слабостью, ломотой в мышцах и суставах, быстрой утомляемостью. Для абсцесса, особенного бактериального генеза, характерна выраженная интоксикация с высокими цифрами температуры.

 Как правило, при любой гнойной инфекции хирурги вынуждены приступать к оперативному вмешательству для того, чтобы обеспечить отток гноя. Абсцесс же может опорожняться самостоятельно.
Как правило, при любой гнойной инфекции хирурги вынуждены приступать к оперативному вмешательству для того, чтобы обеспечить отток гноя. Абсцесс же может опорожняться самостоятельно.