На начальных этапах лечение тубоовариального абсцесса медикаментозное: постельный режим, коррекция нарушений водного и электролитного баланса, седативные препараты и антибиотики. Поскольку флора, высеянная из содержимого абсцесса, часто является смешанной, с большим числом анаэробных колоний, показано применение антибиотиков широкого спектра действия.
Начиная терапию антибиотиками, следует сразу же удалить ВМС, если женщина им пользуется. За больной должно быть установлено тщательное наблюдение с целью раннего обнаружения отсутствия действия лекарственных препаратов, разрыва абсцесса и проявлений септического шока.
Признаками ухудшения клинического состояния больной служат нарастание тахикардии и лихорадки, постоянные боли, уменьшение массы тела, разлитой перитонит и анемия. Появление картины острого живота — признак разрыва абсцесса. Ранними симптомами септического шока являются тревожное состояние, заторможенность, дизориентация, гипервентиляция, понижение артериального давления, сухие горячие конечности и олигурия. Хотя большинство женщин хорошо реагируют на медикаментозную терапию, до самого последнего времени 20-70% больных нуждались в оперативном лечении.
- отсутствие эффекта от медикаментозного лечения;
- сомнения в правильности диагноза;
- разрыв абсцесса;
- септический шок;
- септический тазовый тромбофлебит;
- «доступность» абсцесса, т. е. возможность его дренирования через влагалище или фистулу, расположенную выше пупартовой связки. Дренирование абсцесса через влагалище часто приводит к необходимости последующего удаления некоторых органов малого таза.
Отдельные авторы при отсутствии эффекта от медикаментозной терапии в течение 24-72 ч рекомендуют агрессивное лечение абсцессов малого таза, включающее тотальную абдоминальную гистерэктомию и билатеральную сальпингоофорэктомию. Они отмечают большой риск повреждения кишечника во время операции, но он оправдывается немедленным и полным лечебным эффектом. Этот подход возможен при лечении больных, которые не стремятся сохранить фертильность, но не следует забывать, что многим из них после успешного медикаментозного лечения абсцессов тазовых органов оперативное вмешательство не требуется. В таком случае возможно сохранение яичников и даже наступление беременности, хотя это и наблюдается очень редко (у 10% больных).
При операциях по поводу тубоовариальных абсцессов или пиосальпинксов основной вопрос — это объем оперативного вмешательства. Ответ на него может быть получен только после вскрытия брюшной полости и оценки тяжести патологии, но при этом следует учитывать анамнез больной и ее желание сохранить фертильность или менструальную функцию. Однако удаление всех тканей, вовлеченных в патологический процесс, просто необходимо. Один или оба яичника могут быть сохранены, если они при осмотре не изменены, больная молода или хочет сохранить фертильность, особенно когда процесс односторонний. Если же больная не выражает такого желания, то показана и гистерэктомия. Это позволяет лучше произвести перитонизацию и избежать в будущем развития спаечного процесса.
Классической операцией, производимой по поводу вскрывшегося абсцесса, является тотальная абдоминальная гистерэктомия и билатеральная сальпингоофорэктомяя. Однако аналогичные результаты могут быть получены при удалении инфицированных тканей и введении антибиотиков в брюшную полость. Не существует единого правила, врач должен индивидуально подходить к лечению больной, сообразуясь с ее желаниями и клиническими данными.
«Лечение тубоовариального абсцесса» и другие статьи из раздела Воспалительные заболевания
источник
Тубоовариальный абсцесс — это широко распространенное и крайне опасное воспалительное заболевание, развивающееся у женщин. В подавляющем большинстве случаев данный патологический процесс ассоциирован со специфической инфекционной флорой. Суть этой патологии заключается в том, что в придатках матки формируется отграниченная полость, заполненная гнойными массами. Ранее выявление и правильно подобранная терапия позволяют сохранить репродуктивную функцию более чем семидесяти процентам женщин с таким диагнозом. В запущенных случаях гнойная воспалительная реакция может распространяться на брюшину с последующим возникновением септического шока. Помимо этого, существует риск развития и других чрезвычайно неблагоприятных осложнений.
Тубоовариальный абсцесс также называется воспалительным аднекстумором. По различным данным, среди всех гинекологических патологий, сопровождающихся возникновением воспалительного процесса, на долю данного заболевания приходится от шести до пятнадцати процентов. Наиболее часто этот диагноз выставляется молодым девушкам в возрасте до двадцати лет. Предположительно это связано с высоким уровнем половой активности, а также с низкой осведомленностью о принципах защиты от половых инфекций. Интересно то, что в последние годы выявляется все больше случаев, когда такое воспаление протекает в стертой форме. Данный вариант является самым опасным, так как ведет к поздней диагностике. У женщин, перенесших данную патологию, в последующем нередко возникают проблемы с зачатием и вынашиванием ребенка.
В подавляющем большинстве случаев тубоовариальный абсцесс имеет вторичную природу. Другими словами, он формируется на фоне уже имеющихся гинекологических заболеваний. Первичный характер этой патологии встречается крайне редко. Специалисты склоняются ко мнению о том, что в развитии данного патологического процесса играет роль совокупность сразу нескольких провоцирующих факторов. Как мы уже сказали, чаще всего возникающая воспалительная реакция имеет специфический характер. Более чем у тридцати процентов женщин в качестве возбудителей выделяются гонококки. Еще тридцать процентов отводится на трихомонады. Во всех остальных ситуациях воспаление имеет неспецифический характер и может быть вызвано стрептококками, бактероидами, энтеробактериями и другими представителями условно-патогенной флоры.
Еще одним важным предрасполагающим фактором являются спайки, образующиеся в органах малого таза. Привести к развитию спаечного процесса могут многие хронически протекающие воспалительные патологии. Нередко возникновению тубоовариального абсцесса предшествуют длительно протекающие воспалительные реакции со стороны яичников или маточных труб. Также способствовать появлению спаек может наружный генитальный эндометриоз.
Отдельно стоит сказать о таком моменте, как снижение уровня иммунной защиты, благодаря чему организм не может бороться с воздействующей на него инфекционной флорой. Имеющиеся в организме хронические инфекционные очаги, сильные стрессы, вредные привычки, иммуносупрессивная терапия, переохлаждения — все это создает благоприятные условия для развития гнойной воспалительной реакции. Также к предрасполагающим факторам для формирования тубоовариального абсцесса относятся различные внутриматочные манипуляции, например, аборты или диагностические выскабливания.
Зачастую инфекционная флора при данном патологическом процессе распространяется из ниже расположенных гинекологических органов, например, из влагалища. Первоначально воспалительная реакция захватывает только слизистую оболочку придатков, а затем распространяется и на более глубоко лежащие слои. Под воздействием бактерий в яичниках формируются полости, стенки которых представлены грануляционным и соединительнотканным компонентами. Внутри этих полостей обнаруживается гной.
Как правило, данное заболевание не сопровождается какими-либо специфическими симптомами, что создает определенные трудности в диагностике. Кроме этого, как мы уже говорили ранее, иногда оно и вообще протекает в стертой форме. В подавляющем большинстве случаев клиническая картина нарастает остро.
Больная женщина начинает предъявлять жалобы на сильный приступообразный болевой синдром. Боль локализуется внизу живота, преимущественно с правой или левой стороны. Однако иногда болевой синдром приобретает разлитой характер и начинает определяться в области промежности, поясницы, примой кишки и так далее. Чаще всего отмечается усиление боли при процессе мочеиспускания. Дополнительно присоединяются такие симптомы, как обильные выделения из влагалища, имеющие желтоватый или желто-зеленый цвет, и учащение стула.
В обязательном порядке присутствует общий интоксикационный синдром. Пациентка указывает на наличие фебрильной лихорадки. Нарастают и другие симптомы, свидетельствующие об общей интоксикации организма. Они представлены слабостью, тошнотой и рвотой, ознобами, снижением аппетита и так далее.
Ранее мы уже говорили о том, что диагностика этого воспаления не может основываться только на сопутствующих клинических проявлениях. В обязательном порядке проводятся полный гинекологический осмотр, трансвагинальное ультразвуковое исследование или компьютерная томография. Дополнительно необходимо назначить общий анализ крови, свидетельствующий о наличии воспалительного процесса, а также бактериологическое исследование мазка.
Чаще всего лечение тубоовариального абсцесса начинается с консервативных мероприятий. Пациентке показана антибактериальная терапия, выбирающаяся на основании чувствительности выделенной флоры. Также проводятся дезинтоксикационные мероприятия, назначаются нестероидные противовоспалительные средства. При отсутствии эффекта от антибактериальной терапии в течении двух суток решается вопрос о проведении хирургического вмешательства.
Для профилактики возникновения этого заболевания следует избегать незащищенных половых актов и случайных связей, своевременно лечить имеющиеся воспалительные патологии со стороны репродуктивной системы.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пиосальпинкс – скопление гноя в маточной трубе при сальпингите.
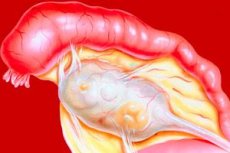
Тубоовариалъный абсцесс – полость в области маточной трубы и яичника, содержащая гной и отграниченная от окружающих тканей пиогенной мембраной. Выраженная клиническая картина наблюдается при разрыве абсцесса и попадании его содержимого в брюшную полость.

- боли внизу живота до поступления в стационар;
- генерализованная боль по всему животу при попадании гноя в брюшную полость;
- иррадиация боли в верхний квадрант живота, поясницу;
- усиление болей при движении;
- вынужденное положение тела;
- озноб, тахикардия, понижение артериального давления;
- общее недомогание, слабость, потеря аппетита;
- тошнота, рвота, понос;
- лихорадка (38-40° С);
- гнойные выделения из влагалища;
- положительные симптомы раздражения брюшины;
- усиление боли при смещении шейки матки;
- пальпация опухолевидного образования с одной или сторон от матки, болезненного, с нечеткими контурами.
При диагностике необходимо учитывать:
- данные анамнеза (наличие в прошлом воспалительных заболеваний гениталий, очагов хронической инфекции у женщины);
- данные объективного исследования, которые позволяют выявить гнойно-воспалительный процесс в малом тазе; при проведении лабораторных исследований крови определяется лейкоцитоз со сдвигом в сторону полиморфноядерных клеток, увеличение ЛИИ до 10, СОЭ до 30 мм/ч, иногда умеренно выраженная анемия.
Лапароскопия позволяет верифицировать диагноз и в ряде случаев провести хирургическое лечение.

Дифференциальная диагностика пиосальпинкса и тубоовариального абсцесса:
- маточная или внематочная беременность;
- перекрут ножки цистаденомы яичника или субсерозного миоматозного узла матки;
- аппендикулярный инфильтрат.

Точная диагностика и исключение разрыва стенки абсцесса чрезвычайно важны для выбора лечения.
На начальных этапах проводят консервативную терапию, включающую:
- постельный режим;
- коррекцию нарушения водного и электролитного баланса, иммуномодуляторы;
- седативные препараты, десенсибилизирующие средства;
- антибиотики внутривенно, метронидазол;
- при наличии ВМС – удаление ее;
- дренирование воспалительных образований и тазовых абсцессов.
Показания к хирургическому лечению:
- отсутствие эффекта от интенсивной консервативной терапии в течение 4 часов ее проведения;
- перфорация пиосальпинкса или тубоовариального абсцесса, разлитой перитонит;
- инфекционно-токсический шок.
Объем хирургического лечения определяется индивидуально. Экстирпация или надвлагалищная ампутация матки с одно- или двусторонним удалением придатков производится в следующих клинических ситуациях:
- при тяжелом состоянии больной и формировании множественных внутрибрюшных абсцессов;
- при разлитом гнойном перитоните;
- при первичном вовлечении в процесс матки (после родов, абортов, ВМС);
- при двухсторонних тубоовариальных абсцессах в малом тазе.
В молодом возрасте удаление матки должно быть скорее исключением, чем правилом. Необходимо использовать самую минимальную возможность для сохранения тканей яичника.
источник
Воспалительные процессы в малом тазу – основная причина обращения к гинекологу. Тубоовариальный абсцесс – это одна из самых тяжелых разновидностей этой патологии. Он встречается в 15% случаев всех воспалительных заболеваний таза у женщин.
В группе риска развития патологии находятся молодые женщины, имеющие инфекционные заболевания половых путей.
Причины образования тубоовариального абсцесса:
p, blockquote 5,0,0,0,0 —>
- осложнение острого или хронического сальпингоофорита, особенно на фоне снижения иммунитета;
- последствия неправильно выполненной операции при гнойном процессе в придатках;
- воспалительные заболевания кишечника с передачей возбудителя по кровеносным сосудам.
В некоторых случаях гнойное образование возникает первично, на фоне здоровых придатков. Воспаление преимущественно распространяется восходящим путем от матки к трубам. Яичники обычно хорошо защищены от поражения, но при выраженной патогенности микрофлоры и угнетении защитных сил в воспалительный процесс вовлекаются и они, а также окружающие ткани.
Обычно на фоне длительного хронического аднексита вокруг придатков образуются многочисленные спайки. В образовавшихся полостях затруднены процессы естественной иммунной защиты, создаются благоприятные условия для попадания микробов. В результате образуется ограниченное образование с гнойным содержимым – абсцесс. Патология склонна к хроническому течению, поэтому при неэффективности стартового лечения антибиотиками необходима хирургическое вмешательство.
Как правило, такое состояние вызывает сочетание микроорганизмов, как аэробов, так и анаэробов. Это является одной из причин трудностей в его лечении. Наиболее типичные возбудители – кишечная палочка, стрептококки, бактероиды, превотелла, актиномицеты. Нередко тубоовариальный абсцесс развивается на фоне гонореи и хламидиоза.
p, blockquote 9,0,0,0,0 —>
- беспорядочные половые связи, большое число сексуальных партнеров;
- наличие в анамнезе воспалительных заболеваний придатков или матки.
Типичные симптомы тубоовариального абсцесса:
p, blockquote 11,0,1,0,0 —>
- внезапное появление болей внизу живота;
- лихорадка и озноб;
- болезненное мочеиспускание;
- влагалищные выделения.
Реже наблюдаются тошнота, рвота и вагинальное кровотечение. Однако такие признаки могут быть и при других воспалительных процессах. Для тубоовариального абсцесса наиболее характерна приступообразная интенсивная односторонняя боль с тошнотой и рвотой. При разрыве гнойника появляются признаки «острого живота» и сепсиса.
Дифференциальная диагностика проводится с такими заболеваниями:
p, blockquote 13,0,0,0,0 —>
- пищеварительная система: аппендицит, холецистит, дивертикулит, гастроэнтерит, колит;
- гинекологические органы: сальпингоофорит, перекрут или разрыв кисты яичника, внематочная беременность, септический аборт;
- мочевыделительная система: цистит, пиелонефрит, уретрит.
При осмотре пациентки отмечаются такие объективные симптомы:
p, blockquote 14,0,0,0,0 —>
- слизисто-гнойные выделения из цервикального канала;
- острая болезненность при смещении шейки, матки или придатков;
- болезненное образование справа или слева в нижнем отделе живота.
Самое опасное осложнение тубоовариального абсцесса – его разрыв. Это осложнение следует заподозрить, если имеются признаки перитонита, «острого живота» и септического шока с резким снижением артериального давления и внезапным ухудшением общего состояния.
Разрыв возможен на фоне проводимой антибиотикотерапии, в этом случае необходима экстренная операция. Пораженную маточную трубу удаляют, брюшную полость дренируют.
При отсутствии своевременной операции возможно образование межкишечных абсцессов, а также сообщений – свищей – между органами половой системы, кишечником и мочевым пузырем.
В перспективе возможны такие осложнения:
После первоначальной оценки состояния пациентки назначаются анализы крови, мочи, трансвагинальное УЗИ и/или компьютерная томография брюшной полости и малого таза.
Обязательно проводится тест на беременность. Если он положительный, определяется уровень ХГЧ в крови.
В анализах крови выявляется лейкоцитоз со сдвигом формулы влево. Если у пациентки есть лихорадка или нестабильность показателей пульса и давления, берется анализ крови и мочи для выявления микробного возбудителя. Кроме того, назначаются исследования на хламидиоз и гонорею (обычно это мазки, которые берутся во время гинекологического осмотра).
Все женщины с тубоовариальным абсцессом должны быть обследованы для диагностики ВИЧ-инфекции.
При УЗИ определяются утолщение стенки трубы более 5 мм, округлое многокамерное образование в области придатков с признаками воспаления. УЗИ позволяет различить тубоовариальный абсцесс и пиосальпинкс: в первом случае гной скапливается в очаге за пределами трубы, а во втором – внутри нее.
Компьютерная томография предпочтительнее в случаях, когда надо исключить заболевания других органов. Рассматриваемая патология при этом исследовании выглядит как толстостенное образование рядом с придатком, часто многокамерное.
При нестабильном состоянии больной, признаках разрыва абсцесса — показана немедленная лапароскопия, а в некоторых случаях лапаротомия. Эти хирургические методы также необходимы, если данная клиническая картина возникает у женщин постменопаузального возраста. Чаще всего она связана не с воспалением, а со злокачественной опухолью.
Больной необходим покой, желателен постельный режим до стихания острых признаков, в течение 2-3 дней. Для облегчения боли можно использовать НПВС, причем довольно хорошие результаты достигаются при использовании этих препаратов в форме ректальных свечей:
p, blockquote 30,0,0,0,0 —>
- Кеторолак (с выраженным обезболивающим действием);
- Амелотекс;
- Вольтарен;
- Диклак;
- Дикловит;
- Диклофенак;
- Кетонал;
- Кетопрофен;
- Мелоксикам;
- Мовалис;
- Наклофен;
- Оки;
- Флексен.
При подозрении на это заболевание пациентку госпитализируют. Лечение тубоовариального абсцесса может быть консервативным с применением антибиотиков и других лекарств и хирургическим.
Применяемые антибиотики при тубоовариальном абсцессе
Медикаментозная терапия назначается в таких случаях:
p, blockquote 32,0,0,0,0 —>
- стабильность показателей давления и пульса;
- размер абсцесса менее 9 см;
- детородный возраст больной;
- хорошие результаты начатой антибактериальной терапии.
Обойтись без операции можно у 75% больных. Ключ к успешному лечению – правильный выбор антибиотика. Сейчас рекомендуется внутривенное введение:
p, blockquote 33,0,0,1,0 —>
- Цефокситина и Доксициклина;
- Ампициллина, Клиндамицина и Гентамицина;
- Ампициллина/Сульбактама и Доксициклина.
Если через 48-72 часа после начала применения антибиотиков состояние больной не улучшается, повышается температура, нарастает лейкоцитоз, рассматривается возможность дренирования абсцесса.
Операция при тубоовариальном абсцессе заключается в удалении гнойника, дренировании брюшной полости и промывании ее растворами антибиотиков. Она может быть выполнена путем лапароскопии, лапаротомии или чрескожно, путем прокола абсцесса под контролем рентгенологического или томографического исследования.
Чрескожное дренирование – малоинвазивная процедура, которая выполняется при стабильном состоянии пациентки. Прокол осуществляется через брюшную стенку, влагалище, прямую кишку или в ягодичной области. Содержимое гнойника отсасывается, а место его расположения хорошо промывается антимикробными растворами.
При тяжелом состоянии проводится операция. Гнойник удаляется, нередко приходится проводить и иссечение придатка с пораженной стороны. Удаление матки не требуется. Нередко применяется лапароскопическое вмешательство, преимуществами которого является отсутствие крупного разреза брюшной стенки, низкая вероятность формирования послеоперационных спаек, быстрый восстановительный период. Лапароскопия используется при давности болезни до 3 недель. Если же имеется осумкованный гнойник с толстыми стенками и длительным хроническим течением – необходима лапаротомия.
Экстирпация матки с придатками выполняется только в самых тяжелых случаях:
p, blockquote 38,0,0,0,0 —>
- множественные поражения, свищи, двухсторонний тубоовариальный абсцесс;
- сепсис, разлитой перитонит;
- эндометрит, а по показаниям – миома матки, эндометриоз, цервикальная интранеоплазия (предрак шейки), диагностированные ранее.
После операции продолжается использование антибиотиков. Назначается внутривенное введение растворов для дезинтоксикации, лекарства, улучшающие работу печени, моторику кишечника. Проводится коррекция постгеморрагической анемии, иммунодефицита.
При хорошем эффекте антибиотикотерапии длительность госпитализации составляет 4-5 дней. При необходимости хирургического вмешательства этот срок увеличивается до 10-14 дней. Пациентка готова к выписке, если у нее исчезли тазовые боли, уменьшилось количество лейкоцитов и размер абсцесса, и она способна самостоятельно принимать антибиотики в домашних условиях.
Общая длительность приема антибиотиков в стационаре и дома составляет 2 недели. Амбулаторно рекомендуются схемы, содержащие Амоксициллина клавуланат или комбинацию Офлоксацина и Метронидазола. Затем женщина посещает врача для контрольного осмотра. До завершения курса лечения ей рекомендуется отказаться от половых контактов или использовать презервативы. Повторный осмотр проводится через 3-6 месяцев после выздоровления.
При правильном и своевременном лечении заболевания у большинства женщин удается сохранить нормальную функцию яичников и матки. Способность к последующему деторождению возможна у 70-90% больных.
Для профилактики тубоовариального абсцесса необходимо учитывать основные причины и факторы риска его развития. Поэтому необходимо избегать незащищенных половых связей с разными партнерами. Имеет значение и повышение сопротивляемости организма инфекциям: отказ от курения и чрезмерного употребления алкоголя, физическая активность, богатая витаминами пища.
p, blockquote 44,0,0,0,0 —> p, blockquote 45,0,0,0,1 —>
Кроме того, необходимо обследование и лечение всех половых партнеров, которые были у пациентки за последние 2 месяца до появления симптомов; если же в течение этого времени сексуальных контактов у нее не было, нужно обследовать последнего из них. Это необходимо для диагностики венерических инфекций для предотвращения повторного заражения.
источник
брюшины. Этиология, клиника, диагностика, лечение.
Пиосальпинкс – скопление гноя в маточной трубе при сальпингите, обусловленное заращением ампулы в маточной части трубы.
Тубоовариальный абсцесс – полость в области маточной трубы и яичника, содержащая гной и отграниченная от окружающих тканей пиогенной мембраной.
Клиническая картина. Клиническая симпотоматика заболевания такая же, как у больных с острым сальпингитом:
боли внизу живота или тазовые боли в течение нескольких дней;
?генерализованная боль по всему животу при попадании гноя в брюшную полость;
?иррадиация боли в правый верхний квадрант живота, поясницу;
?усиление болевого синдрома при движении;
?вынужденное положение тела;
?потеря аппетита, недомогание, слабость;
?гнойные выделения из влагалища;
?лихорадка, температура тела 38–40 °С;
?выраженная тахикардия, понижение АД;
?положительные симптомы раздражения брюшины;
?усиление болей при смещении шейки матки;
?матка нормальных размеров, болезненная;
?пальпируемое опухолевидное образование с одной или с обеих сторон от матки болезненное, с нечеткими контурами, мягкоэластической консистенции.
Диагностика. Основана на данных анамнеза и объективного обследования, подкрепленных результатами УЗИ и лабораторных исследований, из которых наиболее характерен L-цитоз с явным сдвигом в сторону полиморфно-ядерных клеток, увеличение ЛИИ до 10, СОЭ до 30 мм/ч и выше, умеренно выраженная анемия.
Лечение. На начальных этапах проводится консервативное лечение: необходимо соблюдение постельного режима, коррекция нарушений водно-электролитного баланса; назначение
седативных антибактериальных препаратов, обязательное удаление ВМС при ее наличии.
При отсутствии эффекта от проводимой терапии и ухудшении общего состояния необходимо решить вопрос о хирургическом лечении.
Показаниями к оперативному лечению являются: отсутствие эффекта от медикаментозного лечения; разрыв абсцесса;
развитие инфекционно-токсического шока; развитие септического тазового тромбофлебита.
Радикальные хирургические вмешательства (экстирпация или надвлагалищная ампутация матки с одно- или двусторонним удалением придатков) производятся только вследующих клинических ситуациях:
1) септическое состояние больной, обусловленное хроническим течением инфекции, формированием множественных внутрибрюшных абсцессов;
2) разлитой (диффузный) гнойный перитонит;
3) первичное вовлечение в воспалительный процесс матки (эндомиометрит, панметрит), в том числе после родов, абортов, внутриматочных лечебно-диагностических манипуляций или вследствие применения ВМС;
4) множественные генитальные свищи воспалительного генеза;
5) двусторонние тубоовариальные абсцессы кистозно-солидной структуры, множественные абсцессы в малом тазу, выраженные инфильтративные изменения параметральной клетчатки;
6) сопутствующие заболевания тела и шейки матки (миома матки, аденомиоз, дисплазия шейки матки).
Пельвиоперитонит — воспаление брюшины малого таза — развивается вторично при поражении матки, маточных труб и яичников. Преимущественный путь проникновения микроорганизмов в полость брюшины — через маточные трубы. Кроме того, инфекция может поступать лимфогенным и гематогенным путями, а также контактным (например, при аппендиците).
Первый из них имеет более благоприятное течение и тенденцию к ограничению процесса пределами малого таза. Этому способствует развитие спаек между париетальными листками брюшины малого таза, маткой, придатками матки, а также сальником, петлями тонкой кишки, сигмовидной кишкой и мочевым пузырем. При гнойном пельвиоперитоните отграничение процесса происходит гораздо медленнее, сопровождается затеканием гноя в дугласово пространство и образованием дуглас-абсцессов.
Клиника типична для острого воспаления: фебрильная температура, сильная боль в низу живота, его вздутие, защитное напряжение мышц передней брюшной стенки, при гнойном пельвиоперитоните отмечается положительный симптом Щеткина—Блюмберга. Перистальтика кишечника ослаблена, может быть задержка стула и газов, язык сухой, отмечаются тошнота и рвота. В крови СОЭ резко ускорена, выражен высокий лейкоцитоз с нейтрофильным сдвигом влево. Состояние пациентки тяжелое, однако при правильном и полноценном лечении наступает значительное улучшение в течение 1—2 суток.
При гинекологическом исследовании в первые дни заболевания отмечается только ригидность и болезненность заднего свода, где затем появляется выпячивание вследствие скопления экссудата. Важное значение имеют пункция заднего свода, бактериологическое исследование пунктата, ультразвуковое исследование.
Лечение — только в условиях стационара. Больной назначают строгий постельный режим, покой, холод на низ живота, антибиотики широкого спектра действия или препараты фторхинолонового ряда в сочетании с метронидазолом. Инфузионно-детоксикационная терапия осуществляется в объеме, соответствующем тяжести состояния пациентки. При образовании дуглас-абсцесса показано опорожнение путем пункции или кольпотомии с последующим введением в полость антибиотиков. Прогноз в большинстве случаев благоприятный.
источник
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника «Столица» гарантирует полную конфиденциальность Вашего обращения.
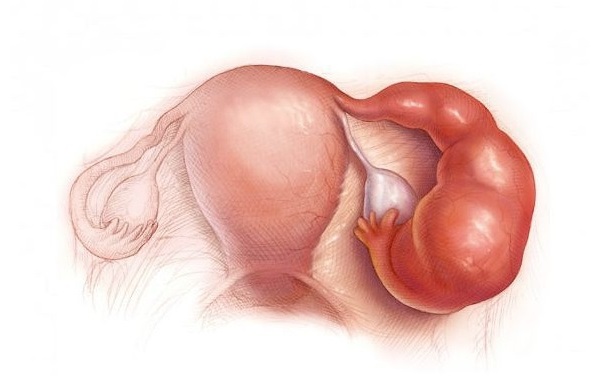
Тубоовариальный абсцесс (воспалительный аднекстумор) – инфекционное гинекологическое заболевание, при котором происходит расплавление яичника и маточной трубы с формированием одной полости, заполненной гнойным содержимым.
Тубоовариальный абсцесс не возникает внезапно на фоне полного здоровья. Ему чаще всего предшествуют длительные хронические воспалительные процессы в области придатков – аднексит, сальпингоофорит, часто рецидивирующие. Также можно выделить ряд факторов, повышающих риск возникновения тубоовариального абсцесса:
- Частая смена половых партнеров.
- Нахождение ВМС (спирали) в полости матки более 5 лет.
- Проведение процедуры ЭКО.
- Внутриматочные вмешательства
- Любые инфекции, передающиеся половым путем (в острой или хронической форме).
- Аборты, выскабливания полости матки.
Заболевание может начаться остро с резкого подъема температуры и болей внизу живота справа или слева. Если абсцессу предшествовал длительный воспалительный процесс в придатках, то женщины отмечают, что беспокоившие ранее периодические ноющие боли стали постоянными и более интенсивными.
Среди основных клинических проявлений можно выделить:
- Боль в левой или правой паховой области. Носит резкий, интенсивный характер, может быть пульсирующей. Часто боль отдает в прямую кишку и усиливается в положении сидя.
- Повышение температуры тела до 38 градусов и выше, ознобы, слабость, учащение пульса.
- Обильные гнойные выделения из влагалища.
- Очень часто имеется тошнота, рвота, расстройство стула (понос).
Обследование женщин с подозрением на тубоовариальное образование включает:
- Изучение жалоб, истории заболевания и возможных факторов риска.
- Гинекологический осмотр.
- УЗИ органов малого таза – высокоинформативный метод исследования. При осмотре можно обнаружить образование с нечеткими контурами, часто многокамерное, заполненное неоднородным содержимым. Зная о важности метода ультразвуковой диагностики, врачи сети клиник «Столица» работают только на новейшем оборудовании, помогающем с высокой точностью определить локализацию абсцесса, его размеры, а также наличие гноя в брюшной полости.
- Данные лабораторных методов исследования (воспалительный характер общего анализа крови и др.).
- Исследование влагалищных выделений для определения возбудителя болезни и его чувствительности к лекарственным средствам.
- В тяжелых ситуациях, когда произошел разрыв абсцесса, выполняется экстренная операция, которая является и диагностической (определяется гнойный очаг), и лечебной (удаление тубоовариального абсцесса).
Основным методом лечения при любых гнойных процессах является хирургическая операция. Если общее состояние пациентки удовлетворительное и абсцесс четко отграничен, возможно проведение лапароскопической операции (через проколы брюшной стенки). При тяжелом состоянии пациентки или при прорыве гнойника в брюшную полость операция выполняется в экстренном порядке через открытый доступ.
В некоторых случаях, когда состояние женщины позволяет, проводится небольшой предоперационный курс антибиотикотерапии, который может продолжаться и после хирургического лечения.
Для исключения возникновения данного состояния рекомендуется тщательное курсовое лечение острого и/или хронического воспалительного процесс придатков матки.
Если Вам понравился материал, поделитесь им с друзьями!
источник
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
Для тубоовариальной опухоли характерны обильные выделения из половых путей, боли при менструации, нарушения цикла. Если затронута матка, добавляются кровотечения.
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
- скопление инфицированной гнойной жидкости внутри маточных труб (пиосальпинкс);
- гнойное расплавление яичника.
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки – фаллопиевых труб и яичников – а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.
При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние – тяжелое. Характерно вынужденное положение тела – на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство – самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства. Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма. В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Симптоматика тубоовариального абсцесса сходна с проявлениями других состояний, при которых наблюдаются признаки «острого живота». Поэтому с учетом высокой вероятности осложненного течения инфекционно-воспалительного процесса диагностический поиск направлен на быстрое подтверждение или исключение патологии. Наиболее информативными методами являются:
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.
источник
Под сложным термином «тубоовариальный абсцесс» в гинекологии подразумевают гнойное воспаление придатков матки и яичников. Опасность такого состояния кроется в том, что гнойник может вскрыться, а его токсическое содержимое — выйти в брюшную полость. Последствия осложнения — острый перитонит и даже смерть пациентки.
Вовремя диагностировать и устранить патологию в маточных трубах и яичниках — задача опытных гинекологов медицинского центра Бест Клиник. Справиться с непростой проблемой врачам помогает новейшее медицинское оборудование и многолетний опыт работы.
Цветной универсальный ультразвуковой сканер экспертного уровня Logiq S6 с 17» монитором — это новинка экспертного класса в семействе ультразвуковых сканеров Logiq, которая была разработана для получения высококачественных изображений.
LOGIQ e — аппарат высокого класса для проведения УЗ-исследований. Эта ультразвуковая система обладает возможностями стационарного УЗИ-аппарата, представленного в портативном варианте. LOGIQ e позволяет получать точные результаты диагностики в любое время в любом месте.
На сегодняшний день «Бест Клиник» — единственная клиника Москвы, которая располагает данной ультразвуковой системой.
аппарат Draeger Primus — это незаменимый помощник анестезиолога, который позволяет врачам полностью сконцентрироваться на проводимой операции. Множество режимов работы предусматривают эффективное использование аппарата при любой клинической картине.
Портативный, компактный, с выдвижной ручкой для транспортировки. Работает от аккумулятора и от электрической сети. Используется для всех возрастных групп пациентов, как в палате реанимации и операционной, так и при транспортировке пациента.
Если гинеколог поставил вам диагноз “тубоовариальный абсцесс”, не стоит отчаиваться. С точки зрения врачей, есть несколько оснований сохранять спокойствие и не ударяться в панику:
1. Не бойтесь операции — это единственный способ сохранить здоровье!
Единственный эффективный способ лечения тубоовариального абсцесса — это хирургическая операция. В ходе оперативного вмешательства врач аккуратно вскроет гнойную полость и откачает гной. Если воспаленный участок большой, потребуется его полное удаление, если же воспаление не успело значительно распространиться — вмешательство затронет лишь малую область. После того как гнойник удален, хирург переходит к обеззараживанию места его расположения при помощи антисептических растворов. Это позволит избежать заражения внутренних органов.
После операции в месте удаления гнойника начнет выделятся и скапливаться жидкость — выпот. Она, если ее не удалять, отравляет здоровые органы. Для выведения воспалительного выпота врач временно устанавливает в брюшную полость специальные эластичные трубки, через которые жидкость будет выводиться из брюшной полости. Этот процесс называют дренированием.
2. Удаление тубоовариального абсцесса — это безопасно!
Раньше хирургическое удаление гнойных образований внутренних половых органов проходило путем сложной полостной операции, но сегодня такая методика в Бест Клиник не применяется. Современной медициной разработаны простые и безопасные методы хирургического вмешательства — лапароскопия и лапаротомия. Отличительная черта таких операций — доступ к внутренним органам женщины через небольшие проколы в передней брюшной стенке.
Через отверстия в полость живота вводят мини-видеокамеру и набор микрохирургических инструментов. Таким образом, врач видит свои действия на экране компьютера, что гарантирует точность каждого движения микроскальпеля.
Кроме того, что лапароскопия не потребует полостного вмешательства, она проводится под безопасным эндотрахеальным наркозом. В результате удается удалить тубоовариальный абсцесс без осложнений для пациентки.
3. Иметь детей после удаления гнойных очагов маточных труб и яичников возможно!
Своевременное лечение тубоовариального абсцесса позволяет сохранить детородную функцию женщины. Профессиональное проведение операции не вызывает образования спаек и рубцов на органах и восстанавливает их функциональность. Если после операции спаечный процесс в трубах все же развивается, проблему устраняют повторной лапароскопией.
Самыми сложными с точки зрения деторождения считаются случаи, когда приходится полностью удалить орган, охваченный гнойным процессом. И даже такой исход операции не исключает рождение собственного ребенка при помощи процедуры ЭКО.
4. Грамотная медикаментозная терапия — залог быстрого восстановления после операции!
Важный этап лечения тубоовариального абсцесса — прием лекарств. В послеоперационном периоде назначаются в первую очередь антибактериальные препараты, дезинтоксикационные растворы, противоанемические и обезболивающие средства. Также рекомендовано принимать препараты, улучшающие моторику желудка и кишечника. Соблюдение правил лекарственной терапии ускоряет восстановление организма после операции и снижает вероятность рецидивов.
Кроме приема лекарственных препаратов, в послеоперационном периоде пациентке рекомендуется отказаться от интенсивных спортивных тренировок, избегать стрессов и психоэмоциональных нагрузок и соблюдать правила здорового образа жизни. Это позволит сократить период полной реабилитации до 2-3 недель.
Лечение тубоовариального абсцесса требует экстренного медицинского вмешательства. Профессионалы гинекологического отделения Бест Клиник готовы оказать квалифицированную помощь с применением в лечении гнойных патологий новых подходов и высокотехнологичной аппаратной базы.
источник
Тубоовариальный абсцесс является гнойным инфекционно-воспалительным заболеванием придатков матки, протекающем в острой форме, при котором наблюдается их расплавление с наличием осумкованного образования. Проявляется данная патология односторонним острым болевым синдромом внизу живота, рвотой, тошнотой, дизурическими, расстройствами гипертермией. Для диагностики используется влагалищное исследование, КТ малого таза, трансвагинальное УЗИ, разнообразные лабораторные методики. Схемы медикаментозной терапии предполагают назначение антибактериальных средств, НПВС, инфузионной терапии, иммуномодуляторов. В случае тяжелого течения и неэффективности консервативного лечения абсцесс удаляется хирургически.
Тубоовариальный абсцесс – одна из крайне тяжелых форм гинекологических воспалительных процессов. В структуре инфекционных заболеваний органов таза у женщин его доля, по данным из различных источников, достигает 6-17 %. Патология выявляется преимущественно у молодых девушек в возрасте до 20 лет с пониженным социальным и экономическим статусом, что, скорее всего, связано с их повышенной сексуальной активностью. Часто возникают стертые виды воспаления: почти у трети пациенток острая клиническая картина возникает на фоне хронически протекающего деструктивно-воспалительного процесса.
Формирование объемных гнойно-воспалительных формирований в области придатков матки часто становится возможным при совокупности нескольких факторов одновременно и является осложнением уже имеющихся гинекологических патологий. Первоначальные тубоовариальные абсцессы отмечаются крайне редко. По мнению клиницистов, для возникновения данного заболевания требуется сочетание следующих условий:
- Присутствие ассоциативной агрессивной флоры. В лабораторном посеве из очага абсцесса присутствует, как правило, несколько разновидностей патологических микроорганизмов. У 25-45 % больных определяются гонококки, у 25-35 % — трихомонады, у 25-55 % аэробные и анаэробные ассоциации бактероидов, гарднерелл, стрептококков, пептострептококков, мобилункусов, энтеробактерий и иных условно-патогенных агентов.
Эти причины чаще всего отмечаются в истории болезни тубоовариального абсцесса.
Вероятность возникновения патологии наиболее высока у пациенток, которые часто меняют сексуальных партнеров, либо у тех, которые перенесли бактериальный вагиноз или болезни, передающиеся половым путем. Риск возникновения патологического процесса возрастает после осуществления внутриматочных манипуляций (аборты, раздельные диагностические выскабливания, установка спирали, экстракорпоральное оплодотворение, гистеросальпингография, удаление полипов эндометрия и т. д.).
Проникновение инфекционных агентов в область придатков обычно происходит интраканаликулярным (восходящим) путем из влагалища, полости и шейки матки. В некоторых случаях воспалительный процесс запускается вследствие контактного инфицирования с серозных покровов маточных труб. До окончательной стадии тубоовариального гнойного формирования патологический процесс проходит определенные этапы. Первоначально в фаллопиевой трубе под воздействием инфекции воспаляется слизистая, затем воспаление начинает распространяться на другие слои стенки ‒ развивается картина гнойного сальпингита в острой форме. Облитерация просвета трубы, как правило, завершается формированием пиосальпинкса.
Из маточных труб патологические микроорганизмы переходят на поверхность яичника и заражают его ткани, что приводит к возникновению гнойного острого оофорита с образованием множественных полостей, заполненных гноем, стенки которых представлены соединительной тканью и грануляциями. Вследствие слияния абсцессов формируется мешотчатое образование, которое называется «пиовар». Развитие тубоовариального абсцесса справа или слева завершается разрушением стенок пиовара и пиосальпинкса со слиянием общей соединительнотканной пиогенной мембраны. Патологический процесс может протекать хронически с постепенным увеличением конгломерата в период обострения, а также склерозом и фиброзом тканей в периоды ремиссий.
Клинические симптомы тубоовариального абсцесса обычно развиваются остро. У женщины возникают сильные боли в нижней части живота, которые могут иррадиировать в область поясницы, прямой кишки, внутреннюю поверхность бедра. Пациентку также беспокоят озноб, лихорадка, возможно возникновение тошноты и рвоты. Температура может быть повышена до 38 °С и более. При этом типичны желтоватые, беловатые, зеленые гнойные бели, болезненность в процессе мочеиспускания, раздражение кишечника в форме диареи. Вследствие общей интоксикации возникают слабость, расстройства психики, утомляемость, утрата аппетита.
Диагностика наличия тубоовариальной опухоли затруднительна. Происходит это из-за значительного количества очагов поражения и клинических признаков. В первую очередь изучается анамнез и проводится осмотр. Для того чтобы установить точный диагноз, специалист может также назначить ряд лабораторных исследований, осуществляются и инструментальные методы диагностики.
Тубоовариальный абсцесс на УЗИ опытный специалист увидит. В результате обследования становится видно, что нет дифференциации между придатком и маточной трубой. Также возможно определить кистозную структуру новообразования с отсутствием четких контуров и жидкости в малом тазу.
Различается несколько разновидностей гнойных формирований:
- пиосальпинкс;
- тубоовариальная опухоль;
- пиоварий.
При подозрении на расплавление придатков женщине показана срочная госпитализация, обеспечение постельного режима. При стабильных показателях давления и пульса, размерах конгломерата до 10 см, наличии у больной репродуктивных планов рекомендуется консервативная терапия, позволяющая в 80% случаев отказаться от проведения оперативного вмешательства. Для лечения тубоовариальных абсцессов рекомендовано:
- Антибиотикотерапия, при которой важно учитывать чувствительность возбудителя. Однако данное заболевание обычно бывает спровоцировано полимикробной ассоциацией, поэтому назначается при этом комбинация цефалоспоринов, пенициллинов, полусинтетических тетрациклинов, линкозамидов и др.
- Противовоспалительные нестероидные средства, которые уменьшают выработку тромбоксана, простагландинов и иных медиаторов воспалительного процесса. Одновременно с этим медикаменты оказывают анальгезирующий эффект.
- С учетом клинических симптомов и для устранения осложнений основной терапии также применяют другие симптоматические и патогенетические средства — иммуномодуляторы, эубиотики, диуретики, витамины, инфузионные растворы, успокоительные препараты. При отсутствии эффективности антибактериальной терапии в течение 48-72 часов рекомендовано оперативное вмешательство для дренирования абсцессивного образования.
Экстракорпоральное оплодотворение при возникновении данной патологии невозможно. Как правило, перед ЭКО женщина проходит комплексное обследование у гинеколога, и при обнаружении любых патологий их необходимо устранить еще до того, как начнется проведение процедуры ЭКО. Абсцесс яичника является прямым противопоказанием к этой процедуре.
источник