В комплексной терапии заболеваний пародонта хирургические вмешательства имеют большой удельный вес. Они приходят на смену консервативной терапии в тех случаях, когда возникает необходимость удаления патологического очага, а также при реконструктивных и пластических операциях на пародонте и слизистой оболочке рта.
Рациональное использование хирургических методов значительно повышает качество и эффективность лечения, снижает число рецидивов заболевания пародонта.
К хирургическим методам лечения относятся кюретаж, вакуум-кюретаж, гингивотомия, гингивэктомия, гингивопластика, операции, корригирующие край десны, лоскутные операции, френулотомия, френулэктомия, пластические операции, формирующие преддверие рта. Они выполняются традиционным хирургическим методом или с использованием низких (криодеструкция) или высоких (диатермокоагуляция) температур.
Кюретаж — выскабливание содержимого пародонтальных карманов. Это один из наиболее распространенных методов хирургического лечения. Его целью является удаление из кармана распавшейся ткани, поддесневого зубного камня, пораженного цемента, скопления микробов, грануляций, вегетирующего эпителия.
Показания к кюретажу — пародонтит легкой и средней тяжести при наличии пародонтальных карманов глубиной до 4-5 мм, при плотной десне и отсутствии костных карманов.
Противопоказаниями к кюретажу являются острый воспалительных процесс, наличие абсцесса, костных карманов, истонченные стенки кармана, фиброзно измененная десна, глубина пародонтальных карманов более 5 мм, значительная подвижность зуба, аномалийное положение, наличие острых инфекционных заболеваний слизистой оболочки рта и общих заболеваний.
Различают простой и поддесневой кюретаж. Простой кюретаж проводится в предалах зубо-десневого соединения при отсутствии пародонтального кармана. При поддесневом кюретаже устраняют или уменьшают пародонтальные карманы.
Кюретаж проводится специальными инструментами, в набор которых входят зубоврачебные крючки различных форм и размеров, кюретажные ложечки, экскаваторы, напильники, рашпили и др.
Этапы кюретажа:
1) ирригация полости рта слабыми растворами антисептиков;
2) обезоливание аппликационное и инсталляция в пародонтальный карман, например, официнальной 5% тримекаиновой мази; инъекционное (1% раствор новокаина, тримекаина).
Применяют преимущественно безыгольный инъектор. Больным с эмоциональной напряженностью, чувством боязни и страха за 30-40 мин до операции проводится премедикация андаксином, триоксазином и другими транквилизаторами;
3) обработка операционного поля йодсодержащими растворами;
4) удаление зубного камня и разрушенного цемента зуба. Удалять разрушенный цемент лучше экскаватором, осуществляя легкие поскабливания по его поверхности, не повреждая здорового цемента, без которого нельзя рассчитывать на восстановление волокнистых структур пародонта;
5) кюретаж костной ткани края альвеолы. С помощью небольших кюреток осторожно соскабливают на дне пародонтального кармана поверхностный размягченный слой края кости альвеолярного отростка и межальвеолярной перегородки;
6) удаление грануляций и вросшего в карман эпителия (деэпителизация кармана) — наиболее ответственный этап операции. Он требует от врача особой осторожности и навыков. Проводится маленькими кюретками и экскаваторами с острыми режущими гранями. Для этого кюретку, рабочая часть которой обращена к десне, вводят на всю глубину пародонтального кармана. Большим пальцем левой руки прижимают десну к кюретке и зубу и непрерывным движением кюретки по направлению к коронке зуба под контролем пальца срезают грануляции и эпителиальную выстилку кармана. При этом необходимо хорошо фиксировать рабочую руку, избегая соскальзывания инструментов и повреждения здоровых тканей. В результате кюретажа внутренняя поверхность кармана превращается в операционную рану с остатками мягких тканей и обломков зубного камня (рис. 175).
7) промывание пародонтального кармана антисептическими растворами под давлением — вымывают остатки зубного камня, грануляций и др. (рис. 176). Одновременно проводят мероприятия, останавливающие кровотечение. При этом необходимо сохранить кровяной сгусток, заполняющий бывший карман, что способствует быстрому заживлению раны и созданию оптимальных условий для рубцевания. После кюретажа карман можно заполнить эмульсией и пастами с биологически активными веществами, которые способствуют регенерации. Заканчивается кюретаж наложением лечебной повязки (рис. 177).
Кюретаж рекомендуется проводить одномоментно, не чаще 2 раз в год. Более частые сеансы кюретажа ведут к истончению стенки десны, ее атрофии с обнажением корней в межзубных промежутках. Одновременно можно обрабатывать пародонтальные карманы в области 3-4 зубов. Интервалы между кюретажем различных групп зубов составляют 2-3 дня. После операции рекомендуется тщательно соблюдать гигиену полости рта. Через 8-10 ч можно начинать периодические теплые полоскания отварами лечебных трав (ромашка, шалфей и др.), пользоваться мягкой зубной щеткой и нераздражающими противовоспалительными зубными пастами («Лесная», «Ромашка» и др.).
К недостаткам метода относится неполное удаление зубного камня и грануляций вследствие кровоточивости и отсутствия визуального контроля.
Успешно выполненный кюретаж позволяет ликвидировать пародонтальный карман, приводит к рубцовому сморщиванию его и врастанию соединительнотканных волокон, образующихся по мере организации кровяного сгустка и биологически активных веществ, в слой сохранившегося и новообразованного цемента.
Помимо закрытого кюретажа, в последнее время широко применяется так называемый открытый кюретаж. Он проводится в такой последовательности.
- 1. Адекватная анестезия (инфильтрационная или проводниковая), после чего с помощью зонда или иглы выявляется глубина карманов.
- 2. Разрез скальпелем от края свободной десны в апикальном направлении до дна кармана (с вестибулярной и язычной стороны). В межзубном промежутке эти разрезы должны проходить максимально близко друг к другу. Цель разреза — отделение (отсечение) внутренней стенки кармана по всей окружности вокруг зуба.
- 3. Удаление кюретками (крючками) иссеченной ткани с внутренней поверхности кармана. Удаление поддесневого зубного камня и разрушенного цемента зуба. Обработка костного края альвеолы при максимальном сохранении волокнистых структур, прикрепленных к тканям зуба.
- 4. Промывание антисептиками и остановка кровотечения (кровяные сгустки должны быть удалены).
- 5. Укладывание десневого лоскута с плотным прижатием к твердым тканям зуба. При необходимости его величину корректируют дополнительными разрезами, иссечением ткани, иногда фиксируя швами в межзубных промежутках. Операция заканчивается наложением твердеющей пародонтальной повязки.
Вакуум-юоретаж — удаление содержимого пародонтального кармана в условиях местного вакуума. Преимущество метода перед обычным кюретажем заключается в том, что он позволяет обработать более глубокие карманы при относительно бескровном операционном поле, визуально контролировать полноту и качество кюретажа и главное — обработать дно десневого кармана и прилегающую костную ткань: освободить от очагов деструкции, скопления экссудата, микроорганизмов и продуктов их жизнедеятельности.
Вакуум-кюретаж можно проводить сконструированными для этих целей вакуум-аппаратом, слюноотсосом со специальными насадками. Вакуум-аппарат состоит из компрессора, двух емкостей (в одной создается отрицательное, в другой — невысокое избыточное давление воздуха). При включении аппарата под действием вакуума отсасываются кровь, ротовая жидкость, отторгнутые частицы тканей и зубного камня. Избыточное давление позволяет орошать лекарственными растворами операционное поле. Выскабливание проводится полыми крючками различных формы и размеров (крючки-кюретки), которые во время работы закрепляют в специальном держателе, соединенном с аппаратом, образующим вакуум (рис. 178).
Диатермокоагуляция — свертывание или створаживание тканей под влиянием токов высокой частоты. Используется для разрушения разросшегося эпителия и грануляций пародонтального кармана, разросшихся межзубных сосочков, при других гиперпластических процессах.
Диатермокоагуляция показана также при гипертрофическом гингивите, фиброматозе десен, пародонтите при глубине пародонтальных карманов более 3 мм, пародонтальных абсцессах. Для этой цели применяются аппараты ДКС-2М, ДКГ-1 и специальные к ним электроды в виде иглы, скальпеля, петли и других форм (рис. 179). Температура тканей непосредственно под электродами достигает 80-90 °С. Под влиянием высокой температуры происходят необратимое свертывание тканевых белков, коагуляция сосудистых стенок, свертывание крови. Операция протекает бескровно благодаря тромбированию сосудов в ране, которое предотвращает кровотечение и проникновение бактерий в кровяное русло.
Применяется моно- и биактивная методика коагуляции.
При моноактивной методике электрокоагуляции пародонтального кармана активный электрод в виде иглы вводят на всю глубину кармана, после чего включают аппарат и иглу обводят вокруг зуба, избегая контакта с зубом (рис. 180).
Длительность коагуляции одного кармана при силе тока до 15 мА 2-4 с. Во избежание ожога цемента корня зуба активный электрод покрывают изоляционным лаком, оставляя Свободной незначительную часть электрода, которая соприкасается с тканями, подлежащими коагуляции. Гипертрофированные межзубные сосочки обрабатывают по той же методике, что и грануляции. Активным электродом служит тонкое лезвие, заточенное в виде копья. Инструмент погружают у основания десневого сосочка и отсекают его (рис. 181).
При биактивном методе электроды располагают по сторонам оперируемого участка тканей на расстоянии 1 см друг от друга, что позволяет концентрировать силовые линии высокочастотного тока между электродами. Для достижения эффекта коагуляции и резания требуется значительно меньшая, чем при однополюсной методике, мощность тока, а термическое действие на окружающие ткани значительно ниже. Межзубные сосочки коагулируют с язычной (небной) и вестибулярной сторон. Некротизированные ткани удаляют ложечкой или экскаватором. Рану промывают антисептическим раствором, обрабатывают 1-2% настойкой йода; на 1-2 сут накладывают твердеющую лечебную повязку с добавлением биологически активных веществ (витамины, гормоны, ферменты). К недостаткам метода относится затрудненный контроль за глубиной и интенсивностью повреждения окружающих тканей. Процесс заживления проходит более длительно (10-14 дней), иногда с образованием рубца. При контакте с твердыми тканями зуба возможны ожоги пульпы.
Криохирургия — деструкция тканей пародонта при помощи низкой температуры. Преимущества метода — четкое ограниченное разрушение ткани, безболезненность операции, гемостатический эффект и др. В качестве замораживающей жидкости используют жидкий азот, фреон, углекислоту, кислород.
Для криохирургии используют аппарат, который заполняют жидким азотом перед операцией; АКВ-1, работающий на кислороде. В аппарате для криокюретажа, работающем на жидком азоте, криозондом служит изогнутая плоская лопаточка с термоэлементом (рис. 182). Для криодеструкции используется автономная стоматологическая установка, выпускаемая серийно. КУАС-01-МТ представляет собой аппарат замкнутого цикла, работающего от обычной электросети. Наконечник установки снабжен специальными насадками, которые сконструированы с учетом топографоанатомических особенностей ротовой полости. Криодеструкция проводится при температуре — 60-140°С. Лечение осуществляется методом обдувания, контактной криодеструкции или кюретажа (рис. 183).
Низкие температуры можно использовать как метод, улучшающий процессы регенерации. С этой целью проводится одномоментное обдувание жидким азотом в течение 7-10 с; при побелении ткани обдувание моментально прекращают.
Показания к криохирургии: глубокие пародонтальные карманы (5-7 мм), обильные разрастания грануляций, гипертрофический гингивит, пародонтальные абсцессы, папиллит, пародонтомы и др. Во время криокюретажа криозонд вводят в пародонтальные карманы и включают аппарат на 3-10 с. Крионекроз наступает через 24-48 ч, а регенерация продолжается 6-12 дней. В течение первых 2 сут защитные повязки не накладывают, а проводят обычный туалет раны.
В процессе криодеструкции выделяют ряд стадий: ограниченное локальное побледнение замораживаемых тканей; восстановление окраски слизистой оболочки с элементами гиперемии и отечности ткани (через 3-5 мин после оттаивания криозонда), крионекроз тканей, подвергшихся деструкции (в течение 24 ч после замораживания); регенерация (через 3-6 дней).
Гингивотомия — линейное рассечение стенки пародонтального кармана с целью вскрытия пародонтального абсцесса или для открытого кюретажа пародонтального кармана под визуальным контролем. Показаниями являются глубокие и плохо обозримые десневые и костные пародонтальные карманы в области одного или нескольких зубов, одиночные рецидивирующие абсцессы. С этой целью применяют различной формы разрезы: вертикальные по оси зуба, смещенные дистально, через межзубной сосочек, полулунные, Т-образные и др. (рис. 184, 185).
После раскрытия кармана его промывают антисептическим раствором, проводят тщательный кюретаж, затем рану вновь обрабатывают антисептическими растворами, вводят биологически активную взвесь из ингибиторов ферментов протеолиза, склеивают медицинским клеем, покрывают пленкой или лечебной повязкой на 2-3 дня. При вскрытии абсцессов швы не накладывают, в полость вводят биологически активные взвеси (из ферментов, ингибиторов и других веществ).
Гингивэктомия — иссечение пародонтального кармана на всю его глубину (на уровне альвеолярного края) одновременно с патологически измененным десневым краем и содержимым кармана (рис. 186).
Различают простую и радикальную гингивэктомию. Простая проводится при глубине пародонтальных карманов более 4-5 мм и горизонтальной, равномерной резорбции альвеолярного края, при гипертрофическом гингивите, разрастании грануляций, повышенной десквамации эпителия, отсутствии рубцевания после кюретажа. Объем операции ограничивается 2-3 боковыми и 4-6 передними зубами. После предоперационной подготовки (обезболивание, обработка операционного поля) уточняют границы воспаленной десны, определяют глубину разреза (соответствует глубине карманов). Линию разреза отмечают водным раствором метиленового синего и йодсодержащим раствором (рис. 187).
Операция состоит из следующих этапов:
1) иссечение края десны с язычной (небной) и вестибулярной сторон параллельно десневому краю с учетом неравномерной глубины карманов (рис. 188);
источник
Пародонтальный абсцесс относится к острой форме пародонтита.
Проявляется четко ограниченным болезненным образованием округлой формы в придесневой области. Среди основных симптомов заболевания можно выделить:
- Отечность слизистой,
- Подвижность зуба,
- Боли при жевании и накусывании,
- Повышение температуры,
- Гнойные выделения из-под десны при надавливании,
- Увеличение лимфоузлов.
Патологическое состояние приводит к появлению свища, необратимой деструкции костной ткани челюсти, утрате зуба. Самопроизвольное вскрытие пародонтального абсцесса – не повод откладывать визит к стоматологу. Процесс склонен к рецидивированию.
Основная причина появления абсцесса – повреждение зубоэпителиального прикрепления и проникновение в образованную полость болезнетворных бактерий и микроорганизмов. Целостность десны может быть нарушена в результате:
- Заболеваний пародонта (гингивит, пародонтит),
- Механической травмы (зубочисткой, осколками костей при приеме пищи, нависающими краями пломбы или недостатками протезной конструкции),
- Общих заболеваний, снижающих иммунитет.
Активация патогенных микроорганизмов на фоне затруднения оттока гнойного экссудата (вследствие глубоких зубодесневых карманов и зубных отложений) выражается обострением пародонтита и образованием нарыва.
Хроническая генерализованная форма тяжелой степени может обостряться множественными абсцессами.
Выявление очагового воспаления и постановку диагноза проводят стоматолог-терапевт или пародонтолог. Заболевание важно дифференцировать от обострения хронического периодонтита, кистогранулемы, периостита, остеомиелита. Первичная и дифференциальная диагностика состоят из:
- Опроса,
- Обследования состояния ротовой полости,
- Изучения анамнеза болезни,
- Анализа анамнеза жизни,
- Рентгенографических исследований (прицельный снимок, ортопантомограмма, КТ).
В некоторых случаях могут потребоваться данные лабораторных проб – ОАК, биохимия крови, цитологическое исследование слюнной жидкости.
Основные цели при лечении заболевания – купирование очага воспаления, стабилизация состояния и создание условий для запуска процесса регенерации. Лечение пародонтального абсцесса проводится комплексно. Выбор методов определяется особенностями клинического течения и степенью тяжести болезни.
Терапевтические методы объединяют выявление и устранение факторов, поддерживающих воспалительный процесс:
- Нависающие острые края пломб,
- Кариес и осложнения,
- Зубной налет, над- и поддесневые отложения.
Хирургическое лечение назначается для ликвидации основного очага и состоит, в первую очередь, из вскрытия абсцесса и обеспечение выведения из полости гнойного содержимого. Оперативные мероприятия требуют предварительной подготовки и проводятся в ситуациях, когда консервативные методы оказались недостаточно эффективными.
При наличии выявленных зубочелюстных аномалий и дефектов зубного ряда для стабилизации патологического процесса назначается ортодонтическое и ортопедическое лечение.
Бережно, точно и оперативно – вот принципы, которыми мы руководствуются при диагностике и подборе методов лечения. Мы предлагаем:
- Мультидисциплинарность. В нашем центре вы можете получить все необходимые исследования и консультации. При необходимости план лечения будет составлен с учетом рекомендаций других специалистов.
- Профессионализм. Опыт, квалификация и свободное владение различными терапевтическими и хирургическими методиками позволяют подобрать результативную тактику вмешательства, отвечающую потребностям и ожиданиям пациента.
- Оснащенность. Современное оборудование, материалы и инструменты, повышенные требования безопасности и стерильности.
Стоимость лечения пародонтального абцесса будет зависеть от количества необходимых процедур по комплексному лечению пародонтита и объема необходимого хирургического вмешательства (вскрытие абсцесса, кюретаж пародонтального кармана, остеопластика, гингивопластика и др.).
источник
Пародонтальный абсцесс представляет собой очаг гнойного воспаления в тканях, окружающих и удерживающих зубы. Это неприятное состояние сопровождается припухлостями, выраженной подвижностью зубов, сильными болезненными ощущениями, повышением температуры тела и общим ухудшением самочувствия.
Для того чтобы правильно диагностировать данное заболевание, стоматолог анализирует данные анамнеза, а также результаты нескольких видов исследований ― клинического, лабораторного и рентгенологического.
Терапия пародонтального абсцесса заключается в дренировании очага нагноения и его санации, а также стабилизации высоты кости. Кроме того, важной задачей является достижение устойчивой ремиссии и предотвращение тяжелых осложнений в дальнейшем.
Размер припухлости, в зависимости от тяжести состояния, может варьировать от маленькой горошинки до грецкого ореха.
Эта патология в равной степени поражает представителей обоих полов. Наибольшая подверженность к возникновению нарыва десны наблюдается в весенний и осенний периоды.
Международный классификатор болезней не предусматривает отдельного шифра для пародонтального абсцесса. Данное заболевание представлено в категории «Другие повреждения пародонта». Следовательно, его код по МКБ ― К05.2.
Существует две категории пародонтального абсцесса в зависимости от характера течения заболевания:
При пародонтальном абсцессе в острой форме наблюдаются выраженные клинические симптомы, а также стремительное нарастание болевого синдрома в пораженной области.
В ротовой полости пациента наблюдается патологическая подвижность зубов, а также присутствуют пародонтальные карманы, имеющие значительную глубину. Другим распространенным симптомом является общее недомогание и повышение температуры тела.
Хронический, или холодный абсцесс, характеризуется такими проявлениями, как болезненность и кровоточивость десен. Во время этого состояния наблюдается отечность и посинение слизистой ротовой полости, оголение зубных корней, а также наполнение пародонтальных карманов гнойным содержимым с грануляциями. Нередко хронические абсцессы переходят в острую форму с более выраженными клиническими симптомами.
Этот воспалительный процесс может локализоваться в нескольких зонах ротовой полости:
- в средней части зубного корня;
- в апикальной области корней зубов;
- в районе пришеечной части зуба.

- инфекционные заболевания ротовой полости;
- травмы или ожоги десен;
- неквалифицированное докторское вмешательство;
- попадание инородных тел в ткани пародонта.
Своевременно не вылеченные инфекционные заболевания полости рта, поражающие зубные и десневые ткани, могут привести к развитию гнойного воспалительного процесса.
Нарушение правил и техники восстановления поврежденных зубных единиц нередко провоцирует развитие абсцесса.
Присутствие инородного тела в ткани десны ― это еще одна распространенная причина развития пародонтального абсцесса. Особую опасность представляют собой:
- осколки зубов;
- фрагменты стекла;
- мелкие и острые щетинки зубной щетки.
К другим причинам относятся:
- ослабление иммунной системы;
- наличие эндокринных заболеваний;
- сильное переохлаждение или перегревание.
Развитие пародонтального абсцесса характеризуется следующими симптомами:
- сильная боль, возникающая самопроизвольно в ротовой полости;
- болезненные припухлости в области альвеолярной части десны;
- отечность и гиперемия слизистой оболочки ротовой полости;
- наличие заметных пародонтальных карманов, наполненных грануляциями;
- оголение корней пораженных зубов;
- патологическая подвижность зубов второй или третьей степени, вследствие которой развивается травматическая окклюзия и нарушение естественной жевательной функции;
- болезненность лимфатических узлов и увеличение их размеров;
- общее ухудшение самочувствия, повышение температуры и головная боль.
Диагностикой пародонтального абсцесса занимаются пародонтологи или стоматологи-терапевты.
Процесс первичной диагностики включает в себя такие последовательные этапы, как:
- тщательное изучение истории болезни пациента (на данном этапе происходит поиск и определение патологических острых или хронических процессов, которые могли стать первопричиной развития абсцесса);
- сбор и анализ анамнеза;
- визуальный осмотр и пальпация пораженного участка десневых тканей;
- осмотр зубов с последующей оценкой их состояния и подвижности;
- подробный опрос пациента с целью определения времени возникновения заболевания, а также степени выраженности его первичных клинических проявлений.
В дальнейшем используются лабораторные и инструментальные диагностические методы.
Диагностика в лабораторных условиях подразумевает выполнение следующих видов процедур:
- общего клинического анализа крови;
- биохимического анализа крови;
- пробы полимеразной цепной реакции (ПЦР);
- исследования слюны путем проведения хемилюминесценции;
- цитологического исследования гнойного содержимого.
Грамотно проведенная диагностика позволит дифференцировать пародонтальный абсцесс от некоторых других часто встречающихся патологий:
Вскрытие пародонтального абсцесса представляет собой способ хирургического лечения данной патологии. Проводится оно в несколько этапов:
- В первую очередь при помощи стерильных инструментов аккуратно делают разрез десны прямо над очагом воспаления в месте наибольшего возвышения слизистой.
- Далее выполняют дренирование, подразумевающее выкачивание всего гнойного содержимого из пораженного участка пародонтальной ткани.
- Производят тщательную очистку ротовой полости от сгустков крови и фрагментов отмерших тканей.
- Рану и окружающие ее ткани интенсивно промывают специальным антисептическим раствором.
После этого пациенту назначается прием подобранных в индивидуальном порядке противовоспалительных и обезболивающих медикаментов.
В целях ускорения процесса заживления необходимо соблюдать рекомендации на протяжении восстановительного периода:
- полностью отказаться от твердых продуктов питания, алкогольных напитков и табачных изделий;
- принимать лекарственные средства, назначенные доктором;
- при наступлении облегчения состояния прекратить дальнейший прием обезболивающих препаратов;
- в случае ухудшения состояния обязательно посетить доктора, проводившего лечение.
Комплексная терапия пародонтального абсцесса подразумевает применение нескольких видов лекарственных средств ― антибиотиков, антипротозойных, антимикробных и противовоспалительных препаратов. Дополнительно рекомендуется выполнять утренние и вечерние полоскания ротовой полости растворами Фурацилина или Хлоргексидина.
Если пародонтальный абсцесс имеет небольшие масштабы, лечить его можно дома при помощи надежных и эффективных растительных средств. Аналогичные способы обеспечивают эффект и во время реабилитационного периода.

Из них рекомендуется делать специальные припарки:
- насыпать 1-2 ч. л. льняных семян в небольшой марлевый мешочек;
- опустить на 15 минут в горячую воду;
- приложить к пораженным десневым тканям на 15-20 минут.
Донник представляет собой лекарственное растение из семейства бобовых. Его цветки и листья можно использовать для отваров как самостоятельно, так и в сочетании с другими целебными травами ― ромашкой, солодкой, зверобоем и чередой.
Быстрого заживления абсцесса можно достичь, используя отвары донника для полоскания ротовой полости. Также можно использовать это растение для марлевых припарок, которые следует на 15 минут прикладывать к пораженным десневым тканям.

Для заживления абсцесса их можно использовать несколькими способами.
Один из способов подразумевает использование питьевого геля алоэ, который можно приготовить самостоятельно в домашних условиях.
Для этого необходимо аккуратно срезать 1-2 сочных и абсолютно здоровых листика. Острым ножиком удалить кожицу с одной стороны. С помощью небольшой ложечки собрать весь прозрачный гель и поместить его в стеклянную емкость, чистую и стерилизованную. Без дополнительных ингредиентов гель сможет храниться в холодильнике не дольше 1-2 недель. Увеличить срок его хранения до нескольких месяцев можно, используя в качестве консервантов витамины С и Е в порошковой или капсульной форме. Данное средство получает много положительных отзывов.
В течение первых трех дней следует принимать по 2 столовые ложки геля в утреннее время. Следующие семь дней ―аналогичное количество средства утром и вечером.
Второй популярный способ подразумевает пережевывание листьев алоэ по несколько раз в день. Предварительно очистить их от колючек и разрезать на две части. Дополнительно рекомендуется прикладывать лист алоэ к пораженным деснам на целую ночь.
Листья и цветки подорожника способны значительно облегчить симптомы пародонтального абсцесса.

- Свежий лист подорожника тщательно обмыть, поместить в ротовую полость и прожевать, а затем выплюнуть. Проглатывать его ни в коем случае нельзя. Сок подорожника эффективно вытягивает гной и способствует заживлению поврежденных тканей.
- Из сушеных или свежих листьев подорожника приготовить отвар и использовать его для полоскания ротовой полости.
Соблюдение несложных профилактических мер поможет избежать возникновения пародонтального абсцесса и его осложнений.
- Уделять должное внимание правильной гигиене полости рта ― ежедневно два раза чистить зубы качественной пастой и щеткой.
- После каждого приема пищи тщательно полоскать ротовую полость отварами ромашки, шалфея и мяты, либо разбавленным соком алоэ.
- Обеспечить правильный рацион питания.
- Отказаться от всех вредных привычек.
- Не допускать повреждений десен и слизистых оболочек рта.
- Регулярно посещать стоматологическую клинику с целью своевременного выявления патологий, способствующих развитию гнойника.
- После удаления зубов выполнять рекомендации доктора в течение реабилитационного периода
Пародонтальный абсцесс ― это гнойное заболевание десны, возникающее в результате травмирования, неквалифицированного лечения или попадания инородных тел. Данная патология нуждается в срочном лечении, поскольку в обратном случае она может привести к более тяжелым осложнениям ― вплоть до остеомиелита. Легкие проявления заболевания можно вылечить и в домашних условиях при помощи алоэ, подорожника и других лекарственных растений.
источник
Под пародонтальным абсцессом понимают воспаление в десне, формирование которого обусловлено скоплением гнойного экссудата в толще мягких тканей и его постепенным выходом наружу в виде болезненной гнойной шишки. Патология не проходит сама собой и требует срочного стоматологического лечения. Если слишком долго оттягивать поход к специалисту, воспалительные процессы доберутся до костной ткани, что приведет к развитию еще более серьезных и опасных осложнений. Подробнее об истории болезни и методах ее лечения читайте далее в статье.
В ходе развития патологии формируется полость в толще пародонтальной ткани, внутри которой начинает скапливаться гнойный экссудат. Очаг воспаления обычно локализуется в непосредственной близости от причинного зуба. По сути, это небольшое образование внутри десневых тканей, которое постепенно проступает в виде шишки на поверхности слизистой, нередко со свищем. Пациент сталкивается с явным дискомфортом и острой болью.
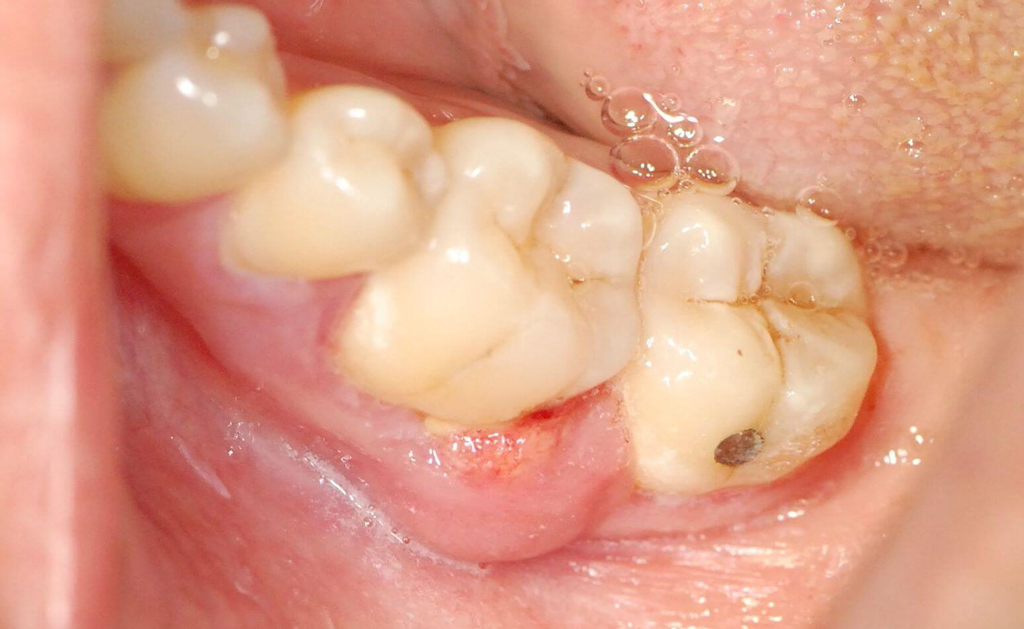
Обычно предпосылкой проблемы становятся объемные пародонтальные карманы и твердые поддесневые отложения. Чаще всего диагностируют острую форму заболевания, в то время как хроническим пародонтальным абсцессом страдают всего 30% обратившихся за помощью пациентов 1 . Подобная неприятность может появляться как у взрослых, так и у детей, от нее не застрахованы в равной степени ни мужчины, ни женщины. Однако стоит заметить, что пиковая заболеваемость отмечается в осенне-весенний период, когда у большинства людей ослаблен иммунитет.
Сперва стоит разобраться с тем, из-за чего можно столкнуться с подобной проблемой. По сути, это гнойный нарыв, основной причиной которого является проникновение инфекции в десневые карманы с последующим развитием воспаления. Рассмотрим самые частые провоцирующие факторы чуть подробнее.
Предпосылкой к развитию пародонтального абсцесса может стать заболевание полости рта или неудовлетворительный уход за зубами. Обильные скопления налета и отложений приводят к кариозным процессам, а те, в свою очередь, вызывают стремительное развитие воспаления. Если патология распространится на зубодесневой карман, тут же повысится риск развития пародонтального абсцесса.
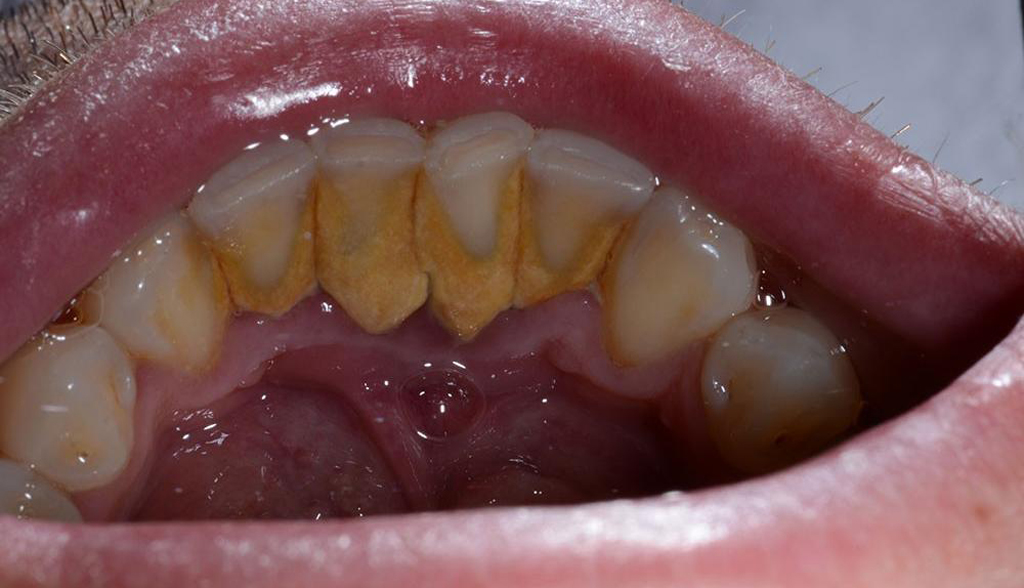
«Я бы на вашем месте точно не откладывала поход к стоматологу. У меня была очень неприятная история по этому поводу. Тоже долго оттягивала лечение кариеса, да и боль меня особо не беспокоила. А потом в одно прекрасное утро как раздуло десну и щеку, так я чуть в обморок не упала. Тут уж и острая боль появилась. Оказалось, абсцесс! Пришлось рассекать десну и удалять гной. Увы, но зуб спасти не удалось. Поэтому учитесь на чужих ошибках».
Вика В., г. Уфа, из переписки на форуме www.32top.ru
Зачастую причиной проблемы становится некачественное стоматологическое лечение. Такое происходит, когда врач травмирует десну во время проведения процедуры. Болезнетворные микроорганизмы начинают активно размножиться в ранке, что приводит к развитию инфекционного процесса. Если ко всему прочему у пациента ослабленный иммунитет, патологический процесс будет развиваться вдвое быстрее, что в результате приведет к образованию гнойных масс в толще мягких тканей.
Еще одной частой предпосылкой абсцесса является проникновение инородного тела в слизистую или борозду десны. Это может быть щетинка от зубной щетки, остатки продуктов питания, рыбная косточка, осколок стекла или зуба. Важно понимать, что только своевременное обращение за врачебной помощью позволит решить проблему быстро и без последствий. В противном случае за короткий период времени небольшая шишка на десне трансформируется в полноценный волдырь, что самым негативным образом отразиться на состоянии соседних зубов, а также может привести к деформации овала лица.
В настоящее время в стоматологии выделяют две основные формы пародонтального абсцесса – острую и хроническую. Рассмотрим каждый из видов чуть подробнее.
Данная форма характеризуется выраженной симптоматикой. К основным признакам патологического процесса эксперты относят резкие приступы острой боли, подвижность соседних зубов, формирование глубоких десневых карманов с гнойным содержимым, симптомы общей интоксикации организма. Буквально за несколько дней патология достигает пика своего развития, и пациент испытывает резкое ухудшение самочувствия.
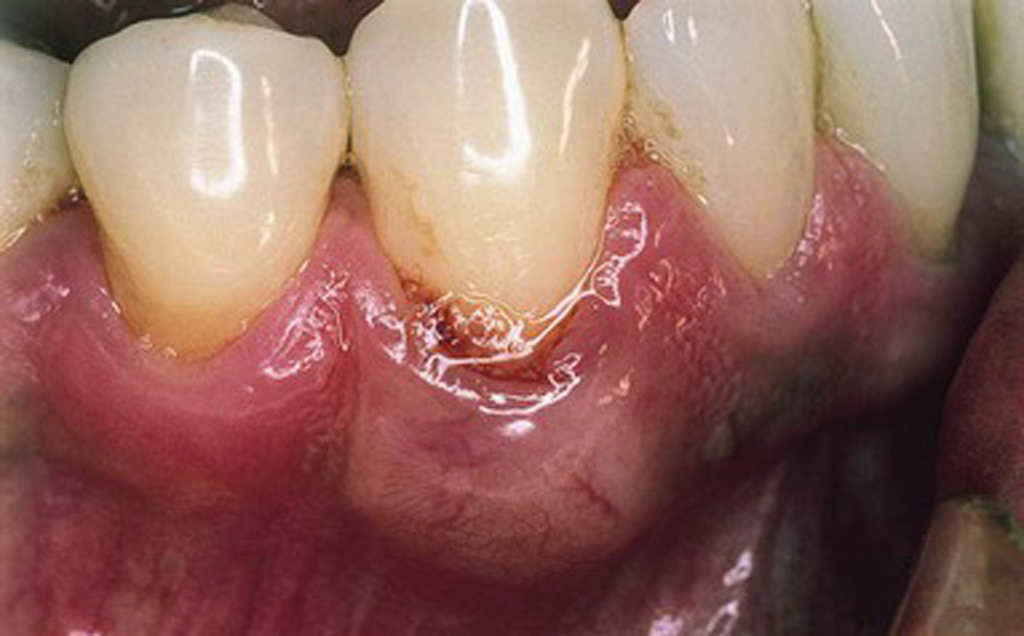
Клинические проявления данного типа абсцесса не столь ярко выражены, как при остром течении патологии. Пациенты отмечают периодическую кровоточивость десен, умеренные болезненные ощущения, оголение корней зубов. Без должного лечения данная форма в любой момент может приобрести острый характер течения.
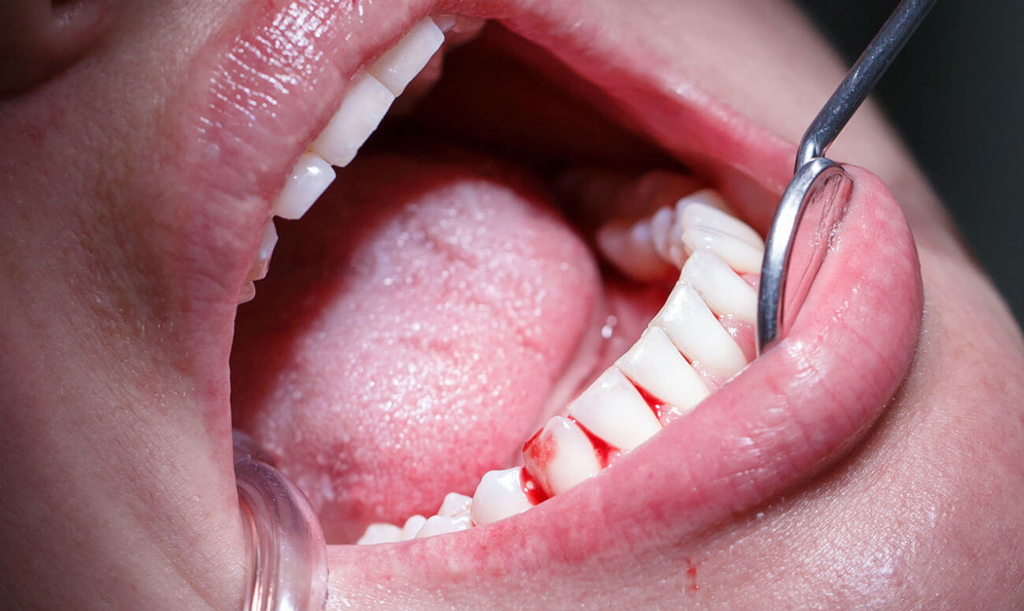
Патологический процесс чаще всего характеризуется достаточно яркими проявлениями симптомов. Среди характерных признаков проблемы эксперты в области стоматологии выделяют следующие моменты:
- механическое раздражение пораженной области провоцирует сильный болевой синдром, который, тем не менее, имеет краткосрочный характер. В результате пациент не может спокойно пережевывать пищу, испытывает постоянный дискомфорт, в том числе и во время разговора,

Важно! Особенно опасно данное заболевание для детей и женщин во время беременности – медлить с лечением нельзя ни в коем случае. У представителей данной категории пациентов даже незначительное инфицирование способно перерасти в серьезную проблему в самые сжатые сроки.
Если вы испытываете очевидный дискомфорт или даже выраженную боль в десне, обязательно покажитесь стоматологу – сделать это нужно как можно раньше. В противном случае осложнений не избежать.
Такое явление, как абсцесс на десне, обычно легко диагностируется по первичным признакам – отечность мягких тканей, острая болезненность, гнойная шишка на десне. Однако для получения максимально подробной и точной клинической картины, а также оценки степени распространения инфекции могут потребоваться дополнительные диагностические мероприятия:
- рентгенологическое обследование,
- анализ крови и ПЦР,
- цитологическое обследование.

Специалисту нужно понять, насколько сильно распространился патологический процесс, успел ли добраться до костной ткани. Также необходимо убедиться, что мы имеем дело именно с пародонтальным абсцессом, а не с остеомиелитом, острым периодонтитом и прочими патологическими состояниями со схожей симптоматикой.
Пародонтальный абсцесс требует незамедлительного лечения. При обнаружении у себя характерных симптомов следует как можно скорее попасть на прием к стоматологу. Но для начала давайте выясним, как облегчить свое состояние до момента визита к врачу, и уже потом перейдем к рассмотрению методов лечения.
Любые самостоятельные попытки вмешаться в гнойный процесс должны быть в обязательном порядке согласованы с врачом. В первую очередь нужно постараться как можно скорее попасть к специалисту. Но до этого момента можно предпринять некоторые меры для купирования острых симптомов, например, тщательно прополоскать полость рта антисептиком – «Фурицилином», «Хлоргексидином», аптечной ромашкой, шалфеем, зверобоем. Для снятия болезненности можно принять таблетку болеутоляющего, приложить кусочек льда или холодный компресс к щеке со стороны причинной области.

Ни в коем случае нельзя нагревать щеку и десну, прикладывать к ней теплый компресс. Также категорически запрещается пробовать самостоятельно выдавить нарыв или проколоть его. Прием любых медикаментов и особенно антибиотиков допускается только по назначению врача.
Для устранения гнойного очага придется провести вскрытие новообразования и обеспечить отток экссудата. Это незначительное хирургическое вмешательство – процедура проводится под местной анестезией. Врач делает аккуратный небольшой надрез на слизистой в области поражения, очищает полость от гнойных скоплений, устанавливает дренаж при необходимости. После этого очищенные ткани обрабатывают антисептиками, назначают противовоспалительные средства и антибиотики.
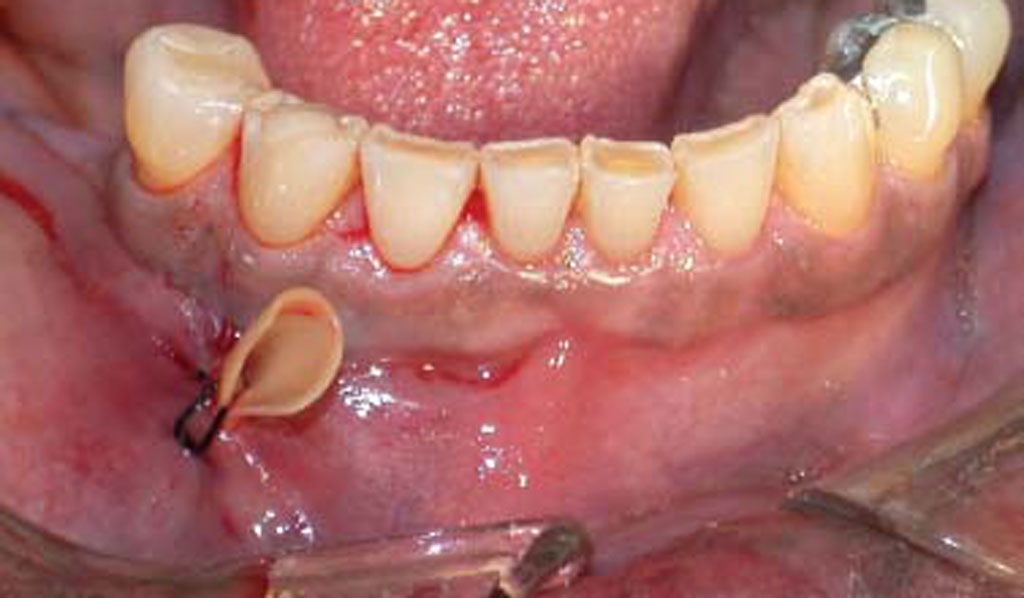
Уже после оперативного вмешательства наступает процесс реабилитации, и к нему также нужно подойти серьезно, чтобы избежать рецидива болезни. В домашних условиях можно облегчить и ускорить этот этап, и эксперты рекомендуют соблюдать следующие правила:
- в первое время после лечения лучше отказаться от слишком твердых продуктов питания,
- стоит воздержаться от спиртных напитков и сигарет,
- принимать нужно только те препараты, которые назначил специалист,
- как только боль ослабнет и станет терпимой, нужно прекратить принимать обезболивающие,
- если почувствовали ухудшение самочувствия, следует сразу ехать к врачу.

Даже если реабилитация прошла успешно, спустя некоторое время все равно нужно показаться специалисту. Врач оценит качество проведенного лечения, убедиться в полном очищении тканей. В целом, лечение занимает порядка 1-2 недель.
Во избежание столь неприятного патологического явления следует организовать грамотный уход за полостью рта. Эксперты в области стоматологии и пародонтологии приводят следующие рекомендации на этот счет:
- чистить зубы дважды в день, соблюдать правильную технику чистки, использовать подходящие средства и щетку с оптимальной жесткостью щетины,
- ополаскивать полость рта после каждого перекуса и полноценного приема пищи,
- своевременно лечить кариозные полости и любые другие патологические процессы во рту,
- дважды в год посещать кабинет стоматолога с целью прохождения профилактических осмотров,
- беречь зубы и слизистую от механических повреждений.

Проблему всегда легче предотвратить, чем потом тратить время, деньги и нервы на ее лечение. Одной из наиболее частых причин развития абсцесса является неудовлетворительная гигиена, а также присутствие объемных скоплений налета и зубных отложений. Логично предположить, что самым верным решением в плане профилактики будет регулярное прохождение профессиональной чистки в кабинете стоматолога.
источник
Тема: «Общие принципы хирургического лечения больных с заболеваниями пародонта. Классификация хирургических методов лечения заболеваний пародонта. Экстренная хирургическая пародонтальная помощь. Закрытый кюретаж».
Цель изучения темы: научить основным принципам и методам хирургического лечения заболеваний пародонта.
Классификация хирургических методов лечения.
Вскрытие пародонтального абсцесса – гингивотомия.
Сглаживание поверхности корня.
Хирургические методы лечения заболеваний пародонта необходимо рассматривать как один из этапов (компонентов) комплексной терапии. Планирование и проведение хирургического вмешательства возможно только после тщательного удаления налета, отложений, сглаживания поверхности корней проведения по показаниям реставрационного, эндодонтического, ортопедического лечения.
Цели и задачи пародонтальной хирургии.
— Обработка (очищение) поверхности корня под визуальным контролем;
— Уменьшение или устранение зон скопления зубной бляшки (пародонтальных карманов);
— Усиление регенерации тканей пародонта;
— Создание физиологичного десневого контура;
— Коррекция мукогингивальных дефектов.
Принципы пародонтальной хирургии:
1. Хирургическое вмешательство должно быть:
— соотношение кератинизированной и некератинизированной десны
— топографию подлежащей костной ткани
— наличие (отсутствие) системной патологии (сахарный диабет, порок сердца, заболевания щитовидной железы)
3. Разрезы должны быть четкими и ровными
— максимальное сохранение зоны прикрепленной десны.
— обеспечение хорошего доступа и визуализации,
— не вовлечение прилегающих здоровых участков,
— не должно происходить нежелательного обнажения кости, так как это может привести к возникновению рецессий,
— основание лоскута не должно быть уже его корональной части (обеспечение адекватной васкуляризации),
— обеспечение, по возможности, заживления раны первичным натяжением,
— тщательное иссечение патологически измененных тканей для создания условий быстрого заживления,
Классификация хирургических вмешательств на пародонте.
1. Вмешательства, направленные на устранение пародонтального кармана (ПК):
— направленная регенерация тканей пародонта.
— апикально смещённый лоскут;
— гемисекция, ампутация корня, туннелирование (вмешательства в области фуркаций).
2. Вмешательства, направленные на устранение патологического строения мягких тканей преддверия полости рта (мукогингивальные пластические операции):
— пластика уздечек и тяжей (френулопластика по Лимбергу и Гликману);
— вестибулопластика (по Кларку, по Эдлану-Мейхеру);
— операции по устранению рецессий.
Показания к хирургическому лечению заболеваний пародонта.
Наличие пародонтального кармана является показанием к включению в комплексную терапию хирургического метода лечения. В зависимости от глубины пародонтального кармана и степени деструкции костной ткани, т.е. степени поражения пародонта, производят хирургическое лечение или комбинированную терапию.
При пародонтите легкой степени показаны кюретаж и его модификации, при средней и тяжелой — лоскутные операции.
Гингивотомию и гингивэктомию применяют при лоскутных операциях и самостоятельно для ликвидации симптомов заболевания: вскрытия пародонтальных абсцессов, перевода острой стадии в хроническую, иссечения гипертрофированных десневых сосочков при отсутствии выраженных пародонтальных карманов.
При локализованных поражениях пародонта, обусловленных анатомо-морфологическими особенностями зубочелюстной системы, производят иссечение коротких уздечек, тяжей, углубление мелкого преддверия полости рта, увеличение ширины прикрепленной десны.
Полное разрушение альвеолярного отростка (альвеолярная часть) до верхушки зуба является показанием к удалению зуба. Если разрушение одностороннее, имеются благоприятные условия для сохранения альвеолярного отростка после остеопластики или гемисекции. Удаление зуба показано при деструкции костной ткани более чем на 2/3 длины корня при подвижности зубов III-IV степени.
Противопоказания к хирургическому лечению заболеваний пародонта.
Противопоказания делятся на общие и местные, абсолютные и относительные.
— заболевания крови (гемофилия),
— активная форма туберкулеза,
— системный остеопороз в активной фазе,
— некомпенсированные формы тяжелых соматических заболеваний (сахарный диабет),
— заболевания сердечнососудистой системы, печени, почек,
— острые инфекционные заболевания (грипп, ангина),
— низкий уровень гемоглобина в крови.
— неудовлетворительная гигиена полости рта,
— патология прикуса, неподлежащая коррекции,
-наличие неустраненной травматической окклюзии,
— деструкция костной ткани более чем на 2/3 – 3/4 длины корня при подвижности зубов III-IV степени,
— фиброзно-измененная или истонченная десна.
Хирургические вмешательства на пародонте, как правило, осуществляются после консервативной антибактериальной и противовоспалительной терапии. Проведение непосредственной предоперационной подготовки при всех типах вмешательства на тканях пародонтального комплекса однотипно. Независимо от применения хирургического вмешательства и его объема исход лечения во многом будет зависеть от правильного ведения предоперационного и послеоперационного периодов.
К оперативным вмешательствам приступают лишь после того, как будут выполнены следующие мероприятия:
1. Обучение больного тщательной гигиене полости рта с контрольной чисткой зубов. При несоблюдении этих правил и плохой гигиене оперативное вмешательство проводить не следует.
2. Санация полости рта (лечение кариеса, пульпита, периодонтита, замена всех некачественно наложенных пломб).
3. Удаление минерализованных над- и доступных поддесневых назубных отложений.
4. Избирательное пришлифовывание зубов и устранение травматической окклюзии.
5. Удаление зубов при подвижности последних II-III степени,
6. Иммобилизация подвижных зубов методами временного шинирования,
7. Восстановление по возможности функционального равновесия при помощи временных или постоянных цельнолитых шинирующих конструкций и стекловолоконной арматуры,
8. Местная и общая противовоспалительная и противомикробная терапия,
9. Психологическая подготовка, а непосредственно в день операции медикаментозная (премедикация) седативными и обезболивающими средствами. Премедикацией называют использование одного или нескольких медикаментов в предоперационном периоде с целью облегчения (потенцирования) анестезии и уменьшения риска возможных осложнений.
Наиболее широко распространена, так называемая, седативная премедикация.
Препараты, используемые для седативной премедикации:
• седативные препараты растительного происхождения (настойка валерианы, пустырника, корвалол, валокордин, валосердин и др.)
• бензодиазепиновые транквилизаторы (диазепам, феназепам, мидазолам и др.)
• препараты других химических групп (триоксазин и др.).
Показания к использованию седативной премедикации:
— выраженный (непреодолимый) страх перед лечением,
— ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма, сахарный диабет, тиреотоксикоз, паркинсонизм, эпилепсия,
— настойчивое желание пациента.
Седативные препараты растительного происхождения применяют перорально за 15-20 минут до лечения ( настойка валерианы – 60 капель, настойка пустырника – 30 капель, корвалол, валокордин или валосердин – 30 капель.
Диазепам (сибазон, седуксен, реланиум) – является препаратом выбора при проведении седативной премедикации перед стоматологическим вмешательством.
Фармакологическое действие: оказывает успокаивающее, противотревожное действие, снижает мышечный тонус, обладает противосудорожным эффектом.
Методика применения: разовая доза для взрослых при приеме внутрь (за 30-45 мин до стоматологических процедур) составляет 5-15 мг, для детей от 3 до 7 лет — 2 мг, от 7 лет и старше — 3-5 мг (или 0,1 мг/кг массы тела). При проведении премедикации у взрослых, прием одной таблетки диазепама (5 мг), как правило, обеспечивает желаемый результат.
Побочное действие: в высоких дозах может вызвать мышечную слабость, сонливость, вялость, атаксию, головокружение, сухость во рту.
Противопоказания: не применяют при тяжелых формах почечной и печеночной патологии, миастении и во время беременности. Требуется осторожность при амбулаторном назначении. В этих случаях необходимо наблюдать пациентов в поликлинике после лечения, до восстановления скорости психомоторных реакций или приглашать их с провожатыми. После применения препарата (длительность эффекта диазепама — 4-6 часов) не рекомендуется заниматься работой требующей физического и умственного напряжения, быстроты реакций (в т.ч. не рекомендуется вождение автомобиля).
Лекарственные взаимодействия: алкоголь, снотворные, противосудорожные, болеутоляющие средства и нейролептики группы фенотиазина резко усиливают действие диазепама.
Феназепам – аналогичен диазепаму, более сильный препарат, используется в дозировке 0,5-1 мг за 30-45 минут до вмешательства. Повышение дозы более 1 мг не усиливает седативного действия препарата, а лишь провоцирует прогрессирование побочных эффектов.
Препараты других химических групп:
Триоксазин – оказывает умеренное транквилизирующее действие без сонливости и интеллектуальной заторможенности, не расслабляет скелетные мышцы. Препарат можно использовать при наличии противопоказаний к применению бензодиазепинов. Выпускается в таблетках 0,3 г. За 30-40 минут до вмешательства взрослому пациенту дают 1-2 таблетки.
Неотложная хирургическая пародонтологическая помощь.
Неотложная хирургическая помощь оказывается в период обострения воспалительного процесса, т.е. формирования пародонтального абсцесса – четко очерченной флюктуирующей припухлости в прикрепленной десне, развившейся на фоне пародонтита.
Способы вскрытия пародонтального абсцесса:
1 — тупой (в полость абсцесса входят через стенку зубодесневого кармана с помощью хирургической гладилки),
2 — острый (проводят горизонтальный разрез по нижнему полюсу гнойника, далее промывают полость растворами антисептиков, дренируют).
1) средства индивидуальной защиты;
2) антисептический раствор для медикаментозной обработки полости рта и операционной раны;
3) средства для проведения местной анестезии;
4) шприц (5-10 мл) с затупленной иглой;
5) одноразовый скальпель, хирургическая гладилка,
Медикаментозное лечение: нестероидные противовоспалительные средства.
В течение 2-3дней: исключить чистку зубов щеткой на данном участке; ротовые ванны антисептическим раствором 2 раза в день по 3— 5 мин.
При наличие множественных пародонтальных абсцессов назначают антибиотики.
Гингивотомия – рассечение десны.
— глубокие и узкие пародонтальные карманы.
— вертикальным разрезом рассекают стенку кармана на всю глубину,
— распатором отсепаровывают края рассеченного десневого края,
— кюретами снимают зубные отложения, деэпителизируют внутреннюю поверхность отслоенных лоскутов,
— проводят антисептическую обработку зубодесневого кармана,
— лоскуты укладывают на прежнее место и фиксируют швами.
В настоящее время данную методику используют редко из-за высокого риска формирования глубоких рецессий.
Кюретаж, снятие отложений и сглаживание поверхности корня.
Снятие отложений — удаление налета и камней с поверхности зуба.
Сглаживание поверхности корня — устранение мелких сохранившихся частичек конкрементов цемента, контаминированного эндотоксинами, а также выравнивание резорбционных лакун, т.е. обеспечение твердой и гладкой поверхности корня.
Выполнение этих методик является неотъемлемым этапом при лечении пародонтита и приводит к снижению воспаления десны и остановке прогрессирования заболевания.
Кюретаж — удаление внутреннего слоя эпителия, эпителиального прикрепления и подлежащей воспаленной соединительной ткани с внутренней поверхности кармана. Это закрытая хирургическая процедура.
Задача кюретажа – устранение пародонтальных карманов за счет формирования рубца. Для этого необходимо удалить зубные отложения, грануляционную ткань, эпителий внутренней поверхности кармана. В результате образования кровяного сгустка происходит рубцовое сморщивание пародонтального кармана.
— надкостные пародонтальные карманы, возникшие в результате отека,
— поверхностные карманы (глубиной до 4 мм),
— этап подготовки к проведению хирургического вмешательства с целью улучшения качества тканей для дальнейшей работы с ними.
— прогрессирующая потеря прикрепления или альвеолярной кости.
— гнойное выделение из кармана, наличие абсцесса,
— избыток фиброзной ткани, так как она плохо прирастает к зубу,
— вовлечение в патологический процесс области фуркаций,
— воспаление слизистой оболочки полости рта,
— дезинфекция: полоскание полости рта раствором хлоргексидина для снижения количества микроорганизмов,
— скейлинг: удаление мягких твердых отложений с поверхности корня, для этого используют ультразвуковые скейлеры и кюреты,
— сглаживание поверхности корня: нивелирование колонизованных бактериями лакун в цементе,
— кюретаж: удаление эпителия кармана. Для удаления грануляций и вросшего эпителия с внутренней поверхности десневой стенки на наружный край ее устанавливают палец и кюретами удаляют патологические ткани «по пальцу». Затем полируют поверхность корня, проводят антисептическую обработку зубодесневого кармана и прижимают десневую стенку к поверхности зуба. Сформировавшийся кровяной сгусток является источником клеток репарационного ряда периодонта,
— орошение операционного поля изотоническим раствором хлорида натрия,
— компрессия краев десен, при необходимости наложение повязки.
Восстановление и эпителизация происходят 7-10 дней, созревание коллагеновых волокон на 21 день. Запрещается зондирование кармана в течение 3 недель, чтобы не нарушать процесс организации соединительной ткани.
— сокращение количества кровоточащих участков после зондирование кармана,
— уменьшение глубины кармана,
— значительное сокращение количества карманов, в которых необходимо провести обширные хирургические вмешательства,
— изменение поддесневой микрофлоры (снижение подвижных палочек и спирохет, колонизованных пародонтальные патогенов B. Forsythus, P. Gingivalis).
Недостатками этой манипуляции являются затрудненный обзор операционного поля,невозможность использования оптимизаторов остеогенеза, образование рваных ран.
Домашнее задание: составить план хирургичсекого лечения курируемого больного.
Осмотр и лечение повторного больного с патологией пародонта или с заболеваниями зубов.
Определение показаний и противопоказаний к хирургическому лечению больного пародонтитом.
Демонстрация основных этапов закрытого кюретажа.
УИРС: дальнейшее оформление пародонтальной карты, плана комплексного обследования и плана комплексного лечения курируемого больного с патологией пародонта, с подробным указанием этапа проведения закрытого кюретажа.
Учебно –методический материал:
Методические указания по теме: «Общие принципы хирургического лечения больных с заболеваниями пародонта. Классификация хирургических методов лечения заболеваний пародонта. Экстренная хирургическая пародонтальная помощь. Закрытый кюретаж».
Компьютерная презентация «Репаративные и резективные методы хирургического лечения пародонтита».
Самостоятельная работа студентов: прием пациентов; заполнение историй болезни и листов учета практических навыков.
Боровский, Е.В. Терапевтическая стоматология [Текст]: учеб. пособие для вузов / Е.В. Боровский. — М.: [б. и.], 2009. – 798 с.
Вольф Герберт, Пародонтология [Текст]: рук-во – атлас /Герберт Вольф, Эдит М. Ратейцхак, Клаус Ратейцхаук/ редак. Г.М. Барер.- М.: МЕД пресс-информ, 2008.- 548 с.
Грудянов, А.И. Заболевания пародонта [Текст]: учеб. пособие для вузов /А.И. Грудянов.- М.: Мед. информ. агентство, 2009.- 331с.
Терапевтическая стоматология [Текст]: учеб. пособие для вузов: в 3 ч./ под ред. Г.М. Барера. – М. – ГЭОТАР – Медиа, 2008. – ч. 2. – Болезни пародонта. – 224 с.
Грудянов, А.И. Хирургические методы лечения заболеваний пародонта [Текст]: учеб. пособие для вузов/ А.И.Грудянов, А.И. Ерохин. – М.: МИА, 2006 – 132 с.
Коэн, Эдвард. Атлас косметической и реконструктивной пародонтологической хирургии [Текст] / Эдвард Коэн (пер. с англ). – М.: Азбука, 2004. – 416с.- Библиогрф.: с. 403-416.
Степанов, А.Е. Хирургия, шинирование и ортодонтия при заболеваниях пародонта [Текст]/ А.Е. Степанов – М.: Мед. информ. агентство, 2005. – 352с. – Библиограф.: с.342-349.
Ханс – Петер, Мюллер. Пародонтология [Текст]/ Мюллер Ханс — Петер. – Львов: [б. и.], 2004. — 256 с.
источник