Воспалительный процесс после паховой грыжи является довольно редким, но очень опасным послеоперационным осложнением хирургического вмешательства по поводу усечения выпячивания содержимого брюшной полости в просвет пахового канала, а операция — почти единственный метод избавления от этого недуга у мужчин.
Паховая грыжа чаще встречается у мужчин (27%), чем у женщин вследствие особенностей строения паховой области. Ее появлению предшествуют внешние и внутренние факторы (врожденная патология). Причиной грыжи, появившейся в зрелом возрасте, являются ослабленные фиксирующие структуры соединительной ткани (связок), а это, в свою очередь, происходит из-за чрезмерных физических нагрузок, возрастных изменений или даже лишнего веса.
Существует 2 метода избавления от этого недуга: хирургическое вмешательство и безоперационное лечение паховой грыжи, которое используется крайне редко, только в тех случаях, когда имеет место неущемленная грыжа. Поскольку просвет пахового канала при этой разновидности грыжи остается расширенным, то ее легко вправить в середину или использовать специальный бандаж. Это приспособление помогает приостановить рост грыжи, заменяя соединительные связки, но носить его следует всегда, ведь при отказе от бандажа симптомы паховой грыжи усиливаются.
Что касается оперативного лечения паховой грыжи, то существует 2 вида хирургического вмешательства:
- полостная операция (иссечение грыжи), которая проводится под местным обезболиванием (в редких случаях используется общий наркоз), врач убирает грыжевой мешок, затем выпячивание вправляет обратно в брюшную полость, а паховой канал укрепляет специальными швами;
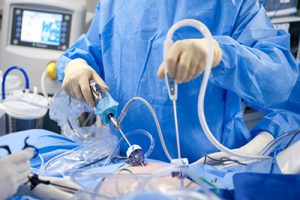
- лапароскопия, являющаяся бескровным методом избавления от недуга, при котором делаются небольшие разрезы в области паха, через которые вводится лапароскоп (гибкая трубка с видеокамерой на конце), а посредством специальных манипуляторов, вводящихся через другие разрезы, грыжевой мешок удаляется изнутри, для фиксирования поврежденного участка стенки используется синтетическая сетка.
Выбор метода напрямую зависит от размера выпячивания, возраста и состояния здоровья пациента, риска возможных осложнений. И грыжеиссечение, и лапароскопия могут привести к осложнениям, если не придерживаться рекомендаций врача.
Как и любая другая операция хирургическое вмешательство по поводу паховой грыжи может иметь осложнения, к которым приводят:
- несоблюдение пациентом рекомендаций врача относительно гигиены и образа жизни в период реабилитации;
- болезнетворные микроорганизмы, которые попали в плохо обработанный послеоперационный шов;
- разнообразные повреждения внутренних органов и сосудов, возникшие вследствие хирургического вмешательства;
- гнойные инфекции операционного разреза.
Из возможных осложнений после паховой грыжи чаще всего встречаются:
- гематомы (кровоизлияния внутрь послеоперационной раны);
- повреждения нервных окончаний;
- ущемление сосудов семенного канатика или бедра;
- водянка яичка (10% случаев);
- тромбоз глубоких вен области голени (характерно для пожилых пациентов);
- рецидив заболевания (следствие сокращения реабилитационного периода по инициативе пациента).
Но самым опасным осложнением считается воспалительный процесс, поскольку он способен распространяться довольно быстро, а в брюшной полости расположено множество важных органов.
Воспаление может быть следствием некомпетентности лечащего врача, оно встречается в большинстве случаев у пациентов пожилого возраста или тех, у которых была ущемленная грыжа. Воспалительный процесс сопровождается лихорадкой, повышением температуры, выделениями из послеоперационного шва, который краснеет и воспаляется. Больному назначаются антибиотики, частые стерильные перевязки с применением антисептических препаратов.
В редких случаях, особенно, если пациент не вовремя обратил внимание на тревожные симптомы или попросту проигнорировал их, может назначаться ревизия раны в условиях стационара, после чего за восстановлением тщательно наблюдает лечащий врач.
Операция на грыже не считается высокого уровня сложности, и подняться пациент может уже через 5-6 часов после нее, но реабилитационный период длится около месяца, на протяжении которого особенное внимание уделяется умеренным физическим нагрузкам (можно поднимать не больше, чем 5 кг), специальной диете и комплексу физических упражнений.
Любые физические нагрузки, даже незначительные противопоказаны в первые две недели после операции по удалению паховой грыжи.
Вряд ли пациент сам захочет предпринимать какие-либо действия из-за боли в области послеоперационного шва. Состояние можно стабилизировать посредством ношения бандажа, но возвращаться к физической активности по истечении 2 недель следует постепенно, тяжести более 5 кг можно будет поднимать не раньше, чем через полгода.
Главная цель соблюдения диеты в период реабилитации — это профилактика поносов и запоров. В первые дни пища должна быть жидкой, питаться стоит часто, но маленькими порциями, тщательно пережевывая блюда. Поскольку белок является важным строительным материалом клеток человеческого организма, то в рацион следует включить молоко, нежирный творог, гречку, мясо курицы, рыбу и яйца. И, наоборот избегайте сладостей, фруктов, острой и соленой пищи. Об алкоголе и сигаретах нужно забыть надолго, а лучше — навсегда.
Комплекс физических упражнений порекомендует лечащий врач не раньше, чем через 3 недели после операции, но упражнения следует выполнять регулярно, если хотите добиться желаемого результата. По мере восстановления количество упражнений можно будет увеличить под наблюдением специалиста.
источник

Данная патология у взрослых людей лечится, преимущественно, хирургическим путем. Консервативное лечение назначают крайне редко. При проведении операции происходит нарушение целостности соединительных тканей, которое нередко приводит к определенным осложнениям, в том числе инфекционным, сопровождающимся воспалением.
Поговорим сегодня на www.rasteniya-lecarstvennie.ru про наиболее частые осложнения, в том числе воспалительный процесс после паховой грыжи. Начнем наш разговор с основных методов оперативного лечения данного заболевания:
Как мы уже говорили, лечение этой патологии у взрослых людей проводят хирургическим способом. Операцию делают в условиях стационара, хотя в некоторых случаях грыжу оперируют в стационаре одного дня. Далее наступает реабилитационный период, длительность которого зависит от сложности проведенного вмешательства, размера грыжи, возраста и общего состояния пациента. Существуют два основных вида оперативного вмешательства:
Грыжесечение (полостная операция)
Проведении открытой операции проводится под местным наркозом. При необходимости проводят внутривенное обезболивание с участием анестезиолога. После чего хирург иссекает грыжевой мешок, вправляя выпячивание обратно в живот. Затем паховый канал укрепляется с помощью нанесения специальных швов.
Лапароскопическая операция практически бескровна, хорошо переносится больными. Проводится с применением общей анестезии. При этом хирург делает несколько небольших разрезов в паховой области, куда вводит лапароскоп. Эта тонкая гибкая трубка имеет на конце миниатюрную видеокамеру. После чего с помощью специальных манипуляторов, введенных в разрезы, грыжевый мешок удаляется изнутри. При этом используется специальная синтетическая сетка. После лапараскопии осложнения встречаются реже, чем после полостной операции.
Осложнения после паховой грыжи
После проведенного хирургического вмешательства, когда нарушается целостность соединительной ткани, всегда существует риск развития различных осложнений. Причины могут быть разными. Обычно послеоперационные осложнения возникают из-за несоблюдения пациентом определенных правил послеоперационного периода, либо вследствие проникновения инфекции. Есть также и другие причины.
Вот наиболее распространенные виды осложнений:
Гематомы (внутренние кровоизлияния в области послеоперационной раны). Чтобы предотвратить их появление, сразу же после хирургического вмешательства на прооперированную область кладут пузырь со льдом.
Повреждение нервов. Это осложнение встречается редко. Связано оно с неправильными действиями хирурга, когда он нарушает технику операции. Характеризуется нарушением чувствительности на внутренней поверхности бедра, либо области мошонки.
Повреждение сосудов семенного канатика у пациентов-мужчин. Впоследствии это может негативно отразиться на фертильности. Кроме того могут повреждаться другие элементы данного органа: возможно пережатие, либо пересечение семявыносящего протока. Это может спровоцировать атрофию яичка.
Водянка яичка. Часто встречающееся осложнение. Оно встречается у 10% прооперированных пациентов.
Повреждение сосудов бедра, тромбоз глубоких вен области голеней. Чаще всего наблюдается у пожилых пациентов.
Рецидив грыжи. Это осложнение чаще всего связано с нарушением правил послеоперационного периода, несоблюдение назначений врача, несвоевременные физические нагрузки.
Воспалительный процесс после операции:
Чаще всего воспаление сопровождает инфекционные осложнения, которые возникают не часто. Риск возникновения раневой инфекции небольшой, чаще встречается у пожилых пациентов, а также у больных с осложненной грыжей, например, ущемленной. Также такое осложнение может возникать по вине хирурга.
Проникновение инфекции сопровождается признаками воспаления: лихорадкой, кровянистыми, гнойными выделениями из хирургического разреза. Наблюдается отек, покраснение и т. д. В этом случае пациенту назначают курс антибиотиков, наружную обработку нужными препаратами, перевязки. При сложных случаях может потребоваться ревизия раны.
Помимо проникновения инфекции, воспалительный процесс может развиться вследствие нагноения шва. Характеризуется сильной болью, высокой температурой. Если наблюдается нагноение, время восстановительного периода увеличивается. При этом возрастает риск рецидива грыжи. Пациенту назначают частые перевязки, обработку шва необходимыми препаратами.
Осложнения после операции паховой грыжи могут быть довольно серьезными, сложными. Они надолго затягивают период восстановления пациента, доставляют ему большой дискомфорт. Чтобы снизить вероятность их развития, ответственно отнеситесь к выбору клиники, обратите внимание на квалификацию хирурга.
Опытный врач проведет операцию с наименьшими затруднениями для больного.
Конечно, от ошибок никто не застрахован, но осложнения, в том числе воспалительный процесс после паховой грыжи, возникают в данном случае гораздо реже. Будьте здоровы!
— Уважаемые наши читатели! Пожалуйста, выделите найденную опечатку и нажмите Ctrl+Enter. Напишите нам, что там не так.
— Оставьте, пожалуйста, свой комментарий ниже! Просим Вас! Нам важно знать Ваше мнение! Спасибо! Благодарим Вас!
источник
Ущемление паховой грыжи происходит, когда грыжевое содержимое сдавливается в грыжевых воротах. Существует два механизма ущемления: эластический и каловый.
Эластический механизмхарактеризуется выходом через грыжевые ворота внутренних органов при значительной физической нагрузке, провоцирующей резкий скачок внутрибрюшного давления.
Каловый механизмзаключается в том, что кишечная петля, находящаяся в грыжевом мешке, резко переполняется каловыми массами.
Ущемленные грыжи бывают по форме:пристеночные(ущемление Рихтора),ретроградные.
Клиника:сильная резкая боль в области паха; напряженность грыжи;тошнота, рвота;задержка стула.отрицательный симптом кашлевого толчка.
Ущемленные грыжи не поддаются ручному вправлению и всегда удаляются с помощью хирургического вмешательства.
Диагностика:наличие плотного невправимого и резко болезненного выпячивания, которое располагается над пупартовой связкой. При этом нетрудно также отличить прямую паховую грыжу от косой. Необходимо иметь в виду, что прямая грыжа в отличие от косой обычно наблюдается в пожилом возрасте, чаще бывает двусторонней и чрезвычайно редко опускается в мошонку. Для прямой грыжи характерна шаровидная форма, для косой — овальная. Прямая грыжа располагается ближе к средней линии. Отличить ущемленную врожденную грыжу от приобретенной пахово-мошоночной до операции почти невозможно.
дифференциальный диагноз :ущемленная грыжа от водянки яичка и семенного канатика, лимфаденита и натечного абсцесса паховой области. Общим для этих заболеваний является то, что они развиваются более или менее постепенно, в то время как ущемление грыжи наступает внезапно. Водянку яичка (и семенного канатика) можно также исключить при помощи перкуссии.
Операцию проводят в несколько этапов.
Первый этап — послойное рассечение тканей до апоневроза и обнажение грыжевого мешка.
Второй этап — вскрытие грыжевого мешка, удаление грыжевой воды. Недопустимо рассечение ущемляющего кольца до вскрытия грыжевого мешка.
Третий этап — рассечение ущемляющего кольца под контролем зрения, чтобы не повредить припаянные к нему изнутри органы.
Четвертый этап — определение жизнеспособности ущемленных органов Основными критериями жизнеспособности тонкой кишки являются восстановление нормального цвета кишки, сохранение пульсации сосудов брыжейки, отсутствие странгуляционной борозды и субсерозных гематом, восстановление перистальтических сокращений кишки.
Пятый этап — резекция нежизнеспособной петли кишки. От видимой со стороны серозного покрова границы некроза резецируют не менее 30—40 см приводящего отрезка кишки и 10 см отводящего отрезка.
Шестой этап — пластика грыжевых ворот. При выборе метода пластики следует отдать предпочтение наиболее простому.
54. Желчно-каменная болезнь. Патогенез камнеобразования, клиника, диагностика, дифференциальный диагноз, лечение.
Этиология и патогенез. Морфологическим субстратом желчнокаменной болезни являются конкременты в желчном пузыре и в желчевыводящих протоках, состоящие из обычных компонентов желчи — билирубина, холестерина, солей кальция. Чаще всего встречаются смешанные камни, содержащие в большей или меньшей пропорции указанные компоненты. При значительном преобладании одного из компонентов говорят о холестериновых (около 90%), пигментных или известковых конкрементах. Их размеры варьируют от 1 — 2 мм до 3 — 5 см; форма может быть округлой, овальной, в виде многогранника и т. д.
Основным местом образования желчных конкрементов является желчный пузырь, в очень редких случаях — желчные пути. Выделяют три основные причины их образования: застой желчи в пузыре, нарушение обмена веществ, воспалительные изменения в стенке желчного пузыря. При нарушении обмена веществ имеет значение не столько уровень концентрации холестерина в желчи, сколько изменение соотношения концентрации холестерина, фосфолипидов (лецитина) и желчных кислот. Желчь становится ли-тогенной при увеличении в ней концентрации холестерина и уменьшении концентрации фосфолипидов и желчных кислот . В пресыщенной холестерином желчи он легко выпадает в виде кристаллов из нарушенного коллоида желчи. Известно, что желчнокаменная болезнь часто развивается у больных с такими заболеваниями обмена веществ, как диабет, ожирение, гемолитическая анемия.
В связи с длительным, хотя и нерезко выраженным, застоем желчи в пузыре она инфицируется. Инфекция приводит к повреждению стенки желчного пузыря, слущиванию ее эпителия. Возникают так называемые первичные ядра преципитации (бактерии, комочки слизи, клетки эпителия), служащие основой для аккумуляции выпадающих кристаллов основных составных частей желчи, находившихся до этого в коллоидном состоянии. Далее повреждение стенки желчного пузыря нарушает процесс всасывания некоторых компонентов желчи, изменяет их физико-химическое соотношение, что также способствует камнеобразованию. Кроме того, при холестазе в желчи, находящейся в желчном пузыре, может повышаться концентрация холестерина, билирубина, кальция, что увеличивает литогенность желчи. Этому способствуют прием богатой холестерином пищи, ожирение, прием оральных контрацептивов.
Клиническая картина и диагностика. Желчнокаменная болезнь может протекать бессимптомно. Наиболее часто желчнокаменная болезнь проявляется печеночной (желчной) коликой. Причинами возникновения болевого приступа являются ущемление конкремента в шейке желчного пузыря или пузырном протоке, повышение давления в желчном пузыре или протоках вследствие нарушения оттока желчи. Боли возникают чаще всего после погрешности в диете (жирная, острая пища), при физической нагрузке, психоэмоциональном напряжении, тряской езде, имеют интенсивный режущий, колющий, раздирающий, реже приступообразный характер, локализуются в правом подреберье и эпигастральной области. Боли часто иррадии-руют в поясничную область, правую лопатку, правое предплечье (раздражение ветвей правого диафрагмального нерва), реже — в область сердца, симулируя приступ стенокардии (симптом Боткина, холецистокоронарный симптом).
Часто приступ печеночной колики сопровождается тошнотой и многократной рвотой с примесью желчи, не приносящей больному облегчения. Колика может длиться от нескольких минут до нескольких часов. Больные при этом беспокойны, часто меняют позу, стараясь найти удобное положение, при котором уменьшается интенсивность боли. Температура тела во время приступа остается нормальной. При осмотре отмечается умеренная тахикардия — до 100 ударов в 1 мин. Язык влажный, обложен беловатым налетом. Обращает на себя внимание некоторое вздутие живота, правая половина брюшной стенки иногда отстает при акте дыхания. При перкуссии и пальпации живота возникает резкая болезненность в правом подреберье, особенно в месте проекции желчного пузыря. Защитное напряжение мышц отсутствует или выражено незначительно. Определяются положительные симптомы Ортнера, Георгиевского—Мюсси (болезненность при надавливании между.ножками грудино-ключично-сосцевидной мышцы). Симптомов раздражения брюшины нет. Количество лейкоцитов в крови нормальное. Приступ болей проходит самостоятельно или после введения спазмолитических средств, способствующих восстановлению оттока желчи.
Диф диагностика базируется на анализе клинической симптоматики и на результатах инструментальных методов. Проводится УЗИ брюшной полости, ЭФГДС, ЭКГ, колоноскопия, рентгеноскопия грудной и брюшной полостей.
В первую очередь больному сделают УЗИ органов брюшной полости. В более сложных случаях может потребоваться рентгенологическое исследование с предварительным введением контрастного вещества (через рот или внутривенно) — холецистохолангиография. Контрастное вещество может также вводится непосредственно в желчные протоки путем прокола специальной тонкой иглой (чрезкожная чрезпеченочная холангиография) или через эндоскоп (эндоскопическая ретроградная холангиопанкреатография или ЭРХПГ). Последняя процедура немного похожа на гастроскопию. Во время ЭРПХГ возможно удаление мелких камней из желчных протоков.
Лечить желчнокаменную болезнь можно терапевтически (без операции) и хирургически. Ка к правило, лечение начинают с терапевтических методов.
Диета. Рекомендуется 4-6 разовый прием пищи с исключением жирного, жареного, острого, шоколада, газированных напитков. Запрещаются копчености, жирное мясо (баранина, свинина), раздражающие приправы, алкогольные напитки. Рекомендуется растительная пища и молочные продукты. Полезно добавлять в пищу пшеничные отруби.
Растворение камней в желчном пузыре с помощью специальных препаратов (урсодезоксихолевой и хенодезоксихолевой кислот). Метод применяется только в случае единичных небольших (до 2 см) холестериновых (рентгенонегативных) камней, при отсутствии противопоказаний. Курс лечения длится 1-1,5 года. Через несколько лет более чем у половины больных вновь образуются камни.
Экстракорпоральная ударная волновая литотрипсия — разрушение камней ударной волной, которую создают специальные аппараты. Показана в случае холестериновых камней диаметром до 3 см, числом не более 3, при достаточной сократительной способности желчного пузыря. Камни дробятся на мелкие кусочки (размерами до 1-2 мм) и самостоятельно выходят из организма с калом. Процедура безболезненна, хорошо переносится и может проводиться амбулаторно.
Хирургическое лечение назначают в большинстве случаев. Заключается оно в удалении желчного пузыря, которое можно провести двумя способами:
Классическая холецистэктомия: в ходе операции делают довольно широкий разрез живота. После операции остается шов длиной 10-12 см.
Лапароскопическая холецистэктомия: выполняется при помощи специальных инструментов, которые вводят в брюшную полость через маленькие отверстия (до одного сантиметра). После операции следов на коже практически не остается. Этот метод имеет преимущества по сравнению с классической холецистэктомией: менее травматичен, требует более короткий (до 4-5 дней) период госпитализации, после него происходит более быстрое восстановление и возвращение к привычному ритму жизни.
Выбирает тип операции хирург в зависимости от тяжести состояния пациента, наличия сопутствующих заболеваний и других критериев.
источник
Постинъекционный абсцесс – один из видов абсцесса, являющийся и возникающий как осложнение после введения внутримышечно или внутривенно различных лекарственных препаратов.
Причинами данной патологии могут выступать:
- повышенное количество аллергических заболеваний, аутоиммунных болезней;
- повышенный количественный рост микроорганизмов, которые обладают высокой устойчивостью к воздействию на них антибиотиков;
- нарушенные технические правила введения инъекционно различных лекарственных препаратов.
К подобным нарушениям можно отнести: случайное попадание лекарства во время инъекции в подкожную клетчатку, уколы в одно и то же место, повреждение мелких сосудов во время инъекций, где образуется гематома, а потом начинают развиваться микроорганизмы.
Постинъекционный абсцесс может проявляться через все характерные симптомы воспалительного гнойного процесса внутри организма. К таким симптомам относят: покраснение в месте укола, припухлость уколотой области, легкое, а иногда сильное выпячивание данного места.
Выраженность проявлений и симптомов постинъекционного абсцесса напрямую зависит от глубины проходящего воспаления и загнивания. Чем глубже очаг развивающейся патологии, тем меньше будут визуализированы проявления заболевания. Но, при этом будут усиливаться симптомы при прикосновениях к месту поражения, при надавливании.
С развитием гнойного абсцесса в поле инъекционный период у пациента будет ухудшаться общее состояние, нарастать слабость во всем организме, повысится уровень утомляемости. А без надлежащего лечения может повыситься температура тела, процесс воспаления и гниения распространится по организму, перейдет в стадию хронического течения, могут образоваться свищи, через которые гной будет выходить из капсулы, и попадать в различные внутренние органы и системы.
Диагностирование постинъекционного абсцесса не вызывает, как правило, затруднений. Диагноз легко устанавливается уже на первом же врачебном смотре пациента. Происхождение данной патологии врач устанавливает на основании выводов после расспроса больного.
Чтобы определить степень выраженности гнойного процесса в период после инъекции проводится ряд исследований: анализ крови пациента, анализ мочи, гнойный посев на микрофлору.
Если же выявляется очень глубоко посаженный абсцесс с хроническим характером течения патологии, назначается ультразвуковое исследование, которое помогает точно определить место локализации полости, наполненной гнойными массами.
В самых сложных случаях назначается прохождение компьютерной или магнитно-резоннсной томографии.
Профилактика данной патологии проста: важно соблюдать все правила техники введения внутримышечно всех лекарственных препаратов. После введения лекарства, необходимо спиртовым ватным тампоном помассировать место укола, для лучшего распространения и всасывания лекарства в мышечную систему организма.
Если инъекционный курс лечения затягивается на долгий период времени, применяют так называемую йодовую сетку.
Лечение постинъекционного абсцесса является хирургическим. Только с помощью хирургического вмешательства возможно полностью удалить гнойную капсулу, и залечить рану до полного очищения. Операция проводится путем вскрытия гнойной полости, вычищения из нее гноя. Затем назначается антибактериальная терапия.
Если же лечить данную патологию медикаментозно, изолированно при помощи физиопроцедур, удалить очаг не удастся. При этом возможно лишь снижение болевого синдрома и усложнение диагностирования данного заболевания.
источник
Такое явление, как гнойник в паху – встречается нередко.
Чаще всего под этим подразумеваются фурункулы, для развития которых в паховой области условия весьма благоприятные.
Неосторожные попытки справиться с ними самостоятельно часто приводят к серьезным осложнениям.
Более того, самолечение может спровоцировать развитие крайне тяжелых состояний.
Ведь под маской обычного гнойника иногда скрываются очень коварные болезни.
Классический фурункулез представляет собой острое гнойное воспаление.
Появляется всегда в области сальной железы волосяного фолликула.
Сначала воспаляется волосяная луковица.
Затем, если возникают предпосылки для проникновения инфекции вглубь в подкожную клетчатку, развивается уже фурункул.
При этом он проходит определенные стадии:
- Участок ограниченной инфильтрации кожи вокруг стержня волоса.
- Пораженная поверхность становится ярко-красной.
- В центре инфильтрата мягкие ткани расплавляются и появляется пустула. При этом воспалительные явления нарастают.
- После вскрытия и опорожнения пустулы от гноя, выходит плотный стержень из погибших тканей.
- На его месте остается небольшая язвочка.
- Спустя некоторое время она заживает или, что бывает чаще – рубцуется.
Примечательно, что боль тем сильнее, чем меньше прослойка жировой клетчатки.
Причина болевого синдрома – отек и распирание внутридермальных перегородок из соединительной ткани.
Боль максимально выражена на третьем этапе, когда активность воспаления тоже на пике.
В области половых органов взрослых людей много волос.
Да и стерильным этот участок тела назвать сложно.
То есть, все предпосылки в наличии.
Как правило, паховая область имеет выраженную подкожную жировую клетчатку (в отличие от лица, головы и так далее).
Такая особенность приводит к увеличению размеров участка инфильтрации, а затем и воспаления.
В то же время, из-за большого количества чувствительных нервных окончаний, гнойник в области паха иногда болит очень сильно.
Также он постоянно раздражается: трением о белье при движениях, высокой влажностью на фоне пониженной вентиляции.
Из-за этого могут появляться несколько гнойников одновременно или один за другим.
Если они сливаются, фурункул превращается в карбункул.
О начале гнойного воспаления в области волосяного фолликула первой заявит боль.
Но при касании или трении поверхности фурункула о белье или кожные складки, она значительно усиливается.
Пораженный участок отекает.
Сначала за счет инфильтрации, потом из-за гнойного процесса.
Затем присоединяется реакция лимфатической системы – лимфангоит (воспаление сосудов) и лимфаденит (воспаление лимфоузлов).
- Под кожей появляются одна или несколько красных полосок, которые отходят от инфильтрата. Это и есть лимфатические сосуды.
- Обычное их направление – к центру тела, к паховой области.
- Они начинают болеть, могут уплотняться и приобретать тяжистый вид.
- Одновременно с этим увеличиваются лимфатические узлы. Сначала с больной стороны, затем лимфаденит становится двусторонним.
- Боль в их области становится очень сильной.
- Кожа над узлами может оставаться обычной, но часто краснеет и тоже воспаляется.
На таком фоне возникает общая реакция организма – появляется слабость, поднимается температура.
В некоторых случаях может возникать тяжелейшее септическое состояние.
Частой причиной такого становятся попытки выдавить подкожный гнойник в паху до его созревания.
Фурункулы на коже могут локализоваться на различных частях тела: на лице, спине, груди, а иногда и в районе паха. Большой подкожный нарыв в области паха может причинять множество неудобств.
Фото 1 — Фурункул в паху
К тому же, чирей не всегда находится на доступном месте и порой трудно даже разглядеть, как выглядит абсцесс, не говоря уже о самостоятельном лечении болезни.
Фото 2 — Воспаление в паху трудно разглядеть
Заподозрить, что у него появился фурункул, человек может уже на начальной стадии болезни, когда симптоматика еще не так ярко выражена, а боль незначительна.
Фото 3 — На начальной стадии боль выражена не ярко
В начале область поражения слегка отекает, появляется покраснение, зуд. При распространении воспалительного процесса может подняться температура и увеличиться лимфоузел, расположенный в области паха, со стороны воспаления.
Фото 4 — Сперва появляется отек и зуд
Это свидетельствует об развитии процесса и нагноении. Внутренний гнойный чирей, который вскочил между ногой и областью паха, может причинять боль при ходьбе и контакте с бельем, зудеть и увеличиваться по мере назревания.
Фото 5 — Увеличивается лимфоузел в области паха
Причины фурункулов в паху могут быть различные:
- несоблюдение гигиенических норм; Фото 6 — Соблюдайте гигиену
- ношение тесного белья, натирающего кожу; Фото 7 — Не носите тесное белье
- ношение белья из синтетических материалов, способствующих созданию эффекта парника и размножения инфекции; Фото 8 — Выбирайте белье из натуральных материалов
- аллергические реакции на средства гигиены; Фото 9 — Выбирайте гипоаллергенные средства гигиены
- снижение иммунных функций организма; Фото 10 — Принимайте витамины
- некоторые инфекционные заболевания; Фото 11 — Причиной фурункулов в паху может стать инфекция
- болезни печени, почек, эндокринологические нарушения и т. д. Фото 12 — Фурункул может появиться из за хронических заболеваний
От чего появляются фурункулы можно определить только путем проведения диагностических процедур в стационаре. Для этого необходимо обратиться к дерматологу или хирургу, либо терапевту, который назначит план дальнейших действий.
Фото 13 — Врач поможет найти причину появления фурункула
Специалист ответит на вопрос, почему появляются новые очаги воспаления или не проходит уже имеющийся чирей, а также объяснит пациенту, сколько созревает нарыв и как правильно ухаживать за ранкой после его удаления.
Фото 14 — Врач подберет эффективное лечение
Внимание! Не рекомендуется пробовать справиться с проблемой самостоятельно. Попытки выдавить нарыв могут лишь усугубить состояние и повлечь нежелательные последствия.
Фото 15 — Давить фурункул самостоятельно запрещено
Если нарушается отток содержимого сальной железы, окружающей волосяной фолликул, на области его локализации зачастую образуется нарыв. Также абсцесс может произойти по причине проникновения бактерий в фолликул волоса. Инфекцией-возбудителем зачастую становится белый или золотистый стафилококк.
Фото 16 — Фурункул у женщин может появится из-за проникновения бактерий
Уже на начальной стадии заболевания происходит воспаление волосяного мешка и близлежащих тканей. Изначально фурункул может напоминать безобидный прыщ, но уже спустя несколько дней область нагноения значительно увеличивается, что вызывает растяжение кожных покровов, зуд и боль. Луковицу наполняет гной, чирей назревает и требуется уже хирургическое лечение, связанное с проколом нарыва и извлечением гнойных масс.
Читайте также: Стадии формирования фурункулов
Фото 17 — Изначально фурункул напоминает прыщ
Обращение к специалисту поможет предотвратить негативные последствия и ускорить процесс выздоровления. Чирей в паховой области у женщин может появиться по ряду причин, в том числе и гормональных сбоев.
Фото 18 — Женские гормоны могут повлиять на появление фурункула
В этом случае лечение антибиотиками должно проводиться совместно с гормональной терапией. Часто чирьи у женщин могут возникать в определенные дни цикла, что связанно с усилением выработки кожного секрета, снижением иммунных функций и т. д.
Фото 19 — У женщин чирьи могут возникать в некоторые дни цикла
Как лечить фурункул и каковы причины его появления – объяснит специалист после осмотра. Возможно потребуется дополнительное обследование и сдача анализов.
Фото 20 — Осмотр и анализы помогут выявить причину фурункулов
Внимание! Только после получения результатов и комплексной оценки ситуации можно установить, чем лечить нарыв.
Фурункул в паховой области может возникнуть и у мужчин. Чаще всего такое случается в сезон отпусков, при посещении пляжей.
Фото 21 — Фурункулы у мужчин часто возникают на пляже
Причиной образования нарыва и острого воспалительного процесса может стать:
- переохлаждение; Фото 22 — Во избежание фурункулов не переохлаждайтесь
- проникновение инфекции в область волосяного фолликула, по причине несоблюдения гигиенических норм; Фото 23 — Не заносите грязь в паховую область
- ношение тесного белья; Фото 24 — Носите свободное белье
- нарушения работы внутренних органов и прочее. Фото 25 — Периодически обследуйте весь организм
В независимости от того, какими причинами был вызван абсцесс, лечение должно быть своевременным и целесообразным. Лечение дома фурункула в области паха может осложняться еще и тяжелой доступностью. Порой увидеть нарыв можно только используя зеркало.
Фото 26 — Не лечите фурункул в паху дома
Тем более сложно обрабатывать ранку, накладывать повязку. Как лечить абсцесс, и какие средства использовать для ускорения его назревания, в каждом конкретном случае объяснит врач. Также дерматолог расскажет, чем лечить ранку после хирургического удаления абсцесса.
Фото 27 — Обратитесь к врачу с проблемой фурункула в паху
Лечение фурункулов, расположенных в области паха ничем не отличается от лечения нарывов, локализующихся в области лица, груди или спины. Единственный нюанс в том, что кожа в данной области склонна к образованию рубцов, а это увеличивает риск образования шрама.
Фото 28 — После фурункула в паху шрам образуется с большей вероятностью
При обнаружении первоначальных симптомов, лучше не пытаться избавиться от заболевания дома, а сразу обратиться к врачу. Промедление может лишь стать причиной распространения воспаления на близлежащие ткани.
Читайте также: Причины фурункулов под мышкой. Варианты лечения
Фото 29 — Нельзя затягивать с лечением
Важно! Перед тем как лечить чирей в паху, нужно заручиться консультацией специалиста.
Опытный дерматолог или хирург обязательно объяснит пациенту как избавиться от неприятных симптомов жжения, боли и зуда, выпишет антибиотики и мазь, назначит или проведет хирургическое вмешательство. Чтобы ускорить назревание фурункула используют мазь Вишневского или ихтиоловую мазь, а далее — антибиотики.
Фото 30 — Врач выпишет мази и антибиотики
Операция по удалению нарыва не требует госпитализации. Чаще больного отпускают домой сразу же после ее завершения. Единственным условием является своевременная явка на перевязки. Сама процедура будет выполнена под действием местного анестетика: лидокаина или ультракоина.
Фото 31 — После удаления фурункула необходимо посещать перевязочную
После того, как обезболивающее вещество подействует, врач выполнит прокол кожицы над нарывом, используя специальный инструмент. Далее ранка очищается от гноя, дезинфицируется с помощью специальных составов.
Фото 32 — Хирург очистит ранку от гноя
Врач накладывает стерильную повязку, а если это необходимо – устанавливает дренаж для дальнейшего отхождения гноя. Если этого не осуществить, то нарыв может возобновиться и все лечение придется начинать с начала.
Фото 33 — Важно убрать весь гной, чтобы нарыв не повторился
Период заживления ранки может занять до 3-4 недель. Если до хирургического вмешательства назначается ихтиоловая мазь, то после того как абсцесс удален, обрабатывать область нужно уже с лечащим веществом с антибиотиком в составе, например, мазью на основе левомицетина, тетрациклина, эритромицина и т. д.
Фото 34 — После удаления гноя ранку обрабатывают мазью с антибиотиком
В некоторых случаях, если пациент не соблюдает указания специалиста, процесс может осложниться. Что касается самостоятельных попыток выдавить гной из нарыва, то здесь ситуация еще более сложная.
Фото 35 — Важно соблюдать все рекомендации врача
В результате этого могут возникнуть последствия в виде распространения инфекционного процесса и на близлежащие ткани, либо проникновение гнойного содержимого кровоток, что еще хуже. В результате болезнь обретает новую форму.
Фото 36 — При неправильном лечении болезнь возобновиться снова
Внимание! Думая о том, как вылечить надоевший чирей, необходимо учитывать серьезность данного заболевания и соблюдать элементарные меры предосторожности: не давить и не пытаться вскрыть фурункул, повредив кожу над абсцессом руками или сподручными средствами, инструментами и прочим.
При попытке вскрыть нарыв самостоятельно велик риск, занести инфекцию или допустить грубейшую ошибку, чреватую очень серьезными последствиями.
Фото 37 — При самостоятельном лечении велик риск занести инфекцию
Фурункул — это гнойное воспаление волосяного мешочка и окружающих его тканей. Он чаще всего возникает в таких местах, где у мужчины нежная кожа, обладающая повышенной потливостью.
Появлению фурункулов подвержены участки кожи, имеющие волосяной покров. Поэтому фурункул часто образуется в паховой области. При его появлении нужно срочно начинать лечение, чтобы воспаление не распространилось на окружающие ткани, и не произошло более серьезных осложнений.
Медицина установила, что причиной возникновения фурункула являются стафилококки, которые, попадая в волосяной мешочек, способствуют развитию в нем воспаления. При этом стафилококк провоцирует воспаление волосяной луковицы и тканей, которые находятся рядом.
Постепенно, по мере развития воспаления, луковица наполняется гноем. Обычно воспалительный процесс сопровождается болевыми ощущениями. Причиной появления фурункула могут быть различные факторы.
Главные причины, которые вызывают заболевание:
- Снижение иммунитета является основной причиной. Если иммунитет мужчины ослаблен, организм не может противостоять бактериям и в достаточной степени активизировать защитные силы организма.
- Неблагоприятные условия проживания человека. Отсутствие возможности регулярно принимать душ, соблюдать гигиенические мероприятия может способствовать снижению иммунитета человека.
- Загрязнение кожных покровов. Гнойник может возникнуть у мужчины в паху при несоблюдении гигиены, при раздражении кожи, при использовании неудобного, слишком плотного белья. Часто бывает, что фурункулы появляются в походе, в длительных загородных поездках, где не всегда есть возможность вовремя помыться, поменять белье.
- Переохлаждение. Если мужчина подвержен возникновению фурункулов, у него снижен иммунитет, то переохлаждение при купании в реке, холодный ветер, сквозняки могут способствовать появлению фурункулеза.
- Повышенная влажность кожи. При повышенном потоотделении нужно чаще принимать душ, пользоваться присыпкой.
- Неправильное питание. Питание мужчины должно быть сбалансированным, содержать нужное количество микроэлементов. Если оно содержит избыточное количество углеводов, это может нарушить обмен веществ и снизить иммунитет.
- Недостаток в организме витаминов А, B и C. Нужно употреблять в пищу фрукты, овощи, другие продукты, содержащие большое количество витаминов.
- Иногда гнойник в паховой области может свидетельствовать о наличии каких-либо инфекционных заболеваний. Нужно лечить инфекционные болезни.
Фурункулез имеет несколько этапов развития.
- На первом этапе появляется покраснение в паховой области. Вокруг волосяной луковицы, подвергшейся воспалению, появляется припухлость. В паху появляется чувство дискомфорта, кожный зуд.
- На втором этапе развития заболевания болезненные ощущения увеличиваются. Начинается уплотнение фурункула. На поверхности кожи возникает возвышенность, отек, в центре гнойника появляется пульсация. Его диаметр обычно бывает от 1 до 3 см. Далее постепенно внутри созревает стержень.
На поверхности гнойного стержня появляются пузырьки. На второй стадии развития заболевания может наблюдаться высокая температура до 38 градусов, слабость, головная боль, ухудшение общего самочувствия.
Иногда при появлении гнойника в паховой области увеличиваются лимфоузлы. Это говорит об интоксикации всего организма, поэтому необходимо срочно начинать лечение.
- Третий этап развития фурункулеза является окончательным. Гнойник созревает, вскрывается луковица, в которой он находился, и происходит вытекание гноя.
- Четвертая стадия — заживление. При заживлении необходимо соблюдать чистоту и гигиену. От применяемых мер и правильного лечения зависит быстрота выздоровления. Обычно фурункулез может продолжаться около десяти дней.
Лечение зависит от стадии развития заболевания. Если вы заметили фурункул на первой стадии его начального формирования, то нужно приложить к больному месту ватный тампон с салициловым спиртом.
Смазывать спиртом больное место нужно несколько раз в течение дня. Прыщ можно смазывать ихтиоловой мазью. Для этого нужно на стерильные марлевые повязки наносить ихтиоловую мазь и прикладывать их к больному месту 3-4 раза в день.
Хорошее народное средство — прикладывание печеного лука. Он способствует быстрому созреванию гнойника и вытягиванию гноя.
Наилучший способ при появлении фурункула в паху — это обратиться к врачу.
Врач может назначить лечение медикаментами или хирургическое лечение.
При фурункулезе врачи назначают местное лечение или лечение антибиотиками.
Ни в коем случае нельзя выдавливать фурункул, так как это может привести к заражению крови или к распространению воспаления на окружающие ткани.
Врачи рекомендуют делать компрессы из ихтиоловой мази. Благодаря воздействию ихтиола гнойник быстро созревает и вскрывается. После самопроизвольного вскрытия гной удаляют стерильной ваткой, смоченной спиртом. После этого на рану прикладывают повязки с ихтиоловой мазью или мазью Вишневского.
Мазь вытягивает остатки гноя, способствует заживлению раны. При правильном лечении произойдет полное заживление гнойника, новые фурункулы появляться не будут.
Наиболее эффективным методом лечения фурункула является применение антибиотиков. Лечение продолжается около пяти дней, в то время как другие способы лечения занимают не менее десяти дней.
В качестве антибиотиков врачи рекомендуют обычно диклоксациллин. Он очень эффективен в таких случаях. Часто врачи выписывают эритромицин или тетрациклин.
В запущенных случаях заболевания врач назначает хирургическую операцию. Ее выполняют под местной анестезией, что сводит к минимуму болевые ощущения. Хирургический способ лечения позволяет устранить гнойник очень быстро.
Врач разрезает поверхность фурункула, удаляет гной и промывает рану дезинфицирующими растворами. После операции несколько дней смазывают рану ихтиоловой мазью или мазью Вишневского, а также принимают антибиотики.
Применение мази способствует скорейшему заживлению раны. После хирургического вмешательства могут оставаться небольшие шрамы.
Лечение становится более эффективным, если после операции назначаются физиотерапевтические процедуры. Врач обычно назначает УВЧ или электрофорез с солями меди.
Врачи назначают пациентам также курс витаминотерапии и протеинов. Такое лечение назначается для профилактики осложнений и укрепления иммунитета. Чтобы вылечить фурункулез при частом или множественном появлении гнойников, врачи иногда выписывают больному переливание крови. Это увеличивает защитные силы организма.
При появлении фурункула в паху необходимо после его лечения пройти полное обследование. Фурункул в паху может свидетельствовать о более серьезных заболеваниях. Появлению гнойника могут способствовать инфекционные заболевания, частые стрессы, неправильное питание, малоподвижный образ жизни, аллергические реакции.
Иногда фурункул в паху может свидетельствовать о наличии у пациента трихомониаза и гонореи, поэтому нужно пройти обследование у врача дерматовенеролога и при необходимости пройти соответствующее лечение.
- Соблюдать правила чистоты и гигиены.
- Укреплять иммунитет, соблюдать режим правильного питания.
- Вести подвижный образ жизни, делать утреннюю гимнастику, физические упражнения на свежем воздухе.
- Своевременно лечить инфекционные и хронические заболевания.
При соблюдении этих мероприятий можно значительно укрепить свой иммунитет, улучшить здоровье, а значит, свести к минимуму риск возникновения такого заболевания, как фурункулез у мужчин.
Поделитесь ей с друзьями и они обязательно поделятся чем-то интересным и полезным с Вами! Это очень легко и быстро, просто нажмите кнопку сервиса, которым чаще всего пользуетесь:
Волосы у человека располагаются не только на верхней части головы, но и во впадинах под мышками, паховой области. Мужчины имеют также растительность на лице, груди, спине, ягодицах, конечностях. Однако густота волос в паху и подмышечных впадинах чаще, чем в остальных местах.
Помимо густоты волос, эти области отличаются высокой плотностью расположения потовых желез вблизи волосяных луковиц. Воспалительные процессы внутри луковиц и этих потовых железах, называемыми апокринными, получило в медицине наименование патологии – «гидраденит». О вскрытии и лечении антибиотиками гидраденита в паху (пахового) у женщин и мужчин, его симптомах и особенностях расскажем в этой статье.
Частота распространенности пахового гидраденита такая же, как и подмышечного. Народное название пахового и подмышечного гидраденитов – «сучье вымя». Возраст заболевшего человека имеет прямую связь с заболеванием.
Половых различий в протекании заболевания нет. Мужчины и женщины детородного возраста одинаково подвержены патологическому процессу в апокринных потовых железах. Локализация очага поражения не ограничивается только паховой областью, болезнь распространяется у женщин на большие половые губы, у мужчин – на мошонку.
Гнойный тип гидраденита чреват осложнениями в виде сепсиса. Грамотное и своевременное лечение гидраденита гарантирует предотвращение опасных для здоровья и жизни осложнений, но не может уберечь от рецидива.
Поскольку основная причина пахового гидраденита связана с инфекционным возбудителем, то лечение должно проводиться с назначения и компетенции врача-дерматолога. Случаи применения заговоров или предложения полизать сучке пораженное место должны уйти в прошлую эпоху, для которой медицина была в зачаточном состоянии.
О том, что такое гидраденит в паху, расскажет это видео:
По морфологическим симптомам паховый гидраденит различается несколькими типами:
- Гнойный тип. Характерно развитие в результате закрытия потовых и сальных желез. Обычно развивается у людей, склонных к редкому ухаживанию за областью половых органов. Пациент чувствует упадок сил, жжение и другие боли в области пораженного паха. Температурная отметка градусника может достигать отметки 37,5 градусов и более. Несвоевременное лечение грозит возникновением опасных последствий.
- Паховый гидраденит. Нередко этот тип болезни возникает после не слишком бережном бритье волос паховой зоны. В проникающие маленькие ранки могут проникнуть стафилококковые бактерии, являющиеся причиной развития гидраденита от покраснения и болезненного прикосновения до образования гнойничков. Движение конечностей доставляет боли, не всегда удобным оказывается нижнее белье. Такой тип заболевания характерен и для подмышечного бритья.
- Рецидивирующий тип болезни назван из-за длительно протекающего воспаления, сопровождающегося выделением гнойных масс. Масштаб поражаемой зоны постепенно увеличивается, захватывая новые участки. Опасное осложнение, которое можно ожидать в результате отсутствия лечения – сепсис.
Патологический процесс поражения потовых желез паха протекает постадийно на протяжении 10 дней.
- Начальная стадия болезни характеризуется образованием маленьких узлов, плотных на ощупь. Прикосновение к узлам сопровождается легкой болезненностью. Узлы на этой стадии подвижны под кожей.
- Вторая стадия – развитие узлов в размерах и спаивание их с кожей. При этом кожный покров меняет цвет на красно-синий, прикосновение к коже становится сильно болезненным. Если крупные узловые образования оказываются близко друг к другу и их капсулы срастаются, образуется большой гнойник, доставляющий боль в абсолютном покое (без прикосновения и движения).
- Третья стадия определяется вскрытием гнойников, плотность которых становится ниже. Загустевшая беловатая масса с вкраплениями крови вырывается наружу. После лечения от отверстий гнойников остается рубцовая соединительная ткань. Несвоевременное обращение к доктору способствует разрастанию очага поражения, превращая заболевание в хроническую форму.
Про причины появления гидраденита в паху расскажем ниже.
Возбудителем заболевания, проникающего в потовые и сальные железы, волосяные луковицы бывает гроздевидная колония бактерий – золотистый стафилококк. Проникновение происходит при неаккуратном бритье, недостаточной личной гигиене. Реже в очагах поражения обнаруживаются стрептококковые и другие представители прокариотов.
Не всякое соприкосновение с опасной бактерией заканчивается гидраденитом. Для активизации патогенных бактерий требуется действие одного или нескольких факторов, к которым относят:
- возрастной гормональный всплеск, гормональные изменения, связанные с беременность, родами; гормональные заболевания;
- чрезмерное потоотделение;
- метаболические нарушения в организме;
- снижение иммунных сил организма;
- синтетическая обтягивающая одежда, в том числе – нижнее белье;
- постоянное ношение одежды из синтетических материалов;
- недостаточное соблюдение личной гигиены.
В соответствии со стадиями, описанными выше, болезненные ощущения усиливаются, температура повышается. Стоит отметить, что вне зависимости от количества гнойников с отверстиями, некротические стержни у каждого из них отсутствуют. Нередко пациенты с паховым гидраденитом жалуются на боль в голове и лихорадочные приступы.
Болезнь может захватывать подкожную жировую клетчатку, в этом случае к гидрадениту присоединяется флегмона. Если в поражаемый очаг вовлекаются лимфатические сосуды, развивается лимфаденит.
При хронической форме гидраденита отмечаются поражаемые очаги, находящиеся на разных этапах прогресса. Отсутствие врачебной помощи при хроническом гидрадените иногда заканчивалось летальным исходом.
Диагностический набор методов небольшой, так как яркие симптомы показывают специфику заболевания. Дифференцирование диагноза «паховый гидраденит» следует с фурункулезом. Для этого требуется врачебный осмотр и пальпация очагов поражения. Сходство болезней будет заключаться в гиперемированном участке, выделении гнойных масс, но достаточно не увидеть и не прощупать некротических стержней, чтобы заявить не в пользу фурункулеза.
С колликвативным туберкулезом гидраденит будет отличаться временем протекания болезней (у колликвативного туберкулеза период развития патологии осуществляется медленнее) и степенью болезненности узлов. При туберкулезе красно-синие узлы во время прикосновения и пальпации не вызывают болезненных ощущений.
Лабораторными методами исследования крови выявляется характерное для заболевания повышение скорости оседания эритроцитов и лейкоцитоз. Если наблюдаются многочисленные рецидивы заболевания, стоит выявить особенности резистентности организма к разным веществам с помощью иммунограммы.
О том, к какому врачу обращаться, имея гидраденит в паху, расскажем ниже.
Разновидности терапевтических приемов при лечении пахового гидраденит проводится только в условиях врачебного контроля:
- аутогемотерапия;
- иммунотерапия с назначением лекарственных средств для общеукрепляющего действия на организм;
- ультразвуковое и ультрафиолетовое облучение;
- сухое тепло;
- прогулки на природе.
О том, как лечить гнойный гидраденит в паху, паховой области, расскажем ниже.
Медикаментозное направление должно учитывать состояние больного, стадию развития. Обычная схема лечения включает антибактериальные средства, нитрофураны, сульфаниламиды.
На стадии гнойного выделения и в ее предшествии используют 2 раза в день прикладывания к пораженным очагам лепешек из ихтиоловой мази.
Оперативное вмешательство проводят только при наличии абсцесса. Для этого его вскрывают и промывают антисептическими растворами. Дальнейшее лечение будет направление на исключение втирания гноя в кожные покровы, поэтому раны не перевязывают бинтом с использованием ваты, а накладывают на место операции и всего пораженного участка бактерицидный пластырь.
В начальной стадии заболевания возможно самостоятельное лечение, если по его окончании будет наблюдаться должный эффект. С этой целью используют методику сухого тепла: на паховую область прикладывают горячее махровое полотенце, проглаженное утюгом. Процедура проводится в течение 15 минут несколько раз в лень (не менее 3).
Для профилактики распространения заболевания на соседние участки, лучше всю паховую область выбрить или хотя бы пораженные участки. Во время лечения гидраденита нельзя принимать горячие ванны из-за быстрого распространения инфекции. Желательно принимать едва теплый душ с накладыванием пластыря на пораженный участок паха.
В противовес терапии проводится народное лечение пораженных областей спиртовыми настойками софоры, зверобоя, масел эвкалипта и облепихи, сока каланхоэ.
Первоочередной мерой предотвращения гидраденита считается соблюдение личной гигиены. Тучным людям желательно сбросить лишний вес, нормализовать диету.
Процесс бриться паха должен быть аккуратным и исключающим раздражение. С тесной синтетической одеждой лучше расстаться.
Вариантов осложнений после гидраденита много (сепсис, хроническая форма). Самое опасное из них — летальный исход при отсутствии лечения.
Прогноз заболевания на любой стадии благоприятный, но лечение быстрее вернет пациента к купированию симптомов при раннем лечении.
Еще больше полезной информации о гидрадените в паху содержит этот видеосюжет:
Возникновение на коже фурункулов, или гнойничковых образований, довольно распространенное явление. Серьезной угрозы здоровью они не приносят, однако способны доставлять значительные неудобства. Фурункул в паховой области у женщин может причинять болезненные ощущения, сковывать движения, вызывать моральный дискомфорт.
Фурункул — это воспалительное поражение и нагноение волосяного фолликула, сальной железы и окружающей очаг ткани. Вызывают данное заболевание гноеродные бактерии, в подавляющем большинстве случаев стафилококки, хотя нечасто могут встречаться и стрептококковые возбудители, а также смешанные инфекции. Эти микроорганизмы предпочитают влажную среду обитания, поэтому область паха считается для них благоприятной зоной.
СПРАВКА! В норме стафилококки всегда присутствуют на поверхности кожи, но 90 % из них опасности не представляют.
Ситуация изменяется, когда под воздействием различных провоцирующих факторов, баланс микроорганизмов нарушается. В результате активизации деятельности патогенных бактерий запускается воспалительный процесс в области волосяного корня и окружающих тканей, образуются единичный или множественные фурункулы (фурункулез).
Этиологический механизм данного заболевания запускается под воздействием ряда факторов:
- дисфункция иммунной системы, неспособность защитных сил организма подавить деятельность возбудителя;
- прием некоторых лекарственных препаратов (иммунодепрессантов, цитостатиков и т.д.);
- инфекционные болезни, особенно урогенитальной системы. Половые заболевания (гонорея, трихомониаз, микоплазмоз, герпес) способствуют появлению фурункулов в паху;
- переохлаждение организма. Этот фактор является частой причиной появления фурункула в паховой области, особенно при рецидивирующей форме заболевания. В основном, это относится к переохлаждению нижней части тела (купание в холодном водоеме, одежда не по сезону и прочее);
Факторы способствующие развитие воспалительного процесса
- несоблюдение правил личной гигиены;
- педикулез лобковой области также может спровоцировать развитие фурункула;
- повышенное выделение пота, который вызывает нарушение микрофлоры кожи, ее защитные свойства, создает благоприятную среду для размножения бактерий;
- дисфункция обменных процессов, гормональный дисбаланс;
- недостаток витаминов, в основном А, В и С;
- повреждения кожного покрова – ссадины, расчесы, порезы, что служит «входными воротами» для инфекции;
- применение тесного синтетического белья, создающего трение, также относится к причинам возникновения патологии.
Продолжительность болезни составляет около 10 дней. За это время фурункул у женщин в паху переживает три стандартных стадии своего развития.
Терапия для избавления от фурункула в паху у женщин зависит от того, на каком этапе своего развития он находится. Проводится лечение обычно амбулаторно, в редких осложненных случаях может потребоваться госпитализация (например, при абсцессе, когда гнойный процесс затрагивает подкожную жировую клетчатку).
Фурункул нельзя выдавливать
В подавляющем большинстве случаев врачами применяется местная терапия. Используются следующие методики лечения:
- общим моментом является регулярная антисептическая обработка пораженной зоны. Делается это с помощью перекиси водорода (3%), салицилового и борного спирта (2% и 3% соответственно). Обработка производится от краев участка к центру во избежание распространения инфекции, волосы в этой области необходимо срезать;
Перекиси водорода для антисептической обработки фурункула
Мазь для наружного применения Левомеколь
Из антибактериальных средств часто назначаются макролиды, цефалоспорины, при устойчивых микроорганизмах – Рифампицин. Возможно применение препаратов из группы НПВП с целью обезболивания и противовоспалительного эффекта (Ибупрофен, Парацетамол и т.д.).
Врач может провести обкалывание пораженного участка растворами антибиотика и новокаина, часто даже одноразовая процедура приводит к излечению. В редких случаях блокаду повторяют ежедневно или через день до отхождения стержня фурункула. Также возможно применение компрессов с раствором азотнокислого серебра (1%).
При вскрытии фурункула хирургически врач накладывает на образование салициловую кислоту, которая разъедает тонкую ткань и способствует выходу жидкости. Стержень удаляется зажимом, внутрь полости закладывают резинку на 3 суток для оттока гноя, затем ее убирают.
Хирургическое иссечение фурункула производится при отсутствии эффекта от терапевтического лечения и при появлении осложнений.
Хирургическое удаление фурункула
После вскрытия образования и выхода его содержимого лечение заключается в санации раны. Стержень удаляется после его полного отторжения от кожи.
Образовавшуюся глубокую полость обрабатывают перекисью водорода (3%), очищают ее с помощью физраствора от остатков гноя и лимфы. С интервалами 2-3 дня применяется мазь Вишневского в виде повязок. Ихтиоловая мазь после вскрытия фурункула уже не используется, поскольку станет препятствием для отторжения гноя и стержня.
ВНИМАНИЕ! При недостаточной дезинфекции раневой полости возможен рецидив заболевания!
В период заживления необходимо тщательно следить за гигиеной области паха, избегать потливости, занятий спортом, посещений бань, саун, бассейнов. Можно использовать крем Контрактубекс. Он способствует более быстрому заживлению раны и рассасыванию шрамов после крупных фурункулов.
Возникновение гнойного образования в период вынашивания ребенка обусловлено такими же причинами, как и в остальных случаях. Однако организм беременной женщины более предрасположен к негативному действию провоцирующих факторов, поскольку в этот период происходит естественное нарушение гормонального баланса, снижение иммунной деятельности, изменение обменных процессов.
При начальных проявлениях заболевания в паховой области нужно незамедлительно обратиться к врачу во избежание развития осложнений. Симптоматика при беременности обычно выражена ярче, усиливаются признаки интоксикации, местная болезненность.
Системное лечение антибиотиками в этот период нежелательно из-за негативного воздействия на ребенка, назначается в крайних случаях при возникновении осложнений. Обычно применяется местная терапия, в этот период производится санация с помощью Хлоргексидина, Мирамистина, используется нанесение мазей (Левомеколь, Ихтиоловой). Хирургическое лечение применяется редко.
При правильном и своевременном лечении, проведении дезинфицирующих мероприятий риск возникновения негативных последствий минимален. Однако в некоторых случаях возможно появление следующих осложнений фурункула в паху:
- лимфаденит – воспаление лимфатических узлов. Встречается при выраженном воспалительном процессе. При назревании фолликула инфекция распространяется на соседствующие лимфоузлы;
- лимфангит – воспалительный процесс по ходу лимфатических сосудов;
- рецидив заболевания или его хроническая форма – часто возникает при некачественной санации раны или ее закупорки, что препятствует полному оттоку гноя и лимфы из фурункула;
- сепсис – тяжелое осложнение, вызванное попаданием в кровь инфекции и распространением ее по организму;
- артриты – суставное воспаление, если пораженный фурункулом участок находится в области суставов;
ВАЖНО! Одной из причин возникновения осложнений, в том числе тяжелых, является попытка самостоятельно выдавить или проткнуть фурункул. При этом гной попадает в венозные и лимфатические сосуды, окружающие ткани, что способствует генерализации инфекционного процесса, развитию состояний, угрожающих жизни.
Также необходимо соблюдать осторожность при депиляции интимных зон, избегать натирания одеждой области поражения.
Чтобы максимально снизить риски появления или рецидива фурункула в области паха, женщинам следует соблюдать ряд профилактических мер:
- при гипергидрозе желательно использовать присыпки, тальк для устранения избыточной влажности кожного покрова;
- регулярное и правильное проведение гигиенических процедур;
- укрепление иммунной системы, нормализация обменных процессов;
- необходимо избегать переохлаждения, особенно нижней части тела;
- проведение обязательной санации кожных повреждений (ран, царапин, порезов после депиляции и т.д.).
При первых признаках появления фурункула следует обратиться к врачу, чтобы провести дифференциальную диагностику с другими заболеваниями кожи, и выбрать необходимую тактику лечения. Локализация образования в области паха зачастую вызывает смущение у женщин, в результате посещение доктора откладывается до возникновения острого состояния или осложнений. Следует учесть, что правильное и своевременное лечение фурункула позволит полностью избавиться от неприятных симптомов и дискомфорта в течение 10 дней, поможет избежать серьезных осложнений и перехода острой формы заболевания в хроническую.
Понравилась статья? Сохраните, чтобы не потерять!
Фурункулы на коже могут локализоваться на различных частях тела: на лице, спине, груди, а иногда и в районе паха. Большой подкожный нарыв в области паха может причинять множество неудобств.
К тому же, чирей не всегда находится на доступном месте и порой трудно даже разглядеть, как выглядит абсцесс, не говоря уже о самостоятельном лечении болезни.
Фото 2 — Воспаление в паху трудно разглядеть
Заподозрить, что у него появился фурункул, человек может уже на начальной стадии болезни, когда симптоматика еще не так ярко выражена, а боль незначительна.
Фото 3 — На начальной стадии боль выражена не ярко
В начале область поражения слегка отекает, появляется покраснение, зуд. При распространении воспалительного процесса может подняться температура и увеличиться лимфоузел, расположенный в области паха, со стороны воспаления.
Фото 4 — Сперва появляется отек и зуд
Это свидетельствует об развитии процесса и нагноении. Внутренний гнойный чирей, который вскочил между ногой и областью паха, может причинять боль при ходьбе и контакте с бельем, зудеть и увеличиваться по мере назревания.
Фото 5 — Увеличивается лимфоузел в области паха
Причины фурункулов в паху могут быть различные:
- несоблюдение гигиенических норм; Фото 6 — Соблюдайте гигиену
- ношение тесного белья, натирающего кожу; Фото 7 — Не носите тесное белье
- ношение белья из синтетических материалов, способствующих созданию эффекта парника и размножения инфекции; Фото 8 — Выбирайте белье из натуральных материалов
- аллергические реакции на средства гигиены; Фото 9 — Выбирайте гипоаллергенные средства гигиены
- снижение иммунных функций организма; Фото 10 — Принимайте витамины
- некоторые инфекционные заболевания; Фото 11 — Причиной фурункулов в паху может стать инфекция
- болезни печени, почек, эндокринологические нарушения и т. д. Фото 12 — Фурункул может появиться из за хронических заболеваний
От чего появляются фурункулы можно определить только путем проведения диагностических процедур в стационаре. Для этого необходимо обратиться к дерматологу или хирургу, либо терапевту, который назначит план дальнейших действий.
Фото 13 — Врач поможет найти причину появления фурункула
Специалист ответит на вопрос, почему появляются новые очаги воспаления или не проходит уже имеющийся чирей, а также объяснит пациенту, сколько созревает нарыв и как правильно ухаживать за ранкой после его удаления.
Фото 14 — Врач подберет эффективное лечение
Внимание! Не рекомендуется пробовать справиться с проблемой самостоятельно. Попытки выдавить нарыв могут лишь усугубить состояние и повлечь нежелательные последствия.
Фото 15 — Давить фурункул самостоятельно запрещено
Если нарушается отток содержимого сальной железы, окружающей волосяной фолликул, на области его локализации зачастую образуется нарыв. Также абсцесс может произойти по причине проникновения бактерий в фолликул волоса. Инфекцией-возбудителем зачастую становится белый или золотистый стафилококк.
Фото 16 — Фурункул у женщин может появится из-за проникновения бактерий
Уже на начальной стадии заболевания происходит воспаление волосяного мешка и близлежащих тканей. Изначально фурункул может напоминать безобидный прыщ, но уже спустя несколько дней область нагноения значительно увеличивается, что вызывает растяжение кожных покровов, зуд и боль. Луковицу наполняет гной, чирей назревает и требуется уже хирургическое лечение, связанное с проколом нарыва и извлечением гнойных масс.
Обращение к специалисту поможет предотвратить негативные последствия и ускорить процесс выздоровления. Чирей в паховой области у женщин может появиться по ряду причин, в том числе и гормональных сбоев.
Фото 18 — Женские гормоны могут повлиять на появление фурункула
В этом случае лечение антибиотиками должно проводиться совместно с гормональной терапией. Часто чирьи у женщин могут возникать в определенные дни цикла, что связанно с усилением выработки кожного секрета, снижением иммунных функций и т. д.
Фото 19 — У женщин чирьи могут возникать в некоторые дни цикла
Как лечить фурункул и каковы причины его появления – объяснит специалист после осмотра. Возможно потребуется дополнительное обследование и сдача анализов.
Фото 20 — Осмотр и анализы помогут выявить причину фурункулов
Внимание! Только после получения результатов и комплексной оценки ситуации можно установить, чем лечить нарыв.
Фурункул в паховой области может возникнуть и у мужчин. Чаще всего такое случается в сезон отпусков, при посещении пляжей.
Фото 21 — Фурункулы у мужчин часто возникают на пляже
Причиной образования нарыва и острого воспалительного процесса может стать:
- переохлаждение; Фото 22 — Во избежание фурункулов не переохлаждайтесь
- проникновение инфекции в область волосяного фолликула, по причине несоблюдения гигиенических норм; Фото 23 — Не заносите грязь в паховую область
- ношение тесного белья; Фото 24 — Носите свободное белье
- нарушения работы внутренних органов и прочее. Фото 25 — Периодически обследуйте весь организм
В независимости от того, какими причинами был вызван абсцесс, лечение должно быть своевременным и целесообразным. Лечение дома фурункула в области паха может осложняться еще и тяжелой доступностью. Порой увидеть нарыв можно только используя зеркало.
Фото 26 — Не лечите фурункул в паху дома
Тем более сложно обрабатывать ранку, накладывать повязку. Как лечить абсцесс, и какие средства использовать для ускорения его назревания, в каждом конкретном случае объяснит врач. Также дерматолог расскажет, чем лечить ранку после хирургического удаления абсцесса.
Фото 27 — Обратитесь к врачу с проблемой фурункула в паху
Лечение фурункулов, расположенных в области паха ничем не отличается от лечения нарывов, локализующихся в области лица, груди или спины. Единственный нюанс в том, что кожа в данной области склонна к образованию рубцов, а это увеличивает риск образования шрама.
Фото 28 — После фурункула в паху шрам образуется с большей вероятностью
При обнаружении первоначальных симптомов, лучше не пытаться избавиться от заболевания дома, а сразу обратиться к врачу. Промедление может лишь стать причиной распространения воспаления на близлежащие ткани.
Важно! Перед тем как лечить чирей в паху, нужно заручиться консультацией специалиста.
Опытный дерматолог или хирург обязательно объяснит пациенту как избавиться от неприятных симптомов жжения, боли и зуда, выпишет антибиотики и мазь, назначит или проведет хирургическое вмешательство. Чтобы ускорить назревание фурункула используют мазь Вишневского или ихтиоловую мазь, а далее — антибиотики.
Операция по удалению нарыва не требует госпитализации. Чаще больного отпускают домой сразу же после ее завершения. Единственным условием является своевременная явка на перевязки. Сама процедура будет выполнена под действием местного анестетика: лидокаина или ультракоина.
Фото 31 — После удаления фурункула необходимо посещать перевязочную
После того, как обезболивающее вещество подействует, врач выполнит прокол кожицы над нарывом, используя специальный инструмент. Далее ранка очищается от гноя, дезинфицируется с помощью специальных составов.
Фото 32 — Хирург очистит ранку от гноя
Врач накладывает стерильную повязку, а если это необходимо – устанавливает дренаж для дальнейшего отхождения гноя. Если этого не осуществить, то нарыв может возобновиться и все лечение придется начинать с начала.
Фото 33 — Важно убрать весь гной, чтобы нарыв не повторился
Период заживления ранки может занять до 3-4 недель. Если до хирургического вмешательства назначается ихтиоловая мазь, то после того как абсцесс удален, обрабатывать область нужно уже с лечащим веществом с антибиотиком в составе, например, мазью на основе левомицетина, тетрациклина, эритромицина и т. д.
Фото 34 — После удаления гноя ранку обрабатывают мазью с антибиотиком
В некоторых случаях, если пациент не соблюдает указания специалиста, процесс может осложниться. Что касается самостоятельных попыток выдавить гной из нарыва, то здесь ситуация еще более сложная.
Фото 35 — Важно соблюдать все рекомендации врача
В результате этого могут возникнуть последствия в виде распространения инфекционного процесса и на близлежащие ткани, либо проникновение гнойного содержимого кровоток, что еще хуже. В результате болезнь обретает новую форму.
Фото 36 — При неправильном лечении болезнь возобновиться снова
Внимание! Думая о том, как вылечить надоевший чирей, необходимо учитывать серьезность данного заболевания и соблюдать элементарные меры предосторожности: не давить и не пытаться вскрыть фурункул, повредив кожу над абсцессом руками или сподручными средствами, инструментами и прочим.
При попытке вскрыть нарыв самостоятельно велик риск, занести инфекцию или допустить грубейшую ошибку, чреватую очень серьезными последствиями.
Фото 37 — При самостоятельном лечении велик риск занести инфекцию
Фурункул – это небольшого размера гнойник, возникающий вследствие воспаления волосяного фолликула. Может образоваться в любой части тела, носить одиночный или множественный характер. В связи с большим количеством волосяных фолликулов, нередко возникает фурункул в области паха у мужчин или женщин. Почему это происходит, и как бороться с данным явлением, рассмотрим далее.
Данный воспалительный процесс развивается в результате попадания в волосяной фолликул стафилококковой инфекции. Бактерии стафилококка в норме присутствуют на поверхности кожи любого здорового человека. Их приблизительное отношение к численности других микроорганизмов составляет порядка 10 %. Золотистый стафилококк находится на коже, как лица, так и всего тела, в том числе и в области половых органов, и в паховой зоне.
Иногда, в силу стечения благоприятных условий для развития микроорганизмов данного вида, происходит резкая вспышка их численности. От нормальных 10 % популяция золотистого стафилококка может достигнуть критических 90 %. В этом случае высока вероятность проникновения патогенной бактерии с поверхности кожи в волосяной фолликул. Как только это произойдёт, в ограниченной стенками фолликула полости начнёт развиваться воспалительный очаг.Причинами, по которым это может произойти считаются:
- длительное загрязнение кожи;
- ослабление иммунитета;
- нарушения обмена веществ;
- попадание на кожу иных инфекций.
Следует отметить, что рост численности данных патогенных микроорганизмов ещё не является началом воспалительного процесса. Пока это только нарушение баланса кожной микрофлоры. Очаг возникает только после того, как эти бактерии получают доступ непосредственно в сам волосяной фолликул.Тому тоже служат определённые условия и причины. Обычно стафилококк проникает через различные повреждения кожного покрова, например:
- через ссадины, царапины, порезы;
- в результате расчёсывания кожи;
- в результате трения;
- вследствие обильного потоотделения;
- через кожные повреждения, вызванные дерматологическими заболеваниями.
Паховая область является наиболее подверженной перечисленным факторам зоной. Учитывая степень вероятности подобного рода условий, фурункул в паху у мужчин возникает довольно часто.
В первую очередь следует подчеркнуть, что фурункул в паху у мужчин лечить просто необходимо. Бактерии стафилококка, находясь в волосяном фолликуле в такой огромной концентрации, представляют угрозу всему организму. Они могут проникнуть в кровоток, распространиться по любым системам органов, вызвать обширные инфекционные очаги и серьёзные заболевания.Фурункул довольно просто отличить от прыща или какого-либо нароста. Его симптомы можно представить следующим образом:
- появление инфильтрата;
- кожный зуд в области гнойника;
- общая слабость, недомогание;
- боль при нажатии;
- абсцессы по периферии (иногда);
- повышение температуры тела (в запущенных случаях, при фурункулёзе, при карбункуле).
Ситуация осложняется ещё и тем, что данный вид микроорганизмов чрезвычайно устойчив ко многим неблагоприятным факторам. В частности, он не гибнет под воздействием температуры в 100 о С, его нельзя уничтожить спиртом.
Образование фурункула – гораздо более серьёзная проблема, чем может показаться на первый взгляд. Лучше всего обратиться за профессиональным лечением к специалисту, особенно если гнойник в паху не один, а два или более. Врач назначит лечение, соответствующее каждому индивидуальному случаю. Чаще всего используются средства наружного применения, например:
- мазь Вишневского;
- ихтиоловая мазь;
- гентамициновая мазь;
- тетрациклиновая мазь и др.
Данные средства способствуют отхождению гнойного стержня, прорыву фурункула и последующему заживлению ранки. Если фурункул в области паха у мужчин сильно увеличиться в размерах, воспаление затронет прилегающие к нему участки тканей, и характер течения инфекционного процесса того потребует, может быть применено хирургическое лечение. В этом случае гнойник вскрывается операционно. Хирург совершает рассечение гнойной капсулы, очищает от остатков гнойных масс образовавшуюся полость, после чего обрабатывает её антисептическими средствами. После этого необходим уход за областью проведения операции в течение нескольких дней до полного заживления ранки и восстановления целостности кожного покрова. В редких случаях, при вскрытии особо крупного фурункула, на коже может оставаться небольшой рубец.
Фурункулез — воспалительное гнойное заболевание, доставляющее дискомфорт и много неудобств. Гнойники могут появляться на различных частях тела человека. Но особенно много неприятностей доставляет фурункул, расположенный в паху у женщин.
Фурункул в интимном месте — очень распространенное явление, так как он появляется обычно в местах, где кожа находится под действием повышенной влажности. В народе их еще называют чирьи, которые представляют собой гнойное образование, растущее и созревающее в течение определенного времени.
Если появился фурункул в паховой области, стоит немедленно начать лечение
Беспокоить и болеть чирей перестает только после самопроизвольного вскрытия. Начинать его лечить необходимо как можно быстрее, чтобы не произошло негативных последствий.
Самое частое месторасположение его — там, где растут волосы. По утверждениям врачей, причина появления фурункула — белый или золотистый стафилококк, который является провокатором воспалительного процесса в луковицах волос на коже.
Обычно эти бактерии живут в организме любого человека, а проявляют активность только при наличии благоприятных условий.
Стафилококк вызывает воспаление тканей вокруг фурункула, из-за чего и возникает нестерпимая боль.
Важно знать! Если не начать вовремя лечить фурункул, то возможно возникновение абсцесса и общего заражения крови у заболевшего человека.
Причиной начала активного размножения этой бактерии могут быть:
- Ослабленный иммунитет, когда человеческий организм не в состоянии отразить бактериальную атаку.
- Отсутствие элементарных гигиенических удобств в квартире.
- Грязная кожа способствует появлению фурункула, например, на половой губе. Часто фурункул появляется после длительного путешествия, когда долгое время не соблюдались правила гигиены.
- Постоянное ношение тесного и синтетического белья (эффект парника), которое натирает кожу.
- Переохлаждение или сквозняки способны вызвать фурункулез.
- Повышенное потоотделение, ведь при высокой влажности прекрасно себя чувствуют все бактерии. В такой ситуации рекомендуется использовать подсушивающие присыпки (тальк и др.).
- Нарушенный обмен веществ в организме женщины, неправильно сбалансированное питание; недостаток витаминов (особенно А и С).
- Нарушения в эндокринной системе, заболевания печени или почек.
- Наличие хронических болезней: тонзиллит, сахарный диабет, кишечный дисбактериоз, холецистит и др.
- Гормональные процессы в женском организме — часто в определенные дни цикла усиливается выработка кожного секрета, что при пониженном иммунитете, способствует возникновению гнойника.
- Случайные порезы в процессе депиляции в паховой области у женщин. При отсутствии дезинфекции происходит размножение бактерий, следствии чего появляется фурункул.
- Появление чирья на паховой губе случается также при воспалении бартолиновой железы, при инфекционных половых заболеваниях (трихомониаз, гонорея).
Весь процесс постепенного развития и вызревания гнойника происходит в несколько стадий.
- в области потертости или ранки вокруг волосяной луковицы появляется покраснение, через определенное время образуется возвышенность и уплотнение, внутри которого неприятно пульсирует или зудит; размер такого прыщика может быть до 3 см;
- затем происходит образование инфильтрата, состоящего из лимфы, кровяных выделений и гноя; на верхушке прыща появляется гнойный стержень, при этом покраснение начинает увеличиваться и сильно болеть;
- головка вызревшего фурункула прорывается, и происходит выход гноя, при этом остается пустула, из которой гной будет выделяться еще несколько дней;
- последняя стадия — заживление — требует строгой дезинфекции и соблюдения правил интимной гигиены.
Фурункул, появившийся в паху у женщины, не лечится за 1-2 дня. Весь перечисленный процесс созревания и лечения длится 1-2 недели.
Лук поможет справиться с фурункулом в домашних условиях
В домашних условиях для лечения воспалительного процесса можно использовать народные рецепты, такие как:
- примочки йодом — убыстряют созревание гнойника и дезинфицируют кожу вокруг него;
- прикладывание мякоти из листьев алоэ — свежие листья режутся пополам, выдавленную мякоть кладут на фурункул и заклеивают пластырем, который пропускает воздух (делать лучше на ночь в течение 3 дней); алоэ является хорошим противовоспалительным средством, помогающим заживлению различных ран и гнойников;
- прикладывание лука — предварительно разрезанную пополам луковицу без масла кладут на сковородку, затем накладывают срезом на место воспаления, закрывают пластырем (делают на ночь); печеный лук обладает свойством вытягивания гноя;
- прикладывание смеси из ржаной муки и меда, что способствует размягчению верхнего кожного слоя и притягиванию к поверхности гнойного стержня;
- прикладывание хлебного ржаного мякиша (обязательно со слюной) к больному месту, затем фиксировать пластырем, после вскрытия гнойника смазать ранозаживляющей мазью;
- примочки из настоя из смеси ромашки и шалфея (1 ст.л. травяной смеси залить кипятком, настаивать 25 мин.);
- примочки из раствора меда и календулы (растворить 1 ч. л. меда и цветов календулы на 1 ст. кипяченой воды), которые необходимо делать каждый час;
- примочка из лопуха (лист лопуха предварительно рекомендуется проварить в молоке до размягчения);
- компрессы с настоями из трав (береза+петрушка, иван-чай с хозяйственным мылом).
Для лечения применяются следующие препараты:
- мази Вишневского или ихтиоловая — наносятся сверху на гнойник, затем место прикрывается марлевым тампоном и пластырем (делают на ночь до исчезновения проблемы);
- мазь Левомиколь — наносится на гнойник дважды в день, затем место прикрывается марлевым тампоном и пластырем;
- обработка перекисью водорода или салициловым спиртом — несколько раз за день.
Лечение антибактериальными препаратами следует использовать при значительном ухудшении состояния пациента, симптомами чего являются:
- повышение температуры тела, озноб, тошнота, тяжесть и боль в голове;
- сильное увеличение лимфатических узлов, находящихся в паху у женщины;
- распространение фурункулов на соседние области тела.
Такие симптомы говорят о распространении стафилококковой инфекции дальше по всему организму, что является угрозой перехода фурункулеза в хронический вид заболевания.
После консультации с врачом следует пройти курс лечения антибиотиками
Чаще всего врач назначает Диклоксациллин (эффективный препарат против стафилококков), реже — Тетрациклин или Эритромицин.
Единичный фурункул, как правило, бывает небольшого размера, лечится в домашних условиях и не приводит к серьезным осложнениям.
Так выглядит фурункул — под кожей
Но опасность такого гнойника может грозить последствиями, если женщина пытается самостоятельно вскрывать его. Опасность состоит в том, что чирей может прорваться во внутренние ткани организма. Что грозит заражением крови или переходом фурункулеза в хроническую стадию.
Будьте осторожны! Фурункулез — инфекционное заболевание, сопровождающееся появлением большого количества фурункулов на коже человека. Нарывы эти очень болезненные и могут быть достаточно больших размеров (до 5-7 см).
Если все способы лечения на дому уже испробованы, а фурункул, расположенный в паху у женщины никак не проходит, а, наоборот, начинает еще больше болеть и беспокоить, то следует обратиться к врачу.
Врач обычно назначает сдачу необходимых анализов
После рассмотрения результатов и комплексной оценки воспалительного процесса, медик дает рекомендации по подбору лекарственных препаратов для лечения фурункула.
В особо запущенных и тяжелых случаях необходимо вмешательство хирурга, который обычно производит разрез фурункула (используется местная анестезия). Врач прокалывает кожу над гнойником и удаляет его содержимое.
Полость фурункула промывается антисептическим средством, затем накладывается дренаж (чаще всего, полоска резины), больное место закрывается стерильной повязкой с антибактериальным средством. Мазь или другое средство способствует грануляции гнойника. Очень часто врач дополнительно назначает курс антибиотиков.
Обратите внимание! Нельзя категорически производить вскрытие и выдавливание фурункула в домашних условиях, это может грозить серьезными осложнениями.
Для повышения эффективности лечения врач может назначить физиотерапию или электрофорез с использованием солей цинка или меди, УВЧ.
Недостаток хирургической операции — появление небольшого шрама на месте гнойника
В процессе лечения препаратами, а также после проведения хирургического вмешательства, врач рекомендует придерживаться специальной диеты (употреблять исключительно продукты с низким содержанием углеводов) и пропить курс поливитаминов.
Вот основные из причин появления фурункулов:
- соблюдать правила гигиены: личной и в жилых помещениях;
- избегать переохлаждения;
- если в интимном месте появились какие-то потертости или ссадины, то необходимо сразу их обработать зеленкой, перекисью водорода или другим дезинфицирующим средством;
- укреплять иммунную систему, которая помогает организму человека в борьбе с инфекциями;
- придерживаться правил здорового питания, не употреблять слишком много сладостей, принимать достаточное количество витаминов, особенно детям и пожилым людям.
Фурункул может возникнуть на любой части тела, однако наибольший дискомфорт он вызывает в паху у женщин. Чтобы заболевание не распространилось по всему телу, не стало хроническим, важно вовремя начать лечение, при необходимости обратиться за врачебной помощью.
Это видео расскажет, как вылечить фурункул в домашних условиях:
О препаратах, которые борятся с фурункулом, можно узнать из этого видео:
Следующее видео расскажет о профилактике фурункулеза:
Возникновение на коже фурункулов, или гнойничковых образований, довольно распространенное явление. Серьезной угрозы здоровью они не приносят, однако способны доставлять значительные неудобства. Фурункул в паховой области у женщин может причинять болезненные ощущения, сковывать движения, вызывать моральный дискомфорт.
Фурункул — это воспалительное поражение и нагноение волосяного фолликула, сальной железы и окружающей очаг ткани. Вызывают данное заболевание гноеродные бактерии, в подавляющем большинстве случаев стафилококки, хотя нечасто могут встречаться и стрептококковые возбудители, а также смешанные инфекции. Эти микроорганизмы предпочитают влажную среду обитания, поэтому область паха считается для них благоприятной зоной.
СПРАВКА! В норме стафилококки всегда присутствуют на поверхности кожи, но 90 % из них опасности не представляют.
Ситуация изменяется, когда под воздействием различных провоцирующих факторов, баланс микроорганизмов нарушается. В результате активизации деятельности патогенных бактерий запускается воспалительный процесс в области волосяного корня и окружающих тканей, образуются единичный или множественные фурункулы (фурункулез).
Этиологический механизм данного заболевания запускается под воздействием ряда факторов:
- дисфункция иммунной системы, неспособность защитных сил организма подавить деятельность возбудителя;
- прием некоторых лекарственных препаратов (иммунодепрессантов, цитостатиков и т.д.);
- инфекционные болезни, особенно урогенитальной системы. Половые заболевания (гонорея, трихомониаз, микоплазмоз, герпес) способствуют появлению фурункулов в паху;
- переохлаждение организма. Этот фактор является частой причиной появления фурункула в паховой области, особенно при рецидивирующей форме заболевания. В основном, это относится к переохлаждению нижней части тела (купание в холодном водоеме, одежда не по сезону и прочее);
Факторы способствующие развитие воспалительного процесса
- несоблюдение правил личной гигиены;
- педикулез лобковой области также может спровоцировать развитие фурункула;
- повышенное выделение пота, который вызывает нарушение микрофлоры кожи, ее защитные свойства, создает благоприятную среду для размножения бактерий;
- дисфункция обменных процессов, гормональный дисбаланс;
- недостаток витаминов, в основном А, В и С;
- повреждения кожного покрова – ссадины, расчесы, порезы, что служит «входными воротами» для инфекции;
- применение тесного синтетического белья, создающего трение, также относится к причинам возникновения патологии.
Продолжительность болезни составляет около 10 дней. За это время фурункул у женщин в паху переживает три стандартных стадии своего развития.
| Формирование инфильтрата | Появление плотного, отечного участка алой окраски, возвышающегося над поверхностью кожи, – инфильтрата размером 1-3 см. Эта область постепенно увеличивается, становится болезненной, в середине заметен волос, поскольку источник воспаления находится внутри его фолликула. Ощущается покалывание, чувство натяжения | |
| Гнойно-некротический этап | Этот этап наступает через 3-4 суток от начала заболевания и характеризуется наиболее яркими клиническими проявлениями. Фурункул назревает, в его центре образуется гнойный стержень, головка которого выступает над поверхностью инфильтрата. Болезненность увеличивается, по этой причине женщина испытывает боли в пораженной области при ходьбе, вынуждена ограничивать движения, ощущается пульсация, могут наблюдаться явления интоксикации (повышение температуры до 37-38 градусов, недомогание), возможно воспаление лимфоузлов. Далее жидкость внутри фурункула, состоящая из гноя, лимфы, крови, прорывает пустулу и выходит наружу. ВАЖНО! При вскрытии образования нужно, чтобы обязательно вышел его стержень (уплотненный сгусток-пробка), иначе может возникнуть рецидив заболевания | |
| Заживление | После отторжения содержимого фурункула и его стержня болезненность, отечность, покраснение резко спадают. Жидкость какое-то время еще выходит из полости. Рана сине-красного цвета постепенно заживает в течение 2-3 суток и бледнеет, после небольших образований следов не остается, после крупных может возникнуть рубец |
Терапия для избавления от фурункула в паху у женщин зависит от того, на каком этапе своего развития он находится. Проводится лечение обычно амбулаторно, в редких осложненных случаях может потребоваться госпитализация (например, при абсцессе, когда гнойный процесс затрагивает подкожную жировую клетчатку).
Фурункул нельзя выдавливать
В подавляющем большинстве случаев врачами применяется местная терапия. Используются следующие методики лечения:
- общим моментом является регулярная антисептическая обработка пораженной зоны. Делается это с помощью перекиси водорода (3%), салицилового и борного спирта (2% и 3% соответственно). Обработка производится от краев участка к центру во избежание распространения инфекции, волосы в этой области необходимо срезать;
Перекиси водорода для антисептической обработки фурункула
терапия на первом этапе развития фурункула обычно направлена на снятие симптомов воспаления. С этой целью на инфильтрат накладываются спиртовые компрессы. Возможно проведение санации Мирамистином и Хлоргексидином с последующим применением мази Левомеколь. Широко используется Ихтиол, который оказывает противовоспалительный, обезболивающий, антисептический, кератопластический эффекты. Мазью обильно смазывают фурункул, сверху накладывается вата – эта масса вскоре засыхает («ихтиоловая лепешка»). Затем она смывается теплой водой. Хорошо себя зарекомендовало применение ультрафиолетового воздействия в эритемных областях, лазеротерапии;
Мазь для наружного применения Левомеколь
- лечение на второй стадии направлено на ускорение созревания фурункула и его прорыв. Терапия также включает санацию участка, обработку мазями (Ихтиоловой, Вишневского). Иногда назначают системные препараты (антибиотики) и применяют хирургическое лечение.
- лимфаденит – воспаление лимфатических узлов. Встречается при выраженном воспалительном процессе. При назревании фолликула инфекция распространяется на соседствующие лимфоузлы;
- лимфангит – воспалительный процесс по ходу лимфатических сосудов;
- рецидив заболевания или его хроническая форма – часто возникает при некачественной санации раны или ее закупорки, что препятствует полному оттоку гноя и лимфы из фурункула;
- сепсис – тяжелое осложнение, вызванное попаданием в кровь инфекции и распространением ее по организму;
- артриты – суставное воспаление, если пораженный фурункулом участок находится в области суставов;
- распространение инфекционного процесса на почки, печень и другие органы, подобно метастазам;
- локализованный и распространенный фурункулезы. В первом случае образования склонны периодически возникать в одной области (в паху), во втором – распределяются на различных участках тела. Главная причина такого осложнения – недостаточная санация и недолеченность фурункула;
- абсцедирующий фурункул – распространение инфекции в более глубокие слои кожи, в подкожную жировую клетчатку. Лечение в данном случае применяется исключительно хирургическое.
Из антибактериальных средств часто назначаются макролиды, цефалоспорины, при устойчивых микроорганизмах – Рифампицин. Возможно применение препаратов из группы НПВП с целью обезболивания и противовоспалительного эффекта (Ибупрофен, Парацетамол и т.д.).
Врач может провести обкалывание пораженного участка растворами антибиотика и новокаина, часто даже одноразовая процедура приводит к излечению. В редких случаях блокаду повторяют ежедневно или через день до отхождения стержня фурункула. Также возможно применение компрессов с раствором азотнокислого серебра (1%).
При вскрытии фурункула хирургически врач накладывает на образование салициловую кислоту, которая разъедает тонкую ткань и способствует выходу жидкости. Стержень удаляется зажимом, внутрь полости закладывают резинку на 3 суток для оттока гноя, затем ее убирают.
Хирургическое иссечение фурункула производится при отсутствии эффекта от терапевтического лечения и при появлении осложнений.
Хирургическое удаление фурункула
После вскрытия образования и выхода его содержимого лечение заключается в санации раны. Стержень удаляется после его полного отторжения от кожи.
Образовавшуюся глубокую полость обрабатывают перекисью водорода (3%), очищают ее с помощью физраствора от остатков гноя и лимфы. С интервалами 2-3 дня применяется мазь Вишневского в виде повязок. Ихтиоловая мазь после вскрытия фурункула уже не используется, поскольку станет препятствием для отторжения гноя и стержня.
ВНИМАНИЕ! При недостаточной дезинфекции раневой полости возможен рецидив заболевания!
В период заживления необходимо тщательно следить за гигиеной области паха, избегать потливости, занятий спортом, посещений бань, саун, бассейнов. Можно использовать крем Контрактубекс. Он способствует более быстрому заживлению раны и рассасыванию шрамов после крупных фурункулов.
Возникновение гнойного образования в период вынашивания ребенка обусловлено такими же причинами, как и в остальных случаях. Однако организм беременной женщины более предрасположен к негативному действию провоцирующих факторов, поскольку в этот период происходит естественное нарушение гормонального баланса, снижение иммунной деятельности, изменение обменных процессов.
При начальных проявлениях заболевания в паховой области нужно незамедлительно обратиться к врачу во избежание развития осложнений. Симптоматика при беременности обычно выражена ярче, усиливаются признаки интоксикации, местная болезненность.
Системное лечение антибиотиками в этот период нежелательно из-за негативного воздействия на ребенка, назначается в крайних случаях при возникновении осложнений. Обычно применяется местная терапия, в этот период производится санация с помощью Хлоргексидина, Мирамистина, используется нанесение мазей (Левомеколь, Ихтиоловой). Хирургическое лечение применяется редко.
При правильном и своевременном лечении, проведении дезинфицирующих мероприятий риск возникновения негативных последствий минимален. Однако в некоторых случаях возможно появление следующих осложнений фурункула в паху:
ВАЖНО! Одной из причин возникновения осложнений, в том числе тяжелых, является попытка самостоятельно выдавить или проткнуть фурункул. При этом гной попадает в венозные и лимфатические сосуды, окружающие ткани, что способствует генерализации инфекционного процесса, развитию состояний, угрожающих жизни.
Также необходимо соблюдать осторожность при депиляции интимных зон, избегать натирания одеждой области поражения.
Чтобы максимально снизить риски появления или рецидива фурункула в области паха, женщинам следует соблюдать ряд профилактических мер:
- при гипергидрозе желательно использовать присыпки, тальк для устранения избыточной влажности кожного покрова;
- регулярное и правильное проведение гигиенических процедур;
- укрепление иммунной системы, нормализация обменных процессов;
- необходимо избегать переохлаждения, особенно нижней части тела;
- проведение обязательной санации кожных повреждений (ран, царапин, порезов после депиляции и т.д.).
При первых признаках появления фурункула следует обратиться к врачу, чтобы провести дифференциальную диагностику с другими заболеваниями кожи, и выбрать необходимую тактику лечения. Локализация образования в области паха зачастую вызывает смущение у женщин, в результате посещение доктора откладывается до возникновения острого состояния или осложнений. Следует учесть, что правильное и своевременное лечение фурункула позволит полностью избавиться от неприятных симптомов и дискомфорта в течение 10 дней, поможет избежать серьезных осложнений и перехода острой формы заболевания в хроническую.
Понравилась статья? Сохраните, чтобы не потерять!
источник