Полость, заполненная гноем и расположенная в области гланд, называется абсцессом. Это опасная патология, способная вызывать местные и системные осложнения, значительно снижая работоспособность иммунной системы. Обычно болезнь появляется, как последствие других заболеваний, воспалительного характера
Миндалины или гланды – это скопление лимфатических тканей, расположенных в области нёба. Их роль – защита организма, и в частности гортани, от проникновения инфекции через дыхательные пути. Когда в области ЛОР-органов наблюдается длительное воспаление или защитные силы организма снижаются, миндалины перестают справляться со своими функциями.
Проникновение патогенных микроорганизмов к лимфатическим тканям способствует формированию капсулы, в которой начинают скапливаться гнойные массы. Когда их становится слишком много, гнойник вскрывается, а его содержимое истекает в горло.
Абсцесс миндалин нужно начинать лечить на самых ранних стадиях, так как это заболевание способно вызвать осложнения, опасные для жизни. При развитии абсцесса у детей требуется госпитализация, так как их организм не всегда может справляться с инфекционными микроорганизмами.
Абсцесс миндалин делится на несколько видов, в зависимости от локализации гнойника. Тонзиллярная форма представляет собой одностороннее воспаление, возникающее после тяжелого тонзиллита. Симптомы этой формы возникают, когда почти наступило выздоровление после ангины и начинаются с резкого повышения температуры.
Паратонзиллярный абсцесс обычно встречается, как двухстороннее поражение, когда воспаляются ткани, охватывающие обе миндалины.
Эта форма патологии подразделяется на несколько видов:
- Передний — гнойник формируется в рыхлых тканях, расположенных над гландами.
- Задний – нарыв локализуется между миндалиной и задней дужкой нёба.
- Боковой – гнойник формируется сбоку от миндалины, часто вызывая отечность внешних тканей.
- Нижний – воспалительный процесс развивается под гландами, ближе к корню языка.
Также выделяют внутренний абсцесс миндалин (внутриминдальный), когда гнойник формируется непосредственно в лимфатических тканях. Обычно встречается у взрослых, имеющих тяжелые хронические патологии.
Абсцесс миндалин чаще возникает, когда к гландам проникают бактериальные микроорганизмы. Чаще всего причиной инфекции становятся стрептококки, стафилококки и кишечная палочка. В редких случаях, воспалительный процесс поражает гланды под воздействием грибковой микрофлоры.
Инфекция проникает в ткани горла через кровеносные и лимфатические пути из внутренних органов, если в них развивается острая бактериальная инфекция. Но такое заражение чаще всего возникает у детей или у взрослых, имеющих проблемы с иммунной системой.
Снижению иммунитета способствуют следующие причины:
- хронические патологии;
- гормональные нарушения;
- анемия;
- дефицит витаминов;
- хроническая усталость;
- тяжелые физические нагрузки;
- частые респираторные заболевания;
- регулярное переохлаждение.
Абсцесс миндалин почти во всех случаях развивается, как последствие бактериальных заболеваний дыхательных путей: бронхита, пневмонии, ангины, фарингита, отита, гнойного аденоидита.
Нередко причины абсцесса — это воспалительные процессы в ротовой полости: кариес, стоматит, пульпит, гингивит. Заболевание может возникнуть после механического повреждения слизистой оболочки рта или горла.
От инфицирования лимфатических тканей до возникновения гнойника обычно проходит около 3-4 дней. Процесс может длиться быстрее, если у пациента наблюдается сильное снижение иммунитета.
Первые симптомы абсцесса – это дискомфорт в области горла и ощутимое разрастание тканей. Одновременно наблюдается резкое повышение температуры тела до 38-39°С, а при сильном воспалительном процессе температура может подняться до 40°С.
Возможные симптомы абсцесса миндалин:
- отечность и гиперемия тканей горла;
- скопление гнойного налета на миндалинах;
- лихорадочное состояние;
- боль в горле, особенно при глотании;
- признаки интоксикации и диспепсии;
- неприятный запах изо рта;
- отдышка, приступы удушья;
- невнятность речи;
- увеличение лимфатических узлов;
- боли при повороте шеи, отдающая в ухо и челюсть.
Важно! При гнойнике большого размера проглатывание пищи становится практически невозможным и значительно нарушается дыхательная функция.
Симптомы абсцесса миндалин нередко сопровождаются заложенностью носа и насморком. Обычно из носа появляются желто-зеленые выделения, вызванные бактериальной инфекцией.
У детей особенно сильно выражены симптомы интоксикации: головная боль, слабость, ощущение тошноты, учащённое сердцебиение и побледнение кожных покровов. Из-за сильной интоксикации дети начинают сильно потеть так, что их приходится переодевать несколько раз в сутки.
Когда воспаляются гланды, необходимо посетить терапевта или отоларинголога, чтобы он осмотрел гортань и оценил локализацию патологического процесса.
Диагностика включает в себя фарингоскопию и ларингоскопию, опрос пациента, общие осмотр, а также лабораторные анализы:
- Общий и биохимический анализ крови.
- Посев на микрофлору.
- Выявление чувствительности к препаратам.
При обширном воспалении врач назначает рентгенографию и ультразвуковое исследование шеи, для выявления точных размеров гнойника. Для диагностики абсцесса миндалин может потребоваться иммунограмма и консультации других специалистов, особенно при часто рецидивирующем воспалении гланд.
Медикаментозное лечение абсцесса миндалин должно проводиться согласно назначению лечащего врача. Любое отклонение от схемы терапии способно привести к осложнениям и формированию новых нарывов.
Основа лечения – антибактериальные препараты, которые подбираются по результатам бактериологического исследования. Но, так как анализы готовятся довольно долго, то изначально назначают антибиотики широкого спектра действия – Ампициллин, Амоксициллин, Сумамед, Аугментин, Флемоклав или Супракс. Длительность приема препаратов от 7 до 10 дней.
Внимание! Нельзя прекращать лечение абсцесса миндалин при первых улучшениях – курс лечения препаратами необходимо пройти до конца.
Обязательно нужно полоскать горло, чтобы очистить гланды от скопления слизи и бактерий, а также предотвратить инфицирование других тканей.
Самые эффективные растворы для полоскания:
Антисептические растворы для полоскания рекомендуется сочетать с настоем ромашки, эвкалипта, шалфея или календулы. Такое сочетание позволяет добиться более быстрого снятия воспалительного процесса.
В лечение включают препараты симптоматического действия:
- Жаропонижающие и противовоспалительные – Найз, Нимесулид, Некст, Нурофен, Ибуклин.
- Антигистаминные – Супрастин, Цетиризин, Диазолин, Зиртек.
- При плохом сне – настойка валерианы или пустырника, Новопассит, Валиум.
Если медикаментозное лечение воспаления миндалины не дает результатов или есть вероятность прорыва гноя в глубокие ткани, назначают хирургическое вскрытие абсцесса. В процессе операции гнойник вскрывают скальпелем и промывают полость антисептическим раствором и устанавливают дренаж. После операции необходимо продолжать лечение, назначенное отоларингологом. В самых запущенных случаях может потребоваться полное удаление небных миндалин.
Абсцесс миндалин, оставленный без лечения способен вызвать осложнения, самого различного характера. Самые частые последствия болезни – бактериальные ЛОР-заболевания — ангина, гайморит, трахеит, бронхит. Если гной попадет в легкие, то развивается бактериальная пневмония.
Если абсцесс миндалин вызван бета-гемолитическим стрептококком, то при проникновении инфекции в системный кровоток развиваются аутоиммунные заболевания: гломерулонефрит, склеродермия, ревматоидный артрит и другие патологии.
Очень опасно, когда инфекция проникается к оболочке головного мозга, вызывая менингит. Если это случается, то к первичным симптомам присоединяются стойкие неврологические расстройства.
Воспаление гланд способно вызывать такое осложнение, как заражение крови, когда патогенная микрофлора вместе с кровью разносится по другим органам и тканям, вызывая тяжелые симптомы интоксикации, вплоть до инфекционно-токсического шока.
Даже самый опытный врач не всегда способен спрогнозировать течение абсцесса миндалин. Гнойник может сформироваться стремительно и вскрыться раньше, чем предполагалось. При самопроизвольном излиянии гноя часто происходит поражение соседних тканей патогенной микрофлорой и формирование новых нарывом, что значительно осложняет прогноз заболевания.
Не всегда возможно предупредить абсцесс миндалин, так как на их развитие влияют разнообразные факторы, профилактика преследует основную цель – повышение иммунитета.
Что входит в профилактику:
- прием витаминных комплексов;
- отказ от курения;
- регулярное пребывание на свежем воздухе;
- закаливание;
- гигиена полости рта;
- полноценное питание.
Укреплению иммунитета способствует своевременное лечение очагов инфекции и любых ЛОР-заболеваний, не допуская их перехода в хроническую форму.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Необходима ли госпитализация при лечении заглоточного абсцесса?
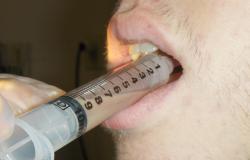
Обязательной госпитализации подлежат следующие категории больных с абсцессом горла:
- Дети. Дети должны обязательно ложиться в больницу для лечения данного заболевания, так как из-за особенностей их организма могут крайне быстро развиться осложнения, коррекция которых требует экстренной медицинской помощи. Кроме того, в больничных условиях упрощается прием препаратов, а также осуществляется постоянный контроль общего состояния ребенка.
- Тяжелые больные с нарушениями дыхания. Абсцесс горла может спровоцировать нарушения дыхания за счет значительного сужения дыхательных путей. В подобной ситуации могут потребоваться экстренные меры для поддержания дыхания, поэтому рационально положить пациента в больницу.
- Больные, не способные самостоятельно пить и принимать оральные препараты. При тяжелом течении недуга может быть значительно нарушен процесс глотания, что может привести к проблемам с приемом лекарственных препаратов, пищи, воды. В подобной ситуации назначается внутривенное введение антибактериальных препаратов, а также активная гидратация, что позволяет уменьшить явление интоксикации.
- Больные с сомнительным диагнозом. Неподтвержденный или сомнительный диагноз является поводом для госпитализации, так как на фоне абсцесса горла могут развиться многие опасные патологии (флегмона шеи, сепсис, медиастинит). В больнице создаются оптимальные условиях для полноценного обследования и для экстренного вмешательства в случае необходимости.
- Больные с подозрением на локальные или системные осложнения. Локальные и системные осложнения абсцесса горла необходимо лечить в больничных условиях, так как это обеспечивает наиболее эффективный терапевтический подход.
- Больные с признаками интоксикации. Так как абсцесс горла развивается на фоне инфекционно-воспалительного процесса, он нередко сопровождается явлениями общей интоксикации, для лечения которых необходимо внутривенное вливание антибактериальных препаратов, десенсибилизирующих средств, а также дезинтоксикационных растворов.
Госпитализации также подлежат больные, степень сознательности которых в вопросах следования предписанному лечению вызывает сомнения, так как в условиях больницы возможно эффективное терапевтическое вмешательство, не зависящее от поведения больного.
Амбулаторное лечение (без госпитализации) предполагает вскрытие и дренирование абсцесса горла в стерильных условиях, а также прием оральных антибактериальных препаратов. В большинстве случаев необходим повторный визит пациента на следующий день для контроля локального статуса и общего состояния, а также для проведения дополнительных процедур и изменения схемы лечения в случае необходимости.
Тем не менее, только при госпитализации могут быть созданы наиболее подходящие для каждого конкретного случая условия, от которых будет зависеть время терапии и исход заболевания. Больничное лечение позволяет эффективно организовывать режим приема препаратов и пищи, а также создает оптимальную обстановку для своевременной коррекции возникающих осложнений.
Больничное лечение обладает следующими преимуществами:
- Квалифицированный персонал. Успех лечения зависит от всех медицинских работников, с которыми контактирует пациент. Квалификация каждого из них в той или иной мере влияет на исход заболевания.
- Диагностика и лечение аллергических реакций. После хирургического вскрытия абсцесса пациенту назначается ряд медикаментов с различной целью: антибиотики – для предотвращения рецидива, анальгетики – для купирования боли, противогрибковые препараты – для восстановления нормальной функции кишечника и др. Каждый из назначенных медикаментов может спровоцировать аллергическую реакцию от банальной крапивницы до анафилактического шока. Поэтому во время приема лекарств лучше находиться под присмотром медицинского персонала.
- Лечение осложнений. Абсцесс горла может осложниться множеством тяжелых и опасных состояний, которые требуют немедленного и адекватного лечения. Наиболее грозными осложнениями являются тромбоз венозных синусов (развивается при распространении частичек гноя из абсцесса в синусы и цистерны основания головного мозга, что провоцирует крайне тяжелое состояние) и кровотечение (которое развивается после хирургического вмешательства или из-за инфекционного расплавления кровеносных сосудов). Кроме того, из-за сильного микробного загрязнения ротовой полости нередко возникают рецидивы заглоточных, паратонзиллярных и других абсцессов горла, с которыми необходимо бороться путем многократной обработки места разреза антисептиками локального действия.
- Корректное питание. Оперированная рана должна в течение нескольких дней находиться в состоянии покоя. Область раны такова, что питание через рот становится невозможным. Вместе с тем хорошее питание необходимо для скорейшего заживления и укрепления иммунитета. Выходом из сложившейся ситуации является питание через назогастральный зонд (трубка) или посредством внутривенного введения питательных веществ. Само собой разумеется, подобные условия могут быть достигнуты только в больнице.
- Лабораторные исследования. Для назначения адекватного лечения и для контроля состояния больного необходимо регулярно проводить ряд лабораторных исследований. В первую очередь речь идет об идентификации возбудителя абсцесса, так как от этого зависит стратегия дальнейшего лечения (при абсцессе туберкулезной или сифилитической этиологии необходимы повторные промывания полости абсцесса, которые не рационально проводить при абсцессе кокковой природы). Также в условиях больницы проводится лабораторный контроль показателей анализа крови и анализа мочи. Данные тесты позволяют оценивать эффективность лечения, а также контролировать общую динамику больного.
- Физиотерапевтические процедуры. В период восстановления после операции назначаются физиотерапевтические процедуры (электрофорез с йодистым калием, лидазой и другими лечебными препаратами), которые значительно ускоряют процесс выздоровления и возврата к привычному образу жизни.
При отсутствии осложнений больничное лечение при абсцессе горла длится не более 3 – 5 дней. Необходимо понимать, что качество такого лечения значительно выше, чем при лечении в амбулаторных условиях или на дому. Полное излечение и восстановление наступает через 10 – 14 дней.
источник
Абсцесс миндалин – тяжелое осложнение острого бактериального тонзиллита. Основными причинами развития абсцесса врачи называют сильное переохлаждение в период, когда организм еще не полностью оправился после перенесенной ангины. Заболевание очень опасно и требует срочного лечения. При подозрениях на абсцесс необходимо сразу же отправиться на прием к врачу.
Абсцесс может возникнуть как в самой миндалине, так и на соседних участках
Абсцессы гланды представляют собой полость, заполненную гноем. Это опасный очаг инфекции в организме, так как при вскрытии абсцесса гнойные массы могут распространиться на другие ткани и внутренние органы.
Различают следующие виды патологии:
- паратонзиллярный – воспаление глотки вокруг миндалин;
- заглоточный – абсцесс в заглоточной зоне;
- внутриминдальный – расположен в самой гланде.
Внутриминдальный абсцесс также называется тонзиллярным и является прямым следствием острой ангины.
По месту расположения абсцесс также бывает задним, нижним, передним и наружным. Это определяет локализацию гнойника относительно глотки.
В подавляющем большинстве случаев речь идет о паратонзиллярном абсцессе, другие виды встречаются очень редко. Основной причиной развития нагноения является острая гнойная ангина, которая не была полностью вылечена. Тогда инфекция распространяется на ткани вокруг миндалин, образуется крупный гнойник, вызывающий тяжелые симптомы.
Еще одной причиной может быть острый бактериальный фарингит, спровоцированный стрептококками или стафилококками. Точно определить возбудитель заболевания можно по анализу мазка из зева.
Факторы, предрасполагающие к развитию абсцесса:
- неправильное лечение ангины;
- курение;
- снижение иммунитета;
- переохлаждение;
- бесконтрольный прием антибиотиков.
Острый тонзиллит лечат с помощью антибактериальных препаратов. Лекарства подбираются врачом индивидуально для каждого больного. При приеме антибиотиков важно в точности соблюдать рекомендации врача по режиму дозирования и длительности терапии. Если же пациент начинает принимать лекарства бесконтрольно, снижая или увеличивая дозировки, пропуская прием таблеток, они просто перестают работать должным образом. В результате организм испытывает нагрузку из-за приема лекарства, иммунитет снижается, а бактерии вырабатывают устойчивость к медикаменту. На этом фоне повышается риск осложнений ангины, в том числе и развитие паратонзиллярного абсцесса миндалин.
Курение во время лечения тонзиллита – еще один фактор, увеличивающий риск осложнений. В этом случае причина кроется в дополнительном ухудшении местного иммунитета за счет действия смол и никотина.
После любого инфекционного заболевания организму необходимо время для восстановления. Если сразу после лечения ангины произошло сильное переохлаждение, высок риск рецидива заболевания. Но, так как организм сильно ослаблен и не может самостоятельно бороться с инфекцией, ангина обостряется сильнее и развивается абсцесс.
Заболевание сопровождается болью в ушных раковинах
Паратонзиллярный абсцесс миндалины, или флегмонозная ангина, имеет следующие симптомы:
- острая мучительная боль во время глотания;
- высокая температура;
- выраженные симптомы интоксикации организма;
- затрудненное глотание из-за отека;
- заметное увеличение нижнечелюстных лимфоузлов;
- невозможность широко открыть рот;
- затрудненное дыхание (в случае заглоточного абсцесса);
- дискомфорт в ушах – ноющая боль, чувство давления.
Абсцесс небной миндалины чаще всего односторонний, поэтому и горло болит только в одной стороны. При осмотре горла в зеркало, можно заметить увеличенный участок ткани. Горло в этом месте краснеет и отекает, а вот гнойное содержимое может быть незаметно при визуальном осмотре.
Температура тела при этой патологии может достигать 40 градусов и выше. Наблюдается сильная интоксикация, связанная с активностью гноеродных бактерий в горле. Пациенты постоянно чувствуют жажду, возможно обезвоживание, так как глотать воду больно, поэтому больной отказывается от питья. Наблюдается сильная утомляемость, головная боль, постоянно хочется спать.
По мере увеличение отека, глотание затрудняется. В тяжелых случаях человек сталкивается с полной невозможностью проглотить пищу из-за того, что сильно увеличенный абсцесс перекрывает часть глотки. Кроме того, раздражение гланд пищей и глотательное движение вызывает сильнейшую боль.
При паратонзиллярном абсцессе возникает проблема при попытке широко открыть рот, так как человек чувствует сильную боль.
Еще более опасный случай – это заглоточный абсцесс. При его увеличении носоглотка перекрывается, нарушается дыхание, появляются хрипы.
Абсцесс может увеличиться настолько, что частично или полностью перекроет носоглотку
Давление гнойных масс внутри абсцесса приводит к появлению дискомфорта не только в горле, но и в ушах. Появляется заложенность, тупая ноющая боль, некоторые пациенты жалуются на шум и чувство давления в среднем ухе. Симптомы похожи на начальную стадию отита.
В целом, гнойник или абсцесс миндалин представляет собой тяжелую степень тонзиллита, поэтому симптомы схожи с гнойной ангиной, но выражены гораздо острее.
При абсцессе необходимо немедленно обратиться к врачу и не пытаться заниматься самолечением. Для постановки диагноза врач опрашивает пациента и осматривает горло – этого достаточно, чтобы определить абсцесс. Дополнительно может быть назначено УЗИ горла для исключения опухолевых процессов и наличия конкрементов в гландах. В некоторых случаях делают мазок с зева, чтобы определить возбудитель болезни.
Лечение абсцесса миндалины проводится консервативным или хирургическим методом. В большинстве случаев врачи рекомендуют вскрытие гнойного абсцесса миндалины, так как это позволит избавиться от проблемы очень быстро. Однако такой метод имеет ряд противопоказаний, поэтому подходит не всем.
Антибиотики – основа медикаментозного лечения абсцесса
Консервативная терапия включает использование растворов для полоскания горла и прием антибиотиков. Полоскания необходимы для того, чтобы минимизировать риск осложнений. Антибиотики позволяют уничтожить болезнетворные бактерии, тем самым ускоряя выздоровление.
Однако основная проблема остается, и гной из полости должен быть удален. Консервативный подход подразумевает выжидательную тактику. Пациент полощет горло, принимает таблетки и ждет, пока абсцесс вскроется самостоятельно.
Если температура не падает, отек не проходит и абсцесс увеличивается, назначается хирургическое удаление.
Для полоскания горла применяют:
- соду или соль;
- Фурацилин;
- раствор Метронидазола;
- раствор йода.
Различные отвары трав неэффективны. Полоскания носят вспомогательный характер и не являются основным методом терапии, однако это не значит, что можно использовать любой раствор. Следует согласовать с врачом применение того или иного средства.
Основная часть терапии – это прием антибиотиков. Назначение лекарства зависит от того, какие бактерии вызвали абсцесс – грамположительные или грамотрицательные. В зависимости от возбудителя, назначают антибиотики широкого спектра действия или противомикробное средство Метронидазол.
Достаточно часто для быстрого результата рекомендуют инъекции антибактериальных препаратов. Это позволяет избавиться от абсцесса за несколько дней, в то время как препараты в таблетках действуют медленно, и больному предстоит прожить с болью не меньше 4-5 дней.
Абсцесс миндалины вскрывают хирургическим путем не раньше, чем через 5-6 дней после начала острого воспалительного процесса. Это связано с тем, что гнойник должен созреть, а полость набраться гноем.
Процедура требует анестезии. Врач обкалывает глотку лидокаином или другим анестетиком, поэтому во время удаления абсцесса пациент ничего не чувствует. После того, как анестетик начнет действовать, абсцесс вскрывают скальпелем и устанавливают дренаж, с помощью которого полость полностью очищается от гноя. Длительность процедуры зависит от размеров абсцесса и количества содержимого.
После того, как полость будет очищена, врач смазывает образовавшуюся ранку антисептическим раствором и назначает препараты.
Важный вопрос, беспокоящий пациентов – когда можно есть после удаления флегмона или абсцесса гланды. Точный ответ на этот вопрос даст врач, так как все зависит от размера абсцесса и образовавшейся ранки. Однако в первые дни накладываются строгие ограничения по питанию – нельзя употреблять горячую и холодную пищу, что-либо острое и соленое.
Любые спиртные напитки, в восстановительный период, категорически противопоказаны
Когда врачи вскрывают абсцесс миндалины, они оставляют рану открытой, не накладывая швов. Ткани регенерируют достаточно быстро, однако необходимо придерживаться ряд рекомендаций для эффективного восстановления.
- В течение 7-10 дней принимать антибиотики, выписанные лечащим врачом. Это необходимо для того, чтобы минимизировать риск повторного развития абсцесса.
- Пока ткань не восстановится, не употреблять горячую, холодную, соленую и острую пищу. Еда должна быть мягкой, чтобы не травмировать гланды. В первые 4-5 дней боль в горле не проходит.
- Для ускорения восстановления назначают средства для полоскания горла. Проводить такую процедуру нужно регулярно, используя только те препараты, которые рекомендовал врач. После операции полоскание солью или содой запрещено, так как раздражает ткани и нарушает регенерацию.
- Ни в коем случае нельзя прогревать абсцесс горла, иначе осложнений не избежать.
На весь период реабилитации запрещено пить горячие и холодные напитки, употреблять алкоголь и курить.
В период реабилитации пациенту необходимо проходить осмотр у отоларинголога каждые 3-4 дня.
Абсцесс гланд может привести к хроническому тонзиллиту. Если полость вычищена не полностью, высок риск повторного образования гнойного нарыва через несколько дней. В этом случае проводится повторное дренирование полости.
Если абсцесс вскрылся самостоятельно и не были предприняты терапевтические меры (пациент не обращался к врачу), возможны следующие осложнения:
- сепсис – заражение крови гнойными массами;
- бактериальное поражение гортани;
- стеноз гортани;
- развитие пневмонии.
Абсцесс достаточно успешно лечится, при условии своевременного обращения за квалифицированной помощью и выполнения рекомендаций врача. Тем не менее, достаточно часто на место абсцесса приходит хронический тонзиллит, связанный с активным размножение патогенных микроорганизмов в гландах. В этом случае необходимо комплексное лечение, включающее регулярную санацию лакун миндалин, либо гланды придется удалить.
Профилактика абсцесса – это меры по укреплению иммунитета. Необходимо своевременно лечить любые инфекционные заболевания, чтобы не допустить снижения иммунной защиты организма, иначе первый удар придется именно на гланды.
Обязательно регулярно посещать стоматолога, лечить кариес, тщательно чистить зубы и ополаскивать ротовую полость. Зубной камень – это благоприятная среда для размножения бактерий, которые распространяются и на миндалины.
Так как абсцесс чаще всего является осложнением недолеченной острой гнойной ангины, необходимо довериться врачу и не пытаться вылечить болезнь народными средствами. Абсцесс – очень опасное явление, которое может привести к тяжелым осложнениям, поэтому лечить его необходимо только под контролем отоларинголога.
источник
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×10 9 /л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
источник

Ослабленная инфекционными поражениями, травмами десён, нёба и языка, курением и кариесом ротовая полость, а также угнетённый иммунитет – факторы, которые способствуют развитию заболевания. Скопление гноя провоцирует болевые ощущения и мешает больному нормально глотать пищу, разговаривать, и даже двигать головой.
Острое воспаление околоминдаликовой клетчатки выглядит как огромный ком в глубине горла, наполненный гноем. Он может быть односторонним, или поражать правую и левую миндалину одновременно.
Развитие недуга происходит на фоне острой ангины, стрептококкового фарингита и общего ослабления организма. Когда из нагноившихся фолликулов и лакун инфекция попадает в клетчатку миндалин, в ней начинает накапливаться гнойное содержимое.
Понятие “паратонзиллярный абсцесс” характеризует уже завершённый процесс формирования гнойной полости. При этом больной чувствует сильную нарастающую боль в горле, трудности с глотанием, слабость, признаки лихорадки, сильное повышение температуры. У него отмечается увеличение лимфатических узлов, озноб и неприятный запах изо рта.
Болезненные ощущения отдают в ухо и зубы, из-за них развивается тризм жевательных мышц, и больной не может нормально открыть рот.
Опасность патологии заключается в том, что если гной будет продолжать накапливаться в горле, он может попасть в более глубокие ткани шеи, и вызвать развитие сепсиса, острого стеноза гортани, флегмона и медиастинита. В тяжёлых случаях возможен летальный исход. Наличие перечисленных осложнений является показанием для госпитализации пациента.
В зависимости от расположения гнойной полости, паратонзиллит может быть нескольких форм.
Задний абсцесс локализуется между нёбно-глоточной дужкой и миндалиной, с высокой вероятностью перехода воспаления на область гортани.
Передняя форма располагается между верхней частью миндалины и нёбно-язычной дужкой. Такой гнойник часто вскрывается самостоятельно, после чего гной попадает в горло.
Некоторые воспалительные стоматологические болезни становятся причиной формирования нижнего паратонзиллита – гнойника на нижнем краю миндалины.
Наружный паратонзиллярный абсцесс диагностируется достаточно редко – он локализуется снаружи миндалины. В таком случае разрыв гнойника опасен попаданием гноя в мягкие ткани шеи.

Первый тип патологии развивается без выраженного воспаления, и характеризуется сильной отёчностью тканей, при том, что симптомы практически не проявляются на этом этапе.
Далее появляются признаки гиперемии, болевые ощущения и повышение температуры. На этом этапе уже можно диагностировать заболевание.
Абсцедирующая форма наступает через 4-7 дней после начала воспаления. В это время формируется массивное образование, заполненное гноем, из-за чего происходит деформация зева.
Учитывая, что абсцесс, особенно на абсцедирующем этапе, имеет характерные проявления, у врача обычно не вызывает проблем постановка предварительного диагноза.
После того, как доктор закончит осмотр и опрос пациента, он направит его на фарингоскопию и сдачу некоторых анализов – общего анализа и биохимии крови, мазка на бакпосев из зева.
Чтобы определить степень глубины поражения, дополнительно могут назначаться УЗИ и компьютерная томография шеи. Важно дифференцировать заболевание от других поражений – скарлатины, дифтерии, аневризмы сонной артерии.
Лечение паратонзиллита включает в себя медикаментозную терапию и хирургическое вмешательство -вскрытие паратонзиллярного абсцесса.
В обязательном порядке назначаются антибиотики в качестве антибактериальной терапии. Кроме того, поражённому нужно принимать жаропонижающие, противовоспалительные и обезболивающие препараты для местного воздействия на воспалительный процесс. Растворами антисептиков нужно полоскать ротовую полость.
Хирургическая операция – наиболее эффективный метод устранения заглоточного гнойника. Она может проводиться пациентам вне зависимости от пола и возраста, если того требует состояние больного.
Вскрытие гнойного образования с последующим удалением содержимого может назначаться при наличии таких симптомов:
- ангины, продолжительность которой превышает 5-6 дней: за это время может сформироваться абсцесс;
- сильных выраженных болей в горле, которые ощущаются при глотании или движениях головы;
- повышения температуры более 39 градусов;
- значительного увеличения одной или двух миндалин;
- признаков интоксикации и лихорадки (слабости, недомогания, болей в мышцах, апатии и сонливости);
- увеличения лимфатических узлов;
- учащённого сердцебиения и дыхания.
Развитие абсцесса, которому сопутствуют такие симптомы, является прямым показанием к вскрытию гнойника.

Вскрытие производится в амбулаторных условиях, то есть, для его проведения больному не нужно ложиться в стационар медицинского учреждения.
За несколько дней до запланированной операции пациенту необходимо начать приём антибиотиков.
Прежде чем приступить к вскрытию, больному вводится анестетик для местного обезболивания. В том месте, где стенка глотки наиболее выпячивается и имеет наименьшую толщину, доктор производит надрез гнойного образования. Его глубина не превышает 10-15 миллиметров – так удаётся не допустить повреждения прилежащих сосудов и нервов. Специальным отсосом хирург удаляет из полости гнойное содержимое, после чего вставляет в разрез тупой инструмент и разрушает перегородки полости изнутри, чтобы улучшить отток гноя. Далее в полость вводится антисептик, доктор останавливает кровотечение и ушивает края раны.
Если в процессе обнаруживается, что гной не имеет чёткой локализации, а распространился между фасциями шеи, хирург принимает решение о принятии необходимых лечебных мер. Масштабы операции расширяются, так как такое состояние является смертельно опасным для оперируемого. При необходимости больному могут внедрять дренажную трубку через разрезы на шее. Каждая конкретная ситуация требует различных хирургических мер.
Развитие гнойной полости в тканях миндалин в некоторых случаях может представлять реальную опасность для жизни пациента. Лечащий врач принимает решение о помещении в стационар таких категорий больных:
- детей;
- беременных женщин;
- людей с выраженным снижением иммунитета;
- тех, у кого присутствуют тяжёлые сопутствующие болезни;
- пациентов с угрозой развития осложнений;
- больных с отсутствием локализованного расположения гноя, когда он распределяется в тканях шеи.
Обязательное требование реабилитации абсцесса после вскрытия – приём антибиотиков, антисептическая и противовоспалительная медикаментозная терапия. Врач может предписать полоскания ротовой полости заживляющими средствами и отварами лекарственных растений.
В течение 7-10 дней после вскрытия пациенту необходимо придерживаться некоторых правил, чтобы не мешать процессу заживления тканей.
Прогревать шею и место операции запрещено, так как это усиливает отёк и способствует распространению инфекции.
Чтобы избежать локального или глобального расширения сосудов, запрещено употреблять очень горячие или очень холодные напитки и пищу. Блюда должны быть жидкими или полужидкими.
На протяжении всего периода реабилитации нельзя принимать алкоголь и курить.
Через 2-3 дня после операции следует прийти на первый профилактический приём к доктору, чтобы он оценил эффективность проведённого вмешательства, и проверил процесс заживления места вскрытия.
Обычно уже через неделю пациент может возвращаться к привычному образу жизни, а полноценное выздоровление наступает через 2-3 недели.
Паратонзиллярный абсцесс представляет собой скопление гноя в клетчатке, окружающей миндалины горла. Наличие длительных воспалительных процессов, курение, болезни зубов, десён и горла увеличивают риск развития патологии. Чаще всего болезнь поражает детей, подростков, молодых людей в возрасте до 30 лет.
Хирургическое вскрытие полости требуется далеко не в каждом случае – в норме, гнойник формируется на пятый день болезни, после чего самопроизвольно лопается, а гной из него попадает в горло. Однако если развитие патологии сопровождается опасными симптомами, а больной чувствует серьёзное недомогание, хирургическое удаление становится объективной необходимостью.
источник
Абсцесс миндалин — патологический процесс, который характеризуется возникновением гнойной, четко ограниченной полости и который выступает в качестве осложнения фолликулярно-лакунарной формы тонзиллита. Такая форма образуется на фоне отечности миндалин с частым распространением процесса на клетчатку паратонзиллярного характера.
При этом, нагноение, которое локализируется в области миндалины именуется паратонзиллярным абсцессом, а нагноение, локализирующееся непосредственно в миндалине, именуется тонзиллярным абсцессом.
Абсцесс на миндалине — полое образование в области мягкого неба и гланд, которое наполнено гноем. Визуально оно может иметь вид припухлости ротовой полости, определяться как вздутие со стороны шеи либо же быть и вовсе незаметным.
Интересно знать! Исходя из классификации, абсцесс миндалин имеет определенный шифр – J36. Статистических данных согласно тому, имеет ли патология половую принадлежность и люди какой возрастной группы чаще страдают от подобного осложнения, не имеется.
Видео в этой статье ознакомит читателей с основными опасностями такого рода воспаления.
Абсцесс нередко именуется среди пациентов воспалением гланд. Но данное не совсем верно.
Абсцессом является полость (на фото), которая наполнена гнойным содержимым и лишь в запущенных случаях он может завершаться нагноением, локализирующемся в миндалине, иначе – тонзиллярный абсцесс либо же абсцесс в околоминдальной клетчатке, иначе – паратонзиллярный абсцесс, данные виды рассмотрены в таблице.
| Разновидности патологии | |
| Тип | Описание |
| Тонзиллярный абсцесс | Тонзиллярный абсцесс является достаточно редким осложнением и по обыкновению он возникает спустя 3-4 суток со дня начала среднетяжелого, а также тяжелой стадии ангины, которая при этом еще и сопровождается фолликулярно-лакунарным тонзиллитом. Возникает подобный тип абсцесса миндалин таким образом – возникает ощущение, что недуг практически нивелирован, а затем показатели температуры тела стремительно возрастают до показателя 39градусов либо выше. |
Кроме указанного, состояние может сопровождаться следующими симптоматическими проявлениями:
- боли головы;
- болезненность поясницы;
- ломота мышц;
- общая слабость.
Нередким явлением выступают расстройства сна, выраженные бессонницей.
Передний ПА – наиболее распространенная форма. В данном варианте процесс начинается из миндалины в верхней ее зоне в окружающие рыхлые ткани. При подобном типе возможно наблюдать неровности неба мягкого и при этом миндалина чрезмерно выдвинута к средней линии.
Задний ПА – при подобной форме абсцесса, непосредственно гнойник располагается промеж небом задним и миндалиной. Он имеет вид участок с отеком, который сильно выделяется на общем фоне.
Боковой ПА, иначе – наружный. Указанная форма патологии распространенна менее прочих. В данном варианте полость с гнойным содержимым располагается в рыхлой части снаружи от миндалины неба. Подобный тип не имеет ярко выраженных внешних проявлений. Можно лишь заметить некоторое набухание миндалины на стороне патологического процесса. Помимо указанного, вероятен отек и болезненность шеи со стороны гнойника.
Нижний паратонзиллярный абсцесс – располагается ниже миндалины неба. Внешне не имеет заметной выраженности, тем не менее, возможно визуально определить отечную зону нижней части небной дуги, что спереди. Околоминдаликовый абсцесс сопровождается неприятными ощущениями в языке со стороны поражения.
Боковой тип паратонзиллярного абсцесса имеет наибольшую вероятность прорыва полости с гнойным содержимым и распространения инфекционного поражения на мягкие шейные ткани. Имеет высокую вероятность развития разнообразных осложнений, которые могут быть выражены не только воспалением гнойного характера тканей шеи, но также могут поражаться и ткани мягкого характера в грудной клетке. Цена бездействия в данном случае крайне высока.
Главное отличие между тонзиллярным и паратонзиллярным абсцессами заключается в том, что паратонзиллярный тип симметричен и поражает обе миндалины.
Наиболее часто, в качестве причины, провоцирующей начало развития патологического процесса, выступают патогенные микроорганизмы, которые представлены следующими разновидностями:
Внимание! Проникая в человеческий организм, вредоносные агенты начинают активно размножаться и тем самым активируют собственные патогенные характеристики, при этом они характеризуются повышенной тропностью к носоглоточным тканям, в частности – к покровам миндалин.
На стартовом этапе запускаются механизмы локализированной защиты, образуется строго ограниченный воспалительный очаг в качестве ответной реакции на попадание инфекционного возбудителя. В дальнейшем, процесс способен осложняться гнойным расправлением с сопутствующим абсцедированием в тканях миндалин.
При расхождении гнойного расправления на ткани, которые окружают изначальный воспалительный очаг, образуется околотонзиллярный абсцесс. Околотонзиллярный абсцесс может иметь ряд характерных расположений в клетчатке, которая окружает миндалины.
Он может располагаться следующим образом:
- задняя локализация;
- передне-верхняя локализация;
- гнойное расплавление, которое произошло в нижних сегментах;
- боковая либо наружная локализация.
В качестве предрасполагающих факторов данному патологическому процессу выступают следующие:
- Длительно имеющиеся и не полностью вылеченные заболевания ЛОР-органов, при которых происходит нарушение естественных каналов.
- Травмирование слизистых покровов ротоглотки посторонними предметами либо вследствие воздействия агрессивных химических веществ.
- Тонзиллит хронического характера течения, при котором отсутствуют санации очага воспалительного процесса.
- Осложненное течение патологий, таких как грипп, скарлатина, корь и прочие.
- Гипертрофия миндалин носоглотки, которая сопровождается нарушенностью барьерно-защитной функции.
- Голодание на протяжении значительного временного промежутка либо истощенность организма, которая произошла вследствие других причин.
- Переохлаждения, особенно носящие регулярный характер.
Также, абсцесс миндалин может развиться по причине патологий хронического характера, к примеру – сердечнососудистые заболевания, диабет сахарный и прочие.
Заболевание, по большей части, стартует спустя несколько дней со дня начала тонзиллита острого характера и сопровождается при этом лихорадочным синдромом и непредвиденным внезапным ухудшением общего состояния пациента.
Возникают такие проявления, как:
Также, может возникать болезненность такого характера:
- при глотании острая боль;
- может отдавать в область уха;
- возникать болезненность нижней челюсти;
- боли области глазницы.
Чаще всего, болевой синдром несимметричен – он односторонний, так как в воспалительно-гнойный процесс вовлечены ткани лишь 1 миндалины. Когда абсцесс разрастается, может нарушаться акт глотания – пациенты с трудом могут открыть рот. На поверхности языка, возможно наблюдать налет белого цвета.
В ротовой полости скапливаются избыточные объемы слюны, которая может вытекать из ротовой полости, возникает плохой «гнилостный» запах. Когда гнойный субстрат распространяется в заглоточные ткани, вероятно возникновение нарушения процесса вдоха, пациент дышит шумно, с присвистом.
Лимфатические узлы резко увеличиваются в параметрах и при пальпации ощущаются болезненными. Консистенции узлов плотная, кожные покровы над ними более теплые по сравнению с прочими зонами кожи той же области. Возникает острая боль шеи, которая проявляется при попытке повернуть голову в сторону либо же наклонить ее.
Симптомы заболевания могут состоять в следующих проявлениях:
- ощущение кома в горле;
- голос, который резко стал гнусавым;
- вероятен спазм челюстной мускулатуры;
- могут наблюдаться расстройства сна;
- повышение степени нервозности.
Когда абсцесс прорывает, все симптоматические проявления резко исчезают самостоятельно, при собственноручном вскрытии нагноения итог такой же, а пациент ощущает, как гнойное содержимое стекает по стенке глотки.
Когда процесс не был купирован своевременно, имеются высокие вероятности возникновения серьезных, а в ряде случаев — несущих опасность для жизни.
К подобным осложнениям относятся такие нарушения здоровья:
- Имеется вероятность формирования флегмоны глубинных тканей.
- Может развиться кровотечение из сосудов, когда их стенки будут вовлечены в процесс с разрывом абсцесса.
- Возникает сдавливание путей дыхания и развивается затрудненность дыхательной функции.
- Септическое состояние образуется при значительном выходе патогенных агентов в сосудистое кровяное русло и их распространение по организму.
Все перечисленные состояния в большей либо меньшей степени могут представлять угрозу для жизни пациента.
Диагностирование проводит ЛОР-специалист. Вначале он собирает анамнез и выслушивает жалобы со стороны пациента.
Далее, отоларинголог может предпринять следующие действия:
- Проведет объективный осмотр, который позволит обнаружить возникший абсцесс миндалин.
- При гемограмме всегда обнаруживается лейкоцитоз, С-реактивный белок и прочие компоненты воспалительного характера повышены, СОЭ ускорено.
- КТ заглоточного пространства и глотки отображает локализацию и распространенность процесса гнойно-воспалительного характера.
При ларингоскопии, которую при запущенном состоянии пациента обязательно выполняет врач, возможно точно выявить – началось распространение в гортань.
Когда имеется подозрение на абсцесс миндалин и его подтверждает врач-отоларинголог, требуется безотлагательная госпитализация пациента в хирургическое отделение.
Внимание! Полость с гнойным содержимым вскрывается под анестезией местного характера, а разрез проходит в наиболее заполненной части. После подобной манипуляции обязательно выполняется дренирование с дальнейшим промыванием раневой полости антибактериальными растворами и растворами с антисептическими свойствами.
При тяжелых вариантах течения, абсцесс удаляется в совокупности с миндалинами.
Главными показаниями к подобному решению проблемы выступают такие:
- Гнойник располагается снаружи от миндалины и у хирурга отсутствует возможность его ликвидировать и дренировать.
- Самочувствие пациента не улучшается, а в некоторых случаях может даже ухудшаться, невзирая на то, что абсцесс был вскрыт.
- Распространенность воспалительно-гнойного процесса достигла тканей шеи либо грудной клетки.
- На протяжении краткого временного промежутка возникают тяжелые акты тонзиллита, которые практически не поддаются лечению.
После выполненной хирургической манипуляции, пациенту вменяется обильное теплое питье для ускорения очищения организмов от токсинов и постельный режим. Инструкция также, требует проведения антибактериальной терапии, которая заключается в использовании антибиотиков цефалоспоринового ряда, 3-4 поколения и защищенных пенициллиновых.
Самостоятельно выполнять вскрытие и дальнейшее лечение гнойника не допускается, так как он может нести угрозу для здоровья и жизни пациента без адекватной последующей терапии.
источник