Медицинский справочник болезней
Абсцесс мозга. Причины, виды, симптомы, стадии развития и дифференциальнвя диагностика абсцессов мозга.
Абсцесс мозга — ограниченное скопление гноя в веществе мозга.
- В этиологии заболевания большое значение имеют гнойные процессы среднего и внутреннего уха (отогенные абсцессы).
- Абсцессы мозга, обусловленные поражением придаточных пазух носа, встречаются значительно реже.
- Большую роль играет травма черепа, особенно огнестрельная.
- Однако основное значение имеют метастатические абсцессы, обусловленные чаше всего гнойными процессами в легких (бронхоэктазы, эмпиемы, абсцессы);
- Реже гнойные метастазы являются следствием поражения других органов.
Абсцессы мозга чаще встречаются в молодом возрасте, преимущественно у мужчин.
Патоморфологические изменения в нервной системе в начальной фазе заболевания проявляются в виде очагового гнойного менингоэнцефалита.
Следующая стадия — некроз ткани и образование полости абсцесса: к некротическим изменениям присоединяются экссудативные и инфильтративные процессы.
В дальнейшем вокруг полости абсцесса формируется капсула. Инкапсулированная полость может существовать длительное время без клинических проявлений. После опорожнения абсцесса образуются линейные рубцы. В некоторых случаях остаются кисты, наполненные серозным содержимым.
Клиническая картина характеризуется общемозговыми и очаговыми симптомами, а в острой стадии — общеинфекционными.
Начало болезни обычно сопровождается головной болью, рвотой, высокой температурой, брадикардией, оглушенностью.
Больные вялы, апатичны. Иногда наблюдаются диспепсические явления, нарушения сна. Нередко возникают изменения на глазном дне в виде разной степени застоя, иногда развивается неврит зрительных нервов. Характерно наличие менингеальных симптомов, причем может наблюдаться их диссоциация, т. е. отсутствие симптома Кернига при наличии ригидности мышц затылка.
Наиболее часто абсцессы локализуются в височной доле мозга, мозжечке и лобной доле.
Абсцессы височной доли мозга,
Абсцессы височной доли мозга, как правило, отогенной природы. При левосторонней локализации они характеризуются амнестической и реже сенсорной афазией. Типичны гемианопсия, эпилептические припадки, расстройства слуха, реже нарушения вкуса и обоняния, а также координаторные расстройства. Наряду с очаговыми симптомами выявляются дислокационные признаки, обусловленные сдавлением либо смещением среднего мозга, в основном в виде синдрома Вебера: частичное поражение глазодвигательного нерва на стороне очага и симптомы пирамидной недостаточности различной интенсивности на противоположной стороне. Иногда наблюдаются двусторонние симптомы поражения глазодвигательных нервов и пирамидных путей.
Абсцессы мозжечка.
Основными симптомами являются статические и динамические расстройства координации: гомолатеральная гемиатаксия и снижение мышечного тонуса, дисдиадохокинез, падение больных в сторону очага поражения или назад, горизонтальный крупноразмашистый нистагм в сторону очага, дизартрия. Может быть вынужденное положение головы, поворот подбородка в противоположную абсцессу сторону или наклон головы вперед и вниз, реже парез взора и девиация глазных яблок обычно в здоровую сторону, геми- и монопарезы, тонические судороги, поражение VII, IX, X, XII черепных нервов.
Абсцессы лобных долей по частоте занимают третье место после абсцессов височной доли и мозжечка. Их диагностика трудна в связи с бедностью симптоматики. Могут наблюдаться джексоновские припадки, моно- или гемипарезы, моторная афазия, изменения психики, дизартрия, апраксия конечностей, хватательный рефлекс, атаксия, каталепсия, нистагм.
Абсцессы теменной и затылочной долей встречаются значительно реже. Для них характерна очаговая симптоматика.
Очень редко встречаются Абсцессы спинного мозга, сопровождающиеся болью в спине, интенсивность которой зависит от локализации процесса, с последующим присоединением корешковых болей. В зависимости от течения абсцедирования (острого, подострого, хронического) развиваются симптомы нарастающего сдавления спинного мозга вплоть до пара- или тетрапареза (-плегии).
Стадии развития абсцессов.
В течении абсцесса мозга выделяют отдельные стадии.
- В начальной стадии отмечают повышение температуры, общемозговые и менингеальные симптомы.
- Скрытая стадия характеризуется улучшением состояния больного и сопровождается недомоганием, умеренной головной болью, небольшой температурой.
- Явная стадия заболевания сопровождается очаговыми симптомами мозгового абсцесса. Возможны как ремиссии, так и осложнения абсцесса мозга — гнойный менингит либо прорыв гноя в желудочки мозга.
В крови — умеренный лейкоцитоз со сдвигом формулы влево и увеличение СОЭ. Давление цереброспинальной жидкости, как правило, повышено, количество клеток колеблется от нормального уровня до высокого (тысячи клеток); максимальный цитоз отмечается в начальной стадии болезни, когда регистрируются лимфоциты и полинуклеары, при этом количество белка не превышает 1 г/л. Содержание сахара в цереброспинальной жидкости может быть снижено. Падение его уровня указывает на осложнение абсцесса менингитом.
При спинальном абсцессе наблюдается блок подпаутинного пространства. На рентгенограммах черепа могут выявляться признаки внутричерепной гипертензии.
Диагностика.
Для диагностики абсцесса мозга используют:
- эхоэнцефалографию,
- электроэнцефалографию,
- люмбальную пункцию,
- ангиографию и
- компьютерную томографию.
Диагноз абсцесса основывается на данных анамнеза (острое инфекционное начало, наличие очагов гнойной инфекции), клинической картине и результатах дополнительных методов исследования.
Дифференциальный диагноз.
Дифференциальный диагноз проводят с опухолями, энцефалитом, синустромбозом, гнойным менингитом. Опухоли головного мозга отличаются от абсцесса более медленным течением, отсутствием оболочечных симптомов и воспалительных изменений в крови и цереброспинальной жидкости; при синустромОрзе отмечаются выраженные менингеальные симптомы, повышение внутричерепного давления, очаговые симптомы, поражение черепных нервов.
Лечение хирургическое.
До и после операции назначают массивные дозы антибиотиков с учетом чувствительности к ним микроорганизмов, дегидратирующие средства.
Примерно половина больных, успешно оперированных по поводу абсцессов головного мозга, сохраняют трудоспособность; при спинальных абсцессах прогноз хуже.
Профилактика абсцессов головного мозга заключается в своевременном и правильном лечении первичных гнойных процессов, а при черепно-мозговых ранениях — в полноценной первичной обработке раны.
источник
Абсцесс головного мозга – это локальное образование инфекционной природы, представляющее собой скопление гноя, изолированного от здоровых тканей мозга твердой соединительно-тканной капсулой. Составляет не более 1-2% от всех внутричерепных образований. Может встречаться в любом возрасте, но наиболее часто возникает у людей за 40. Болеют чаще мужчины.
- Очаг имеет строго инфекционную природу, в зависимости от конкретного возбудителя зависит вариант этиотропной терапии.
- Абсцесс представлено полостью, заполненной гнойным содержимым, которая может иметь локализацию в различных отделах черепа (лобная, теменная, затылочная, височная), что объяснят вариабельность клинической картины.
- По снимкам КТ/МРТ зачастую сложно отличить гнойную полость от доброкачественных и злокачественных новообразований, поэтому ее относят к категории потенциально угрожающих жизни состояний.
- Редко встречаются множественные гнойные кисты (эхинококковые, например), чаще это единичное образование с четкими ровными контурами.
- К группе риска по развитию абсцессов головного мозга относятся люди с нарушением иммунного ответа (ВИЧ-инфицированные).
- Прогноз зависит от длительности и степени повреждения головного мозга.
Период связан с неинкапсулированным очагом инфекции, т. е. воспалительный очаг еще не ограничивается четко ограничения от здорового вещества мозга. При гистологическом исследовании на этом этапе можно обнаружить возбудителя, окруженного зоной периваскулярной инфильтрации (скопление различных клеток по типу нейтрофилов и моноцитов).
Поздний церебрит (4–9 сутки)
Постепенное распространение воспаления на соседние участки и появление некроза в центре инфекционного очага (начало формирования небольшой гнойной полости в центре). По краям воспаления начинается скопление фибробластов и макрофагов. Участок поражения утрачивает сосудистую сеть в связи с выраженным отеком.
Стадия раннего формирования капсулы (10–13 сутки)
Уменьшение воспалительного процесса и значительное увеличение количества фибробластов на границе. Четкое отсутствие васкуляризации в зоне поражения. Созревание коллагена и формирование зачатка фиброзной капсулы.
Стадия позднего формирования капсулы (14 сутки и более)
Окончательное формирование капсулы и постепенный регресс признаков воспаления. К этому моменту абсцесс имеет полностью сформированный вид (слои представлены изнутри наружу): некротический центр, периферическая зона воспалительных клеток и фибробластов, коллагеновая капсула, новая сосудистая сеть, область реактивного глиоза с отеком.
Выраженность проявлений болезни имеет четкую зависимость не только от типа возбудителя, но и от состояния иммунной системы человека.
Абсцесс головного мозга является инфекционным заболеванием, к основным причинам его возникновения относятся:
- Гнойные процессы в полости носа (синусит, гайморит). В данном случае возникает непосредственный контакт гнойного очага и полости черепа. Такие абсцессы называют риногенными.
- Воспалительные заболевания зубного происхождения (кисты зуба, осложнения кариеса). Также имеется непосредственный контакт полости черепа и гнойного очага, это одонтогенные образования.
- Инфекционные процессы в наружном, среднем или внутреннем ухе (отит, лабиринтит). Гнойник зачастую прорывается непосредственно в полость черепа (отогенные абсцессы).
- Гнойные процессы, которые находятся на значительном удалении от головного мозга. В этом случае гематогенным или лимфогенным путем возбудитель проходит через гематоэнцефалический барьер и попадает в мозг. Очаги инфекции могут располагаться в различных областях (внутрибрюшная инфекция или инфекция малого таза, пневмония, фурункулы, остеомиелит). В этом случае имеется ряд уникальных особенностей у возникшего в мозге образования: локализация на границе серого и белого вещества мозга или в бассейне средней мозговой артерии; слабовыраженная капсула; множественные очаги. Такие абсцессы носят название метастатических.
- Посттравматические абсцессы, которые возникают как осложнение черепно-мозговой травмы. По времени возникновения могут делиться на ранние (до 3 месяцев после ЧМТ) и поздние (после 3 месяцев). Чаще такие абсцессы бывают многокамерными.
Предрасполагающими факторами являются:
- иммунодефицитные состояния;
- длительно персистирующие непролеченные инфекции.
Во всех случаях рассматриваемая патология выступает как осложнение инфекционных процессов в организме, т. е. вторична. В случае появления абсцесса как самостоятельного заболевания (идиопатическая форма) показан курс диагностических мероприятий для исключения онкологических процессов.
Далеко не все патогенные организмы способны проходить через гематоэнцефалический барьер и попадать в полость мозга. Основные возбудители, способные проникнуть через гематоэнцефалический барьер и вызвать образование очага в головном мозге, представлены в таблице.
Стрептококки аэробные и анаэробные, золотистый стафилококк, протей, клебсиелла, энтеробактерии, листерия.
источник
- Головная боль
- Головокружение
- Нарушение сознания
- Непереносимость света
- Непереносимость шума
- Озноб
- Паралич
- Повышенная температура
- Повышенный тонус затылочных мышц
- Рвота
- Слабый пульс
- Снижение чувствительности некоторых участков тела
- Сокращение поля зрения
- Судороги
- Тошнота
Абсцесс головного мозга – недуг, для которого характерно ограниченное скопление гнойного экссудата в мозге. Обычно гнойная масса в мозге появляется в том случае, если в организме имеется очаг инфекции, расположенный за границами ЦНС. В некоторых клинических ситуациях в мозге может образоваться сразу несколько очагов с гнойным содержимым. Недуг может развиться у людей из различных возрастных групп. Преимущественно это происходит вследствие травматизации черепа.
Чаще всего недуг начинает прогрессировать, если патогенные микроорганизмы из очага инфекции, расположенного в опасной близости к мозгу или в другом месте тела человека, проникают в орган с кровотоком. Основными причинами прогрессирования абсцесса головного мозга являются:
- неудачно проведённые операбельные вмешательства нейрохирургического профиля;
- различные ранения органа;
- наличие гнойных очагов в ЛОР-органах (частая причина развития недуга);
- гнойные процессы в теле человека. Сюда относят воспаление костей и суставов, различные недуги верхних дыхательных путей инфекционной природы и прочее.
В мозг инфекция проникает гематогенным и контактным путём. Если имеет место первый механизм, тогда недуг обычно развивается из-за мастоидита или хронического отита. При этом гной локализуется преимущественно в мозжечковой или височной доле. Гематогенным путём инфекция распространяется из уже имеющихся инфекционных очагов. Обычно абсцесс мозга может возникнуть вследствие инфекционного эндокардита или пневмонии.
- при отогенных абсцессах мозга «ведущая роль» принадлежит энтеробактериям;
- если у человека имеется травма мозга открытого типа, то спровоцировать абсцесс могут стафилококки или энтеробактерии;
- также абсцесс головного мозга провоцируют стрептококки.
В зависимости от места накопления гнойной массы относительно мозговых оболочек, абсцесс бывает:
- внутримозговым. В этом случае гной скапливается непосредственно в веществе мозга;
- перивентрикулярным;
- субдуральным;
- эпидуральным.
По месту возникновения гнойного очага:
- абсцесс мозжечка;
- височной области;
- теменной доли;
- лобной области;
- затылочной доли.
По причинам, спровоцировавшим развитие патологии:
- риногенные абсцессы. Развиваются на фоне синусита, тонзиллита, ринита и прочее;
- абсцессы после ЧМТ;
- метастатические абсцессы гематогенного типа;
- отогенный абсцесс мозга. Развивается вторично из-за лабиринтита, отита и прочего;
- абсцесс, который развился из-за несоблюдения стерильности при введении лекарственных средств в/в.
- начальный этап развития недуга. Диагностируется на 1–3 сутки. Обычно в этот период у пациента врачи могут диагностировать энцефалит. Если начать проводить грамотное лечение на этой стадии, то патологический процесс можно предотвратить;
- 4–9 день. Если ранее врачам не удалось остановить процесс, то воспаление постепенно начинает нарастать. В мозге формируется полость, внутри которой скапливается гнойная масса;
- 10–13 день. На этом этапе вокруг очага с гнойной массой образовывается капсула с плотной структурой, которая не даёт распространяться воспалению на здоровые участки органа;
- 14 и более суток. Капсула все более уплотняется и вокруг неё образовывается зона глиоза. Без отсутствия грамотного лечения в мозге могут начать формироваться новые очаги с гнойным экссудатом.
Симптомы развития абсцесса головного мозга выражены ярко даже на ранних стадиях прогрессирования патологического процесса.
- отмечаются симптомы общей интоксикации: головокружение, рвота, стойкое повышение температуры, сильный озноб;
- отмечается ригидность мышц затылка;
- присутствуют симптомы раздражения оболочек мозга;
- гипертензия;
- сердцебиение становится все более редким;
- головная боль – наиболее характерный симптом данного недуга. Она может усилиться даже от малейшего напряжения мышц. Сам пациент отмечает, что она распирающая и пульсирующая;
- симптомы Брудзинского;
- симптомы Кёрнига;
- отёк дисков зрительных нервов;
- пациент не переносит шума или яркого света;
- нарушение сознания.
Когда абсцесс головного мозга уже полностью сформировался, отмечаются такие симптомы:
- внутричерепная гипертензия сохранена;
- состояние больного немного улучшается;
- симптомы интоксикации становятся все менее выраженными;
- поля зрения нарушены;
- паралич;
- судороги;
- снижение чувствительности определённых участков тела.
Абсцесс головного мозга – опасная патология, которая предусматривает проведение своевременной и информативной диагностики, назначения адекватного лечения. Для лечения используют как консервативные, так и оперативные методики. Выбор зависит от степени развития патологии и места локализации недуга.
Если болезнь протекает у пациента не больше 2 недель и очаг не превышает 3 см, то специалисты (нейрохирурги и врачи неврологи) прибегают к консервативной терапии. В качестве основного лечения назначается интенсивная антибактериальная терапия. В обязательном порядке проводится биопсия, чтобы исключить возможное инфицирование здоровых тканей органа.
Если прогрессирование заболевания сопровождается повышением внутричерепного давления, и очаг воспаления располагается в зоне желудочка, то в таком случае консервативные методы лечения не используются. Также его не проводят при травматических типах недуга.
Способы хирургического лечения:
- стереотаксическая аспирация содержимого патологического очага;
- обычное дренирование образования;
- приточно-отточное дренирование очага с гнойным содержимым.
Противопоказания для оперативного лечения:
- непереносимость анестезии;
- очаг с гноем размещён у ствола мозга, в зонах расположения зрительных бугров;
- кома.
Данная патология является очень опасной не только для здоровья, но и для жизни пациента. Основные последствия её прогрессирования:
Клиницисты утверждают, что развитие такого опасного недуга, как абсцесс, можно эффективно предотвратить. Следует придерживаться некоторых несложных рекомендаций:
- полноценное питание. Следует добавить в свой рацион больше фруктов, овощей и пищи, содержащей все необходимые организму витамины и микроэлементы;
- нормализация режима дня;
- умеренные физические нагрузки;
- своевременное выявление и качественное лечение инфекционных недугов.
источник
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения — стереотаксической пункции абсцесса.
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причиной образования гематогенных абсцессов головного мозга чаще всего являются воспалительные процессы в легких (бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). В таких случаях бактериальным эмболом становится фрагмент инфицированного тромба (из сосуда на периферии воспалительного очага), который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где и фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
В случае открытой проникающей черепно-мозговой травмы абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
При гнойно-воспалительных процессах в придаточных пазухах носа (синусит), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae. При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными.
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга. В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
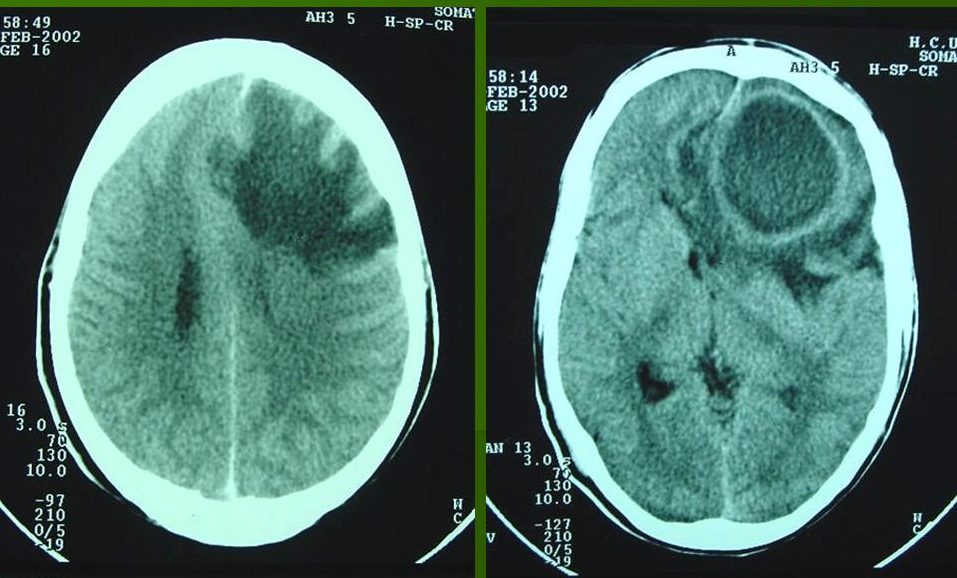
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре. На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
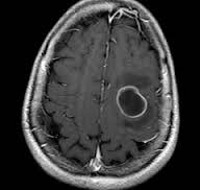
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза. На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. В случае абсцесса головного мозга без черепно-мозговой травмы или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. В случае исчезновение абсцесса (по данным нейровиуализационных исследований) назначают флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей. У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение таких пациентов должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу. Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
источник
Абсцесс головного мозга – это ограниченное скопление гноя в веществе мозга. Наиболее часто абсцессы бывают внутримозговыми, реже — эпи-субдуральными. Причиной абсцесса мозга являются стрептококки, стафилококки, пневмококки, менингококки, кишечная палочка и др. Наиболее часто в клинике встречаются контактные абсцессы (связанные с близко расположенным гнойным очагом) — гнойными процессами в костях черепа, придаточных полостях носа, глазнице, мозговых оболочках, гнойных воспалениях ушей. Метастатические абсцессы чаще всего связаны с заболеваниями легких — пневмонией, абсцессом и др. Они глубинные и множественные. Травматические абсцессы обязаны своим происхождением открытым травмам черепа.
КЛИНИКА. Выделяют симптомы:
общеинфекционные — повышение температуры, озноб, лейкоцитоз крови, увеличение СОЭ, признаки хронического инфекционного заболевания (бледность, слабость, похудание);
общемозговые, появляющиеся вследствие повышения внутричерепного давления: головная боль, рвота, застойные диски зрительных нервов, брадикардия, психические расстройства. Обращает на себя внимание вялость больного, замедленность мышления. Постепенно могут развиваться оглушенность, сонливость и кома. Могут быть эпиприпадки;
очаговые, зависящие от локализации абсцесса в лобных, височных долях, мозжечке.
В ликворе отмечаются плеоцитоз лимфоцитарный, повышение уровня белка и давления. При подозрении на абсцесс мозга показаны компъютерная, магнитно-резонансная томография или радиоизотопная сцинтиграфия. На ранней стадии формирования абсцесса компъютерная томография выявляет гомогенную зону пониженной плотности, которая в последующем окружается кольцом контрастного усиления, а по ее периферии располагается зона пониженной плотности, соответствующая перифокальному отеку. С помощью ЭХО-ЭГ можно обнаружить смещение срединных структур, но ее данные не всегда надежны. Для установления первичного очага прибегают к рентгенографии грудной клетки, эхокардиографии, ультразвуковому исследованию органов брюшной полости. Рентгенография черепа и компъютерная томография помогает выявлять остеомиелит костей черепа, синусит, отит, мастоидит.
ПРОГНОЗ. Смертность держится на высоком уровне (40 — 60%). Самый плохой прогноз у больных с множественными метастатическими абсцессами.
ЛЕЧЕНИЕ проводят оперативное. В ранней фазе, когда еще не сформировалась капсула, при небольших множественных или недоступных для оперативного вмешательства абсцессах возможна консервативная терапия (под контролем компъютерной томографии). Используют комбинацию антибактериальных средств (метронидазол, цефалоспорины III поколения, оксациллин). Необходимо санировать первичный очаг. При наличии признаков внутричерепной гипертензии назначают осмотические диуретики и кортикостероиды.
Возникает при попадании в желудочно-кишечный тракт человека яиц свиного солитера. Частая локализация цистицерка — головной мозг, глаза, мышцы. Продолжительность жизни паразита в мозге от 5 до 30 лет.
Цистицерк представляет собой наполненный прозрачной жидкостью пузырь размером от горошины до грецкого ореха. Локализуются в мягких мозговых оболочках на основании мозга, в поверхностных отделах коры, в полости желудочков, где они могут свободно плавать. Погибая, паразит обызвествляется, однако, оставаясь в мозге, поддерживает хронический воспалительный процесс.
КЛИНИКА. Наблюдаются в основном симптомы раздражения, а признаки выпадения отсутствуют или выражены очень слабо. Симптомы раздражения проявляются приступами, протекающими по типу локальных джексоновских и общих судорожных эпилептических припадков. В тяжелых случаях возможно возникновение эпилептического статуса.
Для цистицеркоза типичны разнообразные изменения психики. Они выражаются в невротическом синдроме, а также в более тяжелых состояниях: возбуждении, депрессии, галлюцинаторно-бредовых явлениях, корсаковском синдроме.
Внутричерепная гипертензия и отек мозга обусловливает приступообразную, интенсивную головную боль, головокружение, рвоту, застойные диски зрительных нервов.
ДИАГНОСТИКА. При исследовании цереброспинальной жидкости обнаруживаются лимфоцитарный и эозинофильный цитоз, иногда повышение уровня белка, в некоторых случаях — сколекс и обрывки капсулы цистицерка. В крови часто отмечается эозинофилия. Диагностическую ценность имеет РСК крови и особенно цереброспинальной жидкости с использованием цистицеркозного антигена. На рентгенограмме черепа иногда обнаруживаются рассеянные мелкие образования с плотными контурами — обызвествленные цистицерки, которые могут находиться также в мышцах конечностей, шеи, груди. Иногда цистицерк выявляется на глазном дне. На глазном дне отмечаются застойные диски зрительных нервов.
ЛЕЧЕНИЕ. Показания к удалению цистицерков возникают в тех случаях, когда они располагаются в желудочках мозга и могут быть причиной острой окклюзии ликворных путей. При локализации в других отделах мозга показания к операции возникают реже в связи с диссеминацией процесса и выраженностью воспалительных изменений.
ПРОФИЛАКТИКА. Необходимы соблюдение правил личной гигиены, соответсвующая обработка пищевых продуктов, овощей, фруктов. Санитарный надзор на бойнях за свиными тушами.
ПРОГНОЗ. При множественном цистицеркозе и цистицеркозе IY желудочка прогноз всегда серьезный.
источник
Абсцесс головного мозга – это патология, при которой в области черепа образуется гнойный очаг тканей мозга. Заболевание не самостоятельное, его диагностируют как последствие травмы или поражения мозга разными инфекционными болезнями.
Абсцессы мозга делятся на несколько форм, которые отличаются местом развития болезни и ее течением:
- Внутримозговые (развитие инфекции в сером веществе);
- Субдуральные (накопление гноя под твердой оболочкой);
- Эпидуральные (очаги находятся над оболочкой мозга).
Заражение может произойти несколькими способами: через открытую травму черепа, инфицированный тромб, послеоперационные осложнения, воспалительные заболевания в ушах, носовых пазухах, горле.
Инфекции мозга могут возникать в последствие хирургического лечения менингита, вентрикул среди пациентов с ослабленным организмом.
При открытой черепно-мозговой травме гнойники поражают мозг после попадания в рану инфекции напрямую. Распространенные причины заражения: травмирование в бою, пулевое ранение, последствия взрывов, аварий, нападений.
Такие случаи встречаются приблизительно у 15-20% людей попавших в перечисленные ситуации.
Через кровь (гематогенно) заражение происходит из-за таких заболеваний легких: необратимые процессы в бронхах, гнойного плеврита, пневмонии и других воспалений.
Но зафиксированы случаи, когда очаг возникал в пищеварительном тракте из-за таких заболеваний: сепсис, воспаление в тканях хронического и острого характера.
В указанных ситуациях заражение происходило через инфицированный тромб, который попадал в мозг, а дальше фиксировался в сосудах и способствовал развитию абсцесса.
При наличии у пациента гайморита или других гнойно-воспалительных процессов носовых пазух, инфекционных заболеваний в ушах, болезнь может добраться до мозга разными путями.
Часто фиксируются случаи проникновения через твердые ткани мозга или поражение инфекцией синусов или вен твердых оболочек.
- Контактные поражения. Самые распространенные абсцессы обусловленные отитами, мастоидитами, гнойными заболеваниями костей черепа и прилегающих участков тела (нос, глазницы, мозговые оболочки).
Отогенные абсцессы головного мозга имеют самое большое распространение. Гнойные отиты чаще заканчиваются абсцессом, через инфекцию в ушах.
Болезнь проникает из височной кости, через барабанную перепонку к средней черепной яме, вызывая заражение височной доли мозга. А если отогенный очаг распространится на заднюю яму черепа через сигмовидную пазуху – абсцесс мозжечка.
Сначала развивается воспаление твердой оболочки, дальше паутинной и переходит в гнойный энцефалит. Риногенные очаги располагаются в лобных частях.
Редко по причине инфицированного тромба заболевание может углубиться и развиваться намного глубже первичного заболевания.
- Метастатические нагноения связаны с заболеваниями легких, но его могут усложнять такие патологии как: язвенный эндокардит, воспаления костных тканей, другие гнойные болезни.
Заражение происходит из-за эмболии, поэтому эти абсцессы не ограничиваются одним местом локализации. У 25 – 30% пациентов метастатические образования находятся в глубоких отделах белого мозгового вещества.
- Травматические – результат проникающей травмы головы. В этом случае в начале, повреждается твердая оболочка и через периваскулярные щели инфекция доходит до мозговой ткани.
Если во время травмы в голову попало инородное тело, то в 99% с ним попадет и инфекция.
- Патоморфология. Формирование заболевания проходит несколько стадий:
- 1 стадия (1-3 дня) наблюдается энцефалит – это начальное воспаление мозга. Самый легкий период, болезнь поддается излечению благодаря антибактериальной терапии или проходит самостоятельно путем рубцевания.
- 2 стадия (4-9 дней). В абсцессе уже образовался гнойник, который с каждым днем увеличивается в объёмах, если не обращаться к медикам.
- 3 стадия (10-13 дней). Вокруг гнойной полости образуется защитная пленка, которая не дает образованию распространяться дальше.
- 4 стадия (3 неделя). Пленка полноценно уплотнилась. В некоторых случаях начинается регресс болезни или вокруг капсулы образовываются новые очаги заражения.
Всё зависит от лечения и организма больного. Если пациент ослаб после смежной протекающей болезни, то и предыдущие стадии могут развиваться гораздо медленнее.
Распространителями абсцесса являются такие микроорганизмы: стрептококки, бактероиды, протеи, стафилококки, аспергиллы. Последние доминируют у пациентов с ВИЧ-инфекциями, так как синдром уничтожает защитную реакцию организма.
Клинические выражения гнойника делятся на 3 группы: общеинфекционные, общемозговые, очаговые.
Общеинфекционные признаки характеризуются повышением температуры тела, иногда перепадами (резко поднялась, резко спала), бледность, слабость, похудение, озноб, повышенная потливость, анализ крови показывает аномальное количество лейкоцитов.
Общемозговые признаки появляются, когда абсцесс уже увеличился в объёмах. Давление повышается, а с ним усиливается головная боль, начинается рвота, снижается пульс.
Через короткое время человек начинает плохо видеть, из-за образовавшегося воспаления за глазным яблоком, а потом ощущается оглушенность, сонливость. У пациентов с запущенной болезнью не редки эпилептические конвульсии и кома в дальнейшем.
Очаговые признаки зависят от места расположения болезни (лобная зона, виски). Абсцессы поражающие глубинные участки могут проходить без явных симптомов.
Отогенные иногда могут появляться на противоположной стороне воспалению. Симптомы, при которых зарождается болезнь: повышенное давление, отеки, головные боли.
Первый период заболевания, как правило, проходит с ярко выраженными симптомами на фоне высокой температуры. Головные боли беспокоят человека утром и ночью.
Связанно это с тем, что в положении лежа происходит большое выделение жидкости спинного мозга, которая не успевает всасываться и вызывает повышение давления.
Тошнота, рвота, упадок сил, темные круги под глазами, обморочные состояния, потливость – все эти симптомы появляются группами или отдельно.
Пациент не всегда может предположить о серьезности своего заболевания, так как все вышеперечисленное напоминает обычную простуду, с которой люди ходят на работу.
Абсцесс головного мозга диагностируют на основе данных о смежном заболевании или по наличию симптомов. Анализы мочи и крови не дадут возможности собрать нужную информацию. Лейкоцитоз наблюдается приблизительно у половины пациентов, у других его нет.
Увидеть точную картину врачу поможет проведение эхоэнцефалоскопии, которая покажет патологию срединных структур мозга в полушариях.
На краниограммах будет видно, почему повышается давление, а также признаки инфекции в носовых пазухах, височных костей, неврита глазного нерва.
Спинномозговую пункцию желательно не проводить при наличии повышенного давления, а некоторые медики, считают ее противопоказанной.
В процессе извлечения цереброспинальной жидкости могут ущемиться миндалины мозжечка в районе затылка (если речь об абсцессе мозжечка) или в районе височных долей (если абсцесс височной доли).
Поэтому, если заболевание сопровождается повышенным давлением, лихорадкой, неврологией анализ откладывают до точного установления диагноза.
КТ показывает хорошие результаты в диагностике головного мозга. Во время процедуры отслеживаются изменения придаточных пазух носа, среднее ухо, сосцевидные отростки. Дополняются данные рентгеном грудной клетки. Эффективность КТ на практике 95%.
Среди преимуществ можно выделить следующие: обнаружение точного местонахождения патологии, изменения структур мозга, отечностей, гидроцефалии и точное определение стадии развития болезни.
МРТ на сегодняшний день не уступает по эффективности КТ.
Диагностика позволяет получить максимум данных по плотности капсулирования, различает серое и белое вещество (лучше, чем КТ), может работать в разных режимах, показывать информацию с разных сторон абсцесса и фиксирует прорыв гнойника.
Для постановки диагноза «абсцесс головного мозга» МРТ более подходит по чувствительности и эта диагностика менее токсична для организма больного.
Лечение зависит от локализации болезни, её стадии, размера и общего состояния больного. Лечащий врач может использовать как щадящие методы, так и хирургическое вмешательство.
Если с момента зарождения абсцесса еще не прошло 2 недели, то назначается медикаментозное лечение. Оно заключается в приёме антибиотиков, в которые входят: пенициллин, хлорамфеникол, цефотаксим.
Эти фармокологические средства значительно снизили смертность среди больных абсцессом ещё в сороковых годах. Препараты пациент принимает в течение 4-8 недель, но не позже чем за 4 недели до операции.
На данный момент ещё не проводились исследования, которые доказывают преимущества введения антибиотика внутрь гнойника.
Более того, большинство медиков не хотят рисковать, чтобы абсцесс не разорвался, и отдают предпочтение меропену, который хорошо проникает в очаг болезни.
Кортикостероиды, которые назначаются при опухолях, в этом случае стараются не применять, так как они препятствуют работе указанных веществ и не дают сформироваться капсуле вокруг зоны поражения.
Доказано, что совместная работа гормональных препаратов с антибиотиками искажает представление о стадии развития болезни и её размерах.
Антибактериальная терапия позволяет выздоравливать людям, которых госпитализировали на ранних стадиях.
Дальше это только подготовка к хирургическому вмешательству. Врачи клиник на данный момент практикуют полное удаление абсцесса или его дренирование. Пунктуационная аспирация применяется на ранних стадиях или на этапе церебрита.
Её эффективность доказана в случаях, когда гнойник расположен глубоко в голове. Если неврология больного покажет наличие воздуха в абсцессе или ухудшение общего состояния пациента – новообразование нужно удалять.
Полное извлечение капсулы поможет предотвратить повторное заражение, но операцию нужно проводить осторожно, без нарушения целостности образования. Дальше антибиотики следует применять в течение 3 дней с постоянным наблюдением пациента.
После выздоровления человек может вернуться к полноценной жизни. Только у 30% людей наблюдаются судороги, эпилептические припадки, у остальных неврологическая картина нормальная.
10% заболеваний заканчиваются смертью и только в тех случая, когда человек поступил с очень запущенной болезнью.
Профилактика заболевания
Раннее диагностирование воспалительных заболеваний и полноценное их лечение могут предотвратить развитие абсцесса. Во время травмирования головы, необходимо как можно скорее обработать рану антибактериальными препаратами.
источник
Абсцесс мозга – это очаговое скопление гноя в мозговых тканях. Наиболее распространенной причиной развития патологии является инфицирование. Заболевание встречается редко, благодаря открытию антибиотиков эффективно лечится с помощью препаратов. В запущенных случаях приходится прибегать к хирургическому вмешательству.
Врачи классифицируют заболевание по этиологии (причине появления) и месту нахождения. По причине возникновения абсцесс мозга бывает:
- риногенный (спровоцированный воспалениями в носу);
- отогенный (вызванный заболеваниями уха);
- метастатический (перенесенный из другой области поражения);
- от черепно-мозговой травмы.
По нахождению очага патологии выделяют абсцесс: лобной доли, височной, мозжечка, теменной и затылочной.
Существует 3 вида абсцесса мозга в зависимости от локализации в тканях:
- внутримозговой – возникает в мозговом веществе;
- субдуральный – появляется под твердой оболочкой;
- эпидуральный – локализуется над оболочкой.
Абсцесс головного мозга не является самостоятельной патологией. Он поражает человека вследствие другого заболевания или травмы. Нередко его провоцируют инфекционные заболевания, вызванные: стафилококками, стрептококками, грибковыми поражениями, анаэробными бактериями, кишечной палочкой. При заболевании инфекция распространяется двумя способами: контактным, гематогенным.
При контактном способе инфицирования очаг гноя находится в височной области или в мозжечке. Абсцесс появляется вследствие отита или мастоидита.
При таком механизме абсцесс появляется в результате бактериемии. Она возникает при пневмонии или инфекционном эндокардите. В случаях гематогенного механизма появления абсцессов головного мозга, источник бактериемии не всегда удается выявить.
Инфекция может попасть в ткани мозга из воспаленных органов: внутреннего и среднего уха, придаточных пазух носа. В этом случае патогенные микроорганизмы проникают в ткани мозга по синусам твердой мозговой оболочки и венам или прямо через твердую оболочку мозга.
Кроме того, патогенные микроорганизмы попадают в полость черепа через открытую черепно-мозговую травму, инфицированные раны после нейрохирургической операции. Наиболее опасны открытые черепно-мозговые травмы. По статистике 15-20% больных инфицируются через такие повреждения костей черепа.
Среди заболеваний внутренних органов, провоцирующих появление гематогенного абсцесса мозга: хроническая пневмония, абсцесс легких, эмпиема плевры, бронхоэктатическая болезнь. В таких случаях инфицирование тканей мозга происходит за счет микрокусочка зараженного тромба, который с током крови поступает в сосуды мозга. Там он останавливается в мелких сосудах – капиллярах, прекапиллярах либо в артериоле.
Редко абсцесс появляется после поражения человека бактериальным эндокардитом, инфекционными заболеваниями ЖКТ, сепсисом.
Так как абсцесс головного мозга не является самостоятельным заболеванием, его признаки похожи на симптомы других заболеваний. При гнойных образованиях в тканях мозга у пациента появляются:
- головные боли;
- припадки эпилепсии;
- повышение температуры тела;
- общая слабость;
- снижение веса;
- отек мозга.
Обычно первая стадия заболевания протекает остро. У больного повышается температура, активно проявляются претензионные и очаговые симптомы. В редких случаях начальная стадия абсцесса головного мозга развивается спокойно. В таких ситуациях болезнь напоминает менингит или инфекционное заболевание. В исключительных случаях начальная стадия протекает без очевидных признаков, лишь с незначительным повышением температуры.
Заболевание может развиваться продолжительное время. Выделяют 4 этапа прогрессирования недуга:
- Начальная фаза проходит в 1-3 дня. У человека развивается энцефалит – воспаление тканей мозга. На этом этапе процесс хорошо поддается лечению, и даже может пройти самостоятельно без терапии.
- 2-я стадия (4-9 день) появляется, если организму не хватило собственных ресурсов для подавления патологии, либо если неправильно был выбран метод лечения. Воспалительный процесс развивается, центр поражения наполняется гноем и есть тенденция к увеличению очага.
- На 3-м этапе (10-14 дней) вокруг гнойника образуется капсула из соединительных тканей, защищающих ткани мозга от распространения воспалительного процесса в другие области.
- Абсцесс головного мозга в 4-й стадии (21 день) характеризуется тем, что капсула укрепляется, вокруг нее появляется зона глиоза.
Спустя 5-30 дней патология переходит в спокойную стадию. У человека явно проявляются лишь признаки повышенного внутричерепного давления – тошнота, рвота, головные боли. Может наблюдаться психическая заторможенность. Эта стадия может длиться несколько дней либо затянуться на несколько лет.
Заболевание сложно диагностировать, так как симптоматика похожа на проявления других недугов. Лабораторные исследования малоэффективны для диагностики абсцесса мозга. Повышенные показатели СОЭ, белка характерны для многих воспалительных процессов. Бакпосевы при наличии гнойного очага в тканях мозга стерильны. Установить очаг поражения можно с помощью КТ и МРТ.
Компьютерная томография (КТ) эффективна после 3 суток начала болезни. На более ранних сроках выявить очаг гнойного поражения сложно. Это объясняется тем, что введенное контрастное вещество неравномерно распределяется и большая часть его накапливается на периферических участках. Центр заполняется по остаточному принципу.
С развитием энцефалита очаг становится более четко выраженным, его контуры принимают ровные и округлые очертания. Контрастное вещество равномерно заполняет полость, и картина поражения выявляется четко. Абсцесс мозга виден как очерченное образование с высокой плотностью (капсула).
В центре образования находится гной и плотность в этом месте меньше. Хорошо просматривается зона отека, находящаяся на периферии. Контрастное вещество находится по периметру фиброзной капсулы.
На скопление контрастного вещества в гнойном очаге влияют противовоспалительные препараты. Поэтому перед КТ их не принимают.
Наиболее точную картину состояния тканей мозга дает магнитно-резонансная томография. Результат обследования не зависит от стадии развития болезни. Ткани мозга хорошо просматриваются с симптомами, присущими каждому этапу развития патологии.
Лечение абсцесса мозга выбирается в зависимости от стадии, величины очага и локализации. Обычно используют медикаментозную методику или хирургическое вмешательство.
Небольшие гнойные образования и поражения на ранней стадии поддаются консервативному лечению. Обычно врач назначает антибактериальные препараты. В редких случаях больному проводят стереотаксическую биопсию. С ее помощью наиболее точно выявляют возбудителя заболевания.
Если провокатора абсцесса головного мозга патологии не удалось выявить, врач назначает препараты, охватывающие большой спектр возбудителей. На начальном этапе лечения проводят интенсивную терапию. Она обычно длится 6 недель. После это меняют антибиотики, назначают пероральные средства. Продолжительность этого этапа также 6 недель.
В сложных ситуациях – повышение внутричерепного давления, расположение абсцесса головного мозга в желудочковой зоне (в этом случае существует угроза попадания гноя в мозговой желудочек, что приводит к смерти) патология лечится только хирургическим вмешательством. Так же операциями лечатся:
- абсцессы, причиной появления которых стали грибковые поражения;
- травматические абсцессы с расположением в зоне поражения инородного тела.
Противопоказаниями к проведению операции являются:
- расположение гнойных очагов в жизненно важных структурах (зрительный бугор);
- локализация абсцесса в глубинных структурах (ствол, подкорковые ядра);
- тяжелое состояние больного (кома);
- сложное соматическое заболевание.
Последнее не является абсолютным противопоказанием. В некоторых случаях операция проводится под местным наркозом. Хирургическое вмешательство проводят двумя способами: это дренирование и стереотаксическая аспирация (засасывание).
Суть дренирования сводится к тому, что во время операции больному вводится катетер. Через него сначала проводится удаление гноя, а после этого вводятся антибиотики. В некоторых случаях пациенту вводятся 2 катетера – второй с меньшим диаметром оставляют на несколько дней. С его помощью проводят инфузию раствора для промывания. Процесс сопровождают антибактериальной терапией.
Стереотаксическая аспирация не требует установки дренажа. Метод более щадящий, но менее эффективный, часто требуется повторное проведение аспирации. На результат лечения влияет много факторов: возможность выделить возбудителя, количество абсцессов, своевременность и правильность лечения, реакция организма больного.
Чтобы не допустить инфицирования тканей мозга следует:
- своевременно лечить гнойные воспалительные заболевания в пазухах носа и ухе;
- полноценно питаться;
- доводить до конца лечение пневмонии, воспалений бронхов;
- своевременно лечить фурункулы.
источник